Depuis maintenant trente ans, une politique active de
prévention des infections nosocomiales a été
développée dans les établissements de santé. Pour
faire suite à la mise en place des Comités de Lutte Contre les
Infections Nosocomiales (CLIN) en 1988, une première version des «
100 recommandations pour la surveillance et la prévention des
infections nosocomiales » a été publiée en 1992
par le groupe de travail placé auprès du Conseil Supérieur
d'Hygiène Publique France (3). Ce document avait pour principal objectif
de guider les présidents et membres des CLIN sur leurs missions, mais
aussi de mettre en exergue les actions prioritaires à mettre en place.
Une seconde version de ce guide a vu le jour en 1999, année durant
laquelle le décret n°99-1034 du 6 décembre (4) obligea
chaque établissement de santé, public ou privé, à
élaborer un programme d'actions de lutte contre les infections
nosocomiales et de se doter d'une Equipe Opérationnelle d'Hygiène
(EOH). Il a aussi été demandé la mise en place de
correspondants en hygiène, médicaux et paramédicaux, dans
chaque service ou secteur d'activité, afin de travailler en
étroite collaboration avec les EOH dans la mise en oeuvre d'actions
visant à prévenir le risque infectieux.
L'infection nosocomiale définie en 1999 comme
« toute infection qui survient au cours ou à la suite d'une
hospitalisation, qui n'était ni présente ni en incubation
à l'admission du patient », a été
actualisée en 2007 par le Comité Technique des Infections
Nosocomiales et des Infections liées aux Soins (CTINILS). Elle est
désormais intégrée dans les Infections Associées
aux Soins (IAS), et est considérée comme telle dès lors
qu'elle « survient au cours ou au décours d'une prise en charge
(diagnostique, thérapeutique, palliative, préventive ou
éducative) et si elle n'était ni présente ni en incubation
au début de la prise en charge » (5).
La prévention des infections nosocomiales est complexe
car ces dernières sont souvent la conséquence de l'intrication de
plusieurs facteurs de risque. S'il est rarement possible de maitriser tous les
facteurs de risque liés aux patients, il est toutefois possible, voire
primordial, de s'attacher à la prévention des risques en lien
avec la qualité des soins et la maitrise de l'environnement hospitalier.
Cette gestion du risque infectieux s'inscrit dès lors dans une
démarche systémique de gestion globale des risques. La prise en
charge des patients à l'hôpital se réalise au sein d'un
système de santé impliquant des interactions complexes et des
rapports humains inhérents au domaine des soins.
8
Aujourd'hui, il n'est plus à démontrer que la
transmission d'agents pathogènes par différents vecteurs peut
être à l'origine d'infections acquises en établissement de
santé. Bien que les microorganismes soient issus de quatre grandes
familles, les bactéries et les virus restent ceux majoritairement
responsables des infections associées aux soins. Les deux types de
bactéries les plus fréquemment retrouvées sont les cocci
gram positifs (staphylococcus et streptococcus) et les
bacilles gram négatifs (acinetobacter, pseudomonas,
klebsiella).
En comprenant le cycle de l'infection, il apparait
évident que la prévention et le contrôle des infections
passe par la maitrise de mesures simples telles que le lavage des mains, le
port des équipements de protection individuelle ou encore l'entretien
des locaux (Cf. figure 1).
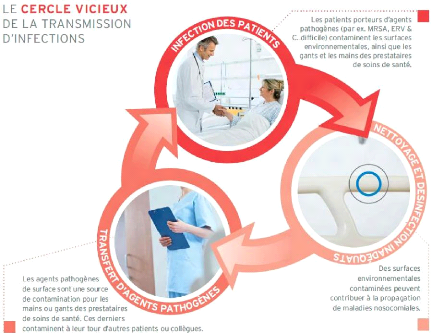
Figure 1 : Cercle vicieux de la transmission
d'infections
Source : Brochure EMCOMPASS - Rendre Visible
l'invisible
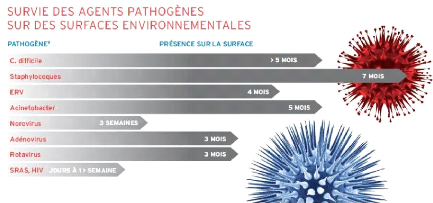
9
Figure 2 : Survie des agents pathogènes sur les
surfaces environnementales
Source : Brochure EMCOMPASS - Rendre
Visible l'invisible
Dans certaines conditions qui leur sont propices
(température, humidité, type de surface...), les micro-organismes
peuvent vivre de quelques heures à plusieurs jours (Cf. figure 2). C'est
ainsi que les patients et professionnels exposés à ces agents
pathogènes présents dans l'environnement peuvent se coloniser
et/ou s'infecter. L'entretien de l'environnement, au sein des
précautions « standard » représente donc une
réelle action dans la prévention des transmissions
croisées (6-7). Dans son livret « Surveiller et Prévenir
les infections associées aux soins » publié en
septembre 2010 (8), la SF2H reprend, entre autres, un ensemble de
recommandations relatives à l'hygiène des locaux (R60 à
R63) dans son chapitre « Environnement et circuits ». Ces
dernières ont été reprises et étayées dans
le guide de l'entretien des locaux, publié en novembre 2017 par le CPIAS
Occitanie (9) qui définit le nettoyage comme une opération
d'entretien permettant d'éliminer des surfaces les déchets,
souillures particulaires, biologiques, organiques ou liquides à l'aide
d'un détergent afin d'assurer une propreté visuelle. Ce
procédé est possible grâce à la combinaison de
différentes variables que sont : l'action
mécanique, l'action chimique, la température et le temps
d'action. Il en résulte alors une propreté macroscopique,
indispensable à l'étape de désinfection.
10
Le nettoyage est à différencier du bio-nettoyage
qui lui permet de réduire la contamination bactériologique des
surfaces. Il est obtenu par une combinaison d'un nettoyage, de
l'évacuation de la salissure et de produits utilisés, et de
l'application d'un désinfectant. L'entretien des locaux en
établissement de santé, alliant nettoyage et désinfection,
contribue ainsi au confort du patient, à la sécurité des
soins et à la maitrise du risque infectieux par réduction des
réservoirs environnementaux dont le rôle n'est pas à
négliger dans la transmission croisée.
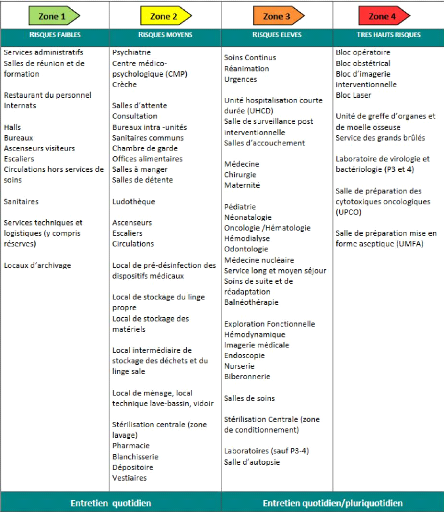
Par ailleurs, l'entretien des locaux en établissement
de soins se réalise selon une classification de niveau de risque
infectieux qui tient compte de la diversité des locaux et du type
d'activité pratiquée (Cf. tableau 1). Elle permet ainsi de
définir la fréquence d'entretien et d'adapter le choix des
méthodes, matériels et produits. De plus, il est à noter
qu'en cas d'épidémie (IRA, GEA, BMR/BHRe, diarrhée
à Clostridium Difficile...), l'entretien des locaux doit
être renforcé par un entretien pluriquotidien avec si
nécessaire l'utilisation de produits spécifiques.
11
Tableau 1 : Classification des locaux pour les
établissements de santé
Quelles que soient les méthodes et techniques
utilisées, l'entretien et la désinfection des locaux fait partie
de la démarche qualité des établissements de santé.
Cela implique donc la nécessité de mettre en place des
procédures, de mettre à disposition les matériels et
produits adaptés mais aussi de disposer de professionnels
qualifiés et formés au bio-nettoyage. Les contrôles de
l'environnement permettent d'évaluer la qualité de la prestation
« entretien des locaux » mais aussi d'évaluer les besoins en
sensibilisation / formation des professionnels.



