8.2. Résultats :
L'analyse de 256 ordonnances ressort les pourcentages
suivants (Tableau 3) : 61 % (155) de prescriptions
comportaient des antidépresseurs, 16 % (42) des
thymorégulateurs, 40 % (102) des neuroleptiques, 64 %
(164) des hypnotiques, 87 % (224) des BZD, 12 % (30) du
naltrexone, 73 % (68) d'acamprosate et 2 % (5) de
disulfirame.
Tab1eau 3 : Fréquence de 1a prescription des
différentes fami11es thérapeutiques.
Les antidepresseurs
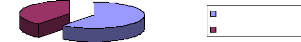
39%
61%
Antidépresseurs + Antidépresseurs -
|
Antidépresse
|
BZD
|
Neuroleptiq
|
Thymorégulat
|
Hypnotiq
|
Disulfira
|
Naltrexo
|
Acampros
|
|
urs
|
|
ues
|
eurs
|
ues
|
me
|
ne
|
ate
|
|
256
|
155
|
224
|
102
|
42
|
164
|
5
|
30
|
68
|
|
(100
|
(39 %)
|
(87
|
(40 %)
|
(16 %)
|
(64 %)
|
(2 %)
|
(12 %)
|
(27 %)
|
|
%)
|
|
%)
|
|
|
|
|
|
|
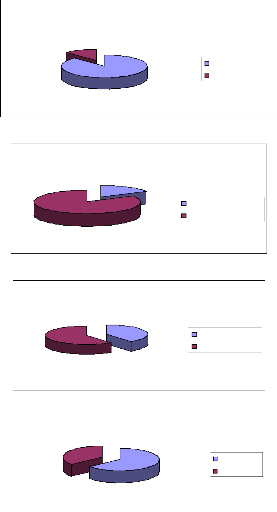
13%
87%
Les Benzodiazépines
Les thymorégulateurs
16%
84%
Thymorégu lateur + Thymorégu lateur -
Benzodiazepine + Benzodiazepine -
Les Neuroleptiques
40%
60%
Neuro leptique + Neuro lpetique -
Les hypnotiques
36%
Hypnotiques+
Hypnotiques -
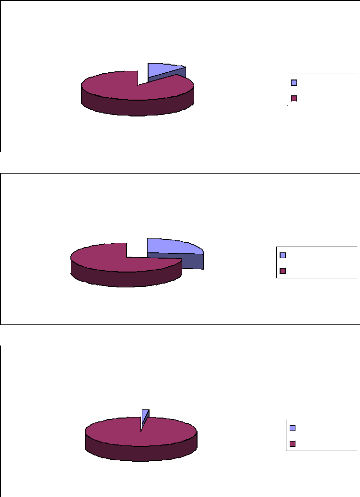
Naltrexone
12%
88%
Na ltrexone + Na ltrexone -
Acamprosate
27%
73%
Acamprosate + Acamprosate -
Disulfirame
Disu lfirame + Disu lfirame -
2%
98%
Concernant la répartition entre les
différents sous-groupes de BZD, l'analyse constate : 67 % (152)
d'oxazépam (Séresta), 19 % (42) de diazépam (Valium), 9 %
(21) d'alprazolam (Xanax), 2 % (4) de prazépam (Lysanxia), 1 % (3) de
clonazépam (Rivotril), 1% (1) de clorazépate (Tranxéne), 0
% de lorazépam (Temesta) et 0 % (1) de nordazépam
(Nordaz).
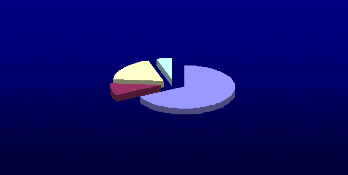
Alprazolam
9 %
Diazépam
19 %
Autres
5 %
Oxazépam
67 %
Pour la durée du traitement des BZD : 22 % des
patients bénéficiaient d'une prescription pour une durée
de 2 semaines, 5 % entre 2 à 4 semaines, 56 % pour une durée d'un
mois. 12 % des ordonnances étaient renouvelables. Seulement 5 % des
ordonnances portaient sur une durée limitée ou arrêt
progressif (cf. graphique).
Arr*t progressif
5% < -2semaines
22%
2 a 4 Semaines
5%
Rénouve lab le
12%
Arret progressif < -2semaines 2 a 4 Semaines 4 Semaines
Rénouve lab le


4 Semaines
56%
8.3. Discussion :
À travers l'analyse des résultats de notre
enquête, on remarque la
présence de trois points qui pourraient favoriser
un usage nocif des BZD chez le sujet alcoolodépendant.
D'abord, on observe un fort recours aux BZD qui
s'élève à 87 %.
La molécule la plus prescrite l'oxazepam (67 %)
est une BZD à demi-vie c ourte (5 à 12 heures).
Le troisième élément concerne la
durée du traitement après la sortie qui est de 4 semaines dans 56
% des cas ce qui correspond à une période minimale de 6 semaines
de consommation de BZD compte tenu des deux semaines de
l'hospitalisation.
Ce n'est que dans un faible pourcentage (5 %) des
ordonnances qu'on a trouvé un protocole d'arrêt progressif. Douze
pour cent notaient la consigne « traitement renouvelable » ce qui
porte la durée à plus de deux mois sans parler des ordonnances
qui ensuite seront reconduites.
Il s'avère important de noter que plus que la
moitié des patients, pris en charge pour la maladie alcoolique, sont
sous traitement antidépresseurs, ce qui reflète la
fréquence des troubles thymiques dans cette catégorie de
patients. D'après la revue de la littérature, les troubles de
l'humeur représentent un facteur de vulnérabilité chez les
alcooliques ayant tendance à une utilisation abusive des anxiolytiques.
L'interprétation de ces troubles de l'humeur est délicate ; en
effet, il est difficile de faire la part des choses entre un trouble de
l'humeur précédent les troubles addictifs et les troubles
thymiques secondaires à l'alcoolisme. Il est même possible de
discuter le
rôle des BZD dans ces troubles thymiques suite
à usage prolongé.
La revue de la littérature 1,7,20,21 montre que
l'antécédent de dépendance à l'alcool
représente un grand facteur favorisant de survenue de plusieurs
complications :
1. Dépendance croisée aux BZD
2. Polytoxicomanie
3. Augmentation de la toxicité d'alcool lors de
son association
aux BZD (neurotoxicité et
hépatotoxicité).
4. Troubles psychiatriques dus à la consommation
prolongée des BZD.
5. Effet paradoxal des BZD
6. Rechutes fréquentes à
l'alcool.
7. Coût économique élevé
(Coût de BZD et coût des
hospitalisations)
Les alcooliques avec ou sans comorbidité
psychiatrique manifestent fréquemment des symptômes d'angoisse
sans pouvoir faire la distinction entre l'anxiété due au syndrome
de manque d'alcool et les problèmes psychiatriques d'où
l'importance de bien évaluer l'origine des troubles anxieux et d'essayer
de prescrire des anxiolytiques non BZD comme les IRS, IRSNA, Buspar, Atarax et
les bêtabloquants* avec un recours aux différentes
techniques psychothérapeutiques pour lutter contre cette
anxiété.
| 


