UNIVERSITE KONGO
FACULTE DE MEDECINE
KISANTU
EVALUATION DE LA REGULARITE
A LA CONSULTATION PRESCOLAIRE DANS L'AIRE DE SANTE DE
KINTANU I
Par Victoria MASSAMBA KUBUTA
Graduée en Sciences Biomédicales
Mémoire présenté en vue
de
l'obtention du grade de Docteur en
Médecine, Chirurgie et Accouchement
Directeur :
Prof. Dr. KIYOMBO MBELA
2007
A la mémoire de
MAMA KIMPA VITA,
Femme forte et vaillante.
REMERCIEMENTS
Nombreux sont ceux qui, inlassablement, nous ont
encouragé et aidé à réaliser ce mémoire.
Nous tenons à remercier particulièrement
Monsieur le Professeur Docteur KIYOMBO MBELA qui a accepté avec beaucoup
de spontanéité de diriger ce travail malgré ses multiples
occupations.
Nous remercions le Docteur Jacques KIMFUTA et Monsieur
Jean-Marie PULULU, respectivement Médecin Chef De Zone et ancien
Administrateur Gestionnaire de la Zone de Santé Rurale de Kisantu. Leurs
sages conseils nous ont été d'une aide précieuse. Nous
remercions aussi tous les agents du Bureau Central de la ZSR de Kisantu et des
structures sanitaires de l'AS de Kintanu I qui nous ont donné de leur
temps pour nous fournir les informations dont nous avions besoin.
Notre profonde gratitude s'adresse à nos parents,
Monsieur Nestor MASSAMBA DIDIHOKO et Madame Madeleine MASSAMBA NDIKA qui ont
consenti d'énormes sacrifices pour que nous parachevions nos
études de Médecine.
Nos très sincères remerciements vont
également à nos frères et soeurs Daniel, Jolina, Meggy et
Béni MASSAMBA.
Notre reconnaissance s'exprime à l'endroit du
Docteur Marie-Madeleine GERNIERS et des couples NGOMA NDOTONI et
DIAMONIKA NZUNGU pour leur soutien tout au long de nos études.
Merci à Jimmy MWANGA, MASUMBUKU MUNUNGURI,
Thérèse SUNGU, Alice NGOMA, et à tous ceux qui de
près ou de loin ne nous ont pas privé de leur assistance.
Aucun mot ne serait assez fort pour exprimer le sentiment de
reconnaissance que nous éprouvons à l'égard de Monsieur
Magloire MPEMBI NKOSI, notre futur époux, pour son soutien et sa
patience.
ABREVIATIONS
1. AS : Aire de Santé
2. BCG : Bacille de Calmette et Guérin
3. CEC : Communauté Evangélique au Congo
4. CODESA : Comité de Développement de
l'Aire de Santé
5. CPS : Consultation Préscolaire
6. DTC-Hep B1 : Doses du vaccin contre la
diphtérie, le tétanos et la
coqueluche et du vaccin
contre l'hépatite virale B administrées à la
6e semaine de naissance.
7. DTC-Hep B2 : Doses du vaccin contre la
diphtérie, le tétanos et la
coqueluche et du vaccin
contre l'hépatite virale B administrées à la
10e semaine de naissance.
8. . DTC-Hep B3 : Doses du vaccin contre la
diphtérie, le tétanos et la
coqueluche et du vaccin
contre l'hépatite virale B administrées à la
14e semaine de naissance.
9. ET : Ecart-type
10. HAS : Hors Aire de Santé
11. HZ : Hors Zone de Santé
12. IRC : International Rescue Committee
13. NS : Non significatif
14. OMS : Organisation Mondiale de la Santé
15. PEV : Programme Elargi de Vaccination
16. PEV-LMTE : Programme Elargi de Vaccination et de Lutte
contre les Maladies Transmissibles de l'Enfance
17. PRONANUT : Programme National de Nutrition
18. RECO : Relais Communautaire
19. RDC : République Démocratique du
Congo
20. US $ : Dollars américains
21. VAA : Vaccin Anti-Amaril
22. VAR : Vaccin Anti-Rougeoleux
23. VPO1 : Dose du Vaccin Polio Oral administrée
à la 6e semaine de naissance
24. VPO2 : Dose du Vaccin Polio Oral administrée
à la 10e semaine de naissance
25. VPO3 : Dose du Vaccin Polio Oral administrée
à la 14e semaine de naissance
26. ZS : Zone de Santé
27. ZSR : Zone de Santé Rurale
LISTE DES TABLEAUX
Tableau I : Données
socio-démographiques.........................................21
Tableau II : Age d'inscription des nourrissons à la
CPS...........................25
Tableau III : Données relatives à l'abandon de
la CPS ............................26
Tableau IV : Caractéristiques
socio-démographiques des mères..................28
Tableau V : Caractéristiques
socio-démographiques des mères et
âge d'inscription des nourrissons
à la CPS..............................31
Tableau VI : Caractéristiques
socio-démographiques des mères et âge d'abandon de la
CPS.....................................................................................33
Tableau VII : Profession des mères et principaux facteurs
d'abandon
de la
CPS.................................................................. 34
Tableau VIII : Caractéristiques
socio-démographiques des mères et
régularité à la
CPS..................................................................35
Tableau IX : Caractéristiques des
pères.........................................................36
Tableau X : Niveau d'instruction des pères et
âge d'inscription des enfants
à la
CPS..............................................................................37
Tableau XI : Activité des relais communautaires en
matière de CPS dans
l'aire de santé de Kintanu
I...................................................... 40
LISTE DES FIGURES
Figure 1 : Répartition des nourrissons selon la
résidence..............................22
Figure 2 : Diagramme en secteur de la répartition
des nourrissons
selon le poids de
naissance.......................................................23
Figure 3 : Répartition des mères selon le
lieu de CPS...................................24
Figure 4 : Régularité des mères
à la CPS...................................................27
Figure 5 : Age d'abandon de la CPS et niveau
d'instruction des pères.............38
Figure 6. : Régularité à la CPS et
niveau d'instruction des
pères
....................................................................................39
Figure 7 : Nombre annuel de visites des relais
communautaires et motivation
des mères pour la
CPS.............................................................41
TABLE DES MATIERES
Pages
TABLE DES MATIERES
1
INTRODUCTION
4
CHAP I. GENERALITES
8
I.1. Consultation préscolaire
8
I.1.1. Définition
8
I.1.2. Objectifs
8
I.1.3. Eligibilité et recrutement
8
I.1.4. Lieu et rythme des CPS
8
I.1.6. Personnel
9
I.1.7. Matériel pour la CPS
9
I.1.8. Activités réalisées par
l'infirmier au cours de la CPS
9
I.1.9. Suivi des enfants malades ou malnourris
9
I.1.10. Description d'une séance de CPS au
CS Kintanu Etat
10
I.2. Développement
staturo-pondéral
10
I.2.1. Définition
10
I.2.2. Evaluation de la croissance physique
11
I.2.3. Indicateurs anthropométriques
utilisés dans les centres de santé
11
I.2.4. Facteurs qui influencent le
développement physique de l'enfant
11
I.3. Vaccination
12
I.4. Vitamine A
12
I.4.1. Description et rôle
12
I.4.3. Source
13
I.4.4. Carence
13
I.5. Participation communautaire
13
I.5.1. Définition
14
I.5.2. 0rganisation des structures de participation
communautaire
14
I.5.3. Concept de relais communautaire
14
CHAPITRE II. MATERIEL ET METHODES
17
II.1. Matériel
17
II.1.1. Site d'étude
17
II.1.2. Documents consultés
17
II.2. Méthodes
17
II.2.1. Définitions
opérationnelles
17
II.2.2. Nature de l'étude et période
d'étude
18
II.2.3. Echantillonnage
18
II.2.4. Variables de l'étude
18
II.2.5. Collecte des données
19
II.2.6. Approche méthodologique
20
II.2.7. Analyse des données
20
CHAPITRE III. RESULTATS
21
III.1. Caractéristiques
socio-démographiques des nourrissons
21
III.2. Caractéristiques
anthropométriques
23
III.3. Participation à la CPS
24
III.3.1. Lieu de CPS et utilisation des
services
24
III.3.2. Age d'inscription à la CPS
25
III.3.3. Abandon de la CPS
25
III.3.4. Régularité à la
CPS
26
III.3.5. Présence de la fiche de CPS
27
III.4. Caractéristiques des parents
d'enfants fréquentant la CPS
27
III.4.1. Profil des mères
27
III.4.1.1. Caractéristiques des mères
et âge d'inscription à la CPS
30
III.4.1.2. Caractéristiques des mères
et âge d'abandon de la CPS
32
III.4.2. Profil des pères
36
III.4.2.1. Niveau d'instruction des pères et
inscription à la CPS
37
III.4.2.2. Niveau d'instruction des pères et
abandon de la CPS
38
III.4.2.3. Niveau d'instruction des pères et
régularité à la CPS
39
III.5. Activité des relais
communautaires dans le cadre de la CPS
40
III.5.1. Visites à domicile des
relais communautaires et motivation des mères
41
CHAPITRE IV. DISCUSSION
42
IV.1. Répartition des nourrissons
selon le poids de naissance
42
IV.2. Répartition des nourrissons
selon la résidence
42
IV.3. Lieu de CPS
42
IV.4. Age d'inscription à la CPS
42
IV.5. Abandon de la CPS
43
IV.6. Régularité à la
CPS
43
IV.7. Fiche de CPS
44
IV.8. Caractéristiques des parents
et CPS
44
IV.9. Activité des relais
communautaires en matière de CPS dans l'aire de santé
de Kintanu I
46
CONCLUSION
47
RECOMMANDATIONS
48
BIBLIOGRAPHIE
49
ANNEXES
54
INTRODUCTION
Depuis de nombreuses années les soins et la
prévention dans la lutte contre les taux élevés de
mortalité infantile occupent une place importante dans les pays les
moins avancés (1). Les enfants constituent plus de la moitié de
la population dans la majorité de ces pays (2) ; ceux de moins de 5
ans représentent environ 19% de la population en République
Démocratique du Congo (3, 4).
La surveillance de la croissance a été reconnue
comme une stratégie clé, non seulement parce qu'elle aide
à promouvoir un état nutritionnel satisfaisant des enfants, mais
aussi parce qu'elle fournit l'opportunité d'associer à bas prix
d'autres interventions sur la santé de l'enfant (5). Cette
activité est devenue un élément majeur de beaucoup de
programmes de santé de l'enfant dans les pays en voie de
développement pendant les deux décennies passées, mais peu
de recherches ont été effectuées sur son apport
réel à l'efficacité desdits programmes (6).
En RDC, la surveillance de la croissance des enfants fait
partie des premières actions entreprises dans le cadre de la
Santé Publique (7). Elle a d'abord fonctionné sous l'appellation
de Consultation des Nourrissons de 1912-1913 à 1984. C'est à
partir de cette dernière année qu'elle est pratiquée comme
une composante des soins de santé primaires dénommée
consultation préscolaire. Elle concerne les enfants de 0 à 59
mois d'âge et vise une bonne santé globale de ceux-ci (8). La
croissance et le développement sur le plan physique, intellectuel,
psychique et social constituent les principales caractéristiques de
l'enfance (2) et dépendent largement de la qualité des soins dont
bénéficient les enfants en âge préscolaire (2, 9,
10). Les parents et la communauté se doivent de garantir à cet
être la protection, l'alimentation, l'affection, l'instruction, et tout
ce qui lui est nécessaire pour qu'il croisse convenablement et devienne
indépendant vis-à-vis des adultes (2, 11).
Les maladies compromettent le développement de l'enfant
(9, 12). Leurs conséquences sur ce dernier sont fonction de l'âge
auquel elles surviennent (2). Une croissance normale est le meilleur indicateur
de bien-être de l'enfant (2; 12, 13) et permet par conséquent
d'évaluer les directives destinées à réduire la
mortalité et la morbidité infantiles (14). Evaluer
régulièrement la croissance constitue le moyen le plus direct de
déceler les perturbations de l'état sanitaire de cet être
fragile (8, 2, 9). Une étude effectuée dans un village pauvre de
Côte d'Ivoire sur des enfants d'âge scolaire et préscolaire
considérés par l'école et par les familles comme
étant en bonne santé, a conclu, après des examens clinique
et coproparasitologique, qu'une forte infestation, spécialement par les
vers ronds, peut avoir un effet négatif sur le développement des
enfants, leur état nutritionnel et leur développement à la
puberté (10).
Parmi les affections de l'enfance, la malnutrition, les
maladies infectieuses et parasitaires (diarrhées récurrentes,
rougeole, coqueluche, poliomyélite, tuberculose, malaria, helminthiases)
sont les principales causes de morbidité et de mortalité
infantiles dans les pays du tiers monde (2, 15, 16). Ces maladies sont plus
associées à la pauvreté qu'elles ne sont purement
tropicales. Leur profil ressemble fortement à celui des pathologies
rencontrées au 19e siècle en Europe (2, 15).
Les 20 dernières années ont été
marquées, sur le plan de la survie de l'enfant, par des
améliorations imputables à l'efficacité des interventions
de santé publique et au redressement des performances économiques
et sociales à travers le monde (16). La prévalence du retard de
croissance est passée dans les pays en développement de 47% en
1980 a` 33% en 2000 (une chute de 40 millions de cas), même si
l'évolution est inégale suivant les régions. Dans les pays
en développement, malgré une baisse globale du retard de
croissance, la malnutrition de l'enfant reste un problème de
santé publique majeur. Dans certains d'entre eux, la fréquence du
retard de croissance est en augmentation, tandis que dans beaucoup d'autres les
chiffres restent préoccupants. La croissance ne sert donc pas seulement
à évaluer l'état nutritionnel et l'état de
santé de l'enfant, mais elle est aussi une excellente mesure des
inégalités du développement humain auxquelles sont
confrontées les populations (12).
De même, les taux de couverture vaccinale mondiaux font
apparaître le fossé qui existe entre les pays les plus pauvres et
les pays les plus riches. Seuls 50% environ des enfants sont vaccinés
dans l'année suivant leur naissance en Afrique subsaharienne (17).
Des inégalités se manifestent également
au sein d'un même pays entre les populations les plus pauvres et les plus
riches (2, 17). Au Niger, par exemple, la forte mortalité des enfants de
moins de 5 ans (259 pour 1.000) varie considérablement entre milieux
urbain et rural (18), 20% d'enfants les plus riches ont dix fois plus de chance
d'être vaccinés, les taux d'abandon sont plus élevés
parmi les plus pauvres (17).
Environ 10,6 millions d'enfants continuent de mourir chaque
année, dont 4,6 millions en Afrique, le plus souvent par suite de causes
évitables (16,19, 20).
La situation de la plupart des enfants africains demeure
critique et est exaspérée par la grande pauvreté qui
règne sur le continent (16). Cependant, des mesures
intégrées en faveur du développement social et de
l'amélioration du système sanitaire permettent d'obtenir des
résultats encourageants. L'Egypte a fait de grands progrès au
cours de la dernière décade; en 1999, le taux de mortalité
infantile et le taux de mortalité des enfants de moins de cinq ans
avaient été réduits de moitié. Le taux de
vaccination y est actuellement de 95% (21).
En RDC, le taux de mortalité infantile a
été estimé à plus de 200/1000 naissances vivantes
selon le rapport de l'IRC en l'an 2000 (3). Deux facteurs principaux rendent
l'enfant de cette région particulièrement
vulnérable : le contexte socio-économique et l'organisation
des soins de santé (2), auxquels il faudrait adjoindre en ce qui
concerne notre pays, la situation de guerre qui y a sévi (3). La
consultation préscolaire se réalise principalement au niveau des
centres de santé. Malgré les efforts, les activités de CPS
ne semblent pas avoir produit les résultats attendus. A Kinshasa, les
taux de prévalence de la malnutrition sont toujours très
élevés alors que ceux de la couverture des activités de
CPS sont bas (8). En 1985, 1987 et 1988, les taux de couverture des CPS pour
les nourrissons de 12 à 23 mois qui étaient complètement
vaccinés aux CPS étaient respectivement de 40%, 47% et 24,7% des
cas (22). Depuis 1990, le PEV n'a pas atteint des couvertures vaccinales
satisfaisantes. Cependant, une amélioration a été
observée à partir de 1999 grâce notamment aux apports des
Journées Nationales de Vaccination. En ce qui concerne la vaccination
contre la tuberculose et la rougeole, le taux d'abandon a atteint 35.2 % en
1999 (3, 4).
Le Bureau Central de la Zone de Santé Rurale de Kisantu
présente les données suivantes pour l'année 2004 :
- taux d'inscription à la CPS : 89 % ;
- taux de couverture vaccinale pour le VAR :
36,1% ;
- participation à la CPS des enfants de 0 à 59
mois : 17 %.
Ces résultats montrent après simulation que 83 %
d'enfants d'âge préscolaire ne sont pas couverts par le service de
surveillance de croissance.
Fort de ce qui précède, il sied d'évaluer
l'utilisation par la population en milieu rural de la CPS et d'analyser les
causes d'abandon.
OBJECTIFS
Général
La présente étude vise à évaluer
l'utilisation des services de CPS par la population de la Zone de Santé
Rurale de Kisantu et à analyser les causes d'abandon.
Spécifiques
Pour atteindre cet objectif général, les
objectifs suivants ont été fixés :
1. décrire le déroulement de la CPS dans la Zone
de Santé de Kisantu ;
2. déterminer le profil des parents d'enfants qui
fréquentent la CPS ;
3. déterminer les facteurs d'abandon de la
CPS ;
4. déterminer le rôle joué par les relais
communautaires dans la couverture de la CPS dans la Zone de Santé de
Kisantu.
CHAP I. GENERALITES
I.1. Consultation
préscolaire
I.1.1. Définition
La consultation préscolaire est une composante des
Soins de Santé Primaires qui intègre différentes
activités curatives et préventives pour la protection de la
santé de l'enfant âgé de moins de 5 ans, la surveillance et
la promotion de son état nutritionnel et de sa croissance (1, 7, 8).
I.1.2. Objectifs
La CPS vise :
· à prévenir et dépister tout retard
de croissance ;
· à dépister les maladies
carentielles ;
· à orienter les cas de malnutrition
sévère vers un centre de récupération
nutritionnelle ;
· à prévenir par la vaccination les huit
maladies cibles du PEV, à savoir la tuberculose, la poliomyélite,
la diphtérie, le tétanos, la coqueluche, la rougeole, la
fièvre jaune et l'hépatite B ;
· à éduquer les mères sur la
santé des enfants (3,7, 23, 24).
I.1.3. Eligibilité et
recrutement
La CPS concerne tous les enfants de moins de 5 ans habitant
dans le rayon d'action d'un centre de santé (7, 8, 23). Ils sont
recrutés au centre de santé à la naissance, lors des
consultations curatives ou à la consultation postnatale, soit au cours
des visites dans la communauté (1, 7, 23, 24).
I.1.4. Lieu et rythme des
CPS
La CPS se tient au centre de santé ou dans la
communauté (23, 24).
Il est classique de voir une fois par mois les nourrissons de
6 semaines à 3 ans et les enfants à risque ; ceux
au-delà de 3 ans à 5ans doivent être revus tous les trois
mois (1, 7, 23).
I.1.6. Personnel
Tout agent de santé bien formé est en mesure
d'effectuer la CPS. Néanmoins, il est recommandé qu'elle soit
dirigée par l'infirmier titulaire du centre de santé
assisté d'un infirmier auxiliaire et d'une ou de deux aides choisis dans
le CODESA ou plus particulièrement parmi les relais communautaires (1,
7, 23, 24).
I.1.7. Matériel pour la
CPS
1. Documents :
· Registre de CPS
· Fiche de pointage pour la CPS
· Cahier des enfants sous courbe
· Fiche graphique de poids
2. Balance à suspension
3. Ruban pour la mesure des périmètres
crânien et brachial
4. Vaccins et seringues pour vaccination
5. Gélules de vitamine A
6. Matériel d'éducation nutritionnelle
(boîtes à images)
7. Aliments frais (1, 7, 23, 24).
I.1.8. Activités
réalisées par l'infirmier au cours de la CPS
L'éducation sanitaire et nutritionnelle, la
pesée, l'examen physique, la vaccination et la supplémentation en
vitamine A sont les différentes activités réalisées
au cours de la CPS (1, 7, 23, 24; 25, 26).
I.1.9. Suivi des enfants
malades ou malnourris
Un enfant malade doit être revu à court terme.
S'il ne revient pas à la date prévue, l'infirmier doit effectuer
une visite à domicile (1).
S'agissant des problèmes nutritionnels, les courbes de
croissance aident l'infirmier et les parents à détecter
précocement des anomalies révélées par un poids
et/ou une taille insuffisants ou trop élevés et permettent de
faire le suivi de l'enfant. Leur aspect dicte généralement les
conseils à donner et la fréquence des visites (1, 7, 27).
I.1.10. Description d'une
séance de CPS au CS Kintanu Etat
Matériel :
Tout le matériel requis pour la CPS a été
utilisé, à l'exception du cahier des enfants sous courbe, du
mètre ruban et des aliments frais.
Personnel :
Trois ou quatre infirmiers sont affectés à la
CPS et se répartissent les différentes tâches.
Déroulement :
A l'arrivée, chaque mère retire un jeton lui
attribuant un numéro d'ordre d'arrivée selon lequel son enfant
bénéficiera des activités de la CPS. Après quelques
minutes d'éducation sanitaire et nutritionnelle, chaque nourrisson est
pesé puis, selon le calendrier, vacciné et supplementé en
vitamine A.
La consultation préscolaire est absolument gratuite et
s'effectue deux fois le mois. Il y a autour de 90 nourrissons par
séance.
L'aire de santé de Kintanu I ne compte pas de centre de
récupération nutritionnelle. Les nourrissons atteints de
malnutrition sévère et modérée sont
référés à l'Hôpital Saint Luc de Kisantu.
L'infirmier prodigue des conseils aux mères dont les enfants souffrent
de malnutrition légère.
Lors de notre passage au CS Kintanu Etat, aucun enfant n'a
été détecté mal nourri ; la séance a
duré 3heures et 33 minutes.
I.2. Développement
staturo-pondéral
I.2.1. Définition
Le terme « développement »
désigne l'ensemble des phénomènes qui participent à
la transformation progressive de l'être humain depuis la conception
jusqu'à l'âge adulte. Le développement physique
résulte de la croissance somatique et de la maturation (perfectionnement
des structures et des fonctions dans l'évolution vers l'état
adulte) (28). La croissance physique correspond à l'augmentation en
taille, en poids, en surface et en volume du corps due à la
multiplication et à l'augmentation de la taille des cellules. Elle va de
la fécondation à l'âge adulte (2, 7).
I.2.2. Evaluation de la
croissance physique
La croissance varie selon les tissus et les différentes
régions de l'organisme (2). En pratique, elle est évaluée
par plusieurs paramètres lesquels sont normalement en harmonie les uns
par rapport aux autres. Les plus habituels sont : la taille, le poids et
le périmètre crânien (2, 27, 28, 29, 30). Pour pouvoir
affirmer l'existence ou pas d'un tel trouble de la croissance, ces mensurations
doivent être effectuées de façon
répétée et à intervalles réguliers. Les
courbes de croissance ainsi obtenues permettent d'une part de comparer un
enfant à la moyenne de son âge, d'autre part d'apprécier la
dynamique de sa croissance propre (2, 27, 28, 29).
I.2.3. Indicateurs
anthropométriques utilisés dans les centres de santé
Afin de visualiser les changements de l'état
nutritionnel, l'on se sert habituellement de l'âge, de la taille et du
poids de l'enfant, à partir desquels on construit les indices
nutritionnels ci-après :
· indice poids par rapport à la taille : cet
indice décrit une malnutrition récente ou une malnutrition
aiguë ;
· indice taille par rapport à l'âge :
il dépeint une malnutrition chronique ou survenue dans le
passé ;
· indice poids par rapport à l'âge :
c'est une combinaison des deux précédents. Il est le plus
utilisé dans les programmes de surveillance de croissance (12, 25,
30).
La fiche de croissance poids pour âge est le
modèle recommandé pour la CPS. (7).
I.2.4. Facteurs qui influencent
le développement physique de l'enfant
Il s'agit en l'occurrence de :
§ facteurs génétiques et raciaux ;
§ facteurs nutritionnels ;
§ troubles endocriniens (par exemple ceux qui sont
liés à l'hormone de croissance, aux hormones thyroïdiennes
et sexuelles) ;
§ affections chroniques (cardiopathies cyanogènes,
insuffisance rénale, sicklanémie, ...) ;
§ dysplasies osseuses ;
§ facteurs psycho-affectifs, d'où certains
nanismes dits « psycho-affectifs» (2, 28).
I.3. Vaccination
La prévention des infections est le principal moyen
qu'ont utilisé les pays développés pour améliorer
la santé maternelle et infantile. La vaccination est l'une des
techniques qui concourent à cet objectif (2).
Les vaccins à usage humain sont des préparations
contenant des substances antigéniques destinées à induire
chez le sujet auquel elles sont administrées une immunité active
spécifique (28, 29).
En République Démocratique du Congo, le
Programme Elargi de Vaccination, créé en 1978, a pour mission de
contribuer à une meilleure survie de l'enfant en réduisant la
morbidité et la mortalité attribuables aux maladies
évitables par la vaccination. Depuis 1981, les activités du PEV
ont été progressivement intégrées dans les centres
de santé au point que ce jour, toutes les zones de santé ont
intégré le PEV dans leurs activités de routine.
Les maladies cibles du PEV sont : la tuberculose, la
diphtérie, le tétanos néo-natal, la coqueluche, la
poliomyélite , la rougeole, la fièvre jaune, l'hépatite
virale B (3, 4). Les enfants concernés par les vaccinations de routine
sont ceux âgés de 0 à 11 mois (3). Le calendrier vaccinal
en vigueur dans notre pays se trouve repris en annexe.
I.4. Vitamine A
I.4.1. Description et
rôle
Vitamine
liposoluble, la vitamine A se présente,
dans l'organisme, sous la forme de rétinol, de rétinal (dans la
rétine), d'acide rétinoïque (dans les os et les muqueuses)
ou de palmitate de rétinyle (réserves stockées dans le
foie). C'est dans la rétine qu'on l'a isolée la première
fois, d'où le nom de « rétinol » (31, 32,33,
34).
Elle joue un rôle important dans la vision, notamment au
chapitre de l'adaptation de l'oeil à l'obscurité, mais aussi dans
la croissance des os, la reproduction et la régulation du système
immunitaire. Elle contribue à la santé de la peau et des
muqueuses (yeux, voies respiratoires et urinaires, intestins), qui constituent
notre première ligne de défense contre les bactéries et
les virus. Elle est essentielle à la différenciation et la
croissance cellulaire, car elle participe à la transcription de certains
gènes et à la synthèse de certaines protéines. Elle
favorise également l'absorption du fer et semble jouer un rôle
dans la régulation des réponses inflammatoires (31, 32,33,
34).
I.4.3. Source
L'organisme s'approvisionne directement en vitamine A
dans les aliments de source animale (viande, oeufs, lait et ses
dérivés, beurre...), mais il peut aussi le faire indirectement,
en transformant en vitamine A certains caroténoïdes provenant
des végétaux (noix de palme, patate douce, carotte,
épinards,...). On dit de ces caroténoïdes qu'ils sont des
provitamines A. L'absorption optimale du bêta-carotène
contenu dans les végétaux demande la présence d'un peu de
matière grasse, elle est aussi influencée par la
génétique et le statut nutritionnel de l'individu (31, 34).
I.4.4. Carence
De nos jours, on considère que l'alimentation normale
des habitants des pays développés leur procure toute la
vitamine A dont ils ont besoin. La supplémentation est surtout
prônée dans les pays sous-développés ou en voie de
développement, là où la sous-alimentation et la
malnutrition causent une réelle carence en vitamine A. Cette
carence, réel problème de santé publique dans certains de
ces pays, engendre notamment une moindre résistance aux maladies
infectieuses chez les enfants et une incidence accrue de la
cécité qui résulte des complications de certaines maladies
oculaires (31, 34).
En R.D.C, la supplémentation de routine en vitamine A
est sous la coordination du PRONANUT. Le PEV qui constitue une
opportunité, offre la vitamine A durant les activités de campagne
de masse. La vitamine A est administrée de manière
préventive tous les six mois aux enfants de 6 à 59 mois (3, 31).
I.5. Participation
communautaire
L'article 25 de la Charte des Droits de l'Homme des Nations
Unies du 10 décembre 1948 reconnaît à toute personne le
droit à un niveau de vie suffisant pour assurer sa santé, son
bien-être et celui de sa famille. La santé est un droit
fondamental. Dans la déclaration de Alma Ata de septembre 1978, les
Soins de Santé Primaires exigent et favorisent au maximum
l'autoresponsabilité de la collectivité et des individus et leur
participation à la planification, à l'organisation, au
fonctionnement et au contrôle des Soins de Santé Primaires, en
tirant le plus large parti possible des ressources locales, nationales et
autres, et favorisent à cette fin, par une éducation
appropriée, l'aptitude des collectivités à participer (24,
35).
I.5.1. Définition
La participation communautaire est essentiellement un
processus par lequel les personnes, individuellement ou en groupe, exercent
leur droit de jouer un rôle actif et direct dans le développement
des services appropriés, en garantissant les conditions d'une
amélioration durable de la vie et en soutenant l'octroi aux
communautés du pouvoir d'intervenir dans le développement global
(24).
I.5.2. 0rganisation des
structures de participation communautaire
La participation communautaire s'organise autour d'une aire de
santé donnée avec le concours de la population qui y vit. Elle se
choisit ses représentants pour les différents niveaux de prise de
décision bénéfique à la communauté. Il
s'agit essentiellement de la Cellule d'Animation Communautaire (CAC) et du
Comité de Développement de l'aire de santé (CODESA)
(36).
I.5.3. Concept de relais
communautaire
I.5.3.1. Définition
Un relais communautaire (RECO) est un volontaire choisi par
les villageois ou les habitants d'une rue, en ville, qui accepte d'assurer le
pont entre la communauté et les services de santé et de consacrer
une partie de son temps pour des activités d'intérêt
communautaire, en vue de la réalisation des soins curatifs,
préventifs, promotionnels et réadaptatifs dans l'aire de
santé. Il organise et rend visite à chaque famille une à
deux fois par mois (7, 36,37).
I.5.3.2. Profil du relais communautaire
Le relais communautaire
· doit être une personne influente
désignée par la communauté (village ou rue) ;
· doit avoir un travail qui lui assure un
revenu ;
· n'est pas membre de l'équipe de
santé ;
· peut être le chef du village, enseignant,
catéchiste,... ;
· doit avoir un certain niveau d'instruction ;
· peut être un homme ou une femme ;
· doit être volontaire pour cette fonction (7,
36).
I.5.3.3. Mandat
Le mandat du relais communautaire est de 3 ans et
peut-être renouvelé plusieurs fois selon la confiance que lui
témoignent les habitants (7).
I.5.3.4. Tâches du relais communautaire
Un relais communautaire s'occupe de 10-15 ménages (7).
En tant que partenaire des services de santé, le relais
communautaire a comme tâches:
1. le dénombrement des populations cibles ;
2. les visites à domicile ;
3. le suivi de la croissance des enfants de moins de
5ans ;
4. l'organisation des activités d'éveil du jeune
enfant ;
5. la participation aux enquêtes, à la
micro-planification, à l'organisation et l'exécution des
interventions sanitaires dans le village (pesée communautaire,
supplémentation des enfants en vitamine A, imprégnation des
moustiquaires,...) ;
6. la mobilisation de la communauté pour la mise
en place des initiatives communautaires (7, 38).
I.5.3.5. Relation entre le relais communautaire et les
autres structures de développement
Dans un village, le relais communautaire travaille au sein de
la Cellule d'Animation Communautaire, CAC, une structure multi-sectorielle de
développement du village constituée de 5 à 10 membres.
Celle-ci délègue un représentant au CODESA, Comité
de Développement de l'aire de santé (7, 38).
I.5.3.5 Les relais communautaires dans l'aire de
santé de Kintanu I
L'aire de santé de Kintanu I compte 10 relais
communautaires parmi lesquels il y a quatre femmes (une ménagère,
deux enseignantes et une étudiante) et six hommes dont un journaliste,
deux fonctionnaires de l'Etat et deux opérateurs économiques. Ils
se réunissent mensuellement pour établir le plan d'action du mois
en fonction des problèmes identifiés et des résultats de
l'évaluation des activités antérieures.
CHAPITRE II. MATERIEL ET
METHODES
II.1. Matériel
II.1.1. Site d'étude
L'aire de santé de Kintanu I, est l'une des 16 aires de
santé que comprend la Zone de Santé Rurale de Kisantu ; sa
population générale est estimée à 10354 habitants
répartis au sein de 2151 ménages. Elle compte un centre de
santé (CS Kintanu Etat ou Kintanu I) et deux postes de santé
(Kimbanguiste et CEC). Elle est limitée
· au Sud par l'AS de la Cité NSELE appartenant
à la Zone de Santé de Mbanza-Ngungu ;
· à l'Ouest par l'AS de Kintanu II ;
· à l'Est et au Nord par la rivière Inkisi
qui la sépare de l'AS de Nkandu I.
Du point de vue politico-administratif ; l'AS de Kintanu
I est constituée par les quartiers Carrières et Wombo.
II.1.2. Documents
consultés
Afin de réaliser cette étude, nous avons
effectué une revue des fiches de recensement, des fiches graphiques de
CPS et des registres de CPS.
II.2. Méthodes
II.2.1. Définitions
opérationnelles
· Mères régulières à la
CPS : celles dont le nourrisson âgé de 24 mois a
été pesé au moins 20 fois au cours des CPS.
· Mères irrégulières à la
CPS : celles dont le nourrisson âgé de 24 mois a
été pesé 10 à 19 fois au cours des CPS.
· Mères très irrégulières
à la CPS : celles dont le nourrisson âgé de 24 mois a
été pesé moins de 10 fois au cours des CPS.
· Abandon précoce de la CPS : arrêt de
la CPS lorsque le nourrisson est âgé de moins de 12 mois.
· Abandon tardif de la CPS : arrêt de la CPS
lorsque le nourrisson est âgé de 12 à 23 mois.
· Partenaire : père du nourrisson.
· Partenaire permanent : père du nourrisson
vivant dans le même domicile que la mère de ce dernier.
· Partenaire non permanent : père du
nourrisson ne vivant pas dans le même domicile que la mère de ce
dernier.
II.2.2. Nature de
l'étude et période d'étude
La présente étude transversale couvre la
période de deux ans allant du mois de janvier 2004 au mois de
décembre 2006. Elle s'est intéressée aux nourrissons qui
ont totalisé 24 mois d'âge durant l'année 2006.
II.2.3. Echantillonnage
Les données du recensement effectué par le
Bureau Central de la Zone de Santé de Kisantu du mois d'octobre au mois
de décembre 2005 ont permis de dégager une base de sondage
chiffrée à 312 nourrissons de 12 à 24 mois parmi lesquels
il y avait 152 nourrissons nés en 2004. De ces derniers ont
été exclus :
· ceux dont la famille avait
déménagé : 32 nourrissons ;
· ceux dont la mère était en voyage lors de
notre passage : 2 nourrissons ;
· ceux dont la mère habite ailleurs : 4
nourrissons ;
· l'un des deux jumeaux au sein d'un même
foyer : 2 nourrissons.
Il est resté un échantillon de 112
nourrissons.
II.2.4. Variables de
l'étude
Les variables utilisées pour la présente
étude sont les suivantes :
1. Identification du nourrisson
- Sexe
- Lieu de naissance
- Rang de naissance
- Résidence
2. Variable anthropométrique
- Poids de naissance
3. Participation à la CPS
- Lieu de CPS
- Age d'inscription à la CPS
- Abandon de la CPS
- Age d'abandon de la CPS
- Facteur principal d'abandon de la CPS
- Présentation de la fiche de CPS
- Présence de la courbe de poids sur la fiche de CPS
- Nombre total des pesées
4. Profil des parents
Mère
- Age
- Permanence du partenaire à domicile
- Niveau d'instruction
- Profession
- Nombre d'enfants en vie
- Nombre d'enfants décédés
- Nombre d'enfant de moins de 5 ans
Père
- Age
- Profession
- Niveau d'instruction
5. Activité des relais communautaires dans la
couverture de la CPS
- Nombre annuel de visites à domicile
- Mères motivées par les relais communautaires
pour la CPS
II.2.5. Collecte des
données
Cette étude est basée sur les informations
récoltées à domicile par une interview auprès des
mères puis par une enquête réalisée dans les
structures de santé de l'aire de santé de Kintanu I où
sont effectuées les CPS.
II.2.6. Approche
méthodologique
Nous avons procédé à l'identification des
nourrissons à partir des fiches de recensement.
A l'aide d'un questionnaire (en annexe) administré aux
mères, nous avons recueilli les renseignements
socio-démographiques et anthropométriques, les renseignements en
rapport avec l'activité des relais communautaires et
éventuellement les causes d'abandon de la CPS.
Les données relatives à la participation des
nourrissons à la CPS ont été prélevées sur
les fiches graphiques de CPS détenues par les mères et dans les
registres de CPS que nous ont fournis les infirmiers des centre et postes de
santé .
II.2.7. Analyse des
données
L'analyse statistique des données collectées a
été effectuée grâce aux logiciels EPI INFO
version 6.04 et Excel.
Elle a été essentiellement axée sur les
mesures de tendance centrale (moyenne) et de dispersion (écart-type), la
construction des tableaux croisés ou de contingence et le calcul de la
valeur de p.
Les résultats obtenus ont été
présentés sous forme de tableaux, d'histogrammes ou de diagrammes
en secteur reprenant les caractéristiques socio-démographiques,
les mesures anthropométriques, la participation aux CPS, le profil des
pères et des mères et l'activité des relais
communautaires.
Il faut noter aussi que l'intervalle de confiance a
été construit à 95% pour estimer le niveau de
signification. Une valeur de p<0,05 a été
considérée comme seuil de significativité (p<0,01:
hautement significatif et p<0,001 : très significatif).
CHAPITRE III. RESULTATS
Ce chapitre présente les résultats
observés.
III.1.
Caractéristiques socio-démographiques des nourrissons
Il s'agit du sexe, du lieu de naissance et du rang de
naissance.
Il se dégage du premier tableau qu'il y avait autant de
filles que de garçons ; 48,2% des nourrissons sont nés dans
l'aire de santé de Kintanu I ; 33% sont nés en
troisième ou quatrième position et 27,7% sont des
aînés (n=112).
Tableau I. Données socio-démographiques
|
|
|
|
Variables
|
Fréquences
|
% (n=112)
|
|
|
|
|
|
|
|
|
Sexe
|
|
|
|
Féminin
|
56
|
50
|
|
Masculin
|
56
|
50
|
|
Lieu de naissance
|
|
|
|
Aire de Santé
|
54
|
48,2
|
|
Hors Aire de Santé
|
50
|
44,6
|
|
Hors Zone de Santé
|
8
|
7,1
|
|
Rang de naissance
|
|
|
|
1er
|
31
|
27,7
|
|
2è
|
21
|
18,8
|
|
3è et 4è
|
37
|
33
|
|
Au-delà du 4è
|
23
|
20,5
|
|
|
|
|
|
|
Compte tenu du lieu de résidence, 63% des nourrissons
habitent le quartier Carrières, tel que l'illustre cette première
figure.

Figure 1. Répartition des nourrissons selon la
résidence
III.2.
Caractéristiques anthropométriques
Il n'a été question que du poids de naissance
des nourrissons.
Le diagramme ci-dessous montre que 90% sont nés avec un
poids normal de 2500 à 4000g, 6% avec un faible poids (inférieur
à 2500g) et 4% sont nés macrosomes (poids supérieur
à 4000g). Le poids moyen à la naissance est 3145,9 #177;
568,5g.
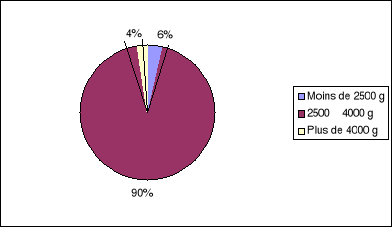
Figure 2. Diagramme en secteur de la répartition des
nourrissons selon le poids de naissance
III.3. Participation
à la CPS
III.3.1. Lieu de CPS et
utilisation des services
Soixante-huit mères, soit près de soixante et un
pour cent (60,7%), ont fréquenté les structures sanitaires de
l'AS de Kintanu I; 30,4% sont allées dans d'autres aires de santé
de la Zone de Santé Rurale de Kisantu ; les autres se sont rendues
en dehors de ladite Zone de Santé (n=112). C'est la situation que
représente l'histogramme ci-après.

Figure 3. Répartition des mères selon le lieu de
CPS
III.3.2. Age d'inscription
à la CPS
Le prélèvement de l'âge d'inscription
à la CPS a été effectué dans les registres de CPS,
seulement pour les nourrissons inscrits dans les structures sanitaires de l'AS
de Kintanu I. Les groupes d'âge d'inscription ont été
constitués en référence au calendrier vaccinal.
Selon le tableau suivant, 67,6% des nourrissons ont
été inscrits dans les 6 semaines de la naissance; 5,9% l'ont
été après 14 semaines (n=68). L'âge moyen
d'inscription à la CPS est de 5,8#177;5,9 semaines.
Tableau II. Age d'inscription des nourrissons à la CPS
|
|
|
|
|
Age d'inscription
|
Fréquence
|
% (n=68)
|
|
(semaines)
|
|
|
|
|
|
|
|
|
|
= 6 semaines
|
46
|
67,6
|
|
7 à 10 semaines
|
16
|
23,5
|
|
11 à 14 semaines
|
2
|
2,9
|
|
> 14 semaines
|
4
|
5,9
|
|
|
|
|
III.3.3. Abandon de la CPS
L'âge d'abandon de la CPS est l'âge du nourrisson
à partir duquel la mère nous a déclaré avoir
arrêté, d'elle-même, de fréquenter les services de
CPS. L'abandon de la CPS est dit précoce lorsqu'il est survenu chez un
nourrisson âgé de moins de 12 mois ; il est tardif lorsqu'il
a eu lieu chez un nourrisson âgé de 12 à 23 mois.
Il ressort du troisième tableau que les trois quarts
des mères ont abandonné la CPS (n=112) ; 51,2% des
mères ont abandonné précocement et 34,5% ont cité
la fin du calendrier vaccinal comme facteur principal d'abandon (n=84). Parmi
les autres facteurs principaux d'abandon ont été
évoqués, par ordre d'importance, les déménagements,
les voyages pour des motifs autres que commerciaux, la maladie de la
mère, du mari ou du nourrisson, le découragement de la
mère à cause de la stagnation du poids de l'enfant et la survenue
d'une autre grossesse. L'âge moyen d'abandon de la CPS est de 12#177;4,4
mois.
Tableau III. Données relatives à l'abandon de la
CPS
|
|
|
|
|
|
|
Variables
|
n
|
Fréquence
|
%
|
Moyenne
|
ET
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Abandon de la CPS
|
112
|
|
|
|
|
|
Oui
|
|
84
|
75
|
|
|
|
Non
|
|
28
|
25
|
|
|
|
|
|
|
|
|
|
Age d'abandon
|
84
|
|
|
12 mois
|
4,4
|
|
< 12 mois
|
|
43
|
51,2
|
|
|
|
12 à 23 mois
|
|
41
|
48,8
|
|
|
|
|
|
|
|
|
|
Facteur principal d'abandon
|
84
|
|
|
|
|
|
Fin du calendrier vaccinal
|
|
29
|
34,5
|
|
|
|
Occupations professionnelles de la mère
|
|
22
|
26,2
|
|
|
|
Charges ménagères
|
|
2
|
2,4
|
|
|
|
Autres facteurs
|
|
31
|
36,9
|
|
|
|
|
|
|
|
|
|
III.3.4.
Régularité à la CPS
Cette variable a été considérée
chez tous les nourrissons dont les mères ont présenté une
fiche de CPS sur laquelle étaient marqués les renseignements en
rapport avec la pesée. Le critère de régularité est
le nombre total de pesées dont le nourrisson âgé de 24 mois
a fait l'objet au cours des CPS. Les mères régulières
à la CPS sont celles dont le nourrisson a été pesé
au moins 20 fois, les mères irrégulières sont celles dont
le nourrisson a été pesé 10 à 19 fois et les
mères très irrégulières sont celles dont le
nourrisson a été pesé moins de 10 fois.
La quatrième figure montre qu'une seule mère,
soit 2,4%, a été régulière à la CPS alors
que 28,6% ont été irrégulières et 69% très
irrégulières (n=42). Le nombre moyen de pesées est 9 #177;
4.

Figure 4. Régularité des mères à la
CPS
III.3.5. Présence de la
fiche de CPS
La fiche de CPS n'a été présentée
que par 38,4% des mères. Elle a été déclarée
soit perdue soit gardée dans un endroit d'accès difficile
(enfouie au fond d'une malle ou d'une valise ou enfermée parmi les biens
du père) par 69 mères, soit 61,6% (n=112).
La courbe de poids était tracée sur 97,7% de ces
fiches (n=43).
III.4.
Caractéristiques des parents d'enfants fréquentant la CPS
III.4.1. Profil des
mères
Il s'agit de l'âge, du niveau d'instruction, de la
profession, de la permanence du partenaire à domicile, du nombre
d'enfants en vie, du nombre d'enfants décédés et du nombre
d'enfants âgés de moins de 5 ans. Le terme partenaire
désigne le père du nourrisson.
Il se dégage du tableau ci-dessous que 12,5% des
mères avaient moins de 21 ans et 20,5% plus de 34 ans ; la moyenne
d'âge est de 28#177;6,9 ans. La majorité a un niveau
d'étude secondaire (85,7%); Il n'y en a eu aucune de niveau
supérieur ou universitaire. Les mères sans profession constituent
28,6% et les agricultrices sont représentées à raison de
17%. Le quart de ces femmes ont un partenaire non permanent, parce qu'elles
sont soit trop jeunes, soit divorcées ou veuves. Quarante-deux pourcent
avaient trois à quatre enfants, 41,1% avaient deux enfants
âgés de moins de 5 ans et 8,9% avaient déjà
enregistré au moins deux décès d'enfants (n=112).
Tableau IV. Caractéristiques socio-démographiques
des mères
|
Variables
|
Fréquence
|
% (n=112)
|
Moyenne
|
ET
|
|
|
|
|
|
|
|
|
|
|
|
|
Age
|
|
|
28
|
6,9
|
|
= 20 ans
|
14
|
12,5
|
|
|
|
21 à 27 ans
|
39
|
34,8
|
|
|
|
28 à 34 ans
|
36
|
32,1
|
|
|
|
= 35 ans
|
23
|
20,5
|
|
|
|
|
|
|
|
|
Niveau d'instruction
|
|
|
|
|
|
Primaire
|
16
|
14,3
|
|
|
|
Secondaire
|
96
|
85,7
|
|
|
|
|
|
|
|
|
Profession
|
|
|
|
|
|
Sans profession
|
32
|
28,6
|
|
|
|
Commerçantes
|
30
|
26,8
|
|
|
|
Agricultrices
|
19
|
17
|
|
|
|
Autres professions
|
31
|
27,7
|
|
|
|
|
|
|
|
|
Tableau IV. Caractéristiques socio-démographiques
des mères (suite)
|
Variables
|
Fréquence
|
% (n=112)
|
Moyenne
|
ET
|
|
|
|
|
|
|
|
|
|
|
|
|
Permanence du partenaire à domicile
|
|
|
|
|
|
Partenaire permanent
|
84
|
75
|
|
|
|
Partenaire non permanent
|
28
|
25
|
|
|
|
Enfants en vie
|
|
|
|
|
|
1
|
24
|
21,4
|
|
|
|
2
|
18
|
16,1
|
|
|
|
3 à 4
|
47
|
42
|
|
|
|
= 5
|
23
|
20,5
|
|
|
|
|
|
|
|
|
Enfants décédés
|
|
|
|
|
|
Aucun
|
74
|
66,1
|
|
|
|
1
|
28
|
25
|
|
|
|
=2
|
10
|
8,9
|
|
|
|
|
|
|
|
|
Enfants de moins de 5 ans
|
|
|
|
|
|
1
|
64
|
57,1
|
|
|
|
2
|
46
|
41,1
|
|
|
|
3
|
2
|
1,8
|
|
|
|
|
|
|
|
|
III.4.1.1.
Caractéristiques des mères et âge d'inscription à la
CPS
Nous notons du tableau suivant que plus de 80% des
mères de moins de 21 ans et de plus de 34 ans ont inscrit leur enfant
dans les six semaines de la naissance ; cela n'a été le cas
que pour 42,9% des mères de 28 à 34 ans (p>0,05).
Sur le plan du niveau d'instruction, 68,9% des mères de
niveau secondaire ont inscrit leur nourrisson dans les 6 semaines ; le
taux est de 57,1% en ce qui concerne les mères qui n'ont fait que les
études primaires (p>0,05).
Quant à la profession, 75% des mères sans
profession ont inscrit leur enfant dans les 6 semaines de la naissance contre
une proportion plus faible parmi les agricultrices, 50% (p>0,05).
La proportion des mères qui ont un partenaire non
permanent et dont le nourrisson a été inscrit à la CPS
dans les 6 semaines de la naissance (64,3%) n'est pas très
éloignée de celle des mères qui ont un partenaire
permanent (68,5%). De même, le taux des mères qui ont un
partenaire non permanent et dont le nourrisson a été inscrit
après 14 semaines d'âge (7,1%) ne diffère pas beaucoup de
celui des mères ayant un partenaire permanent (5,6%) (p>0,05).
Tableau V. Caractéristiques socio-démographiques
des mères et âge d'inscription des nourrissons à la CPS
|
|
|
|
|
|
|
|
Mères
|
|
Age d'inscription à la CPS
|
p
|
|
= 6
|
7 à 10
|
11 à 14
|
> 14
|
|
|
|
semaines
|
Semaines
|
semaines
|
semaines
|
|
|
|
|
|
|
|
|
Age
|
|
|
|
|
NS
|
|
= 20 ans
|
10 (83,3%)
|
1 (8,3%)
|
0 (0%)
|
1 (8,3%)
|
|
|
21 à 27 ans
|
14 (73,7%)
|
3 (15,8%)
|
0 (0%)
|
2 (10,5%)
|
|
|
28 à 34 ans
|
9 (42,9%)
|
10 (47,6%)
|
1 (4,8%)
|
1 (4,8%)
|
|
|
= 35 ans
|
13 (81,3%)
|
2 (12,5%)
|
1 (6,3%)
|
0 (0%)
|
|
|
|
|
|
|
|
|
Niveau d'instruction
|
|
|
|
|
NS
|
|
Primaire
|
4 (57,1%)
|
2(28,6%)
|
1 (14,3%)
|
0 (0%)
|
|
|
Secondaire
|
42 (68,9%)
|
14 (23%)
|
1 (1,6%)
|
4 (6,6%)
|
|
|
|
|
|
|
|
|
Profession
|
|
|
|
|
NS
|
|
Sans profession
|
18 (75%)
|
5 (20,8%)
|
1 (4,2%)
|
0 (0%)
|
|
|
Commerçantes
|
11 (64,7%)
|
13 (17,6%)
|
0 (0%)
|
3 (17,6%)
|
|
|
Agricultrices
|
6 (50%)
|
5 (41,7%)
|
1 (8,3%)
|
0 (0%)
|
|
|
Autres professions
|
11 (73,3%)
|
3 (20%)
|
0 (0%)
|
1 (6,7%)
|
|
|
|
|
|
|
|
|
Permanence du partenaire à domicile
|
|
|
|
|
NS
|
|
Partenaire permanent
|
37 (68,5%)
|
12 (22,2%)
|
2 (3,7%)
|
3 (5,6%)
|
|
|
Partenaire non permanent
|
9 (64,3%)
|
4 (28,6%)
|
0 (0%)
|
1 (7,1%)
|
|
|
|
|
|
|
|
|
III.4.1.2.
Caractéristiques des mères et âge d'abandon de la CPS
Du tableau VI, il est possible de tirer le taux d'abandon
précoce de la CPS : il est de 60% pour les mères
âgées de moins de 21 ans, de 50% pour celles de 28 à 34 ans
et de 52,9% pour celles de plus de 34 ans ; Il est estimé à
57,1% et à 50% respectivement pour les mères qui ont un
niveau d'étude primaire et celles qui ont un niveau secondaire; ce taux
est égal à 57,1% pour les mères sans profession et
à 58,8% pour les agricultrices ; il équivaut à 49,2% pour
les mères ayant un partenaire permanent et à 57,1% pour celles
dont le partenaire est non permanent.
Tableau VI. Caractéristiques socio-démographiques
des mères et âge d'abandon de la CPS
|
|
|
|
|
|
Mères
|
Age d'abandon de la CPS
|
p
|
|
|
< 12 mois
|
12 à 23 mois
|
|
|
|
|
|
|
Age
|
|
|
NS
|
|
= 20 ans
|
6 (60%)
|
4 (40%)
|
|
|
21 à 27 ans
|
14 (48,3%)
|
15 (51,7%)
|
|
|
28 à 34 ans
|
14 (50%)
|
14 (50%)
|
|
|
= 35 ans
|
9 (52,9%)
|
8 (47,1%)
|
|
|
|
|
|
|
Niveau d'instruction
|
|
|
NS
|
|
Primaire
|
8 (57,1%)
|
6 (42,9%)
|
|
|
Secondaire
|
35 (50%)
|
35 (50%)
|
|
|
|
|
|
|
Profession
|
|
|
NS
|
|
Sans Profession
|
12 (57,1%)
|
9 (42,9)
|
|
|
Commerçantes
|
10 (45,5%)
|
12 (54,5%)
|
|
|
Agricultrices
|
10 (58,8%)
|
7 (41,2%)
|
|
|
Autres professions
|
11(45,8%)
|
13 (54,2%)
|
|
|
|
|
|
|
Permanence du partenaire à domicile
|
|
|
NS
|
|
Partenaire permanent
|
31 (49,2%)
|
32 (50,8%)
|
|
|
Partenaire non permanent
|
12 (57,1%)
|
9 (42,9%)
|
|
|
|
|
|
|
III.4.1.3. Profession des mères et facteurs
d'abandon de la CPS
Le septième tableau laisse percevoir qu'un peu plus de
la moitié des mères sans profession (52,4%) a cité la fin
du calendrier vaccinal comme facteur principal d'abandon de la CPS. Les charges
ménagères ne constituent pas une raison d'abandon sauf pour 9,5%
de ces dernières ; il y a autant de mères
commerçantes qui ont abandonné la CPS à cause de la fin du
calendrier vaccinal que celles qui l'ont fait pour des motifs professionnels
(31,8%) ; les raisons d'ordre professionnel dominent chez 35,3% des
agricultrices.
Tableau VII. Profession des mères et principaux facteurs
d'abandon de la CPS
|
|
|
|
|
|
|
Profession
|
|
Facteur principal d'abandon
|
|
|
Charges
|
Calendrier vaccinal
|
Occupations
|
Autres
|
|
ménagères
|
achevé
|
professionnelles
|
facteurs
|
|
|
|
|
|
|
|
|
|
|
|
|
Sans profession
|
2 (9,5%)
|
11 (52,4%)
|
0 (0%)
|
8 (38,1%)
|
|
Commerçantes
|
0 (0%)
|
7 (31,8%)
|
7 (31,8%)
|
8 (36,4%)
|
|
Agricultrices
|
0 (0%)
|
5 (29,4%)
|
6 (35,3%)
|
6 (35,3%)
|
|
Autres professions
|
0 (0%)
|
6 (25%)
|
9 (37,5%)
|
9 (37,5%)
|
|
|
|
|
|
|
III.4.1.4. Caractéristiques des mères et
régularité à la CPS
La majorité des mères des tranches d'âges
intermédiaires (83,3% des mères âgées de 21 à
27 ans et 73,3% de celles de 28 à 34 ans) a été
très irrégulière à la CPS ; par rapport
à la scolarité, 87,5% des mères de niveau primaire ont
été très irrégulières à la CPS ;
le taux est un peu plus bas quant à celles qui ont fait les
études secondaires (64,7%) ; presque 82% des mères
commerçantes ont participé de façon très
irrégulière à la CPS ; sur ce plan, la proportion des
mères sans profession équivaut à celle des agricultrices
(66,7%). La proportion des mères qui ont un partenaire permanent et qui
ont été très irrégulières à la CPS
est de 71,9%, elle est de 60% pour celles dont le partenaire est non permanent.
Tous ces résultats sont repris dans le tableau VIII.
Tableau VIII. Caractéristiques socio-démographiques
des mères et régularité à la CPS
|
|
|
|
|
|
|
Mères
|
Nombre total de pesées
|
p
|
|
<10
|
10 à 19
|
=20
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Age
|
|
|
|
NS
|
|
= 20 ans
|
5 (62,5%)
|
3 (37,5%)
|
0 (0%)
|
|
|
21 à 27 ans
|
10 (83,3%)
|
1 (8,3%)
|
1 (8,3%)
|
|
|
28 à 34 ans
|
11 (73,3%)
|
4 (26,7%)
|
0 (0%)
|
|
|
= 35 ans
|
3 (42,9%)
|
4 (57,1%)
|
0 (0%)
|
|
|
|
|
|
|
|
Niveau d'instruction
|
|
|
|
NS
|
|
Primaire
|
7 (87,5%)
|
1(12,5%)
|
0 (0%)
|
|
|
Secondaire
|
22 (64,7%)
|
11 (32,4%)
|
1 (2,9%)
|
|
|
|
|
|
|
|
Profession
|
|
|
|
|
|
Sans profession
|
10 (66,7%)
|
4 (26,7%)
|
1 (6,7%)
|
NS
|
|
Commerçantes
|
9 (81,8%)
|
2 (18,2%)
|
0 (0%)
|
|
|
Agricultrices
|
4 (66,7%)
|
2 (33,3%)
|
0 (0%)
|
|
|
Autres professions
|
6 (60%)
|
4 (40%)
|
0 (0%)
|
|
|
|
|
|
|
|
Permanence du partenaire à domicile
|
|
|
|
NS
|
|
Partenaire permanent
|
23 (71,9%)
|
8 (25%)
|
1 (3,1%)
|
|
|
Partenaire non permanent
|
6 (60%)
|
4 (40%)
|
0 (0%)
|
|
|
|
|
|
|
|
III.4.2. Profil des
pères
Il est question de l'âge, du niveau d'instruction et de
la profession.
Il se dégage du tableau ci-dessous qu'il y a 49,1% des
pères âgés de 30 à 40 ans, l'âge moyen est de
36#177;8,5 ans. La grande majorité a un niveau d'étude secondaire
(85,7%), aucun d'eux ne s'est limité à l'école primaire.
Les fonctionnaires de l'Etat représentent 24,1%, suivis des
commerçants, 18,8%.
Tableau IX. Caractéristiques des pères
|
|
|
|
|
|
|
Variables
|
Fréquence
|
% (n=112)
|
Moyenne
|
ET
|
|
|
|
|
|
|
|
|
|
|
|
|
Age
|
|
|
36
|
8,5
|
|
< 30 ans
|
27
|
24,1
|
|
|
|
30 à 40 ans
|
55
|
49,1
|
|
|
|
> 40 ans
|
30
|
26,8
|
|
|
|
|
|
|
|
|
Niveau d'instruction
|
|
|
|
|
|
Secondaire
|
96
|
85,7
|
|
|
|
Supérieur et universitaire
|
16
|
14,3
|
|
|
|
|
|
|
|
|
Profession
|
|
|
|
|
|
Fonctionnaires de l'Etat
|
27
|
24,1
|
|
|
|
Commerçants
|
21
|
18,8
|
|
|
|
Agriculteurs
|
12
|
10,7
|
|
|
|
Autres professions
|
52
|
46,4
|
|
|
|
|
|
|
|
|
III.4.2.1. Niveau d'instruction
des pères et inscription à la CPS
Le tableau suivant montre que les enfants ont
été inscrits à la CPS dans les 6 semaines de la naissance
chez 81,8% des pères de niveau supérieur et universitaire; ce
taux est plus bas (64,9%) quant aux pères qui se sont limités
à l'école secondaire (n=68 ; p>0,05).
Tableau X. Niveau d'instruction des pères et âge
d'inscription des enfants à la CPS
|
|
|
|
|
|
|
Niveau d'instruction
|
|
Age d'inscription
|
|
|
|
= 6
|
7 à 10
|
11 à 14
|
>14
|
|
|
semaines
|
Semaines
|
semaines
|
semaines
|
|
|
|
|
|
|
Secondaire
|
37 (64,9%)
|
15 (26,3%)
|
1 (1,8%)
|
4 (7%)
|
|
supérieur et universitaire
|
9 (81,8%)
|
1 (9,1%)
|
1 (9,1%)
|
0 (0%)
|
|
|
|
|
|
|
III.4.2.2. Niveau d'instruction
des pères et abandon de la CPS
L'abandon de la CPS est précoce lorsqu'il est survenu
avant 12 mois ; il est tardif lorsqu'il a eu lieu entre 12 et 23 mois.
Le taux d'abandon précoce chez les enfants dont les
pères ont un niveau d'étude secondaire est de 54,8% alors qu'il
est réduit de moitié chez les universitaires (n=84 ;
p>0,05). C'est la situation que décrit la cinquième figure.

Figure 5. Age d'abandon de la CPS et niveau d'instruction des
pères.
III.4.2.3. Niveau d'instruction
des pères et régularité à la CPS
Les mères régulières à la CPS sont
celles dont le nourrisson a été pesé au moins 20 fois au
cours des CPS, les mères irrégulières sont celles dont le
nourrisson a été pesé 10 à 19 fois et les
mères très irrégulières sont celles dont le
nourrisson a été pesé moins de 10 fois.
L'histogramme ci-dessous illustre une relation hautement
significative entre le niveau d'instruction des pères et la
régularité à la CPS (p<0,01). Vingt-huit pour cent des
pères universitaires sont les partenaires des mères très
irrégulières. Cette proportion s'élève à
77,1% pour les pères de niveau secondaire. Le seul enfant dont la
mère a été régulière est issu de père
universitaire (n=42).

Figure 6. Régularité à la CPS et niveau
d'instruction des pères.
III.5. Activité des
relais communautaires dans le cadre de la CPS
Deux paramètres ont servi à l'évaluation
de l'activité des RECO : le nombre de visites à domicile que
les mères ont déclaré avoir reçu de ces derniers et
le taux des mères qui se sont senties motivées par eux pour la
CPS.
Selon les résultats présentés dans le
tableau suivant, 74,1% des mères n'ont jamais reçu la visite
à domicile des relais communautaires dans le cadre de la CPS ; les
RECO passent en moyenne 1 fois/an au sein des ménages ; la
très grande majorité des mères, soit 92%, dit ne pas
s'être sentie motivée pour la CPS par les relais communautaires
(n=112).
Tableau XI. Activité des Relais communautaires en
matière de CPS dans l'aire de santé de Kintanu I
|
Variables
|
Fréquence
|
% (n=112)
|
Moyenne
|
ET
|
|
|
|
|
|
|
|
|
|
|
|
|
Nombre de visites à domicile
|
|
|
1
|
0,57
|
|
Aucune visite
|
83
|
74,1
|
|
|
|
1 visite/an
|
23
|
20,5
|
|
|
|
2 à 3 visites/an
|
6
|
5,4
|
|
|
|
|
|
|
|
|
Mères motivées par les RECO
|
|
|
|
|
|
Oui
|
9
|
8
|
|
|
|
Non
|
103
|
92
|
|
|
|
|
|
|
|
|
III.5.1. Visites à
domicile des relais communautaires et motivation des mères
La dernière figure représente une relation
très significative entre le nombre de visites à domicile
effectuées par les RECO et le taux des mères qui se sont senties
motivées par eux (p<0,001).
Le taux des mères que les relais communautaires ont
visitées 2 à 3 fois par an et qui se sont senties motivées
par eux pour la CPS (66,7%) vaut un peu plus que le triple de celui des
mères qui se sont senties motivées quand ils ne sont
passés qu'une seule fois l'an (21,7%).

Figure 7. Nombre annuel de visites des relais communautaires et
motivation des mères pour la CPS.
CHAPITRE IV. DISCUSSION
IV.1. Répartition
des nourrissons selon le poids de naissance
La proportion des enfants nés avec un faible poids (6%)
vaut presque la moitié de celle qu'a déclarée le
Ministère de la Santé Publique (11%) en RDC (39) ; elle
équivaut environ au tiers de celle que BADIROU-FATOKE et collaborateurs
ont trouvée au Bénin (19,8%) où elle était en
augmentation (40). Au Cameroun, TIETCHE et collaborateurs l'ont estimée
à 12,4% (41). Il n'est pas impossible que le taux des faibles poids soit
plutôt sous évalués dans notre cas, l'enquête ayant
été effectuée à posteriori alors que pour les trois
autres les données ont été prélevées dans
des maternités. Il est probable que les nourrissons nés avec un
faible poids soient décédés avant le recensement sur
lequel nous nous sommes basé pour l'identification des nourrissons ou
qu'ils aient déménagé avant notre enquête.
Le taux des macrosomes pour notre étude (4%) n'est pas
très éloigné des 3,4% rapportés en milieu urbain
par BISELELE et collaborateurs lors d'un travail de recherche
réalisé en 2001 à la Clinique Bondeko de Kinshasa
(42) ; il convient de déterminer par une autre étude dans
quelle mesure l'environnement influence-t-elle la survenue de la macrosomie.
IV.2. Répartition
des nourrissons selon la résidence
Notre échantillon ne compte que 37% de nourrissons
habitant le quartier Wombo. Cette faible représentativité par
rapport au quartier Carrières se justifie par le fait que Wombo est
moins peuplé et de loin moins étendu que Carrières.
IV.3. Lieu de CPS
Une proportion non négligeable des mères (30,4%)
de l'AS Kintanu I suit la CPS en dehors de ladite aire de santé car
celles qui habitent le quartier Wombo sollicitent plus les centres de
santé Cerphytoco et Omeco, plus proches sur le plan géographique
quoique faisant partie de l'AS de Kintanu II, d'autant plus qu'il ne s'effectue
pas de vaccination au poste de santé Kimbanguiste pourtant situé
dans Wombo.
IV.4. Age d'inscription
à la CPS
Etant donné que les visites à domicile par les
agents sanitaires sont rares, l'inscription des enfants à la CPS se fait
uniquement dans les structures de santé. Presque le quart des
nourrissons a été inscrit après la 6e semaine,
âge auquel ils auraient dû, conformément au calendrier
vaccinal, recevoir le VPO1 et DTC-HepB1 ; 2,9% l'ont été
au-delà de la 10e semaine et 5,9% après la
14e semaines respectivement âges requis pour le VPO2 +
DTC-HepB2 et le VPO3 + DTC-HepB3. De ce fait, il y a eu au total 32,4 %
des nourrissons dont le calendrier vaccinal s'est trouvé perturbé
dès le départ quand bien même certains ont
été récupérés par la suite.
IV.5. Abandon de la CPS
Une grande proportion des mères (75%) a
abandonné la CPS avant que le nourrisson n'ait atteint l'âge de 24
mois. Une étude préliminaire effectuée en mars 1984 sur
197 enfants âgés de moins de 5 ans à Kinshasa a
indiqué qu'aucun d'eux n'avait été suivi à la CPS
jusqu'à 5 ans (43). Avec 22 ans d'écart, dans 2 milieux aussi
différents que Kisantu et Kinshasa, on trouve la même constante
selon laquelle la CPS n'est pas très utilisée, même si les
deux travaux n'ont pas été effectués dans les mêmes
conditions.
L'âge moyen d'abandon de 12 mois correspond à
celui trouvé dans la ville de Lusaka par MSEFULA (44) parce que, de
même que dans la capitale zambienne, la fin du calendrier vaccinal est le
facteur d'abandon prépondérant aussi bien en milieu rural qu'en
zone urbaine de la RDC à raison de 34,5% dans notre enquête et
43,2% à Kinshasa (43). Pourtant, selon l'étude menée par
KIMBONDO dans la ZSR de Kisantu, la tranche d'âge de 12 à 36 mois
constitue le groupe qui est le plus frappé par l'insuffisance
pondérale à raison de 27% et par la malnutrition chronique dans
33% des cas (7).
A l'inverse de ce qu'ont constaté MAPATANO et
collaborateurs dans la ville de Kinshasa (43), la faible accessibilité
géographique des centres de santé ne figure pas parmi les raisons
qui poussent les mères à abandonner la CPS dans l'AS de Kintanu
I, de loin moins étendue que la capitale congolaise et possédant
trois structures de santé avec un rayon d'action inférieur
à 2 Km.
IV.6.
Régularité à la CPS
Parmi les mères qui ont présenté la fiche
de CPS, à peine 2,4% ont été régulières
à la CPS. Ce taux de régularité à la CPS est 22
fois plus petit que celui de 54,6% estimé par KIMBONDO en 2005 dans les
aires de santé de Kintanu I, Kintanu II et Nkandu (7) mais il peut
s'expliquer par le fait que beaucoup de mères ne trouvent
d'intérêt à la CPS que la vaccination après laquelle
elles abandonnent et par la faiblesse actuelle des activités des relais
communautaires en ce qui concerne la sensibilisation des mères sur
l'importance de la surveillance régulière de la croissance des
enfants.
Dans la ville de Lusaka, MSEFULA avait trouvé que 77%
des mères n'amenaient leurs enfants à la CPS que pour la
vaccination (44). De même que ce dernier auteur, la présente
étude a constaté que les mères n'ont pas été
régulières à la CPS quand bien même elles l'auraient
été pour la vaccination des nourrissons.
IV.7. Fiche de CPS
Selon notre étude, 38,4% des mères ont
présenté la fiche de CPS. Ce taux est inférieur aux 55 et
52 % trouvés respectivement en milieu rural du Congo-Brazzaville (45) et
au Cameroun (46), mais il l'est d'avantage en comparaison aux 83,3%
estimés par KIMBONDO en 2004 dans la même ZSR de Kisantu (7). Ce
faible taux de présence de la fiche de CPS pour la présente
enquête est vraisemblablement dû au fait que les mères, de
moins en moins sensibilisées, ne réalisent pas assez
l'intérêt de bien garder ce document reflet de la santé de
leurs enfants, surtout qu'elles ne savent pas, pour la plupart,
l'interpréter. Il faut remarquer qu'en moins de 3 ans ce taux a
fortement baissé. Faudrait-il seulement l'attribuer à
l'inefficacité des RECO?
IV.8.
Caractéristiques des parents et CPS
A plus de 80%, les mères des deux tranches d'âges
extrêmes, ayant inscrit leur enfant dans les 6 semaines de la naissance,
ont commencé la CPS tôt ; cependant, elles l'ont
également abandonné de façon précoce dans plus de
la moitié des cas. Quant aux mères des tranches d'âges
intermédiaires, elles se sont montrées plus négligentes,
surtout celles de 28 à 34 ans. En effet, 50% de ces dernières ont
abandonné la CPS avant que le nourrisson n'ait atteint 12 mois alors
qu'une proportion moindre, seulement 42,9%, a inscrit les nourrissons dans les
6 semaines de la naissance. Les mères des tranches d'âges
intermédiaires ont aussi été plus insouciantes sur le plan
de la régularité à la CPS : plus de 70% d'entre elles
ont été très irrégulières alors que ce taux
est un peu plus bas pour les mères de moins de 21 ans (62,5%) et l'est
d'avantage quant à celles de plus de 34 ans (42,9%).
La relative inexpérience en matière d'enfants
qui caractérise encore les mères les plus jeunes et
l'expérience acquise par plusieurs maternités pour celles
âgées de plus de 34 ans peuvent justifier ce décalage entre
la participation à la CPS des mères d'âges extrêmes
par rapport à celles des groupes d'âges intermédiaires.
Alors que l'on s'attendrait à ce que les mères
qui ont le plus étudiées fussent plus assidues pour la CPS, les
résultats de la présente étude montrent que le niveau
d'instruction des mères n'influence pas sensiblement l'âge
d'inscription ni l'âge d'abandon de la CPS. Néanmoins, la
proportion des mères de niveau primaire qui ont été
très irrégulières à la CPS (87,5%) est de loin
supérieure à celle des mères qui ont fait des
études secondaires (64,7%).
Toutes professions confondues et même pour les
mères sans profession, la fin du calendrier vaccinal reste le facteur
principal d'abandon pour la majorité des mères ; rejoignant
MSEFULA à Lusaka (44), la présente étude constate que la
plupart des mères ne vont à la CPS que pour la vaccination. Elles
ne trouvent pas d'importance réelle à la surveillance de la
croissance des enfants qui, du reste, leur semble sans doute routinière
et sans impact direct sur la santé de ceux-ci, n'aboutissant qu'à
l'établissement par l'infirmier d'une courbe de poids que plusieurs
d'entre elles, de surcroît, ne savent pas interpréter. D'autre
part, il n'existe pas de centre de récupération nutritionnelle
dans l'aire de santé de Kintanu I, comme dans la plupart des autres
aires de santé de la ZSR de Kisantu. Par conséquent, les
mères se disent probablement que, hormis les conseils alimentaires,
aucune action ne sera menée au centre de santé quand bien
même leur enfant aurait été détecté mal
nourri. Dès lors, les autres causes d'abandon (charges
ménagères, occupations professionnelles, voyages, ...) semblent
n'être plus pour la plupart que des prétextes, sinon pourquoi ne
sont-elles survenues en majorité que lorsque le calendrier vaccinal a
pris fin ?
Quelle que soit la profession, les mères ont
été très irrégulières à la CPS mais
ce sont les commerçantes qui ont battu ce triste record avec une
proportion de plus de 80%. Cela est probablement dû aux nombreux
déplacements dont elles font l'objet pour l'achat ou la vente de leurs
articles.
Les taux d'âge d'inscription, d'âge d'abandon
ainsi que le taux de régularité des mères à la CPS
selon le niveau d'instruction des pères des nourrissons montrent que la
participation à la CPS a été de loin meilleure pour les
pères universitaires que pour ceux qui se sont arrêtés au
niveau secondaire. Cette expérience pourrait écarter
l'hypothèse d'une certaine inertie des pères vis-à-vis de
la CPS et permettre d'envisager la possibilité de leur accorder
d'avantage de place lors de la conception de différentes
stratégies pour la promotion de la santé des enfants.
IV.9. Activité des
relais communautaires en matière de CPS dans l'aire de santé de
Kintanu I
La grande majorité des mères n'a jamais
reçu la visite à domicile des relais communautaires dans le cadre
de la CPS et plus de 90% disent ne pas s'être senties motivées par
eux. Ces deux constats montrent que l'activité des relais communautaires
dans l'AS de Kintanu I est très faible. Cette situation s'explique par
le fait que les relais communautaires, en nombre très réduit par
rapport à la population à desservir, sont débordés
de travail, d'autant plus que la CPS ne constitue qu'une des nombreuses
tâches qu'ils ont à accomplir. La participation communautaire
étant bénévole et basée sur le volontariat, le
recrutement de nouveaux relais communautaires se fait rare, étant
donné qu'il n'y a pas beaucoup de candidats qui veuillent se sacrifier
pour la communauté, dans cette société où chacun
est à la recherche de l'argent. C'est ainsi que l'AS de Kintanu I ne
compte que 10 relais communautaires pour un total de 2151 ménages soit
environ 143 ménages pour un relais communautaire. Pourtant, selon la
présente étude, la proportion des mères motivées
pour la CPS augmente très significativement avec la fréquence des
visites à domicile effectuées par les relais communautaires. Un
programme de volontaires communautaires a été initié en
1990 dans un milieu rural, reculé et pauvre de la Jamaïque, dont le
but principal était la surveillance de la croissance des enfants
âgés de moins de trois ans par les volontaires de santé
communautaire. Chacun a eu à couvrir 22 enfants. L'évaluation
dudit programme, effectuée à la fin de la deuxième
année afin d'en déterminer l'efficacité, a indiqué
un réel progrès à travers une forte augmentation des taux
de couverture (95,6%) et taux de participation (78,5%) ; en outre, 81%
d'enfants avaient gagné un poids adéquat bien que 50% seulement
avaient été couverts suffisamment ; le niveau de la
malnutrition avait décliné de 34,5% ; le coût annuel
par enfant par année pour le programme total était assez
modéré, estimé à US$14.5 (47). Ces résultats
obtenus en Jamaïque suggèrent que les volontaires sanitaires
peuvent jouer un rôle important au sein des pays en voie de
développement.
CONCLUSION
La surveillance de la croissance des enfants est une
activité très importante de la CPS au même titre que la
vaccination et la supplémentation en vitamine A. Elle sert non seulement
au dépistage des enfants mal nourris mais encore plus à la
promotion de l'état nutritionnel de ceux qui sont bien portants.
La plupart des mères, n'accordant le plus
d'intérêt qu'à la vaccination, inscrivent tôt leurs
enfants à la CPS mais abandonnent aussi précocement lorsque le
calendrier vaccinal est achevé. Le profil de ces dernières
n'influence pratiquement pas leur régularité à la CPS
pendant que le niveau d'instruction des pères des nourrissons a un
impact positif. La communauté peut, elle aussi, jouer un rôle
bénéfique sur le comportement des mères vis-à-vis
de la surveillance de la croissance mais le nombre insignifiant des relais
communautaires ne permet pas un contact fréquent entre ces volontaires
et les mères, alors que c'est au cours des visites à domicile
qu'ils peuvent mieux les sensibiliser et parvenir à les convaincre,
d'autant plus qu'un entretien personnel entre l'infirmier et chacune des
mères au centre de santé est quasiment inexistant.
RECOMMANDATIONS
La CPS en général et la surveillance de la
croissance en particulier doivent se poursuivre régulièrement
jusqu'à 59 mois. Sur base des résultats de cette étude,
nous pouvons recommander ce qui suit :
Ø aux responsables du Bureau Central de la Zone de
Santé Rurale de Kisantu :
· recommander à toutes les structures de
santé d'avoir un infirmier chargé de la CPS qui aura la
responsabilité d'identifier tous les enfants cibles et de planifier un
nombre hebdomadaire de séances de CPS communautaires en vue d'atteindre
chaque enfant ;
· développer des centres de
récupération nutritionnelle un peu partout dans la Zone de
Santé pour la prise en charge des enfants détectés mal
nourris lors des CPS ;
· utiliser les média locaux et les églises
pour sensibiliser les parents sur la CPS ;
· organiser une cérémonie où l'on
fête les enfants qui ont été suivi à la CPS
jusqu'à 5 ans et où on leur remet des cadeaux en terme de
fournitures scolaires par exemple ;
Ø aux infirmiers des centre et postes de santé
de l'AS de Kintanu I :
· relancer les visites à domicile pour les
enfants dont les mères abandonnent la CPS ;
· impliquer d'avantage les mères dans la
surveillance de la croissance de leurs enfants en leur apprenant à
interpréter la courbe de croissance afin de les amener à
considérer la fiche de CPS, mieux qu'un simple carton, comme le miroir
sanitaire de leur enfant qu'elles se doivent de bien garder ;
Ø aux relais communautaires : faire comprendre aux
mères l'intérêt de la surveillance régulière
de la croissance des enfants, non seulement pour le dépistage des
enfants avec malnutrition mais aussi et surtout pour la promotion de
l'état nutritionnel de ceux qui sont bien portants ;
Ø à la Faculté de Médecine de
l'Université Kongo : mener une étude plus approfondie pour
mieux comprendre les facteurs associés à l'abandon de la CPS.
BIBLIOGRAPHIE
1. MICHON J. Organisation d'un fichier de consultation
d'enfants d'âge préscolaire.
http://devsante.org/IMG/html/doc-10070.html
(Page consultée le 09 juin 2007)
2. PARKIN M, STANFIELD P. Growth and developpement. In:
STANFIELD P, BRUETON M, CHAN M, PARKIN M, WATERSTONE T, (eds).
Diseases of children in the subtropics and tropics. ELST,
London, 2001 : 251-75.
3. PEV-LMTE. Plan quinquennal stratégique du PEV
2002-2006. Ministère de la Santé, RDC, 2001.
4. PEV. Plan d'action pour l'introduction du vaccin contre
l'hépatite virale B en République Démocratique du Congo.
Ministère de la Santé, RDC, 2005.
5. NABARRO D, CHINNOCK P. Inappropriate promotion of an
appropriate technology.
Soc Sci
Med. 1988; 26(9) :941-8.
6.
GEREIN NM,
ROSS
DA. Is growth monitoring worthwhile? An evaluation of its use in three
child health programmes in Zaïre.
Soc Sci
Med.1991; 32(6) :667-75.
7. KIMBONDO MENAYAMO N. L'évaluation du rôle des
relais communautaires dans la surveillance de la croissance des enfants de 0 -
5 ans de la Zone de Santé de KISANTU. Mémoire de fin
d'étude, ISTM, Kinshasa, 2005.
8. NGANDU KABEYA DIBANDALA HG. A propos de la surveillance de
la croissance des enfants de 0 - 5 ans dans la ville de Kinshasa. Congo
Médical 2002 ; 3(7) : 587-92.
9. ROSSANT L, ROSSANT-LUMBROSO J. Développement
staturo-pondéral.
http://www.doctissimo.fr/html/sante/encyclopedie/sa_576_devpnt_staturo_
ponde.htm
(Page consultée le 09 juin 2007).
10. DANCESCO P, AKAKPO C, IAMANDI I, ABEU J, TSHIPETA M, KACOU
E. Intestinal parasitoses in a village of Côte d' Ivoire. II :
relationship between intestinal, physical and physiological developpement and
child nutrition. Sante 2005 ; 15(1):11-6.
11. ONU. Convention internationale des droits de l'enfant.
http://www.droitsenfant.com/cide.htm
(Page consultée le 09 juin 2007).
12. De ONÝS M, FRONGILLO EA., BLOSSNER M. La
malnutrition est-elle en régression ? Analyse de l'évolution de
la malnutrition de l'enfant depuis 1980. Bulletin de l'Organisation mondiale de
la Santé, Recueil d'articles 2001 ; 4 :111-21.
13. LOFTI M. Growth monitoring : A brief literature revue
of current knowledge. Food Nutr Bull. 1988; 10:3-10.
14. OMS. Normes OMS de croissance de l'enfant :
méthodes et élaboration. Département Nutrition,
santé et développement.
http://www.who.int/entity/nutrition/media_page/tr_summary_french.pdf
(Page consultée le 09 juin 2007).
15. OMS. Rapport sur la santé dans le monde 2003.
Genève, 2003.
16. OMS. Survie de l'enfant : une stratégie pour
la région africaine. Addis- Abeba, 2006, 56è édition.
17. GEYER M. Le point sur les vaccins et la vaccination dans
le monde. OMS / UNICEF / BANO, Genève, 2004.
18. OMS. Stratégie de coopération de l'OMS avec
les pays République du Niger 2004-2007.
http://www.who.int/countryfocus/cooperation_strategy/countries/niger_2004_
2007_fr.pdf
(Page consultée le 09 juin 2007).
19. ALI M, ASEFAW T, BYASS P, BEYENE H, PEDERSEN F.K. Helping
northern Ethiopian communities reduce childhood mortality: population-based
intervention trial. Bull world health organ. 2005; 83(1): 27-33.
20. LOEVINSOHN BP, LOEVINSOHN ME. Well child clinics and mass
vaccination campaigns: an evaluation of strategies for improving the coverage
of primary health care in a developing country. Am J Public Health. 1987;
77(11): 1407-11.
21. UNICEF. La situation des enfants dans le monde, 2005.
http://www.unicef.org/french/publications/index_24432.html
(Page consultée le 09 juin 2007).
22. NGONDO a PITSHANDENGE, GAMBAO R. Morbidité et
mortalité infantiles et juvéniles à Kinshasa (niveau et
déterminants). Rapport de mission ; Fonames / Unicef, Kinshasa,
1988, p62.
23. GERNIERS MM. Rationalisation des soins préventifs
pour les enfants de moins de 5 ans dans la Zone de MADIMBA (Zaïre).
Mémoire de spécialisation, Institut de Médecine Tropicale
«Prince Léopold », Anvers, 1982.
24. Projet Santé pour Tous-Kinshasa. Manuel du centre
de santé : Soins préventifs et promotionnels.
Ministère de la Santé Publique., Kinshasa, 1995.
25.
KAPIL U,
JOSHI
A,
NAYAR
D. Utility of growth monitoring: its relevance in the promotion of child
health.
Indian
Pediatr 1994; 31(2):239-44.
26. Ministère de la Santé Publique RDC. Normes
sanitaires.
http://www.minisanterdc.cd/Ressourcesofficielles/normessanitaires.htm
(Page consultée le 09 juin 2007).
27. ROSSANT L, ROSSANT-LUMBROSSO J. Courbes de poids.
http://www.doctissimo.fr/html/grossesse/croissance/index_croissance.htm
(Page consultée le 09 juin 2007).
28. BOURILLON A et coll. Pédiatrie pour le praticien.
Masson, paris, 2003, 4è édition.
29. SIZONENKO PC, GRISCELLI C et coll. Précis de
pédiatrie. Payot / Doin, Lausanne-Paris, 1996.
30. MAPATANO MA. Surveillance de croissance et
anthropométrie. Congo Médical 1999; 2(9) :608-18.
31. MESKINI T, HESSISSEN L ; EL YAGHFOURI. La carence en
vitamine A au Maroc : Epidémiologie et programme de lutte.
Ministère de la santé, Maroc, 2002.
32. TORTORA GJ, GRABOWSKI SR. Principes d'Anatomie et de
Physiologie. De Boeck Université, Canada, 2OO1, p 962.
33. MARIEB E. Anatomie et Physiologie humaines. De Boeck
Université, Canada, 1999, p 921.
34. LEFRANCOIS P, RUBY F. Vitamine A et
bêta-carotène.
http://www.passeportsante.net/fr/Solutions/PlantesSupplements/Fiche.aspx?
doc=vitamine_a_betacarotene_ps
(Page consulté le 09 juin 2007).
35. OMS. Conférence internationale sur les soins de
santé primaires : Déclaration d'Alma Ata. 1978.
36. KIMENGA MASOKA, OKITOLONDA. Participation communautaire et
organe de gestion participative, développement des capacités de
communication. Ecole de Santé Publique, Kinshasa, 2005.
37. MPUTU JN. Apport des relais communautaires dans
l'amélioration du dépistage de nouveaux cas de lèpre en
République Démocratique du Congo.
http://www.aifo.it/english/resources/online/books/leprosy/ila-africa05/Apport%20des%20RECO.pdf
(Page consultée le 09 juin 2007).
38. PRONANUT. Guide du relais communautaire NAC.
Ministère de la Santé Publique, RDC, 2002.
39. Ministère de la Santé Publique RDC.
Programme National de Nutrition (Pronanut).
(
http://www.minisanterdc.cd/leministere/pronanut.#top).
(Page consultée le 09 juin 2007).
40. BADIROU-FATOKE F, AYIVI B, AGUESSY-AHYI B.
Place du nouveau-né de faible poids de naissance au sein de la
maternité Lagune de Cotonou. Annales de pédiatrie 1997 ;
44(4) :283-8.
41. TIETCHE F, NGOUFACK G, KAGO I, MBONDA E, KOKI PO, LEKE RI.
Facteurs étiologiques associés au retard de croissance
intra-utérine à Yaoundé (Cameroun) : étude
préliminaire. Médecine d'Afrique Noire 1998 ;
45(6) :377.
42. BISELELE B.T., TADY M.B., NKIDIAKA D.E., BUNGA M.P.,
KAPEPELA K.M. Profil clinique des nouveau-nés macro-somes à terme
: à propos de 40 observations. Congo Médical index des articles
volume 3, 2003.
43. MAPATANO MA, LUSAMBA D, BANEA M. Evaluation of growth
monitoring programme in children in Kinshasa. East Afr Med J. 1997; 74(2):
96-9.
44. MSEFULA D. How can growth monitoring and special care of
underweight children be improved in Zambia ? Trop Doctor. 1993 ;
23(3):107-12.
45. TALANI P, NZABA P, BOLANDA D, AMBEDET A, MOYEN G.
Enquête de couverture vaccinale dans la région de Kouilou au
Congo-Brazzaville. Médecine d'Afrique Noire 2003 ; 50(5) :
207-10.
46. Institut National de la statistique. Enquête
nationale de couverture vaccinale des enfants de 12 à 23 mois au
cameroun, évaluation externe Octobre-Novembre 2005.
http://www.statistics-cameroon.org/pdf/ECV%20resume%20analytique.pdf
(Page consultée le 09 juin 2007).
47. MELVILLE B, FIDLER T, MEHAN D, BERNARD E, MULLINGS J.
Growth monitoring : the role of community health volunteers. Public
Health, 1995, 109(2) :111-6.
ANNEXES
ANNEXE I. Calendrier vaccinal
|
Vaccin
|
Age d'administration
|
|
BCG, VPO 0
|
A la naissance
|
|
VPO 1, DTC- Hep B1
|
A la 6ème semaine
|
|
VPO 2, DTC-HepB2
|
A la 10ème semaine
|
|
VPO 3, DTC- Hep B3
|
A la 14ème semaine
|
|
VAR, VAA
|
A 9 mois
|
ANNEXE II. Fiche d'enquête
6. Nourrisson
- Noms :
- sexe :
- Date de naissance :
- lieu de naissance :
- poids de naissance :
- rang de naissance :
- Date d'inscription à la CPS :
- Abandon de la CPS : OUI / NON
- Age d'abandon de la CPS :
- Adresse :
7. Profil des parents
Mère
- Age :
- Permanence du partenaire à domicile :
- Niveau d'instruction :
- Profession :
- Nombre d'enfants en vie :
- Nombre d'enfants décédés:
- Nombre d'enfant de moins de 5 ans :
Père
- Age :
- Niveau d'instruction :
- Profession :
8. Fiche de CPS présente et
accessible : OUI / NON
9. Nombre total des pesées sur la fiche de
CPS : OUI / NON
10. Facteur principal d'abandon
- Fin du calendrier vaccinal
- Occupations professionnelles de la mère
- Charges ménagères
- Distance séparant le domicile du centre de
CPS :
- Déménagement
- Voyages
- Survenue d'une autre grossesse :
- Autres
11. Rôle des relais communautaires dans la
couverture de la CPS
- Nombre annuel de visites à domicile par les
RECO :
- Mère motivée par les RECO pour la CPS :
OUI / NON
ANNEXE III. Fiche graphique de CPS (recto et
verso)