
 |
Quelles politiques en vu d'une amélioration de la gestion d'un portefeuille d'assurance maladie: cas de GNA assurances( Télécharger le fichier original )par Okou Gérard Mathieu N'KATTA Institut national polyechnique Félix Houphouet Boigny - Ingénieur en hautes études en assurance 2008 |
v Majoration de Prime Une surprime est appliquée en fonction de l'âge de l'assuré et en tenant compte du fait que l'assuré ait des antécédents médicaux ou non. Ainsi, pour l'âge compris entre 50 et 55 ans, il n'y a aucune majoration sauf en cas d'antécédents médicaux graves. En outre, une surprime de 15% de la prime nette annuelle est appliquée pour les personnes dont l'âge est compris entre 56 et 60 ans. Par ailleurs, une surprime est appliquée à hauteur de 25% se la prime nette annuelle pour les personnes dont l'âge est compris entre 61 et 65 ans. Les personnes dont l'âge excède 65 ans sont donc exclues sauf dispositions contraires.
3- le processus d'émission des contrats L'émission des contrats maladie se fait selon un processus bien déterminé. En effet, le souscripteur fait une demande de cotation au service Production, soit de façon directe, soit par l'intermédiaire des agents généraux ou des courtiers, en communiquant tous les éléments jugés utiles pour la tarification. Ce sont notamment, l'âge de l'assuré, le nombre d'assurés tout en précisant le nombre d'adhérents et le nombre de bénéficiaires, le taux de couverture, l'étendue territoriale, le plafond de remboursement, le type de réseau de soins, etc ... Le service production établit une proposition qu'elle transmet au souscripteur. En cas d'accord de ce dernier, la compagnie entre en contact avec l'un de ses gestionnaires pour la mise en place du contrat. Elle transmet à ce dernier les bulletins d'adhésion, les photos pour la confection des cartes maladie, mais aussi et surtout le contrat. Ce processus est représenté par le schéma ci-après.
SOUSCRIPTEUR COMPAGNIE
COMPAGNIE GESTIONNAIRE Processus d'émission des contrats d'assurance Maladie 4- Les différentes modifications En assurance, les modifications pouvant survenir au contrat sont constatées par des avenants. En effet, il peut y avoir un avenant de renouvellement, de résiliation avec ou sans ristourne, d'incorporation, de retrait ou de régularisation avec ou sans ristourne. - L'avenant de renouvellement est établi pour constater le renouvellement d'un contrat arrivé à échéance - L'avenant de résiliation est établi pour constater la résiliation du contrat. Celle-ci peut être faite avec ou sans ristourne de prime. - L'avenant d'incorporation constate l'incorporation d'un ou plusieurs assurés au contrat. - L'avenant de retrait constate le retrait d'un ou plusieurs assurés au contrat. - L'avenant de régularisation qui constate et le retrait et les incorporations simultanément. Paragraphe 2 : le mandat de Gestion Les travaux de gestion de la branche « Maladie » comprenant notamment l'analyse, le traitement et le remboursement des frais médicaux, pharmaceutiques, d'hospitalisation et d'assistance ont été confiés à trois gestionnaires que sont ASCOMA-CI , MCI-SOGEM et GRAS SAVOYE à travers des mandats de gestion. Par ailleurs, il peut arriver que certains intermédiaires aient un mandat de gestion limité à un certain nombre de contrats. Ainsi pour un contrat maladie, le gestionnaire en charge des travaux mentionnés plus haut sera celui qui aura reçu ledit contrat dans son portefeuille. A- Fonctions : Le gestionnaire a mandat de rédiger les imprimés de la compagnie que sont : les conventions spéciales et les conditions particulières complémentaires aux conditions générales de tous les contrats d'assurance Maladie conclus par la compagnie. Il présente les documents à la signature de la compagnie des agents et des assurés. Il est chargé de gérer les effectifs assurés par la compagnie notamment les incorporations, les retraits de bénéficiaires et/ou assurés et d'établir les documents y consécutifs. Il est chargé de traiter par tous moyens qu'il juge nécessaire, l'intégralité des dossiers maladie présentés par les bénéficiaires en vue de leur remboursement. En outre, celui-ci procède en lieu et place de la compagnie ou conjointement avec cette dernière et ses médecins conseils, à tous contrôles jugés nécessaires à l'occasion des remboursements des dossiers maladie présentés par les bénéficiaires. Le gestionnaire exécute par ailleurs, le remboursement des réclamations soit directement auprès des bénéficiaires, soit par l'intermédiaire de leur courtier/Agent ou de la compagnie. B- Obligations : Ø Concernant les documents de gestion, le
gestionnaire est tenu d'adresser à la compagnie les états
suivants établis par catégorie et par exercice :
- Par décade
Ø Concernant les sinistres importants et les soins extérieurs Le gestionnaire doit aviser la Compagnie de tout sinistre important dès qu'il en a connaissance. En outre, toute prise en charge délivrée à l'extérieur de la Côte d'Ivoire et les hospitalisations de plus de 6 jours dans les établissements privés et 10 jours dans les établissements publics doit se faire avec l'accord de la compagnie. Celle-ci s'engage à répondre au plus tard dans les 24 heures aux demandes de prise en charge. Ø Les documents et renseignements statistiques Le gestionnaire se doit d'adresser à la compagnie tous documents et renseignements statistiques, sur sa demande. Ø L'encaissement et le reversement des primes émises Le gestionnaire doit encaisser et reverser à la compagnie au plus tard le 05 Avril, l'intégralité des primes émises par ses soins et dont il a en charge l'encaissement. Quant aux primes de régularisation de la période échue, elles devront être encaissées et reversées à la compagnie au plus tard le 05 Juillet. C- Mise à disposition des fonds La compagnie met à la disposition du gestionnaire, les fonds nécessaires à l'exécution de sa mission et, sur les informations qu'il lui communiquera, veille à ce que le compte du gestionnaire soit toujours suffisamment approvisionné pour faire face aux remboursements directs des sinistres déclarés par les bénéficiaires des contrats et aux engagements des dépenses pris envers les prestataires médicaux. D- Honoraires du gestionnaire et frais à sa charge Le gestionnaire perçoit des honoraires de gestion calculés à partir du montant total des primes émises, des coûts de police engendrés par l'établissement des pièces contractuelles. Cependant, certains frais sont à la charge du gestionnaire. En effet, il supporte les frais d'exploitation de toute nature qu'il expose aussi bien pour la production que pour la gestion des sinistres notamment les cartes de santé, les frais de loyer et de bureau, les rémunérations de son personnel, ainsi que tous les frais de fonctionnement liés à l'exploitation. Paragraphe 3 : Les pièces transmises à l'assuré Après l'émission des contrats par le gestionnaire, ce dernier transmet à la compagnie les pièces suivantes : les cartes maladie des assurés, les contrats et/ou les avenants. Dès réception des éléments mentionnés précédemment, les contrats sont saisis dans le logiciel, puis les factures, les cartes et les contrats sont transmis à l'assuré. A- La carte maladie La carte maladie permet à l'assuré de pouvoir bénéficier des soins dans tous les établissements conventionnés. Sur cette dernière, figure les éléments qui permettent d'identifier l'assuré. Ce peut être son numéro matricule, ses nom et prénom, le nom du souscripteur, sa photo, une bande magnétique, sa couverture, etc....
B- Le contrat maladie La compagnie reçoit le contrat de base et/ou les avenants en quatre exemplaires que sont : l' « Exemplaire Assuré », l' « Exemplaire Compagnie », l' « Exemplaire Intermédiaire » et l' « Exemplaire à nous retourner signé » : - L' « Exemplaire Assuré » est transmis à l'assuré ou son intermédiaire et représente le contrat. - L' « Exemplaire Intermédiaire » est transmis à l'intermédiaire. - L' « Exemplaire à nous retourner signé », transmis à l'intermédiaire ou à l'assuré doit être signé par ce dernier et doit être retourné comme son nom l'indique à la Compagnie pour justifier que le contrat a bel et bien été conclu entre les deux parties du fait de l'accord donné par l'assuré au travers de sa signature. - Enfin l' « Exemplaire Compagnie » qui reste entre les mains de la Compagnie et qui représente sa copie relativement au contrat conclu avec son client. Paragraphe 4 : La saisie des contrats dans le logiciel interne A- Présentation du logiciel Le logiciel interne est nommé DELASS 1.0. C'est un logiciel intégré de gestion d'assurances. Au-delà de la gestion d'assurances, il comprend des modules financiers et est une interface entre l'assurance et la comptabilité. Le logiciel est composé des modules suivants : productions, sinistres, encaissements, reversements et des branches de : Automobile, Individuelle Accident, Multirisques Habitation, Risques Divers, Caution, Santé, Voyage, SOS. Delass 1.0 fonctionne en environnement Client/serveur sous la plate-forme Windows. Le logiciel client est développé avec Delphi 7.0 Entreprise et fonctionne sous les versions Windows 95, 98, NT, 2000 et XP. B- La saisie des contrats dans le logiciel Chaque membre du personnel de la structure a un code utilisateur qu'il renseigne avant de pouvoir travailler avec le logiciel. Illustration de la saisie d'un code par un utilisateur Après avoir renseigné le nom d'utilisateur et le mot de passe, l'individu a accès à la page d'accueil. Par la suite, l'utilisateur doit choisir de faire une émission en Santé. Puis il choisit l'intermédiaire de l'affaire, chaque intermédiaire apporteur d'affaire ayant tout comme le siège un code propre à lui seul dans la base. Ensuite, le client est saisi avec ses coordonnées. Après avoir enregistré le client, l'utilisateur doit saisir la catégorie de l'assurance maladie, c'est-à-dire s'il s'agit d'une assurance maladie « individuelle » ou « groupe », saisir le type de mouvement (affaire nouvelle ou modification), la date d'émission ainsi que celle d'échéance, le type de contrat savoir « avec ou sans tacite reconduction », les conditions de règlement, le type de coassurance et le délai de résiliation. Après avoir saisi et enregistré toutes ces informations, une autre fenêtre s'affichant à l'écran, permet à l'utilisateur de sélectionner le gestionnaire, saisir les informations relatives au taux de commission et aux frais de gestion, le système de gestion relatif au contrat, le type de réseau de soins notamment « établissements privés et publics » ou « établissements publics uniquement. Une fenêtre supplémentaire apparaissant après la précédente, permet de saisir les informations sur chaque assuré ou bénéficiaire. En effet, pour un assuré principal, les informations capitales qui sont saisies sont les nom et prénom, date et lieu de naissance, la zone de couverture et le taux de remboursement, la prime nette annuelle, plafond de garantie. Par contre, concernant les affiliés ou adhérents, les informations capitales qui sont saisies sont les nom et prénom, date et lieu de naissance, le genre savoir masculin ou féminin, le lien entre lui et l'assuré notamment s'il s'agit du conjoint à l'assuré ou encore l'enfant à ce dernier, la zone de couverture, le taux de remboursement, la prime nette annuelle. Une fois que toutes nos informations sont saisies, l'utilisateur doit vérifier par mesure de prudence, la conformité de la prime affichée par le logiciel à la prime réelle car il se peut qu'une erreur de saisie ait pu avoir lieu. S'il y a conformité, alors l'utilisateur peut librement valider l'opération. Un numéro de généré par le logiciel, figure sur la facture, et identifie chaque contrat. Paragraphe 5 : Le remboursement des sinistres maladie A- Les prestations maladie Lorsqu'un assuré est malade, ce dernier muni de sa carte se rend dans un établissement pour se faire soigner. Il a le choix entre un établissement conventionné ou non. 1- Dans les établissements conventionnés S'il s'agit d'un établissement conventionné, l'assuré muni de sa carte aura à retirer un bon qui permettra d'établir les factures. Ce dernier paie alors le ticket modérateur, c'est-à-dire que s'il bénéficie d'une couverture de 80% par exemple, il ne paiera que 20% de la facture. Ainsi pour des frais pharmaceutiques s'élevant à 100 000 FCFA par exemple, l'assuré dépense en réalité la somme de 20 000 FCFA. 2- Dans les établissements non conventionnés S'agissant des établissements non conventionnés, l'assuré effectue toutes les dépenses et transmet les fiches de soins et factures qui sont par la suite, envoyées au gestionnaire pour être analysées en vue du remboursement. B- Analyse, traitement et remboursement des frais L'assurance maladie garantit le remboursement des frais de traitement nécessités par un accident, une maladie ou une maternité. L'analyse, le traitement et le remboursement des frais médicaux sont effectués par le gestionnaire. En effet, les frais médicaux sont transmis au gestionnaire qui a en son sein des médecins spécialisés, capables de savoir si un traitement correspond bel et bien à la maladie déclarée. En fonction des différentes prestations, le contrat prévoyant un certain nombre de frais qui sont remboursables ou non, l'assuré ne peut bénéficier que des garanties mentionnées expressément au tableau des garanties figurant aux conditions particulières du contrat ou à un avenant au contrat de base. 1- Les prestations garanties ou non Les prestations décrites ci-dessous, constituent l'ensemble des prestations que la compagnie peut garantir au titre de l'assurance maladie. Ce sont notamment : Ø LES FRAIS MEDICAUX
- les frais de consultations ou de visites médicales ; - la pratique médicale courante et la petite chirurgie accomplies par un médecin ou un auxiliaire diplômé. · La compagnie ne rembourse pas - les visites d'embauches ; - les visites périodiques imposées par le code du travail ; - les prénuptiales. Ø FRAIS PHARMACEUTIQUES
les médicaments et fournitures à caractère thérapeutique, prescrits par un médecin diplômé et délivrés par un pharmacien diplômé. · La compagnie ne rembourse pas : - les médicaments prescrits par une personne autre qu'un médecin diplômé ; - les médicaments achetés sans prescription médicale ; - les médicaments tels que : nivaquine, quinine, aspirine, supradyne, vitamine C1000 et produits similaires ; - les produits d'hygiène corporelle ou alimentaire, de beauté, d'amaigrissement, de rajeunissement ; - les produits diététiques et les produits similaires ou dérivés sous quelque forme que ce soit ; - les médicaments et produits à but contraceptif ; - les objets à usage médical : thermomètre, seringue vessie, poire à lavement, bac à lavement, bassin inhalateur, sonde, ventouse, gant de crin, bandage, etc.... - les eaux minérales ; Cette liste des produits cités est énumérative et non limitative. Ø FRAIS D'HOSPITALISATION
- les frais d'hospitalisation en clinique ou à l'hôpital, prescrits médicalement en vue d'une intervention chirurgicale ou d'un traitement, justifié par un accident ou une maladie garantie et pour lesquels un accord a été donné par la compagnie ;- les frais de transport prescrits médicalement et liés à une hospitalisation. · La compagnie ne rembourse pas : - les frais n'ayant par reçu l'accord préalable de la compagnie ; - les frais relatifs aux cures thermales et séjours dans les maisons de convalescence, de repos ou établissements similaires ; - les frais de déplacements, sauf ceux couverts au titre de frais de transport ; - les suppléments n'ayant pas un caractère médical (téléphone, télévision, etc.) Ø HONORAIRES CHIRURGICAUX ET FRAIS ACCESSOIRES A UNE INTERVENTION CHIRURGICALE · La compagnie rembourse : les actes de chirurgie et de spécialité accomplis par un praticien diplômé, les honoraires des aides anesthésistes, les frais de location de la salle d'opération, occasionnés par une maladie ou un accident garanti. · La compagnie ne rembourse pas : - les interventions ayant pour but de remédier à toute anomalie, infirmité ou malformation constitutionnelle ; - les césariennes (voir frais d'accouchement) ; - les traitements et opérations chirurgicales à but esthétique ; - les traitements et opérations chirurgicales contre la cellulite et l'obésité ; - les traitements et opérations chirurgicales de rajeunissement ; - les interventions consécutives à une interruption de grossesse non imposée par l'état de santé de la mère ; - les objets et produits d'usage médical courant (thermomètre, bandes, coton, vessies, sparadraps, alcool à 90° etc...). Ø FRAIS DE SEJOUR DE LA MERE · La compagnie rembourse : - les frais de séjour de la mère en clinique ou à l'hôpital en cas d'hospitalisation chirurgicale d'un enfant d'un âge égal ou inférieur à 7 ans, si le séjour est prescrit par le chirurgien. Cette garantie joue pour une durée maximale de 8 jours; - le montant de la garantie par journée est limité à 25% du prix de journée remboursé par la chambre de l'enfant. · La compagnie ne rembourse pas : Les frais de séjour en clinique ou à l'hôpital de la mère en cas d'hospitalisation chirurgicale d'un enfant :
Ø FRAIS D'ANALYSE ET DE TRAVAUX EN LABORATOIRE · La compagnie rembourse : Les frais d'analyses et d'examens exécutés par un laboratoire agréé, prescrits par un médecin diplômé ; · La compagnie ne rembourse pas : Les frais d'analyses, et d'examens exécutés par un laboratoire non agréé ou encore non prescrits par un médecin diplômé. Ø FRAIS DE RADIOGRAPHIE · La compagnie rembourse :
· La compagnie ne rembourse pas :
Ø ACTES DE SPECIALITE · La compagnie rembourse : Les traitements spéciaux prescrits par un médecin diplômé et faisant l'objet d'un certificat médical. Il en est ainsi notamment pour les actes d'électrothérapie, les traitements par rayons ultraviolets, lumineux ou infrarouges, les traitements de tumeurs par curie thérapie et röntgenthérapie, les traitements par dialyses rénales, et les traitements par isotopes radio- actifs. · La compagnie ne rembourse pas :
Ø FRAIS DE KINESITHERAPIE ET REEDUCATION · La compagnie rembourse : Les frais relatifs à des séances de kinésithérapie et de rééducation prescrites par un médecin diplômé en vue de remédier aux conséquences d'une maladie ou d'un accident garantis et ayant reçu l'accord préalable de la compagnie. · La compagnie ne rembourse pas : Tous les frais de kinésithérapie et de rééducation n'ayant pas reçu l'accord préalable de la compagnie. Ø FRAIS DE TRAITEMENTS PREVENTIFS · La compagnie rembourse : Les bilans de santé prescrits par un médecin diplômé. · La compagnie ne rembourse pas :
Ø FRAIS OPTIQUES · La compagnie rembourse : Les frais d'acquisition ou de remplacement de verres ou lentilles de contact prescrits par un médecin diplômé. · La compagnie ne rembourse pas :
Ø FRAIS DENTAIRES · La compagnie rembourse : Les soins, les extractions, les obturations exécutés par un praticien diplômé. · La compagnie ne rembourse pas :
Les prothèses dentaires, les prothèses dentaires provisoires d'enfants de moins de 12 ans, prescrites par un médecin diplômé et ayant reçu l'accord préalable de la compagnie. · La compagnie ne rembourse pas :
Ø FRAIS LIES A UNE MATERNITE · La compagnie rembourse :
Il s'agit des frais occasionnés par la grossesse et ceux exposés pendant la période qui suit l'accouchement jusqu'au retour des couches. En ce qui concerne les frais prénataux, seront remboursés au maximum des frais de trois échographies et de deux bilans prénataux. ü les frais d'accouchement Il s'agit des frais d'accouchement et de séjour en hôpital ou en clinique.
Lorsqu'un forfait accouchement est prévu aux conditions particulières, en cas de complications liées à l'accouchement celui-ci n'est plus versé et les frais médicaux sont remboursés dans les limites prévues en cas de maladie et d'accident aux conditions particulières. · La compagnie ne rembourse pas : Les frais liés à des fausses couches même accidentelles. Cependant ne sont pas assimilés à des fausses couches, les accouchements prématurés survenant après le sixième mois de la grossesse. Toutes les exclusions ou prises en charge précitées correspondent à celles qui sont prévues aux conditions générales. Cela ne veut pas dire que l'assuré est automatiquement remboursé. Celui-ci doit présenter pour analyse, certaines pièces justifiant les frais médicaux 2- Les pièces justificatives à présenter Ces pièces justificatives se résument généralement à : - Une fiche de déclaration maladie dûment remplie et signée en se conformant strictement aux prescriptions qui y sont mentionnées ; - les reçus des frais de consultations, analyses, radiographies, optique, soins dentaires, soins médicaux ; - les prescriptions médicales relatives aux frais d'analyses, médicaments de pharmacie, radiographiques, optiques, kinésithérapie et autres spécialités ; - les tickets de caisse attestant du paiement des médicaments et les vignettes ( à défaut, les morceaux d'emballage portant les noms et prix des médicaments) ; - en cas d'accouchement, une copie originale de l'extrait d'acte de l'état civil de l'enfant nouveau-né est obligatoire pour le règlement des frais exposés ; - les demandes de prise en charge sont délivrées uniquement pour les hospitalisations de plus de 24 heures. Toutefois, il faudrait au préalable faire parvenir à l'assureur, l'original du certificat médical d'hospitalisation délivré par le médecin traitant précisant la nature de l'affection, la durée probable du séjour, la date et le lieu de d'hospitalisation. Dès réception, l'ensemble de ces documents sont soumis à l'appréciation du médecin du gestionnaire qui indique les produits à exclure, et ceux qui doivent être remboursés. A la suite de quoi, le gestionnaire procède au règlement des frais selon le taux de couverture choisi par l'assuré, mais aussi et surtout conformément aux dispositions de contrat. Puis il se fait rembourser par la compagnie. C- La saisie des sinistres maladie dans le logiciel interne La saisie des sinistres maladie se fait en quatre étapes qui sont: la Réception du dossier Sinistre, le Décompte de la feuille Maladie, l'Ordonnancement et le Règlement.. 1- La réception du dossier Elle consiste à entrer les informations concernant le nom de l'assuré ayant reçu les soins, le gestionnaire à charge du contrat concerné, le montant du remboursement réclamé ainsi que le montant remboursé par le gestionnaire ou la compagnie. Cette opération consiste à remplir une fiche comportant deux onglets que sont : la Réception du dossier et la liste des dossiers reçus. L'onglet « Réception du dossier » permet de collecter les informations liées au dossier sinistre en cours que sont : la date de réception du dossier, le gestionnaire, l'assuré ou le bénéficiaire ayant subi les soins médicaux, le montant réclamé comme remboursement, le montant effectivement remboursé à l'assuré, etc ... Par ailleurs, l'onglet « liste des dossiers reçus » contient un tableau affichant la liste de tous les dossiers qui ont été réceptionnés. 2- le décompte de la feuille de remboursement Cette fiche comprend deux onglets que sont la « Saisie décompte » et la « Liste décompte » La « saisie décompte » est en quelque sorte la saisie des sinistres maladies. Elle consiste à saisir les informations relatives aux différents soins reçus par le patient en question en y mentionnant les détails. Nous avons à renseigner certaines informations telles que la date du soin, le numéro de prestation, le genre de soin reçu, le montant réclamé, le montant exclu, etc ... La « liste décompte » quant à elle, permet d'afficher comme son nom l'indique, la liste du détail des feuilles de décompte maladie qui ont été saisies pour chaque assuré ou bénéficiaire. 3- Ordonnancement Décompte Feuille Maladie Cette opération consiste à faire comme son nom l'indique, l'ordonnancement. Cela se fait par décompte de feuille maladie, en renseignant la date de l'ordonnancement ainsi que le signataire. Aussi, y a-t-il un tableau affichant la liste de décompte Maladie, qui permet en outre, de connaître à un moment donné l'état du décompte ordonnancé c'est à dire savoir si le décompte ordonnancé est réglé ou non. 4- Règlement Décompte Feuille Maladie Le règlement est l'achèvement de l'ordonnancement, c'est-à-dire le paiement du montant ordonnancé. Cette opération permet non seulement la saisie des règlements en précisant la période prévue pour le règlement et plus encore la date du règlement, mais aussi de connaître grâce à une liste, tous les décomptes Maladie réglés. A l'échéance des contrats, la compagnie procède à un réajustement des primes maladie en fonction de la consommation des assurés. Paragraphe 6: Le réajustement des primes à échéance Le contrat d'assurance maladie comporte une clause d'ajustement. En effet, Chaque année, il est procédé au calcul du résultat technique de la police sur les 12 mois précédant l'échéance afin de déterminer le rapport SINISTRES / PRIMES. · Par Sinistres, il faut entendre le total des indemnités payées et provisions pour sinistres connus à payer aux assurés bénéficiaires du contrat pour la période considérée. Pour permettre à l'Assureur de calculer le résultat technique, l'Assuré s'engage à remettre à l'Assureur tous les frais qu'il aura exposé au cours de cette période sous peine de n'être plus remboursé après la notification qui lui sera faite du rapport S/P. · Par Primes, il faut entendre le montant total des primes nettes de frais et impôts acquises au titre de l'exercice écoulé, quelque soit la date d'émission et d'encaissement de ces primes. En fonction du résultat technique ainsi déterminé, il est procédé à un ajustement de la prime par application du barème ci-après au nouvel exercice :
La modification des primes résultant de l'application du barème d'ajustement ci-dessus est communiquée à l'Assuré dès la constatation du résultat technique et au plus tard dans les trois mois qui suivent l'échéance du contrat. Paragraphe 7 : Le rangement des dossiers maladie Les dossiers maladie sont rangés dans des chemises de couleur jaune sur lesquelles sont mentionnées les noms de l'intermédiaire et du gestionnaire. Ils sont classés par intermédiaire. Par ailleurs, il existe une chemise dans laquelle se trouve tous les remboursements ou encore les bordereaux relatifs aux opérations comptables passées par le gestionnaire. Ces dernières sont relatives aux paiements des primes ou encore au constat des arriérés, bien entendu les primes restant dues à des dates bien déterminées. Cependant, relativement à l'archivage des dossiers maladie, un outil informatique de numérisation [c'est-à-dire qu'il y a une Gestion Electronique des Données (GED)] a été mis à la disposition des agents, ceci permettant de scanner les documents en les classant comme suit : Proposition, Polices et avenants, correspondances, Quittances. Après avoir identifié les éléments qui font partie intégrante de la gestion du portefeuille maladie, nous pouvons faire un diagnostic. CHAPITRE II : ANALYSE DE LA GESTIONDU PORTEFEUILLE MALADIENous ferons une analyse à différents niveaux que sont : la gestion des opérations courantes, l'efficacité de la gestion du risque de déficit et le niveau de satisfaction de la clientèle. Section 1 : LES OPERATIONS COURANTESElle se fait essentiellement par les ressources humaines qui utilisent les ressources matérielles et financières, et à partir d'un système d'information. Paragraphe 1 : Les ressources Humaines A- l'importance des ressources Humaines Les ressources matérielles et financières sont utiles au bon fonctionnement d'une entreprise. Cependant, il n'y a que le personnel pour donner de la valeur à ces ressources. Le personnel à tous les niveaux constitue l'essence même d'une organisation et leur implication permet de mettre leurs compétences au service de l'organisation. Aussi, la performance d'un employé est-elle caractérisée par la maîtrise de son environnement de travail, une bonne exécution des tâches qui lui sont assignées dans les délais convenus, des compétences techniques et intellectuelles nécessaires pour le travail, une formation requise. B) Les insuffisances constatées du personnel GNA s'est doté d'une équipe forte et expérimentée. Cependant, les informaticiens en charge de la conception du logiciel ne sont pas suffisamment outillés en techniques d'assurance maladie. Par exemple, nous avons rencontré un cas dans lequel un assuré principal avait des garanties différentes de celles de ses affiliés. Or le logiciel affectait automatiquement les mêmes conditions de garantie de l'assuré principal à ses affiliés. C était alors impossible d'opérer la saisie. L'informaticien a été obligé de modifier les paramètres de saisie de sorte qu'il soit désormais possible de saisir pour chaque personne, les conditions de garantie que sont la prime nette annuelle, le plafond de remboursement, le taux de couverture et la territorialité. Aussi, nous a-t-il été donné de constater que l'assurance maladie est négligée car n'étant pas considérée comme de l'assurance. Cependant force est de constater que plusieurs aspects techniques relatifs à ce risque peuvent être méconnus par les producteurs. C'est l'exemple d'une proposition dans laquelle il fallait combiner les gros risques et les petits risques. Le tarif étant établi en fonction des risques, savoir que l'hospitalisation constitue les gros risques et les autres types de soins sont les petits, pour trouver le montant de la prime nette annuelle, il suffisait simplement de faire une combinaison des différents montants. A cet instant précis, nous avons pu constater que l'assurance maladie est certes connue mais pas en totalité. En plus, un producteur peut ne pas maîtriser tous les aspects d'un contrat mais peut savoir faire les cotations parce qu'ayant les caractéristiques utiles à calculer la prime. Par ailleurs, nous pensons que le personnel peut certes faire des cotations mais il y a nécessité de maîtriser le contrat dans son fonctionnement, sa gestion et tous les contours qu'il peut contenir. Et cela afin de parvenir à améliorer la gestion du portefeuille. C'est le cas par exemple pour une personne qui ne sait pas ce que fait concrètement le gestionnaire ou même pire encore ne sait pas à un certain moment qu'une tâche précise n'est pas à la charge du gestionnaire. Un autre constat qu'il nous a été donné de faire est le suivant : certains agents de la comptabilité ne maîtrisent pas toutes les pièces relatives aux bordereaux transmis par le gestionnaire ; C'est le cas par exemple où me renseignant sur une pièce transmise par ASCOMA Santé qui était en fait, une pièce constatant un arriéré de prime, il était difficile pour ces agents de me fournir l'explication. Par ailleurs, le personnel de la production n'est pas en nombre conséquent, cela fait que le rendement du travail est faible. Le personnel affecté à la gestion des autres risques est le même chargé de faire le suivi des contrats maladie. Il ne peut donc mener un travail performant et obtenir au mieux les résultats recherchés. En outre, à cause du fait que le travail est effectué en collaboration avec des gestionnaires, le personnel des deux entités (compagnie d'assurance et gestionnaire) est censé maîtriser et ce réciproquement, les méthodes et outils de travail utilisés dans le cadre de la convention qui les lie. Cela facilite la collaboration entre les entités et permet de concilier les objectifs à atteindre. Paragraphe 2 : Le Système d'Information A-Définition et importance du système d'information En Informatique, et en Télécommunications, et plus généralement dans le monde de l'entreprise, le terme Système d'Information possède diverses significations. Tout d'abord, il peut s'agir d'un ensemble organisé de ressources(personnel, données, procédures, matériel, logiciel, ...) permettant d'acquérir, de stocker, de structurer et de communiquer des informations sous forme de textes, images, sons, ou de données codées dans des organisations. En outre, il peut s'agir d'un système ou sous-système d'équipements, d'informatique ou de télécommunication, interconnectés dans le but de l'acquisition, du stockage, de la structuration, de la gestion, du déplacement, du contrôle, de l'affichage, de l'échange (transmission ou réception) de données sous forme de textes, d'images, de sons, et/ou, faisant intervenir du matériel et des logiciels. Le système d'information coordonne grâce à l'information les activités de l'organisation et lui permet ainsi d'atteindre ses objectifs. Il est le véhicule de la communication dans l'organisation. De plus, le système d'information représente l'ensemble des ressources (les hommes, le matériel, les logiciels) organisées pour : collecter, stocker, traiter et communiquer les informations. Il a pour mission de capter, produire, traiter et restituer l'information. B- Les limites du système d'Information 1- Le logiciel métier interne « DELASS » En premier lieu, il nous a été donné de constater au niveau du logiciel malgré ses forces, quelques faiblesses. En effet, le logiciel est toujours en conception et n'est pas encore finalisé. Ainsi, il y a certaines saisies qui ne peuvent être opérées pour l'heure surtout en matière de sinistre où nous arrivons à faire la réception des dossiers et le décompte de la feuille de remboursement mais pas encore l'Ordonnancement et le Règlement. Ceci est un handicap parce que les modules du logiciel sont conçus en fonction des méthodes de travail. En outre, les formules qui permettent le calcul de la prime TTC en matière d'incorporation ou de retrait étaient erronées parce que la taxe n'était pas prise en compte dans le calcul de la prime TTC. Par exemple, après avoir effectué une saisie, on obtient le décompte suivant : - Prime nette : 100 000 - Accessoires : 20 000 - Taxes : 5 000 - Prime TTC : 120 000 plutôt que 125 000 Ici, nous remarquons que la taxe n'a pas été prise en compte dans le calcul de la prime TTC. Comme solution, ce montant est imposé par les informaticiens. A ce niveau, l'agent qui a saisi peut oublier de signaler l'erreur, et les chiffres seront alors faux. En plus, le logiciel a subi d'autres modifications telles que la saisie des conditions de garantie pour un affilié. Auparavant, l'affilié n'avait que les mêmes garanties que l'assuré dont il est le bénéficiaire. Ainsi, lorsque nous avons rencontré un cas dans lequel l'assuré principal n'avait pas les mêmes conditions de garanties que ses affiliés, le logiciel a subi des modifications. Cette situation prouve que le logiciel n'est pas encore adapté aux différents contours du contrat maladie. Par ailleurs, le logiciel interne ne prend pas en compte certaines informations telles que le numéro de police généré par les gestionnaires, le numéro matricule de chaque assuré. Pour retrouver donc un assuré à travers son numéro matricule, il faut se mettre à consulter les dossiers physiques. Il peut arriver parfois qu'un assuré en transmettant ses frais de remboursement ou même les intermédiaires ne puissent citer que le numéro matricule, il nous est alors difficile de retrouver la personne. Par ailleurs, un problème a été rencontré au niveau des états, précisément celui d'avoir des doublons dans les états d'émissions comme si le contrat a été saisi deux fois à tel point qu'après avoir soldé la prime, la police apparaît comme non soldée. Cela fausse l'exactitude des états, mais aussi augmente les taxes à payer pour des contrats « fictifs ». Cette situation aurait semblé avoir eu une solution qui serait de supprimer l'une des lignes et plus précisément celle qui n'a pas été encaissée ; cependant, nous avons rencontré une situation dans laquelle nous avions une police sur laquelle il n'y avait pas de doublons et qui a été entièrement soldée. Environ cinq mois après, il est apparu un doublon de la police. De ce fait, la police figure sur la liste des impayés. Il est évident ici qu'il n'y avait pas de doublon et que le contrat a bel et bien été soldé il y a plus de cinq mois. Donc supprimer les doublons en répertoriant les lignes nous aide mais ne nous met point à l'abri des dégâts car tant que le problème n'est pas cerné, il va sans dire que des doublons pourront apparaître à tout moment. Il y a même parfois des cas où après l'avenant n° 1, le logiciel génère un avenant n°3 ou n° 5. Un autre exemple qui est encore une difficulté, c'est le cas de l'avenant de régularisation, qui regroupe les incorporations et les retraits effectués sur une période donnée. A ce niveau, lorsqu'il y a plusieurs dates, il faut saisir au niveau de DELASS les différents mouvements par date. Ainsi supposons qu'il y ait cinquante (50) différentes dates dans l'année, il faudra alors effectuer cinquante (50) avenants tandis que le gestionnaire n'a rédigé que trois (3) avenants d'où sur le contrat physique, il s'agit bel et bien de trois avenants. Dans ce cas précis, il est difficile d'équilibrer les chiffres quant aux accessoires et taxes. Il est alors difficile de transmettre de tels états aux intermédiaires ou aux assurés. 2- La difficulté d'accès aux informations tenues par les gestionnaires Il est difficile de savoir si une opération demandée au gestionnaire a été réellement effectuée que ce soit les demandes retrait, d'incorporation, de modification de couverture, etc... Il faut appeler le gestionnaire pour se renseigner sur l'état de chaque demande. Il est alors difficile d'avoir une idée vraie de l'état du dossier chez le gestionnaire.
3- La mauvaise circulation de l'information en interne En interne, l'information n'est pas bien véhiculée d'un agent à un autre. Par exemple, il se produit des cas où seul celui qui a traité un dossier, c'est-à-dire qu'il a fait la proposition et transmis les bulletins d'adhésion au gestionnaire pour la mise en place du contrat après l'accord donné par le souscripteur. Ainsi, lorsqu'un supérieur hiérarchique recherche des informations sur le dossier, l'autre agent n'ayant guère eu écho du dossier ne sait comment répondre. Souvent, il affirme par ignorance que le client n'a aucune police maladie.
Section 2 : LE RISQUE DE DEFICIT ET LE NIVEAU DE SATISFACTION DESASSURESParagraphe 1 : Le Risque de fraude A- La prévention contre la fraude 1- Les cas de fraude possibles Les fraudes sont possibles aussi bien lors de la conclusion du contrat que lors de son exécution. Aussi varient-elles selon le système de gestion. Par ailleurs les fraudes sont dues à diverses raisons telles que : la famille ou même plus encore la solidarité africaine qui fait que l'on veut aider ses connaissances à se faire soigner, la faiblesse des revenus d'un assuré qui peut pousser ce dernier à faire de la fraude pour se procurer de l'argent. a) Les fraudes en début de contratLes fraudes en début du contrat peuvent être aussi bien l'oeuvre du souscripteur que celle du courtier (Intermédiaire). Ø Les fraudes du souscripteur Il s'agit généralement de la fausse déclaration du risque et de l'antisélection. · La fausse déclaration du risque Selon l'article 12 alinéa 2 du code des assurances des pays membres de la CIMA ; « l'assuré est obligé de répondre exactement aux questions posées par l'assureur, notamment dans le formulaire de déclaration du risque par lequel l'assureur l'interroge lors de la conclusion du contrat, sur les circonstances qui sont de nature à faire apprécier par l'assureur les risques qu'il prend en charge ». Il est question ici des circonstances connues de l'assuré ; ce qui exclut donc les circonstances que l'assuré ne pouvait connaître. En outre s'entend par circonstances de nature à faire apprécier le risque, celles qui influent sur le taux de prime. A ce niveau, en maladie, ce pourrait être l'âge, les antécédents médicaux de l'assuré ; les maladies présentes ou passées, celles qui intéressent l'assureur parce qu'elles ont un rapport avec la diligence ou la moralité de l'assuré notamment les informations données par le précédent assureur. Pendant longtemps, les déclarations faites par les assurés au moment de la conclusion du contrat devraient être spontanées. Mais, les assurés connaissent mal la technique des assurances et ne savent toujours pas quelles sont les circonstances subjectives qui peuvent intéresser l'assureur. La question a depuis évolué, lorsque le code des assurances des pays membres de la CIMA a en son article 8, fait obligation à l'assureur d'indiquer clairement à l'assuré ses obligations en ce qui concerne la déclaration du risque et la déclaration des autres assurances couvrant les mêmes risques. Dès lors, les assureurs ont pris l'habitude de rédiger des questionnaires en des termes précis qu'ils soumettent au souscripteur. Le questionnaire guide le souscripteur dans ses déclarations. Aux questions posées, il peut répondre par oui ou par non. Une partie de la doctrine pense d'ailleurs que le questionnaire ne dispense pas l'assuré de déclarer spontanément une circonstance qu'il sait aggravante et dont il n'a pas eu l'occasion de faire mention en répondant aux questionnaires. Malgré toutes ces tentatives juridiques ayant pour but de réguler la situation, force est de constater aujourd'hui, que le problème des fausses déclarations n'est malheureusement pas résolu en Assurance. En effet, les assurés continuent d'occulter leur réel état de santé dans la déclaration du risque. Il devient alors difficile voire impossible pour l'assureur et le médecin conseil de faire une appréciation objective du risque à garantir. Les antécédents médicaux qui peuvent avoir une influence sur l'état de santé prochain sont également occultés par les assurés. A cela, ces deux aspects, s'ajoute le fait pour l'intermédiaire ou l'assuré de n'apporter dans le portefeuille de l'assureur que des personnes ayant une morbidité élevée : c'est l'antisélection.
L'antisélection en assurance est matérialisée par la tendance des personnes présentant un risque plus élevé que la moyenne à vouloir s'assurer ou prolonger leur couverture. Si elle n'est pas contrôlée à la souscription, elle a pour conséquence des niveaux de sinistre plus élevés que prévu. Elle apparaît lorsque les assurés détiennent des informations sur le niveau de risque, auxquelles l'assureur n'a pas accès : cette asymétrie pousse les assurés à choisir un niveau de couverture adapté à leurs besoins sans que ces derniers ne soient connus par l'assureur. En assurance-maladie par exemple, il y aura anti-sélection si ce sont des personnes déjà malades, ou des femmes enceintes qui souscrivent, sans que l'assureur soit conscient de leur état. Ainsi pour une prime donnée, seules les personnes qui présentent un niveau de risque identique ou supérieur à celui qui est associé au niveau de prime proposé vont souscrire au contrat. L'antisélection peut être fatale pour un assureur en ce sens que si la prime est trop élevée, les bons risques finissent par sortir du contrat. L'assureur doit alors augmenter la prime en courant le risque de perdre ses assurés. Par ailleurs, l'antisélection est le fait pour un échantillon de la population ou pour un groupe donné, de ne proposer à l'adhésion du Contrat maladie que les personnes dont la morbidité est généralement élevée, ou qui doivent faire face à un traitement lourd. Aussi, pour les familles ne pouvant supporter les coûts de couverture médicale de toute la famille, ne sont présentés comme bénéficiaires du contrat maladie que des enfants souffrant de maladies exigeant un traitement coûteux. Un autre aspect, est le fait pour l'assuré, qui est atteint d'une maladie qu'il ne peut traiter sur place, dont il n'a d'ailleurs pas fait cas lors de la déclaration du risque, de demander une extension de sa garantie à « l'évacuation sanitaire à l'étranger » dès la souscription du contrat. L'assureur est dans ce cas difficilement à l'abri du risque réalisé ou du risque certain. Les intermédiaires, apporteurs d'affaires peuvent être aux aussi à la base de la fraude.
Lorsqu'elle s'appuie sur des outils et des procédures performants, l'assurance santé est pour les courtiers et opérateurs spécialisés, une branche extrêmement lucrative. Si l'on ajoute à ces chiffres les produits financiers générés par la rétention des primes encaissées, on arrive à des rémunérations de 12 à 15%, qui permettent de réaliser d'importantes marges avant impôts. Ces marges sont d'autant plus remarquables qu'elles ne s'accompagnent d'aucune prise de risque puisque le courtier ou encore le gestionnaire n'est pas celui qui indemnise. Vu ces divers avantages, les courtiers peuvent occulter la mauvaise moralité ou la gravité des risques apportés par leurs clients. Ainsi ont-ils la possibilité de faire passer pour de bons risques, les contrats résiliés par une autre compagnie pour résultats déficitaires. Au refus de l'assureur, ils peuvent opposer souvent le chantage ; lequel chantage consiste en une menace de résilier un certain nombre de contrats. b) La fraude en cours d'exécution du contratØ les fraudes du bénéficiaire Les fraudes du bénéficiaire se caractérisent par le risque moral, la substitution de personne, les factures fictives et la modification de la nature de l'affection sur la feuille de soins. · Le risque moral Le risque moral est la situation souvent observée où des adhérents ou des personnes à leur charge, à partir du moment où ils sont assurés, tendent à consommer abusivement des services proposés. Il y a risque moral lorsque la protection que fournit l'assurance encourage les individus à provoquer l'évènement assuré ou à se comporter de manière à augmenter la probabilité qu'il ne survienne. Par exemple, si un assuré, pour toucher une assurance sur un bien, est tenté de détruire ce bien. Ainsi, une personne bénéficiant d'un niveau de garantie donné peut chercher à tirer le meilleur parti possible de cette couverture santé. Elle va optimiser son utilité en consommant des actes médicaux dont les prix sont rendus moindres par la présence de la couverture santé. Par exemple, un assuré atteint du paludisme déclare lors de la consultation un certain nombre de douleurs fictives tel un mal de gorge, un mal de ventre, une fatigue générale, juste pour se procurer une panoplie de médicaments à conserver dans sa boite à pharmacie. Par ailleurs, plutôt que de fréquenter les centres de soins par nécessité, certains assurés le font par luxe puisque ceux-ci se savent bénéficiaires d'une couverture maladie. Ainsi un assuré bénéficiant d'une couverture maladie possible dans une clinique de renom (faisant partie bien entendu du réseau de centres conventionnés), préfèrera y aller plutôt que d'aller dans une clinique moins connue. Aussi n'hésitent-ils pas à passer plus de cinq (5) jours dans une clinique pour une infection qui ne nécessite en réalité que deux (2) jours d'hospitalisation. · La substitution de personne C'est le fait qu'un assuré fasse bénéficier à un tiers de son assurance maladie, ce dernier n'y ayant pas droit en réalité, et cela dit-on par « solidarité ». En effet, il s'agit de la situation où l'assuré fait soigner sous le couvert de son nom, un parent, une connaissance. Alors les dépenses sont à la charge de l'assureur, ce qui ne devrait être le cas. Cette pratique est généralement rencontrée en cas d'hospitalisation. · Les factures de prestations fictives Dans ce cas, il n'y a ni acte médical, ni frais pharmaceutiques réels exposés ; mais l'assuré présente des factures apparemment non émaillées d'irrégularités, et ce grâce à une complicité avec certains membres du corps médical (médecins et employés de pharmacie). · Les modifications des informations sur la feuille de soins C'est le cas où l'assuré étant conscient de ce que, le contrat présente des exclusions soit en raison du délai de carence (si ce délai de carence court encore) ou d'office, une affection précise, demande alors au médecin traitant de modifier la nature de la maladie traitée sur la feuille de soins. A cette manoeuvre, peut s'ajouter le changement de la date de la prestation surtout lorsque la prestation a lieu pendant le délai de carence et que l'assuré tient à se faire rembourser. A cet effet, il demandera au prestataire de soins, avec sa complicité bien évidemment, d'indiquer une date se situant après expiration du délai de carence. Si les assurés ont de tels comportements, les professionnels de santé ne sont souvent pas étrangers à cette fraude. Le corps médical peut être bel et bien impliqué dans ces cas de fraude. Cela peut être par intérêt ou même sans intérêt. Nous verrons trois aspects de leur action dans les cas de fraude : La surfacturation, la complicité supposée du corps médical et l'attitude des cliniques privées.
Elle consiste en une facturation abusive par les cliniques privées de fournitures de pharmacie usuelle et accessoires à usage médical ou « consommables » parce qu'il y a l'assureur qui prendra tout en charge. Prenons cet exemple suivant où Benoît est malade et se rend dans l'établissement. L'agent qui le reçoit, se rendant compte de la présence d'une assurance maladie, peut alors ajouter un certain montant sur le montant réel des médicaments dans le but de retenir le surplus.
Certains cas de fraudes rencontrés incitent à soupçonner le corps médical d'être de connivence avec les assurés fautifs. En effet, ce peut être le cas où une personne ne souffrant d'aucune affection chronique ou grave se fasse régulièrement rembourser des frais médicaux élevés avec des justificatifs signés du médecin. L'objectif inavoué (de l'assuré) en l'espèce est soit d'obtenir des remboursements importants soit d'aider une connaissance malade. Cette complicité peut se traduire par un désir du médecin traitant de couvrir l'assuré ou même par sa passivité devant un cas de substitution de personne lors d'une hospitalisation. · L'attitude des cliniques privées La tendance chez les cliniques privées est d'allonger la durée des hospitalisations des assurés, dès qu'elles réalisent qu'un patient est couvert par une police d'Assurance Maladie, ils n'hésitent pas à allonger la durée de l'hospitalisation. Ainsi, pour une pathologie dont le traitement nécessite trois (3) jours, ils mentionneront cinq(5) jours sur le certificat d'hospitalisation.
La fraude peut avoir lieu au niveau des sociétés de gestion maladie. Plusieurs éléments facteurs sont la cause de ces cas éventuels de fraude.
Les sociétés de gestion gèrent les portefeuilles maladie de diverses compagnies. Il peut donc arriver que des frais engagés par les assurés d'une compagnie autre que GNA par exemple puissent lui être indûment imputés. C'est le cas notamment des contrats placés dans un premier temps auprès de GNA, et replacé lors du renouvellement à une autre compagnie d'assurances. Cette situation peut être source de confusion et générer des sinistres qui seraient enregistrés sur le compte de GNA et qui ne lui reviennent pas en réalité.
Les conventions entre les sociétés de gestion maladie et les prestataires de soins prévoient que ceux-ci fassent des réductions aux clients apportés par les sociétés de gestion maladie. Il peut donc arriver que la réduction consentie par le prestataire de soins ne soit pas répercutée sur la facture adressée à la compagnie.
Dans la mesure où, les montants de sinistres déclarés par les gestionnaires de portefeuilles maladie ne font l'objet d'aucun contrôle régulier par la Compagnie, ceux-ci peuvent être tentés de facturer à la compagnie des actes qui n'ont jamais été prescrits ni exécutés par un prestataire. Ces actes fictifs contribueraient donc à gonfler le montant des sinistres dont elles réclament le paiement. De même, pour ce qui est des actes pour lesquels un plafond de couverture est fixé, la tendance serait pour les gestionnaires de réclamer discrètement le plafond plutôt que le coût réel de l'acte. Comme on peut le constater, la fraude au sein des sociétés de gestions peut avoir lieu à divers niveaux. Les faits relevés ci-dessus, ne sont point une énumération exhaustive, la réflexion pourrait donc se poursuivre à ce niveau. Les fraudes en assurance maladie sont aussi diversifiées qu'il y a d'acteurs. Elles évoluent également au gré de la fertilité de l'imagination desdits acteurs. Face à une telle situation, l'assureur doit prendre des mesures idoines afin de réduire le déficit de la branche et améliorer ses résultats financiers de manière générale. 2-L'insuffisance des mesures de prévention existantes a- Les mesures existantes Ø Les dispositions du code CIMA en cas de fraudesEntré en vigueur le 15 Février 1995, Le code CIMA est depuis lors la principale source de la légalisation régissant les relations entre assuré et assureur dans la zone franc. Il s'ensuit que les sanctions prévues par ce code ne s'appliqueront qu'aux dites relations. Les dispositions de ce code en matière de répression de la fraude concernent essentiellement les fausses déclarations de risques. Les sanctions liées à la fausse déclaration du risque à la souscription sont de deux ordres : · la fausse déclaration faite de mauvaise foi La sanction au titre de cette fausse déclaration est prévue par l'article 18 du code CIMA. En effet, cet article qui reprend l'article 21 de la loi de 1930, indique que le contrat d'assurance est nul en cas de réticence ou de fausse déclaration de l'assuré, quand celle-ci change l'objet du risque ou en diminue l'opinion pour l'assureur, alors même que le risque omis ou dénaturé par l'assuré a été sans influence sur le sinistre. La mauvaise foi de l'assuré ne se présume pas. L'assureur doit en apporter la preuve. La nullité effaçant rétroactivement le contrat, l'assuré doit reverser à l'assureur toutes les indemnités déjà perçues au titre du contrat. L'assuré devra en outre payer les intérêts sur ces sommes à compter du jour où il les a perçues, car il l'a fait indûment et de mauvaise foi. Les primes échues, payées et impayées sont acquises à l'assureur à titre de dommages et intérêts. · la fausse déclaration de risque faite de bonne foi L'article 19 du code CIMA qui reprend l'article 22 de la loi de 1930 prévoit deux situations selon que la découverte de la fausse déclaration intervient avant ou après le sinistre. Avant d'exposer ces divers cas, il convient de signaler qu'ici la fausse déclaration doit être la conséquence d'une omission involontaire, et non faite dans l'intention de cacher la gravité d'un risque à l'assureur. Contrairement à la fausse déclaration de mauvaise foi, la bonne foi de l'assuré se présume conformément à l'article 2268 du code civil. · Découverte de la fausse déclaration avant réalisation du sinistre Dans le cas d'espèce, l'assureur a le droit : - Soit de maintenir le contrat moyennant une augmentation de prime acceptée par l'assuré ; - Soit de résilier le contrat 10 jours après notification adressée à l'assuré par lettre recommandée en restituant la portion de prime correspondant au temps compris entre la date de résiliation du contrat et la date d'échéance annuelle. · Découverte de la fausse déclaration après sinistre Ici, l'indemnité est réduite en proportion du taux de prime payé par rapport à celui qui aurait été payé si la déclaration du risque était correctement faite. La règle proportionnelle s'appliquera peu importe que le sinistre ait un rapport ou non avec l'omission ou la déclaration inexacte.. Il convient de signaler que ces dispositions ne seront pas d'application systématique, l'assureur s'abstenant d'y recourir pour des raisons commerciales. Si les fraudes détectées à la souscription du contrat sont sanctionnées ; qu'en est-il de celles commises en cours d'exécution du contrat ? En réalité, aucune disposition juridique ne sanctionne les fraudes commises en cours de contrat. Cette conception est renforcée par le fait que l'assuré en maladie n'est pas tenu de déclarer les aggravations de risques en cours de contrat. Néanmoins, une possibilité de résiliation est laissée à l'assureur après la réalisation d'un sinistre. · La résiliation du contrat après sinistreParce que la survenance d'un sinistre peut révéler au grand jour des négligences de la part de l'assuré et que l'assureur peut vouloir se prémunir des risques de récidive, la loi lui reconnaît la possibilité de résilier le contrat après sinistre à condition que cette éventualité ait été prévue par le contrat. Chacune des parties au contrat a la latitude de résilier le contrat en cours de validité à charge pour celle qui en prend l'initiative d'en respecter les modalités. Dans le cas de l'assurance maladie, l'assureur pourrait recourir à cette disposition si les statistiques sont extrêmement déficitaires. Le souci premier des rédacteurs du code des assurances est la protection des assurés. Pour prémunir l'assuré contre les abus de son co-contractant ( assureur), le code CIMA en son article 23 alinéa 2 reconnaît à l'assuré dans le délai d'un(1) mois à compter de la notification de la résiliation de la police sinistrée, de résilier les autres contrats d'assurance qu'il a souscrits auprès du même assureur. La faculté de résiliation du contrat offerte à l'assureur et à l'assuré par le code CIMA, comporte restitution par l'assureur des portions de primes afférentes à la période où les risques ne sont plus garantis. Au vu des dispositions de cet alinéa, l'application de la clause de résiliation par l'assureur en cas de sinistre maladie, serait préjudiciable à l'ensemble du portefeuille de la compagnie. En effet, comme nous l'avons déjà évoqué, la souscription de l'assurance maladie doit être faite avec des risques d'accompagnement représentant au moins 60% de la prise de l'assurance maladie. Résilier donc l'assurance maladie, donnerait la possibilité à l'assuré de résilier les risques d'accompagnement. A terme, l'assureur se retrouvera avec un portefeuille vide. Au cas où une telle mesure s'appliquerait, l'on devra tenir compte d'une part de la sinistralité l'assurance en maladie, et d'autre part de celle des autres risques souscrits par l'assuré. Si l'assureur arrive à faire une compensation entre ces risques de sorte à atteindre l'équilibre technique, l'assuré serait maintenu en portefeuille. Dans le cas contraire et en fonction de son poids dans le portefeuille, l'assureur pourrait procéder à la résiliation du contrat conformément aux dispositions de l'article 23 alinéa 1 du code CIMA. Ø Les exclusions de risquesIl existe des exclusions mentionnées aux conditions générales du contrat maladie. Il peut en exister de supplémentaires aux conditions particulières. C'est le cas par exemple de l'exclusion du séjour au-delà de 8 (huit) jours pour la mère accompagnant un enfant, lorsque cette garantie est acquise, les frais d'accessoires de chambre d'hospitalisation tels que le téléphone, la télévision, le fax, etc... Ø Les Actes à soumettre à entente préalableLa radiologie, la rééducation fonctionnelle et les analyses médicales sont soumis à l'accord préalable de l'assureur. En outre, toute prise en charge délivrée à l'extérieur de la Côte d'Ivoire et les hospitalisations de plus de 6 jours dans les établissements privés et 10 jours dans les établissements publics doit se faire avec l'accord de la compagnie. Celle-ci s'engage à répondre au plus tard dans les 24 heures aux demandes de prise en charge.
Ø Les délais de carenceLe délai de carence correspond à la période au cours de laquelle l'assureur ne procède à aucun remboursement bien que le contrat ait pris effet. Au sein de GNA, il existe des délais de carence pour les contrats individuels et ceux-ci sont systématiquement abrogés pour les contrats groupe.
Sur la carte de l'assuré, figure sa photo, ce qui permet donc de vérifier son identité à chaque traitement. En outre, dès qu'un assuré est retiré d'un contrat ou incorporé, l'opération est systématique dans les établissements conventionnés grâce à la technologie informatique.
Le portefeuille est constitué en totalité d'affaires en tiers payant. Cela limite le risque de fraude en ce sens que l'assuré est plus incité à la fraude lorsqu'il ne dépense en rien. En plus l'assuré peut réussir à effectuer la fraude au niveau de la consultation avec la complicité du médecin, mais il sera difficile de pouvoir réussir à poursuivre son action au niveau des pharmacies. Ø L'exigence des pièces justificatives pour le remboursement Le gestionnaire ne peut pas faire de règlements sans que les pièces justificatives ne soient suffisantes pour prouver la certitude du sinistre. b) Les limites aux actions de luttes contre la fraude Les fiches de déclaration maladie remplies par les assurés et qui servent de base de remboursement sont à trois feuillets (3). L'assuré garde un exemplaire, le centre hospitalier et la pharmacie en gardent un chacun. L'assureur n'a donc aucune pièce qui lui permette d'effectuer un contrôle sur les frais exposés dans les établissements. En outre, les reprises d'affaires pour lesquelles il n'y a point de délai de carence, pour des raisons commerciales, ne font pas l'objet généralement d'analyses précises. C'est-à-dire que l'on cherche à savoir le montant de la prime payée auparavant ainsi que les garanties. Cependant, les statistiques sont rarement demandées. Nous avons constaté parfois qu'il y a eu des statistiques apportées par l'intermédiaire et non à la demande de GNA, et il s'agissait de statistiques qui donnaient droit à réduction. Par ailleurs, les statistiques tenues par le gestionnaire n'ont fait l'objet d'analyses poussées si ce n'est que dans le cadre du réajustement de la prime au renouvellement. B- Le Recouvrement des primes impayées « L'assuré selon l'article 12 alinéa 1 du code CIMA, est obligé de payer la prime aux époques convenues ». Une interprétation de cet article est que la totalité de la prime Une interprétation de cet article est que la totalité de la prime n'est pas obligatoirement exigible à la souscription. Le paiement de la prime peut alors se faire par fractionnement suivant un échéancier. Mais dans la pratique, et bien souvent l'échéance n'est pas respectée. 1- le recouvrement des créances Le recouvrement de créances est une activité réglementée consistant à utiliser tous les moyens légaux, amiables et/ou judiciaires, pour obtenir d'un débiteur le paiement de la créance due au créancier. Il existe plusieurs façons pour une entreprise de recouvrer une créance : - la gestion interne L'entreprise gère elle-même le recouvrement de ses impayés, par exemple dans un service contentieux ; elle peut éventuellement s'appuyer sur des sociétés spécialisées, souvent des sociétés de recouvrement, qui lui fourniront des services tels que des modèles de documents à en-tête etc., elle peut aussi initier une action en justice, par l'intermédiaire d' huissiers de justice. En cas de non-paiement, la société créancière peut décider d'abandonner la créance. - la gestion externe L'entreprise fait appel à une société spécialisée dans le recouvrement, alors mandatée, qui s'occupe simplement de poursuivre la démarche initiale de recouvrement, et éventuellement s'occupe des démarches judiciaires. La société de recouvrement est alors dénommée le mandataire, l'entreprise faisant appel à elle est alors désignée comme le mandant. Dans ce cas de figure, l'entreprise reste le créancier. - Rachat de créance L'entreprise peut faire appel à une société qui lui rachète la créance, moyennant un rabais. Dans ce cas, c'est cette société de recouvrement qui gère le risque de défaut de paiement, et elle devient alors, définitivement, le créancier. On appelle ces sociétés, des sociétés d' affacturage. Cette technique n'est pas développée dans nos pays. Elle est plutôt développée dans les pays anglo-saxons et permet à l'entreprise créancière de disposer très rapidement de liquidités. Les impayés constituent l'une des principales causes de défaillance des entreprises. L'impayé n'est pas pour autant une fatalité. En effet, de nombreux moyens existent pour obtenir le paiement de créances. Les démarches et voies d'actions choisies doivent correspondre à la spécificité de chaque situation. Les critères à prendre en compte pour choisir une démarche de recouvrement concernent tout à la fois le statut du débiteur, son patrimoine et le montant de la créance. La finalité de l'action en recouvrement est d'aboutir dans l'idéal à un paiement dans les meilleurs délais, au moindre coût. Le succès du recouvrement dépendra en fait de la capacité du créancier (ou de son conseiller juridique) à analyser la situation face à laquelle il est confronté et à utiliser les moyens d'actions ou de conviction les plus adéquats. 2- Les difficultés de recouvrement constatées Le problème des doublons relevé au niveau du logiciel ne nous permet pas d'avoir des données fiables nous permettant de montrer la faiblesse du taux de recouvrement. Le constat effectué durant la période du stage est que le dernier trimestre a été celui dans lequel des réclamations de prime ont été effectuées par voie écrite, téléphonique. Le montant des impayés élevé a incité la compagnie à procéder à une procédure de recouvrement puisque les contrats maladie ont tous pour échéance le 31 décembre de l'année. Le risque était que la période de garantie étant passée, il serait plus difficile d'encaisser les primes. Cela a permis de faire entrer des sommes importantes, réduisant ainsi le montant des impayés. Cependant, lorsque que ces actions furent menées, il fut difficile de réclamer les primes. En effet, il est important d'établir la réalité de la dette c'est-à-dire que la créance doit être certaine, liquide, exigible. Le caractère certain de la dette signifie que celui qui réclame l'exécution d'une obligation doit la prouver. Réciproquement, celui qui se prétend libéré doit justifier le paiement ou le fait qui a produit l'extinction de son obligation. S'entend par créance liquide, le fait que montant de la créance peut être évalué. A ce niveau, le créancier doit tenir compte, pour chiffrer le montant de la créance, des éventuels versements déjà réalisés par le débiteur. L'exigibilité de la créance signifie que la créance doit être échue, c'est-à-dire que la date limite de paiement, prévue au contrat, a été dépassée. La première difficulté vis-à-vis du re couvrement des primes est l'encaissement effectif des sommes reçues par la comptabilité. En effet, force est de constater que d'énormes montant ont été réellement encaissées dans la dernière semaine du mois de décembre 2008. Cela veut dire que si l'on veut réclamer un montant à l'assuré, il peut arriver que puisque les données ne sont pas à jour, il y ait erreur sur les montants communiqués à l'assuré. Deux situations peuvent se présenter alors : - soit le montant réclamé est faible par rapport au montant réel dû. L'assuré conscient de cet état de fait, sait que la compagnie n'a pas un système d'information fiable et reconnaît automatiquement sa dette par écrit - soit le montant réclamé est plus élevé que le montant dû. Le débiteur se rend compte du fait que les données ne sont pas à jour. Il remet en cause automatiquement la qualité des prestations de la compagnie. Imaginons un état que la compagnie veut envoyer à l'assuré sur lequel figure des doublons, ou des anomalies, ou encore une police soldée figurant en impayé. Après constat, il est difficile de lui faire parvenir ces états, donc de prouver la matérialité de la dette. Par ailleurs, les traites faites par certains intermédiaires ne précisent pas les polices auxquelles sont affectés les montants. Il est alors difficile de retracer les paiements effectués, car l'intermédiaire lui-même n'a pas affecté les paiements aux polices. Il y a donc un problème d'actualisation des données qui freinent l'action de recouvrement. En plus, le non respect de la mesure d'encaissement d'une partie de la prime à la souscription 35% de la prime) est une des causes du niveau des impayés. Paragraphe 2 : La satisfaction des assurés A- L'avantage d'une clientèle satisfaite Le client est une personne, un groupe de personnes, ou un organisme qui attend quelque chose de l'entreprise. Selon le dictionnaire de l'Académie Française, la satisfaction se définit comme « le contentement, le plaisir que nous éprouvons quand les choses sont telles que nous pouvons les souhaiter. » La satisfaction est donc un concept subjectif qui se définit en fonction de standards personnels, ce qui rend difficile sa mesure et l'interprétation des données recueillies. Les Clients forment leur jugement quant à la satisfaction en comparant leur perception des services reçus à leurs standards personnels. La satisfaction qu'ils rapportent est donc une appréciation subjective et non une mesure objective. Il est important de répondre aux préoccupations de la clientèle pour diverses raisons. En effet, une clientèle satisfaite est fidélisée, ce qui permet au renouvellement des contrats d'observer que les assurés reconduisent leur contrat, et implicitement les contrats ayant constitué les risques d'accompagnement. Cela sous entend un accroissement du chiffre d'affaire en y ajoutant les affaires nouvelles. De plus, lors de la souscription des contrats, certains clients ont tendance à faire cas des déceptions connues chez le précédent assureur. Ainsi, plus les assurés sont satisfaits, plus nous avons d'assurés en portefeuille et nous tendons à respecter la loi faible des grands nombres, ce qui a l'avantage de mutualiser le portefeuille de l'assureur et le protège du risque de faillite. B - L'insatisfaction remarquée des assurés
1-les fautes du gestionnaire La compagnie est quelque part un peu impuissante devant les fautes du gestionnaire. En effet, toutes les fautes du gestionnaire sont attribuées à l'assureur. En effet, si l'on suppose que le gestionnaire suspende les prestations maladie pour un client donné et cela pour cause de non paiement de la prime due. Par ailleurs, il se trouverait que l'assuré ait payé une grande partie de sa prime. Alors, l'assuré se rendant compte de la suspension des prestations maladie à son niveau, entre en contact avec la compagnie pour savoir la raison pour laquelle la compagnie a fait suspendre la prestation. Si nous faisons attention à cet exemple, nous allons nous rendre compte du fait que l'assuré appelle la compagnie pour comprendre, or la compagnie n'y est pour rien, c'est une faute du gestionnaire. Donc la compagnie est exposée aux fautes que peut commettre son gestionnaire. Nous avons rencontré un cas similaire qui nous amène à comprendre que le gestionnaire n'a pas eu les informations exactes auprès de la compagnie et a effectué l'opération de suspension, entraînant ainsi un mécontentement de l'assuré. Le retard dans la confection des cartes est aussi un des éléments majeurs d'insatisfaction remarquée chez nos assurés. Imaginons par exemple deux personnes assurées au même titre depuis le 1er Janvier 2009 pour une couverture maladie de 80% : Denis et Francis. Supposons que Denis soit en possession de sa carte et que Francis ne soit pas encore en possession de sa carte. En cas de maladie, Denis ayant sa carte peut utiliser le ticket modérateur. Par contre, Francis ne pourra pas bénéficier du ticket modérateur. Il sera obligé de débourser le montant total et transmettre les dossiers à la compagnie pour remboursement. Cependant, il peut ne pas avoir les moyens suffisants pour se faire soigner. 2-la part de la compagnie Force est de constater que la compagnie a une grande part de responsabilité vis-à-vis de ses assurés. En effet, la clientèle est souvent mal informée en ce qui concerne le contrat. C'est l'exemple d'un assuré qui a perdu sa carte, et qui voulant en demander un duplicata, se rend compte qu'il doit faire une déclaration de perte. Ou encore, un assuré qui ne sait pas qu'il y a bel et bien un plafond annuel de remboursement, mais il y a des plafonds de garantie et des conditions par type de soins. Cela peut s'expliquer notamment par le fait que l'assuré, étant préoccupé par le prix qu'il va payer, le taux et la zone de couverture, puis le réseau de soins, n'a pas le réflexe de poser certaines questions. Pourtant il est ignorant de certaines choses très importantes comme la déclaration de sinistre, les limites de garanties, les exclusions, les spécificités de son contrat car celui-ci peut comparer l'indemnisation d'une de ses connaissances à la sienne. Prenons un cas simple : Au niveau du barème de prestations, il y a non seulement un taux mais aussi un plafond de garantie par type de soins ; puis un plafond annuel de remboursement. Il peut arriver que le plafond de garantie annuel pour la lunetterie soit fixé à 50 000 FCFA pour une personne assurée à 80% et que le plafond annuel de garantie s'élève à 5 000 000 FCFA. S'il arrive que cette personne effectue des soins de lunetterie qui s'élèvent à la somme de 75 000 FCFA. Le montant qui sera remboursé à l'assuré est de 50 000 FCFA malgré le fait que les 80% des dépenses correspondent à la somme de 60 000 FCFA pour la simple raison que les frais de lunetterie sont plafonnés à 50 000 FCFA annuellement selon les termes du contrat. L'assuré par contre peut se plaindre en croyant que puisque le plafond annuel de remboursement est de 5 000 000 FCFA, il doit se faire rembourser. C'est un exemple parmi tant d'autres qui peuvent être des surprises pour un assuré mal informé. Il importe que l'assuré ait une compréhension claire du fonctionnement de son contrat. CONCLUSION PARTIELLE Après une analyse critique de la gestion du portefeuille maladie, il ressort que malgré tout ce que la compagnie a pu consolider comme méthodes pour mener à bien la gestion du portefeuille maladie, il y a des défaillances aussi bien au niveau de la gestion des opérations courantes que de la gestion du risque de déficit et de la satisfaction de la clientèle. Il convient donc de proposer des solutions palliatives. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Primes acquises |
PA |
|
Charges de sinistres estimée définitive |
- Ch Sin |
|
Résultat technique brut |
= RTB |
|
Frais de gestion |
-FG |
|
Frais d'acquisition net de la variation |
+FRA-Var |
|
Produits financiers |
+PF |
|
Solde de réassurance |
-REASS |
|
Résultat avant impôts sur les sociétés |
=RAVIS |
|
Impôts sur les sociétés |
-IS |
|
Résultat net |
=RN |
Calcul du résultat net comptable en assurance
c-L'analyse financière du portefeuille
· Le taux de rendement interne (TRI)
Il s'agit du taux de rendement interne qui équilibre les flux financiers entre l'actionnaire et les opérations d'assurance liées aux contrats en portefeuille. On tient compte ici, du fait que l'activité nécessite un niveau minimum de fonds propres qui doivent être rémunérés.
La rentabilité des capitaux investis (Return on equity or ROE)
Il s'agit du ratio entre le résultat comptable de l'exercice et les fonds propres disponibles à l'ouverture de l'exercice ou les primes de l'exercice. Il traduit le retour sur investissement pour les actionnaires. Ce qui nous donne la formule suivante :
Résultat net comptable de l'exercice n
ROE(n)=
Fonds propre à l'ouverture de l'exercice n
2-Les outils utiles à l'étude technique de la consommation
a- Les statistiques par acte médical
Les statistiques seront établies en prenant en compte le nombre de sinistres par acte, le coût des sinistres par acte.
A l'aide des chiffres obtenus, on détermine les actes médicaux sur lesquels la fréquence des sinistres est élevée et ceux sur lesquels le montant est élevé. L'acte sur lequel il y aura le plus de sinistres sera appelé « STAR » et celui sur lequel le montant sera le plus élevé sera appelé « LOST ».Voici un exemple de simulation :
Utilisons cet tableau issu des Statistiques maladie transmises par ASCOMA pour la période
Allant du 01er Juillet au 30 Septembre 2008. Elles concernent l'assurance maladie du personnel de GNA-CI.
|
ACTES MEDICAUX |
Nombres de sinistres |
Montant (en FCFA) |
|
actes de biologie |
1 |
24 672 |
|
actes de spécialité |
0 |
0 |
|
actes d'auxiliaires médicaux |
0 |
0 |
|
consultations |
21 |
162 400 |
|
hospitalisations |
1 |
243 182 |
|
imageries |
1 |
12 000 |
|
paires de lunettes |
2 |
388 000 |
|
ordonnances pharmaceutiques |
24 |
148 092 |
|
petits soins |
0 |
0 |
|
soins et traitements à l'étranger |
0 |
0 |
|
soins et prothèses dentaires |
0 |
0 |
|
transport |
0 |
0 |
Nombre et montant de sinistres par acte médical
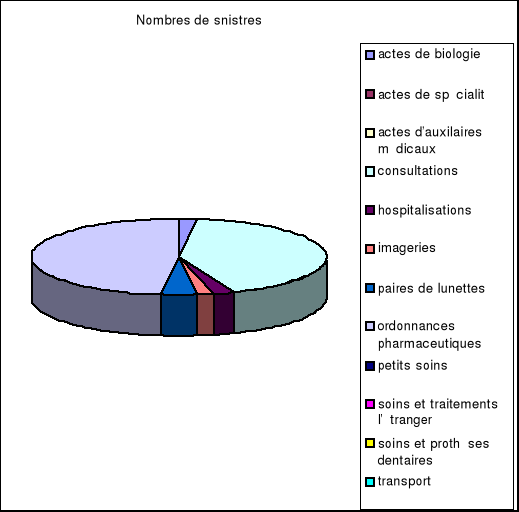
Graphique relatant le nombre de sinistres par acte médical
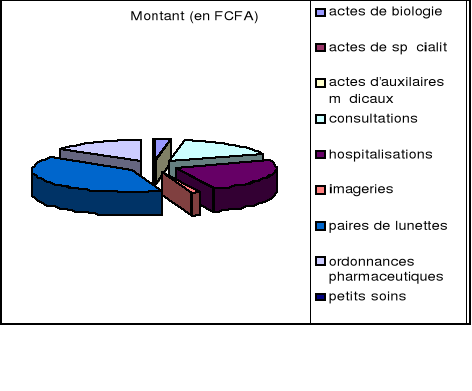
Graphique relatant le montant des frais exposés par acte médical
· Interprétation des données
Ici on voit clairement que les actes sur lesquels il y a plus de réalisations (sinistres) sont les consultations et les petits soins. Nous avons ici pour « STAR », les ordonnances pharmaceutiques qui notamment sont relatives aux consultations où le nombre de sinistres est presque égal à celui des ordonnances pharmaceutiques.
Par ailleurs, il se trouve que le « LOST » est celui des paires de lunettes.
On peut donc jeter un coup d'oeil de plus près aux documents originaux et faire des vérifications.
Par prolongement des analyses, on peut rechercher l'acte médical sur lequel pendant un exercice, il y a plus de sinistres. Une fois qu'il est repéré, on peut suggérer de faire des négociations sur le prix de ces médicaments : c'est-à-dire que si par le biais des conventions liant les gestionnaires aux centres conventionnés, les coûts des prestations sont réduits, on peut réduire ainsi le montant total des sinistres.
3- l'utilisation des indicateurs de performance
Un indicateur est une information ou un ensemble d'informations contribuant à l'appréciation par le décideur d'une situation. Un indicateur de performance est une mesure ou un ensemble de mesures braquées sur un aspect critique de la performance globale de l'organisation.
Il est bon pour mesurer la performance des prestations effectuées par l'entreprise d'initier les indicateurs.
En voici quelques exemples.
· le taux de renouvellement (TR) des contrats qui se calcule comme suit :
Nombre de polices renouvelées
TRC= x 100
Nombre de polices initiales
Les polices non renouvelées correspondent ici aux polices résiliées à la demande du client
Il nous permet de mesurer le degré de fidélisation de la clientèle.
Il doit être supérieur ou égal 80%.
Il est nécessaire pour attirer l'attention de la compagnie sur une mauvaise qualité éventuelle des prestations. En effet, si nous avons par exemple un TR qui s'élève à 25%. Cela signifie que près de 75% des polices ont été résiliées. Il va falloir trouver la raison d'un tel résultat.
· La proportion du nombre de sinistres par acte médical et par assuré.(PNSAA)
Il se calcule pour chaque acte médical comme suit :
Nombre de sinistres
PNSAA = x 100
Nombre total de sinistres
En établissant les statistiques, si l'on se rend compte que pour un assuré donné, il y a par exemple les analyses médicales qui constituent à elles seules 90% du nombre total de sinistres, cela va attirer l'attention de la compagnie.
· Le nombre de seuils atteints par acte médical et par assuré (NSAA)
Il s'agit de compter le nombre d'actes médicaux sur lesquels les plafonds ont été atteints.
Il doit être inférieur ou égal à trois.
Dans le cas où celui -ci est supérieur à trois, l'assuré doit faire l'objet d'un contrôle particulier. Ce peut être un cas de fraude.
· Le délai de remboursement des frais exposés (DRFE)
Il s'agira ici de recenser pour chaque réclamation effectuée, le délai de remboursement.
Afin de mettre en exergue, non seulement les délais ayant dépassé les normes fixées mais aussi de réajuster au besoin les durées fixées dans les normes. En effet, supposons par exemple que pour les cas d'hospitalisation, le gestionnaire ait défini huit jours (8) ouvrables, et qu'il y ait une particularité au dossier qui empêche le gestionnaire de répondre dans le temps, la cellule d'études statistiques en faisant son rapport fera ressortir les particularités au dossier. Par ailleurs, si on constate que le gestionnaire n'arrive pratiquement pas à respecter les délais, il faudra chercher les causes et réajuster les délais au besoin.
· Le délai de livraison des cartes (DLC)
Cet indicateur nous permettra de définir par exemple au mieux les délais en fonction du nombre d'assurés, par exemple par tranches.
4-Les études de modélisation
Elle consiste à construire des modèles mathématiques à partir des données statistiques. En effet, en utilisant les lois statistiques, la compagnie est à mesurer de connaître la distribution de la fréquence des sinistres, la distribution du nombre de sinistres.
Une fois que la distribution d'un événement a été déterminée, il est facile de faire des prévisions, de porter un jugement, faire des ajustements.
Paragraphe 4 : La nécessité de l'intervention d'un médecin dans la gestion interne
Il est important de faire intervenir un médecin qui aura en charge d'étudier les remboursements pour les contrats gérés au siège, faire des observations sur les informations figurant sur le bulletin d'adhésion, faire des analyses sur les remboursements effectués par nos gestionnaires sur la base des pièces que l'on recevra.
Il pourra ainsi déceler des incohérences dans les prescriptions effectuées suite à des consultations, des frais exposés sans lien direct avec la maladie déclarée. Ce qui pourrait être des cas susceptibles de fraude
L'amélioration du système d'Information doit se faire aussi bien au niveau du logiciel que de la gestion des données en interne, puis par l'initiation d'un flux d'information entre l'assureur et le gestionnaire .
Paragraphe 1 : Rendre performant le logiciel métier Interne
Nous suggérons à ce niveau que le logiciel soit mis à l'étude pendant une certaine période et dans de brefs délais pour répondre au mieux aux réalités des contrats maladie. Il faudrait que le module de régularisation soit ajouté pour permettre d'enregistrer les contrats plus facilement. Il faut par ailleurs que les paramètres relatifs à la saisie du renouvellement soient renseignés de manière à avoir une saisie plus aisée telle que dans les autres risques.
La saisie des dossiers sinistres maladie doit être adaptée aux besoins de la gestion et doit être simplifiée, c'est-à-dire que l'on doit renseigner le montant total des frais effectués et ceux à rembourser par acte médical au lieu qu'on ait à renseigner le détail de chaque prestation.
Par ailleurs, il faut le stabiliser de sorte à ce qu'on n'ait plus à observer la présence des doublons. Il faut alors trouver après étude la source des doublons ou encore des sauts de numéros d'avenant. Ainsi, le logiciel stabilisé et devenu performant facilitera le travail des agents et accroîtra leur rendement. En sus de l'amélioration portée au logiciel, il importe de mettre sur pied un système de gestion par une base de données pour permettre un meilleur suivi des mouvements de modifications aux différents contrats.
Paragraphe 2 : La nécessité d'une base de données
Une base de données (son abréviation est BD, en anglais DB, database) est une entité dans laquelle il est possible de stocker des données de façon structurée et avec le moins de redondance possible. Ces données doivent pouvoir être utilisées par des programmes, par des utilisateurs différents. Une base de données, usuellement abrégée un ensemble structuré et organisé d'informations. Les informations sont placées dans des fichiers, et organisées de manière à pouvoir être facilement triées, classées et modifiées par le biais d'un logiciel spécialisé appelé système de gestion de base de données (abrégé: SGBD). Une base de données se traduit physiquement par un ensemble de fichiers présent sur une mémoire de masse (bien souvent un disque). La manière dont les informations sont organisées doit permettre de retrouver très rapidement n'importe quelle information sur un lot qui en contient plusieurs millions. Ainsi, la notion de base de données est généralement couplée à celle de réseau, afin de pouvoir mettre en commun ces informations, d'où le nom de base. On parle généralement de système d'information pour désigner toute la structure regroupant les moyens mis en place pour pouvoir partager des données.
Disponibilité de l'information grâce à une base de données
Une base de données permet de mettre des données à la disposition d'utilisateurs pour une consultation, une saisie ou bien une mise à jour, tout en s'assurant des droits accordés à ces derniers. Cela est d'autant plus utile que les données informatiques sont de plus en plus nombreuses.
Une base de données peut être locale, c'est-à-dire utilisable sur une machine par un utilisateur, ou bien répartie, c'est-à-dire que les informations sont stockées sur des machines distantes et accessibles par réseau.
L'avantage majeur de l'utilisation de bases de données est la possibilité d'accès par plusieurs utilisateurs simultanément.
Nous suggérons que cette base de données soit conçue avec MICROSOFT ACCESS et vienne en complément de l'utilisation du logiciel métier juste pour être à mesure de donner les informations que le logiciel « DELASS » est incapable de donner à tout moment.
L'utilisation de Microsoft ACCESS nous permettra d'exporter les données vers Microsoft EXCEL.
Les informations qui doivent ressortir dans la base de données seront pour chaque Souscripteur, le numéro de police, le nom de l'assuré, son numéro matricule, sa date de naissance, le taux de couverture, la territorialité, le montant de la prime nette annuelle, la date d'entrée au contrat, l'état de la garantie (assuré couvert ou suspendu).Cette base de données fera cas aussi des différents mouvements effectués sur un contrat. En effet, il s'agit des différentes modifications faites à la demande du souscripteur. Ce sont essentiellement, les demandes d'incorporations, les demandes de retrait, les modifications de couverture, les demandes de remboursement numérotées par ordre d'arrivée, l'état des demandes de remboursements, l'état des demandes de retrait, l'état des demandes d'incorporation. En outre, cette base de données doit être à même de donner les informations relatives au contrat en ce qui concerne les paiements effectués, sa transmission effective, sa saisie.
Ces différentes permettront à l'agent de renseigner trois types de tableaux comme suit :
Tableau a :
Ce tableau permettra d'avoir pour chaque souscripteur, les conditions de garantie de chaque assuré et de savoir quelle est la date de son incorporation ou encore, savoir s'il y a suspension de sa garantie.
|
Souscripteur: |
|||||||
|
Police n° Intermédiaire |
|||||||
|
Assuré |
Matricule |
date de naissance |
taux de couverture |
territorialité |
prime nette annuelle |
date d'entrée |
état de garantie |
|
Yao Hermann |
337 125 |
12/02/1997 |
80% |
Côte d'Ivoire |
273 000 |
01-01-09 |
couvert |
|
|
|
|
|
|
|
|
|
Tableau b :
Celui-ci permettra de suivre les demandes d'incorporation, de retrait, les demandes de remboursement, pour chaque assuré
|
Souscripteur: |
|
Police n° Type de demandeRéception de la demandeDate d'envoi du courrierEtat de la demandeObservationsprime nette annuelleincorporation12-01-0913-01-09rembourséRAS273 000
|
Tableau c :
Celui-ci permettra de savoir sur chaque contrat, les paiements effectués que ce soit par traite, par chèque, par espèce, ce qui implique que les agents de la production doivent être avisés de tout paiement sur une police. Il permettra en outre de savoir si le contrat est transmis à l'assuré et si ce dernier a fait le retour de l'exemplaire « A nous retourner signé ».
|
Souscripteur: |
||||||
|
Police n° prime TTC |
||||||
|
Contrat reçu du gestionnaire |
Saisi sur Delass |
Paiement effectué |
Type de paiement |
Transmission au souscripteur |
Retour de l'exemplaire Signé |
|
|
Oui le 12-08-08 |
Pas encore |
200 000 |
Par chèque |
non |
non |
|
|
|
|
|
|
|
|
|
Nous avons clairement au travers de ces trois tableaux des données qui nous permettront de réagir facilement lorsqu'il s'agira de rechercher certaines informations.
Paragraphe 3 : Initier le flux d'information informatisé
entre l'intermédiaire au gestionnaire
Nous proposons que chez le gestionnaire tout comme chez l'assureur, il soit créé une adresse mail spécifique aux correspondances à titre d'information. Les courriers demeurent mais l'effectivité des mouvements doit être confirmée par des écrits.
Ainsi au travers de ce flux d'information informatisé, on aura des exemples d'informations tel que les suivants :
- Nous venons bel et bien de procéder à l'incorporation de Monsieur KOUAO Frédéric au contrat maladie n° 30271220810025 à partir du 12/02/2008, effectuée suite à votre courrier en date du 10/02/2008. Son numéro matricule est le 343 512.
- Nous vous informons que les retraits de Messieurs KOUMAN Eric et YAO Hermann dont les numéros matricule sont respectivement le 346 521 et 348 875 ont été effectués maladie n° suite à votre courrier du 15/08/08.
- Nous portons à votre connaissance que nous avons un chèque de remboursement pour les frais exposés par l'assuré KOTCHI Claude dont le souscripteur est MELEK.
- Nos sommes toujours en attente de dix cartes pour le souscripteur du nom de BECHEL dont le courrier a été envoyé le 10/03/08.
En procédant ainsi, nous croyons qu'il y aura plus de rapidité dans l'exécution de certaines tâches. Cela permettra de procéder à des rappels de cartes en attente, de contrats en attente, de remboursements en attente...
Paragraphe 1 : Renforcer la surveillance de portefeuille
La surveillance du portefeuille concerne aussi bien les assurés que les gestionnaires.
Ce contrôle doit se faire à deux (2) niveaux : sur pièces et sur place.
1- le contrôle sur pièces Les fiches de déclaration maladie remplies par les assurés et qui servent de base de remboursement sont à trois (3) feuillets, l'assuré n'en gardant aucune copie. Nous proposons que l'assureur lui aussi ait une copie des fiches de déclaration remplies qui sera accompagné des photocopies des prescriptions et ordonnances délivrées par les praticiens ; les originaux étant transmis à la société de gestion. Sur la base de ces documents, l'assureur principal tiendra ses propres états de sinistres qu'il rapprochera avec ceux du gestionnaire. Les écarts constatés devront faire l'objet de séances d'explication entre les parties. Pour une bonne application de cette mesure, les états de sinistres communiqués par les gestionnaires doivent être ventilés et plus précis. En effet, le gestionnaire devra préciser pour chaque assuré, les frais exposés par Prestataire à savoir la pharmacie et le centre de soins. En outre, l'état devra mentionner la nature de la prestation. Pour aller plus loin dans le contrôle, le gestionnaire doit lui aussi mensuellement de préférence, faire des états précisant la date et la nature de la prestation, les nom, numéro de police et celui de la carte du patient accompagné de la photocopie de la carte du patient, le Coût total de l'acte, le ticket modérateur payé par l'assuré, le montant restant dû. La confrontation de ces trois (3) états permettra à l'assureur de faire un contrôle. En plus du contrôle sur pièces ; l'assureur principal peut effectuer des contrôles sur place.
2- Le contrôle sur place Dans la convention de gestion maladie, il est prévu que le gestionnaire tienne de manière séparée et distincte les livres, bordereaux, registres actes ou pièces relatives aux opérations effectuées pour le compte de l'assureur. Ces divers documents sont à la disposition de l'assureur qui aura à tout moment le droit de les faire contrôler par des préposés dûment mandatés par lui. Ceci est une insuffisance qui laisse la porte ouverte à tous genres de fraudes. Toutefois, si ce contrôle venait à être réalisé, nous pensons qu'il produira des effets limités. En effet, le gestionnaire pourrait être tenté de faire disparaître des pièces compromettantes dès qu'il serait informé d'un contrôle de l'assureur. L'autre possibilité qui s'offre donc à l'assureur, est de détacher certains de ses employés auprès de ces gestionnaires. Toute déclaration de sinistre faite pour le compte de l'assureur serait immédiatement enregistrée par ceux-ci. En fin de mois, ces agents transmettront à l'assureur leur état de sinistres au même moment que ceux des gestionnaires. L'assureur rapprochera les deux états, dégagera les écarts et c'est après explication et correction de ces écarts qu'il paiera les fonds avancés par le gestionnaire pour son compte.
Comme dans le cas du gestionnaire, l'assuré peut être surveillé à divers niveaux. Cette surveillance part de l'identité du bénéficiaire à la surveillance de sa consommation
1- l'identité des bénéficiaires Il est question de vérifier si les personnes bénéficiaires des soins y ont effectivement droit. La première mesure consiste pour l'assureur à communiquer aux établissements de soins conventionnés la liste des assurés. De même, tout retrait ou toute incorporation d'assurés devra être communiqué à ces centres pour une mise à jour des fichiers. Avant donc de signer la fiche de réclamation des frais que l'assuré adressera à l'assureur, le prestataire de soins devra s'assurer que la personne est effectivement bénéficiaire de la garantie. Une fois l'identité vérifiée, le prestataire de soins devra faire émarger le bénéficiaire. Il enregistre les actes effectués et leurs coûts pour le compte de ce client. C'est cette liste des actes exécutés que le prestataire transmettra au gestionnaire et à l'assureur afin que ceux-ci lui paient les sommes dues. Les prestataires devront immédiatement informer le gestionnaire et l'assureur des cas de fraudes décelées en indiquant le nom de l'assuré complice de fraude. Le prestataire qui s'est fait complice d'une fraude pourrait être retiré de la liste des établissements conventionnés lorsqu'il est membre du réseau des établissements conventionnés. Dans les autres cas, l'assureur pourrait refuser le remboursement des frais réclamés par le prestataire de soins. Il existe également des méthodes modernes de contrôle de l'identité des bénéficiaires. C'est le cas de l'enregistrement des empreintes digitales de chaque bénéficiaire. Celles-ci seront communiquées aux centres de soins. Ainsi, chaque fois que le bénéficiaire se présente à un prestataire de soins, ce dernier peut vérifier son identité en prenant à nouveau ses empreintes digitales. A ce niveau les prestataires devront se doter du matériel nécessaire, ce qui reviendrait excessivement cher. Si l'identité du bénéficiaire doit être contrôlée, l'assureur devra aussi faire une sélection rigoureuse de ses assurés à la souscription du contrat.
2- L'analyse des antécédents du risque
Avant d'accepter un assuré en portefeuille, l'assureur doit lui réclamer les statistiques sur les trois derniers exercices s'il a déjà été assuré. A cet effet, la collaboration entre les compagnies d'assurances doit être renforcée via la commission technique maladie de l'ASACI afin que l'échange des informations puisse s'opérer entre les compagnies. Ainsi, en fonction des postes de forte consommation sur les années précédentes, l'assureur pourrait réduire ses plafonds pour ce qui est desdits postes ou les soumettre à entente préalable. Cependant, la surveillance n'est pas l'unique possibilité qui s'offre à l'assureur. Il y a aussi la gestion basée sur l'analyse des statistiques passées. Ainsi en comparant les frais exposés selon les statistiques passées, il est possible de détecter des cas de maladie non déclarées à la souscription par exemple.
Paragraphe 2 : Prévenir les impayés et renforcer les mesures du recouvrement
A-Traitement préventif des impayés
Pour certains auteurs, prévenir les impayés c'est « comment éliminer 90% des sources originelles de contentieux afin d'éviter les primes en arriérés ».La prévention est dès lors le premier pas vers les apurements des arriérés.
Tout revient pour la compagnie d'assurances à répondre à deux questions fondamentales.
Quelles soins apporter au contrat de vente en d'autres termes quelle est l'importance de documents commerciaux ? Ou alors quelle organisation de travail mettre en place pour
éviter les arriérés ?
1- L'importance des documents commerciaux
Afin de prévenir tout risque d'impayé ou de litige avec son client, la société d'assurances doit particulièrement soigner la rédaction de ses conditions générales et particulières
et de ses propositions commerciales.
· Les conditions générales et particulières
Il faut définir en des termes simples à comprendre, la chose vendue (c'est à - dire
la couverture d'assurance) qui fait l'objet du contrat. Quand cela est fait, les sources de
contestations possibles basées sur un décalage entre la chose attendue et la chose
effectivement fournie seront éliminées.
Dans le contrat des clauses contractuelles particulières peuvent être insérées. Elles
inciteront les clients au règlement ou à défaut elles permettront d'obtenir quelques
compensations sans avoir, en principe à saisir un juge.
Ces clauses auront pour effet de pénaliser financièrement le défaut ou le retard (clause
d'intérêt conventionnel), soit une indemnité forfaitaire (clause pénale), soit la totalité des
échéances dues (clause de déchéance du terme). Par ailleurs, lorsqu'un contrat porte sur des
sommes très importantes qui seront réglées en plusieurs fois, il peut être judicieux
que le client fournisse une caution solidaire.
· La proposition commerciale
Elle doit insister sur le prix et le mode de règlement de la prime.
Le tarif proposé devra être exprimé de la manière la plus explicite. Il en sera de même du
délai de règlement. Le cas échéant, il serait bon de payer les 35% de la prime à la souscription comme convenu par la Direction avant de recevoir les cartes d'assurance maladie.
Il faudra en outre respecter les mentions figurant sur les documents commerciaux.
2-Méthode de travail
La manière dont est organisée la société d'assurances peut aider à prévenir le risque
d'impayé. Cela est essentiel à un double niveau. Il s'agit de la mise à jour des états
d'une part et des procédures de recouvrement mises en place d'autre part.
· Mise à jour des états
La mise à jour des états signifie que les opérations physiques sont effectuées dans le logiciel, ce qui nous permet d'avoir des états corrects. Il faut pour cela une fluidité d'information entre la Direction Technique et commerciale et le service Comptabilité.
Pailleurs, tout encaissement doit être fait dans le logiciel de sorte que l'on n'ait pas des primes payées et dont les écritures ne sont pas effectivement passées.
· La formalisation des procédures de sécurisation des créances (en interne)
La sécurisation des créances est un système de règles et de procédures de travail
qui, gardent la « traçabilité » des opérations financières et comptables liées aux créances
clients. C'est une démarche intelligente qui doit se faire dans un ordre bien précis d'étapes
évolutives.
v à l'émission de la prime
Les services de la production et/ ou commerciale en ce qui concerne les particuliers, appliquent la règle du paiement comptant des primes.
Pour les personnes morales ou les assurés titulaires de grosses polices devant bénéficier de différé de paiement, le producteur soumet à la signature du souscripteur ou de la personne agissant pour son compte muni d'un mandat d'encaissement, un échéancier dont le terme ne peut pas dépasser l'échéance du contrat.
v le rappel poli (après que l'échéance convenu soit en
retard de 5 jours)
A ce niveau, il faut donner le bénéfice du doute au client car il vraisemblablement oublié. Pour cela, il faut procéder par l'envoi d'un courrier ou d'un message dont le contenu est essentiellement une remarque concernant la non réception du paiement.
Par exemple : « M. N'DA nous n'avons pas reçu votre paiement de
100 000 FCFA. Pourriez -vous vérifier ? Merci. »
v la discussion (après 15 jours de retard)
le client est au courant de la facture mais ne peut pas ou ne veut pas payer. Il faut envoyer un autre courrier pour savoir s'il y a un problème particulier.
Par exemple « votre paiement est en retard. Y a-t-il un problème ? Si
c'est le cas, que pouvons-nous faire ? Comme vous le savez, nous ne pouvons pas vous
fournir totalement ou nous vous fournirons partiellement notre prestation tant que ce
compte n'est pas réglé. Quand recevrons-nous votre paiement ? »
v la demande ferme (après 45 jours de retard)
Le client ne peut ou ne veut sans doute pas payer parce qu'il a de graves difficultés.
Il faut encore procéder à un envoi de courrier ou de message lui rappelant en quelque sorte qu'il devait régler le montant et depuis lors, malgré les différents rappels, rien n'a été réglé.
Par exemple : « votre compte accuse un sérieux retard. Vous n'avez pas
répondu à nos demandes de règlement précédentes. C'est notre dernier rappel. Si nous
n'avons pas reçu votre paiement dans les sept jours, nous allons prendre les mesures qui
s'imposent ».
B- La création d'un service d'Audit & recouvrement
Nous proposons la création d'un service Audit & Recouvrement rattaché à la direction Administrative et financière qui sera chargée de vérifier non seulement l'actualisation des données du logiciel, rechercher d'éventuelles failles dans les états d'impayés. Puis effectuer un travail de recouvrement des primes selon un calendrier de recouvrement des primes émises.
SOLDE
RECOUVREMENT
ACOMPTE
|
J |
F |
M |
A |
M |
J |
J |
A |
S |
O |
N |
D |
Calendrier de recouvrement de primes
Selon le calendrier ci-dessus, les primes doivent être soldées au plus tard, à la fin du mois de juillet. Passé ce délai, la procédure de recouvrement les courriers de rappel, la relance, les appels téléphoniques, etc ... doit être entamée.
Par ailleurs, pour tous les contrats maladie émis après le mois de Juillet, nous suggérons un délai maximum de trois pour solder la prime.
Paragraphe 1 : Comment s'y prendre pour mieux satisfaire ses assurés ?
Pour mieux satisfaire ses assurés, il faut leur donner la chance de s'exprimer. Il est bon de leur
laisser l'occasion d'exprimer leurs plaintes ou leurs commentaires. L'opinion des assurés est une information précieuse pour la compagnie, car en étudiant attentivement les plaintes et les commentaires reçus, il est plus facile d'améliorer les services.
Plus l'entreprise reste à l'écoute de la clientèle, mieux elle répond à ses préoccupations.
L'objectif est de considérer le client non seulement comme un consommateur mais surtout comme utilisateur des produits ou services réalisés par l'organisation et de s'assurer de l'adéquation avec les objectifs de l'entreprise. Il s'agit donc de mettre en oeuvre un mécanisme d'écoute client pour avoir une meilleure vision des besoins et des attentes du bénéficiaire, afin d'être toujours en mesure d'y répondre au mieux. Par ailleurs, il est également conseillé de faire en sorte d'évaluer régulièrement le niveau de satisfaction du client afin d'être en mesure de détecter au plus tôt les opportunités ou les risques.
· L'enquête de Satisfaction
L'enquête de satisfaction s'inscrit dans la logique d'amélioration continue. Elle permet d'écouter le client et d'estimer le niveau de satisfaction des clients.
Ecouter le client, c'est Identifier ses besoins et attentes, transcrire ses besoins & attentes en
exigences pour l'entreprise, les exécuter pour satisfaire à ses exigences et mesurer à terme le niveau de satisfaction.
Pour mener à bien cette enquête, il faut définir la cible à interroger (le panel), établir un questionnaire.
Pour recueillir ces données, la compagnie peut faire des entretiens en face à face, téléphoniques, les questionnaires auto-administré ou via internet.
· L'utilisation des résultats de l'enquête
Les résultats nous permettent de définir de nouvelles orientations, d'améliorer le taux de fidélisation de la clientèle, sensibiliser le personnel aux attentes clients, servir de référentiel aux indicateurs qualité, mais aussi et surtout de compléter les exigences clients.
Tout ce ensemble est représenté par le schéma ci-après :

Utilisation des résultats de l'enquête de Satisfaction
Paragraphe 2 : la conception du « guide de l'assuré » et du « bulletin de critiques »
A- Le « guide de l'assuré »
Ce guide a pour objet d'informer l'assuré de façon succincte sur les différents contours de son contrat d'assurance maladie. En effet, il s'agira d'une lettre d'information présentée sous forme d'un dépliant, qui expose les différentes situations que l'assuré peut rencontrer lors de son contrat. Ce peut être le cas d'une perte de sa carte d'assuré où l'assuré est tenu de faire une déclaration de perte qui lui servira par la suite, pour faire la demande du duplicata. Ce guide expliquera à l'assuré comment on interprète le barème de prestations, sur quelle base sont effectués les remboursements, à qui sont transmis les frais de remboursement, comment est utilisée sa carte, etc...
B- L'initiation du bulletin de critiques
Cette fiche sera à remplir par les assurés pour relever les insatisfactions observées dans le semestre. Elle comprendra des questions posées aux assurés dans le but de déprécier ou même la qualité des prestations effectuées pendant le semestre. Cette fiche sera aussi transmise aux intermédiaires car ceux-ci sont toujours en contact avec leurs assurés et connaissent mieux leurs besoins. Cela se fera de façon semestrielle de manière à limiter les coûts. Ainsi, l'on pourra relever les réponses fréquentes en vue de trouver une solution car il peut avoir des cas exceptionnels.
Paragraphe 3 : Instaurer et respecter les délais d'exécution des obligations du
gestionnaire
Il faut que certains délais soient instaurés et respectés par les gestionnaires de sorte à ce que l'assuré soit préparé à l'esprit. Nous proposons que le délai fixé pour la confection des cartes soit de cinq jours ouvrables maximum à compter de la transmission au gestionnaire des bulletins d'adhésion. En outre, un délai de sept jours ouvrables maximum après livraison des cartes. Par ailleurs, pour le remboursement des frais exposés, le gestionnaire connaissant le traitement qu'il réserve à chaque type de soins doit lui-même définir les délais pour chaque type de frais exposés. En ce sens, ce dernier paramètre sera inséré sur chaque « guide de l'assuré », pour permettre au gestionnaire de travailler en s'efforçant de respecter les délais et préparer l'esprit de l'assuré à une période d'attente avant réception des documents recherchés.
- Améliorer l'étendue des réseaux de centre conventionnés
La Compagnie devrait inciter les gestionnaires à toujours étendre leur réseau de centres conventionnés, de manière à attirer la clientèle étant donné que lors des entretiens avec les prospects, la majeure partie de ceux-ci s'intéresse au réseau de centres conventionnés, ce qui est une attitude normale de leur part. Plus le réseau de centres conventionnés s'agrandit, mieux la clientèle est rassurée de savoir que le réseau de centres conventionnés n'est pas limité.
Paragraphe 4: Améliorer la qualité des services
Il est important de rendre efficace, la qualité des services fournis. En ce sens, il est avantageux pour le gestionnaire de confectionner des cartes de qualité et durables, plutôt que des cartes
qu'il ne fera pas de cartes en remplacement des cartes où l'on ne voit presque plus rien. En effet, les cartes reprises seront des frais en sus, de plus le fait que des cartes ne soient pas de qualité ne fait pas une bonne publicité de la compagnie et de son gestionnaire.
CONCLUSION PARTIELLE
Dans notre volonté de trouver des solutions face aux insuffisances de la qualité de gestion du portefeuille maladie, nous venons de proposer des ébauches de solutions qui si elles sont appliquée, auront certaine une incidence sur la qualité de gestion.
Ces suggestions concernent non seulement la capacité des ressources humaines qu'il faut renforcer, le système d'information qu'il faut rendre efficace , le risque de déficit qu'il faut réduire, et le niveau de satisfaction des assurés qu'il faut améliorer.

Au terme de notre étude au cours de laquelle notre expérience s'est fortement enrichie dans le domaine de l'assurance maladie, il nous a été donné l'opportunité de confronter nos connaissances théoriques et techniques aux réalités du monde de l'entreprise. Le diagnostic effectué a révélé certaines insuffisances au niveau des ressources humaines, du système d'information, de la gestion technique du risque de déficit et du niveau de satisfaction de la clientèle. Forts de ces informations, nous avons proposé des actions à mener pour pallier ces insuffisances. Ainsi pour renforcer les capacités des ressources humaines, il faudra procéder à la formation des agents après avoir évalué leur niveau de compétences et recensé leurs faiblesses, mettre en place une division d'études statistiques, puis harmoniser les méthodes de travail avec les acteurs externes. S'agissant du système d'information, il faut rendre performant le logiciel, créer une base de données à l'aide de Microsoft ACCESS par exemple pour un meilleur suivi des contrats, puis initier en dernier lieu le flux informatisé entre gestionnaire et compagnie via des adresses électroniques. Quant à la gestion technique du risque de déficit, il faut renforcer la surveillance de portefeuille, procéder à un traitement préventif des impayés, et mettre sur pied un service d'Audit & Recouvrement pour récupérer les primes échues. Enfin, pour mieux satisfaire les assurés, il faut rester à leur écoute, déterminer leurs préoccupations pour améliorer la qualité des services, les délais d'exécution des prestations. Il faut en outre concevoir un guide de l'assuré pour être plus proche de l'assuré par les conseils qui s'y trouvent. Nous pensons que ces propositions ne sont que des voies à explorer pour la résolution des difficultés de gestion. Cependant, nous suggérons qu'après la mise en oeuvre de ces propositions, une étude soit faite pour détecter les améliorations éventuelles qui auront été apportées à la gestion du portefeuille, et prendre des décisions pour l'améliorer d'avantage.

ANNEXE 1 : UN EXEMPLE DE CARTE D'ASSURANCE MALADIE
ANNEXE 2 : QUESTIONNAIRE PROPOSITION
ANNEXE 3 : BULLETIN DE SOUSCRIPTION
ANNEXE 4 : UN EXEMPLE DE CONTRAT MALADIE

