PRELUDE
Fais tes délices au Seigneur, il te donnera ce que
ton coeur désir : PS.37 :4
Recommande ton sort à l`Eternel, met en lui ta
confiance et il agira : PS.37 :5-6
Il fera paraitre la justice comme la lumière et ton
choix comme le soleil à son midi: PS.37 :5-6
Il relève les faibles de la poussière, il
tire les pauvres du tas d'ordures pour l'installer avec les princes de son
peuple : PS.113 :7-8
Compte sur Dieu et les hommes compteront sur toi
Béni soit le nom du Seigneur dès maintenant
et pour toujours
NSANZIMANA Jérôme
DEDICACE
A ma chère épouse INGABIRE Béatrice
A mes chers enfants ADJABU Divin et Dieu-merci NSANZIMANA
A mon chef titulaire de la clinique IMPUHWE MUHIMPUNDU
Monique.
NSANZIMANA Jérôme
REMERCIEMENT
Au seuil de ce travail, nous rendons grâce à
l'Eternel Dieu Tout-Puissant pour nous avoir fait grâce de devenir ce que
nous sommes maintenant.
A ce terme de nos études au cycle de graduat, nous
tenons bon de remercier ceux qui nous ont soutenu de près ou de loin
dans la réalisation de ce travail, qui n'est nullement le fruit du
hasard ni de notre effort personnel, mais le résultat d'une conjugaison
d'efforts consentis.
C'est pour cette raison que nos profonds remerciements,
sentiments respectueux, tropismes et gratitudes tendent à vibrer
auprès de :
- Notre chère aimable et affriolante défunte
maman NYIRABAHUTU Félicité qui, par grand amour audacieux et
d'innombrables sacrifices conciliés, s'était souciée de
m'instruire et me scolariser et qui s'est rendue compte d'atroce astreignante
en accomplissant ses devoirs à ma faveur. Je ne t'oublierai jamais
maman jusqu'à mon dernier jour sur la planète terre. Que ton
âme repose en paix et que la terre de nos ancêtres te soit
douce.
- Nos autorités académiques et tous le corps
professoral de l'UNIVERSITE SAINT-joseph (campus de Goma) pour leur
démarche et lutte en vue de rendre délicate notre formation
universitaire.
- Notre respectueux Directeur Ass ZINDU Jean-Baptiste
d'avoir un certain temps abandonné ses activités à notre
faveur.
- Mes grands frères et petites soeurs qui, à
leur défaveur, ne cesse pas de nous apporter des pierres angulaires du
monument académique.
- Mon épouse INGABIRE Béatrice pour
le pas contributif important au profil de mon parcourt
académique.
- Mon chef titulaire de la clinique IMPUHWE
MUHIMPUNDU Monique qui m'a fort soutenu en matière
financière dans les limites temporelles au profit final des mes
études universitaires.
- Tous les membres de la famille
- Tous nos amis et connaissances et à tous ceux
dont nous n'avons pas pu citer, qu'ils retrouvent ici l'expression de nos
sentiments d'amour les plus sincères.
Que mes gratitudes
reviennent à vous tous.
NSANZIMANA Jérôme
DECLARATION DU SUJET
II. DECLARATION DE L'ETUDIANT
Après le parcours de plusieurs bibliothèques de
différentes institutions d'enseignement supérieur et
universitaire de la ville de Goma en commençant par la nôtre et
à l'issu de consultation de différentes publications en rapport
avec notre sujet «Profil épidémiologique et prise en
charge thérapeutique des infections urogénitales chez les
gestantes», nous avons trouvé que les différents
chercheurs rédacteurs des travaux de TFC, mémoire et articles sur
place ont dû l'aborder en considérant certaines variables
différentes des nôtres.
Ainsi, vu le parallélisme entre notre façon
d'aborder le sujet et celle des études antérieures
effectuées à Goma, l'honnêteté scientifique
m'amène à déclarer sur mon honneur que ce sujet du travail
de fin de cycle en sciences infirmières que je produis à
l'UNIVERSITE SAINT-JOSEPH, USJ en sigle, a été
présenté ailleurs, bien que dans un milieu et période
différents de nôtres. C'est ainsi que les résultats
trouvés dans l'un ou l'autre travail précédant, nous
permettront d'engager une discussion avec les nôtres par rapport à
une ou l'autre variable considérée.
Fait à Goma, le 27 / 06 /2019
NSANZIMANA Jérôme
II.
CERTIFICATION DU DIRECTEUR
J'atteste avoir suivi et dirigé ce travail de fin de
cycle en qualité de Directeur pour le compte de l'UNIVERSITE
SAINT-JOSEPH, USJ en sigle.
Fait à Goma, le 27 / 06 /2019
Ass ZINDU JEAN-BAPTISTE
RESUME DU TRAVAIL
Notre travail de fin de cycle est de nature transversale
rétrospective analytique. Il est intitulé «Profil
épidémiologique et thérapeutique des infections
urogénitales chez les gestantes».
Pour sa réalisation, nous sommes partis sur terrain
avec les questions spécifiques suivantes :
1 .Quels sont la majeure tranche d'âge et
l'âge gestationnel des gestantes consultants pour les infections
urogénitales basses à la clinique hospitalière
IMPUHWE ?
2 .Quelle est la provenance courante des patientes
reçues pour IUG à la clinique hospitalière IMPUHWE ?
3 .Quelle est la fréquence des infections
génitales chez les gestantes telles qu'enregistrées à la
clinique hospitalière IMPUHWE ?
4 .Quels sont les signes d'orientation les plus
remarqués en cas d'infections urogénitales chez les gestantes
prises en charge à la clinique hospitalière
IMPUHWE ?
5 .Quelles sont les plus fréquentes des infections
urogénitales diagnostiquées chez les gestantes prises en charge
à la clinique hospitalière IMPUHWE ?
6 .Quels sont les déterminants et les facteurs
favorisant la survenue des flambées d'infections urogénitales
chez les gestantes prises en charge à la clinique hospitalière
IMPUHWE ?
7 .Quels sont les issus des infections urogénitales
chez les gestantes prises en charge à la clinique hospitalière
IMPUHWE ?
8 . Quel est le traitement adapté aux IUG
victimisant les gestantes reçues à la clinique
hospitalière IMPUHWE ?
9 . Quelle est l'évolution des IUG après
traitement chez les gestantes prises en charge thérapeutique à la
clinique hospitalière IMPUHWE ?
Les réponses provisoires anticipées à
ces questions de recherche constituent nos hypothèses de recherche.
Pour vérifier nos hypothèses de départ et
mieux aboutir aux résultats escomptés, ce travail de fin cycle
sied sur les objectifs de vouloir :
1 . Déterminer les facteurs favorisant la survenue des
flambées d'infections uro-génitales chez les gestantes et
préciser sa prévalence à la clinique hospitalière
IMPUHWE.
2 . Mettre à nu les signes d'orientation les plus
remarqués à la clinique hospitalière IMPUHWE en cas
d'infections urogénitales basses chez les gestantes
3 . Déceler les plus fréquentes des infections
urogénitales basses diagnostiquées chez les gestantes prises en
charge à la clinique hospitalière IMPUHWE tout en
précisant leur distribution dans la ville de Gisenyi.
4 . Dégager les issus des infections
uro-génitales basses chez les gestantes.
5 . Proposer des moyens prophylactiques face aux infections
urogénitales chez les gestantes et leurs issus en
générale.
Les résultats attendus sont de confirmer la relation
causale des IUG chez les gestantes reçues pour traitement à la
CH. I., en déterminer les issus qui en découlent et proposer les
pistes des solutions curatives et prophylactiques.
A l'issu des analyses des données
échantillonnales taillées au nombre de 73 gestantes
collectées sur base des objectifs poursuivis et buts à atteindre,
techniques et méthodes statistiques, nous avons obtenus les
résultats suivants:
Les gestantes reçues pour les infections
urogénitales à la cliniques IMPUHWE sous période en
étude qui proviennent majoritairement des cellules BUGOYI (23.3%), RWAZA
(19, 2%), BYAHI (16.4%) et MBUGANGARI (13.7%) que BONEZA (1.4%) ont un
âge moyen de 30 ans dominant à 32 ans et donc majoritairement
âgées entre 23 et 39 ans (72,6%).
Elles sont pour la plupart primigestes - primipares (52,1%) et
primigestes - nullipares (31.5%), femmes nouvellement intégrées
dans la matière de reproduction et soucieuses de leurs bonne
santé et celle de leurs premières naissances. Beaucoup
d'entre-elles avaient chacune une grossesse âgée de trois premiers
mois (Trimestre 1 : 52,1%).
Les infections urogénitales sont fréquentes
à 46.6% chez les gestantes qui avaient consulté à la dite
clinque par rapport aux autres pathologies qui représentent 53.4%.
Les signes tels que leucorrhées, prurit,
vulvo-vaginite, rougeur de la muqueuse vaginale, dysurie et brulures
mictionnelles sont diagnostiqués à 100% chez les gestantes
reçues pour les IUG à la CH. I. mais aussi douleurs
hypogastriques (87.7%) et vaginite en choux fleur (57.5%).
Les examens complémentaires (BU, ECBU, Frottis vaginal
et NFS) factorisent dans la plupart de cas les agents biologiques tels que les
entérocoques (23.3%), candida albicans (17.8%), treponema palludum
(16.4%),... Les complications organiques et biologiques souvent
remarquées sont la BA et cystite gravidique (100%), Vaginite (74%),
cervicite (49.3%) et menace d'avortement (42.5%)) que les autres complications
citées dans ce même tableau. Les médicaments
utilisés sont dans la plupart de cas Beta-lactam, Amoxycilline -acide
clavunique, métronidazole et cefixime (100%), ceftriaxone (90.4%) et
ciprofloxacin (78.1%) que les autres molécules bien qu'à effet
positif. L'évolution post-traitement est bonne (93.2%) et les cas
mortels sont nuls.
Les facteurs favorisants la survenue des IUG chez les
gestantes reçues à la clinique IMPUHWE sont les rapports sexuels
non protégés par un partenaire critique (100%) et la
dégradation immunitaire par le VIH/SIDA (34.2%) que le Bain intime avec
l'eau salle contaminée (9.6%) et/ou TV sans asepsie (2.7%).
Les déterminants des IUG chez les gestantes à
IMPUHWE sont Compression de l'urètre par l'utérus gravide
empêchant le vidage des urines, Activités sexuelles et
fréquence des BA, Agents microbiologiques et Miction tardive (tout
ça à 100%), multiparité (64.4%) et stase uréthrale
des urines (42.5%) que le cathétérisme uréthral
(28.8%).
Connaissant que le traitement est adéquat et
l'évolution est bonne, les conséquences des IUG sur les foetus
sont quasiment nulles malgré le constat de faible poids à la
naissance (12.3%). Cependant, elles influencent les conséquences graves
chez les gestantes sont les complications organiques et biologiques souvent
remarquées sont la BA et cystite gravidique (100%), Vaginite (74%),
cervicite (49.3%) et menace d'avortement (42.5%) que les autres complications
citées dans ce même tableau (Cfr. Tableau n°5 titre 4).
SUBSTRACT
Our work of cycle end is of analytic retrospective transverse
nature. He/it is titled "epidemiological and therapeutic Profile of the
urogenital infections at the pregnancy women."
For his/her/its realization, we left on land with the
following specific questions:
1. What are the major age group and the age gestationnel of
the consulting gestantes for the low urogenital infections in the clinic
hospitable IMPUHWE?
2. What is the source current of the patients received for IUG
in the clinic hospitable IMPUHWE?
3. What is the frequency of the genital infections at the
gestantes as recorded at the clinic hospitable IMPUHWE?
4. what are the signs of orientation the more noticed in case
of urogenital infections at the gestantes taken in charge in the clinic
hospitable IMPUHWE?
5. What are the most frequent of the urogenital infections
diagnosed at the gestantes taken in charge in the clinic hospitable IMPUHWE?
6. What the determinants and the factors are encouraging the
intervening of the blazes of urogenital infections at the gestantes taken in
charge in the clinic hospitable IMPUHWE?
7. What are the descended of the urogenital infections at the
gestantes taken in charge in the clinic hospitable IMPUHWE?
8. What is the treatment adapted to the IUG victimisant the
gestantes received at the clinic hospitable IMPUHWE?
9. What is the evolution of the IUG after treatment at the
gestantes taken in therapeutic charge in the clinic hospitable IMPUHWE?
The temporary answers anticipated to these questions of
research constitute our hypotheses of research.
To verify our hypotheses of departure and better to succeed to
the discounted results, this work of end cycle suits on the objectives to want:
1. To determine the factors encouraging the intervening of the
blazes of uro-genital infections at the gestantes and to specify his/her/its
prévalence in the clinic hospitable IMPUHWE.
2. To unveil the signs of orientation the more noticed at the
clinic hospitable IMPUHWE in case of low urogenital infections at the pregnancy
women.
3. To discover the most frequent of the low urogenital
infections diagnosed at the pregnancy women taken in charge in the clinic
hospitable IMPUHWE while specifying their distribution in the city of Gisenyi.
4. To clear the descended of the infections urogenital bass at
the pregnancy women.
5. To propose prophylactic means facing the urogenital
infections at the pregnancy women and their descended in general.
The waited results are to confirm the causal relation of the
IUG at the pregnancy women received for treatment to the HP. I., to determine
the descended that ensue some of it and to propose the tracks of the
prophylactic solutions.
To the descended of the analyses of the data built
échantillonnales to the number of 335 chiefs of the households collected
on basis of the pursued objectives and goals to reach, techniques and
statistical methods, we got the following results:
The pregnancy women received for the urogenital infections in
the IMPUHWE clinics under period in survey that comes mainly from the BUGOYI
cells (23.3%), RWAZA (19, 2%), BYAHI (16.4%) and MBUGANGARI (13.7%) that BONEZA
(1.4%) have a middle age of 30 years dominating to 32 years and therefore aged
mainly between 23 and 39 years (72,6%).
They are for most primigestes - primipares (52,1%) and
primigestes - nullipares (31.5%), newly integrated women in the matter of
reproduction and anxious of their good health and the one of their first
births. A lot of between them have each a pregnancy aged of first three months
(Quarter 1: 52,1%).
The urogenital infections are frequent to 46.6% at the
pregnancy women that consulted to the so-called clinque in relation to the
other pathologies that represent 53.4%.
The signs as leucorrhées, pruritus, vulvo-vaginitis,
redness of the vaginal mucous membrane, dysurie and burns mictionnelles are
diagnosed to 100% at the pregnancy women received for the IUG to the HP. I. but
as hypogastric pains (87.7%) and vaginitis in cabbages flower (57.5%).
The complementary exams (DRUNK, ECBU, vaginal Smear and NFS)
put factorisent in most cases the biologic agents as the entérocoques
(23.3%), candida albicans (17.8%), treponema palludum (16.4%),... The often
noticed organic and biologic complications are the BA and cystitis gravidique
(100%), Vaginitis (74%), cervicite (49.3%) and threat of abortion (42.5%)) that
the other complications mentioned in this same picture. The used medicines are
in most Silly-Lactams cases, Amoxycilline - acidic clavunique,
métronidazole and cefixime (100%), ceftriaxone (90.4%) and ciprofloxacin
(78.1%) that the other molecules although to positive effect. The
post-treatment evolution is good (93.2%) and the deadly cases are hopeless.
The encouraging factors the intervening of the IUG at the
pregnancy women received in the clinical IMPUHWE is the non protected sexual
intercourse by a critical partner (100%) and the immune deterioration by the
VIH/SIDA (34.2%) that the intimate Bath with the contaminated water room (9.6%)
and/or TV without asepsis (2.7%).
The determinants of the IUG at the pregnancy women in IMPUHWE
are Compression of the urethra by the gravid uterus preventing the emptying of
urines, sexual Activities and frequency of the BA, microbiological Agents and
belated Miction (all that to 100%), multiparité (64.4) and stasis
uréthrale of urines (42.5) that the catheterization uréthral
(28.8).
Knowing that the treatment is adequate and the evolution is
good, the consequences of the IUG on the foetus are nearly hopeless in spite of
the report of weak weight to the birth (12.3%). However, they influence the
serious consequences at the pregnancy women (Cfr. Picture n°5 titles
4).
SIGLES ET ABREVIATIONS
AB :
Antibiotique
AC : Ancien cas
APS : Avortement
prématurée spontanée
AS : Agent de santé
ASC : Agent de santé
communautaire
BA : Bactériurie a
symptomatique
BGN : Boceille gram négative
BLSE : Betalactamase a spectre
étendu
C3G : Céphalosporine de
3ème génération
CCC : Conseil pour le changement des
comportements
CPN : Consultation prénatale
CTM : Cotrimoxazole
CV : Coefficient de variance
ECBU : Examen
cytobactériologique des urines
EDS : Examen direct des selles
ES : Education sanitaire
FOSA : Formation sanitaire
HTA : Hypertension artérielle
aigue
IEC : Information sur
l'éducation des comportements
IPS : Inspection provinciale de la
santé
IST : Infection sexuellement
transmissible
IU : Infection urinaire
IUG : Infection uro-génitale
Minisanté : Ministère de la
santé
NC : Nouveau cas
N-ne : Nouveau-né
OMS : Organisation mondiale de la
santé
PEC : Prise en charge
PH : Potentiel d'hydrogène
PNA : Pyélonéphrite
aigue
ReF : Référence
SAMS : Staphylococeus aureus metis
TV : Toucher vaginale
UFC : Unité format
colonie
UNICEF : Fond de Nations unies pour
l'enfance
VIH : Virus d'immunodéficience
humaine
0 .INTRODUCTION
0.1 ETAT DE LA QUESTION
Les études antérieures canalisent les voies de
recherche et servent de modèle d'orientation des travaux
ultérieurs bien précis dans un domaine commun et
parallèles dans les entités spatio-temporelles et quelques fois
en variables considérées.
Pour ce faire, il est à signaler que notre sujet est
satellite aux autres déjà traités bien qu'il en soit
parallèle dans le temps et dans l'espace mais aussi en quelques
variables considérées.
Alors, nous ne sommes pas le premier à aborder un
thème relatif au profil épidémiologique et prise en charge
thérapeutique des infections urogénitales chez les gestantes.
C'est ainsi que:
En 2013, l'organisme Médecin du monde a publié
les résultats qui estimaient que 3.1 million les 500 millions le nombre
des personnes nouvellement infectées par le VIH et à Chlamydias,
une gonococcie, une syphilis ou un trichomonas1(*)
MASIKA MUDEKE H2(*). qui, dans son mémoire en médecine,
trouve que les vulvo-vaginites à candidas albicans prévaut 28%
chez les femmes adultes échantillonnées à la taille de 235
unités.
Sa littérature confirme que la candidose vaginale
ravage 70 à 80% de la population mondiale, présente 17% des
infections nosocomiales et un taux de mortalité de 25 à 40% en
Europe.
L'OMS (dans son bulletin épidémiologique)
à la fin de l'année 2010, estime que 34 millions de personnes
vivaient avec le VIH dans le monde soit une hausse de 17%. Actuellement, plus
de 290 millions des femmes ont une infection à VIH, l'une des IST les
plus courantes3(*).
Chaque jour plus d'un million de personnes contactent une
IST. On estime que chaque année 357 million des personnes contactent
l'une de quatre IST suivantes : chlamydias, gonococcie, syphilis,
trichomonas ; plus de 500 millions de personnes sont atteintes du virus
responsable de l'herpès génitale dont 290 millions de femmes
souffrent d'une infection à papillomavirus humains4(*).
Ces différentes références montrent
l'ampleur des infections génitales et témoignent l'état de
notre sujet qui en est satellite bien qu'il en soit parallèle dans le
temps et dans l'espace.
0.2. PROBLEMATIQUE
0.2.1 CONTEXTE ET JUSTIFICATION
DU SUJET
Les infections urogénitales pendant la grossesse sont
très fréquentes et leur risque potentiel sur la mère et
l'enfant est important.
Elles représentent la complication médicale la
plus fréquente de la grossesse. Elle expose au risque de
prématurité et de mortalité périnatale et à
des accidents graves chez la mère5(*).
Les infections génitales se répartissent selon
la topographie anatomique des organes génitaux. Chez les personnes du
sexe féminin en particulier, les infections génitales se
distinguent en infections génitales hautes et basses.
Les infections génitales hautes regroupent les
pathologies qui intéressent les organes génitaux hautement
localisés (utérus, trompes, ovaires et leurs annexes). Elles sont
salpingites, annexites, et pelvipéritonites.
Quant aux infections génitales basses, elles
intéressent seulement le vagin et la vulve ; et l'attaque de l'un
engage directement l'autre.
Les germes en cause peuvent être sexuellement transmis :
maladies sexuellement transmissibles ou banaux. Ils comprennent des agents
microbiens, mycosiques, parasitaires ou viraux et les infections
spécifiques telles que Trichomonas, Candida, gonocoque, Chlamydia ont la
similitude des signes cliniques. Pour cela, elles sont regroupées sous
le nom de vaginose bactérienne. Elles sont cérusites, vaginites,
bartholinites et vulvites.6(*)
Dans les pays démunis des ressources, environs 240000
des femmes meurent chaque année précocement de suite de cancer du
col de l'utérus dû aux infections sexuellement
transmissibles7(*).
A l'échelle mondiale, pas moins de 4000
nouveau-nés meurent chaque année de suite d'une infection
ophtalmique due à une gonococcie ou une chlamydias maternelle qui n'a
pas été soignée.
L'être humain représente le seul réservoir
connu pour le germe qui est à l'origine des infections sexuellement
transmissibles, l'augmentation du nombre de cas des infections génitales
correspond à la libération sexuelle et l'apparition de la pilule
contraceptive qui n'offre aucune protection contre la transmission des germes
pathogènes contrairement au préservatif. Les IST/Infection
sexuellement transmissibles constituent à l'heure actuelle des
problèmes graves de la santé publique à l'échelle
mondiale7.
Chaque jour plus d'un million de personnes contactent une IST.
On estime que chaque année 357 million des personnes contactent l'une de
quatre IST suivantes : chlamydias, gonococcie, syphilis,
trichomonas ; plus de 500 millions de personnes sont atteintes du virus
responsable de l'herpès génitale dont 290 millions de femmes
souffrent d'une infection à papillomavirus humains8(*)
En effet, selon l'OMS hormis le VIH, on enregistre chaque
année dans le monde plus de 333 millions de nouveaux cas d'infections
bactériennes et protozoaires sexuellement transmissibles : dont la
majorité est asymptomatique ou s'accompagnant des symptômes
bénins qui ne sont pas reconnus comme ceux des IST. Les IST comme
l'herpès génital et la syphilis augmentent le risque de contacter
le VIH, plus de 90000 femmes enceintes ont été infectées
par la syphilis en 2012 dont plus 350000 complications pouvant aller
jusqu'à la mortalité infantile.9(*)
Dans certains cas, les infections génitales basses
peuvent avoir des graves conséquences de la reproduction allant
au-delà de la conséquence immédiate telle que la
stérilité ou de la transmission des infections de la mère
à l'enfant10(*).
L'Afrique reste le continent le plus touché par la
morbidité due aux IUG, le taux de prévalence est
particulièrement élevé dans les pays en
développement où les services de santé et la prise en
charge est moins suffisante.11(*)
En 2013, on estimait 3.1 million les 500 millions le nombre
des personnes nouvellement infectées par le VIH et à Chlamydias,
une gonococcie, une syphilis ou un trichomonas12(*)
Gardnerella vaginalis est isolée avec une plus grande
fréquence (83-98%) et en quantité nettement supérieure
dans la flôre de la vaginose bactérienne que dans la flore
normale.13(*)
L'infection génitale à Chlamydia trachomatis est
la plus fréquente des IUG dans 20% des cas. Elle touche une population
jeune dans près de 20% cas et reste souvent asymptomatique. Trichomonas
vaginalis est la plus fréquente des IUG d'origine parasitaire, il est
rencontré chez 40-50% des leucorrhées, et dans 20% toute
population féminine confondue.
Les candidoses vaginales sont les plus fréquentes des
mycoses humaines. Elles sont retrouvées chez 6% des femmes en
période d'activité ovarienne et chez 25-40% de toutes les
patientes présentant une vaginite [5].
En RDC, dans les services de santé, les infections
génitales basses sont très fréquentes mais leur situation
est mal connue suite à de problèmes de sous
notification.14(*)
Il sévit en RDC une épidémiologie
générale puisque la prévalence est supérieur
à 1% de cas de VIH en 2005, à 4.8% respectivement pour les femmes
de 15 à 19 ans et celle de 25 à 49 ans.15(*)
Dans la ville de Gisenyi, la mise en oeuvre des
activités de lutte contre les IST curables est une préoccupation
majeure, la prévalence est mal connue en raison des sous notification
des données des IST.16(*)
En 2013, la prévalence de la syphilis dans la ville de
Gisenyi était estimée entre 10 à 29.9% de population
totale de la province17(*).
Ce qui précède attire notre attention et nous
pousse à analyser cette problématique à la clinique
hospitalière IMPUHWE.
C'est ainsi que nous nous sommes posé ces quelques
questions de recherche.
0 . 2. 2 QUESTIONS DE RECHERCHE
1 .Quels sont la majeure tranche d'âge et
l'âge gestationnel des gestantes consultants pour les infections
urogénitales basses à la clinique hospitalière
IMPUHWE ?
2 .Quelle est la provenance courante des patientes
reçues pour IUG à la clinique hospitalière IMPUHWE ?
3 .Quelle est la fréquence des infections
génitales chez les gestantes telles qu'enregistrées à la
clinique hospitalière IMPUHWE ?
4 .Quels sont les signes d'orientation les plus
remarqués en cas d'infections urogénitales chez les gestantes
prises en charge à la clinique hospitalière
IMPUHWE ?
5 .Quelles sont les plus fréquentes des infections
urogénitales diagnostiquées chez les gestantes prises en charge
à la clinique hospitalière IMPUHWE ?
6 .Quels sont les déterminants et les facteurs
favorisant la survenue des flambées d'infections urogénitales
chez les gestantes prises en charge à la clinique hospitalière
IMPUHWE ?
7 .Quels sont les issus des infections urogénitales
chez les gestantes prises en charge à la clinique hospitalière
IMPUHWE ?
8 . Quel est le traitement adapté aux IUG
victimisant les gestantes reçues à la clinique
hospitalière IMPUHWE ?
9 . Quelle est l'évolution des IUG après
traitement chez les gestantes prises en charge thérapeutique à la
clinique hospitalière IMPUHWE ?
Les réponses provisoires anticipées aux
questions posées ci-haut constituent nos hypothèses
alternatives.
0 . 2. 3 HYPOTHESES
1 . La majeure tranche d'âge regrouperait des gestantes
d'au moins de 30 ans consultant pour les infections urogénitales
surtout au trimestre 2 à la clinique hospitalière IMPUHWE.
2 . La majorité des gestantes ayant consulté
pour les IUG à la clinique hospitalière IMPUHWE proviendraient
des cellules BUGOYI, RWAZA,...
3 . La fréquence des infections urogénitales
chez les gestantes telles qu'enregistrées à la clinique
hospitalière IMPUHWE serait au moins 40% des infections
diagnostiquées chez toutes les femmes ayant consulté pour la
même plainte.
4 . Les signes d'orientation les plus remarqués en cas
d'IUG chez les gestantes prises en charge à la clinique
hospitalière IMPUHWE seraient : leucorrhées, prurit,
vulvo-vaginite, rougeur de la muqueuse vaginale,...
5 . Le diagnostic de certitude des infections IUG
diagnostiquées chez les gestantes à la clinique
hospitalière IMPUHWE mettrait plus en évidence le
trichomonas vaginalis, candida albicans, Neisseria
gonorrhée, Chlamydia trachomatis, Treponema palludum, Herpès
simplex virus, Entérobacter, streptococcus saprophyticus.
6 . A. Les facteurs favorisant la survenue des flambées
d'infections génitales chez les filles en âge de procréer
à la hospitalière IMPUHWE seraient : rapport
sexuel non protégé avec un partenaire infecté, Bain intime
avec l'eau salle contaminée, TV sans asepsie, Utilisation des toilettes
non entretenues, Destruction de flore bactérienne protectrice du milieu
vaginal en faisant bain intime avec du savon acide, automédication
vaine, dégradation immunitaire à VIH/SIDA.
6 . B. Les déterminants seraient :
Ø Compression de l'urètre par
l'utérus gravide empêchant le vidage des urines
Ø Augmentation de la capacité
vésicale diminuant la fréquence mictionnelle par l'action de la
progestérone sur les fibres lisses urétrales et vésicales
(stase urétrale)
Ø Activités sexuelles et fréquence
des bactériuries asymptomatiques
Ø Multiparité
Ø Cathétérisme
uréthral
Ø Agents microbiologiques
7 . Les issus des IUG seraient chez :
A . Les gestantes prises en charge à la clinique
hospitalière IMPUHWE : altération tubaire,
stérilité, grossesse extra-utérin, avortement
répété, menace d'avortement, cancer du col utérin,
septicémie, cystite, pyélonéphrite gravidiques.
B . Le foetus portés par ces gestantes :
naissances prématurées, faible poids à la naissance,
malformations congénitales.
8 . Le traitement adapté aux IUG victimisant les
gestantes reçues à la clinique hospitalière
IMPUHWE prendrait en compte Ceftriaxone, Amoxycilline -acide clavunique,
Ciprofloxacine, Cefixime, Métronidazole, ivimectine, Beta-lactam,
9 . L'évolution des IUG après traitement chez
les gestantes prises en charge thérapeutique à la clinique
hospitalière IMPUHWE serait bonne.
0 . 5 OBJECTIFS
0 .5.1 OBJECTIF GENERAL
Ce travail portant sur l'étude
épidémiologique des infections génitales vise
généralement à répertorier les causes de ces
dernières en vue d'en proposer les mesures prophylactiques.
0 .5.2 OBJECTIFS SPECIFIQUES
Ce travail vise spécifiquement à :
1 . Déterminer les facteurs favorisant la survenue des
flambées d'infections uro-génitales chez les gestantes et
préciser sa prévalence à la clinique hospitalière
IMPUHWE.
2 . Mettre à nu les signes d'orientation les plus
remarqués à la clinique hospitalière IMPUHWE en cas
d'infections urogénitales basses chez les gestantes
3 . Déceler les plus fréquentes des infections
urogénitales basses diagnostiquées chez les gestantes prises en
charge à la clinique hospitalière IMPUHWE tout en
précisant leur distribution dans la ville de Gisenyi.
4 . Dégager les issus des infections
uro-génitales basses chez les gestantes.
5 . Proposer des moyens prophylactiques face aux infections
urogénitales chez les gestantes et leurs issus en
générale.
0 .6 CHOIX ET INTERET DU
SUJET
Le choix de ce sujet est motivé par la fréquence
élevée, les graves conséquences et de complications
dédiées aux infections génitales chez les filles en
âge de procréer dans la ville de Goma en vue de proposer quelques
mesures prophylactiques de contrôle. Pour ce faire, ce sujet est donc
intéressant sur le plan personnel, scientifique, social et sanitaire.
0 . 6.
1 Intérêt personnel
Etant qu'agent de médecine sociale et
préventive, ce travail va enrichir notre connaissance sur les facteurs
liés à la survenue des flambées des infections
génitales basses chez les filles en âge de procréer tout en
nous fournissant d'autres informations y afférentes.
0 . 6. 2 Intérêt
scientifique
Ce travail servira de guide pour les nouveaux chercheurs
intéressés dans le domaine.
0 . 6. 3 Intérêt
social
Ce travail sera utile dans la société car, il
contient beaucoup des conseils qui peuvent orienter les gens à aboutir
à quelque chose d'importance sanitaire dans leur vie.
0 . 6. 4 Intérêt
sanitaire
Les décideurs et personnels de santé seront
informés sur les facteurs épidémiologiques des infections
urogénitales à la clinique hospitalière IMPUHWE et leurs
conséquences.
0 . 6 DELIMITATION DU TRAVAIL
Cette étude porte sur l'étude
épidémiologique des infections génitales basses chez les
filles en âge de procréer à la clinique hospitalière
IMPUHWE du 1er janvier au 31 décembre 2018.
0 . 7 DIFFICULTES RENCONTREES
Lors de notre descente sur terrain, nous avons n'avons
été épargnés des obstacles. Les coûts chers
que nous avions franchis sont :
- Manque de certaines rubriques conformes à notre
questionnaire d'enquête dans les registres de BCZS de Goma,
- Moyens financiers insuffisants,
- Exercice physique des lignes onzes,
- Etc.
0 . 8 SUBDIVISION DU
TRAVAIL
Hormis les notes préliminaires, l'introduction,
conclusion générale et recommandation, ce travail s'articule sur
trois chapitres :
- Chapitre premier : REVUE DE LA LITTERATURE
- Chapitre deuxième: CADRE SPATIAL DE L'ETUDE ET
APPROCHE STATISTIQUE DE RECHERCHE.
- Chapitre troisième : RESULTATS.
CHAPITRE PREMIER
REVUE DE LA LITTERATURE
II.1. DEFINITION DE
CONCEPTS
Infection : est un envahissement et
réplication dans l'organisme humain entrainant une réponse
physique.
Infection urogénitale : ce sont
des pathologies qui intéressent les organes génitaux et de
reproduction associés aux voies urinaires.
Infection génitales basses : sont des infections
vulvo-vaginales d'origine bactérienne, virale ou mycosique. On distingue
essentiellement trois groupes d'infections vaginales basses à savoir la
candidose, vaginoses bactériennes et autres infections à
trichomonas vaginalis ou autres germes responsables d'infections sexuellement
transmissibles. On exclut de cette définition les cystites qui
concernent la vessie.
IST (Infection sexuellement
transmissible) : est une infection transmise d'une personne à
l'autre par la voie (rapport) génitale ou sexuelle. Par extrapolation,
les infections sexuellement transmissibles sont appelées maladies
sexuellement transmissibles (MST).
Aujourd'hui on parle d'avantage d'IST car une infection
signifie que l'on ne développe pas nécessairement une
maladie18(*) . Le
terme IST a peu à peu remplacé le terme MST car décrit
mieux le fait que certaines infections peuvent être
asymptomatiques19(*).
Les IST curables : qui sont d'origine
bactérienne à l'exception du trichomonas qui est une infection
à protozoaire.
Autres mots clés :
Salpingites, annexites, bartholinites, pelvipéritonite,
mycose, parasitose, condylomes génitaux, herpès génital.
II . 2 CADRE THEORIQUE DES
INFECTIONS GENITALES
II.2.1 NOTION
Les infections génitales est un terme
général désignant des infections touchant tous les organes
de l'appareil féminin : vagin, utérus, trompes et ovaires.
Elles proviennent généralement de l'extérieur du corps,
inoculés le plus souvent par voie vaginale. Toutefois, d'autres
infections proviennent parfois de l'organisme lui-même. C'est le cas des
mycoses vaginales.
Les organes de l'appareil génital pouvant être
touchés par une infection sont nombreux :
Au niveau de la partie haute, on a les organes :
utérus, trompes et les ovaires.
Au niveau de la partie basse, on a les organes : le col
utérin, vulve et glande de Bartholin.
L'appareil urinaire comprend les organes tels que reins,
uretère, vessie et urètre.
Les infections génitales basses sont regroupées
sous le nom de la vaginose.
La vaginose est l'infection génitale basse la plus
fréquente chez la femme. Relevant d'une altération de
l'écosystème vaginal, elle voit le remplacement de la flore
normale ou dominent les lactobacilles Döderlein par d'autres
espèces bactériennes de cette flore (Gardenella vaginalis,
Mycoplasma hominis, espèces anaérobies diverses) qui se
multiplient anormalement.
Les facteurs qui interviennent dans le contrôle de la
flore microbienne restent mal connus à ce jour. Le point qui est
désormais acquis est que la composition de celle-ci est
influencée par la teneur en estrogènes.
Les estrogènes favorisent l'accumulation de
glycogène dans les cellules de l'épithélium vaginal qui
vont le dégrader en glucose puis en acide lactique.
Apres la ménopause, en l'absence d'estrogenotherapie,
l'épithélium vaginal redevient très fin, le
glycogène est absent ou en quantité réduite, les
lactobacilles plus rares et les bactéries anaérobies strictes
redeviennent dominantes.
Au cours de la grossesse, la quantité de
glycogène augmente dans les cellules de l'épithélium
vaginal, ce qui entraîne une diminution du pH vaginal, une multiplication
des lactobacilles et une raréfaction des bactéries
anaérobies.20(*)
Parmi les infections urogénitales d'origine
exogène, une phase prépondérante est occupée par
les IST, caractérisées notamment par la fréquence des
infections asymptomatiques et d'autres infections associées chez un
même sujet.21(*)
II.2.2. MODE DE TRANSMISSION
Les infections urogénitales se transmettent
principalement par contact cutané lors d'un rapport sexuel vaginal, anal
ou oral non protégé. Elles peuvent aussi être
propagées par d'autres voies comme la transfusion sanguine.
Un grand nombre d'infections génitales (IST) notamment
les chlamydias, le VIH, la gonococcie, et la syphilis se transmettent aussi de
la mère à l'enfant pendant la grossesse, l'accouchement ou
l'allaitement22(*)
TRANSMISSION DE LA MERE A L'ENFANT
Ø Au cours de la grossesse : exemple : VIH,
Syphilis, Hépatites B
Ø Pendant l'accouchement : gonococcie, chlamydias
et VIH
Ø Au cours de l'allaitement : VIH
Les infections rendent les muqueuses plus fragiles, augmentant
le risque d'attraper ou de transmettre le VIH.23(*)
II.2.3. DIFFERENT TYPES
D'INFECTIONS UROGENITALES (IST)
Ø Infection virales : VIH, Hépatite B et C,
l'herpès, les condylomes, les papillomavirus
Ø Les infections bactériennes : La
syphilis, la gonococcie, les chlamydias
Ø Les infections parasitiques : Le trichomonas
Ø Les infections mycosiques : Candidose
II.2.4. MANIFESTATIONS
CLINIQUE
Toutes fois les IST sont souvent asymptotique
c'est-à-dire l'on peut être contaminé sans pour autant
présenter les signes visibles de son infection. Une IST peut donc passer
inaperçue : Il est donc important de se faire dépister pour
savoir si l'on a été infecté et si nécessaire de
suivre un traitement24(*)
Les principaux symptômes des infections
urogénitales sont :
La fièvre, douleurs dans le bas-ventre,
démangesons, dans les régions génitales ou anales, des
écoulements anormaux aux niveaux des organes génitaux, des
rougeurs organes génitaux, éruptions cutanées, vulve ou
anal, une sensation de brûlure pendant la miction, écoulement
vaginal supérieur à la normale accompagné de prurit
vulvaire ou dyspareunie (douleurs pendant les rapports sexuels) ou
dysurie.25(*) 26(*)
Il ne faut pas confondre un écoulement purulent avec
l'émission d'urine laiteuse « eau de riz »
(chylurie), évocatrice d'une filariose lymphatique.
Les ulcérations génitales accompagnées ou
non adénopathie inguinales, doivent faire évoquer une infection
sexuellement transmissible.
II.2.5. DIAGNOSTIC
DIAGNOSTIC BIOCLINIQUE27(*)
Il repose sur la présence d'au moins trois des
caractères suivants:
- leucorrhée vaginale évocatrice
- pH vaginal > 4,5 ;
- odeur de poisson à l'ajout de potasse ;
- présence de cellules «indicatrices»
à l'examen microscopique.
- coloration de Gram, est très évocatrice de la
VB.
DIAGNOSTIC BACTERIOLOGIQUE
Culture du prélèvement vaginal pouvant isoler le
G.vaginalis, les espèces anaérobies et M. hominis.
L'examen microscopique du prélèvement vaginal
après coloration de Gram (méthode de référence)
pouvant mettre en évidence le remplacement des lactobacillus sp, qui
sont des bacilles à Gram positif, coccobacilles et de bacilles à
Gram négatif.
II.2.6 BREVE APERÇUE DES
PRINCIPALES INFECTIONS UROGENITALES28(*)
|
Germe infectieux
|
Signes cliniques
|
Laboratoires
|
Traitement
|
|
Neisseria gonorrhée
|
Ecoulement vaginal, cervicite dysurie,
Salpingite, endométrite
|
Insuffisamment sensible
|
- Ceftriaxome IM : 250 mg DU
- Cefixime : 400mg po DU
Traiter simultanément une chlamydiase
|
|
Chlamydia trachomatis
|
Ecoulement vaginal jaune, verdâtre, parfois malodorant
irritation vulvaire
|
La meilleure méthode et la PCR/non) réalisable
sur le terrain
|
Azithroùycine P.O :1g Dos unique ou
Doxyxcyclinep.o 200mg/J : pendant 7 jours. Traitee simultanément
une gonococcie, sauf si la coloration de gram chez l'homme montre l'absence de
nesseiria gonorrhoeae
|
|
Tricomonas vaginalis (trichomonas)
|
Ecoulement vaginal jaune ; Verdâtre parfois
malodorant irritation vulvaire (asymptomatique dans 10 à 50% de cas)
|
L'examen direct à l'état frais des
sécrétions trichomonas mobiles (faible sensibilité). PH
urétral ou vaginal à 4.5
|
Tinidazole ou metronidazole p.o 2 gr D.U
|
|
Vaginite bactériennes (gardnerella vaginalis est autres
bactéries)
|
Les diagnostics reposent sur la présence de trois de
ces 4 signes :
- Ecoulement vaginal gris-blanc et homogène,
- PH vaginal supérieur à 4.5
- Odeur nauséabonde des sécrétions
vaginale, surtout présence de potasse LKOH 10%
- Présence des cellules cibles (« clue
cells ») à l'état frais ou à la coloration du
gram de sécrétion vaginales
|
Tinidazole ou metronidazolep.o 2 gr DU
|
|
Candida albicans (candidose)
|
- Surtout chez la femme vulvo-vaginite prurigineuse perte
vaginal blanc crème fréquente dysurie parfois,
- Chez l'homme balanite balanoposite inflammation du gland et
du prépuce erythème prurit, pustule blanc-laiteux et rarement
urétrite.
|
- L'examen des sécrétions vaginales à
l'état frais (+) Nacl 0.9% ou KOH) montre des levures et filaments
myceliens
- PH vaginal normal,
|
- Chez l'homme : miconazole 2%. Crome : 2
application/J pendant 7 jours,
- Chez la femme : clotrimazole le 500 mg 1
comprimé vaginal Dose unique OU 100mg :1
- Comprimé vaginal/J pendant 6 jours ou Nistatine
100000 UI 1 comprimé vaginal/Jour pendant 14 jours
|
|
Herpès simplex virus type 2 (herpes génital)
|
- Nombreux porteurs asymptomatique, vésicules multiples
évaluant vers des ulcérations douloureuses.
- Localisées chez la femme sur la vulve, le vage et col
chez l'homme sur le pénis et parfois l'urètre. En cas de primo
infection : fièvre et adénopathie récidive pour 1/3
des infections avec prodrome plus court est symptômes moins marques.
|
Culture, sérologie et PCR/par un laboratoire de
référence uniquement
|
- Antalgique, désinfections locale si disponible,
acyclovir P.O
- Primo-infection 1200 mg/J pendant +7 jours dans les 5 jours
qui suivent l'apparition de symptômes
- Récidive même traitement pendant 5 jours dans
les 24 heures qui suivent l'apparition des symptômes.
|
|
Treponema palludum
(syphilis)
|
Ulcération génitale unique ferme, indolore
passant souvent inaperçue
|
Le RPR/VDRL manque de la sensibilité et de
spécificité mais peut être utile pour suivre
l'efficacité du traitement (baisse du titre) ou confirme une
réinjection/Hausse du titre. Le test
trépanoménique(TPHATFA, test rapide tel que SD bioline) sont plus
sensibles et spécifiques
|
Benzotine, benzylpéniciline IM 2,4 MUI par injection de
la (syphilis inférieur à 2ans) ou une injection par semaine
pendant 3 semaines (Syphilis supérieur à 2 ans ou durée
inconnue) A3 y tromycine po 2 gr/j pendant 14 jours ou doxycyclinep.o 20 mg/J
pendant 14 jours. Traitement simultanément un chancre-mou.
|
|
Hemophilis du creyi(chancre-mou)
|
Ulcération unique ou(ulcérations multiples) des
organes génitaux. Douloureuses à base molle, saignant facilement
au touché. Adénopathie inguinale douloureuse et volumineuse dans
50% de cas fistule 25% de cas
|
Hemophilisducrecyi est difficile à identifier au
microscope ou à la culture.
|
Azythromycine po 1gr DU ou ceftriafloxacine po : 1gr/jr
pendant 3jrs ou érythromycine po :2gr/jour pendant 7 jours. Traiter
simultanément une syphilis.
|
|
Papuloma virus
|
Excroissance molle (rête)
|
Le diagnostic et clinique
|
Condylomes externes, inférieur
|
|
Humain (condylome)
|
Coq /verruqueuse indolore, parfois regroupés ou macules
(condylome plan), localisation externe (vagin), col de l'utérus,
urètre, rectum cavité buccale chez le patient infecté par
le VIH
|
Si le contexte le permet la présence de condylomes
génitaux chez une femme justifie un dépistage des lésions
près cancéreuses du col (inspection visuelle à l'acide
acétique ou frottis cervical ou autre technique disponible)
|
A 3 cm et condylomes du vagin podophilotoxine à 0.5%
- Condylome externe supérieur à 3 cm condylomes
cervicaux intra urétraux, rectaux, oraux et condylome chez la femme
enceinte ou allaitement ; excision chirurgical ou cryothérapie ou
électrocoagulation.
|
II.2.7 INFECTIONS URINAIRES AU
COURS DE LA GROSSESSE
L'infection urinaire représente la complication
médicale la plus fréquente de la grossesse. Elle expose au risque
de prématurité et de mortalité périnatale et
à des accidents graves chez la mère.
Trois tableaux peuvent être réalisés :
· La bactériurie asymptomatique,
définie par la présence de germes dans l'urine en l'absence de
toute symptomatologie clinique.
· La cystite aiguë, définie par la triade
classique pollakiurie, brûlures mictionnelles et pyurie, alors que des
germes sont isolés de l'urine.
· La pyélonéphrite aiguë, marquant
l'atteinte du haut appareil.
Même si des facteurs communs favorisent le
développement de ces infections, les problèmes
pathogéniques et les complications potentielles sont suffisamment
différents pour tenter d'emblée de séparer la cystite
aiguë, accident bruyant habituellement sans lendemain, de la
bactériurie asymptomatique, silencieuse mais capable de se compliquer
brutalement de pyélonéphrite aiguë qui fait courir les plus
graves dangers foeto-maternels.
Ceci souligne d'emblée l'intérêt mais
aussi le coût social du dépistage de la bactériurie
asymptomatique, seul à même de favoriser un traitement
préventif dont les modalités sont encore débattues.
II.2.8 CAUSES ET CONSEQUENCES DE
L'INFECTION UROGENITALE
8 . 1 CAUSES DE L'INFECTION DE L'APPAREIL URINAIRE
Facteurs locaux - Théorie
mécanique
On a pu incriminer la compression directe de uretères
par l'utérus gravide, surtout du côté droit puisqu'il
existe une dextro-rotation utérine, mais aussi grâce à la
protection offerte du côté gauche par le côlon sigmoïde
et son méso. La prédominance des lésions du
côté droit est indiscutable.
Participent également à l'obstacle relatif :
· L'artère iliaque, surcroisée par
l'uretère,
· et la veine ovarienne dont le débit peut
être augmenté jusqu'à 60 fois pendant la grossesse.
La dilatation physiologique de la voie excrétrice
débute à la fin du premier trimestre et s'accentue jusqu'au
troisième, mais elle devient pathologique en ca
d'antécédents de pyélonéphrite chez la femme ayant
un diamètre caliciel supérieur à 10 mm (BARRIER).
Il propose un dépistage systématique entre 17 et 20 semaines de
grossesse justifiant une prophylaxie ou une surveillance
bactériologique.
Facteurs hormonaux
L'action relaxante de la progestérone sur la fibre
lisse urétérale et vésicale favoriserait la stase
urétérale et l'augmentation de la capacité vésicale
diminuant la fréquence des mictions.
En fait, aussi bien les effets cliniques lors de
chimiothérapies utilisant de hautes doses que les études animales
vont dans le sens d'une action mineure de la progestérone29(*).
Facteurs généraux
La chute du pouvoir de concentration rénale et
l'augmentation du pH urinaire pourraient diminuer l'activité
bactéricide naturelle de l'urine. La colonisation vésicale,
première étape habituelle de l'infection urinaire, est
favorisée par une réponse immunitaire moindre qu'au niveau du
haut appareil. L'âge, la multiparité, le diabète, la
précarité socio-économique et des facteurs ethniques (race
noire) sont d'autres facteurs favorisants.
La fréquence des bactériuries asymptomatiques
augmente avec l'âge gestationnel et l'activité sexuelle et permet
de définir un groupe à haut risque, caractérisé par
:
La précarité
socio-économique
Multiparité indigente.
Le diabète favorable à la bactériurie
asymptomatique pendant la grossesse normale.
Les malformations et affections lithiasiques ou non de
l'appareil urinaire.
Les hémoglobinopathies.
Le cathétérisme uréthral, qui doit
être évité.
Microbiologie
Les infections urinaires représentent la complication
médicale la plus fréquente de la grossesse. La voie
hématogène est rare et retrouvée notamment dans les
infections à staphylocoque. La voie de contamination la plus commune est
l'inoculation directe de la vessie. L'urètre est anatomiquement
très proche du vagin et du rectum qui sont des réservoirs de
germes uropathogènes. En fait, la présence
d'entérobactéries au niveau du vestibule vaginal est un facteur
prédictif de la bactériurie asymptomatique.
Les germes responsables
Les germes les plus souvent isolés sont:
· Escherichia coli : 60-90%.
· Enterococcus faecalis : 1-4%.
· Klebsiella pneumoniae - Enterobacter : 5-15%.
· Streptocoque du groupe B : 1-4%.
· Proteus mirabilis : 1-10%.
· Staphylococcus saprophyticus : 1-11%30(*).
8 . 2 CONSEQUENCES DE L'INFECTION URINAIRE
Elles ne sont évidentes que lorsque la
pyélonéphrite gravidique met en jeu le pronostic foetal et
maternel.
Sur la mère
Durant la grossesse :
La bactériurie asymptomatique comporte un risque
certain de développement d'une infection urinaire symptomatique: 1/3 des
patientes atteintes de cystites et 2/3 des patientes atteintes de
pyélonéphrites gravidiques ont des antécédents de
bactériurie asymptomatique.
Risque de pyélonéphrite aiguë
Accru en cas de bactériurie asymptomatique non
traitée, les risques de pyélonéphrite aiguë
sont :
- Accouchement prématuré spontané
(APS) dans 25 % de cas.
- Survenue d'une insuffisance rénale surtout
compliquée par le degré d'anomalies rénales sous
jacentes31(*).
Sur le foetus : Faible poids de
naissance (8,7% à 11%) et la prématurité
Définition d'un groupe à risque
majoré d'infection urinaire
Le but du dépistage de la bactériurie
asymptomatique est de prévenir la pyélonéphrite aiguë
gravidique.
La fréquence des bactériuries asymptomatiques
augmente avec l'âge gestationnel, l'activité sexuelle et
l'appartenance d'un groupe à haut risque tel que : les malformations
et affections lithiasiques ou non de l'appareil urinaire ou uropathies
détectées au cours des infections urinaires gravidiques, les
hémoglobinopathies, le cathétérisme uréthral
(à évité), une dilatation calicielle supérieure
à 10 mm entre 17 et 20 semaines.
La présence de ces facteurs de risque impose une
surveillance bactériologique serrée délaissant la
bandelette pour l'ECBU.
II.2. 9 DESCRIPTION CLINIQUE DES
INFECTIONS UROGENITALES
Trois aspects principaux peuvent être dissociés
:
· les bactériuries asymptomatiques (BA) ou
colonisation urinaire gravidique
· les cystites,
· les pyélonéphrites aiguës
gravidiques
9 .1 Les bactériuries asymptomatiques (BA) ou
colonisation urinaire gravidique
Par définition, la clinique est muette et c'est la
présence, sur 2 cultures consécutives (réalisées
à 1 ou 2 semaines d'intervalle), de la même bactérie
à un seuil = à 105 UFC (Unité Formant
Colonie)/ml qui permet de l'affirmer si le prélèvement a
été correctement effectué.
Selon la HAS, un seul prélèvement est
accepté pour détecter une colonisation urinaire35.
Pour MCNEELEY, une bactériurie quelconque sur le
2e jet est anormale et doit être traitée.
Une BA non traitée se complique de
pyélonéphrite aiguë dans 40% des cas environ.
Si la BA est traitée, le risque de voir
apparaître une pyélonéphrite chute à 2,5%.
L'étude de STENKVIST sur 3254 femmes gravides a
montré que le risque de bactériurie augmente avec l'âge
gestationnel sans influencer l'incidence de la
prématurité32(*) mais elle peut influencer le faible poids de
naissance du foetus33(*)
34(*).
Dépistage et diagnostic biologique la
BA
Les recommandations françaises :
- BU associant leucocytes et nitrites (chez
les gestantes pendant sans facteur de risque d'IU),
- ECBU (examen de référence) si
BU positive devant35(*) :
· une menace d'accouchement
prématuré,
· une protéinurie isolée qui peut
traduire une pyurie,
· la détection de nitrites et de
leucocytes à la bandelette,
· la présence d'un élément
du groupe à haut risque.
L'ECBU est l'examen de référence pour le
diagnostic de la colonisation urinaire gravidique.
- Antibiogramme (après l'ECBU).
Dans les recommandations de la HAS de mai 2007, le
dépistage systématique la BA gravidique
chez la population générale par BU est recommandé
chez toutes les femmes enceintes aux consultations des 4ième,
5ième, 6ième, 7ième,
8ième, 9ième mois. Si celle-ci est
positive (leucocytes ou nitrites positifs) un ECBU doit être
réalisé35.
Pour les femmes à haut risque d'IU (uropathie
sous-jacente, diabète, antécédent de cystite aiguë
récidivante), le dépistage de la colonisation urinaire gravidique
est effectué d'emblée par ECBU. Certains auteurs ont
proposé un dépistage une fois par semaine par BU.
Au vu des études existantes, l'intérêt
d'un autodiagnostic systématique hebdomadaire des IU n'a pas
été démontré chez la femme enceinte à
risque.
TRAITEMET DE LA BA
La nécessité du traitement des colonisations
urinaires gravidiques est consensuelle. En effet, le risque de PNA gravidique
justifie à lui seul le traitement des colonisations urinaires chez
toutes les femmes enceintes36(*) 37(*).
Le traitement ne doit pas être probabiliste mais
adapté selon les résultats de l'antibiogramme.
Il doit être débuté dès que
possible après la réception des résultats en raison du
risque potentiel d'évolution vers une PNA gravidique (Accord
professionnel).
Bêta-lactamines et apparentés38(*) n'ont pas d'effet
tératogène ni foeto-toxique.
Amoxicilline, amoxicilline + acide
clavulanique si la souche isolée est sensible à
l'antibiogramme, et sont utilisables pendant toute la grossesse.
L'amoxicilline est à privilégier lorsque c'est
possible en raison de son spectre plus étroit et d'un impact moindre sur
le microbiote intestinal mais aussi pour sa tolérance chez la
gestante.
Pivmécillinam est efficace dans le
traitement en première intention de la colonisation urinaire gravidique
en raison d'un taux de résistance très faible, d'un faible impact
sur le microbiote intestinal, d'une excellente tolérance et de son
innocuité en cours de grossesse.
Céphalosporines
Les céphalosporines de première et de
deuxième génération ne doivent pas être
utilisées dans cette indication. Elles sont à réserver
préférentiellement aux cystites et aux PNA en raison de leur
impact sur le microbiote intestinal.
Néanmoins, le céfixime pourra être
utilisé pour traiter une BA gravidique dans certaines circonstances
(allergie à la pénicilline).
Une étude randomisée récente comparant le
céfixime à l'amoxicilline-acide clavulanique pendant 7 jours chez
112 femmes enceintes a montré une efficacité comparable (>92%
d'éradication bactériologique) des deux traitements.
Fluoroquinolones
Les données les plus nombreuses sur les traitements par
fluoroquinolone concernent la ciprofloxacine (privilégiée en
cours de grossesse dans le cadre du traitement d'une IU
préférentiellement réservée au traitement des
cystites et des PNA, en raison de son impact sur le microbiote intestinal),
l'ofloxacine et la lévofloxacine.
Fosfomycine-trométamol
La tolérance maternelle de la
fosfomycine-trométamol est excellente. Aucun effet malformatif,
foetotoxique ou néonatal n'est rapporté39(*).
Nitrofurantoïne
L'efficacité de la nitrofurantoïne dans la
colonisation urinaire gravidique est démontrée en traitement de 7
jours (86% d'éradication bactériologique à 14 jours
post-traitement); en revanche un traitement monodose est insuffisant.
Les effets indésirables (effet malformatif
rapporté) non spécifiques à la grossesse, en particulier
hépatiques et pulmonaires, un ictère néonatal est possible
en cas de traitement par nitrofurantoïne dans les 30 jours
précédant l'accouchement, essentiellement chez les enfants
présentant un déficit en G-6-PD. Un cas d'anémie
hémolytique chez un nouveau-né, sans déficit en G-6-PD,
potentiellement imputable à la nitrofurantoïne a été
rapporté, après un traitement maternel 3 semaines avant
l'accouchement40(*).
La nitrofurantoïne a un faible impact sur le microbiote
intestinal, et reste efficace sur les souches d'EBLSE dans plus de 90% des
cas.
Trimétroprime (TMP) et
sulfaméthoxazole-triméthoprime (SMX-TMP)
Il est préférable, par prudence, de ne pas
utiliser le TMP et le SMX-TMP pendant les deux premiers mois de la grossesse.
En effet, un effet malformatif potentiel a été rapporté
(100,101). Ils ne sont cependant pas formellement contre-indiqués
lorsqu'il n'existe pas d'alternative; une supplémentation maternelle en
acide folique est alors souhaitable, associée à un suivi
échographique rapproché de l'enfant. Leur utilisation est donc
essentiellement envisageable à partir du troisième mois de
grossesse, et jusqu'au terme. L'impact du SMX-TMP sur le microbiote intestinal
est marqué, celui du TMP seul est peu étudié.
Antibiothérapie en pratique
Les données de la littérature ne permettent pas
de définir un schéma de traitement optimal de la colonisation
urinaire gravidique. Il est proposé de privilégier, lorsque c'est
possible, les molécules ayant le spectre le plus étroit, ayant le
moindre impact sur le microbiote intestinal et la meilleure tolérance
materno-foetale (Accord professionnel).
1ère intention :
Amoxicilline
2ème intention :
Pivmécillinam
3ème intention :
Fosfomycine-trométamol
4ème
intention : Triméthoprime (à éviter les deux
premiers mois de la grossesse)
5ème intention
(hiérarchie selon l'impact écologique, l'efficacité
étant comparable)
- Nitrofurantoïne (traitements itératifs
contre-indiqués)
- SMX-TMP (à éviter les deux premiers mois de la
grossesse)
- Amoxicilline-acide clavulanique
- Céfixime ou ciprofloxacine
Durée totale : 7 jours sauf fosfomycine (1 jour)
Ce qui est nouveau dans le traitement de la
colonisation gravidique :
- Hiérarchie des choix antibiotiques
privilégiant les molécules ayant le spectre le plus
étroit, le moindre impact sur le microbiote intestinal et la meilleure
tolérance materno-foetale (amoxicilline, pivmécillinam et
fosfomycine- trométamol)
- Place de la fosfomycine-trométamol et du
triméthoprime dans cette indication
Suivi après traitement
Il est recommandé d'effectuer un ECBU de contrôle
8 à 10 jours après l'arrêt du traitement (la
réalisation d'un ECBU trop précoce, par exemple à 48h de
la fin du traitement, n'est pas recommandée, du fait d'un risque d'une
culture encore négative à ce stade, rassurant à tort).
Une surveillance mensuelle de l'ECBU jusqu'à
l'accouchement est conseillée (Accord professionnel).
9 .2 CYSTITE AIGUE GRAVIDIQUE
Elles sont définies par un examen
cytobactériologique des urines (ECBU) positif associé à
une symptomatologie du bas appareil avec ou sans hématurie, le plus
souvent terminale. Une cystite aiguë apparaît dans 0,3 à 2%
des grossesses41(*). Cette
fréquence n'est pas modifiée par la détection et le
traitement des bactériuries asymptomatiques.
3.1. Diagnostic clinique
La cystite aiguë se reconnaît à ses 3 signes
habituels: brûlures et douleurs à la miction, mictions
impérieuses, pollakiurie. Une hématurie macroscopique est
possible. La cystite aiguë est caractérisée d'autre part par
l'absence de fièvre et l'absence de douleurs lombaires
(évocatrices d'une PNA). Les signes de cystite sont d'apparition plus ou
moins brutale, et peuvent être isolés ou associés entre
eux. Le diagnostic clinique doit s'assurer de l'absence de PNA de
présentation fruste (fébricule, lombalgie sourde).
Les seuls signes évocateurs de cystite aiguë
pendant la grossesse sont la dysurie et l'hématurie,
mais la dysurie peut également résulter d'une irritation
péri-vaginale, d'une vaginite, d'une vulvite, d'une infection
herpétique, de la présence de condylomes acuminés ou
d'ulcères génitaux. L'examen gynécologique est donc
très important en cas de cystite gravidique.
Le travail prématuré ou la menace d'accouchement
prématuré lors du second semestre peuvent donner des signes
similaires à ceux d'une cystite aiguë. Une hémorragie
d'origine utérine peut contaminer le prélèvement urinaire
et faire diagnostiquer à tort une hématurie. L'examen
obstétrical reste donc capital.
3.2. Examens complémentaires
Le diagnostic bactériologique nécessite la
réalisation d'un ECBU avec antibiogramme.
Le seuil de leucocyturie considéré comme
significatif est >104/mL
Le seuil de bactériurie considéré comme
significatif est :
- pour E. coli et Staphylococcus saprophyticus
> 103 UFC/ml
- pour les autres entérobactéries, les
entérocoques, Corynebacterium urealyticum, P.
aeruginosa et S. aureus > 104 UFC/ml
Cependant, le diagnostic est plus difficile à faire
pendant la grossesse.
La physiopathologie de la cystite aiguë gravidique est
équivalente à celle de la bactériurie asymptomatique ou de
la pyélonéphrite aiguë. Les
entérobactéries et en particulier
Escherichia coli sont les germes les plus fréquemment
rencontrés.
Pendant la grossesse, la réponse de l'hôte
à l'infection urinaire est significativement moins importante en cas de
cystite aiguë puisqu'on observe seulement une augmentation de la
protéine C réactive dans 5 % des cystites gravidiques contre 91%
en cas de pyélonéphrite aiguë. Là encore cette
différence peut être expliquée par un diagnostic et un
traitement plus précoce42(*).
L'ECBU n'isole un germe que dans 50% des cas. Dans les autres
cas, il peut s'agir d'un syndrome uréthral aigu.
Traitement probabiliste
Le traitement antibiotique probabiliste doit être
débuté sans attendre les résultats de l'antibiogramme, en
raison du risque d'évolution vers une PNA.
Antibiotiques non recommandés
Un taux de résistance < 10% (au lieu de 20% dans les
cystites simples) est requis pour proposer un antibiotique en traitement
probabiliste de la cystite gravidique (du fait du risque évolutif vers
la PNA alors que celui-ci est marginal pour la cystite simple). L'amoxicilline,
l'amoxicilline + acide clavulanique, le TMP et le SMX-TMP ne sont donc pas
recommandés en traitement probabiliste en raison des niveaux de
résistance acquise de E. coli vis-à-vis de ces
molécules.
Antibiotiques envisageables
|
Traitement de cystite gravidique
ECBU et Antibiothérapie probabiliste
1er choix : fosfomycine-trométamol
2ième choix : pivmécillinam
3ième choix : nitrofurantoïne
4ème choix :
· céfixime
et/ou
· ciprofloxacine
|
Réévaluation selon l'antibiogramme
1er choix : amoxicilline
2ième choix :
fosfomycine-trométamol ou pivmécillinam
3ième choix : triméthoprime
(à éviter les 2 premiers mois)
4ième choix : (hiérarchie selon
impact écologique)
· nitrofurantoïne
· SMX-TMP (à éviter les 2 premiers mois)
· amoxicilline-acide clavulanique
· céfixime ou ciprofloxacine
Durée totale: 7 jours sauf fosfomycine-trométamol
(1 jour)
|
9 .3 PYELONEPHRITE AIGUË GRAVIDIQUE
Les PNA sont observées au cours de 0,5 à 1 % des
grossesses.
Conséquences materno-foetales
Les PNA sont à l'origine d'une morbidité
maternelle importante puisque 25% des sepsis maternels sont d'origine urinaire.
Le lien entre PNA et accouchement prématuré apparaît dans
plusieurs études observationnelles rétrospectives, mais d'autres
études ne retrouvent pas de conséquence de la survenue d'une PNA
sur l'issue de grossesse43(*).
Diagnostic clinique
La PNA siège le plus souvent à droite. Les
signes cliniques sont les mêmes que ceux de la PNA hors de la grossesse.
Les signes de gravité de la PNA gravidique sont les
mêmes que dans la population générale :
- sepsis grave
- choc septique
- indication de drainage chirurgical ou interventionnel
(risque d'aggravation du sepsis en péri-opératoire
|
sepsis grave
|
Sepsis + au moins un critère parmi
Lactates > 2 mmol/l (ou > 1,5 fois la
normale)
Hypotension artérielle systolique < 90
mmHg
ou baisse de 40 mmHg par rapport au chiffre de base,
ou moyenne < 65 mmHg,
ou PA diastolique <40 mm Hg.
Dysfonction d'organe (une seule suffit) :
Respiratoire :
PaO2 < 60 mmHg ou SpO2 < 90 % à l'air (a
fortiori sous O2),
ou PaO2/FiO2 < 300,
ou baisse de ce rapport de plus de 20 % chez le malade sous
assistance
ventilatoire.
Rénale :
oligurie < 0,5 ml/kg par heure, persistante pendant 3 heures
malgré le remplissage
ou créatinine >177 umol/l (20 mg/l),
ou élévation de plus de 50 % par rapport au chiffre
de base.
Coagulation :
thrombopénie < 100 000/mm3 ou
TP < 50 %, ou
chute de plus de 30 % des plaquettes ou du TP sur 2
prélèvements successifs.
Présence d'une CIVD.
Hépatique: hyperbilirubinémie >
34 umol/l
Fonctions supérieures : encéphalopathie ou
syndrome confusionnel, qui
pourrait être traduit par un score de Glasgow <14.
|
|
|
Choc septique
|
Persistance de l'hypotension (PAs <90 ou PAm < 65 mmHg) ou
de signes francs d'hypoperfusion (lactatémie = 4 mmol/l, oligurie)
malgré les manoeuvres initiales de
remplissage vasculaire au cours d'un sepsis grave, ou
d'emblée chez un malade ayant des signes d'infection.
|
|
D'après : Groupe transversal sepsis. Prise en
charge initiale des états septiques graves de l'adulte et de l'enfant.
Réanimation 16 (2007) S1-S21.
Examens complémentaires
Un ECBU doit être effectué en urgence. Les seuils
de leucocyturie et bactériurie sont les mêmes que dans la cystite
gravidique.
Les hémocultures sont indiquées pour
éliminer une bactériémie d'autre origine devant un tableau
atypique (fièvre nue avec BU positive par exemple) surtout dans le bilan
initial.
Bilan sanguin comportant NFS, créatininémie et
CRP.
L'échographie des voies urinaires est
recommandée. Elle doit être réalisée dans les 24
heures en cas de signe de gravité ou PNA hyperalgique. Elle doit
être interprétée en prenant en compte la dilatation
physiologique des cavités pyélocalicielles au cours de la
grossesse. En cas de doute sur un obstacle, un avis urologique est
recommandé pour poser l'indication de drainage chirurgical ou
interventionnel en urgence.
Un avis obstétrical doit être
systématique, quel que soit le terme de la grossesse.
4.4. Traitement
L'hospitalisation initiale est usuelle mais si pas sepsis
grave, après une brève période d'observation en milieu
hospitalier (permettant l'administration des deux premières doses de
ceftriaxone, puis une réévaluation à 48-72h), on peut
poursuivre le traitement ambulatoire rapide.
ü Les critères d'hospitalisation
conventionnelle sont:
ü La présence d'un sepsis, une fièvre
> 39°C,
ü La présence de nausées ou de
vomissements,
ü Un doute diagnostique,
ü Un terrain immunodéprimé
(diabète, VIH, toxicomanie, corticothérapie),
ü Les antécédents d'IU
récidivante,
ü La présence d'une menace d'accouchement
prématuré,
ü Une grossesse multiple,
ü L'allergie à la pénicilline,
ü Les antécédents urologiques,
ü Une patiente sondée à demeure,
ü Le refus de la patiente.
En cas d'hospitalisation initiale, le retour à domicile
est le plus souvent possible après 48-72 heures de surveillance dans les
PNA sans signe de gravité, sous réserve de disposer du
résultat de l'ECBU, et d'une évolution favorable (Accord
professionnel).
Un traitement ambulatoire pourrait être envisageable
après une évaluation en milieu hospitalier si toutes les
conditions suivantes sont réunies (Accord professionnel) :
Ø bonne tolérance clinique
Ø PNA non-hyper-algique
Ø absence de vomissement
Ø examen obstétrical normal
Ø contexte se prêtant à une
surveillance à domicile par des proches
Ø absence d'immunodépression, de contexte
d'IU récidivante, de malformation urologique connue44(*)
Antibiothérapie45(*)
Antibiothérapie probabiliste
Le traitement doit être débuté en urgence
sans attendre les résultats de l'antibiogramme. Le choix de
l'antibiothérapie probabiliste dépend de la
présence ou non de signes de gravité, et, dans les PNA
graves, des facteurs de risque d'infection par une EBLSE. Il
est proche de celui des PNA de la femme hors situation de
grossesse.
En l'absence de signe de
gravité
1ère intention :
Céphalosporine (C3G) par voie injectable (céfotaxime,
ceftriaxone), en raison de leur spectre (efficace sur la plupart des
entérobactéries communautaires responsables de PNA) et de leur
excellente tolérance.
En cas d'allergie aux C3G :
Aztréonam (en hospitalisation) ou ciprofloxacine (en l'absence
de traitement par quinolones dans les 6 derniers mois).
PNA avec signe de gravité
L'hospitalisation est systématique.
Le traitement comporte une antibiothérapie,
initialement probabiliste, et un drainage chirurgical ou interventionnel en
urgence en cas d'obstacle.
Le bénéfice d'une bithérapie avec un
aminoside à la phase initiale est incontestable. En effet, les
aminosides sont rapidement bactéricides, ont une excellente diffusion
intra-rénale, et une synergie avec les bêtalactamines.
Parmi les aminosides, l'amikacine est
privilégiée, en raison d'une sensibilité proche de 90%
chez les souches de E. coli BLSE, alors que la sensibilité de
ces souches à la gentamicine est évaluée à
seulement 65-70%.
Les C3G restent indiquées en traitement probabiliste,
excepté lorsqu'une IU à EBLSE est suspectée.
1ère intention : C3G
parentérale (céfotaxime ou ceftriaxone) + amikacine
En cas d'allergie : Aztréonam +
amikacine
En cas d'antécédent de colonisation
urinaire ou IU à EBLSE < 6 mois: Imipénème +
amikacine
En cas de choc septique, avec au moins un facteur de
risque d'IU à EBLSE: Imipénème + amikacine
Dans le cas particulier du choc septique, l'extrême
gravité de l'infection justifie de prendre en compte le risque d'IU
à EBLSE dès qu'un des facteurs de risque suivants est
présent :
Ø colonisation urinaire ou IU à EBLSE dans
les 6 mois précédents
Ø antibiothérapie par
pénicilline+inhibiteur, céphalosporine de 2ème ou
3ème génération, ou fluoroquinolone dans les 6 mois
précédents
Ø voyage récent en zone d'endémie
d'EBLSE
Ø hospitalisation dans les 3 mois
précédents
Ø vie en établissement de
long-séjour
Antibiothérapie adaptée aux
résultats de l'antibiogramme
La réévaluation de l'antibiothérapie
à 48h après réception de l'antibiogramme est
indispensable, afin de ne pas prolonger inutilement une antibiothérapie
à large spectre si des alternatives à spectre plus étroit
sont possibles (« désescalade ») (Accord
professionnel).
Les antibiotiques recommandés sont (par ordre
alphabétique) (Accord professionnel) :
- amoxicilline (à privilégier en cas de
souche sensible),
- amoxicilline + acide clavulanique,
- céfixime,
- ciprofloxacine,
- SMX-TMP (à éviter les 2 premiers mois de
la grossesse)
Traitement de relais d'une PNA documentée
à EBLSE
Dans cette situation, il faut privilégier toutes les
alternatives possibles aux carbapénèmes (Accord professionnel).
Le rationnel des choix est détaillé dans le texte «
Infections urinaires communautaires de l'adulte ».
Les spécificités de la femme enceinte sont :
- parmi les fluoroquinolones, seule la ciprofloxacine est
proposée, en raison de données de tolérance mieux
étayées que pour les autres fluoroquinolones
- parmi les carbapénèmes, seul
l'imipénème est proposé, pour la même raison
- la témocilline pourrait à l'avenir faire
partie des alternatives, mais l'absence de donnée sur son utilisation au
cours de la grossesse ne permet pas actuellement de la proposer chez la femme
enceinte.
|
Antibiogramme
|
|
1er
choix
|
|
Fluoroquinolones-S
Fluoroquinolones-R et SMX-TMP-S
Fluoroquinolones-R et SMX-TMP-R
|
Ciprofloxacine
SMX-TMP (à éviter les 2 premiers mois de la
grossesse)
Amoxicilline + acide clavulanique Si CMI = 8 mg/l
Pipéracilline + tazobactam Si CMI = 8
mg/l
Céfotaxime ou Ceftriaxone ou Ceftazidime ou
Céfépime Si CMI = 1 mg/l
|
|
2ème choix
|
|
Aminoside
|
Céfoxitinea : Si souche sensible, et IU
à E. coli
amikacine, gentamicine, tobramycine
|
|
3ème choix
(en l'absence d'alternative)
|
Imipénème
|
a: risque de résistance en cas de fort
inoculum et espèces autres que E.coli.
3. Durée de traitement et suivi46(*)
En l'absence d'étude clinique évaluant des
traitements plus courts, la durée totale du traitement est
habituellement de 10-14 jours, comme dans les PNA à risque de
complication hors situation de grossesse (Accord professionnel).
Il n'est pas nécessaire de prolonger la durée de
traitement en cas d'infection par une EBLSE.
Une surveillance clinique maternelle et foetale est
indispensable, en particulier à 48-72 h de traitement car une
récidive de PNA est observée chez environ 20 % des femmes avant
l'accouchement.
Il est conseillé de réaliser un ECBU de
contrôle 8-10 jours après la fin du traitement, puis tous les mois
jusqu'à l'accouchement (Accord professionnel).
CHAPITRE DEUXIEME
CADRE SPATIAL DE L'ETUDE ET
APPROCHE STATISTIQUE DE RECHERCHE
II.1 CADRE SPATIAL DE
L'ETUDE
II.1.1 Dénomination du milieu d'étude
Notre milieu d'étude est nommé clinique
hospitalière IMPUHWE.
II.1.2. Situation géographique
La clinique IMPUHWE sied dans la ville de Gisenyi en
République du Rwanda
Elle est limitée par:
Au nord : CS de MURARA, RUGERERO et dispensaire
AMAHORO
Au sud : Dispensaire IWACU (FIKILI)
A l'EST : HGR de GISENYI, CS de GISENYI et
clinique CHARITE
A l'OUEST : CS de BYAHI, BUGANGARI et NDENGERA CLINIC
II.1.3. Bref aperçu
historique
La clinique hospitalière IMPUHWE a été
mise en place au mois de juin 2001 par l'approbation du ministère de la
santé de la République du Rwanda. Avant qu'elle soit
implantée dans la ville de Gisenyi cellule de BUGOYI il y a 9 ans, la
clinique IMPUHWE se localisait dans le district sanitaire de NYAMASHEKE pendant
3 ans puis déplacée successivement dans la cellule de BONEZA
Où elle a stagné durant 2 ans et dans la cellule de RUBAVU
pendant 4 ans.
Depuis sa création jusqu'à nos jours, la
clinique IMPUHWE est vieille de 18 ans sous la responsabilité de madame
MUHIMPUNDU MONIQUE.
II.1.4 Organigramme
MINISANTE
BUREAU DE SANT DU DISTRICTB
CENTRE HOSPITALIER IMPUHWE
Hyg. et Assainiss
Réception
Petite chirurgie
Stérilisation
Laboratoire
Consultation
Parasitologie
Prélèvement
Analyse
II. 1.5 Capacité d'accueil
Les recommandations de ministère de santé envers
les institutions cliniques privées, le nombre de lits d'observation des
malades est limité.
Au centre hospitalier IMPUHWE compte 4 lits repartis dans 4
chambres d'observation des malades dont 2 chambres pour les hommes et 2 autres
pour les femmes.
En cas d'épidémie déclarée, les
lits peuvent augmenter à un nombre précis et un lit peut servir
aux deux patients n'ayant pas des maladies contagieuses.
II. 1.6 PERSONNEL DE CENTRE HOSPITALIER IMPUHWE
|
N°
|
PERSONNEL
|
NOMBRE
|
|
1. Titulaire
|
1
|
|
2. Infirmier traitants
|
2
|
|
3. Laborantins
|
1
|
|
4. Réceptionniste
|
1
|
|
5. Secrétaire (data maneger)
|
1
|
|
6. Hygiénistes
|
2
|
|
TOTAL
|
8
|
II.2 METHODOLOGIE ET
APPROCHE STATISTIQUE DE RECHERCHE
II.2.1 MATERIEL
II.2.1.2 POPULATION D'ETUDE
Notre population d'étude est constitué des
toutes les gestante ayant consulté pour les infections génitales
à la clinique hospitalière IMPUHWE pendant notre période
d'étude.
La pré-enquête au service de Gynécologie
nous a compté un total 617 gestantes ayant consulté à la
clinique hospitalière IMPUHWE, ce sont celles-là qui constituent
notre taille de la population d'étude.
Notre population cible est constituée des gestantes
chez qui l'on a diagnostiqué infections urogénitales
féminines. Il y avait, dans le registre, un total de 286 cas tels que
comptés par les fiches des malades.
II.2.1.3 TAILLE DE L'ECHANTILLON
Connaissant que nous sommes devant
les variables qualitatives (impacte de la politique sanitaire de la
santé de la reproduction »), nous calculons la taille de
l'échantillon par l'algorithme 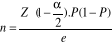 tout en nous servant de la proportion de
référence standard P de 36% (P = 0,36)47(*) et une marge d'erreur de 5%,
ce qui nous donne une taille brute de 345 femmes. tout en nous servant de la proportion de
référence standard P de 36% (P = 0,36)47(*) et une marge d'erreur de 5%,
ce qui nous donne une taille brute de 345 femmes.
En adaptant la taille de l'échantillon à cette
population moyenne estimée, nous obtenons une nouvelle taille
adaptée par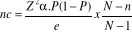 , ce qui donne , ce qui donne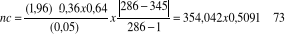 gestantes qui constituent alors notre taille de
l'échantillon. Dans ce cas, la marge d'erreur varie
aussi par gestantes qui constituent alors notre taille de
l'échantillon. Dans ce cas, la marge d'erreur varie
aussi par 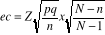 en devenant ec = 0,0232 soit á = 2%. en devenant ec = 0,0232 soit á = 2%.
Bref, notre nouvelle taille de
l'échantillon définitive devient alors nc = 73 gestantes ayant
consulté pour les IUG la clinique hospitalière qui feront l'objet
de notre étude avec une marge d'erreur qui passe de 0,05 à
Ec=0,02.
II. 2.2. TECHNIQUE S
UTILSEES
II.2.2.1 TYPE D'ETUDE
Notre étude est rétro-prospective transversale
du fait qu'elle se rapporte d'une part aux données du passé
(gestantes reçues pour IUG à la clinique hospitalière
IMPUHWE durant la période allant du 1er Janvier eu 30
décembre 2018) et d'autre part les données
récoltées instantanément chez le personnel soignant de
ladite clinique hospitalière.
II. 2.2.2 TECHNIQUE DE COLLECTE DES DONNEES
Nous avons mené notre enquête en nous servant
d'un questionnaire à double casquette. Une face est tracée sous
forme de tableau et reprend les variables hypothéquées en colonne
et la numérotation en ligne. L'autre comprend une série des
questions ouvertes, semi-ouvertes et fermées adressées au
personnel soignant.
Ainsi donc, pour arriver à constituer notre taille de
l'échantillon, nous avons consulté les registres, les fiches
d'hospitalisation des malades et plan de soins au service de gynécologie
en vue d'identifier les gestantes reçues pour des infections
urogénitales (technique d'analyse documentaire).
A même temps, nous avons soumis un questionnaire
interviewant le personnel soignant en matière du sujet en étude
(technique d'interview).
II.2.2.3 CRITERES DE SELECTION DES UNITES
STATISTIQUES
a . Critères d'inclusion
Notre étude s'est intéressé uniquement
aux gestantes qui ont fréquenté la clinique hospitalière
IMPUHWE durant notre période d'étude, chez qui les causes et
conséquences des IUG, le lieu de provenance, les plaintes cliniques,
mode de traitement et l'évolution et les modalités de sortie sont
bien définis au cours de notre période d'étude
c'est-à-dire du 1er janvier au 31 décembre 2018.
b . Critères d'exclusion
Nous avons exclus de notre étude, toutes les gestantes
ne remplissant pas la condition ci-haut mentionnées ou les non
concernés de cette recherche.
II.2.2.4. CONSIDERATION DES
VARIABLES
Pour notre recherche, nous avons considéré les
variables suivantes :
- Fréquence des infections urogénitales par
rapport à d'autres maladies ;
- Facteurs favorisant la survenue des infections
urogénitales chez les gestantes ;
- Types d'infections urogénitales les plus
diagnostiquées à la clinique hospitalière IMPUHWE ;
- Signes cliniques les plus remarquables en cas d'infections
urogénitales;
- Mode de traitement des IUG et leur évolution
- La provenance et âge chronologique des gestantes ayant
consulté pour les infections génitales à la clinique
hospitalière IMPUHWE.
- Issus et complications des infections urogénitales
chez les gestantes
- Mesures prophylactiques face aux infections
urogénitales chez les gestantes.
II.2.2.5 TECHNIQUES D'ANALYSE DES STATISTIQUES
Pour mieux analyser nos données, nous avons
utilisé le dépouillement tabulaire de nos statistiques qui ont
été ensuite synthétisées avant d'être
soumises aux tests statistiques. Pour la rapidité dans les analyses et
échapper au calcul kilométrique, nous avons fait recours au
logiciel informatique statistique notamment SPSS et Excel.
II.2.3 METHODES STATISTIQUES
UTILISEES
Pour aboutir aux résultats de notre recherche, nous
avions utilisées la méthode statistique descriptive et analytique
inférentielle et prédictive.
La méthode descriptive nous a permet de
synthétiser la masse des données à partir des indicateurs
tels que la moyenne, la médiane et les mesures de la fréquence
(incidence, prévalence et taux de mortalité).
La méthode analytique inférentielle
nous a servi de déterminer la relation causale ente les variables
dépendante et indépendante à l'aide de test
d'indépendance dit khi-deux noté (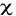 ) )
La méthode analytique prédictive nous a
servi de montrer l'intervention d'une variable dite variable explicative dans
la variation de l'autre appelée variable expliquée à
l'aide du test de corrélation r
II.2.4 ALGORYTHMES DES
INDICATEURS ET TESTS STATISTIQUES UTILISES48(*)
A .La méthode statistique
descriptive a utilisé le calcul simple de :
* La fréquence des variables considérées
en %:
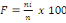 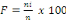 Avec ni = effectifs
observés/partiels et n = effectif total
attendu. Avec ni = effectifs
observés/partiels et n = effectif total
attendu.
* La moyenne
** Pour les données groupées
Pour les données groupées, la moyenne est
donnée par 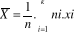
Avec n : Nombre des modalités
ni : Effectif absolu des modalités
k : Nombre de classe et Xi : Centre de classes
(car on va de 1 à k).
* L'écart-type à partir de la variance
** Pour les données sont groupées en
classe: 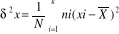 et et 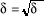
Pour grouper les données en classe, nous avons
utilisé la méthode de LIORZOU qui consiste à:
1. Calculer le nombre de classes par 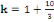 logn ; logn ;
n: Nombre des chiffres de la série ou
taille de l'échantillon.
2. Calculer l'étendue du travail par d=Xmax
-Xmin Avec
d : étendue du travail
Xmax : la valeur
la plus élevée (le plus grand chiffre) de la série.
Xmin : la valeur
la plus basse (le plus petit chiffre) de la série.
3. Calculer de l'amplitude de classe par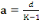 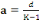
4. Déterminer la limite inférieure par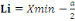 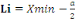
Avec Li : Limite inférieur de la première
classe
5. Déterminer la limite supérieure par
Ls= Li + a.k
Avec Ls : Limite supérieur de la première
classe.
6. Déterminer le centre de classe Xi par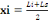 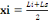
B . La méthode statistique
inférentielle et
prédictive a considéré le test
d'indépendance khi-deux ( ) et le test de corrélation r dont les calculs ont
été effectués par les logiciels statistiques notamment
SPSS et Excel. ) et le test de corrélation r dont les calculs ont
été effectués par les logiciels statistiques notamment
SPSS et Excel.
Pour présenter les résultats de ce travail, nous
avons utilisé les tableaux statistiques et graphiques.
CHAPITRE TROISIEME :
RESULTATS
III. 1 ANALYSE DES DONNEES
ET INTERPRETATION DES RESULTATS
Tableau I : Age chronologique des gestantes
Partant de la technique de LIORZOU pour le groupage des
données en classes telle repris aux algorithmes, nous trouvons
que k = 7 Xmin= 17 ans Xmax = 41 ans
d = 24 ans a = 4 Li1 = 15 ans et Ls1 = 19
ans
En injectant ceci dans le tableau d'analyse, nous avons ce qui
suit :
|
Classes d'âges
|
Ni
|
Xi
|
ni.Xi
|
|
ni
|
I
|
Ni
|
%
|
|
[15 - 19[
|
6
|
17
|
102
|
169
|
1014
|
[15 - 23[
|
15
|
20,55
|
|
[19 - 23[
|
9
|
21
|
189
|
81
|
729
|
[23 - 39[
|
53
|
72,6
|
|
[23 - 27[
|
6
|
25
|
150
|
25
|
150
|
[39 - 43[
|
5
|
6,85
|
|
[27 - 31[
|
15
|
29
|
435
|
1
|
15
|
TOTAL
|
73
|
100
|
|
[31 - 35[
|
24
|
33
|
792
|
9
|
216
|
I = [23 - 37 ans]
|
|
[35 - 39[
|
8
|
37
|
296
|
49
|
392
|
|
[39 - 43[
|
5
|
41
|
205
|
121
|
605
|
|
TOTAL
|
73
|
-
|
2169
|
|
3121
|
|
|
|
Source : Données de nos enquêtes sur
terrain
De ce tableau, nous remarquons que les gestantes reçues
pour les IUG à la clinique IMPUHWE pendant notre période
d'étude sont moyennement âgées de 30 ans. La dominante
d'âge est de 32 ans dans un intervalle I = [23 - 37 ans]
et donc elles sont majoritairement âgées entre 23 et 39 ans
à 72,6%.
Tableau II : Age gestationnel et Gestité -
parité
|
Variables
|
Effectif
|
Fréquence (%)
|
|
Période gestationnelle
|
|
Moins d'1 mois
|
8
|
10,9
|
|
Trimestre 1
|
38
|
52,1
|
|
Trimestre 2
|
16
|
21,9
|
|
Trimestre 3
|
11
|
15,1
|
|
TOTAL
|
73
|
100
|
|
Gestité - parité
|
|
Primigestes - nullipares
|
23
|
31.5
|
|
Primigestes - primipares
|
38
|
52.1
|
|
Multigestes - multipares
|
12
|
16.4
|
|
TOTAL
|
73
|
100
|
Source : Données de nos enquêtes sur
terrain
Il ressort de ce tableau que la majorité des gestantes
qui ont consulté pour les IUG à la clinique IMPUHWE pendant notre
période d'étude avaient la grossesse de trois premiers mois
(52,1%) que celle de moins d'un mois (10,9%). Elles sont pour la plupart
primigestes-primigestes (52,1%) que les multigestes-multipres (16,4%).
Tableau III : Provenance des gestantes
|
Cellule de provenance
|
Effectif
|
Fréquence (%)
|
|
BONEZA
|
1
|
1.4
|
|
BUGOYI
|
17
|
23.3
|
|
BYAHI
|
12
|
16.4
|
|
KIVUMU
|
8
|
11
|
|
MBUGANGARI
|
10
|
13.7
|
|
NENGO
|
6
|
8.2
|
|
RUBAVU
|
5
|
6.8
|
|
RWAZA
|
14
|
19.2
|
|
TOTAL
|
73
|
100
|
Source : Données de nos enquêtes sur
terrain
Les résultats de ce tableau nous font remarquer que la
majorité des gestantes reçues pour les infections
urogénitales à la cliniques IMPUHWE sous période en
étude proviennent des cellules BUGOYI (23.3%), RWAZA (19, 2%), BYAHI
(16.4%) et MBUGANGARI (13.7%) que BONEZA (1.4%).
Tableau IV : Fréquence des infections
urogénitales par rapport aux autres maladies
|
Infections urogénitales
|
Effectif
|
Fréquence (%)
|
|
OUI
|
34
|
46.6
|
|
NON
|
39
|
53.4
|
|
TOTAL
|
73
|
100
|
Source : Données de nos enquêtes sur
terrain
De ce tableau n°4, nous remarquons que les infections
urogénitales sont fréquentes à 46.6% chez les gestantes
qui ont consulté à la clinque IMPUHWE par rapport aux autres
pathologies qui représentent 53.4%.
Tableau V : Signes d'orientation clinique des IUG
chez les gestantes à la CH. I., Examens complémentaires et
diagnostic, complications, traitement administré et évolution
post-ttt
|
Variables
|
Effectif
|
Fréquence (%)
|
|
1 . Clinique constaté chez 73
gestantes
|
|
Leucorrhées
|
73
|
100
|
|
Prurit,
|
73
|
100
|
|
Vulvo-vaginite
|
73
|
100
|
|
Rougeur de la muqueuse vaginale
|
73
|
100
|
|
Douleurs hypogastriques
|
64
|
87.7
|
|
Muqueuse vaginale en choux fleur
|
42
|
57.5
|
|
Dyspareunie
|
21
|
28.8
|
|
Douleurs aux flancs
|
28
|
38.4
|
|
Ulcération vaginale
|
17
|
23.3
|
|
Dysurie et brulures mictionnelles
|
73
|
100
|
|
2 . Examens complémentaires effectués
chez 73 gestantes
|
|
Bandelette urinaire
|
73
|
100
|
|
Examen cytobactériologique des urines
|
73
|
100
|
|
Frottis vaginal
|
57
|
78.1
|
|
NFS
|
61
|
83.6
|
|
3 . Diagnostic de certitude
|
|
Trichomonase vaginalis
|
9
|
12.3
|
|
Candida albicans
|
13
|
17.8
|
|
Neisseria gonorrhea
|
11
|
15.1
|
|
Chlamydia trachomatis
|
8
|
11
|
|
Tréponéma pallidum
|
12
|
16.4
|
|
Herpes simplex virus
|
3
|
4.1
|
|
Entérocoques
|
17
|
23.3
|
|
TOTAL
|
73
|
100
|
|
4 . Complications organiques et biologiques
enregistrées chez 73 gestantes
|
|
Colonisation urinaire
|
73
|
100
|
|
Cystite gravidique aigue (douleur hypogastrique)
|
73
|
100
|
|
Pyélonéphrite gravidique (douleurs aux flancs
surtout droit)
|
28
|
38.4
|
|
Vaginite
|
54
|
74
|
|
Cervicite et cancer du col
|
36
|
49.3
|
|
Stérilité
|
12
|
16.4
|
|
GEU
|
3
|
4.1
|
|
Menace d'avortement
|
31
|
42.5
|
|
Septicémie
|
15
|
20.5
|
|
5 . Traitement administré chez 73 gestantes
|
|
Ceftriaxone
|
66
|
90.4
|
|
Amoxycilline -acide clavunique
|
73
|
100
|
|
Ciprofloxacine
|
57
|
78.1
|
|
Cefixime
|
73
|
100
|
|
Azythromycine
|
3
|
4.1
|
|
Métronidazole
|
73
|
100
|
|
Spectinomycine
|
18
|
24.7
|
|
Nystatine
|
13
|
17.8
|
|
Beta-lactam
|
73
|
100
|
|
6 . Evolution post-traitement
|
|
Bonne
|
68
|
93.2
|
|
Mauvaise
|
5
|
6.8
|
|
Chronique
|
0
|
0
|
|
Mortelle
|
0
|
0
|
|
TOTAL
|
73
|
100
|
Source : Données de nos enquêtes sur
terrain
Des résultats de ce tableau n°5, nous remarquons
que les signes tels que leucorrhées, prurit, vulvo-vaginite, rougeur de
la muqueuse vaginale, dysurie et brulures mictionnelles sont
diagnostiqués à 100% chez les gestantes reçues pour les
IUG à la CH. I. mais aussi douleurs hypogastriques (87.7%) et vaginite
en choux fleur (57.5%).
Les examens complémentaires (BU, ECBU, Frottis vaginal
et NFS) mettent factorisent dans la plupart de cas les agents biologiques tels
que les entérocoques (23.3%), candida albicans (17.8%), treponema
palludum (16.4%),... Les complications organiques et biologiques souvent
remarquées sont la BA et cystite gravidique (100%), Vaginite (74%),
cervicite (49.3%) et menace d'avortement (42.5%)) que les autres complications
citées dans ce même tableau.
Les médicaments utilisés sont dans la plupart de
cas Beta-lactam, Amoxycilline -acide clavunique, métronidazole et
cefixime (100%), ceftriaxone (90.4%) et ciprofloxacin (78.1%) que les autres
molécules bien qu'à effet positif. L'évolution
post-traitement est bonne (93.2%) et les cas mortels sont nuls.
Tableau n° VI : Les facteurs favorisants,
déterminants et issus des IUG chez les gestantes reçues à
la clinique hospitalier IMPUHWE
|
Variables
|
Effectif
|
Fréquence (%)
|
|
Facteurs favorisants la survenue des IUG chez les 73
gestantes
|
|
Rapport sexuel non protégé avec un partenaire
critique,
|
73
|
100
|
|
Bain intime avec l'eau salle contaminée
|
7
|
9.6
|
|
TV sans asepsie
|
2
|
2.7
|
|
Utilisation des toilettes non entretenues
|
18
|
24.7
|
|
Destruction de flore bactérienne protectrice du milieu
vaginal en faisant bain intime avec du savon acide
|
35
|
48
|
|
Automédication vaine
|
12
|
16.4
|
|
Dégradation immunitaire à VIH/SIDA
|
25
|
34.2
|
|
Déterminants des IUG chez les 73
gestantes
|
|
Compression de l'urètre par l'utérus gravide
empêchant le vidage des urines
|
73
|
100
|
|
Augmentation de la capacité vésicale et stase
urétrale
|
31
|
42.5
|
|
Activités sexuelles et fréquence des BA
|
73
|
100
|
|
Multiparité
|
47
|
64.4
|
|
Cathétérisme uréthral
|
21
|
28.8
|
|
Agents microbiologiques
|
73
|
100
|
|
Miction tardive
|
73
|
100
|
|
Issus des IUG chez les 73 gestantes Cfr. Tableau V
titre 4
|
|
|
|
|
Issus des IUG chez foetus portés par ces 73
gestantes
|
|
Naissances prématurées
|
0
|
0
|
|
Faible poids à la naissance
|
9
|
12.3
|
|
Malformations congénitales
|
0
|
0
|
Source : Données de nos enquêtes sur
terrain
Les résultats de ce tableau n°6 nous renseignent
que les facteurs favorisants la survenue des IUG chez les gestantes
reçues à la clinique IMPUHWE sont les rapports sexuels non
protégés par un partenaire critique (100%) et la
dégradation immunitaire par le VIH/SIDA (34.2%) que le Bain intime avec
l'eau salle contaminée (9.6%) et/ou TV sans asepsie (2.7%).
Les déterminants des IUG chez les gestantes à
IMPUHWE sont Compression de l'urètre par l'utérus gravide
empêchant le vidage des urines, Activités sexuelles et
fréquence des BA, Agents microbiologiques et Miction tardive (tout
ça à 100%), multiparité (64.4) et stase uréthrale
des urines (42.5) que le cathétérisme uréthral (28.8).
Connaissant que le traitement est adéquat et
l'évolution est bonne, les conséquences des IUG sur les foetus
sont quasiment nulles malgré le constat de faible poids à la
naissance (12.3%). Cependant, elles influencent les conséquences graves
chez les gestantes (Cfr. Tableau n°6 titre 4).
III. 2 DISCUSSION DES
RESULTATS
La discussion des résultats d'un travail est une
étape de recherche où l'analyste confrontent ses résultats
aux ceux des autres ayant travaillé sur le même sujet dans le but
qu'il confirme ou infirme ses hypothèses de recherche.
C'est ainsi que nous confrontons les nôtres aux ceux de
référence pour que nous confirmions ou infirmions nos
hypothèses de recherche.
Ainsi :
I . Résultats des tableaux I, II, III et IV
Nos résultats des tableaux I, II, III et IV nous
montrent que les gestantes reçues pour les infections
urogénitales à la cliniques IMPUHWE sous période en
étude qui proviennent majoritairement des cellules BUGOYI (23.3%), RWAZA
(19, 2%), BYAHI (16.4%) et MBUGANGARI (13.7%) que BONEZA (1.4%) ont un
âge moyen de 30 ans dominant à 32 ans et donc majoritairement
âgées entre 23 et 39 ans (72,6%). Elles sont pour la plupart
primigestes - primipares (52,1%) et primigestes - nullipares (31.5%), femmes
nouvellement intégrées dans la matière de reproduction et
soucieuses de leurs bonne santé et celle de leurs premières
naissances. Beaucoup d'entre-elles ont chacune une grossesse âgée
de trois premiers mois (Trimestre 1 : 52,1%).
Les infections urogénitales sont fréquentes
à 46.6% chez les gestantes qui ont consulté à la dite
clinque par rapport aux autres pathologies qui représentent 53.4%.
Dans son étude de thèse, Abdoulaye
NIKIEMA49(*) trouve, dans
un échantillon de 330 femmes enceintes chez qu'il a
prélevé les urines, que la moyenne d'âge était de 25
ans avec des extrêmes de 16 et 42 ans. Plus de la moitié des
femmes était au premier trimestre de leur grossesse (57.9%) avec une
parité nullipare (35.2%). Parmi les nullipares 25% avaient un ECBU
positif
Selon le même auteur, la prévalence des IUG est
de 18.5%
Ces résultats discutés nous amènent
à confirmer nos hypothèses n° 1, 2 et 3
II . Résultats des tableaux V
Nos résultats de ce tableau n°5, nous remarquons
que les signes tels que leucorrhées, prurit, vulvo-vaginite, rougeur de
la muqueuse vaginale, dysurie et brulures mictionnelles sont
diagnostiqués à 100% chez les gestantes reçues pour les
IUG à la CH. I. mais aussi douleurs hypogastriques (87.7%) et vaginite
en choux fleur (57.5%).
Les examens complémentaires (BU, ECBU, Frottis vaginal
et NFS) mettent factorisent dans la plupart de cas les agents biologiques tels
que les entérocoques (23.3%), candida albicans (17.8%), treponema
palludum (16.4%),... Les complications organiques et biologiques souvent
remarquées sont la BA et cystite gravidique (100%), Vaginite (74%),
cervicite (49.3%) et menace d'avortement (42.5%)) que les autres complications
citées dans ce même tableau. Les médicaments
utilisés sont dans la plupart de cas Beta-lactam, Amoxycilline -acide
clavunique, métronidazole et cefixime (100%), ceftriaxone (90.4%) et
ciprofloxacin (78.1%) que les autres molécules bien qu'à effet
positif. L'évolution post-traitement est bonne (93.2%) et les cas
mortels sont nuls.
Dans leur ouvrage, François CARON,Tatiana G., Clara F.,
Stéphane B., Thanh D. et autres50(*) prouvent que les complications organiques
constatées en cas des infections urogénitales sont la
colonisation urinaire, la cystite aiguë gravidique et
pyélonéphrite gravidique. Les signes clinques sont
asymptomatiques dans la colonisation urinaire, douleurs lombaires dans la
pyélonéphrite et hypogastralgies dans les cystites. En
générale, on remarque brûlures et douleurs à la
miction, mictions impérieuses, pollakiurie mais aussi les
leucorrhées et prurit. Une hématurie macroscopique est possible.
Les examens paracliniques d'excellence restent la bandelette urinaire
complétée par l'examen cytobactériologique des urines qui
peuvent isoler les agents pathogènes biologiques tels que le
trichomonas vaginalis, candida albicans, Neisseria
gonorrhée, Chlamydia trachomatis, Treponema palludum, Herpès
simplex virus, Entérobacter.
Selon ces memes auteurs, le traitement adapté contre
ces états morbides utilise les antibiotiques tels Bêta-lactamines
et apparentés, Amoxicilline, amoxicilline + acide clavulanique,
Pivmécillinam, céfixime, ciprofloxacine,
Fosfomycine-trométamol, Nitrofurantoïne, Trimétroprime (TMP)
et sulfaméthoxazole-triméthoprime (SMX-TMP). Et les
antiparasitaires tels que métronidazole
Dans leur étude, Brigitte M., Claude B. et
autres51(*) trouvent que
les infections urogénitales pendant la grossesse résultent de
l'agression des organes urinaires et génitaux par les germes tels
qu'Escherichia coli (60-90%), Enterobacter (5-15%), Enterococcus faecalis
(1-4%), les Chlamydia trachomatis (25%). L'évolution après le
traitement peut être meilleure dans le cas où la
découverte de ces infections est précoce, ajoutent-ils.
Ces résultats nous laissent confirmer nos
hypothèses n° 4 et 5
III . Résultats des tableaux VI
Les résultats de ce tableau n°6 nous renseignent
que les facteurs favorisants la survenue des IUG chez les gestantes
reçues à la clinique IMPUHWE sont les rapports sexuels non
protégés par un partenaire critique (100%) et la
dégradation immunitaire par le VIH/SIDA (34.2%) que le Bain intime avec
l'eau salle contaminée (9.6%) et/ou TV sans asepsie (2.7%).
Les déterminants des IUG chez les gestantes à
IMPUHWE sont Compression de l'urètre par l'utérus gravide
empêchant le vidage des urines, Activités sexuelles et
fréquence des BA, Agents microbiologiques et Miction tardive (tout
ça à 100%), multiparité (64.4) et stase uréthrale
des urines (42.5) que le cathétérisme uréthral (28.8).
Connaissant que le traitement est adéquat et
l'évolution est bonne, les conséquences des IUG sur les foetus
sont quasiment nulles malgré le constat de faible poids à la
naissance (12.3%). Cependant, elles influencent les conséquences graves
chez les gestantes (Cfr. Tableau n°6 titre 4).
Dans leur étude, Brigitte M., Claude B. et
autres52(*) ont
trouvé que les rapports sexuels non protégés sont les
voies majeures de transmission des infections urogénitales mais aussi
d'autres pratiques pouvant détruire la flore génitale normale
(déficit hygiénique). Les causes de l'infection de l'appareil
urinaire regroupent les facteurs suivants tels que la compression directe des
uretères par l'utérus gravide, l'action relaxante de la
progestérone sur la fibre lisse urétérale et
vésicale favoriserait la stase urétérale et l'augmentation
de la capacité vésicale diminuant la fréquence des
mictions, la chute du pouvoir de concentration rénale et l'augmentation
du pH urinaire qui pourraient diminuer l'activité bactéricide
naturelle de l'urine, la précarité socio-économique des
femmes enceintes défavorisées, antécédent de
diabète, des malformations et affections lithiasiques ou non de
l'appareil urinaire, les hémoglobinopathies, le
cathétérisme uréthral et les agents microbiologiques.
Les conséquences chez la mère sont les
différentes complications telles que altération tubaire,
stérilité, grossesse extra-utérin, avortement
répété, menace d'avortement, cancer du col utérin,
septicémie, cystite, pyélonéphrite gravidiques. Chez le
foetus, on note LES naissances prématurées, faible poids à
la naissance et malformations congénitales.
Ces résultats, tels que discutés avec ceux de
référence, nous permettent de confirmer nos
hypothèses n° 6, 7, 8 et 9.
CONCLUSION GENERALE
Nous voici au terme de notre travail d'étude
transversale prospective, intitulé «Profil
épidémiologique et thérapeutique des infections
urogénitales chez les gestantes».
A l'issu des analyses des données
échantillonnales taillées au nombre de 73 gestantes à
enquêter sur base des objectifs poursuivis et buts à atteindre,
techniques et méthodes statistiques, nous avons obtenus les
résultats suivants :
Les gestantes reçues pour les infections
urogénitales à la cliniques IMPUHWE sous période en
étude qui proviennent majoritairement des cellules BUGOYI (23.3%), RWAZA
(19, 2%), BYAHI (16.4%) et MBUGANGARI (13.7%) que BONEZA (1.4%) ont un
âge moyen de 30 ans dominant à 32 ans et donc majoritairement
âgées entre 23 et 39 ans (72,6%).
Elles sont pour la plupart primigestes - primipares (52,1%) et
primigestes - nullipares (31.5%), femmes nouvellement intégrées
dans la matière de reproduction et soucieuses de leurs bonne
santé et celle de leurs premières naissances. Beaucoup
d'entre-elles ont chacune une grossesse âgée de trois premiers
mois (Trimestre 1 : 52,1%).
Les infections urogénitales sont fréquentes
à 46.6% chez les gestantes qui ont consulté à la dite
clinque par rapport aux autres pathologies qui représentent 53.4%.
Les signes tels que leucorrhées, prurit,
vulvo-vaginite, rougeur de la muqueuse vaginale, dysurie et brulures
mictionnelles sont diagnostiqués à 100% chez les gestantes
reçues pour les IUG à la CH. I. mais aussi douleurs
hypogastriques (87.7%) et vaginite en choux fleur (57.5%).
Les examens complémentaires (BU, ECBU, Frottis vaginal
et NFS) factorisent dans la plupart de cas les agents biologiques tels que les
entérocoques (23.3%), candida albicans (17.8%), treponema palludum
(16.4%),... Les complications organiques et biologiques souvent
remarquées sont la BA et cystite gravidique (100%), Vaginite (74%),
cervicite (49.3%) et menace d'avortement (42.5%)) que les autres complications
citées dans ce même tableau. Les médicaments
utilisés sont dans la plupart de cas Beta-lactam, Amoxycilline -acide
clavunique, métronidazole et cefixime (100%), ceftriaxone (90.4%) et
ciprofloxacin (78.1%) que les autres molécules bien qu'à effet
positif. L'évolution post-traitement est bonne (93.2%) et les cas
mortels sont nuls.
Les facteurs favorisants la survenue des IUG chez les
gestantes reçues à la clinique IMPUHWE sont les rapports sexuels
non protégés par un partenaire critique (100%) et la
dégradation immunitaire par le VIH/SIDA (34.2%) que le Bain intime avec
l'eau salle contaminée (9.6%) et/ou TV sans asepsie (2.7%).
Les déterminants des IUG chez les gestantes à
IMPUHWE sont Compression de l'urètre par l'utérus gravide
empêchant le vidage des urines, Activités sexuelles et
fréquence des BA, Agents microbiologiques et Miction tardive (tout
ça à 100%), multiparité (64.4) et stase uréthrale
des urines (42.5) que le cathétérisme uréthral (28.8).
Connaissant que le traitement est adéquat et
l'évolution est bonne, les conséquences des IUG sur les foetus
sont quasiment nulles malgré le constat de faible poids à la
naissance (12.3%). Cependant, elles influencent les conséquences graves
chez les gestantes (Cfr. Tableau n°6 titre 4).
SUGGESTIONS ET
RECOMMANDATIONS
Vu les résultats de nos hypothèses tels que
confrontés aux références en plein discussion, nous
suggérons et recommandons ce qui suit:
Au personnel soignant et aux autorités
sanitaires à tous les niveaux de :
Ø Accentuer et prôner sur des stratégies
en exergue pour le contrôle des infections chez les gestantes
Ø Sensibiliser et conscientiser les femmes enceintes
à fréquenter les services de soins de temps en temps selon le
programme prévu pour la santé maternelle et infantile dans le
but de découverte précoce des infections chez cette population
très victime.
Ø Distribution des préservatifs aux filles et
femmes,
Ø Conseiller les filles et femmes à
éviter l'automédication, les bains intimes à l'eau salle
et à savon acide,
Ø Dépistage précoce des IST, Vaccination
contre certaines infections génitales.
Aux gestantes et toutes les femmes en
générale de :
Ø Consulter précocement les services de soins
pour savoir leur bilan médical et prévenir les infections
urogénitales et autres dans le but de prévenir les
conséquences néfastes pouvant compromettre la bonne
évolution de la grossesse.
Ø Respecter les conseils donnés par ci-haut et
d'autres bénéfiques à leur bonne santé et à
la maternité sans risqué.
REFERENCES
BIBLIOGRAPHIQUES
I . Ouvrages
1. [DOC] Constling des besoins nationaux en médicaments
essentiels, ASRAMES
2. Brigitte M., Claude B. et autres : L'infection
urinaire chez la femme enceinte Comité d'urologie de la femme (CUROF) CH
Tourcoing progrès en urologie 1996, 607-622
3. Brigitte MAUROY, Claude BEUSCART: Infection
urogénitale chez la femme enceinte CUROF/SUMI 1996 P607-622
4. CAMPBELL-BROWN M., Is screening for bacteriuria in pregnancy
worthw-hile ? Br. Med. J., 1987, 294, 1579-1582.
5. CAMPBELL-BROWN M., Is screening for bacteriuria in pregnancy
worthw-hile ? Br. Med. J., 1987, 294, 1579-1582.
6. EWTON E.R. The urinary tract in pregnancy. In Clinical
urogynecology.WALTERS, M.D. KARRAM M.M. Mosby Edts., 1993, pp. 388-408
7. Falagas ME, Vouloumanou EK, Togias AG, Karadima M,
Kapaskelis AM, Rafailidis PI, et al. Fosfomycin versus other antibiotics for
the treatment of cystitis: a meta-analysis of randomized controlled trials. J
Antimicrob Chemother. 2010 Aug 11;65 (9):1862-77.
8. François CARON,Tatiana G., Clara F., Stéphane
B., Thanh D. et autres : Infections urinaires au cours de la
grossesse ; Société de pathologie infectieuse de langue
française Décembre 2015
9. Gilstrap LC, Cunningham FG, Whalley PJ. Acute
pyelonephritis in pregnancy: an anterospective study. Obstet Gynecol. 1981
Apr;57 (4): 409 - 13.
10. Gratacós E, Torres PJ, Vila J, Alonso PL, Cararach
V. Screening and treatment of asymptomatic bacteriuria in pregnancy prevent
pyelonephritis. J Infect Dis. 1994 Jun;169 (6):1390-2.
11. Gravett MG, Hummel D, Eschenbach DA, Holmes KK. Preterm
labor associated with subclinical amniotic infection and with bacterial
vaginosis.ObstetGynecol 1986; 67:229-37.
12. Haute Autorité de Santé. Suivi et orientation
des femmes enceintes en fonction des situations à risque
identifiées. Argumentaire, mai 2007. 2007 Nov 20; 1-147.
13. Hill G.B, St Claire KK, Gutman LT. Anaerobes predominate
among the vaginal microflora of prepubertal girls. Clin Infect Dis 1995; 20:
269-270
14. Hill JB, Sheffield JS, McIntire DD, Wendel GD. Acute
pyelonephritis in pregnancy. Obstet Gynecol. 2005 Jan;105(1):18-23.
15. Hillier SL, Martuis J, Krohn MA, Kiviat N, Holmes KK ,
Eschenbach DA. A case-control study of chorioamniotic infection and histologic
chorioamnionitis in prematurity.NEngl J med 1988; 319:972-8.
16. KASS E.H. Bacteriuria and pyelonephritis of pregnancy. Arch.
Int. Med., 1960, 105, 194-198.
17. Médecin du monde: Guide générique de
la prise en charge des IST pour l'Afrique de l'Ouest et central, manuel de
référence pour la formation en IST.
18. Médecin du monde: Guide générique de la
prise en charge des IST pour l'Afrique de l'Ouest et central, manuel de
référence pour la formation en IST.
19. MSF :Guide clinique et thérapeutique et
thérapeutique 2016 , P264-265
20. Naeye RL. Causes of the excessive rates of perinatal
mortality and prematurity in pregnancies complicated by maternal urinary-tract
infections. N Engl J Med. 1979 Apr 12;300(15):819-23.
21. NEWTON E.R. The urinary tract in pregnancy. In Clinical
urogynecology.WALTERS, M.D. KARRAM Mosby Edts., 1993, pp. 388-408
22. NEWTON E.R. The urinary tract in pregnancy. In Clinical
urogynecology.WALTERS, M.D. KARRAM Mosby Edts., 1993, pp. 388-408
23. OHNSON J.R. Virulence factors in Escherichia coli urinary
tract infection Clin. Microb. Rev., 1991, 4, 80-128.
24. OMS, Bulletin épidémiologique N°
4,2007, P7
25. OMS, infections sexuellement transmissibles, 2016
26. ONUSIDA, Guide de la prise en charge global des infections
sexuellement transmissible mesure de santé publique, actualisation mai
2012, P4
27. PNMLS/Module de formation, consulting VIH/SIDA 2008, P8
28. Redondo-Lopez V, Cook RL, Sobel JD. Emerging role of
lactobacilli in the control and maintenance of vaginal bacterial microflora.Rev
Infect Dis 1990; 12:856-72.
29. Reeves DS. A perspective on the safety of antibacterials
used to treat urinary tract infections. J Antimicrob Chemother. 1994 May; 33
Suppl A:111-20.
30. Ruel H, Guillemant V, Saladin-Thiron C, Chabrolle JP,
Lahary A, Poinsot J. [Hemolytic anemia in a newborn after maternal treatment
with nitrofurantoin at the end of pregnancy]. Arch Pediatr. 2000
Jul;7(7):745-7.
31. SANDBERG T., LIDIN-JANSON G., EDEN C.S. Host response in
women with symptomatic urinary tract infection. Scand. J. Infect. Dis., 1989,
21, 67-73.
32. Sheiner E, Mazor-Drey E, Levy A. Asymptomatic bacteriuria
during pregnancy. J Matern Fetal Neonatal Med. 2009 Jan;22(5):423-7.
33. Smaill F. Asymptomatic bacteriuria in pregnancy. Best
Practice & Research Clinical Obstetrics & Gynaecology. 2007
Jun;21(3):439-50.
34. Smaill FM, Vazquez JC. Antibiotics for asymptomatic
bacteriuria in pregnancy (Review). Cochrane Database Syst Rev. 2013 Jan 1:1-24.
35. Wing DA, Hendershott CM, Debuque L, Millar LK. A
randomized trial of three antibiotic regimens for the treatment of
pyelonephritis in pregnancy. Obstet Gynecol. 1998 Aug; 92 (2):249-53.
36. Wing DA, Park AS, Debuque L, Millar LK. Limited clinical
utility of blood and urine cultures in the treatment of acute pyelonephritis
during pregnancy. Am J Obstet Gynecol. Elsevier; 2000 Jun; 182(6):1437- 40.
II. TFC, Mémoires, Articles et
Thèses
1. Abdoulaye KEITA : Etude épidémiologique et
clinique de la vaginose au centre hospitalier universitaire du point G,
Thèse défendu à l'Université de Bamako /Mali
2008-2009.
2. Abdoulaye NIKIEMA: Aspects épidémiologiques
et bactériologique des infections urinaires chez la femme enceinte au
Service de Santé Maternelle et Infantile du Centre Médical Saint
Camille d'Ouagadougou. UNIVERSITE D'OUAGADOUGOU (UFRSDS) Section PHARMACIE
2001-2002
3. MASIKA MUDEKE Hortence : Etude
épidémiologique sur les vulvo-vaginites à candida albicans
chez la femme adulte dans la ville de Kinshasa à l'hôpital
Saint-Joseph UTB/Campus de Kinshasa 2010
4. TUOMBE KANEFU PROSPER : Facteurs favorisant les
infections sexuellement transmissibles dans la zone de sante rurale de
kirotshe, Mémoire inédit IST/GOMA 2018
III. Cours
Zindu Jean-Baptiste : Cours de biostatistique L2 SAPU ISTMAK
2018-2019
IV. Webographie
1. Htte:/WWW.google.ist, Consulté le 12/12/2018
2.
www.who.int/factsheets/F5110.fr/index.
3.
www.who.int/factsheets/F5110.fr/index.
4. WWW.OMS réseau. Resist.invs
5. WWW.Vih.Org/.../136981
6. WWW.radio okapi,
net.Santé/pnmls
7. www.cours .Pharmacie.
Com/Prévention
8. www.futura-Science.Com/Santé/defin(ist/futura)
9. www.google.OMS/ist/2016
10. WWW google. IST consulté le 15/11/2018
11. www. Google. OMS/ist/2016 consulté le 30/11/2018
ANNEXES :
QUESTIONNAIRE D'ENQUETE
« La restauration et la conservation de la
santé sont atteintes par la participation et la contribution de
tous »
Après une longue période d'observation alarmante
des maladies infectieuses et parasitaires dans différentes structures
sanitaires de la ville de Goma, il nous arrive à décider, en tant
qu'agent de santé, de procéder à l'étude des causes
qui sont à la hauteur des infections génitales chez les filles en
âge de procréation.
Etant donné que vous êtes les mieux placés
pour nous fournir des renseignements y afférentes les plus sûres
telles vécues dans votre structure ici, nous vous proposons ce
questionnaire d'enquête que vous allez dûment et soigneusement
remplir, justifiant ainsi votre participation et contribution dans
l'émergence de la prophylaxie et le progrès scientifique dans le
domaine de la SAPU.
Pour plus de confidentialité, nous vous rassurons
l'anonymat sur ce questionnaire.
Celui-ci comprend deux parties : une partie de
l'entête et une autre partie concernant une série des
questions.
Consignes : Encerclez avec esprit et
conscience francs l' (les) assertion (s) qui vous convient
(nent).
Section I. QUESTIONS ADRESSEES AU PERSONNEL
SOIGNANT
1. Parmi les facteurs ci-dessous, le(s) quel(s)
peut (peuvent) entrainer la survenue des flambées des infections
génitales basses chez les filles en âge de procréer selon
leurs différentes plaintes?
a. Rapport sexuel non protégé avec un
partenaire infecté,
b. Bain intime avec l'eau salle contaminée,
c. TV sans asepsie, Utilisation des toilettes non
entretenues,
d. Destruction de flore bactérienne protectrice du
milieu vaginal en faisant bain intime avec du savon acide,
e. Automédication vaine,
f. Dégradation immunitaire à
VIH/SIDA.
2 . Quel(s) est (sont) le(s) type(s) d'infections
génitales le(s) plus diagnostiqué(s) ici dans votre
structure ?
a . Le trichomonas vaginalis b. candida
albicans, c. Neisseria gonorrhée,
d. Chlamydia trachomatis, e. Treponema palludum,
f. Herpès simplex virus
Autres ?.....................................................................................................................................................................
3 . Quels sont les signes
cliniques souvent inspectés en cas d'infections
génitales féminines basses ?
a .Leucorrhées b. Prurit
c. Vulvo-vaginite d. rougeur de la muqueuse vaginale
Autres..............................................................................................................................................
4 . Les malades que vous enregistrez ici dans
votre structure proviennent-ils souvent de quelle commune ?
R/...................................................................................................................................
5. Quelles sont les complications les plus
remarquables chez une fille ou femme en age de
procréer ?
a. Altération tubaire b.
stérilité c. grossesse
extra-utérin d. avortement répété,
e. menace d'avortement f. cancer du col
utérin g. septicémie.
6 . Quelles sont les mesures prophylactiques
proposez-vous aux jeunes filles qui viennent vous consulter pour les infections
génitales basses ?
a. Distribution des préservatifs aux filles et
femmes
b. Conseiller les filles et femmes à éviter
l'automédication
c. Bains intimes à l'eau salle et à savon
acide,
d. Dépistage précoce des IST
e. Vaccination contre certaines infections
genitals
MERCI POUR VOTRE AIMABLE COLLABORATION ET
PARTICIPATION A CETTE ETUDE
II. SECTION II : BLEAU D'ECHANTILLONNAGE
|
N°
|
Age (ans) 1
|
Provenance 2
|
Causes des IGB 3
|
Clinique des IGB 4
|
Biologie
|
Type Äx 5
|
Complications des IGB 6
|
Evolution 7
|
Traitement reçu 8
|
Facteurs favorisants
|
|
Ex
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. 12. 13. 14. 15. 16.
17. 18. 19. 20. Légende :
Colonne 3 : A.
Rapport sexuel non protégé avec un partenaire
infecté B.Bain intime avec l'eau salle
contaminée, C. TV sans asepsie
D. Utilisation des toilettes non entretenues
E. Destruction de flore
bactérienne protectrice du milieu vaginal en faisant bain intime avec du
savon acide F.Automédication vaine,
G.Dégradation immunitaire à VIH/SIDA.
Colonne 4 : A.
Leucorrhées B. Prurit
C. Vulvo-vaginite
D. Rougeur de la muqueuse vaginale,...
Colonne 5 : A. Trichomonas vaginalis
B. Candida albicans
C. Neisseria gonorrhée
D. Chlamydia trachomatis E.Treponema
palludum, F.Herpès simplex virus
Colonne 6 : A.
Altération tubaire B.
stérilité C. grossesse
extra-utérin D. avortement
répété E. menace
d'avortement F. cancer du col utérin
G.septicémie.
Colonne 7 : A.
Guérison totale B.
Chronicité
C.SéquellaireD. Mortelle
Colonne 8 : A. Bon
B.Amaigrissement
Table des matières
PRELUDE
i
DEDICACE
ii
REMERCIEMENT
iii
DECLARATION DU SUJET
iv
II. CERTIFICATION DU DIRECTEUR
iv
RESUME DU TRAVAIL
v
SUBSTRACT
viii
SIGLES ET ABREVIATIONS
xi
0 .INTRODUCTION
1
0.1 ETAT DE LA QUESTION
1
0.2. PROBLEMATIQUE
2
0.2.1 CONTEXTE ET JUSTIFICATION DU SUJET
2
0 . 2. 2 QUESTIONS DE RECHERCHE
4
0 . 2. 3 HYPOTHESES
5
0 . 5 OBJECTIFS
6
0 .5.1 OBJECTIF GENERAL
6
0 .5.2 OBJECTIFS SPECIFIQUES
6
0 .6 CHOIX ET INTERET DU SUJET
6
0 . 6. 2 Intérêt scientifique
7
0 . 6. 3 Intérêt social
7
0 . 6. 4 Intérêt sanitaire
7
0 . 6 DELIMITATION DU TRAVAIL
7
0 . 7 DIFFICULTES RENCONTREES
7
0 . 8 SUBDIVISION DU TRAVAIL
7
CHAPITRE PREMIER
8
REVUE DE LA LITTERATURE
8
II.1. DEFINITION DE CONCEPTS
8
II . 2 CADRE THEORIQUE DES INFECTIONS GENITALES
9
II.2.1 NOTION
9
II.2.2. MODE DE TRANSMISSION
10
II.2.3. DIFFERENT TYPES D'INFECTIONS UROGENITALES
(IST)
10
II.2.4. MANIFESTATIONS CLINIQUE
10
II.2.5. DIAGNOSTIC
11
II.2.6 BREVE APERÇUE DES PRINCIPALES
INFECTIONS UROGENITALES
12
II.2.7 INFECTIONS URINAIRES AU COURS DE LA
GROSSESSE
14
II.2.8 CAUSES ET CONSEQUENCES DE L'INFECTION
UROGENITALE
14
II.2. 9 DESCRIPTION CLINIQUE DES INFECTIONS
UROGENITALES
16
CHAPITRE DEUXIEME
27
CADRE SPATIAL DE L'ETUDE ET APPROCHE STATISTIQUE DE
RECHERCHE
27
II.1 CADRE SPATIAL DE L'ETUDE
27
II.2 METHODOLOGIE ET APPROCHE STATISTIQUE DE
RECHERCHE
28
II.2.1 MATERIEL
28
II. 2.2. TECHNIQUE S UTILSEES
29
II.2.3 METHODES STATISTIQUES UTILISEES
30
II.2.4 ALGORYTHMES DES INDICATEURS ET TESTS
STATISTIQUES UTILISES
30
CHAPITRE TROISIEME : RESULTATS
32
III. 1 ANALYSE DES DONNEES ET INTERPRETATION DES
RESULTATS
32
III. 2 DISCUSSION DES RESULTATS
36
CONCLUSION GENERALE
39
SUGGESTIONS ET RECOMMANDATIONS
40
REFERENCES BIBLIOGRAPHIQUES
41
ANNEXES :
a
QUESTIONNAIRE D'ENQUETE
a
* 1 Médecin
du monde: Guide générique de la prise en charge des IST pour
l'Afrique de l'Ouest et central, manuel de référence pour la
formation en IST.
* 2 MASIKA MUDEKE
Hortence : Etude épidémiologique sur les vulvo-vaginites
à candida albicans chez la femme adulte dans laville de Kinshasa
à l'hopital Saint-Joseph UTB/Campus de Kinshasa 2010
* 3 OMS, Bulletin
épidemiologique N° 4,2007,P7
* 4
www.who.int/factsheets/F5110.fr/index.
* 5 Brigitte
MAUROY, Claude BEUSCART: Infection urogénitale chez la femme enceinte
CUROF/SUMI 1996 P607-622
* 6Gravett MG, Hummel D,
Eschenbach DA, Holmes KK. Preterm labor associated with subclinical amniotic
infection and with bacterial vaginosis.ObstetGynecol 1986; 67:229-37.
*
7Htte:/WWW.google.ist, Consulté le
12/12/2018
* 8
www.who.int/factsheets/F5110.fr/index.
* 9
WWW.OMS réseau.
Resist.invs
* 10 ONUSIDA
2012,P4
* 11
WWW.Vih.Org/.../136981
* 12 Médecin du
monde: Guide générique de la prise en charge des IST pour
l'Afrique de l'Ouest et central, manuel de référence pour la
formation en IST.
* 13Hill G.B, St
Claire KK, Gutman LT. Anaerobes predominate among the vaginal microflora of
prepubertalgirls.Clin Infect Dis 1995; 20: 269-270
* 14
WWW.radio okapi,
net.Santé/pnmls
* 15 PNMLS/Module de
formation, consulting VIH/SIDA 2008, P8
* 16 [DOC] Constling des
besoins nationaux en medicaments essentiels, ASRAMES
* 17 WWW google. IST
consulté le 15/11/2018
* 18
www.cours .Pharmacie.
Com/Prévention
*
19www.futura-Science.Com/Santé/defin(ist/futura)
* 20 Redondo-Lopez V, Cook
RL, Sobel JD. Emerging role of lactobacilli in the control and maintenance of
vaginal bacterial microflora.Rev Infect Dis 1990; 12:856-72.
* 21 Hillier SL, Martuis J,
Krohn MA, Kiviat N, Holmes KK , Eschenbach DA. A case-control study of
chorioamniotic infection and histologic chorioamnionitis in prematurity.NEngl J
med 1988; 319:972-8.
* 22
www.google.OMS/ist/2016
* 23www. Google.
OMS/ist/2016 consulté le 30/11/2018
* 24 ONUSIDA,
Guide de la prise en charge global des infections sexuellement transmissible
mesure de santé publique, actualisation mai 1998 ;
* 25 OMS,
infections sexuellement transmissibles, 2016
* 26 TUOMBE
KANEFU PROSPER : Facteurs favorisant les infections sexuellement
transmissibles dans la zone de sante rurale de kirotshe, Mémoire
inédit IST/GOMA 2018
* 27Abdoulaye
KEITA : Etude épidémiologique et clinique de la vaginose au
centre hospitalier universitaire du point G, Thèse défendu
à l'Université de Bamako /Mali 2008-2009.
* 28 MSF :Guide
clinique et thérapeutique et thérapeutique 2016 ,
P264-265
* 29 NEWTON E.R.
The urinary tract in pregnancy. In Clinical urogynecology.WALTERS, M.D. KARRAM
Mosby Edts., 1993, pp. 388-408
* 30 CAMPBELL-BROWN M., Is
screening for bacteriuria in pregnancy worthw-hile ? Br. Med. J., 1987, 294,
1579-1582.
* 31 KASS E.H. Bacteriuria and
pyelonephritis of pregnancy. Arch. Int. Med., 1960, 105, 194-198.
* 32 Naeye RL.
Causes of the excessive rates of perinatal mortality and prematurity in
pregnancies complicated by maternal urinary-tract infections. N Engl J Med.
1979 Apr 12;300(15):819-23.
* 33 Smaill F.
Asymptomatic bacteriuria in pregnancy. Best Practice & Research Clinical
Obstetrics & Gynaecology. 2007 Jun;21(3):439-50.
* 34 Sheiner E,
Mazor-Drey E, Levy A. Asymptomatic bacteriuria during pregnancy. J Matern Fetal
Neonatal Med. 2009 Jan;22(5):423-7.
* 35 Haute
Autorité de Santé. Suivi et orientation des femmes enceintes en
fonction des situations à risque identifiées. Argumentaire, mai
2007. 2007 Nov 20;1-147.
* 36 Smaill FM,
Vazquez JC. Antibiotics for asymptomatic bacteriuria in pregnancy (Review).
Cochrane Database Syst Rev. 2013 Jan 1:1-24.
* 37
Gratacós E, Torres PJ, Vila J, Alonso PL, Cararach V. Screening and
treatment of asymptomatic bacteriuria in pregnancy prevent pyelonephritis. J
Infect Dis. 1994 Jun;169 (6):1390-2.
* 38 Reeves DS.
A perspective on the safety of antibacterials used to treat urinary tract
infections. J Antimicrob Chemother. 1994 May; 33 Suppl A:111-20.
* 39 Falagas
ME, Vouloumanou EK, Togias AG, Karadima M, Kapaskelis AM, Rafailidis PI, et al.
Fosfomycin versus other antibiotics for the treatment of cystitis: a
meta-analysis of randomized controlled trials. J Antimicrob Chemother. 2010 Aug
11;65 (9):1862-77.
* 40 Ruel H,
Guillemant V, Saladin-Thiron C, Chabrolle JP, Lahary A, Poinsot J. [Hemolytic
anemia in a newborn after maternal treatment with nitrofurantoin at the end of
pregnancy]. Arch Pediatr. 2000 Jul;7(7):745-7.
* 41 EWTON E.R.
The urinary tract in pregnancy. In Clinical urogynecology.WALTERS, M.D. KARRAM
M.M. Mosby Edts., 1993, pp. 388-408
* 42 SANDBERG
T., LIDIN-JANSON G., EDEN C.S. Host response in women with symptomatic urinary
tract infection. Scand. J. Infect. Dis., 1989, 21, 67-73.
* 43 Hill JB,
Sheffield JS, McIntire DD, Wendel GD. Acute pyelonephritis in pregnancy. Obstet
Gynecol. 2005 Jan;105(1):18-23.
* 44 Wing DA,
Park AS, Debuque L, Millar LK. Limited clinical utility of blood and urine
cultures in the treatment of acute pyelonephritis during pregnancy. Am J Obstet
Gynecol. Elsevier; 2000 Jun;182(6):1437- 40.
* 45 Wing DA,
Hendershott CM, Debuque L, Millar LK. A randomized trial of three antibiotic
regimens for the treatment of pyelonephritis in pregnancy. Obstet Gynecol. 1998
Aug; 92 (2):249-53.
* 46 Gilstrap
LC, Cunningham FG, Whalley PJ. Acute pyelonephritis in pregnancy: an
anterospective study. Obstet Gynecol. 1981 Apr;57 (4): 409 - 13.
* 47 OHNSON
J.R. Virulence factors in Escherichia coli urinary tract infection Clin.
Microb. Rev., 1991, 4, 80-128.
* 48Zindu
Jean-Baptiste : Cours de biostatistique L2 SAPU ISTMAK 2018-2019
* 49 Abdoulaye
NIKIEMA : Aspects épidémiologiques et bactériologique
des infections urinaires chez la femme enceinte au Service de Santé
Maternelle et Infantile du Centre Médical Saint Camille d'Ouagadougou.
UNIVERSITE DE OUAGADOUGOU (UFRSDS) Section PHARMACIE 2001-2002
* 50
François CARON,Tatiana G., Clara F., Stéphane B., Thanh D. et
autres : Infections urinaires au cours de la grossesse ;
Société de pathologie infectieuse de langue française
Décembre 2015
* 51 Brigitte
M., Claude B. et autres : L'infection urinaire chez la femme enceinte
Comité d'urologie de la femme (CUROF) CH Tourcoing progrès en
urologie 1996, 607-622
* 52 Brigitte
M., Claude B. et autres : L'infection urinaire chez la femme enceinte
Comité d'urologie de la femme (CUROF) CH Tourcoing progrès en
urologie 1996, 607-622
| 


