Résumé
Objectifs: L'objectif de la présente
étude est de décrire la stigmatisation chez les personnes vivant
avec le VIH (PvVIH) et d'examiner les liens entre l'adhérence aux
traitements Antiretro-viraux (ARV) chez les PvVIH et la stigmatisation.
Méthodes : 649 patients sous
traitement ARV dont 322 à Bamako et 327 à Ouagadougou ont
été interviewés sur leur comportement en matière
d'adhérence aux traitements. L'adhérence était
mesurée par le nombre de comprimés pris par le patient depuis les
sept derniers jours précédents l'enquête. Pour être
considéré adhérent, un patient devait avoir pris
régulièrement et sans aucune interruption, tous ses
comprimés prescrits par le médecin. Une analyse factorielle
exploratoire d'une liste de 13 items a permis de construire une échelle
de mesure de la stigmatisation regroupant 7 items. Le coefficient de
fidélité a été estimé. Les variables
associées à la stigmatisation ont été
identifiées et une régression logistique a été
ajustée aux données pour évaluer l'association entre la
stigmatisation et l'adhérence au traitement ARV.
Résultats : Les personnes habitants
à Bamako rapportent plus de stigmatisation comparativement aux personnes
vivant à Ouagadougou. Dans les deux villes, les jeunes, les personnes
défavorisées sur le plan matériel, les personnes n'ayant
personne avec qui parler de leur séroprévalence, et celles ayant
une mauvaise perception de leur santé sont les plus stigmatisées.
À Bamako, une forte stigmatisation est plus fréquemment
rapportée par les personnes dans les associations communautaires et les
personnes avec des bonnes relations avec leur médecin. Dans l'ensemble,
70% des patients sont adhérents aux traitements ARV (75% à Bamako
et 57,1% à Ouagadougou, p<0,01). Notre étude montre que par
rapport à ceux qui rapportent être fortement stigmatisés,
ceux qui ressentent peu de sentiment de stigmatisation sont plus
adhérents (60,84%, contre 74,34% p<0,05). Après avoir
ajusté pour les possibles variables de confusion, l'association entre
adhérence et stigmatisation reste forte (OR=3,06 ; IC95 % =1,73- 5,41)
à Ouagadougou. À Bamako, il n'y a pas d'association entre la
stigmatisation et l'adhérence (OR=1,36; 95%IC=0,68 - 2,73).
Conclusion : La stigmatisation est plus
ressentie chez les couches de population les plus vulnérables. De plus,
la stigmatisation apparaît comme un obstacle majeur à une bonne
adhérence aux traitements ARV chez les PvVIH à Ouagadougou.
À Bamako, les résultats ne montrent pas d'association entre
stigmatisation et adhérence. Ces résultats à Bamako
pourraient s'expliquer par une stigmatisation étendue contre les
personnes atteintes de VIH puisque à Bamako l'épidémie est
plus récente et le mouvement des associations communautaires contre le
VIH est encore peu développé.
Mots clés : Stigmatisation,
Adhérence, Traitements Anti Rétroviraux, personnes vivants avec
le VIH.
Summary
Objectives: The objective of the present
study is to describe stigmatization among persons living with HIV/AIDS (PlWHA)
and to examine links between adherence to antiretroviral treatment (ART) among
the PlWHA and stigmatization.
Methods: 649 patients receiving ART of which
322 in Bamako and 327 in Ouagadougou were interviewed about adherence to ART.
Adherence was measured by the number of tablets taken by the patient during the
last seven days preceding the inquiry. To be considered adherent to treatment,
a patient must have taken regularly and without any interruption, all the
tablets prescribed by the doctor. Explanatory factor analyses of 13 items
allowed for construction of a stigmatization measure regrouping 7 items. The
coefficient of reliability was estimated. Variables associated with
stigmatization were identified and a logistic regression was fitted to the data
to estimate the association between stigmatization and ART adherence.
Results: People living in Bamako report more
stigma than people living in Ouagadougou. In both towns, young people, those in
conditions of material deprivation, people having nobody to speak to about
their HIV and patients with a poor self related health. In Bamako, patients
with a good relation with their doctor and those involve in the associations of
PlWHA are the most stigmatized. Altogether, 70 % of patients report adherence
to ART (75 % in Bamako and 57.1 % in Ouagadougou, p < 0.01). Our study shows
that with regard to those who are strongly stigmatized, those who do not feel
being stigmatized are more adherent to ART (60.84% versus 74,34% p < 0.05).
After adjusting for potential variables of confusion, the association between
stigma and adherence remains strong and statically significant in Ouagadougou
(OR=3.06; 95% IC=1,73- 5,41) but not in Bamako (OR=1,36;95%CI=0,68 - 2,73)
Conclusion: Stigmatization is more felt by
the most vulnerable layers of the population. Furthermore, stigmatization
appears as a major barrier to good adherence to ART among PlWHA in Ouagadougou.
In Bamako, our results show no association between stigma and adherence. These
results in Bamako may be explained by widespread stigma around VIH and less
developed community organizations against leVIH.
Keywords: Stigmatization, Adherence,
Antiretroviral treatments, Persons living with the HIV.
Table des matières
Résumé 1
Summary 2
Liste des tableaux 5
Liste des figures 5
Sigles et abréviations 6
Dédicace 7
Remerciements 8
CHAPITRE I PROBLEMATIQUE ET CONTEXTE DE L'ÉTUDE 9
I -1 Problématique 10
I -2 Pertinence de l'étude 14
I-3 Le contexte de l'étude 16
I-3-1 Le Burkina-Faso, un pays de l'Afrique de l'ouest sous
l'emprise de la pauvreté et
des menaces du SIDA 17
I-3-2 Un profil sanitaire déplorable, reflet du marasme
économique 17
I-3-3 A propos du Mali 18
I-4 Objectifs de l'étude 20
CHAPITRE II RECENSION DES ÉCRITS 21
II-1 La stigmatisation 22
II-1-1 Définitions et mesures 22
II-1-2 Déterminants de la stigmatisation 25
II-2 L'adhérence aux traitements 26
II-2-1 Définitions 26
II-2-2 Les déterminants de l'adhérence 29
II-2-3 Les facteurs liés au système de santé
30
II-2-4 Les facteurs liés au traitement 30
II-2-5 Les facteurs émotifs et relationnels 31
II-2-6 Les facteurs liés au patient 34
CHAPITRE III HYPOTHÈSES DE L'ÉTUDE ET
MÉTHODES 38
III-1 Hypothèses de l'étude 39
III-2 Population et Méthode 39
III-2-1 Population à l'étude 39
III-2-2 Devis et technique d'enquête 40
III-3- 4 Le questionnaire d'enquête 41
III-3-5 Considérations éthiques 41
III-3-6 Les variables à l'étude et leur mesure
42
III-3-8 Construction de l'échelle de mesure de la
stigmatisation 45
III-3-9 Analyses de la stigmatisation et des ses
déterminants (Objectif 1) 48
III-3-11 Modèle final 49
CHAPITRE IV RESULTATS 50
IV-1. Construction de l'échelle de la stigmatisation 51
IV-3 Résultats de l'association entre la stigmatisation et
l'adhérence (objectif 2) 59
CHAPITRE V DISCUSSION DES RESULTATS 64
V-1 Résumé et discussion des résultats de
l'objectif 1 65
V-1-1 Discussion des résultats de l'objectif 1 65
V-2 Les facteurs associés à l'adhérence aux
ARV chez les PvVIH 68
V-3 Résumé et discussion de l'association entre la
stigmatisation et l'adhérence aux traitements ARV (Objectif 2) 70
V-3-1 Résumé de l'association entre la
stigmatisation et l'adhérence aux traitements
ARV (Objectif 2) 70
V-4 Limites de l'étude et question de la
généralisation des résultats à d'autres villes
de
l'Afrique occidentale 71
CONCLUSION 72
Annexes 87
Liste des tableaux
Tableau I : Items de mesure de la stigmatisation proposées
par McCare et al. (2006) 24
Tableau II : Énoncés des 13 items se rapportant
à la stigmatisation des PvVIH 43
Tableau III : Échelle de stigmatisation des PvVIH 51
Tableau IV : Distribution des caractéristiques de la
population à l'étude 53
Tableau V : Description des facteurs associés à la
stigmatisation : Bamako 55
Tableau VI : Description des facteurs associés à la
stigmatisation : Ouagadougou 56
Tableau VII : Estimation du rapport de chance (OR) pour la
stigmatisation selon
caractéristiques de la population à l'étude
: Ouagadougou 58
Tableau VIII : Distribution de l'adhérence selon les
facteurs associés : Ouagadougou 61
Tableau IX : Association entre la stigmatisation et
l'adhérence : Bamako 62
Tableau X : Estimation du rapport de chance (OR) pour
l'adhérence selon les caractéristiques
de la population à l'étude : Bamako 63
Tableau
XI : Estimation du rapport de chance (OR) pour l'adhérence selon les
caractéristiques de la population à l'étude
: Ouagadougou 63
Liste des figures
Figure 1 : Évolution du nombre de cas de SIDA
notifiés au Burkina Faso de 1986 au 30 juin
2002 18
Figure 2 : Évolution de la situation
épidémiologique du SIDA entre 1985 et 1992 au Mali 19
Sigles et abréviations
ACDI : Agence Canadienne pour le Développement
International
ARV : Antirétro Viraux
CERFM : Comité d'Éthique de la Faculté de
Médecine de l'Université de Montréal
CMCU : Centre Médical du camp de l'Unité
CV : Charge Virale
IDH : Indice de Développement Humain
IMAARV : Initiative Malienne d'Accès aux ARV
ISAARV : Initiative Sénégalaise d'Accès aux
ARV
MST : Maladies Sexuellement Transmissibles
OBC : Organisations à Base Communautaire
OMS : Organisation Mondiale de la Santé
ONG : Organisation Non Gouvernementale
ONUSIDA : Organisation des Nations Unies pour le SIDA
PNB : Produit National Brut
PNLS : Programme National de Lutte contre le SIDA
PNUD : Programme des Nations Unies pour le
Développement
PvVIH : Personne vivant ave le VIH
SIDA : Syndrome d'ImmunoDéficience Acquise
TOD : Thérapie sous Observation Directe
«Pour ne pas être de ceux qui se taisent, pour
témoigner en faveur de ces pestiférés ».
Albert Camus, La Peste.
Dédicace
A
Kaméni Marie, ma maman
Djiomou Jean, feu mon papa
Maumaha Rosane, pour le passé, le présent
et l'avenir Fondjo Michel, mon oncle
Safokou, feu mon grand père
Remerciements
La présente étude est le fruit de la
générosité et de l'attention que m'ont apportées
plusieurs personnes que je tiens a remercier.
Tout d'abord, la jeune équipe de recherche PRO-ARV qui
a accepté de mettre a ma disposition les données.
Ma directrice de recherche Maria Victoria Zunzunegui et
moi-même nous connaissons depuis l'automne 2003 et c'est grâce a
ses conseils et a ses encouragements que je me suis résolu a solliciter
une admission en Santé communautaire en automne 2005. Je ne trouve pas
les mots exacts pour lui exprimer ma reconnaissance et tout le plaisir que j'ai
eu en travaillant avec elle.
Le professeur Jean-Marc Brodeur a été le
véritable artisan de l'orientation méthodologique de ce
mémoire. Alors que j'étais encore dans les tergiversations, il
m'a suggéré fortement l'utilisation de l'analyse factorielle pour
construire mon indicateur de la stigmatisation. Par la suite, il a toujours
été attentif a mes difficultés et m'a toujours ouvert les
portes de son bureau. Puisse le bilan de mes sollicitations ne pas le
décevoir.
Le professeur Clément Dassa a été pour
moi un conseillé infatigable. A travers lui, je voudrais remercier tout
le personnel du département de Médecine Social et
Préventive.
Lorsque je débarquais a Montréal, sans soutien
et sans ressource, le professeur Chris Bryant du département de
Géographie a l'Université de Montréal m'a apporté
une aide généreuse et désintéressée. Je
crois que je lui dois la vie.
Je ne saurais oublier tous les miens au Cameroun. Ma
pensée va directement vers Rosane Maumaha ma compagne, a ma mère
Kaméni Marie, a mon oncle Fondjo Michel et a feu mon père Djiomou
Jean.
Je voudrais remercier également mes enseignants et tout
particulièrement M. Priso Daniel Dickens qui malgré la distance a
toujours été a mon écoute, le professeur Martin
Kuété, le professeur Kengne Fodouop, Dr. Kelodjoué Samuel
et le regretté Dr. Assongmo Théophile qui ont contribué de
façon significative a mon admission a l'Université de
Montréal.
Plusieurs chercheurs internationaux que j'ai sollicités
m'ont envoyé de précieuses références. Je voudrais
donc remercier le Dr. Cohen, les professeurs Bennett, Barrera, Kuzban et Goldin
aux États-Unis d'Amérique, Mme. Préau en France et le Dr.
Trappe de l'unité de paludologie Tropicale a Dakar.
Catherine Boileau et moi-même avons eu des
échanges fructueux lors de la rédaction de ce mémoire.
Pour tout ce qu'elle a apporté, je lui dis tout simplement merci.
A des degrés différents, je remercie tous mes
amis avec qui j'ai partagé des moments de joie et de peine tant ici
qu'ailleurs. Sans être exhaustif, je pense a Hamadou Nouhou, Thierry
Tchabewou, Constant Moyou, Emmanuel Sangueu, Léonard Tchomo, Noucien
Nounou et Mme., Étienne Nzolang. La liste serait interminable si je
n'avais pas choisi de garder dans mon coeur les noms qui ne figurent pas
ici.
A tous et a toutes je dis MERCI.
CHAPITRE I
PROBLEMATIQUE ET CONTEXTE DE
L'ÉTUDE
10
I -1 Problématique
La stigmatisation des personnes atteintes de certaines
maladies n'est pas un phénomène nouveau. L'histoire nous apprend
que l'apparition d'une maladie est toujours le plus souvent accompagnée
de sentiment de rejet des malades au sein de la société. Ce fut
le cas pour la variole, la lèpre, l'épilepsie et aujourd'hui, le
SIDA (Zacks et al.2006). Ce sentiment qui est aussi ressenti par les malades
eux-mêmes entrave le traitement et la prévention de nouvelles
infections (Green, 1995). Il existe aujourd'hui une littérature assez
diversifiée sur la stigmatisation des patients atteints de certaines
maladies comme la schizophrénie, l'épilepsie, le SIDA et leur
adhérence au traitement. Ertugul et al. (2004) rapportent que les
patients schizophréniques qui se sentent stigmatisés ont plus de
symptômes de dépression. Lee et al. (2005) quant à eux
montrent que la stigmatisation cause l'anxiété et la
détresse chez les schizophrènes. Dans une étude sur
l'association entre la stigmatisation et la santé mentale, Lai et al.
(2000) soutiennent que la stigmatisation a des effets négatifs sur
l'auto estime des schizophrènes. De plus, ces malades se referment sur
eux-mêmes, limitant ainsi leur chance d'accès à l'emploi.
Une étude psychiatrique réalisée par Sirey et al. (2001)
trouve qu'une bonne adhérence aux traitements était
associée à une faible stigmatisation des patients
dépressifs. Des études menées auprès des
épileptiques révèlent que la stigmatisation dont sont
victimes ces malades seraient un obstacle majeur à leur adhérence
aux traitements antiépileptiques (Buck et al. 1997; Paschal et al.
2005).
Au Pakistan, Mull et al. (1989) trouvent que 30% des 18 000
épileptiques ne suivent pas leur médication. En recherchant plus
en profondeur les raisons de ce refus d'adhérence à la
médication, les auteurs se rendent compte que près de la
moitié des non-adhérents nie tout simplement d'être
malades. Au fait, le refus de reconnaître sa maladie est une
stratégie pour les patients de ne pas affronter la stigmatisation
liée à l'épilepsie au sein de la population. De leur
côté, Ulrich et al. (1993) trouvent que les femmes
épileptiques sont moins adhérentes que les hommes. Leurs
investigations montrent que les femmes épileptiques sont plus
stigmatisées que les hommes et c'est ce qui justifierait cette
différence en matière d'adhérence.
Dans le domaine du SIDA, les recherches prouvent que les
malades du SIDA souffrent de discrimination et de stigmatisation où
qu'ils soient dans le monde mais, on n'a
11 pas encore recensé tous les effets possibles de
cette stigmatisation sur le comportement des personnes vivant avec le SIDA
(Green, 1995). Une étude ethnographique menée auprès des
enfants et adolescents au Brésil par Ernesto et al. (2006)
révèle que la stigmatisation décourage les jeunes à
rechercher des soins lorsqu'ils sont testés positifs au SIDA. Toujours
par peur d'être stigmatisés, ces jeunes refusent de s'engager dans
des campagnes de sensibilisation contre le SIDA.
Utilisant aussi une approche ethnographique, Rebecca et al.
(2004) trouvent que la stigmatisation empêche les femmes
séropositives au VIH de rechercher des soins ou de l'aide. Ces
dernières préfèrent garder leur statut de peur
d'être stigmatisées ou d`être chassées de leur
emploi. Le fait d'être stigmatisé ou de se percevoir
stigmatisé peut empêcher des malades de chercher des soins ou de
demander de l'aide qui pourrait contribuer à l'amélioration de
leur qualité de vie (Edwards, 2006). Dans son étude qualitative
auprès des femmes Afro Américaines souffrant de SIDA, Edwards
(1996) vient à l'évidence que la peur d'être
stigmatisée est la cause principale de la non adhérence aux
traitements.
A travers ces quelques études, on peut comprendre que
l'association entre la stigmatisation et l'adhérence est possible.
Cependant, le chemin causal par lequel la stigmatisation influence
l'adhérence est encore peu exploré. La plupart des études
que nous avons consultées utilisent une approche descriptive, ce qui
n'apporte pas la preuve d'une association causale; elles mettent plutôt
en évidence des corrélations.
Mais, il faut aussi ajouter que la majorité des
recherches sur le Stigma ont porté sur l'attitude du grand public en
général, laissant ainsi de côté le point de vue des
malades concernés qui font l'expérience de la stigmatisation dans
leur quotidien.
Dans un continent comme l'Afrique où le SIDA est encore
entouré d'idées préconçues, vivre avec le SIDA est
toute une épreuve pour les sidéens, ce qui peut même les
décourager de suivre toute thérapie pour leurs soins de
santé. Il paraît donc urgent d'étudier quel effet peut
avoir la stigmatisation des personnes vivants avec le VIH (PvVIH) en Afrique
sur leur adhérence aux traitements Anti Rétro Viraux (ARV) dans
un contexte où le déficit mondial en matière de traitement
du SIDA constitue une urgence sanitaire de portée mondiale. Au fait,
Plus de 40 millions de personnes vivent aujourd'hui avec le VIH/SIDA, dont 95%
dans les pays à ressources limitées (Malta et al. 2005 ; ONUSIDA
2004). Selon l'ONUSIDA (2004), au moins 6 millions d'entre elles souffrent
d'une pathologie associée au VIH à un stade avancé et ont
besoin d'un traitement antirétroviral (ARV). De ces 6 millions
12 de personnes, 4,1 millions vivent en Afrique au sud du
Sahara, où la quasi-totalité des États souffrent d'une
carence de systèmes de santé et où il est difficile de
bénéficier de prévention, de soins et d'un traitement
adéquat. Jusqu'à la fin de l'année 2001, moins de 4% des
personnes ayant besoin d'un traitement antirétroviral dans les pays en
développement recevaient le traitement et moins de 10% des personnes
vivant avec le VIII (PvVIII) avaient accès aux traitements palliatifs
contre les infections opportunistes liées au VIII (Malta et al. 2005).
Au nom de l'urgence sanitaire, la communauté internationale s'est
mobilisée pour aider les pays en voie de développement à
lutter contre cette pandémie.
Il convient de souligner que c'est l'annonce faite a la
Xè conférence de Vancouver en 1996 sur l'efficacité des
multithérapies antirétrovirales utilisant les protéases,
qui a suscité chez certains militants du droit à la santé,
responsables de santé publique et donateurs privés, une prise de
conscience militante en faveur de la diffusion de ces progrès
thérapeutiques en Afrique. Ainsi, en septembre1997 s'est ouvert à
Dakar au Sénégal, une consultation scientifique qui a permis de
définir les pré-réquis à la diffusion des
traitements antirétroviraux et de préciser les protocoles
thérapeutiques. En décembre de la même année,
quelques chefs d'États et de gouvernements réunis à
Abidjan en Côte - d'Ivoire lors d'un sommet sur le SIDA et les MST
apportent leur appui politique en annonçant la mise en oeuvre prochaine
de programmes de traitements antirétroviraux dans plusieurs pays
africains.
Le Sénégal est le premier pays de l'Afrique
subsaharienne à mettre en place dès 1998 un programme public de
distribution de médicaments antirétroviraux (ARV). Il sera suivi
au courant de la même année par l'Ouganda et la
Côte-d'Ivoire dans le cadre spécifique de « l'Initiative
ONUSIDA pour un meilleur accès aux médicaments », avec le
soutien technique de l'ONUSIDA (Ndoye et al.2002). Le Burkina-Faso leur
emboîte le pas en 1999 (Vinh-Kim et al.2003).
Si dès le départ, le scepticisme entourant la
question de l'accès aux traitements antirétroviraux en Afrique
était lié à la question financière car, pour les
décideurs et les bailleurs de fonds qui se basaient sur les analyses de
certains économistes qui prétendaient que le traitement par les
ARV était susceptible d'engloutir la totalité du budget de
santé de certains États, aujourd'hui la question scientifique
majeure n'est plus tant économique mais, est centrée plutôt
sur l'adhérence ou l'observance aux traitements ARV. En effet, dans une
perspective d'optimisation des stratégies thérapeutiques et de
lutte contre l'échec thérapeutique, les recherches et les actions
visant à améliorer l'observance des traitements de
13 l'infection par le VIH connaissent de plus en plus un
développement important en particulier depuis l'émergence des
multithérapies (Barber, 2002 ; Benjaber et al. 2005 ; Bungener et al.
2001 ; Casalino, 2005 ;Delpierre et al. 2003 ; Spire et al. 2004 ; Valentin,
2005 ; Volberding et al. 1998 ). Bien que des progrès notables aient
été enregistrés dans le traitement du VIH, des
barrières pour le succès à long terme persistent.
Aujourd'hui, on est unanime sur le fait qu'une adhérence maximale des
patients au traitement est nécessaire pour garantir l'efficacité
thérapeutique et arrêter le développement de la maladie (Ow
Fong et al. 2003 ; Valentin, 2005). Malheureusement, on constate que
l'adhérence aux traitements ARV reste inachevable pour certaines PvVIH
(Volberding et al. 1998). Les médecins sont régulièrement
confrontés à la difficulté du suivi de leurs prescriptions
ou « adhérence » au traitement. Une récente
étude de Vinh-Kim et al (2003) montre que les efforts du gouvernement
Burkinabé pour faciliter l'accès aux ARV n'ont pas suffi pour
augmenter l'adhérence à un niveau suffisamment
élevé.
Qu'est ce qui peut justifier le fait que malgré les
efforts des soignants et même parfois la connaissance des risques
encourus en cas de mauvaise adhérence au traitement, les PvVIH
persistent à ne suivre qu'une partie de la prise en charge ? Pourquoi en
dépit de tout, des PvVIH continuent de se mettre dans une situation de
danger, parfois au risque de leur vie ?
La plupart des études sur la question
d'adhérence aux traitements ont été
réalisées dans les pays développés (Menzies et al.
1993 ; Ow Fong et al. 2003). Cependant, leurs résultats sont
généralisables dans les autres parties du monde. La plupart de
ces études (Gordillo et al. 1999 ; Haynes et al. 2002 ; Hinkin et al.
2004 ; Lanièce et al. 2003 ; Nemes et al, 2004) soutiennent que
l'adhérence des patients aux traitements est un phénomène
complexe et peut se situer au niveau des interactions entre les facteurs
liés au patient ou entre les facteurs liés au traitement (Ow Fong
et al. 2003). Mais au plan analytique, plusieurs auteurs (Castro, 2005 ; Knobel
et al. 2000 ; Malta et al. 2005) soutiennent que l'adhérence aux
traitements ARV est déterminée par une conjonction
d'éléments situés dans le système de santé
(infrastructure sanitaire, mécanismes de financement y compris les
frais, qualité des relations entre le patient et le personnel soignant ;
conservation des médicaments) ; le capital social (support du
réseau social, statut social, le manque de domicile fixe ou
l'incarcération) ; les facteurs socioéconomiques (guerre,
violence politique, coût des médicaments, manque de revenu,
coût du transport, coût du manque à gagner suite aux
déplacements pour aller s'approvisionner en médicaments) ; les
conceptions culturelles de la santé et de la maladie
14 (sur l'étiologie et la transmission, sur le
personnel soignant, sur l'efficacité et la toxicité du
médicament, sur le type de soin) ; les caractéristiques
personnelles (âge, sexe et genre, le groupe ethnique, l`éducation,
la religion, la profession), les facteurs psychologiques ( l'estime de soi et
la motivation, les conditions morales suite à la maladie), les facteurs
cliniques (l'immunologie et le stade clinique du VIII/SIDA, l'occurrence et la
sévérité des infections opportunistes, la grossesse ou
l'allaitement, la symptomatologie au début du traitement, les effets
secondaires désirables et indésirables) ; le régime
antirétroviral (nombre de médicaments à prendre par
régime et par jour ; la composition thérapeutique des
régimes de médicaments).
Selon le peu de littérature qui existe sur le sujet,
l'association entre la stigmatisation et l'adhérence aux traitements ARV
n'a pas encore reçu une attention particulière. Quelques auteurs
des sciences sociales, anthropologues pour la plupart (Desclaux, 2002 ; Vidal
2002 ; Ouattara 2002 ; Micollier 2002) l'ont mentionné dans leurs
études sans en faire une analyse particulière. Pourtant, il
serait intéressant de s'y attarder surtout en ce qui concerne le VIII /
SIDA dans la mesure où la stigmatisation associée à cette
maladie est particulièrement destructrice parce qu'elle affecte le plus
souvent les individus et les groupes de la société les plus
pauvres et les plus vulnérables. Pour la plupart, ces individus ou
groupes subissent déjà une exclusion et une discrimination. Au
niveau de la société, la stigmatisation peut conduire au silence
et au refus de reconnaître l'existence du VIII / SIDA et d'y faire face.
Cette situation renforce l'ignorance et la peur, favorise les
préjugés, laissant ainsi libre cours aux comportements à
risque et permettant aux attitudes hostiles de se perpétuer. La
stigmatisation est aussi la meilleure façon de réduire au silence
et d'exclure les partenaires fondamentaux dans la réponse au
fléau du VIII / SIDA.
L'objectif de la présente étude est de
décrire la stigmatisation chez les PvVIII et d'examiner les liens entre
l'adhérence aux traitements Antirétro-Viraux chez les PvVIII et
la stigmatisation. Au fait, il serait pertinent de comprendre en premier lieu
les déterminants de la stigmatisation car, est un concept abstrait et on
ne peut agir directement sur elle pour la diminuer. Le moyen adéquat
pour y parvenir serait d'agir plutôt sur ses déterminants.
I -2 Pertinence de l'étude
15 l'histoire de la santé publique. L'Afrique
subsaharienne compte un peu plus de 10% de la population mondiale, mais elle
abrite plus de 60% de toutes les PvVIH soit en moyenne 25,8 millions de
personnes. Selon l'OMS, 3,2 millions de personnes auraient contracté une
infection dans cette partie du monde en 2005 et 2,4 millions d'adultes et
d'enfants seraient décédés du SIDA.
Face à cette situation, la communauté
internationale s'est mobilisée pour barrer la voie à cette
pandémie grâce aux traitements ARV. En 2001 par exemple, l'ONU
estimait que les besoins mondiaux en ressources pour lutter contre le VIH /
SIDA étaient de 9,2 milliards US $ par an. Cette estimation
prévoyait la nécessité d'élargir l'accès aux
traitements ARV pour passer d'environ 800 000 personnes à la fin de 2002
à quelques 3 millions fin 2005 (initiative 3 by 5). L'ONUSIDA estimait
de son côté que les dépenses mondiales annuelles pour le
VIH / SIDA atteignaient pratiquement 3 milliards US $ en 2002, contre 300
millions US $ à peine trois ans auparavant (Grubb et al. 2004). Depuis
lors, il y a eu des mobilisations de fonds par les gouvernements et des
donateurs publics ou privés pour chercher à atteindre l'objectif
du « 3 by 5 ».
Même si le traitement par les ARV donne des
résultats remarquables dans les pays riches et certains pays à
revenu intermédiaire comme le Brésil, beaucoup d'obstacles
restent à surmonter dans les pays en voie de développement
notamment en Afrique subsaharienne.
Etudiant une cohorte de 80 PvVIH au Burkina Faso, Christopher,
J. et al. (2005) trouve que la mauvaise adhérence touche 70% des
participants. Il y'a donc un grand risque que la réponse à la
catastrophe humanitaire que constitue le SIDA se transforme en gouffre
financier si les investissements pour faciliter l'accessibilité aux
traitements n'améliore pas la situation à cause d'un manque
d'adhérence aux traitements par les PvVIH. Déjà lors de la
campagne mondiale contre le SIDA 2002-2003 qui était axée sur la
stigmatisation, la discrimination et les droits de la personne humaine,
l'ONUSIDA faisait remarquer qu'il est essentiel de mieux comprendre toutes ces
questions ainsi que les normes sociales qu'elles renforcent si l'on veut
réagir d'une manière appropriée à la lutte contre
le VIH/SIDA.
La présente étude se veut opérationnelle,
c'est-à-dire qu'elle devra permettre d'agir sur la réalité
existante en matière de l'adhérence aux traitements ARV. Il
faudrait dès lors, identifier les déterminants de la
stigmatisation des PvVIH d'une part, d'autre part l'influence de la
stigmatisation sur l'adhérence aux traitements ARV. Cette
décomposition des déterminants de l'adhérence aux
traitements ARV cherche à déboucher sur une politique à
16 mettre en oeuvre grâce à une mise en
évidence des stratégies et actions qu'il faudrait entreprendre
pour encourager ou inverser les tendances actuelles de l'adhérence aux
traitements ARV chez les PvVIH. C'est lorsqu'on aura compris ces
mécanismes que l'on pourra agir sur tel ou tel facteur des objectifs
visés en matière d'accès et d'adhérence aux
traitements ARV dans les pays touchés par le SIDA.
I-3 Le contexte de l'étude
Il s'agit de deux pays de l'Afrique de l'Ouest sans
accès à la mer avec une population estimée à
environ 11 millions d'habitants dont la majorité réside dans la
capitale et sa banlieue (Ouagadougou pour le Burkina Faso et Bamako pour le
Mali). La densité globale de la population est plus forte au Burkina
Faso - dont la superficie atteint 274 200 km2- qu'au Mali dont la
superficie atteint 274 200 km2 (dont les deux tiers sont
occupés par le désert du Sahara). Le Burkina Faso et le Mali
appartiennent à une zone climatique de type sahélien
caractérisé par un important déficit pluviométrique
et une rigueur de la nature qui expliquent les phénomènes de
sécheresse.
Malgré des performances économiques plutôt
satisfaisantes durant la décennie 1990 au Burkina Faso comme au Mali, en
comparaison à la période 1980-1990, les Produits nationaux bruts
(PNB) par habitants demeurent parmi les plus faibles du monde (230 US $ pour le
Burkina en 1999 et entre 260 US $ et 300 US $ pour le Mali depuis 1995) et ces
deux pays restent confrontés à un défi majeur qui est
l'éradication de la pauvreté. Au Burkina Faso, environ 45 % de la
population vit en dessous du seuil de la pauvreté tandis qu'au Mali, 69
% de la population est considérée comme pauvre et vit en dessous
du seuil de pauvreté absolu. En termes de développement humain,
le Mali et le Burkina Faso se situent pour l'année 2001 respectivement
au 153ème et 159ème rang sur 162 pays selon l'Indicateur de
développement humain (IDH) élaboré par le Programme des
Nations Unies pour le Développement (PNUD).
Sur un tout autre plan, on sait que les deux tiers des
personnes infectées par le VIH/SIDA (plus de 25 millions de personnes)
vivent en Afrique au sud du Sahara. Le Mali et le Burkina ne sont pas
épargnés par l'épidémie qui y progresse rapidement
depuis le milieu des années 1980. Aux regards des différentes
études et enquêtes effectuées par des organismes nationaux
ou internationaux, la prévalence du SIDA semble plus forte au Burkina
Faso qu'au Mali. Cependant, la situation est préoccupante dans les deux
pays dans la mesure
17 où les facteurs favorisant la transmission sont
nombreux, les moyens pour prendre en charge les personnes vivant avec le SIDA
très faibles et les conséquences socioéconomiques de
l'épidémie aggravées par le faible développement.
Si des réponses nationales et gouvernementales existent dans les deux
pays depuis la reconnaissance de l'existence des premiers cas de SIDA, les
associations, ONG et organisations à base communautaire (OBC) jouent
depuis longtemps un rôle primordial dans la lutte contre le SIDA et sont
de plus en plus intégrées comme partenaires dans la mise en
oeuvre des programmes nationaux.
I-3-1 Le Burkina-Faso, un pays de l'Afrique de l'ouest
sous l'emprise de la pauvreté et des menaces du SIDA
Le Burkina-Faso est un pays sahélien enclavé
situé en Afrique de l'ouest. Il a une superficie de 274 200
km2 et est bordé par la Côte-d'Ivoire au sud-ouest, le
Ghana et le Togo au sud, le Bénin au sud-est, le Mali au nord-ouest et
le Niger à l'est et au Nord-est. Sur le plan socio-démographique,
la population était estimée a 10 312 609 habitants en 2000
(CNLSIDA/IST, 2001). Mais, il s'agit d'une population essentiellement jeune
dont les 15 ans et moins représentent à eux seuls 55% de
l'ensemble de la population. C'est aussi une population majoritairement
paysanne et sous scolarisée (en 2001, le taux de scolarisation
approchait à peine 39,7%).
Avec un Indice de développement humain d'à peine
0, 348 selon le rapport sur le développement humain de 1998, le Burkina
-Faso est l'un des pays les plus pauvres de la planète. Près de
45% de la population vit en dessous du seuil d'extrême pauvreté
fixé localement à 72 690 FCFA soit environ $170 CAD par
année.
I-3-2 Un profil sanitaire déplorable, reflet du
marasme économique
Le Burkina Faso, nous l'avons dit, est l'un des pays les plus
pauvres au monde. Cette situation d'extrême pauvreté a des
répercussions importantes sur la santé de la population en
général. En 2002, les dépenses de santé en
pourcentage du PIB s'élevaient à 4,3(OMS, 2005). Avec un ratio de
1 médecin pour 29 000 habitants, un infirmier pour 8 500 personnes et
une sage femme pour 28 000 femmes en âge de procréer, il n'est pas
étonnant que le pays soit confronté à une urgence
sanitaire qu'on pourrait d'ailleurs qualifier de catastrophique. Selon l'OMS
(2003), le taux de mortalité des moins de 5 ans était de 207 pour
1000 naissances vivantes. La mortalité maternelle quant à elle
était passée de 566 pour 100 000 naissances en 1993 à 484
pour 100 000 naissances en 1998.
cas cumuless
Ces statistiques sont le prélude à une autre
menace plus grave qui est la montée des maladies émergeantes
comme le SIDA. En effet, les burkinabé vivent dans une situations de
cumul des déterminants des IST : pauvreté, carences des
équipements de santé, manque de personnel de santé,
analphabétisation.
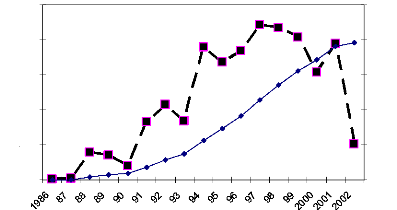
2500
25000
0
0
Nombre de nouveaux cas
2000
1500
1000
500
20000
5000
15000
10000
Année
nouveaux cas cas cumulés


Figure 1 : Evolution du nombre de cas de SIDA
notifiés au Burkina Faso de 1986 au 30 juin 2002
Source : Conseil National de Lutte contre le SIDA et les IST
(CNLSIDA/IST). Cadre stratégique de lutte contre le VIH / SIDA
2001-2005. Ouagadougou, 2001,60 p.
I-3-3 A propos du Mali
Avec ses 12 millions d'habitants en 2004, le Mali quant
à lui n'a pas une situation plus réjouissante. Selon l'OMS
(2005), le taux de mortalité infantile y est de 229 pour 1000 naissances
vivantes. ; la mortalité maternelle est d'environ 1200 pour 100 000
naissances vivantes et on estime a environ 5 médecins légistes
pour 100 000 habitants.
Quant à la question du VIH, le premier cas du SIDA a
été identifié en 1985 et deux années plus tard, une
enquête révélait que 7% des tuberculeux de Bamako
étaient séropositifs et 40% des prostituées de la
même ville étaient porteuses de VIH. En 2000, le programme
national de lutte contre le SIDA (PNLS) donnait les statistiques de
séroprévalence suivantes :
29,7% chez les prostituées ;
6,7% chez les vendeuses ambulantes ;
5,7% chez les vendeurs de billets dans gares routières
;
4,1% chez les camionneurs et
1,7% chez les femmes domestiques (aidant familial).
Les résultats des études Démographiques de
santé Mali III réalisées en 2001 ont mis en
évidence une prévalence du SIDA a 1,7%.
Selon le US Census Bureau, le Mali aurait un taux de
croissance de la population avec le SIDA de 2,5 et sans le SIDA ce taux serait
de 2,9 ; une espérance de vie à la naissance de 44,3 ans avec le
SIDA et 50,5 ans sans le SIDA ; un taux brut de mortalité de 18,8 / 100
000 habitants avec le SIDA et 15,3 /100 000 sans le SIDA ; un taux de
mortalité infantile de 110,1 / 1000 naissances vivantes avec le SIDA et
105,1 / 1000 naissances vivantes sans le SIDA.
Depuis le dépistage du premier cas de SIDA au Mali
jusqu'en 1990, le nombre de cas déclarés aurait aussi
évolué de façon exponentielle selon une étude
réalisée en 1992 par Tounkar et al.
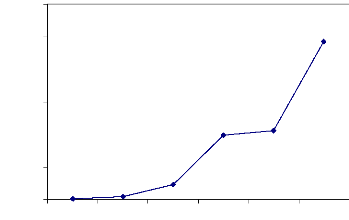
1985 1986 1987 1988 1989 1990
Cas dedar4
250
200
300
150
100
50
0
Années
Figure 2 : Evolution de la situation
épidémiologique du SIDA entre 1985 et 1992 au Mali
Source : Tounkar et al. 1992
Les figures 1 et 2 nous montrent que dans les deux pays,
l'évolution de la pandémie du SIDA est croissante mais, elle est
plus accélérée au Burkina Faso comparativement au Mali. Si
dans le premier pays il n'y a pas de répit depuis la découverte
du premier cas de SIDA dans le pays, l'évolution au mali présente
une stabilité de la maladie entre 1988 et 1989. Ceci pourrait
s'expliquer par le fait que contrairement au Burkina Faso, le Mali dispose d'un
programme national de Lutte contre le SIDA (PNLS) qui est géré
par le gouvernement. Cependant, cette explication a elle seule ne saurait
expliquer la situation dans les deux pays. Un suivi rigoureux du traitement par
les malades contribuerait à la réduction de la prévalence
du SIDA. Pour nous, si la croissance de la prévalence ne ralentit pas,
c'est une preuve que le traitement n'est pas respecté. Qu'est ce qui
pourrait expliquer ce non respect par les patients ?
I-4 Objectifs de l'étude
Notre étude comporte deux objectifs :
1. décrire la stigmatisation chez les PvVIH à
Bamako et à Ouagadougou et trouver des facteurs associés pour
avoir un profil des personnes stigmatisées ;
2. examiner si la stigmatisation des PvVIH est
associée à l'adhérence aux traitements ARV et si cette
association persiste en contrôlant pour les facteurs confondants.
CHAPITRE II
RECENSION DES ÉCRITS
II-1 La stigmatisation
L'objectif de cette sous section est double : donner une
définition opérationnelle de la stigmatisation et sa mesure puis,
examiner la littérature sur les facteurs déterminent la
stigmatisation chez les personnes souffrant d'une affection.
II-1-1 Définitions et mesures
Selon le dictionnaire Larousse (1991), stigmatiser c'est le
fait de flétrir, blâmer avec dureté et publiquement.
Littéralement, c'est une trace, une marque qui révèle une
dégradation.
Pour qu'il y ait stigmatisation, il faut d'après Link et
al. (2006), une série de cinq composantes se suivant dans un
réseau en cascade et inter reliées. Ces composantes sont :
1. une composante liée à une étiquette
sociale de différenciation facilement identifiable par une population ou
un groupe d'individus (orientation sexuelle, race, état de
santé...).
2. un processus de stéréotypé qui permet
l'étiquetage de l'individu ayant les caractéristiques
indésirées.
3. la troisième composante est marquée par la
distinction qui apparaît quand les personnes qui stigmatisent font la
différence entre « eux » et « nous ».
4. dans la quatrième composante, les personnes
stigmatisées se rendent à l'évidence de la discrimination
dont elles sont victimes et par conséquent, commencent à perdre
leur propre estime de soi.
5. lorsque toutes les quatre composantes sont réunies,
les personnes étiquetées se sentent indésirables et mises
au banc de la société.
La stigmatisation n'affecte pas seulement le malade mais aussi
son entourage. La littérature distingue de ce fait trois types de
stigmatisation :
La stigmatisation de courtoisie ou stigmatisation par
association avec les personnes stigmatisées. Elle est vécue par
les membres de la famille, les amis proches et toute autre personne (comme le
professionnel de la santé) qui a maintenu des liens sociaux ou
dispensé des services aux victimes de stigmatisation en dépit de
leur dévalorisation et de leur marginalisation (Baskind et al. 2005 ;
Stuart, 2003),
La stigmatisation vécue qui se manifeste comme la
discrimination à l'endroit des personnes stigmatisées par les
autres et,
La stigmatisation perçue qui est la peur
qu'éprouvent les personnes infectées ou affectées,
d'être stigmatisées (Baskind et al. 2005).
Plusieurs types de logiques sont à l'origine de la
stigmatisation des personnes atteintes par le VIII (Desclaux, 2002 ; Kuzban et
Leary, 2001 ; Gilmore et Margaret, 1994 ; Goldin, 1994 ; McCare et al. 2006 ;
Perrot et al. 2000). Sans prétendre à l'exhaustivité, nous
donnerons quelques-unes de ces logiques ici :
L'interprétation de la maladie comme une sanction
consiste à tenir les personnes pour « responsables et coupables de
leur atteinte ». Prenant ancrage dans d'anciennes théories
explicatives qui considéraient que la maladie est provoquée par
la transgression de «tabous» sanctionnée par des puissances
surnaturelles, cette logique considère le SIDA comme la
conséquence du non-respect des normes sociales, et les malades comme des
coupables « punis » qui doivent supporter les conséquences de
leur inconduite. Du fait de son lien avec des comportements relatifs à
la sexualité et au sang, porteurs d'une forte charge symbolique,
l'infection par le VIII est particulièrement soumise à cette
interprétation qui fonde des discours de rejet et de condamnation.
Une autre logique ayant la maladie pour substrat est celle de
la crainte de la contagion. De nombreuses personnes considèrent encore
le SIDA comme une maladie contagieuse, et se tiennent à l'écart
des personnes atteintes pour éviter la transmission par contact direct
ou indirect. Bien qu'elles ne fassent pas l'objet d'un jugement moral, les
personnes atteintes souffrent alors d'une mise à l'écart
quotidienne là où elles vivent.
Dans le domaine du VIII / SIDA, la stigmatisation est l'un des
principaux thèmes soulevés dans la littérature qui font
obstacles au traitement de cette maladie. L'ONUSIDA déclarait en 2002
que la stigmatisation et la discrimination associées au VIII et au SIDA
constituent les plus importants obstacles à la prévention des
nouvelles infections, à la fourniture d'une prise en charge, d'un
soutien et d'un traitement adéquats et à l'atténuation de
l'impact. Que la stigmatisation et la discrimination sont provoquées par
toutes sortes de facteurs, notamment une mauvaise compréhension de la
maladie, les mythes concernant la transmission du VIII, les
préjugés, l'insuffisance des traitements, la manière
irresponsable dont les médias parlent de l'épidémie,
l'idée répandue selon laquelle le SIDA est une maladie incurable,
les craintes sociales concernant la sexualité et les peurs liées
à la maladie et à la mort.
Mais au-delà de la crainte de la contagion, certaines
attitudes d'évitement, perceptibles notamment chez les professionnels de
la santé qui connaissent les mesures de prévention et manifestent
une certaine compassion envers les malades, semblent trouver leur origine dans
le sentiment d'impuissance que donne la prise en charge d'un malade du SIDA
lorsque les traitements ne sont pas disponibles. Il ne s'agit dans ce cas ni de
crainte de la contagion, ni de condamnation morale, mais d'un évitement
de l'impuissance et de la perspective de la mort. Là, seule la mise en
place de l'accès aux traitements ARV peut permettre de restaurer
l'espoir indispensable à une véritable relation
thérapeutique.
Malgré le regain d'intérêt des chercheurs
sur la question de la stigmatisation, il n'existe malheureusement pas d'outil
standard pour la mesurer. Peut être l'une des raisons serait que les
études sur cette question ont presque toutes utilisé une approche
qualitative. L'étude de McCare et al. (2006) propose un outil de mesure
de la stigmatisation des PvVIH que nous reproduisons ici :
Tableau I : Items de mesure de la stigmatisation
proposées par McCare et al. (2006)
HIV Stigmatization item
1. If a relative of yours became sick with the AIDS virus, would
you be willing to care for him or her in your household?
2. If a teacher has AIDS virus but is not sick, should she or
her be allowed to continue teaching in school?
3. If you knew that a shopkeeper or food seller had the AIDS
virus, would you buy food from there?
4. If a member of your family got infected with the AIDS virus,
would you want it to remain a secret?
5. Should people with AIDS receive less, the same or more health
care than other serious ill people?
|
Comme on peut le constater, il s'agit d'un outil innovateur
sur la mesure de la stigmatisation dans le domaine de la santé publique.
Mais, nous ne le préconisons pas pour deux raisons :
1. la stratégie de validation de leur instrument n'est
pas explicitée et il est donc impossible d'apprécier sa
validité et sa fidélité ;
2. leur étude est réalisée dans des
contextes socio-économiques très différents du
II-1-2 Déterminants de la stigmatisation
La stigmatisation a suscité depuis longtemps un
intérêt particulier en sciences sociales surtout chez les
psychologues. C'est d'ailleurs au sociologue Erwin Goffman que l'on doit la
première étude significative sur cette problématique
(Kuzban et Leary, 2001 ; Perrot et al. 2000).
Dans une étude comparative sur la stigmatisation des
PvVIH en Russie et Aux EtatsUnis d'Amérique, McCare et al. (2006)
constatent que la stigmatisation était plus prononcée en Russie
qu'aux Etats-Unis. Leur étude était menée auprès de
635 américains (356 femmes et 279 hommes âgés entre 21 et
91 ans) et 200 russes (103 femmes et 97 hommes âgés entre 16 et 83
ans). 67% des russes s'opposent à ce que la séropositivité
d'un membre de leur famille soit dévoilée publiquement contre
17,8% d'américains. Par ailleurs, 35,5% des russes soutiennent que les
PvVIH devraient recevoir moins de soins de santé que les autres malades
alors que chez les américains, cette proportion tombait à 8,5%.
En Russie, c'est l'entourage immédiat de la PvVIH qui est le premier
à rejeter le malade dès les premiers soupçons de sa
séropositivité.
Dans une étude menée au Burkina Faso, Taverne
(1996) soutient que dans ce pays, les migrants et les prostituées sont
indexés comme responsables de la propagation du SIDA. Suivant cette
logique, on accepte volontiers que seul ceux qui migrent à
l'étranger s'exposent à la maladie et que tous ceux qui ne sont
jamais partis sont certains de ne pas être concernés par le VIH.
Ainsi donc, note-t-il, de plus en plus souvent les migrants de Côte
d'Ivoire sont mis en observation par leurs proches, voire en quarantaine.
Toutes les études sont unanimes à l'effet que la
stigmatisation a des conséquences néfastes sur les efforts de
lutte contre le SIDA. D'une part, la peur d'être stigmatisé peut
retarder le traitement et influencer le pronostic (Micollier, 2005 ; Stuart,
2003) ou aussi empêcher ceux qui auraient besoin de soins de chercher
à les obtenir. D'autre part, la stigmatisation a des conséquences
psychologiques importantes sur la manière dont les personnes
infectées par le VIH/SIDA se considèrent, entraînant dans
certains cas la dépression, la perte de l'estime de soi et le
désespoir (Acuña et al, 2005 ; Vidal, 2002) . Elle sape aussi les
efforts de prévention car les individus ont peur de découvrir
s'ils sont ou non infectés et de chercher à se faire soigner, par
crainte des réactions des autres (ONUSIDA, 2002).
II-2 L'adhérence aux traitements II-2-1
Définitions
De nombreux problèmes de terminologie et de
représentations tendent à obscurcir le débat sur la
question de l'adhérence aux traitements. Bien souvent, on utilise des
expressions différentes pour décrire la même
réalité. Parler d'adhérence demande donc une clarification
du vocabulaire et une définition des termes connexes.
L'observance peut se définir comme étant le
degré auquel le comportement du patient coïncide avec les
recommandations du médecin (Le Gal et al. 2003). Ou encore la
disposition du patient à suivre les prescriptions médicales
nécessaires à la maîtrise individuelle de la maladie
(Chrétien, 1995).
La compliance- que Le Gal et al. (2003) conseillent
d'éviter- est en elle-même controversée puisque
étymologiquement, elle rejetait le blâme de la mauvaise
adhérence au patient seul en faisant fi de la responsabilité du
médecin ou prescripteur (Barber, 2002). L'expression est
empruntée à la physique et définit les
caractéristiques des corps élastiques. La médecine l'a
donc emprunté pour désigner la plus ou moins grande
obéissance du malade et son désir de se conformer aux directives
médicales.
Selon le CRESIF (2001), cette transposition de la notion de
compliance dans le domaine de la santé est peu satisfaisante et
même humiliante pour plusieurs raisons : le malade est comparé
à un objet, la relation médecin-patient se réduit à
un rapport de force et implique la soumission du patient aux directives du
médecin.
L'adhérence correspond à l'ensemble des
conditions (motivation, acceptation, information, ...) qui permettent
l'observance en reposant sur la participation du patient (CRESIF, 2001).
Pour nous, il s'agit du terme le plus satisfaisant dans la
mesure où il implique activement le patient dans sa prise en charge
thérapeutique et nécessite de sa part un libre choix. Il implique
le fait d'entreprendre ou de poursuivre un traitement, de venir aux rendezvous
de consultation, de prendre les médicaments tels qu'ils sont prescrits,
de suivre des recommandations impliquant des changements de vie (régime,
exercice physique), d'éviter des comportements à risque (drogues,
tabac, alcool...).Néanmoins, la distinction entre observance et
adhérence n'est pas assez claire dans la littérature. Pour nous,
il s'agit de deux synomymes que nous utiliserons de façon
interchangeable.
Certains auteurs (Blackwell, 1976 ; Dahan et al. 1985)
soutiennent que la non adhérence peut être : une absence de prise
médicamenteuse, une prise injustifiée, une erreur de dose, une
erreur dans l'horaire de la prise ou la prise de médicaments non
prescrits par le médecin. Au-delà de la définition de
l'observance (ou adhérence), se pose le problème du seuil en
deçà duquel on considère le patient comme étant un
non observant et de la méthode de mesure puisqu'il n'existe aucun gold
standard. Costagliola et al. (2001) identifient dix méthodes de mesure
ayant chacune ses limites comme le montre le tableau suivant :
Tableau II : Les différentes méthodes de
mesure de l'adhérence
|
Méthode
|
Avantage
|
Inconvénient
|
|
Dosage du/des
médicaments
|
Vérification de l'utilisation récente
|
Limité à l'utilisation récente. Variation de
la cinétique intra-et inter-patient
|
|
Marqueur biologique
|
Vérification de l'utilisation récente
|
Limité à l'utilisation récente. Variation de
la cinétique intra-et inter-patient
|
|
Observation directe du patient
|
Vérification de l'utilisation
|
Impraticable en ambulatoire
|
|
Entretien
|
Facile à utiliser
|
Influencer par la façon de poser les questions
|
|
Auto-questionnaire
|
Facile à utiliser, validé, peut
permettre d'expliquer le
comportement du patient
|
Pas de données quantitatives. La précision
dépend de l'outil
|
|
Dénombrement
|
Facile à utiliser, peu coûteux
|
Pas de données sur le rythme des prises, le patient
peut oublier ou modifier les médicaments restants
|
|
Registre de
délivrance manuel
|
Non invasif
|
Limité par les possibilités locales
|
|
Registre de
délivrance électronique
|
Non invasif, données à long terme,
échantillon de grande taille
|
Connaissance de la base de
données indispensable,
pertinence des variables
enregistrées
|
|
Carnet
|
Seules données dont la source est le patient apportant
es informations sur le rythme des prises
|
Registre de surestimation. Le
patient doit penser à remplir et ramener son carnet
|
|
Pilulier électronique
|
Données précises sur le rythme des prises
|
Coûteux, abondance de données, intrusif
|
Source : Costagliola et al. 2001. pp.33-42.
Quant au seuil, on le fixe généralement entre 90
et 95% de la prise totale idéale (Barber, 2002). Mais ce seuil peut
varier selon le type de traitement et dans le cas du SIDA, on le situe
généralement au dessus de 90% (Le Gal et al. 2003).
II-2-2 Les déterminants de l'adhérence
Bien que les traitements ARV ne datent que depuis deux
décades environ, plusieurs études ont déjà
été réalisées sur l'observance à ces
traitements. Sans prétendre à l'exhaustivité,
quelques-unes méritent d'être mentionnées. Mais bien avant
il conviendrait de présenter quelques études faites sur cette
thématique en Afrique pour pouvoir mieux faire la comparaison avec les
études américaines et européennes. On mentionnera de ce
fait, deux études.
Benjaber et al. (2005) ont mené une étude sur
l'adhérence du traitement antirétroviral à Casablanca
(Maroc). Dans leur étude, le seuil de la bonne adhérence a
été fixé a 90%. L'objectif de leur étude
était de mettre en évidence les obstacles à une bonne
adhérence et de recenser les solutions possibles. Pour y parvenir, ils
ont conduit une enquête transversale à partir d'un questionnaire
semi-directif, auprès de 92 personnes âgées de 21 à
65 ans. Ils ont aussi recueilli l'avis du médecin et de
l'éducateur sur l'adhérence des patients. Le taux de
participation chez les patients était de 96,73%. Selon les
résultats de l'étude, l'adhérence était bonne chez
85% des patients. Les déterminants de la mauvaise adhérence
retrouvés sont l'empêchement (maladie, ramadan), la
difficulté liée au changement d'horaire de travail ou de repas et
l'omission involontaire. La distance entre le lieu de résidence et le
centre de traitement est un handicap pour les patients vivant loin des centres
de santé.
Une autre étude a été menée sur
l'adhérence aux traitements ARV en Ouganda par Byakika-Tusiime et
al.(2005) avec un devis transversal suivi d'une enquête qualitative et un
seuil de la bonne adhérence situé à 95% de prise totale
des médicaments. Selon cette étude, la bonne adhérence
touchait 68% de patients. Les auteurs trouvent après ajustement, une
association entre le statut matrimonial et l'observance(OR=2,93 ; 95%
IC=1,39-6,50) ; le revenu et l'observance avant et après ajustement :
(avant OR=2,42 ; 95%IC=1,42-4,00 ; après, OR= 2,77 ; 95% IC= 1,64-4,67)
et ne trouvent aucune association entre le support social et l'adhérence
(avant ajustement, ils obtiennent un OR=0,93 ; 95% IC= 0,57-1,53 ;
après, les résultats deviennent OR=1,01 ; 95% IC=0,99-1,02).
Cette étude paraît pertinente pour notre travail.
Sa démarche est féconde mais, elle comporte quelques lacunes
fondamentales. Elle ne définit pas ce qu'elle entend par « support
social ». L'enquêté peut détourner une question ou
l'enquêteur peut soit oublier une question, soit ne pas pouvoir
l'expliquer de la même façon à tous les
enquêtés. Néanmoins, il s'agit d'une étude
qualitative qui nous permet de comprendre certains aspects de la question de
l'adhérence mais, nous ne pouvons cependant pas comparer
quantitativement les bons adhérents et les non adhérents.
Ces études et bien d'autres montrent la
complexité des études sur l'adhérence. Au fait, pour
comprendre les déterminants de l'adhérence il faut rechercher
plusieurs facteurs : facteurs liés aux services de santé
(distance par rapport au centre de soins, relation médecin/ patient,
disponibilité des médicaments, manque de formation du personnel
soignant, manque de suivi du patient par le personnel soignant) ; les facteurs
liés au patient et au traitement (âge, niveau d'éducation,
sexe, absence de logement fixe ; l'absence de régularité des
repas, santé perçue, coût du traitement, revenu du patient,
effets secondaires des médicaments, volonté du patient de cacher
sa séropositivité à ses collègues de travail,
à ses amis où à sa famille) ; les facteurs culturels et
environnementaux (croyances et perceptions des causes de la maladie, absence de
soutien social, stigmate) . Mais de quelle manière alors ?
II-2-3 Les facteurs liés au système de
santé
Certains facteurs liés au centre de santé ou
à l'organisation du système de soin peuvent favoriser la non
adhérence. Nous pouvons citer à titre illustratif le mode de
conservation des médicaments, la non disponibilité des
médicaments, l'incompétence du personnel soignant dans
l'explication de la posologie (Tsey, 1997).
II-2-4 Les facteurs liés au traitement :
Régime médicamenteux et adhérence aux
traitements
L'analyse empirique rejoint en général le sens
commun. Plus un traitement est complexe, long et producteur d'effets
indésirables, plus la mauvaise adhérence est probable et
importante. Dans une étude sur l'adhérence aux ARV auprès
de 2765 personnes âgées entre 17 et 92 ans aux Etats-Unis
d'Amérique, Mallory et al. (2003) trouvent après ajustement, une
association significative entre la durée longue du traitement et la
poursuite de l'adhérence chez les malades du SIDA (OR=1,11 ; IC
95%=1,02-1,21). Des traitements non adaptés, trop contraignants ou
engendrant des effets secondaires trop importants, les
31 polythérapies exigent la prise de nombreux
comprimés auxquels viennent s'ajouter les prophylaxies et traitements
des infections opportunistes. On sait que la probabilité d'une bonne
adhérence est inversement proportionnelle au nombre de
médicaments, à la fréquence d'administration, à la
sévérité et au nombre des effets secondaires ainsi
qu'à la durée prévue du médicament.
II-2-5 Les facteurs émotifs et relationnels
Les relations professionnels de santé - patient
Plusieurs études suggèrent que la communication
professionnels de santé - patient a un effet particulièrement
puissant sur l'adhérence aux traitements (Bonmarchand, 2005; Garcia et
al. 2005 ; Malta et al. 2005). Le patient a souvent besoin d'être
informé et d'être mis en confiance. Certains patients abandonnent
leur traitement juste du fait qu'ils se sentent distants de leur médecin
ou de l'accompagnateur (Garcia et al. 2005) ou parce qu'ils reçoivent
peu d'informations sur la nécessité du traitement et sur les
périodes de prise journalières (Bonmarchand, 2005).
Des psychologues de la santé à l'instar de Ley
P. (1985) soutiennent que la communication médecin-malade est le moment
le plus crucial dans la formation de l'observance ou de l'inobservance. Lorsque
le patient n'est pas satisfait des explications qu'il reçoit ou attend,
lorsqu'il ne comprend pas ce qu'on lui demande, ou ne parvient pas à
mémoriser, son insatisfaction est appelée à faire
barrière à l'exécution du traitement. Cette
hypothèse cognitive, soutient Morin, M. (2001), est parallèle aux
propositions de la psychologie clinique d'inspiration psychanalytique qui met
en évidence les mystères transférentiels à travers
lesquels le médecin devient médicament. Les patients ont besoin
d'être soutenus et non culpabilisés.
Dans une étude auprès des personnes
âgées, Bayada et al. (1985) montrent que l'observance est
meilleure si le patient est directement en contact avec le pharmacien (47%), et
non une tierce personne (31%). En plus, ces personnes sont plus observantes
lorsqu'elles considèrent leur médecin comme étant
disponible (69% contre 35%).
Des pharmaciens américains (Lipton et al. 1990) ont
montré dans une étude castémoin que leur intervention
après hospitalisation a permis de diminuer les oublis de prise de
médicaments de 23% à 8%.
Une étude menée sur l'ensemble de la
clientèle des pharmacies lyonnaises a montré que 75% des cas
d'inobservance étaient liés à une incompréhension
de la prescription ou une sous-estimation de la gravité (Bauguil et al.
1998).
Une bonne connaissance des médicaments par le patient
semble être un facteur à la bonne adhérence aux
traitements. Savoir à quoi sert le médicament qu'il prend, quels
sont les risques s'il s'arrête, s'il existe des interactions avec
l'alcool, l'alimentation ou d'autres médicaments, dans quelles
situations la tolérance du médicament peut être
modifiée est un facteur déterminant important (CRESIF, 2001).
Cette connaissance dépend des relations avec les professionnels de la
santé mais aussi du niveau cognitif du patient.
Soutien social et adhérence aux traitements
Si l'intérêt manifeste des chercheurs sur les
relations entre l'environnement social et la santé est assez
récent (Bassuk et al. 1999; Cohen et al. 1997 ; Fuhrer et al. 2002;
Gage, 1997; Matteson et al. 1998; Melchior et al. 2003; Préau et al.
2005), c'est depuis les travaux de Émile Durkheim sur le suicide (1897)
que l'unanimité s'est faite sur l'influence des facteurs sociaux sur la
santé et le comportement des individus. Cohen et al. (1997) ont
trouvé une association entre le rhume et la diversité du
réseau social chez 276 volontaires âgés de 18 à 55
ans n'ayant jamais eu de VIII ou une grossesse. Ceux qui avaient un
réseau plus diversifié étaient moins susceptibles au rhume
et cette association ne disparaissait pas dans une analyse multivariée.
Dans une étude sur le support social, le bon moral et l'adhérence
aux traitements ARV chez les homo et les hétérosexuels,
Schneiderman et al. (2004) ont soutenu que l'association entre le support
social et l'adhérence passait par l'intermédiaire d'un
état d'esprit positif.
Dans une étude sur l'adhérence aux traitements
ARV chez les prisonniers espagnols atteints de VIII, Blanco et al. (2005)
montrent que ceux qui n'avaient pas de visites de leurs relations sociales
avaient 2,41 plus de risque d'être de mauvais adhérents (IC
95%=1,10- 4,46) et que ceux qui ne recevaient aucune visite par mois avaient un
risque de 2,41 comparativement à ceux qui recevaient au moins une visite
par mois (IC 95%=1,20-4,86)
Le soutien que le sidéen peut avoir dans son milieu
social pourrait lui permettre de faire face à cette culpabilisation et
à la stigmatisation dont il est victime. Vivre avec une maladie aussi
grave que le SIDA conduit à des redéfinitions de soi et des
rapports au monde qui ont des conséquences au niveau biographique et
identitaire (Préau et al. 2005).
Aux États-Unis d'Amérique, une étude
portant sur l'influence du soutien social sur les femmes atteintes de SIDA
trouve que les femmes avec un support social adéquat
développaient mieux une stratégie de « coping
» c'est-à-dire, les habilités pour surmonter des
difficultés (Hough et al. 2005).
Déjà en 1999, Gordillo et al. avaient
comparé le risque d'observance entre les malades du SIDA n'ayant aucun
support social à ceux ayant un support. Avec un échantillon de
371 patients, ils ont trouvé un ratio de côtes (RC) de 2,03 et un
IC 95% variant entre 1,25 et 3,27 en faveur de ceux ayant un soutien.
Dans une récente étude qualitative sur
l'adhérence aux traitements ARV menée au Brésil par Garcia
(2005), l'un des participants reconnaît que juste d'avoir
été supporté par ses parents financièrement et
psychologiquement et le fait qu'il était accompagné de ses
parents lors de ses consultations ont été le pilier majeur pour
sa lutte à sa survie.
En Afrique subsaharienne, plusieurs auteurs (Dongmo, 1981;
Priso, 1993; Sow, 2002b) ont montré l'importance du soutien social dans
la vie quotidienne des populations. Au Sénégal, Sow (2002b)
affirme que la solidarité familiale pour la prise en charge des PvVIH
est parfois polymorphe et peut combiner un soutien matériel,
économique et psychologique.
La famille accompagne et soutient le patient au cours de sa
quête thérapeutique ; met parfois en place des systèmes de
surveillance pour s'assurer que le patient est effectivement observant. Les
membres de la famille ou l'entourage proche recherchent des tradipraticiens ou
des religieux susceptible de soulager, de guérir ou de protéger
le malade contre un mauvais sort ou une malédiction, font intervenir
leurs réseaux relationnels dans le monde médical pour faciliter
les démarches administratives d'inclusion à l'ISAARV, consultent
les devins pour les causes de sa maladie et s'occupent en cas de
nécessité, des cérémonies traditionnelles
susceptibles d'apporter une amélioration à son état de
santé.
Un milieu social solidaire et tolérant améliore
de façon significative la santé des personnes affectées
par une maladie ou plus vulnérables à celle-ci dans la mesure
où ce soutien leur permet de mieux accepter les interventions qui les
concernent et d'autre part, leur facilite le recours aux différents
services sociaux (Mehta et al.1997). Plusieurs autres études confirment
que l'isolement social ou l'absence de soutien perçu sont
associés à des bas niveaux d'adhérence pour certains types
de pathologies mentales (Draine et al.1994) de même pour l'infection au
VIH (Kissinger et al. 1995 ; Mehta et al.1997).
Il existe différents types de soutien (Barrera 1986 ;
Cooke et al. 1988 ; Lin et al. 1999 ; Wethington et al. 1986) :
1. Le soutien émotif fait référence au
sentiment d'être aimé, les préoccupations affectives, la
confiance et l'intimité ;
2. Le soutien instrumental qui est l'aide concrète,
matérielle et financière ;
3. Le soutien normatif c'est-à-dire, le renforcement
par autrui de l'identité sociale, reconnaissance de sa valeur, estime,
communication des attentes et normes comportementales, similitude des valeurs,
sentiments d'appartenance à la collectivité ou au groupe;
4. Le soutien informatif qui caractérise l'analyse
cognitive d'une situation, d'un conseil, la référence et la
localisation des ressources dans l'environnement ;
5. Le soutien socialisant qui englobe l'accès à de
nouveaux contacts sociaux, les activités récréatives, les
accompagnements et les distractions.
II-2-6 Les facteurs liés au patient
Âge, capacités physiques et cognitives et
adhérence aux traitements
D'après les données de la littérature,
les personnes âgées seraient plus adhérentes aux
traitements par rapport aux jeunes (Nemes et al. 2004 ; Orrell et al. 2003).
Dans une étude de cohorte prospective, auprès de 148 PvVIH
âgées entre 25 et 69 ans, Hinkin et al. (2004) montrent que les
personnes de moins de 50 ans étaient moins observantes que celles
âgées de plus de 50 ans. Au sein de la cohorte en
général, le taux d'adhérence est estimé à
80,7% mais ce taux est de 87,5% chez les personnes âgées et 78,3%
chez les jeunes avec une différence statistiquement significative. En
fixant le critère de bonne adhérence à 95% de respect du
traitement, 53% des patients âgés étaient bons
adhérents contre 26% de jeunes.
Cependant, à l'égard de la prise de traitement, les
difficultés rencontrées par les personnes âgées
souvent citées dans la littérature sont (CRESIF, 2001) :
-mémorisation des prescriptions et de leurs horaires ;
-lecture et compréhension des étiquettes et des
modalités de prescription ;
-visualisation des différentes formes galéniques
(taille, couleur...)
-manipulation des flacons munis de bouchons de
sécurité, utilisation d'aérosol, de collyre...
Isaac et al. (1993) ont montré que les capacités
cognitives, notamment dans le domaine de la vision chez les personnes
âgées influençaient l'observance au traitement. Ainsi 28%
de leurs patients étaient non adhérents juste parce qu'ils
lisaient les instructions de prescription de manière incorrecte.
Revenu et adhérence
Plusieurs études confirment l'association entre le
revenu et l'adhérence aux traitements. Lanièce et al. (2003) ont
conduit une étude prospective randomisée auprès d'une
cohorte de PvVIH au Sénégal entre novembre1999 et octobre 2001.
Le critère de randomisation était la participation
financière du patient. Ils ont formé quatre groupes :
-le groupe A où le traitement était gratuit ;
-le groupe B avec une participation financière du patient
allant de 1 à 20 000 FCFA ; -le groupe C avec une participation du
patient allant entre 20 et 49 999 FCFa
-et le groupe D avec une participation de 50 000 FCFA et plus.
La moyenne d'adhésion selon les années a
évolué ainsi qu'il suit :
Groupe A : 1ère année 92,2% (n=144) ;
2ème année 90,8% (n=69) ; 3ème
année 93,4%( n=75) ; Groupe B : 1ère année
88,4% (n=203) ; 2ème année 97,3% (n=30) ;
3ème année 88,3% (n=200) ; Groupe C :
1ère année 85,3% (n=244) ; 2ème
année 83,7% (n=207) ; 3ème année 94,1% (n=37) ;
Groupe D : 1ère année 66,4% (n=28) ;
2ème année 60,1% (n=35) ; 3ème année
89,8% (n=6).
Cette étude montre que plus le traitement est gratuit,
plus l'adhérence est élevée.
Une autre étude menée en Ouganda montre que le
risque d'inobservance chez les personnes ayant un revenu mensuel
inférieur à $ 50 US était de 2,42 (IC 95%=1,42-4,00) et
après ajustement, l'association persistait et le risque devenait 2,77
avec IC 95%=1,46-4,67 (Byakika-Tusiime et al. 2005).
Sexe et adhérence
Peu d'études ont trouvé une association entre le
sexe et l'adhérence. Cependant, citant une source secondaire, le CRSIF
(2001) estime que les hommes seraient mieux observants que les femmes. Mais,
rien ne vient soutenir un tel argument.
Dans une étude portant sur l'observance
médicamenteuse dans la maladie de Horton où le seuil de la bonne
adhérence était fixé entre 75-80% de la prise totale, Le
Gal et al. (2003) ont interrogé 49 patients dont 61% étaient des
femmes âgées en moyenne de 73,7 ans. Comme résultat, ils
trouvent que l'adhérence était plus élevée chez les
hommes (73,7%) alors que chez les femmes, elle était faible (36,7%). Ce
résultat était d'ailleurs significatif
36 statistiquement (p=0,012). Les auteurs estiment qu'il y
aurait une surestimation de l'adhérence puisque c'est le patient
lui-même qui déclare son adhérence ;
Seuls les patients se présentant à la
consultation étaient interrogés et selon les auteurs même
de l'étude, l'inobservance au suivi hospitalier constituait un biais.
Elle n'a pas été évaluée dans cette pathologie par
le service où s'est déroulée l'étude ;
Chez les patients sous corticothérapie, où il
est habituel de s'interroger sur l'adhérence au régime qui leur
est imposé, les auteurs soutiennent n'avoir pas évalué
celle-ci afin de ne pas alourdir le questionnaire ;
Enfin, ils ont des doutes sur la validité des
réponses données par les hommes aux femmes enquêtrices.
Niveau de scolarité et adhérence
Dans une étude portant sur l'influence des variables
sociodémographiques et psychologiques sur l'adhérence aux ARV en
Espagne, Gordillo et al. (1999) ont interrogé 366 PvVIH sur leur
adhérence au traitement. Le seuil de la bonne adhérence dans
cette étude était de 90% du total des prises. Ils ont
trouvé que 57,6% de patients étaient bons adhérents. Ils
constatent aussi qu'il existe une association entre le niveau de
scolarité et l'adhérence. A partir du niveau d'étude
secondaire, le ratio de côtes de la bonne adhérence augmentait
comme le montre le tableau suivant tiré de leur étude :
|
Bonne adhérence
|
Mauvaise adhérence
|
O.R
non ajusté
|
95% I.C
|
|
Études Universitaires
|
52 (66,7%)
|
26 (33,3%)
|
4,0
|
1,10-14,50
|
|
École Secondaire
|
61 (64,9%)
|
33 (35,1%)
|
3,69
|
1,03-13,20
|
|
École de formation
|
25 (51,0%)
|
24 (49,0%)
|
2,08
|
0,55-7,83
|
|
Études primaires
|
69 (51,9%)
|
64 (48,1%)
|
2,15
|
0,62-7,50
|
|
Sans scolarisation
|
4 (33,3%)
|
8 (66,7%)
|
1,00
|
|
Au Brésil, Nemes et al. (2004) ont interrogé
1972 patients sous traitement ARV sur leur adhérence au traitement. Le
seuil de la bonne adhérence étant situé à 80% du
total des prises, ils ont trouvé que la prévalence de la bonne
adhérence était de 75% et 95% I.C=73,08- 76,95. Ils ont
trouvé une association entre le manque de scolarisation et
l'adhérence. Leur résultat est présenté sous forme
de tableau ainsi qu'il suit :
Nombre d'années de Total Prévalence de la
non O.R 95% I.C
scolarisation adhérence
|
|
n (%)
|
|
|
|
10-15
|
578
|
128 (22,15)
|
1,00
|
-
|
|
8-9
|
362
|
85 (23,48)
|
1,08
|
0,79-1,47
|
|
5-7
|
482
|
123 (25,52)
|
1,20
|
0,91-1,60
|
|
3-4
|
146
|
34 (23,29)
|
1,07
|
0,69-1,64
|
|
0-2
|
403
|
121 (30,02)
|
1,51
|
1,12-2,02
|
Ces deux études montrent que plus le niveau de
scolarité est élevé, meilleure est l'adhérence.
Toute cette littérature confirme que l'adhérence
est un phénomène complexe et qu'il serait difficile de
l'expliquer par un seul facteur.
CHAPITRE III
HYPOTHÈSES DE L'ÉTUDE ET
MÉTHODES
III-1 Hypothèses de l'étude
Le stigma est une caractéristique sociétale et
individuelle. Sociétale parce qu'il s'installe comme une norme dans la
société avec des racines dans l'ignorance, la superstition et le
sentiment contre autrui. Individuelle, parce que c'est l'individu qui va le
ressentir.
Dans ce travail, nous allons approfondir le raisonnement sur la
stigmatisation face au VIII et son association avec l'adhérence au
traitement ART à Bamako et Ouagadougou.
Hypothèses de travail
Nos hypothèses de recherche sont :
1) La stigmatisation est plus forte chez les couches de la
population plus faibles : les personnes avec de faibles ressources sociales,
économiques et ayant un mauvais état de santé.
2) La stigmatisation est associée à la non -
adhérence aux traitements ARV indépendamment des facteurs
individuels des patients et du contexte.
Pour vérifier l'hypothèse 1, nous ferons une
analyse des facteurs associés à la stigmatisation dans les deux
villes pour identifier le profil des personnes percevant plus fortement la
stigmatisation.
Pour vérifier l'hypothèse 2, nous
procéderons aux analyses séparées pour chaque ville,
étant donné que la situation épidémiologique et
organisationnelle face au VIII est très différente dans les deux
contextes. Le but de cette analyse est de vérifier qu'il existe une
association statistiquement significative entre la stigmatisation et
l'adhérence au traitement ARV, indépendamment des possibles
facteurs de confusion identifiées dans la littérature et
d'argumenter la validité de cette association avec une discussion de la
force de l'association estimée par le ratio de cotes. Finalement, nous
allons discuter les limites de l'étude, particulièrement comment
les biais de sélection et les biais de mauvaise classification
pourraient influencer nos résultats.
III- 2 Population et Méthodes III-2-1
Population à l'étude
La présente étude est une analyse de
données secondaires provenant d'une étude menée à
Bamako au Mali et à Ouagadougou au Burkina Faso dans le cadre du projet
de recherche intitulé : Validation d'une stratégie pour
identifier la résistance du VIII aux antirétroviraux dans les
pays aux ressources limitées dont les responsables sont le Dr Selim
40 RASHED et al. Le projet en lui-même a
été financé par l'ACDI. C'est un projet pilote
conçu en vue d'augmenter la capacité de maîtriser
l'émergence de résistance aux ARV dans les pays aux ressources
limitées. Les objectifs spécifiques sont:
1) d'identifier les déterminants de la résistance
et de l'inobservance aux traitements et
2) d'évaluer la sensibilité et la
spécificité d'un algorithme de dépistage de la
pharmacorésistance aux traitements ARV qui utilise la thérapie
sous observation directe (TOD).
Les données sur le Mali ont été
collectées lors du volet de l'étude « Initiative
Malienne d'Accès aux Antirétroviraux (IMAARV)». Au
Burkina Faso par contre, la réalisation de l'étude a
été rendue possible grâce à « La cohorte
ARV du Centre médical du camp de l'unité (CMCU) à
Ouagadougou ».
III-2-2 Devis et technique d'enquête
Il s'agit d'une enquête transversale menée en
2004 auprès des PvVIH sous traitement ARV à Bamako (Mali) et
à Ouagadougou (Burkina Faso). 649 personnes ont été
interrogées dans 7 hôpitaux. Ce qui représente 95% de PvVIH
dans les centres de santé visés par l'étude. La
répartition des hôpitaux où se sont déroulés
les recrutements et le nombre de personnes interrogées par hôpital
se présente ainsi qu'il suit :
3 hôpitaux à Bamako avec 324 patients:
Point G : 198 patients
Gabriel Touré : 62 patients
CESAC : 64 patients.
4 hôpitaux à Ouagadougou avec 327 patients :
CHU-Yaldago Dermato: 78 patients
CHU-Yaldago Médecine: 84 patients
ASS-Oasis: 98 patients
ALAV: 67 patients
Après vérification et nettoyage des fichiers, 2
sujets ayant des variables manquantes ont été
éliminés à Bamako.
III-3-3 Critères d'inclusion
Les patients sous ARV suivis dans les sites prescripteurs de
l'IMAARV ou à le CMCU de Ouagadougou sont recrutés lors de cette
étude. Sont exclus les patients qui:
1) suivent un traitement ARV depuis moins de six mois
2) souffrent d'une infection opportuniste ou de tuberculose
active puisque celles-ci peuvent amener une élévation de la CV
sans pour autant qu'il y ait résistance
3) ont des effets secondaires graves à cause des ARV.
III-3- 4 Le questionnaire d'enquête
L'étude a utilisé un questionnaire
standardisé pour limiter les biais. Dans l'ensemble il était
subdivisé en une quinzaine de sections fournissant des informations sur
les données sociodémographiques et financières du patient,
le site où il est recruté, ses connaissances vis-à-vis des
ARV et du VIII. Les enquêteurs recrutés et
rémunérés avaient reçu au préalable une
formation.
Dans notre questionnaire, plusieurs questions étaient
posées aux patients pour évaluer leur adhérence aux
traitements (Q8 à Q12 de la section N du questionnaire). Finalement,
nous avons considéré comme bons adhérents, ceux qui
avaient pris régulièrement sans aucune interruption, leurs
médicaments durant les 7 derniers jours précédents
l'enquête. Parallèlement, l'adhérence était
évaluée par une question posée au pharmacien (Q1, section
S) sensé mieux informé du suivi du traitement de son patient.
III-3-5 Considérations éthiques
Le protocole de la présente étude a
été approuvé par le CERFM et les instances
compétentes du Mali et du Burkina Faso. On trouvera en annexe, une copie
du dit protocole.
Parce que la recherche impliquait des sujets humains, il
fallait veiller à ce qu'elle laisse les pays ou les communautés
concernés par l'étude dans une situation meilleure que celle
qu'ils connaissaient auparavant ou, du moins, dans une situation qui ne soit
pas dégradée. Pour y parvenir, notre recherche a respecté
les trois principes fondamentaux de l'éthique à savoir (CIOMS,
2003 ; François et Emmanuel et al. (dir), 2005) :
· Le respect de la personne englobant
le respect de l'autonomie des participants et la protection de
l'identité des participants ;
· La bienfaisance consistant à
apporter le plus grand bien possible et à réduire le plus
possible tout ce qui peut porter préjudice. Il fallait aussi
éviter d'infliger délibérément des souffrances
à la population ;
· La justice qui était pour nous
le fait de traiter chaque participant conformément à ce qui est
moralement équitable et approprié, de donner à chacun ce
qui lui est dû. Au nom de ce principe, notre étude se devait
d'apporter des réponses à l'état de santé et/ou aux
besoins sanitaires des sujets vulnérables.
Pour nous assurer de la bonne compréhension de
l'information par le sujet et obtenir un consentement véritablement
éclairé, les questions ont été traduites en langue
locale.
III-3-6 Les variables à l'étude et leur
mesure
Variable dépendante de l'objectif 1 : la
stigmatisation
Dans notre étude, la stigmatisation a été
mesurée à partir d'un ensemble de 13 questions (Section G du
questionnaire) comme le présente le tableau suivant :
Tableau II : Énoncés des 13 items se
rapportant à la stigmatisation des PvVIH Je veux maintenant
connaître votre opinion par rapport à votre
séropositivité. Je vais lire des énoncés et je vous
demande de répondre par : pas d'accord (-), plus ou moins d'accord (+/-)
et d'accord (+).
|
Items
|
Sens
|
Libellé
|
|
Q1
|
(+)
|
Depuis que je connais mon statut je pense souvent à la
mort
|
|
Q2
|
(+)
|
Depuis que je connais mon statut je me sens seul(e)
|
|
Q3
|
(+)
|
Mon statut ne m'empêche pas de vivre normalement
|
|
Q4
|
(+)
|
Je crains d'être abandonné par ma famille et mes
ami(e)s à cause de ma séropositivité
|
|
Q5
|
(-)
|
Le VIII / SIDA n'est pas une maladie honteuse
|
|
Q6
|
(+)
|
En général, il est préférable de
garder son statut confidentiel
|
|
Q7
|
(+)
|
Je suis préoccupé(e) par le fait que les gens
puissent savoir que je suis séropositif
|
|
Q8
|
(+)
|
Si les gens apprennent que je suis séropositif (ve) ils
vont m'éviter
|
|
Q9
|
(+)
|
Si les gens apprennent que je suis séropositif (ve) ils
vont croire que « je ne suis pas sérieux (se) »
|
|
Q10
|
(+)
|
Je pourrai quand même avoir ou continuer à avoir des
enfants malgré ma séropositivité
|
|
Q11
|
(+)
|
Je peux continuer mes occupations régulières
malgré ma séropositivité
|
|
Q12
|
(+)
|
Ma séropositivité ne m'empêche pas
d'être heureux
|
|
Q13
|
(-)
|
Il est difficile pour moi d'accepter de vivre avec ma
séropositivité pour le reste de ma vie
|
Variable dépendante de l'objectif 2 :
l'adhérence au traitement
Dans la présente étude, nous avons
considéré comme adhérent au traitement, toute personne
ayant pris régulièrement et sans aucune interruption, ses
prescriptions d'ARV durant les 7 derniers jours précédents
l'enquête. Nous nous sommes inspirés des travaux de Knobel et al.
(2005) et de Lanièce et al. (2003) pour construire cette variable
puisque ces travaux ont déjà fait l'objet d'un large consensus en
matière de mesure de l'adhérence aux
44 traitements chez les PVVIH. De plus, les travaux de
Lanièce et al. (2003) portent sur le Sénégal, pays proche
de notre zone d'étude.
Autres variables indépendantes
Le soutien social :
Les différentes façons de concevoir le soutien
social introduisent des terminologies différentes pour désigner
parfois le même concept. Malgré la diversité de points de
vue, il semble exister, dans la communauté scientifique, un consensus
selon lequel le soutien social est un concept multidimensionnel. Certains
auteurs ont proposé des catégories pour décrire ces
dimensions afin de classifier les instruments qui existent.
Au sens global, le soutien social fait référence
à un processus d'interaction dans les relations entre des personnes. Ce
processus favorise, notamment, le coping, l'estime de soi, le sens de
l'appartenance et la compétence au moyen d'échanges actuels ou
prévisibles de ressources matérielles ou psychologiques. Dans
notre étude, le soutien informatif, c'est-à-dire la
capacité d'échanger des informations avec les autres a
été considérée comme un déterminant
important de l'adhérence. Il est mesuré par le nombre de
personnes avec qui le patient communique à propos de sa
séropositivité. Il s'agit des questions Q1 à Q5 de la
section J.
Le soutien instrumental est mesuré par la question Q3
section D et le soutien émotionnel par les questions Q3a à Q3h de
la section K.
L'âge : Il s'agit du nombre
d'années passées entre la date de naissance du patient et le jour
de l'enquête. L'âge a été mesuré en continu
(Section A, Q2).
Le sexe désigne le sexe biologique de
l'enquêté. C'est une variable binaire : Masculin ou Féminin
(Section A, Q3).
La connaissance académique qui
détermine si l'enquêté est capable de lire et
d'écrire dans une quelconque langue ;
La santé perçue: il s'agit de
l'évaluation de l'état de santé du patient par
lui-même depuis les six derniers mois. C'est une variable
catégorielle ;
III-3-7 Analyses statistiques
Objectifs des analyses
L'analyse des données a été
effectuée par les logiciels Epi Info 6® sous Windows pour les
analyse bivariées et SPSS 11,5® sous Windows pour les analyses
descriptives et multivariées. Aucun effectif théorique
n'était inférieur à 5%.
Les analyses avaient pour but de vérifier la
stabilité, la reproductibilité, l'exactitude et la qualité
métrologique des données. Après avoir «
nettoyé » les données c'est à dire vérifier
les données manquantes, les codes inexistants et les incohérences
logiques, nous avons testé la fiabilité des données pour
nous assurer que les mêmes règles de codification engendraient les
mêmes données à partir des mêmes textes. Par la
suite, les fichiers ont été séparés selon la ville
d'enquête, ce qui a abouti à la création de trois fichiers
séparés.
Toutes les analyses ont été
réalisées séparément pour chaque ville. Des
analyses descriptives préliminaires ont été
réalisées pour dresser un portrait de notre échantillon.
Par la suite, les analyses se sont déroulées en deux grandes
étapes.
III-3-8 Construction de l'échelle de mesure de la
stigmatisation La démarche de validation utilisée
La démarche de validation de la Stigmatisation a
été réalisée en quatre phases. Les trois
premières concernent le modèle de mesure, alors que la
quatrième concerne le modèle structurel.
1. la validation faciale (« face validity ») a
été effectuée par un groupe de discussion
réunissant les membres de l'équipe du projet et des
professionnels de santé oeuvrant dans le domaine du SIDA. Les
participants devaient associer chaque énoncé à une
variable latente. Lorsque des énoncés étaient
associés à plus d'une variable latente ou lorsque deux
participants associaient un énoncé à une variable latente
différente de celle prévue par le modèle de mesure, une
discussion en groupe s'en suivait afin de chercher à comprendre ce qui
justifierait une telle association. Les divergences étaient
résolues par consensus.
2. la validation de contenu a été
effectuée par le même groupe de discussion. Les participants
devaient vérifier si le concept de stigmatisation perçue
était totalement couvert par la variable latente proposée. C'est
aussi par consensus que les divergences ont été
arbitrées.
3. la validation de construit a été
vérifiée empiriquement lors du dépouillement du
questionnaire. L'analyse des données a été
effectuée par la méthode de l'Analyse factorielle
Confirmatoire.
4. la validation du modèle structurel a été
effectuée par la méthode des équations structurelles en
utilisant le logiciel LISREL.
Libellé des items de l'échelle de la
stigmatisation
L'échelle de mesure des attitudes comportait 3
catégories (pas d'accord, plus ou moins d'accord, d'accord).
L'échelle de stigmatisation initiale comprenait 13 items.
Les résultats d'analyses factorielles ont
été effectués à l'aide du logiciel SPSS v11, 5
anglais sous Windows et confirmé avec le logiciel LISREL 8,7 sous
windows.
Procédures
Les analyses ont été faites d'abord
séparément avec pour objectif de vérifier la
stabilité de la structure de l'échelle de stigmatisation des
PvVIH (13 items) qui optimise la comparaison entre les scores factoriels de
Bamako et ceux de Ouagadougou. Ensuite, un fichier unique a été
crée pour constituer une échelle unique.
Avant de procéder aux analyses, les items dont le sens
était négatif ont été recodés. Ainsi, les
réponses -, +/-, + deviennent +, +/-, -.
Description du processus d'élimination des items
Les analyses factorielles avaient pour objectif de
préciser la validité factorielle de l'échelle de la
stigmatisation finale ; la validité factorielle est une composante
importante de la validité de construit de l'instrument de mesure.
Le processus d'élimination des items relève de
deux ensembles de critères ; l'un statistique et l'autre conceptuel. De
ce fait, les analyses factorielles exploratoires nous ont permis de
déterminer un certain nombre de facteurs dont le sens relève
directement des concepts théoriques. De plus, certains indicateurs tels
que les communautés, les coefficients de régression, la
proportion de variance totale commune expliquée par un ou des facteurs
nous ont aidé à identifier les items à éliminer et
à réduire le nombre de dimensions.
A l'étape 1, les premières analyses
exploratoires ont été réalisées avec les 13 items
du questionnaire et à l'aide des corrélations de pearson. Les
méthodes d'extraction ont été réalisées
successivement avec PC (Principal Components), PAF (Principal Axis Factoring)
et ML (Maximum Likelihood) à l'aide du logiciel SPSS sans
spécification relative au nombre de facteurs (option défaut). Les
spécifications de rotation orthogonale (VARIMAX) et
47 oblique (OBLIMIN) ont été inclues.
Après examen des résultats produits, nous avons
éliminé les items dont les communautés étaient
très faibles, les coefficients de régression qui saturaient
plusieurs facteurs à la fois ou sur aucun facteur
interprétable.
A l'étape 2, seules les méthodes d'extraction
PAF et ML avec rotation (VARIMAX et OBLIMIN) ont été
réalisées. Plusieurs séries d'analyses portant sur 2, 3 et
4 facteurs ont été réalisées à partir des
corrélations de Pearson. Ces analyses ont confirmé la solution
à 2 facteurs.
A l'étape 3, nous nous sommes basés sur des
résultats obtenus aux étapes précédantes pour
réduire le nombre d'items à 12. De plus, la solution à 2
facteurs avec extraction PAF et rotation OBLIMIN a été retenue.
Il convient de rappeler que le coefficient de fidélité
(á de Cronbach) avec les 12 items a été
calculé pour chacune des villes. Le résultat était de
0,5481 à Bamako et 0,6222 à Ouagadougou. Nous avons jugé
cette différence négligeable et les coefficients acceptables pour
une étude pilote. Pour avoir une base de comparabilité, nous
avons crée un fichier unique avec les données des deux villes
pour notre analyse factorielle finale.
Le tableau 2 ci-dessous résume la solution finale
(analyse factorielle exploratoire) pour le regroupement des 12 items en 2
facteurs. Ce tableau contient aussi les coefficients
d'homogénéité interne pour chaque sous-ensemble d'items
regroupés en facteur ainsi que pour l'ensemble des 12 items retenus.
D'autres indices sont aussi présentés :
Le kaiser-Meyer-Oklin (KMO) : Plus
communément appelé le KMO, la mesure de kaiser-Meyer-Oklin est un
indice d'adéquation de la solution factorielle. Il
indique jusqu'à quel point des variables retenues sont un ensemble
cohérent et permet de constituer une ou des mesures adéquates de
concepts. Un KMO élevé témoigne de l'existence d'une
solution factorielle statistiquement acceptable qui représente les
relations entre les variables.
La proportion de variance expliquée :
Plus elle est élevée, plus la solution représente avec
qualité la composition des variables choisies.
La validation du modèle structurel
La validation du modèle structurel a été
effectuée par la méthode des équations structurelles et
elle a été réalisée en deux étapes :
· A l'aide du logiciel LISREL 8,7, nous avons
vérifié l'ajustement global du modèle au moyen d'un
certain nombre d'indices ;
· La vérification du pouvoir explicatif du
modèle, c'est-à-dire la part de la variance de la stigmatisation
qui est expliquée par le modèle. Ceci s'est vérifié
par le coefficient de corrélation des équations structurelles.
A chaque étape, la validation du modèle de mesure
s'est faite en vérifiant les éléments suivants :
- Les indices d'ajustement des données du modèle
(NFI, PNFI, CFI, SRMR, ÷2 sur ddl). - L'unidimensionnalité de
l'échelle.
- La contribution factorielle de chaque énoncé.
Celle-ci devait être au dessus de 0,7 et significative selon le test
« t ».
- Les indices de modification calculés par le test de
Wald. Les modifications suggérées étaient acceptées
si et seulement si elles étaient logiques sur le plan
théorique.
- La fidélité de chaque dimension
vérifiée à l'aide du á de Cronbach.
- la validité discriminante vérifiée au
moyen d'un test statistique (différence du Chi-deux) vérifiant si
l'ajustement du modèle proposé est meilleur que celui d'un
modèle hypothétique où les énoncés de deux
dimensions sont fondus dans une seule dimension.
Nous avons retenu quelques indices de LISREL qui montrent un bon
ajustement de notre outil de mesure.
Le Root Mean Square Error of Approximation (RMSEA) est de 0,
04. On soutient généralement qu'une valeur inférieure
à .05 indique un bon ajustement du modèle ; P-Value for Test of
Close Fit (RMSEA < 0.05) = 00,895 ce qui est supérieur au seuil de
signification donc notre construit s'ajuste bien ; Normed Fit Index (NFI) =
0,910. Puisque cette valeur obtenue se rapproche plus de 1, nous pouvons
conclure à un bon ajustement de notre échelle de mesure de la
stigmatisation ; enfin, notre Critical N (CN) = 459,171 .On convient souvent,
(Bollen, 1989) qu'une valeur de CN supérieur ou égale à
200 est un bon indicateur de l'ajustement du modèle.
III-3-9 Analyses de la stigmatisation et des ses
déterminants (Objectif 1)
Après la validation de notre outil et construction d'un
indicateur de la stigmatisation, nous avons déterminé les
facteurs associés à la stigmatisation à l'aide d'une
analyse bivariée entre la stigmatisation et les autres variables. La
variable dépendante à savoir la stigmatisation est définie
de façon dichotomique pour se prêter aux analyses
multivariées : fortement stigmatisé et peu ou pas du tout
stigmatisé. Les facteurs associés à la
probabilité
49 d'être dans le tiers supérieur de la
distribution de la stigmatisation sont identifiés à l'aide d'une
régression logistique.
III-3-10 Analyses de l'association stigmatisation -
adhérence (Objectif 2)
Les analyses ont été faites
séparément pour Bamako et Ouagadougou.Toutes les variables
continues ont été dichotomisées pour se prêter
à l'analyse. La décision de les dichotomiser découlait
d'une absence de linéarité entre la variable continue
d'intérêt (âge, commodité du logement,
stigmatisation, implication dans les associations de PvVIH) et
l'adhérence aux traitements. Il s'agit d'une technique
prônée par Kleinbaum et al. (2002).
Une analyse bivariée (test du chi deux de Pearson au
seuil de signification de 5%), effectuée sur l'ensemble des PvVIH, nous
a permis de tester l'association entre la nonobservance aux traitements ARV et
la stigmatisation chez les PvVIH. Enfin, des analyses multivariées
(régressions logistiques) ont été effectuées en vue
de tester si l'association entre la stigmatisation et la non adhérence
aux traitements ARV persistait lorsqu'étaient prises en
considérations les autres variables.
Nous avons divisé la variable stigmatisation en trois
catégories. La division s'est faite de façon automatique à
l'aide du logiciel SPSS. Les plus stigmatisés sont ceux se trouvant au
tiers supérieur de nos catégories.
III-3-11 Modèle final
Les variables ont été introduites par blocs
selon l'ordre d'action des facteurs hypothétisés : 1)
démographiques et socio économique ; 2) relations
interpersonnelles et 3) santé. A l'intérieur de chaque bloc, nous
avons utilisé une stratégie « stepwise » avec p in
=0.05 et p out =0.10.
CHAPITRE IV
RESULTATS
Les résultats seront présentés en trois
sections : (1) construction de l'échelle de mesure de la stigmatisation
; (2) identification des facteurs associés à la stigmatisation et
(3) examen du lien entre stigmatisation et adhérence aux traitements
ARV.
IV-1. Construction de l'échelle de la
stigmatisation Tableau III : Échelle de stigmatisation des
PvVIH.
|
No. Items
|
Facteurs
|
Saturations (coeff. â> 0,3)
|
Communautés
|
Nombre. d'items
|
á de Cronbach
|
|
F1
|
F2
|
|
Q7
|
F1.
|
0,761
|
|
0,553
|
|
|
|
Q4
|
Stigmatisation
|
0,754
|
|
0,520
|
|
|
|
Q8
|
|
0,752
|
|
0,611
|
|
|
|
Q9
|
|
0,671
|
|
0,503
|
7
|
0,8618
|
|
Q1
|
|
0,644
|
|
0,389
|
|
|
|
Q2
|
|
0,642
|
|
0,406
|
|
|
|
Q6
|
|
0,508
|
|
0,406
|
|
|
|
Q12
|
F2.
|
|
0,524
|
0,524
|
|
|
|
Q3
|
Fonctionnement
|
|
0,463
|
0,463
|
|
|
|
Q11
|
|
|
0,478
|
0,478
|
5
|
0,7618
|
|
Q5
|
|
|
0,276
|
0,276
|
|
|
|
Q10
|
|
|
0,315
|
0,315
|
|
|
|
VARIANCE EXPLIQUÉE PAR L'ENSEMBLE DES
|
12
|
0,8644
|
|
FACTEURS :
|
|
|
|
Analyse factorielle : 8,446%
|
|
|
|
Analyse en Composantes Principales : 45,372%
|
|
|
|
KMO : 0,904
|
|
|
|
P=0,000 <0,05
|
|
|
|
Corrélations Factorielles : F
(1,2)=0,568
|
|
|
Les indices présentent une bonne adéquation de
notre instrument. Le KMO indique une très grande validité ; le
coefficient de fidélité est appréciable surtout qu'il
s'agit d'une étude pilote. Le coefficient de corrélation entre
les facteurs est acceptable.
Par ailleurs nos échantillons semblent homogènes
en ce qui a trait à l'âge des individus. À Ouagadougou,
l'âge moyen est de 38 ans. Les âges varient entre 16 et 62 ans avec
un écart type de 7,25. Les choses ne sont pas trop différentes
à Bamako où l'âge moyen
52 est 38 ans avec un écart type de 8,07. Par contre,
on a plus de personnes âgées (42 ans et plus) à Bamako
comparativement à Ouagadougou. On constate aussi qu'à
Ouagadougou, le niveau d'aisance, analysé ici par les
éléments de confort du foyer, semble homogène, ce qui ne
semble pas être le cas à Bamako où plus de 70% de notre
échantillon possèdent moins de 8 éléments de
confort.
A Bamako, les personnes interrogées ont majoritairement
une bonne perception de leur état de santé (60,6%) ; sont
fortement adhérentes aux traitements (75,2%) ; très bien
impliquées dans les associations de PvVIH (63,0%) ; environ 50% ont de
bonnes relations avec le médecin. La proportion de personnes qui se
percevant fortement stigmatisées est presque la moitié (47,8%)
des personnes séropositives à Bamako et beaucoup plus faible
(33,3%) à Ouagadougou. Il faut se rappeler que nous avons établi
un seuil unique dans l'échelle de stigmatisation (le tertile
supérieure de la distribution conjointe de deux villes). Ceux
données nous indiquent que les personnes séropositives à
Bamako se sentent plus fortement stigmatisées qu'à Ouagadougou.Le
tableau IV ci-dessous dresse un profil assez détaillé de nos deux
populations.
Tableau IV : Distribution des caractéristiques de
la population à l'étude
|
Variables
|
Bamako N= 322
|
Ouagadougou N=327
|
|
n
|
%
|
N
|
%
|
|
Sexe
|
|
|
|
|
|
Homme
|
127
|
39,4
|
93
|
28,4
|
|
Femme
|
195
|
60,6
|
234
|
71,6
|
|
Groupe d'âge
|
|
|
|
|
|
=34 ans
|
108
|
33,5
|
108
|
33,0
|
|
35-41 ans
|
104
|
32,3
|
122
|
37,3
|
|
= 42 ans
|
110
|
34,2
|
97
|
29,7
|
|
Eléments de confort du foyer
|
|
|
|
|
|
=4 éléments
|
124
|
38,5
|
115
|
35,17
|
|
5 à 7 éléments
|
109
|
33,9
|
105
|
32,11
|
|
= 8 éléments
|
89
|
27,6
|
107
|
32,72
|
|
Soutien Social (nombre de confidents avec
quiparler de sa séropositivité)
|
|
|
|
|
|
0
|
99
|
30,7
|
47
|
14,4
|
|
1
|
102
|
31,7
|
84
|
25,7
|
|
2
|
76
|
23,6
|
89
|
27,2
|
|
3
|
28
|
8,7
|
75
|
22,9
|
|
4 et +
|
17
|
5,3
|
32
|
9,8
|
|
Santé Perçue
|
|
|
|
|
|
Mauvaise
|
126
|
39,1
|
158
|
48,3
|
|
Bonne
|
195
|
60,6
|
169
|
51,7
|
|
Connaissance académique
|
|
|
|
|
|
Ne sait ni lire ni écrire
|
246
|
45,3
|
91
|
27,8
|
|
Sait lire et écrire
|
176
|
54,7
|
236
|
72,2
|
|
Implication dans les associations de PvVIH
|
|
|
|
|
|
Pas du tout
|
203
|
63,0
|
145
|
44,3
|
|
Moyennement
|
68
|
21,1
|
148
|
45,3
|
|
Fortement
|
51
|
15,8
|
34
|
10,4
|
|
Qualité de la relation avec le médecin
|
|
|
|
|
|
Presque nulle
|
48
|
14,9
|
45
|
13,8
|
|
Acceptable
|
124
|
38,5
|
236
|
72,2
|
|
Bonne
|
150
|
46,6
|
46
|
14,1
|
|
Stigmatisation
|
|
|
|
|
|
Pas stigmatisé
|
73
|
22,7
|
118
|
36,1
|
|
Peu stigmatisé
|
95
|
29,5
|
100
|
30,6
|
|
Fortement stigmatisé
|
154
|
47,8
|
109
|
33,3
|
|
Adhérence
|
|
|
|
|
|
Bonne
|
242
|
75,2
|
188
|
57,5
|
|
Mauvaise
|
80
|
24,8
|
139
|
42,5
|
IV-2. Identification des facteurs associés à
la stigmatisation (objectif 1)
L'analyse bivariée nous montre que à Bamako
toutes les variables considérées sont statistiquement
associées à la stigmatisation : femmes, les jeunes, les pauvres,
les patients n'ayant personne avec qui parler des leur
séropositivité, les illettrés, ceux ayant une mauvaise
santé perçue, ceux qui sont fortement impliqués dans les
associations des personnes vivants avec le VIII et les personnes ayant une
bonne relation avec le médecin sont plus stigmatisés.
A Ouagadougou, les femmes, les jeunes, les patients n'ayant
personne avec qui parler des leur séropositivité, ceux ayant une
mauvaise santé perçue et ceux qui ne sont pas scolarisés
sont aussi les plus stigmatisés. L'association avec la situation
matériel est presque significative (p=0,10) et dans la même
direction qu'a Bamako, c'est-à-dire les plus pauvres ressentent se
perçoivent plus fortement stigmatisés.
Néanmoins à Ouagadougou, le fait d'appartenir aux
associations contre le VIII et la qualité des relations avec le
médecin ne sont pas associés à la stigmatisation.
Les tableaux V et VI suivants sont à ce titre
éloquents. Les facteurs sociodémographiques et économiques
reliés à la stigmatisation sont coïncidents dans les deux
villes mais il doit avoir des différences dans la façon dont le
système sanitaire répond à la maladie dans les deux villes
puisque : 1) à Bamako les personnes qui ressentent plus la
stigmatisation sont aussi celles qui sont plus impliquées dans les
organismes communautaires et celles qui ont une meilleure relation avec leur
médecin; 2) à Ouagadougou, les personnes qui ressentent fortement
la stigmatisation ne diffèrent pas de celles qui ne la ressentent pas
dans leur façon de se relier avec les organismes communautaires ou avec
le médecin qui gère leur maladie.
Tableau V : Description des facteurs associés
à la stigmatisation : Bamako
|
Variables
|
N
|
% Stigmatisés
|
P
|
|
Peu ou pas
|
Moyen
|
Fortemen t
|
|
Sexe
|
|
|
|
|
0,015
|
|
Homme
|
127
|
20,5
|
38,6
|
40,9
|
|
|
Femme
|
195
|
24,1
|
23,6
|
52,3
|
|
|
Groupe d'âge
|
|
|
|
|
0,050
|
|
=34 ans
|
108
|
13,9
|
28,7
|
57,4
|
|
|
35-41 ans
|
104
|
26,0
|
27,9
|
46,2
|
|
|
= 42 ans
|
110
|
28,2
|
31,8
|
40,0
|
|
|
Eléments de confort du foyer
|
|
|
|
|
0,001
|
|
=4 éléments
|
124
|
13,7
|
25,0
|
61,3
|
|
|
5 à 7 éléments
|
109
|
29,4
|
27,5
|
43,1
|
|
|
= 8 éléments
|
89
|
27,0
|
31,8
|
34,8
|
|
|
Soutien Social (nombre de confidents avec qui parler de sa
séropositivité)
|
|
|
|
|
0,001
|
|
0
|
99
|
16,2
|
37,4
|
46,5
|
|
|
1
|
102
|
23,5
|
21,6
|
54,9
|
|
|
2
|
76
|
15,8
|
30,3
|
53,9
|
|
|
3
|
28
|
46,4
|
28,6
|
25,0
|
|
|
4 et +
|
17
|
47,1
|
29,4
|
23,5
|
|
|
Santé Perçue
|
|
|
|
|
0,013
|
|
Mauvaise
|
126
|
15,1
|
28,6
|
56,3
|
|
|
Bonne
|
195
|
27,7
|
30,3
|
42,1
|
|
|
Connaissance académique
|
|
|
|
|
0,016
|
|
Ne sait ni lire ni écrire
|
146
|
17,1
|
26,7
|
56,2
|
|
|
Sait lire et écrire
|
176
|
27,3
|
31,8
|
40,9
|
|
|
Implication dans les associations de PvVIH
|
|
|
|
|
0,001
|
|
Pas du tout
|
203
|
22,2
|
34,0
|
43,8
|
|
|
Moyennement
|
68
|
11,8
|
29,4
|
58,8
|
|
|
Fortement
|
51
|
39,2
|
11,8
|
49,0
|
|
|
Qualité de la relation avec le médecin
|
|
|
|
|
<0,001
|
|
Presque nulle
|
48
|
39,6
|
43,8
|
16,7
|
|
|
Acceptable
|
124
|
14,5
|
32,3
|
53,2
|
|
|
Bonne
|
150
|
24,0
|
22,7
|
53,3
|
|
Tableau VI : Description des facteurs associés
à la stigmatisation : Ouagadougou
|
Variables
|
N
|
% Stigmatisés
|
P
|
|
Peu ou pas
|
Moy en
|
Fortement
|
|
Sexe
|
|
|
|
|
0,028
|
|
Homme
|
93
|
47,3
|
24,7
|
28,0
|
|
|
Femme
|
234
|
31,6
|
32,9
|
35,5
|
|
|
Groupe d'âge
|
|
|
|
|
0,030
|
|
=34 ans
|
108
|
25,9
|
30,6
|
43,5
|
|
|
35-41 ans
|
122
|
40,2
|
28,7
|
31,1
|
|
|
= 42 ans
|
97
|
42,3
|
33,0
|
24,7
|
|
|
Eléments de confort du foyer
|
|
|
|
|
0,105
|
|
=4 éléments
|
115
|
30.4
|
27.0
|
42.6
|
|
|
5 à 7 éléments
|
105
|
37.1
|
35.2
|
27.6
|
|
|
= 8 éléments
|
107
|
41.1
|
29.9
|
29.0
|
|
|
Soutien Social (nombre de confidents avec qui parler de sa
séropositivité)
|
|
|
|
|
0,036
|
|
0
|
47
|
36,2
|
29,8
|
34,0
|
|
|
1
|
84
|
28,6
|
34,5
|
36,9
|
|
|
2
|
89
|
30,3
|
31,5
|
38,2
|
|
|
3
|
75
|
38,7
|
29,3
|
32,0
|
|
|
4 et +
|
32
|
65,6
|
21,9
|
12,5
|
|
|
Santé Perçue
|
|
|
|
|
0,004
|
|
Mauvaise
|
158
|
29,1
|
29,1
|
41,8
|
|
|
Bonne
|
169
|
42,6
|
32,0
|
25,4
|
|
|
Connaissance académique
|
|
|
|
|
0,0202
|
|
Ne sait ni lire ni écrire
|
91
|
28,6
|
33,0
|
38,5
|
|
|
Sait lire et écrire
|
236
|
39,0
|
29,4
|
31,4
|
|
|
Implication dans les associations de PvVIH
|
|
|
|
|
0,838
|
|
Pas du tout
|
145
|
36,6
|
32,4
|
31,0
|
|
|
Moyennement
|
148
|
37,2
|
28,4
|
34,5
|
|
|
Fortement
|
34
|
29,4
|
32,4
|
38,2
|
|
|
Qualité de la relation avec le médecin
|
|
|
|
|
0,360
|
|
Presque nulle
|
45
|
42,2
|
24,4
|
33,3
|
|
|
Acceptable
|
236
|
35,2
|
29,7
|
35,2
|
|
|
Bonne
|
46
|
34,8
|
41,3
|
23,9
|
|
Les variables sociodémographiques et économiques
sont corrélées entre elles. Elles ne sont corrélées
avec une mauvaise santé. Nous avons ajusté une régression
logistique pour trouver quels seraient les meilleurs prédicateurs de la
stigmatisation dans chacune des villes, ou ce que nous considérons le
modèle plus parcimonieux pour expliquer la variabilité dans la
stigmatisation des personnes séropositives au VIII dans chaque ville.
Les analyses multivariées présentées dans
le tableau VII montre que à Bamako les jeunes, les pauvres sur le plan
matériel, ceux n'ayant pas de soutien social et ceux ayant une mauvaise
santé perçue ainsi que les malades ayant une bonne relation avec
leur médecin ressentent plus de stigmatisation. Il faut souligner que
les différences entre les analyses bi variées et les analyses
multivariées ne sont pas très importantes puisque ces
différences sont dues à la corrélation entre les variables
incluses dans les modèles. Par exemple, les femmes sont plus jeunes et
moins éduquées que les hommes. Dans le modèle
multivarié, la stratégie d'inclusion des variables en «
stepwise » fait que le sexe n'est pas inclus dans le modèle final.
L'implication dans les associations communautaires n'est pas incluse dans les
modèles finaux parce que les personnes qui appartiennent à ces
organismes sont aussi les personnes qui gardent une bonne relation avec leur
médecin. Comme on pourrait s'attendre dans un environnement de forte
stigmatisation, à Bamako il y a une forte association entre le nombre de
personnes qui connaît son statut de séropositivité et le
fait de se sentir moins stigmatisé.
A Ouagadougou, les mêmes résultats sont
trouvés pour les indicateurs socio démographiques (âge,
sexe, scolarité) et pour le facteur économique (pauvreté
sur le plan matériel) et de santé (santé perçue)
que à Bamako. En bref, les jeunes, les pauvres et ceux qui se
perçoivent en mauvaise santé sont les plus stigmatisés.
Mais encore une fois, il n'y a pas d'association entre le sentiment de
stigmatisation et les deux indicateurs de la relation avec le système
sanitaire : les associations de personnes vivant avec le VIII et la relation
avec le médecin. Il convient de se rappeler que c'est
précisément à Ouagadougou que le pourcentage de personnes
VIII positive qui ressent la stigmatisation est plus faible. En plus, le nombre
de personnes qui connaît avec qui le patient peut parler de sa
séropositivité n'est pas relié à la stigmatisation
à Ouagadougou, ce qui est cohérent avec le caractère
probablement plus ouvert de la maladie à Ouagadougou que à
Bamako.
Tableau VII : Estimation du rapport de chance (OR) pour
la stigmatisation selon les caractéristiques de la population à
l'étude : Bamako
|
Variables
|
O.R
|
IC 95 %
|
P
|
|
Age
|
|
|
0,020
|
|
0 - 34 ans
|
2,354
|
1,3 - 4,3
|
|
|
35 - 41 ans
|
1,5
|
8,23 - 2,72
|
|
|
plus de 41 ans
|
1
|
|
|
|
Eléments de commodité du foyer
|
|
|
0,001
|
|
Faible (Moins de 4)
|
3,3
|
1,8 - 6,15
|
|
|
Moyen (5 à 7)
|
1,9
|
1,01 - 3,6
|
|
|
Bonne (plus de 8)
|
1
|
|
|
|
Soutien Social (nombre de confidents avec qui parler de sa
séropositivité)
|
0,677
|
0,54 - 0,85
|
0,001
|
|
Santé perçue
|
|
|
0,032
|
|
Mauvaise
|
1,75
|
1,05 - 2,91
|
|
|
Bonne
|
1
|
|
|
|
Relation avec le médecin
|
|
|
0,032
|
|
Faible
|
0,102
|
0,040 - 0,263
|
|
|
Moyenne
|
0,782
|
0,465 - 1,315
|
|
|
Bonne
|
1
|
|
|
Tableau VIII : Estimation du rapport de chance (OR) pour
la stigmatisation selon caractéristiques de la population à
l'étude : Ouagadougou
|
Variables
|
O.R
|
I.C 95 %
|
P
|
|
Age
|
|
|
0,034
|
|
0 - 34 ans
|
2,23
|
1,20 - 4.12
|
|
|
35 - 41 ans
|
1,41
|
0,762 - 2,595
|
|
|
plus de 41 ans
|
1
|
|
|
|
Eléments de commodité du foyer
|
|
|
0,044
|
|
Faible (Moins de 4)
|
1,73
|
1 - 3,07
|
|
|
Moyen (5 à 7)
|
0,875
|
0,474 - 1,62
|
|
|
Bonne (plus de 8)
|
1
|
|
|
|
Santé perçue
|
|
|
0,007
|
|
Mauvaise
|
1,94
|
1,2 - 3,13
|
|
|
Bonne
|
1
|
|
|
IV-3 Résultats de l'association entre la
stigmatisation et l'adhérence (objectif 2)
L'analyse bivariée montre que à Bamako, aucune
de nos variables examinées n'explique la non adhérence. Ce manque
d'association entre les variables sociodémographiques,
économiques et individuelles et l'adhérence est consistent avec
les modèles des déterminants de l'adhérence et avec les
études empiriques sur l'adhérence ( Benjaber et al.2005; Sow et
al. 2002c). Malgré leur plus faible éducation, les femmes sont
plus adhérentes au traitement que les hommes. L'adhérence semble
être le résultat de l'interaction entre le patient, la
gravité de la maladie, le médicament et ses effets secondaires,
le système sanitaire et la société (Tableau IX).
A Ouagadougou, les facteurs associés à
l'adhérence sont reliés à la façon donc les
traitements sont gérés et dans ce contexte, la gestion est
assurée par des organismes communautaires. Les personnes peu
impliquées ou moyennement impliquées dans les associations de
PvVIH sont moins adhérentes. Il faut souligner que à Ouagadougou
les associations communautaires jouent un rôle très important dans
la distribution des médicaments anti-rétroviraux. C'est ce qui
ressort des tableaux X ci-dessous.
Tableau IX: Distribution de l'adhérence selon les
facteurs associés : Bamako
|
Variables
|
N
|
% Bons
adhérents
|
P
|
|
Sexe
|
|
|
0,211
|
|
Homme
|
127
|
78,0
|
|
|
Femme
|
195
|
73,3
|
|
|
Groupe d'âge
|
|
|
0,217
|
|
=34 ans
|
108
|
71,3
|
|
|
35-41 ans
|
104
|
73,1
|
|
|
= 42 ans
|
110
|
80,9
|
|
|
Eléments de confort du foyer
|
|
|
0,412
|
|
=4 éléments
|
124
|
75,0
|
|
|
5 à 7 éléments
|
109
|
71,6
|
|
|
= 8 éléments
|
89
|
79,8
|
|
|
Soutien Social (nombre de confidents avec qui parler de sa
séropositivité)
|
|
|
0,211
|
|
0
|
99
|
81,8
|
|
|
1
|
102
|
69,6
|
|
|
2
|
76
|
73,7
|
|
|
3
|
28
|
82,1
|
|
|
4 et +
|
17
|
64,7
|
|
|
Santé Perçue
|
|
|
0,357
|
|
Mauvaise
|
126
|
91,0
|
|
|
Bonne
|
195
|
76,9
|
|
|
Connaissance académique
|
|
|
0,070
|
|
Ne sait ni lire ni écrire
|
146
|
80,1
|
|
|
Sait lire et écrire
|
176
|
71,0
|
|
|
Implication dans les associations de PvVIH
|
|
|
0,695
|
|
Pas du tout
|
203
|
76,4
|
|
|
Moyennement
|
68
|
75,0
|
|
|
Fortement
|
51
|
70,6
|
|
|
Qualité de la relation avec le médecin
|
|
|
0,099
|
|
Presque nulle
|
48
|
87,5
|
|
|
Acceptable
|
124
|
72,6
|
|
|
Bonne
|
150
|
73,3
|
|
Tableau VIII : Distribution de l'adhérence selon
les facteurs associés : Ouagadougou
|
Variables
|
|
|
|
|
N
|
% Bons
adhérents
|
P
|
|
Sexe
|
|
|
|
|
|
|
0,389
|
|
Homme
|
|
|
|
|
93
|
56,0
|
|
|
Femme
|
|
|
|
|
234
|
61,3
|
|
|
Groupe d'âge
|
|
|
|
|
|
|
0,217
|
|
=34 ans
|
|
|
|
|
108
|
56,5
|
|
|
35-41 ans
|
|
|
|
|
122
|
60,7
|
|
|
= 42 ans
|
|
|
|
|
97
|
54,4
|
|
|
Eléments de confort du foyer
|
|
|
|
|
|
|
0,188
|
|
=4 éléments
|
|
|
|
|
115
|
53,9
|
|
|
5 à 7 éléments
|
|
|
|
|
105
|
64,8
|
|
|
= 8 éléments
|
|
|
|
|
107
|
54,2
|
|
|
Soutien Social (nombre de confidents
séropositivité)
|
avec
|
qui parler
|
de
|
sa
|
|
|
0,56
|
|
0
|
|
|
|
|
47
|
61,7
|
|
|
1
|
|
|
|
|
84
|
53,6
|
|
|
2
|
|
|
|
|
89
|
52,8
|
|
|
3
|
|
|
|
|
75
|
61,3
|
|
|
4 et +
|
|
|
|
|
32
|
65,6
|
|
|
Santé Perçue
|
|
|
|
|
|
|
0,434
|
|
Mauvaise
|
|
|
|
|
158
|
55,1
|
|
|
Bonne
|
|
|
|
|
169
|
59,8
|
|
|
Connaissance académique
|
|
|
|
|
|
|
0,263
|
|
Ne sait ni lire ni écrire
|
|
|
|
|
91
|
62,6
|
|
|
Sait lire et écrire
|
|
|
|
|
236
|
55,5
|
|
|
Implication dans les associations de PvVIH
|
|
|
|
|
|
|
0,012
|
|
Pas du tout
|
|
|
|
|
145
|
53,1
|
|
|
Moyennement
|
|
|
|
|
148
|
65,5
|
|
|
Fortement
|
|
|
|
|
34
|
41,2
|
|
|
Qualité de la relation avec le médecin
|
|
|
|
|
|
|
0,361
|
|
Presque nulle
|
|
|
|
|
45
|
48,9
|
|
|
Acceptable
|
|
|
|
|
236
|
59,7
|
|
|
Bonne
|
|
|
|
|
46
|
54,3
|
|
Le tableaux XI montre l'association entre la stigmatisation et
l'adhérence à Bamako : Cette association n'est pas significative.
C'est à dire, dans un contexte social où il y a une forte
stigmatisation des malades, cette stigmatisation n'est pas reliée
à l'adhérence au traitement. Mais rappelons nous que à
Bamako les personnes qui ressentent la stigmatisation sont aussi les personnes
qui sont impliqués dans les ONG et qui sont proches de leur
médecin.
Le tableau XII par contre montre que à Ouagadougou les
personnes les plus stigmatisées sont les moins adhérentes.
Tableau XI : Association entre la stigmatisation et
l'adhérence : Ouagadougou
|
N
|
% Bonne
adhérence
|
O.R
Bonne adhérence
|
95% IC
|
P
|
|
Peu stigmatisé
|
118
|
72,88
|
3,06
|
1,70 - 5,53
|
<0,001
|
|
Moyennement stigmatisé
|
100
|
51,00
|
1,18
|
0,66 - 2,11
|
0,64
|
|
Fortement stigmatisé
|
109
|
46,79
|
1
|
|
|
Tableau IXII : Association entre la stigmatisation et
l'adhérence : Bamako
|
N
|
% Bonne
adhérence
|
O.R
Bonne adhérence
|
IC 95%
|
P
|
|
Peu stigmatisé
|
73
|
76,71
|
1,36
|
0,68 - 2,73
|
0,44
|
|
Moyennement stigmatisé
|
95
|
81,05
|
1,77
|
0,91 - 3,44
|
0,09
|
|
Fortement stigmatisé
|
154
|
70,78
|
1
|
|
|
Les tableaux XIII et XIV ci-dessous montrent les résultats
des analyses multivariées pour estimer l'adhérence.
A Bamako, l'ajustement montre que seules les personnes ayant
des connaissances académiques sont bonnes adhérentes. On trouve
comme dans les analyses bi variées que dans le contexte de Bamako
où la moitié des patients ressentent la stigmatisation, il n'y a
pas de variables relationnelles (soutien social, relation avec ONG ou
médecin) reliées à l'adhérence On pourrait
s'atteindre à avoir ce résultat, si les personnes VIII gardent la
maladie comme une chose secrète.
A Ouagadougou par contre, ce sont les personnes non
stigmatisées et les patients impliqués dans les associations des
PvVIH qui sont bons adhérents. En effet, dans un contexte ouvert, ceux
qui se sentent à l'aise avec leur maladie ont plus de chance de prendre
les médicaments comme une routine de leur vie quotidienne.
Tableau XII : Estimation du rapport de chance (OR) pour
l'adhérence selon les caractéristiques de la population à
l'étude : Bamako
|
Variables dans l'équation
|
O.R ajusté
|
I.C 95 %
|
P
|
|
Connaissance académique
|
|
|
0,038
|
|
Ne sait ni lire ni écrire
|
1
|
|
|
|
Sait lire et écrire
|
1,8
|
1,03 - 3,00
|
|
|
Stigmatisation
|
|
|
0,34
|
|
Peu stigmatisé
|
1,7
|
0,1 - 4,7
|
|
|
Moyennement stigmatisé
|
1,3
|
0,6 - 3,1
|
|
|
Fortement stigmatisé
|
1
|
|
|
Tableau XIV: Estimation du rapport de chance (OR) pour
l'adhérence selon les caractéristiques de la population à
l'étude : Ouagadougou
|
Variables dans l'équation
|
O.R ajusté
|
I.C 95 %
|
P
|
|
Stigmatisation
|
|
|
<0,001
|
|
Peu stigmatisé
|
3,06
|
1,73- 5,41
|
|
|
Moyennement stigmatisé
|
1,21
|
0,7 - 2,10
|
|
|
Fortement stigmatisé
|
1
|
|
|
|
Implications dans les Associations de PvVIH
|
|
|
.016
|
|
Pas du tout impliqué
|
1
|
|
|
|
Moyennement impliqué
|
1.53
|
.701 - 3.34
|
|
|
Fortement impliqué
|
2.66
|
1.21 - 5.84
|
|
CHAPITRE V
DISCUSSION DES RESULTATS
V-1 Résumé et discussion des
résultats
V-1-1 Discussion de l'outil de mesure de la
stigmatisation
L'instrument de mesure de la stigmatisation démontre de
bonnes qualités métrologiques. De plus, la validité du
construit théorique (validité du contenu) a été
assurée par une démarche rigoureuse auprès d'experts
scientifiques et d'experts d'étude sur le terrain. Le coefficient alpha
de Cronbach témoigne d'une bonne consistance interne de notre outil. Il
est cependant inférieur à celui rapporté par Ertugrul et
al. (2004) sur la Schizophrénie. Ceci peut se justifier par le fait que
l'échelle de Ertugrul comporte 14 items alors que la nôtre n'en
comporte que 7 soit exactement la moitié.
Les analyses factorielles exploratoires ont
révélé une structure à deux facteurs. Le premier
capte le concept de stigmatisation et le second celui du fonctionnement.
Cependant, ce deuxième facteur ne nous intéresse pas pour cette
étude.
V-1-2 Discussion des résultats de l'objectif 1
Tant à Bamako qu'à Ouagadougou, les indicateurs
de la position socioéconomique (âge, sexe, pauvreté et
scolarisation) sont associés à la stigmatisation. À Bamako
comme à Ouagadougou, une mauvaise santé perçue est
associée à la stigmatisation. À ces variables, s'ajoute la
richesse à Ouagadougou. En ce qui concerne les relations
interpersonnelles, les variables associées à la stigmatisation
à Bamako sont le soutien social, l'implication dans les associations de
PvVIH et la qualité des relations avec le médecin. A Ouagadougou
par contre, le soutien social est la seule variable de la catégorie des
relations interpersonnelles qui est associée à la stigmatisation.
À Bamako comme à Ouagadougou, l'absence de scolarisation de
même qu'une mauvaise santé perçue est associée
à la stigmatisation.
À Bamako, les variables relationnelles (soutien social,
l'implication dans les associations de PvVIH et la qualité des relations
avec le médecin) sont aussi associées à la stigmatisation.
A Ouagadougou par contre, le soutien social mesuré est la seule variable
de la catégorie des relations interpersonnelles qui est associée
à la stigmatisation.
L'association entre l'âge et la stigmatisation chez les
personnes atteintes d'épilepsie en Afrique a été
déjà rapportée dans un contexte de pénurie. Dans
une étude sur la stigmatisation associée à
l'épilepsie dans un milieu rural Zambien, Baskind et al. (2005) montrent
que les parents refusent d'investir pour la santé et l'éducation
des enfants épileptiques parce qu'ils estiment que les chances de ces
malades de pouvoir exercer un
66 métier rentable un jour sont minimes voire nulles.
De plus, certains retirent même leurs enfants malades de l'école
de peur qu'ils ne fassent une crise épileptique en publique, ce qui
contribuerait à stigmatiser d'avantage sa famille.
Nos résultats concordent avec ceux de plusieurs autres
auteurs (Cooke et al.1988 ; Führer et al. 2002 ; Holmén et al. 2002
; Wethington et al.1986), qui suggèrent que moins on a du soutien, plus
on est stigmatisé.
Les personnes qui ont une relation presque nulle avec leur
médecin et celles qui ont peu de personnes proches avec lesquelles elles
peuvent parler sur leur statut de séropositivité rapportent plus
de stigmatisation. Les personnes stigmatisées ne peuvent pas exprimer
leurs préoccupations ni leurs demandes à leur entourage. Elles ne
peuvent pas non plus parler librement avec leur médecin à propos
de leur maladie. Est-ce que la constatation d'être rejeté
empêche la communication ou est-ce que le manque de soutien
entraîne un sentiment de rejet ? La direction de cette association est
difficile à établir dans cette étude.
Les deux concepts, stigmatisation et soutien sont très
reliés au dévoilement du statut de séropositivité.
Nous pouvons avancer que les personnes VIH+ peuvent se sentir inclines ou
forcées par les circonstances à dévoiler leur statut. Ce
dévoilement peut entraîner des réactions de soutien ou de
rejet dans leur entourage immédiat (conjoint, famille, amis). Le soutien
reçu de la part de ses proches peut permettre à la personne de
continuer une vie active, de parler à son médecin pendant la
visite. Cette personne bien entourée par ses proches pourrait ne pas
sentir le besoin de fréquenter un organisme communautaire pour les
personnes VIH. Par contre, une personne rejetée par sa famille ou qui
éprouve des difficultés dans son entourage immédiat peut
entrer en contact avec les organismes communautaires pour chercher le soutien
que son entourage ne lui donne pas.
De son côté, Ouattara (2002) souligne qu'au
Burkina Faso, l'épidémie du SIDA a été
accompagnée depuis ses origines, de la désignation de certains
groupes à l'instar des femmes et des professionnelles du sexe, ce qui a
conduit à la stigmatisation et à la discrimination de ces groupes
de personnes. Par ailleurs, la même source reconnaît que les femmes
font le dépistage sérologique sous la contrainte de leurs
conjoints. Lorsque le résultat est négatif, la majorité de
ces conjoints s'emparent du bulletin d'examen et le présentent à
leurs amis comme preuve de leur propre séronégativité. Par
ailleurs, lorsqu'un homme marié est malade, sans même
diagnostiquer son mal le plus souvent, sa femme est poussée sous la
contrainte de son beau-frère à se faire dépister. La
simple raison est que dans une société oü
67 prévaut le lévirat, le beau-frère
voudrait s'assurer que la femme qui lui reviendra ensuite comme épouse
n'est pas infectée. Nous trouvons une association entre le sexe et la
stigmatisation mais, cette association disparaît quand on contrôle
pour les autres variables.
Une étude de Sow et al. (2002) soutient qu'au
Sénégal, les femmes célibataires ont difficilement un
appui lorsqu'elles contractent le SIDA. Selon l'ONUSIDA (2002), les vieilles
idéologies concernant les sexes ont fait porter aux femmes la
responsabilité de la transmission des infections sexuellement
transmissibles et du VIH. Ce phénomène influerait sur la
manière dont les communautés et les familles réagissent
à la séropositivité des femmes. Les femmes portent souvent
le blâme de leur infection au VIH et celle de leurs conjoints.
Lors de la journée internationale des
infirmières en 2003, le conseil international des infirmières
(Conseil International des Infirmières 2003) a soutenu que : «
L'épidémie de sida se déroule dans un contexte de
globalisation rapide et d'augmentation du fossé qui sépare riches
et pauvres. L'exclusion engendrée par ces phénomènes
globaux vient augmenter encore les inégalités sociales ainsi que
la stigmatisation des pauvres, des sans terre, des chômeurs ».
Cette affirmation se vérifie dans notre étude par l'association
entre la favorisation matérielle et la stigmatisation. Ceux qui sont
plus défavorisés sur le plan matériel, donc plus pauvres,
sont plus stigmatisés selon nos résultats.
Le fait que ceux qui affirment avoir une bonne relation avec
le médecin soient plus stigmatisés semble contradictoire car, le
médecin est sensé conseiller le patient sur sa maladie, lui
apporter du réconfort. Étant donné la nature transversale
de notre étude, cette association pourrait s'expliquer par le recours au
médecin en quête d'appui par des personnes stigmatisées par
leurs proches. En plus, le fait même de se retrouver dans un centre de
santé serait un facteur important de stigmatisation. Sow, K et Desclaux,
A. (2002) soutiennent que la politique de confidentialité pour la
délivrance des médicaments mis en place au Sénégal
est en elle-même une source de stigmatisation. Dans ce pays, le
pharmacien a mis en place un système de dispensation
personnalisée des médicaments qui a l'avantage d'offrir un espace
d'écoute. Malheureusement, seuls les PvVIH et devant prendre un
traitement y accèdent. Prenant appui sur la philosophie de Sartre qui
considère autrui comme le bourreau, Takahashi (1997) soutient quant
à lui que les services humains comme les hôpitaux ainsi que les
lieux de rencontre publique comme les réunions, favorisent le contact du
face à face avec les autres. Or, ces lieux contribuent au renforcement
de la stigmatisation des individus ayant recours à ces services. Selon
lui, il existerait une base fondamentale de stigmatisation dans
68 les regards. On pourrait aussi s'imaginer que les malades
stigmatisés font moins confiance à leur médecin.
D'autres études ont montré que le médecin
peut constituer la source du problème et non la solution. Voici un
exemple typique rapporté par Garcia, R. et al. (2005) à propos
d'un cas vécu au Brésil. Il s'agit d'un résumé
d'entretien entre une patiente malade du SIDA et son médecin.
«My father told the doctor the reason for
our consultation, she listened to him and then asked them to leave the office
and wait outside. When we were alone, she asked me how I felt with respect to
the fact that I was dying. She put me down, and I felt as if I was going to
faint. My whole being suffered and I bore very strong feelings of anger against
her as a doctor, but I could not find a single word either to answer her
question or to tell her of the indignation I felt towards her. I lacked the
strength to argue with her».
Blanco et al. (2005) montrent eux aussi que chez les
prisonniers espagnols, le fait d'avoir confiance en son médecin
n'améliore pas l'adhérence (OR=1, 12, 95% IC= 0, 56 - 2, 25).
Au Sénégal, Bronsard, L et al. (2002)
mentionnent que les professionnelles de la santé ne masquent souvent pas
leur sentiment de malaise face à certains patients ce qui fragilise la
confiance au médecin et partant au traitement.
En Chine, l'étude de Ow Fong et al. (2003) a
montré après ajustement qu'il n'existait pas une association
entre le sexe et l'adhérence aux traitements ARV. C'est aussi ce qui
ressort de notre étude.
Dans le modèle final et selon la modélisation
par la stratégie pas à pas, les variables les plus
associées à la stigmatisation varient légèrement
selon la ville d'étude. A Bamako, les variables associées sont
l'âge, le nombre d'éléments de commodité du foyer,
la santé perçue, le soutien social (nombre de personnes de
l'entourage du patient avec qui il parle de sa séropositivité) et
la qualité des relations avec le médecin. A Ouagadougou on a
plutôt l'âge, les éléments de commodité du
logement et la santé perçue.
V-2 Les facteurs associés à
l'adhérence aux ARV chez les PvVIH
Notre étude confirme ce qui était
déjà connu à savoir que l'adhérence aux traitements
est un problème si complexe que parfois on n'arrive pas à cerner
ses contours. Il serait pourtant intéressant que d'autres études
se penchent sérieusement sur la question surtout en
69 Afrique où peu a déjà
été fait alors que le continent fait face à une crise
sanitaire. Les analyses bivariées montrent par exemple que à
Bamako ou à Ouagadougou, les analphabètes, c'est-à-dire
ceux qui ne savent ni lire ni écrire sont plus adhérents que ceux
qui savent lire et écrire. Ce qui n'est pas retrouvé par d'autres
auteurs.
Dans leur étude, Tusiime et al. (2005) n'ont aussi
trouvé aucune association entre le support social et l'adhérence
aux traitements ARV chez les PvVIH en Ouganda.
Les personnes les plus stigmatisées qui sont les moins
adhérentes. Hinkin (2004) ; Nemes et al. (2004) ; Orrell et al. (2003)
font le même constat dans leurs études. On se serait attendu
qu'avec la stigmatisation, ils prennent des mesures nécessaires pour se
soigner et éviter d'être encore plus stigmatisés.
Il paraît aussi surprenant que les personnes les plus
impliquées dans les associations de PvVIH soient les pires
adhérents aux traitements ARV. On pourrait s'imaginer qu'à force
de connaître l'histoire des malades, de constater que les non
adhérents n'ont pas de graves conséquentes apparentes, elles
tendent à négliger le traitement. Mais en vérité,
nos résultats sur l'adhérence semblent a priori aller à
l'encontre de la littérature mais, a priori seulement car a posteriori,
la réalité africaine est ailleurs. Les études faites en
Afrique sont révélatrices de comportements inobservés dans
les pays développés, là où s'est
réalisée la majorité des études sur
l'adhérence jusqu'à aujourd'hui. L'auto médication et la
médecine traditionnelle sont les modes de recours aux soins les plus
prisés dans ce continent (Ela, 1983 ; Ngamini et al. 2004 ; Priso,
1995). En cas de maladie, on consulte les guérisseurs traditionnels,
invoque souvent les esprits ancestraux à telle enseigne que le nombre de
personnes qui se fient à la médecine moderne est
dérisoire. Cette pratique concerne même l'élite
intellectuelle (Ela, 1983).
Par ailleurs, dans les pays d'obédience islamique
où les rapports sexuels avant le mariage sont interdits, beaucoup de
jeunes filles refusent de se faire dépister craignant d'être
bannies par la société en cas de séroprévalence
avérée (Sow et al. 2002). Dans une telle situation, on
préfère s'en tenir aux diagnostiques du marabout pour soutenir
que le mal est d'origine maléfique. Finalement, le petit nombre de
malades qui se fait dépister et qui suit le traitement tend à
avoir un profil similaire.
V-3 Résumé et discussion de l'association
entre la stigmatisation et l'adhérence aux traitements ARV (Objectif
2)
V-3-1 Résumé de l'association entre la
stigmatisation et l'adhérence aux traitements ARV (Objectif
2)
Le deuxième objectif de notre étude était
de rechercher s'il existait une association entre la stigmatisation des PvVIH
et leur adhérence aux traitements ARV et si cette association persistait
en contrôlant pour les variables associées à la
stigmatisation.
D'après nos résultats d'analyses
bivariées, il existe effectivement une association entre la
stigmatisation et l'adhérence aux traitements ARV chez les PvVIH surtout
à Ouagadougou. Une telle association n'est pas constatée à
Bamako.
Les analyses multivariées ne modifient pas
l'association entre la stigmatisation et l'adhérence aux traitements ARV
chez les PvVIH à Ouagadougou. A Bamako, seul la scolarisation se trouve
associée à l'adhérence.
V-3-2 Discussion des résultats de l'objectif 2
L'analyse bivariée montre une association entre la
stigmatisation et l'adhérence à Ouagadougou mais pas à
Bamako. À Ouagadougou, Les personnes qui ne sont pas stigmatisées
sont plus adhérentes. Après avoir contrôlé pour les
autres variables, on constate que le manque de scolarisation est l'unique
déterminant de la non adhérence à Bamako.
Notre résultat cadre aussi avec la littérature
en ce qui concerne l'association entre la scolarisation et l'adhérence.
Dans une étude menée sur l'adhérence aux ARV au
Brésil, Nemes et al. (2004) trouvent après ajustement pour le
sexe, le revenu, l'âge que par rapport à ceux qui cumulaient 10
à 15 années de scolarité, ceux qui n'en totalisaient que 0
à 2 étaient non adhérents (OR =1.51 ; 95% IC=1.12 - 2.02).
En Espagne, Gordillo et al. (1999) ont constaté que l'adhérence
aux traitements ARV chez les PvVIH diminuait graduellement avec le niveau de
scolarité. Par rapport à ceux qui n'avaient jamais
été à l'école, ceux qui avaient atteint
l'université avaient 4.0 plus de chance d'être observants (95% IC
=1.10 -14.5) et chez ceux qui avaient un niveau secondaire, on notait un risque
égal 3.69 (95% IC= 1.03-13.20).
V-4 Limites de l'étude et question de la
généralisation des résultats à
d'autres villes de l'Afrique occidentale
Même si nos objectifs de départ ont
été atteints et notre hypothèse centrale
vérifiée, il n'en demeure pas moins que notre étude
possède des faiblesses susceptibles de limiter sa portée.
Utilisant des données secondaires, la qualité métrologique
de notre instrument de mesure de la stigmatisation ne peut prétendre
à une application future sans révision profonde, elle ne peut
prétendre assurer une validité de prédiction. Une
deuxième enquête avec le même questionnaire sur la
même population serait utile pour confirmer notre instrument de mesure la
stigmatisation.
En outre, le fait que les enquêteurs soient
appelés à déclarer eux-mêmes leur adhérence
au traitement aurait pu causer des biais de mémoires ou de
désirabilité sociale. Au fait, les patients pouvaient
déclarés avoir pris tous leurs médicaments juste pour
faire plaisir à l'enquêteur et à son médecin. Dans
un tel cas, on aurait sur estimer la bonne adhérence à cause d'un
biais de classification. D'un autre côté, il serait aussi
sensé d'imaginer que les patients auraient déclarés avoir
sauter des prises faute d'argent pour payer leur transport jusqu'au centre de
santé et ainsi, espérer attirer de la sympathie pour une
quelconque aide financière. Dans un tel cas, on aurait plutôt une
sous estimation du de l'adhérence. Toutefois, il s'agit des biais qui
étaient hors de notre contrôle.
En dehors de ces difficultés d'ordre technique, on
pourrait s'attaquer aux variables à l'étude. Il est reconnu que
le revenu est une variable importante dans toute étude d'accès
aux soins. On pourrait arguer que le remplacement de la variable revenu par la
favorisation matérielle est inadéquat. Néanmoins, nous
avons expliqué plus haut les raisons qui nous ont poussés
à faire ce choix.
Mais ce qui manque d'explication c'est l'absence de la
variable liée au coût du traitement. Cette variable est reconnue
par la plupart des études sur l'adhérence comme étant un
déterminant majeure de la non adhérence. Malheureusement, cette
variable était absente de notre base de données. L'absence d'une
variable aussi pertinente peu introduire un biais significatif dans le
modèle d'analyse.
La durée du traitement nous aurait aussi permis
d'évaluer l'effet dose-réponse. A savoir, déterminer si
plus on suivait le traitement et plus on était adhérent ou le
contraire.
72 Bien que cette variable fût prévue dans le
questionnaire, nous ne l'avons pas utilisée parce que beaucoup de
malades déclaraient ne pas s'en souvenir.
Mais quoiqu'il en soit, ces imperfections ne sauraient miner
profondément la crédibilité de notre étude.
Malgré tout, l'instrument de mesure de la stigmatisation utilisée
ici démontre quelques qualités d'ajustement appréciables.
Il ne demande qu'à être amélioré dans une
étude ultérieure visant spécifiquement à valider un
outil de mesure de la stigmatisation chez les PvVIH. Dès lors, afin de
peaufiner l'instrument ultérieurement, il serait intéressant de
procéder à des études de validité de
concomitante. Cette étude permettrait d'apprécier la
validité de la structure du questionnaire. Par ailleurs, une
étude utilisant des méthodes multi niveaux permettrait de
déterminer l'influence du contexte sur la stigmatisation et
l'adhérence.
La cohérence entre les items est appréciable. De
plus, la validation de l'instrument a été assurée par une
démarche classique rigoureuse. Ainsi donc, nos résultats
pourraient être généralisées aux autres villes de
l'Afrique de l'ouest.
CONCLUSION
Cette étude montre que la stigmatisation devrait
être considérée dans les études de santé
publique comme un déterminant important de l'adhérence aux
traitements ARV surtout qu'elle affecte plus particulièrement les
couches vulnérables de la population (jeunes, femmes, pauvres, personnes
n'ayant pas d'éducation). Au fait, jusqu'ici, la stigmatisation
était toujours regardée du point de vue juridique comme
étant une atteinte aux droits de la personne. Il faudrait dès
lors l'intégrer dans les programmes de distribution des ARV. Comme le
reconnaît l'ONUSIDA (2002), « la stigmatisation associée au
VIH / SIDA ne se produit pas à l'improviste, elle n'est pas non plus un
phénomène inventé par certains individus. Au contraire,
comme les réactions observées dans le passé avec des
maladies comme la lèpre, le choléra et la poliomyélite,
elle fait le jeu de craintes et d'angoisses sociales profondément
enracinées. Il est essentiel de mieux comprendre toutes ces questions
ainsi que les normes sociales qu'elles renforcent si l'on veut réagir
d'une manière appropriée à la stigmatisation et à
la discrimination associées au VIH/SIDA, sans quoi, nous risquons de
mettre au point des programmes et des interventions incomplets qui n'auront que
peu d'impact ».
Pour lutter contre la stigmatisation, on pourrait adopter
différentes stratégies comme les campagnes d'éducation
populaire, favoriser les contacts et la communication avec les
73 proches, faire la sensibilisation par le biais des mass
média, améliorer la compréhension du publique et des
professionnelles de santé sur la question du SIDA.
Notre étude apporte aussi une contribution
significative à l'échelle de mesure de la stigmatisation. L'outil
développé ici mérite d'être validé dans
d'autres contextes. Les personnes les plus prédisposées à
la stigmatisation sont celles qui sont défavorisées sur le plan
matériel donc les pauvres, les personnes n'ayant pas de soutien
social.
Cependant, le fait de n'avoir enquêté que les
personnes se rendant dans un centre de soins de santé pourrait limiter
la portée de notre étude. On aurait ainsi exclu une couche de la
population qui ne pourrait accéder aux centres de traitements du VIH
pour plusieurs raisons
(distance, manque de moyen de transport, manque
d'informations...).
Bibliographie
Abelhauser, A. et al. Le temps de l'adhésion. L'observance
aux traitements contre le VIH / SIDA. Mesure, déterminants,
évolution. ANRS, 2001. PP. 79-86.
Actes de colloque. Observance thérapeutique chez les
personnes âgées. Synthèse documentaire du colloque
organisé par le CRESIF à paris du 12 au 13 novembre 2001.
Document rassemblé par Bauer, C. et Tessier, S. 35p.
Acuna, C. et al. Stigmatization and Access to Health care in
latin America: challenges and perspectives. PAHO / WHO, july 2005.
Ajzen, I. The Theory of Planned Behaviour. Organizational
Behaviour and Human decision Processes, 50 (2): 20 -36 Barber, N. Should
we consider non-compliance a medical error? Qual. Saf. Health Care.
2002, 11: 81-84.
Barrera, M. Distinctions between Social Support Concepts,
Measures, and Models. Am.
J. Com. Psychology. 1986,
14 (4):413-445.
Baskind, R. et al. Epilepsy-associated stigma in sub-Saharan
Africa: The social landscape of a disease. Epilepsy & Behavior,
2005, 7: 68-73.
Benjaber, K. et al. Étude sur l'observance du traitement
antirétroviral à Casablanca (Maroc). Méd. Mal.
Inf. 2005, 35: 390-395.
Bentz, L. et al. Description et évaluation d'un programme
d'intervention sur l'observance thérapeutique (counselling) dans un
centre hospitalo-universitaire. L'observance aux traitements contre le VIH /
SIDA. Mesure, déterminants, évolution. ANRS, 2001. PP. 99-112.
Bischoff, A. et al. Language barriers between nurses and asylum
seekers: their impact on symptom reporting and referral. Soc. Sci.
Med.2003, 57: 503-512.
Bogart, L.M. et al. Association of stereotypes about physicians
to health care satisfaction, help-seeking behavior, and adherence to treatment.
Soc. Sci. Med. 2004, 58: 1049-1056.
Bonmarchand, M. Placer le patient au coeur du choix
thérapeutique: le secret d'une bonne adhésion au traitement.
Med. Mal. Inf. 2005; 35: 8-10.
Boutry, L. et al. Quand les prescriptions ne sont pas
suivies...penser aux croyances et représentations de santé.
L'exemple du patient asthmatique. Rev. Fr. Allergol. Immunol. Clin. 2001, 41:
470-476.
Briand, S. et al. représentations de la diarrhée
aiguë de l'enfant chez les mères d'une banlieue de Quito.
Santé Publique. 2000; vol. 12(1): 21-30.
Buck, D. et al. Factors influencing compliance with
antiepileptic drug regimes. British Epilepsy Assoc. 1997; 6: 87-93.
Burgoyne, R. et al. Social support and quality of life over time
among adults living with HIV in the HAART era. Soc. Sc. &
Med.2004, 58:1353-1366.
Byakika-Tusiime, K. et al. Adherence to antiretroviral therapy in
HIV+ Ugandan patients purchasing therapy. International Journal ot STD
& AIDS. 2005, 16(1): 38-41.
Casalino, E. Simplifier les traitements antirétroviraux
oui, mais pas à n'importe quel prix! Méd. Mal. Infectieuses,
2005, 35, S11-S14.
Castro, A. Adherence to Antiretroviral Therapy: Merging the
Clinical and Social Course of AIDS. Plos Med. 2005, 2(12), e338.
Cesar, G.V. et al. The Role of Conceptual Frameworks in
Epidemiological Analysis: A Hierarchical Approach. International Journal of
Epidemiology, 1997, 26(1):224-227.
Chrétien, J. Comment augmenter l'observance?
Schémas thérapeutiques, mesures de l'observance, risques,
améliorations proposées. Méd. Mal. Inf. 1995; 25:
349-357.
Christopher, J. G. et al. No room for complacency about adherence
to antiretroviral therapy in sub-Saharan Africa. AIDS. 2005, 19:
1243-1249.
CIOMS. Lignes directrices internationales d'éthique pour
la recherche biomédicale impliquant des sujets Humains. OMS,
Genève, 2003, 112p.
Cohen, S. et al. Social ties and susceptibility to Common Cold.
JAMA, 1997, 277(24):1940-1944.
Cohen, S. Social Relationships and Health. Am. Psychologist,
Nov. 2004: 676-684.
Conseil International des Infirmières. Les
infirmières, combattre les stigmates du SIDA des soins pour tous.
Dossier d'information et d'action. Mémoire présenté lors
de la journée internationale des infirmières le
12 mai 2003, 3, place jean-Marteau, genève, Suisse.
Cooke, D.B et al. Examinig the Definition and Assessment of
Social Support: A Resource for Individuals and Families. Family
relations, 1998, 37(2): 211-216.
Costagliola, D. et al. Comment mesurer l'observance? L'observance
aux traitements contre le VIH / SIDA. Mesure, déterminants,
évolution. ANRS, 2001. PP33-42.
Côté, J. et al. Efficacy of interventions in
improving adherence to antiretroviral therapy. International Journal of STD
& AIDS. 2005; 16: 335-343.
CRESIF. Observance thérapeutique chez les personnes
âgées. Synthèse documentaire du Colloque tenu du 12 au
13 novemebre 2001 à paris, 35p.
Crocker, J. Social Stigmatization and Self-Esteem: Situation
Construction of Self-Worth. J.Experimental Social Psychology. 1999,
35:89-107.
Cury, F. et Sarrazin, P. (Dir.). Théorie de la
motivation et pratiques sportives : État des recherches, Paris, PUF,
2001.
Delpierre, C. et al.Expérience d'une consultation
d'observance pour les patients séropositifs pour le VIH-1,
en situation d'échec sous multithérapie.
Consultation d'observance et infection à VIH. Rev. Med.
Interne, 2003, 24: 651-658.
Deri, C. Social networks and health service utilization.
J.health Economics, 2004, 24: 1076-1107.
Desclaux, A. et al. Le dispositif d'appui à l'observance
de l'ISAARV. In Desclaux et al. (Dir) L'Initiative sénégalaise
d'accès aux médicaments antirétroviraux. Analyses
économiques, sociales, comportementales et médicales.ANRS, Coll.
"Sciences Sociales et SIDA", 2002: 119-128.
Desclaux, A. Les antirétroviraux en Afrique. De la culture
dans une économie mondialisée. Anthropologie et sciences,
2003, 27(2):41-58.
Desclaux, A. Stigmatisation, discrimination: que peut-on attendre
d'une approche culturelle? In.VIH / SIDA stigmatisation et discrimination: une
approche anthropologique. Actes de la table ronde organisée le 29
novembre 2002 à l'UNESCO-Paris. PP.1-10.
Draine, J. et al.Explaining attitudes toward medication
compliance among a seriously mentally ill population. J.nerv. Mental. Dis.
1994; 182:50-54.
Ducharme, F.B et al. Social Support: Conceptual and
Methodological Issues for Research in Mental Health Nursing, Issues in
Mental Health Nursing, 1994, 15: 373-392.
Dongmo, J.L. Le dynamisme Bamiléké (Cameroun).
Vol.1. La maîtrise de l'espace agraire. CEPER, Yaoundé (Cameroun),
1981, 424p.
Edwards, L.V. Perceived Social Support and HIV/AIDS Medication
Adherence Among African American Women. Qualitative Health Research,
2006, 16 (5): 679 - 691.
Egrot, M. et al. La circulation des médicaments
antirétroviraux au Sénégal. In Desclaux et al. (Dir)
L'Initiative sénégalaise d'accès aux médicaments
antirétroviraux. Analyses économiques, sociales, comportementales
et médicales.ANRS, Coll. "Sciences Sociales et SIDA", 2002: 221- 232.
Ela, J.M. La ville en Afrique noire. Karthala, Paris, 1983,
222p.
Ernesto, C. et al. Experiences of stigma and access to HAART in
children and adolescents living with HIV/AIDS in Brazil. Soc. Sci. &
Med, 2006, 62: 1219 - 1228.
Ertugrul, A. et al. Perception of Stigma among patients with
Scizophrenia. Soc. Psy. & Psy. Epidem., 2004, 39(1) :73-77
François et Emmanuel Hirsch (Dir). Éthique de la
recherche et des soins dans les pays en développemement. Vuibert, coll.
"Espace Éthique", Paris, 2005, 179p.
Fuhrer, R. et al. How gender affects patterns of social relations
and their impact on health: a comparison of one or multiple sources of support
from"close persons". Social Science &Medicine,2002, (54):
811-825.
Gage, A.J. Familial and socioeconomic influences on children's
well-being: An examination of preschool children in Kenya. Soc. Sci. Med.
1997, 45(12):1811-1828.
Garcia, R. et al. The importance of the Doctor-Patient
relationships in adherence to HIV/SIDA treatment: a case report. Braz. J.
Inf. Dis. 2005, Vol.9 (3): 1-7.
Gerbing D.W et al. Validity of Exploratory Factor Analysis as a
Precursor to Confirmatory Factor Analysis. Structural Equation
Modeling,1996, 3(1): 62-72.
Gershon, T.D. et al. Stigmatization, Self-Esteem, and Coping
Among the Adolescent Children of Lesbian Mothers. J. Adolescent Health. 1999,
24:437-445.
Gilmore, N. et al. Stigmatization, Scapegoating and
discrimination in sexually transmitted diseases: Overcoming "them" and "us".
Soc. Sci. Med. 1994, 39 (9): 1339-1358.
Goldin, C.S. Stigmatization and AIDS: Critical Issues in Public
Health. Soc. Sci. Med, 1994, 39(9): 1359-1366.
Gonzalez, J. et al. Social Support, Positive States of Mind, and
HIV Treatment Adherence in Men and Women Living with HIV/AIDS. Health
Psychology. 2004; Vol.23 (4): 413-418.
Gordillo, V. et al. sociodemographic and psychological variables
influencing adhernce to antiretroviral therapy. AIDS, 1999, 13:
1763-1769.
Green, G. Attitudes towards people with HIV: are they as
stigmatizing as people with HIV perceive them to be? Soc. Sci. Med.
1995, 41 (4): 557 - 568.
Greenland, S. Modeling and variable selection in Epidemiologic
Analaysis. Am. J. of Public Health, Vol. 79, no.3, 1989, PP.
340-348.
Groupe de travail du conseil supérieur d'hygiène
publique, France. Observance et suivi de traitement. Méd. Mal. Inf.
2004, 34: 386-390.
Hinkin, C.H. et al. Medication adherence in HIV-infected adults:
effect of patient age, cognitive status, and substance abuse. AIDS,
2004, 18(1):S19-S25.
Holmén, K. et al. Loneliness, health and social network
among elderly people - a follow-up study. Archives of gerontology and
Geriartrics, 2005, 35:261-274.
Hough, E.S. et al. Social Network Structure and Social Support in
HIV-Positive Inner City Mothers. J. of the Ass. Of Nurses ins AIDS care,
2005, 16(4):14-24.
Ickovics , J.R. et al. Adherence Therapy Among Patients With HIV:
A Critical Link Between Behavioral and Biomedical Sciences. JAIDS,
2002, 31(2):98-102.
Jewkes, R. et al. Why do nurses abuse patients? Reflections from
South African obstetric services. Soc. Sci. Med. 1998, 47(11):
1781-1795.
Kawaschi, I. et al (Dir).Social Epidemiology, 2000, OUP, N-Y,
391p.
Kissinger, P. et al. Compliance with public sector HIV medical
care. J. Natl. Med. Assoc. 1995; 87: 19-24.
Kleinbaum, D.G. et al.
Logistic Regression. A Self-Learning Text. Springer, USA, 2nd edition, 2002,
513p.
Knobel, H. et al. Recomendaciones GESIDA / SEFH / PNS para mejora
la adherencia al tratamiento antirretroviral. Publicada en Enferm Infecc
Microbiol Clin, 2000, 18: 27-59.
Knobel, H. et al. Validation of a simplified medication adherence
questionnaire in a large cohort of HIV-infected patients: the GEEMA Study.
AIDS, 2005, 16: 605-613.
Kurzban, R. et al. Evolutionary Origins of Stigmatization: The
Functions of Social Exclusion. Am. Psych. Ass, 2001,
127(2):187-208.
Labordère-Balen, G. et al. La protection sociale et la
prise en charge des coûts liés au sida. In Desclaux et al. (Dir)
L'Initiative sénégalaise d'accès aux médicaments
antirétroviraux. Analyses économiques, sociales, comportementales
et médicales.ANRS, Coll. "Sciences Sociales et SIDA", 2002: 207-220.
Lai, Y.M. et al. Stigma of mental Illness. Singapore Med.
J.,2000, 42 (3) : 111 - 114
Lanièce l. et al. L'observance des traitements
antirétroviraux et ses déterminants. Analyse quantitative.
In Desclaux et al. (Dir) L'Initiative sénégalaise
d'accès aux médicaments antirétroviraux. Analyses
économiques, sociales, comportementales et médicales.ANRS, Coll.
"Sciences Sociales et SIDA", 2002: 97-108.
Lanièce, I. et al. Adherence to HAART and its principal
determinants in a cohort of senegalese adults. AIDS. 2003, 17 (3):
S103 - S108.
Lee, S. et al. Experience of social stigma by people with
schizophrenia in Hong Kong. British J.Psy., 2005, 186: 153 - 157. Le
Gal, V. et al.Observance médicamenteuse dans la maladie de Horton.
La revue de Médecine interne.2003;
24: 775-780.
Leplège, A.Les mesures de la qualité de vie. Paris,
PUF, coll."Que sais-je"? 127p.
Leslee, L. et al. Does the Source of Support Matter for Different
health Outcomes? Findings from the Normative Aging Study, (Inedit).
Ley, P. Improving patient's understanding, recall, satisfaction
and compliance. In Broome, A. édit. Health psychology: processes and
application, 2nd ed. London: Chapman, 1995: 50-120.
Lieber, E. et al. HIV/STD Stigmatization Fears as Health -
Seeking. AIDS and Behavior, 2005, DOI: 10.1007/ S10461-005-9047-5.
Lin Nan et al. Social Support and Depressed Mood: A structural
Analysis. J. Health and Soc. Behavior, 1999, 40(4): 344-359.
Link, B.G et al. Stigma and its public health implications.
The Lancet, 2006; 367:528-529.
Mallory, O. et al. Theory-Guided, Empirically Supported Avenues
for Intervention on HIV Medication Non adherence: Findings from the Healthy
Living Project. AIDS PATIENT CARE and STD,2003, 17(12): 645-656.
Malta, M. et al. Adherence to antiretroviral therapy: a
qualitative study with physicians from Rio de Janeiro, Brazil. Cad.
Saùde Pùblica. 2005, vol. 21 (5): 10-22.
Mann, C.E., et al. Factors associated with stigmatization of
persons with mental illness. Psychiatric Services. 2004;
55:185-187.
Maria, I.B. et al. Antiretroviral therapy adherence in Brazil.
AIDS, 2004, 18: S15-S20.
Matteson, D.W. et al.Infant Mortality: A Multi-level Analysis of
individual and community risk factors. Soc. Sci.Med. 1998,
47(11):1841-1854.
Mbodj, F. et al. L'impact des traitements antirétroviraux
dans le paysage associatif sénégalais de lutte contre le sida. In
Desclaux et al. (Dir) L'Initiative sénégalaise d'accès aux
médicaments antirétroviraux. Analyses économiques,
sociales, comportementales et médicales.ANRS, Coll. "Sciences Sociales
et SIDA", 2002: 195-206.
McCare R.R et al. Personality correlates of HIV stigmatization in
Russia and the United States. J. of Research in Personality (In
press).
Mehta, S. et al. Potential factors affecting adherence with HIV
therapy. AIDS. 1997; 11: 1663-1670.
Melchior, M. et al. Social relations and self-reported health: a
prospective analysis of the French Gazel cohort. Soc. Sci. Med. 2003,
56: 1817-1830.
Menzies, R. et al. Factors associated with compliance in
treatment of tuberculosis. Tubercle and Lung Disease, 1993,
74:32-37.
Micollier, É. Phénomènes de stigmatisation
dans une population chinoise confrontée au VIH / SIDA: vers une
collaboration entre réponses officielles et société
civile. In.VIH / SIDA stigmatisation et discrimination: une approche
anthropologique. Actes de la table ronde organisée le 29 novembre 2002
à l'UNESCO-Paris. PP.39-54.
Morin, M. De la recherche à l'intervention sur
l'observance thérapeutique: contributions et perspectives des sciences
sociales. L'observance aux traitements contre le VIH / SIDA. Mesure,
déterminants, évolution. ANRS. 2001:5-20.
Moulin, P. Enquête sur les pratiques des professionnels de
santé en matière d'observance dans le domaine du
VIH / SIDA en france: Recherches, actions, évaluations.
L'observance aux traitements contre le VIH / SIDA. Mesure,
déterminants, évolution. ANRS, 2001. PP21-32.
Mull, J. et al. Culture and `compliance' among leprosy patients
in Pakistan. Social Science & Med. 1989 ;29(7): 799-811
Nakiyemba, A. et al. Barriers to antiretroviral adherence for
patients living with HIV infection and AIDS in Uganda.(Inedit).
Ndour, C.T. et al.Évaluation de l'eeficacité et de
la tolérance du traitement antirétroviral chez des patients
infectés par le VIH-2 à Dakar: étude préliminaire.
Méd. Mal. Inf. 2006 (In press).
Ngamini Ngui A. et al. A propos de la morbidité palustre
des enfants de 5 ans et moins dans la ville de Bafoussam (Ouest cameroun).
Med. Afr. Noire, 2004, 51(11):589-594.
OMS. Maladies mentales et stigmatisation en Europe: relever les
défis de l'intégration sociale et de l'équité.
Conférence ministérielle européenne de l'OMS sur la
santé mentale. Relever les défis, trouver des solutions.
Helsinki, 12-15 janvier 2005.
OMS. Observance des traitements au long cours.(en ligne
à:www.who.int/chronic_conditions/adherence/en/ (page consultée le
20 février 2006).
ONUSIDA / OMS. Améliorer d'urgence l'accès aux
traitements ntirétroviraux dans les pays à ressources
limitées: recommandations techniques et opérationnelles en vue de
traiter trois millions de personnes d'ici 2005. Rapport d'une réunion
internationale de consensus de l'OMS et de l'ONUSIDA sur les recommandations
techniques et opérationnelles relatives à une
généralisation rapide de l'accès à la
thérapie antirétrovirale dans les pays à ressources
limitées, 18-21 novembre 2003, Lusaka (Zambie), 40p.
ONUSIDA. Améliorer d'urgence l'accès aux
traitements antirétroviraux dans les pays à ressources
limitées: recommandations techniques et opérationnelles en vue de
traiter trois millions de personnelles en vue de traiter trois millions de
personnes d'ici 2005. Rapport d'une réunion internationale de consensus
de l'OMS et l'ONUSIDA sur les recommandations techniques et
opérationnelles relatives à une généralisation
rapide de l'accès à la thérapie antirétrovirale
dans les pays à ressources limités, 18-21 novembre 2003, Lusaka
(Zambie).
ONUSIDA. Cadre conceptuel et base d'action: Stigmatisation et
discrimination associées au VIH/SIDA. Campagne mondiale contre le SIDA
2002-2003.
Orrell, C. et al. Adherence is not a barrier to successful
antiretroviral therapy in South Africa. AIDS, 2003, 17: 1369-1375.
Ouattara, F. Les associations de personnes séropositives
et la gestion du risque de stigmatisation à Bobo-Dioulasso
(Burkina-Faso). In.VIH / SIDA stigmatisation et discrimination: une approche
anthropologique. Actes de la table ronde organisée le 29 novembre 2002
à l'UNESCO-Paris. PP.21-38.
Ow Fong. et al. Determinants of adherence to highly
active antiretroviral therapy (HAART) in Chinese HIV/AIDS patients. HIV
Medecine 2003; 4: 133-138.
Paschal, A.M. et al. Stigma and safe havens: a medical
sociological perspective on African-American female epilepsy Patients.
Epilepsy & Behavior, 2005, 7: 106 - 115.
Perrot, S.B. et al. The psychological impact of
psoriasis:physical severity, quality of life, and stigmatization.
Psychology & Behavior, 2000, 70: 567-571.
Phillips, K. D., et al. Sleep disturbance and depression as
barriers to adherence. Clinical Nursing Research 2005; vol.14
(3):273-93.
Pierret J. et al. Une approche dynamique du traitement chez des
personnes infectées par le VIH: la notion d'intégration.
L'observance aux traitements contre le VIH / SIDA. Mesure, déterminants,
évolution. ANRS, 2001. PP. 67-78.
Préau, M. et al. L'évaluation psychosociale de la
qualité de vie des personnes infectées par le VIH. Pratiques
psychologiques (In press).
Présidence de la République du Burkina Faso /
Conseil National de Lutte contre le SIDA et les IST. Cadre stratégique
de lutte contre le VIH / SIDA 2001 - 2005. Conférence de table
ronde, Ouagadougou, juin 2001.
Priso, D.D. Approvisionnement en eau et assainissement à
dschang, ville moyenne de l'Ouest-Cameroun. Communiation
présentée au premier congrès International de
Géography de l'Université de Durban Westville, 10-14 juillet
1995.
Rebecca, L.C. et al. Stigma: a health barrier for Women with
HIV/AIDS. J. Ass. Nurses in AIDS care, 2004, 15(5): 30-39. Remien,
R.H. et al. Couple-focused support to improve HIV medication adherence. A
randomized controlled trial.
AIDS, 2005, 19(8):807-814.
Réseau Accès aux Médicaments Essentiels.
Contribution de la communauté internationale à l'accès
universel aux ARV dans les pays à ressources limitées.
Position 002-05.
Ricks, J. La radio, le soutien social et la santé mentale.
Santé mentale au Canada. Décembre ,1984
Rothman, K.J. et al. Modern Epidemiology. Lippincott-Ravens, USA,
2nd edition, 1998, 738p.
Shelley, G.A. et al. Who knows your HIV status? What HIV+
patients and their network members know about each other. Soc.Networks,
1995, 17: 189-217.
Sirey, J.A. et al. Perceived Stigma and Patient-Rated Severity of
Illness as Predictors of Antidepressant Drug Adherence. Psychiatric
Services, 2001, 52 (12): 1615 - 1620.
Slama, L. et al. L'observance thérapeutique au cours de
l'infection VIH, une approche multidisciplinaire. Médecine et
maladies Infectieuses, 2005 (In press).
Soto Blanco, J.M. et al. Adherence to antiretroviral therapy
among HIV-infected prison inmates (Spain). International Journal of STD
& AIDS, 2005, 16(2):133-138.
Sow K. et al (a). La solidarité familiale dans la prise en
charge des patients: réalités, mythes et limites.In Desclaux
et al. (Dir) L'Initiative sénégalaise d'accès aux
médicaments antirétroviraux. Analyses économiques,
sociales, comportementales et médicales.ANRS, Coll. "Sciences Sociales
et SIDA", 2002: 79- 93.
Sow K. et al (b). L'observance des traitements
antirétroviraux et ses déterminants. Analyse qualitative. In
Desclaux et al. (Dir) L'Initiative sénégalaise d'accès aux
médicaments antirétroviraux. Analyses économiques,
sociales, comportementales et médicales.ANRS, Coll. "Sciences Sociales
et SIDA", 2002: 109-118.
Sow, K. et al (c). L'adhésion au traitement
antirétroviral. In Desclaux et al. (Dir) L'Initiative
sénégalaise d'accès aux médicaments
antirétroviraux. Analyses économiques, sociales, comportementales
et médicales.ANRS,
Coll. "Sciences Sociales et SIDA", 2002: 129-139.
Sow,K. et al (d). Vivre avec un traitement
antirétroviral au Sénégal. In Desclaux et al. (Dir)
L'Initiative sénégalaise d'accès aux médicaments
antirétroviraux. Analyses économiques, sociales, comportementales
et médicales.ANRS, Coll. "Sciences Sociales et SIDA", 2002: 169-178.
Spire B. et al. Les ruptures d'observance au cours du temps dans
les cohortes Aproco et manif2000. L'observance aux traitements contre le VIH /
SIDA. Mesure, déterminants, évolution. ANRS, 2001. PP. 87-98.
Spire, B. et al. La non-observance modérée aux
antirétroviraux sont elles exliquées par les mêmes
facteurs? Analyse de 4 années de suivi de la cohorte APROCO de patients
ayant initié une multithérapie avec inhibiteur de
protéase. Résumés de communications orales libres (CL)
/ Méd. Mal. Inf 34 (2004); S74-S87 (CL2-01).
Spire,B et al. L'observance aux multithérapies des
personnes infectées par le VIH: de l'approche prédictive à
l'approche dynamique. L'observance aux traitements contre le VIH / SIDA.
Mesure, déterminants, évolution. ANRS, 2001. PP. 43-56.
Steen, T.W et al. Ngaka ya setswana, ngaka ya sekgoa or both?
Health seeking behaviour in Batswana with pulmonary tuberculosis. Soc. Sc.
& Med. 1999; 48: 163-172.
Stella Aloisi, M. et al. Behavorial Correlates of adherence to
Antiretroviral Therapy. JAIDS, 2002, 31, S145-S148.
Stuart, H. Stigmatisation. Leçons tirées des
programmes visant sa diminution. Santé mentale au Québec,
2003, XXVIII (1): 54-72.
Takahashi, L.M. The socio-spatial stigmatization of homeless and
HIV/AIDS: toward an explanation of the nimby syndrome. Soc. Sci. Med. 1997,
45(6):903-914.
Taverne, B. SIDA et migrants au Burkina Faso: L'illusion d'une
prévention ciblée. Médecine d'Afrique Noire,
1996, 43(1):31-33.
Thomas, B.E. et al. How stigmatizing is Stigma in the life of
people living with HIV: A study on HIV positive individuals from Chennai, South
India. AIDS Care, 2005, 17(7): 795-801.
Tounkar, A. et al. Aspects épidémiologiques et
cliniques du SIDA. A propos de 56 cas recensés à l'hôpital
Gabriel Touré de Bamako au Mali. Médecine d'Afrique Noire,
1992, 39(11): 731-734.
Trocmé, N. et al. Observance du traitement
antirétroviral de l'adolescent séropositif pour le VIH .
Archives de pédiatrie.2002 ; 9: 1241-1247.
45 (7):1065-1074.
Ulrich, M. et al. Leprosy in women: Characteristics and
repercussions. Social Science & Med. 1993, 37(4):445-456
Valentin, G. La consultation d'observance, pour une meilleure
efficacité du traitement antirétroviraux. Méd. Mal.
Infectieuses, 2005, 35, S1-S3.
Vidal, L. Travers culturalistes et pertinences du social dans
l'approche du SIDA en Afrique.In.VIH / SIDA stigmatisation et discrimination:
une approche anthropologique. Actes de la table ronde organisée le 29
novembre 2002 à l'UNESCO-Paris. PP.15-20.
Vinh-Kim, N. et al. Antiretroviral use in Ouagadougou, Burkina
Faso. AIDS. 2003, 17(3):S109-S111.
Volberding, P.A. et al. Antiretroviral Therapy for HIV Infection.
Promises and Problems. JAMA, 1998, 279(6): 1343-1344.
Ware, N.C. et al. Adherence, stereotyping and unequal HIV
treatment for active users of illegal drugs. Soc. Sci. Med. 2005,
61(3): 565-576.
Weinert, C. et al. Measures of Social Support: Assessment of
Validity. Nursing Research, 1990, 39(4):212-216.
Wethington, E. et al. Perceived Support, Received Support, and
Adjustment to Stressful life.Journal of Health and Social Behavior,
1986, 27(1): 78-89.
WHO/MSD/MBD. Réduire la Stigmatisation et la
discrimination envers les personnes âgées souffrant de troubles
mentaux: un protocole technique d'accord. OMS et Association Mondiale de
Psychiatrie, 2002, 20p.
Yun, L. W .et al. Antidepressant treatment improves adherence to
antiretroviral therapy among depressed HIV-infected patients. JAIDS.2005; Vol.
38(4): 432-438.
Zacks, S. et al. Social Stigmatization in Hepatitis C Virus
Infection. J.Clin. Gastroenterol.2006, 40(3):220-224. Zunzunegui, M.V.
et al. Social networks and self-rated health in two French -speaking Canadian
community dwelling populations over 65. Soc. Sc. & Med, 2004, (58):
2069-2081.
Annexes
Formulaire de consentement
Nous vous invitons à bien lire ce formulaire et à
poser des questions avant d'y apposer votre signature.
Titre du projet : Validation d'une stratégie pour
identifier la résistance du VIH aux antirétroviraux dans les pays
aux ressources limitées
Nom du ou des chercheur(s) : Dr Selim RASHED,
Dr Vinh-Kim NGUYEN, Pr Maria-Victoria ZUNZUNEGUI., Dr Colin LEE, Mme Catherine
BOILEAU, Dr Aliou SYLLA, Dr Binto KEITA, Dr Somita KEITA, Dr Mohamed SYLLA, Dr
Georges Alfred KI-ZERBO, Dr AG Souleymane ABOUBACRINE, Dr Pascal NIAMBA.
Description du projet :
Ce travail de recherche est financé par l'Institut de
Recherche en Santé du Canada et exécuté par l'Unité
de Santé Internationale de l'Université de Montréal en
partenariat avec le Centre ALAVI, le Centre médical du camp de
l'unité (CMCU) et le Centre OASIS à Ouagadougou, au Burkina
Faso.
Vous prenez des médicaments pour soigner le SIDA. Le
but de cette recherche est 1) de mieux préciser le niveau de
résistance du virus du SIDA contre les médicaments pour soigner
le SIDA, 2) si vous avez de la difficulté à prendre
régulièrement les médicaments contre le SIDA et des
maladies qui viennent avec le SIDA.
Cette étude sera faite auprès de 800 personnes
au Mali et au Burkina Faso. Au Burkina Faso, on aimerait effectuer
l'étude chez 400 personnes vivant avec le VIH. Pour mieux comprendre les
difficultés avec la prise de médication et des
inconvénients qu'ils occasionnent, un enquêteur ou une
enquêtrice vous administrera un questionnaire lors d'un entretien d'une
durée de 60 à 90 minutes. Pour connaître le niveau de
résistance, dans un premier temps, nous rechercherons dans votre sang
s'il le virus est présent en grand nombre. Si tel est le cas, nous
allons vous encourager à prendre régulièrement vos
médicaments (sous supervision) durant un mois avec l'aide de soignants
ou des personnes proches de vous. Avec votre accord nous allons vous visiter
chez vous. Un mois après le traitement sous supervision, nous allons
rechercher si le virus est encore présent en grand nombre. Cette
façon de faire nous permettra de savoir combien de personnes ont un
virus réellement résistant et combien de personnes ont le virus
présent en grand nombre parce qu'ils ne prennent pas les
médicaments régulièrement. Votre participation et votre
opinion pourraient nous guider à mieux utiliser les médicaments
contre le SIDA et pourraient contribuer à élaborer un programme
d'aide aux personnes vivant avec le VIH adapté aux préoccupations
et aux réalités culturelles locales.
Procédures :
Votre participation consiste en :
Une entrevue au centre de santé de 60 à 90 minutes
au début de l'étude.
Un prélèvement de sang pour la réalisation
de la charge virale.
Pour ceux dont la charge virale est élevée, nous
vous proposerons de vous aider à mieux prendre votre médication
sous supervision durant un mois. Cette aide pourrait être, selon votre
choix, de demander à un de vos proches de vous aider à prendre
régulièrement les médicaments durant un mois, cette
personne pourrait être un membre de l'équipe soignante ou une
personne vivant avec le VIII qui travaille dans une association de support aux
personnes vivant avec le VIII. Après ce mois nous allons effectuer une
deuxième prise de sang pour voir l'effet du traitement sur la charge
virale et voir si le virus est résistant aux médicaments que vous
prenez.
Nous allons également recueillir des données sur
votre état de santé à partir de votre dossier
médicale, ainsi qu'à l'aide d'un questionnaire soumis à
votre médecin traitant sur votre condition clinique et votre
médication et enfin à l'aide d'un questionnaire à votre
pharmacien concernant la régularité de la prise de la
médication.
Si vous souhaitez connaître le résultat de la prise
du sang, vous pouvez en faire la demande au médecin qui vous soigne pour
le SIDA et nous lui communiquerons votre résultat.
Avantages et bénéfices :
Cette étude permettra de savoir si votre traitement
réussi à réduire à un niveau suffisant le nombre de
virus dans votre sang et pourquoi le traitement prescrit n'y parvient pas.
Cette étude vous permettra de connaître les méthodes
courantes et les ressources disponibles pour améliorer la
régularité de votre prise de médicaments.
Également, elle permettra de mieux connaître les
difficultés pour la prise régulière des
médicaments.
Tous les résultats de cette étude seront
communiqués aux autorités sanitaires sous forme de rapport (qui
ne mentionne pas vos noms) afin qu'elles puissent planifier les
activités et programmes de santé de traitements efficaces avec
les médicaments contre le SIDA. Sur simple demande, nous vous
transmettrons les résultats de cette recherche, une fois l'étude
terminée. Le rapport de recherche sera disponible au ministère de
la santé pour consultation.
Risques et inconvénients :
La participation à cette étude n'implique pas de
risques. Il y aura l'inconfort de la prise de sang. La prise des sang sera
faite avec du matériel à usage unique. Les examens de laboratoire
seront faits dans un laboratoire de référence par un personnel
qualifié. Les médicaments à prendre seront ceux que vous
prenez habituellement et que votre médecin vous a prescrits.
Malgré toutes les précautions prises pour
préserver la confidentialité, il y a un risque de divulgation de
renseignements confidentiels.
Compensation :
Cependant, en signant le présent formulaire, vous ne
renoncez à aucun des droits garantis par la loi.
Confidentialité :
Comme il nous sera nécessaire de communiquer avec vous
s'il y a beaucoup de virus VII dans votre sang, un code chiffré vous
sera assigné. C'est ce code et non votre nom qui identifiera le
questionnaire et l'échantillon du sang. Seulement les chercheurs auront
accès à ce code. Si la charge virale est élevée, ce
code nous permettra de vous retrouver pour vous transmettre le résultat
de la charge virale et de mettre en place les mesures de soutien que vous allez
choisir pour améliorer la régularité de la prise de votre
médication. Les analyses seront faites sans aucun frais. En cas de
résistance qui nécessite une modification de votre traitement,
vos résultats sur la résistance du VII seront transmis à
votre médecin traitant. Une fois l'étude terminée, le code
sera détruit.
Les questionnaires et les données seront
conservés sous clef au bureau de l'unité de santé
internationale, jusque la fin de l'étude. A la fin de l'étude et
lorsque les données auront été informatisées de
façon anonyme, le questionnaire et les résultats de laboratoire
seront détruits. Les données informatiques (anonymes) seront
conservées pour une période de 10 ans après leurs
récoltes prévues en 2004 et ainsi seront conservées jusque
l'an 2014. Les données seront conservées à l'Unité
de santé Internationale de l'Université de Montréal. Les
données seront entrées et analysées de façon
anonyme. Les résultats de l'étude apparaîtront sous forme
de chiffre et aucun nom d'individu ne sera mentionné. Seuls les
chercheurs cités au début de cette lettre/formulaire, les membres
du comité d'éthique pourront avoir accès aux
données recueillies.
Liberté de participation et liberté de
retrait de l'étude :
Votre participation à cette étude est tout
à fait volontaire. Vous êtes donc libre d'accepter ou de refuser
d'y participer et vous pouvez vous retirer de l'étude en tout temps, sur
simple avis verbal, sans que cela n'affecte les traitements auxquels vous avez
droit ni ne nuise aux relations avec votre médecin (et/ou autres
intervenants). Même si vous vous retirez de l'étude, nous allons
transmettre tous les résultats de laboratoire qui vous concernent
à votre médecin dans le but de mieux vous suivre,
d'améliorer la prise de la médication, de mieux vous soigner et
de changer votre médication si elle s'avère inefficace.
Éventualité d'une suspension de
l'étude :
Il est possible que dans la prise de sang on trouve beaucoup
de virus dans votre sang et que les effets secondaires sont tels qu'ils vous
empêchent de prendre votre médication. Dans ce cas, nous devons
arrêter votre participation à l'étude et nous allons
transmettre vos résultats de prise de sang à votre médecin
traitant.
Indemnité :
Personnes-ressources :
En cas de nécessité vous pouvez communiquez avec
le Dr Pascal Nyamba Niamba Pascal Antoine Médecin dermatologue N°
226 70 21 05 84. En cas de situation difficile pour vous, vous pouvez
communiquez avec le Pr Dabo Y Joseph Professeur de Médecine interne au
CHU Yalgado Ouédraogo Ouaga N° 226 70 21 21 56 qui ne fait pas
partie de l'équipe de recherche.
Adhésion au projet et signatures :
J'ai lu et compris le contenu du présent formulaire. Je
certifie qu'on me l'a expliqué verbalement. J'ai eu l'occasion de poser
toutes les questions concernant ce projet de recherche et on y a répondu
à ma satisfaction. Je certifie qu'on m'a laissé le temps voulu
pour réfléchir et prendre ma décision. Je sais que je
pourrai me retirer en tout temps.
Je soussigné(e) accepte de participer à cette
étude. Nom du participant
Signature du participant
Date
Je certifie a) avoir expliqué au signataire les termes
du présent formulaire de consentement; b) lui avoir clairement
indiqué qu'il reste à tout moment libre de mettre un terme
à sa participation au présent projet et que je lui remettrai une
copie signée du présent formulaire.
Nom représentant du chercheur
Signature du représentant du chercheur
Date
Nom du témoin à la lecture
Signature du témoin
Date
Informations de type administratif :
- L'original du formulaire sera conservé dans les
bureaux du projet SIDA 3 au Mali et une copie signée sera remise au
participant - Le projet de recherche et le présent formulaire de
consentement ont été approuvés par le CERFM le (date) : -
No de référence : CERFM 59(04) 4#140
- Date de la version du présent formulaire : 23 novembre
2004
GUIDE POUR L'ENQUÊTEUR
1. Ce questionnaire doit être administré oralement
lors d'entretiens en face-à-face avec les patients.
2. L'administration du questionnaire dure approximativement 45
minutes.
3. Renseignez le répondant : avant de commencer
avec les questions, il est important de bien expliquer au répondant le
déroulement de l'entrevue et lui rappeler le but du projet et
l'importance de sa participation. Prenez quelques minutes avant les questions
pour répondre aux questions du répondant.
4. Familiarisez-vous avec le questionnaire
5. Suivez bien les instructions/explications qui sont
encadrées
i. Ces instructions vous indiquent << comment » et
<< à qui » poser les questions, par exemple...
1. NE PAS LIRE : vous ne devez pas lire les réponses
2. PLUS D'UNE REPONSE : plus d'une réponse possible -
vous devez << stimuler » une seconde réponse.
3. NUMEROTEZ : vous devez inscrire un numéro pour
indiquer l'ordre d'importance
4. AUX HOMME MARIES SEULEMENT : certaines questions sont
dédiées à une catégorie particulière de
gens...
5. LIRE : vous devez lire la liste et laisser le temps au
répondant de répondre par oui/non.
ii. Attention aux << ? » : ces symboles vous
indiquent de sauter une/des question(s) et de passer à une autre
question ou section
6. Utilisez les traductions écrites sur le
questionnaire
7. Faites une << × » ou cochez << v
»les réponses du répondant
8. Les questions ouvertes : celles-ci qui vous demandent
d'écrire du texte - SVP écrivez de façon lisible
Vous pouvez inscrire vos Commentaires sur l'entrevue dans cet
espace
|
Date de l'enquête ____/____/____ Numéro
questionnaire :
Jour mois année section réservé à
l'agent de saisi
|
Code d'identité du patient /__/ /__/__/__/
/__/__/__/ /__/__/
Code site Numéro unique
IDENTITÉ DE L'ENQUÊTEUR :
Nom Prénom
SITE DE RECRUTEMENT
Hôpital National du Point G /___/ CUH YO (Dérmato)
/___/
Hôpital Gabriel Touré /___/ AAS/Oasis /___/
CESAC /___/ ALAVI /___/
CHU-Yalgado (Med Int) /___/
SECTION A - DONNÉES
SOCIODÉMOGRAPHIQUES
Q1 Quelle est votre date de naissance?
____/____/____
Jour mois année
Q2 Quel âge avez-vous? /____/ ans
|
Q3 Sexe?
|
REMPLIR SANS POSER LA QUESTION
|
Masculin /__/ Féminin /__/
|
Q4 Quelle est votre nationalité ?
Burkinabé /__/ Malien /__/ Autre /__/
Q5 Où habitez-vous ? NOM DE LA
VILLE/VILLAGE
Q6 SANS POSER DE QUESTION - INSCRIVEZ
SI CELA CORRESPOND A UNE GRANDE OU PETITE VILLE OU VILLAGE
Grande ville /___/ Petite ville /___/ Village/___/
GRANDES VILLES = CHEF LIEU DE PROVINCE, PETITES VILLES = CHEF
LIEU DE DEPARTEMENT,
VILLAGE = VILLAGE
Q7 Pour aller à votre rendez-vous vous diriez que
ça prend ... ? LIRE
< 30 minutes /__/ > 1 heure /__/
30 minutes à une heure /__/ > 1 jour /__/
Q8 Quelle est votre religion ?
Musulmane /__/ Chrétienne /__/ Animiste /__/ Autre /__/
Q9 Est-ce que vous diriez que votre religion occupe une place
très importante, plus ou moins important ou peu importante dans votre
vie ?
Peu importante /__/ Plus ou moins importante /__/ Très
importante /__/
Q10 Quel est le plus haut niveau de scolarité que vous
avez fréquenté ? Ne pas lire
Non scolarisé /__/ Élémentaire /Fondamentale
/__/
Alphabétisé langue locale /__/ Secondaire /
professionnel /__/
Medersa École Coranique /__/
Université/Supérieur /__/
Q11 Est-ce que vous savez lire et écrire en
français ? SI "OUI" = LIRE ET ECRIRE
Ni lire ni écrire /__/ Lire mais pas écrire/__/
Lire et écrire/__/
|
Q12 Présentement, quelle est votre occupation
principale?
|
UNE SEULE REPONSE
|
Fonctionnaire /__/ Agriculteur éleveur
pêcheur/__/
Homme de tenue /__/ Secteur Informel* /__/
Ouvrier ** /__/ Chauffeur /__/
Commerçant /__/ Femme au foyer /__/
Artiste /__/ Animateur, conseiller, intervenant VIH /__/
Élève/étudiant /__/ Autres (précisez)
Sans emploi /__/
|
* SECTEUR INFORMEL : LES BONNES, COXEURS,
VENDEURS AMBULANTS, TRESSEUSES, GARDIENS
** OUVRIERS : LES MECANICIENS, ELECTRICIENS,
PLOMBIERS, TRAVAILLEURS DE MINE, LES ARTISANS, LES COIFFEURS ET TEINTURIERS
|
|
Q13 Quel est votre statut matrimonial ?
Marié monogame /__/
Marié polygame /__/
Concubinage/union libre /__/
Q14 Votre époux (se)/partenaire vit-il /elle avec vous ?
Vit avec moi /__/ Vit ailleurs /__/
Q15 Combien d'enfants avez-vous? enfants
|
Célibataire /jamais marié /__/?
Q15 Divorcé /Séparé /__/ ?
Q15
Veuf / veuve /__/ ? Q15
|
Q16 Combien de personnes sont à votre
charge ? personnes
Q17 Qui vous prend en charge? PLUS D'UNE REPONSE
Père/mère /___/ Copain /Copine /___/ Personne
/___/
Frère/soeur /__/ Ami (e)s /___/ Autre (précisez)
Époux(se) /__/ Autre dans la famille
/__/
SECTION B - SITUATION MATÉRIELLE ET
FINANCIERE
Q1 En ce moment est-ce que dans l'endroit où vous vivez,
avez-vous accès aux choses suivantes?
LISEZ LA LISTE ET LAISSEZ LE TEMPS AU REPONDANT BE
REPONBRE OUI OU NON A CHACUN DES ITEMS
/__/
|
A. Électricité
|
Oui /__/ Non /__/
|
H. Télévision
|
Oui /__/ Non /__/
|
|
B. Eau de robinet
|
Oui /__/ Non /__/
|
I. Téléphone
|
Oui /__/ Non /__/
|
|
C. Frigo
|
Oui /__/ Non /__/
|
J. Toilette moderne
|
Oui /__/ Non /__/
|
|
D. Voiture
|
Oui /__/ Non /__/
|
(avec chasse eau)
|
|
|
E. Motocyclette Oui /__/ Non /__/
|
H. Plancher en ciment
|
Oui /__/ Non /__/
|
|
F. Bicyclette
|
Oui /__/ Non /__/
|
I. Climatiseur
|
Oui /__/ Non /__/
|
|
G. Radio
|
Oui /__/ Non /__/
|
J. Cheptel
|
Oui /__/ Non
|
Q2 Êtes-vous propriétaire de l'endroit où
vous vivez ? Oui /__/ Non /__/
*Q3 PLUS D'UNE REPONSE -
NUMEROTEZ L'ORDRE D'IMPORTANCE DES SOURCES D'ARGENT*
|
Q3 Quelles sont vos sources principales
d'argent?
|
LIRE - PLUS D'UNE REPONSE
|
Mon salaire /__/ Ma famille /__/ Fiancé(e) /__/
Services/Commissions /__/ Époux(se) /__/ Copain - copine
/__/
Mon commerce /__/ Ami(e)s /__/ NSP / pas de réponse
/__/
Aucune /___/? Sect C Autre (précisez)
Q4 Quel est votre revenu mensuel?
Pas de revenu /__/ Entre 50 000 et 100 000 FCFA /__/
Moins de 35 000 FCFA /__/ 100 000 FCFA et plus /__/
Entre 35 000 et 50 000 FCFA /__/ NSP/sans réponse /__/
SECTION C - ENTOURAGE - ÉVENEMENTS
RÉCENTS
Q1 Combien de personnes vivent dans votre
ménage ? si 0? Sect D
Q2 Qui sont ces personnes ? PLUS D'UNE REPONSE
Père/mère /___/ Copain /Copine /___/ Aide
ménagère /___/
Frère/soeur /__/ Ami (e)s /___/ Autre dans la
famille /__/
Époux(se) /__/ Patrons /___/ Autre (précisez)
...
Enfants /___/
Q3 Dans les 6 derniers mois
avez-vous vécu un des événements suivants ?
LIRE - PLUS D'UNE REPONSE - COCHEZ SI "OUI"
|
Décès d'un conjoint/enfants ou autres /__/ Perte
d'emploi /__/
Diminution des revenus /__/
Maladie d'un conjoint/enfants ou autres /__/ Séparation /
divorce /__/
|
Déménagement /__/
Mariage /__/
Baptême /__/
Emploi /__/
Autres (précisez)
|
SECTION D - SÉCURITÉ ALIMENTAIRE
HABITUDES ET MODES DE VIE
|
***RÉPONDRE par jamais (----) parfois
(-)souvent (+), toujours (+++)- ENCERCLEZ ***
|
|
|
Q1
|
Dans les 6 derniers mois, avez-vous
manqué d'argent pour acheter de la nourriture ?
|
Jamais parfois
|
souvent
|
toujours
|
|
Q2
|
Dans les 6 derniers mois, avez-vous
diminué le nombre de repas par manque d'argent ?
|
- - - -
|
+
|
+++
|
|
Q3
|
Dans les 6 derniers mois, avez-vous
diminué le nombre de repas des adultes par manque
d'argent ?
Non Appliquée si Q1 de la Sect. C = 0
|
- - - -
|
+
|
+++
|
|
Q4
|
Dans les 6 derniers mois, avez-vous
diminué le nombre de repas des enfants par manque
d'argent ?
Non Appliquée si Q1 de la Sect. C = 0
|
- - - -
|
+
|
+++
|
|
Q5
|
Dans les 6 derniers mois, est-ce qu'un
adulte dans la famille consomme moins de nourriture par repas
par manque d'argent ?
Non Appliquée si Q1 de la Sect. C = 0
|
- - - -
|
+
|
+++
|
|
Q6
|
Dans les 6 derniers mois, est-ce qu'un
enfant dans la famille consomme moins de nourriture par repas
par manque d'argent ?
Non Appliquée si Q1 de la Sect. C = 0
|
- - - -
|
+
|
+++
|
|
Q7
|
Dans les 6 derniers mois, est-ce qu'un
adulte dans la famille a souffert de faim par manque d'argent
?
Non Appliquée si Q1 de la Sect. C = 0
|
- - - -
|
+
|
+++
|
|
Q8
|
Dans les 6 derniers mois, est-ce qu'un
enfant dans la famille a souffert de faim par manque d'argent
?
|
- - - -
|
+
|
+++
|
Questionnaire - Projet Pilote : Validation d'une stratégie
pour identifier la résistance aux ARV dans les pays aux ressources
limitées.
|
Non Appliquée si Q1 de la Sect. C = 0
|
|
|
|
Q9
|
Dans les 6 derniers mois, est-il arrivé
qu'un adulte dans la famille se couche sans manger par manque
d'argent ?
Non Appliquée si Q1 de la Sect. C = 0
|
- - - - +
|
+++
|
|
Q10
|
Dans les 6 derniers mois, est-il arrivé
qu'un enfant dans la famille se couche sans manger par manque
d'argent?
Non Appliquée si Q1 de la Sect. C = 0
|
- - - - +
|
+++
|
|
Q11
|
Dans les 6 derniers mois, est-il
arrivé que la nourriture que vous consommez soit de moins bonne
qualité par manque d'argent?
|
- - - - +
|
+++
|
|
Q12
|
Dans les 6 derniers mois, est-il arrivé
qu'il manque certains condiments à votre alimentation par manque
d'argent? ?
|
- - - - +
|
+++
|
Q13 Est-ce qu'il vous arrive de consommer des breuvages
alcoolisés ? Oui /___/ Non /___/ ? Sect E
Q14 Combien de breuvages alcoolisés
consommez-vous en général ? LIRE
Un verre par mois ou moins/__/ 3 verres par semaine ou plus
/__/
2-4 par mois /__/ 1 verre ou plus par jour /__/
2 verres par semaine /__/
NB : Une bouteille = 2 verres Une calebasse = 2 verres
SECTION E - TEST VIH ET TRAITEMENTS ARV
ANTÉRIEURS
Q1 Quelle est la date de votre premier test
positif pour le VIH ? /____/_____/
mois année
Q2 En excluant le traitement que vous prenez
maintenant, avez-vous déjà été traité
par des ARV pour le VIH? Oui /__/ Non /__/ ? Sect F
***POUR LE TRAITEMENT LE PLUS RECENT***
Q3 Quels médicaments avez vous pris dans le
passé?
Q4 Selon vous est-ce que le traitement que vous preniez
comprenait un, deux ou trois médicaments
? Un /___/ deux /___/ trois /___/
Q5 Quelle est la date de début de ces traitements ?
/_____/_____
mois année
Q6 Combien de mois avez-vous suivi ce traitement
pour le VIH? mois
***POUR LE TRAITEMENT AVANT CELUI MENTIONNE CI-DESSUS***
Q7 En plus du traitement que vous venez de me
mentionner, avez-vous déjà pris d'autres médicaments ARV
pour votre infection à VIH? Oui /__/ Non /__/ ? Sect
F
Questionnaire - Projet Pilote : Validation d'une stratégie
pour identifier la résistance aux ARV dans les pays aux ressources
limitées.
Q8 Quels médicaments avez vous pris?
Q9 Selon vous est-ce que le traitement que vous preniez
comprenait un, deux ou trois médicaments ? Un
/___/ deux /___/ trois /___/
Q10 Quelle est la date de début de ces traitements ?
/_____/_____
mois année
Q11 Combien de mois avez-vous suivi ce traitement pour le VIH?
mois
SECTION F - CONNAISSANCES
**MAINTENANT JE VAIS VOUS POSER DES QUESTIONS SUR VOS
CONNAISSANCES SUR LE TRAITEMENT ARV. VOUS DEVEZ ME REPONDRE PAR
OUI OU NON OU NSP**
|
Connaissances du traitement
|
Oui
|
No n
|
NSP
|
|
|
Q1
|
Est-ce que le traitement ARV améliore l'état de
santé des personnes infectées ?
|
O
|
N
|
NSP
|
|
Q2
|
Est-ce que le traitement ARV ralentit la progression de la
maladie ?
|
O
|
N
|
NSP
|
|
Q3
|
Est-ce que le traitement ARV guérit totalement la maladie
?
|
O
|
N
|
NSP
|
|
Q4
|
Est-ce que le traitement ARV élimine le virus dans le sang
des personnes ?
|
O
|
N
|
NSP
|
|
Q5
|
Est-ce qu'une personne qui suit un traitement ARV peut
transmettre le VIH ?
|
O
|
N
|
NSP
|
|
Q6
|
Est-ce le traitement peut rendre les gens malades même s'il
est pris selon les recommandations du médecin ?
|
O
|
N
|
NSP
|
|
Q7
|
Est- ce qu'une femme enceinte qui prend un traitement ARV peut
transmettre le VIH à son bébé ?
|
O
|
N
|
NSP
|
Connaissance des risques de la non
observance
Q8 Est-ce que vous connaissez les risques de ne pas
prendre vos médicaments ? Oui /____/ Non /____/? Sect
G
|
Q9 Quels sont ces risques?
|
NE PAS LIRE LES RÉPONSES - PLUSIEURS RÉPONSES
POSSIBLES
|
|
Tomber malade /___/
Les ARV ne font plus effet (résistance) /___/
|
Transmettre le VIH à mon partenaire /___/ Transmettre le
VIH à mon bébé /___/
Autres (précisez) :
|
Questionnaire - Projet Pilote : Validation d'une stratégie
pour identifier la résistance aux ARV dans les pays aux ressources
limitées.
SECTION G - ATTITUDES PAR RAPPORT À LA
SÉROPOSITIVITÉ ET À LA NOTIFICATION AU
PARTENAIRE
***Je veux maintenant connaître votre opinion par
rapport à votre séropositivité. Je vais lire des
énoncés et je vous demande de répondre par : pas d'accord
(-), plus au moins d'accord (+/-) et d'accord (+)***
|
Q1
|
Depuis que je connais mon statut je pense souvent à la
mort
|
- +/-
|
+
|
|
Q2
|
Depuis que je connais mon statut je me sens seul(e)
|
- +/-
|
+
|
|
Q3
|
Mon statut ne m'empêche pas de vivre normalement
|
- +/-
|
+
|
|
Q4
|
Je crains d'être abandonné par ma famille et mes
ami(e) s à cause de ma séropositivité
|
- +/-
|
+
|
|
Q5
|
Le VIH/SIDA n'est pas une maladie honteuse
|
- +/-
|
+
|
|
Q6
|
En général, il est préférable de
garder son statut confidentiel
|
- +/-
|
+
|
|
Q7
|
Je suis préoccupé(e) par le fait que des gens
puissent savoir que je suis séropositif
|
- +/-
|
+
|
|
Q8
|
Si les gens apprennent que je suis séropositif (ve) ils
vont m'éviter
|
- +/-
|
+
|
|
Q9
|
Si les gens apprennent que je suis séropositif (ve) ils
vont croire que « je ne suis pas sérieux (se) »
|
- +/-
|
+
|
|
Q10
|
Je pourrai quand même avoir ou continuer à avoir des
enfants malgré ma séropositivité
|
- +/-
|
+
|
|
Q11
|
Je peux continuer mes occupations régulières
malgré ma séropositivité
|
- +/-
|
+
|
|
Q12
|
Ma séropositivité ne m'empêche pas
d'être heureux
|
- +/-
|
+
|
|
Q13
|
Il est difficile pour moi d'accepter de vivre avec ma
séropositivité pour le reste de ma vie
|
- +/-
|
+
|
SECTION H : SANTÉ PERÇUE
Q1 Selon vous, est-ce qu'en général votre
santé est LIRE
Mauvaise /____/ Moyenne /____/ Bonne /____/ NSP/ Sans
réponse /____/
Q2 Selon vous, depuis que vous connaissez votre statut, est-ce
que votre vie est... LIRE
Très épuisante /____/ Pas du tout épuisante
/____/
Épuisante /____/ NSP/ Sans réponse /____/
Peu épuisante /____/
Questionnaire - Projet Pilote : Validation d'une stratégie
pour identifier la résistance aux ARV dans les pays aux ressources
limitées.
SECTION I - NOTIFICATION AU PARTENAIRE, À LA
FAMILLE
POUR LES HOMME ET FEMMES MARIE(E)S (REGIME
MONOGAME)
Q1 Est-ce que votre époux(se) sait que
vous êtes séropositif(ve)? Oui /__/ Non /__/ NSP/ Sans
réponse /__/
Q2 Est-ce que vous connaissez le statut de votre
époux(se)?
Oui /__/ Non /__/ ? Q4 NSP/ Sans réponse /__/
? Q4
Q3 Quel est-il ? Positif /___/ Négatif /___/
indéterminé /__/
Q4 A part votre époux(se) avez-vous d'autres
partenaires sexuels ?
Oui /__/ Non /__/ ? Q27 NSP/ Sans réponse /__/
? Q27
Q5 Combien de partenaires sexuels avez-vous
à part votre époux(se) ? partenaires
Q6 Combien de partenaire sexuel (à part
votre époux(se)) sait que vous êtes séropositif(ve) ?
.partenaires
POUR LES HOMMES MARIES (REGIME
POLYGAME)
Q7 Est-ce que vos épouses savent que vous
êtes séropositif?
Première femme : Oui /__/ Non /__/ NSP/ Sans
réponse /__/
Deuxième femme : Oui /__/ Non /__/ NSP/ Sans
réponse /__/
Troisième femme : Oui /__/ Non /__/ NSP/ Sans
réponse /__/
Q8 Est-ce que vous connaissez le statut de vos
épouses?
Première femme : Oui /__/ Non /__/ NSP/ Sans
réponse /__/ ? Q10
Deuxième femme : Oui /__/ Non /__/ NSP/ Sans
réponse /__/? Q10
Troisième femme : Oui /__/ Non /__/ NSP/ Sans
réponse /__/? Q10
Q9 Quel est-il ?
Première femme : Positif /___/ Négatif
/___/ indéterminé /__/
Deuxième femme : Positif /___/ Négatif
/___/ indéterminé /__/
Troisième femme : Positif /___/ Négatif
/___/ indéterminé /__/
Q10 A part vos épouses avez-vous d'autres
partenaires sexuelles ?
Oui /__/ Non /__/ ? Q27 NSP/ Sans réponse
/__/? Q27
Q11 Combien de partenaires sexuelles avez-vous
à part vos épouses ?
partenaires
Q12 Combien de partenaires sexuelles (à
part vos épouses) savent que vous êtes séropositif ?
.partenaires
POUR LES FEMMES MARIEES (REGIME
POLYGAME)
Q13 Est-ce que votre époux sait que vous
êtes séropositive?
Oui /__/ Non /__/ NSP/ Sans réponse /__/
Q14 Est-ce que vous connaissez le statut de votre
époux?
Oui /__/ Non /__/ ? Q16 NSP/ Sans réponse
/__/ ? Q16
Questionnaire - Projet Pilote : Validation d'une stratégie
pour identifier la résistance aux ARV dans les pays aux ressources
limitées.
Q15 Quel est-il ? Positif /___/ Négatif /___/
indéterminé /__/
Q16 Est-ce que vos co-épouses savent que
vous êtes séropositive?
Première co-épouse : Oui /__/ Non /__/
NSP/ Sans réponse /__/
Deuxième co-épouse: Oui /__/ Non /__/ NSP/
Sans réponse /__/
Q17 Est-ce que vous connaissez le statut de vos
co-épouses?
Première co-épouse : Oui /__/ Non /__/
NSP/ Sans réponse /__/ -#177; Q19
Deuxième co-épouse: Oui /__/ Non /__/ NSP/
Sans réponse /__/-#177; Q19
Q18 Quel est-il ?
Première co-épouse: Positif /___/
Négatif /___/ indéterminé /__/
Deuxième co-épouse: Positif /___/
Négatif /___/ indéterminé /__/
Q19 À part votre époux avez-vous d'autres
partenaires sexuels ?
Oui /__/ Non /__/-#177; Q27 NSP/ Sans
réponse/__/-#177; Q27
Q20 Combien de partenaires sexuels avez-vous
à part votre époux ?
partenaires
Q21 Combien de partenaires sexuels (à
part votre époux) savent que vous êtes
séropositive ?
.partenaires
POUR LES FEMMES ET LES HOMMES NON MARIES
Q22 Avez-vous un partenaire sexuel?
Oui /__/ Non /__/ -#177; Q 27 NSP/ Sans
réponse/__/ -#177; Q27
Q23 Combien de partenaire sexuel avez-vous?
partenaires
Q24 Combien de partenaires sexuels savent que
vous êtes séropositif(ve) ? partenaires
Q25 Est-ce que vous connaissez le statut de vos (ou votre)
partenaire(s) sexuel(s) ?
Partenaire 1 : Oui /__/ Non /__/ NSP/ Sans
réponse /___/
Partenaire 2 : Oui /__/ Non /__/ NSP/ Sans
réponse /___/
Partenaire 3 : Oui /__/ Non /__/ NSP/ Sans
réponse /___/
Q26 Quel est-t-il ?
Partenaire 1 : Positif /___/ Négatif /___/
indéterminé /__/
Partenaire 2 : Positif /___/ Négatif /___/
indéterminé /__/
Partenaire 3 : Positif /___/ Négatif /___/
indéterminé /__/
POUR TOUS
Q27 Est-ce que quelqu'un de votre
famille ou entourage (autre que les époux(se) et partenaires
sexuels) sait que vous êtes séropositif?
Oui /__/ Non /__/ -#177; Q32 NSP/ Sans
réponse/__/ -#177; Q32
Q28 Qui sont ces personnes?
NE PAS LIRE - PLUS D'UNE REPONSE -NUMEROTEZ SELON L'ORDRE
D'IMPORTANCE
Père/mère/__/ Collègue /__/ Proche (voisin)
/__/
Frère/soeur /__/ Ami(e) /__/ Autre
Fils/fille /__/ Autre dans la famille /__/
Questionnaire - Projet Pilote : Validation d'une stratégie
pour identifier la résistance aux ARV dans les pays aux ressources
limitées.
|
*** RÉPONDEZ AUX ÉNONCÉS PAR :
JAMAIS (-), PARFOIS (+/-), SOUVENT (+),
***
|
|
|
Est-ce que votre vous donne son soutien face à
votre maladie VIH ?
|
Jamais Parfois
|
Souvent
|
|
Q29
|
Première personne
|
- +/-
|
+
|
|
Q30
|
Deuxième personne...
|
- +/-
|
+
|
|
Q31
|
Troisième personne ...
|
- +/-
|
+
|
|
Q32
|
Est-ce que votre époux(se) vous donne son soutien face
à votre maladie VIH ?
|
- +/-
|
+
|
|
Q33
|
Est-ce que votre co- épouse(s) vous donne son soutien face
à votre maladie VIH ?
|
- +/-
|
+
|
POUR CEUX QUI ONT DES ENFANTS
POUR CEUX QUI N'ONT PAS D'ENFANTS PASSEZ A LA SECTION
J
Q34 Avez-vous des enfants qui sont séropositifs
?
Oui /__/ Non /__/ ? Sect J NSP/ Sans
réponse /__/ ? Sect J
Q35 Combien ? enfants
Q36 Ces enfants ont-ils reçu des traitements
ARV ?
Oui /__/ Non /__/ NSP/ Sans réponse /__/
Q37 Est-ce qu'un de vos enfants est
décédé à cause du VIH ?
Oui /__/ Non /__/ NSP/ Sans réponse /__/
SECTION J- COMMUNICATION À PROPOS DE LA
SÉROPOSITIVITÉ
|
***RÉPONDEZ AUX ÉNONCÉS PAR :
jamais (-), parfois (+/-), souvent (+)***
|
|
|
|
J'ai des discussions à propos de ma
séropositivité avec..
|
jamais
|
Parfois
|
souvent
|
|
Q1
|
D'autres personnes infectées
|
-
|
+/-
|
+
|
|
Q2
|
Des membres de ma famille
|
-
|
+/-
|
+
|
|
Q3
|
Des ami(e)s
|
-
|
+/-
|
+
|
|
Q4
|
Mon (mes) partenaire(s) sexuel(s)
|
-
|
+/-
|
+
|
|
Q5
|
Mon époux/mon épouse
|
-
|
+/-
|
+
|
SECTION K - SOUTIEN SOCIAL
Q1 Est-ce que quelqu'un vous aide en cas de
besoin?
Oui /__/ Non /__/ ? Q3a NSP/ Sans
réponse /__/ ? Q3a
Q2 Qui est (sont) cette (ces) personnes ? NE PAS LIRE - PLUS
D'UNE REPONSE
Époux (se) /__/ Père/mère/__/
Frère/soeur /__/ Fils/fille /__/ Collègue /__/
Ami(e) /__/
Autre dans la famille /__/ Proche (voisin) /__/
PVVIH association /___/ Autre
Questionnaire - Projet Pilote : Validation d'une stratégie
pour identifier la résistance aux ARV dans les pays aux ressources
limitées.
|
***LIRE -REPONDRE PAR "OUI" OU "NON" - COCHEZ SI "OUI"***
|
|
Q3a
|
Il y a au moins une personne de mon entourage avec qui
j'entretiens des liens émotionnels profonds
|
/__/
|
|
Q3b
|
Il y a au moins une personne de mon entourage qui comprends mes
problèmes
|
/__/
|
|
Il y a au moins une personne de mon entourage qui peut me donner
des conseils
|
/__/
|
|
Q3c
|
Il y a au moins une personne de mon entourage qui peut me donner
de l'information par rapport à ma séropositivité
|
/__/
|
|
Q3d
|
Il y a au moins une personne dans mon entourage à qui je
peux confier mes problèmes
|
|
|
Q3e
|
Il y a au moins une personne dans mon entourage avec qui je peux
me divertir
|
/__/
|
|
Q3f
|
J'entretiens une bonne relation avec mes ami(e)s
|
/__/
|
|
Q3g
|
J'entretiens une bonne relation avec ma famille
|
/__/
|
|
Q3h
|
J'entretiens une bonne relation avec mes voisins
|
/__/
|
Q4 Est-ce que quelqu'un vous aide à prendre vos
médicaments ?
Oui /__/ Non /__/ ? Sect L NSP/ Sans
réponse /__/ ? Sect L
Q5 Qui est (sont) cette (ces) personnes ? NE PAS
LIRE - PLUS D'UNE REPONSE
|
Époux(se) /__/ Père/mère/__/
Frère/soeur /__/ Fils/fille /__/ Collègue /__/
|
Ami(e) /__/
Autre dans la famille /__/ Proche (voisin) /__/
PVVIH association /___/ Autre
|
SECTION L -VOTRE MEDECIN, VOS TRAITEMENTS ET VOUS
***J'aimerais savoir ce que vous pensez du médecin
qui vous traite actuellement.***
Répondez par :
pas d'accord (-); plus ou moins d'accord (+/-); d'accord (+)
|
Q1
|
mon médecin sait exactement ce qui ne va pas
|
- +/-
|
+
|
|
Q2
|
mon médecin est distant avec moi
|
- +/-
|
+
|
|
Q3
|
mon médecin est bon pour gérer mes problèmes
de santé
|
- +/-
|
+
|
|
Q4
|
mon médecin parle aussi de problèmes non
médicaux
|
- +/-
|
+
|
|
Q5
|
mon médecin m'accorde suffisamment de temps
|
- +/-
|
+
|
|
Q6
|
mon médecin m'a donné suffisamment d'information
sur mes médicaments
|
- +/-
|
+
|
Q7 Lors que vous avez commencé le traitement pour votre
infection au VIH, qui vous a expliqué
comment prendre les médicaments ? NE PAS
LIRE - PLUS D'UNE REPONSE
Le médecin /___/
Le pharmacien /___/ L'infirmier /___/
Autre personnel soignant /___/ Personne /____/ ? Sect
M Autre /___/
Questionnaire - Projet Pilote : Validation d'une stratégie
pour identifier la résistance aux ARV dans les pays aux ressources
limitées.
Q8 Est-ce qu'on vous a expliqué ce qu'est un effet
secondaire ?
Oui /__/ Non /__/ --> Sect M NSP /__/
--> Sect M
Q9 Est-ce que votre médecin vous avertit à l'avance
des possibles effets secondaires des médicaments que vous prenez
?
Oui /__/ Non /__/ --> Sect M NSP /__/
--> Sect M
Q10 Est-ce que vous pouvez me donner un exemple d'effet
secondaire qu'on vous a donné ?
SECTION M -IMPLICATION DANS UN GROUPE DE PVVIH
|
|
Oui
|
Non
|
Non disponible
|
|
Q1
|
Êtes-vous membre d'une association de
PVVIH ?
|
|
|
|
|
Q2
|
Est-ce que vous participez à des groupes de
paroles?
|
|
|
|
|
Q3
|
Est-ce que vous participez à des clubs
d'observance?
|
|
|
|
|
Q4
|
Est-ce que vous participez à des activités
d'auto support?
|
|
|
|
|
Q5
|
Est-ce que vous participez à des activités de
bénévolats visant les PVVIH ?
|
|
|
|
SECTION N - COMPORTEMENT D'OBSERVANCE
****Les prochaines questions portent sur l'ensemble des
médicaments antirétroviraux que vous prenez et sur votre
façon de prendre ce traitement. Comme la majorité des gens, il
vous est sans doute arrivé de sauter une ou plusieurs pilules à
un moment donné. En effet, l'oubli, des situations imprévues,
etc. font en sorte que même les personnes les plus disciplinées ne
prennent pas toujours leurs médicaments comme elles le souhaiteraient.
Le plus difficile sera sans doute de vous souvenir des moments où vous
avez sauté une ou plusieurs pilules. Il importe donc que vous
fournissiez certains efforts de mémoire afin que vos réponses
soient les plus précis possibles. Vous devez répondre au
questionnaire en ne pensant qu'à vos médicaments ARV. Le mot
«pilule» est utilisé pour désigner les comprimés
et les gélules. L'expression «sauter une ou plusieurs pilules»
signifie ne PAS prendre toutes ses pilules ARV à un moment donné.
****
Q1 SVP, pouvez vous me dire le nom des médicaments
antirétroviraux que vous prenez. Dite-moi ensuite le
nombre de pilules que vous devez prendre par jour pour chacun
de ces médicaments.
|
Nom de l'ARV
|
Nom correct = N Identification = I
correct
|
Nombre de pilules ARV
|
|
|
Petit déjeuner matin
|
déjeuner midi
|
Dîner coucher
|
Dosage
COCHEZ SI
CORRECT
|
|
*Ex : Lamivudine
|
N
|
1
|
|
1
|
|
1.
|
|
|
|
|
|
2.
|
|
|
|
|
|
3.
|
|
|
|
|
|
|
*Indiquez un ce que « dit » le patient
Q2 Est-ce que vous prenez d'autres médicaments, à
part vos ARV? Oui /__ Non /__/ NPS /__/
Q3 Selon vous quels sont les 3 ou 4 facteurs
par ordre d'importance qui font que vous n'arriviez pas
à bien
prendre vos médicaments ARV?
1er facteur :
...................................................................................................
2ièmefacteur :
.................................................................................................
3ièmefacteur :
................................................................................................
4ième facteur :
Q4 Quel est le médicament ARV que vous avez le plus
tendance à ne pas prendre?
Q5 Quel est le moment de la journée où vous avez le
plus tendance à sauter votre médicament? Le matin /__/ le midi
/__/ le soir /__/ aucun /___/
|
Q6 Combien de pilules ARV avez-vous
sautées DITES « HIER » OU « AVANT-HIER
|
? PAS SAUTEES = 0
|
Questionnaire - Projet Pilote : Validation d'une stratégie
pour identifier la résistance aux ARV dans les pays aux ressources
limitées.
|
Nombre de pilules ARV que vous avez
sautées
|
|
Petit déjeuner matin
|
déjeuner midi
|
Dîner coucher
|
|
Exemple:
|
0
|
0
|
1
|
|
Hier
|
|
|
|
|
Avant-hier
|
|
|
|
Q7 Au cours des 7 derniers jours,
est-ce que vous...LIRE - COCHEZ POUR « OUI »
|
Voyagé ?
|
/__/
|
Avez reçu(e) des ami(e)s ou un membre de votre famille?
|
/__/
|
|
Êtes vous allé(e) dans un bar/dancing?
|
/__/
|
Êtes vous allé(e) à un
funérailles/mariage/ baptême?
|
/__/
|
|
Avez-vous dormi à l'extérieur de votre domicile?
|
/__/
|
Avez visité(e) des ami(e)s ou un membre de votre
famille?
|
/__/
|
Q8 Au cours des 7 derniers jours,
est-ce qu'une des situations décrites à la question
précédente vous a empêché(e) de prendre toutes vos
pilules ARV?
Oui/__/ Non /__/
Q9 Au cours des 7 derniers jours, combien
de fois, au total, avez-vous sauté une ou plusieurs de vos
pilules ARV? (Si vous n'en avez pas sautées, inscrivez le chiffre
« 0 »)
Fois ?Q11
Q10 Au total, cela représente
combien de pilules ARV? Pilules
Q11 Au cours des 7 derniers jours,
combien de fois, au total vous est-il arrive de ne pas respecter
l'horaire de vos prises de médicament ARV de PLUS D'UNE HEURE?
(Si vous avez respecté l'horaire, inscrivez le chiffre « 0
») Fois Si 0 ?Q14
Q12 Au total, cela représente
combien de pilules ARV? Pilules
Q13 Quelles sont les raisons pour lesquelles
vous n'avez pas pris vos médicaments correctement?
Q14 POUR CEUX QUI N'ONT PAS SAUTER DE PRISE DANS LES 7
DERNIERS JOURS
Q14 Quand est-ce que vous avez sauté vos
médicaments la dernière fois?
Il y a..... 2 - 4 semaines /___/ 1-3 mois /___/ >3 mois
/___/
Q15 Vous est-il arrivé d'interrompre
votre traitement ARV dans le passé? Oui /__/ Non /__/
?Q18
Q16 Depuis combien de temps date cette interruption du
traitement? < 1 mois /__/ 1-3 mois /__/
3-6 mois /__/ 6 mois-1 an /__/ > 1 an /__/ NSP/pas de
réponse /__/
Q17 Combien de temps avez-vous interrompu le traitement?
Q18 Avez-vous eu des effets secondaires dans le
passé? Oui /__/ Non /__/
Q19 Quels effets secondaires avez-vous eu dans
le passé?
Q20 Q'avez-vous fait lorsque vous avez eu les effets
secondaires?
Questionnaire - Projet Pilote : Validation d'une stratégie
pour identifier la résistance aux ARV dans les pays aux ressources
limitées.
***SECTION À REMPLIR À PARTIR DU DOSSIER
MÉDICAL DU PATIENT***
SECTION O - EXAMEN CLINIQUE
Q 1 Poids récent /____/ Kg
Q 2 Taille /____/ Cm
SECTION P - STATUT VIROLOGIQUE
Q 1 Sérologie VIH VIH-1 Date ____/_____/_____
Jour mois année
VIH-2 Date ____/_____/_____
Jour mois année
Q2 Charge virale (la plus récente) copies/ml Q2a Date
____/_____/_____
Jour mois année
Q3 Dosage CD4 (le plus récent) ______cellules/ul Q3a Date
____/_____/_____
Jour mois année
SECTION Q - TRAITEMENTS PRESCRITS
Q 1 Quel est le traitement ARV prescrit ?
IN, IN, INN /___/ IN, IN, IP /____/ IN, IN, IN /____/ Autres
(précisez).........
Q2 Veuillez remplir le tableau suivant en indiquant le nom,
dosage, nombre de prise/jour et restrictions pour chacune des
molécules ARV
|
Nom
|
Dosage (mg)
|
prise/jour
|
restriction
|
|
Molécule 1
|
|
|
|
|
|
Molécule 2
|
|
|
|
|
|
Molécule 3
|
|
|
|
|
Q3 Quelle est la date du début ces
traitements ? ____/_____/
Jour mois année
Q4 Veuillez remplir le tableau en indiquant le nom, dosage,
nombre de prise par jour et raison pour chacun des autres
traitements que prend le patient
|
Nom
|
Dosage (mg)
|
prise/jour
|
raison
|
|
Molécule 1
|
|
|
|
|
|
Molécule 2
|
|
|
|
|
|
Molécule 3
|
|
|
|
|
***SECTION À POSER AU CLINICIEN***
SECTION R - ÉVALUATION DE L'ÉTAT CLINIQUE
DU PATIENT
Q1 Depuis les 6 derniers mois vous constatez que
l'état clinique de votre patient ?
S'améliore nettement
/_____/
Questionnaire - Projet Pilote : Validation d'une stratégie
pour identifier la résistance aux ARV dans les pays aux ressources
limitées.
Il n'y a pas de changement /____/ S'aggrave /_____/
Q2 Selon vous, le patient prend ses médicaments...
Plus de 90% des fois /___/
Entre 80-90% des fois /___/
Moins de 80% des fois /___/
FIN *
| 


