|
REPUBLIQUE DEMOCRATIQUE DU
CONGO
Ministère de l'Enseignement Supérieur et
Universitaire
UNIVERSITE PROTESTANTE DE KIMPESE

FACULTE DE MEDECINE HUMAINE
B.P.67 KIMPESE/KONGO
CENTRAL

FACTEURS PREDICTIFS DE MORTALITE DANS LES
PERITONITONITES AIGUES GENERALISEES.
CAS DE L'HOPITAL DE L'AMITIE SINO-CONGOLAISE DE
N'DJILI/KINSHASA
MBIYAVANGA MAZOLELUA Bruce
Gradué en Sciences Biomédicales
Mémoire présenté et défendu en
vue de l'obtention du Grade de Docteur en Médecine.
Directeur : Prof. Dr. VEYI TADULU
Dickson
ANNEE ACADEMIQUE
2019-2020
EPIGRAPHE
« Les Médecins couvrent leurs erreurs avec la
terre »
George Bernard SHAW
DEDICACES
A mon très cher père Benoit
MAZOLELUA,
Aucune dédicace ne saurait exprimer l'amour, l'estime,
le dévouement et le respect que j'ai toujours eu pour toi.
Rien au monde ne vaut les efforts fournis jour et nuit pour
mon éducation et mon bien être.
Ce travail est le fruit de tes sacrifices que tu as consentis
pour mon éducation et ma formation.
A ma très chère mère Bibiane
WUMBA,
Que d'émotion maman rien que de penser à toi
!
Combien de sacrifices n'as-tu pas fait ? Ont-ils un prix ?
Même s'ils en avaient pourrait-je un jour payer ne serait-ce que le
millième? Oh! Jamais.
Tout ce que je peux t'offrir est cette récitation que
tout petit déjà tu m'apprenais et qui est restée
encrée en moi comme un hymne d'amour à ton égard :
<< A toi maman :
- Tu es amour et tu es pardon,
- Tu es courage et tu es tendresse
A toi maman je m'adresse !
A toi tout mon amour tu es mon bonheur
Essuie tes larmes maman et trouve en ce travail
l'aboutissement de tes sacrifices, de tes rêves, de tes prières,
ce travail est aussi le tien.
Que Dieu te bénisse abondamment et te garde aussi
longtemps à nos côtés afin que tu puisses gouter au fruit
de ce travail.
A mes très chères soeurs et mes
très chers frères : Gradie WADIAYANDI, Mijosé NSIMBA,
Marchano MAZOLELUA, Aimé MAZOLELUA, Lavie NZUZI, Matondo NKAU, Fabrice
MANZAMBIPaizinho MAZOLELUA, Aris MAKUTA, Noé TALA MAZ et Exaucé
KIPAKU,
Nous avons vécu tant de choses ensembles. Je souhaite
si possible que nous soyons plus proches que les cinq doigts de la main.
A mes cousines et cousins : Annie, Arlette,
Marguarette, Benedicte, Merveille, ordalie, Naomie, Ramy et parvely
L'avenir de la famille est entre nos mains, puissions-nous le
faire rayonner.
A ma future épouse et
mère de mes enfants,
A tous les enfants de mon très cher pays :
la R.D. Congo.
|
MBIYAVANGA MAZOLELUA Bruce
|
REMERCIEMENTS
Ce travail est l'aboutissement d'un long cheminement au cours
duquel nous avons bénéficié de la grâce divine, de
l'encadrement, des encouragements et du soutien de plusieurs personnes,
à qui nous tenons à dire profondément et
sincèrement merci.
Nous tenons à remercier de prime à bord
le Dieu tout puissant pour nous avoir permis d'arriver au
terme de nos études de Médecine générale et nous
avoir protégé jalousement dans ses tendres mains de
miséricorde.
Que l'université protestante de
Kimpese à travers sa faculté de médecine trouve
ici nos sincères remerciements pour le cadre et les enseignements
dispensés qui ont fait de nous aujourd'hui médecin.
Une vibrante et profonde gratitude vont à l'endroit du
Professeur Docteur VEYI TADULU Dickson pour la confiance qu'il
nous a accordée en acceptant d'encadrer ce travail, pour ses multiples
conseils et pour toutes les heures qu'il a consacrées à diriger
cette recherche. Nous aimerions également lui dire à quel point
nous avons apprécié sa grande disponibilité et son respect
sans faille des délais serrés de relecture de ce travail.
Nous souhaiterons exprimer notre gratitude auDocteur
Osée Bernard NGUEN, qui s'est montré disponible en toute
humilité et avec extrême gentillesse. Merci pour avoir
guidé nos pas dans ce domaine passionnant et non moins peinant de la
recherche.
Sincères remerciements au docteur Patrick
MAKUTU, Mike KUEDITUKA et Gérôme
KUMBANIAKI pour le soutien moral.
A ma très chère confidenteKerith VUMINA
MALAMBU,
Gladys Stein a dit : la reconnaissance
silencieuse ne sert à personne. Nous tenons à te dire avec toute
notre affection et notre respect merci pour ton amour, ton aide
précieuse, ta considération et ta disponibilité.
A tout le personnel de l'hôpital de l'amitié
sino-congolaise ;
A tous nos amis qui représentent pour nous une
deuxième famille : serge Diamuini,
Reagan MENA, Junior DJONGA,
Emmanuel TIEME, Jonathan KIAWUTUA,
Monique BALUENGELE, Astrid MUSAWU,
Bedel LUZOLO, Maria BOUANGA,
Chancelvie FUEFUE, Jeanisse SOKI,
Horcile
BAFUIDINSONI,ValdanoMASALA,Rache
OTENGA,Sephora KAVENA. Merci pour le temps passé ensemble.
Il est impérieux et raisonnable de montrer notre
gratitude parfaite à la famille TALApour le soutien le
plus complet et inconditionnel.De notre entrée à
l'université jusqu'à la fin de ce travail votre affection ne nous
a fait défaut même en une fraction de seconde. Puisse Dieu vous
bénir.
LISTE DES ABREVIATIONS
AAC : Abdomen Aigu Chirurgical
ASP : Abdomen Sans Préparation
ATCD : Antécédent
CIVD : Coagulation Intravasculaire Disséminée
CS : Centre de Santé
Dg : Diagnostic
Fc : Fréquence Cardiaque
FID : Fosse Iliaque Droite
Fr : Fréquence Respiratoire
HASC : Hôpital de l'Amitié Sino-Congolaise
Hb : Hémoglobine
HIB : Hernie Inguinale Bilatérale
HTA : Hypertension Artérielle
PPO : Péritonite Post-Opératoire
TA : Tension Artérielle
TR : Toucher Rectal
TV : Toucher Vaginal
UGD : Ulcère Gastroduodénal
% : Pourcentage
LISTE DES TABLEAUX ET
FIGURE
Tableau I : Répartition des malades selon
l'âge
Tableau II : Répartition des malades selon le sexe
Tableau III : Répartition des malades selon les
principales occupations
Tableau IV: Répartition des patients selon le parcours
pré hospitalier
Tableau V : Répartition des patients selon le motif de
consultation
Tableau VI: Répartition des malades selon les signes
associés à la douleur
Tableau VII : Répartition des patients selon les
antécédents médicaux et/ou terrain
Tableau VIII : Répartition des malades selon les
antécédents de chirurgie abdominale
Tableau IX: Répartition des malades selon les signes
généraux
Tableau X : Répartition des patients selon les
signes physiques
Tableau XI : Répartition des patients selon le
taux d'hémoglobine
Tableau XII : Répartition des malades selon le
résultat de l'ASP
Tableau XIII : Répartition des malades selon le
diagnostic peropératoire
Tableau XIV : Répartition des malades selon le
traitement reçu avant l'intervention chirurgicale
Tableau XV: Répartition des malades selon l'acte
chirurgical posé
Tableau XVI : Répartition des malades selon les
suites opératoires
Tableau XVII : Incidence des péritonites selon
les auteurs
Figure I : Répartition des patients selon
fréquence annuelle
Figure II : Répartition des malades selon le
jour de la consultation
RESUME
TITRE : FACTEURS PREDICTIFS DE MORTALITE DANS LES
PERITONITES AIGUES GENERALISEES
Introduction : La péritonite
aiguë généralisée est l'inflammation diffuse de la
séreuse péritonéale, c'est une urgence qui
nécessite un diagnostic précoce et un traitement d'urgence.
Méthodologie : Nous avons
réalisé une étude documentaire portant sur 56 patients
reçus au service de chirurgie pour péritonites aiguës
généralisées de Janvier 2019 à Janvier 2021.
Objectif :dégager les facteurs
prédictifs de mortalité dans les péritonites aiguës
généralisées.
Résultats: Nous avons trouvé
une fréquence hospitalière de 13,5%. La tranche d'âge de 21
à 30 ans était la plus touchée avec 33,9% et les
extrêmesd'âge sont : 3 ans et 75 ans. Le sexe masculin était
dominant avec 35 hommes soit 62,5% et 21 femmes soit 37,5% avec un sexe ratio
de 1,6. La perforation iléale était l'étiologie la plus
rencontrée (57,1%), suivie de la perforation appendiculaire (14,3%), et
gastrique (10,7%).
L'examen physique seul a permis dans la plupart des cas
à poser l'indication opératoire. Le traitement était
médico-chirurgical. L'iléostomie associée à un
lavage drainage de la cavité abdominale ont été les gestes
chirurgicaux les plus pratiqués (37,5%).
Nous avons noté un taux de Morbidité de 35,7 %
dominé par les suppurations pariétales, les
éviscérations, les dénutritions ;
Nous avons trouvé un taux de mortalité de 8,9 %.
Le délai moyen d'attente du traitement chirurgical était de 2.1
jours (extrêmes: 1 et 16 jours).
Conclusion: La fréquence et la
morbi-mortalité restent élevées. Le transfert tardif et le
manque des moyens de réanimation ont été les facteurs de
mauvais pronostic.
Mots Clés:
Péritonites Aiguës Généralisées ;
facteurs prédictifs; Hôpital de l'amitié Sino-Congolaise.
TABLE DES MATIERES
EPIGRAPHE
I
DEDICACES
II
REMERCIEMENTS
IV
LISTE DES ABREVIATIONS
V
LISTE DES TABLEAUX ET FIGURE
VII
RESUME
VIII
0. INTRODUTION
1
0.1. PROBLEMATIQUE
1
0.2. INTERET DE L'ETUDE
2
0.3. BUT DE NOTERE ETUDE
2
0.4. OBJECTIFS DE NOTRE ETUDE
2
A. Objectif général
2
B. Objectif spécifique
2
CHAPITRE 1. GENERALITES SUR LES PERITONITES
3
1.1. DEFINITION
3
1.2. ANATOMIE ET PHYSIOLOGIE DU PERITOINE
3
1.2.1. ANATOMIE
3
1.2.2. PHYSIOLOGIE :
10
A. La Voie passive de
Sécrétion-Absorption
11
B. Mouvements des fluides
péritonéaux et Voie active
11
1.3. PHYSIOPATHOLOGIE
14
a) PERITONITES DITES
14
b) PERITONITES DITES « SECONDAIRES
»
15
1.3.1. RETENTISSEMENT VISCERAL
17
1.3.2. FACTEURS PRONOSTIQUES GLOBAUX :
18
1.4. RAPPEL CLINIQUE :
19
1. Signes cliniques :
19
2. Signes para cliniques :
21
g) Autres Formes cliniques :
22
C.1. Formes frustes :
22
C.2. Forme dite « asthénique »
:
23
1.5. DIAGNOSTIC ETIOLOGIQUE
23
1. Péritonite par perforation
d'ulcère gastro-duodénal :
23
2. Péritonites par perforation du
grêle :
24
3. Péritonites par perforation colique
:
24
j) Les autres causes de péritonites
par perforations coliques :
25
4. La péritonite appendiculaire
26
5. Péritonites biliaires
26
6. Péritonite génitale :
27
1.6. TRAITEMENT :
27
1. Le But :
27
2. Les moyens : sont médicaux et
chirurgicaux
27
1.7. RESULTATS :
28
CHAPITRE II. MATERIEL ET METHODES
29
II.1.MATERIEL
29
II.1.1.Cadre d'étude
29
II.1.2.historique de l'HASC
29
II.1.3.Outils
30
II.1.4. Patients
30
II .2. METHODES
30
II.2.1.Type d'étude
30
II.2.2 Echantillonnage
30
II.2.3. Analyse statistique
31
II.2.4. Difficultés rencontrées
32
CHAPITRE III RESULTATS
33
III.1. Représentation de résultats
33
III.2. Caractéristiques
épidémiologiques
33
III.2.1.Incidence
33
III.2.2. Fréquence annuelle
33
III.2.3. Données Démographiques
34
III.2.4. Le temps écoulé entre le
début des symptomatologies et la consultation
36
III.2.5. Parcours pré hospitalier
37
III.3. Données cliniques
37
III.4. Données paracliques
41
III.4. Données étiologiques
42
III.5. Traitement
43
Chapitre IV DISCUSSION
46
VI.1. EPIDEMIOLOGIE
46
VI.1.1. Incidence des péritonites
46
4.1.2 Age
47
4.1.3 Sexe
47
4.1.4 Délai de consultation et
parcourt pré hospitalier
48
4.2 ETUDE CLINIQUE
48
a) Signes fonctionnels
48
b) Signes physiques
48
IV.5. Examens complémentaires
49
4.3 TRAITEMENT
49
a. Traitement chirurgical
49
b. Traitement médical
50
4.4 EVOLUTION ET PRONOSTIC
51
Morbidité
51
Mortalité
52
CONCLUSION
54
RECOMMANDATIONS
55
BIBLIOGRAPHIE
56
INTRODUTION
PROBLEMATIQUE
La péritonite aigue est une affection mettant
rapidement en cause l'intégrité de la plupart des grandes
fonctions vitales. [1] Elle constitue une urgence vitale nécessitant
une hospitalisation et une prise en charge thérapeutique rapide. [2] La
mortalité des péritonites aigues croit selon une courbe
exponentielle avec le temps écoulé entre le début des
troubles et le traitement chirurgical. [3] Le pronostic d'une
péritonite aigue dépend à la fois du terrain, de la cause
et de la précocité du traitement.[2]
Aux U.S.A, GROSFELD en 1996 [4] a trouvé une
mortalité de 48% chez les enfants.
Plusieurs études africaines ont incriminé en
premier lieu comme responsables du taux de la mortalité
élevé des péritonites aigues : le retard de la
prise en charge et la pratique de la médecine traditionnelle. Notamment
dans les études de DEMBELE M. en 1974[5], ONGOIBA N. en 1984[6] et
KONATE H. en 2001[7] au Mali.
Au Burkina Faso : SANOU D en 1999[8] a remarqué
dans son étude que l'arrivée tardive des malades à
l'hôpital associée à des interventions longues et complexes
ont contribué à l'augmentation du taux de la mortalité.
En République démocratique du Congo, comme dans
la plupart des pays africains, la péritonite aigue
généralisée demeure une pathologie grave. En 2014,
NSITUAVIBIDILA [9] a trouvé à l'hôpital de l'amitié
sino-congolaise de N'djili un taux de mortalité de 7,5%. Quatre ans
après, KUMBANIAKI L. [10] a rapporté dans le même
hôpital un taux de mortalité de 8%.Tous les deux estiment que la
gravité de la maladie était liée : au retard de
diagnostic conséquence d'un transfert tardif, au mauvais conditionnement
des malades en préopératoire, faute des moyens et à la
complexité de prise en charge des péritonites aigues
généralisées.
INTERET DE
L'ETUDE
Pendant notre stage de chirurgie, nous étions
confrontés à de nombreux cas des péritonites aiguës
généralisées à l'HASC et plusieurs d'entre eux
mourraient raison pour laquelle nous voulons en savoir plus.
BUT DE NOTERE
ETUDE
Evaluer l'ampleur épidémiologique des
péritonites aiguës généralisées à
l'HASC pendant notre période d'étude allant de janvier 2019
à Janvier 2021.
OBJECTIFS DE NOTRE
ETUDE
A. Objectif
général
Dégager les facteurs prédictifs de
mortalité dans les péritonites aiguës
généralisées.
B. Objectif
spécifique
Ø Identifier tous les patients admis en chirurgie
à l'HASC pendant la période allant de Janvier 2019 à
Janvier 2021 ;
Ø Catégoriser ces patients selon les
caractéristiques sociodémographiques ;
Ø Décrire les éléments de
diagnostic des péritonites aiguës
généralisées ;
Ø Evaluer la prise en charge et déterminer le
profil évolutif de ces patients ;
Ø Formuler de recommandation.
CHAPITRE 1. GENERALITES
1.1. DEFINITION
Une péritonite est une réponse inflammatoire de
tout ou une partie du péritoine à une agression dont l'origine
est le plus souvent infectieuse. [3]
1.2. ANATOMIE ET PHYSIOLOGIE DU PERITOINE
1.2.1. ANATOMIE
a. Définition et
Description du Péritoine:[10, 11, 12, 15]
Le péritoine est une membrane séreuse
annexée aux organes contenus dans la cavité abdomino-pelvienne
c'est-à-dire à la partie sous diaphragmatique de l'appareil
digestif et à certains organes de l'appareil génito- urinaire.
Macroscopiquement, on reconnaît au péritoine,
comme toute séreuse :
Ø un feuillet pariétal :
appelé encore péritoine pariétal, appliqué
sur les parois des cavités abdominale et pelvienne ; le feuillet
pariétal est doublé profondément dans toute son
étendue par une couche de tissu cellulaire ou cellulo-adipeux
appelée fascia propria.
Ø un feuillet viscéral : ou
péritoine viscéral, constitué par le revêtement
séreux des organes abdomino-pelviens.
Ø des replis membraneux : qui relient
le péritoine pariétal au péritoine viscéral. Ces
replis engainent les pédicules vasculo-nerveux qui vont de la paroi aux
organes enveloppés par la séreuse .Chacun d'eux se compose de 2
feuillets séparés l'un de l'autre par une mince lame de tissu
cellulo graisseux, renfermant des vaisseaux et des nerfs .Ces feuillets
séreux émanent du péritoine pariétal, s'avancent
dans la cavité abdomino-pelvienne et se continuent avec le
péritoine viscéral de part et d'autre de la zone suivant laquelle
les vaisseaux et les nerfs abordent l'organe auquel ils sont
destinés.
Les replis du péritoine sont de plusieurs sortes et
portent, suivant les cas le nom de méso,
d'épiploon ou de ligament.
On appelle méso les replis péritonéaux
qui unissent à la paroi un segment du tube digestif. Le méso
s'appelle mésogastre, mésoduodenum, mésentère ou
mésocolon suivant qu'il est en connexion avec l'estomac, le
duodénum, le jéjuno-iléon ou le colon.
On nomme ligament les replis de péritoine qui relient
à la paroi des organes intra-abdominaux ou pelviens ne faisant pas
partie du tube digestif (foie, rate, utérus etc. ...).
Enfin on donne le nom d'épiploons aux replis
péritonéaux qui s'étendent entre deux organes
intra-abdominaux.
En fait à la surface des organes, le péritoine
apparaît comme un « simple vernis », il ne prend la texture et
l'allure d'une membrane ayant une certaine épaisseur qu'au niveau des
parois (péritoine pariétal) et au niveau des mésos et des
épiploons. Sa doublure par le fascia propria permet alors de le
mobiliser et de le suturer.
Epiploon gastro-duodéno-hépatique ou
petit épiploon :
Le petit épiploon unit le foie à l'oesophage
abdominal, à l'estomac et à lapremière portion du
duodénum. Les deux feuillets qui le composent forment une lame
orientée dans un plan à peu près vertico-transversal. A
cette lame, nous décrivons un bord hépatique, un bord
gastro-duodénal, un bord diaphragmatique, un bord libre et deux faces :
l'une antérieure, l'autre postérieure.
Le petit épiploon ne présente pas le même
aspect dans toute son étendue. Ces deux feuillets sont
séparés en haut et à gauche, près de l'oesophage
par du tissu cellulaire, des rameaux vasculaires et nerveux ; cette partie
assez épaisse du petit épiploon est appelé pars
condensa. Dans sa partie moyenne, le petit épiploon est
réduit à une lame très mince, transparente dans laquelle
il est impossible de distinguer les deux feuillets qui la composent, c'est la
pars flaccida.
Enfin, à droite de la pars flaccida, le petit
épiploon devient très épais jusqu'à son bord libre,
car il contient dans cette région, entre ses deux feuillets tous les
éléments du pédicule hépatique; c'est la
pars vasculosaou partie duodéno-hépatique.
Le grand épiploon :
Le colon transverse est relié à l'estomac par un
repli péritonéal appelé grand épiploon ou
épiploon gastro-colique. Le grand épiploon descend de l'estomac
vers le bassin en avant de l'intestin et en arrière de la paroi
abdominale antérieure. Il est irrégulièrement
quadrilatère ou en forme de tablier dont le bord inférieur,
libre, est convexe. Son aspect, son épaisseur, sa constitution varient
avec l'âge et l'embonpoint du sujet. Chez l'enfant le grand
épiploon est mince. Chez l'adulte, il est infiltré de graisse le
long des vaisseaux, mince et fenêtré dans les intervalles quand le
sujet est maigre ; il est au contraire épais, rempli de graisse quand le
sujet est obèse. Les dimensions du grand épiploon sont
également variables.
La vascularisation artérielle du
péritoine pariétal est assurée, de haut en bas,
par des branches des artères intercostales, lombaires,
épigastriques et circonflexes, artères issues directement de
l'aorte, de l'artère iliaque externe, ou de la fémorale.
Celle du péritoine viscéral est assurée
par les branches de division des troncs coeliaque et
mésentérique.
Le retour veineux viscéral se fait par
des veines mésentériques qui collectent le sang en direction de
la veine porte.
Il n'y a pas de circulation lymphatique propre
à la séreuse péritonéale, seul un
dispositif juxta-diaphragmatique fait de
« fenêtres »mesothéliales permet d'assurer le
drainage de la lymphe de la cavité péritonéale vers les
lymphatiques diaphragmatiques, le canal thoracique et la circulation
générale.
L'innervation du péritoine semble
très inégalement répartie, et l'on distingue des zones
hypersensibles, qui peuvent être des témoins cliniques en cas
d'inflammation péritonéale ; ce sont principalement :
· Le diaphragme (hoquet)
· Le nombril (cri de l'ombilic à la palpation
digitale)
· Le cul-de sac de Douglas, exploré par les
touchers pelviens, et où le doigt entrant en contact direct avec le
péritoine déclenche une douleur vive [12].
Ces zones hypersensibles correspondent
à des foyers où l'innervation péritonéale est
très riche et dont l'exploration clinique présente un
intérêt diagnostique dans les syndromes
péritonéaux.
Cette innervation se signale également par un fait en
pathologie: toute agression ou inflammation de la séreuse
péritonéale peut se manifester par une
contracture des muscles de la sangle abdominale,
réponse pratiquement pathognomonique.
b. Rapports du
Péritoine avec les Organes :
En fonction de leur situation par rapport aux feuillets
péritonéaux, on peut distinguer trois types d'organes :
Ø Les viscères rétro
péritonéaux comme les reins, les voies urinaires hautes
et le pancréas qui recouverts en avant par le péritoine
pariétal postérieur, sont en dehors de la cavité
péritonéale. Une pathologie pancréatique tend cependant
à évoluer vers la cavité péritonéale.
Ø Les viscères intra
péritonéaux, engainés par le péritoine
viscéral, tels l'estomac, les voies biliaires extra
hépatiques, les anses intestinales (grêle, colon, haut rectum),
l'utérus et les annexes utérines (excepté les ovaires).
Ø Les viscères intra
péritonéaux non engainés par le péritoine,
mais qui sont dans la cavité péritonéale et dont
les pathologies peuvent également intéresser le péritoine
; ce sont le foie et la rate.
c. Anatomie topographique
de la cavité abdominale :
La cavité abdominale s'étend de la face
inférieure du diaphragme au petit bassin, elle empiète en haut
sur la cage thoracique (région thoracoabdominale), elle se continue en
bas et en arrière dans le grand bassin (région
abdomino-pelvienne). La racine du mésocolon transverse tendue
transversalement d'un hypochondre à l'autre, la divise en deux
étages sus et sous-mésocoliques. (Voir fig. I)
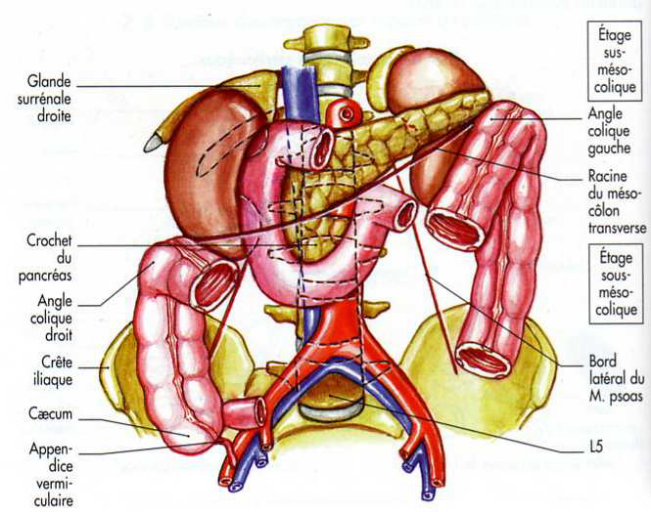
fig.1 : Les deux étages de la cavité abdominale
[13] P156
CRANIAL
GAUCHE
Ces étages de la cavité abdominale se situent en
regard des régions suivantes de la paroi abdominale :
· l'étage sus-mésocolique correspond
latéralement aux hypochondres droit et gauche de la paroi, au centre
à la région épigastrique;
· l'étage sous-mésocolique correspond
latéralement aux fosses iliaques et aux flancs droits et gauches et au
centre, aux régions ombilicale et hypogastrique.
Les différentes loges péritonéales sont :
(voir figure 2)
§ À l'étage sus-mésocolique :
ü La loge sous-phrénique droite
comprise entre la face supérieure du foie, et la coupole
diaphragmatique droite. Elle est divisée en deux par le ligament
falciforme du foie.
ü La loge sous-phrénique gauche,
comprise entre la coupole gauche, cranialement, l'estomac en dedans et
la rate en bas.
ü La poche retro-gastrique (ou
arrière cavité des épiploons)
ü l'espace sous-hépatique,
décrit par les radiologues sous le nom de loge de Morrison ;
§ Dans l'espace sous-mésocolique :
ü Les gouttières pariéto-coliques
droite et gauche comprises entre le colon (ascendant à droite,
descendant à gauche) et la paroi latérale de l'abdomen.
ü De part et d'autre de la racine du
mésentère une loge supra- mésentérique
entre le mésentère et le mésocolon ascendant, et
une loge inframésentériqueentre le
mésentère et le mésocolon descendant; le cul de
sac recto-génital (Douglas).
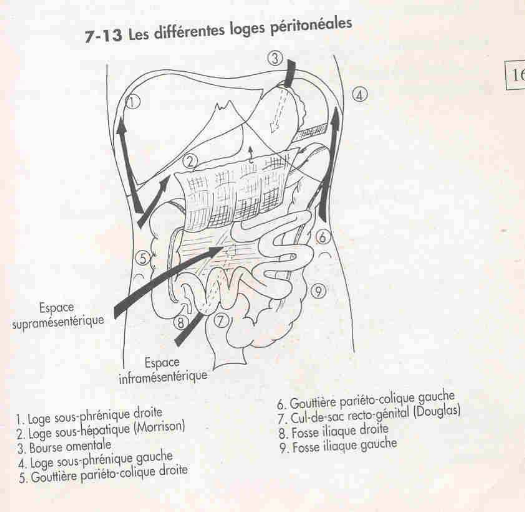
CRANIAL
GAUCHE
Fig. 2 : Les différentes loges péritonéales
[13] P162.
1.2.2.
PHYSIOLOGIE :
La surface occupée par le péritoine est
importante, de l'ordre de celle de la peau environ 2 m2 chez
l'adulte. La séreuse péritonéale, se comporte comme une
membrane semi perméable animée de deux mouvements liquidiens de
sécrétion et d'absorption. Ces phénomènes
osmotiques sont dits « passifs ». A ce premier mécanisme
d'échange liquidien s'ajoute un drainage lymphatique dit
« actif » rendu possible par le mouvement des fluides dans
la cavité péritonéale.
A. La Voie passive de
Sécrétion-Absorption
Ø Sécrétion
L'espace virtuel limité par les deux feuillets
péritonéaux est recouvert par une sérosité
liquidienne (50 à 100 cm3) qui est continuellement
renouvelée. La composition chimique de cette sérosité est
proche du sérum sanguin. Elle contient des protéines (entre 50 et
70 g/l), quelques cellules de type leucocytaire ou histiocytaire (300 par ml)
représentées par des lymphocytes (50%), des macrophages (40%),
quelques éosinophiles, de rares cellules mésothéliales.
Cette sérosité, régulièrement repartie, joue pour
les deux feuillets péritonéaux le rôle d'une bourse
séreuse de glissement [10].
Ø Absorption
L'absorption serait maximum au-dessus du foie (hypochondre) et
nulle au niveau du Douglas [10 ; 11]. Ce mouvement liquidien, du
péritoine vers les capillaires, explique la possibilité de
passage des germes dans la circulation sanguine (fréquence des
bactériémies dans les péritonites)
B. Mouvements des fluides péritonéaux et
Voie active
Ø Mouvements des fluides
Le mouvement des fluides intra péritonéaux se
fait selon deux directions, de haut en bas et de bas en haut. (Voir fig. 3)
[13]

CRANIAL
GAUCHE
Fig. 3 : Mouvements des fluides
intra-péritonéaux [13] ;
Les flèches en pointillé indiquent le
mouvement en direction du cul-de-sac de Douglas ; les flèches en plein
indiquent le mouvement ascendant, vers les coupoles diaphragmatiques et les
fenêtres lymphatiques.
Le premier mouvement, de haut en bas, draine les espaces
supérieurs vers la cavité pelvienne. Il est quantitativement peu
important mais explique certaines collections du cul-de-sac de Douglas
compliquant une pathologie sus-mésocolique, ou habituellement les
pathologies sous-mésocoliques.
Le mouvement de bas en haut est quantitativement plus
important. Il fait remonter, aussi bien en position couchée que debout,
les liquides depuis l'excavation pelvienne et l'espace sous-mésocolique
jusqu'aux espaces sous diaphragmatiques, par le chemin des gouttières
pariéto-coliques, essentiellement la gouttière droite, la gauche
pouvant être cloisonnée par le ligament phrénico-colique.
Il se fait sous l'effet d'un gradient de pression, des hautes
vers les basses pressions : en effet, en position debout, la pression intra
péritonéale est de 20cm d'eau dans l'étage
sous-mésocolique alors qu'elle est de 8cm dans l'étage
sus-mésocolique. C'est ce mouvement de bas en haut qui explique le
drainage lymphatique actif de la cavité péritonéale. Il
explique également la possibilité d'abcès sous
phrénique compliquant une pathologie infectieuse née en
sous-mésocolique.
Ø Drainage lymphatique actif
Ce drainage s'effectue dans un seul sens : cavité
péritonéale - fenêtres mesothéliales
diaphragmatiques - lymphatiques diaphragmatiques - canal thoracique -
circulation générale.
Le passage unidirectionnel de fluides à travers ces
structures constitue la voie d'épuration du péritoine. Ce
mécanisme, qui dépend de la taille et du nombre des
fenêtres ouvertes, s'effectue en deux phases qui sont fonction des
mouvements respiratoires et de la différence de pression entre l'abdomen
et le thorax :
v une phase expiratoire marquée par l'afflux de liquide
péritonéal au travers des fenêtres
mésothéliales juxta-diaphragmatiques qui restent ouvertes dans
les lacunes lymphatiques collectrices ;
v une phase inspiratoire marquée par l'éjection
vidange des lymphatiques diaphragmatiques vers les collecteurs thoraciques,
sous l'effet du gradient de pression abdomino-thoracique.
1.3. PHYSIOPATHOLOGIE
Il est classique de distinguer deux types de
péritonites en fonction du mode de contamination du péritoine
:
a) PERITONITES DITES«
PRIMITIVES»
Rares, elles correspondent aux infections de la cavité
péritonéale qui surviennent en l'absence de foyer infectieux
primaire intra abdominal ou de solution de continuité du tube digestif.
La contamination péritonéale se fait par voie
hématogène au cours d'une bactériémie ; cependant
ce mécanisme n'est probablement pas le seul au cours des
péritonites tuberculeuses (aujourd'hui exceptionnelles), ni dans les
infections d'ascite du cirrhotique (qui présentent l'étiologie la
plus fréquente dans ce groupe) : la stase splanchnique pourrait alors
favoriser le passage transmural des bactéries depuis la lumière
digestive.
Ce sont des infections á un seul germe (Streptocoque,
Pneumocoque chez l'enfant, Entérobactéries surtout chez
l'adulte), cette flore monomorphe étant caractéristique des
péritonites primitives.
Dans tous les cas, la contamination péritonéale
«spontanée» est favorisée par la présence d'une
ascite et /ou d'un déficit immunitaire de l'hôte : diabète,
syndrome néphrotique, cirrhose.
b) PERITONITES DITES« SECONDAIRES
»
En règle, les péritonites sont secondaires
à une lésion du tube digestif ou d'un viscère
intra-abdominal. La lésion initiale peut être une suppuration
(appendicite, cholécystite) ou une nécrose viscérale
(strangulation intestinale), et / ou le plus souvent une perforation du tube
digestif (ulcère, tumeur).
L'inoculation péritonéale est donc faite par la
flore intestinale polymicrobienne, où le rôle pathogène des
entérobactéries (Escherichia Coli) et des anaérobies
(Bacteroidesfragilis) est prédominant, et dont la virulence est accrue
par une synergie aéro-anaérobie.
La flore bactérienne normale est comme suit:
- estomac = 103/mL
- grêle = 106/mL
- côlon = 1011/mL
Ainsi donc plus on descend dans le tube digestif, plus la
concentration de germes est importante. D'où, lors d'une perforation
gastrique, les signes septiques ne seront pas évidents, contrairement au
cas d'une perforation colique qui donne un choc septique très
important.
L'évolution de l'infection après l'inoculation
péritonéale dépend d'une part de l'infection de celle-ci
et de facteurs locaux favorisants (comme le sang ou la nécrose
tissulaire), et d'autre part des moyens de défense de l'organisme dont
la mise en jeu est immédiate et complexe : ces moyens sont locaux
(épiploon, drainage lymphatique) et systémique (phagocytose,
fibrinoformation). Il y a systématiquement trois (3) possibilités
évolutives :
· la guérison par résorption du foyer
infectieux (par exemple : ulcère perforé bouché) ;
· la limitation de l'infection par les moyens de
défense, avec constitution d'un abcès (par exemple : abcès
péri colique sur perforation sigmoïdienne);
· la constitution d'une péritonite, en cas de
faillite ou de débordement de ces moyens de défense.
Les conséquences locales et générales
sont d'autant plus graves que l'inoculation bactérienne est virulente,
abondante et surtout prolongée.Localement, l'inflammation étendue
à toute la séreuse entraine un déplacement de grandes
quantités d'eau, d'électrolytes et des protéines dans un
milieu où ils sont momentanément perdu pour l'organisme, que l'on
appelle « 3ème secteur » et qui
comprend:
- La cavité péritonéale elle-même dans
laquelle s'amasse du liquide exsudée, en plus du liquide en provenance
du viscère perforé.
- L'espace conjonctif sous-péritonéal qui est le
siège d'un oedème plus ou moins important.
- La lumière intestinale distendu qui bientôt va se
remplir de liquide que la muqueuse n'est plus capable de réabsorber
[3].
Ces pertes associées à l'absence d'ingestion et
parfois aux vomissements peuvent atteindre 4 à 6 litres par jour.
L'absorption séreuse augmentée provoque une
diffusion des toxines et des bactéries dans la circulation
générale, qui peut retentir sur toutes les fonctions de
l'organisme : défaillances cardio-circulatoire, respiratoire,
rénale, digestive, hépatique, neurologique. Ainsi se trouve le
concept de «péritonite grave, justiciable, en principe, du
traitement chirurgical». [3]
1.3.1.
RETENTISSEMENT VISCERAL
· L'insuffisance rénale : est
tout d'abord fonctionnelle (oligurie en rapport avec le seul
hypodébit artériel), puis lésionnelle
(ischémie prolongée, toxines bactériennes) avec
débit urinaire chez un adulte, égal ou inférieur à
20 ml/ heure, soit moins de 500ml/ 24 heures. L'hyperkaliémie qu'elle
entraîne est un facteur déterminant dans le mécanisme du
décès.
· La défaillance respiratoire :
ou les facteurs mécaniques (diminution du jeu des coupoles,
déficit de la respiration abdominale) y tiennent une place aussi
importante que les lésions pleuro-pulmonaires [3] qui entrent dans le
cadre plus large du Syndrome de Détresse Respiratoire Aiguë de
l'adulte (S D R A) ; elle résulte de l'activation des
polynucléaires neutrophiles et de leur adhésion entre eux et aux
parois des endothéliums vasculaires pulmonaires. L'hypoxie qui en
résulte ne peut être corrigée par la simple administration
d'oxygène, mais exige une ventilation assistée avec pressions
positives expiratoires. La rétention de CO2 majore l'acidose de la
glycolyse en anaérobie. L'installation de tel syndrome, qui complique 40
à 60% des chocs septiques, aggrave considérablement le pronostic
[14]
· L'impact hématologique : est
également d'origine toxique. La première perturbation est une
Coagulation Intra-vasculaire Disséminée (CIVD) avec consommation
des facteurs de l'hémostase et tendance hémorragique ; une
hypoplaquettose autour de 30.000/mm3 en est le témoin ultime. La
toxicité hématologique se signale également par une hyper
leucocytose (supérieur à 30.000/mm3) ou une hypoleucocytose
(inférieur à 2500) ; le taux d'hémoglobine tend
également à s'abaisser ; c'est un facteur pronostique important
lorsqu'il se situe au-dessous de 8g/100ml.
· La défaillance hépatique
: (par ischémie prolongée, effets toxiques de la
pullulation microbienne intraluminale) se traduit par un ictère et une
chute des facteurs de coagulation, ce dernier aspect majorant la tendance
hémorragique.
· La défaillance cardio-circulatoire
: est poly factorielle et terminale (tachycardie prolongée avec
métabolisme en hypoxie, acidose métabolique, hyperkaliémie
par insuffisance rénale, effets inotropes négatifs des toxines
bactériennes, hypertension artérielle pulmonaire par SDRA...).Son
expression clinique est une hypotension artérielle à pression
veineuse centrale élevée, la bradycardie est un signe
terminal.
· La traduction cérébrale :
enfin, résulte du cumul de l'ensemble de ces facteurs pathogènes
; on l'évalue à l'aide du Score de Glasgow; un chiffre
égal ou inférieur à 6 témoigne d'une situation
terminale, pratiquement irréversible.
1.3.2.
FACTEURS PRONOSTIQUES GLOBAUX :
Plusieurs facteurs ou situations sont reconnus dans la
littérature comme signes de mauvais pronostic [14] :
1. La durée de l'inoculation
péritonéale
Avant l'intervention thérapeutique, elle est la plus
simple à apprécier ; le taux de mortalité augmenterait
au-delà de 12 heures d'évolution, en raison d'une diffusion
générale toxi-infectieuse.
2. La survenue d'une complication
évolutive, du type syndrome hémorragique, choc septique,
insuffisance rénale aiguë et insuffisance respiratoire, est
également prise en compte ; s'il existe 1, 2 ou 3 de ces complications,
le taux de mortalité serait de 33, 66 ou 100% [14].
3. L'âge : enfin non pas en tant que
tel, mais en relation avec le site d'une perforation digestive est un
indicateur important ; en effet, plus l'âge augmente, plus la perforation
est distale et plus la mortalité est élevée [14]
1.4.
RAPPEL CLINIQUE :
Description de la forme typique de la péritonite
aiguë généralisée en péritoine libre de
l'adulte vue tôt.
1. Signes cliniques :
Le diagnostic est clinique associant :
· Une douleur Constante, brutale, très
intense, d'emblée maximale, rapidement
généralisée.
· Des vomissements Alimentaires, puis bilieux,
répétés, quasi constants Parfois remplacés par des
nausées
· « Le hoquet signe l'irritation du
péritoine sous-diaphragmatique; il est assez rarement
précoce ». [12]
· Des troubles du transit (sont tardifs et ne sont pas un
signe de péritonite, mais d'occlusion inflammatoire...):
- Arrêt des matières et des gaz
- Parfois diarrhée
· La fièvre habituellement élevée
39°-40°c, sauf dans les perforations d'ulcère duodénal
où au début la température est normale.
· L'état général est conservé
au début mais le sujet est anxieux, le pouls est filant et rapide.
Très vite s'installe un faciès péritonéal.
L'examen de l'abdomen permet d'affirmer le diagnostic de
péritonite devant l'existence d'une contracture.
A l'inspection : diminution ou absence de la
respiration abdominale, saillie des muscles droits et le rebord
chondro-costal;
La palpation : mains réchauffées, bien
à plat en commençant par les endroits les moins douloureux,
retrouve la contracture permanente, invincible, douloureuse, tonique et rigide,
généralisée.
La percussion : «est douloureuse. Pratiquée
avec douceur, elle peut mettre en évidence une sonorité
pré-hépatique remplaçant la matité physiologique du
foie», [12] ce qui signe un pneumopéritoine. La présence de
ce pneumopéritoine témoigne indiscutablement en faveur d'une
perforation mais il n'est pas nécessaire au diagnostic.
Au toucher pelvien : douleur vive au cul de sac de
Douglas.
Le diagnostic de péritonite étant posé, il
faut :
- Rechercher l'étiologie (interrogatoire, examens
complémentaires) ; sachant que devant une péritonite diffuse, le
diagnostic différentiel avec une autre affection chirurgicale a moins
d'importance car il vaut mieux poser l'indication opératoire que faire
un diagnostic lésionnel précis. Le problème se pose peu
chez l'enfant où la péritonite est presque toujours d'origine
appendiculaire. En revanche chez l'adulte le diagnostic peut être plus
difficile.
- Faire un bilan préopératoire ;
- Débuter la réanimation et intervenir
d'urgence.
2. Signes para cliniques :
Les examens complémentaires sont un élément
d'appoint :
A. La Radiographie de l'abdomen sans préparation
:
· Face debout centré sur les coupoles ;
· Face couché;
· Profil couché;
A.1. Signes en rapport avec la péritonite
:
c) épanchement péritonéal:
§ grisaille diffuse
§ Décollement pariétal du colon
§ Anses grêles cernées
d) iléus réflexe : distension gazeuse du
grêle et du colon avec niveaux hydro-aériques.
A.2. Signes orientant vers une autre étiologie
:
e) le pneumopéritoine :
· Croissant gazeux clair, inter
hépato-diaphragmatique et sous diaphragmatique gauche sur les
clichés debout
· De taille variable
· Sur le profil couché : clarté gazeuse sous
pariétale
f) lithiase vésiculaire radio opaque
B. Autres examens complémentaires :
Ils sont d'un intérêt dans les cas où le
diagnostic de péritonite est difficile.
B1) Echographie Abdominale :
o peut confirmer le diagnostic d'épanchement intra
péritonéal ;
o dans les péritonites biliaires si on trouve des signes
de cholécystite aiguë lithiasique
o Dans les péritonites génitales, si on retrouve
des images de pyosalpinx.
B2) Lavement opaque aux hydrosolubles :
Dans les perforations coliques de diagnostic difficile (formes
asthéniques chez le sujet âgé).
B3) Examens complémentaires du bilan
préopératoire :
- Groupe sanguin et rhésus
- NFS (Numération Formule Sanguine)
- Ionogramme sanguin, urée, glycémie,
créatinémie
- Crase sanguine
- ECG (Electrocardiogramme)
- Radiographie pulmonaire
g)
Autres Formes cliniques :
C.1.
Formes frustes :
ü perforations chez des patients sous corticoïdes, chez
les hémodialysés chroniques
ü leur diagnostic est radiologique s'il existe un
pneumopéritoine
ü au maximum, ces formes latentes sont
révélées par un abcès sous phrénique.
C.2.
Forme dite « asthénique » :
ü tableau fréquent chez les sujets âgés
et les sujets immunodéprimés
ü surtout dans les péritonites par perforation
colique
ü le diagnostic est évoqué devant le contraste
entre la gravité des signes généraux (choc
toxi-infectieux) et la pauvreté des signes locaux (abdomen peu
douloureux, météorisme abdominal, absence de contracture) C'est
devant ces tableaux que prend toute leur valeur :
- les examens cliniques répétés
- les examens complémentaires.
1.5.
DIAGNOSTIC ETIOLOGIQUE
Il repose sur :
§ l'interrogatoire
§ le terrain (âge, sexe)
§ les antécédents
§ l'examen clinique
§ le pneumopéritoine.
On distingue les péritonites par perforations :
o d'un viscère creux : estomac, duodénum,
grêle, colon,
o d'une collection abcédée :
Pyo-cholécystite, abcès appendiculaire, pyosalpinx.
1. Péritonite par perforation d'ulcère
gastro-duodénal :
Dans la forme typique le diagnostic est facile :
· à l'interrogatoire : ulcère connu
· antécédents douloureux
épigastriques
· notion de prise de médicaments
Parfois la perforation est révélatrice :
· maximum épigastrique de la symptomatologie ;
· absence de fièvre au début ;
· pneumopéritoine.
Plus difficile est le diagnostic :
· le pneumopéritoine est absent dans 30%des cas
· formes frustes : perforations au cours des traitements par
les corticoïdes (valeur du pneumopéritoine).
· perforations couvertes : bouchées par un organe de
voisinage (foie, épiploon). Après un début souvent
typique, les signes régressent en quelques heures avec cependant
persistance d'une douleur provoquée épigastrique,
· perforations dans l'arrière cavité des
épiploons. A la radiographie d'abdomen sans préparation : on peut
retrouver sur un cliché de profil une bulle claire
rétro-gastrique.
2. Péritonites par perforation du grêle
:
Les causes les plus fréquentes sont :
§ la nécrose d'anse grêle par strangulation :
bride, volvulus, invagination, perforation d'un diverticule de Meckel
§ infarctus du mésentère
3. Péritonites par perforation colique
:
Les deux étiologies les plus fréquentes sont :
la diverticulite colique et le Cancer colique.
h) Diverticulite colique : La perforation
siège habituellement sur le sigmoïde ; on a :
- soit une péritonite stercorale lorsque l'abcès
diverticulaire communique encore avec la lumière colique ;
- soit une péritonite purulente par rupture d'un
volumineux abcès péri sigmoïdien.
Le tableau peut être typique surtout chez le sujet
jeune, mais il est souvent moins typique chez les sujets âgés
(formes asthéniques) ; dans ces cas il y a la discordance entre la
gravité des signes généraux et la pauvreté des
signes locaux.
i) Cancer colique :
· soit on a une perforation tumorale, favorisée
par l'infection péritonéale, le siège est
généralement sigmoïdien ;
· soit on a une perforation diastatique secondaire
à la distension colique d'amont, habituellement le cæcum. Ce sont
des ruptures au niveau d'une plage de nécrose ischémique. Ces
péritonites coliques sont caractérisées par :
- le début des signes dans la région
hypogastrique
- les signes infectieux :
o Fréquence des formes asthéniques chez les sujets
âgés
o Pneumopéritoine énorme en cas de perforation
diastatiques
o Gravité
j)
Les autres causes de péritonites par perforations coliques :
· colites aiguës (Crohn, recto-colite
hémorragique). Le diagnostic est souvent tardif car la péritonite
évolue à bas bruit chez ces sujets sous antibiotiques et
corticoïdes ;
· perforations iatrogènes : au cours des
coloscopies surtout en cas de polypectomie, au cours d'un lavement
baryté (baryto péritonite gravissime)
· perforations en amont d'un fécalome.
4. La péritonite
appendiculaire
Elle est la
plus fréquente. En sa faveur :
- âge jeune
- prédominance des signes dans la fosse iliaque droite
;
- absence de cicatrice au point Mac Burney.
5. Péritonites
biliaires
Elles sont rares mais graves, en rapport avec la
perforation d'une cholécystite gangreneuse ou d'une
pyocholécystite.
- Rarement le tableau est typique et en faveur de l'origine
biliaire, on retiendra le contexte de femme âgée, souvent
obèse,
§ antécédents de lithiase vésiculaire
;
§ début de la douleur dans l'hypochondre droit :
§ signes infectieux présents :
§ existence d'un ictère ou subictère
§ échographie d'une grande utilité.
- Plus souvent le tableau est celui d'une péritonite
biliaire localisée associant :
§ un blindage sous pariétal douloureux ;
§ des troubles du transit ;
§ un syndrome infectieux. En l'absence de traitement, cet
abcès peut se rompre dans un organe de voisinage ou dans la grande
cavité péritonéale.
6. Péritonite génitale :
Il s'agit le plus souvent de la rupture d'un pyosalpinx
(touchers pelviens, échographie) ; perforation utérine
iatrogène au cours de l'interruption de grossesse.
1.6. TRAITEMENT :
1. Le But :
- Eradiquer le foyer infectieux
- Lutter contre l'infection et assurer l'équilibre
hydro-électrolytique
2. Les moyens : sont médicaux et
chirurgicaux
Ø les moyens
médicaux
La réanimation: c'est le
premier temps essentiel
Elle associe :
- la rééquilibration hydro-électrolytique
par perfusion de solutés avec une voie veineuse centrale permettant la
mesure répétée de la pression veineuse centrale.
- la sonde naso-gastrique pour aspiration douce et continue.
- la sonde urinaire pour surveillance de la diurèse
horaire.
L'antibiothérapie :
Elle doit être : précoce
(probabiliste) ; active sur les germes aérobies et
anaérobies et les Gram négatifs et adaptée (en suite) aux
germes retrouvés dans les différents prélèvements
(pus péritonéal, hémocultures).
Ø Le traitement
chirurgical :
La voie d'abord doit être large : laparotomie
médiane ; le prélèvement du liquide
péritonéal avec recherche des germes aéro et
anaérobies, l'exploration complète de toute la cavité
abdominale ; et le traitement de la lésion causale
(exérèse de la lésion chaque fois que c'est possible et
une absence de suture en milieu septique (entérostomies) ; faire le
vidange rétrograde du grêle dans l'estomac qui est aspiré
suivi d'une ablation des fausses membranes et d'une toilette
péritonéale (abondante (10 à 12 L), au sérum
physiologique, jusqu'à ce que la cavité abdominale soit propre
(gouttières, Douglas) et un drainage de la cavité
péritonéale
1.7.
RESULTATS :
La gravité est fonction de l'âge du malade, de
son état général, du retard diagnostique et de la nature
des lésions.
§ Bon pronostic : appendicite, perforation
d'ulcère
§ Plus grave : vésicules, traumatisme
§ Pronostic réservé : perforations coliques,
pancréatite nécrosante, péritonites post
opératoires, grands vieillards, sujets immunodéprimés.
CHAPITRE II. MATERIEL ET METHODES
II.1.MATERIEL
II.1.1.Cadre d'étude
Le présent travail a été
réalisé dans le service de chirurgiede l'hôpital de
l'amitié sino-congolaise (HASC) situé dans la ville province de
Kinshasa (capitale de la république démocratique du Congo), dans
la commune de N'djili Q/7.
II.1.2.historique de l'HASC
La construction de l'hôpital de l'amitié
sino-congolaise est le fruit de la coopération entre la
république démocratique du Congo et la république de la
chine.
Cet hôpital a été construit par la
société chinoise de la province Jongtsu avec la collaboration
des experts congolais. La construction avait débuté le 04 juin
et fut achevée au mois de février 2006. A 2010 l'hôpital
au niveau secondaire selon les pyramides sanitaires de la république
démocratique du Congo, sa capacité d'accueil est de 157 lits
montés mais pour le moment ils n'utilisent que 137 lits les restes sont
installés dans les vestiaires et les dortoirs des médecins et
infirmiers.
L'hôpital de l'amitié sino -congolaise comprend
six bâtiments dont deux bâtiments à deux niveaux et les
autres ont un seul niveau plus les annexes, il est borné :
Ø Au nord : par l'hôpital de l'ISTM de
N'djili
Ø Au sud : Par la paroisse catholique
Sainte-Thérése
Ø A l'Est : par l'avenue de l'hôpital
Ø A l'Ouest : par l'avenue Ludisi.
II.1.3.Outils
En vue de réaliser ce travail nous avons
utilisés les instruments ci-après :
· L'attestation de recherche livrée par le service
des formations continues et de coordination de stage de l'hôpital de
l'amitié sino-congolaise ;
· Les fiches et les registres de service de
chirurgie ;
· Les stylos ; les papiers et les fiches
d'enquêtes ;
· L'ordinateur et ses supports de stockage d'information
II.1.4. Patients
Notre étude a porté sur 56 patients dont 35 du
sexe masculin contre 21 du sexe féminin pendant une période
allant de Janvier 2019 à Janvier 2021.
II .2. METHODES
II.2.1.Type d'étude
Nous avons réalisé
une étude documentaire, portant sur les dossiers des malades admis pour
péritonites aiguës généralisées à
l'hôpital de l'amitié sino-congolaise de Nd'jili de janvier 2019
à janvier 2021, soit une période de deux ans.
II.2.2
Echantillonnage
Notre échantillon est composé de 56 patients
présentant les péritonites aiguës
généralisées sur 412 patients hospitalisés dans le
service de chirurgie de l'hôpital de l'amitié sino-congolaise
durant une période d'étude allant de janvier 2019 à
janvier 2021 soit une fréquence de 13,5% de cette affection à
l'hôpital de l'amitié sino-congolaise.
Ø critères
d'inclusion
· Patients de deux sexes et de tout âge ayant
consulté dans le service des urgences chirurgicales de l'hôpital
de l'amitié sino-congolaise de ndjili ;
· Avoir un diagnostic de péritonite aiguë
généralisée ;
· Ayant été opéré à
l'HASC.
Ø critères de
non-inclusion
A été exclu de cette étude, tout patient
ne répondant pas aux critères ci-dessus.
Ces critères nous ont permis de recruter 56 cas de
péritonite aiguë généralisée.
Ø Critères
opérationnels
Nous avons :
· Consulté les registres d'hospitalisation du
service de chirurgie afin d'identifier les cas de péritonite aigue
généralisée.
· Analysé les dossiers des malades
identifiés y compris leur compte-rendu opératoires.
II.2.3. Analyse statistique
La saisie des données a été
effectuée sur microordinateur avec le logiciel Microsoft Excel et
Word.
II.2.4. Difficultés
rencontrées
Durant notre période d'étude, puiseurs
difficultés ont été rencontrées, nous
n'énumérons que quelques-unes à savoir :
· La perte des fiches des patients
· Le manque d'informions d'ordre médical
précis dans certaines fiches des patients ;
· La non-réalisation des examens d'imageries
médicales
· L'insuffisance du pouvoir d'achat de produits de certains
patients pour assurer une prise en charge adéquate.
CHAPITRE III RESULTATS
III.1. Représentation de
résultats
Nos données sont
représentées sous forme de tableaux et graphiques.
III.2. Caractéristiques
épidémiologiques
III.2.1.Incidence
Durant la période de notre étude, il y a eu
412 patients hospitalisés au service de chirurgie dont
110 patients ont été opérés pour
chirurgie abdominale et parmi lesquels 56 patients l'ont
été pour péritonite aigue
généralisée.
Ainsi les péritonites aiguës
généralisées (N= 56) ont
représenté une fréquence de13,5 %
d'hospitalisations et 50,9 % de patients hospitalisés
en chirurgie abdominale.
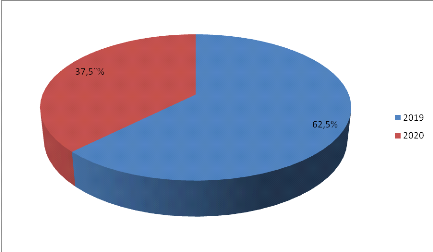
III.2.2. Fréquence
annuelle
L'année 2019 était celle qui avait une
fréquence annuelle élevée des patients tout au long de
notre étude étalée sur 2ans avec 35 cas sur 56 soit
62,5%.
Figure n° I
III.2.3. Données Démographiques
Tableau I : Répartition des
patients selon l'âge
|
Age (ans)
|
Effectif
|
Pourcentage (%)
|
|
1-10
|
9
|
16
|
|
11-20
|
14
|
25
|
|
21-30
|
19
|
33,9
|
|
31-40
|
7
|
12,5
|
|
41-50
|
3
|
5,3
|
|
51-60
|
2
|
3,5
|
|
> 61
|
2
|
3,5
|
|
Total
|
56
|
100
|
|
|
|
Il ressort de ce tableau que la tranche d'âge la plus
touchée est celle comprise entre 21 et 30 ans (33,9%), suivi de celle de
11-20ans (25%).
Tableau II : Répartition des
patients selon le sexe
|
Sexe
|
Effectif
|
Pourcentage(%)
|
|
Masculin
|
35
|
62,5
|
|
Féminin
|
21
|
37,5
|
|
Total
|
56
|
100%
|
Le sexe masculin était dominant avec 62,5% de
cas ; avec un Sexe ratio de 1,6 en faveur des hommes.
Tableau III : Répartition des
malades selon leur profession
|
Principale occupation
|
Effectif
|
Pourcentage(%)
|
|
Elève-Etudiant
|
16
|
28,5
|
|
Commerçant(e)s
Occupation indéterminée
|
12
8
|
21,4
14,2
|
|
Ménagères
|
3
|
5,3
|
|
Chômeurs
|
11
|
19,6
|
|
Chauffeur
|
6
|
10,7
|
|
Total
|
56
|
100
|
La plupart de nos patients avait une occupation scolaire.
(élève-étudiant 28,5%), suivi des commerçant(e)s
(21%).
III.2.4. Le temps
écoulé entre le début des symptomatologies et la
consultation
Figure II : Le temps écoulé
entre le début des symptomatologies et la consultation
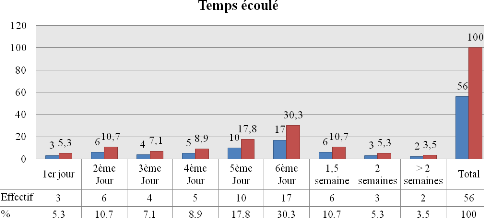
La figure révèle que la consultation s'est faite
tardivement, la majorité des patients ont consulté à
partir du 6ème jour.
III.2.5. Parcours pré
hospitalier
Tableau IV : Répartition des
patients selon le parcours pré hospitalier
|
Parcours
|
Effectif
|
Pourcentage(%)
|
|
Venu du domicile
|
8
|
14,3
|
|
A consulté 1 CS avant transfert
|
37
|
66,1
|
|
A consulté 2 CS avant transfert
|
11
|
19,6
|
|
Total
|
56
|
100
|
Selon cette répartition l'étude montre qu'il y a
37 patients qui ont consulté un centre de santé avant
d'être transférés et 11 autres en ont d'abord
consulté deux.
III.3. Données
cliniques
Tableau V : Répartition des patients
selon le motif de consultation
|
Motif de consultation
|
Effectif (n=56)
|
Pourcentage
|
|
Douleur abdominale
|
41
|
73,2 %
|
|
Fièvre
|
19
|
33,9%
|
|
Vomissement
|
4
|
8,9%
|
|
Météorisme abdominale
|
2
|
1,7%
|
|
Arrêt de matière et de gaz et D+ abdominale
|
15
|
25%
|
|
Diarrhée
|
2
|
3,5%
|
|
Transféré pour PPO
|
5
|
8,9%
|
La douleur abdominale était le motif de consultation le
plus fréquent (73,2 %).
Tableau VI : Répartition des malades
selon les signes associés à la douleur
|
Signes
|
Effectif (56)
|
Pourcentage
|
|
Vomissements
|
27
|
48,2 %
|
|
Arrêt des matières et de gaz
|
25
|
44,6 %
|
|
Constipation
|
7
|
12,5 %
|
|
Nausées
|
13
|
23 %
|
|
Fièvre subjective
|
3
|
5,3 %
|
|
Asthénie physique
|
20
|
35,7 %
|
|
Amaigrissement
|
9
|
16,1 %
|
|
Pas de signes digestifs
|
3
|
5,3 %
|
|
Diarrhée
|
5
|
8,9 %
|
|
Ictère
|
2
|
3,6 %
|
|
Mélaena
Rectorragie
|
0
0
|
0 %
|
|
0 %
|
Le signe associé le plus fréquent était
le vomissement avec 48,2%, suivi de l'arrêt des matières et des
gaz avec 44,6%.
Tableau VII : Répartition des
patients selon les antécédents médicaux et/ou terrain
|
Antécédents
|
Effectif (n=56)
|
Pourcentage (%)
|
|
Sans ATCD majeur
|
23
|
41,1
|
|
Gastriques
|
15
|
26,7
|
|
HTA
|
5
|
8,9
|
|
ATCD indéterminé
|
8
|
14,2
|
|
Asthmatique
TBC
DBT
Prise de tabac
Prise d'alcool
|
1
4
1
5
5
|
1,7
7,1
1,7
8,9
8,9
|
Ce tableau révèle que plus de la majorité
de nos patients soit 41,1 % n'avaient pas d'antécédents morbides
majeurs.
Tableau VIII : Répartition des
patients selon les antécédents chirurgicaux
|
Antécédent
|
Effectif
|
Pourcentage(%)
|
|
Non opéré(e) de l'abdomen
|
48
|
85,7
|
|
Opéré(e) de l'abdomen
|
8
|
14,3
|
|
Total
|
56
|
100
|
Ce tableau montre que 48 patients soit 85,7 % n'avaient pas
d'antécédents de chirurgie abdominale.
Tableau IX : Répartition des
malades selon les signes généraux
|
Signes
|
Effectif (56)
|
Pourcentage
|
|
Fièvre
|
27
|
36,5%
|
|
Tachycardie
|
25
|
36,5 %
|
|
Polypnée
|
51
|
91 %
|
|
Amaigrissements
|
9
|
16,1 %
|
|
|
|
|
Asthénie physique
|
20
|
35,7 %
|
|
|
|
|
Ictère
|
2
|
3,6 %
|
|
|
|
|
|
Il ressort de ce tableau que 91% de nos patients avait une
polypnée.
Tableau X : Répartition des
patients selon les signes physiques
|
Signe physique
|
Effectif (56)
|
pourcentage
|
|
Mine souffrante
Faciès péritonéal
Ballonnement abdominal
Contracture abdominale
|
27
12
52
31
|
48,2%
21,4%
92,8%
55,3 %
|
|
Douleur à la
palpation
|
56
|
100 %
|
|
Abolition de la respiration abdominale
|
10
|
17,8 %
|
|
Silence auscultatoire
|
28
|
50 %
|
|
Douglas douloureux
|
49
|
87,5 %
|
|
TV douloureux
|
5
|
8,9 %
|
Il ressort de cette observation que tous nos patients (100%)
ont ressenti une douleur à la palpation lors de l'examen physique.
III.4. Données
paracliques
Tableau XI : Répartition des
patients selon le taux d'hémoglobine
|
Taux (en g%)
|
Effectif
|
Pourcentage (%)
|
|
< 7
|
5
|
12,5
|
|
7-10
|
16
|
40
|
|
> 10
|
19
|
47,5
|
|
Total
|
40
|
100%
|
De tous les patients, seuls 40 avaient réalisé
un taux d'hémoglobine. Parmi eux, 19 avaient un taux Hb> 10 soit
47,5 %.
Tableau XII : Répartition des
patients selon le résultat de l'ASP
|
Radiographie ASP
|
Effectif
|
Pourcentage (%)
|
|
Pneumopéritoine
Grisailles diffuses
Niveau hydro-aérique
Normale
|
17
7
5
2
|
54,8
22,6
16,1
6,4
|
|
|
|
|
Total
|
31
|
100%
|
III.4. Données
étiologiques
Tableau XIII : Répartition des
patients selon le diagnostic peropératoire
|
Diagnostic
|
Effectif
|
Pourcentage(%)
|
|
PAG/perforation appendiculaire
|
8
|
14,3
|
|
PAG/perforation iléale
|
32
|
57,1
|
|
PAG/perforation gastrique
|
6
|
10,7
|
|
PPO
|
5
|
9
|
|
Péritonite post manoeuvre abortive
|
4
|
7,1
|
|
PAG/perforation biliaire
|
1
|
1,7
|
|
Total
|
56
|
100%
|
Dans notre série le diagnostic per opératoire
était dominé par les perforations iléales, 57,1% suivi des
perforations appendiculaires, 14,3% et gastriques, 10,7%.
III.5. Traitement
v Traitement Médical
Tableau XIV : Répartition des malades
selon le traitement reçu avant l'intervention chirurgicale
|
Traitement médical reçu
|
Effectif (n=56)
|
Pourcentage
|
|
Remplissage
|
56
|
100%
|
|
Antibiothérapie
|
56
|
100%
|
|
Transfusion
|
5
|
8,9 %
|
|
|
|
Il ressort de ce tableau qu'une fois arrivés à
l'hôpital tous nos patients ont bénéficié d'un
remplissage et d'une antibiothérapie de façon systématique
et probabiliste. Il a été utilisé à l'association
ciprofloxacine + métronidazole pour l'adulte et cefotaxime +
métronidazole pour l'enfant sans antibiogramme. Mais modifié et
adapté en cas d'inefficacité clinique.
v Traitement Chirurgical
Laparotomie exploratrice.
Tableau XV : Répartition des
patients selon l'acte chirurgical posé
|
Acte chirurgical
|
Effectif (N=56)
|
Pourcentage
|
|
Appendicectomie
|
8
|
14,2 %
|
|
Suture + Epiploplastie
|
13
|
13,2 %
|
|
Lavage péritonéal + drainage
|
56
|
100 %
|
|
Iléostomie
|
21
|
37,5 %
|
|
Iléorraphie
|
12
|
21,4 %
|
|
cholécystectomie
rétrograde
|
1
|
1,7%
|
|
hystérorraphie
|
4
|
7,1%
|
Tous les patients ont bénéficiés d'un
lavage péritonéal à l'aide du sérum physiologique
tiède associé au drainage.
Tableau XVI: Répartition des patients
selon les suites opératoires
|
Suites opératoires
|
Effectif (=56)
|
Pourcentage
|
|
Simples
|
26
|
46,4 %
|
|
occlusion
|
2
|
3,5
|
|
Infection pariétale
|
19
|
33,9 %
|
|
Fistule digestive
|
3
|
5,3 %
|
|
Eviscération
|
4
|
7,1 %
|
|
Dénutrition
|
15
|
26,7 %
|
|
Sépsis
Décès
|
20
5
|
35,7 %
8,9 %
|
|
|
|
Dans notre série la mortalité était de
8,9% dont 3 cas par choc septique et 2 autres causés par
défaillance multiviscérale. Dans la majorité de cas les
suites opératoires étaient simples. Les complications sont
apparues au cours de l'hospitalisation.
CHAPITRE IV DISCUSSION
VI.1.
EPIDEMIOLOGIE
VI.1.1. Incidence des
péritonites
Tableau XVII : incidence des
péritonites selon les auteurs
|
Auteurs
|
Lorand I.
France
1999 [18]
N=84
|
Harouna Y.
Niger
2001 [19]
N=160
|
Dembelé B.
Mali
2005 [15]
N=200
|
KUMBANIAKI
L.
HASC
2021[18]
N=50
|
Notre étude
HASC 2021
N=56
|
|
Fréquence
|
3%
|
28.8%
|
7.4%
|
48%
|
50,9%
|
Les auteurs africains ont trouvé des taux
élevés des péritonites aiguës
généralisées allant de 7.4 à 48% de patients
opérés pour chirurgie abdominale.
Ces taux sont supérieurs aux 3% de Lorand I. en France
[18]. Cette différence pourrait être liée à la
fréquence élevée des maladies infectieuses (Fièvre
typhoïde) et au retard de consultation en Afrique. À l'HASC, Cette
fréquence est en augmentation avec le temps.
4.1.2 Age
Dans notre série, nous avons constaté que les
PAG touchent surtout l'adulte jeune, avec un pic de fréquence entre 21
et 31 ans sur un échantillon de 56 cas de PAG, cette tranche d'âge
avait représenté 33,9% de cas.
Dans son étude sur les PAG dans les services de
chirurgie générale et pédiatrique de l'hôpital
Gabriel Touré au Mali entre 2004 et 2005, Dembélé B. a
travaillé sur une tranche d'âge de 6 à 8 0ans dont
l'âge moyen était de 26 ans [15].
Au Niger, HAROUNA mena ses enquêtes sur les
péritonites en milieu tropical : particularités
étiologiques et facteurs pronostics actuels à propos de 160cas
dont la tranche d'âge variait entre 3 à 80 ans avec une moyenne de
23 ans [19]
De cette comparaison, on déduit que nos
résultats concordent avec ceux de la littérature et que les PAG
touchent essentiellement le sujet jeune. Ceci s'explique par la
fréquence des pathologies chez le jeune en Afrique (Les complications de
l'appendicite, les ulcères gastroduodénaux et la fièvre
typhoïde), et aussi par la répartition démographique des
pays Africains qui ont une population jeune.
4.1.3 Sexe
La prédominance masculine de la péritonite aigue
généralisée a été notée par tous les
auteurs et dans notre série. Dans notre série, le sexe ratio
était de 1,6 en faveur des homes.
EN 2008, A. DOUIDOUMBA, dans son étude sur les PAG
à Bangui ; étiologie et profil bactériologique
à propos de 93 cas avait trouvé 65,6% des hommes et 34,4% des
femmes. [21]
M. DIENG en France, dans sa thèse sur aspect
étiologique et thérapeutique des péritonites aigues
généralisées d'origine digestive : une série
de 207 cas en cinq ans en 2006, selon ses résultats, il y avait 91% des
hommes et 9% des femmes (31).
Dans notre série, nous avons trouvé 62,5% des
hommes et 37,5% des femmes.
4.1.4 Délai de consultation et parcourt
pré hospitalier
La consultation s'est faite tardivement. La majorité de
nos patients est arrivée à l'hôpital à partir du
6ème jour (38%), et 66,1 % d' entre eux ont transité
par un centre de santé périphérique. Les taux similaires
ont été rapportés dans cet établissement par
KUMBANIAKI L. [52]
4.2 ETUDE
CLINIQUE
Le diagnostic de la péritonite est clinique et en
général assez facile. Des examens paracliniques sont utiles pour
préciser l'origine de la péritonite, mais ils ne doivent en aucun
cas retarder le traitement. [3,19]
a) Signes
fonctionnels
La douleur abdominale reste le signe fonctionnel
dominant dans notre série comme pour plusieurs auteurs [9, 15, 16,
17].
b) Signes
physiques
La douleur abdominale a été présente
à la palpation abdominale de tous les malades de notre série
(100%).
Dans sa thèse sur le traitement laparoscopique de
l'ulcère duodénal perforé en 2000, Almowitch B. a
trouvé 30% des patients présentant la contracture abdominale.
[23] Dans notre série, nous avons trouvé 55,3% des patients ayant
la contracture abdominale.
La
douleur dans le Douglas est retrouvée dans les différentes
études avec un taux variant entre 26 et 80%, faites respectivement par
KUNIN N. en 1991 en France [24] et Dembélé BM en 2005 au Mali.
[15]
Dans notre série, le taux de 87,5% était
trouvé, et ce taux est lié au stade évolutif de la
maladie.
IV.5. Examens
complémentaires
SAMAKE S qui a travaillé à l'hôpital du
point G de 2007-2008 sur un échantillon de 129 cas a montré que
l'examen radiologique de l'abdomen sans préparation était le plus
réalisé, soit dans 72,5% de cas. [25]
Dans notre série, il a été
réalisé chez 31 patients soit 55,3% dont 17 soit 54,8% ont
présenté le pneumopéritoine, 7 cas ou soit 22,6% ont
présenté le grisailles diffuses, 5 cas soit 16,1% de niveau
hydro-aérique.
Ce taux est plus faible que celui de Samake S, cela pourrait
être dû au bas niveau socioéconomique de nos patients.
4.3
TRAITEMENT
a. Traitement
chirurgical
Technique
opératoire
L'attitude thérapeutique face à une
péritonite aiguë généralisée dépend de
la constatation per-opératoire faite par le chirurgien.
L'iléostomie été l'acte chirurgical le plus
pratiqué dans notre série soit 37,5% ; ceci est
compréhensible si l'on sait que les perforations Iléales ont
représenté l'étiologie la plus fréquente.
Nos taux sont proches de 40% de COULIBALY OS. [26] ainsi que
de 45% de DEMBELE B. [15] chez qui prédominent également les
perforations iléales.
L'excision suture est particulièrement efficace pour
les perforations uniques, arrondies ou punctiformes vues tôt [27].
En plus du traitement étiologique qui est chirurgical,
l'ensemble de nos patients ont bénéficié d'un lavage +
aspiration du liquide péritonéal, comme dans la plupart des
séries africaines. [15, 19] Et 71,4% d'entre eux ont
bénéficié d'un drainage associé à ce
lavage.
b. Traitement
médical
i. La réanimation :
A la manière des séries de 2017 et 2O19, le
temps d'attente a été relativement long (en moyenne 2.1 jours
avant la laparotomie), généralement faute de moyens financiers.
Par contre il a été bref (de quelques heures) dans la
série de DEMBELE B. [15]. Pendant ce temps a été
réalisée une réanimation simple (essentiellement
sérums glucosé, salé isotonique, ringer lactate) comme
celle de DEMBELE B. [15]. Aucun patient n'a pu réaliser un ionogramme.
L'hyperalimentation parentérale décrite par
certains auteurs [18, 26] n'a pas été effectuée chez nos
patients.
8,9% de nos patients ont bénéficié d'une
transfusion sanguine avant l'intervention chirurgicale. Des taux proches ont
été trouvés par certains auteurs africains. [8, 15, 28]
ii. L'antibiothérapie
:
L'antibiothérapie a été
systématique et probabiliste. Il a été utilisé
l'association Ciprofloxacine + Métronidazole pour les adultes et
cefotaxime ou ceftriaxone + Métronidazole pour les enfants, sans
antibiogramme, mais modifiée et adaptée en cas
d'inefficacité clinique.
Cette association a été utilisée par
d'autres auteurs [15, 27, 29] qui l'ont souvent modifiée en fonction du
résultat de la bactériologie du pus prélevé en per
opératoire. Ces examens bactériologiques n'ont pas pu être
effectués dans notre série faute de moyens.
4.4 EVOLUTION ET PRONOSTIC
Morbidité
Notre taux de morbidité est de 35,7%,
l'étude faite par SEILER C et al en Allemagne en 2000 à
propos de 258 cas sur New approche to the treatment of diffuse peritonitis, a
montré que 14% de leurs patients avaient présenté les
complications post opératoires de la péritonite. [30] Ceci
pourrait s'expliquer par le fait que dans leur série, tous les patients
ont été opérés tôt et sous coelioscopie.
L'évolution post-opératoire de nos patients a
été émaillée de complications, parmi lesquelles:
Le sepsis été la complication la
fréquente avec un taux de 35,7%
ü La suppuration pariétalea été de
loin la complication la plus fréquente de notre série avec un
taux de 58%. Des taux variant entre 9 et 27% ont été
trouvé dans les séries africaines [9, 28].
Le contexte chirurgical de la péritonite aiguë qui
est une chirurgie sale pourrait expliquer cette fréquence
élevée.
ü L'éviscération a été la
2ème complication la plus trouvée dans notre
série (22%) ; suivie de la dénutrition (20%).
Dembélé B. [15] a noté 1 % de cas
d'éviscération. La fréquence élevée des
suppurations pariétales, dans notre série, pourrait expliquer
l'élévation de celle des éviscérations.
Mortalité
Notre taux de mortalité est de 8,9%. KUMBANIAKI L. en
2018 [10] a trouvé dans le même établissement un taux de
8%. Dans les séries africaines [15, 28, 31] dont la nôtre
où dominent les causes infectieuses, cette mortalité varie entre
4,5% et 15,7%.
Ces taux sont supérieurs à celui de COUGARD P en
France (1 %) [32] où dominent les perforations duodénales et
où la consultation se fait tôt.
Les principaux facteurs pronostiques rapportés dans
toutes les études africaines seraient :
- le retard dans la prise en charge. Dans notre série,
le retard a été lié au fait que les patients ont
transité dans des centres de santé sous équipés
où la plupart ont été traités comme faisant le
paludisme et la fièvre typhoïde
- A ce retard s'ajoute la modicité des moyens
financiers pour une prise en charge rapide.
Les causes du décès de notre série
(sepsis, fistule digestive, défaillance multi
viscérale) ont été rapportées par d'autres
auteurs [15, 24, 26,27].
CONCLUSION
Notre enquête a porté sur les facteurs
prédictifs de mortalité des péritonites aigües
généralisées. Elle a été
réalisée à l'hôpital de l'amitié
sino-congolaise de Ndjili.
Il s'agit d'une analyse documentaire rétrospective qui
a concerné 56 patients ayant été hospitalisés en
chirurgie pour péritonites aigues généralisées de
janvier 2019 à janvier 2021.
Les conclusions ci-après ont été
tirées :
v La fréquence de péritonites aiguës
généralisées est de 8,9 % par rapport à l'ensemble
des patients hospitalisés durant notre période
d'étude ;
v La prédominance masculine a battu plein son record
avec 62,5%. %
v Les jeunes dont l'âge varie de 21 à 30 ans sont
les plus frappés par cette affection, soit 33,9% ;
v Les étiologiques de la PAG sont multiples et
variées, mais restent dominées par la péritonite par
perforation iléale à 57,1% ;
v Le taux de mortalité ne baisse pas au cours des
années et les difficultés de prise en charge sont toujours
liées comme autres fois :
- au retard de diagnostic conséquence d'un transfert
tardif,
- Au manque des moyens financiers,
- A la complexité de prise en charge des
péritonites aiguës généralisées
elles-mêmes.
RECOMMANDATIONS
Ø Aux Autorités publiques
· Systématiser la couverture vaccinale anti-typhique
dans les groupes à risque ;
· Elaborer un programme d'information, de sensibilisation et
de communication à l'intention des populations sur
l'intérêt de l'hygiène alimentaire et le danger de
l'automédication en matière de douleur abdominale ;
· Former en nombre suffisant les spécialistes de
chirurgie viscérale, de réanimation et de radiologie.
· Créer un système de sécurité
sociale.
· Equiper les hôpitaux en moyens matériels
diagnostique et thérapeutique.
Ø Aux Personnels soignants
ü Examiner de façon minutieuse les patients
présentant une douleur abdominale aiguë.
ü Référer à temps aux structures
spécialisées toute symptomatologie douloureuse abdominale.
Ø A la Population
ü Eviter l'automédication
ü Consulter immédiatement, sans délai,
devant tout cas de douleur abdominale.
BIBLIOGRAPHIE
1. D'Acremont B. Hépato- gastro-
entérologie.Edition Masson Paris 1995 : P 292
2. Jean YM, Jean LC. Péritonite
aiguëRev Prat (Paris) 2001 ; 51 : 2141 - 45
3. VeyiTD.Eléments de chirurgie
digestive. Kinshasa, Issablaise multimédia, 2012 pages 23-29.
4. Grosfeld JL, Moinari-Chaet M, Engum SA et al:
Gastro-Intestinalperforation, and peritonitis in infants and
childrenSurg (USA) 1996; 120 (4):650 - 5.
5. Dembélé M : Perforations
typhiques de l'intestin grêle : A propos de 16 cas Méd
d'Afrique Noire 1974 ; 21 (4) : P3
6. Ongoiba N : Contribution à
l'étude épidémiologique et clinique des péritonites
aiguës dans les hôpitaux de Bamako et de Kati Thèse
méd Bamako 1984 ; n° 24
7. Konaté H : Abdomens aigus
chirurgicaux dans le service de chirurgie générale et
pédiatrique au CHU Gabriel TOURE Thèse Méd Bamako
2001 ; N° 67
8. Sanou D : Les perforations
iléales d'origine typhique : difficulté diagnostique et
thérapeutique (à propos de 239 cas) Burkina Méd 1999
; 1(2)
9. Nsitwavibidila C.Contribution à
l'étude des péritonites aiguës
généralisées. Cas de l'hôpital de l'amitié
sino-congolaise de N'djili. de janvier 2012 à juin 2014.
Mémoire de médecine Kinshasa 2015
10. Kumbaniaki L. prise en charge des
péritonites aiguës généralisées à
l'hôpital de l'amitié sino-congolaise de N'djili de janvier 2017
à janvier 2019. Mémoire de médecine Kinshasa 2019
11. MwepuM.Notes de cours d'anatomie II:
splanchnologie. Université Protestante de Kimpese, faculté
de médecine. Septembre 2009.
12. Rouvière H: Anatomie
descriptive, topographique et fonctionnelle : le
Tronc.Edition Masson 1998 ; Tome 2
13. Panda M. Eléments de
sémiologie chirurgicale Kinshasa Lambert 2003, 95p.
14. Chevalier JM : Anatomie : Le
TRONC.FlammarionMéd - Sciences (Paris) 1998
15. Dembélé B. :
étude des péritonites aiguës
généralisées dans les services de chirurgie
générale et pédiatrique de l'hôpital Gabriel
Touré. Thèse Med Bamako 2005,
N°215.
16. Cissé B. : Les perforations
digestives dans les services de chirurgie générale et
pédiatrique du CHU Gabriel Touré. Thèse Med Bamako
2003, n °54.
17. Camara C. : la péritonite par
perforation appendiculaire.Thèse Med Bamako 2008, N° 317.
18. Lorand I, Malinier N :
Résultats du traitement coelioscopie des ulcères
perforés. Chir Paris 1999 ; 124 : 149-53
19. Harouna YD : Deux ans de chirurgie
digestive d'urgence à l'hôpital national de Niamey (Niger) : Etude
analytique et pronostique MédAfr Noire 2001 ; 48 (2)
20. Ramachandran CS, Agarwal S :
Laparoscopic Surgical management of perforative peritonitis in
enteric fever : a preliminary StudySurg New Delhi 2004 ; 14 (3) : 122 -
4
21. DOUIDOUMBA A, les péritonites
aigues généralisées à Bangui :
étiologie et profil bactériologique à propos de 93 cas.
Médecine d'Afrique noire 2008 ; 512, P17-22
22. DIENG M, NDIAYE A, KA O, KONATE I, DIA A, TOURE C.
Aspects épidemiologique et therapeutiques des
péritonites aigues généralisées d'origine
digestive : une série de 207 cas en 5 ans ; Mali méd.
2OO6 47-51
23. Alamowitch B : Traitement
laparoscopique de l'ulcère duodénal perforé Gastro
enterol Clin Biol (Paris) 2000 ; 24 : 1012 - 17
24. Kunin N, Letoquard JP: Facteurs
pronostiques des péritonites du sujet âgé : Analyse
Statistique multifactorielle de 216 observations J Chir( Paris ) 1991 ;
128; N° 11 : 481-86
25. Akgun Y : Typhoid enteric
perforation Br J Surg 1995 ; 82 : 1512 - 13
26. Coulibaly OS : Perforations
Digestives en chirurgie « B » de l `hôpital du point `' G ''
à propos de 120 cas Thèse med Bamako 1999 ; N° 188 :
P99
27. Togola I : Les Contusions de
l'abdomen au CHU Gabriel TOURE. Thèse méd 2002 ; N° 12
: P73
28. Harouna YD, Abdou I, Saibou B et al :
Les Péritonites en milieu Tropical : Particularités
étiologiques et facteurs pronostiquesactuels : à propos de 160
casMédAfr Noire 2001 ; 48 (3) : 103 - 105
29. Mallick S, Klein JF : Conduite
à tenir face aux perforations du grêle d'origine typhique : A
propos d'une série observée dans l'Ouest Guyanais.Méd
Trop 2001 ; 61 : 491 - 94
30. Mondor H : Diagnostics Urgents
abdomen 2è Edition 1979 , 1119 ; 25 cm
31. Sidibé Y : Les
péritonites généralisées au Mali : à propos
de 140 cas opérés dans les hôpitaux de Bamako et de
Kati Thèse Med Bamako 1996 ; n° 1
32. Gougard P, Barrat C : Le traitement
laparoscopique de l'ulcère duodénal perforé.
Résultats d'une étude rétrospective multicentrique
Ann Chir 2000 ; 125 : 726 - 31
33. Kouamé B : Aspects
diagnostiques, Thérapeutiques et pronostiques des perforations typhiques
du grêle de l'enfant à Abidjan, Côte d'Ivoire Bull Soc
PatholExot 2001 ; 94 (5) : 379 - 82
34. Scheuerlein H :
ProspektivemultizentrischeVergleichsstudieZurperitonitisbehandlungQualitätssicherungbeiSchweren
intra abdominelleninfektionenZentralblChirurg 2000 ; 2 : 199 - 204
35. Diallo A : Les Fistules digestives
externes post-opératoires à l'hôpital du Point G
Thèse Méd Bamako 2000 ; N° 64 : P74
36. Büchler MV :
ChirurgischeTherapie der diffusenperitonitisChirug 1997 ; 68
: 811 - 815
37. Roseau G, Marc F : Abdomen aigu non
traumatique en dehors de la période
post-OpératoireEncyclMédChir (paris - France) Estomac -
Intestin 1989 ; 9042 A 10, 2 :P8.
38. Pourrat O, Bachelier D :
Guide méthodologique d'aide à la
réalisation d'un travail scientifique de fin d'études à la
faculté de médecine et de pharmacie de POITIERS. Poitiers,
Edit Univ, 2009. 52p.
39. Blackburn, M. et al, Comment
rédiger un rapport de recherche. Montréal, centre de
psychologie et de pédagogie, 1968. 72p.
ANNEXE
FICHE D'ENQUETE N°.........
« FACTEURS PREDICTIFS DE MORTALITE DANS LES
PERITONITES AIGUES GENERALISEES »
I. Identifications
1. Noms :
..................................................
2. Sexe : M F
3. Age : ..................
4. Adresse : Av .......
N°...........Q/.................... C/ .........................
5. Date de consultation
......................................................
6. Profession : cadre supérieur cadre
moyen ouvrier
Elève-étudiant
ménagère commerçant
II. Données cliniques
1. Motif de consultation
Douleurs abdominales Arrêt des matières et des
gaz hoquet
000
00
Météorisme abdominal vomissement
fièvre Diarrhée
00
Transféré pour PP.O Autres
2. Début de la symptomatologie
00
00
00
00
00
1 Jour 2 jours 3 jours 4 jours 1 semaine
00
00
00
1,5 semaine 2 semaines autres
3. Mode de début
00
00
00
Brutal progressif indéterminé
4. Evolution de la douleur
00
00
00
Permanente intermittente
indéterminé
5. Signes associés à la douleur
00
00
00
00
Nausées vomissement Diarrhée
constipation rectorragie
00
00
00
00
00
00
00
00
00
00
Méléna hématémèse
arrêt des matières a des gaz gargouillement
flatulence ténesmes épreintes engoncement
amaigrissement asthénie physique ictère
00
00
Fièvre autres
6. Parcourt pré hospitalier
00
00
Venu de la maison a consulté 1 CS avant le
transfert
00
A consulté 2 CS avant le transfert
7. ATCD médicaux
00
00
00
00
00
Diabète sucré HTA
Drépanocytose VIH/SIDA ATCD gastriques
Pas d'ATCD00
00
00
00
00
Asthmatique TBC prise de tabac prise
d'Alcool pas d'ATCD morbides majeurs
8. 00
ATCD chirurgicaux
Déjà opéré de l'abdomen pas
d'ATCD de chirurgie abdominale
9. EXAMEN PHYSIQUE
00
00
00
00
00
00
Signes généraux : fièvre
tachycardie polypnée amaigrissement Ictère
asthénie physique
00
00
00
00
Etat de conscience normal agitation
confusion coma
00
00
00
00
Faciès : normal mine souffrante
faciès péritonéal
Autres .........
Tension artérielle ...... mmhg
00
00
00
Abdomen : contracture généralisée
douleur à la palpation
Abolition de la respiration abdominale
00
Distension abdominale
00
Silence auscultatoire
00
00
TR : douloureux non douloureux
00
00
TV : douloureux non douloureux
III. Donnée paracliniques
1. 00
00
00
ASP : pneumo péritoine niveau-aérique
grisaille diffuse
2. 00
00
00
Echo : épanchement liquidien syndrome
occlusif
3. 00
00
00
00
Normal non demandé demandé amis non
réalisé appendicite
3. Taux d'hémoglobine .... g%
IV. Diagnostic per opératoire
Lésions :
.....................................................................
..................................................................................
V. Traitement
1. Médical
- 00
00
Traitement pré hospitalier : aucune
plainte médicinale
00
Traitement moderne
- 00
00
Traitement pré opératoire :
remplissage antibiothérapie
00
00
Transfusion autres .........
2. Chirurgical
Acte
.........................................................................
................................................................................
VI. Suites opératoires
00
00
00
00
Simples infection pariétale
fistule digestive éviscération
00
00
00
00
00
Occlusion dénutrition sepsis choc
hypovolémique
00
00
Décès ..... Jours éventration
VII. Durée d'hospitalisation
- Pré opératoire ............... jours
- Post opératoire ............. Jours

| 


