UNIVERSITE DE NANCY Henry-Poincaré
Faculté de
médecine
Diplôme Universitaire de MEDECINE PALLIATIVE
ET D'ACCOMPAGNEMENT
Promotion 2013-2015
«L'Humanitude® auprès de la personne
âgée
Alzheimer en situation palliative»
Présenté par Me PHILIPPE
Stéphanie, infirmière
sous la direction de Mme SANCHEZ
Estelle.

Cicely SAUNDERS, 1976.
«Pour ces malades dont le lit est devenu le seul
univers, notre regard prend souvent
puissance de parole et il importe
beaucoup qu'ils y puisent plaisir et complicité,
et non gène
ou tristesse.»
Maurice ABIVEN, pour une mort plus
humaine.
«Vous comptez énormément parce que vous
êtes qui vous êtes, et vous compterez jusqu'à votre dernier
souffle. Nous ferons tout en notre pouvoir pour vous aider non pas seulement
à mourir en paix, mais à vivre jusqu'à votre
mort.»
1
SOMMAIRE 1
REMERCIEMENTS 2
INTRODUCTION 3
LE CADRE CONCEPTUEL 5
1-LE VIEILLISSEMENT DE LA POPULATION 6
1.1-Le vieillissement 6
1.2-L'espérance de vie 6
1.3-La place de la personne âgée dans la
société française: le cadre législatif 7
2- LA MALADIE D'ALZHEIMER 7
2.1-Son origine 7
2.2-Un constat 8
2.3-Le diagnostic 8
2.4-La symptomatologie 9
2.4.1-Les symptômes cognitifs 9
2.4.2-Les symptômes psychologiques et comportementaux
11
2.5-Les traitements 11
2.5.1 Traitement médicamenteux 11
2.5.2-Traitement non médicamenteux 12
2.6- L'évolution 12
3-LES SOINS PALLIATIFS 13
3.1-Qu'appelle-t-on soins palliatifs et accompagnement? 13
3.2-Les soins palliatifs gériatriques 13
3.3-Soins palliatifs et la maladie d'Alzheimer 14
4-LA PHILOSOPHIE DE SOINS HUMANITUDE®
15
4.1-La définition de l'humanitude 15
4.2-Son origine et expansion 16
4.3-La capture sensorielle 17
4.3.1-La parole 18
4.3.2-Le regard 19
4.3.3-Le toucher 19
4.4-Le pilier identitaire: la verticalisation 20
4.5-Les différents outils de la méthodologie de
soin Gineste Marescotti® 21
LA RECHERCHE 22
1-LA PROBLEMATIQUE ET HYPOTHESE 23
2-PRESENTATION DE LA RECHERCHE 23
2.1-Lieu de l'enquête et choix de la population
interrogée 23
2.2-Choix de l'outil 24
3-METHODOLOGIE 24
4-EXPLOITATION DES RESULTATS 24
4.1-Limites 24
4.2-Analyse 25
4.3-Propositions d'actions 31
CONCLUSION 33
BIBLIOGRAPHIE 34
ANNEXES 36
REMERCIEMENTS
2
Je voulais remercier tout particulièrement
-mon entourage proche, - Pierre mon conjoint, Hugo et Lina mes
deux enfants pour leur tolérance et leur patience, - ma
hiérarchie pour avoir accepté ma demande de formation
professionnelle, -le docteur WAGNER Aline, gériatre au Centre
Hospitalier de Remiremont pour s'être rendue disponible, -Mme SANCHEZ
Estelle, pour son soutien pédagogique dans la rédaction de ce
mémoire, ainsi que les différents intervenants de l'Institut de
Cancérologie de Lorraine, -Melle BROBECKER Sophie, infirmière
coordinatrice et le personnel soignant du Séquoia à Illzach pour
leur participation et les résidents-patients qui m'entourent au
quotidien.
3
INTRODUCTION
Ayant exercé un premier emploi dans les assurances et
aimant les rapports humains et la relation d'échange avec les individus,
c'est tout naturellement que je me suis orientée au métier
d'infirmière, profession qui me tenait à coeur depuis mon plus
jeune âge. Durant ces trois années de formation en soins
infirmiers, j'ai pu développer lors de mes stages une technicité
et un relationnel qui m'ont permis de me rendre compte que j'appréciais
travailler au contact des personnes âgées. Mon choix professionnel
s'est donc dirigé vers un établissement public de santé
gériatrique.
L'hôpital local dans lequel j'exerce est une structure
qui a pour mission d'assurer une prise en charge des personnes
âgées dépendantes et une activité sanitaire.
Composé de lits de soins de suite et de réadaptation
fonctionnelle, d'un hébergement de personnes âgées
dépendantes et d'une unité de vie protégée
accueillant des femmes atteintes de la maladie d'Alzheimer ou de
démences apparentées. L'établissement est construit sur le
territoire de Remiremont et de ses vallées. Au cours de ma
carrière professionnelle, j'ai été confronté
à des situations délicates auprès de personnes
âgées démentes. J'ai découvert de
l'incompréhension, de l'agressivité, de la déambulation
excessive, de l'agrippement, des échanges altérés lors de
prise de contact, de soin ou de prise de traitements. Ces comportements m'ont
interpellé... Quoi dire? Quoi faire? Quelle attitude adopter? Je me suis
trouvée quelques fois impuissante face à ces comportements qui
pouvaient déranger les soignants, les familles et les résidents.
L'établissement de santé, dans lequel j'exerce, s'est
orienté progressivement à former l'ensemble de son personnel
soignant à une philosophie de soin appelé l'Humanitude®.
Cette formation permet aux personnels soignants d'améliorer les soins et
d'accompagner ainsi les personnes âgées Alzheimer dans la
tendresse et le respect de l'autonomie jusqu'à la fin de vie. Les
soignants ont pu ainsi constater une diminution des comportements d'agitation
en privilégiant les soins sans douleur et sans force. En
parallèle, une autre réalité du quotidien m'a
également questionnée: la fin de vie de nos aînés
vieillissants. Si la fin de vie pose des questions d'ordre éthique
à l'équipe professionnelle, la maladie d'Alzheimer va amplifier
ce questionnement... Ces situations, présentes au sein de mon
établissement, m'ont permise de m'interroger sur cette pathologie et sur
le soutien à apporter à ces personnes au cours de leur vie et ce
jusqu'à la fin de leur vie. Instaurer un échange, créer du
lien relationnel et un climat de confiance pour favoriser un accompagnement de
fin de vie chez la personne vieillissante Alzheimer est fortement
souhaité pour permettre l`adhésion au soin et au projet de
vie.
Après réflexion et questionnement, je souhaite
développer dans ce mémoire la philosophie de soins
Humanitude® comme méthode complémentaire à celle des
soins palliatifs pouvant permettre d'améliorer la qualité de
l'accompagnement du malade Alzheimer en fin de vie. Ma problématique
s'intitule ainsi:
4
«L'Humanitude® favorise t-elle
l'accompagnement de la personne âgée Alzheimer en situation
palliative?»
Pour débuter ce travail, je vais aborder le cadre
conceptuel en y détaillant les différents concepts
présents. Puis, j'énoncerais mon travail de recherche afin de
répondre, de la façon la plus précise, à la
problématique énoncée précédemment en
effectuant une analyse du questionnaire remis au sein d'une équipe
soignante, formée à la philosophie de soins Humanitude® et
accueillant des personnes atteintes de la maladie d'Alzheimer, de leur
entrée en institution jusqu'à la fin de leur vie.
5
LE CADRE CONCEPTUEL
6
Avant tout, il est important de définir et de
réfléchir sur les différents concepts
évoqués dans ma problématique en les abordant au fur et
à mesure de cet écrit. Mon premier chapitre traitera du
vieillissement de la population.
1- LE VIEILLISSEMENT DE LA
POPULATION
1.1- Le vieillissement :
Le vieillissement est définit comme le « Fait
de devenir vieux, ensemble des phénomènes qui marquent
l'évolution d'un organisme vivant vers la mort : Le vieillissement de la
peau», et l'«Affaiblissement naturel des facultés physiques et
psychiques dû à l'âge.»1 Ce processus
s'accompagne de changements externes visibles (des transformations corporelles,
modification des cheveux, de la tonification musculaires et de la peau) et des
changements internes (modifications des différents systèmes
fonctionnels du corps comme le système nerveux, respiratoire, cardiaque,
reproducteur, endocrinien, rénal, l'altération des organes des
sens ou de l'appareil locomoteur), sans oublier une possible dégradation
des fonctions cognitives et mnésiques. Ces modifications peuvent
entrainer une dépendance associées à des pathologies
aigues ou chroniques. Le vieillissement physiologique ou sénescence
débute avec notre naissance et se termine avec notre mort. Ce processus
se déroule tout au long de notre vie et fait partie d'une
évolution continue dans le cours du développement humain.
Il me semble nécessaire d'étudier
l'espérance de vie en France au travers de la durée de vie
moyenne de la population.
1.2-L'espérance de vie :
De nombreux progrès et innovations dans les domaines
économique, culturel et social ont vu le jour. Dans le domaine
médical de nombreuses avancées, notamment par l'utilisation de
l'antibiothérapie, les investigations complémentaires, les
interventions chirurgicales, le développement de l'anesthésie et
de la réanimation, ont permis de faire progresser de façon
spectaculaire l'espérance de vie depuis le milieu du XVIIIème
siècle.
Selon les données de l'Institut National de la
Statistique et des Etudes Economiques (INSEE), « pour les femmes,
l'espérance de vie à la naissance a triplé en 250 ans
». En 2010, elle est estimée à 78.2 ans pour les hommes
et 85.1 ans pour les femmes. De plus, la génération du baby-boom
va atteindre durant ses prochaines années l'âge de 65 ans et va
contribuer à augmenter fortement la part des seniors dans notre
société. Nous sommes donc face à un vieillissement de la
population. Il est estimé que «dans une cinquantaine
d'années, la France pourrait également compter treize fois plus
de centenaires, soit 200 000 personnes.» 2
1
www.Larousse.fr
2
www.insee.fr
7
Les évolutions démographiques, les
avancées technologiques et médicales ainsi que l'espérance
de vie en augmentation font de la vieillesse une réalité
sociologique et un problème de santé publique. Je vais donc
aborder dans ce sous-chapitre le cadre législatif.
1.3-La place de la personne âgée dans la
société française : le cadre législatif
On peut remarquer que le Gouvernement à la forte
ambition de répondre au vieillissement de notre société
depuis ces dernières années. L'allongement de la durée de
vie impact le système français. En effet, il s'accompagne bien
souvent de facteurs de risque (pathologies multiples, dépendances,
cancer, démences) et induit donc une augmentation des dépenses de
santé. Les pouvoirs publics souhaitent contribuer à l'adaptation
du vieillissement et à ses divers changements bio-psycho-social. Des
prestations sont mises à disposition des personnes âgées
comme l'Allocations Personnalisée d'Autonomie (APA), l'Allocation de
Solidarité aux Personnes Agées (ASPA), l'aide
ménagère, l'allocation logement...
La ministre des Affaires sociales et de la Santé,
Marisol TOURAINE, a présenté en juin 2014 un projet de loi afin
d'anticiper les conséquences du vieillissement sur la vie sociale. Ce
projet de loi repose sur trois principaux axes que sont : l'anticipation (en
renforçant la prévention individuelle et collective, notamment
dans le domaine de la santé), l'adaptation de notre
société et l'accompagnement des personnes en perte d'autonomie
ainsi que leurs familles.3 En effet, les personnes
âgées de plus de 60 ans sont aujourd'hui 15 millions et devraient
être plus de 24 millions en 2060. Le législateur a mis en place
des politiques gérontologiques qui s'orientent notamment vers la
pathologie démentielle. C'est pourquoi, dans ce deuxième
chapitre, je vais aborder la maladie d'Alzheimer et ses
caractéristiques.
2- LA MALADIE D'ALZHEIMER
2.1-Son origine :
Cette maladie est née 1906 suite à sa
découverte, par Aloïs ALZHEIMER, médecin psychiatre et
neurologue allemand. La maladie d'Alzheimer est une affection du cerveau, dite
«neuro-dégénérative». Elle résulte d'un
processus pathologique spécifique qui entraine progressivement une
disparition des neurones par le développement de deux types de
lésions au niveau du système nerveux central (annexe
1). Au fil du temps, ces lésions vont envahir
progressivement les zones du cerveau. Longtemps silencieuses, elles vont
entrainer des manifestations visibles et vont, au fur et à mesure, se
multiplier et toucher des zones importantes du cerveau. Il est important de se
rappeler que la maladie d'Alzheimer est souvent associée aux maladies
apparentées comme la dégénérescence lobaires
fronto-temporales, la maladie à corps de Levy mais elles sont bien
différentes. Elles vont souvent présenter le même type de
symptômes que la maladie d'Alzheimer mais le mécanisme, leurs
manifestations et les traitements diffèrent. La cause de la maladie
d'Alzheimer est actuellement inconnue.
3www.gouvernement.fr,
une ambition forte de répondre au vieillissement de notre
société
8
2.2-Un constat :
Le vieillissement de la population et l'allongement de la
durée moyenne de vie devrait continuer à faire progresser cette
pathologie durant les prochaines années. Prés de 350 000
personnes bénéficient d'une prise en charge pour une affection
longue durée de type maladie d'Alzheimer et maladies apparentées.
Il a été également rapporté que « la
journée mondiale de lutte contre la maladie d'Alzheimer du 21 septembre
dernier a permis de rappeler que prés de 900 000 personnes sont
atteintes de cette pathologie en France et que les prévisions pour 2030
évoquent une population de 2 millions de personnes concernées.
»4.Problème de santé publique et
enjeu majeur pour notre société française, les pouvoirs
publics se sont mobilisés en réalisant ces dernières
années trois plans Alzheimer successifs, dont notamment le dernier en
date 2008-2012. Ce dernier vise la recherche, le secteur social et
médical afin d'améliorer la qualité de vie des malades et
de leurs aidants. Un prochain plan est en préparation.
2.3-Le diagnostic :
Le délai moyen entre l'apparition des premiers troubles
et l'annonce du diagnostic est de 24 mois en France. Le diagnostic sera
réalisé essentiellement lors d'une première consultation
chez le médecin traitant. Une deuxième étape se fera lors
d'une consultation mémoire auprès d'un médecin
spécialiste. Elle permettra d'émettre un diagnostic possible de
la maladie d'Alzheimer. Cette consultation consistera souvent en une rencontre
multidisciplinaire par le médecin et une neuropsychologue clinicienne en
présence du patient et de sa famille. Outre la recherche de l'historique
de l'apparition des troubles et des symptômes présentés,
une évaluation neuropsychologique sera réalisé
(annexe 2). Un examen d'imagerie
cérébrale par IRM pour éliminer d'autres maladies (comme
par exemple une tumeur cérébrale) et rechercher une cause non
dégénérative de troubles de la mémoire (recherche
de lésions d'origine vasculaire) sera effectuée. Un bilan sanguin
biologique est souvent réalisé pour rechercher des anomalies
organiques curables.
A l'issue du bilan, les éléments peuvent
orienter vers un diagnostic de maladie d'Alzheimer possible ou probable. Il
faut savoir que la certitude du diagnostic de la maladie d'Alzheimer n'est
jamais acquise car il n'existe pas à l'heure actuelle d'examen ou de
marqueur spécifique permettant d'affirmer le diagnostic.
Une fois le diagnostic suspecté, le médecin
gériatre en collaboration avec l'équipe multidisciplinaire devra
évaluer le degré de la maladie et la perte d'autonomie, afin
d'envisager la mise en place d'une thérapeutique et d'organiser la prise
en soin avec l'accompagnement du malade et de sa famille.
Lorsque le malade Alzheimer ne peut plus vivre à son
domicile de façon quotidienne ou perma-
nente, différentes structures d'accueil
médicalisées existent pour les personnes de plus de 60 ans.
- Les UVP : C'est ainsi que des Unités de Vie
Protégées (UVP) implantées au sein des Etablissement
d'Hébergements pour Personnes Agées Dépendantes (EHPAD)
publics ou privées ont été développées pour
accueillir des résidents souffrant de cette pathologie. Ces
unités d'hébergement ont pour objectif d'accueillir les personnes
malades dans une structure adaptée, permettant la déambulation et
dotée de personnel formé.
4 Soins gérontologique, la revue de tous les acteurs du
soin de la personne âgée. , n°110 novembre/décembre
2014, article : Un point sur la maladie d'Alzheimer, p 6.
9
-Les UHR : L'Unité
d'Hébergement Renforcée propose un hébergement, des soins
et des activités individuelles ou collectives adaptées. Il s'agit
d'un lieu de vie et de soins qui fonctionne le jour et la nuit.
-Les PASA : Les Pôles
d'Activités et de Soins Adaptés permettent d'accueillir en
journée les malades Alzheimer ayant des troubles comportementaux
modérées. Des activités sociales et thérapeutiques
sont réalisées en compagnie de la famille et un projet de soin y
est élaboré.
2.4-La symptomatologie :
2.4.1-Les symptômes cognitifs :
1-Les troubles de la mémoire :
-La mémoire autobiographique ou
épisodique : Ce trouble fait partie des premiers symptômes,
elle est touchée très rapidement. Il s'agit de la mémoire
de notre histoire, de notre vécu et de nos souvenirs personnels. En
début de maladie, le malade va oublier les faits récents alors
que les faits anciens concernant des épisodes ou des
événements de sa vie vont rester quant à eux
présents.
-La mémoire de travail : elle est
utilisée temporairement pour mémoriser une information à
court terme. Son atteinte est précoce et des difficultés de
concentration vont se faire ressentir avec une incapacité d'attention
divisée. Le malade se verra donc dans l'impossibilité de traiter
plusieurs informations simultanément ou d'exécuter plusieurs
tâches en même temps.
-La mémoire sémantique : c'est la
mémoire qui permet de stocker des connaissances générales
et la connaissance du sens des mots. Ses troubles apparaissent plus
tardivement.
-La mémoire procédurale : cette
mémoire rassemble les savoir-faire, les apprentissages intellectuels et
les capacités gestuelles de chacun d'entre nous. Dans la maladie
d'Alzheimer, celle-ci reste longtemps préservée. Par exemple, une
personne malade peut continuer de tricoter « par automatismes » sans
toutefois reconnaître les objets que sont les aiguilles et une pelote de
laine ou jouer aux échecs.
-La mémoire PRS (perception,
représentation sensorielle) semble peu touchée. La mémoire
émotionnelle permet, de manière implicite, par exemple
d'écouter et d'écrire en même temps ce que l'on entend,
d'associer la pensée de « la tarte au citron » lorsque l'odeur
nous en parvient. A travers la littérature en psychogérontologie,
j'ai pu constater que les émotions, la mémoire et les souvenirs
émotionnels continuent à exister chez les malades et que parfois
une hypersensibilité émotionnelle et relationnelle peut
apparaitre chez certaines personnes. Marcel PROUST, écrivain du
XIXème siècle, en fait la description suivante : « Mais,
quand d'un passé ancien rien ne subsiste, après la mort des
êtres, après la destruction des choses, seules, plus frêles
mais plus vivaces, plus immatérielles, plus persistantes, plus
fidèles, l'odeur et la saveur restent encore longtemps, comme des
âmes, à se rappeler, à attendre, à espérer,
sur la ruine de tout le reste, à porter sans fléchir, sur leur
gouttelette presque impalpable, l'édifice immense du souvenir.
»5 Il est donc important voir essentiel de susciter le
souvenir agréable et de créer des émotions positives au
travers d'une rencontre, d'un événement heureux, d'un soin, d'un
contact ou d'un geste, d'une odeur, d'un
5Du côté de chez Swann,
Marcel PROUST, édition Gallimard, 1987
10
souvenir ancien, d'un toucher doux et enveloppant ou d'une
musique qui remémore le souvenir de l'ancien temps.
2-Les troubles du langage (aphasie) : le
langage va peu à peu s'appauvrir chez le malade. Une altération
des facultés linguistiques se fera remarquer par l'utilisation de mots
basiques, simples, « passe partout » au détriment de phrases
complexes. En fin d'évolution, il est possible que le malade ne puisse
plus parler et que des difficultés de compréhension verbales
s'installent.
3-Les troubles des gestes (apraxie) : au
cours de la maladie, des difficultés dans la réalisation des
actes quotidiens vont apparaitre et les gestes acquis au cours de la vie vont
peu à peu s'oublier. « La personne éprouve d'abord de
réelles difficultés à exécuter des gestes
élaborés (écriture, tâches ménagères,
utilisation des appareils électroménagers) puis, à un
stade plus avancé, elle ne peut plus produire les gestes les plus
simples (utilisations des couverts, mâcher, s'habiller). »6
4-Les troubles de la reconnaissance (agnosie)
: il s'agit d'une perte de la fonction cognitive, survenant en
général plus tardivement. La personne malade aura des
difficultés à reconnaitre ou à comparer des informations
visuelles, auditives, olfactives ou tactiles lui permettant une identification.
« Une des manifestations spectaculaires de l'agnosie est la
difficultés à reconnaitre les visage (prosopagnosie). Le patient
pourra même avoir des difficultés à reconnaitre sa propre
image dans le miroir, croyant parfois qu'il s'agit de quelqu'un d autre.
»7 Il faut aussi évoquer l'importance de
l'anosognosie, qui fait que le malade n'est pas en mesure de reconnaitre
lui-même les troubles dont il est atteint. Elle survient parfois
très précocement, à des degrés variables, et
surtout gène la prise n charge car pour le malade « tout va bien
» alors que l'entourage décrit des situations parfois
catastrophiques.
5-Les troubles des fonctions exécutives
: de grosses difficultés peuvent apparaitre rapidement dans la
gestion, l'organisation, la planification ou la réalisation des
tâches provoquant des difficultés au quotidien, comme suivre une
recette pour préparer un gâteau ou faire une lessive.
6-L'atteinte de l'orientation temporo-spatial
: précoce et plus ou moins importante, elle s'installera
systématiquement lors de l'évolution de la maladie. Elle peut
être à l'origine de comportements à risque pour le patient
comme par exemple lorsqu'il sort de chez lui et se perd du fait d'une
désorientation spatiale. Elle peut également
générer des inversions de rythme nycthéméral.
6 http //
alzheimer-recherche.org/269/symptomes
7 Maladie d'Alzheimer comment communiquer avec le
malade ?, Romain PAGER ? Edition Frison-Roche, année 2010,
p15.
11
2.4.2-Les symptômes psychologiques et
comportementaux :
Il existe une multitude de symptômes
affectivo-comportementaux constatés. Selon Louis PLOTON,
gérontologue et psychiatre, « la maladie d'Alzheimer est une
pathologie globale qui concerne l'ensemble de la sphère
psycho-relationnelle ». Ils ne sont pas retrouvés
systématiquement chez toutes les personnes atteintes de cette maladie.
Romain PAGER , psychologue clinicien, quant à lui, énumère
ainsi les « Symptômes Comportementaux et Psychologiques de la
Démence » :8
-les délires et troubles de l'identification
-les troubles psychotiques (illusions, hallucinations)
-l'agitation et l'instabilité psychomotrice
-les compulsions (arithmomanie, frottements,
répétitions incessantes)
-l'apathie
-l'hyperémotivité
-les manifestations dépressives
-l'anxiété
-l'agressivité
-la désinhibition sexuelle
-les troubles du rythme veille/sommeil
-les troubles des conduites alimentaires
Ces symptômes et ces modifications apparaissent et se
majorent avec la progression de la maladie, mais ils ne sont pas tous
présents. Ils ne touchent pas systématiquement toutes les
personnes au même stade de la maladie (annexe3).
Malgré tout, les aidants familiaux et les soignants se
trouvent souvent en grande difficultés. Comment faire face à ces
symptômes psychologiques et comportementaux qui perturbent le quotidien
des résidents, des soignants et des familles ?
2.5-Les traitements :
2.5.1 -Traitements médicamenteux :
Il n'y a pas de traitement curatif pour la maladie
d'Alzheimer. En revanche, il convient de traiter le plus tôt possible
dès les premiers symptômes. Les traitements récents peuvent
agir sur les troubles cognitifs et comportementaux et ralentir
l'évolution de la maladie. Nous avons la classe thérapeutique des
anticholinestérasiques qui regroupent trois molécules
différentes mais de même efficacité :
donépézil ( Aricept®),
galantamine ( Reminyl®) et rivastigmine
(Exelon®). Les antagonistes des récepteurs NMDA
(acide N-méthyl-D-aspartique), les antiglutamates apparus en
2002, ne contiennent qu'un seul médicament : la mémantine (
Ebixa®). Il semblerait que leurs
efficacités soient limitées dans le temps et qu'il existe une
réponse individuelle à ces traitements.
8 Ibidem
12
2.5.2-Traitements non médicamenteux :
Nous savons que les troubles psychologiques et comportementaux
toucheront à des degrés et des stades différents le malade
Alzheimer. Alors comment aborder le comportement parfois «
désordonné » de ces personnes âgées
vieillissantes, désorientées, fragilisées?
La personne âgée Alzheimer pourra avoir comme
seul mode réactionnel et d'expression une agressivité physique
et/ou verbale. En effet, il est possible qu'elle ne puisse plus parvenir
à comprendre la situation de soin, ou à reconnaitre les soignants
et les membres de sa famille. Elle n'arrivera également plus, en cas de
troubles sévères, à gérer mentalement les aspects
environnemental, sensoriel, psychique désagréables de ce qu'elle
vit.
Les approches non-médicamenteuses de la maladie
d'Alzheimer ont une place essentielle au sein de la prise en charge. «
Les thérapeutiques non médicamenteuses de la maladie d'Alzheimer
appartiennent à de nombreux registres, à la fois cognitif,
psycho-social, sensoriel, physique ou encore environnemental(...). En
instaurant une prise en charge individualisée de type relationnel, elle
s attache d'abord à préserver la qualité de vie
».9
2.6-L'évolution :
Nous pouvons donc constater que ces symptômes
évoluent en s'aggravant lentement, progressivement et de façon
irréversible (annexe4). Ceux-ci touchent la
personne dans son autonomie en perturbant l'accomplissement des actes de la vie
quotidienne et domestiques. Ces bouleversements ébranlent l'être
dans son intégralité au travers ses relations avec
l'extérieur et avec l'environnement qui l'entoure. On remarque ainsi que
la maladie d'Alzheimer est une pathologie globale. Son expression clinique
affecte le corps physiquement et psychologiquement en créant une
dépendance. Selon Romain PAGER : «les patients atteints de la
maladie d'Alzheimer ont une manière étonnante d'aborder la
réalité qui les entoure. Ils ne prennent en compte que certains
aspects, en transforment quelques-uns et en ignorent d'autres. Ils transforment
ainsi la réalité qui les entoure et y projettent alors leur
réalité imaginaire interne, c'est-à-dire une
réalité liée à leurs préoccupations ou
à leurs désirs. On peut dire que leur imaginaire prend le pas sur
leurs perceptions ».Grâce à cet exemple, nous comprenons
que ces malades désorientés vivent dans leur propre imaginaire.
Les aidants familiaux et les professionnels de santé doivent reconnaitre
que ce comportement, ces gestes « incohérents » ou que cette
parole en décalage dans le temps et l'espace ont bien du sens.
Je vais, dans le troisième chapitre, donner une
définition générale des soins palliatifs, puis une
réflexion sera menée dans le domaine de la gériatrie. Pour
finir, je m'interrogerais sur les différents stades qui marquent
l'évolution de la maladie d'Alzheimer et la fin de vie.
9Soins gérontologique : prise en
charge non médicamenteuse des troubles cognitifs, la revue de tous
les acteurs du soin à la personne âgée, n°108 de
juillet/aout 2014, p22
10
http://www.sfap.org ,
présentation de la loi Léonetti
11www.soin-palliatif.org
, Comprendre quand la maladie évolue vers la phase
palliative, sept. 2014 13
3- LES SOINS PALLIATIFS
3.1-Qu'appelle-t-on soins palliatifs et accompagnement ?
Les soins palliatifs connaissent un développement
important depuis ces 25 dernières années. Ils permettent de mieux
vivre les symptômes pénibles et inconfortables de la fin de vie,
et sont encadrées par la loi Léonetti, en mouvance
actuellement.
Les soins palliatifs sont définit comme « sont
des soins actifs, continus, évolutifs, coordonnés et
pratiqués par une équipe pluriprofessionnelle. Dans une approche
globale et individualisée, ils ont pour objectifs :
-de prévenir et soulager la douleur et les autres
symptômes, prendre en compte les besoins psychologiques, sociaux et
spirituels, dans le respect de la dignité de la personne soignée
;
-limiter la survenue de complications, en développant
les prescriptions personnalisées anticipées,
-limiter les ruptures de prises en charge en veillant
à la bonne coordination entre les différents acteurs du soin.
(...) L'accompagnement d'une personne en fin de vie et de son entourage
consiste à apporter attention, écoute, réconfort, en
prenant en compte les composantes de la souffrance globale (physique,
psychologique, sociale et spirituelle). Il peut être mené en lien
avec les associations de bénévoles. L'accompagnement de
l'entourage peut se poursuivre après le décès pour aider
le travail de deuil. »10
Les soins palliatifs interviennent dés lors qu'il n'y a
plus de traitement curatif possible. Il s'agit d'une continuité dans la
prise en soin de la personne malade Dans la définition suivante, le
Centre National De Recherche de Soins Palliatifs décrit le passage en
phase palliative et explique que «l'évolution de la maladie
amène progressivement à changer la logique des soins
apportés à la personne malade. On passe alors à une autre
phase dont l'objectif est de soulager et d'améliorer le confort de la
personne à travers la prévention et le traitement de la douleur,
et la recherche de ce qui peut faire plaisir et contribuer au mieux-être.
Pour soulager les symptômes, un traitement médical
approprié est mis en place. Les soins de confort apportés
à la personne malade sont également adaptés
progressivement : choix de certaines positions pour éviter qu'elles
soient douloureuses, utilisation de matériel spécifique -
fauteuils ou lits, etc. Concernant l'alimentation de la personne, on peut lui
proposer des textures modifiées, par exemple en moulinant ses aliments.
Parfois, les soignants espacent ou renoncent à certaines pratiques qui
peuvent devenir désagréables pour la personne malade. Par
exemple, ils peuvent éviter de pratiquer tous les jours une toilette
complète. »11
3.2-Les soins palliatifs gériatriques :
L'augmentation de l'espérance de vie fait que
l'âge de la mort recule avec l'apparition de polyhandicaps et de
polypathologies (cancéreuses, défaillance polyviscérales
ou d'atteintes cognitives). Les soins palliatifs gériatriques sont
devenus une spécialité. Tout comme les soins liés au grand
âge qui se sont développés ces dernières
années : médecine gériatrique, l'oncogériatrie,
13www.social-sante.gouv.fr,
La charte des droits et libertés de la personne âgée en
situation de handicap ou de dépendante. 14
la gérontologie, la psychogériatrie, la
création d'équipe mobile de gériatrie, le
développement de l'hémato-gériatrie...
Aujourd'hui en France, selon l'INSEE « Les
décès surviennent de plus en plus tardivement, et de plus en plus
dans les maisons de retraite. Ce mouvement a commencé à la fin
des années 1980 et se poursuit régulièrement. En 2009 en
France métropolitaine, 12 % des décès surviennent en
maison de retraite, deux fois plus qu'en 1980 (...) ».12
L'on peut donc confirmer que le personnel soignant exerçant en EHPAD se
trouve confronté quotidiennement à la mort et à
l'accompagnement en fin de vie des résidents qu'il côtoie. La
charte des droits et libertés de la personne âgée en
situation de handicap ou de dépendance confirme ainsi, à la
clause 11, l'obligation de procurer « soins, assistance et
accompagnement (...) à la personne âgée en fin de vie et
à sa famille. »13
Malgré tout, il existe une complexité dans les
soins palliatifs chez le sujet âgé. Dans la pratique, les
structures d'hébergements sont souvent confrontées à des
décisions d'hospitalisation en cas de dégradation de
l'état de santé de leur résident ou de maintien, si les
soins nécessaires peuvent être administrés. Mais il
semblerait que le bilan soit mitigé, entre le manque de personnel et le
manque de culture palliative. Il est donc évident que la démarche
palliative doit s'intégrer dans la pratique gériatrique au
quotidien à l'hôpital, en institution et même à
domicile. La concertation pluridisciplinaire, la réflexion
médicale et paramédicale sont nécessaires. De plus, il est
important que le patient reste au centre de sa prise en charge, de son projet
de soin, de son projet de vie et de prendre en considération ses
souhaits, ses désirs et ses volontés malgré son vieil
âge.
3.3-Soins palliatifs et la maladie d'Alzheimer :
On retrouve finalement peu de personnes atteintes de maladies
d'Alzheimer hospitalisés en unités de soins palliatifs. Pour le
personnel soignant exerçant dans des EHPAD essentiellement, les soins
palliatifs et la maladie d'Alzheimer sont une difficulté du quotidien.
Une réflexion éthique s'impose aux soignants autour de la
dignité et de la mort du sujet âgé. Plusieurs questions
m'interpellent. Quand parle-t-on de prise en soins palliative chez une personne
atteinte de la maladie d'Alzheimer alors que l'on sait que cette maladie sera,
de toute manière, évolutive et incurable? L'identification en
soins palliatifs débute t'elle dès le diagnostic de maladie
d'Alzheimer posé? Les soins palliatifs sont-ils déclenchés
lorsque l'état de dépendance ou de grabatisation s'installent ?
Les démences au stade avancé ne doivent-elles pas être
considérées comme des maladies en phase terminale ? Les
directives anticipées ne sont-elles pas à envisager dés
l'apparition des premiers symptômes ? Ces réflexions d'ordre
éthique reviennent régulièrement. Je retrouve
également ce questionnement dans les écrits littéraires,
ce qui témoigne d'une difficulté « d'acter » une prise
en soin comme palliative chez le patient Alzheimer. Néanmoins, la
personne malade Alzheimer entre d'emblée dans une pathologie grave,
évolutive et incurable, ce qui correspondant à la
définition des soins palliatifs.
12www.insee.fr,
le nombre de décès augmente, l'espérance de vie
aussi
15
D'après la Société Alzheimer
canadienne14, l'évolution de la maladie d'Alzheimer
suivrait couramment trois stades : le stade léger, modéré
et avancé. Ils seraient associés chacun d'entre eux à des
pertes et des symptômes variable d'une personne à l'autre.
-le stade léger : présence de
symptômes légers perturbant peu les actes de la vie quotidienne et
l'autonomie de la personne malade. « Les symptômes courants sont
les pertes de mémoire, les difficultés à communiquer et
les changements des humeurs et des comportements. Les personnes qui en sont
à ce stade n'ont généralement besoin que de peu d'aide.
Elles peuvent comprendre les changements qui se produisent et peuvent parler
à d'autres personnes de leur expérience de la maladie. Elles
peuvent également souhaiter aider à planifier et à
orienter leurs soins futurs »
-le stade modéré : une
évolution de la maladie caractérisée par une
dégradation des troubles cognitifs et de la mémoire avec la
nécessité d'un soutien et l'une augmentation des aides.
« Le stade modéré de la maladie d'Alzheimer est aussi
appelé « stade intermédiaire ». À ce stade, les
facultés cognitives et la mémoire continuent de se
détériorer, bien que de nombreuses personnes conservent une
certaine conscience de leur état. Les personnes atteintes du stade
modéré de la maladie d'Alzheimer auront besoin d'aide avec de
nombreuses tâches quotidiennes. »
-le stade avancé ou « stage grave
» : il s'agit du dernier stade de la maladie d'Alzheimer
caractérisé par une altération importante de la
communication et des changements physiologiques (majoration des déficits
cognitifs, troubles de la marche et de l'équilibre, grande
fragilité, replis sur soi, position du foetus, rétractation,
amaigrissement, troubles de la déglutition, somnolence, encombrement...)
qui requière une prise en soins continue.
Un prendre-soin gérontologique s'est
développé durant ces dernières années et a fait ses
preuves dans le domaine. Nous connaissons plusieurs techniques comme la «
Validation » de Naomi FEIL, la relation d'aide de Carl ROGERS par «
l'approche centrée sur la personne », le «toucher-massage
» initié par Joël Savatofski ou encore l'approche
multi-sensorielle « Snoezelen ». Dans ce chapitre, je vais aborder
une autre méthode de soin mise à disposition des soignants et des
aidants pouvant permettre d'accompagner la personne âgée Alzheimer
dans son quotidien et jusqu'au bout de sa vie.
4- LA PHILOSOPHIE DE L HUMANITUDE
4.1-La définition de l'humanitude:
Le terme « humanitude » a été
utilisé, pour la première fois en 1980 par un écrivain
suisse, Freddy KLOPFENSTEIN, dans un essai du même nom. Puis celui-ci a
été repris par Albert
14www.alzheimer.ca/fr
16
JACQUARD, généticien dans son livre Cinq
milliards d'Hommes dans un vaisseau en 1986. Il dit : «
L'humanitude, c'est ce trésor de compréhension, d'émotions
et surtout d'exigences, qui n'a d'existence que grâce à nous et
sera perdu si nous disparaissons. Les hommes n'ont d'autre tâche que de
profiter du trésor d'humanitude déjà accumulé et de
continuer à l'enrichir ».15 Quelques années
plus tard, le terme est utilisé dans les soins aux personnes
âgées par MIAS Lucien, gériatre français.
Finalement, la mise en humanitude se fait dès les
premiers instants de la vie. A la naissance, les premiers contacts
établis entre le nouveau-né et ses parents se font par le regard,
la parole et le toucher pour permettre à cet enfant de grandir, de se
développer et être considéré comme un être
à part entière. Ces échanges devront se maintenir et se
poursuivre tout au long de la vie, de l'âge adulte jusqu'à la
mort. Nous connaissons l'exemple des « enfants sauvages » de Victor
de l'Aveyron ou le cas des enfants des orphelinats de l'Est,
élevés hors de tout échanges et privés de contacts,
de caresses, de regards, de mots, de sourires. Ces enfants ont subit de graves
troubles de développement à la fois intellectuel, affectif,
physique et psychomoteur. Séparés de leur mère et
privés d'attention, ils ont subit de graves séquelles qui en font
des êtres mutilés et déshumanisés. Le psychologue
René Spitz parle de « l'hospitalisme » ou le cas de
ces « vieux sauvages » malmenés et maltraités
en institution. Il est donc essentiel de comprendre qu'on ne nait pas en
humanitude mais que l'on y est mis par les « Hommes » qui nous
entourent.
La philosophie de soin Humanitude® est un prendre-soin
qui s'adresse aux personnes présentant des « troubles
cognitivo-mnésiques », chez qui un ensemble de «
comportements d'agitation pathologiques» nous interpelle, pour
reprendre les termes d'Yves GINESTE et Rosette MARESCOTTI. Un prendre-soin
d'une personne présentant des troubles cognitifs sera différent
d'un prendre-soin d'un autre patient. Pour dépasser ces
difficultés, les bonnes intentions ne suffisent pas. Comment entrer en
communication, établir un échange et avoir une attitude
bienveillante face ces malades désorientés? Je vais dès
à présent faire une description des concepts de
l'Humanitude® et des compétences spécifiques incontournables
à la relation humaine nous permettant d'être reconnu et
considéré comme des êtres vivants.
4.2- Son origine et expansion :
La méthodologie de soin Gineste-Marescotti® est
une marque déposée. Ce concept est né confronté
à la réalité du terrain et aux pratiques professionnelles.
Il s'agit d'une technique qui s'apprend. Fort d'une expérience de 30
ans, les fondateurs sont des anciens professeurs d'Education Physique et
Sportives jusqu'en 1979. Titulaire d'un diplôme universitaire de
psychogérontologie, ils ont mené, depuis cette date, des
formations de manutention des malades dans le cadre de la formation continue.
En 1985, ils créent le centre de Communication et Etudes Corporelles
(CEC), organisme de formation continue
spécialisé dans les domaines du soin. Ils développent en
1998, après avoir fréquenté de nombreux services, une
pratique de soin. L'Humanitude® est née. Elle se compose d'une
philosophie de soin et de techniques de manutention relationnelles. Au cours
des années 2000, des formateurs habilités et agréés
sont formés à enseigner et, plusieurs Instituts Gineste
Marescotti® (IGM) s'implantent en France (au
15Cinq milliards d'Hommes dans un
vaisseau, Albert JACQUARD, 1987, Paris, édition Seuil, p 164
nombre de douze) et à l'étranger (Japon,
Portugal, Canada et Suisse) pour former le personnel soignant à la
méthodologie. La restauration et l'animation sont également des
domaines qui ne sont pas oubliés.
En 2010, l'association ASSHUMEVIE (ASSociation
HUManitude Evaluation et milieu de VIE) est créée. Elle est
décrite comme : « une association de professionnels de la
gérontologie désireux de promouvoir et de faire connaitre leur
efficacité et savoir-faire en matière de bientraitance
grâce à la philosophie de soins en Humanitude. Elle souhaite
accompagner les professionnels dans une démarche de qualité pour
la mise en place, le suivi, la pérennisation de la méthode
grâce à des outils d'évaluation de la qualité des
pratiques (conformément aux réglementations en vigueur) pouvant
aller jusqu'à l'obtention d'un label reconnaissant les réels
« lieux de vie-lieux d'envie »16.
Le label répond aux cinq principes incontournables
de l'Humanitude® :
« 1. Zéro soin de force, sans abandon de
soin
2. Respect de la singularité et de
l'intimité
3. Vivre et mourir debout
4. Ouverture de la structure vers
l'extérieur
5. Lieux de vie, lieux d'envie
Les critères d'évaluation du Label
Humanitude® sont déclinés en plus de 300 points. Ils
mesurent tous les domaines révélateurs de la qualité de
vie des personnes accueillies, mais aussi la vie sociale, la qualité de
vie au travail pour les personnels, les capacités de
l'établissement à monter des projets et à modifier son
organisation pour répondre au mieux aux attentes des usagers et
réaliser le projet d'accompagnement personnalisé.
»17
Depuis 2013, quatre établissements ont satisfait
aux exigences de critères d'éligibilité et ont obtenu le
label Humanitude®. Il s'agit de la Maison de l'Amitié à Albi
(81), la résidence les Menhirs à Médréac (35), les
Grands Jardins à Montauban-de-Bretagne (35) et la maison de retraite
médicalisée Le Séquoia à Illzach (68).
4.3-La capture sensorielle :
La capture sensorielle® est la première
méthode à appliquer lors de toutes rencontres avec un patient
Alzheimer. Il s'agit de la mise en humanitude. Elle se fera à l'aide des
piliers relationnels et de techniques d'entrer en relation. Ils sont la base de
l'échange et sont replacés au coeur de la relation de soin de
tous les jours et jusque dans la fin de vie.
Avant toute rencontre, il va falloir entrer dans
l'espace de la personne. Appelés les
pré-préliminaires®, ils sont décrits comme
le fait de toquer, d'attendre une réponse, de se présenter, de se
faire voir et de sourire. Ils ont pour objectif le « respect de la
législation, témoignage de considération, se rendre
disponible à la rencontre, un garde-fou contre la chosification. (...)
vous entrez en souriant, vous observez de quel coté sa tête se
tourne ou est tournée, vous vous mettez à
16La Revue
Francophone de gériatrie et de gérontologie, votre
revue de formation médicale continue en gériatrie, octobre 2012
n°188, p 340
17www.agevillage.com/actualite-9596-1-label-humanitude-valoriser-la-qualite-de-vie-dans-les-maisons-de-retraite.html
17
la hauteur de la personne, recherchez son regard, vous lui
souriez, vous vous présentez d'une voix calme et la saluez, vous
expliquez que vous venez l'aider à proposer un petit déjeuner, un
soin, un moment agréable... »18 Ensuite,
les préliminaires® sont la recherche du
consentement verbal ou non verbal du soigné et permettre ainsi son
adhésion au soin. Ainsi, lors du soin, le rebouclage
sensorielle® va permettra de répondre ou de
prévenir un comportement oppositionnel. Il est caractérisé
par l'alternance de la parole, du regard et du toucher. Ils seront
associés ou utilisés seul selon la situation et ce que renvoie la
personne Alzheimer. La consolidation
émotionnelle® intervient pour conclure le soin par
l'emploi de mots positifs et valorisants : « Vous avez bien
participé à votre toilette et nous avons bien parlé. J'ai
passé un bon moment avec vous Mr D. Je reviendrais vous voir...
»
Il existe également la possibilité du
report de soin ®, sans abandon de soin, en se
posant la question de la nécessité ou non du soin
(bénéfices/risques) et de la fréquence de celui-ci
(pansements, les soins d'hygiène, les glycémies capillaires pluri
journalière, les traitements...). Le soignant se doit d'accepter et
respecter le refus. Les soins de force sont à proscrire. L'utilisation
de stratégies de diversion est recommandée en cas d'attitudes
« défensives ». Chanter des chansons anciennes ou
remémorer des événements importants connus par le malade
(mariage, enfants, emploi...) pendant que l'autre soignant fait le soin. Face
aux patients Alzheimer, le soignant doit toujours s'adapter, trouver des
stratégies et avoir une attitude rassurante. Nous savons que l'attention
divisée chez les personnes Alzheimer est perturbée. Ces moments
de partage et de relation avec l'autre vont permettre de maintenir du lien
chargé d'émotions positives et nous savons désormais que
les personnes atteintes de maladies neuro-dégénératives
ont une mémoire émotionnelle et affective qui reste
préservée.
4.3.1-La parole:
« Cent vingt secondes...en vingt-quatre heures.
C'était la durée moyenne pendant laquelle le personnel soignant
parlait à ces patients atteints de démence, dans les
années 1980. Choquant ? Non, pour ces spécialistes, car
simplement, l'être humain n'est pas conçu pour s'adresser à
une personne qui ne parle plus »19, propos
cités par Yves GINESTE.
Nous savons que le patient atteint de la maladie d'Alzheimer
subit une dégradation des facultés linguistiques et naturellement
le silence s'installe. Pour maintenir la parole lorsque la communication ne
peut pas être interactive le soignant devra donc éviter les mots
complexes, les phrases longues. En revanche, le discours devra être
précis, avec des termes simples, des phrases courtes et valorisantes. Le
discours pourra être associé à des mimiques, des gestes,
une posture. Il sera donc plus facilement compris par la personne malade. Les
fondateurs ont mis en place une technique appelée
l'auto-feedback®(annexe5). Grâce à
cette méthode, le soignant va décrire et annoncer tout simplement
les gestes qu'il va effectuer lors du soin, comme par exemple : « Monsieur
D., je vais vous laver le bras droit», puis va expliquer ce qui va
être fait : « voilà, je
18 Le lien d'Humanitude, La lettre des Instituts
Gineste-Marescotti, revue de 2010, volume 1 numéro 1
18
19www.igm-formation.net,
PHILOSOPHIE L'Humanitude®, pour soigner la maladie d'Alzheimer
autrement
19
soulève votre bras, je vais commencer par savonner le
dessus de votre main puis la paume ... » De cette façon le soignant
alimente lui-même la communication et multiplie par sept ou huit le temps
de communication verbale.
Dans une revue de soins gérontologie, Sandrine PARIS,
psychologue clinicienne et comportementaliste souligne l'intérêt
de la communication par la philosophie de soins Humanitude®. Je cite :
« Yves Gineste et Rosette Marescotti ont fait l expérience dans
les années 1980 de placer des micros dans les chambres de patients
grands dépendants d'un service de long séjour. Le résultat
était accablant (...) l'explication est simple et sans jugement : l
absence de feedback enlève toute motivation à l'échange.
Il est alors aisé d'imaginer le sentiment de vide psychique et
d'exclusion sociale que peuvent ressentir les patients privés de parole.
Et les dégâts occasionné : l'absence de communication avec
ses pairs, majore par les troubles mnésique autobiographique et le
délitement de la pensée, ôte finalement au malade tout
sentiment d'identités, d'estime de soi et
d'appartenances(...)».20
4.3.2-Le regard :
Avec ou sans l'usage des mots, le regard est également
un moyen de communication. Le but est de professionnaliser le regard afin de
capter l'attention de la personne soigné. Chez la personne Alzheimer, le
champ de vision est perturbé. Les échanges par le regard devront
être axiaux, horizontaux, longs et proches de la personne soigné.
Ils devront également être multipliés lors du soin afin de
garder une image positive, de reconnaissance et de confiance. C'est pourquoi
tout soignant devra faire le soin, par exemple la toilette, du
côté qui permet le plus d'échanges de regards avec la
personne. Après avoir regardé et parlé, le toucher vient
conclure la prise de contact et la mise en relation avec l'autre.
4.3.3-Le toucher :
Il a été remarqué que l'agitation et
l'agressivité des résidents sont quelques fois dues à un
comportement inapproprié des soignants. Chez la personne Alzheimer les
approches ne se feront jamais par surprise. Le soignant abordera le patient de
face ou, lorsque celui-ci est alité, la prise de contact se fera par une
main apposée sur la sienne par exemple. Aborder ces personnes par
derrière ou de coté risqueraient de les surprendre et les
effrayer. Il est important de se faire remarquer, de se faire entendre et de se
présenter afin d'établir le premier contact, surtout lorsque nous
savons que le toucher est le fondement même du soin. Lorsque la
communication verbale est affectée, le toucher va alors prendre tout son
sens. Il est alors proposé mais non imposé. Il devient important
et revête le rôle de communication non verbale et de média
relationnel envers la personne Alzheimer. Les « 4P »
définit par l'IGM mettent en évidence :
- la Progressivité du contact sur le
corps en fonction du schéma corporel de chacun. Il faudra commencer par
les zones les moins sensibles aux zones les plus sensibles afin de permettre
à la
20La revue de soins
gérontologie, article sur la prise en charge non
médicamenteuses des troubles cognitifs, Sandrine PARIS, p27
22www.iforum.umontreal.ca/Forum/ArchivesForum/2002-2003/020923/article1430.htm
20
personne Alzheimer de ne pas percevoir la toilette comme une
agression ou comme une situation angoissante. Il s'agit de la
toilette séquentielle®.
-le Professionnalisme du toucher par la
sécurité et la douceur des mobilisations (latéralisation,
transfert, levé) en évaluant avant toutes manipulations la
capacité de la personne, son degré d'autonomie et les parties
potentiellement douloureuses à protéger, afin de ne pas faire
« à la place de l'autre » et engendrer des douleurs ou de
l'angoisse. Par exemple, il faudra supprimer le toucher en pince et ne jamais
soulever sous les bras. L'«utilisation du pouce et de l'index pour
saisir quelque chose déclenche des réflexes neuromusculaires de
résistance (...) ce type de contact est désagréable
».21 La prise par la main se fera avec la technique de
la prise pouce® : main droite avec main droite.
La main gauche est en saisie juste au dessus du coude, tout en se collant
contre la personne. Le toucher est également utilisé pour
prévenir des rétractions vicieuses et des raideurs articulaires
par des massages spécifiques.
-la Permanence et l'apaisement du
toucher tendresse® vaste, doux, lent,
Pacifiant en ayant toujours une main en contact avec la
personne et l'autre main (ou un autre soignant) qui elle peut partir et
revenir.
Selon Yves LAMARRE, neurophysiologiste, l'Homme « est
doté d'un système neuronal spécialement destiné aux
caresses ». 22Il a aussi été reconnu que le
toucher libère des endorphines qui permettent de soulager à la
fois l'angoisse et la douleur de la personne malade. Le toucher est souvent
pratiqué en soins palliatifs lors des soins de confort et de bien
être. Il permet aux soignants de donner du sens à leur profession
et de replacer la relation humaine au centre de la prise en soin avec une
attitude bienveillante. Le touché est un complément du soin. Il
est indispensable à notre pratique soignante et peut être mis en
application par tout le personnel soignant (aides soignante, infirmière,
médecin, étudiant, kinésithérapeute, aide
médico-psychologique, assistante de soins en gérontologie...).
4.4-Le pilier identitaire: la verticalisation:
L'immobilité ou l'absence de verticalisation entraine
la grabatisation de la personne, une altération de son état
cutané et des différents systèmes du corps. Il a
été constaté qu'entre trois jours et trois semaines
peuvent suffire pour rendre une personne âgée grabataire. Le
mourir debout® et la manutention
relationnelle ®sont définit par des mobilisations et
des aides à la marche. Celles-ci peuvent être douce et passive en
cas de fragilité, d'asthénie ou active associées à
des techniques de manutention non douloureuses et sans efforts, confortables
pour les patients et les soignants.
Pour Yves GINESTE et Rosette MARESCOTTI, je cite «
vingt minutes de mobilisation par jour éviterait la grabatisation. La
position debout et la marche jouent un rôle essentiel sur :
? le système musculaire (conservation de la masse
musculaire) ;
? le système osseux (prévention de
l'ostéoporose) ;
? la fonction respiratoire (amélioration de la
ventilation pulmonaire) ;
21 Humanitude : comprendre la vieillesse, prendre soin des
Hommes vieux, GINESTE Yves et PELLISSIER Jérôme,
édition Armand Colin
? l'activité cardiaque et la circulation sanguine
(prévention des escarres) ;
? le système nerveux périphérique
(maintien de l'amplitude des mouvements) ;
? le système nerveux central (maintien du
schéma corporel). »23
Il ne faut pas oublier également de s'aider du lit
électrique à hauteur variable, d'un tapis de transfert (drap,
serviette, drap de glisse) pour remonter une personne dans son lit ou d'une
aide technique mécanisée de type verticalisateur lors de tout
type de manutention chez un patient difficile à mobiliser.
4.5-Les différents outils de la méthodologie
de soin Gineste Marescotti® :
La philosophie de soins Humanitude® n'est pas seulement
un outil relationnel, mais offre également aux soignants des
possibilités d'adaptation dans les différents domaines du soin,
de l'animation, de la restauration et de la nutrition. L'évolution de la
maladie d'Alzheimer va rendre la prise alimentaire difficile pour diverses
raisons (dégout, asthénie, grabatisation, apraxie, fin de
vie...). Il est possible d'adapter l'alimentation, nommée le
finger food®. La nourriture sera transformée et
l'assiette sera constituée de bouchées, de tranches de pain,
toasts, roulés, tartelettes... facile à prendre avec les doigts.
« Le manger-main » va permettre de retrouver le plaisir de manger, de
conserver l'autonomie de la personne Alzheimer et lutter contre le risque de
dénutrition. Nous savons que « la prévalence de la
dénutrition en institution oscille entre 15 et 38% »,
relevé de l'Haute Autorité en Santé.24
L'alimentation sera associée bien évidemment à une
hygiène buccale favorable ou remplacé par des soins de bouche
pluriquotidiens. L'Humanitude® est une technique d'approche et une
méthode relationnelle qui s'apprend et qu'il est possible d'adapter
à notre pratique professionnelle.
21
23Le lien de l'Humanitude, La lettre des
Instituts Gineste-Marescotti, revue de novembre 2012,
numéro 5
24www.has-sante.fr/portail/upload/docs/application/pdf/2008-07/cr
tr28 rencontres 2007.pdf
22
LA RECHERCHE
23
1- PROBLEMATIQUE ET HYPOTHESE :
Délivrer des soins dans une approche globale de la
personne atteinte d'une maladie grave, évolutive et incurable et
accompagner la fin de vie sont les missions principales des soins palliatifs.
En gériatrie, les établissements d'hébergements sont des
lieux de vie et de fin de vie. Ces établissements de santé
accueillent désormais des personnes de plus en plus âgées,
vieillissantes et poly-pathologiques. La maladie d'Alzheimer est la principale
cause de démence chez les personnes âgées. Face à
cette maladie évolutive et incurable, comme détaillé
précédemment, comment prendre soin des malades Alzheimer quand la
communication s'efface, quand les troubles comportementaux s'aggravent? La
philosophie de soin Humanitude® est un outil d`accompagnement pour les
soignants, dirigé vers les malades Alzheimer.
C'est pourquoi mes hypothèses de recherche s'orientent
donc ainsi:
-La philosophie de soins Humanitude® peut-elle être
un outil de soins permettant aux personnels soignants de pouvoir accompagner la
fin de vie chez la personne âgée Alzheimer ?
-L'Humanitude® a t'elle des principes et des valeurs
communes avec le mouvement des soins palliatifs ?
-L'Humanitude® peut-elle enrichir la pratique palliative
au sein des établissements d'hébergements pour personnes
âgées ?
2-PRESENTATION DE LA RECHERCHE :
2.1 -Lieu de l'enquête et choix de la population
interrogée :
J'ai souhaité mener mon enquête à la
maison de retraite « le Séquoia » en Alsace. Site pilote et
quatrième établissement en France à être
labélisé Humanitude® depuis 2013. Label renouvelé en
2014, la direction a choisit de soigner et d'accompagner ses résidents
en s'appuyant sur le concept d'Yves Gineste et Rosette Marescotti : la
philosophie de soins Humanitude®. Cet établissement a ouvert ses
portes en avril 1994. Situé à deux kilomètres du centre de
la commune d'Illzach (Haut-Rhin) et à quatre kilomètres de
Mulhouse, la structure est conventionnée EHPAD et doté de 84
lits. Disposant d'une unité de vie protégée
composée de douze chambres individuelles et d'une chambre d'accueil
temporaire pour les personnes atteintes de la maladie d'Alzheimer et de
troubles apparentés.
24
L'équipe soignante est composée d'un personnel
infirmier, aide soignant, aide médico-psychologique et
gérontologique et d'agent des services hospitaliers qualifiés.
Mon choix a été de diffuser mon questionnaire à l'ensemble
du personnel soignant travaillant dans cet établissement
labellisé Humanitude® en contact avec la personne âgée
Alzheimer.
2.2-Choix de l'outil :
J'ai souhaité réaliser une étude
confirmatoire en menant une enquête de terrain. J'ai ainsi
élaboré un questionnaire constitué de neuf questions
simples et ouvertes permettant à chaque participant de pourvoir
s'exprimer sur leur ressenti. Le questionnaire contient également un
tableau reprenant des valeurs principales appartenant aux soins palliatifs et
à l'Humanitude® (annexe 6). Cet outil
d'observation permettra de quantifier et de comparer les informations avant et
après avoir été formé à la philosophie de
soins et permettre de confirmer ou non que l'Humanitude® peut être
complémentaire aux soins palliatifs.
3-METHODOLOGIE :
Le questionnaire a été validé, dans un
premier temps, par la direction de la maison de retraite le Séquoia et a
été présenté, dans un second temps, aux
différents membres du groupe de pilotage Humanitude®lors de leur
réunion. Ensuite, celui- ci a été distribué
à l'ensemble du personnel soignant de l'établissement du 3 au 19
décembre 2014, en dehors des périodes de vacances scolaires.
4-EXPLOITATION DES RESULTATS :
4.1-Limites :
Cette étude a permis de réaliser une analyse sur
la philosophie de soin Humanitude® comme outil d'accompagnement de la
personne Alzheimer en situation palliative en établissement
d'hébergement pour personnes âgées dépendantes.
Cependant, elle présente quelques limites. La première s'est
imposée à moi car j'aurais voulu questionner également des
services palliatifs (USP, LISP) pratiquant les soins palliatifs et l'
Humanitude® mais ma recherche a été vaine. La diffusion de
la méthodologie Gineste Marescotti® semble avoir davantage
touché les établissements de santé gériatrique. La
seconde concerne la diffusion du questionnaire, réalisé en mon
absence, faute de pouvoir me rendre disponible au vu de mon activité
professionnel.
25
4.2-Analyse :
? Le questionnaire a été distribué aux 33
membres du personnel soignant. Le retour s'élève à 23
questionnaires, soit un taux de participation d'environ 70%.
(Pour information, l'analyse ne se fera que sur 22
questionnaires car une formatrice de l'IGM en stage a répondu à
celui-ci mais n'exerçant pas dans l'établissement, quelques
questions n'ont pu être évalué et donc risquerait de
fausser l'analyse.)
Professions concernées
Aide soignante
Agent de service hospitalier Infirmière
Agent de soins en gérontologie
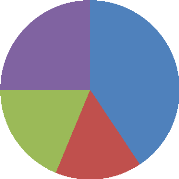
6
8
5
13
? A la question « Votre établissement de
santé s'inscrit-il dans une démarche palliative ?»
: 20 personnes interrogées ont répondu « oui »
à la question et 2 d'entre elles n'ont pas donné de
réponse.
Je reprends les termes cités par le personnel soignant
qui fait une description de leur établissement comme : « un
lieu de vie..., une population vieillissante..., des soins en humanitude...,
bien-être et confort du résident..., prise en charge de la
souffrance et de la douleur..., qualité des soins..., aider les
résidents à vivre aussi activement que possible jusqu'à la
mort..., les souhaits de la personne sont respectées..., accompagnement
jusqu'à la fin de vie..., échanges avec les familles...,
intervention d'une équipe mobile de soins palliatifs ».
? Concernant la question « Etes-vous confrontez
à la fin de vie au sein de votre service ? » 100% du
personnel soignant indique être confronté à la fin de vie
au sein de leur service.
26
? A la question « Transférez-vous les
patients Alzheimer vers une autre unité lorsque ceux-ci sont en soins
palliatifs ou en phase terminale ? » : 82% du personnel
interrogé déclarent qu'ils prennent soin de leurs
résidents Alzheimer dans leur service même si ceux-ci sont en
phase terminale ou en soins palliatifs.
? A la question « Etes-vous formez à la
philosophie de soins HUMANITUDE ? » : 95% des soignants
répondent « oui » à la question. Quant à la
personne ayant répondu défavorablement, celle-ci indique ne pas
avoir reçu la formation dispensés par l'IGM® mais en
connaitre seulement quelques notions.
? Travail d'analyse des 36 réponses des 22
participantes à la question « Pratiquiez-vous ?...avant ou
après la formation à la philosophie de soins
HUMANITUDE®», sous la forme de graphiques reprenant chaque
valeurs ou principes.
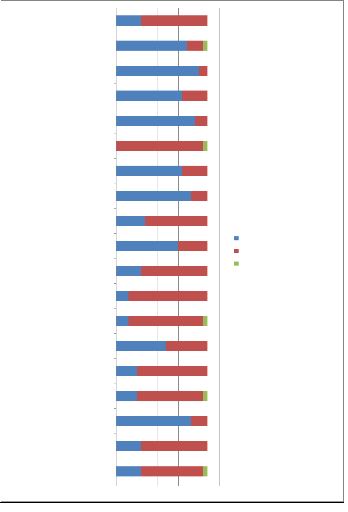
27
0 5 10 15 20 25
Le report de soin
Le zéro soin de force
Le respect des volontés du patient
La technique de diversion en cas d'agitation ou
d'agressivité
Le respect des rythmes (sommeil, éveil, toilette,
repas...)
La toilette séquentielle en fonction du schéma
corporel de chacun
L'auto fee back (description de ce que vous faites lors du
soin)
La technique de regard-parole-
toucher de la mise en
humanitude
La consolidation émotionnelle pour valoriser et conclure
la relation de ...
La prise de contact avant la réalisation d'un soin
Le manger-main, le "finger-food"
Le toucher enveloppant, vaste et doux comme média
relationnel
Les soins sans douleur
Les soins de confort et de bien-être
Le recherche de l'histoire de vie du résident
Le contact relationnel et de confiance
Le principe de mourir debout (verticalité jusqu'au
bout)
Le principe d'humanité et de dignité
Le principe de ne pas considérer le sujet comme un
objet de soin
AVANT la formation Humanitude® APRES la formation
Humanitude® NON EVALUE
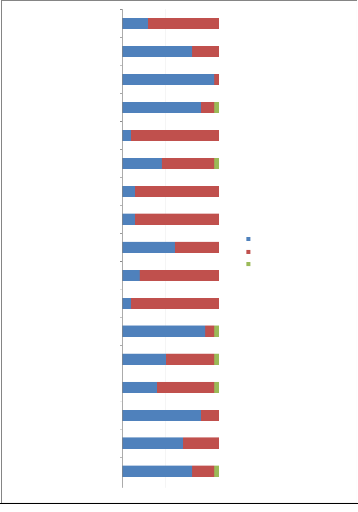
28
Le regard axial, long, horizontal, proche
La parole calme, fréquente, douce, mots positifs
Une collaboration multidisciplinaire (kiné, ergo,
médecin...)
Un accompagnement de la famille et des aidants
La toilette évaluative
Le meilleur niveau de soin dans chaque situation de
prendre-soin
La compréhension des
comportements
d'agitation
pathologiques
La verticalité ou les déplacements sans la prise
sous les bras
L'évaluation avant toute manutention
de la
capacité de la personne et la
protection des parties douloureuses
...
La saisie "prise pouce" pour aider une personne à se
lever
L'utilisation du drap de manutention ou du tapis de transfert
L'évaluation de la douleur au quotidien
Des moyens non médicamenteux pour soulager les douleurs
morales
Des moyens non médicamenteux pour soulager les douleurs
physiques
La mise en place rapide d'un traitement antalgique si besoin
Une approche globale du patient
(physique, psychologique,
social,
spirituel, familial)
L' aide auprès de réseaux de
santé
(HAD, Equipe Mobile de Soins
Palliatfis, association
Alzheimer...)
0 5 10 15 20 25
AVANT la formation Humanitude® APRES la formation
Humanitude® NON EVALUE
29
Avant la formation HUMANITUDE®
:
Les résultats de cette enquête montrent que
l'équipe soignante de la maison de retraite Le Séquoia
posséde déjà des connaissances et des pratiques acquises
dans la prise en charge du résident Alzheimer. L'équipe est
confrontée à la fin de vie dans leur établissement. On
peut donc remarquer que les soignants sont attentifs à la douleur,
à son évaluation et à la réponse
médicamenteuse de celle-ci. Les soins de confort et de bien-être
du résident sont également importants. Sur les 22 soignants
interrogés, 20 les pratiquent déjà. La personne malade est
également au centre de la prise en soin.
L'enquête montre que :
- 19 soignants sur 22 étaient déjà attentifs
au contact relationnel et à la relation de confiance, - 16 d'entre eux
avait déjà pour principe l'humanité et la dignité
de la personne soignée,
- le respect des volontés du patient sont
déjà prisent en compte pour 15 soignants,
- sur les 22 membres de l'équipe interrogées 18
affirment que la prise de contact avant la réalisation d'un soin et
l'accompagnement des familles et des aidants étaient déjà
pratiqués dans leur établissement de santé,
- sur les 22 personnes interrogées, 16 d'entre elles
utilisent la parole avec une tonalité adaptée et 12 vont
décrire et expliquer ce qu'ils vont faire lors d'un soin. Le travail en
équipe pluridisciplinaire et la collaboration avec les réseaux de
santé sont déjà existant au sein de leur structure
d'hébergements.
Après la formation HUMANITUDE®
:
En parallèle, cette étude démontre que la
philosophie de soin Humanitude® a réussi à apporter d'autres
compétences spécifiques à l'équipe soignante et
à enrichir celles déjà existantes. Les pratiques de soins
au quotidien se sont améliorées.
On remarque que :
- sur les 22 personnes interrogées, 16 pratiquent le
report de soin si le patient/résident Alzheimer le refuse.
- 16 d'entre elles utilisent la technique de diversion en cas
d'opposition, d'agressivité de la part du résident. Le personnel
se questionnera et s'interrogera sur l'élément déclencheur
occasionnant le comportement d'agitation pathologique.
- La quasi-totalité du personnel soignant sondé
a pour principe la verticalité jusqu'au bout de la vie. - Les soignants
ont également recourt à l'utilisation des piliers relationnels
lors du soin par la parole, le regard et le toucher. Ils auront
également recours à la consolidation émotionnelle®
pour valoriser et conclure le soin.
30
- De plus, le personnel se positionne dans une démarche
d'analyse et de questionnement sur les habitudes de vie du résident en
connaissant son rythme, ses envies et ses capacités. Les graphiques
mettent en évidence le respect des rythmes du sommeil-éveil.
- Une alimentation adaptée par le manger-main (le
finger-food®) sera proposé en cas de troubles, afin de lutter
contre la dénutrition, grâce à un travail en partenariat
avec la direction, les services de soins et la restauration.
- La toilette évaluative® et la toilette
séquentielle® vont permettre aussi au résident d'être
au centre de son projet de soin.
-Au vu des résultats, l'objectif des équipes de
soins est de privilégier le zéro soin de force et de pratiquer
des soins sans douleur. Le bien-être du patient est également mis
en évidence. Des techniques de manutention et le toucher relationnel
seront utilisés par l'équipe pour permettre le confort et la
mobilisation douce du résident.
? La question suivante « Que vous a apporté
cette formation dans votre pratique
professionnelle en général et avec les
personnes Alzheimer ? » permet de mettre en évidence les
bienfaits de la philosophie de soin Humanitude®. Après analyse des
réponses, l'équipe soignante dit que cette formation a
réussit à développer :
?
- sur le plan professionnel : « une meilleure
prise en soin du résident..., une meilleure approche dans de meilleure
condition..., bientraitance..., adaptation continuelle..., relation de
confiance..., conscience professionnelle..., projet de vie..., prise en charge
en équipe..., autonomie avec écoute et respect des
volontés du patient et de ses capacités..., il est
considéré comme une personne à part
entière»
- sur le plan des troubles du comportement : «
calmer..., diversion..., comment aborder la personne Alzheimer..., comprendre
le comportement..., expliquer ce qui va être fait»
- sur le plan personnel : « gérer mon
stress..., sérénité».
Je souhaite également citer les propos exprimés
par l'écriture de trois soignantes exerçant toutes les trois des
professions différentes. La première est agent de soins en
gérontologie, la seconde est aide-soignante de nuit et la
dernière est infirmière:
-« Cette formation m'a rendu plus sensible par
rapport au patient ou résident, qu'avant d'être malade ils avaient
une vie tout comme nous, donc il faut les respecter pour ce qu'ils sont
aujourd'hui mais aussi pour ce qu'ils étaient.»
-« D'avoir la même approche au niveau des soins
avec toutes les équipes confondues pour un meilleur respect des
habitudes de vie du résident.»
-« La formation permet de centrer les soins sur la
personne. De considérer l'autre comme un être vivant jusqu'au bout
de la vie. Elle permet une réflexion constante sur ses pratiques. C'est
une méthodologie de soins permettant de respecter les recommandations de
bonnes pratiques. Véritable outil pour pérenniser les actions de
bientraitance. Avec les résidents atteints de démence la prise en
charge est multidimensionnelle. Remise en questions des actions/objectifs (...)
»
31
? A l'avant dernière question «
Inventez-vous d'autres modes de communication lorsque la parole n `est plus
présente ? » : 90% des participants répondent par
l'affirmative. Ils décrivent l'observation, la gestuelle, les mimiques,
le mime, le toucher, le regard, la parole, les massages, le chant, le sourire
comme d'autres moyens de communication lors que l'échange par la parole
est absente.
? Pour finir, à la dernière question de cette
enquête intitulé « Quels liens faites-vous entre la
philosophie de soins HUMANITUDE® et les SOINS PALLIATIFS ?
», les résultats montrent que les deux mouvements de soins
que sont l'Humanitude® et les soins palliatifs sont étroitement
liés car ils adoptent des principes et des valeurs communes.
Sur les questionnaires réceptionnés nombreuses sont
les réponses:
- 5 mettent incontestablement en avant la continuité des
soins du résident jusqu' à la fin de sa vie,
- 6 évoquent les soins de confort et de bien être du
résident,
- 4 mettent en avant l'évaluation de la douleur et la mise
en place d'un traitement,
- 9 parlent du respect, de la volonté, des souhaits et de
la dignité du patient,
- 2 répondent que l'accompagnement est également un
principe commun entre ces deux
mouvements de soin.
Selon une aide-soignante, je cite : « l'Humanitude®
et les soins palliatifs fonctionnent ensemble car
il faut de l'humanitude pour accompagner au mieux la personne
en soins palliatifs ».
.3-Propositions d'actions :
Suite à mon observation et à mon questionnement
lors de l'élaboration de ce mémoire et après avoir
assisté à des conférences sur les soins palliatifs et sur
les soins liés au grand âge, plusieurs propositions me viennent
à l esprit :
-Dans un premier temps, il faudrait proposer des formations et
enrichir les compétences des intervenants médicaux et
paramédicaux sur des sujets comme la douleur du sujet âgé,
la pathologie démentielle, les techniques de communications non verbales
ou les soins palliatifs (seulement 15% des médecins coordonnateurs en
EHPAD ont une formation en soins palliatifs, données de l'Observatoire
National de la Fin de Vie)
-Dans un second temps, continuer à valoriser les
échanges et le travail en équipe, les interventions
pluri-professionnelles et multidimensionnelle. Il faudrait pouvoir
également former du personnel soignant référent « de
terrain » et pouvoir leur dédier du temps pour
réfléchir et se questionner face à des situations de soin
problématique ou difficile et de pouvoir ensuite en discuter en
équipe.
-Puis, il serait peut être bon de revoir à
nouveau le programme national de formation des Instituts de Formation en Soins
Infirmier ou d'aide soignante afin d'incorporer au programme la philosophie de
soins Humanitude® qui pourrait être validé par le
référentiel de la compétence n°6 « communiquer
et conduire une relation dans un contexte de soins » et d'augmenter les
heures de formation théorique sur les soins palliatifs dans le but de
rendre la démarche palliative et d'accompagnement comme un principe
fondamental de nos professions médical et paramédical.
32
-Ensuite, il faudrait donner aux personnels soignants les
moyens de pouvoir les appliquer au quotidien. Qu'ils s'agissent donc d'une
réelle volonté politique de l'établissement de soins et de
coopération avec la hiérarchie en priorisant le contexte
économique et organisationnel car les difficultés sur le terrain
sont présentes. Pouvoir permettre la présence d'une
infirmière de nuit dans les maisons de retraite et la participation des
familles, par exemple.
-Promouvoir le développement des directives
anticipées lors de toute nouvelle entrée en établissement
d'hébergement pour personnes âgées, afin de pouvoir
connaitre les volontés du résident et d'orienter les
médecins dans leur décisions en cas de fin de vie chez une
personne ne pouvant plus s'exprimer (troubles cognitifs, neurologiques,
physiologiques).
- Pour finir, il est également important de pouvoir
réfléchir sur les disparités entre la ville et la
campagne, d'un département à l'autre, impactant ainsi la prise en
charge du patient/résident malade dans les structures comme
l'Hospitalisation à domicile, les Unités de Soins Palliatifs, les
Equipes Mobiles de Soins Palliatifs, les bénévoles
d'accompagnement. Ce travail de réseaux est très valorisant pour
le soigné, sa famille et les soignants.
33
CONCLUSION
Ce travail de recherche a permis de démontrer qu'il existe
des valeurs communes entre les soins palliatifs et la philosophie de soins
Humanitude®. Cette dernière s'inscrit dans une démarche de
bientraitance envers la personne âgée Alzheimer tout au long et
jusqu' à la fin de sa vie, en phase palliative ou terminale. Cette
formation a su développer une approche particulière mettant le
regard, la parole, le toucher et la verticalité comme les piliers de
mise en humanitude. Des techniques de soins, de manutention et relationnelles
sont mises à disposition des soignants afin de gérer
l'évolution progressive et incurable de la maladie d'Alzheimer par des
moyens non pharmacologiques.
L'Humanitude® demande une adaptabilité et un
engagement de la part de la direction et des soignants,
caractérisé par une modulation dans l'organisation du service, le
report des actes de la vie courante si besoin, le questionnement sur la
nécessité du soin à accomplir, les soins de confort et de
bien-être, l'attention particulière à la douleur et
à la manutention, le respect des demandes et recherche de l'assentiment
de la personne, le questionnement sur des prises en soin difficiles et les
attitudes « défensives » , le travail en équipe
pluridisciplinaire et le soutien des familles. L'Humanitude® vient
accompagner la fin de vie de la personne âgée Alzheimer et vient
enrichir la culture palliative au sein des structures d'hébergements. Il
s'agit d'un outil d'accompagnement permettant de considérer le patient,
le résident, l'individu non plus dans sa maladie et dans la
technicité de la médecine mais dans son humanité et sa
globalité.
Le nombre de personnes âgées présentant une
pathologie démentielle ne va cesser de s'accroitre durant ses prochaines
années. Le nombre de place en institution va se limiter et le domicile
sera à privilégier quand cela sera encore possible. Une
réelle réflexion devra être menée sur la place des
aidants familiaux. La gestion de leur souffrance psychologique,
économique, financière et le développement de structures
d'accueil de jour, d'hébergements, d'associations et de réseaux
de proximité devra être envisagé.
34
BIBLIOGRAPHIE
LIVRES
-Romain PAGER, Maladie d'Alzheimer comment communiquer
avec le malade? , édition Frison-Roche, année 2010,p 15
.
- Marcel PROUST, Du côté de chez
Swann, édition Gallimard, 1987.
-Albert JACQUARD, Cinq milliards d'Hommes dans un
vaisseau, Paris, édition Seuil, 1987, p 164.
-Humanitude : comprendre la vieillesse, prendre soin des
Hommes vieux, GINESTE Yves et PELLISSIER Jérôme,
édition Armand Colin
PERIODIQUES
-Soins gérontologique : un point sur la maladie
d'Alzheimer, la revue de tous les acteurs du soin de la personne
âgée, n°110 novembre/décembre 2014, p6.
-Soins gérontologique : prise en charge non
médicamenteuse des troubles cognitifs, la revue de tous les
acteurs du soin de la personne âgée, n°108 juillet/août
2014, p22
- La revue Francophone de gériatrie et de
gérontologie, votre revue de formation médicale
continue en gériatrie, octobre 2012, n°188, p 340.
-Le lien d'Humanitude, La lettre des Instituts
Gineste-Marescotti, revue de 2010, volume 1 numéro 1 et revue
de novembre 2012, numéro 5
-La revue de soins gérontologie, article
sur la prise en charge non médicamenteuses des troubles cognitifs,
Sandrine PARIS, P27
SOURCES INTERNET
www.larousse.fr, consulté en
juillet 2014
www.insee.fr, consulté en
septembre 2014
www.gouvernement.fr, une
ambition forte de répondre au vieillissement de notre
société
http://alzheimer-recherche.org/269/symptomes
www.sfap.org
www.soin-palliatif.org,
Comprendre quand la maladie évolue vers la phase
palliative, consulté en décembre 2014
www.social-sante.gouv.fr,
La charte des droits et libertés de la personne âgée en
situation de handicap ou de dépendance.
35
www.alzheimer.ca/fr
www.agevillage.com, Label
humanitude valoriser la qualité de vie dans les maisons de
retraite, consulté en décembre 2014
www.igm-formation.net,
philosophie l'Humanitude®, pour soigner la maladie d'Alzheimer autrement
www.iforum.umontreal.ca
www.has-sante.fr
36
ANNEXES
Source:www.francealzheimer.org
ANNEXE 1
LES LESIONS CARACTERISTIQUES DE LA MALADIE
D'ALZHEIMER
La maladie d'Alzheimer est une affection du cerveau dite
«neuro-dégénérative». Elle résulte d'un
processus pathologique spécifique qui entraine progressivement une
disparation des neurones par le développement de deux types de
lésions au niveau du système nerveux central :
« -Des peptides amyloïdes fabriqués
de façon anormale formant progressivement des plaques
amyloïdes* qui se trouvent à l'extérieur des cellules
neuronales et leurs prolongements. Elles contribuent à une mort
neuronale anticipée.
- Un dysfonctionnement des protéines Tau
qui provoque leur agrégation sous forme anormalement
phosphorylée, s'accumulant à l'intérieur des neurones et
étant à l'origine de dégénérescences
neuro-fibrillaires*. Celles-ci conduisent peu à peu vers la mort des
cellules neuronales.»
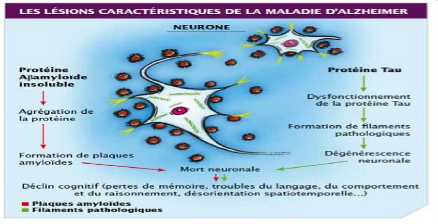
*Plaques amyloïdes : une amyloïde est
secrétée de façon anormale par les neurones. Elle se
dépose progressivement dans tout le cerveau, recouvrant les neurones et
leurs prolongements. A un stade avancé de la maladie, les
dépôts de cette substance s'agrègent avec les neurones
déjà atteints pour former des « plaques amyloïdes
».
*Dégénérescences neuro-fibrillaires :
accumulation à l'intérieur des neurones de filaments
pathologiques, constitués d'une protéine appelée Tau et
conduisant à la mort progressive des neurones.
ANNEXE 2
Le Mini-Mental State (MMS) ou Test de
FOLSTEIN
Ce test de référence est pratiqué lorsqu'on
suspecte une démence ou pour permettre de suivre l'évolution de
la maladie.
· Ce test recommandé par la HAS, explore
l'orientation temporo-spatiale, l'apprentissage, la mémoire,
l'attention, le calcul, le raisonnement, le langage et les
praxies constructives
· Il dure 15 minutes environ.
· Il est influencé par le niveau socioculturel.
· Il est difficile à réaliser par un
médecin non expérimenté.
Orientation dans le temps
Quelques questions sont posées afin d'apprécier le
fonctionnement de la mémoire.
· Quelle est la date complète d'aujourd'hui ?
· En quelle année sommes-nous ?
· En quelle saison ?
· En quel mois ?
· Quel jour du mois ?
· Quel jour de la semaine ?
Orientation dans l'espace Endroit où
nous nous trouvons
· Quel est le nom de l'hôpital où nous sommes
?
· Dans quelle ville se trouve-t-il ?
· Quel est le nom du département dans lequel est
située cette ville ?
· Dans quelle province ou région est situé ce
département ?
· A quel étage sommes-nous ?
Apprentissage
3 mots à faire répéter au patient qui doit
essayer de les retenir. Ils seront redemandés ensuite
Attention et calcul
Faire des soustractions successives à partir de 100 et en
retirant 7 à chaque fois. 14-93 15-86 16-79 17-72 18- 65
Epreuve de mémoire
Rappel des 3 mots qu'il fallait retenir
Les épreuves portant sur le langage
Montrer un objet, le faire nommer, répéter des
mots, obéir à des ordres simples permettent d'évaluer
différentes fonctions cognitives
Praxies constructives
· L'apraxie est un désordre de l'activité
gestuelle entrainant une difficulté à effectuer des gestes. Il
s'ensuit une
difficulté à établir des relations des
objets entre eux et dans l'espace
·
Source :
www.france-alzheimer.org
L'apraxie constructive correspond à un désordre de
la perception de l'espace.
· L'apraxie constructive perturbe la possibilité de
dessiner
· La praxie est évaluée en donnant une
feuille de papier et en demandant de recopier un dessin
Les résultats
Chaque question est notée 0 ou 1
Le score total varie de 0 à 30
· Un score de 28 ou plus permet de rassurer le patient
· Un score entre 23 ou moins révèle une
dysfonction cognitive. Un bilan est nécessaire pour comprendre la
cause.
· Un score entre 24 et 27 : il est nécessaire
d'interpréter ce résultat en fonction de l'âge et du niveau
socio culturel. Une évaluation spécialisée est le plus
souvent nécessaire si le patient a des symptômes. le diagnostic ne
peut être posé formellement. Il est nécessaire de
surveiller le malade
Source :
www.france-alzheimer.org
ANNEXE 3
LA MALADIE D'ALZHEIMER ET LES SIGNES
D'ALERTES
1 - Pertes de mémoire
La personne oublie de plus en plus souvent des
événements récents touchant sa vie personnelle et son
entourage mais garde une très bonne mémoire des souvenirs
anciens.
2 - Difficultés à accomplir les
tâches quotidiennes
La personne rencontre des difficultés pour effectuer
des travaux pourtant familiers comme par exemple les étapes de
préparation d'un repas, faire ses courses, gérer les dates de
péremption des aliments dans le frigidaire...
3 - Problèmes de langage
La personne ne retrouve plus des mots simples, usuels et en
utilise d'autres plus ou moins appropriés.
4 - Désorientation dans le temps et dans
l'espace
Le sens de l'orientation de la personne diminue. Elle peut se
perdre, même dans des endroits pourtant familiers, et confondre les
saisons.
5 - Difficultés dans les raisonnements
abstraits
La personne rencontre des difficultés pour effectuer
les formalités administratives, pour gérer ses finances
(particulièrement depuis les euros), pour rédiger un
chèque, pour appeler quelqu'un au téléphone.
6 - Perte d'objets
La personne a tendance à placer des objets dans des
endroits insolites (une montre dans le four) sans jamais les retrouver.
7 - Altération du jugement
La personne n'arrive plus à évaluer les
situations : elle porte des vêtements d'hiver en été, fait
des achats démesurés de nourriture...
8 - Modification du comportement
L'entourage constate l'apparition d'une tendance
dépressive chez la personne ou de manifestations
d'anxiété, d'irritabilité, d'agitation...
9 - Pertes de motivation
La motivation tombe pour toutes les activités, y
compris celles qui étaient une passion avant
10 - Changement de personnalité
La personne devient tout à fait différente de ce
qu'elle était et perd son caractère propre : jalousie,
idées obsessionnelles de préjudice, exubérance
excessive...
ANNEXE 4
PROGRESSION DES SYMPTOMES DE LA MALADIE D'ALZHEIMER
(D'APRES FELDMAN ET WOODWARD, 2005)25

Source
:www.ipubli.inserm.fr/bitstream/handle/10608/113/Chapitre_11.html,
Aspects cliniques et prise en charge de la maladie.
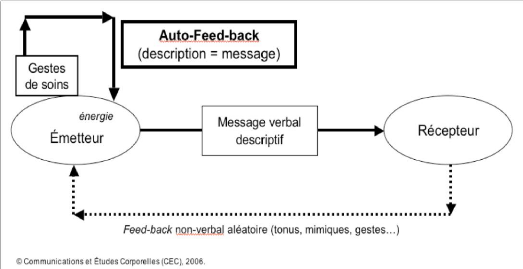
Source: Le lien de
l'Huamnitude, La lettre des Instituts Gineste-Marescotti, novembre 2011. NUMERO
3
ANNEXE 5
L'AUTO-FEED-BACK
Méthode de communication instauré par la
philosophie de soins Humanitude® pour maintenir la parole quand
la
communication ne peut pas être interactive entre le soignant
(émetteur) et le soigné (récepteur)
PROFESSIONNALISER LA PAROLE
Il est difficile de maintenir un temps suffisant de paroles avers
les hommes vieux, en fin de vie, atteints de syndrome
cognitivo-mnésiques, ou ceux qui ont des difficultés
d'élocution car la communication ne fonctionne que s'il existe un
feed-back.
Professionnaliser, c'est mettre en place la technique de l'auto
feed-back lorsque la personne a des difficultés de communication ou
qu'elle ne communique plus.
La parole sera :
? Prédictive ? Je demande, j'annonce,
je décris ce que je fais, ce que ma main fait ;
? Descriptive ? conséquences
:
-augmentation du temps de parole directe de 120 s
à 8-12 min/24h ;
-travail sur les schémas
corporels
Dans tous les cas, la parole devra être : douce,
calme, avec des mots positifs, qui valorisent, qui donnent
du sens.
ANNEXE 6
Questionnaire de Mme PHILIPPE Stéphanie dans le cadre du
Diplôme Universitaire de Médecine palliative
et
accompagnement (Nancy) au vu de la réalisation du
mémoire.
L'EHPAD Le Séquoia ILLZACH (68)
Je m'adresse à vous soignants, travaillant
auprès de personnes Alzheimer dans un établissement
labellisé Humanitude®. Ce questionnaire
sera analysé et
permettra de répondre à ma problématique intitulé
« la philosophie de soins Humanitude ®favorise-t-elle
l'accompagnement
de la personne âgées Alzheimer en situation
palliative ?»
Merci de bien vouloir participer à cette
étude anonyme le plus honnêtement possible en répondant aux
questions, en étayer celles -ci quand
cela vous est demandé
où en cochant la bonne réponse. Vous remerciant de votre
participation.
- Quelle profession exercez-vous?
- Votre établissement de santé s'inscrit- il dans
une démarche palliative ? OUI / NON
Si oui, pourquoi ?
-Etes- vous confrontez à la fin de vie au sein de votre
service ? OUI / NON
-Transférez- vous les patients Alzheimer vers une autre
unité lorsque ceux-ci sont en soins palliatifs ou en phase
terminale ? OUI / NON
-Etes-vous formé à la philosophie de soins
HUMANITUDE ? OUI / NON
|
Pratiquiez-vous ?
|
AVANT
la formation
|
APRES
la formation
|
|
Le report de soin
|
|
|
|
Les soins sans douleur
|
|
|
|
Les soins de confort et de bien-être
|
|
|
|
La recherche de l'histoire de vie du résident
|
|
|
|
Le contact relationnel et de confiance
|
|
|
|
Le principe de mourir debout (verticalité jusqu'au
bout)
|
|
|
|
Le principe d'humanité et de dignité
|
|
|
|
Le principe de ne pas considérer le sujet comme un objet
de soin
|
|
|
|
Le zéro soins de force
|
|
|
|
Le respect des volontés du patient
|
|
|
|
La technique de diversion en cas d'agitation ou
d'agressivité
|
|
|
|
Le respect des rythmes (sommeil, éveil, toilette,
repas...)
|
|
|
|
La toilette séquentielle en fonction du schéma
corporel de chacun
|
|
|
|
L'auto feed back (description de ce que vous faite lors du
soin)
|
|
|
|
la technique du regard-parole-toucher de la mise en humanitude
|
|
|
|
La consolidation émotionnelle pour valoriser et conclure
la relation de soin
|
|
|
|
La prise de contact avant la réalisation d'un soin
|
|
|
|
Le manger-main, le « finger food »
|
|
|
|
Le toucher enveloppant, vaste et doux comme média
relationnel
|
|
|
|
Le regard axial, long, horizontal, proche
|
|
|
|
La parole calme, fréquente, douce, mots positifs
|
|
|
|
Une collaboration multidisciplinaire (kiné, ergo,
médecin...)
|
|
|
|
Un accompagnement de la famille et des aidants
|
|
|
|
La toilette évaluative
|
|
|
|
Le meilleur niveau de soin dans chaque situation de
prendre-soin
|
|
|
|
La compréhension des comportements d'agitation
pathologiques
|
|
|
|
La verticalité ou les déplacements sans la prise
sous les bras
|
|
|
|
L'évaluation avant toute manutention de la capacité
de la personne et la protection des parties douloureuses ou à
protéger
|
|
|
|
La saisie « prise pouce » pour aider une personne a se
lever
|
|
|
|
L'utilisation du drap de manutention ou du tapis de transfert
|
|
|
|
L'évaluation de la douleur au quotidien
|
|
|
|
Des moyens non médicamenteux pour soulager les douleurs
morales
|
|
|
|
Des moyens non médicamenteux pour soulager les douleurs
physiques
|
|
|
|
La mise en place rapide d'un traitement antalgiques si besoin
|
|
|
|
Une approche globale du patient (physique, psychologique, social,
spirituelle, familial)
|
|
|
|
L'aide auprès de réseaux de santé (HAD,
Equipe Mobile de Soins Palliatifs, association Alzheimer ...)
|
|
|
-Que vous a apporté cette formation dans votre pratique
professionnelle : -en général ?
-avec les personnes Alzheimer ?
-Inventez- vous d'autres modes de communication lorsque la parole
n'est plus présentes ? OUI/NON Si oui, expliquez comment ?
- quels liens faites-vous entre la philosophie de soin HUMANITUDE
et les SOINS PALLIATIFS ?
Keywords: the elderly, Alzheimer's disease,
palliative care, the end of life, support, the philosophy
Humanitude®.
PHILIPPE Stéphanie,
infirmière
Diplôme Universitaire de MEDECINE PALLIATIVE ET
D'ACCOMPAGNEMENT
Promotion 2013-2015
«L'Humanitude® auprès de la personne
âgée
Alzheimer en situation palliative»
RESUME
Depuis ces dernières années, de nombreuses
évolutions ont fait progresser l'espérance de vie en France.
Devenu problème de santé publique, le vieillissement de la
population s'accompagne de diverses pathologies. La maladie d'Alzheimer,
pathologie démentielle évolutive et incurable, touche 18% des
personnes âgées de plus de 75 ans. Les soins palliatifs et la fin
de vie interrogent les soignants et la maladie d'Alzheimer va amplifier ce
questionnement. Ayant des principes communs avec les soins palliatifs, la
philosophie de soins Humanitude® va permettre de prendre soin et
d'accompagner la personne âgée Alzheimer tout au long de sa vie,
en considérant l'individu non plus dans sa maladie et dans la
technicité de la médecine mais dans sa globalité et son
humanité.
Mots-clefs: personne âgée, maladie
d'Alzheimer, les soins palliatifs, la fin de vie, accompagnement, Philosophie
de soin Humanitude®.
SUMMARY
In the past few years, many evolutions have made progress
in the life expectancy in France. This has become a problem of public health,
the ageing of the population comes along with various pathology. The
Alzheimer's disease, evolutionary and incurable dementia pathology, affects 18%
of people aged 75 years and over. The end of life and palliative care in
questioning the nursing staff and people suffering Alzheimer's disease is going
to amplify this questioning. Having common principles with palliative care, the
philosophy Humanitude® care giving is going to allow to care and to
accompany the elderly with Alzheimer throughout their life. Considering the
individual neither in their disease nor in the medical aspect, but as a whole
and humanely.



