

ENSEIGNEMENT SUPERIEUR ET UNIVERSITAIRE
UNIVERSITÉ DE GOMA
« UNIGOM
»

B.P 204 GOMA
« PRÉVALENCE DE
L'ULCERE GASTRO-DUODENAL DANS LA
VILLE DE
GOMA »
Cas de l'hôpital Charité
Maternelle
FACULTÉ DE MÉDECINE
Travail de fin de cycle présenté en vue de
l'obtention du diplôme de Graduat en Sciences Biomédicales.
Par KITALYABOSHI NDACHO
Directeur : CT Dr SERGE KAHATWA
Encadreur : Ass. Dr NYIRINGABO SALVATOR
|
Année académique
2017-2018
|

-' i -'
DÉDICACE
A mes très chers parents, votre affection est
inoubliable ; A vous mes frères et soeurs ;
A vous mes amis (es) de lutte.
KITALYABOSHI NDACHO
-' ii -'
REMERCIEMENTS
La reconnaissance est l'une des grandes valeurs qu'il faut
apprendre et sauvegarder dans la vie.
Un remerciement au Dr Serge KAHATWA qui a assuré la
direction de ce travail et à l'Ass Dr Salvator NYIRINGABO qui m'a
encadré tout au long de ce travail, vous avez témoigné une
grande compréhension et une patience qu'on ne peut jamais oublier ; vos
conseils, suggestions et remarques ont contribués à la
réussite de notre travail.
Nos sincères gratitudes à nos enseignants
dès l'école primaire jusqu'au corps académique et
scientifique de l'UNIGOM qui nous ont inlassablement formé
jusqu'à ce stade.
Que les roses reviennent à nos parents géniteurs
NDACHO RUTSUBA et ADOLPHINE BIGARUKA ainsi qu'à nos frères et
soeurs.
Nous remercions également notre frère Dr KAKUSE
KANANE et Dame son épouse BRIGITTE MBAYIKI SEMIVUMBI pour leur
encadrement familial aussi soutenu.
Nous serons ingrat de clore cette page sans remercier tous nos
camarades étudiants avec lesquels nous avons partagé les peines
et joies.
Que tous puissent percevoir dans ce modeste travail la
volonté de l'homme congolais à contribuer au progrès de la
médecine de notre pays.
KITALYABOSHI NDACHO
-' iii -'
SIGLES ET ABRÉVIATIONS
· AINS : Anti-inflammatoire Non Stéroïdien
;
· Ass. : Assistant ;
· CHU : Centre Hospitalier Universitaire ;
· C.T : Chef des Travaux ;
·
HGR. CM : Hôpital
Général de Référence Charité Maternelle ;
· H.Z : Hors Zone ;
· H. Pylori : Hélicobacter Pylori ;
· IG : Immunoglobuline ;
· OMS : Organisation Mondiale de la Santé ;
· SIDA : Syndrome d'immuno Déficience Acquise
;
· TFC : Travail de Fin de Cycle ;
· UNIGOM : Université de Goma ;
· UGD : Ulcère Gastro-Duodénal ;
· Z.S : Zone de Santé.
~ iv ~
RÉSUMÉ
L'ulcère gastro-duodénal (UGD) est connu comme
une perte de substance de la paroi gastrique ou duodénale atteignant en
profondeur la musculeuse.
Sa prévalence varie suivant les différents
niveaux socio-économiques des pays touchés.
Notre étude porte sur « la prévalence
de l'ulcère gastro-duodénal dans la ville de Goma »,
s'étendant de janvier 2016 à janvier 2017,
réalisée à l'hôpital général de
référence CHARITE MATERNELLE dans le département de
médecine interne.
L'objectif général de la présente
étude vise à évaluer la prévalence de
l'ulcère gastro-duodénal dans la ville de Goma.
Pour y arriver nous avons fait recours à la
méthode statistique et analytique appuyées par une technique
d'analyse documentaire qui nous a permis de déterminer notre
échantillon.
Apres cette analyse et interprétation des
résultats, nous avons trouvé une prévalence de 2,3% avec
un sex-ratio de deux hommes pour une femme ; cette maladie touche surtout les
personnes âgées entre 20 et 60 ans ; la majorité des
patients proviennent de la zone de santé de KARISIMBI.
~ V ~
SUMMURY
Peptic ulcer (UGD) is known as a loss of substance from the
gastric or duodenal wall reaching deep into the muscularis.
Its prevalence varies according to the different socio-economic
levels of the affected countries.
Our study focuses on "the prevalence of peptic ulcer in the city
of Goma", extending from January 2016 to January 2017, performed at the
reference hospital CHARITE MATERNELLE in the department of internal
medicine.
The overall objective of this study is to assess the prevalence
of peptic ulcer disease in the city of Goma.
To achieve this, we used the statistical and analytical method
supported by a document analysis technique that allowed us to determine our
sample.
After this analysis and interpretation of the results, we
found a prevalence of 2.3% with a sex ratio of two men for one woman; this
disease mainly affects people between the ages of 20 and 60; the majority of
patients come from the KARISIMBI health zone.
~ 1 ~
INTRODUCTION
1. PROBLÉMATIQUE
L'Ulcère gastro-duodénal (UGD) se définit
comme une perte de substance de la paroi gastrique ou duodénale
atteignant en profondeur la musculeuse. Les principales formes de cette maladie
ulcéreuse sont l'ulcère duodénal (UD) et l'ulcère
gastrique (UG), les deux étant des maladies chroniques souvent
associée à l'hélicobacte pylori. Le terme de maladie
ulcéreuse englobe également les UD et les UG secondaires au
stress ou liés à la prise de médicament, plus
particulièrement les anti-inflammatoires non stéroïde
(AINS). L'ulcère du syndrome de Zollinger-Ellison, causé par des
tumeurs des ilôts de langerhans sécrétant de la gastrine
(gastrinome), fait également partie de la maladie ulcéreuse.
Bien que les connaissances actuelles sur la cause de
l'ulcère gastro-duodénal soient incomplètes des
données récentes plaident pour un rôle important de H.
pylori et du duo acide-pepsine. Le développement d'un ulcère
dépend de l'équilibre entre les facteurs d'agression
(principalement acide gastrique et pepsine) et les facteurs participants
à la défense ou à la résistance de la muqueuse.
L'ulcère gastro-duodénal survient quand les défenses de la
muqueuse sont incapables de protéger l'épithélium des
effets corrosifs de l'acide et de la pepsine. Par le passé, on croyait
que seul l'acide et la pepsine intervenaient dans la genèse d'un
ulcère gastro-duodénal, mais des travaux récent
suggèrent que la majorité des anomalies attribuées
à la sécrétion acide pourraient, enfin être la
conséquence directe de l'infection à H. pylori. Toutefois, la
compréhension de la physiologie de la sécrétion reste
importante pour appréhender la pathogénie de l'ulcère
(19).
L'infection à Hélicobacter pylori est la cause
la plus fréquente de gastrite et d'ulcère gastroduodénal
dans le monde. Environ deux tiers de la population mondiale est infectée
par cette bactérie. Le taux d'infection varie d'un pays à l'autre
: environ 25 % dans les pays occidentaux avec d'importantes disparités.
Le taux est plus élevé dans les pays du Tiers-Monde ; En Afrique
et plus particulièrement en république démocratique du
Congo le taux de prévalence est de 35% et les hommes seraient les plus
touchés.
Selon l'OMS, la maladie est plus fréquente chez le noir
dans les pays sous développés. Dans ces derniers, il est courant
de rencontrer des enfants infectés,
probablement à cause des mauvaises conditions
sanitaires. Aux États-Unis , par contre, les personnes atteintes sont
essentiellement des personnes âgées (plus de 50 % de personnes
contaminées au-delà de 60 ans, contre environ 20 % chez les moins
de 40 ans), ainsi que les personnes les plus démunies. Mais ce
--' 2 --'
qui étonne dans la ville de Goma même les
personnes âgées de moins de 40 ans encore plus nombreuses sont
atteintes d'ulcère gastro-duodénal.
La gastrite liée à H. pylori se complique d'un
ulcère gastro-duodénal. Les autres complications plus rares sont
l'adénocarcinome gastrique et le lymphome.
L'H. pylori peut être présent dans les selles, la
salive et la plaque dentaire. H. pylori peut être transmis d'une personne
à l'autre, en particulier si les personnes infectées ne se lavent
pas soigneusement les mains après une émission de selles. Parce
que les personnes peuvent aussi propager les bactéries en embrassant ou
par un contact étroit avec d'autres personnes, les infections ont
tendance à foisonner dans les familles et chez les personnes qui vivent
en maison de santé et dans d'autres établissements
encadrés.
Un grand nombre de personnes en souffre dans le monde, par
conséquent il est un de facteurs qui affectent négativement la
croissance économique familiale.
L'ulcère gastro-duodénal atteint les deux sexes
(masculin et féminin). Selon Charles DIVE dans son ouvrage «
Gastro-entérologie », on estime actuellement que 10% des individus
souffrent d'un ulcère au cours de leur existence (17).
Vu les conséquences des ulcères sur le malade,
la famille et dans la communauté, il nous parait important de mener une
étude dans le but d'avoir des réponses spécifiques. Ces
réponses fournirent aux décideurs des preuves sur lesquelles
peuvent s'appuyer pour prévenir et guérir les ulcères et
leurs complications.
Considérant nos conditions de travail, une question se
pose : « Quelle est la fréquence de l'ulcère
gastro-duodénal sur base des données clinique dans la ville de
Goma ? Comment est-elle soignée ? Traitée ?
Ceci nous a incité à faire l'étude des
cas ayant un diagnostic d'ulcère gastroduodénal à l'HGR
Charité Maternelle dans la ville de Goma.
2. HYPOTHÈSES
Au cours de notre étude nous avons émis les
hypothèses suivantes :
? L'ulcère gastrique constituerait un problème de
santé publique ;
? Les hommes seraient plus touchés que les femmes ;
? Les personnes les plus âgées seraient plus
troublées (5ème décade) ;
? Certains quartiers présenteraient la fréquence la
plus élevée que les autres ;
? Les patients avec les conditions socio-économiques
basses seraient les plus
touchés.
~ 3 ~
3. OBJECTIFS
? Objectif général
Evaluer la prévalence de l'Ulcère
gastroduodénal à l'HGR Charité Maternelle de 2016 à
2017.
l Objectifs spécifiques
1. De déterminer la fréquence des
ulcères gastroduodénaux à l'HGR Charité Maternelle
;
2. Déterminer la fréquence des plaintes dues
aux ulcères gastroduodénaux dans l'HGR Charité
Maternelle.
3. Déterminer la fréquence des complications
dues aux ulcères gastroduodénaux dans l'HGR Charité
Maternelle.
4. INTÉRET DU SUJET
Cette étude permettra à l'autorité
publique, au personnel soignant et à la population de lutter contre les
ulcères d'estomac.
5. DÉLIMITATION DU SUJET
Notre recherche est axée sur l'étude de la
prévalence de l'ulcère gastro-duodénal dans la ville de
Goma à l'HGR-Charité Maternelle du 1er janvier au 31
décembre 2017.
Notre population d'étude est constituée de 1366
patients adultes.
6. SUBDIVISION DU TRAVAIL
Ce travail est subdivisé à part l'introduction en
quatre chapitres :
Le premier traitera des généralités sur
les ulcères gastro-duodénaux et la présentation du milieu
d'étude ; le deuxième présentera le matériel et la
méthodologie utilisée ; le troisième portera sur les
résultats ; et le quatrième portera sur la discussion des
résultats.
Une conclusion suivie des recommandations mettra fin à
notre travail.
~ 4 ~
CHAPITRE I : GÉNÉRALITÉS SUR
L'ULCÈRE GASTRO-DUODENAL ET PRÉSENTATION DU MILIEU
D'ÉTUDE
I. 1. DÉFINITION ET ÉTIOLOGIE I. 1. 1.
Définition
L'Ulcère gastro-duodénal (UGD) se définit
comme une perte de substance de la paroi gastrique ou duodénale
atteignant en profondeur la musculeuse.(
Santéweb.com)
I. 1. 2. Etiologies
A ce jour on a pu déceler une cause commune à
tous les ulcères mais l'on reconnait un certain nombre de facteurs
étiologiques qui interviennent parfois de façon conjointe. Ces
facteurs ont trait à l'hérédité, à
l'état psychologique, à l'environnement, à l'alimentation,
aux médicaments et à l'infection bactérienne
d'helicobacter pylori. (12)
a) Hérédité
Dans l'ulcère gastrique, l'influence
héréditaire est moins évidente. La prévalence du
groupe sanguin A est anormalement élevée. Mais dans
l'ulcère duodénal, plusieurs arguments plaident en faveur d'une
prédisposition héréditaire ; Fréquence
élevée de la maladie dans certaines familles et coïncidence
de l'ulcère plus fréquent chez les jumeaux univitellins que chez
bivitellins (15).
b) Facteur Psychologique
Le rôle probable de stress repose sur des observations
montrant une relation entre ulcère et chocs émotionnels.
L'ulcère est plus fréquent pendant les périodes de grande
tension psychologique. La recrudescence de l'ulcère durant les deux
guerres mondiales, indépendamment des conditions d'alimentation, en est
un exemple frappant, dit Charles DIVE dans son ouvrage «
Gastro-Entérologie » (17).
L'ensemble de faits rapportés indique que des facteurs
psychologiques influencent l'apparition des poussées et des
complications de l'ulcère. Il serait cependant abusif d'en
déduire que l'ulcère est une maladie psychosomatique.
L'ulcère dit « de stress » est une
entité différente de la maladie ulcéreuse chronique. Il
correspond à une lésion aiguë survenant dans les jours qui
suivent une agression physique de nature traumatique, chirurgicale ou
médicale.
c) Facteur environnemental et alimentaire
La nature des aliments, la consommation d'épices,
l'horaire des repas ou la tachyphagie ne semble pas intervenir dans
l'étiologie de l'ulcère.
Il n'est cependant pas exclu que certaine différences
dans la répétition géographique de la maladie soient
attribuable à des habitudes alimentaires. Ainsi dit l'auteur Charles
~ 5 ~
DIVE, dans le Nord de l'Inde par exemple où la
consommation de blé est important, l'ulcère est moins
fréquent que dans le Sud où le riz est la base de l'alimentation
(17).
On croit que l'abondante sécrétion salivaire
qu'impose la mastication du « chapatti » préparé
à partir du blé, pourrait être à l'origine de cette
différence. La salive contient en effet du facteur épidermique de
croissance (EGE) qui exerce un rôle trophique sur les muqueuses et
diminue la sécrétion acide.
Quant au lait, il n'existe pas d'effet protecteur. Les
protéines et le calcium qu'il contient doivent même être
considérés comme secrétagogues.
Quant au café, il est déconseillé chez
l'ulcéreux en raison de la stimulation acide que provoque la
caféine, n'est pas ulcérigène. A forte concentration,
l'alcool de sa part provoque des lésions gastrites. Mais rien n'indique
que sa consommation favorise l'application d'un ulcère.
Mais selon B. Pierre dans son ouvrage « Alcoolisme
», un alcoolique chronique surtout s'il a l'habitude de boire l'alcool
à Jeun peut être atteint de gastrite et une plaie de l'estomac
appelée « ulcère » peut survenir et entraîner des
violentes douleurs.
Quant au tabac, il est bien établit que l'ulcère
gastro-duodénal est plus fréquent chez les fumeurs que chez les
non fumeurs. L'incidence de la maladie est plus élevée et sa
guérison est plus lente pour le fumeur du tabac (17).
Le mécanisme par lequel le tabagisme influence
l'ulcère n'est pas connu. Plusieurs hypothèses ont
été avancées : stimulation acide vagale, destruction du
mucus par reflux duodeno-gastrique ou diminution de la sécrétion
de bicarbonate par le pancréas.
d) Facteur médicamenteux
Il est bien établi que l'aspirine est
ulcérigène et prédispose aux hémorragies, nous dit
Charles DIVE. Ces effets se manifestent d'avantage sur l'estomac que sur le
duodénum. Par voie générale, l'aspirine inhibe la
synthèse des prostaglandines qui interviennent dans le renouvellement
cellulaire et dans la production du mucus. Elle amoindrie la résistance
de la muqueuse aussi bien au niveau de l'estomac qu'au duodénum.
N.B : les comprimés à enrobage
entérique diminuent le risque d'ulcère gastro-duodénal
mais pas celui d'ulcère duodénal.
Quant à l'indométacine et la majorité
des anti-inflammatoires non stéroïdiens sont causé
d'ulcères et des complications hémorragiques comme l'aspirine,
ils inhibent la synthèse de prostaglandines, en réduisant la
résistance muqueuse.
e) Facteur infectieux
La bactérie appelée « Helicobacter Pylori
» est le responsable d'ulcère gastro-duodénal nous dit
l'entreprise pharmaceutique SHALINA et le site
http://Forum.doctissimo.fr
/ santé. Elle est la cause de 70% des cas d'ulcère d'estomac
dans le monde, dit ce site.
--' 6 --'
Caractéristiques bactériologiques «
Hélicobactes Pylori » est une bactérie spiralée qui
vit dans le mucus gastrique. Le diagnostic de cette bactérie se fait par
biopsie. L'hélicobacter Pylori est une bactérie à Gram
négatif spiralée découverte en 1982, nous dit les
mêmes sources.
La colonisation de la muqueuse gastrique, et en particulier
lente, est liée à trois facteurs principaux :
? La mobilité d'hélicobacter Pylori, liée
à la présence à sa surface de quatre à six
flagellés polaires engainés ;
? La production par hélicobacter pylori
d'uréase, métalloenzyme (nécessite du NICKEL pour
être fonctionnelle) ; qui hydrolyse l'urée du liquide gastrique
conduisant à la production d'ammoniac. L'ammoniac neutralise
micro-environnement de la bactérie et lui permet ainsi de rester viable
dans un milieu acide ;
? Les propriétés d'adhérence de la bacterie
aux cellules à mucus de l'autre.
Epidémiologie : Les mêmes
sources disent que l'acquisition de l'infection survient avec
prédilection dans l'enfance et particulierement au cours de 5
premières années de la vie. Le taux de prévalence, tous
âges confondus, est de 30% en France. Il est plus élevé
dans les pays en voie de développement soit 40 à 75%.
Les facteurs qui favorisent l'infection sont les suivants :
? Le niveau socio-économique bas ;
? L'ethnie (par ex : plus fréquent chez le noir que chez
le banc Américain) ; ? L'existence d'une infection dans la fratrie ;
? La promiscuité.
La prévalence de l'infection à Helicobacter
Pylori est de 70% dans l'ulcène gastro-duodénal et 96% dans
l'ulcère duadénal. Il s'agit d'une transmission interhumaine
directe, par l'intermédiaire du liquide gastrique (oro-orale) et peut
être de la salive (oro-orale) ou des selles (oro-fécale).
Dans la genèse de l'ulcère gastrique,
interviennent principalement les lesions cellulaires locales secondaires
à l'infection à Helicobacter Pylori. En effet, l'ulcère
gastrique est associé à une hypochlorydrie ou une
monochlorydrie.
I. 2. APERÇU ÉPIDEMIOLOGIQUE
L'infection à H. pylori est très
répandue à travers le monde. Environ 50 % de la population
mondiale est atteinte avec des variations géographiques importantes. La
prévalence peut atteindre 80 à 95 % dans les pays en
développement, alors qu'elle se situe autour de 20 à 30 % dans
les pays développés. Elle est généralement
élevée en Afrique (41 à 95 %), dans la région Asie
- Pacifique (50 à 73 %) et en Amérique du Sud (29 à 69 %).
En Europe, en Amérique du Nord et en Australie, elle est de 20 à
30
~ 7 ~
% avec d'importantes disparités au sein de la population
selon le niveau socio - économique (tableau 1). L'incidence annuelle est
de 5 à 10 % chez les enfants avant 10 ans. (70)
Charles DIVE dans son ouvrage « Gastro-Enterologie
», dit que la fréquence de la maladie a évolué dans
le temps et varie d'un pays à l'autre (17).
A la fin du siècle dernier, en Europe occidental,
l'ulcère était plus souvent localisé à l'estomac et
plus fréquent chez la femme. Pendant la première moitié du
20ème siècle, l'incidence de l'ulcère
gastro-duodénal ne guère modifiée mais l'on vu
apparaître un plus grand nombre d'ulcère duodénaux, surtout
chez l'homme. Depuis 1950, l'ulcère duodénal semble diminuer de
fréquence, tout au moins dans ses formes graves, alors que le nombre
d'ulcères gastriques reste stable.
Actuellement, on estime que 10% des individus souffrent d'un
ulcère au cours de leur existence. L'ulcère
gastro-duodénal est quatre fois moins fréquent que
l'ulcère duodénal, nous dit Charles DIVE.
Le rapport de fréquence entre les deux sexes
(masculin/féminin) est voisin de l'unité pour l'ulcère
gastro-duodénal. L'ulcère gastro-duodénal apparaît
rarement avant 40 ans. Son incidence ne cesse de croître aussi bien chez
l'homme que chez la femme ; dit Charles DIVE.
I. 3. RAPPEL ANATOMIQUE ET PHYSIOLOGIQUE I. 3. 1. Rappel
anatomique
? Description et rapport de l'estomac
L'estomac est une poche musculaire reliant l'oesophage
à l'intestin. La forme de l'estomac varie suivant la morphologie du
sujet et le degré de preplétion de l'organe (17).
En état de distension modérée, il mesure
environ 25 cm de longueur, 10 à 12 cm de largeur et 8 à 9 cm
d'épaisseur. Sa capacité est d'un litre à un litre et
demi. Il est préférable de réserver les termes de «
fundus » et d'« antre » pour désigner les zones
fonctionnelles de l'estomac. La portion verticale située à gauche
de colonne vertébrale, est divisée en deux parties par un plan
horizontal passant par le bord supérieur du cordia : la grosse
tubérosité en haut, le corps gastrique en bas. La portion
horizontale de l'estomac croise la ligne médiane en se dirigeant en haut
et à droite. Elle se rétrécit progressivement
jusqu'à l'anneau pylorique, transition entre l'estomac et le
duodénum (17).
Les termes de fundus et d'autres sont parfois employés
pour désigner la partie verticale et la partie horizontale de l'estomac.
Cette terminologie utilisée par les physiologies pour distinguer la zone
acide de la zone pylorique, prête à confusion car la limite entre
ces deux zones fonctionnelles ne correspondent pas à la jonction entre
la
--' 8 --'
partie verticale et la partie horizontale. Il est
préférable de réserver les termes fundus et antre pour
désigner les zones fonctionnelles de l'estomac (14).
La face antérieure et la face postérieure de
l'estomac sont séparées par les bords ou courbures : petite
courbure à droite et grand courbure à gauche. La limite entre la
partie verticale et la partie horizontale de la petite courbure est
marquée par une incisure formant un angle aigu.
La grande courbure est convexe. Sa partie la plus
déclire constitue le bas fond gastrique. L'estomac est fixé en 2
points ; le cardia et le pylore. Le cardia situé à gauche de la
2ème vertèbre dorsale, se trouve à
l'extrémité supero-interne de l'estomac. Le sommet de l'angle de
HIS formé par l'oesophage inférieur et le bord droit de la grosse
tubérosité, se prolonge dans la lumière gastrique par un
repli muqueux, la valvule de Gubarow. Le pylore est situé à
droite du disque séparant la première de la deuxième
vertèbre lombaire. L'abaissement du bas-fond, parfois appelé
ptose gastrique, correspond en fait à une hypotonie. Dans la ptose vraie
beaucoup plus rare, ce sont les points fixes, la morbité de l'estomac
est limitée par les ligaments ou par les feuillets
péritonéaux qui l'unissent ou foie, au diaphragme, à la
rate et au colon transverse. En avant de l'estomac se trouvent le fois et la
paroi abdominale antérieur. En arrière, l'estomac est
séparé des organes retro péritonéaux, en
particulier du pancréas, par l'arrière la cavité des
épiploons.
Structure : La paroi de l'estomac comporte
quatre tuniques :
La muqueuse est couverte d'un réseau de fibres
collagène élastiques dans les mailles duquel cheminent les
vaisseaux sanguins et lymphatiques ainsi que des filets nerveux avec le plexus
de Meisner ; la musculeuse est composé d'une couche circulaire interne,
une couche longitudinale externe.
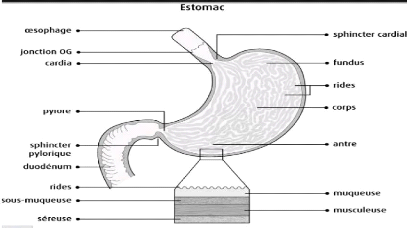
(Figure1. Anatomie physiologique de l'estomac)
~ 9 ~
I. 3. 2. Physiologie de l'estomac
L'estomac a 3 fonctions principales :
Les fonctions motrices de l'estomac sont triples : (1)
stockage de grandes quantités d'aliment jusqu'à ce qu'il peut
être mobilisé dans l'estomac, le duodénum, et le tractus
intestinal inferieur ; (2) le mixage de cet aliment avec les secrétions
gastriques jusqu'à former un mélange semifluide appelé
chyme ; et (3) vidange lente du chyme, de l'estomac vers l'intestin
grêle à un rythme approprié pour une digestion
adéquate et une absorption par l'intestin grêle.
Anatomiquement l'estomac est habituellement divisé en
deux parties majeures : (1) le corps et (2) l'antre.
Physiologiquement, il est de manière beaucoup plus approprié
divisé en (1) une portion orale, comprenant environ les premiers deux
tiers du corps, et (2) la portion caudale, comprenant la partie restante du
corps plus l'antre.
? Anatomie pathologique et
pathogénie
1' Anatomie pathologique
> L'ulcère chronique est un caractère
taillé à pic, généralement rond ou ovale. Son
diamètre est habituellement compris entre 1 et 2 cm, mais il peut
être réduit à quelques millimètres ou au contraire
dépasser 5 cm dit Charles DIVE. Son fond est plat, tapissé d'un
enduit jaunâtre. Ses bords sont réguliers. La muqueuse qui
l'entoure est congestive et gonflée par l'oedème.
> L'ulcère aigue se distingue de l'ulcère
chronique par l'absence de réaction inflammatoire et de sclérose
rétractile. Il n'est souvent révélé que par ses
complications : hémorragie ou perforation.
1' Pathogénie
Le processus ulcéreux est déclenché par
la rétrodiffusion et par la pénétration des ions H+ dans
la muqueuse. La corrosion qui en résulte est suivie d'une digestion
protéolytique par la pepsine. Normalement, la couche
épithéliale et le mucus qui la tapisse protègent la
muqueuse. L'ulcère apparaît ainsi comme la conséquence
d'une rupture d'équilibre entre l'agression chlorhydropeptique et la
résistance muqueuse.
On peut en concevoir deux causes :
· Une attaque accrue sans renforcement adéquat de la
référence ;
· Un affaiblissement de la défense sans
réduction proportionnelle de l'agression. Selon le
collège des universités de maladies infectées et
tropicales dans leur ouvrage « e-Pilly TROP, Maladies infectieuses
tropicales », les facteurs de pathogénicité sont : -
L'ammoniac qui est toxique ;
- Les phospholipases qui altèrent les membranes
cellulaires ;
- Des cytotoxines ;
- Une action sur le mucus qui devient moins épais ;
- Une intense réaction inflammatoire de la muqueuse
induite par les nombreux
~ 10 ~
antigènes libérés (16). I. 4.
CLINIQUE
L'ulcère gastro-duodénal peut s'observer en
importe quel endroit de l'estomac, mais il survient plus souvent dans l'antre
que dans les fondus et dans le voisinage de la petite courbure que la grande
courbure.
a. Localisation
JOHNSON cité par Charles DIVE dans son ouvrage «
Gastro-entérologie clinique », distingue trois types
d'ulcères :
L'ulcère du type I, le plus fréquent,
siège sur le versant antrale de la jonction muqueuse anto-phybrique. Il
est associé à une gastrite antrale et à une
hypo-acidité. Il serait la conséquence de la muqueuse
préalablement dégradée par les biolio-pancréatiques
refluant du duodénum ;
L'ulcère du type II, est un ulcère gastrique,
situé en territoire central, associé ou faisant suite à un
ulcère duodénal ;
L'ulcère du type III ; est un ulcère
localisé à la région prepylorique.
Les ulcères de type II et III présentent des
caractéristiques communes avec l'ulcère duodénal. La
sécrétion d'acide est normale ou excessive. Le patient est
souvent du groupe sanguin O et non sécrétion des antigènes
ABH. L'ulcère gastrique est plus large que celui du duodénum. Il
peut atteindre 2 cm.
b. Symptomatologie
La douleur est le principal symptôme de l'ulcère.
Elle est épisodique, périodes douloureuse, d'une durée de
2 à 8 semaines succèdent à l'intervalle de quelques moins
à quelques années.
La douleur est rythmée par les repas mais elle
apparaît tardivement, 30 minutes à plus de 2 heures après
ceux-ci. Elle est plus intense après les repas de midi et du soir
qu'après le déjeuner du matin. La douleur est perçue comme
une crampe, une sensation de faim ou plus rarement comme brûlure.
L'épigastre est le siège habituel de la douleur.
Dans les localisations postérieures, une irradiation
dorsale est fréquente, parfois même, la douleur est perçue
exclusivement dans le dos. Elle peut d'ailleurs être ressentie en un
endroit quelque de l'abdomen. La douleur engendrée par le tractus
digestif diffère de la sensibilité superficielle et profonde par
la nature des sensations perçues ainsi que par leur mode de transmission
ou de perception, dit Charles DIVE dans son ouvrage «
Gastro-entérologie Clinique ». La muqueuse de l'estomac est
sensible à l'attouchement, à piqûre ou à la
brûlure. Les principales causes de douleurs viscérales y compris
l'estomac sont l'hyperpression, l'ischémie et la traction sur les
méso. Les douleurs de l'estomac sont ressenties sous forme de lourdeur,
de ballonnement, de brûlure ou de crampe et sont rythmées par le
repas. En cas d'ulcère
~ 11 ~
le patient ressent les crampes qui sont habituellement
tardives, une à trois heures de repas. Les antiacides et les
vomissements les atténuent. Le vomissement d'acide, de sang peuvent
traduire l'atteinte de l'estomac par l'ulcère, poursuit Charles DIVE.
Des violences crises douloureuses en ceinture, irradiant de l'épigastre
vers le dos, vers la région axillaire, produit par l'irritation du
plexus solaire peuvent avoir l'estomac pour origine lorsqu'une lésion
ulcéreuse ou cancéreuse s'extériorise vers
l'arrière et envahit les filets nerveux (17).
L'examen clinique est normal dans un grand nombre d'affections
gastriques. Il reste cependant un élément essentiel du
diagnostic. On peut constater :
- En cas d'ulcère de la face antérieure, une
hyperesthésie localisée à l'épigastre ;
- En cas des ulcères extériosés ou
cancer, une masse palpable. Ulcère peut provoquer le plus souvent une
sténose hypertrophique du pylore.
I. 5. EXPLORATION PARACLINIQUE
Toute suspicion de pathologie ulcéreuse
gastro-duodénale nécessite la réalisation d'une endoscopie
haute F, nous dit GIUL. R dans son ouvrage « Le traitement Chirurgical des
cancers de l'estomac ».
Il est à noter que l'ulcère
gastro-duodénal siège essentiellement au niveau de l'angulus
(c'est-à-dire à la jonction antre-fundus au niveau de la petite
courbure gatrique.
Tout diagnostique d'ulcère gastroduodénal doit
conduire à la recherche d'une infection à Helicobacter pylori par
la réalisation de biopsies antrales (clo test, examen histologique et
éventuellement culture) (10, 14, 17).
Noter qu'en cas de prise récente d'inhibiteurs de la
pompe à protons, il existe une migration d'helicobacter pylori de
l'autre vers le fundus. Il est donc impératif de réaliser, dan
cette situation, des biopsies fundiques afin d'éviter des faux
négatifs au niveau de l'autre.
Les biopsies de l'antre couplées à celle du
fundus permettent, en outre, de définir la gastrite selon une
récente classification histologique appelée « Sydeney system
» dit le même site. Tout ulcère gastrique doit faire l'objet
d'une biopsie, car la certitude de sa bénignité ne peut
être apportée que par l'examen histologique. Les biopsies doivent
être nombreuses (au moins 10) ajoute le même site ci-haut
cité.
I. 5. RÉSUMÉ DE LA DEMARCHE DIAGNOSTIC
ET DIAGNOSTIQUE DIFFERENTIEL
I. 5. 1. Résumé de la démarche
diagnostique
a) Test rapide de l'uréase
Commercialisé sous le nom de « CLO Test », il
est fondé sur l'activité uréase de la bactérie, qui
alcalise un milieu riche en urée et fait viser un indicateur de PH
(17).
--' 12 --'
? Simple d'utilisation, il nécessite néanmoins
la réalisation de biopsie, antrales à 2cm du pylore ;
? Rapide, il se positive au bout de 20 minutes et de 3 heures
dans respectivement 75% et 91% de cas
L'incubation du prélèvement à 37%
plutôt qu'à température ambiante augmente la
sensibilité du test ;
? Sa sensibilité et sa spécificité sont
respectivement de 80% et 95% (17).
b) Examen anatomopathologique
L'examen anatomopathologique permet de détecter
helicobacter pylori par certaines colorations (Giem, Warthir, Starry) au niveau
du mucus gastrique, de la surface de l'épithélium et des ayptes.
Il définie helicobacter pylori par sa métrologie particulier
incuvée ou spiralée. Il peut adhérer aux cellules,
à mucus, pénétrer dans les espaces intercellulaires, mais
n'est pratiquement jamais trouvé en position intracellulaire (17).
c) Culture
La culture est une méthode qui présenter la
meilleure spécificité. Elle permet le type de la souche et la
réalisation d'un antibiogramme (étude des résistances). Sa
sensibilité dépend des conditions techniques (transport dans une
meilleure spécialité à 4°C) si l'ensemencement est
rapidement réalisé si non, les biopsies seront congelées
à 70% ou dans l'azote liquide (17).
d) Amplification génétique
L'amplification génétique (polymérase
clair réaction « PCR ») est une technique très sensible
et très spécifique, fondée sur la détection de
l'ADN de l'Hélicobacter Pylori. Elle est réalisée à
partir de biopsies gastriques de liquide gastrique, voie de salive ou
d'échantillon de selles. La disponibilité de cette méthode
reste très limitée actuellement.
e) Sérologie
La sérologie est un test non invasif car ne
nécessitant pas la réalisation d'une endoscopie avec biopsie.
Les tests ELISA (détection des IG anti-helicobacter
Pylori) permettent d'obtenir une sensibilité de 85 à 95% et une
spécificité de 80 à 95%. La décroissance du titre
des anticorps est lente : 50% à 6 mois pour cette raison, il ne s'agit
pas d'une bonne méthode pour contrôler l'éradication
d'Hélicobacter pylori.
C'est une méthode employée
préférentiellement dans les études
épidémiologiques (22).
--' 13 --'
f) Test respiratoire
Le test respiratoire à l'urée marquée au
13°C (breath test) est aussi une méthode non invasive, avec une
sensibilité de 80 à 100% et une spécificité de 80
à 100%. Il est fondé sur la capacité d'hydrolyse par
l'uréase d'une solution enrichie en carbone 13, qui est un isotope
stable et donc radioactive.
En présence d'Helicobacter pylori, l'hydrolyse
l'urée ingérée, ce qui conduit à la production
d'ammoniac et du CO2. Le CO2 marqué est absorbé et
éliminé par les voies respiratoires. Le CO2 marqué,
recueilli dans l'air inspiré est en suite mesuré par un
spéctonete de masse. C'est une méthode de référence
pour le contrôle de l'éradication (13).
I. 5. 2. Diagnostic clinique
A. Douleur ulcéreuse typique
La douleur ulcéreuse typique n'est présente que
dans 50% des cas d'ulcère gastro-duodénal.
Il s'agit d'une douleur :
o De siège épigastrique ;
o A type de crampe ;
o Rythmée par les repas (c'est-à-dire survenant
1 à 4 heures après les repas et calmée par l'alimentation
ainsi que par les articolors) ;
o Réveillant le patient la nuit ;
o Périodique (elles suivent quotidiennement pendant
plusieurs jours à plusieurs semaines puis cesse pendant une durée
variable avant de réapparaître). L'examen clinique est normal, on
retrouve une sensibilité épigastrique isolée à la
palpation douer ou profonde.
B. Douleur ulcéreuse atypique
? Douleur atypique par son type :
Brûlure, manifestation dyspeptiques, douleur hyperalgique
stimulant un abdomen chirurgical.
? Douleur atypique par ses irradiations possibles pouvant
arrêter vers une pathologie : Biliaire ; Pameréatique ;
Coronarienne ;
? Douleur atypique par son association à d'autres
symptômes : Nausées et/ Vomissement présent dans 30% de cas
(ulcère siégeant près de pylore ou dans la région
sous-cardiale) ; clarté qui doit faire évoquer un syndrome de
lollinger-Ellision (2).
C. Ulcère asymptomatique
Les ulcères sont souvent asymptomatiques (20%) et cela
préférentiellement chez les patients :
--' 14 --'
+ âgés ;
+ diabétiques ;
+ ayant pris des anti-inflammatoire ;
+ présentant une récidive ulcéreuse sous un
traitement d'entretien (8).
I. 5. 3. Diagnostic différentiel de l'ulcère
gastro-duodénal
· La gastrique chronique : syndrome
douloureuse non périodique, exacerbé après ingestion
d'aliment ;
· La hernie hiatale : pyrons + signes
radiologique position de trendelenburg ;
· La cholécystite chronique :
douleur exagérée après repas riche en graisses
avec irradiation scapulo-humérale droite, des Vomissements ne calment
pas la douleur ;
· La pancréatite chronique :
douleur en barre + une stéatorhée un test à
pancréozymine et secrétaire qui montrera une
insuffisance pancréatique
exocrine ;
· Le cancer du pancréas :
atteint le plexus solaire et peut stimuler ainsi un ulcère
duodénal. La laparotomie et la radiographie sont nécessaires pour
le diagnostic différentiel ;
· Le diverticule duodénal :
syndrome douloureux ulcéreux de di verticité
habituellement situé sur le versant interne de la DII du
duodénum. L'Hémorragie est fréquent ;
· Diagnostics : radiographie
barytée ;
· Le codon irritable : le diagnostic se
base sur l'anamnèse et la radiographie ;
· L'ulcère gastrique malin :
tests thérapeutique ;
· Administration en IV de l'exyfénoscorbe de
sodium, un agent cicatrisant de l'ulcère ;
· Lavages gastriques journalier avec solution
glucosée hypertonique qui a un effet anti-inflammatoire (test de Goia)
;
· Test à la carbénoxollone 300mg/j pendant
4 semaines.
I. 6. ÉVOLUTION, TRAITEMENT, ET COMPLICATIONS
I. 6. 1. Evolution naturelle
Le taux de cicatrisation de l'ulcère
gastro-duodénal est de 80% à 95% en 4 à 6 semaines sous
traitement anti sécrétoire et de 40% sous placébo (22).
L'ulcère gastrique cicatrise plus lentement (80 à 90% en 8
semaines). L'influence de l'éradication d'helicobecter pylori par la
vitesse de cicatrisation reste à établir. En absence de
l'irradiation d'helicobacter pylori, la maladie ulcéreuse
gastro-duodénale se cicatrise par une tendance spontanée à
la récidivité sans la forme de pousser successive (60 à
70% de récidives dans l'année qui suit la cicatrisation). Leur
indice
--' 15 --'
est classiquement plus élevé en automne et en
hiver, mais les raisons de ces variations saisonnières restent à
préciser (20).
En revanche, après éradication
d'hélicobacter pylori, le taux de récidive chute aux alentours de
6 à 7% en 1 an. Sans ce cas, le tabac ne doit plus être
considéré comme un facteur de risque de rechute.
I. 6. 2. Traitement de l'ulcère
gastro-duodénal
I. 6. 2. 1. Traitement médical
Le traitement médical de l'ulcère iatrogène
consiste à l'utilisation des :
A. La tri-thérapie contre hélicobacter
pylori
L'hélicobacter pylori, une bactérie
Gram-négatif mobile et spiralée qui se retrouve au fond du coude
des mains où un PH de 7 est propice à sa croissance. Son
éradication réduit considérablement la
sécrétion acide et permet une guérison des ulcères
duodénaux et probablement des ulcères gastriques.
La tri-thérapie standard associe :
Bisth, métronidazole et amoxicilline ( pendant 2
semaines). Ce traitement
permet d'éradiquer le H pylori chez 70-80% des patients
;
Omeprazole, métronidazole constitue cependant un
problème de plus en plus
préoccupant.
Combinaison avec IPP.
Combinaison avec un anti H2
Un IPP matin et soir
* Clarithromycine 500mg matin et soir ;
* Amoxicilline 100 mg matin et soir
Ranitidine 300mg matin et soir
+ Clarithromycine 500mg matin et soir
+ Amoxycilline 100mg matin et soir
Un IPP matin et soir
* Clarithromycine 500mg matin et soir
* Metronidazole ou tinidazole 500mg matin et soir
Racitidine 300 mg matin et soir
+ Amoxycilline 1000mg M et soir
+ Métronidazole ou timidazole matin et soir
B. Les antis acides : les antis acides, se
subdivisent en anti acides systématique et des antis acides non
systématiques (9).
? Les antis acides systémiques :
o Des bases qui passent dans le sang ;
o Ils sont capables de provoquer de l'alcalose.
--' 16 --'
Ex : NaHCO3, le bicarbonate de Sodium et
Constitue le seul anti-acide soluble dans l'eau.
? Les antis acides non systémiques
ce sont des bases qui ne sont pas réabsorbées de
façon importante ; ils induisent une augmentation du PH interne de
l'estomac ce qui augmente la vitesse de vidange et explique pourquoi la
durée d'action est courte ; l'administration fréquente de doses
élevées favorise la guérison de l'ulcère ; des
mélanges à base de magnésium et d'aluminium pourraient
être utilisé pour contrebalancer les effets laxatifs du
magnésium et constipant de l'aluminium.
C. Les protecteurs de la muqueuse
gastroduodénale (issue de la muqueuse gastrique)
Les protecteurs de la muqueuse favorisent la guérison de
l'ulcère en se liant à la
base de l'ulcère. Ceci assure une protection physique
et permet la sécrétion HCO 3. Cette sécrétion
rétablit le gradient de PH normalement présent dans la couche de
mucus qui dérive des cellules sécrétrices de mucus.
Néanmoins, en l'absence d'un traitement continu, les
ulcères peptiques récidivent fréquemment. On peut citer
:
- le sucrelfate ;
- carbénoxolone ; - sels de bismuth ;
- les prostaglandines : - PGE1 : * Misoprostol (Cytotec)
* Rioprostol
- PGE2 : * emprostil
* arbaprostil
D. Antimuscariniqures ou atropinique :
Les antagonistes M1 sélectifs :
La pineyzépine, antagoniste sélectif des
récepteurs M2 diminue la sécrétion acide mais son
efficacité et plus faible comparée à celle de anti-H2 et
est moins utilisé. L'atropine a été le plus utilisé
avant la mise au point de la cimétidine, l'anti-sécrétoire
gastrique le plus utilisé en thérapeutique.
Les dérivés synthétiques
1' Ammoniums quaternaires : * Héxoycyclium
* Isopropamide
1' Ammoniums tertiaires : * Adiphénine
* Oxyphényélimine
~ 17 ~
E. Anti-histaminiques H2
Les anti-H2 bloquent les récepteurs histaminiques de
type H2 de la cellule pariétale. De ce fait, la chaîne
métabolique effectrice et la sécrétion acide sont
inhibées ; les anti- H2 inhibent la sécrétion basale, ou
celle qui est stimulée par l'histamine, la penta gastrine, l'insuline,
le repas fictif ou le repas protéique.
Ex : Cimétidine, rani tine, Nizatidine.
Selon le MSF, la cimétidine peut provoquer :
diarrhée, vertiges, rashentané, fièvre,
gynécomastie lors de traitement prolongé.
Comprimé à 200mg, 4CP adulte, 25 à 30mg
/kg/j 3 à 4 prises pour enfant de 1 an, 1/16 CP x 4 de 0 à 2
mois, 1/8 CP x 4 de 2 à mois (3).
F. Inhibiteurs de la pompe à protons
Les inhibiteurs de la pompe à protons réduisent
presque totalement l'acidité ne inhibant de manière
irréversible, la pompe qui chasse les ions H+ des cellules
pariétales (1).
L'oméprazole et le lansoprazole, par exemple, sont les
agents très efficaces qui accélèrent la guérison de
l'ulcère même chez leurs patients résistants aux
antis-H2. Traitement d'attaque : Oméprazole : 20 mg/j
Lansoprazole : 30mg/j
Traitement d'entretien : Omeprazole : 20mg/j
Lansoprazole : 15 à 30mg/j
I.6.2.2. Traitement chirurgical
Techniques : Vagotomie
L'objectif de la vagotonie est de supprimer la stimulation de
la sécrétion gastrique par le pneumogastrique. Les vagotomies
peuvent être réalisées sous coetiscopie. Le nerf vague
comporte trois contingents innervant :
- Le fundus (sécrétion acide par les cellules
pariétales)
- L'antre (vidange gastrique)
- Les autres viscères digestifs.
Cette distribution permet d'expliquer la
nécessité d'associer en fonction du niveau de la vagotomie, une
intervention de drainage gastrique (pyloroplastie)
On distingue :
La vagotomie tronculaire : section du tronc antérieur et
postérieur du pneumogastrique (vague). La vagotomie sélective
dénervation gastrique complète et respect des fibres
extra-gastrines de pneumogastrique.
La vagotamie hyper sélective ; dénervation de la
portion verticale fundique (sécrétion acide) et respect de
l'innervation de la portion horizontale antérale (vidange gastrique). La
séronuotonule (intervention de Taylor) section du nerf vaque
postérieur réassociée
--' 18 --'
à une section des nerfs à l'intérieur
même de la paroi gastrique avant leur distribution vers les cellules
fundiques, par une rescision de la séreuse et de la musculaire sur la
face antérieur de la petite courbure gastrique.
2. Gastrectomies partielles
L'objectif de l'gastrectomie est de supprimer l'antre
où sont localisées les cellules G secrétant la gastrine
responsable de la stimulation de la sécrétion acide. Ce
rétablissement de la continuité digestive se fait par :
- Anastomose gastro-duodénale de type péan (ou bil
KothI) ;
- Anastomose gastro-jéjunale sur toute la tranche
gastrique selon le type polya ;
- Anastromose gastro-jéjunale sur une partie de la
tranche gastrique selon Finsterer (ou Bill Koth II).
Une vagotomie tronculaire ou sélective associée
est obligatoire enfin d'éviter un ulcère anastomotique.
I. 6. 3. Complications
L'incidence globale des complications est évoluée
à 5% par an.
I. 6. 3. 1. Hémorragie
L'incidence des hémorragies est évaluée
à environ 2% par an et leur prévalence à long terme peut
être estimée à 35%. Elles se manifestent sans la forme d'un
saignement distillant, responsable d'une anémie ferriprive ou sans la
forme d'un méléna, associé ou non à une
hématémèse. Les hémorragies peuvent
représenter le système inaugural de la maladie ulcéreuse
dans 5 à 10% des cas.
Le risque hémorragique augmente avec la durée
d'évolution de la maladie (30% à 5 ans, 50% à 10 ans).
L'hémorragie est liée à une rupture d'une artère
(érosion de l'artère gastroduodénale dans l'ulcère
bulbaire postérieur) ou d'une artériole au fond de
l'ulcère et/ou un saignement muqueux péri-ulcéreux.
E. Facteur augmentant le risque
d'hémorragies
- L'âge élevé ;
- La prise concomitante d'anti-inflammatoires non
stéroïdiens et/ou d'un
traitement anticoagulant ;
- La grande faille de l'ulcère ;
- Antécédents d'hémorragies
antérieurs sur l'ulcère.
F. Evolution et pronostic :
? 80% des hémorragies cessent spontanément ;
? L'hémostase endoscopique permet d'arrêter
l'hémorragie chez 90% des patients
ayant un saignement actif ;
? La mortalité varie de 5 à 10% ;
--' 19 --'
? L'indication d'hélicobacter pylori permet de
réduire le risque de récidive à une valeur proche de
0%.
I. 6. 3. 2. Perforations
Le risque de perforation est de l'ordre de 0,5% par an et la
prévalence globale est de 5 à 10%.
- Elles s'associent à une hémorragie digestif dans
70% des cas ;
- Les perforations peuvent révéler la maladie
ulcéreuse dans 20 à 25% des cas. Elles se manifestent pour un
tableau de péritonite généralité avec
pneumopéritoine ne cas de perforation en péritoine libre.
En revanche, en cas de perforation dans un organe plein
(pancréas, foie, épiploon), le tableau clinique est plus trompeur
(perforation bouchée) et le pneumopéritoine est absent.
I. 6. 3. 3. Sténoses :
L'incidence annuelle des sténoses est de 2,5% et leur
prévalence peut être estimée entre 5 et 10%. Cette
complication survient habituellement après plusieurs poussées,
symptomatiques ou non, de la maladie ulcéreuse. Il s'agit presque
toujours d'une sténose pyloro-bulbaire. Les sténoses sont soit
irréversible (fibrose cicatricielle). Après aspiration gastrique,
le diagnostic est fait par une endoscopie et/ou par un transit
gastro-duodénal (13).
I. 6. 3. 4.
Régénérescence
Le risque de dégénérescence ne concerne
que l'ulcère gastro-duodénal (2% des cas). Ce risque conduit
à contrôler systématiquement tout ulcère gastrique
avec la réalisation de multiples biopsies sur les berges de
l'ulcère.
En effet, le résultat histologique des biopsies initiales
peut être faussement rassurant. Ces gastrectomies partielles et les
vagotomies sont responsables de séquelles fonctionnelles :
- Le « dumping syndrome » ;
- Est liée à l'arrivée brutale des
aliments dans le duodénojéjunum entraînant une stimulation
nerveuse et hormonale, une distension mécanique et une hypo
volémie par exsudation infraliminale du liquide plasmatique pour
réduire l'hypertonicité du bol alimentaire.
- Associée des signes généraux
(asthénie d'apparition brutale), des signes vasomoteur tachycardie,
palpitations, labilité tensionnelle) et des signes digestifs
(plénitude gastrique, nausées et diarrhée, voire
polyurique marquant la fin de la crise) ;
- Les symptômes sont déclenchés par
l'alimentation apparaissent rapidement après le repas (5 à 20
minutes), sont améliens par le décubitus, disparaissent en 20
à 20 minutes et sont toujours identiques chez un même patient ;
--' 20 --'
- La diarrhée après vagotomie ;
- Accélération de la vidange gastrique ;
- Diminution de la relation gastrique ;
- Diminution de la relaxation gastrique ;
- Colonisation bactérienne par diminution de
l'acidité gastrique ;
- Augmentation de l'excrétion des sels biliaires ;
- Le syndrome postprandial tardif, hypoglycémie
post-stimulatrice avec des
symptômes survenant à distance du repas ;
- Le syndrome de l'anse afférente est lié à
l'accumulation postprandiale des sécrétions
bilio-pancréatique, avec distension de l'anse
afférente et qui sont évacuées en suite
sous la forme de vomissements.
Les gastrectomies exposent le patient au risque de
dégénérescence du moignon
gastrique qui est de 2 à 5% après une
période de 15 ans. Le risque est plus élevé en cas
d'anastomose gastro-jéjunale qu'en cas d'anastomose
gastro-duodénale.
Indications :
Les indications chirurgicales pour l'ulcère
gastro-duodénal non compliqué sont devenues rares depuis
l'efficacité de l'éradication d'H pylori sur les
récidives.
- La résistance au traitement d'un ulcère
gastro-duodénal doit faire discuter précocement l'indication
chirurgicale ;
- Dans cette indication, l'intervention consiste en une vagotomie
associée à une gastrectomie, dont l'importance dépend de
la localisation de l'ulcère ;
- Ulcère gastrique :
Non cicatrisés ; Récidive malgré
l'éradication d'H pylori ; Après échec de
l'éradication d'H pylori ; Compliquées.
--' 21 --'
CHAPITRE II. MATERIEL ET MÉTHODES II. 1.
PRÉSENTATION DU MILIEU D'ÉTUDE
II.1. 1. Dénomination
Notre travail pratique s'est effectué à
l'HGR/Charité Maternelle.
II. 1. 2. Situation géographique
L'HGR/Charité maternelle est situé dans le
quartier MAPENDO en face de la Mairie de Goma, avenue Mwangaza sur le boulevard
KARISIMBI menant de poste à l'aéroport International de Goma, il
dessert une population totale de 250996 habitants situé dans la zone de
santé de Goma.
Il est limité :
+ Au Nord : par la route rond-point Rutshuru vers la petite
barrière ;
+ Au Sud : par la route qui part du rond-point des banques
vers la grande barrière ;
+ A l'Est : par la zone frontalière qui sépare
la ville de Gisenyi et celle de Goma. ;
+ A l'Ouest : par le boulevard KARISIMBI qui part du
rond-point des banques vers le rond-point Rutshuru.
II. 1.. 3 Historique
L'HGR/Charité maternelle a ouvert ses portes en 1987
comme un centre de santé, les initiateurs sont les autorités
ecclésiastiques catholiques du Diocèse de Goma (par le BDOM).
Après sa contribution, sa gestion a été
confiée aux soeurs de la charité maternelle. Au début, le
centre faisait les activités suivantes :
· La PMI (Protection Maternelle et Infantile) ;
· Les soins curatifs (dispensaire, médicine interne,
pédiatrie, maternité) ;
· Les examens de routine de laboratoire.
Le personnel était quelques soeurs de la dite
congrégation plus quelques infirmiers A2 et A3 qui effectuaient les
différents soins. Deux médecins généralistes ont
assuré successivement la supervision en temps partiel.
--' 23 --'
|
II. 1. 4. Organigramme
|
COMITE DE GESTION
|
CONSEIL DE DIRECTION
Gestionnaire
Médecin directeur

Médecin Chef de staff
|
Responsable des
services
|
|
Directeur de
nursing
|
|
Préposé à la
pharmacie
|
|
Comptabilité
|
|
|
|
|
|
|
|
|
|
Médecins traitants
|
Infirmiers chefs
|
|
Caisse
|
Facturation
|
Administrateur gestionnaire
Buanderie
Chauffeur
Agent de surface
Intendant
Secrétariat et archiviste
Infirmiers traitants
~ 24
II. 2. METHODE ET MATERIEL II. 2. 1. METHODE
a) Type d'étude
Il s'agit d'une étude rétrospective et
transversale sur une période allant de janvier 2016 à
décembre 2017 ; soit une période de 2 ans.
Elle nous a permis de chiffrer et de quantifier les
résultats de notre recherche sur la forme des tableaux. Grace à
ces tableaux les lecteurs auront la vue d'ensemble de notre étude. On a
utilisé par exemple la formule ci-après :
% = X 100 avec % = Pourcentage
Ni= Nombre de cas observé et
N= Nombre total de patients
b) Echantillonnage
Pour constituer notre échantillon nous avons simplement
sélectionné tous les patients ayant diagnostic d'UDG parmi
d'autres malades hospitalisés.
c) Population d'étude
Notre recherche prend en compte tous les patients admis en
médecine interne avec ulcères gastroduodénaux ayant
consultés pendant la période d'étude.
d) Population cible
Tous les patients avec ulcères gastroduodénaux
e) Critères de sélection
l Critère d'inclusion
- Tout patient avec diagnostique d'UGD admis en
médicine interne à l'HGR CM ; - Tout patient
avec UGD dont la fiche a été retrouvée.
l Critères d'exclusion
- Tout patient avec UGD admis dans un autre
service ;
- Tout patient ayant consulté et diagnostiqué avec
UGD mais pas admis a l'HGR/CM
c. Variables d'étude
Les paramètres suivants ont été retenus dans
notre recherche : prévalence, sexe, âge, résidence, niveau
socio-économique, facteurs de risques, complication, traitement,
~ 25
durée d'hospitalisation, imagerie médicale, motif
de consultation et explorations para cliniques ;
II. 2. 2. MATERIELS
L'étude a eu lieu dans le service de médecine
interne de l'HGR/CM ; nous avons récolté les données en
utilisant les fiches de collectes des données, celles-ci ont
été trouvées dans les registres et les fiches des
malades.
Le logiciel Epi info version 7.0.8.3 et le Microsoft Word ont
été utilisés pour entrer les données et
présenter les résultats.
II. 2. 3. CONSIDERATION ET ETHIQUE
Au cours de notre recherche nous avons demandé
l'autorisation au comité d'éthique de l'UNIGOM et de l'HGR/CM.
Les fiches ont été consultées dans un endroit
confidentiel. Les fiches de collecte des données ont été
sécurisées dans un endroit accessible au principal investigateur
seul.
II. 2. 3. DIFFICULTÉS RECONTRÉES ET
LIMITATIONS
Tout au long de notre recherche, nous nous sommes
heurté aux nombreuses difficultés telles que :
- Absence de certaines données dans les fiches des
malades à titre d'exemple la profession, le niveau
socio-économique, etc.
- La non disponibilité du directeur qui était pris
par ses multiples occupations. - La distance entre notre résidence et le
lieu de récolté des données.
Les patients vivant hors la zone de santé de Goma ont
une représentation plus élevée avec 17 cas, soit 54,8%.
~ 26
CHAPITRE TROISIÈME : PRÉSENTATION DES
RÉSULTATS
Notre travail a porté sur une population de 1366
présents à la consultation dont 31 cas d'ulcères
gastriques ont été prélevés.
? Tableau I. REPARTITION DES CAS SELON LA
PREVALENCE
Pathologie Effectif Pourcentage
Ulcère Gastro-duodénal 31 2.3
Autres pathologies 1335 97.7
Total 1366 100
Il ressort de ce tableau qu'au service de médecine
interne, que les ulcères gastroduodénaux ont été
diagnostiques chez 31 cas sur les 1366 au total soit 2.3% de notre population
d'étude.
? Tableau II. REPARTITION DES CAS SELON LE
SEXE
|
Sexe
|
Fréquence
|
Pourcentage
|
|
Homme
|
19
|
61.3
|
|
Femme
|
12
|
38.7
|
|
Total
|
31
|
100
|
Le tableau II ci-haut montre que les hommes sont plus atteints
que les femmes avec une fréquence de 19 cas soit 61.3 %.
? Tableau III. REPARTITION DES CAS SELON
L'AGE
|
Age
|
Fréquence
|
Pourcentage
|
|
10-20
|
2
|
6.5
|
|
21-40
|
18
|
58.1
|
|
41-60
|
11
|
35.4
|
|
Total
|
31
|
100
|
De ce tableau, il découle que les tranches d'âges
comprise entre 21 et 40 est la plus touchée avec une prévalence
de 58.1%.
? Tableau IV. REPARTITION DES CAS SELON LA RESIDENCE
(Répartition géographique)
Résidence Effectif Pourcentage
Zone de santé (commune) 14 45.2
Hors zone de santé 17 54.8
Total 31 100
~ 27
? Tableau V. REPARTITION DES CAS SELON LE NIVEAU
SOCIO-ECONOMIQUE
Niveau socio-économique Effectif
Pourcentage
Elevé 4 13
Moyen 9 29
Bas 18 58
Total 31 100
Les patients avec niveau socio-économique bas
étaient les concerne et représentaient 58% de notre population
cible.
|
? Tableau VI. COMPLICATION
|
|
|
Complication
|
Effectif
|
Pourcentage
|
|
Hémorragies digestives
|
19
|
61,3
|
|
Sténoses
|
2
|
6,5
|
|
Perforations
|
9
|
29
|
|
Transformations cancéreuses
|
1
|
3,2
|
|
Total
|
31
|
100
|
Ce tableau montre que les hémorragies digestives
représentent 19 cas soit 61,3% ; suivi de perforations 9 cas soit 29% ;
sténoses 2 cas soit 6,5% et enfin les transformations cancéreuses
1 cas soit 3,2%.
? Tableau VII. DUREE D'HOSPITALISATION
Nombre de jours Fréquence Pourcentage
1 - 6 jours 12 38,7
7 - 14 jours 19 61,3
Total 31 100
Ce tableau montre que le séjour hospitalier des
patients avec UGD est long soit 61,3% pour les patients qui font 7-14 jours.
? Tableau VIII. MOTIF DE CONSULTATION
|
Symptômes
|
Effectif
|
Pourcentage
|
|
Douleur lancinante ou cuissante à l'abdomen
|
11
|
35,5
|
|
Douleur à l'épigastre
|
20
|
64,5
|
|
Total
|
31
|
100
|
Dans ce tableau la douleur à l'épigastre occupe
la première place avec 20 cas soit 64,5% suivi de la douleur lancinante
ou cuisante à l'abdomen avec 11 cas soit 35,5% des signes et
symptômes des patients avec UGD.
~ 28
? Tableau IX. REPARTITION DES CAS SELON LES EXPLORATIONS
PARACLINIQUES
|
Examen
|
Effectif
|
Pourcentage
|
|
Fibroscopie oeso-gastro-duonénale
|
2
|
6,5
|
|
Transit oeso-gastro-duodénal
|
19
|
61,3
|
|
Radiographie abdominale
|
10
|
32,2
|
|
Total
|
31
|
100
|
Il ressort de ce tableau que le transit
oesogastroduodénal est le moyen d'investigation le plus utiliser et
représente 61,3% de notre échantillon.
~ 29
CHAPITRE QUATRIÈME : DISCUSION DES
RÉSULTATS IV. 1. RÉPARTITION DES CAS SELON LA
PRÉVALENCE
Dans notre étude menée à l'hôpital
charité maternelle au cours de janvier 2016 à décembre
2017, la prévalence de l'UGD était de 2,3%. ce qui est
supérieur à celui de LOKROU dans « maladie ulcéreuse
du noir africain en milieu hospitalier » en 1995 qui avait trouvé
une prévalence de 0,76% à Abidjan.
Ceci s'expliquerait par le fait qu'eux possèdent plus de
moyens de diagnostic de la maladie et que ses années d'études
étaient moins nombreuse (1 année) par rapport aux nôtres (2
ans).
IV. 2. REPARTITION DES CAS SELON LE SEXE
Nos résultats montrent que le sexe masculin est le plus
touché par la maladie avec 61.3%. Le sexe ratio ainsi calculé
vaut 2/1(2hommes pour une femme), ce qui est proche de celui de : Attia et al
dans « aspect épidémiologique, clinique et endoscopique de
la maladie UGD » une étude réalisée à
Bouaké en côte d'Ivoire en 1991, a eu comme sex- ratio 2/4 avec
une prédominance masculine.
IV. 3. RÉPARTITION DES CAS SELON L'AGE
L'ulcère gastrique dans notre étude était
plus fréquent chez les individus de 20 à 60 ans. Tous les
âges entre 10 et 60ans sont concernés par la maladie
ulcéreuse gastro-duodénale, mais la répartition est
inégale au cours des périodes de la vie comme l'a souligné
BROU(3) dans « aspect épidémiologique des UGD »
à Abidjan en 1992. Ainsi l'ulcère est rare avant 15 ans et
après 60 ans. Le maximum de fréquence dans notre étude se
situe entre 20 et 60ans.
D'une façon générale, nos
résultats rejoignent ceux des auteurs Africains à savoir que
l'ulcère gastrique apparaît à la 5ème décade
de la vie. Et survient plus tardivement que l'ulcère duodénal. La
maladie ulcéreuse gastrique survient selon Gayral (8) dans son article
« UG en 1979 » à un âge plus avancé chez
l'Européen que chez l'Africain. En effet, tous les auteurs
Européens situent les âges moyens entre 50 et 60 ans alors que la
plupart des auteurs Africains les situent avant 40 ans (1, 3,7) ; ceci
peut-être à cause de l'espérance de vie plus
élevée en Europe qu'en Afrique.
IV. 4. L'ORIGINE GÉOGRAPHIQUE
Comme attendu, on note logiquement une nette
prédominance des patients d'origine des différents quartiers ne
se trouvent pas dans la zone de santé de Goma. Ils représentent
54,8% des malades contre 45,2 % de la zone de santé de Goma (tableau
N°4).
~ 30
Ceci s'explique part le fait que cette population mène
une vie économique plus basse que celle de la commune de Goma mais aussi
le non respect du régime alimentaire équilibré qui
favorise la survenue de la gastrite chronique, qui est la cause la plus
fréquente des UGD. Ainsi elle attend les symptômes pour aller
consulter suite au manque de moyens, ce qui l'amène à
développer beaucoup plus l'UGD.
IV. 5. RÉPARTITION DES CAS SELON LE NIVEAU
SOCIO-ÉCONOMIQUE
Dans cette étude, les sujets à niveau social bas
semblent plus exposés à la maladie ulcéreuse que les
autres avec 58% de cas (tableau N°5). Ces constatations n'ont rien de
surprenant parce que conforme aux niveaux socio-économique habituel des
patients qui fréquentent l'hôpital général de
référence charité maternelle. Nos constatations ont un
rapport avec les résultats d'une recherche réalisée
à Abidjan sur 6 ans de 1991 par une équipe des chercheurs
universitaires et publiée dans le site internet de l'Université
d'Abidjan. Selon cette étude la classe sociale basse est aussi victime
des maladies ulcéreuses (1).
IV. 6. COMPLICATIONS
Dans notre étude, le tableau de complication (tableau
7), montre que les hémorragies digestives viennent en première
position parmi toutes les complications avec 61,3% mais avec une certaine
différence. Beaucoup de résultats d'autres auteurs concordent
presque avec notre constat.
Nous pouvons citer dans leurs études :
- Anthony S. Fauci et al dans leur livre « Harrison »
ont eu 15 à 25%.Toujours
dans le même angle le site internet Hépato WEB
confirme 30 à 40 % (19).
Ceci s'explique par l'absence du recouvrement de la muqueuse
de l'estomac et du duodénum. Ce qui expose les vaisseaux et les autres
structures ce qui prédispose au saignement.
IV. 7. DUREE D'HOSPITALISATION
Comme entendu, on note logiquement que les patients souffrants
de l'ulcère gastro-duodénal ont une longue durée
d'hospitalisation qui est entre 1 à 14 jours selon notre recherche dont
38,7% des patients avaient une durée de 1 à 6 jours et 61,3%
entre 7 et 14 jours. Ceci est proche des résultats trouvés par la
commission nationale tunisien dans leur recherche sur « L'actualisation du
consensus sur le traitement de l'UGD » en 2006 en Tunisie qui était
de 57,4% pour les patients dont la durée d'hospitalisation était
entre 1 et 8 jours.
~ 31
IV. 8. MOTIF DE CONSULTATION
Dans notre étude tous les patients sont venus avec
comme motif de consultation une douleur lancinante ou cuissante à
l'abdomen (35,5% des patients) ou encore une douleur au niveau de
l'épigastre (64,5% des patients).
Ceci correspond aux résultats trouvés par Moussa
OUATTARA dans son étude sur les UGD à Bamako en 1998 qui avait
trouvé 42% pour les patients venus avec comme motif « douleur
abdominale » et 36% étaient venus avec douleur épigastrique
comme motif et 22% étaient avaient le 2 motifs
précédemment cités.
IV. 9. REPARTITION DES CAS SELON LES EXPLORATIONS
PARACLINIQUES
Le tableau d'examens paracliniques montre successivement trois
catégories d'examens qui ont été recommandées par
le médecin pour examiner l'Ulcère gastro-duodénal:
? La fibroscopie oeso-gastro-duodénal(6,5%) ;
? Le transit oeso-gastro-duodénal (61,3%) ; et
? Radiographie abdominale 32,2).
Ceci diffèrent avec les résultats qu'avait
trouvé Kchaou M. dans sa thèse diagnostic de H. pylori, à
la faculté de Sfax en Tunisie en 2003 qui donne l'endoscopie comme
meilleure procédure diagnostique. Ceci est due à la rareté
des appareils pouvant faire l'endoscopie, ce qui rend cet examen très
couteux avec comme conséquence l'incapacité de la majorité
de la population de Goma à faire l'endoscopie.
~ 32
CONCLUSION
Notre étude a portée sur « la
prévalence de l'ulcère gastro-duodénal dans la ville de
Goma à l'HGR Charité maternelle », s'étendant
sur une période de deux ans allant de janvier 2016 à
décembre 2017 ; le but poursuivi dans notre travail était
d'évaluer la prévalence de l'ulcère gastro-duodénal
dans la ville de Goma en vue d'améliorer la qualité de leur prise
en charge et les résultats thérapeutiques d'où nous nous
sommes fixés les objectifs suivants :
-Décrire les différents tableaux cliniques et
para cliniques des ulcères gastriques à l'
HGR. CM ;
-Identifier les principales étiologies des ulcères
gastriques;
-Décrire les principes de traitement des ulcères
gastriques à l'
HGR. CM ; -Rapporter les résultats
thérapeutiques.
-De déterminer la fréquence de cette pathologie,
selon les paramètres épidémiologiques suivants : sexe,
âge, résidence, niveau socio-économique, facteurs de
risque, complications, traitement, durée d'hospitalisation, imagerie
médicale, motif de consultation et les explorations para cliniques.
Pour concrétiser notre démarche, nous avons
procédé,
Aux généralités sur l'ulcère
gastro-duodénal et présentation du milieu d'étude ;
Au matériel et méthodes ;A la
présentation des résultats des cas cliniques suivis et
traités et
A la discussion des résultats obtenus.
Pour bien vérifier notre hypothèse, nous avons
suivi et traité 31 cas d'ulcère gastro-duodénal sur
lesquels nous avons appliqué nos directives de traitement
susmentionnés. Les résultats attestent une prévalence de
2,3% dont le sex-ratio était de deux hommes pour une femme ; cette
maladie touche surtout les personnes les plus âgées (20 à
60 ans), la provenance est marquée par les patients qui viennent de la
zone de santé de KARISIMBI à cause d'une vie économique
basse et le non respect des principes de santé ; ainsi notre
hypothèse est vérifiée.
~ 33
RECOMMANDATIONS
Nous recommandons:
? Aux autorités du ministère de la
santé :
De renforcer les campagnes de sensibilisation pour conduire la
population à
consulter en cas de signe d'appel de l'UGD ;
D'équiper les hôpitaux des appareils modernes qui
permettront de poser un
diagnostic précoce et une prise en charge sans risque
D'installer des unités de prise en charge de l'UGD au sein
des hôpitaux et cela
gratuitement ou à moindre coût
? Au personnel soignant :
De sensibiliser les patients sur l'importance de consulter
tôt dès les premiers
signes de l'UGD
D'organiser des formations continues de son personnel afin de
bien prendre en
charge des UGD et de leurs complications.
De baisser le prix pour permettre à la population un
accès facile à
l'endoscopie.
? A la population :
De consulter avant les symptômes des ulcères afin
d'éviter les conséquences graves liées aux UGD.
De participer aux différentes campagnes de sensibilisation
dans le but d'être informer des risques et des complications dues aux
UGD.
? A l'HGR CM:
d'oeuvre pour un accès facile a l'endoscopie qui est le
moyen de diagnostique le plus efficace afin d'identifier à temps tous
les malades avec UGD et agir en conséquence.
~ 34
BIBLIOGRAPHIE
1. ANGATE Y.A., KHOURY J., EHUA, MERRIEN Y., ECHIMANE,
TURQUIN H., KANGA J.M.L'U.G.D. en Côte d'Ivoire : Etude de 303 cas.
Méd. Afr. Noire : 1981, 28. (11) : 643-650.
2. LOKROU A.L., DIALLO A., TO U TOU T., DIE KACOU H., NIAMKEY
E., SOUBEYRAND J., BEDA Y.B. La maladie ulcéreuse du noir africain en
milieu hospitalier. A propos de 271 cas observés dans un service de
médecine interne. Méd. Afr. Noire : 33, (8 /9 ) : 608-616.
3. BROU K. Aspects épidémiologiques des
ulcères gastro-duodénaux. A propos de 155 cas colligés
dans le service de médecine du CHU de Cocody. Th. Méd. Abidjan
1992, 1309
4. ANGORA B. Etude rétrospective de la maladie U.G.D.
: Aspects épidémiologiques, symptomatiques et endoscopiques. Th.
Méd. Abidjan : 1991.
5. ATTIA G.J. Aspects épidémiologiques,
cliniques et endoscopiques de la maladie U.G.D. au C.H.R. de Bouaké. Th.
Méd. Abidjan : 1991 - 03.
6. KOUADIO K.B La maladie ulcéreuse
gastro-duodénale chez l'Africain, à Abidjan.Th. Méd A
bidjian : 1976, 104.
7. KLOTZ, KOUTELE F., L'HER P., N'GUEMBY-MBINA C. La
pathologie digestive haute au Gabon. Etude analytique et comparative de 1314
Oeso gastroduodénoscopies à Libreville. Méd Afr. Noire :
1987, 34 (2) : 97 - 105
8. GAYRAL F ; GHOUTI A ; SALMON R ; ALEXANDRE J.H ; LARRIEN
H.Ulcère gastrique : traitement chirurgical conservateur chez 100
malades. Nouv. Presse Méd. 1979, 8 (39) : 3131-3133
9. DUFLO-MOREAU B., GUINDO A., DIALLO D.A., RHALY A. AG.,
DUFLO B. Les ulcères duodénaux à Bamako (Mali). Aspects
épidémiologiques, symptomatiques et évolutifs. A propos de
275 cas. Ann. Gastro-Entérot 1980,16 (2) : 103-106.
10. THOMAS J., MOREIRA C., MENARD M., KLOTZ F., GAULTIER Y.
Enquête sur les gastropathies des Africains de race noire à Dakar
(Séné-gal). Méd Trop., 1982, 42, (1) : 9-18 ;
11. DAVID PANDI B., cours de Pharmacologie spéciale,
UNIGOM, premièr doctorat, 2018
12. Désiré NDAYAZI, Cours de splanchnologie,
UNIGOM, G2 BM, 2017.
13. YASSA Pierre, Cours d'Anatomie pathologique, UNIGOM, G3
BM, 2018
14. Albin SERUGENDO N. Cours de physiologie digestive,
UNIGOM, G3 BM, 2018
15. ATOBA BOKELE, Cours de physiologie pathologique, UNIGOM,
G3 BM 2018.
~ 35
16. Collège des Universitaires des maladies
infectieuses et tropicales, e-Pilly TROP Maladies infectieuses tropicales,
2012.
17. Charles DIVE, Gastro-enterologie, Prof de
gastro-entérologie Université Catholique de LOUVAIN, clinique
universitaire Saint-Luc 1200-Bruxelles.
18. Bon fils S. Harchette J.C et Danne O, l'abord
psychosomatique et gastro-entérologie, Masson, Paris 232 pp, 1982.
19. Anthony S. Fauci ; Eugene Braunwald, at all ; Harrisson
Médicine interne, McGraw-Hill 14ème edition, SL,
SD.
20. Guillaume Cadiot, Jean-Paul Galmiche, at all;
Gastro-Entérologie (nouvelle edition) ; SE, SL, SD.
~ 36
TABLE DES MATIERES
DÉDICACE i
REMERCIEMENTS ii
SIGLES ET ABRÉVIATIONS iii
RÉSUMÉ iv
SUMMURY v
INTRODUCTION 1
1. PROBLÉMATIQUE 1
2. HYPOTHÈSES 2
3. OBJECTIFS 3
? Objectif général 3
4. INTÉRET DU SUJET 3
5. DÉLIMITATION DU SUJET 3
6. SUBDIVISION DU TRAVAIL 3
CHAPITRE I :
GÉNÉRALITÉS SUR L'ULCÈRE GASTRO-DUODENAL ET
PRÉSENTATION DU
MILIEU D'ÉTUDE 4
I. 1. DÉFINITION ET ÉTIOLOGIE 4
I. 1. 1. Définition 4
I. 1. 2. Etiologies 4
I. 2. APERÇU ÉPIDEMIOLOGIQUE 6
I. 3. RAPPEL ANATOMIQUE ET PHYSIOLOGIQUE 7
I. 3. 1. Rappel anatomique 7
I. 3. 2. Physiologie de l'estomac 9
I. 4. CLINIQUE 10
I. 5. EXPLORATION PARACLINIQUE 11
I. 5. RÉSUMÉ DE LA DEMARCHE DIAGNOSTIC ET
DIAGNOSTIQUE DIFFERENTIEL 11
I. 5. 1. Résumé de la démarche diagnostique
11
I. 5. 2. Diagnostic clinique 13
28
~ 37
I. 5. 3. Diagnostic différentiel de l'ulcère
gastro-duodénal 14
I. 6. ÉVOLUTION, TRAITEMENT, ET COMPLICATIONS 14
I. 6. 1. Evolution naturelle 14
I. 6. 2. Traitement de l'ulcère gastro-duodénal
15
I. 6. 3. Complications 18
CHAPITRE II. MATERIEL ET MÉTHODES 21
II. 1. PRÉSENTATION DU MILIEU D'ÉTUDE 21
II.1. 1. Dénomination 21
II. 1. 2. Situation géographique 21
II. 1.. 3 Historique 21
II. 1. 4. Organigramme 23
II. 2. METHODE ET MATERIEL 24
II. 2. 1. METHODE 24
b) Echantillonnage 24
e) Critères de sélection 24
l Critères d'exclusion 24
c. Variables d'étude 24
II. 2. 3. DIFFICULTÉS RECONTRÉES ET LIMITATIONS
25
CHAPITRE TROISIÈME : PRÉSENTATION DES
RÉSULTATS 26
+ Tableau I. REPARTITION DES CAS SELON LA PREVALENCE 26
+ Tableau II. REPARTITION DES CAS SELON LE SEXE 26
+ Tableau III. REPARTITION DES CAS SELON L'AGE 26
+ Tableau IV. REPARTITION DES CAS SELON LA RESIDENCE
(Répartition
géographique) 26
+ Tableau V. REPARTITION DES CAS SELON LE NIVEAU SOCIO-ECONOMIQUE
27
+ Tableau VI. COMPLICATION 27
+ Tableau VII. DUREE D'HOSPITALISATION 27
+ Tableau VIII. MOTIF DE CONSULTATION 27
+ Tableau IX. REPARTITION DES CAS SELON LES EXPLORATIONS
PARACLINIQUES
~ 38
CHAPITRE QUATRIÈME : DISCUSION DES RÉSULTATS
29
IV. 1. RÉPARTITION DES CAS SELON LA PRÉVALENCE
29
IV. 2. REPARTITION DES CAS SELON LE SEXE 29
IV. 3. RÉPARTITION DES CAS SELON L'AGE 29
IV. 4. L'ORIGINE GÉOGRAPHIQUE 29
IV. 5. RÉPARTITION DES CAS SELON LE NIVEAU
SOCIO-ÉCONOMIQUE 30
IV. 6. COMPLICATIONS 30
IV. 7. DUREE D'HOSPITALISATION 30
IV. 8. MOTIF DE CONSULTATION 31
IV. 9. REPARTITION DES CAS SELON LES EXPLORATIONS
PARACLINIQUES 31
CONCLUSION 32
RECOMMANDATIONS 33
BIBLIOGRAPHIE 34
~ 39

~ 39
FICHE DE RECOLTE DES DONNEES
|
N°
|
Nom et post-nom
|
Prévalenc
e
|
Sexe
|
Age
|
Rési
denc
e
|
Niveau
socio-
économiq
ue
|
Complicat
ion
|
Durée
d'hospitali
sation
|
Motif
de
consult
ation
|
Exploration
paraclinique
|
|
1.
|
139/016
|
UGD
|
M
|
40
|
ZS
|
Bas
|
Hémorragi es
digestives
|
5 jours
|
Douleur abdomi nale
|
Fibroscopie oeso-gastro-duodénale
|
|
2.
|
1039/016
|
UGD
|
M
|
18
|
HZ
|
Moyen
|
Perforation s
|
10 jours
|
Douleur épigastr ique
|
Transit oeso-
gastro-duodénal
|
|
3.
|
D2KA-36JK/016
|
UGD
|
M
|
35
|
ZS
|
Bas
|
Hémorragi es
digestives
|
3 jours
|
Douleur épigastr ique
|
Transit oeso-
gastro-duodénal
|
|
4.
|
D4KY- 62EO/2016
|
UGD
|
F
|
29
|
HZ
|
Elevé
|
Sténoses
|
8 jours
|
Douleur abdomi nale
|
Radiographie abdominale
|
|
5.
|
D24-88AF/2016
|
UGD
|
F
|
55
|
ZS
|
Bas
|
Hémorragi es
digestives
|
6 jours
|
Douleur abdomi nale
|
Transit oeso-
gastro-duodénal
|
|
6.
|
D27-95JC/016
|
UGD
|
F
|
33
|
ZS
|
Bas
|
Perforation s
|
11 jours
|
Douleur abdomi nale
|
Radiographie abdominale
|
|
7.
|
D29-21FM/16
|
UGD
|
M
|
60
|
HZ
|
Bas
|
Hémorragi es
digestives
|
14 jours
|
Douleur épigastr ique
|
Transit oeso-
gastro-duodénal
|
|
8.
|
D34-80SP/16
|
UGD
|
M
|
24
|
ZS
|
Elevé
|
Hémorragi es
digestives
|
8 jours
|
Douleur épigastr ique
|
Transit oeso-
gastro-duodénal
|
~ 40
|
9.
|
D10-43 MK/016
|
UGD
|
F
|
54
|
HZ
|
Moyen
|
Perforation s
|
12 jours
|
Douleur épigastr ique
|
Radiographie abdominale
|
|
10.
|
D36-41HM/2016
|
UGD
|
M
|
31
|
ZS
|
Bas
|
Hémorragi es
digestives
|
5 jours
|
Douleur abdomi nale
|
Transit oeso-
gastro-duodénal
|
|
11.
|
D43-89AM/017
|
UGD
|
F
|
37
|
HZ
|
Moyen
|
Hémorragi es
digestives
|
9 jours
|
Douleur épigastr ique
|
Radiographie abdominale
|
|
12.
|
D46-35PD/017
|
UGD
|
M
|
40
|
HZ
|
Bas
|
Perforation s
|
12 jours
|
Douleur épigastr ique
|
Transit oeso-
gastro-duodénal
|
|
13.
|
D4RM-95ZX/017
|
UGD
|
F
|
20
|
HZ
|
Bas
|
Hémorragi es
digestives
|
8 jours
|
Douleur abdomi nale
|
Transit oeso-
gastro-duodénal
|
|
14.
|
D77-93KB/017
|
UGD
|
M
|
60
|
HZ
|
Moyen
|
Transform ations cancéreuse s
|
14 jours
|
Douleur épigastr ique
|
Radiographie abdominale
|
|
15.
|
D82-12FS/017
|
UGD
|
M
|
35
|
HZ
|
Bas
|
Hémorragi es
digestives
|
10 jours
|
Douleur épigastr ique
|
Fibroscopie oeso-gastro-duodénale
|
|
16.
|
D73-35/017
|
UGD
|
M
|
27
|
ZS
|
Bas
|
Perforation s
|
8 jours
|
Douleur abdomi nale
|
Transit oeso-
gastro-duodénal
|
|
17.
|
D93-28LD/017
|
UGD
|
F
|
52
|
HZ
|
Elevé
|
Hémorragi es
digestives
|
6 jours
|
Douleur épigastr ique
|
Transit oeso-
gastro-duodénal
|
|
18.
|
D94-59RR/017
|
UGD
|
M
|
27
|
ZS
|
Bas
|
Hémorragi
|
10 jours
|
Douleur
|
Transit oeso-
|
~ 41
|
|
|
|
|
|
|
es
digestives
|
|
abdomi nale
|
gastro-duodénal
|
|
19.
|
D94-33NG/017
|
UGD
|
M
|
48
|
HZ
|
Bas
|
Sténoses
|
8 jours
|
Douleur épigastr ique
|
Transit oeso-
gastro-duodénal
|
|
20.
|
D95-45MC/017
|
UGD
|
M
|
36
|
HZ
|
Moyen
|
Perforation s
|
8 jours
|
Douleur épigastr ique
|
Radiographie abdominale
|
|
21.
|
D17-83KT/017
|
UGD
|
F
|
59
|
HZ
|
Bas
|
Hémorragi es
digestives
|
11 jours
|
Douleur abdomi nale
|
Radiographie abdominale
|
|
22.
|
D114-61KH/017
|
UGD
|
M
|
51
|
HZ
|
Bas
|
Perforation s
|
11 jours
|
Douleur abdomi nale
|
Transit oeso-
gastro-duodénal
|
|
23.
|
D120-60ME/017
|
UGD
|
M
|
28
|
ZS
|
Bas
|
Hémorragi es
digestives
|
8 jours
|
Douleur épigastr ique
|
Radiographie abdominale
|
|
24.
|
D121-41MS/017
|
UGD
|
F
|
55
|
ZS
|
Bas
|
Hémorragi
es
digestives
|
13 jours
|
Douleur épigastr ique
|
Transit oeso-
gastro-duodénal
|
|
25.
|
D29-53FG/017
|
UGD
|
F
|
31
|
ZS
|
Moyen
|
Hémorragi es
digestives
|
9 jours
|
Douleur épigastr ique
|
Radiographie abdominale
|
|
26.
|
D122-49LB/017
|
UGD
|
M
|
50
|
HZ
|
Moyen
|
Perforation s
|
13 jours
|
Douleur épigastr ique
|
Transit oeso-
gastro-duodénal
|
|
27.
|
D125-51FK/017
|
UGD
|
M
|
29
|
HZ
|
Bas
|
Hémorragi es
digestives
|
7 jours
|
Douleur épigastr ique
|
Transit oeso-
gastro-duodénal
|
~ 42
|
28.
|
D110-55MK/017
|
UGD
|
M
|
38
|
ZS
|
Moyen
|
Hémorragi es
digestives
|
12 jours
|
Douleur épigastr ique
|
Transit oeso-
gastro-duodénal
|
|
29.
|
D136-48NK/017
|
UGD
|
F
|
47
|
ZS
|
Bas
|
Hémorragi es
digestives
|
9 jours
|
Douleur abdomi nale
|
Radiographie abdominale
|
|
30.
|
D73-34/017
|
UGD
|
M
|
39
|
ZS
|
Elevé
|
Perforation s
|
11 jours
|
Douleur épigastr ique
|
Transit oeso-
gastro-duodénal
|
|
31.
|
D93-27LD/017
|
UGD
|
F
|
38
|
HZ
|
Moyen
|
Hémorragi es
digestives
|
8 jours
|
Douleur épigastr ique
|
Transit oeso-
gastro-duodénal
|



