|
Université Haute Alsace
Mulhouse-Colmar
Mémoire en vue de l'obtention du Diplôme
Universitaire de soins
infirmiers en médecine d'urgence
COMPETENCES D'UN INFIRMIER1 DANS
LA PRISE EN CHARGE DES URGENCES
EN MILIEU ISOLE (LA POLYNESIE
FRANCAISE)
Ruben KUEVIDJEN
Année Universitaire 2012-2013
1 Le mot infirmier sera compris au masculin comme au
féminin sans distinction tout au long de ce travail
REMERCIEMENTS
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 2
Je remercie tous les formateurs qui ont dispensé les cours
de soins infirmiers en médecine d'urgence à Mulhouse ainsi que
les pompiers du Haut Rhin.
Je remercie Docteur Jean Jacques CLOS-ARCEDUC praticien
hospitalier en médecine d'urgence centre hospitalier Ariège -
Couserans
à ce jour médecin itinérant en
Polynésie Française pour un an. Février 2013 à
février 2014.
Je remercie Eric DREUILLET, IADE-Formateur à IFSI de Berck
sur Mer.
Je remercie ma fille Emeline KUEVIDJEN pour son soutien Moral.
Je remercie également mes collègues
itinérants et ma cadre Wanda PARKER de la direction de la santé
en Polynésie Française.
Je remercie Valérie DREUILLET pour la relecture de ce
mémoire.
REMERCIEMENTS page 2
SOMMAIRE page 3
INTRODUCTION page 4
2.1.1 URGENCE DEFINITIONS : page 5
2.1.2 MILIEU ISOLE page5
2.1.3 ISOLEMENT : SPECIFICITES DE LA POLYNESIE page 6
Isolement par rapport aux grands continents page6
Isolement des îles par rapport Papeete page 7
2.1.4 SYSTEME DE SANTE EN POLYNESIE page 8
2.1.5 COMPETENCES page 9
DEFINITIONS page10
SAVOIR page11
SAVOIR être page11
SAVOIR FAIRE page12
SAVOIR DEVENIR page12
2.2 PROBLEMATIQUE page13
3 ANALYSE DE LA LITTERATURE ET DISCUSSION page14
3.1COMPETENCES D'UN INFIRMIER page14
3.1.1COMPETENCES GENERALES page14
3.1.2 COMPTENCES DANS UN SERVICE D'URGENCE page15
3.2COMPETENCES D'UN INFIRMIER EN MILIEU ISOLE page16
3.2.1COMPTETENCES GENERALES page16
3.2.2COMPETENCES LORS DE LA PRISE EN CHARGE DES URGENCES p 21
3.3 A L'ETRANGER page24
4.RESULTATS ET SOLUTIONS page26
4.1 RESULTATS page 26
4.2 SOLUTIONS page 30
5 CONCLUSION page 33-34
Bibliographie Annexes
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 3
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 4
1 INTRODUCTION :
Souvent seul infirmier dans des postes isolés en
Polynésie Française, j'ai
régulièrement eu à faire face à
des urgences, chez les jeunes enfants, les adultes, les personnes
âgées, et les nourrissons. .. , urgences qu'il a fallu que je
gère le mieux possible. Ce moment est toujours très particulier.
Je dois agir, vite et avec efficacité.
Dès que je suis sollicité pour une intervention
d'urgence, ou soigner un malade dans un état critique de nombreuses
questions se posent :
- Est-ce que je peux gérer cette urgence ?
- Est-ce que c'est très grave ?
- Est-ce que je peux sauver cette personne ?
Ces questions posées vont me permettre de m'organiser
et de me préparer psychologiquement afin d'organiser au mieux cette
prise en charge.
Des souvenirs me reviennent tel ce patient qui s'est
effondré en pleine consultation (victime d'un arrêt cardiaque). Il
m'est également arrivé d'être confronté à
deux urgences vitales simultanément : d'un enfant qui convulse et d'un
patient en état de choc
Ce sont de telles situations qui m'ont amené à me
poser cette question :
« Les compétences modifient t'elle
l'expérience d'un infirmier dans la prise en charge des urgences en
milieu isolé comme en Polynésie française »
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 5
2 CONTEXTE ET
PROBLEMATIQUE :
2.1 CONTEXTE ET DEFINITIONS:
2.1.1 URGENCE DEFINITIONS :
« L'urgence se définit comme une situation
d'apparition inopinée, rapidement évolutive et impliquant «
de devoir agir vite, sans délai (...), pour résoudre le
problème posé » ; face à une réalité
brutale, relevant d'un scénario aux conséquences parfois
tragiques, seule une action « d'une exceptionnelle rapidité
[pourra] empêcher ces scénarios d'aller à son terme (...)
»
« L'urgence est d'ailleurs elle-même une notion aux
contours enchevêtrés. Elle désigne à la fois,
d'abord une situation (urgence contextuelle), ensuite un jugement
porté sur une situation (urgence subjective) et enfin une
action tendant, en fonction de ce jugement, à remédier
à cette situation (réaction immédiate). »2
La prise en charge d'une urgence vitale est différente
des autres prises en charge et cela est d'autant plus difficile en milieu
isolé
2.1.2 MILIEU ISOLE
« Qui est comme une île, qui est
séparé de tout ce qui est voisin »3
Étymologie et Histoire :
1575 « façonné comme une île
»4 ,
1636 MONET : Isolé, lieu isolé
1758 « séparé de son contexte » passage
isolé5
2 AUBERT Nicole. « Le culte de l'urgence,
la société malade du temps ». Edition Flammarion, 2003.
p3334,
3 Dictionnaire d'Emile Littré :
Étymologie et Histoire
4 PARADIN Guillaume, « Continuation de
l'histoire de notre temps depuis l'an 1550 jusqu'à l'an 1556 »,
Paris, G. de la Nouë, 1575, page 26
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 6
1831 : Emprunté. à l'italien. isolato «
construit en îlot, séparé » formé comme part.
passé du verbe isolare (dér. de isola « île »)
« rendre comme une île, séparer » 6
Nous avons découvert donc avec surprise que le terme
isolé a pour source le mot « île », image même de
la Polynésie
2.1.3 ISOLEMENT : SPECIFICITES DE LA POLYNESIE Isolement
par rapport aux grands continents
La Polynésie française est située dans
l'hémisphère sud, au centre de l'océan Pacifique, aux
antipodes de la France métropolitaine. Le «vrai» continent le
plus proche, l'Amérique du Nord, est distant de 6 500 km, l'Australie
est à 6 000 km, l'Asie à près de 10 000 km et l'Europe
à 18 000 km.
La Nouvelle Zélande est le pays le plus proche à
4000km. Elle fournit à la Polynésie de nombreuses denrées
alimentaires et possède des liens particulier avec elle sur le plan de
la Santé : les patients nécessitant un plateau technique lourd
(greffe d'organe, CCV... y sont transférés au même titre
qu'en métropole.
5 ROUSSEAU, Lettre à
d'Alembert, Préface, p. 3
6 ISOLE : ATILF
http://www.atilf.fr [Analyse et
Traitement Informatique de la Langue Française]

Elle se situe par ailleurs loin des routes commerciales
maritimes ou aériennes. C`est d'ailleurs cet isolement extrême qui
avait conduit le gouvernement français à en faire le site de ses
essais nucléaires.
Isolement des iles par rapport à
Papeete
La Polynésie française a une superficie de 5,5
millions de km2 soit une superficie aussi importante que celle de l'Europe.
Elle est composée d'archipels qui comptent au total 118 îles
hautes et atolls. Son centre administratif et sanitaire, Papeete, est distant
de plus de 1500 km de certaines îles.
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 7

En 2012 la population est d'environ 270 000 habitants dont 89
pour cent sont concentrés dans l'archipel des îles les du Vent
(Tahiti Moreea) et des Iles sous le vent.
2.1.4 LE SYSTEME DE SANTE EN POLYNESIE
Un système de santé hiérarchisé,
hérité du système de santé des armées,
assure les soins primaires de proximité (49 postes de secours, 20
infirmeries, 6 dispensaires, 11 centres médicaux) dans les archipels.
Les dispensaires de Tahiti et le centre de la mère et de
l'enfant assurent les activités de soins curatifs et
préventifs.
Le secteur libéral complète le dispositif, mais il
est essentiellement concentré dans les îles Sous-le-Vent et les
îles du Vent. Dans les îles les moins peuplées (Tuamotu-
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 8
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 9
Gambier et Australes), on trouve des postes de secours sous la
responsabilité d'un auxiliaire de santé.
Dès lors que la population dépasse 300 à
500 habitants, une infirmerie permet la prise en charge par un professionnel de
santé.
Au-delà de 1 000 habitants, le centre médical
sous la responsabilité d'un médecin et d'infirmiers assure des
consultations quotidiennes.
Dans les archipels, le traitement des urgences se fait
à différents niveaux, selon l'équipement sanitaire et le
personnel disponible.
Dans les postes de secours, les auxiliaires de santé
ont une formation de secourisme pour effectuer les premiers gestes d'urgence.
L'équipement d'urgence comporte une bouteille d'oxygène, des
aérosols, un otoscope, appareil à glycémie capillaire,
tensiomètre.... Tous les postes de secours ne disposent pas encore de
ligne téléphoniques et encore moins de connections internet.
Les infirmeries, reliées par téléphones
et fax au SAMU, sont équipées de trousses d'urgence : bouteilles
d'oxygène, matelas et barquette d'évacuation, appareil à
doser l'hémoglobine, otoscope, défibrillateur semi automatique
... Une permanence de soins est assurée par l'infirmier assisté
d'un auxiliaire de soins.
Les centres médicaux comportent pour leur part une
salle d'urgence équipée7 avec de l'oxygène, une
trousse d'urgence, barquette d'évacuation, matériel de
contention, chariot d'urgence, ....
Il n'est que de regarder une carte de la Polynésie
française pour réaliser les énormes contraintes que font
peser sur le système de santé la dispersion géographique
des populations et l'éloignement entre les îles. Cette contrainte
est la plus flagrante dans l'archipel des Tuamotu Gambier ou environs 18000
habitants sont répartis dans un losange de 1800 /700km
De part son étendue géographique, une population
disséminée sur tout ce territoire, des moyens alloués au
service de santé avec de grosses différences en fonction de la
concentration de la population....peu de professionnels de santé qui va
exiger de la part des personnes présentes sur place et ici des
infirmiers des compétences spécifiques avec un énorme
besoin d'adaptation....
7 Annexe 1
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 10
2.1.5 COMPETENCE
Le terme de compétence est utilisé de
façon très courante mais nous nous sommes aperçus que la
tentative de le définir pouvait devenir complexe en grande partie parce
cette notion cache des enjeux particuliers selon qu'il est défini par
exemple par l'industrie (normes AFNOR), des sociologues, des organisations
syndicales...
Les librairies recensent des dizaines d'ouvrages dont le titre
comporte le mot « compétence », le catalogue de l'Institut de
l'Information Scientifique et Technique recense par exemple entre 1990 et 2002
pas moins de 2726 articles comportant ce mot dans le titre.
De même que pour le terme d'Urgence, tout se passe comme
si le mot prenait les caractéristiques de ce qu'il veut désigner
et ne peut être compris que dans le contexte où il est
utilisé.
M. koebel retrouve néanmoins un point commun :
« les compétences semblent toujours plus ou moins liées
à l'exercice d'un savoir dans un contexte donné »8
DEFINITIONS
Une compétence est une aptitude, une capacité,
un comportement individuel (même si elle s'appuie sur des ressources
collectives) qu'une personne dispose ou non pour faire face à son
poste.
Selon le site Wikipédia : « une
compétence est une connaissance (savoir, savoir-faire, savoir
être) mobilisable, tirée généralement de
l'expérience et nécessaire à l'exercice d'une
activité. »
« Avoir des compétences dans un domaine c'est
être en capacité de mobiliser des connaissances
préalablement organisées pour résoudre un problème
complexe » 9
La compétence est le produit d'une combinaison complexe
entre : *Savoirs,
8 « Koebel Michel «
Réflexions sur quelques enjeux liiés à la notion de
compétence », ULTINAM, 6, 2006 (p53-74)
9 Ch. AMMIRATI 1, C. AMSALLEM
1, M. GIGNON 1, C. BERTRAND 2, Th. PELACCIA 3, « Les techniques
modernes en pédagogie appliquée aux gestes et soins d'urgence
», Congrès Urgence 2011, Paris,chapitre 61 page 694 (1 : CESU 80, 2
: CESU 94, 3 : CESU 67)
*Savoir-faire *Savoir-être *Savoir-devenir
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 11
Pour bien comprendre, il est important d'également
définir ces ressources :
SAVOIR
Le savoir : est un ensemble de connaissances
acquises par une activité mentale.
SAVOIR ETRE
Le savoir être est une capacité
à manifester des qualités comportementales adaptés aux
situations de travail.
Calme, rigueur, distance face à la situation sans
être dénué d'empathie, capacité d'adaptation
à une situation évolutive, que nous résumerons par le
mot
10
http://evaluatheque.free.fr/FICHIERS/evazone1-2.html,
consulté en ligne le 20 mai 2013
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 12
professionnalisme sont les meilleurs garants d'une bonne prise
en charge face à une urgence.
SAVOIR FAIRE
Le savoir-faire est une capacité qu'un
individu possède pour mettre en oeuvre une habilité gestuelle
conceptuelle.
Dans une situation d'urgence l'infirmier doit posséder
une habilité gestuelle lui permettant d'agir vite en vue de sauver une
vie ou de traiter ce qui tue en premier. C'est la rapidité d'intervenir
efficacement de manière structurée pour traiter le
problème identifié.
« C'est l'intelligence pratique en s'appuyant sur
l'expérience de connaissances acquises. »
SAVOIR DEVENIR
Pour Charles-Henri Amherd, professeur au Département
d'orientation professionnelle de l'Université de Sherbrooke, alors que
le savoir-être renvoie à l'idée de «se connaître
soi-même», le savoir-devenir, c'est la capacité de se
projeter, de se découvrir en conjuguant «l'avenir et le
présent»11
Nous pouvons déduire que pour mettre en oeuvre et en
action de terrain ces quatre ressources, on pourrait en rajouter une
cinquième qui serait le savoir agir.
Le savoir agir permet à l'infirmier pendant les urgences
de mettre des actions
efficaces en place.
En effet, plusieurs auteurs introduisent les
compétences dans l'action comme Guy Le Boterf qui
définit les compétences comme résultantes de trois
facteurs :
1. le savoir agir qui "suppose de savoir
combiner et mobiliser des ressources pertinentes",
11 Amherdt Charles-Henri et Fatima Bousadra,
«La santé émotionnelle au service du savoir-devenir : Le cas
des étudiants en génie d'une université canadienne»,
site
Orientaction.ca,
automne 2007, document en PDF consulté le sur le site
http://www.usherbrooke.ca/ssf/veille/bulletins/2011-2012/janvier-2012/le-fin-motnbsp-savoir-devenir/,
le 13 septembre 2013
2.
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 13
le vouloir agir qui se réfère
à la motivation de l'individu et au contexte plus ou moins incitatif,
3. le pouvoir agir qui "renvoie à
l'existence d'un contexte, d'une organisation de travail, de choix de
management, de conditions sociales qui rendent possibles et légitimes la
prise de responsabilité et la prise de risques de
l'individu".12
Ceci nous interroge bien sur le fait qu'il n'y a pas qu'une
seule façon de résoudre un problème. L'expérience,
le fait de résoudre différentes situations problèmes va
nous amener à devenir de plus en plus compétent mais aussi les
connaissances acquises en formation à condition que celles-ci ne soient
pas trop réductrices à une façon de faire trop stricte
comme on peut le voir dans certains protocoles.
Tout ceci a été repris lors d'une thèse
de pédagogie du Professeur Christine Ammirati et l'équipe du CESU
80 qui a mis au point une séquence d'apprentissage pour les formations
en soins d'urgence : AGIR (Apprendre un Geste en Intégrant le
Raisonnement).13
Cela peut aider l'infirmier urgentiste à traiter ce qui
tue en premier.
Je prends l'exemple d'une situation chez un jeune qui a
tenté de mettre fin à sa vie. Quand nous étions
arrivés à son domicile avec le médecin sans attendre
l'avis médical de ce dernier , je lui ai mis immédiatement
l'oxygène à haute concentration car j'ai appris pendant mon DU,
« évaluation du patient et signes de gravité » , cours
donné par DR Docteur Barrière Raphael praticien hospitalier
urgentiste CESU 68 » que « l'oxygène est la première
drogue de l'urgence , l'hypoxie tue rapidement et en cas de lésions
elles sont souvent irréversibles ».
2.2 PROBLEMATIQUE
L'infirmier est dans certaines iles de Polynésie le
seul acteur de Santé. Il doit assurer non seulement la prise en charge
initiale de l'urgence mais stabiliser le patient sur des durées allant
de quelques heures à plusieurs jours le temps de pouvoir assurer son
12 Le Boterf Guy, « Construire les
compétences individuelles et collectives », éditions
d'organisation, 2000, 5ème édition 2010,
consulté sur Wikipedia
http://fr.wikipedia.org/wiki/Comp%C3%A9tence(ressourceshumaines)#citenote-3,
le 13 septembre 2013
13 Ibidem 9, page 703 à 705
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 14
évacuation dans des conditions parfois extrêmes (
évacuation par 4*4 , speed boat, baleinière..)
Par ailleurs son centre de soin continue de fonctionner
même s'il peut tenter d'en réguler l'activité. Il peut de
plus en être à son 3ieme mois d'astreinte d'affilé.
Il doit non seulement réussir sur le plan «
technique » sa prise en charge sans l'avis de ses pairs, essayer de voir
ce qui pourrait être amélioré, mais aussi la réussir
sur le plan social car une intervention techniquement irréprochable
n'est pas forcement vécue comme telle par le public (rappelons-nous de
ce soignant accusé d'avoir violenté une patiente alors qu'il lui
faisait simplement un massage cardiaque externe).
Nous tenterons de montrer que cela influe
considérablement sur son exigence en termes de compétence
Alors vous imaginez pour un infirmier seul en zone
isolée les difficultés dans la prise en charge d'une situation
d'urgence peuvent l'amener à dépasser ces compétences .
3 ANALYSE DE LA LITTERATURE ET DISCUSSION
3.1 COMPETENCES D'UN INFIRMIER
3.1.1 COMPETENCES GENERALES
La profession d'infirmier est régie par le
décret du 29 juillet 2004 du code de la santé publique qui
définit l'ensemble des soins infirmiers , ce texte réunit des
décrets du 16/02/ 1993 relatifs aux règles professionnelles et
l'ancien décret du 11/02/ 2002 aux actes professionnels
».14
Ce décret décrit les actes que peut
réaliser seul un infirmier en actes propre, sur prescription ou
protocole ou bien en présence d'un médecin. Et en cas
d'urgence
L' article R4311-14 scrupule bien ce qu'un infirmier peut
faire seul en cas d'une urgence vitale.
14 Annexe 2
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 15
3.1.2 COMPETENCES DANS UN SERVICE D'URGENCE
La Société Française de Médecine
d'Urgence (SFMU) a publié en 2008 un référentiel de
compétence. Celui-ci a été réalisé
après une enquête (774 questionnaires) en 2005 auprès de
150 services d'urgence et/ou Services Mobiles d'Urgence et de
Réanimation (SMUR).
Le questionnaire couvrait 21 items :
01 Prise en charge de l'urgence médicale
02 Prise en charge de l'urgence traumatique
03 Prise en charge de l'urgence vitale
04 Prise en charge de l'urgence sociale
05 Prise en charge du polytraumatisé
06 Prise en charge de l'urgence psychiatrique
07 Prise en charge de l'urgence pédiatrique
08 Activité SMUR
09 Thérapeutiques d'urgence (pharmacologie)
10 Gestion de la douleur en urgence 11Gestes techniques
d'urgence
12 Gestes techniques de réanimation (RCP et DSA)
13 Fonction IOA (accueil, entretien, tri, gestion des flux)
14 Rôle préventif et éducatif auprès
des patients
15 Techniques de communication
16 Gestion des situations d'agressivité
17 Gestion du stress
18 Médecine de catastrophe (plan blanc, plan rouge,
NRBC)
19 Cadre légal et responsabilité
professionnelles
20 Utilisation, contrôle et maintenance du
matériel
21 Vigilances (matériau, pharmaco, hemo,...)
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 16
Ce questionnaire était adressé exclusivement
à des infirmiers exerçant dans des services d'urgence, 44%
exerçaient depuis plus de 5 ans.
RESULTATS :
? La formation en IFSI était jugée :
-INCOMPLETE pour les items polytraumatisés, gestes de
réanimation, techniques de communication
- TRES INSUFFISANTE en ce qui concerne les urgences sociales,
les activités SMUR, la gestion de la douleur, la gestion des gestes
d'agressivité, la gestion du stress, la médecine de catastrophe,
la maintenance du matériel15
On s'aperçoit donc que même dans des services
très structurés, avec tout le potentiel de formation dont on
dispose en métropole qu'une majorité d'infirmier ne se sent pas
suffisamment préparé de par sa formation initiale à des
problématiques particulière de l'urgence
3.2 COMPETENCES D'UN INFIRMIER EN MILIEU ISOLE
3.2.1 COMPETETENCES GENERALES
En Polynésie Française Le ministère de la
santé a mis en place certains dispositifs pour les infirmiers seuls dans
les postes isolés qui sont sous forme de protocoles16 .
Nous recevons quelques semaines de formation dans un petit
hôpital à Mooréa l'île voisine de Papeete avant de
partir dans les îles éloignées. Cette formation nous
prépare en quelque sorte pour affronter les exigences dans les
îles par rapport aux
maladies souvent rencontrées Mais cela reste
insuffisant.
« A l'infirmerie, il faut connaître parfaitement
les différents aspects et maîtriser les dossiers médicaux
de toute la population de l'île. C'est une lourde responsabilité.
Chacun a d'ailleurs son dossier personnalisé disposé dans des
casiers comportant le
15 Référentiel de Compétence,
« Infirmier en médecine d'urgence », SFMU juin 2008,
http://www.sfmu.org/documents/File/referentielsSFMU/Referentiel_IDEU_VF2008-06-1.pdf
16 Direction de la santé, « guide des
protocoles », pour les infirmiers des centres de santé de la
direction de la santé en polynésie française,
Comité des protocoles de soins, programme d'amélioration continue
de la qualité dans les structures de soins non hospitalières,
Cotepro, éditions 2010.
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 17
nom et prénom classé par année de
naissance. Nous retrouvons les mêmes dossiers dans l'ordinateur
grâce au système réseau informatique polynésien
qu'on appelle le « RISP » ce qui nous permet d'enregistrer le
compte-rendu de notre consultation.
Nous recevons les personnes en consultation chaque jour, avec
un planning bien défini, mais qui n'est jamais respecté par la
population, qui n'écoute que ses propres craintes.
Notre travail consiste également à programmer
des rendez-vous sur Papeete en fonction des navires qui arrivent tous les deux
mois. Nous avons également la possibilité et les moyens
d'hospitaliser à l'infirmerie. C'est aussi à nous de programmer,
si on le juge nécessaire, des bilans sanguins, et de vérifier que
le compte-rendu des dernières consultations des patients chez le
spécialiste est respecté scrupuleusement. Le dispensaire dispose
de moyens médicaux conséquents pour sauver les vies humaines en
parant aux premières urgences. »
« Nous sommes amenés parfois à
plâtrer, à suturer... ou à faire des gestes un peu
gênant comme examiner une femme qui nous signale un problème
gynécologique. On utilise alors le spéculum, on va regarder ce
qui se passe. Vous imaginez qu'on entre dans leur intimité. Où
est la place de la pudeur à ce moment là ? Non,
détrompez-vous on le fait avec tact et professionnalisme. C'est normal
car on n'a pas de médecin, ni de sage femme sur l'île.
Parfois nous examinons également des personnes
souffrant d'hémorroïdes. »
« L'infirmerie est bien équipée car
auparavant on y pratiquait des accouchements. Maintenant, dès que les
mamans sont à six mois de grossesse, on les envoie sur Papeete.
Néanmoins nous recevons des mamans inquiètes et
afin de les rassurer nous pratiquons un monitoring pour détecter les
bruits foetaux. »
« Autre exemple de notre polyvalence : un jeune est venu
me voir à l'infirmerie souffrant d'une hernie testiculaire. Je me suis
demandé comment j'allais faire pour me sortir de ce pétrin. J'ai
sollicité l'aide des urgences de Papeete, et le médecin de
service m'annonce en fonction des explications que je lui fournis, qu'il ne
s'agissait pas d'une hernie étranglée. Il m'a expliqué
comment je devais procéder pour remonter la hernie en attendant que ce
jeune soit opéré à Papeete. Arrivé dans la chambre
l'un des membres de la famille me conseille de faire asseoir le jeune homme
dans une bassine d'eau tiède afin de permettre à la hernie de
remonter plus facilement. Je me suis adapté aux deux méthodes et
tout a bien fonctionné.
Donc vous voyez que pour travailler dans les îles il
faut s'adapter et accepter les croyances. En France on ne verra jamais un
infirmier remonter une hernie.
Un samedi, alors que je n'étais pas d'astreinte la
femme de mon collègue m'appelle pour me demander de me
dépêcher de rejoindre son époux à l'infirmerie. J'ai
compris tout de suite que c'était une grosse urgence. Habituellement,
soit c'est mon
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 18
collègue qui m'appelle pour me demander de l'aide ou
moi. Arrivé sur les lieux, je découvre un bébé de
quinze mois, inconscient...Les parents l'ont amené au domicile de mon
collègue qui jouxte l'infirmerie et l'on déposé dans ses
bras, cyanosé, inconscient, ne respirant plus. Les deux parents
effondrés, pleuraient et hurlaient car pour eux leur bébé
était mort. Une fois de plus nous avons appliqué notre
savoir-faire avant d'appeler le service des urgences sur Papeete, tout en
respectant les protocoles.
C'est dans ces moments là que l'on aimerait avoir un
médecin à nos côtés. Nous connaissons
nos limites, car il est interdit de jouer avec la vie des
personnes en danger.
J'ai apprécié le sang froid de mon nouveau
collègue. Nous avons sauvé la vie d'un bébé qui
avait été étouffé accidentellement par sa cousine
en jouant.
Nous étions heureux d'avoir sauvé la vie du
bébé.
Un autre matin, un jeune débarque à l'infirmerie
avec un hameçon planté dans le bras, la barbe de l'hameçon
empêchant qu'on le retire sans intervention. En Métropole, c'est
le bloc opératoire direct.
Je comprends un peu mieux pourquoi on nous appelle «
taote », qui signifie « médecin » dans les îles
éloignées de Tahiti... » 17
Nous accomplissons des gestes qui dépassent parfois nos
compétences. Il n'existe aucun décret de compétences
spécifiques à l'infirmier insulaire.
Néanmoins l'article R4312 -10, du code de la
santé publique stipule bien que l'infirmier accomplit des actes qui
relèvent de sa compétence.
Le travail d'un infirmier dans les îles est
différent de ce que font les collègues en Métropole ou
même dans les autres hôpitaux de la Polynésie, c'est
pourquoi certains infirmiers ont peur d'aller affronter certaines exigences que
les îles nous imposent.
Les infirmiers travaillant en Polynésie
française sur les îles ont un rôle très élargi
par rapport au décret de compétence infirmier.
Fonctions en santé publique : Education des patients
(diabétiques obésité...)
Consultations de CPI
Médecine scolaire (vaccins ou dépistage...)
17 Kuevidjen Ruben : « odyssée
polynésienne d'un infirmier de Berck sur Mer sur l'île de Rapa
écrit, publié à compte d'auteurs, extraits pages 92
à 108
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 19
Rédaction de certificat d'aptitude sport, permis de
conduire, bateau, voiture
Déclarations et suivi des grossesses.
Fonctions de diagnostic et d'actes de soins élargis :
petite chirurgie, suture, immobilisations etc.
Fonction de pharmacien gestion de stocks de médicaments
(à peu près 400 références pour un centre
médical)
Dans certaines îles : circoncision, médecine
vétérinaire.
Prise en charge de patient parfois plusieurs jours
(équivalent des unités d'hospitalisation de courte durée
mais les patients sont surveillés par la famille qui par ailleurs assure
la nourriture du patient).
Etant le seul acteur de santé il occupe donc des
fonctions de secouriste, d'infirmier, de médecin, de pharmacien, de
manipulateur radio...
Bien sûr il peut référer de certains cas
à un médecin par téléphone mais cela est
plutôt réservé aux situations graves et reste tributaires
du réseau téléphonique.
. Néanmoins ils nous arrivent de prendre des
décisions rapides sans consulter nos protocoles et c'est presqu'à
la limite de nos compétences car nous devons agir vite dans ce cas
précis c'est l'expérience professionnelle qui nous aide, on
pourrait parler de compétences expérientielles.
|
Compétences de
l'infirmier (Annexe 2)
les
articles
|
Compétences de
l'infirmier des
urgences18
|
Compétences de
l'infirmier
insulaire
|
|
- R.4311-1
« organisation des soins ,
des activités en
relation avec la santé »
-Article R4311-3
« rôle propre, infirmier
accomplit des soins qui
jugent nécessaires »
-Article R4311-5
« accomplir des actes et
identifie des risques »
|
01 Prise en charge de
l'urgence médicale
02 Prise en charge de
l'urgence traumatique
03 Prise en charge de
l'urgence vitale
04 Prise en charge de
l'urgence sociale
05 Prise en charge du
polytraumatisé
|
Education des patients
(diabétiques obésité...)
Consultations de CPI
Médecine scolaire (vaccins
ou dépistage...)
Rédaction de certificat
d'aptitude sport, permis de
conduire, bateau, voiture
Déclarations et suivi des
|
18 Ibidem 15
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 20
|
-ArticleR4311-7
|
06 Prise en charge de
|
grossesses
|
|
« l'infirmier pratique des
|
l'urgence psychiatrique
|
Fonctions de diagnostic et
|
|
soins sous PM »
|
|
d'actes de soins élargis :
|
|
07 Prise en charge de
l'urgence pédiatrique
|
petite chirurgie, suture,
immobilisations etc.
|
|
-ArticleR4311-9
« accomplit des actes sous
|
08 Activité SMUR
|
Fonction de pharmacien
|
|
pm des injections des
|
09 Thérapeutiques d'urgence
|
gestion de stocks de
|
|
traitements »
|
(pharmacologie)
|
médicaments (à peu près
400 références pour un
|
|
-ArticleR4311-14
|
10 Gestion de la douleur en
|
centre médical)
|
|
« en absence de médecins
|
urgence
|
|
|
l'infirmier accomplit des
|
|
Dans certaines îles :
|
|
actes conservatoires »
|
11Gestes techniques
|
circoncision, médecine
|
|
d'urgence
|
vétérinaire.
|
|
-ArticleR4311-15
|
|
|
|
« L'infirmier propose des
|
12 Gestes techniques de
|
|
|
actions et organise des soins
|
réanimation (RCP et DSA)
|
|
|
, faire de l'éducation ,
prévention »
|
13 Fonction IOA (accueil,
entretien, tri, gestion des flux)
|
|
|
-ArticleR4312-2
|
14 Rôle préventif et éducatif
|
|
|
« l'infirmier respecte la
dignité des patients »
|
auprès des patients
|
|
|
15 Techniques de
|
|
|
-ArticleR4312-3
|
communication
|
|
|
« L'infirmier accomplit des
actes qui relèvent de sa
|
16 Gestion des situations
|
|
|
compétence »
|
d'agressivité
|
|
|
-ArticleR4312-25
|
17 Gestion du stress
|
|
|
« L'infirmier doit dispenser à
|
18 Médecine de catastrophe
|
|
|
toute personne avec la
même conscience quels que soient les sentiments ,quels
|
(plan blanc, plan rouge,
NRBC)
|
|
|
que soient son origne »
|
19 Cadre légal et
responsabilité professionnelles
|
|
|
20 Utilisation, contrôle et
maintenance du matériel
|
|
|
21 Vigilances (matériau,
pharmaco, hemo,...)
|
|
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 21
3.2.2 COMPETENCES LORS DE LA PRISE EN CHARGE DES URGENCES :
Savoir :
Tout l'enseignement acquis doit pouvoir être
immédiatement mobilisable. Il faudrait maitriser les connaissances
décrites par le référentiel de la SFMU.
Il faut connaitre les pathologies de médecine tropicale
que l'on retrouve en Polynésie : Filariose, dengue, leptospirose,
ciguatéra :
« La filariose est une maladie tropicale transmise
à l'homme par des moustiques. Chaque année nous effectuons une
campagne de prévention et chaque habitant doit prendre en
prévention deux traitements (la notézine® et le
zentel®) qui sont administrés en fonction du poids et de
l'âge. La filariose se manifeste par des poussées de
fièvres successives dues à une inflammation des ganglions et des
vaisseaux lymphatiques.
La dengue est une infection virale qui entraîne
fièvre, maux de tête, douleurs musculaires et articulaires et de
la fatigue. Il n'existe pas de vaccin, ni de traitement spécifique
antiviral.
La prévention collective repose sur la lutte contre les
moustiques vecteurs et sur les mesures de protection préventives
individuelles contre les piqûres de moustiques.
La ciguatera est une intoxication alimentaire
consécutive à la consommation de poissons de récif, en
parfait état de fraîcheur, a priori comestibles mais rendus
toxiques par la présence de toxines ayant pour origine une micro-algue,
le dinoflagellé Gambierdiscus.
Ce phénomène de bio-écologie marine,
connu depuis des siècles, sévit de manière
endémique dans la plupart des écosystèmes intertropicaux.
Les trois principales zones d'endémie au niveau du globe sont
l'océan Pacifique, les Caraïbes et l'océan Indien. En
Polynésie française, il affecte principalement les populations
des îles éloignées fortement dépendantes, sur le
plan alimentaire de ressources lagonaires.
La toxine remonte ainsi la chaîne alimentaire subissant
une transformation chimique avec un taux plus élevé
jusqu'à l'homme. Cette maladie a des conséquences graves sur
l'être humain telles que des démangeaisons ou des picotements, des
diarrhées, des crampes musculaires, des vertiges, des
désorientations spatio-temporels, bradycardie et autres...Ces
symptômes peuvent apparaître au bout de 2 à 20 heures.
La Leptospirose est une maladie infectieuse rare
provoquée par une bactérie spiralée du genre Leptospira.
La bactérie est hébergée par des animaux sauvages,
rongeurs (rats) ou carnivores, et par certains animaux domestiques (chiens) et
excrétée dans leurs urines. L'homme se contamine par voie
transcutanée « excoriation de la peau) lors de baignades en eau
douce « rivières, lacs) ou, plus rarement, par contact direct
(morsure).
Les symptômes et signes : incubation dure une dizaine de
jours puis une fièvre
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 22
accompagnée de frissons, de douleurs musculaires
importantes et de maux de tête pulsatiles. Un ictère intense, un
syndrome méningé (nausées , raideur de la nuque ), des
hémorragies rénales .
La leptospirose est traitée par administration
d'antibiotiques pendant deux semaines. Un vaccin efficace contre leptospira
ictero- hemorragiae est proposé aux professionnels exposés.
»19
La dermatologie occupe aussi une place importante : le moindre
« bobo » peut se transformer en érysipèle...
Certaines maladies classifiées comme rares ou
très rares existent de façon assez courante en Polynésie
Française : En poste à Ua pou aux Marquises j'ai eu par exemple
le cas d'une jeune fille de 15 ans où il fallait penser à une
thrombose fémorale devant une cuisse gauche augmentée de volume.
Il existe en effet sur cette ile, en raison du peu de renouvellement de
population, de nombreux patients présentant un déficit en AT
3.
L'Infirmier doit continuer à se former, à
solliciter des formations comme ce DU , continuer à lire des revues
professionnelles, des articles spécialisés...
On se forme tout au long de sa vie et l'article R 4312-10
précise « que l'infirmier a le devoir d'actualiser et de
perfectionner ses connaissances professionnelles. »
Savoir faire :
En milieu isolé le savoir-faire diffère peu de
celui nécessaire dans une structure d'urgence.
L'infirmier doit maitriser parfaitement les gestes de
secourisme, les gestes infirmiers, parfois réaliser des gestes
médicaux sur les conseils de la régulation du centre 15 (comme
par exemple réduction de luxation).
Etant le seul intervenant et ne pouvant compter sur personne
d'autre il doit lors de la prise en charge des urgences agir de façon
systématique afin de ne rien oublier :
Il doit d'abord raisonner et agir comme un secouriste : est ce
que mon patient est conscient, est -ce qu'il respire, est ce que le coeur bat
?. Ensuite il doit initier les gestes découlant de cette analyse ex :
libération voies aériennes, PLS.
A ce jour ma formation de DU en urgence m'a permis
d'acquérir certaines connaissances sur les gestes d'urgences de traiter
directement ce qui tue en premier.
19 Ibidem 17, extraits page 64 à 91
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 23
Référons au cours « d'évaluation du
patient et le signe de gravité : méthologie ABCDE du Docteur
Barrière Raphael : « Quand un problème est rencontré
on le fixe« immédiatement puis on passe à l`étape
suivante.«
A: airway = voies aériennes supérieures
B: breathing = respiration
C: circulation
D: déficit ou disability (neuro)
E: exposition / environnement
Quelques jours de formation au centre des sapeurs pompiers de
Colmar dans le Haut Rhin m'a permis d'acquérir quelques connaissances en
terme des EPI qui veut dire équipements de protections individuelles et
aussi des dispositions à prendre avant chaque intervention ou sur le
lieu d'intervention. Tout d'abord se protéger et protéger
victimes et temoins.
Ce n'est qu'une fois que tout ceci effectué, qu' il
peut se mettre dans la « peau « de l'infirmier.
Cette façon de faire systématique permet de
n'oublier aucune séquence dans la prise en charge y compris en situation
de stress. Il est par exemple tout a fait désagréable de mettre
un patient inconscient en PLS, poser une voie veineuse, prendre une pression
artérielle et une saturation, le voir se mettre en arrêt cardiaque
par ce qu'on a oublié de vérifier s'il n'y avait pas un corps
étranger qui obstruait les voies aériennes.
Savoir être :
L'infirmier doit rester calme maitre de lui en toute
circonstance, gérer sa fatigue et son stress car si ses barrières
psychologiques sont dépassées il n'a personne pour prendre le
relais ou même le soigner.
3.3 A L'ETRANGER
Confronté à une pénurie de médecin
et/ou à la nécessité d'offrir un accès aux soins y
compris dans des lieux isolés, ainsi qu'a des phénomènes
de croissance démographiques, certains pays ont mis en place des
formations pour infirmier leur
permettant d'acquérir et d'exercer des
compétences qui ne sont aujourd'hui en France qu'exercées par des
médecins.
Au Québec dans le grand nord : Au
préalable de la pratique dans un dispensaire il est fait une
sélection parmi des infirmiers infirmières ayant au moins 3 ans
de pratique en
milieu spécialisé tels que l'obstétrique,
les urgences, les soins intensifs ou la
réanimation...
A l'issue de cette sélection une formation de plusieurs
semaines à lieu incluant l'examen clinique, pharmacologie, petite
chirurgie, gestes d'urgence... Par la suite ces soignants sont mis en situation
pendant environ trois mois dans un dispensaire suffisamment grand pour disposer
d'un mentor (sorte de compagnonnage) en permanence avant d'être
affectés sur leur poste définitif.
Aux Etats Unis et au Royaume-Uni : existent
les Emergency Nurse Practitioner (ENP) qui évaluent , traitent une
variété de maladies courantes, sont formées à
l'interprétation radio, aux sutures, anesthésies locales....
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 24

Les infirmières en milieu
isolé20
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 25
20 Mélanie Cossette-Gagnon et Gilles Cossette,
« des alliées de première ligne », Le
Médecin du Québec, volume 41, numéro 10, octobre
2006,
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 26
4 RESULTATS ET SOLUTIONS
4.1 RESULTATS
C'est de la confrontation entre : milieu d'exercice-
compétence individuelle-compétence demandées en
Polynésie urgence que vont naitre des facteurs de tension :
Facteurs liés à l'isolement :
Isolement physique
« En Polynésie française, des infirmiers
sont affectés seuls à ce poste, contrairement au Québec
où les infirmiers isolés sont au minimum deux par structure de
soins »21
Cette constatation faite il y a quasiment 10 ans s'est encore
accentuée en raison principalement du peu d'infirmier formés en
Polynésie et surtout de la faible appétence pour le travail dans
les îles. Il existe bien un pool d'infirmiers itinérants pour
remplacer, faire face aux postes non pourvus et aux congés des autres
soignants mais son nombre a fortement décru (actuellement une dizaine)
en raison de contraintes budgétaires. Par le fait, des îles ou
deux postes d'infirmiers sont prévus se retrouvent
régulièrement avec un seul infirmier, d'où une charge de
travail accrue.
Ces difficultés étant encore plus importantes
pour les postes de médecins certains centres médicaux se
retrouvent pour des périodes allant de quelques jours à quelques
semaines à fonctionner uniquement avec des infirmiers, l'administration
les « dégradant » durant ces périodes en infirmerie. Il
est difficile de recruter des médecins car ces derniers sollicitent des
courts contrats allant de 3 à 6 mois alors que le ministère de la
santé propose des contrats de 1 an voir plus.
Les distances entre Papeete et certaines îles sont
très importantes et une seule compagnie aérienne a le monopole
des transports : un A/R aux Marquise depuis Papeete cote environ actuellement
600 euros et seuls 13 kg de bagages sont autorisés.
21 G. Berteloot
(1), R. Gagnayre (2), J.-F. d'Ivernois
(2)), « L'exercice infirmier dans un contexte d'isolement
géoraphique. Implications pour la formation », Santé
publique 2004, volume 16, no 2, pp. 239-250 (1) : (2) : Département
de Pédagogie des Sciences de la Santé, Bobigny, France
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 27
« A Rapa, dans l'archipel des Australes, un bateau
accoste une fois par mois et seul un Super Puma de l'armée peut
accéder en cas d'urgence et après une escale. Uniquement deux
missions peuvent être organisées dans l'année (grâce
à l'intervention logistique de l'armée). Aux Marquises,
l'accès aux soins a régressé puisque
l'hélicoptère privé auquel il était fait appel
n'assure plus les évacuations qui sont effectuées par bateau de
pêche. La dureté au mal et le fatalisme font sans doute supporter
des situations qui seraient jugées inacceptables en métropole.
»22
Sur cet isolement physique l'infirmier n'a pas d'influence
Isolement moral :
Cet éloignement a des conséquences sur le mode de
vie du professionnel de santé :
« Dans le contexte insulaire, les infirmières
expriment une nouvelle fois le poids de leur solitude, le manque de contacts,
malgré les conversations téléphoniques, précisant
que la rareté des échanges verbaux entraîne même une
perte de vocabulaire. Elles évoquent des difficultés liées
en partie à leur activité professionnelle solitaire et à
la distance, car les modes de fonctionnement et de communication
diffèrent de ceux qui sont pratiqués en zone urbaine. Il n'est
pas rare de retrouver chez les professionnels exerçant en
Polynésie française et au Québec un épuisement
professionnel auquel contribuent la solitude, l'isolement et la distance. Des
infirmiers soulignent qu'ils vivent en permanence une tension en raison de leur
éloignement de tous les services de santé et sous la menace
d'événements imprévisibles au sein de la
communauté.23
Les infirmiers sont d'astreintes 24 heures sur 24, sept jours
sur sept sur des périodes pouvant aller jusqu'à trois mois
rendant illusoire la possibilité de créer de la distance entre le
travail et la vie de tous les jours. C'est comme si, après une
journée de travail à l'hôpital ,on rentrait vivre avec la
famille de tous les patients que l'on a vu et soigné.
Cette situation d'isolement peut être majorée
quand il s'agit d'infirmier infirmière venant de métropole. Une
infirmière en provenance de métropole peut se voir proposer
directement un poste sur une île pour des contrats d'une durée de
trois mois à un an. Se surajoute alors en plus un choc culturel
lié au mode de vie insulaire et à l'approche spécifique du
patient polynésien.
22 AVIS ET RAPPORTS DU CONSEIL
ÉCONOMIQUE, SOCIAL ET ENVIRONNEMENTAL « L'OFFRE DE SANTÉ
DANS LES COLLECTIVITÉS ULTRAMARINES », avis adopté par
le Conseil économique, social et environnemental au cours de sa
séance du 24 juin 2009
23 Ibidem 21 page 247
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 28
Les ressources matérielles sont limitées, les
contacts avec la famille sont difficiles (coût des communications,
réseau Internet, s'il est disponible, très lent,
renforçant la notion d'isolement.
Cet isolement moral ne peut être que subit. Facteurs
liés à son activité :
Il existe une confrontation permanente entre les fonctions et
actes réellement effectués et le décret de
compétences de l'IDE.
Les infirmiers en Polynésie française
accomplissent disons-le clairement des actes médicaux tels que touchers
pelviens, rédactions de certificats médicaux, sutures... A ma
connaissance aucune plainte pour exercice illégal de la médecine
n'a eu lieu. En effet, ces pratiques ont toujours existé et
correspondent avant tout à un pis allé et à un besoin
réel des populations. Vaut- 'il mieux ,en cas d'agression sexuelle qu'il
y ait un examen et un certificat de constatation des blessures qui soient
réalisé par un auxiliaire de soin ou un infirmier, ou, pas de
certificat et donc pas de prise en charge par la justice ?
Les patients Polynésiens sont par ailleurs très
fatalistes : même s'il y a défaut de prise en charge il y a peu de
risque sur le plan médicolégal.
Les infirmiers en Polynésie sont par ailleurs
convaincus dans leur grande majorité que leurs actes sont couverts par
la structure de santé sans même se douter qu'un acte
illégal au sens pénal ne peut être couvert ni par
l'institution ni même par une assurance responsabilité
professionnelle quelle qu'elle soit.
« Des solutions doivent être explorées : une
évolution du statut des infirmiers afin de
leur permettre, en toute légalité, de pratiquer des
actes médicaux »
« Les difficultés de recrutement peuvent amener
à s'interroger sur la possibilité de mettre en place un statut
particulier d'infirmier en poste isolé et de changer la
réglementation pour permettre la pratique par des infirmiers de certains
actes médicaux en offrant la formation correspondante au sein d'un
centre d'adaptation à l'emploi. Un tel centre existe déjà
à Moorea mais son activité peut pour le moment être
qualifiée d'illégale. En effet, outre l'organisation de stages
pour les médecins en poste isolé, cette institution forme les
personnels paramédicaux à certains actes médicaux avant
leur prise de poste dans les archipels. » 24
La situation risque fort probablement de changer avec
l'arrivée de nouvelles générations beaucoup plus
instruites et informées
24 Ibidem 21 page 248
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 29
La sensation d'exercer parfois à la limite de la
légalité est par contre beaucoup moins bien vécue par les
infirmiers venant de métropole qui en plus découvrent sur place
ce mode de fonctionnement.
Cette situation est elle aussi un facteur de tension permanent
sur lequel l'infirmier une fois en poste n'a pas d'influence en dehors de
rompre son contrat.
Les urgences :
L'accueil d'une urgence est en elle-même un facteur de
tension (arrivée par définition d'un ou des patients non
programmés : nécessité de renvoyer/reprogrammer
activité de l'infirmerie, contexte : famille et patients perturbent et
gênent la prise en charge...)
J'ai, par exemple été appelé pour un
accident de circulation cinq jeunes gens dans un véhicule
présentaient des traumatismes plus ou moins graves, j'étais seul
à gérer cette prise en charge, avec le SAMU basé à
des milliers de kilomètres.
Malgré mon expérience professionnelle, il
fallait être très organisé, fournir des informations
exactes, faire une évaluation des signes de gravités de chaque
victime, à faire le « tri », dans un contexte d'affolement de
la population.
Je crois qu'avec le recul même un infirmier urgentiste
expérimenté connaitrait alors certaines difficultés car
cette prise en charge nécessiterait des renforts et une équipe
médicale (médecin, infirmier, pompier et autres).
Cette situation non plus n'est pas maitrisable seule à
l'échelon du soignant
La réussite de la prise en charge par le soignant va
être un facteur de tension qui sera vécu de façon positive
ou négative (par le soignant). Cette tension ou stress peut
effectivement avoir un impact positif ou négatif sur le
travail de l'infirmier. Il est
intéressant d'évoquer la
définition et l'effet produit sur notre organisme :
Stress ou facteurs de tension Définition
« Il est définit comme : « Une tension
nerveuse causée par des contraintes... C'est une perturbation biologique
d'un organisme due à une agression quelconque ».25
Tout peut être facteur de stress. Par contre, le stress
n'est pas que négatif il peut être aussi un facteur positif. SEYLE
dit
25Germain Betty « Sress et
infirmière : une rupture programmée »,
Travail écrit de fin d'études pour l'obtention du
Diplôme d'Etat d'infirmier, Institut de Formation en Soins Infirmiers de
Toulon-Hyères, juin 2006, page 13
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 30
que : « Le bon stress qu'il baptisera « eustress
» est la réponse positive de notre organisme à une
stimulation qui nous permet de survivre ou de bien vivre. Le mauvais stress
qu'il baptisa « distress » est la réaction de l'organisme
à une stimulation qui se traduit par des souffrances».
l'infirmier en poste isolé est souvent confronté
à l'urgence, qui génère chez ce dernier un stress qui doit
apprendre à maîtriser surtout en absence de médecin ou
d'une équipe médicale.
Quelques exemples cités précédemment
illustrent bien l'émotion pendant ces moments particuliers.
4.2 SOLUTIONS
L'infirmier à l'échelon individuel ne peut donc
avoir d'influence que sur la gestion du stress et la décision
d'améliorer ses compétences par des actes de formation.
Gestion du stress
Le coping qui est un moyen de défense que chaque
individu met en place face à une situation stressante.
.
« Lazarus et Folkman (1984) propose ceci comme
définition du coping : « le coping se réfère aux
efforts cognitifs et comportementaux du sujet, variables et instables pour
aménager (réduire, minimiser, contrôler, dominer ou
tolérer). c'est-à-dire des stratégies que le sujet met en
place pendant la confrontation stressante pour la résoudre. »26
Les acteurs de cette étude ont constaté que les
effets des situations stressantes sur la compétence peuvent être
négatif ou positif ».
Amélioration des compétences :
En dehors de formation dédiées à la
gestion du stress le seul facteur d'action réalisable à
l'échelon individuel permettant d'améliorer la prise en charge
des patients et son vécu par l'infirmier passe par des formations.
L'amélioration des compétences permet en elle-même de
diminuer le stress du soignant en le rassurant à l'avance et en lui
permettant de renvoyer une image positive de lui-même .(stress
négatif transformé en
26 « LAZARUS ET FOLKMAN ( 1984)
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 31
stress positif). C'est ce qui m'a motivé de
façon intuitive initialement à suivre cette formation.
L'idéal est d'arriver au stade de l'expert :
« - il reconnaît la situation d'urgence pour aboutir
à une décision précoce,
· en identifiant les « signaux » discriminants
(signes cliniques, contexte...),
· en donnant du sens aux indices recueillis par une
mobilisation de ses connaissances antérieures et en faisant
référence à ses expériences,
- il sélectionne la décision la plus
adaptée,
- il applique immédiatement les connaissances
procédurales (gestes, gestes à faire faire par
téléphone, thérapeutique...),
- il réajuste l'action en fonction des informations
rétroactives (réponse à la thérapeutique,
évolution du patient...).
La médecine d'urgence implique des décisions
rapides dans un contexte souvent difficile, identifie des signes discriminants
est un préalable indispensable à la décision d'agir .
Cette démarche s'effectue en s'adaptant au contexte
parfois hostile, avec une charge émotive forte (mort imminente,
accident, patients multiples, témoins pressants, couloirs emplis de
brancards...). Pour le débutant ou le personnel de santé non
professionnel de l'urgence, chacune de ces étapes est un
véritable obstacle. » 27
Alors nous imaginons tous que l'infirmier exerçant dans
un milieu isolé serait beaucoup plus confrontés à
certaines difficultés à gérer la prise en charge d'un
patient en détresse vitale qui peuvent être d'ordres techniques ,
humains , météorologique perturbant le conditionnement et
l'évacuation d'un patient ou d'une victime ce qui peut entraver la bonne
prise en charge.
Pour éviter tout blocage lors de situations d'urgence,
il faudrait revoir et travailler les arbres de décision en y incluant un
objectif et un principe de geste avec des points forts incontournables : les
invariants. Ceci permettra sur n'importe quelle situation d'atteindre son
objectif quoiqu'il arrive (quelques exemples en annexe 3)
L'infirmier insulaire doit connaître les algorithmes des
recommandations internationales et il doit régulièrement les
travailler en équipe avec par exemple ses auxiliaires ou agents de
soins.
La simulation serait un bon moyen de travailler tout cela en
situation.
L'identification dans ces arbres de décision de
recommandations faites pour les infirmiers serait un moyen d'identifier nos
limites ou de réfléchir et faire évoluer nos limites de
compétences tout en restant efficace (exemple en annexe 4)
27 Ibidem 9 page 706
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 32
L'utilisation de sérious games serait également
un bon moyen d'entrainement et couplé avec du e-learning un moyen
d'accroître ses compétences dans les domaines du savoir,
savoir-faire, voir même le savoir agir avec des prises de
décision.
Ce travail doit être collaboratif avec les
médecins et le service de santé de Polynésie pour
établir de vrais protocoles voir un référentiel de
compétence de l'infirmier insulaire avec délégations et
autorisation de dépassement de tâche dans ce contexte particulier.
(Réflexion en cours sur l'infirmier consultant). Ceci existe par exemple
déjà au Québec avec par exemple ce certificat de premier
cycle en soins infirmiers cliniques « régions
éloignées »28
Avec les progrès technologiques et la
télémédecine il faut développer (cela se fait
déjà et il existe trois iles pilotes les plus
éloignées en Polynésie) la communication en directe avec
un médecin des urgences, possibilité avec la vidéo de
compléter avec ce médecin des diagnostiques voir même si il
existe un enregistrement les prescriptions en direct.
Pour rassurer également les infirmiers des formations
spécifiques seraient intéressantes comme l'apprentissage de KT
intra-osseux qui permettrait devant toute détresse vitale, en l'absence
du médecin et devant l'impossibilité de poser un accès
veineux, un moyen sécuritaire d'attendre une évacuation
sanitaire, de remplir un patient, de passer des médicaments
d'urgence.... Cela existe déjà en France dans les protocoles du
Service de Santé et de Secours Médical de certains Services
Départementaux d'Incendie et de Secours comme en annexe 5 celui du SDIS
62.
Tout ceci sont des exemples qui permettrait de rassurer les
infirmiers isolés, diminuer le stress, augmenter le nombre de
volontaires en rapport aux problèmes de diminution de la
démographie médicale.
28 Ibidem 21 page 249
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 33
5 CONCLUSION :
En raison du caractère spécifique de
l'environnement dans lequel il se déroule, il va de soi que le travail
de l'infirmier insulaire se distingue de celui de l'infirmier hospitalier.
En effet, l'infirmier qui intervient en mission dans les
îles ne bénéficie ni du confort de soins, ni du cadre
rassurant apportés par une pratique en milieu hospitalier.
De plus, évoluant souvent seul, parfois dans des
situations rendues plus compliquées en raison des conditions
d'accès à certains lieux et de certaines conditions climatiques ,
l'infirmier présent sur ces postes isolés doit sans cesse faire
preuve d'adaptation quant aux actes et actions à mettre en oeuvre autour
de ses patients.
En outre, la prise en charge par l'infirmier responsable, du ou
des patients lors des situations d'extrême urgence, ainsi que leur
éventuelle évacuation doivent être optimisées.
Dans ce contexte, la difficulté consiste pour le
professionnel de santé à mettre tout en oeuvre pour la survie du
patient tout en restant dans son domaine de compétences. Or, il
n'existe, à ce jour, aucun référentiel de
compétences de l 'infirmier insulaire alors que la
nécessité s'en fait sentir.
Quelles sont clairement les limites de compétences
à ne pas dépasser afin de rester dans le cadre légal des
tâches qui incombent à l'infirmier?
A contrario, quelles sont celles qui se doivent d'être
développées en amont, voire enseignées lors de formations
spécifiques aux infirmiers se destinant à ce type de poste
atypique et qui seront forcément confrontés à des
situations bien différentes de celles vécues en milieu
hospitalier?
Par l'amélioration des nouveaux moyens technologiques de
communication l'infirmier insulaire est certes désormais moins
isolé qu'auparavant dans sa pratique professionnelle. Il n'en subsiste
pas moins des manques que j'ai pu percevoir lors des nombreuses
expériences vécues dans les îles.
J'ai essayé à travers ce mémoire de faire
ressentir au mieux la nécessité de dégager des invariants
du «savoir agir» permettant à l'infirmier confronté
à toute sorte de situation de travailler avec une efficacité
maximale.
Ruben Kuevidjen - DU Soins Infirmiers en Médecine
d'Urgence - UHA - 2012-2013 Page 34
L'infirmier insulaire agit en mobilisant un «savoir
expérientiel» fortement présent, il doit accroître ses
compétences sans négliger toutefois ses savoirs théoriques
et ses savoirs être.
Le besoin d'une formation de l'infirmier amené à
exercer dans ce type de contexte doit être une piste envisagée
afin de rassurer les futurs pratiquants mais aussi de susciter de nouvelles
vocations. J'en veux pour preuve, les difficultés actuelles
rencontrées par le ministère de la santé à recruter
des personnels pour ce type de postes si particulier.
L'intérêt est peut être de rassembler en
formation, voir en simulation les anciens et les futurs infirmiers insulaires.
Ces rencontres entre les infirmiers de terrain et les nouvelles recrues
apporteraient une richesse dans la confrontation et les échanges de
leurs différents savoirs.
L'élaboration d'un référentiel de
compétences spécifiques à l infirmier insulaire qui
pourrait être établi dans un cadre légal et transparent
représenterait, je pense, une réelle avancée rassurante
pour le professionnel de santé amené à exercer sur les
îles.
BIBLIOGRAPHIE
Ouvrages :
AUBERT Nicole « Le culte de l'urgence,
la société malade du temps ». Edition Flammarion, 21
octobre 2009 - 375 page
Emile Littré : Dictionnaire
Étymologie et Histoire
PARADIN Guillaume, « Continuation de
l'histoire de notre temps depuis l'an 1550 jusqu'à l'an 1556 »,
Paris, G. de la Nouë, 1575 - 327 pages
Koebel Michel « compétences,
métier, formation élément d'analyse », UTINAM,
Harmattan, Paris, 2006, 287 pages.
Ch. AMMIRATI 1, C. AMSALLEM 1, M. GIGNON 1, C. BERTRAND
2, Th. PELACCIA 3, « Les techniques modernes en
pédagogie appliquée aux gestes et soins d'urgence »,
Congrès Urgence 2011, Paris, chapitre 61 (1 : CESU 80, 2 : CESU 94, 3 :
CESU 67)
.
Mélanie Cossette-Gagnon et Gilles
Cossette, « des alliées de première ligne
», Le Médecin du Québec, volume 41, numéro 10,
octobre 2006, 1
G. Berteloot (1), R. Gagnayre
(2), J.-F. d'Ivernois (2)), « L'exercice
infirmier dans un contexte d'isolement géoraphique. Implications pour la
formation », Santé publique 2004, volume 16, no 2, pp. 239-250
(1) : (2) : Département de Pédagogie des Sciences de la
Santé, Bobigny, France
Le Boterf Guy, « Construire les
compétences individuelles et collectives », éditions
d'organisation, 2000, 5ème édition
2010, consulté sur Wikipedia
http://fr.wikipedia.org/wiki/Comp%C3%A9tence
(ressources humaines)#cite note-3, le 13 septembre 2013
Documents officiels :
Direction de la santé, « guide des protocoles »,
pour les infirmiers des centres de santé de la direction de la
santé en Polynésie française, Comité des protocoles
de soins, programme d'amélioration continue de la qualité dans
les structures de soins non hospitalières, Cotepro, éditions
2010
AVIS ET RAPPORTS DU CONSEIL ÉCONOMIQUE, SOCIAL ET
ENVIRONNEMENTAL « L'OFFRE DE SANTÉ DANS LES
COLLECTIVITÉS
ULTRAMARINES », avis adopté par le
Conseil économique, social et environnemental au cours de sa
séance du 24 juin 2009
Web :
http://evaluatheque.free.fr/FICHIERS/evazone1-2.html,
Amherdt Charles-Henri et Fatima Bousadra,
«La santé émotionnelle au service du savoir-devenir : Le
cas des étudiants en génie d'une université
canadienne», site
Orientaction.ca, automne
2007, document en PDF consulté le sur le site
http://www.usherbrooke.ca/ssf/veille/bulletins/2011-2012/janvier-2012/le-fin-motnbsp-savoir-devenir/,
le 13 septembre 2013
Référentiel de Compétence, «
Infirmier en médecine d'urgence », SFMU juin 2008,
http://www.sfmu.org/documents/File/referentielsSFMU/ReferentielIDEUVF2008-06-1.pdf
http://www.atilf.fr [Analyse et
Traitement Informatique de la Langue Française]
SOMMAIRE des annexes :
- Annexe 1 : photo de la salle d'urgence d'Atuona « hivaoa
les Marquises »
- Annexe 2 : J.O n° 183 du 8 août 2004 page 37087
texte n°37086 Décrets, arrêtés, circulaires Textes
généraux Ministère de la santé et de la protection
sociale Décret n° 2004-802 du 29 juillet 2004 relatif aux parties
IV et V (dispositions réglementaires) du code de la santé
publique et modifiant certaines dispositions de ce code
- Annexe 3 : Arbres de décision
- Annexe 4 : Algorithme 2010 de la réanimation
cardio-pulmonaire adulte ,enfant et nourrisson> 1 mois
- Annexe 5 : protocole intra osseux
Annexe 1

Salle d'urgence aux Marquises (hivaoa atuona)

Salle d'urgence aux Marquises (hivaoa atuona)
Annexe 2
J.O n° 183 du 8 août 2004 page 37087 texte n°
37086 Décrets, arrêtés, circulaires
Textes généraux
Ministère de la santé et de la protection
sociale
Décret n° 2004-802 du 29 juillet 2004 relatif
aux parties IV et V (dispositions réglementaires)
du code de la santé publique et modifiant
certaines dispositions de ce code
NOR: SANP0422530D LIVRE III
AUXILIAIRES MEDICAUX
> Infirmier
> Masseur-kinésithérapeute
> Pédicure podologue
> Ergothérapeute
> Psychomotricien
> Orthophoniste
> Orthoptiste
> Manipulateur d'électroradiologie médicale
> Audioprothésiste
> Opticien lunetier
> Diététicien
> Dispositions communes
TITRE Ier
PROFESSION D'INFIRMIER OU D'INFIRMIÈRE
Chapitre Ier
Exercice de la profession
Section 1
Actes professionnels
Article R. 4311-1
L'exercice de la profession d'infirmier ou d'infirmière
comporte l'analyse, l'organisation, la réalisation de soins
infirmiers et leur évaluation, la contribution au recueil
de données cliniques et épidémiologiques et la
participation à
des
actions de prévention, de dépistage, de formation
et d'éducation à la santé.
Dans l'ensemble de ces activités, les infirmiers et
infirmières sont soumis au respect des règles professionnelles
et
notamment du secret professionnel.
Ils exercent leur activité en relation avec les autres
professionnels du secteur de la santé, du secteur social et
médicosocial
et du secteur éducatif.
Article R. 4311-2
Les soins infirmiers, préventifs, curatifs ou palliatifs,
intègrent qualité technique et qualité des relations avec
le
malade.
Ils sont réalisés en tenant compte de
l'évolution des sciences et des techniques. Ils ont pour objet, dans le
respect des
droits de la personne, dans le souci de son éducation
à la santé et en tenant compte de la personnalité de
celle-ci dans
ses composantes physiologique, psychologique, économique,
sociale et culturelle :
1° De protéger, maintenir, restaurer et promouvoir la
santé physique et mentale des personnes ou l'autonomie de
leurs
fonctions vitales physiques et psychiques en vue de favoriser
leur maintien, leur insertion ou leur réinsertion dans
leur
cadre de vie familial ou social ;
2° De concourir à la mise en place de
méthodes et au recueil des informations utiles aux autres
professionnels, et
notamment aux médecins pour poser leur diagnostic et
évaluer l'effet de leurs prescriptions ;
3° De participer à l'évaluation du
degré de dépendance des personnes ;
4° De contribuer à la mise en oeuvre des
traitements en participant à la surveillance clinique et à
l'application des
prescriptions médicales contenues, le cas
échéant, dans des protocoles établis à l'initiative
du ou des médecins
prescripteurs ;
5° De participer à la prévention, à
l'évaluation et au soulagement de la douleur et de la détresse
physique et
psychique
des personnes, particulièrement en fin de vie au moyen
des soins palliatifs, et d'accompagner, en tant que de besoin,
leur entourage.
Article R. 4311-3
Relèvent du rôle propre de l'infirmier ou de
l'infirmière les soins liés aux fonctions d'entretien et de
continuité de la
vie
et visant à compenser partiellement ou totalement un
manque ou une diminution d'autonomie d'une personne ou
d'un
groupe de personnes.
Dans ce cadre, l'infirmier ou l'infirmière a
compétence pour prendre les initiatives et accomplir les soins qu'il
juge
nécessaires conformément aux dispositions des
articles R. 4311-5 et R. 4311-6. Il identifie les besoins de la
personne,
pose un diagnostic infirmier, formule des objectifs de soins,
met en oeuvre les actions appropriées et les évalue. Il
peut
élaborer, avec la participation des membres de
l'équipe soignante, des protocoles de soins infirmiers relevant de
son
initiative. Il est chargé de la conception, de
l'utilisation et de la gestion du dossier de soins infirmiers.
Article R. 4311-4
Lorsque les actes accomplis et les soins dispensés
relevant de son rôle propre sont dispensés dans un
établissement
ou
un service à domicile à caractère
sanitaire, social ou médico-social, l'infirmier ou l'infirmière
peut, sous sa
responsabilité, les assurer avec la collaboration
d'aides-soignants, d'auxiliaires de puériculture ou d'aides
médicopsychologiques
qu'il encadre et dans les limites de la qualification reconnue
à ces derniers du fait de leur formation.
Cette collaboration peut s'inscrire dans le cadre des
protocoles de soins infirmiers mentionnés à l'article R.
4311-3.
Article R. 4311-5
Dans le cadre de son rôle propre, l'infirmier ou
l'infirmière accomplit les actes ou dispense les soins suivants
visant
à
identifier les risques et à assurer le confort et la
sécurité de la personne et de son environnement et comprenant
son
information et celle de son entourage :
1° Soins et procédés visant à
assurer l'hygiène de la personne et de son environnement ;
2° Surveillance de l'hygiène et de
l'équilibre alimentaire ;
3° Dépistage et évaluation des risques de
maltraitance ;
4° Aide à la prise des médicaments
présentés sous forme non injectable ;
5° Vérification de leur prise ;
6° Surveillance de leurs effets et éducation du
patient ;
7° Administration de l'alimentation par sonde gastrique,
sous réserve des dispositions prévues à l'article R.
4311-7
et
changement de sonde d'alimentation gastrique ;
8° Soins et surveillance de patients en assistance
nutritive entérale ou parentérale ;
9° Surveillance de l'élimination intestinale et
urinaire et changement de sondes vésicales ;
10° Soins et surveillance des patients sous dialyse
rénale ou péritonéale ;
11° Soins et surveillance des patients placés en
milieu stérile ;
12° Installation du patient dans une position en rapport
avec sa pathologie ou son handicap ;
13° Préparation et surveillance du repos et du
sommeil ;
14° Lever du patient et aide à la marche ne
faisant pas appel aux techniques de rééducation ;
15° Aspirations des sécrétions d'un patient
qu'il soit ou non intubé ou trachéotomisé ;
16° Ventilation manuelle instrumentale par masque ;
17° Utilisation d'un défibrillateur
semi-automatique et surveillance de la personne placée sous cet appareil
;
18° Administration en aérosols de produits non
médicamenteux ;
19° Recueil des observations de toute nature susceptibles
de concourir à la connaissance de l'état de santé de la
personne et appréciation des principaux
paramètres servant à sa surveillance : température,
pulsations, pression
artérielle, rythme respiratoire, volume de la
diurèse, poids, mensurations, réflexes pupillaires,
réflexes de défense
cutanée, observations des manifestations de
l'état de conscience, évaluation de la douleur ;
20° Réalisation, surveillance et renouvellement
des pansements non médicamenteux ;
21° Réalisation et surveillance des pansements et
des bandages autres que ceux mentionnés à l'article R. 4311-7
;
22° Prévention et soins d'escarres ;
23° Prévention non médicamenteuse des
thromboses veineuses ;
24° Soins et surveillance d'ulcères cutanés
chroniques ;
25° Toilette périnéale ;
26° Préparation du patient en vue d'une
intervention, notamment soins cutanés préopératoires ;
27° Recherche des signes de complications pouvant
survenir chez un patient porteur d'un dispositif
d'immobilisation ou
de contention ;
28° Soins de bouche avec application de produits non
médicamenteux ;
29° Irrigation de l'oeil et instillation de collyres ;
30° Participation à la réalisation des
tests à la sueur et recueil des sécrétions lacrymales ;
31° Surveillance de scarifications, injections et
perfusions mentionnées aux articles R. 4311-7 et R. 4311-9 ;
32° Surveillance de patients ayant fait l'objet de
ponction à visée diagnostique ou thérapeutique ;
33° Pose de timbres tuberculiniques et lecture ;
34° Détection de parasitoses externes et soins aux
personnes atteintes de celles-ci ;
35° Surveillance des fonctions vitales et maintien de ces
fonctions par des moyens non invasifs et n'impliquant pas
le
recours à des médicaments ;
36° Surveillance des cathéters, sondes et drains
;
37° Participation à la réalisation
d'explorations fonctionnelles, à l'exception de celles
mentionnées à l'article R.
4311-
10, et pratique d'examens non vulnérants de
dépistage de troubles sensoriels ;
38° Participation à la procédure de
désinfection et de stérilisation des dispositifs médicaux
réutilisables ;
39° Recueil des données biologiques obtenues par
des techniques à lecture instantanée suivantes :
a) Urines : glycosurie acétonurie, protéinurie,
recherche de sang, potentiels en ions hydrogène, pH ;
b) Sang : glycémie, acétonémie ;
40° Entretien d'accueil privilégiant
l'écoute de la personne avec orientation si nécessaire ;
41° Aide et soutien psychologique ;
42° Observation et surveillance des troubles du
comportement.
Article R. 4311-6
Dans le domaine de la santé mentale, outre les actes et
soins mentionnés à l'article R. 4311-5, l'infirmier ou
l'infirmière
accomplit les actes et soins suivants :
1° Entretien d'accueil du patient et de son entourage
;
2° Activités à visée
sociothérapeutique individuelle ou de groupe ;
3° Surveillance des personnes en chambre d'isolement ;
4° Surveillance et évaluation des engagements
thérapeutiques qui associent le médecin, l'infirmier ou
l'infirmière et
le
patient.
Article R. 4311-7
L'infirmier ou l'infirmière est habilité
à pratiquer les actes suivants soit en application d'une prescription
médicale
qui,
sauf urgence, est écrite, qualitative et quantitative,
datée et signée, soit en application d'un protocole écrit,
qualitatif
et
quantitatif, préalablement établi, daté
et signé par un médecin :
1° Scarifications, injections et perfusions autres que
celles mentionnées au deuxième alinéa de l'article R.
4311-9,
instillations et pulvérisations ;
2° Scarifications et injections destinées aux
vaccinations ou aux tests tuberculiniques ;
3° Mise en place et ablation d'un cathéter court ou
d'une aiguille pour perfusion dans une veine superficielle des membres ou dans
une veine épicrânienne ;
4° Surveillance de cathéters veineux centraux et de
montages d'accès vasculaires implantables mis en place par un
médecin ;
5° Injections et perfusions, à l'exclusion de la
première, dans ces cathéters ainsi que dans les cathéters
veineux centraux
et ces montages :
a) De produits autres que ceux mentionnés au
deuxième alinéa de l'article R. 4311-9 ;
b) De produits ne contribuant pas aux techniques
d'anesthésie générale ou locorégionale
mentionnées à l'article R.
4311-12.
Ces injections et perfusions font l'objet d'un compte rendu
d'exécution écrit, daté et signé par l'infirmier
ou
l'infirmière
et transcrit dans le dossier de soins infirmiers ;
6° Administration des médicaments sans
préjudice des dispositions prévues à l'article R. 4311-6
;
7° Pose de dispositifs transcutanés et surveillance
de leurs effets ;
8° Renouvellement du matériel de pansements
médicamenteux ;
9° Réalisation et surveillance de pansements
spécifiques ;
10° Ablation du matériel de réparation
cutanée ;
11° Pose de bandages de contention ;
12° Ablation des dispositifs d'immobilisation et de
contention ;
13° Renouvellement et ablation des pansements
médicamenteux, des systèmes de tamponnement et de drainage,
à
l'exception des drains pleuraux et médiastinaux ;
14° Pose de sondes gastriques en vue de tubage,
d'aspiration, de lavage ou d'alimentation gastrique ;
15° Pose de sondes vésicales en vue de
prélèvement d'urines, de lavage, d'instillation, d'irrigation ou
de drainage de
la
vessie, sous réserve des dispositions du troisième
alinéa de l'article R. 4311-10 ;
16° Instillation intra-urétrale ;
17° Injection vaginale ;
18° Pose de sondes rectales, lavements, extractions de
fécalomes, pose et surveillance de goutte-à-goutte rectal ;
19° Appareillage, irrigation et surveillance d'une plaie,
d'une fistule ou d'une stomie ;
20° Soins et surveillance d'une plastie ;
21° Participation aux techniques de dilatation de cicatrices
ou de stomies ;
22° Soins et surveillance d'un patient intubé ou
trachéotomisé, le premier changement de canule de
trachéotomie
étant
effectué par un médecin ;
23° Participation à l'hyperthermie et à
l'hypothermie ;
24° Administration en aérosols et
pulvérisations de produits médicamenteux ;
25° Soins de bouche avec application de produits
médicamenteux et, en tant que de besoin, aide instrumentale ;
26° Lavage de sinus par l'intermédiaire de
cathéters fixés par le médecin ;
27° Bains d'oreilles et instillations médicamenteuses
;
28° Enregistrements simples d'électrocardiogrammes,
d'électro-encéphalogrammes et de potentiels évoqués
sous
réserve des dispositions prévues à l'article
R. 4311-10 ;
29° Mesure de la pression veineuse centrale ;
30° Vérification du fonctionnement des appareils de
ventilation assistée ou du monitorage, contrôle des
différents
paramètres et surveillance des patients placés sous
ces appareils ;
31° Pose d'une sonde à oxygène ;
32° Installation et surveillance des personnes
placées sous oxygénothérapie normobare et à
l'intérieur d'un caisson
hyperbare ;
33° Branchement, surveillance et débranchement d'une
dialyse rénale, péritonéale ou d'un circuit
d'échanges
plasmatique ;
34° Saignées ;
35° Prélèvements de sang par ponction veineuse
ou capillaire ou par cathéter veineux ;
36° Prélèvements de sang par ponction
artérielle pour gazométrie ;
37° Prélèvements non sanglants
effectués au niveau des téguments ou des muqueuses directement
accessibles ;
38° Prélèvements et collecte de
sécrétions et d'excrétions ;
39° Recueil aseptique des urines ;
40° Transmission des indications techniques se rapportant
aux prélèvements en vue d'analyses de biologie
médicale ;
41° Soins et surveillance des personnes lors des transports
sanitaires programmés entre établissements de soins ;
42° Entretien individuel et utilisation au sein d'une
équipe pluridisciplinaire de techniques de médiation à
visée
thérapeutique ou psychothérapique ;
43° Mise en oeuvre des engagements thérapeutiques qui
associent le médecin, l'infirmier ou l'infirmière et le
patient,
et
des protocoles d'isolement.
Article R. 4311-8
L'infirmier ou l'infirmière est habilité à
entreprendre et à adapter les traitements antalgiques, dans le cadre
des
protocoles préétablis, écrits, datés
et signés par un médecin. Le protocole est intégré
dans le dossier de soins
infirmiers.
Article R. 4311-9
L'infirmier ou l'infirmière est habilité à
accomplir sur prescription médicale écrite, qualitative et
quantitative, datée
et
signée, les actes et soins suivants, à condition
qu'un médecin puisse intervenir à tout moment :
1° Injections et perfusions de produits d'origine humaine
nécessitant, préalablement à leur réalisation,
lorsque le
produit
l'exige, un contrôle d'identité et de
compatibilité obligatoire effectué par l'infirmier ou
l'infirmière ;
2° Injections de médicaments à des fins
analgésiques dans des cathéters périduraux et
intrathécaux ou placés à
proximité d'un tronc ou d'un plexus nerveux, mis en place
par un médecin et après que celui-ci a effectué la
première
injection ;
3° Préparation, utilisation et surveillance des
appareils de circulation extracorporelle ;
4° Ablation de cathéters centraux et
intrathécaux ;
5° Application d'un garrot pneumatique d'usage chirurgical
;
6° Pose de dispositifs d'immobilisation ;
7° Utilisation d'un défibrillateur manuel ;
8° Soins et surveillance des personnes, en
postopératoire, sous réserve des dispositions prévues
à l'article R. 4311-
12 ;
9° Techniques de régulation thermique, y compris en
milieu psychiatrique ;
10° Cures de sevrage et de sommeil.
Article R. 4311-10
L'infirmier ou l'infirmière participe à la mise en
oeuvre par le médecin des techniques suivantes :
1° Première injection d'une série
d'allergènes ;
2° Premier sondage vésical chez l'homme en cas de
rétention ;
3° Enregistrement d'électrocardiogrammes et
d'électroencéphalogrammes avec épreuves d'effort ou emploi
de
médicaments modificateurs ;
4° Prise et recueil de pression hémodynamique faisant
appel à des techniques à caractère vulnérant autres
que celles
mentionnées à l'article R. 4311-7 ;
5° Actions mises en oeuvre en vue de faire face à des
situations d'urgence vitale ;
6° Explorations fonctionnelles comportant des
épreuves pharmacodynamiques, d'effort, de stimulation ou des tests
de
provocation ;
7° Pose de systèmes d'immobilisation après
réduction ;
8° Activités, en équipe pluridisciplinaire, de
transplantation d'organes et de greffe de tissus ;
9° Transports sanitaires :
a) Transports sanitaires urgents entre établissements de
soins effectués dans le cadre d'un service mobile d'urgence et
de réanimation ;
b) Transports sanitaires médicalisés du lieu de la
détresse vers un établissement de santé effectués
dans le cadre d'un
service mobile d'urgence et de réanimation ;
10° Sismothérapie et insulinothérapie à
visée psychiatrique.
Article R. 4311-11
L'infirmier ou l'infirmière titulaire du diplôme
d'Etat de bloc opératoire ou en cours de formation préparant
à ce
diplôme, exerce en priorité les activités
suivantes :
1° Gestion des risques liés à
l'activité et à l'environnement opératoire ;
2° Elaboration et mise en oeuvre d'une démarche de
soins individualisée en bloc opératoire et secteurs
associés ;
3° Organisation et coordination des soins infirmiers en
salle d'intervention ;
4° Traçabilité des activités au bloc
opératoire et en secteurs associés ;
5° Participation à l'élaboration, à
l'application et au contrôle des procédures de désinfection
et de stérilisation des
dispositifs médicaux réutilisables visant
à la prévention des infections nosocomiales au bloc
opératoire et en secteurs
associés.
En per-opératoire, l'infirmier ou l'infirmière
titulaire du diplôme d'Etat de bloc opératoire ou l'infirmier
ou
l'infirmière
en cours de formation préparant à ce
diplôme exerce les activités de circulant, d'instrumentiste et
d'aide opératoire
en
présence de l'opérateur.
Il est habilité à exercer dans tous les secteurs
où sont pratiqués des actes invasifs à visée
diagnostique, thérapeutique,
ou
diagnostique et thérapeutique dans les secteurs de
stérilisation du matériel médico-chirurgical et dans les
services
d'hygiène hospitalière.
Article R. 4311-12
L'infirmier ou l'infirmière, anesthésiste
diplômé d'Etat, est seul habilité, à condition qu'un
médecin
anesthésisteréanimateur
puisse intervenir à tout moment, et après qu'un
médecin anesthésiste-réanimateur a examiné le
patient et
établi le protocole, à appliquer les techniques
suivantes :
1° Anesthésie générale ;
2° Anesthésie loco-régionale et
réinjections dans le cas où un dispositif a été mis
en place par un médecin
anesthésisteréanimateur
;
3° Réanimation peropératoire.
Il accomplit les soins et peut, à l'initiative
exclusive du médecin anesthésiste-réanimateur,
réaliser les gestes
techniques
qui concourent à l'application du protocole.
En salle de surveillance postinterventionnelle, il assure les
actes relevant des techniques d'anesthésie citées aux 1°,
2° et
3° et est habilité à la prise en charge de
la douleur postopératoire relevant des mêmes techniques.
Les transports sanitaires mentionnés à l'article
R. 4311-10 sont réalisés en priorité par l'infirmier ou
l'infirmière
anesthésiste diplômé d'Etat.
L'infirmier ou l'infirmière, en cours de formation
préparant à ce diplôme, peut participer à ces
activités en présence
d'un infirmier anesthésiste diplômé
d'Etat.
Article R. 4311-13
Les actes concernant les enfants de la naissance à
l'adolescence, et en particulier ceux ci-dessous énumérés,
sont
dispensés en priorité par une infirmière
titulaire du diplôme d'Etat de puéricultrice et l'infirmier ou
l'infirmière en
cours
de formation préparant à ce diplôme :
1° Suivi de l'enfant dans son développement et son
milieu de vie ;
2° Surveillance du régime alimentaire du
nourrisson ;
3° Prévention et dépistage précoce
des inadaptations et des handicaps ;
4° Soins du nouveau-né en réanimation ;
5° Installation, surveillance et sortie du
nouveau-né placé en incubateur ou sous photothérapie.
Article R. 4311-14
En l'absence d'un médecin, l'infirmier ou
l'infirmière est habilité, après avoir reconnu une
situation comme relevant
de
l'urgence ou de la détresse psychologique, à
mettre en oeuvre des protocoles de soins d'urgence, préalablement
écrits,
datés et signés par le médecin
responsable. Dans ce cas, l'infirmier ou l'infirmière accomplit les
actes conservatoires
nécessaires jusqu'à l'intervention d'un
médecin. Ces actes doivent obligatoirement faire l'objet de sa part
d'un
compte
rendu écrit, daté, signé, remis au
médecin et annexé au dossier du patient.
En cas d'urgence et en dehors de la mise en oeuvre du
protocole, l'infirmier ou l'infirmière décide des gestes
à
pratiquer
en attendant que puisse intervenir un médecin. Il prend
toutes mesures en son pouvoir afin de diriger la personne
vers la
structure de soins la plus appropriée à son
état.
Article R. 4311-15
Selon le secteur d'activité où il exerce, y
compris dans le cadre des réseaux de soins, et en fonction des besoins
de
santé
identifiés, l'infirmier ou l'infirmière propose
des actions, les organise ou y participe dans les domaines suivants :
1° Formation initiale et formation continue du personnel
infirmier, des personnels qui l'assistent et éventuellement
d'autres personnels de santé ;
2° Encadrement des stagiaires en formation ;
3° Formation, éducation, prévention et
dépistage, notamment dans le domaine des soins de santé primaires
et
communautaires ;
4° Dépistage, prévention et
éducation en matière d'hygiène, de santé
individuelle et collective et de sécurité ;
5° Dépistage des maladies sexuellement
transmissibles, des maladies professionnelles, des maladies
endémiques,
des
pratiques addictives ;
6° Education à la sexualité ;
7° Participation à des actions de santé
publique ;
8° Recherche dans le domaine des soins infirmiers et
participation à des actions de recherche pluridisciplinaire.
Il participe également à des actions de secours,
de médecine de catastrophe et d'aide humanitaire, ainsi qu'à
toute
action
coordonnée des professions de santé et des
professions sociales conduisant à une prise en charge globale des
personnes.
Section 2
Personnes autorisées à exercer la profession
Sous-section 1
Titulaires du diplôme d'Etat d'infirmier ou
d'infirmière
Article D. 4311-16
Le diplôme d'Etat d'infirmier ou d'infirmière est
délivré par le préfet de région aux candidats ayant
suivi, sauf
dispense,
l'enseignement préparatoire au diplôme d'Etat
d'infirmier ou d'infirmière et subi avec succès les
épreuves d'un
examen
à l'issue de cet enseignement.
Article D. 4311-17
La durée des études préparatoires au
diplôme est fixée à trois ans.
Les conditions dans lesquelles peuvent être
accordées des dispenses partielles ou totales d'enseignement sont
fixées,
après avis de la commission des infirmiers et
infirmières du Conseil supérieur des professions
paramédicales, par
arrêté
du ministre chargé de la santé.
Article D. 4311-18
L'enseignement comprend :
1° Un enseignement théorique ;
2° Un enseignement pratique ;
3° Des stages.
Les conditions d'indemnisation des stages et de remboursement
des frais de déplacement liés aux stages sont fixées
par
arrêté du ministre chargé de la
santé.
Article D. 4311-19
Les instituts de formation en soins infirmiers
autorisés à délivrer l'enseignement préparant au
diplôme d'Etat sont
chargés de la mise en oeuvre des modalités
d'admission sous le contrôle des préfets de région et de
département ou
du
préfet de Saint-Pierre-et-Miquelon. Ils ont la charge
de l'organisation des épreuves et de l'affichage des
résultats.
La composition des jurys et la nomination de leurs membres
sont arrêtées par le préfet de région.
Article D. 4311-20
Les conditions d'autorisation et de fonctionnement des
instituts sont fixées, après avis de la commission des
infirmiers
et infirmières du Conseil supérieur des
professions paramédicales, par arrêté du ministre
chargé de la santé.
Article D. 4311-21
Le contrôle des instituts est exercé par les
fonctionnaires désignés à cet effet par le ministre
chargé de la santé.
Article D. 4311-22
Les directeurs des instituts ne relevant pas du titre IV du
statut général des fonctionnaires sont agréés,
après avis de
la
commission des infirmiers et infirmières du Conseil
supérieur des professions paramédicales, par le ministre
chargé
de
la santé.
Article D. 4311-23
Les conditions d'agrément des établissements,
services et institutions où les étudiants effectuent leurs stages
sont
fixées
par arrêté du ministre chargé de la
santé.
Article D. 4311-24
Le silence gardé pendant plus de quatre mois sur les
demandes d'agrément et d'autorisation mentionnées aux
articles D.
4311-20 et D. 4311-22 vaut décision de rejet.
Sous-section 2
Titulaires du diplôme d'Etat d'infirmier de secteur
psychiatrique
Article D. 4311-25
La commission prévue à l'article L. 4311-5,
présidée par le directeur régional des affaires sanitaires
et sociales ou
son
représentant, est composée de :
1° Deux praticiens hospitaliers, dont un exerçant
dans un service de psychiatrie ;
2° Deux infirmiers ou infirmières titulaires du
diplôme d'Etat d'infirmier ou d'infirmière et du diplôme de
cadre de
santé ;
3° Deux infirmiers ou infirmières titulaires du
diplôme d'Etat d'infirmier de secteur psychiatrique et du diplôme
de
cadre de santé.
Les membres de la commission sont désignés par
le directeur régional des affaires sanitaires et sociales parmi les
professionnels de la région. Les membres prévus
aux 2° et 3° ci-dessus sont désignés sur proposition
des
organisations
syndicales représentatives des infirmiers.
Article D. 4311-26
Les infirmiers et infirmières, titulaires du
diplôme d'Etat d'infirmier de secteur psychiatrique, candidats
à
l'obtention du
diplôme d'Etat d'infirmier ou d'infirmière
adressent au président de la commission, par lettre recommandée
avec
accusé de réception, un dossier comportant les
éléments suivants :
1° Copie du diplôme d'infirmier de secteur
psychiatrique ;
2° Curriculum vitae comportant en annexe la liste des
services dans lesquels le candidat a exercé son activité,
ainsi
que
la nature des fonctions exercées ; cette liste est
certifiée exacte par le ou les chefs des établissements dans
lesquels le
candidat a exercé ses fonctions ;
3° Liste des actions de formation continue suivies par le
candidat avec, pour chacune d'entre elles, une attestation du
responsable de celle-ci ou du chef de l'établissement
dans lequel l'intéressé exerçait ses fonctions au moment
où elle
a
été suivie ;
4° Eventuellement, copie des diplômes autres que le
diplôme d'infirmier de secteur psychiatrique, obtenus par le
candidat.
La commission peut, si elle le juge opportun, solliciter du
candidat toutes informations complémentaires de nature à
l'éclairer sur le contenu des formations suivies.
Article D. 4311-27
Les dossiers mentionnés à l'article D. 4311-26
sont adressés chaque année entre le 1er et le 31 janvier au
président
de la
commission située dans la région où le
candidat exerce ses fonctions ou, s'il n'exerce aucune activité, dans la
région
où
est situé son domicile.
Article D. 4311-28
Au vu des éléments du dossier, la commission
fixe, pour chaque candidat, le contenu de la formation
complémentaire
préalable à l'obtention du diplôme d'Etat
d'infirmier ou d'infirmière, au regard notamment du contenu du
programme
des études conduisant au diplôme d'Etat. La
durée globale de cette formation ne peut être inférieure
à six mois.
Article D. 4311-29
L'organisation de la formation complémentaire est
confiée aux directions des instituts de formation en soins
infirmiers,
en collaboration avec le directeur du service de soins
infirmiers dans les établissements publics de santé, la
personne
remplissant les fonctions équivalentes dans les
établissements de santé privés, et en leur absence avec le
responsable
infirmier du service d'accueil. La commission désigne,
pour chaque candidat, l'institut de formation auquel il devra
s'adresser.
Article D. 4311-30
Les objectifs de la formation complémentaire sont
définis contractuellement par la personne responsable de
l'encadrement du candidat sur le ou les lieux de stage,
désignée par le directeur de l'institut de formation en soins
infirmiers et le candidat lui-même. Le candidat peut
informer la commission régionale de toute difficulté
rencontrée
lors
du déroulement du ou des stages.
Article D. 4311-31
A l'issue de chacun des stages, la personne responsable de
l'encadrement du stage procède avec l'équipe ayant
effectivement assuré la formation du candidat et le
candidat lui-même au bilan de cette formation au regard des
objectifs déterminés. Ce bilan comportant une
appréciation écrite précise et motivée est transmis
à la commission et
communiqué au candidat.
Article D. 4311-32
Au vu du bilan précité et du dossier initial, la
commission décide de l'attribution au candidat du diplôme
d'Etat
d'infirmier ou d'infirmière. Elle peut lui demander
d'effectuer à nouveau tout ou partie de la formation
complémentaire.
Elle se prononce alors de façon définitive sur
l'attribution du diplôme d'Etat d'infirmier ou d'infirmière.
Article D. 4311-33
Les décisions de la commission sont prises à la
majorité des suffrages exprimés. En cas de partage égal
des voix, le
président a voix prépondérante.
Sous-section 3
Ressortissants d'un Etat membre de la Communauté
européenne
ou partie à l'accord sur l'Espace économique
européen
Paragraphe 1
Autorisation spéciale d'exercice
Article R. 4311-34
L'autorisation d'exercer la profession d'infirmier ou
d'infirmière prévue à l'article L. 4311-4 est
délivrée par le
préfet
de région, après avis d'une commission
régionale dont il désigne les membres sur proposition du
directeur régional
des
affaires sanitaires et sociales.
La commission, présidée par le directeur
régional des affaires sanitaires et sociales ou son représentant,
comprend :
1° Deux médecins ;
2° Deux cadres infirmiers, dont l'un exerce ses fonctions
dans un établissement à caractère sanitaire ou
médico-
social,
et l'autre dans un institut de formation en soins infirmiers
;
3° Un infirmier ou une infirmière exerçant
dans le secteur libéral.
Lorsque le demandeur est titulaire d'un diplôme
permettant l'exercice des fonctions soit d'infirmier anesthésiste,
soit
d'infirmier de bloc opératoire, soit de
puéricultrice, la commission est complétée par deux
infirmiers ou infirmières
titulaires du diplôme d'Etat correspondant, dont un au
moins participe à la formation préparatoire à ce
diplôme.
Article R. 4311-35
Les personnes qui souhaitent bénéficier de
l'autorisation prévue à l'article L. 4311-4 en formulent la
demande
auprès du
préfet de région, par lettre recommandée
avec demande d'avis de réception.
La demande est accompagnée d'un dossier permettant de
connaître la nationalité du demandeur, la formation qu'il a
suivie, le diplôme qu'il a obtenu et, le cas
échéant, son expérience professionnelle. La liste des
pièces et des
informations à produire pour l'instruction de la
demande est fixée par arrêté du ministre chargé de
la santé.
Dans le cas où le préfet de région
réclame, par lettre recommandée avec demande d'avis de
réception, les pièces et
les
informations manquantes nécessaires à l'examen
de la demande, le délai d'instruction est suspendu jusqu'à ce que
le
dossier soit complet.
Article R. 4311-36
Le préfet de région statue sur la demande
d'autorisation, après avis de la commission régionale, par une
décision
motivée, dans un délai de quatre mois à
compter de la date du récépissé mentionné à
l'article R. 4311-35. L'absence
de
réponse dans ce délai vaut rejet de la
demande.
L'autorisation précise, le cas échéant,
qu'elle est accordée pour l'exercice de la spécialité
d'infirmier anesthésiste,
d'infirmier de bloc opératoire ou d'infirmière
puéricultrice.
Article R. 4311-37
Dans les cas prévus au deuxième alinéa de
l'article L. 4311-4, la délivrance de l'autorisation est
subordonnée à la
vérification de la capacité du demandeur
à l'exercice de la profession en France. Cette vérification est
effectuée au
choix du demandeur soit par une épreuve d'aptitude,
soit à l'issue d'un stage d'adaptation.
Article R. 4311-38
L'épreuve d'aptitude consiste en un contrôle des
connaissances portant sur les matières pour lesquelles la formation
du
candidat a été jugée insuffisante. Elle
peut prendre la forme d'une épreuve écrite, orale ou pratique.
Le stage d'adaptation, d'une durée maximale d'un an, a
pour objet de permettre aux intéressés d'acquérir les
connaissances portant sur les matières pour lesquelles
leur formation a été jugée insuffisante.
Le préfet de région détermine, en
fonction de ces matières, la nature et la durée de
l'épreuve d'aptitude et du stage
d'adaptation qui sont proposés au choix du candidat.
Article R. 4311-39
Sont fixées, après avis de la commission des
infirmiers et infirmières du Conseil supérieur des professions
paramédicales, par arrêté du ministre
chargé de la santé :
1° Les conditions d'organisation, les modalités de
notation de l'épreuve d'aptitude, la composition du jury chargé
de
l'évaluer ;
2° Les conditions d'organisation et de validation du
stage d'adaptation.
Paragraphe 2
Déclaration préalable
Article R. 4311-40
L'infirmier ou l'infirmière, ressortissant d'un des
Etats membres de la Communauté européenne ou d'un Etat partie
à
l'accord sur l'Espace économique européen, qui,
étant établi et exerçant légalement dans un de ces
Etats autres que
la
France des activités d'infirmier responsable des soins
généraux, veut exécuter en France des actes
professionnels
prévus
à la section 1 du présent chapitre sans avoir
procédé à son inscription sur la liste
départementale prévue à l'article L.
4311-15 effectue, sauf cas d'urgence, préalablement une
déclaration auprès de la direction départementale des
affaires
sanitaires et sociales du département dans lequel il va
exécuter ces actes professionnels.
Cette déclaration comporte, outre l'attestation et la
déclaration sur l'honneur prévues au troisième
alinéa de l'article
L.
4311-22, une photocopie de la carte nationale
d'identité ou du passeport faisant apparaître la
nationalité du
demandeur.
La déclaration fait l'objet d'une inscription sur un
registre tenu par chaque direction départementale des affaires
sanitaires et sociales.
Article R. 4311-41
L'infirmier ou l'infirmière mentionné à
l'article R. 4311-40 peut, en cas d'urgence, effectuer sans délai les
actes
professionnels prévus à la section 1 du
présent chapitre. Toutefois, il effectue la déclaration prescrite
par l'article R.
4311-40 dans un délai de quinze jours à compter
du début de l'accomplissement des actes en cause.
Section 3
Diplômes de spécialité
Paragraphe 1
Diplôme d'Etat d'infirmier de bloc opératoire
Article D. 4311-42
Le diplôme d'Etat d'infirmier de bloc opératoire
est délivré par le préfet de région aux personnes
titulaires du
diplôme
d'Etat d'infirmier ou d'infirmière qui ont suivi un
enseignement agréé par la même autorité et subi avec
succès les
épreuves d'un examen à l'issue de cet
enseignement.
Ce diplôme peut être délivré dans
les mêmes conditions aux personnes titulaires du diplôme d'Etat de
sage-femme.
Article D. 4311-43
La durée totale de l'enseignement est fixée
à dix-huit mois.
L'enseignement comporte une partie théorique et des
stages.
Sont fixés par arrêté du ministre
chargé de la santé :
1° Les conditions d'agrément de l'enseignement
;
2° Les conditions d'admission des étudiants ;
3° Le programme et l'organisation des études ;
4° Les conditions dans lesquelles des dispenses
d'enseignement peuvent être attribuées à des infirmiers
ou
infirmières
diplômés d'Etat justifiant d'une
expérience professionnelle en bloc opératoire ;
5° Les modalités des épreuves qui
sanctionnent cet enseignement.
Article D. 4311-44
La nomination des directeurs et directeurs scientifiques des
instituts de formation dispensant cet enseignement est
subordonnée à leur agrément par le
préfet de région.
Celui-ci consulte au préalable la commission des
infirmiers et infirmières du Conseil supérieur des professions
paramédicales pour les directeurs.
Paragraphe 2
Diplôme d'Etat d'infirmier anesthésiste
Article D. 4311-45
Le diplôme d'Etat d'infirmier anesthésiste est
délivré par le préfet de région aux personnes
titulaires du diplôme
d'Etat
d'infirmier ou d'infirmière ou d'un autre titre
permettant l'exercice de cette profession ou aux personnes titulaires
du
diplôme d'Etat de sage-femme ou d'un autre titre
permettant l'exercice de cette profession qui, après réussite
à des
épreuves d'admission, ont suivi un enseignement
agréé par la même autorité et satisfait avec
succès aux épreuves
contrôlant cet enseignement.
Article D. 4311-46
Les infirmiers et infirmières, titulaires du certificat
d'aptitude aux fonctions d'aide-anesthésiste créé par le
décret du
9
avril 1960 ou titulaires du diplôme d'Etat d'infirmier
anesthésiste peuvent faire usage du titre d'infirmier
anesthésiste
diplômé d'Etat, à l'exclusion de toute
autre appellation.
Article D. 4311-47
La durée des études préparatoires
à la délivrance du diplôme d'Etat d'infirmier
anesthésiste est de deux années.
Sont fixés par arrêté du ministre
chargé de la santé :
1° Les conditions d'autorisation et de fonctionnement des
instituts de formation ;
2° Les conditions d'admission des étudiants ;
3° Le programme et l'organisation des études ;
4° Les modalités d'attribution des dispenses
d'études ;
5° Les conditions de délivrance du
diplôme.
Article D. 4311-48
La nomination des directeurs et directeurs scientifiques des
instituts de formation dispensant cet enseignement est
subordonné à leur agrément par le
préfet de région.
Celui-ci consulte au préalable la commission des
infirmiers et infirmières du Conseil supérieur des professions
paramédicales pour les directeurs.
Paragraphe 3
Diplôme d'Etat de puéricultrice
Article D. 4311-49
Le diplôme d'Etat de puéricultrice est
délivré par le préfet de région aux titulaires d'un
diplôme d'infirmier ou de
sagefemme
validés pour l'exercice de la profession en France qui
ont réussi aux épreuves du concours d'admission, suivi
une formation agréée par la même
autorité et satisfait avec succès aux épreuves
d'évaluation de l'enseignement.
Article D. 4311-50
Sont fixées par arrêté du ministre
chargé de la santé :
1° Les conditions d'autorisation et de fonctionnement des
instituts de formation ;
2° Les conditions d'admission des étudiants ;
3° La durée des études, le programme de la
formation, l'organisation de l'enseignement ;
4° Les modalités de délivrance des
dispenses de d'enseignement ;
5° Les conditions de délivrance du
diplôme.
Article D. 4311-51
Les conditions dans lesquelles est délivrée une
attestation d'études à la place du diplôme d'Etat de
puéricultrice aux
titulaires d'un diplôme étranger d'infirmier ou
de sage-femme n'autorisant pas l'exercice en France sont fixées par
arrêté du ministre chargé de la
santé.
Article D. 4311-52
La nomination des directeurs des instituts est
subordonnée à leur agrément par le préfet de
région.
Celui-ci consulte au préalable la commission des
infirmiers et des infirmières du Conseil supérieur des
professions
paramédicales.
Paragraphe 4
Décisions implicites de rejet
Article R. 4311-53
Le silence gardé pendant plus de quatre mois sur les
demandes d'agrément ou d'autorisation mentionnées aux
articles
D. 4311-42, D. 4311-44, D. 4311-45, D. 4311-48, D. 4311-49 et
D. 4311-52 vaut décision de rejet.
Chapitre II
Règles professionnelles
Section 1
Dispositions communes à tous les modes d'exercice
Sous-section 1
Devoirs généraux
Article R. 4312-1
Les dispositions du présent chapitre s'imposent
à toute personne exerçant la profession d'infirmier ou
d'infirmière
telle
qu'elle est définie à l'article L. 4311-1, et
quel que soit le mode d'exercice de cette profession.
Article R. 4312-2
L'infirmier ou l'infirmière exerce sa profession dans
le respect de la vie et de la personne humaine. Il respecte la
dignité
et l'intimité du patient et de la famille.
Article R. 4312-3
L'infirmier ou l'infirmière n'accomplit que les actes
professionnels qui relèvent de sa compétence en vertu des
dispositions de la section I du chapitre Ier du présent
titre, prises en application des articles L. 4161-1, L. 4311-1 et
L.
6211-8.
Article R. 4312-4
Le secret professionnel s'impose à tout infirmier ou
infirmière et à tout étudiant infirmier dans les
conditions
établies
par la loi.
Le secret couvre non seulement ce qui lui a été
confié, mais aussi ce qu'il a vu, lu, entendu, constaté ou
compris.
L'infirmier ou l'infirmière instruit ses collaborateurs
de leurs obligations en matière de secret professionnel et veille
à
ce qu'ils s'y conforment.
Article R. 4312-5
L'infirmier ou l'infirmière doit, sur le lieu de son
exercice, veiller à préserver autant qu'il lui est possible la
confidentialité des soins dispensés.
Article R. 4312-6
L'infirmier ou l'infirmière est tenu de porter
assistance aux malades ou blessés en péril.
Article R. 4312-7
Lorsqu'un infirmier ou une infirmière discerne dans
l'exercice de sa profession qu'un mineur est victime de sévices
ou
de privations, il doit mettre en oeuvre les moyens les plus
adéquats pour le protéger, en n'hésitant pas, si cela
est
nécessaire, à alerter les autorités
médicales ou administratives compétentes lorsqu'il s'agit d'un
mineur de quinze
ans.
Article R. 4312-8
L'infirmier ou l'infirmière doit respecter le droit du
patient de s'adresser au professionnel de santé de son choix.
Article R. 4312-9
L'infirmier ou l'infirmière ne peut aliéner son
indépendance professionnelle sous quelque forme que ce soit. Il ne
peut
notamment accepter une rétribution fondée sur
des obligations de rendement qui auraient pour conséquence une
restriction ou un abandon de cette indépendance.
Article R. 4312-10
Pour garantir la qualité des soins qu'il dispense et la
sécurité du patient, l'infirmier ou l'infirmière a le
devoir
d'actualiser et de perfectionner ses connaissances
professionnelles.
Il a également le devoir de ne pas utiliser des
techniques nouvelles de soins infirmiers qui feraient courir au patient
un
risque injustifié.
Article R. 4312-11
L'infirmier ou l'infirmière respecte et fait respecter
les règles d'hygiène dans l'administration des soins, dans
l'utilisation des matériels et dans la tenue des
locaux. Il s'assure de la bonne élimination des déchets solides
et
liquides
qui résultent de ses actes professionnels.
Article R. 4312-12
Les infirmiers ou infirmières doivent entretenir entre
eux des rapports de bonne confraternité. Il leur est interdit de
calomnier un autre professionnel de la santé, de
médire de lui ou de se faire écho de propos susceptibles de lui
nuire
dans l'exercice de sa profession. Un infirmier ou une
infirmière en conflit avec un confrère doit rechercher la
conciliation.
Article R. 4312-13
Le mode d'exercice de l'infirmier ou de l'infirmière
est salarié ou libéral. Il peut également être
mixte.
Article R. 4312-14
L'infirmier ou l'infirmière est personnellement
responsable des actes professionnels qu'il est habilité à
effectuer.
Dans le cadre de son rôle propre, l'infirmier ou
l'infirmière est également responsable des actes qu'il assure
avec la
collaboration des aides-soignants et des auxiliaires de
puériculture qu'il encadre.
Article R. 4312-15
L'infirmier ou l'infirmière doit prendre toutes
précautions en son pouvoir pour éviter que des personnes non
autorisées
puissent avoir accès aux médicaments et produits
qu'il est appelé à utiliser dans le cadre de son exercice.
Article R. 4312-16
L'infirmier ou l'infirmière a le devoir
d'établir correctement les documents qui sont nécessaires aux
patients. Il lui
est
interdit d'en faire ou d'en favoriser une utilisation
frauduleuse, ainsi que d'établir des documents de complaisance.
Article R. 4312-17
L'infirmier ou l'infirmière ne doit pas user de sa
situation professionnelle pour tenter d'obtenir pour lui-même ou
pour
autrui un avantage ou un profit injustifié ou pour
commettre un acte contraire à la probité.
Sont interdits tout acte de nature à procurer à
un patient un avantage matériel injustifié ou illicite, toute
ristourne en
argent ou en nature faite à un patient.
Il est également interdit à un infirmier ou une
infirmière d'accepter une commission pour un acte infirmier
quelconque
ou pour l'utilisation de matériels ou de technologies
nouvelles.
Article R. 4312-18
Il est interdit à un infirmier ou une infirmière
de se livrer ou de participer à des fins lucratives à toute
distribution de
médicaments et d'appareils ou de produits ayant un
rapport avec son activité professionnelle.
Article R. 4312-19
L'infirmier ou l'infirmière ne doit pas proposer au
patient ou à son entourage, comme salutaire ou sans danger, un
remède ou un procédé illusoire ou
insuffisamment éprouvé.
Il ne doit pas diffuser dans les milieux professionnels ou
médicaux une technique ou un procédé nouveau de soins
infirmiers insuffisamment éprouvés sans
accompagner cette diffusion des réserves qui s'imposent.
Article R. 4312-20
L'infirmier ou l'infirmière ne peut exercer en dehors
d'activités de soins, de prévention, d'éducation de la
santé, de
formation ou de recherche une autre activité lui
permettant de tirer profit des compétences qui lui sont reconnues par
la
réglementation.
Il ne peut exercer une autre activité professionnelle
que si un tel cumul est compatible avec la dignité et la
qualité
qu'exige son exercice professionnel et n'est pas exclu par la
réglementation en vigueur.
Article R. 4312-21
Est interdite à l'infirmier ou à
l'infirmière toute forme de compérage, notamment avec des
personnes exerçant une
profession médicale ou paramédicale, des
pharmaciens ou des directeurs de laboratoires d'analyses de biologie
médicale, des établissements de fabrication et
de vente de remèdes, d'appareils, de matériels ou de produits
nécessaires
à l'exercice de sa profession ainsi qu'avec tout
établissement de soins, médico-social ou social.
Article R. 4312-22
L'infirmier ou l'infirmière auquel une autorité
qualifiée fait appel soit pour collaborer à un dispositif de
secours mis
en
place pour répondre à une situation d'urgence,
soit en cas de sinistre ou de calamité, doit répondre à
cet appel et
apporter son concours.
Article R. 4312-23
L'infirmier ou l'infirmière peut exercer sa profession
dans un local aménagé par une entreprise ou un
établissement
pour les soins dispensés à son personnel.
Article R. 4312-24
Dans le cas où il est interrogé à
l'occasion d'une procédure disciplinaire, l'infirmier ou
l'infirmière est tenu, dans la
mesure compatible avec le respect du secret professionnel, de
révéler les faits utiles à l'instruction parvenus à
sa
connaissance.
Sous-section 2
Devoirs envers les patients
Article R. 4312-25
L'infirmier ou l'infirmière doit dispenser ses soins
à toute personne avec la même conscience quels que soient les
sentiments qu'il peut éprouver à son
égard et quels que soient l'origine de cette personne, son sexe, son
âge, son
appartenance ou non-appartenance à une ethnie, à
une nation ou à une religion déterminée, ses moeurs, sa
situation
de
famille, sa maladie ou son handicap et sa
réputation.
Article R. 4312-26
L'infirmier ou l'infirmière agit en toute circonstance
dans l'intérêt du patient.
Article R. 4312-27
Lorsqu'il participe à des recherches
biomédicales, l'infirmier ou l'infirmière doit le faire dans le
respect des
dispositions
du titre II du livre Ier de la partie I du présent
code.
Article R. 4312-28
L'infirmier ou l'infirmière peut établir pour
chaque patient un dossier de soins infirmiers contenant tous les
éléments
relatifs à son propre rôle et permettant le suivi
du patient.
L'infirmier ou l'infirmière, quel que soit son mode
d'exercice, doit veiller à la protection contre toute
indiscrétion de
ses fiches de soins et des documents qu'il peut détenir
concernant les patients qu'il prend en charge. Lorsqu'il a
recours
à des procédés informatiques, quel que
soit le moyen de stockage des données, il doit prendre toutes les
mesures qui
sont de son ressort pour en assurer la protection, notamment
au regard des règles du secret professionnel.
Article R. 4312-29
L'infirmier ou l'infirmière applique et respecte la
prescription médicale écrite, datée et signée par
le médecin
prescripteur, ainsi que les protocoles thérapeutiques
et de soins d'urgence que celui-ci a déterminés.
Il vérifie et respecte la date de péremption et
le mode d'emploi des produits ou matériels qu'il utilise.
Il doit demander au médecin prescripteur un
complément d'information chaque fois qu'il le juge utile, notamment
s'il
estime être insuffisamment éclairé.
L'infirmier ou l'infirmière communique au
médecin prescripteur toute information en sa possession susceptible
de
concourir à l'établissement du diagnostic ou de
permettre une meilleure adaptation du traitement en fonction de
l'état de
santé du patient et de son évolution.
Chaque fois qu'il l'estime indispensable, l'infirmier ou
l'infirmière demande au médecin prescripteur d'établir
un
protocole thérapeutique et de soins d'urgence
écrit, daté et signé.
En cas de mise en oeuvre d'un protocole écrit de soins
d'urgence ou d'actes conservatoires accomplis jusqu'à
l'intervention d'un médecin, l'infirmier ou
l'infirmière remet à ce dernier un compte rendu écrit,
daté et signé.
Article R. 4312-30
Dès qu'il a accepté d'effectuer des soins,
l'infirmier ou l'infirmière est tenu d'en assurer la continuité,
sous réserve
des
dispositions de l'article R. 4312-41.
Article R. 4312-31
L'infirmier ou l'infirmière chargé d'un
rôle de coordination et d'encadrement veille à la bonne
exécution des actes
accomplis par les infirmiers ou infirmières,
aides-soignants, auxiliaires de puériculture et par les étudiants
infirmiers
placés sous sa responsabilité.
Article R. 4312-32
L'infirmier ou l'infirmière informe le patient ou son
représentant légal, à leur demande, et de façon
adaptée,
intelligible
et loyale, des moyens ou des techniques mis en oeuvre. Il en
est de même des soins à propos desquels il donne tous
les
conseils utiles à leur bon déroulement.
Section 2
Infirmiers ou infirmières d'exercice libéral
Sous-section 1
Devoirs généraux
Article R. 4312-33
L'infirmier ou l'infirmière doit disposer, au lieu de
son exercice professionnel, d'une installation adaptée et de
moyens
techniques suffisants pour assurer l'accueil, la bonne
exécution des soins et la sécurité des patients.
Article R. 4312-34
L'infirmier ou l'infirmière ne doit avoir qu'un seul
lieu d'exercice professionnel. Toutefois, par dérogation à
cette
règle,
il peut avoir un lieu d'exercice secondaire dès lors
que les besoins de la population, attestés par le préfet, le
justifient.
L'autorisation d'exercer dans un lieu secondaire est
donnée par le préfet, à titre personnel et non cessible.
Elle est
retirée par le préfet lorsque les besoins de la
population ne le justifient plus, notamment en raison de l'installation
d'un
autre infirmier.
Les dispositions du présent article ne font pas
obstacle à l'application par les sociétés civiles
professionnelles
d'infirmiers et leurs membres de l'article 51 du décret
n° 79-949 du 9 novembre 1979 portant règlement
d'administration publique pour l'application à la
profession d'infirmier ou d'infirmière de la loi n° 66-879 du 29
novembre 1966 relative aux sociétés civiles
professionnelles.
Article R. 4312-35
Toute association ou société entre des
infirmiers ou infirmières doit faire l'objet d'un contrat écrit
qui respecte
l'indépendance professionnelle de chacun d'eux.
Article R. 4312-36
L'exercice forain de la profession d'infirmier ou
d'infirmière est interdit.
Article R. 4312-37
La profession d'infirmier ou d'infirmière ne doit pas
être pratiquée comme un commerce. Tous les procédés
directs
ou
indirects de réclame ou publicité sont interdits
aux infirmiers ou infirmières.
L'infirmier ou l'infirmière ne peut faire figurer sur
sa plaque professionnelle, sur ses imprimés professionnels, des
annuaires téléphoniques ou professionnels ou sur
des annonces que ses nom, prénoms, titres, diplômes et, le cas
échéant, lieu de délivrance, certificats
ou attestations reconnus par le ministre chargé de la santé,
adresse et
téléphone
professionnels et horaires d'activité.
La plaque professionnelle ne doit pas avoir de dimensions
supérieures à 25 cm x 30 cm. L'infirmier ou
l'infirmière
qui
s'installe, qui change d'adresse, qui se fait remplacer ou qui
souhaite faire connaître des horaires de permanence
peut
procéder à deux insertions consécutives
dans la presse.
Article R. 4312-38
Il est interdit à un infirmier ou à une
infirmière d'exercer sa profession dans un local commercial et dans tout
local
où
sont mis en vente des médicaments, ou des appareils ou
produits ayant un rapport avec son activité professionnelle.
Article R. 4312-39
Il est interdit à un infirmier ou à une
infirmière qui remplit un mandat électif ou une fonction
administrative d'en
user
pour accroître sa clientèle.
Sous-section 2
Devoirs envers les patients
Article R. 4312-40
L'infirmier ou l'infirmière informe le patient du tarif
des actes d'infirmier effectués au cours du traitement ainsi que
de
sa situation au regard de la convention nationale des
infirmiers prévue à l'article L. 162-12-2 du code de la
sécurité
sociale. Il affiche également ces informations dans son
lieu d'exercice et de façon aisément visible.
Il est tenu de fournir les explications qui lui sont
demandées par le patient ou par ses proches sur sa note
d'honoraires
ou sur le coût des actes infirmiers dispensés au
cours du traitement.
Les honoraires de l'infirmier ou de l'infirmière non
conventionné doivent être fixés avec tact et mesure.
Sont interdits toute fixation de forfait d'honoraires ainsi
que toute fraude, abus de cotation ou indication inexacte
portant sur les actes effectués.
L'infirmier ou l'infirmière est toutefois libre de
dispenser ses soins gratuitement.
Article R. 4312-41
Si l'infirmier ou l'infirmière décide, sous
réserve de ne pas nuire à un patient, de ne pas effectuer des
soins, ou se
trouve
dans l'obligation de les interrompre, il doit en expliquer les
raisons à ce patient et, à la demande de ce dernier ou de
ses
proches, lui remettre la liste départementale des
infirmiers et infirmières mentionnée à l'article L.
4312-1.
Dans ce cas, ou si le patient choisit spontanément de
s'adresser à un autre infirmier ou à une autre
infirmière,
l'infirmier
ou l'infirmière remet au médecin prescripteur
les indications nécessaires à la continuité des soins.
Le cas échéant, il transmet au médecin
désigné par le patient ou par ses proches et avec leur accord
explicite la fiche
de
synthèse du dossier de soins infirmiers.
Sous-section 3
Devoirs envers les confrères
Article R. 4312-42
Tous procédés de concurrence déloyale et
notamment tout détournement de clientèle sont interdits à
l'infirmier ou à
l'infirmière.
L'infirmier ou l'infirmière ne peut abaisser ses
honoraires dans un intérêt de concurrence.
Sous-section 4
Conditions de remplacement
Article R. 4312-43
Le remplacement d'un infirmier ou d'une infirmière est
possible pour une durée correspondant à l'indisponibilité
de
l'infirmier ou de l'infirmière remplacé.
Toutefois, un infirmier ou une infirmière interdit d'exercice par
décision
disciplinaire ne peut se faire remplacer pendant la
durée de la sanction.
Au-delà d'une durée de vingt-quatre heures, ou
en cas de remplacement d'une durée inférieure à
vingt-quatre heures
mais répété, un contrat de remplacement
doit être établi entre les deux parties.
Article R. 4312-44
Un infirmier ou une infirmière d'exercice
libéral peut se faire remplacer soit par un confrère d'exercice
libéral, soit
par
un infirmier ou une infirmière n'ayant pas de lieu de
résidence professionnelle. Dans ce dernier cas, le remplaçant
doit
être titulaire d'une autorisation de remplacement
délivrée par le préfet du département de son
domicile et dont la
durée
maximale est d'un an, renouvelable.
L'infirmier ou l'infirmière remplaçant ne peut
remplacer plus de deux infirmiers ou infirmières à la fois, y
compris
dans
une association d'infirmier ou un cabinet de groupe.
Article R. 4312-45
Lorsque l'infirmier ou l'infirmière remplacé
exerce dans le cadre d'une société civile professionnelle ou
d'une
société
d'exercice libéral, il doit en informer celle-ci.
Durant la période de remplacement, l'infirmier ou
l'infirmière remplacé doit s'abstenir de toute activité
professionnelle
infirmière, sous réserve des dispositions des
articles R. 4312-6 et R. 4312-22.
L'infirmier ou l'infirmière remplacé doit
informer les organismes d'assurance maladie en leur indiquant le nom du
remplaçant ainsi que la durée et les dates de
son remplacement. Dans le cas où le remplaçant n'a pas de lieu
de
résidence professionnelle, l'infirmier ou
l'infirmière remplacé indique également le numéro
et la date de délivrance
de
l'autorisation préfectorale mentionnée à
l'article R. 4312-44.
Article R. 4312-46
L'infirmier ou l'infirmière remplaçant qui n'a
pas de lieu de résidence professionnelle exerce au lieu d'exercice
professionnel de l'infirmier ou de l'infirmière
remplacé et sous sa propre responsabilité.
L'infirmier ou l'infirmière d'exercice libéral
remplaçant peut, si l'infirmier ou l'infirmière remplacé
en est d'accord,
recevoir les patients dans son propre cabinet.
Article R. 4312-47
Lorsqu'il a terminé sa mission et assuré la
continuité des soins, l'infirmier ou l'infirmière
remplaçant abandonne
l'ensemble de ses activités de remplacement
auprès de la clientèle de l'infirmier ou de l'infirmière
remplacé.
Un infirmier ou une infirmière qui a remplacé un
autre infirmier ou une autre infirmière pendant une période
totale
supérieure à trois mois ne doit pas, pendant une
période de deux ans, s'installer dans un cabinet où il pourrait
entrer
en
concurrence directe avec l'infirmier ou l'infirmière
remplacé, et éventuellement avec les infirmiers ou les
infirmières
exerçant en association avec celui-ci, à moins
que le contrat de remplacement n'en dispose autrement.
Article R. 4312-48
L'infirmier ou l'infirmière ne peut, dans l'exercice de
sa profession, employer comme salarié un autre infirmier, un
aide-soignant, une auxiliaire de puériculture ou un
étudiant infirmier.
Section 3
Infirmiers et infirmières salariés
Article R. 4312-49
Le fait pour un infirmier ou une infirmière
d'être lié dans son exercice professionnel par un contrat ou un
statut à un
employeur privé, une administration, une
collectivité ou tout autre organisme public ou privé
n'enlève rien à ses
devoirs
professionnels.
L'exercice habituel de la profession d'infirmier sous quelque
forme que ce soit au sein d'une entreprise, d'une
collectivité ou d'une institution ressortissant du
droit privé doit, dans tous les cas, faire l'objet d'un contrat
écrit.
Chapitre IV
Dispositions pénales
Le présent chapitre ne comporte pas de dispositions
réglementaires. TITRE II
Annexe : 3
Inconscient qui respire
Objectif du geste : Permettre le passage
de l'air, sans obstacles vers la trachée et les poumons

Alerte par protocole d'appel d'urgence
Protrusion du maxillaire inférieur
+ Collier cervical si rapidement disponible
PLS à 2
intubation selon compétence
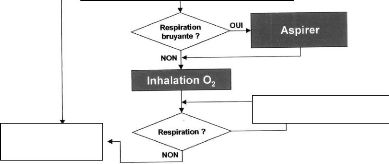
Fréquence respiratoire
Cf. inconscient qui ne respire pas
Principe du geste : mettre la victime sur
le côté pour que les vomissements et la salive s'écoulent
et que la langue ne fasse pas obstacle au passage de l'air
Accès IV/IO : Intra
Veineux/Intra Osseux (acte médical ou
protocolé).
Inconscient qui ne respire pas
Immédiatement : les compressions
thoraciques
Objectif du geste : Maintenir une
fonction circulatoire minimale (flow) pour transporter du sang vers le cerveau
et le coeur
Principe du geste : faire circuler le
sang en exerçant des compressions verticales et relâchements au
milieu du thorax
Puis le Défibrillateur Automatisé
Externe
Objectif du geste : rétablir une
organisation électrique efficace pour que le coeur reprenne une
activité mécanique

: (Soins avances en Réanimation
Cardiovasculaire)
RCR : Réanimation Cardio-Respiratoire
Principe du geste : positionner les
électrodes sur le thorax en suivant les consignes de l'appareil
Puis poursuivre la RCR en alternant compressions
thoraciques et insufflations. Objectif du geste : apporter du
sang oxygéné à l'organisme
Principe du geste : Envoyer de
l'air/oxygène dans les poumons.


Valve évitant les surpressions
Arrivée O2
15/2
Réserve d'oxygène FiO2 100%
Particularités de la RCP chez l'enfant, le nourisson et
l'adulte dont l'origine de l'arrêt circulatoire est le plus
souvent anoxique, matériel adapté :
5 insufflations starter restent dans les
recommandations européennes (A, B, C)
Pose des électrodes «
antéropostérieures » chez l'enfant et le nourrisson et
l'adulte si un obstacle sur le pectoral droit (chambre implantable)
avec de préférence un système «
réducteur de charge » pour l'enfant de moins de moins de 8 ans
Annexe 4
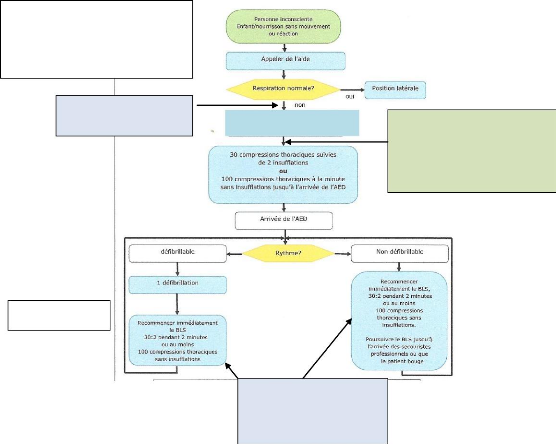
Algorithme 2010 de la Réanimation
Cardio-Pulmonaire Adulte, Enfant et nourrisson > 1 mois
BLS= Basic Life Support
RCP
Pour les soignants ayant l'habitude
Prise du pouls < 10 secondes
Protocole d'appel par tiers personne
Poursuite de la réanimation :
- Perfusion IV/IO sérum
Physiologique (*)
- Adrénaline IV/IO (*)
- Intubation avec capnographie
L'association de la ventilation chez l'enfant, le
nourrisson et l'adulte anoxique est recommandée le plus
tôt possible (avec 5 insufflations starter et O2 dès que
possible).
(*) : Recommandations : Infirmier Hors présence
médicale :
- Il est recommandé de poser une voie veineuse
périphérique sous réserve que l'acte n'interrompe pas les
manoeuvres de RCP
- Les experts proposent de préparer une injection
d'adrénaline
- Il n'existe pas d'argument scientifique pour recommander
l'administration hors avis médical. Toutefois, les experts proposent
d'injecter chez l'adulte 1 mg d'adrénaline
ou 0,01 mg/kg chez l'enfant
en présence d'un rythme non choquable ou
après 3 chocs électriques externes (CEE) successifs
inefficaces.
- Il n'est pas recommandé d'injecter d'autre dose
d'Adrénaline hors avis médical. - Il n'existe pas
d'argument scientifique pour recommander l'administration d'amiodarone hors
avis médical (SFMU/Décembre 2011).
Bibliographie des annexes 3 et 4 :
Extraits d'un travail effectué pour un «
mémento de soins d'urgence » remis aux
étudiants infirmiers en fin de formation des gestes et soins d'urgence
à L'IFSI de Berck sur mer (62)
Recommandations Internationales :
- Points saillants des lignes directrices 2010 en matière
de réanimation
cardirespiratoire et de soins d'urgence cardiovasculaire de
l'American Heart Association
- Recommandations 2011 de l'European Resuscitation Council
Recommandations Professionnelles :
- L'Infirmier Diplômé d'Etat, seul, devant une
situation de détresse médicale, SFMU,
décembre 2011.
Recommandations de la Haute Autorité de Santé.
D'après le programme des formations aux Gestes et Soins
d'urgence, Centre d'Enseignement des Soins d'Urgence.
Annexe 5

PERFU fON f TRA-O E€ g
· L. .
E' ' 51 :F111-'1'. .aLCi F:'.i.?:r.
|
· iFw
· ,'., :'k
·
d".r'r 3r'Y'r'ar' rr';:lir ,:W .p:3i rie lii{R.liiri
A? 1ry1,}IFari CC. t '.i. }ap1:'r ri fF_7r ::w i'enrN
if
·: 4 r
'.r,;crli~r La.1.5L 1 _t:l'{ :c t:
.J6J
·_
- ,.),EVE ti.s .il
·r r.'0 . 7,~S.ii
· '.1; J.6:
,...1{.242.46-17.1,..-10,`
rC -~'
·~-
ir
..
·!sk25t1-L=acii' b].r..J;e4dill!
rers07,13e 7'1Ilr...71 1174ec1dI
m..64(SCl:t)4:411: PJ.!'I1l.l'
· .
·I;X!+IsIntI
rhn.'up}F7
·owmk ken!.i.oarJ aq...1}
:
.r::
'i :I r{Cii ÿrir
'Yr-frxc a:San ::'he tit'_'.
·rt ci
(.11Pr-TJ
|
|
|
l'rrlr r Y.k:'
-rnr nl . .._. ur .
|
|
Jlx?~ri'.
|
w.t+cre;
· e ^'xa x.! ] re;
·,:L'J {1514'4 iktr
·
.{1eii- r,;: :YJ
1.
·r.ç.
· rr}vranr:.:. È'Srl:?l lln
Pe:l a
·I li: k_
·r 4N, , 4:.7:'4c ,!,
Xi:w Pe;eC:! çr . rxlSlrrnai ;;tr l,'f {~.
Garglri
· J. SI
I.{'{r x;rJ
·ie: : LK.
J
|
|
7.r i r.r
· C4'1L'1:fi
Odsli
·
·:o4 r y
Ki
·-
·
J.... -al
--.3r : ~:
·li
,-r ill.., E
F
·: ,ialfor:
JL?'es relI?ii t vulac11' axfn r 117geSr :J
1..%1EJI
~i'F:.dl' rJ11W Je.
· :L'S2 ü, sF.'f i!-1 dit' '
9411[ VY: P-.L 10-' LL
a:'.
·.: Yrl
d I r i Jr'a rl L
:r I[ ig Kr.4i11n' 11..Lr
.v.:11-100 pii Y.^J i .101 1'. e+
l'.'_:& .. i .. 4
- +r.Telrrt I,F1't: ai;'1tl >:!il(,
.
· :Ili _. 4-
- S',aCP x LA-.1 ,le 1. acl',r.1n `l;. ,_
J.4 t + I il
Pr.:: ai i âr.hnr .tJmi.1i ICr uiS ..i iI t 7nlJilDi r
·'.
>.
_1 4.VL
· ,1 SU l 72
s' S'{111r.:
;-.r'.[[r.:14.,
J.';IL f+'F,
+ 1F 'JE a dr '.,rh
P--11,
·
·rP--11,
·
·,r
·.
Tee, ,
· F.'_t.,, .
i.'. ..
'A iL- .1 Y I+./ .u1..Cr., ii tv
SaC{'1.E1 . 5 ... ..
i (r Ji .S' 1 r
. .,'i C
bN?'j ti .1(1-.2 4 C Sr19r:
·# dr t'r!alri., r4.(L'
"torce'a+r: "'n's r
eJ :1 'J')'i, ...7
·4110r
7sITi+ë,a-r..,i
·1
4 +r.'1 t^
·'. C
·.-. .-.. . ,_ .'..

ti!LLo.frE FrajtV
hr, r: r., :,. ':'ir. ,[.e e..IC%e GS
4.11W0
.d y .a.. h...:!! :.!
Fç erkiiiilitif r+2 S:
+41{f:r7-ver r.iTh i } ^.r3':iir
r':d:J':' 1
· fl
·! :i{.
..y': Ih1.'.'' '1. } -: F'.i::.hiJ _'
2
'1."U
i
|
:i6Shf.OP,PRO7:livrOt1
i-(''11 3
|
|
Y2:11:1i2Cr11 55:i31
|
|
|
|
|
| 


