|
DEPARTEMENT DES SCIENCES BIOMEDICALES
DEPARTMENT OF BIOMEDICAL SCIENCE
![]()
Mémoirede Master en Sciences Infirmières
Option Infirmier du Bloc Opératoire
Par:
DJIBRILLA YAOUBA
Licencié ès Sciences en Sciences
Infirmières
(08M221FS)
soutenu le 25 Octobre 2014
Sous la direction de :
Pr Eloundou Ngah Joseph
Neurochirurgien
MC/FMSB -HCY
Université de Yaoundé I
Dr Ngaroua
Chirurgien des hôpitaux
HRN/DSBM
Université de Ngaoundéré
Année 2014
SOMMAIRE
SOMMAIRE
II
LISTE DES FIGURES
V
LISTE DES TABLEAUX
VI
LISTE DES ABRÉVIATIONS
VII
DÉDICACE
VIII
REMERCIEMENTS
IX
RÉSUMÉ
X
ABSTRACT
XI
CHAPITRE I: INTRODUCTION
1
CH
APITRE II : BUT & OBJECTIFS
4
I. OBJECTIF GÉNÉRAL
5
II. OBJECTIFS SPÉCIFIQUES
5
CHAPITRE III : REVUE DE LA
LITTÉRATURE
6
I. GÉNÉRALITÉ SUR LES
INFECTIONS DU SITE OPÉRATOIRE
7
1. DÉFINITION ET CLASSIFICATION
7
2. PHYSIOPATHOLOGIE DES INFECTIONS DU SITE
OPÉRATOIRE
9
3. EPIDÉMIOLOGIE
11
II. FACTEURS DE RISQUES DES ISO
12
1. FACTEURS LIÉS À LA
CHIRURGIE ET À L'HOSPITALISATION
12
2. FACTEURS LIÉS AU PATIENT
13
3. INDEX DE RISQUE NNISS (NATIONAL
NOSOCOMIAL INFECTIONS SURVEY SYSTEM)
14
III. PRÉVENTIONS DES ISO
14
1. LES OBJECTIFS DE LA
PRÉVENTION
14
2. LES MESURES DE PRÉVENTION
15
IV. NOTION DE SURVEILLANCE
17
1. DÉFINITIONS
17
2. MISE EN PLACE D'UN SYSTÈME DE
SURVEILLANCE
17
3. LES STRATÉGIES
17
V. APPLICATION SUR LES INFECTION DU SITE
OPÉRATOIRE
18
1. LA DÉFINITION DES CAS
18
2. LA POPULATION SURVEILLÉE
20
3. MODALITÉ D'ENREGISTREMENT
20
CHAPITRE IV : MATÉRIELS ET
MÉTHODE
21
I. LIEU DE L'ÉTUDE
22
1. JUSTIFICATION DU CHOIX DU LIEU DE
L'ÉTUDE
22
2. SITUATION GÉOGRAPHIQUE DU LIEU
D'ÉTUDE
22
3. HISTORIQUE DU LIEU D'ÉTUDE
22
4. ORGANIGRAMME DE L'HÔPITAL ET
ACTIVITÉ DU BLOC OPÉRATOIRE
22
II. DESSEIN DE L'ÉTUDE
22
1. TYPE D'ÉTUDE
22
2. MÉTHODE ET DÉMARCHE
CHOISIE
23
3. LIMITES DE L'ÉTUDE
23
III. CHOIX DE LA POPULATION
D'ÉTUDE
23
1. POPULATION CIBLE
23
2. POPULATION SOURCE
23
3. POPULATION D'ÉTUDE
23
IV. ECHANTILLONNAGE
24
V. PÉRIODE DE L'ÉTUDE
24
VI. OUTILS DE COLLECTE DES
DONNÉES
24
VII. PROCÉDURE DE L'ENQUÊTE
25
VIII.VARIABLES DE L'ÉTUDE
25
IX. ANALYSE ET TRAITEMENT DES
DONNÉES
26
X. RESPECT DE L'ÉTHIQUE
26
XI. COMMUNICATION DES RÉSULTATS
26
CHAPITRE V:
RESULTATS
27
I. CARACTÉRISTIQUES DES MALADES
OPÉRÉS
28
II. CARACTÉRISTIQUES DES
INTERVENTIONS
31
1. PÉRIODE PÉRI
OPÉRATOIRE
31
III. CARACTÉRISTIQUES DES ISO
33
1. PRÉSENTATION DES DIFFÉRENTS
TAUX
33
3. AUTRES SIGNES ET SYMPTÔMES
ACCOMPAGNATEURS ET CAT
34
4. RÉPARTITIONS DES ISO EN FONCTION
DE L'INDEX NNIS
36
IV. CARACTÉRISTIQUES DES
PERSONNELS
36
1. CARACTÉRISTIQUES
SOCIOPROFESSIONNELLES DES PERSONNELS INTERVIEWÉS
36
2. RÉPARTITION DES RÉPONSES
RELATIVES À LA CONNAISSANCE GÉNÉRALE SUR LES ISO
37
3. RÉPARTITION DES RÉPONSES
RELATIVES À LA PRÉPARATION PRÉOPÉRATOIRE DU
MALADE
39
CHAPITRE VI : DISCUSSION
41
I. CARACTÉRISTIQUE DES ISO
42
1. DU TAUX D'INCIDENCE
42
2. DES CONSÉQUENCES DES ISO
42
II. LES FACTEURS DE RISQUE DES ISO
43
1. SELON L'INDEX NNIS
43
2. AUTRES FACTEURS DE RISQUE
43
III. CONNAISSANCE ET PRATIQUE DE LA
PRÉVENTION PAR LES PERSONNELS SOIGNANTS
45
CONCLUSION
47
RECOMMANDATIONS
47
PERSPECTIVES
48
BIBLIOGRAPHIE
49
ANNEXES
52
LISTE DES FIGURES
FIGURE 1:CLASSIFICATION DES ISO
3
FIGURE 2: FACTEURS FAVORISANTS LES INFECTION DU
SITE OPÉRATOIRE
9
FIGURE 3: SOURCES D'INFECTION DU SITE
OPÉRATOIRE
10
FIGURE
4: PROPORTION DE QUELQUE MICROORGANISMES INCRIMINÉS DANS LES ISO
11
FIGURE 5: PROCESSUS DE SURVEILLANCE
18
FIGURE 6: RÉPARTITION DES
OPÉRÉS EN FONCTION DES TRANCHES D'ÂGE ET EN FONCTION
D'ISO
28
FIGURE 7: RÉPARTITION DES
OPÉRÉS EN FONCTION DU SEXE ET D'APARITION DES ISO
29
FIGURE 8: RÉPARTITION DES ISO ET DES
DÉCÉS PAR TYPES D'INTERVENTIONS CHIRURGICALES
33
FIGURE 9: RÉPARTITION DES ISO SELON L'INDEX
NNIS
36
LISTE DES TABLEAUX
Tableau I: Score NNISS (National Nosocomial
Infections Survey System)
3
Tableau II: Calcul de prévalence et
incidences
20
Tableau III: Répartition des
opérés en fonction du score ASA, classe d'Altemeir et ISO
30
Tableau IV: Répartition des
opérés en fonction des services et de provenance
30
Tableau V: Présence des ISO en fonction de
la prise en charge préopératoire.
31
Tableau VI: Présence des ISO en fonction de
la prise en charge péropératoire
31
Tableau VII: Présence des ISO en fonction de
la prise en charge postopératoire
32
Tableau VIII: caractéristiques des ISO
33
Tableau IX: Autres signes et symptômes
accompagnateurs et CAT
34
Tableau X : Caractéristiques
socioprofessionnels des personnels interviewés
36
Tableau XI: Répartition des réponses
relatives à la connaissance générale sur les ISO
37
Tableau XII: Répartition des réponses
aux questions relatives à la préparation d'un malade à
opérer
39
LISTE DES
ABRÉVIATIONS
|
ASA :
|
American Society of Anesthesiologist
|
|
AS :
|
Aide-soignant
|
|
ATB :
|
Antibiotique
|
|
CAT :
|
Conduite A Tenir
|
|
CCLIN :
|
Centre de Coordination de Lutte Contre les Infections
Nosocomiales
|
|
CDC :
|
Center for Disease Control and Prevention
|
|
DSBM :
|
Département des Sciences Biomédicales
|
|
IB :
|
Infirmier Breveté
|
|
IC :
|
Intervalle de Confiance
|
|
IDE :
|
Infirmier Diplômé d'Etat
|
|
IN :
|
Infection Nosocomiale
|
|
ISO :
|
Infection du Site Opératoire
|
|
N (ou n) :
|
Effectif
|
|
NHSN :
|
National HealthcareSafety Network
|
|
NNISS :
|
National Nosocomial Infections Survey System
|
|
OR :
|
Odd Ratio
|
|
POI
|
Post Opératoire Immédiat
|
|
PST
|
Pansement
|
|
RAISIN :
|
Réseau d'Alerte, d'Investigation et de Surveillance des
Infections Nosocomiales
|
|
Sd :
|
Standard deviation (Ecart-type)
|
|
DÉDICACE
Je dédie ce travail àLa famille Yaouba.
REMERCIEMENTS
Au terme de notre étude de Master en Sciences
Infirmière option Infirmier du Bloc Opératoire du
Département des Sciences Biomédicale de la Faculté des
Sciences de l'Université de Ngaoundéré, nous tenons
à nous acquitter d'un agréable devoir, celui de remercier tous
ceux qui de près ou de loin, y ont contribué :
- Au Professeur Paul Henri Amvam Zollo, Recteur de
l'Université de Ngaoundéré.
- Au Professeur Bitom Dieudonné, Doyen de la
Faculté des Sciences.
- Au Docteur MboAmvene Jeremie, Chef de Département
Des Sciences Biomédicales.
- A nos encadreurs Professeur EloundouNgah Joseph,
Neurochirurgien, Maitre de Conférence et Docteur Ngaroua, Chirurgien des
hôpitaux, Enseignant au DSBM ;
- A tous les Enseignants des filières
Biomédicales et Médico-sanitaires.
- Au Docteur VohodDeguime, Directeur de l'Hôpital
Régional de Ngaoundéré.
- Au Docteur NeossiGuena Mathurin, Président du
comité éthique de l'HRN et son équipe.
- Au major du service de chirurgie et tous les personnels de
chirurgie, Haut standing, Gynécologie, Réanimation et Bloc
opératoire.
- A mes ami(e)s Didjatou Sadjo, Takoua Doline, Mairousgui
Anne Marie, Bebe, Maître Ndjel ; Dr Thomas Benet pour m'avoir aidé à la collecte des
données.
- A tous nos camarades de la première promotion des
Sciences Biomédicales de l'Université de
Ngaoundéré.
RÉSUMÉ
Les Infections du Site Opératoire(ISO) sont les
principales causes de mortalité et de morbidité en chirurgie.
Elles sont responsables des dépenses supplémentaires en
santé et ses causes sont liées à l'état du malade,
à l'environnement hospitalier et aux défauts de bonne pratique de
prise en charge péri opératoire.
Objectifs : Estimer un taux d'ISO
à l'Hôpital Régional de Ngaoundéré par une
étude prospective, déterminer les facteurs associés et
évaluer la pratique de la prévention de celle-ci par le personnel
soignant afin d'apporter des mesures correctrices.
Matériel et méthodes :
Tous les patients opérés entre Mars et Juin 2014 au bloc
opératoire des services de gynécologie-obstétrique et de
chirurgie pour lesquels nous étions présents à l'admission
et lors de l'intervention ont été inclus dans l'étude
ainsi que les personnels ayant acceptés de répondre à nos
questions. Les patients étaient suivi après leurs sortie de
l'hôpital et ceci jusqu'à 30 jours post chirurgical. Les cas des
ISO étaient observés cliniquement et les données ont
été traitées et analysées en utilisant les
logiciels Epi 7 version 2013 pour les données quantitatives,
Sphinx² Plus pour les données qualitatives et Microsoft Word Office
et Excel 2010 pour le traitement et mise en forme.
Résultats : 75 patients ont
été suivi pendant 30 jours chacun. 23 ont présentés
des ISO soit un taux de 30,67%(IC95%= [20,53%-42,38%]). Parmi ces 23
infectés, l'infection a été constatée chez 8
après la sortie d'hospitalisation. De plus, 10% des infectés ont
subi une reintervention, 80% ont continué avec les pansements et 10% les
autres traitements. La mortalité globale dans l'échantillon
était de 9,33% (IC95%=3,84%-18,29%). L'absence de douche
préopératoire, la présence de drain et/ou corps
étrangers (OR=10,25 ; IC95%=2,9894-35,1762) et le rasage sur table
d'opération (OR=3,67 IC95%= [1,2313-10,9700]) étaient
associés à l'ISO. L'évaluation du niveau de connaissance
des personnels infirmiers montre une insuffisance dans la connaissance et
pratique de la prévention des Infection du Site Opératoire en
pré et postopératoire.
Conclusion : Face à ces
infections qui sont la cause des morbi-mortalités et de sur quoi elle
surcoût la prise en charge, il est nécessaire de dynamiser une
surveillance régulière afin de prévenir les ISO au
maximum.
Mots clés : Infection du
Site Opératoire, Surveillance, personnels infirmiers,
Prévention.
ABSTRACT
Surgical Site Infections (SSI) is the principal causes of
mortality and morbidity in surgery. They are responsible for the additional
expenditure in health and their causes are related to the state of the patient,
the hospital environment and the defects of the good practice of peri-operatory
responsibilities by the healthcare personnel.
Objectives: To estimate a rate of Surgical
Site Infections(SSI) by an exploratory study in the surgical and Gynecological
units in the Ngaoundere Regional Hospital, to determine the risk factors and to
evaluate the knowledge and practice of the prevention of these by the
healthcare personnel in order to bring corrective measures
Patients and methods: All patients who had
undergone surgery in-between March and June 2014 and were then admitted in the
services of gynecology and surgery and of whom we were present at the time of
admission and at the time of the intervention; the personnel having agreed to
answer our questions were also included in the study. Patients were assessed
within one month (30 days) post discharge. The Surgical Site Infection was
diagnosed clinically and the data were treated and analyzed by using the
softwaresEpiinfo 7 version 2013, Sphinx² Plus and Microsoft Word Office
and Excel 2010.
Results: among the 75 patients followed
during 30 days, 23 presented an infection of the surgical site; a rate of
30.67% (95% CI = [20.53%-42.38%]). About 34.7% (8/23) of SSI were diagnosed in
post-discharge. Moreover, 10% of the infected patients underwent a
reintervention, 80% continued with bandages and 10% with other treatments. The
mortality in the sample was 9.33% (95% CI =3.84%-18.29%). The absence of
preoperatory skin preparation, the presence of drain and/or foreign bodies
(OR=10.25; IC95%=2.9894-35.1762) and shaving on the operation table (OR=3.67
IC95% = [1.2313-10.9700]) were associated with the SSI. The evaluation of
nurses so far as SSI are concerned shows an insufficiency in the knowledge and
practice of the prevention of the Surgical Site Infections during pre and
post-operative periods.
Conclusion: The high incidence of SSI require
the implementation of surveillance in surgery to obtain standardized incidence
ratios necessary for adapted control measures
CHAPITRE I: INTRODUCTION
![]()
L'infection du site
opératoire est l'une des principales causes de mortalité et de
morbidité en chirurgie. Elle constitue la troisième localisation
des infections nosocomiales (25%) après l'infection urinaire et
pulmonaire (Coignard, 2012). Leurs incidences vont de 0,5 %
à 15 % selon le type d'intervention et l'état
général du patient. Elle limite le bénéfice
potentiel des interventions chirurgicales et multiplie par trois le coût
d'hospitalisation (Atif, 2010) avec par exemple une dépense annuelle de
plus de 10 milliards $ (5000 milliard FCFA environ) par an aux USA selon le
Center for Disease Control and prevention (CDC). Elles augmentent de 60% la
durée de séjour d'hospitalisation (3 à 20 jours de plus)
(Berríos-Torres, 2009)(ATIF, 2010). Ses causes
multiples sont liées à l'environnement du bloc opératoire,
à l'état des patients et aux différents gestes de soins
durant le séjour pré, per et post opératoire du patient
(Alicia Mangram et al.,1999).
En dépit des progrès faits en chirurgie et une
meilleure compréhension de la pathogenèse des infections et ses
préventions dans les pays développés, des réseaux
de surveillance des infections nosocomiales (RAISIN, CCLIN, SURVISO, NHSN) ont
été créés et des nombreuses études mettant
la prévention des ISO comme un grand défi à relever ont
permis de baisser plus de 50% son incidence (Perennec, 2014).
En Afrique intertropicale, des facteurs économiques
et sociaux constituent des grandes barrières à la
prévention de ces IN et la rareté des données
publiées sur le sujet limite l'analyse descriptive de la situation (F.
Simon, 2007).C'est dans le même sens qu'une étude
de l'OMS explorant les infections nosocomiales en Afrique en 2010 affirma
que : « Peu d'informations sont disponibles sur le fardeau
endémique des Infections Nosocomiales en Afrique, mais notre
étude révèle que sa fréquence est beaucoup plus
élevée que dans les pays développés. Il y a un
besoin urgent d'identifier et de mettre en oeuvre des approches
réalistes et durables pour renforcer la prévention, la
surveillance et le contrôle des Infections Nosocomiale en
Afrique. » (Bagheri Nejad Sepideh et al.,
2013) ;
Néanmoins, certaines études sur le sujet en
Afrique concrétisent l'engagement dans la lutte contre ces infections
(Eriksen, 2003).Au Cameroun, les travaux de SIMEU sur Les
infections nosocomiales postopératoires en milieu hospitalier
camerounais avaient émis l'idée sur les perspectives de
l'adoption d'une politique de lutte et une stratégie de
prévention des IN(SIMEU, 1993).Le 23 mars 2013,
l'Association des journalistes Africains pour le développement a
trouvé que la situation des infections nosocomiales est très
alarmante au Cameroun et encourage des recherches
épidémiologiques sur le sujet (Mbey, 2013) .
Au regard de l'importance que l'on doit accorder à la
surveillance des ISO dans le monde, sa prévention reste la solution
incontournable gage de réduction de la morbi-mortalité
liée à cet événement.
Pour mieux aborder le thème qui fait l'objet de ce
travail, plusieurs aspects méritent d'être
élucidés :
- La connaissance du personnel soignant sur la pratique de
l'hygiène hospitalière ;
- La pratique de l'hygiène des mains dans les services
hospitaliers ;
- La connaissance, attitude et pratique du personnel soignant
de la préparation préopératoire du malade ;
- La répercussion de la surcharge du travail infirmier
sur la prévention des ISO ;
- La gestion des risques péri-opératoires au
bloc opératoire ;
- Les facteurs limitant la bonne pratique de l'hygiène
dans les services hospitaliers ;
- L'épidémiologie des germes impliquées
dans l'ISO et l'antibiogramme ;
- Le suivi des Infections du Site Opératoire
après la sortie des patients de l'Hôpital.
Compte tenu de la diversité des aspects qui rentrent
dans la surveillance des ISO et du temps qui nous est imparti, nous allons nous
appesantir sur : la détermination d'un taux clinique observé
des ISO et sur l'analyse des facteurs humains et environnementaux qui sont
susceptibles de favoriser celle-ci dans notre contexte.
Au vue de tout ce qui précède, l'on se demande
comment la prévention des Infections du Site Opératoire est-elle
pratiquée à l'Hôpital Régional de
Ngaoundéré ? Quels sont les facteurs de risques
associés et quel est son incidence?
Les facteurs liés à
la pratique du personnel soignant, à l'environnement et à
l'état des malades peuvent être à l'origine d'une
élévation du taux d'incidence des ISO à l'Hôpital
Régional de Ngaoundéré.
APITRE II : BUT &
OBJECTIFS

Le but de cette étude est de contribuer à
l'amélioration de la qualité des prestations de soins et de
l'état de santé des malades opérés.
I.
Objectif général
L'objectif général de cette étude est de
donner une situation descriptive clinique des Infections du Site
Opératoire à l'Hôpital Régional de
Ngaoundéré.
II. Objectifs spécifiques
Plus spécifiquement, il s'agit de :
- Déterminer le taux des Infections du Site
Opératoire à l'HRN ;
- Décrire les facteurs favorisant les Infection du Site
Opératoire ;
- Evaluer le niveau de connaissance des personnels soignants
sur l'information et la pratique de la prévention des ISO.
CHAPITRE III :
RETTÉRATURE
![]()
III. Généralité sur les Infections du
Site Opératoire
Définition et classification
L'Infection du Site Opératoire(ISO) se définit
schématiquement par la présence d'un écoulement ou d'une
collection purulente soit au niveau de l'incision soit au niveau de l'organe ou
de la cavité concernée par l'acte chirurgical. Les
définitions varient selon les pays et selon le but visé (exercice
clinique et/ou surveillance épidémiologique).
La définition complète et universelle de
l'Infection du Site Opératoire est celle donnée par le Center of
Disease Control d'Atlanta depuis 1999(Alicia et coll., 1999); elle se
définit en trois temps (figure 1)
a) Infection superficielle de la plaie
postopératoire au niveau de l'incision
L'infection de la peau ou des tissus sous-cutanés au
niveau de l'incision survient dans les 30 jours qui suivent l'intervention
et/ou au moins un des critères suivants est observé:
· le liquide au niveau de l'incision est purulent,
· une culture du liquide ou du tissu superficiel
prélevé au niveau de l'incision est positive,
· la plaie présente des signes d'infection
(douleur, tuméfaction, rougeur); le chirurgien reouvre pour cette raison
la plaie (ce critère est supprimé si la culture sur cette plaie
est négative),
· le diagnostic d'infection superficielle posé par
le chirurgien ou un médecin.
Sont exclues (des critères spécifiques sont
utilisés dans ce cas):
· abcès de la suture (inflammation minimale ou
liquide limité à la suture),
· infections de brûlures,
· infection d'une épisiotomie ou infection d'une
circoncision chez les nouveau-nés.
b) Infection profonde de la plaie
opératoire
Infection survenant au niveau des tissus mous à
l'endroit de l'intervention (sous l'aponévrose, muscles), dans les 30
jours après l'intervention; ce délai est prolongé à
un an si un implant a été laissé en place.
Le diagnostic repose sur les critères suivants dont au
moins un est requis:
a) le liquide provenant d'une incision profonde est purulent,
b) une déhiscence spontanée et profonde de la
plaie se présente ou une réintervention par le chirurgien,
auprès d'un patient présentant de la fièvre
(>38°C) ou une douleur ou une sensibilité localisée (ce
critère est supprimé si la culture de la plaie est
négative),
c) il y a abcédassions ou autres signes d'infection
à l'examen direct ou constatés par histopathologie ou examen
radiologique,
d) le diagnostic d'infection profonde est posé par le
chirurgien ou le médecin traitant.
c) Infection postopératoire d'un organe ou d'un
espace
L'infection survient dans les 30 jours après
l'intervention ou dans l'année si un implant est laissé en place
et si l'infection peut être attribuée à l'intervention. Il
s'agit d'une infection d'un organe ou d'un espace, ouvert ou traité
pendant l'intervention.
Au moins un des signes suivants est constaté:
· liquide purulent à partir d'un drain
placé via une incision dans l'organe ou l'espace,
· culture positive obtenue aseptiquement soit d'un
liquide, soit d'un tissu provenant de l'organe ou de l'espace,
· abcès ou tout autre signe d'infection
constatés durant une réintervention par un examen direct ou par
un examen histologique ou radiologique,
· diagnostic d'infection d'un organe ou d'un espace,
posé par le chirurgien ou par un médecin.

Figure 1:Classification des ISO (: CDC, 1999)
(Horan TC, 1992)
1. Physiopathologie des Infections du Site
Opératoire (Service Régional d'Hygiène du Milieu ,
2006)
a) Contamination
La contamination du site opératoire peut se faire :
· pendant l'acte chirurgical le plus souvent, par faute
d'asepsie (manu portée ou liée à l'environnement), ou
préparation cutanée de mauvaise qualité ou rendue
difficile en raison d'une plaie souillée ou du caractère urgent
de l'intervention ;
· en postopératoire, par erreur technique
(désunion anastomotique colique entraînant une
péritonite...) ou soins postopératoires de mauvaise
qualité (drains, pansements...).
Par ailleurs elle peut être facilitée par la
présence de nécrose tissulaire, de sérosités, de
corps étrangers ou d'implants, ou d'une mauvaise vascularisation.
b) Source
Les micro-organismes responsables d'infections du site
chirurgical peuvent être acquis par voie endogène à partir
de la flore microbienne du patient ou par voie exogène à partir
du personnel de salle d'opération ou de l'environnement (figure 2).
Figure 2: Facteurs favorisants les Infection
du Site Opératoire
La proportion de micro-organismes acquis par l'une ou l'autre
voie, va varier selon le type de chirurgie. En cas de chirurgie dite
propre-contaminée ou contaminée, les micro-organismes seront
avant tout de source endogène, alors que pour la chirurgie propre, les
sources endogènes ont une importance relativement plus grande. Des
données à la fois cliniques et expérimentales
suggèrent que 24 à 48 heures après l'opération, le
site chirurgical est suffisamment cicatrisé pour devenir
résistant à toute infection d'origine exogène, à
moins que le site ne comporte des drains ou ait été laissé
ouvert. De ce fait, on admet que la plupart des microorganismes qui
entraînent des infections contaminent le site chirurgical au moment de
l'opération (figure 3).

Figure 3: Sources d'Infection du Site
Opératoire (SWISS-NOSO ; Vol 3 ; N°1 ; 1996)
c) Germes responsables
La grande variabilité des fréquences des germes
responsable des ISO s'explique par la diversité des sources
bibliographiques et des méthodologies utilisées : revues de la
littérature, études mono établissement ou mono-service ou
réseau de surveillance. (Figure 4)
- en chirurgie ostéo-articulaire, cardio-vasculaire ou
neurochirurgie, les staphylocoques sont largement majoritaires ;
- dans de nombreuses interventions de chirurgie abdominale,
les entérobactéries et les anaérobies stricts
prédominent, mais ces derniers sont rarement mis en évidence en
raison des difficultés de culture.
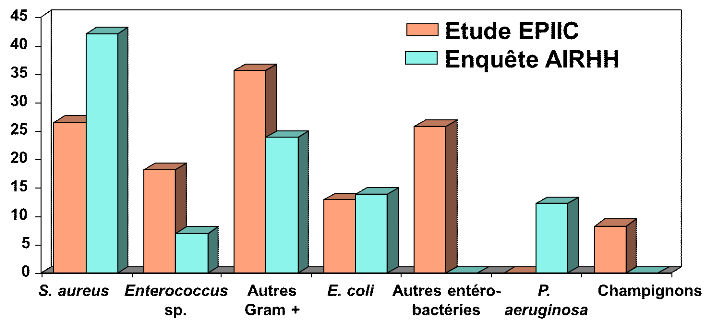
Figure 4:
proportion de quelque microorganismes incriminés dans les ISO
EPIIC: European prevalence of infection in intensive
care
AIRHH : Association internationale pour la recherche en
hygiène hospitalière
Une étude faite en Algérie dans un service de
Gynécologie obstétrique a retrouvée 11 germes
isolés, les principaux étaient des entérobactéries
: Escherichia coli, Klebsiellapnemoniae, Proteus mirabilis et des
coccis à gram positif : Streptocoque et
Entérocoque. Il a été noté une multi
résistance à l'antibiogramme principalement chez les
accouchées ayant reçues une antibiothérapie.(Fendri KR,
2010)
2. Epidémiologie
De 2007 à 2011 en France, l'incidence globale des ISO a
diminué de 23 %. Pour la chirurgie du colon, l'incidence a
diminué de 21 %, pour les césariennes de 40 %, pour la
résection transurétrale de prostate de 30 % et pour la chirurgie
du sein de 17 %(M & P, 2012).En Europe, une surveillance
régulière des femmes césarisées a permis de
réduire le taux des ISO de 3,2% à 1,9% (F. BARBUT, 2004).En juin
2013, un protocole de surveillance des ISO a été proposé
par le Public Heath England et implique plusieurs hôpitaux avec pour
objectif de comparer la performance et d'améliorer la qualité des
prestations des interventions chirurgicales (Public Health England , June
2013).Tout récemment, le gouvernement des Etats-Unis
dans son registre fédéral Volume 79, No 19 du mercredi
29 janvier 2014 encourage l'usage du nouveau guide de prévention des ISO
proposé par le CDC(Department of Health and Human Service-CDC, 2014).Ce
guide est assuré par un système de surveillance en ligne du
National Heath Care Safety Network et permet une grande surveillance des ISO
par les hôpitaux volontaires.
En Tanzanie, Eriksenet Coll. ont conduit une étude
prospective des ISO précoces et tardives sur 5 mois dans un service de
chirurgie générale. Le taux d'incidence des ISO était de
19,4 %, dont 36,4 % identifiées lors du suivi après la sortie de
l'hôpital. Sur 77 malades avec ISO, 6 ont été
réhospitalisés, 6 réopérés et deux sont
morts à cause de l'ISO (Eriksen H., 2003).
IV. Facteurs de risques des ISO
De très nombreux facteurs de risque peuvent
entraîner l'apparition d'une infection du site opératoire.
1. Facteurs liés à la
chirurgie et à l'hospitalisation
a) Type de chirurgie
Le risque est étroitement dépendant du
degré de contamination bactérienne du site opératoire. Ce
facteur important est à l'origine d'une classification des
différents types de chirurgie. La plus utilisée étant la
classification d'ALTEMEIER (ANNEXE 3) :
· Chirurgie propre ;
· Chirurgie propre contaminée ;
· Chirurgie contaminée ;
· Chirurgie sale et infectée.
Les premières études montraient des taux
d'infection de plaies de 1,4 à 2,1%,
2,8 à 3,3%, 6,4
à 8,4% et 7,1 à
12,8% pour ces différentes classes de chirurgie,
respectivement.
b) Durée d'hospitalisation avant l'intervention
chirurgicale (Pr. Ch. RABAUD, 2008)
Elle constitue un facteur de risque
préopératoire très important, en raison de :
ü La modification de la flore microbienne cutanée
et digestive dès le 3-4ème jour d'hospitalisation ;
ü la fréquence croissante des complications de
décubitus (infection urinaire, pulmonaire, cutanée...) ;
ü la fréquence des explorations invasives et des
traitements durant cette période, eux-mêmes responsables
d'infections.
c) Déroulement de l'intervention
Le risque infectieux dépend de plusieurs facteurs
liés au déroulement de l'intervention :
ü Type de champs utilisés, chronologie de l'acte
dans le programme opératoire, nombre de personnes dans la salle,
qualité de la salle d'opération (propreté, architecture,
système d'aération...), mouvements des personnels, tenue
vestimentaire...
ü Durée de l'intervention, expérience de
l'équipe, qualité den l'hémostase, présence
d'hématomes, drainage des plaies opératoires, ré
interventions, contexte d'urgence (opération programmée ou
non).
d) Préparation de
l'opéré
Le rasage entraîne des lésions cutanées
qui sont ensuite colonisées rapidement par la flore résidente ou
exogène, d'autant plus que le délai entre celui-ci et
l'intervention est long. En effet, le taux d'Infection du Site
Opératoire est variable en fonction de ce délai :
ü 0,6% d'infection en l'absence de rasage ou en cas
d'utilisation de crème dépilatoire,
ü 3,1% lorsque le rasage est effectué juste avant
l'intervention,
ü 7,1% lorsqu'il est effectué dans les 24 heures
précédant l'intervention,
ü plus de 20% lorsque ce délai est
supérieur à 24 heures.
2. Facteurs liés au patient
Le risque est inversement proportionnel à la
résistance de l'hôte. L'âge, la présence d'un
diabète ou d'une obésité, des multiples
comorbidités, une concentration sérique basse d'albumine, la
malnutrition, la présence d'un cancer, des traitements
immunosuppresseurs ont été associés à un risque
accru.
a) Etat de gravité du patient
Plusieurs scores ont été proposés pour
classifier les malades, dont le plus utilisé est le score ASA ou
« PhysicalStatus Score » développé par
l'American Society of Anesthesiologists. Ce score allant de 1 à 5 est un
bon indicateur de la mortalité péri-opératoire globale.
S'il est supérieur ou égal à 3, il est également
considéré comme un facteur de risque pour les Infection du Site
Opératoire (voir annexe 3).
b) Age
Le risque est plus important pour les deux âges
extrêmes (< 1 an ; > 75 ans).
c) Etat nutritionnel
L'état nutritionnel du patient constitue un risque non
négligeable dans la genèse de l'Infection du Site
Opératoire particulièrement en cas d'amaigrissement, de
malnutrition, d'obésité ou d'hypo albuminémie. Une perte
de poids non intentionnelle supérieure à 10% en 6 mois et un taux
d'albumine < à 35 g/L sont les critères habituellement
utilisés pour définir la dénutrition. La nutrition
parentérale avec l'adjonction d'immuno-nutriments semble diminuer le
risque infectieux.
d) Le diabète
Le diabète est également un facteur de risque
intrinsèque connu d'Infection du Site Opératoire et de la plaie
opératoire. C'est surtout l'absence de régulation qui est
responsable de l'augmentation de ce risque. L'intervention chirurgicale chez
des patients sous hypoglycémiants oraux nécessite très
souvent le passage à l'insuline pour éviter le
déséquilibre glycémique. Il est recommandé de
maintenir une glycémie inférieure à 2g/l pendant la
période postopératoire.
e) Existence d'affections associées ou
d'infection à distance
L'existence de certaines affections associées doit
faire reporter le geste opératoire dans la mesure du possible si elles
ne sont pas maîtrisées (insuffisance rénale,
diabète, immunodépression, état de choc, traitement
corticoïde, chimiothérapie anticancéreuse).
3. Index de risque NNISS (National
Nosocomial Infections Survey System)
Les 3 facteurs les plus fortement associés au risque
infectieux sont :
Ø la classe de contamination de la plaie
opératoire
Ø la durée d'intervention
Ø le score ASA pré-anesthésique
C'est à partir de ces trois facteurs que le Center for
Disease Control d'Altlanta a élaboré un index de risque (index
NNSI : National Nosocomial Infection Surveillance). En fonction de ce risque,
des mesures de prévention adaptées seront mises en oeuvre :
antibioprophylaxie, préparation préopératoire, soins
postopératoires.
L'index de risque NNIS est obtenu par combinaison des trois
principaux facteurs de risque d'Infection du Site Opératoire: classe de
contamination d'Altemeier, score ASA, durée d'intervention, chacun
cotés 0 ou 1.
L'index de risque NNIS est la somme des cotations de ces trois
facteurs de risque et varie donc de 0 à 3.
Tableau I: Score
NNISS (National Nosocomial Infections Survey System)
|
Classe de contamination
|
Score ASA
|
Durée de l'intervention
|
|
Valeur 0 si
|
Classes I & II
|
ASA 1&2
|
< (Durée moyenne) 0,75
|
|
Valeur 1 si
|
Classe III & IV
|
ASA 3, 4,5
|
> (Durée moyenne) 0,75
|
V.
Préventions des ISO
1. Les objectifs de la
prévention
On peut regrouper les objectifs de la prévention des
ISO en trois partie :
- diminuer la pénétration des germes dans les
salles d'opération ;
- éliminer les éventuels germes de
l'environnement ;
- empêcher leur dissémination.
2. Les mesures de prévention
ü Au niveau du patient
Ø Correction de certains facteurs de risque du patient
(équilibration du diabète, perte de poids, correction d'une
dénutrition, arrêt du tabac...)
Ø Report de l'intervention en cas d'infection à
distance et traitement de celle-ci
Ø Vérification de l'état bucco-dentaire
et traitement
Ø Technique chirurgicale : dissection et
hémostase soigneuse, exérèse des tissus
dévitalisés, sutures sans tension...
Ø Procédures de réfection des
pansements
Ø Indications des isolements protecteurs
(prothèse, greffe...) ou septique.
ü Au niveau du personnel
Ø Lavage des mains (chirurgical, antiseptique)
Ø Tenue vestimentaire, procédures d'habillage,
pas de bijoux, port de masques filtrants, charlotte, lunettes, gants, sabots ou
sur chaussures sans oublier les microorganismes se disséminant dans
l'air (sphère ORL, cheveux, zones cutanées
découvertes).
Ø Recommandations techniques : manipulation des organes
avec précaution, éviter le saignement, supprimer les espaces
morts, enlever les tissus nécrosés et les corps étrangers,
diminuer la durée de l'intervention.
Ø Limiter le nombre de personnes, l'agitation,
éviter les va et vient (entrées/sorties du bloc pendant
l'intervention).
ü Au niveau du Bloc opératoire
Ø Un bloc opératoire bien conçu et Une
salle adaptée au type de chirurgie ;
Ø Un traitement d'air conforme (ISO5 a 7 selon le type
de chirurgie) Surpression de 15 pascals = nécessite d'avoir des
instruments de mesure et des protocoles en cas de non-conformité.
Ø Gestion des solutions antiseptiques conforme aux
bonnes pratiques (notamment correctement conservées et de
conditionnement adapte).
Ø Des instruments et des dispositifs médicaux
correctement désinfectés et stérilisés et
correctement stockes et conserves.
Ø l'eau doit provenir du réseau ou micro
filtrée : conforme, contrôlée (absence de germes
pathogènes).
Ø Contrôle de l'environnement du bloc
opératoire : respect des techniques d'entretien du matériel
utilisé et des locaux, respect des tenues vestimentaires et des circuits
établis, traitement de l'air...
ü Au niveau du processus
opératoire
Ø Limitation de la durée de séjour
hospitalier avant l'intervention (si possible le matin même ou la veille
au soir), avec pratique des explorations pré opératoires en
ambulatoire Protocoles de préparation de l'opéré :
dépilation de la zone opératoire, douche antiseptique...
Réaliser dans tous les cas le plus près possible de l'incision
(au plus dans l'heure qui précède l'intervention) :
dépilation a la tondeuse exclusivement et uniquement en cas de
nécessite, limiter à la zone d'incision, puis détersion au
savon antiseptique, rinçage à l'eau stérile, puis
séchage avec compresses stériles, badigeonnage en deux couches du
centre vers la périphérie (changement de compresses à
chaque passage) par l'équipe opératoire en tenue
stérile ;
Ø Protocoles de nettoyage et d'antisepsie de la zone
opératoire
Ø Antibioprophylaxie
Ø Linge : choix des champs et tenues
opératoires
Ø Mise en place de drain dans certains types de
chirurgie (cardiaque, médiatisnale et thoracique en prévention
des complications mortelles comme les tamponnades ou pour traiter des
infections ou des abcès profonds), à éviter pour les
autres.
ü Mesures concernant le post opératoire
immédiat
Ø Surveillance régulière de la
température afin d'éviter l'hypothermie (utilisation des
dispositifs de réchauffement)
Ø Surveillance et stabilisation de la
glycémie
Ø Tenue vestimentaire adaptée : coiffe, absence
de bijoux, Hygiène conforme des mains et utilisation des Solutions Hydro
Alcooliques,
Ø Technique adaptée, Gestes techniques
aseptiques, extubation au bon moment.
VI. Notion de
surveillance
1. Définitions
Selon l'encyclopédie UNIVERSALIS, « la
surveillance : c'est l'action de contrôler le déroulement
d'une action, ou de veiller sur quelque chose ou quelqu'un ou le
résultat de cette action » (ENCYCLOPEDIE UNIVERSALIS,
2014).
En médecine selon le dictionnaire CNRTL, une
surveillance médicale sera assurée par un médecin qui
visitera le personnel chaque mois, constatera chaque accident saturnin. C'est
aussi une observation permanente et systématique de tous les aspects de
la production et de la propagation d'une maladie : Surveillance
épidémiologique (CNRTL, 2012). C'est cette dernière
définition qui cadre avec notre investigation.
En effet, une surveillance en épidémiologie est
un processus continu de collecte, de compilation et d'analyse des
données, ainsi que leur diffusion (Nissaf, 30/03/2010).
Elle implique plusieurs conditions :
- ce processus doit être continu et
systématique ;
- le traitement et la diffusion de l'information doivent
être rapides ;
- l'information collectée doit être utile.
2. Mise en place d'un système de
surveillance
- La mise en place d'un système de surveillance
s'articule autour de trois grands axes ;
- La définition des cas retenus, qui doit rester
homogène dans le temps et utilisable par tous les acteurs
impliqués ;
- La définition de la population surveillée, qui
représente par ailleurs le dénominateur ;
- Et la définition des modalités
d'enregistrement.
3. Les stratégies
Un système de surveillance doit satisfaire aux
critères suivants (Ducel et al.,2008) :
- simplicité, pour réduire les coûts et la
charge de travail, et promouvoir la participation des services concernés
grâce à un retour rapide d'information ;
- flexibilité, pour pouvoir être modifié
si nécessaire ;
- acceptabilité (évaluée par exemple par
le taux de participation, la qualité des données) ;
- régularité (utiliser des définitions et
une méthodologie standardisées) ;
- sensibilité, même si une méthode de
dépistage des cas avec une faible sensibilité peut être
valable pour observer les tendances tant que la sensibilité ne varie pas
au cours du temps et que les cas identifiés sont
représentatifs ;
- spécificité, ce qui nécessite des
définitions précises et des enquêteurs
entraînés ;
- La mesure dans laquelle le système satisfait à
ces critères varie d'un établissement à l'autre.
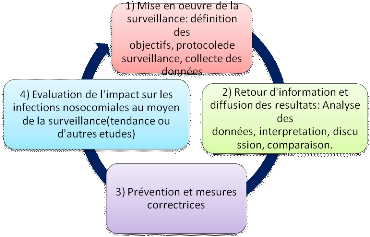
Figure 5: Processus de surveillance (Ducel et
al., 2008)
VII. Application sur les Infection du Site
Opératoire
La mise en place d'un système de surveillance se fait
en trois étapes :
1. La définition des cas
Il existe plusieurs définitions de l'Infection du Site
Opératoire mais la définition universelle est celle
données par le CDC.
a) Infection superficielle de la plaie
postopératoire au niveau de l'incision
L'infection de la peau ou des tissus sous-cutanés au
niveau de l'incision survient dans les 30 jours qui suivent l'intervention
et/ou au moins un des critères suivants est observé:
· le liquide au niveau de l'incision est purulent,
· une culture du liquide ou du tissu superficiel
prélevé au niveau de l'incision est positive,
· la plaie présente des signes d'infection
(douleur, tuméfaction, rougeur); le chirurgien reouvre pour cette raison
la plaie (ce critère est supprimé si la culture sur cette plaie
est négative),
· le diagnostic d'infection superficielle posé par
le chirurgien ou un médecin.
Les cas suivant sont exclues de la définition (des
critères spécifiques sont utilisés dans ce cas):
· abcès de la suture (inflammation minimale ou
liquide limité à la suture),
· infections de brûlures,
· infection d'une épisiotomie ou infection d'une
circoncision chez les nouveau-nés.
b) Infection profonde de la plaie
opératoire
Infection survenant au niveau des tissus mous à
l'endroit de l'intervention (sous l'aponévrose, muscles), dans les 30
jours après l'intervention; ce délai est prolongé à
un an si un implant a été laissé en place.
Le diagnostic repose sur les critères suivants dont au
moins un est requis:
a) le liquide provenant d'une incision profonde est purulent,
b) une déhiscence spontanée et profonde de la
plaie se présente ou une réintervention par le chirurgien,
auprès d'un patient présentant de la fièvre
(>38°C) ou une douleur ou une sensibilité localisée (ce
critère est supprimé si la culture de la plaie est
négative),
c) il y a abcédassions ou autres signes d'infection
à l'examen direct ou constatés par histopathologie ou examen
radiologique,
d) le diagnostic d'infection profonde est posé par le
chirurgien ou le médecin traitant.
c) Infection postopératoire d'un organe ou d'un
espace
L'infection survient dans les 30 jours après
l'intervention ou dans l'année si un implant est laissé en place
et si l'infection peut être attribuée à l'intervention. Il
s'agit d'une infection d'un organe ou d'un espace, ouvert ou traité
pendant l'intervention.
Au moins un des signes suivants est constaté:
· liquide purulent à partir d'un drain
placé via une incision dans l'organe ou l'espace,
· culture positive obtenue aseptiquement soit d'un
liquide, soit d'un tissu provenant de l'organe ou de l'espace,
· abcès ou tout autre signe d'infection
constatés durant une réintervention par un examen direct ou par
un examen histologique ou radiologique,
· diagnostic d'infection d'un organe ou d'un espace,
posé par le chirurgien ou par un médecin.
2. La population surveillée
La population surveillée est tout malade
opéré au moment de l'enquête par un chirurgien ou tout
autre spécialiste autorisé à réaliser un acte
chirurgical. Cette population a ses caractéristiques
particulières (âge, sexe, pathologies).
3. Modalité d'enregistrement
Les données enregistrées sont classées
en :
- Caractéristiques sociodémographiques des
malades ainsi que les renseignements cliniques ;
- La préparation préopératoire des
malades ;
- La phase de l'intervention au bloc
opératoire ;
- La surveillance post opératoire et sa suite.
Les indicateurs comme le taux d'incidence, la
prévalence, la densité d'incidence et la létalité
sont généralement mesurés.
Tableau II:
Calcul de prévalence et incidences (Marine Giard, 2005)
|
Indicateur
|
Numérateur
|
Dénominateur
|
Avantages
|
Limites
|
|
Prévalence
de la maladie
|
Nombre de malades
présents dans
la population P
|
Effectif de la population P
|
Utile pour apprécier les
besoins d'une population correspondant à une affection
chronique
|
Ne tient pas compte de l'évolution dans le temps
Ne détecte pas les phénomènes
épidémiques
Sous-estime des cas lors de maladie de courte durée
(guérison rapide ou mortalité précoce
élevée)
|
|
Incidence
de la maladie
|
Nombre de nouveaux
cas I pendant
une période T
|
|
Mesure dynamique du flux des nouveaux malades.
Représente la vitesse d'apparition d'une affection dans
une
population.
Le taux et la densité d'incidence tiennent compte d'un
facteur d'exposition
|
Nécessite un suivi dans le temps de la population
|
|
Taux d'incidence
de la maladie
|
Effectif moyen
des personnes susceptibles de devenir des cas
pendant cette période T
|
|
Densité d'incidence
de la maladie
|
Effectif personnes
susceptibles de devenir des cas
durée de la période T
|
CHAPITRE IV :
MATÉRIELS ET MÉTHODE
![]()
VIII. Lieu de l'étude
Cette étude a été conduite à
l'Hôpital Régional de Ngaoundéré (HRN).
Justification du choix du lieu de l'étude
L'H.R.N est l'hôpital de référence de la
Région de l'Adamaoua. Il répond aux critères de choix de
notre étude par sa fréquentation, car l'accès y est facile
pour les patients. Par ailleurs il contribue remarquablement dans la formation
et la recherche du personnel médico-sanitaire et médical sur le
plan national et international.
Situation géographique du
lieu d'étude
Situé dans la Région de l'Adamaoua,
Département de la Vina, Arrondissement de Ngaoundéré
Ier plus précisément au quartier administratif,
L'H.R.N est classé par le Ministère de la Santé Publique
au rang de 3ème référence et couvre toutes les
formations sanitaires dont compte la Région. Il est situé au Sud
de la ville de Ngaoundéré, se dresse en véritable case
centrale au sommet de la colline du quartier résidentiel. Il est
situé dans le quartier Administratif et limité au Sud par la
CRTV, les logements du Délégué Régional de la
Santé Publique et du Directeur de L'H.R.N, au Nord par la rivière
de SOUM-SOUM, à l'Est par la DRSP et le Centre de Santé
Intégré de Boumdjéré et à l'Ouest par la
délégation ELECAM, l'hôpital se trouve dans l'Aire de
Santé de Boumdjéré, du District de Santé de
Ngaoundéré Urbain et couvre une superficie de près de
25000 m².
Historique du lieu
d'étude
L'H.R.N vit le jour en 1984 suite au décret
présidentiel du n°68-DF-489 du 15 août 1968 qui, fixant
l'organisation structurelle et le fonctionnement organique des formations
hospitalières et sanitaires au Cameroun ; initialement était
une petite structure appelée l'Hôpital Départemental de
Ngaoundéré. L'Hôpital Départemental devint
l'Hôpital Provincial du fait de la nouvelle réforme
hospitalière. En 2008 l'Hôpital Provincial devint l'Hôpital
Régional du fait de la régionalisation des provinces. A ce jour
il est un grand complexe regorgeant plus de 15 services avec un personnel
estimé à 227 titulaires.
Organigramme de l'hôpital et activité du bloc
opératoire (voir annexe 5 ; 6)
IX. Dessein de l'étude
1. Type
d'étude
Il s'agit d'une étude prospective à viser
descriptive et analytique.
2. Méthode
et démarche choisie
Nous avons opté pour la méthode
expérimentale suivant une démarche hypothético
déductive.
3. Limites de
l'étude
Certains facteurs doivent être pris en
considération comme limites de cette étude :
- La constatation n'était que clinique ;
- Les chirurgiens ont opposé un refus à
participer à l'enquête ;
- L'insuffisance des informations sur les malades dans les
registres des services nous a conduits à recruter uniquement les
patients pour lesquels nous étions présents à l'admission
et au moment de l'intervention.
X. Choix de la population
d'étude
1. Population
cible
Les patients opérés et les personnels infirmiers
des services de chirurgie et spécialité.
2. Population source
Les patients opérés et les personnels des
services de chirurgie et spécialité, bloc opératoire et
gynécologie de l'Hôpital Régional de
Ngaoundéré.
3. Population d'étude
L'étude a été réalisée chez
tous les patients opérés durant la période de collecte des
données répondants aux critères d'inclusions et les
personnels se trouvant sur place lors de l'étude à
l'hôpital.
· Critères d'inclusion : ont
été inclus dans l'étude
- Les patients admis pour une indication chirurgicale en
chirurgie et en gynécologie de leurs entrées jusqu'à 30
jours suivant l'intervention et acceptant d'être contactés
après la sortie.
- Tout personnel soignant de chirurgie, gynécologie,
Haut-Standing et Réanimation ayant accepté librement et
volontairement de répondre à nos questions.
· Critères de non inclusion :
n'ont pas été inclus dans l'étude,
- les malades trouvés opérés et/ou
infectés avant la période de collecte ;
- les patients que nous n'avions pas enregistrés et
suivis depuis l'admission ;
- les médecins, les stagiaires et les personnels
administratifs.
XI. Echantillonnage
L'échantillonnage était de convenance sur un
mode non probabiliste. Tous ceux qui remplissaient les critères
d'inclusions étaient recrutés.
XII. Période de l'étude
La période de collecte des données était
de 3 mois comme recommandée dans plusieurs études (Public Health
England, 2006). Ainsi, nous avons collecté les données de Mars
à Juin 2014.
XIII. Outils de collecte des
données
Les outils de collecte des données ont
été :
a) Un formulaire de suivi des malades contenant les
informations sur leurs caractéristiques socioprofessionnels et couvrant
les étapes pré-, per- et postopératoires. Ce formulaire
contient les données de surveillance telles recommandées dans le
« formulaire de collecte de données pour la surveillance des
Infection du Site Opératoire» proposé par l'OMS et celui de
la CDC via le National HealthcareSafety Network 2013 (NHSN). (Annexe 1). Il
explore 3 phases :
- la phase préopératoire comprend :
information sur l'intervention, la durée d'hospitalisation, la douche
préopératoire, le rasage et l'antibioprophylaxie ;
- en per opératoire : la classe de contamination
d'Altemeir, score ASA, la durée de l'intervention, le type
d'anesthésie, l'intervention et les facteurs associés ;
- en postopératoire : les différentes
surveillances, le traitement antibiotique et la durée
d'hospitalisation.
En plus des étapes ci-dessus, en cas d'apparition
d'ISO, des informations supplémentaires concernant les
caractéristiques de celle-ci sont collectés (profondeurs, autres
signes et CAT).
b) Un formulaire téléphonique de suivi
après la sortie de l'hôpital ; (Annexe 2)
c) un questionnaire pour le personnel soignant comportant les
champs d'investigation (les données personnelles, la connaissance
générale sur les ISO, la connaissance des mesures de
préventions des ISO, la prise en charge péri-opératoire
des malades ; (annexe 3)
d) des registres des services et dossiers des malades.
e) une trousse à pansement, un thermomètre, un
tensiomètre, des stylos à bille bleu et rouge, un appareil photo
numérique, un micro-ordinateur, un téléphone portable et
un chronomètre.
f) Processus de validation des
instruments
Les questionnaires rédigés ont été
validés par notre encadreur après un pré-test. Les langues
utilisées étaient le français, l'anglais et le fulfulde si
possible pour recueillir certaines informations auprès des patients.
XIV. Procédure de l'enquête
L'enquête s'est déroulée aux services de
bloc opératoire, chirurgie et gynécologie-obstétrique de
l'Hôpital Régional de Ngaoundéré.
Un malade qui entre pour une indication chirurgicale est suivi
de la préparation préopératoire jusqu'à 30 jours
après son intervention. Son adresse et contact sont pris à son
entrée afin de permettre son suivi après son hospitalisation.
Lorsqu'un cas de description clinique d'ISO se
présentait comme décrit par le CDC, nous prenions si possible des
images multimédia afin de les confirmer avec l'avis d'un médecin.
Nous nous sommes limités aux diagnostics cliniques. En cas
d'autorisation de sortie de l'hôpital, les malades sont contactés
au moins deux fois par semaine soit lors des pansements, soit lors des suivis
dans d'autres hôpitaux. Nous avons recueilli les données
auprès des personnels qui ont acceptés de répondre
volontairement à nos questions.
Nous avons présenté ensuite des exposés
qui portaient sur la définition, l'épidémiologie, le
diagnostic et la prévention des ISO puis, nous avons
présenté la préparation d'un malade à opérer
en général. Ceci dans le but d'interrogerles personnels sur les
ISO.
XV. Variables de l'étude
- Les variables dépendantes ont été
l'incidence de l'Infection du Site Opératoire et la
létalité.
- Les variables indépendantes ont été :
les caractéristiques sociodémographiques ; les renseignements
cliniques, les caractéristiques pré-, per et
postopératoire, les types et moments de survenue de l'infection ; les
éléments de prise en charge et l'issue jusqu'à 30 jours
post opératoire.
XVI. Analyse et traitement des données
Les données quantitatives ont été
collectées puis analysées avec le logiciel EPI INFO 7 version de
02 Juillet 2013, les données qualitatives concernant le personnel
soignant par le logiciel Sphinx Plus² édition lexica V.5.1.0.7. Le
reste du traitement par les logiciels et Microsoft Office Word et Excel version
2010.
Les variables ont été traités selon la
méthode statistique courante : effectif total, mode,
médiane, moyenne, écart-type et variance. L'OR a
été utilisé comme mesure d'association entre les variables
à un intervalle de confiance 95%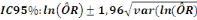  . Les résultats sont ensuite présentés sous forme
de chiffre, pourcentage, tableau et graphiques. . Les résultats sont ensuite présentés sous forme
de chiffre, pourcentage, tableau et graphiques.
XVII. Respect de l'éthique
L'éthique sera respectée à quatre
niveaux :
ü Au niveau de l'institution de formation : Une
attestation de recherche délivrée par l'Université de
Ngaoundéré (Annexe 7)
ü Au niveau du lieu d'étude : Une approbation
du comité éthique de l'HRN
ü Au niveau des personnels : Le consentement des
personnels soignants
ü Au niveau des malades : Le consentement des
malades
Dans tous les cas, les informations collectées au cours
de cette enquête ont été strictement confidentielles et ne
sont exploitées qu'aux seules fins de recherche. Par ailleurs, les
questionnaires étaient anonymes.
XVIII. Communication des
résultats
A la fin de cette étude, le document de recherche a
été soumis à l'appréciation du jury et de nos
encadreurs. Après relecture et correction par l'ensemble du jury au
terme de la soutenance, il sera déposé :
Ø A la Direction de l'Hôpital Régional de
Ngaoundéré
Ø A la Bibliothèque de la Faculté des
Sciences
Ø Aux Directeurs de mémoire
Ø A chaque membre du jury
Ø Et aux responsables des services dans lesquels
l'étude a été menée.
RESULTATS
![]()
RESULTATS
Au total, nous avons suivi 75 patients
opérés dans les deux services (chirurgie et gynécologie)
pendant et après leurs hospitalisations, ceci jusqu'à 30 jours
chacun entre mars et juin 2014 puis, interviewés 20 personnels
soignants. Les résultats ont été classés en
caractéristiques liés aux malades opérés, aux
interventions, aux ISO et aux personnels soignants.
I. Caractéristiques des malades
opérés
Les malades enquêtés ont été
classés en fonction des variables tels que l'âge, le sexe, le
score ASA, la classe de contamination d'ALTEMEIR, le caractère de
référence et le service de provenance et en fonction d'apparition
des ISO.
a) Répartition des
malades opérés en fonction des tranches d'âge et des
ISO
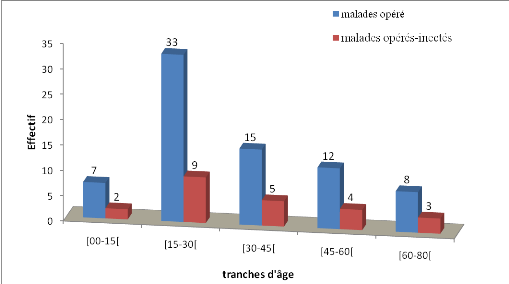
Figure 6:
Répartition des opérés en fonction des tranches
d'âge et en fonction d'ISO
La tranche d'âge [15-30] ans était
majoritairement représentée avec 44% (N=75) et majoritaire en ISO
soit 39% (n=23) contre les âges extrêmes dont la tranche [0-15] qui
représentait 9% (n=75) et 9% en ISO (n=23) ; et la tranche
[60-80[ans qui représentait 11% (n=75) et 13% (n=23) en ISO.L'âge
moyen chez les infectés était 34,8417,7 avec un minimum en 7 ans
et un maximum à 75 ans.
b) Répartition des opérés en
fonction du sexe et d'apparition des ISO
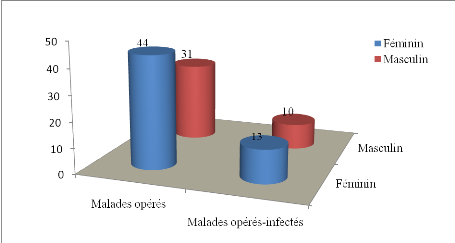
Figure 7:
Répartition des opérés en fonction du sexe et
d'apparition des ISO
Le sexe féminin était le plus
représenté au niveau de l'échantillon mais moins
infectés que le sexe masculin. Le sexe ratio Homme sur Femme
était de 0,70 globalement et de 0,76 chez les infectés.
c) Répartition des opérés en
fonction du score ASA, classe d'Altemeir et ISO
Tableau III:
Répartition des opérés en fonction du score ASA,
classe d'Altemeir et ISO
Selon le tableau III, le score ASA=1 et la classe d'Altemeir
=2 étaient plus représentés chez les malades
opérés. Chez les infectés, les classes d'Altemeir II, III
et IV ainsi que le score ASA=1 étaient majoritaires.
d) Répartition des opérés en
fonction des services et de provenance
Tableau IV:
Répartition des opérés en fonction des services
et de provenance
 Selon les services d'hospitalisation, l'infection était beaucoup
plus observée au service de chirurgie qu'au service de
gynécologie-obstétrique. Par ailleurs, l'ISO était moins
observées chez les malades référés. Selon les services d'hospitalisation, l'infection était beaucoup
plus observée au service de chirurgie qu'au service de
gynécologie-obstétrique. Par ailleurs, l'ISO était moins
observées chez les malades référés.
II. Caractéristiques des
interventions
1. Période
péri opératoire
- En préopératoire,
Tableau V:
Présence des ISO en fonction de la prise en charge
préopératoire.
|
VARIABLES
|
Malades opérés
(N=75)
|
Opérés infectés (N=23)
|
OR
(IC 95%)
|
|
Réponses
|
%
|
Réponses
|
%
|
|
Malade informé avant l'intervention?
|
Non
|
5
|
7%
|
2
|
9%
|
0,6429
|
|
Oui
|
70
|
93%
|
21
|
91%
|
(0,10-04,13)
|
|
Douche préopératoire ?
|
Non
|
55
|
73%
|
21
|
91%
|
0,18
|
|
Oui
|
20
|
27%
|
2
|
9%
|
(0,0378-0,8551)
|
|
Rasage ?
|
Non
|
17
|
23%
|
9
|
39%
|
0,2828
|
|
Oui
|
58
|
77%
|
14
|
61%
|
0,0917-0,8724)
|
En préopératoire, 93% des patients
étaient informés avant leurs interventions, 73% n'ont pas pris la
douche préopératoire et 77% ont subi le rasage avant
l'intervention. La survenue d'ISO était associée à
l'absence de douche préopératoire (OR= 0,18 ; IC95%=
[0,0378-0,8551]) alors qu'il n'existe pas de relation statistiquement
significative entre l'information du malade, le rasage et le caractère
urgent.
- En per-opératoire
Tableau
VI:Présence des ISO en fonction de la prise en charge
péropératoire
|
VARIABLES
|
Malades opérés
(N=75)
|
Opérés infectés (N=23)
|
OR
(IC 95%)
|
|
Réponses
|
%
|
Réponses
|
%
|
|
Urgent ?
|
Non
|
58
|
77%
|
19
|
83%
|
0,6316
|
|
Oui
|
17
|
23%
|
4
|
17%
|
(0,1814-2,1992)
|
|
Rasage sur table d'opération
|
Non
|
56
|
75%
|
13
|
57%
|
3,6752
|
|
Oui
|
19
|
25%
|
10
|
43%
|
(1,231-10,970)
|
|
Type d'anesthésie
|
AG
|
25
|
33,3%
|
6
|
26 %
|
|
|
AG+intubation
|
34
|
45,3%
|
14
|
60,9%
|
|
|
ALR
|
2
|
2,6%
|
3
|
13,1%
|
|
|
AL
|
14
|
18,6%
|
00
|
00%
|
|
|
Présence de corps étranger (+drain)
|
Non
|
58
|
77%
|
11
|
48%
|
10,25
|
|
Oui
|
17
|
23%
|
12
|
52%
|
(2,989-35,176)
|
En peropératoire, 23% des interventions étaient
de caractère urgent ; 32,8% de rasage (19 sur 58 rasages)
étaient fait sur table d'opération ; L'anesthésie
générale + intubation était réalisée dans
43,3% des cas. Le rasage sur table opératoire (OR= 3,7 ; IC95%=
[1,23-10,97]) et la présence de drain (OR= 10,25 ; IC95%=
[1,23-10,97]) étaient en relation avec la survenue de l'infection.
- En postopératoire
Tableau VII:
Présence des ISO en fonction de la prise en charge
postopératoire
|
VARIABLES
|
Malades opérés
(N=75)
|
Opérés infectés (N=23)
|
OR
(IC 95%)
|
|
Réponses
|
%
|
Réponses
|
%
|
|
Oui
|
17
|
23%
|
12
|
52%
|
(2,989-35,176)
|
|
Surveillance POI
|
2 fois par jour
|
58
|
77%
|
17
|
74%
|
|
|
toute les 15 min
|
7
|
9%
|
4
|
17%
|
|
|
toute les 30 min
|
3
|
4%
|
0
|
0%
|
|
|
toutes les heures
|
7
|
9%
|
2
|
9%
|
|
|
Type d'antiseptique pour PST
|
polyvidone iodée
|
73
|
97,3%
|
23
|
100%
|
|
|
Permanganate
|
2
|
2,7%
|
00
|
00%
|
|
|
Intervention multiple ?
|
Non
|
66
|
88%
|
19
|
82,61
|
1,97
|
|
Oui
|
9
|
12%
|
4
|
17,39
|
(0,47-8,17)
|
Les malades opérés ne sont que pour la plupart
surveillés 2 fois par jour (77%) et l'unique antiseptique utilisé
pour le pansement était la polyvidone iodée (97,3%).
III.
Caractéristiques des ISO
1.
Présentation des différents taux
L'incidence des ISO dans cette série d'étude
était de 30,67% (23/75 ; IC95%= [20,53%-42,38%]). Il était
de 34,09%(IC95%=20,49%-49,92%) en Chirurgie et de 26,67% (IC95%=12,28%-45,89%)
en Gynécologie-Obstétrique. Environs 34,7% (8/23) des ISO ont
été diagnostiquées après la sortie des malades. La
mortalité globale dans l'échantillon était de
9,33%(IC95%=3,84%-18,29%) et la mortalité spécifique aux ISO de
30,43% (7 décédés sur les 23 infectés)
(IC95%=13,21%-52,92%).
2. Répartition des ISO et des
décès par types d'interventions chirurgicales

Figure 8:
Répartition des ISO et des décès par types
d'interventions chirurgicales
La mortalité globale dans l'échantillon
était de 9,33% (IC95%=3,84%-18,29%) et la mortalité
spécifique chez les opérés avec ISO était de 30,43%
(7 décédés sur les 23 infectés)
(IC95%=13,21%-52,92%). Elle était plus élevée chez les
laparotmisés et représente 86% de mortalité globale. Les
ISO étaient beaucoup plus observées chez les laparotomisés
(56% des ISO) suivi de la césarienne (22% des ISO). Les infections
superficielles représentaient 60,8% des ISO alors que les infections
profondes étaient de 13% et les organes de 21,7%.(figure 8).
Tableau VIII:
caractéristiques des ISO

L'âge moyen chez les infectés était
34,8417,7 avec un minimum à 7 ans et un maximum à 75 ans. La
durée d'hospitalisation préopératoire, le nombre d'acte
invasif, la durée de l'intervention, la durée d'administration
d'antibiotique (ATB) et la durée d'hospitalisation étaient en
moyenne relativement supérieur chez les infectés que chez les non
infectés (tableau VIII).La durée d'hospitalisation chez les
infectés (~14jours) était augmentée de 7 jours par rapport
aux non infectés (~7jours). Le délai de survenue moyen des ISO
était de 7 jours variant entre J3 et J12.
3. Autres signes et
symptômes accompagnateurs et CAT
Tableau IX:
Autres signes et symptômes accompagnateurs et CAT
|
VARIABLES
|
Effectif
|
Fréquence
|
|
Signes et symptômes
|
|
|
|
- APNÉE
|
0
|
0%
|
|
- HYPOTHERMIE
|
0
|
0%
|
|
- DYSURIE
|
0
|
0%
|
|
- NAUSÉE ET VOMISSEMENT
|
6
|
30%
|
|
- ABCÈS
|
0
|
0%
|
|
- DÉSUNION SPONTANÉE DE LA PLAIE
OPÉRATOIRE
|
2
|
10%
|
|
- ABLATION DES POINTS DE SUTURE OU DRAIN
|
15
|
75%
|
|
- FIÈVRE
|
7
|
35%
|
|
- CHALEUR
|
1
|
5%
|
|
- ROUGEUR
|
1
|
5%
|
|
- TUMÉFACTION LOCALISÉE
|
1
|
5%
|
|
- DOULEUR
|
5
|
25%
|
|
- SUPPURATION
|
20
|
100%
|
|
CAT
|
|
|
|
|
- PANSEMENTS
|
16
|
80%
|
|
- REINTERVENTION
|
2
|
10%
|
|
- AUTRES (Médicamenteux....)
|
2
|
10%
|
Plusieurs signes et symptômes ont accompagnés ces
infections. Dans tous les cas, 100% de suppuration a été
retrouvée. Comme conduite à tenir, 10% ont subi une
ré-intervention alors que les autres ont continués le traitement
par pansements (80%) et autres (10%).
4.
Répartitions des ISO en fonction de l'index NNIS

Figure 9: Répartition des ISO selon
l'index NNIS
Chez les patients infectés, l'index NNIS=2 et 3
étaient majoritaire (43%) suivi de NNIS=0 (35%) et NNIS=1 (22%).
IV. Caractéristiques des
personnels
1.
Caractéristiques socioprofessionnelles des personnels
interviewés
Tableau X :
Caractéristiques socioprofessionnels des personnels
interviewés
 Il ressort du tableau X que 60% des
personnels interviewés étaient de sexe de féminin, 55% de
catégorie AS, 30% IDE, 10% IS et 5% IB. Par ailleurs, 40% ont une
ancienneté comprise entre six et neuf ans. L'âge moyen des
répondants était de 35,85 ans (sd=7,56). Il ressort du tableau X que 60% des
personnels interviewés étaient de sexe de féminin, 55% de
catégorie AS, 30% IDE, 10% IS et 5% IB. Par ailleurs, 40% ont une
ancienneté comprise entre six et neuf ans. L'âge moyen des
répondants était de 35,85 ans (sd=7,56).
2.
Répartition des réponses relatives à la connaissance
générale sur les ISO
Tableau XI:
Répartition des réponses relatives à la
connaissance générale sur les ISO
 La majorité des personnels interviewés a
déjà entendu parler des ISO soit 89,5% (n=20) contre 10,5% qui
n'ont jamais entendu parler. Les principaux canaux d'information sur les ISO
étaient entre autre le cas vécu dans le service (55%) suivi de
l'école de formation (45%) et du chirurgien (40%). La suppuration de
plaie était décrite comme principale critère de
définition dans 75% suivi de l'infection de l'organe dans 65% des cas.
Comme facteurs de risque, « la faute d'asepsie au bloc
opératoire » (80%) et le « mauvais
pansement » (65%) étaient les principales réponses
proposées contre « l'état du patient »
(30%) « Le long séjour » (40%) et « le
manque de moyen » (35%) et « manque
d'hygiène » (30%) qui étaient les moins cités.
Concernant la période à laquelle le malade est plus exposé
aux ISO, la période préopératoire n'est connue que dans
40% des réponses. La majorité des personnels interviewés a
déjà entendu parler des ISO soit 89,5% (n=20) contre 10,5% qui
n'ont jamais entendu parler. Les principaux canaux d'information sur les ISO
étaient entre autre le cas vécu dans le service (55%) suivi de
l'école de formation (45%) et du chirurgien (40%). La suppuration de
plaie était décrite comme principale critère de
définition dans 75% suivi de l'infection de l'organe dans 65% des cas.
Comme facteurs de risque, « la faute d'asepsie au bloc
opératoire » (80%) et le « mauvais
pansement » (65%) étaient les principales réponses
proposées contre « l'état du patient »
(30%) « Le long séjour » (40%) et « le
manque de moyen » (35%) et « manque
d'hygiène » (30%) qui étaient les moins cités.
Concernant la période à laquelle le malade est plus exposé
aux ISO, la période préopératoire n'est connue que dans
40% des réponses.
3.
Répartition des réponses relatives à la préparation
préopératoire du malade
Tableau XII: Répartition des
réponses aux questions relatives à la préparation d'un
malade à opérer
A la question de savoir quand est-ce que la préparation
du malade commence, 35%ont affirmé que la préparation du malade
commence au bloc opératoire et 50% ont affirmé qu'elle commence
plutôt le jour de l'intervention. 75% ont proposé le rasage comme
principal élément de préparation du malade et 52,6% ne
pratiquent pas la toilette du malade car il y a soit manque des locaux (35%),
soit manque de temps (25%), soit refus du malade (25%) ou ne dépend pas
de l'hôpital(15%). Ceux qui le font utilisent principalement de l'eau et
du savon (67%).
Le jour de l'intervention, 55% des personnels laissent le
malade avec ses habits, 45% l'accompagne avec son drap, 15% font porter le
pyjama au malade et 5% transportent le malade tout nu au bloc
opératoire.
CHAPITRE VI :
DISCUSSION
![]()
I. Caractéristique des ISO
1. Du taux
d'incidence
Notre étude est basée uniquement sur le
diagnostic clinique comme dans la plupart d'autres études ( Melling,
2005). L'incidence des ISO est élevé : soit un taux de
30,67%. Ce taux variait de 34% au service de Chirurgie et de 26,6% au service
de Gynécologie et, était de 4% en chirurgie propre. Environs
34,7% (8/23) des ISO ont été diagnostiquées après
la sortie de l'hôpital. Ces résultats sont presque comparables
à ceux obtenu par Bagheri et al.qui ont rapporté en 2011
des études d'incidence des ISO parmi les patients
bénéficiant d'une chirurgie dans les hôpitaux Africains
allaient de 2,5% à 30,9%. (Bagheri Nejad et al., 2011). Ce taux
était de 19,4% en Tanzanie dont 36,4% identifiés lors du suivi
après la sortie de l'hôpital (ERIKSEN, 2003) ; puis de 24% en
2006(FEHR , 2006) et de 14,6% dans un service de chirurgie digestive en
Algérie (Guerchani, 2005).Une étude Américaine estime
à 70% la part des infections diagnostiquées après la
sorite (McNeish , 2007) et de 80% à 90% dans chez les
césarisés après la sortie(Corcoran S, 2013). Lors de suivi
des femmes césarisées en suisse en 2006, l'incidence
trouvée des ISO était de 23,6% proche de la nôtre en
Gynécologie-Obstétrique (Williams, October 2007). Au CHU de Nancy
en 2008, un taux de 22% a été retrouvé
(Hautemanière A, 2013). Le taux élevé dans notre
série pourrait s'expliquer aussi par le nombre élevé
d'infection en chirurgie par laparotomie (59% d'infection, voir figure1) dont
la principale étiologie était la plaie pénétrante
de l'abdomen par arme blanche. La laparotomie a été par ailleurs
retrouvée comme principal facteur de risque des ISO en
2008(Bakkum-Gamez, 2013).
Pourtant, différents taux très bas ont
été retrouvés dans des pays où la surveillance des
ISO a longtemps existée et démontrée son
efficacité. En France, il était de 3,9% (en 1998), 1,58% (en
2004), 1,37% (en 2005) ; 1,16% (en 2007 et 2008) ; 1 % (en 2009 et
2010) et continue à baisser (RAISIN/CCLIN OUEST, 2011). On retrouve un
taux 2,6% en 2011 en Italie (Marchi, 2014)(Golliot et al., 1999).
Une politique de surveillance régulière est
nécessaire pour lutter contre ces infections.
2. Des
conséquences des ISO
L'âge moyen dans cet échantillon était de
34 ans avec les extrêmes à 3 et 79 ans. La tranche d'âge la
plus touchée était celle de 15 à 30 ans. Cette tranche
très jeune représente pourtant une population active dans la
société et donc une journée d'hospitalisation
génère des dépenses directes et indirectes. Or,
d'après le tableau VIII, les infectés passent 7 jours
d'hospitalisations de plus soit en moyen le double du séjour habituel.
De plus, 10% des infectés ont subis une reintervention, 80% ont
continué avec les pansements et 10% par les autres traitements (Tableau
IX). Ce qui accroit les dépenses. C'est ce même sens qu'en
Algérie dans une étude de l'impact de l'ISO conduite par
Guerchani a montré que l'ISO multipliait par 3 la durée du
séjour et par 4 le coût de traitement soit une dépense
moyenne de 2100 DA (13 000 frs CFA) par ISO par jour (Guerchani, 2005).
La mortalité globale dans l'échantillon
était de 9,33% (IC95%=3,84%-18,29%) avec une létalité de
30,43% (7 décédés sur les 23 infectés ;
IC95%=13,21%-52,92%). Elle était de 80% dans les cas d'infection
profonde des organes. Il a été difficile d'imputer la
mortalité à la seule infection du site opératoire. Le taux
de létalité directement ou indirectement attribuable à
l'ISO était de 2% (IC95% = [1,1%- 3,5%] (F.Simon et coll.,
2007).Certains facteurs comme la gravité des pathologies à
l'admission et le pronostic vital en jeux doivent être pris en compte
(Exemple d'une patiente opérée pour occlusion avec nécrose
intestinale sur anémie qui est décédée à J9
enregistrée dans notre échantillon. Toutefois, la
mortalité reste une des complications la plus redoutée des ISO.
II. Les facteurs de risque des ISO
Plusieurs facteurs de risque participent à la survenue
de l'ISO. Ceux-ci sont liés soit au malade lui-même, soit à
l'intervention ou aux personnels soignants et leurs environnements. Le facteur
le plus commun est l'index NNIS qui prend en compte le score ASA, la classe de
contamination et le temps d'intervention.
1. Selon l'index
NNIS
Les patients dont le score ASA <3(ASA1=43% ; ASA2=35%)
ainsi que ceux de classe d'Altemeir> 2 étaient les plus
infectés (Voir tableau 2). En fonction du score NNIS, l'incidence
était plus élevée pour l'index NNIS=2,3 (43%) par rapport
à NNIS=0(35%) et NNIS=1(22%). En France comme dans de nombreux pays, le
taux d'ISO stratifié sur l'index du NNIS variait de 2,2% en NNIS = 0
à 26,7% en NNIS = 3. Selon
Bakkum-Gamez,
pour le score ASA>2, l'anémie et la laparotomie étaient des
principaux facteurs de risque des ISO dans un service de
Gynécologie-obstétrique à Rochester (Bakkum-Gamez, 2013).
Ainsi, l'élévation du taux d'incidence en NNIS=0 dans notre
échantillon pourrait s'expliquer par la présence des autres
facteurs de risque non tenue compte par l'index NNIS.
2. Autres facteurs
de risque
En préopératoire, 91% des
patients n'ayant pas subit une douche préopératoire ont
développé une ISO (OR=0,8 ; IC95%
OR=0,0378-0,8551). Ceci s'explique par le fait que seulement 9 personnels
sur les 20 interviewé pratiquent la douche préopératoire
(Tableau VII). Certains personnels soignants pensent que cette douche
dépend du malade alors que d'autres justifient la non pratique de cette
douche préopératoire par la surcharge de travail (25%) ou
l'absence des locaux (35%). Néanmoins pour les douches
pratiquées, l'eau+savon était utilisé dans 66,7% des cas
et les malades étaient accompagnés au bloc opératoire par
leurs habilles habituels (55%) et par leurs draps (45%).Bien que le choix
d'antiseptique approprié pour la douche préopératoire soit
discuté (Webster J, 2012)(Dumville JC, 2013) , sa réalisation
reste fondamentale dans la préparation physique du malade qui d'ailleurs
reste un des rôles propre à l'infirmier.
La durée d'hospitalisation moyenne avant l'intervention
était de 45 heures chez les infectés alors qu'elle n'était
que de 27 heures chez les non infectés. Selon les « 100
recommandations pour la surveillance et la prévention des infections
nosocomiales »,une douche antiseptique est pratiquée la veille
de l'intervention, et renouvelée, si possible, le matin de
l'intervention. Elle concerne la totalité du corps (y compris les
cheveux), en utilisant un savon de la même gamme que l'antiseptique
utilisé au bloc opératoire; l'utilisation d'un rasoir doit
être proscrite pour la préparation cutanée et
préférer à défaut une épilation. Selon
l'Institut National de Santé Publique du Québec, il est
préférable de procéder à l'épilation 2
heures avant l'intervention à l'extérieur du bloc ou des salles
de procédures. Si elle est effectuée à l'intérieur
de la salle, s'assurer d'enlever tous les poils excédentaires. Pour ce
faire, mettre un champ sous la zone à épiler puis retirer les
poils excédentaires à l'aide d'un diachylon ou d'un gant
adhésif (Institut National De Santé Publique Du Québec,
Juin 2014 ).
En Per opératoire, le caractère
urgent et les interventions multiples n'étaient pas associés
à l'infection dans notre série, alors que la présence de
corps étranger (drain y compris) était fortement associée
aux ISO (OR=10,25 ; IC95%=2,9894-35,1762). De nombreux autre facteurs de
risques sont cités dans les ISO, notamment les conditions de la salle
d'opération (matériel, température ambiante, etc.), la
durée d'intervention, la technique chirurgicale proprement dite
(caractère urgent, présence d'une prothèse et de drains,
qualité de l'hémostase, expérience du chirurgien),
l'utilisation d'une antibioprophylaxie. (Hajjar, 1998)
En postopératoire, Les malades
opérés étaient pour la plupart surveillés 2 fois
par jour en post opératoire immédiat (77%) et l'unique
antiseptique utilisé pour le pansement était la Polyvidone
Iodé (97,3%). La glycémie n'était surveillée que
dans 2% des cas or, selon les recommandations de la Société
Française d'Hygiène Hospitalière, le contrôle strict
de la glycémie durant la période péri-opératoire
que le patient soit ou non diabétique est une mesure recommandée.
En effet, le taux d'ISO double lorsque la glycémie est supérieure
à 2 g/l en péri-opératoire. D'autres mesures
préventives sont actuellement discutées : maintien de la
température corporelle au cours de la chirurgie (prouvée en
chirurgie colorectale), apport d'oxygène supplémentaire par la
ventilation per opératoire.(Société Française
d'Hygiéne Hospitaliere, 2010).
III. Connaissance
et pratique de la prévention par les personnels soignants
Les caractéristiques socioprofessionnels des personnels
de notre échantillon doit susciter des interrogations quant à la
bonne connaissance de la prévention des ISO. Le personnel soignant est
constitué en majorité d'aide-soignant (55%) jeunes, pourla
plupart n'ayant qu'une expérience de 5 ans au plus. Les cas des ISO
vécus dans les services (50% des réponses) étaient leurs
premiers canaux de connaissance sur les ISO après la formation (40%).
Même si l'ISO est connue comme suppuration de plaie dans 75%, la
connaissance des facteurs de risque n'a pas été claire. En effet,
l'état du malade, l'absence d'hygiène et le défaut de
préparation préopératoire en sont moins connus comme
sources des ISO en raison probablement des leurs niveaux de formation.
APITRE VI : CONCLUSION, RECOMMANDATIONS ET PERSPECTIVES
![]()
CONCLUSION
Au terme de cette étude, dont les objectifs
étaient de déterminer l'incidence, évaluer les facteurs de
risque et le niveau de connaissance des personnels soignants sur les ISO, il
ressort que :
- L'incidence moyenne était élevée soit
un taux de 30,67% ;
- Les facteurs principaux associés
étaient :
o le rasage sur table d'opération
o l'absence de douche préopératoire.
Ces infections étaient à l'origine des
morbi-mortalités et des surcoûts liées à la
rehospitalisation, la reintervention et le traitement pour séjour
prolongé. La notion des ISO a été connu par tous les
personnels interrogés mais un grand handicap se trouve dans la prise en
charge péri-opératoire des malades et la connaissance des
facteurs de risque. La douche préopératoire est moins connu par
la plupart de personnel comme moyen de prévention des ISO. La gestion de
risque péri-opératoire doit donc être intégré
par tout le monde pour la sécurité des patients gage d'une bonne
politique de réduction du taux d'incidence des ISO.
RECOMMANDATIONS
- Les administrateurs des hôpitaux doivent fournir un
environnement favorable aux soins de qualité, motiver les personnels
soignants à observer les règles d'hygiènes et organiser
des séances de formation continue ;
- Les personnels soignants doivent observer les règles
d'hygiène de base, s'informer et de se former sur les avancés en
soins des malades, considérer la traçabilité d'un malade
à opérer, surveiller la glycémie et tous les
paramètres vitaux en péri-opératoire et enfin respecter
les protocoles de soins dans les services ;
- Les enseignants des écoles de formation en
santé doivent accentuer la notion d'asepsie à tous les niveaux et
organiser des séances pratiques sur la sécurité des
malades ;
- Les étudiants en formation doivent se
familiariser avec la notion d'hygiène hospitalière, respecter les
circuits d'élimination des déchets hospitaliers et porter les
gants et se laver les mains avant et après chaque soin.
PERSPECTIVES
Cette étude peut être considérée
comme un point de départ pour la surveillance des ISO dans notre pays.
Bien que quelques études sur les infections nosocomiales soient
effleurées au Cameroun, l'harmonisation et l'organisation en
réseau de surveillance national reste une notion non encore
divulguée. Si nous considérons cette étude comme une
« étude pilote » et en intégrant les
données supplémentaires comme l'analyse bactériologique et
l'analyse des interventions et en utilisant des méthodes de diagnostic
recommandées par le CDC, il sera alors évident de penser
à :
· une surveillance d'abord Régional pour permettre
aux hôpitaux volontaires de la Région de mesurer ses perfections
d'une part et de permettre à chaque service et à chaque
chirurgien de connaitre ses performances ;
· une surveillance impliquant plusieurs hôpitaux
publics et privés volontaires ;
· un programme national de recyclage et de
perfectionnement des personnels soignant sur la gestion des risques infectieux
en chirurgie.
BIBLIOGRAPHIE
- A Melling, , DA Hollander, F
Gottrup. « Identification de l'infection du site
opératoire dans le cas des plaies cicatrisant par première
intention » . European Wound Management Association. L'identification
des critères d'infection des plaiesdans le cas des
plaiesopératoires. s.l. : MEDICAL EDUCATION PARTNERSHIP LTD,
2005.
- Alicia J. Mangram, MD, et al.Guideline For
Prevention of Surgical Site Infection, 1999. [éd.] Hospital Infections
Program National Center for Infectious Diseases Control and Prevention.
Infection Control And Hospital Epidemiology. AVRIL 1999, Vol. 20, 4, p. 247.
- Atif Ml, Beddek M, Bezzaoucha A,
Bouyoucef. « Prolongation du séjour
post-opératoire et surcoûts liés aux infections du site
opératoire dans un service de neurochirurgie » .
ALGERIE : s.n., 2010.
- Bagheri Nejad S, Allegranzi B, Syed SB, Ellis B,
Pittet D. Health-care-associated infection in Africa: a systematic
review. Bulletin of the World Health Organisation. Octobre 2011, Vol. 1:89,
10.
- Bakkum-Gamez JN, Dowdy SC, Borah BJ, Haas LR,
Mariani A, Martin JR, Weaver AL, McGree ME, Cliby WA, Podratz KC.
Predictors and Costs of Surgical Site Infections in Patients with Endometrial
Cancer. [éd.] Mayo Clinic, Rochester, Minnesota Division of Gynecologic
Surgery. Gynecol Oncol. 1 APR 2013.
- Center for Disease Control and Prevention Draft guidline for
the Prevention of Surgical Site Infection. Department of Health and
Human Service-CDC. 19, ATLANTA : s.n., 29 JANUARY 2014, FEDERAL
REGISTER USA, Vol. 79. DOCKET N° CDC-2014-0003.
- CNRTL. [En ligne] 44, avenue de la Libération BP
30687 54063 Nancy Cedex - France, 2012.
http://www.cnrtl.fr.
- Coignard, Dr Bruno. Infections
associées aux soins : épidémiologie et stratégie de
lutte. DESC Maladies Infectieuses . s.l., Institut de veille sanitaire,
Saint-Maurice : RAISIN, 06 02 2012.
- Corcoran S, Jackson V, Coulter-Smith S, Loughrey J,
McKenna P, Cafferkey M.Am J Infect Control. [éd.] PUBMED. DEC
2013. Surgical site infection after cesarean section: implementing 3 changes to
improve the quality of patient care., Vol. 41(12).
- Ducel G., Fabry, J. et Nicolle,
L.Prévention des infections nosocomiale: Guide pratique.
[éd.] OMS. 2e Edition. GENEVE : s.n., 2008.
WHO/CDS/CSR/EPH/2002.1.
- Dumville JC, McFarlane E, Edwards P, Lipp A, Holmes
A. Antiseptiques cutanés préopératoires dans la
prévention d'infections de plaies chirurgicales suite à une
chirurgie propre. Résumés Cochrane. [En ligne] 28 MARS 2013.
http://fr.summaries.cochrane.org/CD004985/bain.
- ENCYCLOPEDIE UNIVERSALIS.Dictionnaire:
surveillance . [logiciel] s.l. : UNIVERSALIS, 2014.
- Eriksen H., Chugulu S, Kondo S, Lingaas E
Surgical Site Infections at Kilimanjaro Christian Medical
Center.. TANZANIE : s.n., 2003, Journal Hosp Infect,
Vol. 55, pp. 14-20.
- F. Barbut, B. Carbonne, F. Truchot, C. Spielvogel,
D. Jannet, I. Goderel, V. Lejeune, J. Milliez. Infection de Site
Opératoire chez les césarisées: bilan de 5 années
de surveillance. J Gynecol Biol Reprod. 33, 2004, pp. 487-496.
- F. Simon, P. Kraemer, J.J. De Pina, E.
Demortière, C. Rapp. Le Risque Nosocomial En Afrique
Intertropicale Partie 2 : Les Infections Des Patients. Medecine Tropicale.
2007, 67, pp. 197-203.
- F., Golliot, P., Astagneau et G.,
Brücker.Surveillance des infections du site opératoire :
résultats du réseau INCISO en 1998. 9, France : Elsevier,
Paris, FRANCE (1949-2006) (Revue), 1999, Annales de chirurgie , Vol. 53, pp.
pp. 890-897. SSN 0003-3944
- Fehr J, Hatz C, Soka I. Risk factors for
surgical site infection in a Tanzanian district hospital: a challenge for the
traditional National Nosocomial Infections Surveillance System Index. Infection
Control Hosp Epidemiol. 2006, Vol. 27.
- Fendri KR, Fendri AH , Bentchouala C, Zougheileche
D. Incidence des infections liées aux soins chez les
accouchées suturées. Faculté de Médecine et de
Pharmacie Fès Maroc. Maternité de l'EPH El-Bir de
Constantine : s.n., 2010.
- Golliot, F., Astagneau, P. Et Brücker,
G. Surveillance des infections du site opératoire :
résultats du réseau INCISO en 1998 = The INCISO 1998 network :
Surveillance of operative site infections. Annales de chirurgie. 1999, Vol. 53,
9, pp. 898-907 .
- Guerchani MK, Benmani S, Allam N, Berkane N, Hached
N, Smail N, Bensafar SA, Benhabyles.Evaluation de l'impact des
infections du Site Opératoire en chirurgie digestive sur les ressources
de soins. CHU Mustapha Bacha, 2005.
- Hautemanière A, Florentin A, Hunter PR,
Bresler L, Hartemann P. Screening for surgical nosocomial infections
by crossing databases. J Infect Public Health. 2013.
- Horan TC, Gaynes RP, Martone WJ, Jarvis WR, Emori
TG. CDC definitions of nosocomial surgical site infections 1992, a
modification of CDC definitions of surgical wound infections. Infect Control
Hosp Epidemio. 1992, Vol. 13, 10, pp. 606-8.
- Institut National De Santé Publique Du
Québec.La prévention des infections du site
opératoire . QUEBEC-CANADA : AQESSS, Juin 2014 .
- J. Hajjar. Prevention Du Risque Infectieux
Au Bloc Operatoire. France : MAPAR, 1998. 26953 Valence Cedex 9.
- Marchi M1, Pan A, Gagliotti C, Morsillo F, Parenti
M, Resi D, Moro ML et Group., Sorveglianza Nazionale Infezioni in Chirurgia
(SNICh) Study.The Italian national surgical site infection
surveillance programme and its positive impact, 2009 to 2011. Euro Surveill.
PUBMED, 2014, Vol. 19(21), pii: 20815.
- Marine Giard, Pierre debeaudrap, Philippe
Vanhems. Incidence et Prévalence. Epidémiologie et
prevention Departement d'Hygiène. Méthode-Noso: fiches pratiques.
Lyon : s.n., 2005, Vol. XIII, p. 8.
- Mbey, M. Bitjong. les infections
nosocomiales au Cameroun, c'est l'affaire des blancs. AJAFE. [En ligne] 23
APRIL 2013. http://www.ajafe.info.
- McNeish J, Lyle D, McCowan M, Emmerson S, Mc Auley
S, Reilly J. Post-discharge surgical site infection surveillance by
automated telephony. Journal of Hospital Infection. 66, 2007, pp. 232-236.
- Nissaf, Pr Ag Ben Alaya Bouafif. La
surveillance épidémiologique des maladies émergentes et
perspectives de prévention. Formation Médicale Continue. [En
ligne] 30/03/2010. http://www.infectiologie.org.tn.
- Perennec-Olivier et P. Jarno. Surveillance
des infections du site opératoire France, 2011 . [éd.] Institut
de veille sanitaire. Maladies infectieuses. FRANCE : s.n., 24 10 2012.
ISSN : 1956-6956.
- Pr. Ch. RABAUD. « infections du site
opératoire et antibioprophylaxie chirurgicale », . PARIS :
DESC de Maladies Infectieuses Paris, le 10 Janvier 2008.
- Public Health England.Protocol for the
Surveillance of Surgical Site Infection. Surgical Site Infection Surveillance
Service . LONDON : s.n., 2006. PHE gateway number: 2013-06-6 .
- RAISIN/CCLIN OUEST.Surveillance des
infections du site opératoire en France en 2009-2010 . FRANCE :
Institut de veille sanitaire, 2011.
- S.I. Berríos-Torres, MD , Division of
Healthcare Quality Promotion. Surgical Site Infection (SSI) Toolkit
Activity C: ELC Prevention Collaboratives. Hai Elimination . ATLANTA :
CDC, 2009.
- Sepideh Bagheri Nejad et al., WHO.
[En ligne] OMS, 2013. [Citation : 5 JUIN 2013.] http://www.who.int/fr
consulté en juin 2013.
- Service Régional d'Hygiène du Milieu
. La gestion pré et per opératoire du risque infectieux.
Direction Regionale De La Sante Publique De Bizerte . Tunisie : s.n.,
2006. Vol. Manuel 4.
- Simeu, Simo-Moyo, Binam, Ferrier.Les
infections nosocomiales post-opératoires en milieu hospitalier
camerounais : Epidémiologie et prévention. [éd.] BDSP.
MEDECINE TROPICALE. 1993, Vol. 53, 2, pp. 167-172.
- Société Française
d'Hygiéne Hospitaliere Surveiller et Prevenir les infections
associées aux soins .. n°4, Septembre 2010, Revue
officielle de la Société Française d'Hygiène
Hospitalière, Vol. VIII, p. 111. ISSN 1249-0075 - 25 €.
- Webster J, Osborne S. Preoperative bathing
or showering with skin antiseptics to prevent surgical site infection.
Résumés Cochrane. [En ligne] Cochrane Database of Systematic
Reviews, 2012. No.: CD004985. DOI: 10.1002/14651858.CD004985.pub4.
- Williams, Dafydd.Surgical Site Infection
Surveillance of Caesarean Section Procedure. Budapest, Hungary : s.n.,
October 2007. The International Journal of Infection Control . Vol. 3-1, p. 41.
ISSN 1816-6296.
ANNEXES
![]()
Annexe 1 : FICHE DE COLLECTE DES DONNEES POUR LES
OPERES Date___/___/_____
Dans le cadre de notre formation en Infirmier du Bloc
opératoire, nous sommes amenés à réaliser un
travail de fin d'étude sur le thème « Surveillance des
Infection du Site Opératoire à l'Hôpital Régional de
Ngaoundéré». Les informations collectées au cours de
cette enquête sont strictement confidentielles au terme du circulaire
N° 91/023 du 16/12/1991 sur les recensements et enquêtes
statistiques et ne seront exploitées qu'aux seules fins de recherche. Ce
questionnaire est anonyme.
Service : Chirurgie
Gynécologie-obstétrique Haut standing Réanimation
Pédiatrie
Age : ______ Sexe :______ Profession :
______________Ethnie :_________Religion : _________
Salle/lit __
Statut :______________Contact________________ Diagnostic(s) :
_________________
Date d'admission : ___________ Date de sortie :
_________________ATCD (à préciser si existence) : ____
Identification du patient
Durée d'hospitalisation avant l'intervention :
_______heures /Nombre d'acte invasif en
préopératoire :_____Malade informé : OUI
NON Douche préopératoire : OUI
NON
Rasage fait : OUI NON Pose SU :
OUI NON Pose SNG : OUI NON
ATB ?____ Indication : ____________Famille(s)
ATB :_____________________Durée________
Report de l'intervention pour infection à
distance : OUI NON
Période préopératoire (si
réponse oui préciser la durée en heures)
Classe d'Altemeir : ____Score ASA :_____Type
d'anesthésie :______________Nombre de personne au BO :____
Code de l'intervention :_________________
Durée :______(minutes) Intervention multiple : OUI
NON Prothèse : OUI NON
Urgent : OUI NON
Coeliochirurgie : OUI NON Rasage au bloc
opératoire : OUI NON
Coupure d'eau ou electricité: OUI NON
Période peropératoire
Fréquence des paramètres surveillés en post
op immédiat : ______Surveillance de la glycémie ?___
Paramètres régulés en cas de
perturbation ?_____________Présence de
drain ?_____Complication ?____________
Type d'antiseptique pour PST :________________Traitement
ATB ?________ Durée________
Indication :_________________Famille(s) ATB :______________
Durée d'hospitalisation :__________________
Postopératoire
ISO : OUI NON Date d'apparition :
J__ Site infectieux : Superficiel Profond Organe/espace
CAT : Ré-intervention Pansements Autre
(______________________)
Observation :
Infection du Site Opératoire

Annexe 2

2
Annexe 3


Annexe 3
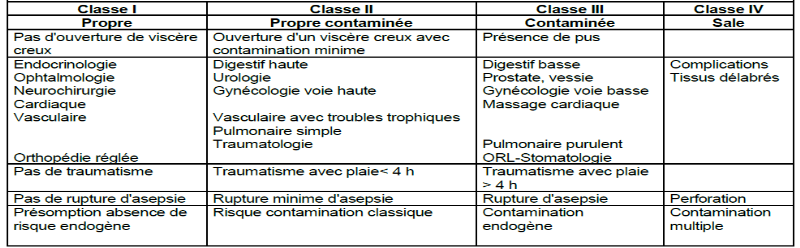
|
Score ASA
|
Critères
|
|
I
|
Les patients sains : sans atteinte organique,
physiologique, biochimique ou psychique
|
|
II
|
Les patients avec atteinte systémique
sévère : par exemple légère hypertension,
anémie, bronchite chronique légère.
|
|
III
|
Les patients avec atteinte systémique
sérieuse mais pas très invalidante : par exemple angine
de poitrine modérée, diabète, hypertension grave,
décompensation cardiaque débutante.
|
|
IV
|
Les patients avec atteinte systémique
invalidante représentant une menace constante pour leur vie :
par exemple angine de poitrine au repos, insuffisance systémique
prononcée (pulmonaire, rénale, hépatique,
cardiaque,...).
|
|
V
|
Patient moribond : une survie de plus de 24
heures est improbable avec ou sans intervention.
|
Annexe 4

Annexe 5
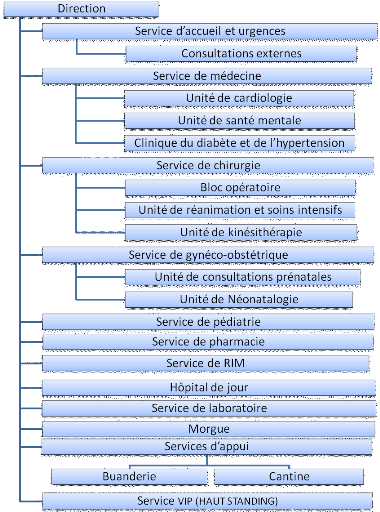
Annexe 6
Bloc opératoire principal
Bloc opératoire gynécologie-obstétrique
Annexe 7
| 




 Il ressort du tableau X que 60% des
personnels interviewés étaient de sexe de féminin, 55% de
catégorie AS, 30% IDE, 10% IS et 5% IB. Par ailleurs, 40% ont une
ancienneté comprise entre six et neuf ans. L'âge moyen des
répondants était de 35,85 ans (sd=7,56).
Il ressort du tableau X que 60% des
personnels interviewés étaient de sexe de féminin, 55% de
catégorie AS, 30% IDE, 10% IS et 5% IB. Par ailleurs, 40% ont une
ancienneté comprise entre six et neuf ans. L'âge moyen des
répondants était de 35,85 ans (sd=7,56). La majorité des personnels interviewés a
déjà entendu parler des ISO soit 89,5% (n=20) contre 10,5% qui
n'ont jamais entendu parler. Les principaux canaux d'information sur les ISO
étaient entre autre le cas vécu dans le service (55%) suivi de
l'école de formation (45%) et du chirurgien (40%). La suppuration de
plaie était décrite comme principale critère de
définition dans 75% suivi de l'infection de l'organe dans 65% des cas.
Comme facteurs de risque, « la faute d'asepsie au bloc
opératoire » (80%) et le « mauvais
pansement » (65%) étaient les principales réponses
proposées contre « l'état du patient »
(30%) « Le long séjour » (40%) et « le
manque de moyen » (35%) et « manque
d'hygiène » (30%) qui étaient les moins cités.
Concernant la période à laquelle le malade est plus exposé
aux ISO, la période préopératoire n'est connue que dans
40% des réponses.
La majorité des personnels interviewés a
déjà entendu parler des ISO soit 89,5% (n=20) contre 10,5% qui
n'ont jamais entendu parler. Les principaux canaux d'information sur les ISO
étaient entre autre le cas vécu dans le service (55%) suivi de
l'école de formation (45%) et du chirurgien (40%). La suppuration de
plaie était décrite comme principale critère de
définition dans 75% suivi de l'infection de l'organe dans 65% des cas.
Comme facteurs de risque, « la faute d'asepsie au bloc
opératoire » (80%) et le « mauvais
pansement » (65%) étaient les principales réponses
proposées contre « l'état du patient »
(30%) « Le long séjour » (40%) et « le
manque de moyen » (35%) et « manque
d'hygiène » (30%) qui étaient les moins cités.
Concernant la période à laquelle le malade est plus exposé
aux ISO, la période préopératoire n'est connue que dans
40% des réponses. 











