INTRODUCTION
251653120
Le Paludisme est une maladie connue depuis longtemps par les
civilisations égyptienne, chinoise, et même Hindoue. Au premier
livre de ses Epitres, Hippocrate décrivait déjà
les différents types de fièvre palustre. En Afrique,
particulièrement dans les pays en voie de développement,
l'évolution de l'homme et des sociétés en
général ont décrit le paludisme comme une composante de
l'environnement, de ce fait un problème de santé publique.
Maladie parasitaire infectieuse et potentiellement mortelle, le paludisme est
transmis à l'homme par un moustique femelle du genre «
anophèle ». Il affecte 40% de la population
mondiale soit près de 3,2 milliards de personnes
infectées pour 1 à 3 millions de
décès par an dont 90% en Afrique, 250
millions de nouvelles infections chaque année [29]. Selon le
même rapport, le paludisme est la maladie la plus répandue. En
effet, tous les ans, environ 8 millions de personnes
développent une forme sévère de la maladie qui est
notamment responsable du décès d'un enfant toutes les 30
secondes en Afrique [29].
Dans le cadre de l'initiative mondiale « Faire Reculer le
Paludisme » ou « Roll Back Malaria », la mise en oeuvre de la
déclaration d'Abuja et conformément aux engagements pris pour
l'atteinte des Objectifs du Millénaire pour le Développement
(OMD) ; le Ministère de la Santé du Gabon s'est
appuyé sur les institutions existantes dont le Programme National de
Lutte contre Paludisme (PNLP) créé en 1995 par l'ordonnance
N°001/95 du 14 janvier 1995 avec des missions bien précises
[19].
Avec 40% de prévalence, la lutte
contre le paludisme constitue non seulement un défi mais aussi et
surtout un enjeu de développement économique et sanitaire majeur
pour le Gabon.
La question du paludisme étant d'actualité,
plusieurs études ont déjà été menées
dans ce sens au Gabon comme dans d'autres pays tels que le Cameroun, le Burkina
Faso etc... [3] et [6].Relevonsaussi que la plupart des études combinant
le volet perception vu sous l'angle des représentations sociales et
pratiques des populations sur le paludisme n'ont pas été
trouvées dans notre revue de la littérature au Gabon. Celles qui
furent réalisées examinaient ces thématiques
séparément et ce à la capitale c'est-à-dire
à Libreville et les populations de l'arrière-pays ne
bénéficiaient pas toujours des interventions au même
niveau.
Face à un tel constat, les investigationssur la
perception et pratiques des populations face à cette pathologie au Gabon
en général et dans le département sanitaire de
Mulundurevêtent un caractère particulier. Ce travail se propose
alors d'acquérir des données socio-anthropologiques fiables
susceptibles d'apporter des réponses claires sur les directives à
mettre en oeuvre par les décideurs.
Afin de mieux apprécier cette thématique, nous
articulerons notre travail autour du cadre théorique, des
différents éléments méthodologiques, avant une
présentation des résultats et mener une discussion autours des
résultats issus de notre investigation.
I : CADRE THEORIQUE DE L'ETUDE
I.1: Contexte de l'étude
Le paludisme est une maladie fébrile, fréquente
dans les pays tropicaux. L'agent causal est un parasite du type plasmodium
transmis par les moustiques femelles du genre anophèles. Pendant la
première partie du XXème siècle, de nombreuses
initiatives ont été menées au plan international contre
cette parasitose. La Fondation Rockefeller a par exemple a mis en place un
programme de recherche spécifique dans les années trente,
contribuant ainsi à l'élimination des vecteurs sur le continent
américain et en Europe [34].
Aussi, la malaria a-t-elle disparu de la plupart des pays
occidentaux dès 1946, date de la création de l'OMS qui s'est
fixé pour objectif d'éradiquerce fléau. Dans cette
optique, la 8ème AMS a lancé en 1955 le PEP (Programme
d'Éradication du Paludisme) fondé sur la combinaison de deux
outils : la chloroquine, premier antipaludique de synthèse et
le pesticide DDT (Dichlorodiphényltrichloroéthane). Cependant,
l'orientation technologique et le pilotage vertical de cette campagne ont
négligé les réalités locales. Enfin, les
résistances croissantes développées par le
Plasmodiumet les moustiques ont aggravé les difficultés
financières et organisationnelles du PEP qui a connu un échec
flagrant, sanctionné publiquement par l'AMS en 1969 [34].
Dès lors, la maladie semble disparaître de
l'agenda international jusqu'aux années quatre-vingt-dix, avant qu'une
succession d'initiatives ne permette le redéploiement de l'action
antipaludéenne. Citons à cet égard, la conférence
d'Amsterdam organisée par l'OMS en 1992 où l'élimination
de la parasitose sera inscrite dans les OMD. En outre, la déclaration
d'Abuja engage en 2000 les chefs d'État et de gouvernement africains
à faire reculer de moitié dans les dix ans à venir, la
mortalité due au paludisme. Parallèlement, un nouveau
système de coopération est établi, au sein duquel certains
acteurs privés comme la Fondation Gates occupent une place
charnière. Cette configuration favorise le rapprochement avec les firmes
transnationales, en particulier les laboratoires pharmaceutiques [34].
Il va se créer autour d'un mode de partenariats
public-privé une organisation des structures, avec RBM, MMV
(Médecines for Malaria Venture) ou encore MVI (Malaria
Vaccine Initiative) qui voient le jour entre 1997 et 1999. Cette
évolution concerne également les modalités du financement
avec la création du Fonds mondial de lutte contre le SIDA, la
Tuberculose et le Paludisme en janvier 2002 dont le volume s'est accru
considérablement. Les efforts conjugués de la Fondation Gates, du
Malaria Booster Program, de la Banque mondiale et du PMI (United
States President's Malaria Initiative) pourraient bientôt atteindre
l'objectif de 5 milliards de dollars par an. Désormais, le Plan d'action
mondial contre le paludisme, proposé par RBM en 2008, sert de feuille de
route à la plupart des intervenants [34].
Au Gabon l'acquisition des 4eme et 5eme
Rounds du Fonds mondial de lutte contre le SIDA, la Tuberculose et le Paludisme
en 2005, les multiples actions dans le cadre du RBM et autres partenaires vont
booster la lutte. Mais les résultats et l'impact souhaités n'ont
pas été atteints. L'un des axes majeurs de cette bataille
à savoir la prévention n'a pas réussi à impacter
les populations par un véritable travail de déconstruction en
matière de croyances et représentations sociales autour du
paludisme.
I.2 : Justification
La problématique de la perception et des pratiques des
populations face au paludisme suscite beaucoup d'intérêt pour des
études socio-anthropologiques. Au Gabon en général et dans
le département sanitaire de Mulundu en particulier, la
littérature n'est pas édifiante à ce sujet, car peu ou
presque pas d'études n'ont été trouvées. Les
études trouvées examinaient ces thématiques
séparément.
SiBonnet. D a évoqué le volet
perception pour les Moose du Burkina, l'aspect pratique n'a pas
été prise en compte; sachant qu'un problème de
santé doit être cerné sous toutes ses dimensions [3]. Par
ailleurs, les études réalisées parSandrine
DUPÉ sur l'Ile de la Réunion [30],
BiliamineKolladé COCKER au Benin [2] et
KengeyaKayondo. J.F et al en Uganda
[13] pour ne citer que celles-là, avaient pris en compte les deux
volets de notre recherche, mais les contextes, les époques et les
localités étaient différentes.
Il s'agit donc d'apporter des éclaircissements sur les
différences et similitudes entre biomédecine et perceptions
(représentations sociales) sur cette maladie, afin de mettre plus
l'accent sur le changement de comportement qui est un élément
très déterminant dans le processus de la baisse de la
morbidité. Partant de ce fait, cette étude servira alors de socle
aux futures recherches.
Cette étude se propose d'acquérir des
données socio-anthropologiques susceptibles d'apporter des
réponses claires sur les directives à mettre en oeuvre par les
décideurs. En plus, elle est un outil de réflexion, qui vise
à apporter une connaissance objective des représentations
sociales et des pratiques de la population locale afin de mieux cibler les
interventions.
I.3: Intérêt scientifique de la
recherche
Le constat fait sur la concentration de la plupart des
études à la capitale c'est-à-dire à Libreville est
sans nul doute le premier élément qui a motivé cette
étude. De plus, le fait que dans notre revue de la littérature
nous n'avons pas trouvé des études incluant toutes les dimensions
que nous voulons intégrer a encore aiguisé notre
curiosité. Bien que dans des pays comme le Burkina Faso avec
Bonnet. D et DRABO K. M et al
[3], [7], sur l'Ile de la réunion avec Sandrine DUPÉ
[31] ou encore avec BiliamineKolladé
COCKER au Benin [2], ces auteurs ont intégré dans
leurs recherches ces différents aspects ; mais au Gabon, les
études combinant ces deux thématiques sont jusque-là
rares.
L'exploitation forestière, la présence d'une
rivière en plein centre-ville et d'un fleuve le plus long du pays
bornant la ville sont autant de facteurs qui favorisent la prolifération
des moustiques avec comme conséquences l'augmentation des cas de
paludisme.
Enfin, ce travail revêt un caractère
scientifique en ce sens que peu d'études socio-anthropologiques ont
été menées dans le département et une investigation
dans ce domaine ne sera qu'un plus dans le cadre de l'amélioration de
l'état de santé de ces populations par le biais des actions bien
ciblées et coordonnées. C'est donc la combinaison de tous ces
éléments qui traduit l'intérêt de cette
recherche.
I.4 : Intérêt de santé
publique
Le paludisme de par sa morbidité et mortalité
dans nos sociétés est un problème majeur de Santé
Publique. Il est donc évident que toutes activités y relatives
ont un grand intérêt en Santé Publique.
De plus, la réduction du poids socioéconomique
dû au paludisme étant un des Objectifs du Millénaire pour
le Développement (OMD : 6eme objectif), la perception et
les pratiques des populations du département de Mulunduface au paludisme
ont est un intérêt particulier en santé Publique et de
la recherche. La maitrise des perception et pratiques de ces populations vont
permettre unemeilleure réorientation des interventions sur cette
pathologie. L'intérêt de ce travail est donc de voir comment les
éléments socio culturels, les différentes cognitions
sociales et les pratiques déterminent et influencent la santé de
ces populations.
A travers cette étude, nous pensons non seulement
apporter notre pierre au processus de l'évolution de la recherche mais
aussi et surtout ouvrir une porte aux futures recherches qui pourront
être axées sur un autre volet de la thématique.
II : REVUE DE LA LITTERATURE
« Les pays d'endémie palustre et la
communauté internationale interviennent efficacement,à grande
échelle pour atteindre d'ici 2010 et au-delà, les cibles
fixées en matière de couverture et d'impact» soulignait
Eric MOUZIN,Médecin épidémiologiste au
sein du partenariat internationalRBMen 2008. Lors de l'appel
qu'il a lancé en 2008 à l'occasion de la Journée Mondiale
du Paludisme, le Secrétaire Général des Nations Unies a
souhaité que des efforts soient déployés afin d'assurer
d'ici 2010 une couverture universelle par les programmes de prévention
et de traitement de cette maladie. En 2005, l'AMS et le partenariat RBM se sont
fixés pour but de réduire le nombre de cas et de
décès imputables au paludisme d'au moins 50 %
d'ici fin 2010 et d'au moins 75 %
d'ici 2015 par rapport aux chiffres de 2000. En
septembre 2010, le partenaireRBM avait lancé un Plan Mondial d'action
contre le paludisme qui définissait les mesures permettant d'atteindre
plus rapidement les cibles fixées pour 2010 et 2015 en ce qui concerne
l'endiguement et l'élimination du paludisme [29].
Certains pays qui font figure de bon élève comme
le Sénégal, la Zambie ou la Tanzanie enregistrent une
réduction de la mortalité infantile de 30 à
40% et des baisses du nombre de cas jusqu'à
50% [28]. Cela prouve que si les
programmes sont bien menés et les interventions bien ciblées et
surtout s'ils sont à grande échelle, l'impact serait
considérable.
En ce qui concerne la connaissance et les différentes
méthodes préventives des populations face au paludisme,
A.B. Joshi & M.R. Banjaraont montré à
travers une étude menée de décembre 2004 à avril
2005 en milieu rural au Népal, à l'aide des FGD et des entretiens
que 86%des interviewés ont entendu parler du paludisme
et ont une connaissance de la maladie. ¼ des
interrogées ne connaissaient pas les mesures de prévention
et cela a été remarquable quant au taux de 23%
seulement qui utilisaient les MIILDE [1].Même si le
rapport de l'OMS en 2010 montre qu'en 2008 on a estimé que
31% de ménages africains avaient au moins une MIILDE
contre 17% en 2006. Les études communautaires
réalisées au Cameroun et en Swaziland avaient montré que
seulement 82 et 78% de ces interviewés
avaient entendu parler du paludisme ; mais que plus de
90% des interrogées connaissaient le moustique comme
vecteur du paludisme et60% et environ 50% des interviewés utilisaient
les MIILDE dans ces deux pays [6] et [14]. MADINGOU.A.
M montre en2009 dans son projet de thèse de
3ème cycle au Congo que les modes de transmission du
paludisme sont décrits par seulement29,6% des
enquêtés. Plus de la moitié59,4% affirment
ne rien connaître. Lorsque le cycle de transmission est décrit,
les moustiques jouent effectivement le rôle de vecteur. En effet, selon
les enquêtés, les moustiques deviendraient infectieux au contact
de toute eau ou tout aliment souillé par les poussières ou des
phénomènes mystiques. C'est en piquant toute personne non
protégée autant sur le plan physique que mystique que le
moustique transmettrait alors le paludisme [17].
Enfin, les résultats de l'enquête CAP de
portée nationale réalisée par l'OMS au Gabon en 2010 ont
révélé que 48% des personnes avaient une
connaissance du paludisme et de sa transmission. Ces résultats ont
montré que 61 % des interviewées utilisaient les
MIILDE[27]. Pour un pays que le Fond Mondial a injecté plus de dix (10)
Milliard de francs dans la lutte contre ce fléau en 2005 pour le compte
du 4ème et 5ème Round, les résultats
attendus n'ont pas été ceux obtenus aujourd'hui.
Bien que la prévention du paludisme par l'utilisation
des MIILDE n'ait pas encore atteint les objectifs visés par les
états impaludés, l'OMS se félicite de façon
générale des progrès accomplis dans la prise en charge des
cas.
Avec
un million de vies sauvées en dix ans, elle
souligne qu'il faut redoubler d'efforts. La nouvelle initiative Tester, Traiter
et Suivre (TTS), appelle les pays d'endémie et les donateurs à
s'acheminer vers l'accès universel aux tests de diagnostic, au
traitement antipaludique et à créer des systèmes solides
de surveillance de la maladie. L'objectif de l'OMS est que chaque cas suspect
de paludisme fasse l'objet d'un test, que chaque cas confirmé fasse
l'objet d'un traitement médicamenteux de qualité et qu'un suivi
de la maladie soit assuré par des systèmes permettant une
surveillance précise en temps voulu. Avec en point de mire, plus aucun
décès dû au paludisme en 2015.
«Tant que les pays ne seront pas en mesure de
dépister, de traiter et de notifier chaque cas de paludisme, nous ne
viendrons pas à bout de cette maladie», a déclaré le
Directeur Général de l'OMS, Dr Margaret Chan en
visite en Namibie à l'occasion de la Journée mondiale de lutte
contre le paludisme le 25 Avril 2012. Les médecins font face à de
nombreux obstacles lorsqu'ils tentent d'affronter le paludisme. En effet, la
grande diversité génétique et biologique des moustiques
vecteurs et des parasites transmis retardent considérablement la mise au
point d'un vaccin. De plus, l'émergence de phénomènes de
résistance aux insecticides chez les insectes et
aux
médicaments chez les parasites, rend plus complexe le traitement des
malades.Les comportements à risques lors de la prise en charge des
cas de paludisme sont aussi en cause comme le démontre à
Ouagadougou en 2005 Sondo B., Soubeiga A. Certaines pratiques
fréquentes lors du traitement antipaludique peuvent exposer le malade.
Il s'agit de l'arrêt du traitement en cours reconnu par
69,3% des enquêtés, pour diverses raisons :
manque de ressources financières, changement de traitement, oubli...
Cela peut survenir autant quand la personne va mieux, que quand son état
de santé ne s'améliore pas. Il s'agit également du refus
d'allaiter par exemple l'enfant malade qui vomit 18,7%, du
refus de laver l'enfant dont le corps est chaud 28,2% et de
l'administration des potions issues des décoctions lors des coliques
dans le cas de la diarrhée 25,4% [32]. A coté de
ce comportement se greffe la perception qu'ont ces populations de la maladie
influençant fortement leurs différents itinéraires
thérapeutiques.
A ce propos, au Gabon, peu d'études abordant la
question des perceptions vue sous l'angle représentations sociales n'ont
pas été trouvées dans nos lectures. Par contre, au Burkina
Faso, les résultats issus de l'étude menée par
Bonnet. D sont édifiants en ce qui concerne les
représentations sociales des populations autour de la question du
paludisme. Par exemple, ces résultats montrent que plusieurs noms sont
donnés aux différentes variétés du paludisme. La
couleur jaune des yeux et des urines, la perte de connaissance et la blancheur
des yeux et de la paume des mains sont des signes très souvent
utilisés pour décrire le paludisme. La démarche
d'identification des formes simples et graves du paludisme des
enquêtés était comparable à celle décrite
dans les structures en charge du paludisme comme le PNLP. Les premiers conseils
et soins sont prodigués par l'entourage du malade. En ce qui concerne le
paludisme simple, les noms "SUMAYA" ou "SUMAYA FITINI" ou encore "SUMAYA DENI"
sont utilisés. Les deux dernières appellations peuvent être
littéralement traduites comme étant «un petit paludisme
» [3].
KPATCHAVI Aa montré que dans les
nosologies Fon et Waci au Benin, le paludisme est considéré comme
une «maladie de la chaleur ou du soleil», «maladie de la
fatigue», «maladie d'une mauvaise alimentation», «maladie
du sorcier» et de plus en plus comme «maladie des moustiques [16].
En 2008, BiliamineKolladé COCKER
montre que toutes les affections ne sont pas considérées comme
étant cliniques. Cela explique la présence de la diversité
d'acteurs intervenant dans les processus de guérison de la maladie. Il
montre que 35% des personnes interrogées pratiquent la
médecine moderne comme premier recours, parmi lesquelles
26% étaient des intellectuelles et
19% des illettrées. Il ajoute que certaines maladies
sont perçues comme une malédiction ou un sortilège et
créent une fissure au sein du tissu social [2].Dans son étude,
KPATCHAVI Aavait souligné que les itinéraires
thérapeutiques sont fortement marqués par l'automédication
à base de feuilles : premier recours chez 91% des
enquêtés ; ou de médicaments obtenus sur le
marché parallèle : 85%. Outre les mauvaises
conditions auxquelles ces médicaments sont exposés, les doses
à l'achat sont rarement au complet. L'idée que calmer les maux de
tête ou la fièvre est un signe de guérison est assez
répandue[16]. Il ajoute dans la même étude que la cause
« moustiques » correspond parfois à une logique
parallèle à celle de la biomédecine : les moustiques
piquent et transmettent l'eau sale qui pollue le sang et provoque le paludisme
d'une part ; d'autre part, les bruits et la piqûre des moustiques
sont censés créer l'insomnie, elle-même susceptible
d'entraîner des courbatures et provoquer ainsi le paludisme. Le chercheur
estime ainsi que les indicateurs socioculturels apparaissent indispensables
pour mieux comprendre les logiques et les comportements. Ils permettent
d'expliquer les réticences vis-à-vis des activités de
sensibilisation pour la prise en charge et les mesures préventives.
« Lesreprésentations sociales, qu'elles soient en
accord ou en contradiction avec le modèle d'explication
biomédical, doivent être utilisées comme point focal pour
améliorer les stratégies de lutte contre le
paludisme » [16].
Sur l'île de la Réunion en 2007,
Sandrine DUPÉ dans le cadre de sa thèse de
Doctorat, s'est proposée de recueillir les perceptions et pratiques
passées et présentes des réunionnais autour des maladies
transmises par les moustiques, la dengue, le chikungunya et le paludisme. Il
s'agit là d'une recherche appliquée à la croisée de
l'anthropologie et de la sociologie, deux outils méthodologiques
permettant de mieux appréhender les problématiques qui tournent
autour de l'innovation dans une ancienne société de plantation,
aujourd'hui considérée comme post-industrielle [30].
Toutes ces études ont abordé la question mais
à une époque reculée et dans des contextes
différents (Afrique de l'Ouest), les représentations sociales
orientant les pratiques de ces populations. L'enquête CAP de
portée nationale réalisée par l'OMS au Gabon en 2010 n'a
pas soulevée la combinaison perceptions et pratiques des populations
face au paludisme [27].
KPATCHAVI. A en 1999,Sondo. B
etSoubeiga. A en 2005, ont tous montré que les
facteurs socioculturels et socioéconomiques influençaient
très fortement l'itinéraire thérapeutique des populations.
De ces études, il ressort respectivement que 35 et
41 % des facteurs socioculturels et économiques
agissent sur le choix de l'itinéraire thérapeutique des
populations, dans la recherche de la guérison.Sondo. B et
Soubeiga. A avaient montré dans leur étude qu'en
matière de pratiques thérapeutiques,76,4% des
enquêtés, ont reconnu que c'est dans l'entourage du malade que les
premiers soins sont prodigués lorsqu'un paludisme est suspecté.
Ensuite, on a recours aux tradithérapeutes et enfin aux centres de
santé. Les enquêtés utilisent divers moyens
thérapeutiques, mais ils préfèrent en première
intention soit les médicaments modernes soit les médicaments
traditionnels, plutôt qu'une association des deux types [16] et [32].
En 2011, Cyrille Ndoa a aussi montré
comment certains facteurs socioculturels et économiques influencent le
choix de l'itinéraire thérapeutique dans les villes de Douala et
Yaoundé ; soit 22.4% des personnes achètent
les médicaments chez les marchands ambulants et 18.5%
combinent des drogues achetées à la pharmacie ou dans la rue avec
la médecine traditionnelle, surtout pour les cas graves [6]. Un autre
aspect non négligeable est celui du comportement du personnel soignant
face aux patients. La relation soignant-soigné est aussi très
déterminante dans la recherche de la guérison comme l'ont
montré Sondo. Bet Soubeiga. A au
Burkina-Faso en 2005 [32].
T.C.Ndour, O.Baet
alau Sénégalen 2006, ont montré
que les déterminants socio-économiques liés aux niveaux
d'instruction des personnes interviewées étaient associés
de manière statistiquement significative à l'utilisation des
moyens de protection dont les MIILDE. Même si les volets lieu de
résidence, statut matrimonial et l'utilisation des MIILDE n'ont pas
été abordés dans cette étude, nous pensons qu'une
CCC bien planifiée et adaptée aux réalités locales
pourrait avoir un impact positif [33].
Notre étude se voudrait à ce titre de traduire
la combinaison volet représentations sociales et pratiques des
populations du département sanitaire de Mulundu face au paludisme.
III : PROBLEMATIQUE
III.1.: Problème
Le paludisme est de par le monde, la pathologie la plus
répandue du point de vue de la morbidité. L'Afrique au sud du
Sahara, est la plus concernée en ce sens que l'immense majorité
(90%) des décès due au paludisme y survient.
Dans cette partie du continent, on reconnaît aujourd'hui que le paludisme
est à la fois une maladie due à la pauvreté et une cause
de pauvreté [28]. Il contribue au processus d'épuisement des
capitaux des ménages et de perte de revenu et fait donc baisser la
consommation de ceux-ci. A l'instar d'autres pays subsahariens, le paludisme
est au Gabon et dans le département sanitaire de Mulundu,au-delà
d'un problème de santé publique, un véritable
problème de développement. En effet, ses conséquences sont
non seulement sanitaires (taux d'occupation des lits
d'hospitalisationélevé, coups de la prise en charge des patients
importants) mais également économiques (dépenses
catastrophiques des ménages).
Le paludisme est endémique avec une transmission stable
sur l'ensemble du territoire national. En 2003, le pays fut éligible au
4ème Round du Fonds Mondial de lutte contre le SIDA, la
Tuberculose et le Paludisme.La combinaison des multiples interventions du PNLP
et ses partenaires, l'intensification des actions dans le cadre de
l'initiative RBM et plus encore l'appui technique et financier de l'OMS et
du PNUD, n'ont pas réussi à atteindre les objectifs visés
en matière de pratiques face au paludisme dans cette contrée. La
morbidité y diminue, mais très timidement, faisant de cette
maladie la première cause de morbidité et de
mortalité dans les formations sanitaires dudit département.
Au-delà de ces efforts entrepris, le paludisme continue de peser sur la
santé et le développement économique de ces populations,et
constitue l'un des plus grands défis à relever en matière
de santé.
Aussi, nous avons enregistré une
morbidité générale de: 38%
en 2009 et 32,8% en
2010 ; les femmes enceintes :
34,46% en 2010 et les enfants de moins de 5
ans : 36,27%.
Pour la même période,la mortalité
générale était de : 22,22% ; et
50% chez les enfants de moins de 5 ans. [28].
Aussi, nous nous proposons d'investiguer sur la perception et
les pratiques des populations de ce département sanitaire ; afin de
contribuer aux efforts de lutte entrepris par le gouvernement Gabonais.
III.2 : Question de recherche
La problématique du paludisme étant d'une
importance majeure dans notre pays, les interrogations autour de la perception
et pratiques liées à cette pathologie méritent une
réflexion particulière. Aussi, notre question de recherche est la
suite: Comment les populations du département sanitairede Mulundu
perçoivent-elles le paludisme et y font face ?
III.3 : Hypothèses et objectifs
III.3.1 : Hypothèses
Ce travail prend son fondement sur le constat suivant :
la perception de la maladie, son traitement et sa guérison sont propres
à chaque individu, de son réseau social et cognitions sociales
influencés elles par sa culture. Ce constat nous a amené
à formuler les hypothèses suivantes :
Ø Les populations du département sanitaire de
Mulunduont une mauvaise connaissance de la maladie et de ses différentes
méthodes de prévention individuelles et
collectives ;
Ø Les populations du département sanitaire de
Mulundu ont une mauvaise perception du paludisme ;
Ø Elles ont de mauvaises pratiques et prise en charge
face au paludisme.
III.3.2 : Objectifs
III.3.2.1 : Objectif
général
Déterminer la perception et les pratiques des
populations du département sanitaire de Mulundu face au paludisme.
III.3.2.2 : Objectifs spécifiques
Nous avions pour objectifs spécifiques:
1- Evaluer le niveau de connaissance de la maladie et des
méthodes préventives des populations de Mulundu face au
paludisme ;
2- Décrire les différentes
« représentations sociales » que se font les
populations de Mulundudu paludisme ;
3- Identifier et apprécier les différents
itinéraires thérapeutiques utilisés par les
populationsMulundudans le traitement du Paludisme.
III.4 : Schéma conceptuel de
l'étude
Niveau de connaissance des populations face au
paludisme
251654144
251656192
Représentations sociales
251657216
251655168251659264
Différentes méthodes préventives
251658240
Les itinéraires thérapeutiques
251660288
251662336251661312
Influencent la santé des populations
251663360
IV CADRE METHODOLOGIQUE
251652096
IV.1 : Organisation du système de
santé
Le système de Santé Gabonais actuel repose sur
trois secteurs de Santé qui cohabitent sans relation formelle de
complémentarité. Ce sont :
Ø le secteur public civil et militaire ;
Ø le secteur parapublic de la caisse nationale de
sécurité sociale (CNSS) ;
Ø le secteur privé lucratif, non lucratif et
traditionnel.
Ces trois blocs se greffent autour d'une organisation
administrative quirégit leur fonctionnement[20].
IV.1.1 : Organisation administrative
IV.1.1.1:Le niveau central
L'organisation actuelle du Ministère de la Santé
est fixée par le décret 001158/PR/MSPP du 4 septembre 1997. Elle
répondait au souci de désengorger la direction
générale de la santé qui était la seule direction
générale du Ministère. Cette réorganisation a
conduit à la création d'un Secrétariat
Général et de trois Directions Générales :
Direction Générale de la Santé, Direction
Générale des Ressources Humaines et Direction
Générale de la Planification, des Infrastructures et des
Equipements.
Après huit ans de fonctionnement, il est apparu que
cet organigramme présentait des lacunes, notamment en ce qu'il ne
prenait pas assez en compte les problèmes de suivi/évaluation,
l'obligation moderne de décentralisation, la situation des
régions sanitaires et les problèmes de planification qui se
posent aujourd'hui. La nécessité de répondre à ces
préoccupations s'est imposée et le nouvel organigramme
doit :
Ø organiser et accompagner les régions dans la
planification des actions de santé ;
Ø créer des instances de régulation et de
contrôle afin de maîtriser la décentralisation (Inspection
Générale des Services, Observatoire National, Institut de
Santé Publique ...) ;
Ø prendre en compte les nouveaux défis de la
santé : santé familiale, le financement de la santé,
l'agence du médicament etc...[20] .
IV.1.1.2 :Le niveau intermédiaire et
périphérique
Ils sont composés des régions et
départements sanitaires.
Le Décret 000488/PR/MSPP du 30 mai 1995 portant
création, organisation et fonctionnement des régions et
départements sanitaires a créé dix régions
sanitaires et cinquante-un (51) départements sanitaires. Ces
différents responsables qui se trouvent à l'appui technique sont
les représentants du Ministre de la santé dans leurs
différentes localités.
IV.1.2:Organisation
technique
L'organisation technique du système de
santé du Gabon repose sur le secteur public civil et militaire, le
secteur de santé privé lucratif et le secteur de santé
traditionnel.
IV.1.2.1 :Le secteur Public
IV.1.2.1.1 : Le secteur Public civil
L'organisation du secteur public civil est calquée sur
celle de l'administration générale avec une
hiérarchisation verticale à partir du niveau central. Le
système de Santé comprend trois niveaux : primaire,
secondaire et tertiaire.
v Le niveau primaire.
Il est composé de:
Ø la case de santé communautaire, structure
élémentaire mise en place au niveau du village à la
demande des communautés, est tenue par un agent de santé
villageois (ASV) dont la formation est assurée par l'équipe du
centre médical ;
Ø le dispensaire mieux structuré, couvrant
plusieurs villages, est tenu normalement par un professionnel de la
Santé ;
Ø le centre de santé de district est une
structure intermédiaire entre le dispensaire et le centre
médical ;
Ø le centre de santé urbain, implanté au
niveau de chaque chef-lieu de province ou de la capitale départementale,
dispose d'une équipe médicale plus compétente ;
Ø le centre médical, implanté au niveau
du département, sert de référence au niveau primaire. Il
doit être dirigé par un médecin à la tête
d'une équipe comprenant entre autres techniciens de santé, au
moins une sage-femme, un infirmier d'Etat, un technicien de laboratoire, un
technicien de génie sanitaire.
v Le niveau secondaire.
Les soins de santé secondaires sont dispensés
par l'hôpital régional implanté au niveau des chefs-lieux
de province. Cette structure sert de référence au niveau
primaire.
v Le niveau tertiaire.
Les soins à ce niveau sont dispensés par les
hôpitaux nationaux. Ces hôpitaux doivent fournir des soins de
référence spécialisés que ne peuvent assurer les
structures du niveau inférieur.
IV.1.2.1.2 : Le secteur Public Militaire
Le service de santé militaire dépend directement
du Ministère de la Défense. Il est dirigé par un Directeur
Général. Ses structures sont essentiellement des infirmeries et
un hôpital: Hôpital Militaire des Instructions des Armées
Omar Bongo Ondimba. Cette structure a un plateau technique de qualité et
est une référence dans la sous-région.
La tarification au niveau de ces formations varie selon que le
malade est assuré ou non, ce qui les a rendu financièrement
inaccessibles à une grande partie de la population. Mais avec la mise en
place de la Caisse Nationale d'Assurance de Maladie et de Garantie Sociale
toutes les couches y ont accès.
IV.1.2.2 : Le secteur parapublic
Au niveau de la capitale (Libreville), le secteur de soins
parapublics dispose de trois hôpitaux : la Fondation Jeanne Ebori,
un hôpital spécialisé, l'hôpital pédiatrique
d'Owendo à Libreville et l'hôpital Paul Igamba à
Port-Gentil. Des investissements réalisés par la CNSS ont permis
d'élever le niveau des plateaux techniques garantissant ainsi, certains
soins spécialisés que ne peuvent offrir certains hôpitaux
du secteur public. La Direction de ces structure a ainsi jugé opportun
d'implanter dans chaque département sanitaire une représentation
de ces structures dans lesquelles peuvent se soigner les assurés de la
CNSS. Et les populations de Mulundu bénéficient des biens faits
de cette répartition.
IV.1.3 : Le secteur privé moderne et
traditionnel
IV.1.3.1 : Le secteur privé moderne non
lucratif
Il s'agit d'établissements tels que l'hôpital du
Docteur Albert Schweitzer de Lambaréné, l'hôpital
Evangélique de Bongolo dans la Ngounié et quelques dispensaires
des missions catholiques et protestantes. Ces dispensaires sont présents
au quartier La Mission à Lastourville, chef-lieu du département
de Mulundu. On note aussi les structures sanitaires des sociétés
privées (COMILOG, SETRAG, Shell, Total...).
L'hôpital Albert Schweitzer est un hôpital qui
dispose d'une gamme de services plus large que l'hôpital régional
de Lambaréné et attire, par conséquent, un plus grand
nombre de malades. On y trouve un centre de recherche sur les affections
parasitaires. En ce moment une équipe de chercheurs américains de
la firme MVI et gabonais travaillent pour la recherche d'un vaccin contre le
paludisme. Des résultats concluant ont été
présentés en 2011 et 2012 lors des journées scientifiques
à l'occasion de la JMP à Libreville et la sortie de ce vaccin et
prévue pour 2015.
IV.1.3.2 : Le secteur
privé moderne lucratif
Il comprend les polycliniques, les cliniques, les cabinets
médicaux, les laboratoires d'analyses médicales, plus d'une
trentaine de pharmacies principalement dans les deux premières villes du
pays, Libreville et Port-Gentil et deux grossistes (PHARMAGABON et COPHARGA).
Si au niveau de Mulundu on ne trouve pas de polycliniques, par contre les
cabinets médicaux et laboratoires d'analyses médicales sont bien
implantés.
IV.1.3.3 :Le secteur privé
traditionnel
Une bonne partie de la population a recours aux services des
tradipraticiens. Cependant, les données sont inexistantes afin de
mesurer l'importance et l'efficacité de ce secteur, bien qu'aujourd'hui,
on parle de plus en plus de la formalisation pour la cohabitation entre la
médecine moderne et traditionnelle.
IV.2 :Le cadre de l'étude
IV.2.1 : Situation géographique
Situé en Afrique Centrale, le Gabon a une superficie de
267.667 km², dont plus de 75% recouverte
de forêt. II est traversé par l'équateur, limité au
Nord-Ouest par la Guinée Equatoriale, au Nord par le Cameroun, à
l'Est et au Sud par le Congo, à l'Ouest par l'Océan Atlantique
qui le borde sur 800 km de côte. Le Gabon avait une
population estimée à environ 1.500 .000
habitantsen 2003 et 1.911.685
habitants en 2011 [21].
L'Ogooué-Lolo est l'une des 10 provinces du Gabon dont
le chef-lieu est Koulamoutou. Elle a une superficie de 25.380
km², soit environ 10% de la superficie nationale
et une population estimée à 71.997 habitants
en 2011 [21]. La province de l'Ogooué-Lolo est
limitée au nord par la province de l'
Ogooué-Ivindo,
à l'Ouest par la province de la
Ngounié,
à l'Est par la province du
Haut-Ogooué
et au Sud par la
République
du Congo.
L'Ogooué-Lolo comprend quatre départements
subdivisés eux-mêmes en cantons. Ces quatre départements
sont par ordre d'importance: la
Lolo-Bouenguidi
dont le chef-lieu est
Koulamoutou,
Mulundu dont le chef-lieu
est
Lastourville, la
Lômbo-Bouenguidi
avec pour chef-lieu
Pana
et enfin l'Offoué-Onoye avec comme chef-lieu Iboudji.
Avec une population estimée
à 29.137 habitantsen 2010, le
département de Mulundu, notre site d'étude,a une superficie de
13.650 km², soit environ la moitié de la
superficie de la province [21]. Le département de Mulundu est
situé sur la rive gauche de l'
Ogooué et couvert
par les monts
Wanji
qui atteignent une altitude de 700 à 800 m et sont
issus des montagnes
Batsangui.
Ces montagnes seront rebaptisées par les compagnons de la Mission Brazza
et deviendront le
massif
du Chaillu, du nom de l'explorateur français d'origine
algérienne,
Paul Belloni Du
Chaillu, qui passa un séjourdans cette localité. Sur sa rive
droite, c'est-à-dire au Nord de l'Ogooué, s'étend le pays
Kota couvert
par des
plateaux
ayant une altitude moyenne de 300 à 400
m.

Comme partout sur le territoire national, le climat de
l'Ogooué-Lolo en général et de Mulundu en particulier est
équatorial.
Ce climat se traduit par la répartition des saisons en deux grands
ensembles: les pluies et les rémissions de pluies. La petite
rémission de pluies nommée Kwélé,
est beaucoup moins nette ; elle a une durée variable de deux à
quatre semaines et intervient entre les mois de janvier et février. Les
petites pluies dénommées Pessamboula par les
Adoumas,
vont de mars à juin. La grande rémission de pluies appelée
Issighou ou Mangala, dure trois mois, de fin
juin à fin septembre. Enfin, il y a le Mbula ou
Mboule, c'est-à-dire le moment où la grande
saisondes pluies est nettement marquée.
Carte administrative de la province de l'Ogooué-Lolo
Source : Préfecture
de Lastourville
IV.2.2: Présentation socio-économique et
culturelle
Le gouvernement a décidé de créer une
zone économique et industrielle à Lastourville, dans le
département de Mulundu lors du conseil des Ministres
délocalisé du 09/06/2011 tenu à
Koulamoutou.
Lastourville va devenir le centre économique pour la
transformation du bois. Le gouvernement a décidé de faire du
chef-lieu du département de Mulundu, une grande zone économique
et industrielle spécialisée dans les industries de transformation
des grumes, ainsi que les métiers du bois. Le bois constitue la
première richesse de cette province et de cette localité en
particulier, à côté de l'exploitation d'or, de
l'agriculture et de la pêche. La Société Nationale des Bois
du Gabon (SNBG) a annoncé l'implantation d'une usine pour la
valorisation du bois. La concentration des activités de transformation
du bois dont une des principales productrices de grumes du pays, bordée
par la voie ferrée qui rallie l'interface maritime de Libreville,
devrait permettre de réaliser de belles économies
d'échelles et d'améliorer la compétitivité des
produits issus de l'industrie du bois « made in Gabon ».
Les études effectuées sur le réseau
hydrographique du département de Mulundu ont permis de constater que la
majorité des cours d'eau ont servi de points de passage très
importants aux explorateurs et de lieux de rencontre avec différents
peuples de la région. Le fleuve
Ogoouétraverse
le département de Mulundu sur plus de 160 km suivant
une direction Sud-Est, Nord-Ouest, et demeure navigable jusqu'à
Ndjolé
dans la province du Moyen Ogooué au Centre du Gabon. Notons qu'à
Mulundu,72% des adultes sont alphabétisés, dont
79% des hommes et 66% des femmes. Le taux de
scolarisation des enfants est de 92%. Le Gabon présente
un taux brut de scolarisation de 86%[20]. Les
principauxdialectes parlés sont: Adouma, Awandji, Nzebi,
Akelé ,Puvi,Kota.
IV.2.3 : Profil épidémiologique du
lieu de l'étude
Avec une population estimée
à 29.137 habitants soit 4.406
enfants de moins de 5 ans et 1.023 femmes enceintes
en 2010, le département de Mulundu comptait en
2011, 29.427 habitants dont
4.516 enfants de moins de 5 ans et 1.049
femmes enceintes soit un taux d'accroissement de 0,46 % [21].
En 2010, le paludisme a constitué la première cause de
consultation et de mortalité dans ce département. Les
données issues de l'Annuaire Statistiques produit par la Direction de
l'Informatique et des Statistiques du Ministère de la Santé
montrent que le département de Mulundu a enregistré une
morbidité de 33,20%, un taux de mortalité de
32,05% et un taux d'hospitalisation de 36,27 %
tout âge confondu. Selon cette même source, pour les
enfants de moins de 5 ans, on a une morbidité de
27,16% et un taux de mortalité de
45% soit 5 enfants sur 10
sont décédés du paludisme.
IV.2.4 : Politique en matière de lutte contre
le paludisme
En parlant de politique en matière de lutte contre le
paludisme, le département sanitaire de Mulundu est aligné
à la politique nationale insufflée par le Gouvernement. En effet,
l'engagement politique du Gabon dans la lutte contre le paludisme peut
s'apprécier à travers les nombreuses participations aux grandes
initiatives internationales. La politique nationale de lutte contre le
paludisme s'appuie essentiellement sur quatre documents
référentiels:
Ø La loi 12/96 portant ratification de l'ordonnance
N° 01/95 du 14 janvier 1995 sur l'orientation de la politique de la
santé en République Gabonaise ;
Ø Le décret N° 1158/PR/MSPP du 04
septembre 1997 fixant les attributions de l'organisation du Ministère de
la santé publique et de la population, ainsi que les documents
stratégiques ;
Ø Le document de politique nationale de santé
élaboré en 2004, faisant de la lutte contre le paludisme une
priorité sanitaire nationale ;
Ø Le Plan National de Développement Sanitaire
(PNDS) et le plan stratégique quinquennal 2006-2010,
élaboré par le PNLP et les partenaires au
développement.
La politique nationale de santé s'appuie sur les
valeurs tirées du patrimoine culturel national, de la sagesse africaine
et des valeurs universelles contenues dans la Loi fondamentale (la
Constitution) du Gabon.
Elle repose ainsi sur :
Ø Les droits de l'homme dont le droit à la
santé ;
Ø La solidarité entre citoyens ;
Ø L'équité dans l'accès aux
soins ;
Ø L'éthique dans les pratiques
professionnelles ;
Ø La prise en compte de l'approche genre ;
Ø L'intégration des activités de
soins ;
Ø La décentralisation du système.
Cette politique est soutenue d'abord par un engagement de la
plus haute autorité de l'Etat, le Président de la
République ainsi que celui des autorités nationales entre autres
le Ministre au sommet, le Gouverneur, le Directeur Régional de la
Santé et le Médecin chef du Centre Médical qui
représente le Ministre de la Santé au sein de la localité.
Elle consacre l'adhésion du Gouvernement dans le processus de
réforme du secteur de la santé et l'engagement de celui-ci en
faveur de la mobilisation des ressources au bénéfice du secteur
sanitaire.
La Politique Nationale de Santé vise à
améliorer l'état de santé de la population en dotant la
nation d'un système de santé cohérent, performant et
accessible à tous les citoyens. Ce système est orienté
vers les soins de santé primaire à tous les niveaux de la
pyramide sanitaire et soutenu par un système hospitalier performant,
comme le recommande les résolutions de la conférence de ALMA-ATA
en 1978.
Ensuite, elle s'attache ainsi à réduire de
façon significative la morbidité et la mortalité,
notamment maternelle, infantile et celle des autres groupes les plus
vulnérables que sont les personnes âgées, les
handicapés mentaux et physiques de façon générale.
Spécifiquement au paludisme, cette politique met l'accent sur un certain
nombre d'objectifs ciblant la réduction de la morbidité et la
mortalité chez les femmes enceintes et les enfants de moins de 5 ans,
considérés comme les populations vulnérables. En
matière de prévention, on parle de plus en plus du passage
à l'échelle ou encore mieux d'une couverture universelle.
La Politique Nationale de Santé fixe le cadre national
de référence en matière de santé au Gabon. Elle
décline la vision des autorités nationales pour parvenir à
un accès universel aux soins de qualité et sert de socle au PNDS.
La réaffirmation par le Gabon de son adhésionà la
déclaration d'ALMA-ATA sur les soins de santé primaires et son
attachementaux valeursde solidarité,d'équité et de justice
sociale constitue le fondement de son action dans le domaine de la
santé.
Enfin, elle repose sur les valeurs de responsabilisation
individuelle et collective, la recherche d'un mieux-être des populations,
la mobilisation des populations en faveur de la santé, la contribution
des populations au financement du secteur, l'appropriation des populations de
leur propre problème de santé
« EMPOWERMENT », les exigences de bonne gouvernance et le
partenariat.
IV.3 :Matériels et Méthodes
IV.3.1 : Type, durée de l'étude et
population source
Il s'agissait d'une enquête transversale, mixte et
multicentrique à passage domiciliaire.
Cette étude s'est déroulée du 5 mars au
31 mai 2012. Après la phase des formalités administratives,
l'étape de la collecte des données avait aussitôt
débutée et s'est achevée mie avril. La dernière
phase, celle de saisie, d'analyse et de rédaction s'est poursuivie
jusqu'en fin mai.
Cette étude avait pour cible : les hommes et
femmes, les gardiens d'enfants de moins de 5 ans, femmes enceintes et les
infirmiers résidant dans le département pendant les douze
derniers mois précédant l'enquête.
Pour le choix de ces populations, nous avons tenu compte de
l'approche genre et le respect des critères d'inclusion et d'exclusion.
IV.3.2 :
Critèresd'exclusion
Ont été exclues de l'étude,toutes
personnes n'ayant pas habité le département de Mulundu durant les
douze derniers mois et n'ayant pas fait un accès palustre sans oublier
tous les mineurs.
IV.3.3 : L'Echantillonnage et taille de
l'échantillon
Pour le volet qualitatif de cette étude, on a
interviewé les informateurs clés (les infirmiers) jusqu'au seuil
de saturation, lorsque la multiplication des discussions n'ont plus
apporté des informations nouvelles et ce grâce à un guide
d'entretien. Quant au voletquantitatif,un
questionnaireaétéutilisé.Etantuneétudemulticentrique,
la méthode en grappe a été celle la mieux adaptée
et appropriée.
Pour le calcul de la taille de l'échantillon, on s'est
appuyé sur la formule universelle et les éléments
suivants:

n = La taille de l'échantillon attendu
å = Le niveau de confiance à 95% (avec pour valeur
type : 1,96)
i = La précision, c'est la marge d'erreur 5%. Notons que
cette valeur est conventionnelle (valeur type : 0,05)
p = La prévalence du paludisme observée en 2010
avec comme source le PNLP. Cette prévalence était de
40% pour tout âge confondu en 2010 = (0,40).
q = 1-p
Nous avons : n= (1,96)2 x 0,4 x
(1-0,4)/0,052
N= 368,7369 400 personnes ont été
interrogé pour une population estimée en 2010
à 29.137 habitants [21].
Ces quatre cent (400) questionnaires et guides d'entretien
ont été répartis entre les cinq (5) cantons que compte le
département (Pougui, Léyou, Ogooué aval, Ogooué
amont et LassioSebe) et la commune. La répartition des grappes s'est
donc faite entre ces six localités.
Tableau I :
répartition des grappes et questionnaires par canton et commune.
|
Différents cantons et commune
|
Populations initiales
|
Populations cumulées
|
Nombre de grappes par cantons et commune
|
Nombre de questionnaires par cantons et
commune
|
|
CANTON OGOOUE AVAL
|
3013
|
3013
|
3
|
39
|
|
CANTON LASSIO SEBE
|
5375
|
8388
|
6
|
78
|
|
CANTON OGOOUE AMONT
|
1586
|
9974
|
2
|
26
|
|
CANTON POUNGUI
|
1909
|
11883
|
2
|
26
|
|
CANTON LEYOU
|
5703
|
17586
|
7
|
91
|
|
COMMUNE
|
8450
|
26036
|
10
|
130
|
|
TOTAL
|
26.036
|
|
30
|
390
|
Pour cette étude, nous avons eu selon les calculs 30
grappes :c'est le nombre conventionnel de grappe pour une étude
multicentrique.
Ainsi, en divisant la population totale par 30
(26.036 /30), nous avons obtenu un pat d'échantillon de 868. En
regardant dans la table des nombres aléatoires, on a cherché le
nombre, le plus proche de 868 ; 863 ,auquel nous ajoutions à
chaque fois le pat d'échantillon.
Ensuite, un rapport de la taille de l'échantillon sur
le nombre de grappe (400/30) nous a aussi permis de trouver le nombre de
questionnaires par grappe(taille de la grappe) qui a été
multiplié selon que la localité ait 1, 3 ou 6 grappes.
NB: Les dix (10) questionnaires restant ont
été administré à la commune ce en fonction de la
densité de la population.
Tableau II: répartition
des questionnaires par villages dans les cantons Poungui et Leyou.
|
CANTON POUNGUI
|
CANTON LEYOU
|
|
Villages
|
Populations
|
Nombre de questionnaire par
village
|
Villages
|
Populations
|
Nombre de questionnaire par
village
|
|
MISSELE
|
29
|
0
|
MANA MAN
|
770
|
12
|
|
NDZONDI
|
67
|
1
|
MOUKOUMBI
|
513
|
8
|
|
LIYANGA
|
48
|
1
|
LIBONGUI
|
285
|
5
|
|
MIKOUMA
|
134
|
2
|
REGROUPEMENT DE MALANGA
|
713
|
11
|
|
KESSI POUNGOU
|
172
|
2
|
REGROUPEMENT DE VOUVOU
|
570
|
9
|
|
BEMBICANI
|
477
|
6
|
MATSATSA
|
998
|
16
|
|
LIPAKA 2
|
48
|
1
|
LIKEKA
|
228
|
4
|
|
TSATY
|
420
|
6
|
IDIBA BAMBERA
|
485
|
8
|
|
CAMP EGG
|
515
|
7
|
MANDJAYE
|
371
|
6
|
|
TOTAL
|
1909
|
26
|
MIENGUE
|
171
|
3
|
|
|
|
LEKAGNA
|
143
|
2
|
|
|
|
BAMANGHA
|
456
|
7
|
|
|
|
TOTAL
|
5703
|
91
|
Tableau III:répartition
des questionnaires par villages dans les cantonsLassioSebe et
Ogooué-Aval
|
CANTON LASSIO SEBA
|
CANTON OGOOUE AVAL
|
|
Villages
|
Populations
|
Nombre de questionnaire par
village
|
Villages
|
Populations
|
Nombre de questionnaire par
village
|
|
LA GARE
|
188
|
3
|
CAMP SBL
|
452
|
6
|
|
OGOOUE 5
|
54
|
1
|
MAHOUYA
|
121
|
2
|
|
LIBALA DOUBA
|
269
|
4
|
MIKOUYI 1
|
331
|
4
|
|
BAPOSSO
|
430
|
6
|
MALENDE
|
512
|
7
|
|
BANGADI
|
323
|
5
|
LITSEGUE
|
241
|
3
|
|
NDANGUI
|
914
|
13
|
MIBAMBOU
|
301
|
4
|
|
MEKINA
|
108
|
2
|
ROUGHASSA
|
422
|
5
|
|
LOMBO
|
161
|
2
|
MADOUKOU
|
30
|
0
|
|
MAMBELO
|
376
|
5
|
NZELA
|
392
|
5
|
|
POPA
|
108
|
2
|
MIKOUYI 2
|
211
|
3
|
|
LEKA
|
134
|
2
|
TOTAL
|
3013
|
39
|
|
CAMP CEB
|
1666
|
24
|
|
|
|
|
BAMBIDI
|
645
|
9
|
|
|
|
|
TOTAL
|
5375
|
78
|
|
|
|
Tableau IV:
répartition des questionnaires par villages et quartiers dans le canton
Ogooué-Amont et à la commune.
|
CANTON OGOOUE AMONT
|
COMMUNE
|
|
Villages
|
Populations
|
Nombre de questionnaires par
villages
|
Quartiers
|
Populations
|
Nombre de questionnaires par
quartiers
|
|
REGROUPEMENT DE LIFOUTA
|
460
|
8
|
MOUTOUBI
|
634
|
10
|
|
MENEGUA
|
174
|
3
|
NDOUMBOU
|
423
|
7
|
|
DIBANGANGA
|
127
|
2
|
NGOUAMBA
|
254
|
4
|
|
BASSEGHA
|
79
|
1
|
MINGONGA
|
169
|
3
|
|
DOUME
|
222
|
4
|
OYENI
|
127
|
2
|
|
REGROUPEMENT DE MIVENGUE
|
523
|
9
|
BAMBORO
|
887
|
14
|
|
TOTAL
|
1 586
|
26
|
PAHON
|
127
|
2
|
|
|
|
|
MANDJI
|
676
|
10
|
|
|
|
|
CITE IGA-IGA
|
254
|
4
|
|
|
|
|
NDJOKALE
|
1014
|
16
|
|
|
|
|
DERRIERE L'HOPITA
|
380
|
6
|
|
|
|
|
MOUANA-NDZOKOU
|
1099
|
17
|
|
|
|
|
DAKAR-
LIPOPA
|
1056
|
16
|
|
|
|
LOBONGUI
|
845
|
13
|
|
|
|
|
MIKATSIA
|
507
|
8
|
|
|
|
|
TOTAL
|
8450
|
130
|
Enfin, la répartitiondes questionnaires parvillages et
quartiers s'est faiteen tenant compte de la population etdu nombre de
questionnaire dans le canton ou la commune. En faisant une règle de
trois(3), c'est-à-dire la population du village multipliée par le
nombre de questionnaire du canton sur la population totale du canton ;
nous avons obtenu le nombre de questionnaires par villages et quartiers. Les
villages selon le calcul ayant un chiffre inférieur à 0,5, n'ont
eu aucun questionnaire donc systématiquement éliminés de
la liste des villages à enquêtés.
IV.3.4 : Outils et technique de collecte des
données
Un questionnaire et un guide d'entretien ont
été élaborés afin de recueillir les informations
auprès des populations. Ces deux outils ont été
administrés aux interviewés tant au niveau rural (dans les
villages retenus à cet effet) qu'urbain (à la commune)
après leur consentement éclairé. Les guides d'entretien
ont été administrés uniquement aux infirmierset au
Médecin chef duCentreMédical. A l'aide d'un magnétophone,
les entretiens ont été enregistrés, transcrits et les
informations analysées. Le questionnaire quant à lui apermis de
s'entretenir avec les autres sujets identifiés.
IV.3.5 : Modalités de l'enquête et
déroulement de la collecte des données
Pour la fiabilité des informations à recueillir,
les entretiens ont été réalisés dans les domiciles,
aux lieux de travail pour le personnel soignant et aux heures
indiquées afin d'éviter tout « biais de
sélection et d'information ». Ensuite, en zone rurale les
heures et jours des travaux champêtres ont également
été respectés..
IV.3.6 : Limites et
difficultés rencontrées
Ø Difficulté d'obtenir les lettres
d'autorisation de recherche au niveau de la Direction Régionale de
Santé Centre-Est ;
Ø Difficulté de mener l'enquête dans des
villages éloignés retenus lors du calcul de la méthode en
grappe ;
Ø L'indisponibilité des tradipraticiens à
répondre à nos questions ;
Ø L'occupation parlestravaux champêtres
enmilieururaldes personnes à interrogées ;
IV.3.7 : Méthode de traitement et analyse des
données
Après la collecte, suivie du traitement des
données, nous avons procédé à une codification des
questionnaires.
Une fois cette phase terminée, l'analyse s'est faite
à l'aide du logiciel EPI INFO etSPSS
19 qui sont des logiciels adaptés pour les études des
sciences sociales. Pour donner formeàces informations,le
traitementdetexte,la création des tableaux et des graphiques, les
programmes Word et Excel ont été
nécessaires.
Le test statistique de Khi-deuxa été
utilisé pour rechercher les liens éventuels entre certaines
variables. Nous avons considéré un seuil de
significativité de P= 0,05. Pour les données qualitatives issues
du guide d'entretien, une transcription des informations recueillies par le
biais d'un magnétophone a été faite avant leur
interprétation.
IV.3.8 :Aspects
éthiques
Pour le respect de l'intégrité des personnes
interrogées un certain nombre de mesures ont été prises
afin de les rassurer de la confidentialité de leurs déclarations
et surtout de l'usage fait de ces informations. Pour cela, les
considérations éthiques ont été respectées.
La Déclaration d'Helsinki en Finlande, en
Juin 1964 décrit les principeséthiques applicables
à la recherche médicale impliquant des êtres
humains.L'Association Médicale Mondiale(AMM) avait
élaborécette déclaration comme un énoncé de
principes éthiques. En effet, l'objectif premier de la recherche
médicale impliquant des êtres humains est de comprendre les
causes, le développement et les effets des maladies et
d'améliorer les interventions préventives, diagnostiques et
thérapeutiques (méthodes, procédures et traitements). En
tenant compte des considérations ethniques, il a donc été
respecté:
Ø Le consentement éclairé ;
Ø Le statut moral, les us et coutumes des
enquêtés ;
Ø L`anonymat ;
Ø Le respect de la confidentialité des
informations recueillies.
IV.3.9 : Liste de variables
Ø Le lieu de résidence;
Ø L'âge ;
Ø Le sexe ;
Ø Le statut matrimonial ;
Ø La religion ;
Ø L'appartenance ethnique ;
Ø Le statut professionnel ;
Ø Le niveau d'instruction ;
Ø La connaissance du paludisme ;
Ø Les différentes sources d'information ;
Ø Les causes ou modes de transmission du
paludisme ;
Ø Les signes et symptômes du paludisme ;
Ø Les différents moyens de
prévention ;
Ø La place de la MIILDE dans la lutte ;
Ø L'utilisation de la MIILDE ;
Ø Les raisons de la non utilisation des MIILDE ;
Ø L'existence d'autres noms attribués au
paludisme
Ø D'autres origines du paludisme ;
Ø D'autres modes de transmission du paludisme ;
Ø Les sources d'information ;
Ø La connaissance des médicaments
antipaludiques ;
Ø Le lieu du premier recours aux soins ;
Ø Les raisons du choix du premier recours aux
soins ;
Ø L'issue du premier recours aux soins ;
Ø Le lieu de l'éventuel deuxième recours aux
soins ;
Ø Le responsable de la prise en charge ;
Ø L'accueil des malades dans les structures
hospitalières.
Ø La prise en charge des patients selon les Directives
Nationales
Ø La supervision des agents de santé
V- PRESENTATION DES RESULTATS
251649024
V.1 : Identification des personnes
interrogées
Les résultats de cette étude montrent
pour l'âge que:
Tableau V: répartition des
enquêtés selon l'âge
|
Désignation
|
Différentes mesures de tendances
centrales
|
|
Minimum
|
Médiane
|
Maximum
|
Mode
|
|
Age
|
25
|
42
|
72
|
29
|
Ø L'âge médian des personnes
interrogées était de42 ans, c'est-à-dire
que 50% des personnes interrogées avaient un âge
inférieur à 42 ans.
Ø La personne la moins âgée avait
25 ans et la plus âgée72 ans,
Ø Le plus grand nombre de personnes interrogées
avait 29 ans,
En ce qui concerne le sexe,70,20%des
personnes interrogées étaient des hommes.

Graphique 1 :
répartition des interviewés par situation
matrimoniale
De cette étude on retiendra que sur 10
personnes enquêtées,5 étaient
célibataires.

Graphique 2 : répartition des
enquêtés par appartenance religieuse
44 % des enquêtés étaient
des catholiques, 4% des Musulmans.

Graphique 3 :
répartition des enquêtés par appartenance ethnique
Ce graphique montre que plus de personnes enquêtées
appartenaient à l'ethnie Nzébi soit 30,25%,
contre seulement 2,25% des pygmées.

Graphique 4: répartition des
enquêtés par statut socioprofessionnel
La lecture de ce graphique montre
que 40% des interrogés étaient des
employés salariés suivis des sans emploi avec
39%.

Graphique 5: répartition des
enquêtés par niveau d'instruction
Parmi les personnes interrogées, 4
sur 10 avaient le niveau secondaire.
V.2 : Connaissances et méthodes
préventives
Tableau VI: répartition
des enquêtés par sources d'information
|
Sources d'information
|
Pourcentages
|
|
Agents de santé
|
34,80
|
|
Amis/Parents/Voisins
|
43,80
|
|
Journaux
|
28
|
|
Partout
|
3,50
|
|
Radio
|
74,80
|
|
Télévision
|
63,30
|
A la lecture de ce tableau, il ressort que la radio est la
source par laquelle les enquêtés ont le plus entendu parler du
paludisme soit 74,80%, suivie de la télévision
avec 63,30%.
Tableau VII : proportions du
mode de transmission du paludismeselon les enquêtées.
|
Modes de transmission
|
Pourcentages
|
|
Autres
|
14
|
|
Insalubrité
|
73,8
|
|
Fraicheur
|
49,5
|
|
Piqûres de moustiques
|
76
|
Les piqûres de moustiques et l'insalubrité ont
été selon les enquêtés les principaux modes de
transmission du paludisme avec 76 et 73,8%
des déclarations.
Tableau VIII : proportions des
différents signes et symptômes du paludisme selon les
enquêtés.
|
Signes et symptômes
|
Pourcentages
|
|
Convulsion possible chez l'enfant
|
15,5
|
|
Douleurs articulaires ou musculaires
|
92,3
|
|
Embarras digestif
|
1,8
|
|
Essoufflement ou toux
|
0,5
|
|
Fièvre
|
67,3
|
|
Maux de tête
|
46,8
|
Les douleurs articulaires ou musculaires avec 92,3%
suivies de la fièvre 67,3% ont
été les différents signes et symptômes du
paludismeselon les enquêtés.
Tableau IX: répartition des
enquêtés selon leur connaissance des moyens de lutte ou de
prévention contre le paludisme.
|
Moyens de prévention
|
Pourcentages
|
|
Assainissement
|
59,8
|
|
Autres moyens
|
6,3
|
|
Crèmes anti moustiques
|
3
|
|
Grilles anti moustiques
|
9,3
|
|
MIILDE
|
85,5
|
|
Serpentins/Répulsifs
|
67,5
|
De la lecture de ce tableau, il se dégage que
85,5% des enquêtés ont identifié la MIILDE
comme principal moyen de lutte ou de prévention contre le paludisme,
suivie des serpentins ourépulsifs avec 67,5% de
déclarations.
NB : S'agissant de l'utilisation des MIILDE,
sur l'ensemble des enquêtés,53,5%ont
affirmé utiliser des MIILDE comme moyen de prévention. Les autres
46,5%évoquent comme principales raisons pourlanon
utilisation le fait qu'elle étouffe et le manque de moyen financier pour
s'en procurer.
V.3 : Perception des populations

Graphique 6: proportions des
différents noms attribués au paludisme.
Ø MOUTSOUE, IWEDJI, PIYOU et OBHA sont les principaux
noms du paludisme dans les principales ethnies selon les personnes
interrogées ;
Ø 15% de ces personnes ont
identifié la sorcellerie, le froid et les Fourous comme les autres
origines du paludisme, avec comme source d'information les grands
parents ;
Ø 14,5% des interviewés ont
affirmé que les Fourous, le froid et la sorcellerie sont les autres
modes de transmission du paludisme,avec comme source d'information une fois de
plus les grands parents et leur expérience personnelle.
S'agissant du volet traitement antipaludique, 9
personnes sur 10 ont affirmé connaitre lesCTA,
les décoctions et les bains de vapeur comme traitement contre le
paludisme. Un enquêté ayant la possibilité de cocher
plusieurs items à la fois, sur les 400 personnes
interrogées plus spécifiquement:
Ø 85,8% d'entre eux connaissaient les
CTA,
Ø 72,8% ont reconnu les
décoctions et 64,3% les bains de vapeur comme
traitement contre le paludisme.
V.4 : Différents itinéraires
thérapeutiques utilisés
Tableau X : répartition des
enquêtés selon leur choix du premierrecours aux soins
|
Les différents itinéraires
thérapeutiques (des premiers recours aux soins)
|
Pourcentages
|
|
Automédication moderne
|
33,5
|
|
Automédication traditionnelle
|
57,5
|
|
Eglise
|
0,3
|
|
Guérisseur
|
0
|
|
Hôpital
|
41,3
|
L'automédication traditionnelle et l'hôpital
avec57,5 et 41,3% des déclarations ont
été selon les enquêtés, les différents
lieuxdes premiers recours aux soins.
Tableau XI : répartition des
enquêtés selon l'issue du premier recours et le choix dusecond
recours
|
L'issue du premier recours
|
Effectifs
|
Pourcentages
|
|
Guérison
|
303
|
75,80
|
|
Pas de guérison
|
97
|
24,30
|
|
Total
|
400
|
100
|
|
Lieux du second recours
|
|
|
|
Automédication traditionnelle
|
1
|
1
|
|
Hôpital
|
96
|
99
|
|
Total
|
97
|
100
|
De tous les 400
enquêtés qui ont choisi un recours quel que soit ce
dernier, 303 soit 75,8% ont été
guéris contre 24,3%.
99% de ceux qui n'ont pas été
guéris au premier recours, ont eu recours à l'hôpital comme
second recours et 1% à la médecine
traditionnelle.

Graphique 7: proportions des
différentes raisons motivant le choix du recours aux soins
Le choix des populations pour un quelconque recours aux soins
est orienté à 39%parla considération de
l'hôpital comme un endroit indiqué, à
30%par la disponibilité sous la main des produits.
Graphique 8 : proportions des
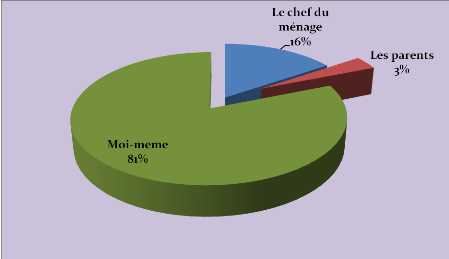
responsables s'occupant de la prise en charge lors de la maladie.
Dans81% des cas, la personne s'est elle
même occupée de la prise en charge des soins.

Graphique 9: répartition des
enquêtés selon leurdegré de satisfaction lors del'accueil
à l'hôpital.
Ce graphique montre que seule
1personne sur 10a affirmé avoir
ététrès bien reçue à l'hôpital.
V.5 : Liens entre certaines variables
Après cette première phase
relative à la description des principales variables, nous avons
procédé à la corrélation de certaines de ces
variables en utilisant le test deKhi-deux.Le seuil de significativité
considéréici estP = á= (0,05).
Tableau XII: Le lien entre le lieu
de résidence et l'utilisation des MIILDE.
|
Lieux de résidence
|
Utilisation des MIILDE
|
|
Oui
|
Non
|
Total
|
|
Canton Lassio-Sebe
|
35
|
43
|
78
|
|
Canton Leyou
|
55
|
36
|
91
|
|
Canton Ogooué-Amont
|
13
|
14
|
27
|
|
Canton Ogooué-Aval
|
23
|
16
|
39
|
|
Canton Poungui
|
12
|
14
|
26
|
|
Commune
|
77
|
62
|
139
|
|
Total
|
215
|
185
|
400
|
La valeur du Khi-deux = 5,8937 . La
probabilité = 0,3167
La valeur-P du Khi-deux (0,3167) > á
(0,05) ;il n'y a donc pas de lien entre le lieu de
résidence et l'utilisation de la MIILDE. Les personnes utilisent les
MIILDE en milieu urbain comme en milieu rural même si ce n'est pas au
même degré.
Tableau XIII: Le lien entre le
statut matrimonial et l'utilisation des MIILDE.
|
Statuts matrimoniaux
|
Utilisation des MIILDE
|
|
Oui
|
Non
|
Total
|
|
Célibataire
|
100
|
97
|
197
|
|
Divorcé
|
3
|
4
|
7
|
|
Marié
|
75
|
62
|
137
|
|
Veuve(f)
|
36
|
23
|
59
|
|
Total
|
214
|
186
|
400
|
|
|
|
|
|
|
La valeur du Khi-deux = 2,3380 . La
probabilité = 0,505
La valeur -P du Khi-deux étant
(0,5053) >á (0,05),cela signifiequ'il n'y a pas de
lien entre le statut matrimonial et l'utilisation des MIILDE de façon
générale. Que ce soit en couple ou seules, les personnes
interrogées utilisent les MIILDE.
Tableau XIV: Le lien entre le niveau
d'instruction et l'utilisation des MIILDE.
|
Niveau d'instruction
|
Utilisation des MIILDE
|
|
Oui
|
Non
|
Total
|
|
Primaire
|
83
|
68
|
151
|
|
Sans
|
21
|
16
|
37
|
|
Secondaire
|
88
|
84
|
172
|
|
Supérieur
|
22
|
18
|
40
|
|
Total
|
214
|
186
|
400
|
La valeur du Khi-deux = 7022 ; La
probabilité = 0,8727
La lecture de la valeur-P du Khi-deux issue de ce tableau
(0,873) > á (0,05) montre que le niveau
d'instruction n'influence en rien l'utilisation de la MIILDE. Quelles soient
instruites ou non, les personnes interrogées utilisent la
MIILDE.
Tableau XV : Le lien entre le
statut socioprofessionnel et le responsable de la prise en charge des soins.
|
Statuts socio- professionnels
|
Responsables de la prise en charge
|
|
Le chef du ménage
|
Les parents
|
Moi-même
|
Total
|
|
Commerçant
|
20
|
0
|
14
|
34
|
|
Elève /Etudiant
|
0
|
1
|
1
|
2
|
|
Employé salarié
|
12
|
3
|
125
|
140
|
|
Retraité
|
1
|
2
|
24
|
27
|
|
Sans emploi
|
17
|
5
|
98
|
120
|
|
Total
|
50
|
11
|
262
|
323
|
La valeur du Khi-deux = 72,7613 La
probabilité = 0
Au regard de la valeur-P du Khi-deux issue de ce
tableau (0) < á (0,05),on dit qu'il y a un lien
entre le statut socioprofessionnel et le responsable de la prise en charge des
soins.
Tableau XVI: Le lien entre la
connaissance du mode de transmission du paludisme et le niveau d'instruction
|
Les différents modes de transmission du
paludisme
|
Niveaux d'instruction
|
|
Primaire
|
Sans
|
Secondaire
|
Supérieur
|
Total
|
|
La pluie
|
0
|
0
|
1
|
0
|
1
|
|
Le froid
|
0
|
2
|
1
|
0
|
3
|
|
Les Fourous
|
11
|
8
|
6
|
1
|
26
|
|
Les moustiques
|
1
|
0
|
0
|
0
|
1
|
|
Mystique
|
10
|
8
|
7
|
1
|
26
|
|
Total
|
22
|
18
|
15
|
2
|
57
|
La valeur du Khi-deux = 7,1077 ; La
probabilité = 0,8504
L'analyse de la valeur-P du Khi-deux issue de ce tableau
(0,8504) > á (0,05) nous montre qu'il n'y a pas de
significativité;il n'y a pas de lien direct entre la connaissance du
modede transmission du paludisme et le niveau d'instruction. Toutefois, des
22 personnes ayant le niveau primaire ,50%
pensent que le paludisme est dû aux Fourous.
Tableau XVII : Le lien entre la
religion et la pratique de l'automédication moderne ou
traditionnelle.
|
Religions
|
Automédication moderne
|
Religions
|
Automédication traditionnelle
|
|
Oui
|
Non
|
Total
|
Oui
|
Non
|
Total
|
|
Autres
|
1
|
6
|
7
|
Autres
|
3
|
4
|
7
|
|
Catholique
|
67
|
111
|
178
|
Catholique
|
115
|
63
|
178
|
|
Eglise de réveil
|
17
|
50
|
67
|
Eglise de réveil
|
29
|
38
|
67
|
|
Musulman
|
6
|
9
|
15
|
Musulman
|
7
|
8
|
15
|
|
Protestant
|
43
|
90
|
133
|
Protestant
|
76
|
57
|
133
|
|
Total
|
134
|
266
|
400
|
Total
|
230
|
170
|
400
|
La valeur du Khi-deux = 4,8823
La valeur du Khi-deux = 10,5614
La probabilité = 0,2996
La probabilité = 0,032
On note ici une non significativité de la valeur-Ppour
la médecine moderne (0,2996) > á
(0,05) :la pratique de cet itinéraire ne dépend pas
des convictions religieuses du malade ou de son entourage. Par ailleurs,
l'autre valeur-P du Khi-deux (0,032) <á(0,05) montre
qu'il y a un lien entre la religion et la pratique
de l'automédication traditionnelle, dont 50%
appartiennent à la religion Catholique.
Tableau XVIII : Le lien entre
la religion et la fréquentation de l'hôpital ou le recours
à l'église.
|
Religions
|
Hôpital
|
Religions
|
Eglise
|
|
Oui
|
Non
|
Total
|
Oui
|
Non
|
Total
|
|
Autres
|
4
|
3
|
7
|
Autres
|
0
|
7
|
7
|
|
Catholique
|
58
|
120
|
178
|
Catholique
|
0
|
178
|
178
|
|
Eglise de réveil
|
40
|
27
|
67
|
Eglise de réveil
|
1
|
66
|
67
|
|
Musulman
|
4
|
11
|
15
|
Musulman
|
0
|
15
|
15
|
|
Protestant
|
59
|
74
|
133
|
Protestant
|
0
|
133
|
133
|
|
Total
|
165
|
235
|
400
|
Total
|
1
|
399
|
400
|
La valeur du Khi-deux = 17,5052
La valeur du Khi-deux = 4,9826
La probabilité = 0,0015
La probabilité = 0,2891
Avec une valeur-P du Khi-deux (0,0015) < á
(0,05), cette étude nous révèle qu'il y a un lien
entrela religion et la fréquentation de l'hôpital :
36% des enquêtés étant des protestants.
Ce qui n'est pas le cas pour le recours à la prière.
Tableau XIX : Le lien entre la
pratique de l'automédication moderne et la connaissance du mode de
transmission du paludisme.
|
Itinéraire thérapeutique
|
Mode de transmission du paludisme
|
|
Automédication moderne
|
La pluie
|
Le froid
|
Les Fourous
|
Les moustiques
|
Mystique
|
Total
|
|
Oui
|
0
|
1
|
9
|
1
|
5
|
16
|
|
Non
|
1
|
2
|
17
|
0
|
21
|
41
|
|
Total
|
1
|
3
|
26
|
1
|
26
|
57
|
La valeur du Khi-deux = 4,5517, La probabilité
= 0,337
La valeur-P du Khi-deux (0,337) > á
(0,05) :il n'y a pas de lien entre la pratique de
l'automédication moderne et la connaissance du mode de transmission du
paludisme.
Tableau XX : Le lien entre la
pratique de l'automédication traditionnelle et la connaissance du mode
de transmission du paludisme.
|
Itinéraire thérapeutique
|
Mode de transmission du paludisme
|
|
Automédication traditionnelle
|
La pluie
|
Le froid
|
Les Fourous
|
Les moustiques
|
Mystique
|
Total
|
|
Oui
|
0
|
2
|
26
|
0
|
25
|
53
|
|
Non
|
1
|
1
|
0
|
1
|
1
|
4
|
|
Total
|
1
|
3
|
26
|
1
|
26
|
57
|
La valeur du Khi-deux = 32,047, La probabilité =
0
La valeur-P du Khi-deux (0) <
á (0,05)montre qu'il y a un lien entre la pratique de
l'automédication traditionnelle et la connaissance du mode
detransmission du paludisme. Les représentations sociales ont donc une
forte influence sur le choix de cet itinéraire thérapeutique.
Tableau XXI : Le lien entre la
fréquentation de l'hôpital et la connaissance du mode de
transmission du paludisme.
|
Itinéraire thérapeutique
|
Mode de transmission du
paludisme
|
|
Hôpital
|
La pluie
|
Le froid
|
Les Fourous
|
Les moustiques
|
Mystique
|
Total
|
|
Oui
|
1
|
1
|
0
|
0
|
1
|
3
|
|
Non
|
0
|
2
|
26
|
1
|
25
|
54
|
|
Total
|
1
|
3
|
26
|
1
|
26
|
57
|
La valeur du Khi-deux =24,3454 La probabilité =
0,0001
La valeur-P du Khi-deux (0,0001) <
á (0,05)montre que la fréquentation de l'hôpitalchez ces
populations dépend de la connaissance qu'elles ontdu mode de
transmission du paludisme.
Tableau XXII : Le lien entre le
recours à la prièreet la connaissance du mode de transmission du
paludisme.
|
Itinéraire thérapeutique
|
Mode de transmission du paludisme
|
|
Eglise
|
La pluie
|
Le froid
|
Les fourous
|
Les moustiques
|
Mystique
|
Total
|
|
Non
|
1
|
3
|
26
|
1
|
26
|
57
|
|
Total
|
1
|
3
|
26
|
1
|
26
|
57
|
L'analyse de ce tableaumontre qu'aucune personne
parmi les interviewées n'a recouru à la prière comme
itinéraire thérapeutique.
Une autre investigation nous paraissantopportune de mener
est celle concernant la relation soignant-soigné. Y aurait-il un lien
entre l'accueil à l'hôpital, c'est-à-dire le comportement
desagentsdesantéfaceaux malades et le choix de l'itinéraire
thérapeutique de ces derniers ?
Tableau XXIII: Le lien
entrel'accueil à l'hôpital et le choix de la pratique de
l'automédication moderne ou traditionnelle.
|
Accueil des malades
|
Automédication moderne
|
Accueil des malades
|
Automédication traditionnelle
|
|
Oui
|
Non
|
Total
|
Oui
|
Non
|
Total
|
|
Bien
|
31
|
84
|
115
|
Bien
|
47
|
68
|
115
|
|
Pas bien
|
34
|
93
|
127
|
Pas bien
|
47
|
80
|
127
|
|
Très bien
|
2
|
10
|
12
|
Très bien
|
2
|
10
|
12
|
|
Total
|
67
|
187
|
254
|
Total
|
96
|
158
|
254
|
La valeur du Khi-deux =0,6127
La valeur du Khi-deux = 2,7744
La probabilité = 0,7361
La probabilité = 0,2498
A priori, on pourrait croire que le choix par les personnes
interrogées d'un itinéraire thérapeutique est
motivé par le comportement peu agréable (mauvais accueil) du
personnel soignant, mais l'analyse des valeurs-P des différents Khi-deux
nous prouve le contraire : valeurs-P du Khi-deux > á
(0,05). Ce choix pourrait être guidé par d'autres
facteurs tels que le manque de médicaments dans les structures
hospitalières ou les facteurs socioculturels.
Tableau XXIV: Le lien entre
l'accueil des malades à l'hôpital et la fréquentation d'une
structure hospitalière ou le recours à la prière.
|
Accueil des malades
|
Hôpital
|
Accueil des malades
|
Eglise
|
|
Oui
|
Non
|
Total
|
Oui
|
Non
|
Total
|
|
Bien
|
68
|
47
|
115
|
Bien
|
1
|
114
|
115
|
|
Pas bien
|
82
|
45
|
127
|
Pas bien
|
0
|
127
|
127
|
|
Très bien
|
9
|
3
|
12
|
Très bien
|
0
|
12
|
12
|
|
Total
|
159
|
95
|
254
|
Total
|
1
|
253
|
254
|
La valeur du Khi-deux = 1,5892
La valeur du Khi-deux = 1,2135
La probabilité = 0,4518
La probabilité = 0,5451
La non significativité des valeurs-P du Khi-deux
> á (0,05) montre qu'il n'y a pas de lien entre le
mauvais accueil à l'hôpital et le choix d'un itinéraire
thérapeutique.
Tableau XXV: Lien entre l'ethnie et
l'automédication moderneou traditionnelle.
|
Appartenance ethnique
|
Automédication moderne
|
Appartenance ethnique
|
Automédication traditionnelle
|
|
Oui
|
Non
|
Total
|
Oui
|
Non
|
Total
|
|
Adouma
|
21
|
56
|
77
|
Adouma
|
41
|
36
|
77
|
|
Akele
|
20
|
36
|
56
|
Akele
|
35
|
21
|
56
|
|
Autres
|
13
|
26
|
39
|
Autres
|
18
|
21
|
39
|
|
Kota
|
20
|
60
|
80
|
Kota
|
45
|
35
|
80
|
|
Nzebi
|
51
|
70
|
121
|
Nzebi
|
72
|
49
|
121
|
|
Obamba
|
6
|
12
|
18
|
Obamba
|
13
|
5
|
18
|
|
Pygmées
|
3
|
6
|
9
|
Pygmées
|
6
|
3
|
9
|
|
Total
|
134
|
266
|
400
|
Total
|
230
|
170
|
400
|
La valeur du Khi-deux = 8,1218
La valeur du Khi-deux = 5,3534
La probabilité = 0,2293
La probabilité = 0,4994
Les valeurs-P du Khi-deux > á (0,05)
étant non significatives, il n'y a à cet effet aucun
lien entre l'ethnie et la pratique de l'automédication moderne ou
traditionnelle. Par ailleurs, de façon plus approfondie des 230
personnes interrogées qui ont affirmé pratiquer
l'automédication traditionnelle, 31% appartenaient
à l'ethnie Nzébi.
|
Appart ethnique
|
Hôpital
|
Appart ethnique
|
Eglise
|
Appart
ethnique
|
Guérisseur
|
|
Oui
|
Non
|
Total
|
Oui
|
Non
|
Total
|
Non
|
|
Adouma
|
34
|
43
|
77
|
Adouma
|
0
|
77
|
77
|
Adouma
|
77
|
|
Akele
|
22
|
34
|
56
|
Akele
|
0
|
56
|
56
|
Akele
|
56
|
|
Autres
|
19
|
20
|
39
|
Autres
|
0
|
39
|
39
|
Autres
|
39
|
|
Kota
|
35
|
45
|
80
|
Kota
|
1
|
79
|
80
|
Kota
|
80
|
|
Nzebi
|
46
|
75
|
121
|
Nzebi
|
0
|
121
|
121
|
Nzebi
|
121
|
|
Obamba
|
6
|
12
|
18
|
Obamba
|
0
|
18
|
18
|
Obamba
|
18
|
|
Pygmées
|
3
|
6
|
9
|
Pygmées
|
0
|
9
|
9
|
Pygmées
|
9
|
|
Total
|
165
|
235
|
400
|
Total
|
1
|
399
|
400
|
Total
|
400
|
Tableau XXVI: Lien entre l'ethnie et
la fréquentation de l'hôpital, le recours à la
prière ouà un guérisseur.
La valeur du Khi-deux =2,6816 La valeur du
Khi-deux = 4,01
La probabilité = 0,8476
La probabilité = 0,6753
La non significativité des différentes
valeurs-P du Khi-deux > á(0,05) montre que
l'appartenance ethnique n'influence en rien le choix de l'un de ces trois
itinéraires thérapeutiques.Des 400 personnes
interrogées,aucune d'entre elles n'affirme avoir
fréquenté un guérisseur quand elle était atteinte
de paludisme.
Tableau XXVII : Lien entre
l'ethnie et la connaissance du mode de transmission du paludisme
|
Appartenance ethnique
|
Mode de transmission du paludisme
|
|
La pluie
|
Le froid
|
Les fourous
|
Les moustiques
|
Mystique
|
Total
|
|
Adouma
|
1
|
0
|
6
|
0
|
1
|
8
|
|
Akele
|
0
|
0
|
5
|
0
|
3
|
8
|
|
Autres
|
0
|
0
|
1
|
1
|
1
|
3
|
|
Kota
|
0
|
0
|
4
|
0
|
11
|
15
|
|
Nzebi
|
0
|
3
|
9
|
0
|
7
|
19
|
|
Obamba
|
0
|
0
|
0
|
0
|
2
|
2
|
|
Pygmées
|
0
|
0
|
1
|
0
|
1
|
2
|
|
Total
|
1
|
3
|
26
|
1
|
26
|
57
|
La valeur du Khi-deux =40,6433 La
probabilité = 0,0182
Cette étude nous montre au travers de ces
résultats que l'appartenance ethnique a une influence sur les
représentations sociales (perception) des populations de ce
département. D'une ethnie à une autre, les communautés ont
une représentation propre de la maladie et cela se justifie ici par la
significativité de la valeur-P du Khi-deux (0,0182) <
á (0,05). Il y a donc un lien étroit entre l'ethnie et
les représentations que ces communautés se font du paludisme.
Sur les 26 personnes qui ont
perçu les Fourous et la sorcellerie comme autres modes de transmission
du paludisme, 42,3 et 34,6% appartenaient
respectivement aux ethnies Kota et Nzébi.
Tableau XXVIII:
Lien entre l'issue du premier recours et le lieu de
résidence.
|
Résultat
|
Lieu de résidence
|
|
Canton LassioSabe
|
Canton Leyou
|
Canton Ogooué-Amont
|
Canton Ogooué-Aval
|
Canton Poungui
|
Commune
|
Total
|
|
Guérison
|
58
|
75
|
23
|
28
|
19
|
100
|
303
|
|
Pas de guérison
|
20
|
16
|
3
|
11
|
7
|
40
|
97
|
|
Total
|
78
|
91
|
26
|
39
|
26
|
140
|
400
|
La valeur du Khi-deux
=6,1267 La probabilité = 0,2941
La non significativité de la valeur-P du Khi-deux
(0,2941)> á (0,05) montre qu'il n'y a pas de lien
entre l'issue du premier recours et le lieu de résidence ; bien que
des 97 personnes qui n'ont pas été guéri,
42% résidaient en milieu urbain et 58%
en milieu rural.
V.6 : Analyse du guide d'entretien
Pour la réalisation de cette étude, nous avons
recueilli un certain nombre d'informations auprès du personnel soignant
en qualité d'informateurs clés. Pour ce faire, un guide
d'entretien leur avait été administré, dont en voici la
teneur.
Ø A la question de savoir en tant que personnel
soignant comment appréciaient-ils les cas de paludisme :
Sur la vingtaine des agents de santé
interrogés dans le département (Médecin et Infirmiers),
touss'accordent sur leur façon biomédicale de percevoir les cas
de paludisme. Pour eux, le paludisme doit être pris ou perçu de la
façon la plus naturelle possible comme toute autre maladie dès
lors qu'elle est traitable sur le plan biomédical. Toutefois, le
côté occulte ne doit pas être écarté si toutes
les recherches et tous les protocoles ne donnent pas de résultats
satisfaisants.
Ø Au sujet de la question relative à l'existence
des noms attribués au paludisme, si oui, lesquels :
Sur ce volet, les points de vue ont été
divergents. Mais notons que 8 agents sur 10
ne connaissaient pas ou n'avaient pas une idée des noms attribués
au paludisme dans la communauté dont ils ont la charge sur le plan
« Psycho-sanitaire » ; parce que la maladie et la
santé d'un individu ne doivent pas seulement être perçues
sur le plan biomédical.
Pour ceux qui ont affirmé connaitre les noms du
paludisme, c'est-à-dire les 20%, le nom
« IWEDJI » attribué au paludisme en langue
Akelé avait été le plus mentionné.
Ø Abordant la question sur la connaissance du mode de
transmission du paludisme en dehors de l'origine biomédicale :
Tous les agents interviewés ont eu une position
commune, celle de ne reconnaitre que l'origine biomédicale du paludisme,
c'est-à-dire celle due à la transmission par la piqûre d'un
moustique, plus précisément l'anophèle femelle. Pour eux,
peut-être qu'il existe dans la communauté d'autres origines ;
une hypothèse qui n'est pas à exclure; maisla seule qu'ils
connaissent est celle qu'ils ont apprise lors de leur formation et
séances de renforcement de capacité. Notons que de toutes ces
personnes, une seule a ajouté aux piqûres de
moustiques, l'insalubrité comme cause du paludisme ; confondant
ainsi facteur favorisant la prolifération des moustiques et le vecteur
du paludisme.
Ø Amorçant le volet sur la connaissance du
personnel soignant des signes et symptômes du paludisme :
Sur ce point, tous les interviewés ont
reconnu la fièvre comme le principal signe du paludisme, suivi du mal de
tête et des douleurs articulaires ou musculaires, soit 9
agentssur 10. A côté de ces signes et
symptômes, les agents interrogés ont identifié la
convulsion possible chez l'enfant comme autre signe et symptôme, mais
seulement 5 agents sur 10 l'ont reconnu. Par
contre, 1et 2
agentssur10ontrespectivementreconnu l'essoufflement
ou toux et l'embarras digestif comme autres signes et symptômes du
paludisme.
Disons que la méconnaissance de ces deux derniers
signes et symptômes devrait susciter beaucoup d'interrogations, surtout
pour le diagnostic, la prise en charge précoce et correcte des cas chez
les enfants de moins de 5 ans en milieu rural.
Ø Sur la question de la connaissance du personnel soignant
des méthodes préventives:
Tous les agents interrogés ont affirmé
connaitre les moyens de prévention contre le paludisme. La MIILDE a
été reconnu comme le principal moyen le plussûr et le plus
efficace. A côté de ce dernier, les interviewés ont
identifié l'assainissement, les Grilles anti moustiques et les
serpentins ou répulsifs comme autres moyens.
Ø A la question relative à la prise en charge des
cas de paludisme par le personnel soignant :
Pour tous les agents interrogés, la prise en charge
des cas de paludisme se fait respectivement selon les Directives Nationales en
matière de traitement du paludisme retenues lors de l'atelier national
de consensus sur les perspectives thérapeutiques du paludisme, les
connaissances acquises sur le terrain enfin selon les connaissances acquises
pendant la formation.
VI- DISCUSSION
251650048
En vue de déterminer la perception et lespratiques
despopulations du département sanitaire de Mulundu face au
paludisme,nous avons mené dans ledit département une
enquête transversale, mixte et multicentrique à passage
domiciliaire. La méthode en grappe était pour cette étude
la mieux appropriée afin de déterminer les différents
sites.A l'aide d'un questionnaire et guide d'entretien, ilétait question
pour nous de savoir comment ces populations perçoivent-elles le
paludisme et y font face ; afin de proposer des pistes de solution dans
l'optique de mieux réorienter les interventions, lesquelles auront pour
impact l'améliorationde la santé de ces populations.Au regard
des résultats issus de cette investigation, nous avons constaté
que ces populations ont une perception aussi bien biomédicale que
culturelle du paludisme.76% pensent que le paludisme est
dû aux piqûres de moustiques, alors que 15%font
référence à lasorcellerie et au froid. Ce constat est le
même pour ce qui est de leur connaissance de la maladie. Comme point
positif, ils connaissent le paludisme et les moyens de lutte, mais53,5%
seulement utilisent les MIILDE. Le choix de l'itinéraire
thérapeutique pour la recherche de la guérison est motivé
par plusieurs raisons entre autres, l'orientation vers un endroit
indiqué comme l'hôpital ou la pratique de l'automédication
à cause de la disponibilité des produits sous la main.
De manière plus spécifique, lors de cette
étude,l'âge médian des personnes interrogées
était de 42 ans, toutes les personnes
interviewées avaient déjà entendu parler du paludisme dont
les principales sources d'information sont la radio et la
télévision avec 74 et 63%de
déclarations. Cette étude nous a
également montré que sur 10personnes
interviewées,8 reconnaissent les piqûres de
moustiquescomme mode de transmission du paludisme.
Des études communautaires menéesau Cameroun et
en Swaziland avaient par contre montré que seulement 82
et 78% de ces interviewées avaient entendu
parler du paludisme, mais que plus de90% des
interrogées connaissaient le moustique comme vecteur du paludisme [6] et
[14].
L'identification des différents signes et
symptômes du paludisme est primordiale pour sa prise en charge
précoce et correcte.92,3 et 67,3% de
personnes interrogées avaient respectivement identifiéles
douleurs articulaires ou musculaires et la fièvre comme les principaux
signes et symptômesdu paludisme.Une infime partie
soit 15,5%pour la convulsion chez l'enfant.
En COTE D'IVOIRE, une étude menée par
Kouadio. A et al sur un échantillon
similaire a montré que près de 61% des personnes
interrogées avaient une connaissance des différents signes et
symptômes du paludisme [15].
Pour les personnes interrogéesà Mulundu,
lesMIILDE85,5%,les Serpentins ou
Répulsifs67,5% et
l'Assainissement59,8% ont été identifiés
comme les moyens de prévention et de protection les plus utilisés
et les plus efficaces contre les moustiques. S'agissant de l'utilisation des
MIILDE sur l'ensemble des enquêtés, 6 personnes
sur 10 ont affirmé utiliser les MIILDE comme
moyen de prévention. Les 4autres évoquent comme
principales raisons pourla non utilisation, le fait qu'elle étouffe et
le manque de moyen financier pour s'en procurer.
L'étude menée au Cameroun en 2011 a
montré qu'en dépit d'une connaissance élevée du
paludisme, en matière de prévention, 76,1% des
personnes interrogées optaient pour l'assainissement de
l'environnement ; proportion légèrement en dessous de celle
trouvée dans les résultats de notre étude. Par ailleurs,
près de 60% de personnes interviewées avouaient
utiliser les MIILDE, résultats superposables aux nôtres [6]. Les
non utilisateurs des MIILDE évoquaient comme raisons : un malaise en
raison de la chaleur/d'humidité et leur coût
élevé ; comme l'a révélé une
étude menée dans le département de Mbarara en Uganda en
2009 [25].Enfin, même si les dépenses en matière de
santé restent relativement plus élevées par rapports
à celles décrites dans les études menées
précédemment dans cette région, cette étude avait
permis de savoir que près de 35% des dépenses
des ménages étaient orientées vers la santé,
frisant parfois ce que les économistes de la santé appellent
«les dépenses
catastrophiques » ; aspect qui n'a pas
été abordé dans notre étude [6].
Abordant le volet perception, les personnes
interrogées ont identifié : MOUTSOUE, IWEDJI, PIYOU
et OBHA commeles principaux noms attribués au paludisme
dans les principales ethnies du département. 15% de ces
personnes ont reconnu la sorcellerie, le froid et les Fourous comme mode de
transmission du paludisme avec comme source d'information les grands parents
et leur expérience personnelle. Les résultats de notre
étude montrent que les populations ont recours à
l'automédication traditionnelledans 57,5% des
cas, fréquentent les structures hospitalières
dans41,3% des caset pratiquent l'automédication moderne
dans33,5%des cas pour des raisons diverses.Parmi les raisons
on a eu entre autres : l'hôpital comme endroit
indiqué39,50%, la disponibilité sous la main des
produits29,75% et l'influence de la culture avec
21% de déclarations.
Cette étude nous a aussi révélé
qu'aucune personne n'a reconnu avoir consulté un guérisseur en
cas de paludisme.
Les études abordant les aspects quantitatifs du
paludismene montrent pas clairement comment les concepts locaux de la maladie
peuvent orienter les choix de l'itinéraire thérapeutique. Au
Burkina Faso, Claudia Beiersmann a montré que la
compréhension des concepts locaux de la maladie a une influence sur
l'itinéraire thérapeutique des populations et permet de mieux
orienter les interventions. Il montre que: Sumaya, yelemadedusukun,
kono, et djoliban ont été identifiés
commeles quatreprincipaux noms respectivement attribués au paludisme
simple, au syndrome de détresse respiratoire, au paludisme
cérébral, et au paludisme grave. Le
sumaya (paludisme simple) est habituellement traité par un
mélange des méthodes traditionnelles et modernes.Le
yelema (détresse respiratoire) et le kono de
dusukun(paludisme cérébral) sont traités par les
guérisseurs traditionnels, ledjoliban (le paludisme grave) est
de préférence traité à l'hôpital. Ces
résultats montrent et confortent l'idée selon laquelle les
facteurs sociaux influencent fortement le choix de l'itinéraire
thérapeutique des populations dans la recherche de la guérison
[3] ; comme le montre aussi Bonnet. D dans le même
pays bien qu'à des périodes différentes [4].Notons que les
aspects liés à la gravité de la maladie n'ont pas
été abordés dans notre étude.
BiliamineKolladé COCKER en
2008avait monté dans une région duBenin que toutes les affections
ne sont pas considérées comme étant cliniques ; cela
explique la présence de la diversité d'acteurs intervenant dans
les processus de guérison de la maladie. Mais ses résultats
avaient révélés que35% ne croyaient pas
à la fiabilité du diagnostic du guérisseur, de
l'efficience des infusions, des décoctions et des poudres [2]. Certaines
maladies sont perçues comme une malédiction ou un
sortilège et créent une fissure dans le tissu social.
Au-delà du paludisme, lechercheur a montré que les maladies
contagieuses comme la Tuberculeuse et le Sidasont de
véritables causes de désocialisation ; c'est-à-dire
qu'elles sont de nature à effriter ou fragiliser les relations sociales
[2].
L'étude multicentrique menée en Côte
d'Ivoire par Dr MEMAIN SRADO Daniel avait montré que
malgré plusieurs années de sensibilisation, les populations
semblent camper sur leurs perceptions du moustique, du paludisme et de la
moustiquaire. Les causes qu'elles attribuaient au paludisme sont restées
presque les mêmes. Ces causes peuvent être regroupées en
causes naturelles (soleil, aliments, mouches, fatigues) qui occupent les trois
quart soit 75% de leurs préoccupations et 25%
decauses surnaturelles (sorcier, devin, malédiction,
envoutement). Ces dernières hantent l'esprit des populations et
orientent leurs conduites sociales et thérapeutiques [8].
Clémence Esséet
al ont aussi de leur côté évalué la
connaissance, les attitudes, les pratiques et croyances face au paludisme dans
deux communautés rurales du centre de la Côte d'Ivoire et
examiné les associations entre le paludismeet le statut
socio-économique des ménages. Les résultats de cette
étude ont montré que le paludisme a été
identifié comme « djèkouadjo », le
nom folkloriquelocalde la maladie. Bien que les populations s'accordent
à reconnaitre les symptômes connexes du paludisme et de leur
association avec les moustiques, mais les perceptions folkloriques
étaient communes à toutes les personnes interrogées [5].
Avec l'appui du Fonds mondialde lutte contre le Sida, la
Tuberculose et le paludisme et la célébration chaque 25 avril de
la Journée Mondial du Paludisme, on devrait pouvoir booster la lutte
contre le paludisme. Ces journées devraient être
précédées d'une évaluation de la situation du
paludisme à tous les niveaux de la chaine de lutte afin d'identifier les
véritables goulots d'étranglement pour mieux recadrer les actions
dans l'optique d'un changement de comportement.
Notre étude a montré que la prise en charge des
frais lors de la maladie est assurée par la personne elle-même
dans81% des cas, par le chef de ménage et les parents
dans respectivement15 et 3% des cas. Cet
aspect de laquestion nous révèle que sur 10 personnes,
aucune n'affirme avoir été très bien reçu
à l'hôpital par le personnel soignant. Par contre, 5
personnes ont avouéavoirété bien reçues et
les 5 autrespas bien du tout. Avec une moyenne de
3 personnes sur 10, le problème de
l'accueil des malades dans les structures hospitalières de ce
département reste entier.
Dans une étude menée au Burkina
Faso parSondo B., Soubeiga A en 2005, il a
été constaté que près de 60% de la
population revêt un profil de consommation bas. Cela entraîne une
faible capacité de recours aux soins de qualité et donc des
dépenses de santé très faibles. La décision de se
faire consulter dès l'apparition de la maladie est largement tributaire
des moyens financiers disponibles. Le manque de moyen financier a
orienté le recours aux soins vers d'autres itinéraires. En plus,
les résultats révèlent qu'environ 35% des
interviewés avouent n'avoir pas été bien reçu lors
de leur consultation dans une structure hospitalière. Résultats
presque superposables aux nôtres [32]. Le volet financier n'ayant pas
été abordé dans notre étude,il pourrait constituer
une autre piste d'investigation.
Dans notre étude, nous avons vérifié un
certain nombrede relation entre les variables jugées pertinentes. Ainsi,
la non significativité des valeurs-P du Khi-deux trouvées
(0,3167) > á (0,05)dans la recherche d'un lien entre
le lieu de résidence et l'utilisation des MIILDE, le statut matrimonial
et l'utilisation des MIILDE (0,5053) >á (0,05)
et le niveau d'instruction et l'utilisation des MIILDE (0,873)
> á (0,05); nous a permis de dire que l'utilisation des
MIILDE par les populations interrogées dans ce département
sanitaire n'est influencée ni par le lieu de résidence, ni par
le statut matrimonial ou le niveau d'instruction.Mais plus
spécifiquement, sur l'ensemble des personnes utilisant les MIILDE,
4 sur 10résidaient en milieu urbain,
46%étaient des célibataires, contre seulement
2 veuves et 1divorcée.Enfin, sur les
151 personnes interrogées ayant le niveau primaire,
83 utilisent les MIILDE soit 55%.
Dans une étude menée par T.C.Ndour,
O.Baet al auSénégalen 2006, les
chercheurs ont montré que les déterminants liés aux
conditions socio-économiques et aux niveaux d'instruction des personnes
interviewées sont associés à l'utilisation des MIILDE
[33]. Unesignificativité que nous n'avons pas trouvé dans notre
étude. Les populations instruites qui ont un accès facile
à ces outils de communication (radio) sont donc théoriquement
mieux informées que les moins nanties [33]. Même si les volets
lieu de résidence, statut matrimonial et l'utilisation des MIILDE n'ont
pas été abordéspar T.C.Ndour,
O.Baet al, nous pensons qu'une C.C.C bien
planifiée et adaptée aux réalités locales pourrait
donc avoir un impact positif sur la santé des populations.
L'analyse de la valeur-P du Khi-deux (0) <
á (0,05) montre dans notre étude qu'il existe
unlien entre le statut socioprofessionnel et le responsable de la prise en
charge des soins.Concrètement, sur les 50 personnes
prises en charge par le chef de famille,40% étaient des
commerçants sur 140 ayant un emploi
rémunéré, 125 s'étaient
prises en charge elles-mêmes, soit près de 89%.
De plus, 24 retraités sur 27
s'étaient pris en charge eux-mêmes. Enfin,
des 11 personnes prises en charge par les
parents, 45,5% étaient sans emploi.
Les résultats nous montrent qu'il n'y a aucun
lien entre la connaissance du mode de transmission du paludisme et le niveau
d'instruction au regard de l'analyse de la valeur-P du Khi-deux
(0,8504) > á (0,05). En somme, cette étude
nous révèle que dans ce département,la connaissance du
mode de transmission du paludisme ne dépend pas du niveau d'instruction
mais pourrait dépendre d'autres facteurs sociaux qui ont une forte
influence dans leur vécu telle que la culture, l'ethnie. Relevons tout
de même que:11 personnes sur les 26 qui
ont attribué la transmission du paludisme aux Fourousavaient un niveau
primaire,23% avaient atteint le niveau secondaire et
46%de ces derniersavaient identifié la sorcellerie
comme mode de transmission du paludisme.
La religion étant un facteur déterminant dans
la recherche de la guérison chez un individu, notre étude a
montré l'existence d'une relation entre la religion et la pratique
de l'automédication traditionnelle avec une valeur-P du Khi-deux
(0,032) < á (0,05),tout comme la
fréquentation de l'hôpital (0,0015) < á
(0,05).Cette relation n'est pas significative
pourl'automédication moderne et le recours à la prière
dontles valeurs-P du Khi-deux sont>á. En effet, de
façon plus spécifique, des 67 personnes
interrogées qui ont affirmé appartenir aux églises dites
de réveil, 59,7% ont fréquenté
l'hôpital. Une seule personne sur les 67 a reconnu
procéder aux prières quand elle est atteinte de paludisme. De
plus, 56% des 16 personnes qui ont
affirmé pratiquer l'automédication moderne, l'on fait à
cause de leur connaissance des Fourous comme mode de
transmission du paludisme ; des 53interviewés qui
avaient pratiqué l'automédication
traditionnelle,50% avaient eu recours à cet
itinéraire à cause desFourouset de la
sorcelleriequ'elles considéraient comme mode
de transmission du paludisme.
Si, BiliamineKolladé COCKER a
réussi à montrer dans des communautés animistes comme
celles du Benin qu'il y a un lien entre la connaissance du mode de transmission
du paludisme et le niveau d'instruction ; par ailleurs, les
résultats de son étude étant non significatifs,ont
montré que la religion n'influençait nullement le choix d'un
itinéraire thérapeutiquela valeur-P du Khi-deux >
á (0,05)[2].
L'analyse des données de notre étude a aussi
porté sur la recherche de la relation qui pourrait exister entre la
qualité de l'accueil des malades à l'hôpital et le recours
à un autre itinéraire thérapeutique.A priori, on pourrait
croire que le choix par les personnes interrogées d'un itinéraire
thérapeutique est motivé par le mauvais accueil du personnel
soignant ; mais l'analyse des valeurs-P des différents Khi-deux
nous prouve le contraire : les valeurs-P de Khi-deux trouvées
sont> á (0,05). Ce choix pourrait être
guidé par d'autres facteurs tels que le manque de médicaments
dans les structures hospitalières ou les facteurs socioculturels.Mais de
façon plus spécifique, de ces tableaux on peut ressortir que des
159personnes interrogées qui ont eu pour recours
l'hôpital, 51,6% d'entre elles ont affirmé
n'avoir pas été bien reçu, contre1 seule
sur 10 qui dit avoir été très bien
reçu.
Enfin, l'analyse de l'ethnie en tant qu'élément
culturel important a été prise en compte. Ainsi, aucun lien n'a
été trouvé entre l'ethnie et le recours à un
quelconque itinéraire à l'analyse des différentes
valeurs-P du Khi-deux > á. D'une ethnie à une
autre, les communautés ont une représentation propre de la
maladie et cela se justifie ici par la significativité de la valeur-P du
Khi-deux (0,0182) < á (0,05). Sur les 26
personnes qui avaient perçu les Fourous et la sorcellerie comme
modes de transmission du paludisme, 42,3 et
34,6% appartenaient respectivement aux ethnies Kota et
Nzébi.
La relation soignant-soigné étant un facteur
capital dans le processus de guérison d'un patient, les
résultats de l'étude menée par Sondo B.,
Soubeiganous montrent que le personnel soignant a une part de
responsabilité importante dans le choix d'un itinéraire chez un
individuavec unKhi-deux (0,002) < á (0,05).
[32].Clémence Essé et DRABO K. M
et al de leur côté avaient par ailleurs
décrit et montré comment l'ethnie influençait le choix
d'un itinéraire thérapeutique d'une part avec une valeur-P
duKhi-deux< á. D'autre part, ils ont montré
l'impact de l'ethnie sur les représentations sociales que les
populations se font du paludisme. Résultats superposables aux
nôtres [5] et [7].
Si le personnel soignant a apprécié sous
l'angle biomédicalles cas de paludisme, 80%ne
connaissaient pas les noms attribués au paludisme dans la
communauté dont ils ont la charge sur le plan
« Psycho-sanitaire ». A la question sur la
connaissance du mode de transmission du paludisme en dehors de l'origine
biomédicale, un seul agent sur la vingtaine
interrogéepense que l'insalubrité constitue un facteur favorisant
la prolifération des moustiques vecteurs du paludisme. La question de la
connaissance du personnel soignant des moyens de prévention, de la
détection, la prise en charge précoce et correcte des cas de
paludisme a été abordée. Selon les
interviewées, elle se fait selon les Directives Nationales en
matière de traitement du paludisme retenu lors de l'atelier national de
consensus sur les perspectives thérapeutiques du paludisme en 2005
à Libreville.
En RDC en 2005,MUSHAGALUSA SALONGO n'a pas
trouvé nécessaire de poser certaines questions aux
professionnels de santé. Il s'agissait entre autres des questions
portant sur leur connaissance de la cause, la définition et les signes
du paludisme, la prise en charge et l'utilisation des MIILDE. Presque tous les
agents de santé interrogés 93% avaient reconnu
les signes du paludisme et les modalités de prise en charge des cas.
Par ailleurs 67,4% de ces agents pensent que le moustique
entraine d'autres maladies et 30%le
paludisme. Pour un tiers de ces agents 32,6%,
les moustiques sont gênants par leurs piqûres et leurs bruits [24].
Cette observation avait aussi été faite plutôt en1999
parKPATCHAVI. A au Benin [16].
Nous pensons que des études évaluatives
ultérieures de la thématique,de la perception et des pratiques
des populations face au paludisme dans le département sanitaire de
Mulundu, dans d'autres régions et un approfondissement selon par exemple
le genre, le milieu de vie, le groupe social, la catégorie
socioprofessionnelle sont aussi nécessaires pour mieux cerner cette
problématique.
VII- CONCLUSION ET RECOMMANDATIONS
251651072
VII.1 : Conclusion
L'étude sur la perception etles pratiquesdes
populations du département sanitaire de Mulunduau Centre-Est du
Gabonface au paludisme, nous a révélé
comment la problématique de cette pathologie pouvait être complexe
et différemment perçue selon les contextes sociaux, culturels et
économiques.Cette enquête transversale, mixte et multicentrique a
été réalisée selon une méthode en grappe
dans les différents quartiers et villages retenus. Un questionnaire et
un guide d'entretien nous ont permis de recueillir auprèsde 400
sujetsleurs avis sur la question.
En effet, avec une population hétérogène
d'enquêtés dont 70%étaient des hommes,
l'âge médian était de 42 ans.
Malgréuneconnaissancerelativementélevéedu paludisme,du
mode de transmission et des moyens de lutte, l'utilisation des MIILDE reste
moyenne 53,5% au regard d'énormes moyens consentis ces
dernières années par les pouvoirs publics, l'OMS, le Fonds
Mondial et les autres partenaires au développement dans la lutte.
Cette étude nous a révélé que les
logiques étiologiques de certains de nos enquêtés sont
complexes et restent parfois liées à leur contexte culturel.
L'identification du paludisme par des noms tels que:MOUTSOUE, IWEDJI, PIYOU
et OBHA, dans les principales ethnies avec divers causes ou modes de
transmission influencent le choix de l'itinéraire thérapeutique
et par ricochet la nature de la prise en charge.
La significativitéou non des tests statistiques lors
de la combinaison de certaines variables telles que la religion, l'ethnie ou le
niveau d'instruction et le recours à un itinéraires
thérapeutique, nous a permis d'expliquer ce « pluralisme
médical».Ainsi par exemple, les valeurs-P du Khi-deux
> ámontrent qu'aucun lien n'a été
trouvé entre l'utilisation des MIILDE et le lieu de résidence, le
statut matrimonialou le niveau d'instruction.Sinous avons trouvé une
significativité entrel'automédication traditionnelle,la
fréquentation de l'hôpital et la connaissance du mode de
transmission du paludisme avec des valeurs-P du Khi-deux (0) <
á(0,05) et (0,0001)<
á(0,05) ;il n'en est pas de même pour
l'automédication moderne, le recours à la prière et la
connaissance du mode de transmission du paludisme dont la
significativité n'a pas été trouvée car les
valeurs-P du Khi-deux (0,337) > á (0,05). Il a
également été prouvé qued'une ethnie à une
autre, les communautés ont une représentation propre de la
maladie et cela se justifie ici par la significativité de la valeur-P du
Khi-deux< á. Enfin, la non significativité de
la valeur-P du Khi-deux > á, montre qu'il n'y a pas
de lien entre l'issue du premier recours et le lieu de résidence.
Enfin,loin d'avoir cerné tous les contours liés
à la perception et les pratiques de ces populations face au paludisme,
nous pensons que d'autres investigations sont nécessaires pour explorer
toute la problématique du paludisme dans ce département.
VII.2: Recommandations
Les résultats de cette étude, nous
amènent dans le but de réduire la morbidité et la
mortalité liées à cette maladie à formuler à
l'endroit des décideurs et autres intervenants dans la lutte à
différents niveaux les recommandations suivantes:
VII.2.1 : A l'endroit des
communautés
Ø S'approprier les mécanismes de lutte :
l'EMPOWERMENT;
Ø Assainir son environnement immédiat ;
Ø S'informer sur les lieux et prix d'achat des
MIILDE ;
Ø Dormir sous MIILDE et procéder à la PID
Ø Se rapprocherdesstructurescompétentesafinde
ré imprégner les moustiquaires ;
Ø Se rendre dans une
structure hospitalière dès l'apparition des premiers signes pour
une meilleure prise en charge ;
VII.2.2 : A l' endroit du personnel de
santé
Le personnel soignant est au début et à la fin
de toutes activités concernant la sensibilisation, l'éducation et
laprise en charge des casde paludismenous leur recommandonsde :
Ø S'efforcer à bien accueillir les
malades ;
Ø Participer à des séminaires, des
ateliers ou des formations de renforcement de capacités ;
Ø S'arrimer aux nouvelles directives de prise en
charge des cas de paludisme ;
Ø Sensibiliser les patients sur l'utilisation des
MIILDE et autres méthodes de prévention contre le
paludisme lors des consultations;
Ø Travailler en étroite collaboration avec les
partenaires au développement et lesONG.
VII.2.3: A l'endroit des
autorités et ONG
Nous leur recommandons de :
Ø Mettre l'accent sur le renforcement de capacité
des agents en ce qui concerne la reconnaissance des signes ou symptômes
et la prise en charge des cas du paludisme ;
Ø Renforcer la collaboration avecles partenaires au
développement qui oeuvrent dans la lutte contre le paludisme;
Ø Permettre l'accès équitable aux
ressourcesdes communautéspour une meilleure prise en charge;
Ø Intégrer l'approchecommunautaire dans la lutte
en tenant compte de leurs croyances pour une meilleure réorientation des
interventions ;
Ø Approvisionner
lesstructuressanitairesdudépartementen médicaments
antipaludiques ;
Ø Inculquer aux agents de santé les
règles de bien séances en matière de réception des
malades ;
Ø Intensifier la lutte par la sensibilisation et la
distribution des MIILDE non seulement aux deux populations cibles mais
procéder au passage à l'échelle ;
Ø Organiser des séances communautaires d'I.E.C
sur le mode de transmission et de prévention du paludisme ;
Ø Mettre en oeuvre les activités de la
PECADOM ;
Ø Revoir les prix des MIILDE à la baisse afin de
permettre à toutes les couches de s'en procurer ;
Ø Equiper les services de santé en
matériel et logistique adéquats pour une détection, prise
en charge précoce et correcte des cas;
Ø Accélérer leprocessusdecohabitation
entre la médecinemoderne et traditionnelle ;
Ø Mener des activités de supervision, de
suivi /évaluation ;
Ø Accélérer le processus de la mise sur
le marché d'un vaccin contre le paludisme ;
Ø Créer des unités régionales de
lutte contre le paludisme afin de mieux cerner la lutte.
![]()
Ce travail est dédié au DIEU
Tout Puissant au travers de son fils Jésus Christ qui n'a cessé
de nous soutenir par sa grâce et à tous ceux qui me sont chers en
particulier:
Ø Mon pèreJoseph LIBENDZE
Ø Ma mère Martine BATOMA
épouse LIBENDZE
Vous qui avez semé cette graine qui a germé et
est aujourd'hui sur le point d'éclore.
Vous mes ancêtres, mes frères et soeurs, pour la
foi que vous avez toujours placée en moi et les encouragements à
aller sans cesse de l'avant. Trouvez tous ici l'expression de ma gratitude.
![]()
Au terme de ce travail, nous tenons à exprimer nos
sincères remerciements à tous ceux qui, de près ou de
loin, nous ont soutenu tout au long de cette formation.
Nous formulons nos sincères remerciements
à l'endroit :
Ø Des autorités du Ministère de la
Santé Publique du Gabon pour nous avoir accordé ce stage qui nous
a permis d'acquérir de précieuses connaissances;
Ø Son excellence M. L'Ambassadeur de la
République Gabonaise auprès de la République du Cameroun
et ses collaborateurs pour leurs encouragements et engagements dans le
processus de cette formation ;
Ø Des autorités de la République du
Cameroun pour nous avoir accordé leur hospitalité durant ces
trois années ;
Ø Des autorités académiques de
l'Université Protestante EDWIN COZZENS d'ELAT, pour
tout le sens de l'organisation et le dynamisme dont ils ont fait montre tout
au long de notre formation ;
Ø Notre chef de département Dr. Marie
Josée ESSI pour ses précieux conseils et son engagement
dans le souci de nous administrer une formation de qualité ;
Ø Notre directeur de
mémoireDr. Maurice MANGA ZE qui, par sa
disponibilité, ses observations et ses conseils, nous a orienté
vers l'aboutissement de ce laborieux travail. Malgré vos multiples
occupations, vous avez fait de ce travail une de vos préoccupations
majeures. En acceptant de nous encadrer et faire face à nos multiples
sollicitations, vous vous êtes montré très disponible et
attentif. Veuillez trouver ici, l'expression de notre profonde
gratitude ;
Ø Tous les enseignants du département de
Santé Publique et de la Faculté de Médecine de
l'Université Protestante EDWIN COZZENS pour leur
soutien inlassable et pour avoir tout mis en oeuvre pour nous donner une
formation à la hauteur de nos attentes. Nous vous rassurons de faire un
bon usage de vos conseils. Soyez-en tous remerciés ;
Nos remerciements vont également à
l'endroit :
Ø Des autorités politico-administratives du
département de Mulundu pour avoir facilité la mise en oeuvre de
cette activité et les populations de ce département pour leur
précieuse collaboration ;
Ø De ma chérieJudith
MOUTSAYOUSSOUépouse NDZONDO, pour son appui
multiforme et pour avoir supportée l'éloignement que le
très haut te bénisse;
Ø De ma filleElyzia, mes
frères, soeurs et nièces: « Maman
Kindji », MouckGaston, Diane, Cedrick, Shildé, Warene, Claude,
Samira, Lomanie, Ringho, Colette, Estelle, Loune, Jémima, Emmanuel,
Yaniceet les autres pour avoir supporté
l'éloignement ;
Ø A mes frères Fredyet
Marcel pour leur soutien, affection et conseils dont
ils ont fait montre tout au long de cette formation ;
Ø Enfin, nos remerciements vont à l'endroit de
toutes personnes qui, d'une manière ou d'une autre, ont contribué
à la réalisation de ce travail et dont les noms n'ont pu
être cités ici. Qu'ils trouvent à travers ces lignes
l'expression de nos vifs remerciements et notre profonde gratitude.
Nous ne saurons terminer ces lignes sans remercier :
Ø Le Directeur du PNLP Gabon Dr. J. Solange
ANTIMI pour son appui multiforme qu'elle nous a apporté durant
cette formation: que Dieu vous bénisse ;
Ø Nos collaborateurs du PNLPGabon et plus
particulièrement du département Suivi/Evaluation.
![]()
Ø AMS :
Assemblée Mondiale de la Santé
Ø AMM : Association Médicale
Mondiale
Ø CAP : Connaissance, Attitude et
Pratique
Ø CTA : Combinaisons
Thérapeutiques à base d'Artémisinine
Ø CNAMGS : Caisse Nationale
d'Assurance de Maladie et de Garantie Sociale
Ø FGD : Focus Group Discussion
Ø FRP : Faire Reculer le
Paludisme
Ø JMP : Journée Mondiale du
Paludisme
Ø MIILDE : Moustiquaire
Imprégnée d'Insecticide à Longue Durée
d'Efficacité
Ø OMD : Objectifs du
Millénaire pour le Développement
Ø OMS : Organisation Mondiale de la
Santé
Ø PECADOM : Prise en charge à
domicile
Ø PEP: Programme d'Éradication du
Paludisme
Ø PNDS : Plan National de
Développement Sanitaire
Ø PID : Pulvérisation Intra
Domiciliaire
Ø PNLP : Programme National de Lutte
contre le Paludisme
Ø RBM:Roll Back Malaria
Ø TTS : Tester, Traiter et Suivre
Ø UNICEF: United Nations International
Children's Emergency Fund = Fonds des Nations Unies pour l'Enfance
Ø UPEC: Université Protestante
EDDWIN COZZENS
![]()
|
Graphique 1 : répartition
des interviewés par situation
matrimoniale.................................
|
33
|
|
Graphique 2 : répartition des
enquêtés par appartenance
religieuse....................................
|
34
|
|
Graphique 3 : répartition
des enquêtés par appartenance
ethnique.....................................
|
34
|
|
Graphique 4: répartition des
enquêtés par statut
socioprofessionnel..................................
|
35
|
|
Graphique 5: répartition des
enquêtés par niveau
d'instruction............................................
|
35
|
|
Graphique 6: proportions des
différents noms attribués au paludisme dans les
différentes
ethnies............................................................................................................................
|
38
|
|
Graphique 7: proportions des
différentes raisons motivant le choix du recours aux
soins....................................................................................................................................................
|
40
|
|
Graphique 8: proportions des
responsables s'occupant de la prise en charge lors de la
maladie..............................................................................................................................................
|
40
|
|
Graphique 9: répartition des
enquêtés selon leur degré de satisfaction lors de
l'accueil à
l'hôpital...........................................................................................................................................
|
41
|
![]()
|
Tableau I :
répartition des grappes et questionnaires par canton et
commune................
|
26
|
|
Tableau II: répartition des
questionnaires par villages dans les cantons Poungui et
Leyou................................................................................................................................................
|
26
|
|
Tableau III: répartition
des questionnaires par villages dans les cantons Lassio-Sebe et
Ogooué-Aval..............................................................................................................................
|
27
|
|
Tableau IV: répartition
des questionnaires par villages et quartiers dans le canton
Ogooué-Amont et à la
commune...............................................................................................
|
28
|
|
Tableau V: répartition des
enquêtés selon
l'âge.......................................................................
|
33
|
|
Tableau VI: répartition des
enquêtés par sources
d'information.........................................
|
36
|
|
Tableau VII : proportions du mode
de transmission du paludisme selon les
enquêtés..........................................................................................................................................
|
36
|
|
Tableau VIII : proportions des
différents signes et symptômes du paludisme selon les
enquêtés...........................................................................................................................................
|
36
|
|
Tableau IX: répartition des
enquêtés selon leur connaissance des moyens de lutte contre le
paludisme......................................................................................................................
|
3 7
|
|
Tableau X : répartition des
enquêtés selon leur choix du premier recours aux soins......
|
39
|
|
Tableau XI : répartition des
enquêtés selon l'issue du premier recours et le choix du lieu du
second
recours.................................................................................................................
|
39
|
|
Tableau XII : Le lien entre le
lieu de résidence et l'utilisation des MIILDE........................
|
42
|
|
Tableau XIII : Le lien entre le
statut matrimonial et l'utilisation des MIILDE...................
|
42
|
|
Tableau XIV : Le lien entre le
niveau d'instruction et l'utilisation des MIILDE.................
|
43
|
|
Tableau XV : Le lien entre le
statut socioprofessionnel et le responsable de la prise en charge des
soins...............................................................................................................................
|
43
|
|
Tableau XVI : Le lien entre la
connaissance du mode de transmission du paludisme et le niveau
d'instruction...................................................................................................................
|
44
|
|
Tableau XVII : Le lien entre la
religion et la pratique de l'automédication moderne ou
traditionnelle...................................................................................................................................
|
44
|
|
Tableau XVIII : Le lien entre la
religion et la fréquentation de l'hôpital ou le recours à
l'église................................................................................................................................................
|
45
|
|
Tableau XIX : Le lien entre la
pratique de l'automédication moderne et la connaissance du mode de
transmission du
paludisme............................................................
|
45
|
|
Tableau XX : Le lien entre la
pratique de l'automédication traditionnelle et la connaissance du mode
de transmission du
paludisme............................................................
|
46
|
|
Tableau XXI : Le lien entre la
fréquentation de l'hôpital et la connaissance du mode de
transmission du
paludisme......................................................................................................
|
46
|
|
Tableau XXII : Le lien entre le
recours à la prière et la connaissance du mode de transmission
du
paludisme...........................................................................................................
|
47
|
|
Tableau XXIII: Le lien entre l'accueil
à l'hôpital et le choix de la pratique de l'automédication
moderne ou
traditionnelle...........................................................................
|
47
|
|
Tableau XXIV: Le lien entre l'accueil
des malades à l'hôpital et la fréquentation d'une structure
hospitalière ou le recours à la
prière.........................................................................
|
48
|
|
Tableau XXV: Lien entre l'ethnie et
l'automédication moderne ou traditionnelle...........
|
48
|
|
Tableau XXVI: Lien entre l'ethnie et la
fréquentation de l'hôpital, le recours à la prière
ou à un
guérisseur..............................................................................................................................
|
49
|
|
Tableau XXVII : Lien entre l'ethnie et
la connaissance du mode de transmission du
paludisme..........................................................................................................................................
|
49
|
|
Tableau XXVIII : Lien entre l'issue
du premier recours et le lieu de résidence...............
|
50
|
![]()
Ø Anthropologie : C'est la
science de l'homme, ou plutôt le discours sur l'homme. Elle a pour objet
de repérer les constances culturelles à travers les
sociétés, de rechercher les lois fondamentales communes aux
hommes.
Ø Attitude: C'est une position, une
posture, un comportement, une conduite ou la manière que l'on adopte
face à quelque chose. C'est aussi une structure mentale qui renvoie
à notre position, notre évaluation à l'égard d'un
objet quelconque ou d'une personne et qui nous prédispose à agir
d'une certaine façon par rapport à l'objet ou la personne en
question.
Ø Cognitions sociales: La cognition
sociale peut se définir comme étant la faculté de
connaitre autrui. Elle désigne l'ensemble des processus cognitifs
(perceptions, mémorisation, raisonnement, émotions...)
impliqués dans les interactions sociales chez l'homme mais aussi chez
les animaux sociaux, en particulier les primates.
Ø Connaissance:Notion que l'on a de
quelque chose.
Ø Culture :En
sociologie, la
culture est définie comme ce qui est commun à un groupe
d'individus.Selon l'
UNESCO :
« Dans son sens le plus large, la culture peut aujourd'hui être
considérée comme l'ensemble des traits distinctifs,
spirituels et
matériels,
intellectuels et
affectifs, qui
caractérisent une
société
ou un
groupe social.
Elle englobe, outre les
arts et les
lettres, les
modes de vie,
les
droits
fondamentaux de l'
être
humain, les
systèmes
de valeurs, les
traditions et les
croyances ».
Ø Diagnostic: Ildésigne
l'ensemble des réflexions, théories et pratiques menant à
l'identification de la nature d'une maladie à partir des
symptômes, d'examens cliniques et des examens complémentaires.
Ø Dimension socio-anthropologique:
Combinaison aussi bien des éléments sociologiques
qu'anthropologiques.
Ø Dissonance cognitive : La
dissonance cognitive est une influence qui se manifeste non sur le comportement
mais sur les attitudes (pensées) : elle se situe à un niveau
intra-individuel. L'individu est influencé par lui-même. Elle est
la présence simultanée d'éléments contradictoires
dans la pensée de l'individu. Cette dissonance est souvent le
résultat d'un désaccord entre attitudes et comportements.La
dissonance cognitive entraîne chez l'individu un état de malaise,
une tension psychologique désagréable.
Ø
Empowerment :C'est la façon par laquelle
l'individu, la collectivité accroit ses habiletés, l'estime de
soi, la confiance en soi, l'initiative et le contrôle de son destin et de
celui de la communauté. Son but est de renforcer et de
révéler le pouvoir d'agir de l'individu ou de la
collectivité.
Ø Etiologie:Elle est l'étude
spécifique des causes et des facteurs psychologique, historique,
biologique, culturel de la maladie, étant entendu que la maladie est un
état englobant toutes ces données.
Ø Fait social:Est fait social toute
manière de faire qu'elle soit fixée ou non, susceptible d'exercer
sur l'individu une contrainte extérieure ; ou bien encore, qui est
générale dans l'étendue d'une société
donnée tout en ayant une existence propre, indépendante de ses
manifestations individuelles ; selon E. Durkheim dans
« Les Règles de la méthode sociologique
(1895) ».
Ø Facteurs
étiologiques:Ensemble des facteurs psychologiques, historiques,
biologiques, culturels qui favorisent le développement de la maladie.
Ø Guérisseur/Tradipraticien: Un
guérisseurest une personne généralement dépourvue
de diplôme médical qui guérit ou prétend
guérir, en dehors de l'exercice légal de la médecine, par
des moyens empiriques ou magiques..Par contre, un tradipraticien, aussi
appelé tradithérapeute, nganga, est une personne qui exerce une
pratique médicale non conventionnelle, reposant sur des approches
présentées comme traditionnelle.
Ø Maladie:Du Latin mal
habitussignifiant qui est en mauvais état, la maladie
est une altération des fonctions du bien-être
caractérisée par des causes, des symptômes, une
évolution des possibilités thérapeutiques propres.
Ø Médecine traditionnelle:Selon
la définition officielle de l'OMS, la médecine traditionnelle
« se rapporte aux pratiques, méthodes, savoirs et croyances en
matière de santé qui impliquent l'usage à des fins
médicales de plantes, de parties d'animaux et de minéraux, de
thérapies spirituelles, de techniques et d'exercices
manuelsséparément ou en association pour soigner, diagnostiquer
et prévenir les maladies ou préserver la
santé ».
Ø Nosologie:Etude des
caractéristiques des maladies en vue du classement systématique
de ces dernières.
Ø Patient:Un malade est une personne
souffrant d'une maladie. Lorsqu'il est pris en charge, il devient alors un
patient.
Ø Perception: La perception est la
représentation que l'on se fait de quelque chose, des individus, de leur
environnement social et du jugement que l'on porte sur eux.
Ø Pratiques :C'est le
comportement habituel, la façon d'agir, la mise en application d'un
principe (d'un art ou d'une science), d'idée ou d'une technique en vue
d'un résultat concret.
Ø Représentations collectives:
Ce sont des idées, des croyances et des valeurs propres
à une collectivité, qui ne peuvent être réduites
à leurs expressions individuelles, et qui engendrent les faits aux
contraintes desquels les individus doivent se soumettre.
Ø Représentation sociale:Le
concept de représentation sociale est l'une des notions fondatrices de
la psychologie sociale et aussi de la sociologie, il exprime une forme de
connaissance sociale, de pensée du sens commun, socialement
élaborée et partagée par les membres d'un même
ensemble social ou culturel. C'est la manière de penser, de
s'approprier, d'interpréter la réalité, les
phénomènes et notre rapport au monde. Ce concept est
corrélatif à la norme, valeur et symbole.
Ø Santé:Pour Georges
Canguilhem, elle est la capacité de maîtriser son milieu physique
et social. L'OMS définit la santé comme « un
état complet de bien-être physique, mental et social qui ne
consiste pas seulement en une absence de maladie ou
d'infirmité».
Ø Santé Publique:La
santé publique est la science et l'art de prévenir les maladies,
de prolonger la vie et d'améliorer la santé et la vitalité
mentale et physique des individus, par le moyen d'une action collective
concertée visant à: assainir le milieu, lutter contre les
maladies, enseigner les règles d'hygiène personnelle, organiser
des services médicaux et infirmiers en vue d'un diagnostic
précoce et du traitement préventif des maladies et mettre en
oeuvre des mesures sociales propres à assurer à chaque membre de
la collectivité un niveau de vie compatible avec le maintien de la
santé ».
Ø Sociologie:Elle peut être
définie comme la branche des
sciences
humaines qui cherche à comprendre et à expliquer l'impact
de la
dimension sociale sur
les représentations (façons de penser) et comportements
(façons d'agir) humains.
Ø Thérapeutique:La
thérapeutique peut être définie comme l'ensemble des
mesures et pratiques consacrées à l'étude des traitements
des maladies. Elle peut être technologique ou autre.
![]()
Le paludisme demeure au Gabon et dans le département
sanitaire de Mulundu un problème qui préoccupe non seulement les
autorités, mais aussi les populations qui sont au quotidien
affectées par ce « tueur silencieux » qui
ne cesse d'affliger de nombreuses familles. Il constitue la première
cause de consultation.
Pour répondre de façon objectiveaux besoins
réels des populations, et permettre aux décideurs aussi bien du
secteur de la santé que d'autres secteurs d'avoir de données
nouvelles et fiables sur la perception et pratiques des populations, afin de
mieux cibler leurs interventions; nous avons mené une étude
auprès des ménages du département sanitaire de Mulundu.
L'objectif de cette étude était de
déterminer la perception et les pratiques des populationsdu
département sanitaire deMulundu face au paludisme. De façon
spécifique, il était question d'évaluer le niveau de
connaissance de la maladie et des méthodes préventives des
populations face au paludisme, puis de décrire les différentes
« représentations sociales » que se font les
populations du paludisme, enfin d'identifier et d'apprécier les
différents itinéraires thérapeutiques utilisés par
les populations dans le traitement du Paludisme.
Pour y parvenir, nous avons mené une enquête sur
un échantillon de 400 ménages répartis
dans les cinq(5) cantons et la commune que compte le département. Pour
cette enquête transversale, mixte et multicentrique à passage
domiciliaire qui s'est déroulée du 5 mars au 31 mai 2012, nous
avons utilisé la méthode en grappe.
L'âge médian des personnes interrogées
était de42 ans; toutes ces personnes ont entendu parler
du paludisme par plusieurs sources. De toutes ces sources d'information, sur
les 400 personnes interrogées, la radio avec74%
et la télévision avec 63% des
répondants ont constitué les principales sources
d'information.8 personnes sur 10 ont reconnu
les piqûres des moustiques comme le principal mode de transmission du
paludisme contre 14 % pour les autres modes de
transmission. Pour ces populations, les principaux moyens de protection restent
les MIILDE et les Serpentins ou les Répulsifs avec plus de
85,5et 67,5%d'utilisation. Par ailleurs,
9 et 7 personnes sur 10 interrogées
ont respectivement identifiéles douleurs articulaires ou musculaires et
la fièvre comme les principaux signes et symptômes du paludisme.
Si les noms « MOUTSOUE, IWEDJI, PIYOU
et OBHA » ont été attribués au
paludisme dans diverses ethnies, 15% des interviewées
ont identifié la sorcellerie, le froid et les Fourous comme les autres
origines du paludisme avec comme source d'information les grands parents et
leur expérience personnelle.
Si le comportement peu agréable du personnel soignant
n'influence pas le choix d'un quelconque itinéraire
thérapeutique: p> á (0,05) ;la
nondisponibilité des médicaments antipaludiques et autres, le
fait que l'hôpital soit un endroit indiqué et les influences
culturelles sont à l'origine de la pratique de l'automédication
traditionnelle,moderne et la fréquentation de l'hôpital par les
communautés.
S'il n'y a pas de lien entre l'utilisation des MIILDE, le lieu
de résidence et le statut matrimonial:p> á
(0,05) ;par contre, la religion a une forte influence sur les
différents itinéraires thérapeutiques p<
á (0,05) dont la fréquentation de
l'hôpital et la pratique de l'automédication traditionnelle. La
non consultation des charlatans observée chez les interviewées
est due en partie à l'influence de la religion p> á
(0,05). La pratique de l'automédication traditionnelle et la
fréquentation de l'hôpital sont aussi motivées par la
connaissance du modede transmission du paludisme ; au regard respectif de
la significativité des valeurs -P du Khi-deux (0) < á
(0,05) et (0,0001) < á (0,05). Cela veut
dire que la motivation de certaines personnes à
pratiquerl'automédication traditionnelle ouà fréquenter
l'hôpital est fonction de la connaissance du mode de transmissiondu
paludisme.Ces résultats montrent que les représentations sociales
ont donc une forte influence sur le choix d'un itinéraire
thérapeutique.
La non significativité en générale des
différentes valeurs-P du Khi-deux > á montre
que l'appartenance ethnique n'influence en rien le choix d'un quelconque
itinéraire thérapeutique. Par ailleurs, de façon
spécifique, des230 personnes interrogées qui ont
affirmé pratiquer l'automédication traditionnelle,
31%appartenaient à l'ethnie Nzébi. D'une ethnie
à une autre, les communautés ont une représentation propre
de la maladie. Cela se justifie par la significativité de la valeur -P
du Khi-deux (0,0182) < á (0,05).L'appartenance
ethnique a donc une influence sur les représentations sociales.
L'analyse des guides d'entretien administrés
au personnel soignant a monté que8 agents sur
10 appréciaientles cas de paludisme sous l'angle
biomédicale et ne connaissaient pas les noms attribués au
paludisme dans la communauté dont ils ont la charge sur le
plan Psycho-sanitaire. Un (1)seul agent sur la
vingtaine interrogée au sujet de leur connaissance du mode de
transmission du paludisme en dehors de l'origine biomédicale avait
ajouté l'insalubrité comme cause du paludisme ; confondant
ainsi facteur favorisant la prolifération des moustiqueset le vecteur du
paludisme qui est le moustique. Pour tous les agents, la détection, la
prise en charge précoce et correcte des cas se fait selon les Directives
Nationales en matière de traitement du paludisme retenu lors de
l'atelier national de consensus sur les perspectives thérapeutiques.
En somme, ces résultats montrent queles
différents concepts de la maladie doivent être
considérés et intégrés dans les programmes pour
mieux cibler et orienter les interventions afin de venir à bout du
paludisme.
Si les populations doivent s'approprier les mécanismes
de la lutte, le personnel soignant de son coté devrait s'efforcer
à mieux accueilliret sensibiliser les malades. Quant aux
décideurs, il y a une impérieuse nécessité de
procéder à un renforcement de capacité des agents,
intensifier la sensibilisation en mettant l'accent sur le partenariat en vue
d'accélérer le processus de la mise sur le marché d'un
vaccin et la création des unités régionales de lutte
contre le paludisme afin que les populations périphériques se
sentent concernées.
Mots clés: attitude, paludisme,pratiques,
perception, représentations sociales,
VIII- REFERENCES ET ANNEXES
251724800
VIII.1 : Références
Pour la réalisation de ce travail une documentation
fournie a été utilisée dont nous vous présentons
ici quelques éléments:
[1]- A.B. Joshi & M.R. Banjara: Malaria
related knowledge, practices and behaviour of people in Nepal. Paris,
L'Harmattan, 2008, 212 pages
[2]- BiliamineKolladé COCKER : La
nature socio-anthropologique de la maladie: approches étiologique et
thérapeutique chez les Goun de Donaten, Benin. Mémoire de
licence, 2008, 108 pages
[3]- Bonnet.D: Représentations
culturelles du paludisme chez les Moose du
Burkina.Ouagadougou, Multigraph, ORSTOM Paris, 1986, 84
pages.
[4]- Claudia Beiersmann,AboubakarySanou, EvelynWladarsch,
Manuela De Allegri,BocarKouyaté, and Olaf
Müller : Malaria in rural Burkina Faso: local illness
concepts, patterns of traditional treatment and influence on health-seeking
behavior. Malar . 2007, 106 pages
[5]- ClémenceEssé, JürgUtzinger,
Andres B Tschannen, Giovanna Raso, ConstanzePfeiffer,StefanieGranado, Benjamin
G Koudou, Eliézer K N'Goran, GuéladioCissé, Olivier
Girardin, Marcel Tanner, and Brigit Obrist : Social and cultural
aspects of 'malaria' and its control in central Côte d'Ivoire. Malar J.
2008 , 224 pages
[6]- CyrilleNdo, Benjamin Menze-Djantio, and
Christophe Antonio-Nkondjio:Awareness, attitudes and prevention of
malaria in the cities of Douala and Yaoundé (Cameroon). Paris, Armand
Collin, 2011, 189 pages
[7]- DRABO K. M ; TARNAGDA. Z ; ZEBA A.
N. SERI.L ; OUEDRAOGO J. B. ; KABORE I. ;, ROUAMBA
J. ; GUIGUEMDE T. R : Représentations et
pratiques en matière de paludisme chez les personnes en charge des
enfants de moins 5 ans en milieu rural de la province du
Houet. Paris, L'Harmattan, 1996, 186 pages
[8]- Dr MEMAIN SRADO
Daniel : Utilisation des MII en COTE D'IVOIRE, perceptions
et pratiques des acteurs : étude de cas dans la région
sanitaire d'ABIDJAN. Mémoire de master en Administration Sanitaire et
Santé Publique ; Institut National d'Administration Sanitaire du
Maroc, Juillet 2010, 231 pages.
[9]- GuilbaudAuriane : Le
Paludisme. La lutte mondiale contre un parasite résistant. Paris,
L'Harmattan, 2008, 183 pages.
[10]- HERZLICH. C : Santé et
maladie Analyse d'une représentation sociale. Paris, cedex 1969
[11]- JACOB
Jean-Pierre: Interprétation de la maladie chez les
WinyéGurunsi du Burkina Faso : critique d'une théorie de la
contamination. Genève /Afrique, 1987, 88 pages
[12]- JODELET. D : L'idéologie
dans l'étude des Représentations Sociales. In V. Aesbischer,
1991 , 362 pages
[13]-Kengeya-Kayondo J.F, Seeley JA, Kajura-Bajenja E,
Kabunga E, Mubiru E, Sembajja F, Mulder DW : Recognition,
treatment seeking behaviour and perception of cause of malaria among rural
women in Uganda. Acta Trop décembre 1994, 273 pages
[14]- Khumbulani W Hlongwana,
Musawenkosi LH Mabaso, Simon Kunene,
DayanandanGovender and RajendraMaharaj:
Community knowledge, attitudes and practices on malaria in Swaziland:
A country earmarked for malaria elimination.Geneva, Switzerland 2009, 29
pages
[15]- Kouadio .A, G. Cissé, BrigitObrist,
Kaspar Wyss et J. Zingsstag :Fardeau économique du
paludisme sur les ménages démunis des quartiers
défavorisés d'Abidjan, Côte d'Ivoire. Malar,
décembre 2008
[16]-KPATCHAVI A : Maladie, savoir et
itinéraires thérapeutiques in Savoir locaux chez les Gbè
au Bénin : le cas du paludisme. Eléments empiriques pour une
anthropologie de la santé. Thèse de doctorat,
Université de Fribourg, 1999, 221 pages
[17]-
MADINGOU.A.M : Représentation de la maladie
par deux ensembles culturels congolais et notamment du
paludisme holo-endémique en milieu de foret humide. Projet de
thèse de 3ème cycle, multigraph. 2009, 83 pages
[18]- Ministère de la santé du Cameroun:
Vers un meilleur accès à la prévention et au
traitement du SIDA, de la tuberculose et du paludisme. 2008
[19]- Ministère de la santé du
Gabon : Plan Stratégique Multisectoriel de Lutte
Contre Le Paludisme du Gabon 2006-2010. octobre 2009
[20]-Ministère de la santé du
Gabon : Plan National de Développement Sanitaire
Gabon. avril 2005
[21]-Ministère de la Planification du
Gabon : Recensement Général de la Population
et de l'Habitat du Gabon. 2003
[22]- MOUTON. J.MarieSeca: Les
representations sociales. Paris, Armand Colin 2003
[23]- Munguti K.J: Community perceptions and
treatment seeking for malaria in Baringo district, Kenya: implications for
disease control. East Afr Med J. décembre 1998, 259 pages
[24]-MUSHAGALUSA SALONGO :
Etude des déterminants de l'utilisation des services de
santé dans la Zone de Santé de Kadutu en RDC.
Mémoire de maîtrise en Santé Publique,
Université de Kinshasa, décembre 2005
[25]-Nuwaha. F: People's perception of
malaria in Mbarara Uganda. Paris, cedex 2009 470 pages
[26]-Programme National de Lutte contre le Paludisme
du Gabon : Rapport de la collecte des données sur le
paludisme. 2010
[27]-Rapport OMS : Évaluation de
l'impact des interventions de lutte contre le paludisme dans les formations
sanitaires du Gabon. 2010
[28]-Rapport de
l'OMS : Prévenir les maladies par des environnements
salubres vers une évaluation de la charge des maladies
environnementales. Juin 2010
[29]- Roll Back Malaria:More Ambition and
Accountability Please. The Lancet, 24 avril 2010
[30]-Sandrine DUPÉ : Étude
des perceptions et pratiques autour des maladies vectorielles transmises par
les moustiques cas du paludisme, la dengue et du chikungunya sur l'Ile de
la Réunion. Paris cedex, 2007, 231 pages
[31]- Shah Sonia: Une autre approche contre
le paludisme le Monde diplomatique. Multigraph, mai 2010, 89 pages
[32]- Sondo B., Soubeiga A : Les
comportements sanitaires, la perception et l'utilisation des services de
santé, la relation soignant-soigné au Burkina Faso. Ouagadougou
2005, 126 pages
[33]-T.C.Ndour, O.Ba et al : Le
paludisme : connaissance, attitude et pratiques des chefs de
ménage de la population rurale de Gossas, Sénégal.
AnthropologieMédicale,
UniversitéCheikh-Anta-DiopSénégal ,2006
[34]-World Health Organization:
World Malaria report 2009-2010. Mai 2010
[35]- YAPO OSSEY (Chimiste
Environnementaliste) ; Dr FOLQUET A
MORISSANI Madeleine (Médecin
Pédiatre) et al : Amélioration de la
santé humaine dans un écosystème rural: cas du paludisme
dans la région de Buyo Sud-Ouest de la Côte d'Ivoire. Paris
Armand Collin 2004, 236 Pages
VIII.2 : Annexes
VIII.2.1 : Lettres d'autorisation de recherche
VIII.2.2 : Questionnaire
Merci de bien vouloir répondre à nos questions
qui portent sur: l'Etude de la perception et pratiques chez les
populations du département Sanitaire de MULUNDU au Centre- Est du Gabon
face au paludisme qui nous l'espérons nous aideront à
mieux comprendre un certain nombre d'éléments liés
à la question du paludisme dans notre communauté. Nous vous
rassurons de la confidentialité des informations qui ne seront
utilisées que dans le strict domaine de la recherche.
Merci d'avance de votre précieuse collaboration.
I-IDENTIFICATION DE L'ENQUETE
QI.1-Numéro du questionnaire:----------------- Date de
l'enquête:----------/--------------/-----
QI.2-Région Sanitaire:
---------------------------Département Sanitaire:---------------------------
251677696251678720QI.3-Ville:-------------------------
Zone : Urbaine Rurale
QI.4-Quartier:------------------------------------------
Village:----------------------------------------
251673600QI.2515906565-Age : -------------------------
Sexe: Masculin Féminin
251593728251592704251606016251591680QI.6-Statut matrimonial:
Marié Célibataire Veuve(f)
Divorcé
QI.2516090882516080642516070407-Religion : Catholique
Protestant Musulman
251642880251610112 Eglise
de réveil Autres
251641856251614208251613184251612160251611136QI.8-Appartenance
ethnique: AdoumaAkele Kota Nzebi
Autres
251618304QI.9-251620352Statut professionnel :
Employé salarié Sans emploi
251619328251621376
Commerçant Elève
/Etudiant
251616256QI.10-251617280Niveau d'instruction:
Primaire Secondaire
251643904251615232
Supérieur
Sans
II-CONNAISSANCES ET METHODES PREVENTIVES
QII.1-Avez-vous déjà entendu parler d'une maladie
appelée paludisme ?
251648000251649024 Oui
Non
QII.2-De quelles sources d'information avez-vous entendu
parler du paludisme ?
251674624251664384251663360251662336Radio
Télévision Journaux Partout
251666432251665408 Amis/parents/ Voisin
Agents de santé
QII.3-Selon vous qu'est-ce que le paludisme ?
-----------------------------------------------------------------------------------------------------
-----------------------------------------------------------------------------------------------------
QII.4- Selon vous quelles sont les causes ou modes de
transmission du paludisme ?
251646976251644928251645952 Les piqûres de
moustiques L'insalubrité La
fraicheur
251671552 Autres
QII.5- Selon vous quelles sont les signes et symptômes du
paludisme ?
251660288251656192251659264 Fièvre
Maux de tête Embarras digestif
251658240251657216 Douleurs musculaires /
articulaires Essoufflement / toux
251661312 Convulsion possible chez les enfants
QII.6-Existe-t-il selon vous quelques moyens de lutter contre le
paludisme que vous connaissez ?
251650048251651072 Oui
Non
QII.7-Si oui, pouvez-vous nous en citer quelques-uns?
251670528251669504251667456 La Moustiquaire
Assainissement Serpentin/Répulsif
251672576251668480
Crème anti moustique Autres
QII.8-Parmi tous les moyens de prévention que vous
connaissez quels sont les plus efficaces ?
-----------------------------------------------------------------------------------------------
-----------------------------------------------------------------------------------------------
QII.9-Pourquoi ?
-----------------------------------------------------------------------------------
---------------------------------------------------------------------------------------------------------
QII.10-Que représente la moustiquaire pour vous ?
------------------------------------------
---------------------------------------------------------------------------------------------------------
251652096251653120 QII.11-L'Utilisez-vous?
Oui Non
QII.12-Si non, pourquoi
?--------------------------------------------------------------------------
---------------------------------------------------------------------------------------------------------
QII.13-Cette moustiquaire est-elle efficace?
251654144251655168Oui
Non
QII.14-Si oui, comment le
savez-vous ?---------------------------------------------------------
---------------------------------------------------------------------------------------------------------
QII.15-Si non, comment le
savez-vous ?---------------------------------------------------------
---------------------------------------------------------------------------------------------------------
III-PERCEPTION DES POPULATIONS
« REPRESENTATIONS SOCIALES »
QIII.1-Existe-t-il d'autres noms attribués au paludisme
dans votre ethnie ?
251675648251676672Oui
Non
QIII.2-Si oui, lesquels?
-----------------------------------------------------------------------------
---------------------------------------------------------------------------------------------------------
---------------------------------------------------------------------------------------------------------
QIII.3-Croyez -vous réellement à l'existence de
cette maladie ?
251622400251623424Oui
Non
QIII.4-Si oui, pourquoi?
-------------------------------------------------------------------------
--------------------------------------------------------------------------------------------------------
QIII.5-Si non, pourquoi?
-------------------------------------------------------------------------
--------------------------------------------------------------------------------------------------------
QIII.6-D'où ou de qui détenez-vous cette
information? --------------------------------------
---------------------------------------------------------------------------------------------------------
QIII.7-Selon vous le paludisme a-t-il d'autres
origines ?
251624448251625472Oui
Non
QIII.8-Si oui, lesquelles?
-------------------------------------------------------------------------
---------------------------------------------------------------------------------------------------------
QIII.9-D'où ou de qui détenez-vous cette
information? --------------------------------------
---------------------------------------------------------------------------------------------------------
QIII.10-D'après vous, le paludisme a-t-il d'autres modes
de transmission ?
251626496251627520Oui
Non
QIII.11-Si oui, lesquels?
----------------------------------------------------------------------------
---------------------------------------------------------------------------------------------------------
QIII.12-De qui avez-vous reçu ces informations?
----------------------------------------------
---------------------------------------------------------------------------------------------------------
QIII.13- Connaissez-vous les médicaments qui traitent le
paludisme ?
251628544251629568Oui
Non
QIII.14-Si oui, lesquels?
-----------------------------------------------------------------------------
-------------------------------------------------------------------------------------------------------------
IV-LES DIFFERENTS ITINERAIRES THERAPEUTIQUES UTILISES
QIV.1-Avez-vous souffert du paludisme au cours de ces
douze derniers mois ou bien l'un des membres de la famille?
251594752251595776Oui Non
QIV.2-Si oui, où étiez -vous vous soigner?
251600896251601920251598848 Hôpital
Guérisseur Église
251630592251599872Automédication moderne
Automédication traditionnelle
QIV.3-Pourquoi avoir choisi ce lieu?
-----------------------------------------------------------
---------------------------------------------------------------------------------------------------------
QIV.4-Quel a été le résultat?
251597824251596800Guérison
Pas de guérison
QIV.5-Si vous n'avez pas été guéri, ou
étiez- vous allé après?
251634688251633664Hôpital
Guérisseur Église
251632640251635712 Automédication moderne
Automédication traditionnelle
QIV.6-Qui s'est occupé de la prise en charge des
dépenses effectuées éventuellement?
251637760251638784251636736Moi-même Le
chef du ménage Les parents
251640832251639808La communauté
L'association
QIV.7- Comment avez-vous été reçu?
251603968251604992251602944Très Bien
Bien Pas bien
QIV.8- Que pensez-vous de la lutte contre le paludisme dans votre
département
--------------------------------------------------------------------------------------------------
------------------------------------------------------------------------------------------------------------
Je vous remercie pour votre
coopération
VIII.2.3 : Guide d'entretien destiné aux
infirmiers
Merci de bien vouloir répondre à nos questions
qui portent sur : l'Etude de la perception et pratiques chez
les populations du département de MULUNDU au Centre- Est du Gabon face
au paludisme qui nous l'espérons nous aideront à
mieux comprendre un certain nombre d'éléments liés
à la question du paludisme dans notre communauté. Nous vous
rassurons de la confidentialité des informations qui ne seront
utilisées que dans le strict domaine de la recherche.
Merci d'avance de votre précieuse collaboration
I-IDENTIFICATION DE L'ENQUETE
QI.1- Numéro de
l'enquêté:-----------------------Date:--------------/----------------/----------
QI.2- Région Sanitaire:
-----------------------Département Sanitaire :
------------------------
251721728251720704
QI.3-Ville:------------------------------- Zone : Urbaine
Rurale
QI.4-Quartier:--------------------------------------
Village:----------------------------------------
251680768251679744QI.5- Age : -------------------------
Sexe: Masculin Féminin
251719680251688960251687936251686912 QI.6- Niveau
d'instruction: Primaire Secondaire
Supérieur
251681792QI.7- Nature/Qualité de
l'enquêté : Infirmier d'Etat
Aide-soignant
251718656 Médecin
II-PERCEPTION (REPRESENTATIONS SOCIALES)
QII.1-En tant que personnel de santé pouvez-vous nous
donner les 5 principales causes de morbidité dans votre structure?
---------------------------------------------------------------------------------------------------------
---------------------------------------------------------------------------------------------------------
---------------------------------------------------------------------------------------------------------
251683840251682816QII.2-Recevez-vous souvent des cas de
paludisme ? Oui Non
251685888251684864QII.3- Quelle est la
fréquence ? 1-5 cas par semaine 1-5
cas par mois
QII.4-En tant que personnel de santé comment
appréciez- vous ou bien percevez-vous ces cas ?
---------------------------------------------------------------------------------------------------------
----------------------------------------------------------------------------------------------------
QII.5 Existe-t-il des noms attribués au paludisme dans
cette communauté ?
251691008251689984Oui Non
QII.6- Si oui
lesquels ?------------------------------------------------------------------------------
---------------------------------------------------------------------------------------------------------
---------------------------------------------------------------------------------------------------------
QII.7- Existe-t-il selon vous en dehors de l'origine
biomédicale d'autres origines de cette maladie ?
251693056251692032 Oui Non
QII.8- Si oui
lesquels ?------------------------------------------------------------------------------
---------------------------------------------------------------------------------------------------------
---------------------------------------------------------------------------------------------------------
III-CONNAISSNCES ET ATTITUDES
QIII.1- Quelles sont selon vous les causes du paludisme?
251722752251716608251694080 1- Les piqûres de
moustiques 2 2-La fraicheur
251723776251695104 3- L'insalubrité
4-Causes occultes 5- Autres
QIII.2-Pouvez-vous nous citer les signes et symptômes du
paludisme ?
251696128251697152251698176 Fièvre
Maux de tête Embarras digestif
251699200251700224 Douleurs musculaires /
articulaires Essoufflement / toux
251701248 Convulsion possible chez les enfants
QIII.3-Existent-ils selon vous quelques moyens de lutter contre
le paludisme que vous connaissez ?
251702272251703296Oui
Non
QIII.4-Si oui, pouvez-vous nous en citer quelques-uns?
251708416251709440251706368 La Moustiquaire
L'assainissement Serpentin/Répulsif
251710464251707392251717632 Grille anti moustiques
Crème anti moustique Autres
QIII.5- Parmi tous les moyens de prévention que vous
connaissez quels sont les plus efficaces ?
---------------------------------------------------------------------------------------------------------
---------------------------------------------------------------------------------------------------------
---------------------------------------------------------------------------------------------------------
QIII.6-Pourquoi ?
-----------------------------------------------------------------------------------
---------------------------------------------------------------------------------------------------------
QIII.7- Conseillez-vous à vos patients de dormir sous
Moustiquaires ?
251704320251705344
Oui Non
QIII.8-
Pourquoi ?-----------------------------------------------------------------------------------
---------------------------------------------------------------------------------------------------------
IV-PRATIQUES
QIV.1- Sur le plan pratique comment soignez-vous ces cas de
paludisme ?
251712512 1-Selon les connaissances acquises pendant la
formation
251715584 2-Selon les connaissances acquises sur le
terrain
1- 251711488Selon les Directives Nationales en matière
de traitement du paludisme
QIV.2- Recevez-vous souvent des visites des agents du
Ministère de la Santé dans le cadre des supervisions en
matière de lutte contre le paludisme?
251713536251714560 Oui
Non
QIV.3- Si oui, sur quoi portent ces supervisions ?
---------------------------------------------------------------------------------------------------------
QIV.4- Que pensez-vous de la lutte contre le paludisme
façon générale?
---------------------------------------------------------------------------------------------------------
Je vous remercie pour votre
coopération



