|
REPUBLIQUE DEMOCRATIQUE DU CONGO
ENSEIGNEMENT SUPERIEUR ET UNIVERSITAIRE
UNIVERSITE CATHOLIQUE DU GRABEN
« U.C.G »
B.P. 29 BUTEMBO/NORD KIVU

EVALUATION DE LA PRISE EN CHARGE DU PIED BOT AU CENTRE
POUR HANDICAPE PHYSIQUE HESHIMA LETU DE BUTEMBO. Du 1er janvier 2012
au 31 décembre 2014.
FACULTE DE MEDECINE
Par Joël KAMBALE VIVUYA
Mémoire présenté et défendu en vue
de l'obtention du Grade de Docteur en Médecine
Par : Joël Kambale VIVUYA
Directeur : Dr UWONDA AKINJA
Séverin
Professeur Associé
Encadreur : Dr LUKWAMIRWE VAHAMWITI
Aimé
Assistant
ANNEE ACADEMIQUE : 2013-2014
DEDICACE
À mes parents ;
À ma grand-mère TASIGHAWAMUHA
Elisabeth ;
À mon oncle MULILIRWA
Dimanche ;
À mes frères et soeurs ;
Aux feux professeurs MAKELELE,
NZINGULA ;
À toutes les personnes qui se battent pour la prise
en charge des malformations congénitales particulièrement le pied
bot.
Joël Kambale VIVUYA
REMERCIEMENTS
Au tout puissance, maître de tout le temps qui a permis
le bon déroulement de ce cursus universitaire.
Au Professeur UWONDA AKINJA Séverin Directeur de ce
mémoire qui, en dépit de ses multiples occupations, a
accepté d'assumer la direction de ce travail. Veuillez trouver ici
l'expression de notre immense gratitude.
Au Docteur LUKWAMIRWE VAHAMWITI Aimé, Encadreur de ce
mémoire. Vous avez accepté de conduire nos pas tout au long de
notre stage de Chirurgie et guider ce travail comme le vôtre. Trouvez ici
notre profonde gratitude.
A mes parents, KATSUVA MULILIRWA Déogratias et MASIKA
TASIGHAWAMUHA Emeline qui ont consenti d'énormes efforts au cours de
notre cursus. Veuillez trouver ici l'expression de notre immense gratitude.
Au corps professoral de l'U.C.G, à tout le personnel de
l'hôpital Matanda et des cliniques universitaires ainsi qu'à tous
les docteurs qui nous ont encadrés au cours du stage interné.
Nous ne saurions passer sans vous adresser notre profonde gratitude pour la
formation reçue.
Au personnel du centre pour Handicapés physiques
Heshima Letu de Butembo qui nous a servi de cadre d'étude, grâce
à votre structure nous avons réalisé ce travail.
A mes frères, soeurs, cousins, cousines : PATRICK
KALULA, ALINE MWENGE, BARAKA MATHE, CHRISTELLE SIFA, ELISE MUYISA, merci pour
vos prières et votre soutien.
A nos compagnons de lutte : MAHAMBA KUPANYA, MBONDO
OPETA, KAKULE MUMBERE, ONZIRANGWE MUDIABADIRO, KAMBALE KYOGHERO, MUHINDO
SIKIMINYWA, PALUKU MUZEE, KABUYAYA FATURI, BIVES KASUSULA et les autres, merci
pour le moment de stage agréable tout comme désagréable
passé ensemble.
A tous ceux qui de loin ou de près nous ont
aidés tout au long du chemin de la médecine, nous disons
infiniment merci.
Joël Kambale VIVUYA
RESUME
But : Evaluer la prise en charge du pied
bot au centre pour handicapés physiques Heshima Letu de Butembo de
janvier 2012 à décembre 2014.
Matériel et méthodes :
Nous avons mené une étude rétrospective de
janvier 2012 à décembre 2014 incluant le pied bot grade 1, 2, 3
selon le score de PIRANI traité selon la méthode de PONSETI.
Pour chaque nourrisson, une fiche d'évaluation a
été remplie permettant une évaluation précise de
l'importance et la sévérité de la déformation et
son évolution au cours du traitement.
Résultats : La prévalence
du pied bot était de 197 patients, soit 53.97%,
Le sexe masculin était plus attient avec le sexe ratio
de 1.29,
57.9% avaient consulté avec le pied bot
bilatéral, suivi de l'atteinte gauche 24.9% et de l'atteinte droite
17.3%,
44.2% avaient l'atteinte sévère dont 37% avec
l'âge supérieur à 1 semaine,
33% avaient bénéficié d'au moins une
ténotomie,
6.6% avaient présenté la récidive,
33.5% avaient consulté à l'âge de 11
semaines avec une bonne évolution.
Conclusion : Le pied bot varus
équin est curable ; traité par la méthode de Ponseti
le résultat était bonne qualité chez 123 patients, soit
62.4%.
Mots clés : pied bot, prise en charge,
évaluation
Keywords: clubfoot, treatment, evaluation
ABSTRACT
The study was undertaken to evaluate the clubfoot and its
treatment in the center for disabled physical Heshima letu of Butembo of
January 2012 to December 2014.
Material and methods : We led a retrospective
survey on 3 years including the clubfoot rank 1, 2, 3 according to the score of
PIRANI treating to the method of PONSETI.
For every child, a card of assessment has been filled
permitting a precise assessment of the importance and the severity of the
distortion and its evolution during the treatment.
Results : We treated 197 children or 53.97%
with congenital clubfeet,
The masculine sex was more than the female with the sex ratio
of 1.29,
57.9% had consulted with the bilateral clubfoot, followed of
the left 24.9% and the right 17.3%,
44.2% had the stern reach of which 37% with age superior at 1
week,
33% had benefitted from at least a tenotomy,
6.6% recurrences were observed and were then succeffelly treated
by plasters,
33.5% had consulted with age of 11 weeks with a good evolution.
Conclusion : Clubfoot is a curable disease. With
an efficiency of 123 patients or 62.4%.
EPIGRAPHE
Le pied bot est curable dans la majorité des cas. Le
mieux est de traiter cette lésion le plus tôt possible avant qu'il
ne devienne une atrophie prononcée.
HIPPOCRATE
INTRODUCTION
Le pied bot est une déformation connue depuis les temps
les plus anciens. Le pied bot est la déformation congénitale la
plus courante du monde, et ceux qui sont nés avec ce handicap sont
souvent condamnés à une vie de délaissement et
d'humiliation[1].
Le pied bot se définit comme étant une
malformation du pied associant un équin tibio-tarsien, un varus de
l'arrière-pied, une adduction de l'articulation sous-talienne et du
médiotarse, une supination de l'avant-pied ainsi qu'une
rétraction du tendon d'Achille et du jambier postérieur[2, 3,4].
Le pied bot varus équin est appelé communément pied
bot.
Le pied bot est une pathologie qui commence à se
manifester in utero à partir, en général, de la
8e semaine du développement foetal, et qui comprend un
groupe de malformations du pied entrainant une modification des points d'appui
normaux avec des résultats qui peuvent être des tares
débilitants[5].
Le pied bot peut être unilatéral ou
bilatéral, la fréquence dans les pays industrialisés est
d'environ 1.5 pour 1000 naissances vivantes, avec une incidence plus
élevée chez les garçons que chez les filles (deux fois
plus fréquente chez le garçon)[5].
Cependant, il existe des différences significatives
dans les diverses parties du monde. Par exemple, en Chine et au Japon,
l'incidence du pied bot est <0.5 /1000 naissances, tandis que chez
les Australiens autochtones, il est de 3.5/1000 naissances, pour arriver
à 7/1000 naissances en Polynésie[5].
En Afrique, il est beaucoup plus compliqué de faire une
estimation précise de la fréquence de cette maladie dans beaucoup
de pays car il n'existe pas, de collecte de statistiques et d'études de
cas hospitaliers, les études épidémiologiques nationales
étant non-existantes[5].
En Ouganda, la fréquence présentée en
2009 était de 1.2 pied bot pour 1000 habitants[6].
En Afrique du sud, la fréquence est de 3.5 pour 1000
naissances vivantes[5].
En République Démocratique Congo, une
étude réalisée à Lubumbashi par Ndjate avait
révélé une prévalence de pied bot à 6.6%[7].
Malheureusement il y a une faible couverture de services
spécialisés dans le pays pour le traitement correcte de pied bot.
Le pied bot varus équin congénital
est une déformation complexe, tridimensionnelle des os du pied, de leurs
articulations et de parties molles. En l'absence de traitement, cette anomalie
aboutira à un enraidissement du pied et de la cheville, source
d'infirmité, d'handicaps majeurs physiques, psychiques, sociaux et
financiers[3,8].
Dans notre ville de Butembo, il n'existe aucune étude
sur la prise en charge de cette pathologie. Cette étude a comme objectif
général d'évaluer la prise en charge du pied bot au centre
pour handicapés physiques Heshima Letu de Butembo de janvier 2012
à décembre 2014.
Les objectifs spécifiques sont de :
-Déterminer la fréquence du pied bot ;
-Déterminer la répartition de cette
déformation suivant le sexe, l'âge, le caractère uni ou
bilatéral ;
-Identifier les différentes techniques de prise en
charge du pied bot utilisées ; -Evaluer les résultats de ces
techniques.
PLAN DU TRAVAIL
0. INTRODUCTION
CHAP I : LES GENERALITES
I.1 Rappel anatomique
I.2 Etiologie
I.3 Classification
I.4 Diagnostics différentiels
I.5 Traitement
CHAP II : MATERIEL ET METHODES
II.1 Matériel
II.2 Méthodes
CHAP III : LES RESULTATS
CHAP IV : DISCUSSION
CONCLUSION
CHAP I : LES GENERALITES
I.1. Rappel anatomique du
pied [9]
L'ostéologie du pied est constitué des os du
tarse, les métatarsiens et les phalanges.
Les os du tarse sont subdivisés en 3
groupes :
Ø le groupe proximal comprenant le talus et le
calcanéus ;
Ø le tarse intermédiaire comprenant l'os
naviculaire du bord médial du pied ;
Ø le groupe distal comprenant de dehors en dedans le
cuboïde, les 3 os cunéiformes : le latéral,
l'intermédiaire et le médial.
Le métatarse est constitué de 5 os longs
appelés métatarsiens et numérotés de 1 à 5
du bord médial au bord latéral de l'avant-pied.
Les phalanges sont les os des orteils. Chaque orteil a 3
phalanges : proximale, moyenne et distale, à l'exception de
l'hallux (gros orteil) qui n'en que 2 : proximale, et distale.
Les articulations retrouvées au
niveau du pied sont :
L'articulation de la cheville, l'articulation entre le tibia
et le fibula stabilisées par le ligament médial (ligament
collatéral tibial, deltoïde) et latéral (ligament
collatéral fibulaire).
Les articulations intertarsiennes dont l'articulation entre
le groupe proximal et le groupe intermédiaire forme l'articulation de
Chopart .Ces articulations sont renforcées par les ligaments.
Les articulations tarso-métatarsiennes sont des
articulations planes qui permettent des mouvements limités de glissement
(articulation Lis franc).
Les articulations métatarso-phalangiennes entre les
métatarses et les phalanges.
Les articulations interphalangiennes sont des articulations
charnières qui permettent principalement la flexion et l'extension.
Les muscles intrinsèques naissent et s'insèrent
au niveau du pied .Il y a un seul muscle intrinsèque sur le dos du pied
qui est le court extenseur des orteils. Tous les autres muscles -interosseux
dorsaux et plantaires ,court fléchisseur du petit orteil ,court
fléchisseur de l'hallux ,courts fléchisseurs des orteils ,muscle
carré plantaire (fléchisseur accessoire), adducteurs du petit
orteil, lombricaux appartiennent à la plante du pied et sont repartis en
4 couches.
La vascularisation de la jambe et du pied
est assurée par les branches terminales de l'artère
poplitée, provenant de la fémorale. Ces branches sont le tronc
tibio-fibulaire et l'artère tibiale antérieure. Les veines se
répartissent en 2 groupes : les veines profondes satellites des
artères et les veines sous cutanées, qui se jettent dans le
réseau dorsal, ce dernier se draine dans les veines marginales qui
donnent naissance aux veines saphènes.
La jambe et le pied sont innervés par les
sciatiques poplités interne et externe qui sont des branches terminales
du grand nerf sciatique qui nait à son tour de la fusion du tronc
lombo-sacré L4-L5 avec les branches antérieures S1-S2 et parfois
S3.
I.2. ETIOLOGIE DU PIED BOT
Suivant l'étiologie il faut distinguer le pied bot
idiopathique et le pied bot secondaire.
Dans le premier cas, le facteur postural qui
a été longtemps retenu est aujourd'hui battu en brèche car
il existe des pieds bots varus équins (PBVE) dès la 12
è semaine de grossesse ; les facteurs mécaniques
extérieurs pouvant expliquer cette théorie ne sont pas
présents à ce stade. Ce facteur n'est qu'un élément
aggravant lorsqu'il existe un oligoamnios. Cette origine se retrouve dans 9 cas
sur 10 bien qu'une origine génétique en soit parfois la
cause[10,11].
Dans le cas d'un pied bot secondaire, celui-ci
apparait dans le contexte des maladies plus générale,
neurologique ou tissulaire telles que maladie de Freidreich, la maladie de
Charcot-Marie-Tooth, l'arthrogrypose, le spina bifida, etc[3, 4,10].
I.3. LE DIAGNOSTIC ET LA
CLASSIFICATION
Le diagnostic du pied bot peut être
réalisé en période prénatanale grâce à
l'échographie, soit à la naissance.
Le pied bot (PB) a été sujet de
plusieurs classifications. Suivant l'évolution, on distingue le pied bot
typique retrouvé chez l'enfant normal qui se corrige
généralement en 5 plâtres avec un résultat est
excellent, et pied bot atypique habituellement associé à d'autres
problèmes, et dont la correction par la méthode de Ponseti est
plus difficile[11].
De nombreux auteurs proposent des
classifications et score de gravité pour le pied bot à partir
d'un examen clinique spécialisé du pied. Parmi celles-ci, le
score de Diméglio est validé en fonction de la gravité
initiale de l'atteinte[2].
La classification de
Diméglio permet de séparer les pieds bots très
sévères, sévères, modérés et
bénins. Un score de 0-4 est attribué à 4 paramètres
cliniques et 4 points supplémentaires peuvent être
attribués en fonction de l'absence et de la présence de certains
signes[8, 11,13].
Ø La réductibilité entre 90°
et 45° (4)
Ø La réductibilité entre 45° et
20°(3)
Ø La réductibilité entre 20° et
0°(2)
Ø La réductibilité entre 0° et
-20°(1)
Ø La réductibilité = à
-20°(0)
Classification de Diméglio
|
Paramètres
|
-20°
|
0°
|
20°
|
45°
|
90°
|
|
Varus
|
0
|
1
|
2
|
3
|
4
|
|
Equin
|
0
|
1
|
2
|
3
|
4
|
|
Rotation du bloc calcanéo-pédieux
|
0
|
1
|
2
|
3
|
4
|
|
Adduction
|
0
|
1
|
2
|
3
|
4
|
Les 4 points supplémentaires sont
en fonction de la présence (1) ou de l'absence (0) des
signes suivants :
Ø Sillon postérieur du talon
marqué,
Ø Sillon interne du pied marqué,
Ø Cavus du pied,
Ø Hypertonie (raideur) du pied.
Score total de 20
· Pied bot bénin de 0-5
· Pied bot modéré de 5-10
· Pied bot sévère de 10-15
· Pied bot très sévère de 15-20[8,
11,13].
Le score de PIRANI, on cote 0 s'il n'y a pas des
malformations ; 0.5 lors que la malformation est
modérée ; 1 si la malformation est sévère
Les 6 éléments sont subdivisés en 2
groupes de 3 signes :
Contracture de l'arrière pied :
§ Plis postérieur
§ Signe de talon vide
§ Rigidité de l'équinisme
Contracture du médio-pied :
§ Courbure du bord latéral du pied
§ Plis médian (cavus)
§ Protrusion de la tête de l'astragale
Le score total varie entre 0 et 6. Un score supérieur
montre une malformation sévère[12, 13].
I.4. LES DIAGNOSTICS DIFFERENTIELS
[12,14]
-Pied en inversion appelé pied en varus global
réductible ou, pes supinatus qui se caractérise par la plante de
pied qui regarde en dedans ; la flexion dorsale de cheville est >
à 20° ; le varus de l'arrière-pied est facilement
réductible par manipulation ; le bord latéral et le bord
médial sont rectilignes. Il n'y a pas de sillon cutané. Les
muscles éverseurs sont faibles mais stimulables.
-Le métatarsus varus (MTV) ou métatarsus
adductus est une déformation dans l'articulation de Lis franc, entre le
médiotarse et les métatarsiens superposés (ni supination,
ni varus de l'arrière pied).
-Le pied calcanéus anciennement appelé pied
talus. Il s'agit d'une déformation secondaire à la position in
utero. Souvent, le foetus avant la naissance, est en triple flexion.
L'exagération de cette position en compression intra-utérine, est
responsable de la déformation en pied calcanéus. L'attitude du
pied est en flexion dorsale exagérée. On recherche une limitation
possible de la flexion plantaire. La plante du pied est orientée vers
l'avant. Le triceps sural est parfois un peu faible. Le muscle tibial
antérieur est souvent hypo-extensible responsable du défaut de
flexion plantaire.
-Le pied calcanéus valgus. L'arrière-pied est
une position comparable à celle retrouvée dans le pied
calcanéus simple. On retrouve une saillie médiale de la
tête du talus. L'avant-pied est en pronation abduction .La plante
est orientée vers l'extérieur. Les muscles fibulaires sont
hypo-extensibles.
-Le pied convexe congénital il s'agit d'une
malformation définie par une luxation permanente de l'articulation
talo-naviculaire dans le plan antéropostérieur. Le talus est
très vertical, en équin (vertical talus en anglais).La colonne
médiale est concave vers le haut. On retrouve des rétractions
simultanées du tibial antérieur et du triceps.
I.5. TRAITEMENT
«Le pied bot est curable dans la majorité des cas.
Le mieux est de traiter cette lésion le plus tôt possible avant
qu'il ne devienne une atrophie prononcée» disait Hippocrate[14].
Son traitement a connu une évolution
qualitative passant des bandages depuis Hippocrate à la correction
chirurgicale avant d'être révolutionné au début du
20è siècle par la méthode de Ponseti. Cette
méthode largement rependue, associe une série de 4 plâtres
suivie d'une ténotomie percutanée du tendon d'Achille, d'une
immobilisation plâtrée, puis enfin d'une posture du pied à
l'aide d'une attelle de Steenbeek, John Mitchell, Matthew Dobbs, Markel,
Jeffrey Kessler, Romanus[12 ,15].
Quelle que soit la stratégie
thérapeutique choisie, un pied bot est une affection au long cours, dont
le traitement, contraignant dans les premières
années de vie, s'allège par la suite pour devenir simple
surveillance jusqu'à la fin de la croissance au moins, ce qui exige
l'adhésion au traitement par le parent.
Le traitement doit être entrepris sans moindre
retard, dès les 2 premiers jours de vie après la naissance, il
s'agit d'une véritable urgence néonatale[2, 3, 8,11-19].
Chaque visite hebdomadaire, le pied de l'enfant est délicatement
manipulé afin d'étirer les ligaments et tendons courts et rigides
de la cheville et du pied. Le pied est ensuite immobilisé dans des
positions de correction progressive à l'aide d'un plâtre[13]. Le
traitement orthopédique mis en oeuvre (méthode de Ponseti) est
subdivisé en 3 étapes essentielles : d'abord la
réduction de la déformation, la consolidation du résultat
obtenu et enfin la gestion du risque de récidive.
La première étape : la
réduction de la déformation est la phase capitale, avec une
durée de 6-8 semaines .La réduction se fait respectivement
de la manière suivante : la correction de l'adduction, la
correction du cavus jamais de pronation ni d'éversion,
déverrouiller le pied en supination par dérotation progressive du
bloc calcanéo-pédieux (fig.1). La correction de l'équin
est progressive et douce. Avant et après chaque plâtre le pied bot
est évalué en utilisant la classification de Diméglio.
Après le cinquième plâtre une section
percutanée du tendon d'Achille (ténotomie) est
indiquée puis la pose d'un plâtre pour la correction de
l'équin.

Fig.1. Correction séquentielle par
plâtres hebdomadaires
La deuxième étape la
consolidation du résultat obtenu qui dure 4 mois consistant à la
rééducation et le maintien des postures par attelle (fig.2). La
mise en place de l'attelle de posture intervient après le dernier
plâtre (7è et 8è).
La troisième étape consiste en la
gestion du risque de récidive et le maintien de la correction, elle dure
3 ans. Il est très important de ne pas arrêter le traitement,
même en cas de bon résultat après les 2 premières
phases, et de faire suivre régulièrement son enfant par la
consultation d'orthopédie tous les 3 mois. La croissance du pied risque
de provoquer la récidive des déformations. Les principes de
traitement sont la contention de nuit par attelle (fig.2) et la
kinésithérapie[8, 13-17]. 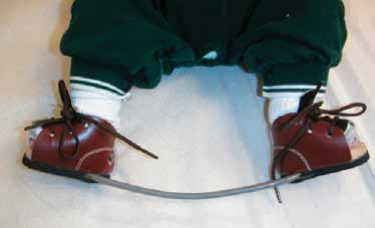
Fig.2. Attelle de Steenbeek
A la fin des plâtres, le pied est en forte
abduction, d'environ 60-70 degrés (axe cuisse-pied). Après la
ténotomie le plâtre final est laissé en place pendant 3
semaines. Le protocole Ponseti fait alors appel à une attelle
pédieuse en abduction maintenant le pied en abduction afin de garder
l'abduction du calcanéum et de l'avant-pied et afin de prévenir
les récidives.
Pour les formes unilatérales, l'attelle est
réglée à 60-70 degrés de rotation externe du
côté du pied bot et à 30-40 degrés normal. Pour les
formes bilatérales, l'attelle est réglée à 70
degrés de rotation externe sur chaque côté.
L'attelle doit être portée à
temps pleine (jour et nuit) pendant les 3 premiers mois après l'ablation
du plâtre. Après cela l'enfant portera l'attelle 12 heures la nuit
et 2-4 heures pendant la sieste, pour un total quotidien de 14-16 heures. Ce
protocole doit être poursuivi jusqu'à l'âge de 3-4 ans.
Parfois, l'enfant peut développer un excès de valgus de
l'arrière-pied et de torsion tibiale externe avec attelle. Dans ce cas,
il faut réduire la rotation externe des chaussures de 40-70
degrés[14].
Pour assurer un bon suivi, programmer une
consultation après 10-14 jours pour vérifier l'utilisation de
l'attelle. Si le port de l'attelle se passe bien, une consultation nouvelle est
de 4 mois après acquisition de la marche autonome et un bilan
radiographique précis est réalisé. Après
l'arrêt de l'utilisation de l'attelle vers l'âge de 3 ou 4 ans le
rythme de surveillance est de 2 contrôles par an. A partir de 6 ans, le
rythme de surveillance est d'un contrôle par an jusqu'à la fin de
la croissance[14].
Le risque des récidives est important en cas d'abandon
du port des sandales et de l'attelle dans les 2-4 mois qui suivent. La prise en
charge des récidives utilise la même méthode de traitement
fait d'une succession de plâtre (3-4 plâtres) soit par
manipulations et plâtres, mais elles demandent habituellement moins de
plâtres, installés à plus grands intervalles, le port de
l'attelle jour et nuit, plusieurs séances de
ténotomie[14 ,15].
Le traitement chirurgical est indiqué
lorsque le résultat, clinique et radiologique, est insuffisant
après une série de plâtres correctifs, appliqués
dès la naissance, à raison d'un plâtre par semaine, pendant
3-6 mois de préférence selon la méthode de Ponseti. Il
concerne également les pieds bots négligés qui n'ont pu
être pris en charge en période néonatale suite au manque de
ressources médicales. Ce traitement comprend trois phases : la
libération postérieure, la libération interne et la
réduction et fixation[22, 23].
La libération postérieure (fig.3)
permet de sectionner en toute sûreté la couche superficielle du
ligament latéral interne de l'articulation du cou-de-pied ou ligament
deltoïdien, en respectant sa couche profonde (intouchable).
La libération interne (fig.3): on
commence par enlever le tissus fibreux qui recouvre dans beaucoup de cas le
scaphoïde (os naviculaire), la tête de l'astragale, la petite
apophyse du calcanéum (sustentaculum tali) et la malléole
interne.
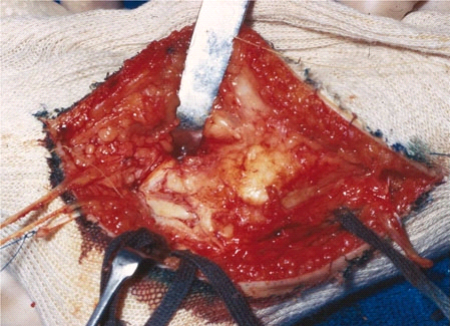 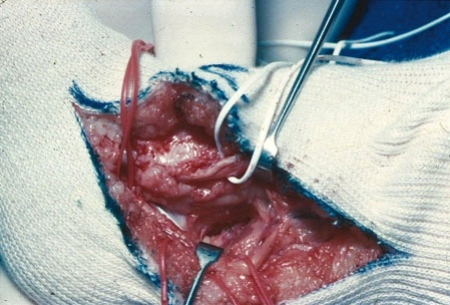   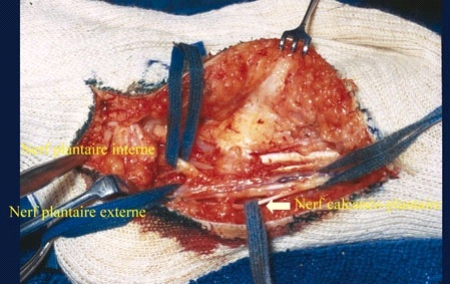  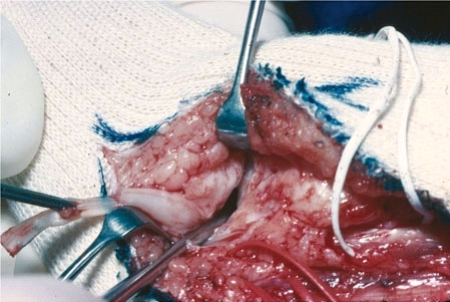
Fig.3. La libération
postéro-interne
La réduction et fixation : il est maintenant
possible de réduire le scaphoïde. Mais il est à proscrire de
faire une hypercorrection en plaçant le scaphoïde trop
latéralement sur la tête de l'astragale ceci provoque un pied plat
extrême. On monte une bronche de Kirchner sur une poignée en T ou
sur une chignole et on l'insère dans la tête de l'astragale pour
la faire sortir par l'aspect postérieur de l'astragale. En suite on
réduit le scaphoïde, le premier cunéiforme et la base du
premier métatarsiens pour faire sortir par la peau à la face
dorsale du premier métatarsien. Fermeture, plâtre et soins
postopératoires.
A partir de 5 ans on peut faire une
ostéotomie de la base des métatarsiens ou bien on raccourcit le
bord externe du pied. Entre 1.5 et 6 ans, on procède à une
décanillassions du cuboïde. Entre 3 et 10 ans :
ostéotomie en soustraction du calcanéum selon DWYER[22,23].
Pour le traitement orthopédique, le score de
Diméglio sert à l'évaluation de la déformation en
pré et post-traitement. Les résultats sont
considérés comme : bon, il ne persiste aucune
déformation ; moyen, persistance d'une déformation ;
mauvais, persistance d'au moins 2 déformations[9, 13,15].
CHAP II : MATERIEL ET
METHODES
II.1.MATERIEL
a) CADRE D'ETUDE
Le centre pour handicapés physiques HESHIMA LETU a
servi de cadre pour notre travail. Il est situé à l'Est de la
République démocratique du Congo, au nord Kivu, en ville de
BUTEMBO, Commune MUSUSA, en district sanitaire de BUTEMBO, zone de santé
de KATWA. Il organise un laboratoire, 3 services: la
kinésithérapie, l'orthopédie et l'appareillage.
b) POPULATION D'ETUDE
Notre étude avait comme la population d'étude
les enfants ayant consulté pour malformation du pied soit 365 patients;
notre échantillon était constitué d'enfants
âgés de 0 à 5ans ayant consulté le centre pour
handicapés physiques Heshima Letu du premier janvier 2012 au 31
décembre 2014 et dont le diagnostic de pied bot était
posé, soit 197 patients. Notre échantillon était
exhaustif.
c) MATERIEL
Les outils utilisés comprenaient les registres
d'hospitalisation, les fiches d'hospitalisation des malades et les fiches des
malades en ambulatoire. Les données de ces documents ont
été enregistrées sur notre fiche de collecte des
données.
II.2. METHODES
a)Type d'étude
Il s'agissait d'une étude rétrospective
descriptive couvrant une période allant du 1èr janvier 2012 au 31
décembre 2014.
b) Critères d'inclusion
Etaient inclus dans notre étude, tous les patients
âgés d'au plus 5 ans ayant suivi le traitement du pied bot dans
notre cadre d'étude et pendant la période d'étude.
c) Critères d'exclusion
Ont été exclus, les patients chez qui le
diagnostic du pied bot a été fait à l'âge
supérieur à 5 ans ou qui ont suivi le traitement ailleurs et ceux
ayant consulté hors la période d'étude.
d) Les variables
étudiées
Les paramètres étudiés à partir de
chaque dossier médical retenu ont été :
· Age
· Sexe
· Antécédents personnels médicaux
· Antécédents collatéraux
· Coexistence d'autres malformations
· L'atteinte uni ou bilatérale
· Le degré d'atteinte
· Date de début du traitement
· Le déroulement du traitement suivant le
septénaire (plâtrage, ténotomie, traitement chirurgical)
· L'évaluation du traitement
· Autres malformations : pied plat équin
valgus, pied talus, pied bot adducteur, pied valgus.
e)Evaluation du degré
d'atteinte et du traitement
L'évaluation du traitement et le degré
d'atteinte était fait par le score de PIRANI ; celui-ci qui est
basée sur 6 éléments et la cotation de 0 à
1 .On cote 0 s'il n'y a pas des malformations ; 0.5 lors que la
malformation est modérée ; 1 si la malformation est
sévère [12, 13].
Nos données ont été traitées sur
Epi.info version 3.5.4, Microsoft World et Microsoft Excel. Pour l'analyse et
l'interprétation des données, nous avons utilisé la
fréquence, le sexe ratio.
f) Considération
éthique
Le responsable de la zone de santé de KATWA, du centre
pour handicapé physique ont été informés au
préalable de l'objectif de ce travail et ont donné leur
consentement. Etant donné que notre étude était
rétrospective descriptive, elle n'a pas posé de problème
éthique car elle a respecté l'anonymat et préservé
la dignité humaine.
CHAPITRE III :
RESULTATS
Du premier janvier 2012 et 31 décembre 2014, 197
patients ayant le pied bot varus équin avaient consulté le centre
pour handicapés physiques Heshima Letu sur un total de 365 patients
avec malformation du pied avaient répondu à nos critères
de sélection soit 53.97%. Toute personne de notre cohorte avait
bénéficié du traitement par la méthode de
Ponseti.
III.1.Données
démographiques
La prévalence du pied bot
est présentée dans le tableau qui suit.
Tableau I :
Répartition des patients suivant les années
|
Type de
|
malformation
|
%
|
|
Année
|
PBVE
|
Autres
|
|
2012
|
78
|
122
|
21.37
|
|
2013
|
66
|
129
|
18.08
|
|
2014
|
53
|
114
|
14.52
|
|
Total
|
197
|
365
|
53.97
|
La prévalence du pied bot était de 197 patients,
soit 53.97% ; le pied bot représente plus de la moitié de
toutes les malformations du pied.
Le tableau suivant donne la
répartition des patients suivant le sexe.
Tableau II : La
fréquence des patients avec pied bot varus équin suivant le
sexe
|
Sexe
|
Effectif
|
%
|
|
Masculin
|
111
|
56.3
|
|
Féminin
|
86
|
43.7
|
|
Total
|
197
|
100
|
Le sexe masculin était plus atteint avec le sexe ratio de
1.29 c'est-à-dire 129 patients de sexe masculin sur 100 de sexe
féminin ; le sexe masculin plus concerné par le pied bot.
La répartition des patients
suivant l'âge est donnée par le tableau qui suit.
Tableau III :
Répartition des patients suivant l'âge
|
Classe d'âge en semaine
|
Effectif
|
%
|
|
=1
|
22
|
11.2
|
|
1-11
|
86
|
43.7
|
|
11-21
|
59
|
29.9
|
|
21-31
|
9
|
4.6
|
|
31-41
|
10
|
5.1
|
|
41-51
|
3
|
1.5
|
|
?51-60
|
8
|
4.1
|
|
Total
|
197
|
100
|
22 patients avaient consulté à un âge = 1
semaine
III.2. DIAGNOSTIC
Ce tableau montre la
fréquence des patients ayant présenté l'atteinte uni ou
bilatérale.
Tableau IV : La
fréquence des patients suivant l'atteinte uni ou bilatérale
|
Atteinte
|
Effectif
|
%
|
|
Bilatérale
|
114
|
57.9
|
|
Unilatérale
|
|
|
|
Gauche
|
49
|
24.9
|
|
Droite
|
34
|
17.3
|
|
Total
|
197
|
100
|
Ce tableau montre que les patients ayant consulté avec
l'atteinte bilatérale étaient 114, soit 57.9% ; le pied bot
affectait les deux pieds à une proportion plus élevée
suivi de l'atteinte gauche puis la droite.
Ce tableau nous montre la
répartition des patients selon l'âge et le degré
d'atteinte.
Tableau V :
Répartition de patients suivant l'âge et le degré
d'atteinte
|
|
Degré d'atteinte du
|
PBVE
|
|
|
Age (semaine)
|
Leger
|
Modéré
|
Sévère
|
Total
|
|
=1
|
4
|
4
|
14
|
22
|
|
1-11
|
17
|
24
|
45
|
86
|
|
11-21
|
21
|
24
|
14
|
59
|
|
21-31
|
4
|
1
|
4
|
9
|
|
31-41
|
1
|
4
|
5
|
10
|
|
41-51
|
1
|
1
|
1
|
3
|
|
?51-60
|
1
|
3
|
4
|
8
|
|
Total
|
49
|
61
|
87
|
197
|
L'âge moyen est de 23 semaines
87 patients avaient l'atteinte sévère dont la
plus sévère était retrouvée chez les enfants en
âge avancé ; la sévérité
dépendait de l'âge du début de traitement.
Ce tableau montre le degré
d'atteinte avec la présence d'autres malformations.
Tableau VI :
Répartition des patients suivant le degré d'atteinte et la
présence d'autres malformations (spina bifida, arthrogrypose,
hydrocéphalie, phocomélie)
|
|
Classification
|
|
Total
|
|
Autres malformations
|
Légère
|
Modérée
|
Sévère
|
|
Absence
|
48
|
60
|
82
|
190
|
|
Présence
|
1
|
1
|
5
|
7
|
|
Total
|
49
|
61
|
87
|
197
|
7 patients avaient consulté avec d'autres malformations
dont 5 avec les atteintes sévères, la présence d'une autre
malformation était associée à une atteinte
sévère chez 5 enfants.
III.3.TRAITEMENT
Ce tableau montre le nombre de
plâtre dont les patients avaient bénéficié suivant
le degré d'atteinte.
Tableau VII : Le
plâtrage suivant le degré d'atteinte
|
Nombre
|
De
|
|
Plâtre
|
|
|
|
|
|
Classification
|
1
|
2
|
3
|
4
|
5
|
6
|
=7
|
Total
|
|
Légère
|
12
|
23
|
9
|
2
|
1
|
1
|
1
|
49
|
|
Modérée
|
8
|
28
|
15
|
4
|
4
|
1
|
1
|
61
|
|
Sévère
|
1
|
11
|
18
|
21
|
15
|
6
|
15
|
87
|
|
Total
|
21
|
62
|
42
|
27
|
20
|
8
|
17
|
197
|
Le nombre de plâtre nécessaire à la
correction augmentait selon que le degré d'atteinte était
légère, modérée ou sévère.
La pratique de la ténotomie
suivant le degré d'atteinte est présenté dans le tableau
qui suit.
Tableau VIII : La
ténotomie suivant le degré d'atteinte
|
|
Ténotomie
|
|
|
|
|
Classification
|
Oui
|
%
|
Non
|
%
|
Total
|
|
Légère
|
2
|
4.1
|
47
|
95.9
|
49
|
|
Modérée
|
9
|
14.8
|
52
|
85.2
|
61
|
|
Sévère
|
54
|
62.1
|
33
|
37.9
|
87
|
|
Total
|
65
|
|
132
|
|
197
|
54 patients avec atteinte sévère avaient
bénéficié de la ténotomie, soit 62.1% ;
l'atteinte sévère était un facteur qui influençait
la pratique de la ténotomie chez un patient avec le pied bot.
III.3. ISSUE DU TRAITEMENT
Ce tableau montre
l'évolution du traitement par rapport à l'âge de la
première consultation.
Tableau IX :
Répartition des classes d'âge et l'évolution du score
|
Evolution
|
du
|
Score
|
|
|
Age (semaine)
|
Abandon
|
Bonne
|
Récidive
|
Total
|
|
=1
|
3
|
15
|
4
|
22
|
|
1-11
|
26
|
51
|
9
|
86
|
|
11-21
|
19
|
39
|
1
|
59
|
|
21-31
|
1
|
5
|
3
|
9
|
|
31-41
|
3
|
6
|
1
|
10
|
|
41-51
|
2
|
1
|
0
|
3
|
|
=51-60
|
2
|
6
|
0
|
8
|
|
Total
|
56
|
123
|
18
|
197
|
66 patients avaient consulté dans les 11
premières semaines de leur vie et après le traitement le
résultat obtenu était de bonne qualité ; la bonne
évolution du traitement était indépendante de l'âge
du patient.
Ce tableau montre la
récidive de la lésion suivant le degré d'atteinte.
Tableau X :
Répartition des patients suivant le degré d'atteinte et la
récidive
|
|
Récidive
|
|
|
|
|
Degré d'atteinte
|
Oui
|
%
|
Non
|
%
|
Total
|
|
Légère
|
2
|
4.08
|
47
|
95.92
|
49
|
|
Modérée
|
3
|
4.9
|
58
|
95.1
|
61
|
|
Sévère
|
13
|
14.9
|
74
|
85.1
|
87
|
|
Total
|
18
|
6.6
|
179
|
93.4
|
197
|
18 patients avaient présenté de récidive
dont 13 avec une atteinte sévère, l'atteinte sévère
exposait plus à la récidive que les autres degrés
d'atteinte.
CHAP IV :
DISCUSSION
L'objectif de notre étude était d'évaluer
le pied bot et sa prise en charge au centre pour handicapés physique
Heshima Letu de Butembo.
IV.1 DONNEES DEMOGRAPHIQUES
La prévalence du pied bot était de 197 patients,
soit 53.97% ; le pied bot représente plus de la moitié de toutes
les malformations du pied comme nous révèle le tableau I. Ce
résultat était différent de ce trouvé dans une
étude réalisée à Lubumbashi par Ndjate L. qui avait
révélé une prévalence de pied bot à 6.6%[7].
Ceci s'explique par le fait que l'étude de Lubumbashi avait pris en
considération toutes les malformations congénitales tandis que
nous avons considéré les malformations du pied seulement.
Dans notre série, le sexe masculin était plus
atteint du pied bot avec le sexe ratio de 1.29 c'est-à-dire 129 patients
de sexe masculin sur 100 de sexe féminin, le sexe masculin exposait plus
au développement du pied bot comme il ressort du tableau II. Cette
observation qui se rapproche de celles rapportées en Lyon, en Afrique du
sud et au Tunisie avec respectivement 70%, 2 et 2.9 comme sexe ratio[5,8, 24].
Le pied bot est une pathologie masculine que féminine comme l'avaient
prouvé ces quatre études.
Il ressort du tableau III que 108 patients avaient avec
l'âge compris entre 0 et 11 semaines. Ce résultat se conforme au
résultat trouvé au Tunisie en 2010 où plus de la
moitié des patients avaient consulté à l'âge
inférieur à 2 mois[24]. La sensibilisation par rapport à
la prise en charge du pied bot a été assimilée par
population de Butembo mais il faudrait la renforcée pour permettre la
consultation et le début de la prise en charge à la
première semaine de la vie de l'enfant.
IV.2 DIAGNOSTIC
L'atteinte bilatérale représentait 57.9%, suivi
de la gauche 24.9%, enfin de la droite avec 17.2%, au tableau IV .Ce
résultat corrobore celui de Lyon où l'atteinte bilatérale
était prédominante avec 49% et l'atteinte gauche à 26% et
la droite à 25%[8]. L'atteinte bilatérale était suivie de
l'atteinte gauche puis la droite. Le pied bot intéresse les deux pieds
à une plus grande proportion que les autres.
Le pied bot modéré était, au tableau V,
rencontré chez 61patients, soit 31% et 87 patients avaient l'atteinte
sévère, soit 44.2%. Ce résultat corrobore celui d'Akdader
en Algérie, au Tunisie qui trouvait respectivement 37% et 35%.
Rakotonirina et Habibou quant à eux rapportaient une prédominance
du grade sévère avec respectivement 54% et 73%[24]. Cette
prédominance sévère et modérée était
rencontrée car la plupart des patients avait consulté avec un
léger retard.
IV.3 EVOLUTION ET TRAITEMENT
Le tableau VIII, révèle que 65 patients, soit
33% de patients avaient bénéficié d'une
ténotomie ; l'atteinte sévère était un facteur
qui influençait la pratique de la ténotomie chez un patient avec
le pied bot. En Lyon, le taux de la ténotomie était
élevé à 73%. Ce même résultat était
trouvé au Tunisie [8, 24]. Cette divergence serait liée à
l'état initial de l'atteinte à la première consultation
mais aussi à l'expérience du personnel du centre.
Le traitement de pied bot varus équin avait
donné de bon résultat sans recourir au traitement chirurgical
chez 123 patients comme nous montre le tableau IX. Ce résultat se
conforme à ceux trouvé en Lyon où plus de 90% de bons
résultats étaient réalisés sans la chirurgie[8]. Ce
résultat montre l'efficacité et l'importance de la méthode
de Ponseti dans la prise en charge de pied bot varus équin
congénital.
Le bon résultat était retrouvé à
l'âge inférieur à 11 semaines avec 66 patients, au tableau
IX. Cette observation qui se rapproche de celle rapportée aussi bien au
Maroc par El Andalousi, en Eccosse par Huntley, au Tunisie qu'en Inde par
Agarwal met en évidence la nécessité de débuter le
traitement du pied bot le plus précocement possible. Cette
précocité permet de minimiser les rétractions
capsulo-ligamentaire et offre de meilleures chances au traitement
orthopédique. Comme Trigui, Ponseti, et Harrold, nous aboutissons
également à la conclusion que l'âge est un facteur
déterminant la réussite du traitement[24].
La récidive après le traitement, au tableau X,
s'élevait à 9% soit 18 patients. L'étude menée en
Lyon révélait, la récidive à 21%[8]. Cette
divergence serait liée à l'âge de la première
consultation et au degré d'atteinte de la population
considérée.
Du tableau X, ressort que 13 patients avec atteinte
sévère avaient présenté de récidive. Ce
constat largement rapporté dans la littérature respectivement par
Trigui, Habidou et Rampal nous permet de formuler par anticipation un pronostic
sur l'issue du traitement orthopédique. Le résultat du traitement
du pied bot est inversement proportionnel au grade de la malformation. Plus la
malformation est sévère à l'inclusion, moins le
résultat du traitement orthopédique est bon[24].
CONCLUSION
Au terme de notre travail descriptif rétrospectif
concernant l'évaluation de la prise en charge du pied bot au centre pour
handicapés physiques Heshima Letu de Butembo nous sommes
arrivés aux conclusions suivantes :
La prévalence du pied bot parmi les patients
traités au centre pour malformation du pied était de 197
patients, soit 53.97%,
Le sexe masculin était plus atteint avec un sexe ratio
de 1.29,
33.5% avaient consulté avec l'âge
inférieur ou égal à 11 semaines,
L'atteinte bilatérale était de 57.9%, suivie de
l'atteinte gauche de 24.9% et de l'atteinte droite de 17.3%,
L'atteinte sévère était de 87soit
44,2%,
L'évolution du traitement était bonne chez 123
patients, soit 62.4% sans recourir au traitement chirurgical,
Le nombre de plâtre nécessaire à la
correction augmentait selon que le degré d'atteinte était
légère, modérée ou sévère,
La ténotomie était réalisée chez
65 patients soit 33%,
28.4% avaient abandonné le traitement,
La récidive était constatée chez 18
patients, soit 6.6%.
RECOMMANDATIONS
De ce qui précède, nos
recommandations s'adressent :
Ø Aux autorités sanitaires de :
-Organiser une formation supplémentaire du personnel
soignant sur la prise en charge du pied bot,
-Etablir un programme élargi de prise en charge de pied
bot.
Ø Au personnel soignant de :
-Diagnostiquer et référer en temps les patients
avec pied bot au centre le plus proche qui s'en occupe.
REFERENCES
1. Laura S. Impact journalisme 2014.Miracle feet : un
grand pas en avant dans le traitement du pied bot, [consulté le
18/10/2014]. Consultable :
http://www.elwatan.com
2. Dejean de Labatie E. Suivi à long terme des pieds
bots varus équin. IFPEK, 2011 [consulté le 10/04/2014]
[p .62] Consultable :
http://www.ifpek.org
3. Bourrillon A,Dedham M, Cassasoprana A, Chouraqui JP,
Czerichow P, Hassan M et al. Pédiatrie pour le praticien, 4è
éd, Paris : Masson; 2003 .p155.
4. Xxx, Pied bot varus équin : symptôme et
traitement [consulté le 10/04/2014].Consultable : http :
//www.doctissimo.fr
5. Petricca P. Incidence du pied bot. [Consulté le
12/02/2015]. Consultable : http : //www.andareoltre.it
6. Mathias R, Konde L, Waiswa G, Naddumba E, Pirani S.
Incidence of clubfoot in Uganda. Canadian journal of public health. 2010,
101(4): p341-4, [consulté le 18/10/2014]. Consultable:
http://www.researchgate.net/
7. Ndjate L. Epidémiologie des malformations
congénitales apparentes à Lubumbashi. Revue médicale Des
grands lacs. 2013 Juin 5(2) : 25 - 8
8. Chotel F et Berard J. Pied bot varus équin
congénital, Lyon, 2010. [Consulté le 02/05/2014]
Consultation :
http://www.sofop.org
9. Duparc J. Membre inférieur. Mitchell A.Gray's.
Anatomie pour les étudiants, Masson, Paris, 2006 :580-93
10. Dohin B. Actualités sur le pied bot varus
équin idiopathique en 1999[consulté le
05/11/2014].Consultable :
http://www.forum.doctissimo.fr/pied
bot
11. Bourgeois E, Courvoisier A, Ahmad Eid, Griffet J. Prise en
charge néonatale du pied bot varus équin. Orthopédie
infantile. CHU Grenoble [consulté le 04/05/2014]. Consultable :
http://www.chu-grenoble.fr
12. Staheli L. Pied bot : la méthode de
Ponseti, 3è éd., 2009 [consulté le
03/07/2014].Consultable :http://www.global-help.org
13. Xxx, Traitement du pied bot varus équin
congénital par la méthode de Ponseti, 2014[consulté le
07/11/2014]. Consultable : http : //www.labome.fr/clubfoot
14. Oltre A. Le pied bot. [consulté le 10/11/2014]
Consultable :
http://www.andareoltre.it/portable/fr
15. Chotel F et Parot R. Pied bot, 2012[consulté le
13/06/2014]. Consultable :
http://www.soignerunpiedbot.com
16. Guide à l'intention des parents sur le pied bot et
son traitement selon la méthode Ponseti. Fondation canadienne
d'orthopédie. [Consulté le 12/02/2015]. Consultable :
http://www.orthoconnect.org
17. Wener D. L'enfant handicapé au village. Guide
à l'usage des agents de santé, des agents de réadaptation
et des familles, xxx, 1ère éd.1991 :114-6
18. Xxx, pied bot [consulté le 18/07/2014].
Consultable :
http://www.piedsbots.com
19. Xxx, Pied bot [consulté le 02/08/2014].
Consultable :
http://www.alldocteurs.fr/piedbot
20. Gassier J, Georgin M. Guide de l'auxiliaire de
puériculture, Masson, Paris, 1996 :283
21. Docquier P, Rossillon R, Rombouts J. Comparaison de la
voie postéro-interne et de la voie péritalienne dans la chirurgie
du pied bot varus équin. Maîtrise orthopédique, 2008(173)
[Consulté le 16/01/2015]. Consultable :
http://www.eikon.net/corpus
maitrise
22. Hoogmartens M. Pied bot idiopathique : traitement
chirurgical schématisé. Revue Congo médical 2003
septembre 3(11):931-7.
23. Hoogmartens M. Pied bot idiopathique : traitement du
pied bot. Revue Congo médical 2004 Avril 3(13) : 1124-6
24. Trigui M, Ayadi K, Ben Jmaa S, Ellouze Z, Bahloul L, Aoui
M, Zribi W, et al. Le traitement du pied bot varus équin
sévère par la méthode de PONSETI. Résultats
préliminaires d'une étude prospective sur 3 ans. Tunisie
Orthopédique.2010, 3 (1) : 27-34. [Consulté le 16/01/2015]
Consultable :
http://www.sotcot.org.tn
TABLE
DE MATIERE
DEDICACE
i
REMERCIEMENTS
ii
RESUME
iii
ABSTRACT
iv
EPIGRAPHE
v
INTRODUCTION
1
PLAN DU TRAVAIL
3
CHAP I : LES GENERALITES
4
I.1. Rappel anatomique du pied
4
I.2. ETIOLOGIE DU PIED BOT
5
I.3. LE DIAGNOSTIC ET LA CLASSIFICATION
5
I.4. LES DIAGNOSTICS DIFFERENTIELS [12,14]
7
I.5. TRAITEMENT
8
CHAP II : MATERIEL ET METHODES
14
II.1.MATERIEL
14
a) CADRE D'ETUDE
14
b) POPULATION D'ETUDE
14
c) MATERIEL
14
II.2. METHODES
14
a)Type d'étude
14
b) Critères d'inclusion
14
c) Critères d'exclusion
15
d) Les variables étudiées
15
e)Evaluation du degré d'atteinte et du
traitement
15
f) Considération éthique
15
CHAPITRE III : RESULTATS
16
III.1.Données démographiques
16
Tableau I : Répartition des patients
suivant les années
16
Tableau II : La fréquence des patients
avec pied bot varus équin suivant le sexe
16
Tableau III : Répartition des patients
suivant l'âge
17
III.2. DIAGNOSTIC
17
Tableau IV : La fréquence des patients
suivant l'atteinte uni ou bilatérale
17
Tableau V : Répartition de patients
suivant l'âge et le degré d'atteinte
17
Tableau VI : Répartition des patients
suivant le degré d'atteinte et la présence d'autres malformations
(spina bifida, arthrogrypose, hydrocéphalie, phocomélie)
18
III.3.TRAITEMENT
18
Tableau VII : Le plâtrage suivant le
degré d'atteinte
18
Tableau VIII : La ténotomie suivant le
degré d'atteinte
19
III.3. ISSUE DU TRAITEMENT
19
Tableau IX : Répartition des classes
d'âge et l'évolution du score
19
Tableau X : Répartition des patients
suivant le degré d'atteinte et la récidive
20
CHAP IV : DISCUSSION
21
IV.1 DONNEES DEMOGRAPHIQUES
21
IV.2 DIAGNOSTIC
21
IV.3 EVOLUTION ET TRAITEMENT
22
CONCLUSION
24
RECOMMANDATIONS
24
REFERENCES
25
TABLE DE MATIERE
27
ANNEXE A
ANNEXE
QUESTIONNAIRE D'ENQUETE
Age et/ou date de naissance
Sexe
Antécédents personnels
Antécédents familiaux
Diagnostic anténatal ou postnatal oui ou non
Coexistence d'autres malformations
Si oui, lesquelles
Pied bot unilatéral : droit ou gauche
Pied bot bilatéral oui ou non
Degré d'atteinte (classification)
Date de début du traitement (date de consultation)
Période de traitement
Régularité au rendez-vous du traitement
Date du changement ou d'ablation du plâtre
Date de la ténotomie
Date du port de l'attelle
Type d'attelle
Evaluation par le score de Diméglio en
prétraitement
Evaluation en post-traitement (après chaque
étape du traitement)
Si non quel score vous avez utilisé ?
Evolution des paramètres du score durant le
traitement
Date du port des chaussures
Date du traitement chirurgical
Acte réalisé
| 


