|
UNIVERSITE LIBRE DE BRUXELLES
FACULTE DE MEDECINE ET DE PHARMACIE
ECOLE DE SANTE PUBLIQUE
Année Scolaire 2001-2002
MORTALITE NEONATALE ET MATERNELLE
EN MILIEU RURAL AU BURKINA FASO, ANNEE 2001.
Indicateurs de base pour un programme d'intervention
pour une maternité sans risque dans le district sanitaire de
Houndé
Mémoire présenté par
SOMBIE Issiaka
pour l'obtention du Diplôme d'Etudes Approfondies
en Sciences de la Santé Spécialisation : Santé
Publique
Orientation : Méthodes Statistiques et
Epidémiologiques
Directeur : Professeur M. DRAMAIX-WILMET
Juin 2002
DEDICACE
Je dédie ce travail à ma femme AICHA et à ma
fille MDINETIOMSE DJAMILA qui ont été des
"échappées belles"
Je dédie également ce travail à la
mémoire de tous les nouveau-nés et mères qui n'ont pas eu
la chance d'échapper à la mort autour d'une période de
joie qu'est la naissance
Remerciements
Ce travail a été rendu possible grâce
à un soutien financier de la Commission Européenne (CEE
B7-631/98/03 Démographie). Nous remercions très
sincèrement les investigateurs principaux du Projet SAREDO pour la
confiance placée à notre modeste personne pour diriger ce travail
sur le terrain. Nous remercions aussi les responsables administratifs de la
Province du TUY, l'Institut National de la Statistique et de la
Démographie pour leur appui institutionnel et technique. Nos
remerciements s'adressent également à l'équipe de
coordination, à l'équipe des enquêteurs, à
l'équipe des agents de saisie et des vérificateurs, et à
la population du District sanitaire de Houndé pour leur contribution
à la réalisation de ce travail. Nous tenons
particulièrement à exprimer notre gratitude à la
Coopération Belge pour la bourse qui nous a été
accordée. Enfin, nous remercions du fond du coeur tous les enseignants
de l'Ecole de Santé Publique de l'Université Libre de Bruxelles
pour la qualité de l'encadrement.
Résumé
Objectif: décrire les taux, les causes
et les facteurs associées de la mortalité néonatale et
maternelle dans le district sanitaire de Houndé, Burkina Faso.
Méthodologie : Un recensement de la
population, couplée à une enquête de mortalité des
12 derniers mois au sein des ménages, a été conduit du 30
mars au 16 avril 2001. Les causes de décès ont été
déterminées par autopsie verbale. Une analyse multivariée
a permis d'identifier les facteurs de risque de décès
néonatal.
Résultats: La population
résidente du district a été estimée à 192
106 habitants. Le taux de mortalité néonatale était de
23,7 pour 1000 naissances vivantes (IC à 95% : 20,6 - 27,2). L'infection
était la cause de décès néonatal la plus
fréquente. Le jeune âge du chef de ménage et la polygamie
étaient des facteurs de risque indépendants pour la survenue du
décès néonatal. Les services de santé n'ont pas
été utilisés pour 68,1% des décès
néonatals. Le ratio de mortalité maternelle était de 406
pour 100 000 naissances vivantes et le taux de mortalité maternelle de
0,77 pour 1000 femmes de 15-49 ans. La proportion de décès
maternels parmi les décès de femmes adultes était de
14,6%. L'hémorragie était la cause directe de décès
maternel la plus souvent identifiée. Seulement 53% des femmes
étaient décédées dans un service de santé.
Des facteurs communautaires ou liés aux services de santé ont
contribués à la survenue de certains décès
maternels.
Conclusion : Les indicateurs de
mortalité maternelle et néonatale mettent en évidence la
nécessité de mettre en place plusieurs actions conduisant
à leur diminution.
Mots-clés : Burkina Faso, mortalité
néonatale et maternelle, causes, factors associés, rural
Abstract
Objective : describe rates, causes and
factors associated to neonatal and maternal mortality in Houndé
district, Burkina Faso.
Method: Census coupled with 12 months late
mortality survey was conducted between March 30 and April 16 2001. Verbal
autopsy was used to determine the causes of mortality. Multivariate analysis
had been used to identify neonatal mortality risk factors.
Results: Hounde district population was
estimated at 192 106 inhabitants. Neonatal mortality rate was 23.7 per 1000
live births (95% IC : 20.6 - 27.2). Infection was the principal cause of all
neonatal death. Young age of head of the family and number of co-epouses were
independant risk factors for neonatal death. Health services not had been used
for 68.1% of all neonatal death. Maternal mortality ratio was 406 per 100 000
lives births. Maternal mortality rate was 0.77 per 1000 women in reproductive
age. The maternal deaths represented 14.6% of all women death in reproductive
age. Haemorrhage had been identified very often as the direct cause of maternal
death. Only 53% of women had died in a health service. Community or health
service factors have contributed to some maternal death.
Conclusion : Neonatal and maternal indicators
rise the necessity of taking prompt action to induce their reduction.
Keywords: Burkina Faso, neonatal and maternal
mortality, associated factors, causes, rural
1. Introduction
La réduction de la mortalité maternelle et
infantile surtout dans les pays en développement a été au
coeur de nombreuses conférences internationales au cours des 20
dernières années. L'évaluation des objectifs fixés
lors du sommet mondial pour les enfants en 1990 montre qu'une réduction
a été notée pour la mortalité infantile mais qu'au
niveau de la mortalité maternelle, les données disponibles ne
permettaient de porter un jugement (1). En effet, l'estimation de la
mortalité maternelle reste difficile dans les pays en
développement où l'enregistrement des décès est
faible. La reconnaissance du besoin d'améliorer et de diversifier les
moyens de mesure de la mortalité maternelle a été
affirmée à la rencontre d'évaluation de la
Conférence Internationale pour Population et le Développement
à la Haye en 1999 (2). Le recensement général de la
population a été proposé comme une alternative (3).
Au Burkina Faso, les estimations nationales de
mortalité maternelle et néonatale proviennent des Enquêtes
Démographiques et de Santé (EDS). L'enquête EDS 1998-1999 a
estimé la mortalité néonatale à 43 pour 1000 et le
ratio de mortalité maternelle à 484 pour 100 000 naissances
vivantes (4). Mais ces enquêtes ne fournissent pas le degré de
désagrégation nécessaire pour planifier, décider
des priorités et mobiliser au niveau local (5).
Depuis septembre 1999 le Centre MURAZ conduit un projet
d'amélioration de la santé de la mère et du
nouveau-né dans le district rural de Houndé. Lors de la phase
initiale du projet, pour la fixation des indicateurs de base, un recensement
général de la population du district, couplé à une
enquête de mortalité des 12 derniers mois au sein des
ménages, a été réalisé du 30 Mars au 16
Avril 2001. Ce travail a pour objectif de décrire les taux, causes,
facteurs associés et contributifs de la mortalité
néonatale et maternelle lors de cette enquête.
2. Matériels et
méthodes
2.1 Cadre de l'étude :
projet SAREDO
L'étude s'est déroulée dans le cadre du
projet pilote d'amélioration de la SAnté de la REproduction dans
les Districts sanitaires de l'Ouest du Burkina (SAREDO). Le projet avait pour
but la définition et l'évaluation d'un paquet minimum de soins au
cours de la grossesse, capable de réduire la mortalité et la
morbidité maternelle et néonatale avec la participation
communautaire. Le projet combine la mobilisation communautaire,
l'amélioration de la qualité des soins et l'évaluation de
l'efficacité d'un paquet minimum de soins. Il a été
conçu pour être exécuté en deux phases. La
première phase, qui s'est étalée du 1 septembre 1999 au 31
Août 2001, a été financée entièrement par la
Commission Européenne. Elle a permis de faire l'analyse de la situation
et la mise en place des stratégies d'amélioration de la
qualité des soins et de mobilisation communautaire. La deuxième
phase était initialement prévue du 1 septembre 2001 au 31
août 2004. Elle inclut l'essai communautaire et l'évaluation
finale du projet. L'essai communautaire devrait étudier
l'efficacité et le coût-efficacité d'un paquet minimum de
soins dans la réduction de la mortalité maternelle et
néonatale.
2.2 Site de l'étude :
district sanitaire de Houndé
C'est l'un des 3 districts ruraux de la région
sanitaire de Bobo-Dioulasso. Il couvre une superficie de 5063,1 Km² et est
centré sur la province du TUY entre les deux grandes villes du pays,
Ouagadougou et Bobo-Dioulasso (figure 1). La ville de Houndé, chef lieu
du district est traversée par la route nationale bitumée reliant
ces 2 villes et est située à 105 km de Bobo-Dioulasso. Le
district compte actuellement un centre médical avec une antenne
chirurgicale et 18 formations sanitaires périphériques dans
lesquelles la consultation prénatale et l'accouchement se pratiquent. En
2000, le personnel de santé était composé de 85 agents
dont 2 médecins (1 formé à la chirurgie d'urgence), 4
sages femmes, 16 accoucheuses auxiliaires et matrones, 2 infirmiers
anesthésistes et 2 infirmiers aides opérateurs. Durant la
même période, on dénombrait 91 accoucheuses villageoises et
44 accoucheuses traditionnelles dans le district. En 1999, le taux
d'utilisation des services de santé dans l'ensemble du district
était de 26%, le taux de couverture prénatale de 83%, la
couverture obstétricale de 53% et le taux de prévalence
contraceptive de 2,9% (6). En 1998, le déficit en couverture des besoins
obstétricaux était de 83%, le plus important de la région
sanitaire. Lors de l'analyse initiale au début du projet, les
connaissances et compétences du personnel et de la communauté en
matière de maternité à moindre risque ont
été jugées très limitées. Aucune formation
ne disposait de documents de politiques, normes et protocoles
thérapeutiques standards en santé maternelle et infantile.
L'équipement technique tel que 2 pinces d'accouchement et le
tensiomètre n'était disponible respectivement que dans 23,5% et
56,3% des formations sanitaires. Les moyens de communication entre les
formations étaient faibles (7). La prescription d'un supplément
en fer et acide folique ou de la prophylaxie du paludisme pendant la
consultation prénatale (CPN) se faisait dans 80% des formations
sanitaires. La prévalence des événements morbides chez les
femmes en CPN était de 63,1% pour l'anémie en
général et de 1,6% pour l'anémie sévère; de
20,8% pour l'existence au moins d'une parasitose intestinale; de 1,6% pour le
VIH; et de 0,6% pour la présence de Neisseria gonorrhoeae (8).
Des pratiques culturelles, certaines croyances populaires, les relations
"homme-femme", la distance, le manque de moyens financiers et le mauvais
accueil étaient des barrières à l'utilisation
adéquate des services de santé pendant la grossesse et
l'accouchement. Enfin, il existait de nombreuses organisations sociales de type
groupement de producteurs et de mutuelle de santé, mais très peu
prenaient en compte la gestion des urgences obstétricales (9).
2.3 Organisation du
recensement de la population et de l'enquête de mortalité
2.3.1 Démarches
administratives
Un contrat a été signé avec l'Institut
National de la Statistique et de la Démographie pour un appui technique
durant tout le processus du recensement. Au niveau du district, deux rencontres
ont été réalisées avec tous les responsables
administratifs du district.
2.3.2 Les fiches de collecte
Trois fiches ont permis de collecter les données au
cours du recensement. La première appelée questionnaire
ménage a été adaptée de la fiche utilisée
lors des EDS. Elle a permis d'établir la liste de tous les membres du
ménage, des visiteurs, des décès survenus au sein du
ménage au cours des 12 derniers mois et de vérifier l'existence
de certains biens matériels à la disposition du ménage.
Chez les personnes vivantes, des informations telles que le sexe, l'âge,
le niveau d'instruction, le lien avec le chef de ménage et la
résidence ont été collectées. Chez les femmes de 15
ans et plus, le nombre total d'enfants nés vivants, le nombre d'enfants
toujours vivants et le nombre d'enfants nés vivants au cours des 12
derniers mois ont été collectés en plus. Au niveau des
décès, le nom, le sexe et l'âge au décès ont
été notés. Lorsqu'un décès néonatal
était identifié au sein du ménage, la fiche "investigation
des décès néonatals" a permis de collecter les
informations sur les circonstances du décès auprès de la
mère ou une personne présente au moment du décès.
Cette fiche a été adaptée à partir du modèle
proposé par l'Organisation Mondiale de la Santé (10). Enfin, la
fiche "décès femme" a permis de collecter les informations sur
les circonstances de décès de toutes les femmes
âgées de 15 à 49 ans.
2.3.3 Recrutement, formation et
activités des agents de collecte
Trois types d'agents ont participé à ce travail.
Les premiers étaient les agents recenseurs. Ils étaient les 180
meilleurs parmi les 200 recrutés au niveau du district et formés.
Leur tâche a consisté à remplir la fiche ménage et
chaque agent devait en moyenne recenser 1000 individus durant les deux semaines
qu'a duré la collecte des données sur le terrain. Le
deuxième type d'agents était les contrôleurs. Quarante ont
été retenus parmi les 65 individus avec le Brevet
Elémentaire du Premier Cycle (BEPC), possédant une motocyclette,
ayant une expérience dans les enquêtes
socio-démographiques, recrutés et formés. Chacun des
contrôleurs devait superviser et contrôler les activités de
5 agents recenseurs et remplir les fiches d'autopsie verbale. Le district a
été subdivisé en 7 zones, chacune était
dirigée par un superviseur recruté parmi le personnel des projets
du Centre MURAZ. Ces superviseurs devaient avoir un niveau universitaire et une
expérience en collecte de données. Ils ont supervisés les
activités des contrôleurs et des agents recenseurs, et collecter
les fiches. Une équipe de coordination et les préfets de
département sont allés aider à aplanir les
difficultés de terrain.
2.3.4 Vérification,
codification et saisie des données
Les contrôleurs et superviseurs de terrain ont fait un
contrôle d'exhaustivité pour vérifier si toutes les
concessions et ménages ont fait l'objet du recensement. Ensuite, ils ont
fait un contrôle de cohérence des données. Une
équipe de vérificateurs a également regardé la
cohérence des données et a codifié les fiches pour la
saisie. Les fiches ont été saisies au siège du projet
à Bobo-Dioulasso avec le logiciel EPI Info version 6.0
2.4 Analyse des
données
La mortalité néonatale a été
définie comme une naissance vivante qui est décédée
avant 28 jours d'âge. Cette période de temps a été
subdivisée pour définir la période néonatale
précoce s'étalant de 0-6 jours inclus et la période
néonatale tardive allant de 7-27 jours inclus. La mortalité
néonatale a été calculée comme un risque
(proportion des enfants nés vivants décédés dans la
période de 0-27 jours) et exprimé pour 1000 enfants nés
vivants. Cette mortalité a été calculée de
façon globale, par période néonatale, par sexe, par aire
de formation sanitaire et par zone (semi-urbaine et rurale).
La mortalité maternelle a été
définie comme un décès de femme enceinte ou dans les 42
jours suivant la fin de la grossesse, pour toute cause, exceptés les
accidents. Le taux de mortalité maternelle a été
calculé comme un risque (proportion des femmes de 15-49 ans
décédés pour une cause en relation avec la
maternité) et exprimé pour 1000 femmes de 15 à 49 ans. Le
ratio a été calculé comme le rapport du nombre de
décès maternels par le nombre de naissances vivantes et
exprimé pour 100 000 naissances vivantes. La proportion de
décès maternel parmi les décès de femmes en
âge de reproduction, a été calculée comme le rapport
du nombre de décès maternels sur le nombre total de
décès chez les femmes de 15 à 49 ans et exprimé en
pourcentage.
La cause de chaque décès a été
déterminée par autopsie verbale (interview post mortem
des membres de famille). La revue des questionnaires a été
réalisée indépendamment par deux médecins. Chacun
des médecins a attribué une cause probable à chaque
décès. Si les causes des deux médecins divergeaient pour
un décès, un troisième médecin a été
consulté comme référence. Si son diagnostic concordait
avec un des deux premiers médecins, ce diagnostic était alors
retenu pour le cas. Si non, le cas a été considéré
comme indéterminé.
Nous avons analysé les liens entre certaines
caractéristiques du chef de ménage (âge, sexe, niveau
d'instruction, niveau socio-économique, statut matrimonial, la
profession et la résidence) et le décès néonatal.
Le niveau socio-économique a été évalué
à l'aide d'un score de niveau socio-économique construit
à partir de la source d'eau de consommation, l'existence de latrines et
certains biens de consommation (radio, télé, motocyclette,
voiture) et de production (charrette, âne, boeuf, tracteur), et les types
matériaux de construction (sol et toit). Le score était la somme
de points attribués en fonction de la présence de chaque
élément. Ce score variait entre 1 et 17. Pour l'analyse, le score
a été catégorisé à partir des tertiles : 4
et 6.
Le test de Chi ² (2) de Pearson a
été utilisé pour analyser l'association entre les
variables indépendantes et le décès néonatal dans
le ménage. Il a également été utilisé pour
tester l'association entre les différentes variables
indépendantes.
Une régression multilogistique à visée
exploratoire a été utilisée pour étudier la
relation entre la survenue de décès néonatal et toutes les
variables indépendantes. La sélection des variables a
été faite par une procédure «progressive pas à
pas». L'ajustement du modèle final a été
vérifié par le test de Hosmer et Lemeshow et par l'analyse
graphique du diagramme de dispersion des résidus standardisés en
fonction des valeurs prédites pour la recherche d'éventuels
"outliers". Les rapports de côtes (OR) et leur intervalle de confiance
à 95% (IC à 95%) ont été dérivés du
modèle. Les P-valeurs de chacun des termes du modèle
étaient celles correspondant au 2 de Wald. Le seuil de
signification était de 5%.
Le risque attribuable de population (RAP) a été
calculé à partir des OR ajustés et la proportion de cas
exposé au facteur de risque (p) selon la formule PAR = p x
(ORa -1) / ORa).
Enfin, une analyse descriptive des décès
néonatals investigués par autopsie verbale a permis
d'étudier la contribution des caractéristiques
obstétricales et de l'enfant dans les décès
néonatals.
L'analyse des données a été
réalisée avec les logiciels SPSS for windows version 10.0 et EPI
Info version 6.0.
3. Résultats
3.1 Données
démographiques du district sanitaire de Houndé
La population totale du district sanitaire de Houndé a
été estimée à 192 106 habitants. On a noté
98 435 sujets de sexe féminin donnant un sexe ratio M/F de 0,95. La
pyramide des âges (figure 2) avec sa base large et son sommet
rétréci donne l'allure d'une population jeune. Les femmes en
âge de reproduction (15 - 49 ans) représentent 23% de la
population générale. Au cours des 12 derniers mois ayant
précédé le recensement, 8 384 naissances vivantes ont
été enregistrées ce qui a donné un taux brut de
natalité de 43,6 pour mille (IC à 95% : 42,7 - 44,6). A la
naissance, on observait 49,7% de garçons et de 50,3% de filles. Le taux
brut de mortalité a été estimé à 14,1
(2713/192 106) pour mille. Parmi l'ensemble des décès, 50,8%
étaient de sexe masculin et 49,2% de sexe féminin. L'indice
synthétique de fécondité, calculé à partir
des données collectées, était de 5,8 enfants par femme.

Figure 1 : Pyramide de la population par
âge et par sexe, district sanitaire Houndé, 2001
3.2 Mortalité néonatale
3.2.1 Taux
Un total de 199 décès néonatals ont
été enregistrés au cours des 12 derniers mois ayant
précédé le recensement. Ces décès
représentaient 29,2% de tous les décès survenus à
la période infantile et parmi eux, 117 (58,8%) étaient survenus
à la période néonatale précoce et 82 (41,2%) lors
de la période néonatale tardive. Pour 3 des décès
néonatals, la mère était décédée en
couche. Les taux de mortalité néonatale par sexe et par
période néonatale sont données par le tableau 1. Le taux
de mortalité néonatale global pour les 12 derniers mois ayant
précédé le recensement était de 23,7 pour 1000
naissances vivantes (IC à 95% : 20,6 - 27,2). La mortalité
néonatale précoce restait supérieure à la
mortalité néonatale tardive aussi bien chez les garçons
que chez les filles. On notait également un excès de
mortalité masculine sur les deux périodes néonatales. La
mortalité néonatale ne différait pas entre l'ensemble des
formations périphériques (23,0 pour mille) et la zone
semi-urbaine de Houndé (27,7 pour mille) (p=0,3).
Tableau 1 : Mortalité néonatale pour
mille naissances vivantes par sexe et par période
néonatale, District
Houndé, 2001
-------------------------------------------------------------------------------------------------------------
Périodes Précoce Tardive
Globale
Sexe Taux (IC à 95%) Taux (IC
à 95%) Taux (IC à 95%)
________________________________________________________________________
Garçons 15,8 (12,3 - 20,1) 11,3 (8,3 -
15,0) 27,1 (22,4 - 32,5)
Filles 12,1 ( 9,0 - 15,9) 8,3 (5,8 - 11,5)
20,4 (16,3 - 25,1)
Ensemble 13,9 (11,5 - 16,7) 9,8 (7,8 - 12,1)
23,7 (20,6 - 27,2)
________________________________________________________________________
3.2.2 Causes des
décès néonatals
La cause des décès a été
établie pour 81,9% (163/199) des cas. Les causes établies
à partir des questionnaires d'autopsie verbale sont
représentées sur la figure 2.
L'infection était la cause la plus souvent
identifiée et représentait 49%. Elle restait la première
cause de mortalité pendant les deux phases de la période
néonatale mais était plus impliquée dans la phase tardive
(60%) que dans la phase précoce (38%). La prématurité a
été incriminée dans 23% des décès de la
période néonatale précoce contre 6% des
décès survenus à la période néonatale
tardive.
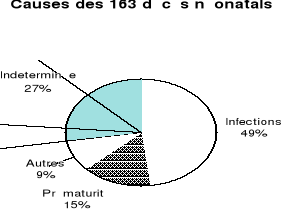


Figure 2 : causes des
décès néonatals
Parmi les 79 décès par infection, l'infection
respiratoire a été notée dans 48% des cas, la
septicémie dans 39% et la méningite dans 11%. Deux cas
d'infection liés au tétanos néonatal ont été
rapportés.
3.2.3 Facteurs associés ou contributifs des
décès néonatals
3.2.3.1
Caractéristiques des ménages
Le district comptait 31 804 ménages. Les
caractéristiques des chefs de ménage sont données par le
tableau 2. On note que les chefs de ménage étaient pour 91,4% des
hommes et 8,6% des femmes. Dans 63,6% des cas, il s'agissait d'un foyer
monogame, dans 27,5% d'un foyer polygame avec deux femmes. La majorité
des responsables de ménage étaient analphabètes (86,0%) et
cultivateurs ou ménagères (84,4%). Le nombre moyen de personne
par ménage était de 6,2 personnes.
Le tableau 3 montre les résultats des analyses
univariée et multivariée du décès néonatal.
En l'analyse univariée, on note qu'un risque plus élevé de
décès néonatal dans le ménage était
associé au jeune âge du chef de ménage, à une
situation de polygamie, au sexe masculin du chef de ménage et à
un niveau d'instruction primaire du chef de ménage. Dans le
modèle de régression logistique, seul l'âge, l'état
matrimonial et le niveau d'instruction du chef de ménage restaient
associés significativement à la survenue du décès
néonatal. Les OR ajustés variaient dans le même sens que
les OR bruts décrits ci-dessus. On remarque cependant que les OR
étaient légèrement plus élevés pour les
catégories à risque de l'âge du chef de ménage et de
l'état matrimonial et que le OR ajusté correspondant au niveau
d'étude primaire était plus bas, ce qui diminuait l'écart
par rapport aux deux autres niveaux.
Le sexe du chef de ménage qui était
significativement associé à la survenue d'un décès
néonatal dans le ménage en analyse univariée, ne le
restait pas dans le modèle multilogistique. Aucune association
significative n'a été notée entre la survenue du
décès néonatal et le niveau socio-économique, la
profession du chef de ménage et le département de
résidence.Tableau 2: Caractéristiques des ménages,
District sanitaire de Houndé
___________________________________________________________________________
Caractéristiques Proportion (%) Moyenne ( ET)
__________________________________________________________________________________________
Nombre de personnes 6,2 (4,0)
Age chef de ménage (n=31 736)
15-24 ans 13,5
25-44 ans 50,6
45 et plus 35,9
Etat matrimonial chef de ménage (n=28 340)
Monogamie 63,6
Polygamie (2) 27,5
Polygamie (3 et plus) 8,9
Niveau d'instruction chef de ménage (n= 31 667)
Analphabètes 86,0
Primaires 9,6
Secondaires et plus 4,4
Sexe du chef ménage (n=31 804)
Masculin 91,4
Féminin 8,6
Score niveau socio-économique ( n=31 632)
1-4 34,7
5-6 36,5
7-17 28,8
Profession chef de ménage (n=31 217)
Cultivateurs/ménagères 84,4
Profession libérale 12,9
Salariés 2,7
Département de résidence (n=31 790)
Békuy 7,7
Béréba 11,8
Boni 8,7
Founzan 14,4
Houndé 33,0
Koti 10,3
Koumbia 14,1
___________________________________________________________________________
Tableau 3: Relation entre les caractéristiques
du ménage et la présence de décès
néonatal, District sanitaire Houndé, 2001
(28 054 ménages dont 189 avec décès
néonatal)
___________________________________________________________________________
Analyse univariée Analyse multivariée
_________________________ ________________
_________________________________________________________________________________________
Caractéristiques % ménages OR (IC à 95%) p
OR (IC à 95%) p
avec décès
néonatal
__________________________________________________________________________________________
Age chef de ménage (n=31 736) < 0,001 <0,001
15-24 1,3 3,6 (2,4 - 5,5) 4,3 (2,7 - 6,8)
25-44 0,6 1,8 (1,3 - 2,6) 1,8 (1,2 - 2,6)
45 et plus 0,4 1,0 1,0
Etat matrimonial (n=28 340) 0,027 < 0,001
Monogamie 0,6 1,0 1,0
Polygamie (2) 0,8 1,4 (1,0 - 1,9) 1,8 (1,3 - 2,5)
Polygamie (3 et plus) 1,0 1,7 (1,1 - 2,6) 2,6 (1,6 -
4,1)
Niveau d'instruction (n= 31 667) 0,001 0,034
Analphabètes 0,6 1,0 1,0
Primaires 1,1 2,1 (1,4 - 3,9) 1,6 (1,1 - 2,4)
Secondaires et plus 1,0 1,2 (0,6 - 2,3) 1,3 (0,7 -
2,6)
Sexe du chef ménage (n=31 804) 0,002
Masculin 0,7 3,6 (1,4 - 8,8)
Féminin 0,2 1,0
Score niveau socio-économique ( n=31 632) 0,177
1-4 0,5 0,7 (0,5 - 1,1)
5-6 0,6 1,0 (0,7 - 1,4)
7-17 0,7 1,0
Profession (n=31 217) 0,298
Cultivateurs/ménagères 0,7 1,8 (0,6 -
5,8)
Profession libérale 0,5 1,4 (0,4 - 4,7)
Salariés 0,4 1,0
Département de résidence (n=31 790) 0,622
Békuy 0,9 1,8 (1,0 - 3,3)
Béréba 0,6 1,3 (0,7 - 2,3)
Boni 0,6 1,3 (0,7 - 2,5)
Founzan 0,6 1,2 (0,7 - 2.2
Houndé 0,7 1.4 (0.9 - 2,3)
Koti 0,6 1,4 (0,7 - 2,5)
Koumbia 0,5 1,0
___________________________________________________________________________
Tableau 4 : Pourcentage de
Risque attribuable à la population (RAP%)
___________________________________________________________
RAP %
___________________________________________________________
25-44 ans 23,1
15-24 ans 21,1
Polygamie (2) 14,5
Polygamie (3 et plus) 7,8
Niveau d'instruction Primaire 6,7
___________________________________________________________
Le tableau 4 montre les pourcentages de risque attribuable
à la population des facteurs de risque de décès
néonatal. L'âge 25-44 ans (23,1%), l'âge 15-24 ans (21,1%)
et la polygamie avec 2 femmes (14,5%) étaient les principaux
facteurs.
3.2.3.2 Caractéristiques obstétricales,
de l'enfant et utilisation des services de santé
Le tableaux 5 montre la répartition de 163
décès néonatals selon les caractéristiques
obstétricales, celles de l'enfant et l'utilisation des services de
santé. On note que les caractéristiques telles qu'une naissance
prématurée (36,2%), une rupture prématurée des
membranes (49,7%), l'existence d'une complication de la grossesse ou de
l'accouchement (34,4%), une supervision de l'accouchement par du personnel non
qualifié (75,5%) et un petit poids à la naissance (44,8%)
semblaient fréquents chez les décès néonatals.
On note que dans plus de trois quarts des décès
néonatals (68,1%), le recours au service des santé n'a pas
été effectué au cours de la maladie ayant conduit au
décès. Plusieurs raisons ont été
évoquées dont la plus fréquente est un problème
d'accessibilité financière et géographique des services.
La survenue brusque ou rapide du décès, le recours aux soins
traditionnels, la perte d'espoir, le refus du père, le manque de temps,
ont également été rapportés.
Tableau 5 : Répartition des 163
décès néonatals en fonction des caractéristiques
obstétricales, des caractéristiques liés à l'enfant
et à l'utilisation des services de santé
_____________________________________________________________________________________
n %
Type de grossesse
Unique 132 (81,0)
Multiple 31 (19,0)
Terme de la grossesse
Prématuré 59 (36,2)
Terme 90 (55,2)
Terme dépassé 6 (3,7)
Ne sait pas 8 (4,9)
Existence complication (grossesse,
accouchement)
Oui 56 (34,4)
Non 106 (65,0)
Ne sait pas 1 (0,6)
Durée du travail
Moins de 12 heures 119 (73,0)
12 heures et plus 41 (25,2)
Ne sait pas 3 (1,8)
Rupture des membranes
Avant travail 81 (49,7)
Pendant travail 51 (31,3)
NSP 31 (19,0)
Lieu de l'accouchement
Centre de santé 46 (28,3)
Domicile 106 (65,0)
Autres 11 ( 6,7)
Personne présente à
l'accouchement
Agents de santé 40 (24,5)
Accoucheuses traditionnelles 31 (19,0)
Autres 92 (66,5)
Poids de naissance selon la famille
Très petit 45 (27,6)
Petit usuellement 28 (17,2)
Autour de la moyenne 76 (46,6)
Plus gros que la moyenne 14 (8,6)
Age au décès
0 - 6 jours 98 (60,1)
6 - 13 jours 27 (16,6)
14 - 20 jours 22 ( 13,5)
21 - 27 jours 16 ( 9,8)
Utilisation des services de santé moderne pendant
la maladie qui a conduit au décès
Oui 51 (31,3)
Non 111 (68,1)
Ne sait pas 1 (0,6)
____________________________________________________________________________________
3.3 Mortalité
maternelle
3.3.1 Taux, ratio et
proportion
D'avril 2000 à mars 2001, 232 décès chez
les femmes en âge de procréer ont été notés.
Pour 227 de ces femmes nous avons été capable d'interviewer une
ou plusieurs personnes présentes durant la maladie finale. Un total de
34 de ces décès ont pu être considérés comme
des décès maternels. Le tableau 6 donne les indicateurs de
mortalité maternelle.
Tableau 6 : Indicateurs de mortalité maternelle
par groupe d'âges de femmes, District Sanitaire de Houndé, Burkina
Faso, recensement 2001
|
Groupe d'âge (années)
|
Rapport de Mortalité Maternelle (pour 100 000
naissances vivantes)
|
Taux de Mortalité Maternelle (pour 1000 femmes
15-49 ans)
|
Proportion de décès de femmes adultes
reliés à des causes maternelles
|
Risque de décès maternel sur la
durée de la vie (pour 1000 femmes)
|
|
15-19
|
198,68
|
0,2883
|
0,08108
|
1,44
|
|
20-24
|
187,06
|
0,5411
|
0,15152
|
2,71
|
|
25-29
|
569,15
|
1,4756
|
0,25641
|
7,38
|
|
30-34
|
464,40
|
0,9794
|
0,15789
|
4,90
|
|
35-39
|
257,40
|
0,4108
|
0,05714
|
2,05
|
|
40-44
|
2201,26
|
1,6599
|
0,26923
|
8,30
|
|
45-49
|
1754,39
|
0,3774
|
0,04167
|
1,89
|
|
Total
|
405,53
|
0,7678
|
0,14655
|
28,66
|
Le ratio de mortalité maternelle était de 406
pour 100 000 naissances vivantes et le taux de mortalité maternelle de
0,77 pour 1000 femmes de 15-49 ans. La proportion de décès
maternels parmi les décès de femmes adultes était de
14,6%. Le ratio de mortalité maternelle était plus
élevé après 40 ans tandis que le taux et la proportion
était plus élevés dans les classes d'âge 25-29 et
40-44 ans. Le risque de décès maternel sur la durée de la
vie reproductive pour toutes les femmes était de 28,7 pour mille soit
environ 1 pour 35 femmes. Un total de 33 de ces femmes
décédées vivaient à la périphérie,
ratio de mortalité maternelle de 466 pour 100 000 naissances vivantes
(33/7086), et une (1) seule vivait à Houndé ou dans sa banlieue,
ratio de mortalité maternelle: 77 / 100 000 (1/1298).
3.3.2 Causes et facteurs
contributifs des décès maternels
Le tableau 7 montre pour chaque décès maternel,
l'âge au décès, le lieu du décès, la cause
probable, la période du décès et les facteurs contributifs
rapportés par la famille. Pour ce qui est de la cause probable du
décès, on note que 19 ont été classées comme
causes directes. Parmi ces 19 décès, l'hémorragie
était la cause la plus souvent impliquée, responsable de 10
décès (1 à la suite d'avortement; 3 pour cause de
rétention placentaire, 6 de cause indéterminée). Cinq de
ces décès par hémorragie sont survenus en post-partum. Les
autres causes directes étaient une septicémie (5), un travail
prolongé (3) et la rupture utérine (1). Les causes indirectes ont
été classées en infections (1), diarrhée chronique
(1), cardiopathie (1) et indéterminées (14).
Douze femmes (35,3%) sont décédées
pendant la grossesse, 10 (29,4%) pendant l'accouchement et 12 (35,3%) en
post-partum. Le lieu du décès était un centre de
santé pour 18 décès (53%) dont une à
l'hôpital national de Bobo-Dioulasso (rupture utérine), le
domicile pour 15 femmes (44,1%) et sur la route pendant l'évacuation
pour une femme (2,9%).
Des éléments importants dans la réussite
d'une prise en charge rapide des urgences obstétricales ont fait
défaut et ont été rapportés par les familles. Il
s'agit par ordre de fréquence le fait que la gravité du
problème de la femme n'ait pas été perçue tôt
par l'entourage (47%), un retard dans la prise de décision pour aller
à la formation sanitaire (26,5%), un problème de transport pour
rejoindre le centre de santé (26,5%), un retard à atteindre le
centre malgré un moyen de transport (14,7%) et un retard à avoir
les soins au niveau du centre de santé (14,7%). On note qu'il arrive que
pour un même décès maternel, plusieurs de ces facteurs
soient rapportés par la famille.
Tableau 7 : Age, lieu, période, cause probable des
34 décès maternels
______________________________________________________________________________________________________________________________________________________
N° Age (ans) Lieu du décès Cause
probable du décès Période du décès facteurs
contributifs (***)
______________________________________________________________________________________________________________________________________________________
1 - Domicile Directe, Hémorragie,
indéterminée Grossesse, durée d'aménorrhée
non précisée (1), (2), (3)
2 32 Domicile Directe, Hémorragie,
indéterminée Pendant l'accouchement (1), (2)
3 44 Centre de santé Directe, Hémorragie,
indéterminée Pendant l'accouchement
4 26 Centre de santé Directe, Hémorragie,
Rétention placentaire Pendant accouchement (2)
5 34 Domicile Directe, Hémorragie, Rétention
placentaire Pendant accouchement (2), (3)
6 23 Domicile Directe, Hémorragie, Rétention
placentaire Pendant l'accouchement (1), (2), (5)
7 23 Centre de santé Directe, Hémorragie,
indéterminée Post partum
8 41 Domicile Directe, Hémorragie,
indéterminée Post partum (2)
9 - Sur la route Directe, Hémorragie,
indéterminée Post partum (1), (2), (3), (5)
10 15 Centre de santé Directe, Hémorragie,
avortement Post avortum, aménorrhée non précisée
11 44 4CHNSS Directe, Rupture utérine Pendant accouchement
12 25 Centre de santé Directe, Travail prolongé,
septicémie Pendant l'accouchement (1)
13 35 Centre de santé Directe, Travail prolongé,
indéterminée Pendant l'accouchement (1)
14 33 Domicile Directe, Travail prolongé,
septicémie Post partum, aménorrhée non
précisée (1), (2), (4), (5)
15 40 Domicile Directe, septicémie Post partum (1),
(3)
16 21 Centre de santé Directe, septicémie Post
partum (1)
17 20 Centre de santé Directe, septicémie Post
partum (4)
18 30 Domicile Directe, septicémie Post partum
19 26 Domicile Directe, septicémie Post partum (1), (2),
(3)
20 43 Domicile Indirecte, Diarrhée chronique Grossesse,
durée d'aménorrhée non précisée (1)
21 27 Centre de santé Indirecte,
indéterminée Grossesse, durée d'aménorrhée
non précisée
22 28 Centre de santé Indirecte,
indéterminée Grossesse, durée d'aménorrhée
non précisée
23 46 Domicile Indirecte, indéterminée Grossesse,
durée d'aménorrhée non précisée (3), (6)
24 28 Centre de santé Indirecte,
indéterminée Grossesse, durée d'aménorrhée
non précisée
25 27 Domicile Indirecte, indéterminée Grossesse,
durée d'aménorrhée non précisée
26 25 Centre de santé Indirecte,
indéterminée Grossesse, durée d'aménorrhée
non précisée
27 18 Centre de santé Indirecte,
indéterminée Grossesse, durée d'aménorrhée
non précisée (1), (4)
28 - Domicile Indirecte, cardiopathie Grossesse, durée
d'aménorrhée non précisée (1), (2), (3), (5)
29 19 Domicile Indirecte, indéterminée Grossesse,
durée d'aménorrhée non précisée
30 - Domicile Indirecte, indéterminée Grossesse,
durée d'aménorrhée non précisée
31 43 Centre de santé Indirecte,
indéterminée Pendant l'accouchement (1), (2), (5), (6)
32 38 Centre de santé Indirecte,
indéterminée Pendant l'accouchement
33 28 Centre de santé Indirecte,
indéterminée Post partum
34 30 Centre de santé Indirecte, Infection digestive Post
partum (1), (3), (4)
(***)
(1) Gravité non perçue
(2) Retard prise décision pour aller au Centre de
Santé
(3) Problème de transport
(4) Retard à atteindre le Centre de santé
(5) Retard à recevoir des soins au Centre de
Santé
(6) Autre perception de la maladie
4. Discussion
Il ressort de notre étude que les indicateurs de
mortalité néonatale et maternelle restent élevés
dans le district sanitaire de Houndé. L'infection semble grandement
jouer un rôle important dans la survenue des décès du
nouveau-né mais aussi chez la mère surtout en période de
post-partum. Parmi les causes directes de décès maternel,
l'hémorragie a été le plus souvent incriminée. Le
jeune âge du chef de ménage et le nombre élevé de
co-épouses au sein du ménage sont des facteurs de risque
indépendants pour la survenue du décès néonatal.
L'estimation des indicateurs de mortalité maternelle et
néonatale dans notre étude a été faite par une
approche indirecte lors d'un recensement et de nombreux biais peuvent faire
douter de la qualité de nos données. En effet, les biais
d'omission, de classification entre décès néonatal et mort
né, de mémoire, et d'erreurs de déclaration des âges
pouvant découler d'une telle approche, peuvent entraîner une sous
estimation des indicateurs. La formation des enquêteurs et la
vérification des fiches ont permis de réduire ces biais. Des
techniques démographiques ont été
développées pour vérifier l'ampleur de la
complétude des décès et des naissances (11),(12). Cette
analyse fera l'objet d'un travail ultérieur.
Le taux de mortalité néonatale de 23,7 pour
mille noté dans notre étude est loin des 43 pour mille
déterminés comme taux national pour le milieu rural en 1998-1999
(4), des 48,6 pour mille notés au Malawi (13) et 39 pour mille
notés en Gambie (14) en milieu rural. Cependant ce taux est proche des
27,4 pour mille rapportés au Soudan (15) en milieu rural.
Le jeune âge et le statut de polygamie du chef de
ménage sont associés à un risque accru de survenue du
décès néonatal. Les ménages de jeunes et polygames
devraient donc être mieux ciblés pour les campagnes
d'éducation. Cette éducation devrait avoir pour cible aussi bien
les femmes que les hommes car ces derniers représentent 91% des chefs de
ménage et parfois sont le frein à l'utilisation des services de
santé pendant la maladie de l'enfant. Sur base de nos données, il
n'a pas été possible de tester les relations entre la survenue du
décès néonatal et certaines caractéristiques
maternelles, obstétricales et de l'enfant. Cependant les tendances
notées à l'analyse descriptive comme la proportion
élevée de petit poids de naissance chez les décès
néonatals ont été confirmées ailleurs en Afrique
(13).
L'autopsie verbale nous a permis d'arriver aux causes et
facteurs associés aux décès. En plus du risque de biais de
mémoire possible, il est difficile à partir de cette technique de
faire la différence entre cause initiale, cause immédiate et
cause intermédiaire d'une maladie. Ce dernier point est d'autant plus
crucial qu'en période néonatale, le décès est la
résultante le plus souvent d'une combinaison de plusieurs facteurs
incluant la prématurité, l'infection et les troubles
métaboliques (14). Cependant, la tendance à noter l'infection de
façon plus marquée dans la période néonatale
tardive et la prématurité en période néonatale
précoce (14, 16) a été également observée
dans notre étude. Des interventions (17-19) ayant montré leur
efficacité à réduire la mortalité néonatale
devraient être mises en oeuvre dans le district sanitaire de
Houndé.
Le ratio de mortalité maternelle de 406 pour 100 000
naissances vivantes et la proportion de décès maternels parmi les
décès de femmes adultes 14,6% notés dans notre
étude semblent refléter la situation au niveau national (4).
Comme chez le nouveau né l'autopsie verbale a permis
d'établir la cause du décès chez les femmes. En plus des
limites citées plus haut, il a été observé
également que l'utilisation de cette technique ne permettait pas
d'estimer facilement les causes indirectes de décès maternels
(20) et que les hommes étaient plus enclins à donner plus
d'information pour le diagnostic que les femmes (21). Mais donnant plus
d'attention aux décès liés à la maternité
dans notre étude, une sous estimation des causes indirectes ne devrait
pas être un problème. Aussi, au cours de notre enquête, le
chef de famille était la personne ressource, mais il est arrivé
qu'en son absence l'épouse soit interrogée.
Cinq femmes sont décédées par suite de
septicémie ou d'infection et dans le district presque la moitié
des accouchements se déroulent hors des formations sanitaires. La lutte
contre l'infection des femmes en période péri-partum devrait
passer par une application rigoureuse des règles d'asepsie au cours de
ces accouchements. Une sensibilisation, une éducation et aussi une
formation de la communauté aux règles d'hygiène en
période péri-partum est nécessaire.
Dix femmes sont décédées par suite
d'hémorragie. La prévention du décès pour cause
d'hémorragie peut se faire par la prise en charge de l'anémie ou
de sa prévention. La prescription du fer ou de l'acide folique, et la
prévention du paludisme qui peut entraîner ou aggraver
l'anémie est réalisée dans 80% des formations sanitaires
du district au cours de la consultation prénatale (8). La question qui
reste posée est l'adhésion des femmes à ces traitements
quand on sait que certaines perceptions du fer sont un obstacle à une
bonne observance. Par exemple, il est véhiculé l'idée que
le fer fait grossir les bébés et de ce fait compliquerait
l'accouchement (9). La prise en charge des hémorragies exige
l'arrêt du saignement par le traitement de la cause et la compensation en
cas de perte importante. Elle doit être rapide pour éviter le
décès qui survient dans les 2 heures après le début
de l'hémorragie (22). Mais les retards de décision pour
consulter, à atteindre les formations sanitaires et à recevoir
les soins, rapportés par les familles limitent la qualité de
cette prise en charge. Certains constats au niveau du district comme la
perception qu'un saignement chez la femme traduit un excès de sang (9),
le manque de moyens de communication et de transport au niveau des formations
sanitaires (7), et l'incapacité de réaliser une transfusion
sanguine au niveau de l'hôpital du district peuvent justifier ces
retards. Ainsi il apparaît que plusieurs facteurs, causes et
événements seuls ou associés concourent à la
survenue d'un décès maternel. De la même manière,
plusieurs points d'intervention devraient être nécessaires pour
enlever une femme sur "la route du décès maternel" (23). Dans le
district de Houndé, ces interventions pourraient inclure
l'éducation des communautés (adhésion aux traitements
préventifs, reconnaissance des signes de gravité en
péri-partum, participation à un système de partage
solidaire des coûts des urgences); l'amélioration du
système d'évacuation, la mise en place d'une service transfusion
à l'hôpital de district et l'amélioration de la
qualité des soins.
Les indicateurs de mortalité maternelle et
néonatale relevées dans le district sanitaire de Houndé
montrent la nécessité de la mise en place de multiples actions et
à plusieurs niveaux afin d'induire une amélioration de la
situation.
5. Références
bibliographiques
1. UNICEF. La situation des enfants dans le monde 2002.
Prendre l'initiative. New York: UNICEF, 2002.
2. Proposals for key actions for the further implementation
of the programme of action of International Conference on Population and
developpement; report of the Secretary General. United Nations Economics
and Social Council, 1999:
3. Stanton C, Hobcraft J, Hill K, Kodjogbé N, Mapeta WT,
Munene F, Naghavi M, Rabeza V, Sisouphanthong B, Campbell O. Every death
counts: measurement of maternal mortality via a census. Bulletin of World
Health Organization 2001;79(7):657-664.
4. INSD (Burkina), Macro International. Burkina Faso :
enquête démographique et de santé, 1998-1999.
Calverton (Maryland, USA): Macro International, 2000.
5. Van Lerberghe W, De Brouwere V. Impasses et succès :
les conditions historiques du déclin de la mortalité maternelle.
Studies in HSO&P 2001;18:7-35.
6. District Sanitaire de Houndé. Plan d'action annuel
2000 du district. Houndé, Burkina Faso: District Sanitaire de
Houndé, 1999.
7. Fao P, Diallo I, Meda N. Améliorer la prise en charge
de la grossesse, de l'accouchement et les soins au nouveau-né. In:
Meda Nicolas & Van de Perre Philippe, ed. Mise au point d'un programme
d'intervention pour une maternité à moindre risque en milieu
rural au Burkina Faso (Projet SAREDO). Principaux résultats de l'analyse
initiale de la situation dans le district de Houndé, Région
sanitaire de Bobo-Dioulasso. Bobo-Dioulasso: Projet SAREDO, Centre MURAZ,
2001:
8. Nébié Y, Traoré Y, Defer MC, Korgo P,
Diallo I, Meda N. Améliorer la qualité des soins
prénatals: déficits nutritionnels et maladies infectieuses
à prendre en charge en priorité au cours de la grossesse en
milieu rural au Burkina Faso. In: Meda Nicolas & Van de Perre Philippe,
ed. Mise au point d'un programme d'intervention pour une maternité
à moindre risque en milieu rural au Burkina Faso (Projet SAREDO).
Principaux résultats de l'analyse initiale de la situation dans le
district de Houndé, Région sanitaire de Bobo-Dioulasso.
Bobo-Dioulasso: Projet SAREDO, Centre MURAZ, 2001:
9. Traore A, Ky-Zerbo O, Huygens P, Meda N. Eléments pour
l'amélioration de stratégies capables d'améliorer
l'utilisation des services obstétricaux par les communautés de
base. In:Meda Nicolas & Van de Perre Philippe, ed. Mise au point d'un
programme d'intervention pour une maternité à moindre risque en
milieu rural au Burkina Faso (Projet SAREDO). Principaux résultats de
l'analyse initiale de la situation dans le district de Houndé,
Région sanitaire de Bobo-Dioulasso Bobo-Dioulasso: Projet SAREDO,
Centre MURAZ, 2001:
10. WHO. A standard verbal autopsy method for investigating
causes of death in infants and children. Geneva: WHO, 1996.
11. MEASURE/Evaluation & WHO. Mesurer la mortalité
maternelle à partir du recensement : guide pour les utilisateurs
potentiels. Chapell Hill, North Carolina, USA: Measure/Evaluation,
2001.
12. Manual X: Indirect techniques for demographic
estimation. United Nations, Department of Economic and Social Affairs,
1983. Populations studies; vol 81.
13. Bloland P, Slutsker L, Steketee RW, Wirima JJ, Heymann DL,
Breman JG. Rates and risk factors for mortality during the first two years of
life in rural Malawi. Am J Trop Med Hyg 1996;55(1 Suppl):82-6.
14. Leach A, McArdle TF, Banya WAS, Krubally O, Greenwood AM,
Rands C, Adegbola R, De Francisco A, Greenwood BM. Neonatal mortality in rural
area of The Gambia. Annals of Tropical Paediatrics 1999;19:33-43.
15. Ibrahim SA, Babiker AG, Amin IK, Omer MI, Rushwan H. Factors
associated with high risk of perinatal and neonatal mortality: an interim
report on a prospective community-based study in rural Sudan. Paediatr
Perinat Epidemiol 1994;8(2):193-204.
16. Gray RH, Ferraz EM, Amorim MS, de Meldo LF. Levels and
determinants of early neonatal mortality in Natal, Northeastern Brazil: results
of a surveillance and case-control study. Int J Epidemiol
1991;20:467-473.
17. Garner P, Lai D, Baea M, Edwarks K, Hyewood P. Avoiding
neonatal death: an intervention study of umbilical cord care. J Trop
Peadatr 1994;40:24-28.
18. Greenwood AM, Bradley AK, Byass P, Greenwood BM, Snow RW,
Bennett S, Hatib NJAB. Evaluation of a primary health care programme in The
Gambia. I. The impact of trained traditional birth attendants on the outcome of
pregnancy. J Trop Med Hyg 1990;93(1):58-66.
19. Bang AT, Bang RA, Sanjay BB, Reddy MH, Deshmukh MD. Effect of
home-based neonatal care and management of sepsis on neonatal mortality: a
field trial in rural India. Lancet 1999;354:1955-1961.
20. Chandramohan D, Rodrigues LC, Maude GH, Hayes RJ. Verbal
autopsies for adult deaths: their development and validation in multicentre
study. Tropical Medicine and International Health
1998;3(6):436-446.
21. Hoj L, Stensballe J, Aaby P. Maternal mortality in
Guinea-Bissau: the use of verbal autopsy in a multi-ethnic population.
Inter J Epidemiol 1999;28:70-76.
22. Maine D. Safe motherhood programmes : option and
issues. New York: Center for Population and Family Health, Faculty of
Medicine, Columbia University., 1992.
23. Fathalla M. "The long road to maternal death".
People 1987;13(3):8-9.
|
|



