|
PRELUDE
« Alors tous ceux qui se confient en toi se
réjouiront, ils auront de l'allégresse à toujours, et tu
les protégeras ; Tu seras un sujet de joie pour ceux qui aiment ton
nom. Car tu bénis le juste, ô Eternel! Tu l'entoures de ta
grâce comme d'un bouclier. » (Psaumes 5 : 11 - 12).
DEDICACE
A mes parents KABENGELE KALELA Daniel et NGALULA MUKUNA Mamisa,
pour votre amour, sacrifices, soutiens moral, financier et spirituel tout au
long de ma formation pour que je sois ce que je suis devenu aujourd'hui;
A mon frère et mes soeurs TSHISHIKU Dédé,
KAPINGA Odette, MULANGA Florance, KABENGELE Mireille, MONAKEBA Laetitia,
NGALULA Mamisa, MPEMBA Sandrine, pour les conseils prodigués et les
sacrifices consentis tout au long de mes études ;
A ma belle mère WEMBI KOMBEYA Marie (in memoriam), ton
amour et affection maternelle avaient toujours captivé ma vie et tu
resteras à jamais gravé dans mon coeur ;
A mes compagnons KALONJI Thierry, KABALU Japhet, KANDAKANDA
Christian, KABUYA David, BUHENDWA Grâce, DANZAGBA Brigitte, M'PIANA
Sympho et KATEBA Elvis pour leur collaboration durant tout le cursus
académique;
A mes cousins, cousines, neveux, nièces, oncles et tantes
ainsi qu'à tous ceux qui, de loin ou de près, par leur appuis
moral, matériel, financier, ont permis de concrétiser la
réalisation de ce travail. Trouvez par ceci l'expression de notre
gratitude distinguée.
A ma fiancée Docteur NSUDILA MPOYI Monique pour le
dévouement, la patience et la persévérance dont vous avez
montré durant toute ma vie estudiantine, pour ton soutien moral,
scientifique et spirituel.
Je dédie ce travail
REMERCIEMENTS
En ce moment noble où nous terminons notre cursus des
études universitaires de Doctorat en Médecine Humaine à
l'Université de Kinshasa (UNIKIN) par la rédaction et la
soutenance de ce travail, qui est le fruit des enseignements reçus
à la faculté de Médecine, nous rendons hommages à
tous ceux qui ont consenti beaucoup d'efforts pour notre réussite tout
au long de notre cursus universitaire.
Les remerciements vont plus précisément aux
Autorités Académiques de l'UNIKIN et aux Autorités
décanales de la Faculté de Médecine ainsi qu'aux
enseignants de la dite Faculté qui, malgré leurs multitudes
occupations, se sont investis pour nous transmettre les connaissances et les
compétences utiles à notre future carrière de
médecin.
Au Prof. Dr NKIDIAKA DIMBU Emmanuel, chef d'unité de
néonatologie aux Clinques Universitaires de Kinshasa (CUK), Professeur
de pédiatrie néonatale à la Faculté de
Médecine, à qui nous disons grand merci pour avoir accepté
la direction du présent travail malgré ses multiples occupations.
Ses remarques pertinentes nous ont été d'une extrême
utilité.
Nous disons aussi merci au Chef du Département du
Pédiatrie et service de néonatologie de l'Hôpital
Provincial Général de Référence de Kinshasa
(HPGRK), Docteur LOSE pour la grande collaboration que nous avons
bénéficié.
Au Docteur NGOIE Moïse, orthopédiste à
l'HPGRK, pour l'encadrement durant tout notre stage.
RESUME
Contexte : Les infections
bactériennes materno - foetales représentent une
préoccupation constante du pédiatre dans le monde et continue
d'être jusqu'à l'heure actuelle un drame en Afrique.
Objectif : L'objectif poursuivi dans le
présent travail a été de contribuer à
l'amélioration de la prise en charge des infections bactériennes
materno - foetales à l'HGRK.
Méthodes : Il s'agit d'une
étude documentaire, descriptive et rétrospective qui a
été réalisée chez 1087 nouveau -nés admis
dans le Service de néonatologie de l'HPGRK durant la période
allant du 01 Janvier 2011 au 31 Décembre 2011.
Résultats : Durant la
période de notre étude, 1087 nouveau - nés ont
été admis dans le Service de néonatologie de l'HPGRK dont
292 pour des infections bactériennes materno - foetales, soit une
incidence de 26,86%. Parmi eux, 60,62% étaient de sexe masculin et
39,38% de sexe féminin. Les prématurés ont
représenté 46,58%. Un poids de naissance < 2500g était
observé dans 48,97% des cas. Nous avons observé 46,92% des cas
d'infections bactériennes materno - foetales qui proviendraient des
primipares. La RPM > 12 heures et la fièvre maternelle ont
été retrouvées respectivement dans 31,16% et 23,97% des
cas. La fièvre, la détresse respiratoire et l'ictère ont
été observé respectivement à 46,92%, 24,31% et
21,58%. L'évolution clinique était favorable dans 75,68% des cas,
il y a eu 4,80% qui ont abandonné le traitement et 19,52% des cas de
décès. La durée moyenne d'hospitalisation a
été de 9,0339 jours (#177; 4,5233 jours) avec des extrêmes
à 2 et 31 jours. Les facteurs de mauvais pronostic ont été
le poids de naissance < 2500g (56,65%) et la prématurité
(50,88%).
Conclusion : l'infection
bactérienne materno - foetale reste très élevée
à l'HPGRK.
Mots clés : infections
bactérienne materno - foetales - morbidité - mortalité -
prématurité
SUMMARY
Background: Bacterial infections maternal -
fetal represent a constant concern of the pediatrician in the world and
continues to be to present a drama in Africa.
Objective: The objectives in this paper are
those of determining the frequency of bacterial infections maternal - fetal to
HPGRK, to identify the main clinical and biological signs to determine the
socio-demographic characteristics of mothers of new - born describe the
treatment protocol and evaluate clinical outcome.
Methods: This is a retrospective analysis of the
observations documentation of cases admitted in the Department of Neonatology
of HPGRK during the period 1 January 2011 to 31 December 2011.
Results: During the study period, 1087 new -
born babies were admitted to the Department of Neonatology HPGRK including 292
for bacterial infections maternal - fetal, an incidence of 26.86%. Among them,
60.62% were male and 39.38% female. Premature represented 46.58%. Birth weight
<2500 g was observed in 48.97% of cases. We observed 46.92% of bacterial
infections maternal - fetal primiparous which would come from. PROM> 12
hours and maternal fever were found respectively 31.16% and 23.97% of cases.
Fever, respiratory distress and jaundice were observed respectively 46.92%,
24.31% and 21.58%. The clinical course was favorable in 75.68% of cases; there
were 4.80% who discontinued treatment and 19.52% of deaths. The average
duration of hospitalization was 9.0339 days (#177; 4.5233 days) with extremes
at 2 and 31 days. The prognostic factors were birth weight <2500 g (56.65%)
and prematurity (50.88%).
Conclusion: bacterial infection maternal - fetal
remains very high in HPGRK.
Keywords: bacterial infections maternal - fetal
- morbidity - mortality - prematurity
TABLE DES MATIERES
PRELUDE
i
DEDICACE
ii
REMERCIEMENTS
iii
RESUME iv
SUMMARY v
TABLE DES MATIERES vi
LISTE DES FIGURES ET TABLEAUX
viii
ABREVIATIONS ix
INTRODUCTION 1
PROBLEMATIQUE 1
JUSTIFICATION D'ETUDE 2
Objectifs
6
CHAPITRE I : GENERALITES 4
I.1. DEFINITION DES CONCEPTS 4
I.2. EPIDEMIOLOGIE 4
I.3. MODES DE CONTAMINATION 5
I.3.1. Contamination anténatale :
materno-foetale 5
I.3.2. Contamination pernatale 5
I.3.3 Contamination post natale 6
I.4. ETIOPATHOGENIE 6
I.4.1. Etiologies 6
I.4.2. Pathogénie 6
I.5. DIAGNOSTIC DE L'INFECTION NEONATALE
BACTERIENNE 7
I.5.1. Arguments anamnestiques à
rechercher 7
I.5.2. Signes cliniques de l'infection
bactérienne materno - foetale 8
I.5.3. Arguments paracliniques 8
I.6. STRATEGIES THERAPEUTIQUES 1
6
I.6.1. Les antibiotiques 1
3
I.6.2. La prévention : 14
CHAPITRE II : PATIENTS, MATERIEL ET
METHODES 15
II.1. PATIENTS 15
II.2. MATERIEL 15
II.3. METHODES 15
II.3.1. Nature de l'étude 15
II.3.2. Lieu et durée de l'étude
15
II.3.3. Choix de l'échantillonnage
16
II.3.4. Variables d'intérêts
16
II.3.5. Procédure 16
II.3.6. Analyse statistique des données
16
II.4. LIMITES DU TRAVAIL 17
CHAPITRE III : RESULTATS 18
CHAPITRE IV : DISCUSSION 24
CONCLUSION 29
PERSPECTIVES 30
REFERENCES 31
ANNEXES 35
LISTE DES FIGURES ET TABLEAUX
Figure 1 : Evaluation chronologique de l'IL6, de la PCT
et de la CRP...........................11
Figure 2 : Diagramme à secteur des nouveau -
nés selon le sexe..................................18
Tableau I : Constantes hématologiques
physiologiques de la période néonatale..................9
Tableau II : Distribution selon l'âge à
l'admission...................................................19
Tableau III : Distribution selon l'âge gestationnel
ou maturatif....................................19
Tableau IV : Distribution selon le poids de
naissance...............................................20
Tableau V : Distribution des nouveau - nés selon
l'âge des maternel ..........................20
Tableau VI : Distribution selon la
parité................................................................21
Tableau VII : Distribution selon les
antécédents
maternels.........................................21
Tableau VIII : Distribution selon les symptômes et
signes cliniques .............................22
Tableau IX : Distribution selon la
NFS................................................................22
Tableau X : Distribution selon les résultats de la
CRP...............................................22
Tableau XI : Distribution selon le protocole
thérapeutique.........................................22
Tableau XII : Distribution selon l'évolution
clinque................................................23
Tableau XIII : Distribution de la mortalité selon
le poids de naissance...........................23
Tableau XIV : Distribution de la mortalité selon
l'âge gestationnel..............................23
ABREVIATIONS
ANAES : Agence Nationale d'Accréditation et
d'Evaluation en Santé
CHU : Centre Hospitalier Universitaire
CRP : C Reactive Protein
ECBU : Examen cytobactériologique des urines
GB : Globules blancs
HPGRK : Hôpital Provincial Général de
Référence de Kinshasa
HCY : Hôpital Central de Yaoundé
HGOPY : Hôpital de Gynéco - Obstétrique
et Pédiatrique de Yaoundé
Ig : Immunoglobuline
IL : Interleukine
IM : intramusculaire
IMF : Infection materno -foetale
IVL : Intraveineuse lente
LCR : Liquide céphalo-rachidien
NFS : Numération formule sanguine
OMS : Organisation Mondiale de la Santé
PCT : Procalcitonine
PL : Ponction lombaire
RDC : République Démocratique du Congo
RPM : Rupture prématurée des membranes
SA : Semaines d'aménorrhée
INTRODUCTION
PROBLEMATIQUE
L'infection bactérienne materno-foetale est une forme
d'infection contractée pendant la grossesse ou l'accouchement (1). Elle
représente une préoccupation constante du pédiatre dans le
monde et continue d'être jusqu'à l'heure actuelle un drame en
Afrique (2).
Malgré l'amélioration du pronostic, liée
à la précocité du traitement antibiotique proposé
par l'Organisation Mondiale de la Santé (OMS) pour réduire le
taux de mortalité en période périnatale, la
mortalité infantile et particulièrement néonatale demeure
importante dans les pays en développement, notamment les pays africains
(3).
Selon les données de l'OMS en 2005, il y a 130 millions
de nouveau - nés qui sont nés dans le monde dont 4 millions
décèdent dans les 4 premières semaines de vie (2). La
grande majorité de ces décès (30 - 40%) sont dus aux
infections néonatales, plus particulièrement les infections
bactériennes materno - foetales (3). Parmi ces 4 millions de
décès, 99% surviennent dans les pays en voie de
développement contre 1% dans les pays développés (2).
Cette incidence varie d'une région du monde à une autre. Elle a
été évaluée en 1992 à 16,8%o naissances
vivantes et 6,6%o naissances vivantes respectivement en Inde et en Israël
et 4%o naissances vivantes en France en 2001 (5). De 1993 à 1998, 1584
cas d'infection bactérienne materno - foetales ont été
observés aux Etats - Unis dont 72% dans les premières heures.
L'incidence est passée de 1,7%o en 1993 à 0,6%o en 1998. Selon
une étude qui a été faite aux Etats - Unis en 2005,
environ 48% des cas d'infections materno - foetales proviendraient des femmes
primipares (6).
Diverses études faites en Afrique ont montré une
incidence élevée des IMF. C'est ainsi qu'elle était de
16,6% en 1998 à Abidjan (7) et 73,9% en 2002 à Ouagadougou (8).
En Afrique avec un taux de mortalité évalué à 39%,
les infections bactériennes materno - foetales constituent la principale
cause de décès en période néonatale (9). Le taux de
mortalité néonatale observée en 1997 à Dakar
(Sénégal) a été de 19,5% (10) et de 48,2% à
Yaoundé (Cameroun) en 2006 (11). La mortalité a été
lourde et très importante (4 - 20%) en cas de prématurité
(2, 3).
JUSTIFICATION D'ETUDE
Les infections bactériennes materno - foetales
constituent un problème majeur de santé publique dans les pays en
développement en général et en République
Démocratique du Congo (RDC) en particulier (5, 12). D'après les
données de l'OMS (5), près de 90% des naissances ont lieu dans
les 75 pays en développement (Afrique, Asie, Amérique latine) et
la mortalité néonatale est en hausse dans la région
africaine au cours des 1à dernières années ; elle y
représente 28%. Il est connu qu'en Afrique, certains problèmes se
posent ; il s'agit des problèmes financiers, d'équipement et
des ressources humaines qualifiées auxquelles, il faut ajouter les
conditions défectueuses d'hygiène (12).
En Afrique, quelques études ont été
réalisée en rapport avec l'infection néonatale :
TIECHIE (1992) au Cameroun, CISSE (2001) au Sénégal et HOUENOU
(1995) en Côte d'Ivoire ; ils ont observé une incidence
respectivement de 67,2, 33 et 34%o naissances vivantes (10).
La RD Congo avec sa mortalité néonatale
élevée estimée à 42%o naissances vivantes a
été classée en 7ème position parmi les
pays ayant une mortalité élevée (10). Certains auteurs
MAVINGA et al ont observé une incidence d'infection néonatale de
81% en 2006 et une mortalité néonatale de 57,7% entre 2001 et
2004 aux Cliniques Universitaires de Kinshasa (CUK). Tandis que KIETA en 2002 a
trouvé une incidence de 17,4% chez les nouveau - nés provenant
des CUK (13). En 1983, MWAKU, ayant réalisé une étude sur
la morbi - mortalité chez les enfants de faible poids de naissance a
rapporté une fréquence d'infection néonatales de 26,4%
(14). Enfin, MATUMONA N. dans une étude réalisée en 2010
sur la prise en charge des infections materno - foetales (type sepsis) aux
Cliniques universitaires de Kinshasa a rapporté une prévalence
hospitalière du sepsis néonatal de 32,7% dans le Service de
néonatologie (15).
Devant l'absence d'études consacrées à la
prise en charge des infections bactériennes materno - foetales à
l'Hôpital Provincial Général de Référence de
Kinshasa, la présente étude a été
réalisée dont les objectifs ont été les
suivants :
Objectif général :
Contribuer à l'amélioration de la prise en
charge des infections bactériennes materno - foetales à
l'HPGRK ;
Objectifs spécifiques :
v Déterminer la fréquence des infections
bactériennes materno - foetales à l'HPGRK;
v Identifier les principaux signes cliniques et
biologiques ;
v Déterminer les caractéristiques socio
-démographique des mères des nouveau - nés;
v Décrire le protocole thérapeutique ;
v Evaluer l'évolution clinique.
CHAPITRE I : GENERALITES
I.1. DEFINITION DES CONCEPTS
Infection materno -
foetale : est une infection bactérienne
du nouveau - né résultant d'une transmission verticale materno -
foetale qui se traduit en période périnatale
(précédant ou suivant) et qui s'exprime dès les
premières minutes jusqu'aux 3 premiers jours de vie (16).
Prématurité : est toute
naissance avant 37 semaines d'aménorrhée (17).
Colonisation : est définie par la
présence d'un germe dans un prélèvement sans signes
cliniques ni biologiques (5).
Chorio - amniotite : les définitions
de la chorio - amniotite sont variables :
v Température maternelle > 37,5°C à plus de
deux occasions séparées de deux heures ou > 38°C une
fois, des globules blancs (GB) > 20 000 x 109/l ou un
liquide amniotique (LA) malodorant (18) ;
v Une fièvre maternelle =37,8°C avec au moins un des
signes suivants : tachycardie maternelle, tachycardie foetale,
sensibilité abdominale, liquide amniotique malodorant (19).
Rupture prématurée des membranes
(RPM) : rupture des membranes avant le début du travail
pouvant survenir avant le terme ou à terme (5).
Portage maternel par le streptocoque B :
présence chez la mère pendant la grossesse ou à
l'accouchement de Streptococcus agalactiae dans les prélèvements
vaginaux (5).
I.2. EPIDEMIOLOGIE
Selon les données de l'OMS, l'infection néonatale
est responsable chaque année d'un tiers de décès
néonataux dans le monde (2). Les trois quarts de ces décès
surviennent dans la première semaine et majoritairement dans les 24
premières heures qui suivent l'accouchement (2, 20). C'est ainsi que
dans les pays développés, la mortalité néonatale
précoce liée aux infections néonatales a été
évaluée à 12 % contre 9 % pour la mortalité
néonatale tardive (21). La majorité de ces décès
sont dues aux infections néonatales bactériennes dans 30-40% des
cas, suivi des accouchements prématurés dans 28% des cas (2).
Dans les pays développés, l'incidence des
infections néonatales varie de 1 à 4%o naissances vivantes (4).
C'est ainsi que pour 774 800 naissances vivantes en France
métropolitaine en 2001, 2320 nouveau - nés environs seraient
atteints et 80% des infections sont précoces, survenant surtout le
premier jour de vie (22). Malgré les nombreuses améliorations
faites par l'OMS, l'impact des infections néonatales bactériennes
dans les pays en développement en général et en Afrique en
particulier, y est considérable. Elles sont responsables de 64% des
hospitalisations en Afrique. Des études menées en Afrique ont
montré une incidence pour mille naissances vivantes de 56,4% à
l'Hôpital provincial de Bertoua en 2005 (19) et de 34,71% en 2007
à l'Hôpital gynéco - obstétrique et
pédiatrique de Yaoundé (HGOPY) (23).
I.3. MODES DE CONTAMINATION
Ils dépendent du type d'infection néonatale.
I.3.1. Contamination
anténatale : materno-foetale
La contamination peut se faire par :
v voie hématogène, à partir d'une
bactériémie, d'une septicémie chez la femme ou d'un
abcès sous choriale. Cette voie de transmission est rare.
v Elle peut aussi se faire par voie ascendante à partir
d'une infection urinaire ou d'une cervico-vaginite. Cette dernière voie
de transmission est la plus fréquente tant en Europe qu'en Afrique.
Cette contamination peut entrainer une embryopathie, une
foetopathie, un avortement, une mort in-utero ou un accouchement
prématuré. Elle est retrouvée dans les infections
materno-foetales ;
I.3.2. Contamination pernatale
Elle peut se produire en cas de rupture prolongée des
membranes facilitant l'infection du liquide amniotique par les germes
cervico-vaginaux et/ou se produire au moment du passage de la filière
génitale infectée. Le nouveau - né est ainsi
infecté par voie respiratoire, digestive ou cutanée. Cette voie
de transmission est la plus fréquente et les manifestations cliniques
apparaissent dans quelques heures ou quelques jours après la naissance.
Elle est retrouvée dans les infections materno-foetales.
I.3.3 Contamination post natale
Le plus souvent, il s'agit d'une contamination à partir de
l'environnement hospitalier ou familial du nouveau-né. La contamination
hospitalière provenant d'une erreur d'hygiène du personnel
soignant via un matériel souillé ou alors d'une infection manu
portée, soit de germes transmis à partir d'autres
nouveau-nés. Ces infections sont favorisées par la mise en place
de prothèses (cathéters veineux centraux, intubation, sondes
digestives). Il peut également s'agir d'une auto infestation à
partir d'un germe maternel entraînant une infection
révélée secondairement ou encore à partir d'une
infection maternelle. La contamination pouvant se faire de plusieurs
manières à savoir: digestive (par le lait), respiratoire ou
cutanée. La transmission des germes hospitaliers et communautaires
étant favorisée par les fautes d'hygiène et d'asepsie.
Cette voie est retrouvée dans les infections néonatales
secondaires le plus souvent nosocomiales (24).
I.4. ETIOPATHOGENIE
I.4.1. Etiologies
La fréquence des germes responsables de l'infection
bactérienne materno - foetale varie selon les régions, les
années et les périodes, ce qui fait obstacle de tirer conclusion
par rapport aux différentes propositions diagnostic et
thérapeutique faites à partir d'une quelconque étude.
Selon les études qui ont été menées,
les germes les plus incriminés par ordre de fréquence
décroissante : Streptocoque B, Escherichia coli (E. coli) et
Listéria monocytogène (L. monocytogène). Les autres germes
pouvant être retrouvés sont le Klebsiella pneumoniae,
Staphylococcus auréus et rarement les Staphylocoques à coagulase
négative (25, 26).
I.4.2. Pathogénie
Le premier facteur de risque de l'IMF est l'immaturité
néonatale suivi des autres facteurs de risque (21).
4.2.1 Immaturité de
l'immunité néonatale
Le facteur de risque principal de l'infection néonatale
est l'immaturité immunitaire qui est d'autant plus importante que le
nouveau-né est prématuré (21).
4.2.2. Moyens de défense
v
Immunité non spécifique
Beaucoup plus qu'une simple barrière passive, le
revêtement cutanéo-muqueux exerce une action bactéricide
par son pH acide, par ses acides gras, par ses sécrétions et
notamment par des immunoglobulines des surfaces muqueuses (Ig A).
v L'immunité
spécifique
Elle est représentée par l'immunité humorale
et cellulaire.
Immunité humorale
Elle est représentée par les immunoglobulines,
précisément les IgG qui sont produits des la 13è semaine
de vie intra-utérine (21).
Immunité cellulaire
Les cellules T apparaissent très tôt au cours de la
gestation mais leur développement est lent et leur capacité
fonctionnelle n'apparait que très tardivement; ce qui peut expliquer la
sensibilité du foetus aux virus et aux bactéries
intracellulaires. Toutefois le nouveau-né reçoit par le lait
maternel de nombreux lymphocytes T qui le protègent contre les
infections. L'immunité cellulaire est représentée par les
polynucléaires, les monocytes, les cellules T et les cellules naturelles
killer (27).
I.5. DIAGNOSTIC DE L'INFECTION
NEONATALE BACTERIENNE
Elle repose sur un faisceau d'arguments anamnestiques, cliniques
et biologiques.
I.5.1. Arguments anamnestiques
à rechercher
v Un portage vaginal asymptomatique de Streptocoque B chez la
mère ;
v Infection génitale ou antécédent de
cervico-vaginite au cours du troisième trimestre de grossesse non
traité;
v Infection urinaire ou antécédents d'infection
urinaire au cours du troisième trimestre de grossesse non
traitée ;
v Une bactériurie asymptomatique au cours du
troisième trimestre de grossesse ;
v Une infection respiratoire : un état
grippal ;
v Prématurité spontanée inexpliquée
< 35 semaines d'aménorrhée ;
v Une menace d'accouchement prématuré ;
v Température maternelle avant, ou pendant le travail
et/ou après l'accouchement > 38°C ou égale à
38°C ;
v Rupture prolongée des membranes > à 12
heures ;
v Un liquide amniotique teinté d'emblée,
méconial ou d'odeur fétide ;
v Tableau évocateur de chorio-amniotite ;
v Jumeau atteint d'une infection materno-foetale ;
v Une réanimation du nouveau-né dans des conditions
d'asepsie douteuse ;
v Un aspect pathologique du placenta, du cordon ou des membranes
(5, 28).
A savoir que ces arguments anamnestiques constituent aussi les
facteurs de risque des IMF et que l'existence d'un de ces critères
nécessite une surveillance clinique particulièrement
rapprochée pendant les 24 premières heures après
l'accouchement (27).
I.5.2. Signes cliniques de l'infection bactérienne materno - foetale
Les signes cliniques chez le nouveau - né pouvant
évoquer une IMF sont les suivantes :
v Fièvre (> 37,8°C) ou hypothermie
(<35°C) ;
v Signes généraux : difficultés ou
refus de téter, nouveau - né « n'allant pas
bien » ;
v Signes hémodynamiques : teint gris, tachycardie,
bradycardie, acrocyanose, augmentation du temps de recoloration capillaire,
désaturation, choc, pression artérielle moyenne
anormale ;
v Signes respiratoires : geignements, difficultés
respiratoires avec tachypnée, pauses respiratoires, syndrome de
détresse respiratoire aigue, apnées ;
v Signes neurologiques : fontanelle tendue, somnolence,
trouble du tonus, troubles de conscience, convulsions, irritabilité,
absence des reflexes archaïques ;
v Signes cutanés : ictère précoce c'est
- à - dire ictère avant la 24ème heure de vie,
purpura, éruption, cyanose, sclérème ;
v Signes digestifs : vomissements, météorisme
abdominal, hépato - splénomégalie, diarrhée (5).
I.5.3. Arguments paracliniques
I.5.3.1. Arguments hématologiques
Ils sont faits essentiellement par la numération formule
sanguine (NFS) qui est variable.
Tableau I: Constantes hématologiques
physiologiques de la période néonatale
|
NFS
|
Jours
|
|
J1
|
J3
|
J7
|
J14
|
|
Hb (g/dl)
|
19
|
18
|
17
|
16,8
|
|
Hématocrite (%)
|
58
|
55
|
54
|
52
|
|
Globules rouges (millions)
|
5,8
|
5,6
|
5,2
|
5,1
|
|
Réticulocytes (%)
|
3 - 7
|
1 - 3
|
0 - 1
|
0 - 1
|
|
Globules blancs (GB)
|
20 000
|
20 000
|
12 000
|
11 000
|
|
Plaquettes
|
200 000
|
200 000
|
20 000
|
20 000
|
Grenier B ; Gold F:Infections néonatales
in : développement et maladies de l'enfant édition Masson
1986. P 599-603.
L'hémogramme et en particulier le nombre de leucocytes
totaux, neutrophiles totaux (T), neutrophiles immatures (I), rapport I / T, il
est supérieur ou égal à 0,2 (29).Ce rapport à une
sensibilité qui varie entre 17 % et 90 % et une
spécificité qui varie entre 31 % et 100 % (5).
v Leucopénie: GB < 7000 / mm3 (J 0 - J 1), GB< 5000
/ mm3 (à partir de J2) ;
v Hyperleucocytose : GB >25000 / mm3 (5) ;
v Plaquettes < 150 000 / mm3 (21).
I.5.3.2. Arguments inflammatoires
a) Protéine C
réactive (CRP):
La CRP est le marqueur biologique le plus largement
utilisé pour le diagnostic de l'infection bactérienne. C'est une
protéine de la phase aiguë de l'inflammation qui ne passe pas la
barrière placentaire.sa synthèse hépatique est
déclenchée par l'interleukine 6 (IL6) après activation des
macrophages. Il existe différentes techniques de dosage, la plus
utilisée est la néphélométrie au laser qui permet
d'obtenir un résultat en 2 à 4 heures. Elle est augmentée
dans 50 à 90 % des infections néonatales. Elle est normalement
indétectable (<6 mg/l) ; en cas d'infection, les chiffres
retenus comme pathologiques dépassent 10 - 15mg/l. Un délai de 6
à 12 heures est observé entre le début de l'infection et
l'augmentation de la CRP. Cela explique que lorsque l'infection est
immédiatement anténatale, les concentrations augmentent dans les
48 premières heures de vie, ce qui en justifie l'évaluation
séquentielle (30, 31).
b) Interleukine 6
Elle est sécrétée par les macrophages sur le
lieu de l'infection. Un taux supérieur à 100 pg/ml est
évocateur d'infection. Sa demi-vie est très courte (20 minutes)
(21).
IL6 représente le principal stimulus de la synthèse
hépatocytaire de la CRP, l'élévation de ce marqueur
apparait donc plus précoce que celle du marqueur de
référence qui est la CRP. L'IL6 est dosé par la technique
ELISA qui permet l'obtention des résultats en 1 heure à 1 heure
30 minutes (32).
c) Procalcitonine (PCT)
C'est un marqueur de l'inflammation qui permet de
déterminer avec une relative grande précision la gravité
de l'infection bactérienne. Il permet de faire la différence
entre une origine bactérienne ou virale. Son élévation est
précoce en cas d'infection bactérienne. L'intérêt de
la procalcitonine est donc d'arrêter l'utilisation des antibiotiques
grâce à sa valeur prédictive négative. A contrario
dès que l'on constate une élévation du taux de
procalcitonine, on peut débuter le traitement quand la pathologie n'est
pas encore symptomatique et améliorer ainsi le pronostic de la
pathologie. Normalement indétectable dans le sérum, la
procalcitonine augmente chez le nouveau-né sain jusqu'à 3
à 5 ng/ml dans les 24 premières heures de vie. Une concentration
supérieure à 2 ng/ml est très évocatrice
d'infection bactérienne. Après une injection expérimentale
d'endotoxine, la PCT est détectable très rapidement dès la
3ème heure dans le sérum ou le plasma avec un pic
entre 6 et 12 h. La demi-vie de la PCT est estimée à 24h environ
(21, 32, 33).
Figure 1: Évolution chronologique de l'IL6, de la PCT et de
CRP (concentrations arbitraires)

Aujard Y. Infections néonatales (I). Encyclopédie
médico-chirurgicale, pédiatrie, 4-002-R-90, 2001,16p).
d) Fibrinogène
Parmi les facteurs de l'hémostase, seules les variations
du fibrinogène ont une valeur indicatrice en faveur d'une infection
bactérienne. Il est normalement inférieur à 3,80 g/l dans
les 2 premiers jours de vie puis à 4 g/l ensuite. Un taux
inférieur à 1 g/l peut être isolé ou associé
à une coagulation intravasculaire disséminée dans le cadre
d'une infection, d'une hypoxie et/ou d'une hypovolémie (21).
e) Orosomucoïde ou alpha-1 glycoprotéine
C'est une protéine de l'inflammation. La limite
supérieure est de 500 mg/l les 2 premiers jours, puis de 750 mg/l. Lors
d'une infection bactérienne materno - foetale, son
élévation est plus tardive que celle de la CRP (24 à 48
heures) ; sa normalisation a été proposée comme
critère d'arrêt thérapeutique (21).
f) Haptoglobine
C'est une protéine de l'inflammation. Son
élévation est peu spécifique de l'infection (21).
I.5.3.3. Arguments cytobactériologiques
a) Examen du liquide céphalo - rachidien
(LCR)
La ponction lombaire (PL) est systématique devant des
signes infectieux associés ou non à des signes neurologiques, car
37 % des méningites sont initialement asymptomatiques et on fera la culture également (21).
b) Examen cytobactériologique des urines
(ECBU)
Chez le nouveau-né, le recueil d'urine à l'aide
d'une poche adhésive, a une sensibilité de 100 % pour le
diagnostic d'infection urinaire. C'est le mode de prélèvement le
plus simple et le moins invasif. La poche doit donc être changée
toutes les 30 minutes et les urines recueillies rapidement après la
miction. Cette méthode non invasive est à privilégier pour
le dépistage des infections urinaires par bandelette urinaire et/ou
examen direct d'un échantillon d'urine mais est insuffisante pour porter
avec certitude le diagnostic d'infection urinaire. L'ECBU n'est pas
recommandé chez les nouveau - nés de moins de 72 heures de vie
suspecte d'infection bactérienne materno - foetale (21).
c) Hémoculture
Elle peut se faire en aérobie ou en anaérobie
(21).
d) Les autres prélèvements
Les germes peuvent également êtres recherchés
par examen direct des prélèvements périphériques
dont le liquide gastrique, sécrétions anales et
sécrétion d'oreilles. La culture de collections suppurées
sera faite pour isoler le germe (21).
I.5.3.4.Arguments
radiologiques
Les images radiologiques d'infection respiratoire du
nouveau-né sont plus souvent variables et souvent peu
spécifiques. Les aspects les plus évocateurs sont :
opacités pulmonaires micro ou macro nodulaires inhomogènes ne
s'expliquant pas par une autre pathologie. Toutefois l'infection pulmonaire, ou
la localisation pulmonaire d'une infection systémique, peut
revêtir tous les aspects radiologiques. Une radiographie pulmonaire
normale, alors qu'existe une détresse respiratoire, n'exclut pas une
infection pulmonaire (21).
I.6. STRATEGIES THERAPEUTIQUES
I.6.1. Les antibiotiques (5)
v â lactamines :
Ø Pénicilline : la pénicilline G est
efficace sur les streptocoques. Elle n'est pas active sur les
entérobactéries. La pénicilline a été
proposée en prophylactique pour tous les nouveau - nés à
la dose de 50 000 unités en IV pour les nouveau - nés avec
un poids de naissance = 2000g et à la dose de 25 000 unités
en IV pour ceux dont le poids de naissance est < 2000g ;
Ø Ampicilline, pivampicilline, amoxicilline : ces
antibiotiques sont efficaces sur les streptocoques B et les Listeria sp. Ils
sont administrés à la dose de 200mg/kg 3 - 4 fois/jour en IV.
v Céphalosporine de 3ème
génération :
Ø Le Cefotaxime : est actif sur les streptocoques B et
les entérobactéries mais non sur les Listeria sp, ni les
anaérobies ni les Streptocoques D. la dose préconisée est
de 30 - 50 mg/kg 2 à 3 fois/j. la dose de l'ordre de 100mg/kg 2 à
3 fois /jour ont été proposées dans les méningites
et les sepsis.
Ø La Ceftriaxone : 50mg/kg 1 fois/jour.
v Aminosides : les aminosides sont
actifs sur les entérobactéries responsables d'IMF. Pour les
Streptocoques B, ils agissent en synergie avec les â lactamines. Ont
été étudiés les aminosides suivants :
Ø Gentamicine : 2,5 - 5mg/kg/j
Ø Nétilmicine : 6 - 7,5mg/kg/j
Ø Amikacin : 10 - 15 mg/kg/j.
v Métronidazole : cet
antibiotique est actif sur les germes anaérobies. Il s'administre en IV
à la dose de 15mg/kg 2 fois/jour.
L'antibiothérapie en cas d'IMF est probabiliste et
faite soit en bithérapie (ampicilline + gentamicine ou amikacine)
soit en trithérapie (ampicilline + gentamicine ou amikacine +
céphalosporine de 3ème génération). Elle
est instaurée devant une IMF probable en attendant la mise en
évidence du germe par des hémocultures et l'antibiogramme (3,
34). Cette antibiothérapie tient compte des résistances
croissances des entérobactéries aux pénicillines A en
Afrique mais aussi à la résistance naturelle du Streptocoque D et
du Listeria monocytogène aux céphalosporines de troisième
génération. Cette antibiothérapie sera ajustée par
la suite selon le résultat de l'antibiogramme si le germe a
été isolé. Dans le cas où les
prélèvements centraux et/ou périphériques seront
négatifs chez un nouveau - né symptomatique, l'antibiogramme sera
poursuivi pendant sept jours ; par contre si un nouveau - né a
été admis pour risque d'IMF sans aucun signe et dont tous les
prélèvements reviennent négatifs, l'antibiothérapie
sera arrêtée.
Durée du traitement : en cas de
septicémie, d'infection urinaire, d'infection pulmonaire le traitement
dure 10 jours, et en cas de méningite il dure 14 pour le Streptocoque du
groupe B et 21 jours pour les autres germes (5, 24).
I.6.2. La prévention :
La prévention de l'IMF repose sur le diagnostic et
dépistage précoce des infections génitales et urinaires
chez la femme enceinte, le traitement des septicémies maternelles au
cours de la grossesse, du travail et le traitement des chorio-amniotites mais
aussi par des soins gynéco-obstétricaux adéquat et
responsable pendant le travail d'accouchement.
En salle de travail, les manoeuvres de réanimation doivent
être aseptiques. Le matériel stérile à usage unique
est un progrès important à cet égard (24, 36).
Dans le service de
néonatologie, l'asepsie de tous les gestes, même les plus anodins,
pour tous les soins donnés au nouveau-né est de rigueur. En
maternité et dans les services hospitaliers, il faut se laver les mains
avant et après chaque manipulation d'enfants, s'essuyer les mains avec
des serviettes en papier jetables (tout en sachant que les serviettes en tissu
sont vite souillées) (5).
CHAPITRE II : PATIENTS, MATERIEL ET METHODES
II.1. PATIENTS
Tous les nouveau-nés atteints des infections
bactériennes materno-foetales admis dans le service de
néonatologie de l'HGRK ont été pris dans ce travail. Ainsi
nous avons récolté 292 cas des nouveau - nés
infectés dont 177 garçons et 115 filles.
Critère d'inclusion
A fait partie de notre étude, tout nouveau - né
à terme ou prématuré âgé de 72 heures de vie
admis dans le Service de néonatologie de l'HPGRK pour une infection
materno - foetale selon les symptômes et/ou signes physiques.
Critère d'exclusion
- Nouveau - né âgé de plus de 3 jours de
vie ;
- Nouveau-né présentant une pathologie
néonatale non infectieuse ;
- Nouveau-né avec GE positive ;
- Nouveau-né de maman VIH positif ou avec infection
congénitale non bactérienne ;
- Nouveau - né atteint des malformations
congénitales apparentes.
II.2. MATERIEL
Pour recueillir les données nous avons eu besoin
de :
- Lettre d'autorisation signée par le Chef de
Département de Pédiatrie ;
- Dossiers des nouveau-nés ;
- Registres du service de néonatologie ;
- Fiches d'enquête.
II.3. METHODES
II.3.1. Nature de l'étude
Nous avons réalisé une étude
documentaire, descriptive et rétrospective.
II.3.2. Lieu et durée de l'étude
Ce travail a été réalisé dans le
Département de Pédiatrie, Service de néonatologie de
l'Hôpital Provincial Général de Référence de
Kinshasa pendant une période d'une année allant du 1er
Janvier au 31/12/2011. Le Département de Pédiatrie comprend 2
unités : unité des nouveau - nés à terme
malades et l'unité des nouveau -nés prématurés.
II.3.3. Choix de l'échantillonnage
Le choix a été fait par convenance.
II.3.4. Variables d'intérêts
Variables du nouveau-né
- Sexe ;
- Age gestationnel et maturatif ;
- Poids de naissance (PN);
- Fièvre (T° supérieure à
37,8°c) ou hypothermie (T° inferieure 36°c) ;
- Score d'Apgar bas à la 1 ère,
5ème et 10ème minute ;
- Signes respiratoires : apnée, détresse
respiratoire
- Signes digestifs : refus de s'alimenter, vomissement,
ballonnement abdominal ;
- Signes neurologiques : troubles du tonus, reflexes
archaïques émoussés, troubles de conscience, convulsion,
coma, irritabilité, somnolence ;
- Ictères précoces c'est - à dire
avant la 24ème heure de vie.
- Bilan paraclinique : NFS, CRP, Hémoculture.
Variables de la mère
- Température maternelle supérieure ou
égale à 38°C les jours d'avant ou pendant le travail
d'accouchement sans preuve de paludisme ;
- Infections génito-urinaires maternelles non
traitées du dernier mois de grossesse (2 dernières semaines avant
l'accouchement) ou traitées mais non déclarées
guéries ;
- Rupture prématuré des membranes
supérieure ou égale à 24heures ;
- Aspect du liquide amniotique méconial ou
fétide.
II.3.5. Procédure
Il s'agit d'une simple consultation et
prélèvement des données dans les dossiers de tous les
nouveau-nés faisant les IMF selon nos critères d'inclusion et
d'exclusion au cours de la période d'étude ; c'est ainsi que
nous avons récolté 292 cas d'infections bactériennes
materno-foetales documentés sur 1087 dossiers des nouveau-nés
à terme et prématurés âgés de 72 heures.
A l'HPGRK, devant le contexte anamnestique infectieux
basé sur les symptômes et les signes physiques à
l'admission, une bithérapie associant â lactamine (Ampicilline
200mg/kg/j en IVL) et Aminosides (Gentamicine 2 - 3 mg/kg/j en IM ou Amikacine
7,5mg/kg/j en IVL) ont été administrés à ces
nouveau - nés.
Par ailleurs dans un contexte anamnestique et/ou la
présence des signes cliniques à l'admission, une
trithérapie associant â lactamine (Ampicilline 200mg/kg/j en IVL),
Aminosides (Gentamicine 2 - 3mg/kg/j en IM ou Amikacin 7,5mg/kg/j en IVL) et
Céphalosporine de 3ème génération
(Ceftriaxone 10mg/kg/j en IVL ou Céfotaxime 100 - 200mg/kg 2 - 3x/j en
IVDL) a été instaurée précocement sans attendre
les résultats des examens bactériologiques, afin d'éviter
toute dissémination systémique (sepsis néonatal). La
durée du traitement dépendait de l'évolution
clinique : 5 jours pour les infections mineures, 21 jours pour toute
suspicion d'infections méningées ou systémiques (sepsis
néonatal).
II.3.6. Analyse statistique des données
Nos résultats étaient analysé sur le
logiciel Epi info 7.1.0.3 et Statistical Package for Social Science (SPSS 17.0)
et saisis sur Microsoft Excel 2007. Nous avons exprimé les variables
quantitatives sous forme de moyenne et médiane (écart - type). La
saisie descriptive a présenté les données sous forme de
tableaux et figures avec des pourcentages pour les variables qualitatives. La
comparaison des proportions a nécessité le test de
chi-carré avec seuil statistique inférieur à 5%.
II.4. LIMITES DU TRAVAIL
Lors de la collecte des
données, nous avons rencontré de nombreuses difficultés.
La principale a consisté en la carence des dossiers des nouveau -
nés hospitalisés bien tenus c'est - à - dire contenant des
informations stratégiques sanitaires pour notre travail. En effet, le
site de l'étude étant un hôpital général dont
la mission primaire a été la dispensation des soins et non la
recherche. Ainsi plusieurs éléments ont manqué dans les
documents constituant les bases des données. D'autre part,
l'étude ayant été rétrospective, elle a connu
toutes les faiblesses liées à ce genre de recherche (entre autre
la limitation des paramètres à étudier).
CHAPITRE III : RESULTATS
III.1. INCIDENCE
Durant la période de notre étude allant du 01
janvier au 31 décembre 2001, 1087 nouveau - nés étaient
admis dans le Service de néonatologie de l'HPGRK dont 292 pour des
infections bactériennes materno - foetales, soit une incidence de
26,86%.
III.2. DISTRIBUTION DES NOUVEAU - NES SELON LES
CARACTERISTIQUES GENERALES
III.2.1. Distribution selon le sexe
Les nouveau - nés de sexe masculin ont
représentés 60,62% (soit 177/292 cas) de contre 39,38% de sexe
féminin (soit 115/292 cas) pour un sex ratio (H/F) de 1,53.
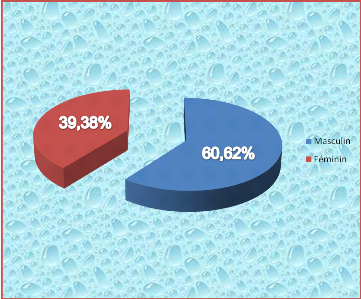
Figure 2 : Diagramme à secteur des nouveau - nés
selon le sexe
III.2.2. Distribution selon l'âge maturatif
Tableau II : Distribution selon l'âge à
l'admission
|
Age (jour de vie)
|
n
|
%
|
|
J0
J1
J2
|
112
103
62
|
38,36
35,27
21,23
|
|
J3
|
15
|
5,14
|
|
Total
|
292
|
100
|
Les nouveau - né de moins de 24 heures de vie (J0) ont
représenté 38,36%.
III.2.3. Distribution selon l'âge gestationnel ou
maturatif
Tableau III : Distribution selon l'âge gestationnel ou
maturatif
|
Age gestationnel
|
n
|
%
|
|
< 37 SA
|
136
|
46,58
|
|
37 - 42 SA
|
103
|
35,27
|
|
>42 SA
|
53
|
18,15
|
|
Total
|
292
|
100
|
Les prématurés (AG < 37 SA) ont
représenté 46,58%. La médiane de l'âge gestationnel
a été de 38,5 SA avec des extrêmes à 32 et 42,5
SA.
II.2.4. Distribution selon le poids de naissance
Tableau IV : Distribution selon le poids de naissance
(PN)
|
Poids de naissance (g)
|
n
|
%
|
|
< 2500
|
143
|
48,97
|
|
2500 - 3999
|
96
|
32,88
|
|
= 4000
|
53
|
18,15
|
|
Total
|
292
|
100
|
Les nouveau - nés avec un poids de naissance (PN) <
2500 g ont été les plus atteints dans une proportion de 48,97%.
Le poids de naissance ont varié entre 2000 et 5360g avec une moyenne de
3157,53g (#177;654,12g) et une médiane de 3105g.
III.4. CARACTERISTIQUES SOCIO - DEMOGRAPHIQUES DES MAMANS
Tableau V : Distribution des nouveau - nés selon
l'âge maternel
|
Tranche d'âge (ans)
|
N
|
%
|
|
16 - 20ans
|
51
|
17,47
|
|
21 - 25ans
|
70
|
23,97
|
|
26 - 30ans
|
83
|
28,42
|
|
31 - 35ans
|
56
|
19,18
|
|
36 - 40ans
|
32
|
10,96
|
|
Total
|
292
|
100
|
La plupart des mères ont un âge compris entre 26 -
30 ans dans une proportion de 28,42%.
Tableau VI : Distribution selon la parité
|
Parité
|
N
|
%
|
|
Primipare
|
137
|
46,92
|
|
Multipare
|
112
|
38,356
|
|
Grande multipare
|
43
|
14,726
|
|
Total
|
292
|
100
|
Les primipares ont représentés 46,92%.
III.5. ANTECEDENTS OBSTETRICAUX
Tableau VII : Distribution selon les
antécédents maternels
|
Antécédents maternels
|
n
|
%
|
|
RPM > 12h
|
121
|
41,44
|
|
Fièvre maternelle
|
80
|
27,39
|
|
Infection uro - génitale
|
49
|
16,78
|
|
LA méconial ou fétide
|
30
|
10,28
|
|
Jumeau atteint d'IMF
|
7
|
2,40
|
|
Chorio - amniotite
|
5
|
1,71
|
|
Total
|
292
|
100
|
La RPM > 12 h a été le facteur de risque le plus
prédominant.
III.6. SIGNES CLINIQUES ET BIOLOGIQUES DES NOUVEAU - NES A
L'ADMISSION ET DURANT L'EVOLUTION
III.6.1. Motif de consultation, d'appel ou de transfert
(référence)
Tableau VIII : Distribution selon les symptômes et
signes cliniques
|
Symptômes et signes cliniques
|
n
|
%
|
|
Fièvre
|
137/292
|
46,92
|
|
Détresse respiratoire
|
71/292
|
24,31
|
|
Ictère
|
63/292
|
21,58
|
|
Toux
|
47/292
|
16,09
|
|
Refus de téter
|
30/292
|
10,27
|
|
Ballonnement abdominal
|
29/292
|
9,31
|
|
Vomissement
|
21/292
|
7,19
|
|
Irritabilité
|
18/292
|
6,16
|
Un nouveau - né pouvait présenter à la fois
des symptômes et signes d'appel, de transfert (référence)
ou de motif de consultation.
La fièvre, la détresse respiratoire et
l'ictère ayant représenté respectivement 46,92%, 24,31% et
21,58%, ont constitué les motifs de consultation, de transfert ou
d'appel les plus fréquents.
III.6.2. Bilan biologique
Les bilans effectués à l'admission étaient
l'hémogramme et la CRP
Tableau IX : Distribution selon la NFS
|
NFS
|
n
|
%
|
|
Hypoleucocytose : GB < 5000/mm3
|
19
|
18,44
|
|
Hyperleucocytose : GB > 25000/mm3
|
31
|
30,10
|
|
Thrombopénie : Plaquettes <
150000/mm3
|
53
|
51,46
|
|
Total
|
103
|
100
|
La thrombopénie était l'anomalie la plus
fréquente dans une proportion de 51,46,% de la NFS.
Tableau X : Distribution selon les résultats de la
CRP
|
Résultats de la CRP
|
N
|
%
|
|
Positif
|
47
|
58,02
|
|
Négatif
|
34
|
41,98
|
|
Total
|
81
|
100
|
La CRP a été positive chez 47 patients soit dans
une proportion de 58,02%.
III.7. PROTOCOLE THERAPEUTIQUE
Tableau XI :Distribution selon le protocole
thérapeutique
|
Protocole
|
N
|
%
|
|
Trithérapie
|
155
|
53,08
|
|
Bithérapie
|
137
|
46,92
|
|
Total
|
292
|
100
|
La trithérapie a été plus utilisée
dans une proportion de 53,08%.
III.8. EVOLUTION CLINIQUE
Tableau XII : Distribution selon l'évolution
clinique
|
Evolution
|
n
|
%
|
|
Favorable ou bonne
|
211
|
75,68
|
|
Abandon du traitement
|
14
|
4,80
|
|
Décès
|
57
|
19,52
|
|
Total
|
292
|
100
|
L'évolution a été favorable dans 75,68% des
cas, 4,80% d'abandon de traitement et une mortalité de 19,52%.
La durée moyenne de l'hospitalisation était de
9,0339 jours (#177;4,5233j) avec des extrêmes de 2 jours et 31 jours.
Tableau XIII : Distribution de la mortalité selon le
poids de naissance (PN)
|
Poids de naissance
|
N
|
%
|
|
< 2500g
|
34
|
59,65
|
|
2500 - 3999g
|
19
|
33,33
|
|
= 4000 g
|
4
|
7,02
|
Total 57 100
Le nouveau - né avec un faible poids de naissance ont un
taux de mortalité de 59,65%.
Tableau XIV : distribution de la mortalité selon
l'âge gestationnel (DR)
|
Age gestationnel
|
N
|
%
|
|
< 37 SA
|
29
|
50,88
|
|
37 - 42 SA
|
26
|
45,61
|
|
>42 SA
|
2
|
3,51
|
Total 57 100
Les prématurés (<37 SA) ont un taux de
mortalité de 50,88%.
CHAPITRE IV : DISCUSSION
IV.1. INCIDENCE
Durant la période de notre étude allant du 01
janvier au 31 décembre 2001, 1087 nouveau - nés étaient
admis dans le Service de néonatologie de l'HPGRK dont 292 pour des
infections bactériennes materno - foetales, soit une incidence de
26,86%. Comparée à d'autres études faites en Afrique,
cette incidence a été inférieure à celle de Mavinga
et al (36%) et de Kouéta et al (73,9%), réalisées
respectivement à Kinshasa (RDC) (35) et à Ouagadougou
(Burkinafaso) (36). Elle a été, par contre supérieure
à celles observées par Djoupomb Njanang M. (30,41%) à
l'Hôpital Gynéco - Obstétrique et Pédiatrique de
Yaoundé (HGOPY) (23), Pierana R. et al (20,27%) à Madagascar (37)
et Aboussad et al (2 - 3%) au Maroc (39). L'incidence hospitalière de
26,86% observée dans notre étude a été
supérieure à celles observées dans quelques pays
développés : Etats - Unis, France et Inde où celle -
ci a été respectivement évaluée à 0,64 %o, 4
%o et 16,8 %o naissances vivantes (5). Les variations de ces incidences peuvent
être attribuées soit à la qualité du plateau
technique ou soit à la méthodologie utilisée.
La fréquence hospitalière très
élevée (26,86%) de l'infection bactérienne materno -
foetale observée dans notre étude aurait été en
rapport avec la présence d'un des facteurs de risque lors de
l'établissement du diagnostic tels que les pathologies associées
à la grossesse, des anomalies durant l'accouchement et la
présence de manifestations cliniques chez le nouveau - né
à la naissance ou pendant l'hospitalisation. Les hémocultures,
paramètres biologiques qui devraient apporter plus de précisions
dans l'établissement du diagnostic de l'infection bactérienne
materno - foetale n'ont pas été réalisées d'une
manière systématique.
IV.2. CARACTERISTIQUES GENERALES
Dans notre étude, le sexe masculin a été le
plus touché (60,62%) que le sexe féminin (39,38%) par l'infection
materno - foetale avec un sex ratio de 1,53. Ce constat a été
également observé par Cimiotti et al à New York (38),
Aboussad et al au Maroc (39), Chokoteu au Mali (40) et Djoupomb Njanang M.
à l'HGOPY (23). Cette prépondérance du sexe masculin a
été notée par les auteurs sans qu'aucune explication
spécifique n'en soit donnée.
Dans notre étude, 46,58% des nouveau - nés atteints
ont été des prématurés. Ce taux a été
plus faible à ceux rapportés par Pierana R. et al (23,5%)
à Madagascar (37), Cisse (11,4%) à Dakar (10), Gérardin P.
et al (18,9%) (41) et Emira Ben H. et all (22,9%) en Tunisie (45). Selon
Gourmont (42), la gravité de l'infection a été plus grande
chez le prématuré où le risque d'infection materno -
foetale a été majorée à 4 - 5 fois plus
fréquente que chez le nouveau - né à terme. La
prématurité a été par conséquent l'une des
causes la plus fréquente de l'infection bactérienne materno -
foetale. Ainsi, les femmes ayant un risque inopiné d'accouchement
prématuré devraient accéder à l'antibioprophylaxie
(10).
Nous avons observé durant notre étude, 48,97% de
nos nouveau - nés atteints avaient un poids de naissance (PN<2500g).
Cette donnée corrobore celles de Pierana R. et al à Madagascar
(37), Yao Atteby (44) à Abidjan et Emira Ben H. et al en Tunisie (45)
ayant respectivement observé 23,1%, 33,6% et 18% des nouveau -
nés avec un faible poids de naissance dans leurs études. Le poids
de naissance (PN<2500g) constitue un facteur de risque élevé
d'infection (43) ; cela justifierait l'incidence élevée
d'infections bactériennes materno - foetales observée chez les
nouveau - nés avec un poids de naissance < 2500g admis pendant la
période de notre étude.
IV.3. CARACTERISTIQUES SOCIO - DEMOGRAPHIQUES DES
MAMANS
Dans notre série, la majorité des mères
avaient un âge compris entre 26 et 30 ans dans une proportion de 28,42%
avec une moyenne de 27,0798 ans. Cette observation corrobore celle de MATUMONA
qui a rapporté une moyenne de 28 ans dans son étude
réalisée en 2010 aux CUK (15). Ce constat serait en rapport avec
la population féminine constituée des jeunes mamans dans notre
pays.
Dans notre étude, 46,92% d'infections bactériennes
materno - foetales ont été observées chez les primipares.
Cette donnée corrobore celle observée aux Etats - Unis (5) ;
celle - ci a été notée sans qu'aucune explication
scientifique n'en soit donnée.
IV.4. ANTECEDENTS OBSTETRICAUX
Dans notre étude, la RPM >12 heures, la fièvre
maternelle ont constitué les facteurs de risque d'infection les plus
fréquents ; ils ont été respectivement
observées à 41,44% et 27,39%. En Tunisie (32), Emira Ben H. et al
ont constaté la prépondérance de RPM à 63,2% et la
fièvre maternelle à 57,7%, tandis que Kago et al à l'HCY
(46) et Chomeni (47) à Yaoundé ont respectivement constaté
en 1991 et 2001 la prédominance des leucorrhées fétides et
de la RPM ; alors que dans l'étude réalisée par
Balaka et al à Lomé, l'accouchement à domicile et
l'anomalie du liquide amniotique ont été
prépondérant (48). Dans les pays développé,
notamment en France, les facteurs de risque généralement
retrouvés ont été l'anomalie du LA et la RPM en France. En
effet, selon les données de l'Agence Nationale d'Accréditation et
de la Santé (5), la RPM, la prématurité inexpliquée
< 35SA et la fièvre maternelle > à 38°C avant ou en
début de travail, sont les critères majeurs d'infection
bactérienne materno - foetale qui pourrait expliquer leur
prépondérance dans notre étude.
IV.5. SIGNES CLINIQUES ET BIOLOGIQUES DES NOUVEAU - NES A
L'ADMISSION ET DURANT L'EVOLUTION
La fièvre (46,92%), la détresse respiratoire
(24,31%) et l'ictère (21,58%) ont constitué les motifs de
consultation, de transfert ou d'appel les plus fréquemment
rencontrées dans notre étude.
En 2007, Djoupomb Njanang M. (23) a constaté que la
fièvre (44,95%), les troubles de comportement (32,11%) dont
l'irritabilité et le refus de téter, les troubles respiratoires
(28,90%) dont la détresse respiratoire et la toux ont constitué
les motifs de consultation les plus fréquemment observés à
l'HGOPY. Pierana R. et al ont décrit la fièvre (63,7%), les
troubles digestifs (13,9%) et les troubles respiratoires (13,6%) comme
principales manifestations d'infections materno -foetales ; alors que
Ayivi (Cotonou) (50) et Akaffou (Abidjan) (51) ont décrit des troubles
digestifs suivis des troubles neurologiques. Selon Yao Atteby (44), les
principaux symptômes se sont manifestés par des troubles
neurologiques, des signes cutanés, de la détresse respiratoire et
la fièvre. Les signes cliniques doivent toujours être pris en
compte ; et tout nouveau - né qui présente toute anomalie
clinque, sans raison apparente doit être a priori suspect d'infection
(52).
Lors de l'établissement du diagnostic devant
l'impossibilité de réaliser une hémoculture ou un
prélèvement bactériologique, la CRP, la leucocytose et la
thrombopénie présentant des perturbations ont été
prises en faveur d'une infection bactérienne materno - foetale. Nous
avons constaté dans les anomalies de la NFS, une hyperleucocytose avec
GB > 25000 leucocytes/mm3 à 30,10% (soit 31/103 cas), une
leucopénie avec GB < 5000 leucocytes/mm3 à 18,44%
(soit 19/103 cas) et une thrombopénie avec plaquettes < 150 000
thrombocytes/mm3 à 51,46% (soit 53/103 cas). Aboussad (39) au
Maroc en 1996 avait décrit une thrombopénie dans 6% des cas.
Dans notre étude, nous avons retrouvé une CRP
positive dans 58,02% (soit 47/81 cas). Pierana R. et al (37), Aboussad (39) et
Yao Atteby (44) ont noté CRP positive respectivement à 28,7%,
58,7% et 52%. Ainsi, la CRP est un bon marqueur biologique quoi que tardif de
l'infection materno - foetale avec une spécificité et une
sensibilité respectivement de 78% et 91% (5). Même s'il ne permet
pas de faire une nette différence entre l'infection bactérienne
et virale comme la procalcitonine qui ne s'élève qu'en cas
d'infection bactérienne, elle demeure l'un des meilleurs marqueurs
biologiques de l'infection bactérienne materno - foetale.
IV.6. PROTOCOLE THERAPEUTIQUE
Devant le contexte anamnestique infectieux basé sur les
symptômes et signes physiques à l'admission, une bithérapie
a été administrée aux nouveau - nés suspect
d'infection. Dans un contexte anamnestique et/ou la présence des signes
cliniques à l'admission, une trithérapie a été
instaurée précocement sans attendre les résultats des
examens paracliniques, afin d'éviter une éventuelle
dissémination systémique (sepsis néonatal).
L'antibiothérapie était probabiliste, justifiée selon les
germes les plus fréquemment rencontrés en cas d'infection materno
- foetale, à savoir Escherichia coli (sensible aux
Céphalosporines de 3ème génération),
Listéria monocytogène (sensible à la Pénicilline),
et le Streptocoque â hémolytique du groupe B (sensible aux deux).
L'utilisation d'association de la gentamicine ou Amikacin avec les â
lactamines a été à titre de synergie. L'infection
bactérienne materno - foetale a été traitée
systématiquement par une antibiothérapie probabiliste en
attendant l'isolement des germes. Ceci corrobore l'étude de Pierana et
al à Madagascar (45).
IV.7. EVOLUTION CLINIQUE
Nous avons constaté une évolution favorable ou
bonne dans 75,68% des cas. Il y a un abandon de traitement dans 4,80% et le
décès dans 19,52% des cas. Pierana R. et al (37), Cisse CT.et all
(10) et Aboussad et al (39) ont observé un taux de mortalité
respectivement de 8 ,4%, 19,51% et 46%. En effet, cette mortalité
néonatale est différente d'un pays à un autre et d'une
structure hospitalière à une autre. Ceci serait du au reflet du
niveau socio - économique des parents du nouveau - né et de la
qualité des soins dans les structures hospitalières dans ces
différents pays en développement.
Le nouveau - né avec un poids de naissance <2500g ont
un taux de mortalité de 59,65%. Chokoteu au Mali (40) et Mutombo en Cote
d'Ivoire (49) ont aussi observé une létalité importante
dans la tranche des nouveau - nés avec faible poids de naissance. En
effet selon les données de l'OMS, les nouveau - nés de faible
poids de naissance représentent un risque élevé de
décès, soit vingt fois plus que le nouveau - né à
terme (3).
Dans notre étude nous avons observée une
mortalité élevée de 59,65% chez les nouveau - nés
prématurés. Selon l'analyse des factoriels des correspondances
des variables, la mortalité croit au fur et à mesure que
l'âge gestationnel diminue. Aboussad et al au Maroc (39) et Mutombo en
Cote d'Ivoire (49) ont noté que la prématurité
était associée à une létalité importante. Le
transfert d'anticorps de la mère au foetus étant plus important
dans la deuxième moitié du troisième trimestre (23), cela
pourrait expliquer la susceptibilité importante des nouveau - nés
prématurés aux infections et aux décès comme nous
l'avons constaté.
CONCLUSION
Au terme de cette étude documentaire consacrée
à la prise en charge des infections bactériennes materno -
foetales à l'HPGRK durant une période allant du 01 janvier2011 eu
31 décembre 2011, les faits suivants peuvent être
retenus :
- La fréquence hospitalière des infections
bactériennes materno - foetales a été très
élevée à l'HGRK ;
- Les nouveau - nés de sexe masculin font plus des
infections que le sexe féminin ;
- Les nouveau - nés prématurés ont
été les plus atteints ;
- Les nouveau - nés avec un poids de naissance <
2500g ont été les plus atteints ;
- La plupart des infections bactériennes materno -
foetales ont été observées chez le nouveau - né
provenant des primipares ;
- La RPM >12 heures et la fièvre maternelle ont
constitué les facteurs de risque d'infection les plus fréquemment
rencontrés ;
- La fièvre, la détresse respiratoire et
l'ictère ont constitué les motifs de consultation, de transfert
ou d'appel les plus fréquents ;
- La CRP demeure l'examen le plus demandé ; il est
plus meilleur que la formule leucocytaire ;
- Le protocole thérapeutique a été
basé sur une antibiothérapie probabiliste faite soit d'une
bithérapie soit d'une trithérapie. L'hémoculture est un
atout pour la mise en évidence de l'agent causal en vue d'adopter
l'antibiothérapie adéquate ;
- L'évolution a été favorable et les
facteurs de mauvais pronostic ont été la
prématurité et le faible poids de naissance (PN<2500g).
PERSPECTIVES
Aux personnels soignants :
- Renforcer la collaboration entre les personnels soignants
(médecins généralistes, obstétriciens, sages -
femmes et pédiatres) pour la prévention ;
- Multiplier leurs efforts pour réduire la
morbidité et la mortalité néonatale d'origine
infectieuse ;
- Etablir des fiches médicales ayant les paramètres
suivants : la profession et le niveau d'étude des parents, le
statut marital et le nombre des consultations prénatales (CPN)
réalisées durant la grossesse ;
- Veiller à remplir correctement les fiches sans
négliger les moindres étapes de la prise en charge ;
- Veiller à remplir et annexer les résultats des
bilans paracliniques (NFS, formule leucocytaire, Examen
cytobactériologique des urines, LCR, hémoculture et
antibiogramme) dans les dossiers des malades;
- Veiller aux suivis post thérapeutiques des nouveau -
nés ayant consultés et pris en charge ;
- Que les mesures d'asepsie soient strictes à la
maternité et dans le Service de néonatologie de l'HPGRK
- Informer les parents sur les mesures de sécurités
qui peuvent être prises lors des consultations prénatales et dans
l'avenir ;
Aux parents et/ou femmes enceintes :
- De faire les examens biologiques demandés ;
- De bien suivre leurs consultations prénatales et
être attentifs aux moindres anomalies durant la grossesse.
REFERENCES
1. Aujard Y. Epidémiologie des infections
néonatales bactériennes primitives. Arch Pédiatr
1998 ; 5 : 200 - 3.
2. Labie D. Le scandale des quatre millions des morts
néonatales chaque année bilan et actions possibles.
Médecine/ Sciences 2005 ; 21 : 768 - 71.
3. THE WHO YOUNG INFANTS STUDY GROUP. Bacterial etiology of
serious bacterial infections in young infants in developing countries: results
of a multicenter study. Pediatr Infect Dis J 1999: S 17 - 22.
4. Rambaud P. Infections du nouveau - né Mai 2003.
Avaible from : http://
www.santé.Ujf-Grenoble.fr/SANTE/.
5. Agence Nationale d'Accréditation et d'Evaluation en
Santé (ANAES). Diagnostic et traitement curatif de l'infection
bactérienne précoce du nouveau - né. PARIS :
ANAES ; Septembre 2002. [consulté le 28 décembre 2012].
Disponible à partir de
http://www.sfpediatrie.com/uploads/media/synthese-inn-mel2006.pdf.
6. Vergnano S, Sharland M, Kazembe P, Mwansambo C, Heath PT.
Neonatal sepsis: an international perspective. Arch Dis Child Fetal Neonatal
2005; 90: 220 - 224.
7. Akaffou, Amon - Tanoh DF, Lasme E, Ehua - Amangoua E,
Kangah D. Les infections néonatales en milieu hospitalier à
Abidjan. Méd Afr Noire 1998 ; 45 (6) : 415 - 7.
8. Kouéta F, Yé D, Daol L, Néboua D,
Sawadogo A. Neonatal morbidity and mortality in 2002 - 2006 at the Charles de
Gaulle pediatric hospital in Ouagadougou (Burkinafaso). Cahier d'études
et de recherche francophones/ Santé 2007 Oct - Déc; 17(4): 187 -
91.
9. Mayanda HF, Betho VMF, Malonga H, Djouob S, Senga P.
Morbidité et mortalité néonatale au CHU de Brazzaville.
Méd Afr Noire 1989 ; 582 - 3.
10. Cisse CT, Mbengue - Diop R, Moubarek M, Ndiay O, Dotou CR,
Cotou CS et al. Infections néonatales bactériennes au CHU de
Dakar. Gynécol Obstét Fertil 2001 ; 29 : 433 - 9.
11. Essama J. Incidence des infections néonatales
bactériennes au Centre Hospitalier d'Essos. Thèse de doctorat en
Médecine, Faculté de Médecine et Sciences
Biomédicales, Université de Yaoundé I, 1992.
12. Gold F, Blond MH, Lionnet C. Pédiatrie en
Maternité réanimation en sale de naissance. 2è
édition, Masson 2002 pp 160 - 168.
13. KIETA KF. Morbidité - mortalité et facteurs
de risque au service de néonatologie des CUK. Mémoire de
spécialisation en Pédiatrie, janvier Unikin/Kinshasa 2002
pp72.
14. MUAKU M. Etude de la morbi - mortalité au centre
des prématurés aux CUK. Mémoire de spécialisation
en Pédiatrie. Unikin/Kinshasa 1983.
15. MATUMONA N. Prise en charge des infections materno -
foetales (type sepsis) aux CUK. Mémoire de spécialisation en
Pédiatrie. Unikin/Kinshasa 2010.
16. Lejeune C, Maudieu P, Robin M, Nectoux M. Fréquence
des infections bactériennes néonatales dans les unités de
réanimation et/ou néonatologie. Etude multicentrique à
l'aide d'un codage commun informatisé. Pédiatrie 1986 ;
41 : 95 - 104.
17. Saizou C, Farnoux C, Rajguru M, Bingen E., Aujard Y.
Infections bactériennes graves du nouveau - né. Arch
Pédiatr 2001 ; 8 Suppl. 4 : 721S - 5.
18. Seaward PGR, Hannah ME, Mythr TL, Farine D, Ohlsson A,
Wang EE et al. International multicenter term PROM study: evaluation of
predictors of neonatal infection in infants born to patients with premature
rupture of membranes at term. Am J Obstet Gynécol 1998; 179: 635 - 9.
19. Parks D, Garcia J, Moyer V, Yetman R. Management of
asymptomatic term neonates born to mothers with group B streptococcus. J
Pediatr Health Care 1999; 13: 37 - 9.
20. Lawn JE, Zupan J, Begkoyian G, Knippenberg R. Newtown
Survival: la santé du nouveau - né quatre millions de nouveau -
nés meurent chaque année, bien qu'il existe des interventions
efficaces et peu chères, 2006.
21. Aujard Y. Infections néonatales (I).
Encyclopédie médico - chirurgicale, pédiatrie, 4-002-R-90,
2001, 16p.
22. Vergano S, Sharland M, Kazembe P, Mwansambo C, Heath PT.
Neonatal sepsis: an international perspective. Arch Dis Child Fetal Neonatal
2005; 90: F220 - 224.
23. Djoumpong Njanang M. Les infections néonatales
bactériennes dans l'unité de néonatologie de
l'Hôpital gynéco - obstétrique et pédiatrique de
Yaoundé. Thèse d'obtention de Docteur en Médecine,
Université de Montagnes/Cameroun 2007.
24. Yvenou C. Les infections bactériennes par
contamination anté ou pernatale, contamination bactérienne
postnatale, infections virales ou parasitaires, CHU de Rennes, Institut
Mère - Enfant, annexe pédiatrique, Hôpital sud. Site
éditeur site médical à l'usage des
étudiants. Réseau pédagogique de la Faculté de
Médecine de Rennes ; 1999.
25. Schuchat A, Deaven - Robinson K, Plikaytis BD, Zangwill
KM, Mohle - Boetani J, Wenger JD. Multistate ease - control study of maternal
risk factors for neonatal group B streptococcal disease. Pediatr Infect Dis J
1994; 13: 623 - 9.
26. Listéria monocytogène. Avaible from:
http://fe.wikipedia.org/wiki/listéria_monocytogène.
27. Tizard I, Grézel D. Immun 2 - 18 :
Immunité du jeune individu ; transfert passif de l'immunité.
Veterinary Immunology - an Introduction. 4è édition 1992.
28. Grenier B, Gold F : Infections néonatales
In : Développement et maladies de l'enfant édition Masson
1986 ; pp 599 - 603.
29. Chiabi A, Gervaix A, Monebenimp F, Obama MT, Essono E,
Kago I et al. Diagnostic makers of infection in current pediatric practice.
Clin Mother Child Health 2007. May; 4(1): 671 - 8.
30. Kawamura M, Nishida H. The usefulness of serial C -
reactive protein measurement in managing neonatal infection. Acta Paediatr
1995; 84: 10 - 3.
31. Aindender E, Cabatu EE, Guzman DM, Sweet AY. Serum C -
reactive protein and problems of newborn infants. J Paediatr 1982; 101: 438 -
40.
32. Kuhn P. Diagnostic précoce de l'infection
néonatale : apport du dosage de la procalcitonine et de
l'interleukine 6 [thèse]. Strasbourg : Faculté de
Médecine ; 1997.
33. Maire F, Héraud MC, Loriette Y, Normand B,
Bègue RJ, Labbé A. Intérêt de la procalcitonine dans
les infections néonatales. Arch Pédiatr 1999 ; 6 : 503
- 9.
34. Muyila I - ID, Utshudi D.A et Kakama J-T. les infections
néonatales chez les prématurés à l'Hôpital
Général Mama yemo, Kinshasa/Zaïre. Panorama Médical -
1995 ; vol, n°12 : 728 - 739.
35. Mavinga L, Kazadi A. Premières journées de
périnatalogie de Kinshasa 2004: Aspects néonatals des infections
bactériennes dans les Clinques Universitaires de Kinshasa de Juin 2001
à Juin 2004.
36. Kouéta F, Yé D, Dao L, Néboua D,
Sawadogo A. Neonatal morbidity and mortality in 2002 - 2006 at the Charles de
Gaulle pediatric hospital in Ouagadougou (Burkinafaso). Cahiers d'études
et de recherché francophones/Santé 2007 Oct - Dec; 17(4): 187 -
81.
37. Pierana Randaoharison, Norotiana Rabesandratana, Noeli
Razafindrasoa, Dinasoa Rabenjamina, Lucienne Rafaralalao, Diavolana
Andrianarimanana. Facteurs de risque des infections materno - foetales au CHU
de Mahajanga Madagascar. Disponible sur http://www.revue-esante.info.
38. Cimiotti JP, Haas J, Saiman L, MD, MPH ; Elaine L.
Larson EL. Impact of staffing on bloodstream infection in the neonatal
intensive care unit. Arch Pediatr Adolesc Med. 2006; 160: 832 - 6.
39. Aboussad A, Chafai S, Benomar S, Bennis M, Sqalli M,
Belbachir M, Benmaazouz FZ. L'infection néonatale au Maroc. Etude
prospective à propos de 100 cas. Méd Mal Infect, 1996 ;
26 : 322 - 6.
40. Chokoteu Y. Infections bactériennes du nouveau -
né dans l'unité de réanimation néonatale du CHU
Gabriel Touré. Thèse de doctorat Faculté de
Médecine, de Pharmacie et d'Odonto - Stomatologie, Université de
Mali 2004 - 2005.
41. Gérardin P, Fianu A, Choker G, Carbonnier M, Jamal-
Bey K, Heisert M, Picot S, Favier F, Robillard PY, Barau G. Infection
bactérienne néonatale dans le sud de la Réunion :
incidence et application des critères de risque Anaes 2002.
Médecine et maladies infectieuses. 38(2008), 192 - 199.
42. Gourmont MV, Arnaud F, Guibert M, Lacaze - Masmonteil T.
Infection bactérienne materno - foetale en maternité.
Epidémiologie bactérienne de l'infection materno - foetale :
expérience d'un centre périnatal. Journ Paris de Péd,
Flammarion Médecine - Science, Paris, 1998 ; 163 - 71.
43. Enquête démographique et de Santé au
Cameroun 2004 : Institut National de la Statistique (INS) et ORC Macro.
2004. Claverton, Maryland : USA INS et ORC Macro.
44. Yao Atteby JJ, Cisse L, Orega M, Attimere Y, Oulaï S,
Djadan M, Andoh J. Infections néonatales à Abidjan. Aspects
cliniques et étiologiques. Médecine d'Afrique Noire 2006 ;
53(2) : 124 - 6.
45. Emira Ben Hamida Nouaili, Makrem Harouni, Sihem Chaouachi,
Rachida Sfar, Zahra Marrachi. L'infection materno - foetale
bactérienne : Etude rétrospective à propos de 144
cas. Tunisie médicale - 2008 ; Vol 86 (n°2) : 136 -
139.
46. Kago I, Wouafo Ndayo M, Tchokoteu PF, Koki Ndombo P,
Tetanye E, Doumbe P et al. Neonatal septicemia and meningitis caused by gram -
negative bacilli in Yaoundé: clinical, bacteriological and prognostic
aspects. Bull Soc Exot 1991; 84(5): 573 - 81.
47. Chomeni KHC. Méningite à pneumocoque chez le
nouveau - né de 0 à 2 mois au Centre Mère et Enfant de la
fondation Chantal Biya de Yaoundé : Aspect
épidémiologique, clinque et évolutif. Thèse de
doctorat en médecine, Faculté de Médecine et Sciences
Biomédicales, Université de Yaoundé I, 2003 - 2004.
48. Balaka B, Bonkoungou P, Sqalli M, Bambara M, Millogo A,
Agbèrè AD. Analyse comparative des méningites
bactériennes néonatales à Lomé, Bobo - Dioulasso,
Casablanca et Lyon. Bull Soc Pathol Exo, 2004 ; 97(2) : 131 - 4.
49. Mutombo T. mortalité néonatale dans un
hôpital rural : cas de l'Hôpital Protestant de Dobou.
Méd Afr Noire 2004 ; 40(7) : 472 - 7.
50. Ayivi B, Massougbodji A, Aissi E, Alihounou E, Hazoume F
et coll. Les infections néonatale au centre National Hospitalier et
Universitaire de Cotonou. Médecine d'Afrique Noire 1998, 36(4) :
300 - 331.
51. Akaffou E, Amon- Tanoh DF, Lasme E, Ehua - Amagoua E,
Kangah D et Coll. Les infections bactériennes néonatales en
milieu hospitalier à Abidjan. Médecine d'Afrique Noire 1998,
45(6) : 414 - 417.
52. Blond MH, Poulain P, Gold F, Bingen E, Waiter H, Quentin
R. Infection bactériennes materno - foetale. EMC - Gynécologie
Obstétrique 2(2005): 28 - 90.
ANNEXES
FICHE DE COLLECTE DES DONNEES SUR LA PRISE EN CHARGE DES
INFECTIONS BACTERIENNES MATERNO - FOETALES A L'HOPITAL PROVINCIAL GENERAL DE
REFERENCE DE KINSHASA
1. IDENTITE
Nom et prénom du nouveau né:
...............................................................
Sexe : Masculin Féminin
Date de naissance : ....... / ......... / ..........
Age maturatif à l'admission : J0 J1
J2 J3
Date d'admission : ....../ ........./ ......
Provenance du nouveau - né infecté : HPGRK
Autres formations sanitaires (préciser)
Commune d'origine : ................
Profession : Chômeurs
Libérale Elève ou Etudiant
Statut matrimonial : Mariée
Célibataire Union libre
Niveau - d'étude : Primaire Secondaire
Humanité Université
(supérieur)
2. MOTIF DE CONSULTATION, DE TRANSFERT OU D'APPEL :
..............................
3. ANTECEDENTS OBSTETRIQUES
Identité gynéco - obstétricale :
Parité Gestité
Avortements
Age : .......... ans
DDR : ......../ ......../ .......... et Terme probable
(TP) :....../ ........./ ........
Nombre des consultations prénatales
(CPN) :................
RPM > 12h : Oui Non
Liquide amniotique (LA) : Clair
Méconial Fétide
Fièvre maternelle > 38°C avant ou pendant
l'accouchement : Oui Non
Infection uro - génitale au cours de la grossesse :
Oui Non
Jumeau atteint d'IMF : Oui Non
4. ANTECEDENTS NEONATALS
Modalités d'accouchement : Voie basse
Césarienne
Poids de naissance (PN) :....................g
Apgar à la 1ère, 5ème
et 10ème minute : ......../ ......../ ......
Inhalation du liquide amniotique méconial : Oui
Non
5. EXAMEN CLINIQUE
Paramètre anthropométriques :
v Poids : .................... g
v Taille : .....................cm
v Périmètre crânien (PC):...............cm
v Périmètre brachial (PB) :..............cm
v Périmètre thoracique (PT) :...........cm
Etat des conjonctives :
v Conjonctives palpébrales : Colorées
Peu colorées Pâle
v Conjonctives bulbaires : Anictérique
Subictérique Ictériques
Température (t°) :...............°C
v Normale
v Hypothermie (t° < 35°C)
v Fièvre (t° > 37,8°C)
Coloration du nouveau - né (cochez):
v Teint rose uniforme
v Teint gris
v Teint rose avec acrocyanose
Examen du coeur :
v FC ..................battements/minute :
Ø Normale
Ø Bradycardie
Ø Tachycardie
v Auscultation :
Ø Bruits cardiaques normal : Oui
Non
Ø Souffles : Oui
Non
Examen pulmonaire :
v FR : .....................cycles/minute Type de
cycle : Régulier : Oui ou Non
Ø Apnée
Ø Normale
Ø Bradypnée
Ø Polypnée
v Auscultation (cochez):
Ø Murmure vésiculaire pur
Ø Râles pulmonaire
Examen de l'abdomen (cochez) :
v Ballonné : Oui Non
v Souple : Oui Non
v Depréssible : Oui Non
v Sans organomégalie : Oui Non
Ø Hépatomégalie : Oui
Non
Ø Splénomégalie : Oui
Non
Examen neurologique (cochez):
v Nouveau né éveillé
Nouveau- né somnolent nouveau - né en coma
v Cri :.................................
v Tonus passif :
Ø Le coude atteint la ligne médiane : Oui
Non
Ø Le talon atteint l'oreille homolatérale :
Oui Non
v Tonus actif :
Ø Dégage le nez du plan du lit : Oui
Non
v Reflexes archaïques:
Ø Succion
déglutition :............................
Ø Grasping :
........................................
Ø Moro :
..............................................
Conclusion (cochez):
v Examen neurologique satisfaisant
v Examen neurologique peu satisfaisant
Examen cutané (cochez):
v ictère précoce c.à.d. avant
24ème heure de vie
v Purpura
v Eruption
v Sclérème
Age gestationnel selon FINNSTRÖM :
.......................................... semaines
6. EXAMENS PARACLINIQUES
Bilan paraclinique :
v Goutte épaisse
(GE) :...................................
v NFS
Ø
GB :.........................................................
/mm3
Ø Plaquette :
................................................/mm3
Ø
Hématocrite :.............................................%
v CRP :.............................mg/dl
v Formule leucocytaire (FL) : N.............
L.............. E............... B...........
v ECBU (cochez):
Ø Non fait
Ø Négatif
Ø Positif
· Germe: .................................
- Sensible :...............................
- Intermédiaire : ........................
- Résistance:.............................
v PL (cochez) :
Ø Non fait
Ø Négatif
Ø Positif
· Germe: .................................
- Sensible :...............................
- Intermédiaire : ........................
- Résistance:.............................
v Hémoculture :
Ø Non fait
Ø Négatif
Ø Positif
· Germe: .................................
- Sensible :...............................
- Intermédiaire : ........................
- Résistance:.............................
|
Antibiotique
|
Sensible
|
Intermédiaire
|
Résistance
|
|
Amikacin
|
|
|
|
|
Ampicilline
|
|
|
|
|
Cefotaxime
|
|
|
|
|
Ceftriaxone
|
|
|
|
|
Ciprofloxacine
|
|
|
|
|
Gentamicine
|
|
|
|
v Radiographie du thorax :
............................................................................................
7. ANTIBIOTIQUE UTILISES :
.........................................................................................
8. DUREE D'HOSPITALISATION :
.............................................Jours
9. EVOLUTION
v Favorable ou bonne
v Abandon du traitement
v Décès
10. DATE DE SORTIE OU DE DECES :....../
........./......
11. SEQUELLES OU COMPLICATIONS
....................................................................
| 


