|



FACULTE DE MEDECINE

FISTULES UROGENITALES D'ORIGINE OBSTETRICALE:
ASPECTS EPIDEMIOLOGIQUES, SOCIOECONOMIQUES, CLINIQUES ET
THERAPEUTIQUES A L'HOPITAL DE RUHENGERI.
MEMOIRE DEFENDU ET SOUTENU
PUBLIQUEMENT EN VUE DE L'OBTENTION
DU GRADE DE DOCTEUR EN MEDECINE
GENERALE.
PAR : SIBORUREMA
LAURENT
DIRECTEUR:
CODIRECTRICE :
DR VYANKANDONDERA JOSEPH
DR BETTINA UTZ
Huye, Novembre 2006
DEDICACE
A Dieu Tout Puissant, pour ta miséricorde et ta
protection.
A mes parents et beaux
parents.
A ma chère épouse Nyiransabimana
Concessa.
A nos enfants Siborurema Cyuzuzo Esther, Cyiza Enock,
Cyimana Moise,
Cyizere Elie et Nyirarukundo Charlotte.
A la famille Gatera Charles.
A la famille Pasteur Kabindigiri
Marc.
A la famille Pasteur Mujyarugamba
André.
A tous mes frères et
soeurs.
A la famille Dr Kageruka Martin.
A la famille feu Dr Munyentwali
François
Pour tant d'affections, de sacrifices, de privations,
d'encouragements et de prières, voilà le fruit de vos
pénibles efforts.
A tous ceux et celles qui oeuvrent pour la
vie
A tous les miens, je dédie affectueusement ce
travail.
REMERCIEMENTS
L'oeuvre que voici n'aurait pu apparaître sans la
participation appréciable de plusieurs personnes.
Que les maîtres auprès desquels nous avons appris
l'art de guérir soient ici vivement remerciés pour leur
disponibilité et leur souci d'enrichir notre bagage intellectuel.
Nos remerciements s'adressent vivement au Dr Vyankandondera
Joseph qui,
malgré ses multitudes responsabilités a bien
voulu diriger ce travail, qu'il trouve à travers cet ouvrage notre
profonde gratitude.
Au Dr Bettina Utz Codirectrice de ce travail, pour son
dévouement au travail, sa grande sympathie, aide et perfection à
notre encadrement et notre oeuvre que voici.
Nous ne pouvons pas passer sous silence l'énorme
contribution du Dr Hategekimana Théobald qui n'a pas cessé de
nous encourager pour ce travail.
Notre profonde gratitude va aussi au Dr Tom Raassen, Dr
Marietta Mahendeka et Dr Peter Bech Larsen. Leur soutien scientifique nous a
été de grande importance.
Nos remerciements vont aussi aux membres du jury qui ont
accepté de passer leur temps à lire et corriger ce travail, leurs
suggestions ont été hautement appréciées pour la
forme définitive de ce travail.
Nos vifs remerciements s'adressent cordialement au
Gouvernement Rwandais qui a beaucoup contribué pour la poursuite de nos
études.
Nous exprimons également, et tout spécialement
notre gratitude au personnel de maternité et de la salle
d'opération de l'hôpital Ruhengeri, pour leur abnégation et
leur précieux soutien.
Il serait sans signification de ne pas témoigner notre
marque de sympathie à tous les amis, collègues et compagnons de
lutte ; les hauts et les bas vécus ensemble resteront à
jamais inoubliables.
Ce serait enfin une ingratitude de terminer sans remercier
tous ceux qui, de près ou de loin, ont contribué à faire
fructifier notre cursus académique.
Que tous trouvent ici l'expression de notre profonde
gratitude.
SERMENT D'HIPPOCRATE
« En présence des
Maîtres de cette école,
de mes chers condisciples,
je promets et je jure d'être fidèle
aux lois de l'honneur et de la probité
dans l'exercice de la Médecine.
Je donnerai mes soins gratuits à l'indigent
et je n'exigerai jamais un salaire
au dessus de mon travail.
Admis dans l'intérieur des maisons,
mes yeux ne verront pas ce qui s'y passe,
ma langue taira les secrets qui me seront confiés,
et mon état ne servira pas
à corrompre les moeurs ni à favoriser le
crime.
Respectueux et
reconnaissant envers mes Maîtres,
je rendrai à leurs enfants
l'instruction que j'ai reçue de leurs pères.
Que les hommes m'accordent leur estime
si je suis fidèle à mes promesses.
Que je sois couvert d'opprobre et méprisé
de mes confrères si j'y manque
CORPS PROFESSORAL DE LA FACULTE DE MEDECINE
Bureau administratif de la Faculté de
Médecine
|
Doyen
|
Prof.Dr NSANZE Herbert
|
|
Vice Doyen chargé des études sous
graduées
|
Dr MUSEMAKWELI André
|
|
Vice Doyen chargé des études
post-graduées
|
Prof.Dr KAKOMA Jean Baptiste
|
|
Secrétaire Académique
|
Mr. UWIHANGANYE Emmanuel
|
Personnel Académique de la Faculté de
Médecine
|
Nom et Prénom
|
Grade
|
Spécialité
|
|
Prof. Dr NTABOMVURA Venant
|
PA
|
ORL
|
|
Dr GAHUTU Jean Bosco
|
CC
|
Physiologie
|
|
Dr GASAKURE Emmanuel
|
CC
|
Cardiologie
|
|
Dr MUGANGA Narcisse
|
CC
|
Pédiatrie
|
|
Dr MUSEMAKWELI André
|
CC
|
Infectiologie
|
|
Dr NGABONZIZA François
|
CC
|
Gastro-entérologie
|
|
Dr NKURIKIYIMFURA Jean Baptiste
|
CC
|
Bactériologie virologie
|
|
Dr NYAKAYIRO Alexis
|
CC
|
ORL
|
|
Dr RUKERIBUGA Nicodème
|
CC
|
Dermatologie vénérologie
|
|
Dr TWAGIRAYEZU Emmanuel
|
CC
|
Chirurgie
|
|
Dr UWAMBAZIMANA Jeanne d'Arc
|
CC
|
Anesthésie réanimation
|
|
Dr GASHEGU K. Julien
|
CCA
|
Anatomie
|
|
Dr HAGENGIMANA Athanase
|
CCA
|
Psychiatrie
|
|
Dr KAGAME Abel
|
CCA
|
Cardiologie
|
|
Dr MUGENZI Dominique Savio
|
CCA
|
Chirurgie
|
|
Dr MUHIZI Charles
|
CCA
|
Ophtalmologie
|
|
Dr MUNYANDAMUTSA Naason
|
CCA
|
Psychiatrie
|
|
Dr MUNYARUGAMBA Protais
|
CCA
|
ORL
|
|
Dr NKERAMIHIGO Emmanuel
|
CCA
|
Médecine interne
|
|
Dr RUDASINGWA GATEGE Joseph
|
CCA
|
Médecine Interne
|
|
Dr RUGWIZANGOGA Eugène
|
CCA
|
Chirurgie
|
Personnel Académique de la Faculté de
Médecine
|
Dr BAVUMA Charlotte
|
Ass
|
Médecine interne
|
|
Dr KALISA UMUTESI Louise
|
Ass
|
Imagerie médicale
|
|
Dr KANIMBA Athanase
|
Ass
|
Gynéco obstétrique
|
|
Dr MUHORAKEYE Georgette
|
Ass
|
Stomatologie
|
|
Dr MUKAGATARE Isabelle
|
Ass
|
Biologie clinique
|
|
Dr MUNYANGANIZI URUJENI Rosine
|
Ass
|
Biologie clinique
|
|
Dr MUSAFIRI Sanctus
|
Ass
|
Médecine interne
|
|
Dr MUTESA Léon
|
Ass
|
Génétique médicale
|
|
Dr MUTIJIMA Eugène
|
Ass
|
Anatomopathologie
|
|
Dr NDOLI MINEGA Jules
|
Ass
|
Anesthésie Réanimation
|
|
Dr NIZEYIMANA Théoneste
|
Ass
|
Médecine interne
|
|
Dr SEMANYENZI SAIBA Eugène
|
Ass
|
Ophtalmologie
|
|
Dr SEMINEGA Benoît
|
Ass
|
Médecine interne
|
|
Dr SIBOMANA Jean Claude
|
Ass
|
Gynéco obstétrique
|
|
Dr SIBOMANA Valens
|
Ass
|
Ophtalmologie
|
|
Dr TWAGIRUMUGABE Théogène
|
Ass
|
Anesthésie Réanimation
|
|
Dr TWAGIRUMUKIZA Marc
|
Ass
|
Pharmacologie
|
|
Dr UWIMANA Etienne
|
Ass
|
Imagerie médicale
|
|
Dr UWURUKUNDO Marie Claude
|
Ass
|
Pédiatrie
|
Les enseignants ayant des contrats avec
l'U.N.R
|
Nom et Prénom
|
Spécialité
|
|
Prof Dr VAN DEN ENDE Jeff
|
Médecine interne
|
|
Dr CWINYA-AY Neniling
|
Pédiatrie
|
|
Dr GAKWAVU André
|
Gynéco obstétrique
|
|
Dr KREZDORN Walter
|
Chirurgie
|
|
Dr MAKANGA Martine
|
Chirurgie
|
|
Dr MIDONZI Désiré
|
Anesthésie Réanimation
|
|
Dr MÜLLER Olaf
|
Médecine interne
|
|
Dr NGENDAHAYO Louis
|
Anatomopathologie
|
|
DrVYANKANDONDERA Joseph
|
Gynéco obstétrique
|
|
Dr SCHOUTEN Evert Jan
|
Gynéco obstétrique
|
Les enseignants visiteurs
|
Nom et Prénom
|
Spécialité
|
|
Prof Dr BARIBWIRA Cyprien
|
Pédiatrie
|
|
Prof Chatterjee Shyama
|
Parasitologie
|
|
Prof GASOGO Anastasie
|
Entomologie médicale
|
|
Prof G. Hommez
|
Stomatologie
|
|
Prof J. De Langhe
|
Biochimie clinique
|
|
Prof J. Philippe
|
Hématologie clinique
|
|
Prof J. Willems
|
Pharmacologie
|
|
Prof Jan Van Meerbeeck
|
Immunologie
|
|
Prof. KOULISCHER Lucien
|
Génétique
|
|
Prof L. de Ridder
|
Biologie cellulaire et moléculaire
|
|
Prof M. Cornelissen
|
Histologie générale
|
|
Prof M. Espeel
|
Embryologie Humaine
|
|
Prof M. Rooze
|
Anatomie Humaine
|
|
Prof. MUNYANSHONGORE Cyprien
|
Santé publique
|
|
Prof A. Noirfalise
|
Toxicologie clinique
|
|
Prof. NZISABIRA Léopold
|
Neurologie
|
|
Prof Ph. Kestelyn
|
Ophtalmologie
|
|
Prof. ROBBERECHT Patrick
|
Pharmacologie
|
|
Prof. SPEHL Marianne
|
Imagerie médicale
|
|
Prof H. Vermeersch
|
Stomatologie
|
|
Prof A. Vral
|
Histologie normale et pathologique
|
|
Prof E. Van Marck
|
Anatomie Pathologique
|
|
Prof R. Wattiaux et S. Wattiaux
|
Biochimie
|
|
Prof W. Stevens
|
Immunologie
|
|
Dr BOUBACAR Sow
|
Biostatistique
|
|
Dr Dirk de Ridder
|
Neurochirurgie
|
|
Dr GAHIMBARE Lætitia
|
Biologie clinique
|
|
Dr KIFLE Zerrie
|
Chirurgie Générale
|
|
Dr MUSANGO Laurent
|
Santé publique
|
|
Dr RURANGANWA JURU
|
Médecine du travail
|
|
Dr UTA Elisabeth Düll
|
Chirurgie générale
|
|
Mr DUCAMP Hubert
|
TEOE-Français
|
|
Mr KABAREGA Jean Marie Vianney
|
Gestion Financière
|
|
Mr KAYIGABA Calixte
|
Psychologie Générale
|
|
Mr MUHIZI Théoneste
|
Chimie Organique
|
|
Mr MURENZI Janvier
|
Ethique et Culture Rwandaise
|
|
Mr MUSONERA Aloys
|
Biophysique
|
|
Mr RUSANGANWA Joseph
|
TEOE-Anglais
|
|
Mr RWAGASANA Gérard
|
Physique générale
|
SIGLES ET ABREVIATIONS
Ass. : Assistant
CC : Chargé de Cours
CCA : Chargé de Cours Associé
CHK : Centre Hospitalier de Kigali
CHU: Centre Hospitalier Universitaire
CHUB : Centre Hospitalier Universitaire de Butare
CHUK : Centre Hospitalier Universitaire de Kigali
DED : ??Deutscherentwicklungsdienst.'' (Service
Allemand de Développement)
Dr : Docteur
FOSA : Formation Sanitaire
FRW : Francs Rwandais
FUG : Fistule Uro Génitale
FVV : Fistule Vesico Vaginale
GTZ: ??Gesellschaft für Technische Zusammenarbeit»
(Coopération Technique Allemande)
Mr: Monsieur
MSF : Médecins Sans Frontières
N: Taille de l'échantillon ou effectif
OMS : Organisation Mondiale de la Santé
ONU : Organisation des Nations Unies
PA : Professeur Agrégé
Prof : Professeur
RDC : République Démocratique du Congo
$ : Dollars
SD: ??Standard Deviation»
SIDA: Syndrome d'immunodéficience acquise
SPSS: ??Statistic Package for Social Sciences»
TEOE : Techniques d'Expression Orale et Ecrite
UGF: ??Uro Genital Fistula»
UNICEF: ??United Nations Children Fund » (Fonds des
Nations Unies Pour l'Enfance)
UNFPA: ?? United Nations Population Fund»
UNR: Université Nationale du Rwanda
US: ??United States»
USAID: ?? United States Agency for International
Development»
(Agence des Etats-Unis pour le Développement
International)
VIH : Virus de l'Immunodéficience Humaine
WHO : ?? World Health Organization» (Organisation
Mondiale de la Santé)
LISTE DES TABLEAUX
Tableau 1 : Quelques indicateurs
sociodémographiques du Rwanda comparés avec ceux de certains
pays :
5
Tableau 2: Age de la femme au mariage, à la
1ère grossesse, au moment de la fistulisation et de la
réparation actuelle de la fistule :
16
Tableau 3: Répartition des femmes
fistuleuses selon le niveau d'étude:
17
Tableau 4: Répartition des femmes avec
fistule obstétricale selon la provenance :
18
Tableau 5 : Répartition des femmes
selon la Parité de la grossesse responsable de la survenue des Fistules
Urogénitales d'origine obstétricale.
19
Tableau 6: La durée moyenne du travail
d'accouchement prolongé responsable de la FUG
20
Tableau 7: Répartition des fistuleuses selon
le nombre des consultations prénatales faites :
20
Tableau 8: Changement d'état civil du
couple par la FUG d'origine obstétricale.
22
Tableau 9: Le revenu mensuel moyen en Frws de la
femme fistuleuse au moment de la survenue et puis de la réparation de la
fistule :
23
Tableau 10: La répartition des femmes selon
le type de la FUG
23
Tableau 11 : La répartition des
patientes selon la classification de FUG
24
Tableau 12:L'intervalle de temps de survenue de la
FUG en jours, la durée de l'incontinence urinaire en mois et
l'intervalle entre survenue de FUG et la séparation du couple:
24
Tableau 13 : Récapitulation des
conséquences obstétricales et médicales négatives
par la fistule obstétricale :
25
Tableau 14 : Répartition des femmes
selon les causes du retard pour la consultation
26
Tableau 15 : Réparations
antérieures et les lieux de réparation des FUG
26
Tableau 16 : Répartition des femmes
selon les gardes malades :
27
Tableau 17: La répartition des femmes
fistuleuses selon le type d'intervention
27
Tableau 18 : Répartition des patientes
fistuleuses selon la voie d'abord chirurgical
28
Tableau 19: Les résultats globaux de la cure
chirurgicale de la fistule obstétricale au 45è jour post
opératoire :
28
Tableau 20: La durée du sondage
vésical, urétéral et de séjour en
hospitalisation
29
Tableau 21: Le coût moyen de la cure
chirurgicale des FUG par personne à
30
Tableau 22 : Comparaison des âges des
femmes au moment de l'apparition des FUG
31
LISTE DES FIGURES
Figure 1: Mère avec FUG :
3
Figure 2: Problématique des FUG d'origine
obstétricale au monde
4
Figure 3 : Pays ayant le taux de
mortalité maternelle élevé au monde en 2003 :
7
Figure 4 : Distribution de la taille des
femmes fistuleuses :
17
Figure 5: Age des femmes au moment de la survenue
des Fistules uro- génitales d'origine obstétricale.
19
Figure 6 : Etat de l'enfant à la
naissance :
21
RESUME
Introduction
Les Fistules Uro Génitales (FUG) d'origine
obstétricale méritent qu'on s'y intéresse vu leur
importance et le retentissement sur la vie quotidienne qu'elles
entraînent.
Dans les pays en voie de développement, ce sont des
femmes et des filles généralement jeunes, pauvres,
analphabètes et/ou peu scolarisées ayant eu un travail
d'accouchement maintenu dans la plupart des cas à domicile avec
rétention de la tête dans la filière génitale qui
les développent. Elles se retrouvent séparées de leur mari
vu que la fistule non réparée et alors prolongée reste
toujours un handicap pour la vie conjugale.
On peut réussir chirurgicalement la réparation
des fistules obstétricales, mais il n'y a pas de centre
spécialisé pour leur prise en charge au Rwanda. Ceci est un
défi pour le pays vu qu'à peu près chaque année,
entre 400 et 600 nouvelles fistules se développent. Chaque
année, on ne traite qu'approximativement 100 cas seulement, quelquefois
avec le concours d'experts étrangers.
Matériels et Méthodes
Après un communiqué Radiodiffusé,
l'hôpital de Ruhengeri dans la province nord du Rwanda a abrité
une campagne de cure chirurgicale des fistules obstétricales du 06/03/06
au 10/03/2006. Trente six femmes sélectionnées ayant une fistule
uro-génitale (FUG) ont été enrôlées dans
notre étude transversale descriptive et analytique.
La période d'étude a couvert tout le programme
opératoire du 06/03/06 jusqu'à la date de rendez vous de
contrôle fixée à six semaines après la sortie du
dernier cas de la cohorte ayant présenté des complications, soit
jusque le 24/05/2006.Les données collectées sur une fiche
préétablie ont été obtenues à partir de
l'interview avec ces femmes et leur suivi clinique pendant leur séjour
à l'hôpital et aux dates de rendez -vous.La saisie des
données faite avec le logiciel d'EpiData 3.1, l'analyse a
été faite avec SPSS 10.1. Le test Chi carré de Pearson a
été utilisé pour analyser les proportions, le T-test de
Student a été utilisé pour l'analyse des moyennes.
Résultats
L'âge moyen auquel les femmes de notre série ont
été victimes de fistules obstétricales est de 26 ans
#177;7ans avec âges extrêmes de 15 et 42 ans. Plus de la
moitié (51,4%) s'étaient mariées précocement et
mises au monde avant l'âge de 20 ans. Ceci expliquerait la survenue des
FUG dans 50 %. La taille moyenne des femmes fistuleuses était de 151,2
cm.La moitié de l'effectif mesurait moins de150cm. La majorité de
nos fistuleuses (89%) n'ont pas fréquenté ou alors jamais
terminé (respectivement 22,2 et 66,7%) l'école primaire. La
durée moyenne du travail d'accouchement prolongé avec
rétention de la tête a été de 37.53 heures avec les
extrêmes de 5 et 77 heures. Les femmes avaient tardé à
domicile pendant 26,56 heures en moyenne avant de se rendre à une
formation sanitaire. En outre, elles y avaient passé en moyenne 15,08
heures. Lors d'un travail d'accouchement prolongé
avec rétention de la tête, la majorité des enfants (94.4 %)
étaient mort-nés. Il y a eu une influence statistiquement
significative de la FUG sur le changement négatif d'état civil du
couple surtout la séparation après 14,38 mois en moyenne
(extrêmes de 0 et 60 mois) dans 36,1% des cas (Chi carré de
Pearson : 0.000). L'appauvrissement a été dans 100% des
cas. La durée moyenne d'incontinence était 49 mois avec 1 et 171
mois comme extrêmes. Les dermatites vulvaires ont été
trouvées dans 100% des cas, la sténose vaginale dans 44,4% et la
dyspareunie dans 40,7% des cas. La cure par voie basse a été
utilisée dans 91,4%.La suture simple a été
pratiquée dans 65,7% et la suspension de la paroi vaginale a
été utilisée dans 22,9%. Pour notre cohorte à
majorité de première main d'intervention, les résultats
opératoires ont été très satisfaisants quant
à la fermeture de la FUG. En effet on eu 80% de guérison totale
sans incontinence urétrale d'effort et 20% de guérison mais avec
une incontinence urétrale résiduelle d'effort et aucun
échec n'a été constaté. Le coût global moyen
de la cure chirurgicale de FUG chez une personne a été
respectivement sans et avec les honoraires de 47.300Frws soit 84,46
$ US et de 179990 Frws soit 321,260$US sur un taux de change de 1$US
équivalent de 560 Frws.
Conclusion
Depuis leur domicile ce sont des femmes et des filles jeunes,
pauvres, peu ou pas instruites qui tardent à demander de l'aide .Au
cours d'un travail d'accouchement prolongé avec rétention de la
tête, elles développent une FUG. La plupart du temps, non
traitée, la FUG inflige à la victime, des conséquences
négatives sur le plan social, économique, et clinique.
La chirurgie de réparation des FUG donne des
résultats très satisfaisants mais certaines conditions doivent
être assurées: du personnel entraîné, des
unités spécialisées et subventionnées pour couvrir
les frais du traitement de la pauvre femme avec fistule et
intégrées dans 2 ou 3 hôpitaux.
Mots clés :
Fistule obstétricale, incontinence, campagne,
Hôpital Ruhengeri
ABSTRACT
Introduction:
Given their importance and impact on the patient's quality of
life, Urogenital fistulas (UGF) deserve more interest in Rwanda.
In developing countries, obstetric fistulas are mainly caused
by obstructed labour, most of time delayed at home.
Poorly or uninstructed young women are likely to have low
income; they are abandoned once their partners are aware of severity and long
duration of fistula disability.
Surgical management of fistula can be performed but there is
no special centre for fistula in Rwanda.
This is a big challenge for the country as 400 up to 600 new
fistulas occur yearly but only 100 are treated.
Materials and Methods:
A transversal descriptive and analytic study was done on a
sample of 36 women with UGF. These women were chosen among 160 women presenting
themselves at the Maternity of Ruhengeri hospital in the north of Rwanda.
They had come for a radio announced workshop of surgical management of
obstetric fistula organized from 06 March 2006 up to March 10, 2006.
These thirty-six selected women with UGF were interviewed and
clinically followed. Data were collected during their hospitalization and at
the appointment fixed 6 weeks after the discharge. A questionnaire was filled,
coded with EpiData 3.1 and analyzed with SPSS 11.5.
The test chi square of Pearson was used to analyze the
proportions; the T-test of Student was used for the analysis of the
averages.
Results:
The occurrence mean age of uro genital fistula was 26 #177;7
years old .The extreme range was 15 in one hand and 42 years old in the other
hand.
More than half of the population (51.4%) has had an early
marriage and childbirth before 20 years of age and 50% developed UGF at the
first pregnancy delivery. Half of the population was with a height under150 cm.
Level of education is very poor (none in 22.2%), and primary none completed in
66.7%). All of them are peasants with a monthly poor income of 16660 Frw (20.8
US $) are late to attend health services. The mean duration of prolonged and
obstructed labor was 37.53 hours with 5 and 77 extreme hours. A delay at home
(26.56 hours) in deciding to seek care and a delay at health centre (15.08
hours) have been reported. 94.4% delivered stillbirths.
Negative impact of UGF on couple marital status was found (P:
0.000). Separation has been reported in 36.1% of cases after 14.38 months as
the mean duration and 0-60months as extremes.
100% of cases had become seriously poor .The UGF with urinary
incontinence mean duration was 49 months and the extremes of 1-171months.
100% have undergone with vulvae dermatitis, vaginal stenosis
(44.4%) and dyspareunia (40.7%). Vaginal route was used to repair fistulas in
22.9% of cases. Simple suture to close fistula was performed in 65.7% whereas
suture and additional anterior vaginal wall suspension were used in 22.9% of
cases. 80% of our patients were totally cured and 20% cured but still having
urethral stress incontinence.
Locally the mean cost of treatment was estimated to 47,300
Rwfs (84.46 US $ at a rate change of 1US $ =560 Rwfs) and to 179990 Rwfs
(321.260 US $) if we consider foreign expert and supplementary expenses.
Conclusion:
Young women less or uninstructed, likely with poor income are
late to attend health services.They develop UGF in a prolonged and obstructive
delivery most of time at home.
Negative Socioeconomic and clinical impacts on the woman with
long term untreated UGF have been found.
Surgical management of UGF succeeds but women are ought to be
assisted free of charge. Hence the need of trained personnel and 2-3 special
fistula units in Rwanda to train doctors in this technique and let them work in
several district hospitals.
Keywords:
Obstetrical Fistula, incontinence, campaign, Ruhengeri
hospital
MU NCAMAKE
Iliburiro:
Kujojoba kw'abagore biturutse ku kubyara kugoranye kwangiza
imiyoboro y'inkali cyane cyane uruhago (tutibagiwe n'imiyoboro yo kwituma), ni
ikibazo gihangayikishije ababyeyi bamwe mu Rwanda.Iki kibazo ariko muri rusange
tugisanga mu bihugu bikiri mu nzira y'amajyambere kw'isi ariko by'umwihariko
muri Afrika yo munsi y'ubutayu, muri Aziya y'amajyepfo no mu bihugu bimwe na
bimwe by'Abarabu.
Nko mu Rwanda, havugwa ko hagati y'abagore 400 na 600 buri mwaka
bahura n'icyo kibazo nyamara abavurwa ntibarenze 100 muri rusange.Ishami
ry'umuryango w'abibumbye ryita ku Baturage<< UNFPA>> kuva mu
mwaka wa 2003 ushaka ko iki kibazo cyagabanuka ndetse kigashira nk'uko bimeze
mu bihugu byateye imbere.
Ngiyo impamvu nyamukuru yaduteye kwiga kuri iki kibazo ngo turebe
uko twakigabanya biruseho.Umubyeyi abyare neza adapfuye, adapfushije yishimye
atajojoba inkali cyangwa umusarane.
Twifashishije ikiganiro no gukurikirira hafi mu Bitaro bya
Ruhengeri abagore 36 babazwe n'abaganga b'inzobere mu kuvura iyi ndwara.Igihe
twahereye ni mu cyumweru babazwemo cyo kuwa 06/03/2006 kugeza kuwa 10/03/2006
na nyuma yaho iminsi 45 umurwayi wa nyuma asohotse mu bitaro agarutse aramutse
yaragize ikibazo.
Ibyatugaragariye ni ibi
bikurikira:
Icyagati cy'imyaka iki kibazo cyaziyemo ni 26 y'ubukuru, umugore
muto akaba yari afite imyaka 15<<Umwana mu by'ukuri utarakomera mu
matako>>, umukuru akagira 42 . Abashatse batari bageza ku myaka 20
y'ubukuru ni 51,4% naho 50% bahuye n'iki kibazo bakibyara inda ya mbere.
Ku birebana n'uburebure bw'igihagararo cyabo cy'icyagati cya cm
151,2 ni uko 50% bari bagufi batarengeje cm 150.Ku bijyanye n'imyigire 22,2%
ntibize na gato naho 11% bonyine nibo bashoboye kwiga amashuri abanza
yonyine.Ni ukuvuga ko muri rusange 89% batari bajijutse bihagije.
Igihe bari ku nda yabateye iki kibazo bayitinzeho, muri rusange
amasaha make aba 5 amenshi aba 77 ni ukuvuga hafi iminsi itatu, icyagati
kiba amasaha 37,56. Ni mu ngo iwabo batinze cyane amasaha 26 yose mbere yo
kujya kwa muganga kandi n'igihe cy'urugendo cyababereye kirekire, na nyuma
y'aho batinze ku bigo nderabuzima kubera impamvu z'amikoro make yariho nyuma
y'amakuba yagwiriye u Rwanda muri 1994.Izo zirimo ubukene no kubura ingobyi
z'abarwayi n'abakozi bashoboye muri rusange. 94,4% babyaye abana bapfuye .
Ingaruka zabaye mbi cyane, 36,1% batandukanye n'abagabo babo
nyuma y'amezi 14 bitabujije ko hari abatandukanye ako kanya bakimara gutangira
kujojoba, abandi biba nyuma y'amezi 60.Bityo rero, 100% bari abakene batabona
n'idolari rimwe ku munsi. Baje mu Ruhengeri kwivuza bamaranye kujojoba inkali
igihe kingana n'amezi kuva kuri kumwe kugeza kuri 171( hafi imyaka
15 !)Bagaragaje ko gutinda kwabo byatewe no kubura gifasha no
kutajijukirwa neza aho bakwivuza iki kibazo hazwi kandi hababangukiye ndetse
bamwe bari bazi ko kitavurwa ngo gikire.
Bose inkari zabatwitse ku matako, mu bagumanye n'abagabo babo
kubonana byaragabanutse, 40,7% bakababara, 51,9% bikababihira, 44,4% inda
ibyara yaregeranye cyane.
Ku birebana n'ukuntu bavuwe, 91,4% babazwe hasi hanyujijwe mu nda
ibyara no kongererwa umuyoboro.
Bakize ku buryo bushimishije kuko 80% umwenge wajojobyaga inkali
wo mu ruhago
wafunze burundu no kujojoba birashira naho 20 umwenge warafunze
gusa hasigara gucikwa n'inkali guturutse ku muyoboro w'inyuma udafungirana neza
inkali.
Ikiguzi ku muntu umwe cyahagaze ku cyeragati cy'amafranga y'u
Rwanda 47.300 bihwanye n'amadolari 84,46. Nyamara kubera inzobere mu kuvura
zaturutse hanze , ikiguzi cyazamutse ku cyeragati cy'amafaranga y'u Rwanda
179990 ku muntu bihwanye n'amadolari 321,260 tubaze ko i dolari rimwe
ry'Amerika rihagaze ku mafaranga y'u Rwanda 560.Amahirwe ayo yose yatanzwe
n'imiryango nterankunga yitabiriye icyo gikorwa cyo kugabanya kujojoba.
Umwazuro :
Abagore n'abakobwa b'abakene, bagufiya, ahanini bakiri bato,
batajijutse bihagije ndetse akenshi batanageze no mu ishuli nibo bahura n'ubu
burwayi igihe batihutiye kujya kwa muganga bari ku nda, bityo bakabyara
bibagoye cyane bituma imiyoboro y'inkali yabo yangirika birimo gupfumuka
uruhago.Iki kibazo cyo kujojoba kigira ingaruka mbi ku murwayi n'imibanire ye
n'abamuzengurutse kuko ahora anuka inkari zidakama igihe atavuwe.Guhabwa akato
bimuhoza mu gahinda n' ubutindi. Birakwiriye ko iki kibazo kitabwaho hahugurwa
abaganga n'abafasha babo mu kugikumira no kukivura hatibagiwe gukangurira
abaturage kugana ibigo by'ubuvuzi n'ibyiza byo kubyarira kwa Muganga.
Abarwayi bajojoba bashakirwa inkunga yo kubasonera kuvurwa
n'ahantu hihariye habiri cyangwa hatatu hashyirwa muri amwe mu mavuliro yahabwa
ibikoresho n'abokazi bahugura igihe hategerejwe ko abahugurwa bakwira mu
mavuliro menshi cyangwa se yose.
TABLE DES MATIERES
DEDICACE
i
REMERCIEMENTS
ii
SERMENT D'HIPPOCRATE
ii
CORPS PROFESSORAL DE LA FACULTE DE MEDECINE
ii
SIGLES ET ABREVIATIONS
ii
LISTE DES TABLEAUX
ii
LISTE DES FIGURES
ii
RESUME
ii
RESUME
ii
Introduction
ii
Matériels et Méthodes
ii
Résultats
ii
Conclusion
ii
Mots clés :
ii
ABSTRACT
ii
Introduction:
ii
Materials and Methods:
ii
Results:
ii
Conclusion:
ii
Keywords:
ii
MU NCAMAKE
ii
Iliburiro:
ii
Ibyatugaragariye ni ibi bikurikira:
ii
Umwazuro :
ii
TABLE DES MATIERES
ii
I.INTRODUCTION
2
1.1. Introduction générale :
2
1.2. Problématique :
2
II.GENERALITES
2
2.1. Définition :
2
2.2. Mots clés :
2
2.3. Classification des fistules :
2
2.4. Solutions selon UNFPA
2
2.5. Les standards chirurgicaux des Fistules
Obstétricales.
2
III. OBJECTIFS
2
3.1. Objectif global :
2
3.2. Objectifs Spécifiques :
2
IV.MATERIELS ET METHODES
2
4.1. Type d'étude:
2
4.2. Site de l'étude :
2
4. 3. Critères de partition :
2
4.4. Population d'étude :
2
4.5. Période et durée
d'étude :
2
4.6. Outils et collecte de
données :
2
4.7. Logiciels de saisie des données,
analyses statistiques et traitement du texte :
2
V. RESULTATS
2
5.1. Caractéristiques
sociodémographiques des femmes avec fistules
obstétricales :
2
5.2. Les déterminants de survenue de la
fistule obstétricale
2
5.3. Les conséquences
socioéconomiques négatives avec la fistule :
2
5.4. Les conséquences obstétricales
et médicales des fistules
2
5.5. Les démarches thérapeutiques des
femmes fistuleuses
2
5.6. Les aspects de la cure chirurgicale des
fistules obstétricales
2
VI. DISCUSSION DES RESULTATS
2
6.1. Caractéristiques
sociodémographiques des femmes avec fistules
obstétricales :
2
6.2 .Survenue des Fistules Obstétricales et
conséquences :
2
6.3. Démarche et aspects
thérapeutiques :
2
VIII.CONCLUSION ET RECOMMANDATIONS
2
8.1. Conclusion :
2
8.2. Recommandations :
2
IX.BIBLIOGRAPHIE
2
X. ANNEXES
2
10.1. Fiche de collecte de données
2
I.INTRODUCTION
1.1. Introduction
générale :
Pendant notre stage d'internat dans le service de la
maternité de l'hôpital de RUHENGERI en 2005, nous avons
été frappé de voir des pauvres et jeunes femmes
porteuses de fistules obstétricales y venir tardivement et beaucoup
d'entre elles rentrer sans réponse adéquate à leur
problème faute de personnel et de moyens techniques pour répondre
à leur besoin. Le chirurgien sur place n'essayait d'en opérer que
quelques unes non compliquées. Le seul médecin
spécialiste gynécologue du service allemand au
développement`'ded'' émue et devant une centaine
de ces pauvres patientes, leur fixe un programme particulier d'une campagne
de leur prise en charge par des experts chirurgiens urologues et
gynécologues aux dates du 06 au 10 mars 2006.
Pour ce faire, l'Hôpital de Ruhengeri,
MSF Belgique, Engender Health, GTZ, USAID et UNFPA ont
été sollicités comme sponsors. VVF: Surgical
Campaign in Rwanda at a northern district hospital of
Ruhengeri.
![]()
Rwanda 2006: Getting started
the Campaign to end obstetric fistula
Au Rwanda Il n'y a pas de centre
spécialisé pour la prise en charge des fistules
obstétricales.
En fait le ??Pays des mille collines'' de
26338 Km2 de superficie et de 8,5 millions d'habitants, 88% sont
des cultivateurs, 68% vivent avec moins de 1$US par jour, 31% seulement
accouchent sous une assistance de personnel qualifié .Selon les chiffres
publiés en 2004 par ??Population Reference Bureau'', le taux
d'analphabétisation est de 26% pour les hommes et de 40% pour les
femmes.(23)
Après le départ d'un coopérant
français, chirurgien à l'hôpital de Ruhengeri il ne restait
en 2004 qu'un seul chirurgien au CHK/CHUK qui, réellement s'occupait
de la réparation des fistules suivi de quelques médecins
gynécologues obstétriciens (7 au total). Le service de
gynécologie et obstétrique du CHUK n'opère qu'en moyenne 5
cas par mois. Les cas les plus compliqués sont opérés au
service d'urologie du CHUK et peu d'autres encore par des missions rares et
sporadiques de spécialistes expatriés au CHUB, à
l'hôpital Gahini, l'hôpital Ruhengeri et l'Hôpital Kabgayi.
La tragédie de génocide qu'a connue le pays en
1994 et ses conséquences ont laissé beaucoup de
« vide » dans tous les domaines y compris celui de la
santé. Après ladite tragédie, il ne restait sur place que
moins de 150 médecins. (22) Parmi eux, il
y a très peu de spécialistes. Ceux -ci sont épaulés
par des expatriés, pour former des jeunes médecins encore non
expérimentés. Avec cette formation, on a actuellement jusqu'en
octobre 2006 le nombre de 14 obstétriciens et 2 urologues
nationaux. (32) Ainsi, vu ce nombre limité
de chirurgiens urologues et /ou de gynécologues obstétriciens
nous constatons que : Le problème de prise en charge
préventive mais surtout curative des FUG persiste encore au
Rwanda.

Figure 1: Mère avec
FUG :
Le problème de prise en charge préventive
mais surtout curative des FUG persiste encore.
« La fistuleuse » qui a eu dans la
plupart des cas un mort-né traîne avec une incontinence
urinaire permanente si elle n'est pas traitée. « La fistule
obstétricale est doublement douloureuse pour la femme qui non seulement
perd son bébé mais aussi sa dignité », a
déclaré Thoraya Ahmed Obaid, directrice de l'UNFPA.
(31)
Nous avons alors voulu, à notre niveau apporter notre
modeste contribution à la campagne de combattre ce fléau. Nous
partagerons avec les lecteurs le résultat d'une recherche
épidémiologique (les conséquences socioéconomiques
et cliniques des fistules obstétricales) au Rwanda sur base d'un suivi
de cohorte au sujet d'une campagne de cure chirurgicale de FUG à
l'hôpital de Ruhengeri en guise de motivation aux différents
intervenants pour la prise en charge.
1.2. Problématique :
Les fistules obstétricales constituent encore une
préoccupation mondiale. Selon le rapport de l'Organisation Mondiale
de la Santé (O.M.S) et de l'UNFPA en 2003, il évalue à 2
millions et plus dans le monde entier le nombre actuel de femmes atteintes
d'une fistule obstétricale. (28, 41,11)
Bien que pratiquement non existante dans les pays
industrialisés, la fistule obstétricale est
particulièrement répandue en Afrique subsaharienne, en Asie du
Sud et dans certains Etats arabes.
Au Bangladesh, environ 70 000 femmes sont atteintes de la
fistule obstétricale.
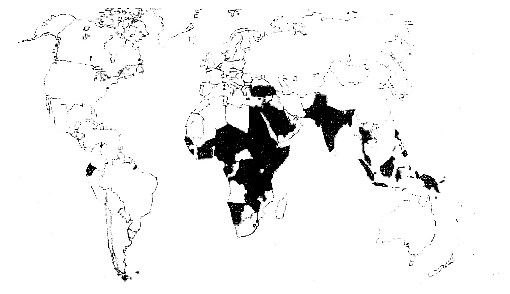
Figure 2: Problématique des FUG d'origine
obstétricale au monde
Bien qu'elles soient disparues dans les pays
développés, 85% d'entre elles se rencontrent encore dans les pays
en voie de développement particulièrement en Afrique.
(16)
En Afrique on a entre 50000 et 100000 cas de fistules
obstétricales. (28, 29,
39,18)
En Afrique de l'Est, l'extrapolation faite en Octobre 2002,
par l'UNFPA, était de 6000 à 15000 nouvelles fistules chaque
année, c'est-à-dire que pour chaque groupe de 1000 mères,
on comptait environ 2 à 5 cas de fistules. En Ethiopie, la
prévalence trouvée selon le rapport de l'OMS de 2003, est de 8900
nouveaux cas par an, dont 0,3% de tous les accouchements qui ont eu lieu dans
le pays. (6, 29,41)
La prévalence nationale au Rwanda n'est pas connue.
Cependant des estimations font état d'environs 400 à 600
nouveaux cas par an. Malheureusement on ne traite que pas plus de 100 cas par
an. Durant la période de Janvier 2002-Avril 2004, au niveau de tout le
Rwanda l'étude des docteurs Mugwaneza, Van Damme, Vyankandondera a
trouvé 111 cas de fistules obstétricales opérées
dont les FVV et/ou FRV associées, pendant environs deux ans.
(19)
Les docteurs Hategekimana et Rwamasirabo quant à eux
avaient opéré 112 cas au CHU /CHK pendant une période
de 4 ans de Janvier 1997 à Décembre 2001.
(10) Ceci renforce encore l'idée des besoins
non couverts en matière de réparation des fistules.
Au Rwanda, la moyenne d'âge au moment de la survenue des
Fistules Obstetricales est de 27(+/- 6) ans. Le pic se trouve entre 18
à 35 ans. Quatre facteurs de risque liés aux fistules
obstétricales. ont été retenus : la durée du
travail supérieure à 14 heures, l'accouchement à domicile,
les manoeuvres instrumentales ainsi que le temps parcouru du domicile de la
patiente à son centre de santé, supérieur à 2
heures. (19)
Les fistules obstétricales sont clairement les indicateurs
du bas niveau d'accès aux soins obstétricaux. Elles disparaissent
lorsque ce niveau a atteint un seuil satisfaisant. Le tableau suivant montre
que les indicateurs sociodémographiques de la santé publique du
Rwanda et de certains autres pays africains sont encore alarmants si on les
compare avec ceux des pays développés comme la Belgique et
l'Allemagne pris au hasard.
Tableau 1 : Quelques
indicateurs sociodémographiques du Rwanda comparés avec ceux de
certains pays :
|
Indicateurs
|
Pays
|
|
Rwanda
|
Burundi
|
Uganda
|
Tanzanie
|
RDC
|
Nigeria
|
Belgique
|
Allemagne
|
|
Population en mi-mai 2005 (million)
|
8.7
|
7.8
|
26.9
|
36.5
|
60.8
|
131.5
|
10.5
|
82.5
|
|
Densité de la population / km2
|
308
|
224
|
38
|
13
|
18
|
149
|
97
|
109
|
|
15ans et en dessous
|
44
|
47
|
51
|
45
|
48
|
43
|
17
|
15
|
|
65ans et plus
|
2
|
3
|
2
|
3
|
3
|
3
|
17
|
17
|
|
Nombre de naissances /1000persones
|
41
|
43
|
47
|
42
|
43
|
43
|
11
|
9
|
|
Nombre de décès /1000 personnes
|
18
|
15
|
15
|
18
|
14
|
19
|
10
|
10
|
|
Taux d'augmentation naturelle
|
2,3
|
2,8
|
3,2
|
2,4
|
3,1
|
2,4
|
0,1
|
-0,1
|
|
Taux de mortalité infantile pour 100.000 naissances
vivantes
|
107
|
67
|
88
|
68
|
95
|
100
|
4,4
|
4,3
|
|
Espérance de vie totale
|
44
|
49
|
48
|
44
|
50
|
44
|
82
|
81
|
|
Espérance de vie pour les femmes
|
45
|
50
|
48
|
45
|
52
|
44
|
79
|
79
|
|
Espérance de vie pour les hommes
|
42
|
49
|
48
|
43
|
49
|
43
|
76
|
76
|
|
Utilisation de la contraception :
Méthode moderne
|
4
|
10
|
18
|
20
|
4
|
8
|
75
|
72
|
|
Utilisation de la contraception :
Toute méthode
|
13
|
16
|
23
|
26
|
31
|
12
|
79
|
75
|
|
Population urbaine avec accès à l'eau potable %
|
92
|
90
|
87
|
92
|
83
|
72
|
100
|
100
|
|
Population rurale avec accès à l'eau potable %
|
69
|
78
|
52
|
62
|
29
|
49
|
-
|
100
|
|
Population vivant avec moins de 2$US
|
84
|
88
|
97
|
73
|
?
|
91
|
-
|
-
|
Source : Fiche de données sur la population
mondiale 2005 de ``Population Reference Bureau''. (24)
La fistule obstétricale laisse sous entendre que la
victime a échappé à la mort qui aurait été
causé par un accouchement difficile et/ou compliqué. Le tableau
suivant montre la place du Rwanda parmi les pays ayant la mortalité
maternelle élevée au monde.
Figure 3 : Pays ayant
le taux de mortalité maternelle élevé au monde en
2003 :
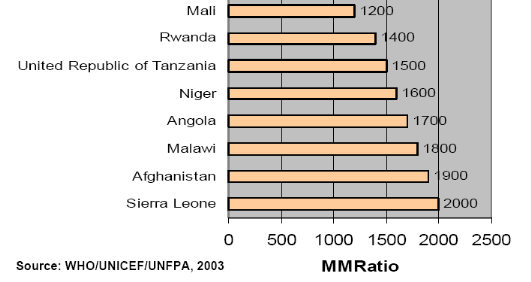
MMRatio : Maternal Mortality Ratio : Taux de
Mortalité Maternelle
pour 100.000 naissances vivantes.
II.GENERALITES
2.1. Définition :
Une fistule est un orifice ou conduit anormal, accidentel ou
congénital donnant passage à des matières organiques
(fécales ou urines), à des produits de sécrétion ou
à du pus. (17)
Une fistule vésico-vaginale est une communication
pathologique acquise entre la vessie et le vagin dont la conséquence est
la perte des urines par le vagin. (6,25)
La fistule obstétricale englobe une multitude de
lésions anatomiques qui ont en commun non seulement une perte continue
des urines mais qui de surcroît sont une complication de l'accouchement.
En effet, il s'agit d'une perforation dans la paroi du vagin qui le met en
communication avec la vessie (fistule vésico-vaginale) ou le rectum
(fistule recto vaginale) ou encore les deux, ceci à la suite de
l'accouchement. (6,25)
2.2. Mots clés :
Fistule obstétricale, incontinence, campagne,
Hôpital, Ruhengeri
2.3. Classification des fistules :
Depuis des années, il existe différentes
classifications cliniques des FO, nous avons utilisé la classification
chirurgicale récente de Kees Waaldijk :
(34,35)
ï I . fistule purement vésicale n'affectant pas le
mecanisme de la fermeture
ï II. fistule affectant le mécanisme de la
fermeture
A Sans totale
implication de l' urètre mais affectant le sphincter
· A a: s'il n'y a pas d' association des lésions
circonférencielles
· A b: s'il y a l'association des lesions
circonférencielles
B Avec une totale
implication de l'urètre
· B a : s'il n'y a pas d' association des lesions
circonférencielles
· B b: s'il y a l'association des lesions
circonférencielles
ï III. Autres fistules ;exemple:Fistule Uretéro
vaginale
2.4. Solutions selon UNFPA
En 2003, l'UNFPA a lancé au niveau mondial une Campagne
pour éliminer les fistules dans le but de rendre la fistule aussi rare
dans les pays en développement qu'elle l'est dans le monde
industrialisé. Un objectif clef est de mettre en lumière
l'importance des soins obstétricaux d'urgence pour toutes les femmes
enceintes. Oeuvrant de concert avec les partenaires gouvernementaux, les ONG et
la communauté internationale, la campagne est actuellement en cours dans
plus de 25 pays. (31,32)
Selon le Programme des Nations Unies pour la
population et l'OMS :
-L'amélioration de l'accès aux soins
obstétricaux est le pas le plus important à franchir pour
empêcher les fistules, en évitant en particulier les trois phases
de retards : (4)
(1) retard quant à la décision de demander de
l'aide ;
(2) retard pour atteindre un établissement de soins ;
et
(3) retard pour l'obtention de soins suffisants à
l'établissement.
Le fait d'éviter les trois phases de retardement, soit
décider de demander des soins, se rendre à un
établissement de soins de santé et recevoir des soins à
l'établissement, peut réduire de manière significative les
risques de travail prolongé avec obstruction et, par conséquent,
les risques de fistules obstétricales. (14,
27,29)
Le premier retard peut se produire si une femme ou sa famille
tardent à demander des soins à un assistant compétent, ou
si celui-ci tarde à référer la patiente à un
établissement obstétrical d'urgence.
Les tabous culturels, un statut inférieur des femmes,
un manque de connaissances et de compétences, des options
limitées pour le transport et un manque de ressources contribue souvent
à de tels retards. (27)
Par exemple, dans l'étude de Jos au Nigeria, 29 % des
patientes ont tardé à demander de l'aide au cours d'un travail
avec obstruction parce qu'elles n'avaient pas la permission de leur famille.
(40)
Pour éviter tout retard, la famille devrait
établir un plan pour la naissance au cours de la période
prénatale, et elle devrait être prête à savoir que
faire en cas de complications, y compris avoir fait des préparatifs pour
le transport vers un établissement de soins de santé.
Un prestataire de soins peut aider les familles à
préparer leurs plans. (25)
Les familles, les sages-femmes et d'autres prestataires de
soins dans les zones rurales peuvent apprendre à reconnaître les
signes précurseurs de complications maternelles au cours de
l'accouchement.
La prise de conscience sur la santé
génésique des femmes par les familles et les membres de la
communauté, y compris les maris, les belles mères, les personnes
âgées de la communauté et les leaders religieux, peut
renforcer les efforts, à la fois pour empêcher et traiter les
fistules.(29)
La création de centres spécialisés de
réparation de fistules, l'expansion de la capacité des
hôpitaux existants pour effectuer les réparations,
l'établissement d'hôtels pour les patientes fistuleuses et la
formation variée de personnel chirurgical et infirmier sont des
composants importants pour réussir la réparation de
fistules.(20,38)
Les services de conseils préopératoires et
postopératoires, ainsi que d'autres services de
réintégration, comme des classes préparatoires et la
formation à l'aptitude professionnelle fournissent également une
aide précieuse aux patientes fistuleuses.
(38)
Au Bangladesh, où environ 70.000 femmes sont atteintes
de la fistule obstétricale, un centre de chirurgie de la fistule a
été créé au Collège médical de Dhaka.
(31)
En Zambie, la campagne prête appui au groupe de
chirurgie de la fistule à l'hôpital de mission de Monze. Les
premiers efforts ont contribué à faire mieux prendre conscience
du problème et ont amélioré la qualité des soins.
(31)
Au Soudan, une campagne nationale a été
lancée avec pour mot d'ordre « La fistule : nous devons nous en
préoccuper ». L'UNFPA a acheté de l'équipement
médical et des fournitures pour le Centre de la fistule situé
à Khartoum, au Soudan, l'un des rares dans le pays.
(31) oooooooooooOOOOooooooo33o
Objectifs de la cure chirurgicale de la fistule
obstétricale selon l'OMS: (41)
· Assurer la fermeture de la fistule
· Permettre à la femme d'avoir une continence
urinaire
· Garantir si possible l'avenir d'une vie
obstétricale et sexuelle complète et active
· Assurer la réinsertion conjugale, sociale et
professionnelle
· Prévenir des récidives
(Césariennes itératives pour les grossesses suivantes)
Au Rwanda, le besoin de la
création d'unités de prise en charge des Fistules
Obstétricales se fait toujours sentir. Ce besoin suit la logique de la
campagne d'éliminer les Fistules Obstétricales selon
l 'UNFPA.
Le travail de recherche fait en 2004 par Dr Munane, Dr Van
Damme et Dr Vyankandondera montre qu'une unité de 20 lits
coûterait 112.547$US. (20)
2.5. Les standards chirurgicaux
des Fistules Obstétricales.
Pour notre série d'étude, nous avons utilisé
le profil des standards décrits par Dr Tom Raassen d'African Medical
Foundation. Celui-ci avait été expérimenté par Dr
Mahendeka en Tanzanie et puis publié à Genève en 2004.
(16, 41)
L'admission de la patiente à l'hôpital,
l'anamnèse et l'examen clinique comprenant l'examen
gynécologique sont faits.
Bien définir et classifier précisément le
type de la fistule en ayant usage du test d'étanchéité au
bleu Méthylène
La préparation préopératoire est
essentielle :
ï Renutrition et puis diète liquide la veille de
l'opération
ï Toilette locale (douche vaginale 2 fois par jour) et
lavement évacuateur (la veille de l'opération et le
lendemain)
ï Traitement des désordres généraux
et le bilan hémostatique pré opératoire
La rachianesthésie et la chirurgie vaginale sont
adaptées à ce type de pathologie et aux conditions de chirurgie
en Afrique.
L'antibioprophylaxie en per opératoire par
l'association de gentamycine, ampicilline et métronidazole a
été la règle.
L'opération n'ayant pas nécessité de
greffe de Martius pour diminuer l'espace mort et pour prévenir
l'incontinence urétrale d'effort a fait plutôt recours à la
technique nouvelle de suspension de la paroi vaginale antérieure sur le
périoste de l'os pubien selon le cas. La procédure a
été la suivante :
ï Position gynécologique et de Trendelenburg
ï Exposition de la fistule par rabattement des
lèvres vaginales et épisiotomies selon le cas
ï Infiltration tissulaire d'un vasoconstricteur
adrénaliné dilué et tamponnement local pendant
l'opération de la même solution.
ï Dissection vésico-vaginale
ï Incision péri fistuleuse
ï Localisation et /ou catheterisation des orifices
urétéraux selon le cas
ï Suture vésicale
ï Test d'étanchéité
ï Fermeture vaginale
ï suspension de la paroi vaginale antérieure sur
le périoste de l'os pubien selon le cas.
ï Toilette, +/- mèche vaginale
ï Sonde vésicale pour 14 jours.
En post opératoire, on assurera des soins infirmiers
adéquats comprenant :
ï Perfusions pendant 24h post opératoires
ï Analgésiques pendant 24 h
ï Boire 5 litres d'eau potable tous les jours pour rendre
claire et #177; basique l'urine jusqu'à la fin de la guérison.
ï Toujours la renutrition en diète liquide du
1e au 2 e jour et puis repas normal
ï Toilette locale (douche vaginale 2fois par jour) dans
la solution désinfectante.
ï Traitement des désordres
généraux.
ï Kinésithérapie des muscles du
périnée
L'ablation de la sonde vésicale sera faite suivant le
protocole opératoire soit du 14e au 21e jour et
selon les résultats du test d'étanchéité au bleu de
méthylène. Si incontinence, on maintiendra la sonde 4 semaines
après le test de bleue de méthylène pour voir si la
fistule est fermée.
Avant de laisser sortir la patiente, on la
conseillera :
ï de faire des mictions toutes les 1 -2heures pendant la
journée et 2-4heures pendant la nuit le 1e au
2e jour post ablation de la sonde vésicale.
ï De continuer a faire des exercices de contracture des
muscles du périnée
ï De se faire soigner a toute suspicion d'infection
urinaire
ï De s'abstenir des rapports sexuels pendant au moins 4
mois
ï De savoir que le prochain accouchement si jamais elle
tombe enceinte sera fait par césarienne.
Alors que des soins appropriés pourraient
épargner des centaines de milliers de femmes chaque année, le
département de l'information de l'ONU a choisi de faire figurer cette
maladie dans sa liste 2005 des « Dix sujets dont le monde n'entend pas
assez parler ».(31)
Nous avons également voulu faire entendre ce
problème en y menant notre étude.
III. OBJECTIFS
3.1. Objectif global :
Promouvoir la prise en charge préventive et
thérapeutique des fistules urogénitales d'origine
obstétricale au Rwanda.
3.2. Objectifs Spécifiques :
1. Identifier les caractéristiques
sociodémographiques des femmes fistuleuses de la cohorte
2. Décrire les circonstances de survenue de la fistule
urogénitale de cause obstétricale,
3. Relever les conséquences sociales et
économiques reliées à la fistule urogénitale
de cause obstétricale
4. Montrer les conséquences obstétricales et
médicales des fistules urogénitales
5. Relever les démarches thérapeutiques des
femmes fistuleuses
6. Relever les aspects thérapeutiques des fistules
urogénitales de cause obstétricale
IV.MATERIELS ET METHODES
4.1. Type d'étude:
Étude transversale descriptive et analytique de
cohorte.
4.2. Site de l'étude :
Hôpital de Ruhengeri situé dans la Province
Nord du Rwanda.
· C'est un hôpital public qui a la capacité
d'hospitalisation de 350 lits.
· Il compte actuellement 204 agents au total dont 13
médecins, 20 infirmiers A1, 63 infirmiers A2, 16 Assistantes sociales
A2, 6 infirmiers A3, 23 Auxiliaires de santé et 63 agents repartis en
services de soutien technique, de gestion et d'administration.
· Outre des médecins nationaux, l'hôpital
bénéficie de plusieurs interventions internationales :
1. La coopération Française lui offre deux
spécialistes en Anesthésie
Réanimation et en Chirurgie.
2. La coopération cubaine lui offre deux
spécialistes en Médecine
Interne et Pédiatrie
3. Le service allemand de développement ``ded'' lui
offre également deux
spécialistes en Pédiatrie et service de
Gynéco obstétrique
4. Le MSF Belgique et pour le service de Gynéco
obstétrique et la logistique.
Pour toutes ces caractéristiques cet hôpital
s'occupe des activités préventives, curatives, recherches et la
formation en matière de la santé.
4.
3. Critères de partition :
Un communiqué plusieurs fois diffusé à la
radio a permis de faire venir 160 femmes fistuleuses de tous les coins du
Rwanda. De celles-la les 36 premières présentant des fistules
uro-génitales d'origine obstétricale non compliquées ont
été retenues. La sélection a été faite par
des équipes des spécialistes chirurgiens urologues et
gynécologues obstétriciens qui allaient opérer 7
à 8 cas par jour.
Le fait d'avoir été retenue pour la
réparation de la fistule, a constitué le critère
d'inclusion dans notre étude.
Ont participé à cette campagne des
équipes venues de l'étranger et des équipes rwandaises
venues de tout le pays pour une période de cinq jours (du 06 au
10/03/2006):
§ Etranger :
o Dr Marietta Mahendeka de Tanzanie
o Dr Tom Raassen d'AMREF, Kenya
Les 2 étaient les spécialistes étrangers
invités pour opérer pendant cette campagne
o Il faut dire que Dr Peter Bech Larsen était un
observateur envoyé par MSF Belgique.
§ Rwanda :
o CHUB : Drs Radjabu Mbukani, Théthé
Munane et Jean Claude Sibomana,
o CHUK : Drs Théobald Hategekimana, Patrick Adam
Mulindwa, Eugène Rugwizangoga, Joseph Vyankandondera et Charles
Zilimwabagabo
o Hôpital Kibuye : Dr Berhe Tekleberhan
o Hôpital Ruhengeri : Drs Bettina Utz, Thotho
Karombo et Tol Yin
o Hôpital Kabgayi :Dr Alphonse Ntezimana
o Hopital Kigeme: Post interne Siborurema Laurent
4.4. Population d'étude :
Au bout du processus de la sélection, 36 patientes ont
été enrôlées. Chacune ayant été
opérée pour une fistule urogénitale de cause
obstétricale dans la campagne de la prise en charge
chirurgicale à l'Hôpital du district sanitaire de
Ruhengeri du 06 au 10/03/2006
4.5. Période et durée d'étude :
La collecte des données s'est étalée de 2
jours avant le début de la campagne de la cure chirurgicale des fistules
soit du 04/03/2006 jusque le 24/05/2006, date de rendez vous de contrôle
six semaines après la sortie d'hospitalisation du dernier cas de la
cohorte ayant présenté des complications.
4.6. Outils et collecte de données :
Un formulaire préétabli a été
rempli à partir d'une interview avec les patientes.
Les données du dossier médical des malades ont
été recueillies.
D'autres renseignements fournis par le suivi clinique et
thérapeutique tout au long de la durée d'hospitalisation des
femmes et au moment des visites de contrôle ont été aussi
retenus.
L'équipe d'enquêteurs était
composée d'un médecin et d'un interne initiés et
testés pour la collecte en question
4.7. Logiciels de saisie des données, analyses
statistiques et traitement du texte :
La saisie des données a été faite
grâce au logiciel EPIDATA 3.1 puis transférée dans SPSS
10.1. (Statistical Package for Social Science) pour l'analyse.
Le test Chi carré de Pearson
(²) a été utilisé pour l'analyse des
proportions. Le T-test de Student a été utilisé pour
l'analyse des moyennes. Les valeurs étaient significatives si
p<0,05.
Le traitement des textes a
été réalisé grâce au Microsoft Word, les
graphiques et tableaux ont été confectionnés grâce
au logiciel Microsoft excel.
V. RESULTATS
5.1. Caractéristiques sociodémographiques des
femmes avec fistules obstétricales :
Tableau 2: Age de la femme
au mariage, à la 1ère grossesse, au moment de la fistulisation
et de la réparation actuelle de la fistule :
|
âge de la femme
|
Effectif
|
Minimum (ans)
|
Maximum
(ans)
|
Age Moyen
(ans)
|
DS
|
Au mariage
|
|
34
|
15
|
29
|
19,66
|
2,84
|
A la 1ère grossesse
|
|
36
|
15
|
30
|
20,31
|
2,85
|
A la survenue de la fistule
|
|
36
|
15
|
42
|
26,00
|
7,05
|
|
|
à la réparation de la fistule
|
36
|
20
|
47
|
30,31
|
7,62
|
|
L'âge moyen auquel les femmes fistuleuses se sont
mariées est de 19 ans avec DS 2,84 ans et les extrêmes de 15 et
29ans. Les proportions de 51,4% se sont mariées avant 20 ans. Elles
ont eu leur 1ère grossesse entre 15 et 30 ans avec l'âge moyen de
20 ans et DS 2,85ans.
L'âge moyen auquel elles ont été
victimes de fistules obstétricales est de 26 ans avec DS 7,05 et les
extrêmes de15 et 42ans.
L'âge moyen de la réparation actuelle de la
FUG a été de 30 ans.
Figure 4 :
Distribution de la taille des femmes fistuleuses :
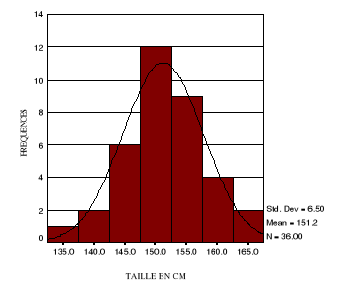
La taille moyenne des femmes fistuleuses était de
151,2 cm avec une DS de 6,501 cm et les extrêmes de135 et 164cm
La proportion inférieure ou égale à
150cm est de 50%.
Tableau
3: Répartition des femmes fistuleuses selon le
niveau d'étude:
|
Niveau d'études
|
Fréquence
|
Pourcentage
|
|
Illettrée
|
8
|
22.2
|
|
Base -Primaire incomplet
|
24
|
66.7
|
|
Primaire complet
|
4
|
11.1
|
|
TOTAL
|
36
|
100
|
Onze pour cent ont pu compléter leurs
études primaires. Aucune de niveau secondaire ou
supérieure.
Tableau 4:
Répartition des femmes avec fistule obstétricale selon la
provenance :
|
Provenance
|
Fréquence
|
Pourcentage
|
|
Province Est
|
13
|
36.1
|
|
Mairie de la ville de Kigali
|
3
|
8.3
|
|
Province Nord
|
6
|
16.7
|
|
Province Ouest
|
8
|
22.2
|
|
Province Sud
|
6
|
16.7
|
|
TOTAL
|
36
|
100.0
|
Les femmes fistuleuses provenaient de toutes les provinces
du Rwanda avec une prédominance de la province Est (36.1%) suivi de
celle d'Ouest (22.2%).
C'est la ville de Kigali qui avait moins de femmes
fistuleuses (8.3%.)
1.4. Profession : Toutes les femmes
fistuleuses étaient des simples paysannes cultivatrices de même
que leurs maris.
1.5. PF : Aucune femme n'avait jamais
utilisé de méthode artificielle de régulation de
naissances dans leur vie reproductive.
5.2. Les déterminants de survenue de la
fistule obstétricale
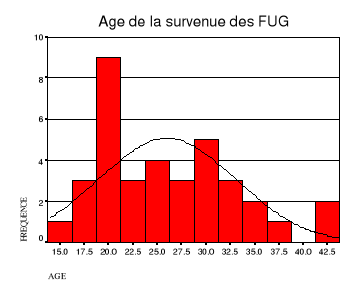
Figure 5: Age des femmes
au moment de la survenue des Fistules uro- génitales d'origine
obstétricale.
 N : 36 femmes N : 36 femmes
De cette figure 5, on trouve que :
L'âge moyen de la survenue des FUG est de 26 ans
avec les âges extrêmes de 15 et 42 ans.
Le pic élevé se trouve entre 18 et 20
ans.
Tableau
5 : Répartition des femmes selon la Parité
de la grossesse responsable de la survenue des Fistules Urogénitales
d'origine obstétricale.
|
Parité
|
Fréquence
|
Pourcentage
|
|
Primipare
|
18
|
50
|
|
Paucipare (2-3)
|
6
|
16,6
|
|
Multipare (4-5)
|
4
|
11,2
|
|
Grande multipare (>5)
|
8
|
22,2
|
|
Total
|
36
|
100
|
On voit que 50%, soit la moitié des femmes
fistuleuses ont développé la FUG à
la 1ère parité.
Tableau
6: La durée moyenne du travail d'accouchement
prolongé responsable de la FUG
|
Durée
|
N
|
Minimum
|
Maximum
|
Moyenne
|
DS
|
Total d'accouchement (en heures)
|
|
36
|
5
|
77
|
37.53
|
20.690
|
De marche à pied en heures
|
|
33
|
0
|
4
|
1.87
|
1.132
|
Transport par véhicule en min
|
|
23
|
1
|
60
|
27.43
|
18.512
|
De temps passé dans la FOSA (en heures)
|
|
25
|
1
|
60
|
15.08
|
19.041
|
De temps passé à l'hôpital (en heures)
|
|
27
|
1
|
3
|
1.26
|
0.656
|
|
|
De temps passé à domicile (en heures)
|
36
|
3
|
72
|
26.56
|
20.232
|
Du tableau 6, on remarque que :
-La durée moyenne du travail
d'accouchement dans notre échantillon a été de 37.53
heures.
-Les femmes avaient tardé à
domicile pendant 26,56 heures en moyenne avant de se rendre vers une
FOSA.
-En outre, elles avaient tardé
dans la FOSA pendant 15,08 heures en moyenne.
-La marche à pied a
été de 1,87 heures
Tableau
7: Répartition des fistuleuses selon le nombre des
consultations prénatales faites :
|
Nombre de CPN
|
Fréquence
|
Pourcentage
|
|
0
|
6
|
16.7
|
|
1
|
4
|
11.1
|
|
2
|
13
|
36.1
|
|
3
|
13
|
36.1
|
|
TOTAL
|
36
|
100.0
|
La grande majorité (83.3%) avait fait au
moins une CPN
Figure 6 : Etat de
l'enfant à la naissance :
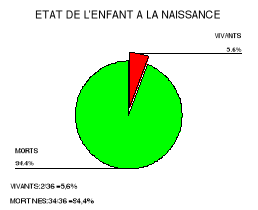
Chez des femmes fistuleuses lors d'un
travail d'accouchement prolongé avec rétention
de la tête, la majorité des enfants (94.4 %) étaient
mort-nés
5.3. Les conséquences socioéconomiques
négatives avec la fistule :
Tableau
8: Changement d'état civil du couple par la FUG
d'origine obstétricale.
|
Etat civil
|
Moment de la survenue de la FUG
|
Moment de la
Réparation de la FUG
|
P val
|
|
Célibataires
|
2 (5,6%)
|
2 (5,6%)
|
0. 000
|
|
Mariée en union
|
31 (86,1%)
|
23 (63,9%)
|
|
Veuve
|
0
|
1 (2,8%)
|
|
Séparée
|
3 (8,3%)
|
10 (27,8%)
|
|
Total
|
36
|
36
|
|
On remarque qu'il y a une influence statistiquement
très significative de la FUG sur le changement négatif
d'état civil du couple surtout la séparation. (Le test de Chi
carré de Pearson : 0.000).
En général, on voit que 13 femmes (36,1%) ne
vivent pas avec des maris.
Tableau
9: Le revenu mensuel moyen en Frws de la femme fistuleuse au
moment de la survenue et puis de la réparation de la
fistule :
|
Revenu moyen
|
Effectif
|
Mini
mum
Frws
|
Maximum
Frws
|
Moyenne
Frws
|
SD
|
P value
|
Avant la fistulisation
|
|
36
|
3000
|
30000
|
11666,67 soit 20,8$US
|
6899,275
|
0,001
|
Après la fistulisation
|
|
36
|
0
|
10000
|
4361,11 soit 7,7$US
|
3530,704
|
|
Le revenu mensuel moyen des femmes avant la fistulisation
est égale à 11667Frws soit 20,8$ US qui est loin inférieur
à celui du seuil international de la pauvreté de 30 $ US soit
16800 frws si on calcule avec un taux de change actuel de la Banque Nationale
du Rwanda de 1$ US/jour équivalent à 560FRWS/jour .
Le pire encore il diminue très sensiblement
après la fistulisation passant de11666,67 Frws à 4361,11Frws
soit respectivement de 20,8$ US à 7,7$US.
Il y a eu appauvrissement statistiquement très
significatif (P : 0,001)
5.4. Les conséquences obstétricales et
médicales des fistules
Tableau
10: La répartition des femmes selon le type de la
FUG
|
Type de la FUG
|
Fréquence
|
Pourcentage
|
Fistule Vésicovaginale
|
|
30
|
83.3
|
Fistule Vésicorectovaginale
|
|
1
|
2.8
|
Fistule urétérovaginale
|
|
2
|
5.6
|
Fistule utérovaginale
|
|
0
|
0
|
|
|
Fistule uretrovaginale
|
0
|
0
|
|
Fistule vésicocervicovaginale
|
3
|
8.3
|
Total
|
|
36
|
100.0
|
|
83% des femmes avaient des Fistules Vésico
Vaginales
Tableau 11 : La
répartition des patientes selon la classification de FUG
|
Classification des FUG selon Waaldijk
|
Fréquence
|
Pourcentage
|
Fistule classe I
|
|
6
|
16.7
|
Fistule classe IIAa
|
|
18
|
50.0
|
Fistule classe IIAb
|
|
7
|
19.4
|
Fistule classe IIBa
|
|
2
|
5.6
|
Fistule classe IIBb
|
|
1
|
2.8
|
Fistule classe III
|
|
2
|
5.6
|
Total
|
|
36
|
100.0
|
|
On voit que la moitié des FUG étaient
celles de type II Aa soit fistule vésico vaginale affectant le
mecanisme de la fermeture sans totale implication de l'urètre mais
affectant le sphincter.Il n'y a pas d'association des lésions
circonférencielles.
Tableau 12:L'intervalle de
temps de survenue de la FUG en jours, la durée de l'incontinence
urinaire en mois et l'intervalle entre survenue de FUG et la
séparation du couple:
|
Circonstances
|
Effectif
|
Durée minimale
|
Durée
Maximale
|
Durée
moyenne
|
DS
|
Survenue de la FUG
|
|
36
|
1 jour
|
10
|
2,64
|
2,392
|
|
|
Incontinence urinaire
|
36
|
1 mois
|
171
|
49,83
|
43,025
|
Séparation du couple
|
|
13
|
0 mois
|
60
|
14,38
|
17,40
|
|
La durée moyenne de survenue de
la FUG après l'accouchement prolongé avec rétention de la
tête est de 2,64 jours avec une DS 2,392 jours et les extrêmes de1
et 10 jours..
La durée moyenne de l'incontinence urinaire des
femmes avec FUG a été de 49.83 mois avec une DS de 43,025 .Les
extrêmes étaient de 1 et171 mois.
13 couples se sont séparés après une
durée moyenne de 14,38 mois avec une DS de 17,40 mois et les
extrêmes de 0 et 60mois.
Tableau 13 :
Récapitulation des conséquences obstétricales et
médicales négatives par la fistule
obstétricale :
|
Conséquences obstétricales et médicales
négatives
|
Effectif
|
Fréquence avant la fistulisation et %
|
Effectif
|
Fréquence après la fistulisation et %
|
P val
|
|
Femmes avec Incontinence urinaire permanente et odeur ammoniacale
piquante et humiliante
|
36
|
0
|
36
|
35 = 97,2%
|
0,000
|
|
Femmes avec Incontinence des selles et des urines
|
0
|
36
|
1 = 2,7%
|
|
|
Femmes n'ayant pas eu Rapports sexuels
|
0
|
36
|
9 = 25%
|
|
|
Sténose/fibrose vaginale
|
0
|
36
|
16 = 44,4%
|
|
|
Moyenne de rapports sexuels par semaine
|
1-4 Moyenne3,61
|
27
|
0 à 4 Moyenne1,17
|
0.038
|
|
Perte d'orgasme sexuel
|
0
|
27
|
14 = 51,9%
|
|
|
Femmes avec Dyspareunie
|
0
|
27
|
11 = 40,7%
|
|
|
Femmes avec Aménorrhée
|
0
|
36
|
12 = 33,3%
|
|
|
Femmes avec Stérilité secondaire
|
0
|
27
|
4 = 14,8%
|
|
|
Dermatites vulvaires
|
0
|
36
|
36 = 100%
|
|
|
Infections urinaires récurrentes
|
0
|
36
|
8 = 22,2%
|
|
|
Atrophie vésicale
|
0
|
36
|
13 = 36,1%
|
|
|
Pensée suicidaire
|
|
0
|
36
|
2 =5,6%
|
|
On voit qu'avec une Fistule
Obstétricale :
-L'incontinence urinaire permanente a été
présente dans 97,2% et celle rectale dans 2,7%.
-Les dermatites vulvaires et de la peau des faces internes
des cuisses ont été présentes dans100%.
-La fréquence des rapports sexuels a connu une
diminution statistiquement significative après la fistulisation
((² : P : 0,038).
- Ont été rapportées : La
sténose vaginale (44,4%), la dyspareunie (40,7%) et la perte d'orgasme
sexuel (51,9%).
5.5. Les démarches thérapeutiques des
femmes fistuleuses
Tableau 14 :
Répartition des femmes selon les causes du retard pour la
consultation
|
Cause
|
Fréquence
|
Pourcentage
|
Manque de moyens : pauvreté en général
|
|
20
|
57.1
|
Manque d'information d'où se faire traiter
|
|
10
|
28.6
|
Découragement par son état psychique
|
|
1
|
2.9
|
Pense que ça ne se traite pas
|
|
4
|
11.4
|
Cause inconnue
|
|
1
|
|
Total
|
|
36
|
100.0
|
|
Pour les causes qui ont retardé les femmes de se
faire soigner des FUG, on remarque que plus de la moitié soit 57,1%
n'avaient pas de moyens et 28,6% n'avaient pas d'information d'où se
faire soigner.
Tableau
15 : Réparations antérieures et les lieux
de réparation des FUG
|
Lieu de la réparation
|
Nombre de
tentatives
de réparations
|
Fréquence
|
Pourcentage
|
|
|
0
|
32
|
88.9
|
Hôpital Ruhengeri
|
|
1
4
|
1
1
|
2.8
2.8
|
|
|
CHUB
|
1
|
1
|
2.8
|
CHUK
|
|
2
|
1
|
2.8
|
|
|
Total
|
36
|
100.0
|
|
Quatre femmes (11,1%) avaient subies des
réparations antérieures et les endroits où ont lieu ces
dites réparations sont l'hôpital de Ruhengeri, CHUB et
CHUK.
La majorité de 32 femmes soit 89,9% n'avaient
jamais été opérées et allaient être de
première main d'intervention.
Chirurgicalement, il faut dire qu'on avait
préféré choisir ces femmes sans beaucoup
d'antécédents et de tentatives d'opérations
antérieures pour le but d'apprendre aux médecins la technique
chirurgicale de réparation des fistules d'abord simples.
Tableau 16 :
Répartition des femmes selon les gardes malades :
N : 36
|
Gardes malades
|
Effectif
|
Pourcentage
|
|
Mari
|
13
|
36,1
|
|
Père
|
1
|
12
|
2,8
|
33,3
|
|
Mère
|
4
|
11,1
|
|
Autres de la famille parentale
|
7
|
19,4
|
|
Autres de la famille des beaux parents
|
4
|
11,1
|
|
Amis
|
2
|
5,5
|
|
Sans garde malade
|
5
|
14
|
|
Total
|
36
|
100
|
La majorité des fistuleuses a dans son entourage
comme garde malade : le mari 36,1% puis sa famille parentale 33,3%. Les
non accompagnées soit les sans garde malade représentent
14%.
Outre le communiqué radiodiffusé, c'est cet
entourage qui a motivé et qui a été la source
d'information de la possibilité de traitement.
5.6. Les aspects de la cure chirurgicale des fistules
obstétricales
Tableau
17: La répartition des femmes fistuleuses selon le
type d'intervention
|
Type d'intervention
|
Fréquence
|
Pourcentage
|
|
Suture simple
|
23
|
65.7
|
|
Suture et suspension de la paroi vaginale
|
8
|
22.9
|
|
Reconstruction cervicourethrale
|
2
|
5.7
|
|
Réimplantation urétérovésicale
|
2
|
5.7
|
|
Total
|
35
|
100.0
|
Il ressort que la fermeture de la FUG par suture simple a
été la plus pratiquée (65,7%).
Tableau 18 :
Répartition des patientes fistuleuses selon la voie d'abord
chirurgical
|
voie d'abord chirurgical :
|
Fréquence
|
Pourcentage
|
Voie basse
|
|
Vaginale avec episiotomies
|
29
|
32
voie basse
|
82,9
|
91,4
|
|
|
3
|
|
|
|
Abdominale
|
3
|
8,6
|
Total
|
|
35
|
100.0
|
|
On voit que la voie d'abord chirurgical la plus
utilisée est généralement celle basse soit vaginale
(91,4%) avec épisiotomie dans 82.9%.
Tableau
19: Les résultats globaux de la cure chirurgicale de la
fistule obstétricale au 45è jour post
opératoire :
|
Résultat de contrôle final au 45èjour post
opératoire
|
Fréquence
|
Pourcentage
|
|
Continence urinaire par la fermeture de la fistule
(guérison complète)
|
28
|
80
|
|
Incontinence urinaire par la non fermeture de la fistule
(échec)
|
0
|
0
|
|
Incontinence urinaire d'effort malgré la fermeture de
la fistule
|
7
|
20
|
|
TOTAL
|
35
|
100.0
|
A un mois et demi post opératoire, la
guérison globale a été très bonne avec un taux de
guérison complète de 80%, l'incontinence d'effort a
été de 20%.
Tableau
20: La durée du sondage vésical,
urétéral et de séjour en hospitalisation
après cure chirurgicale de
FUG.
|
Acte
|
Effect if
|
Durée Minimale
|
Durée Maximale
|
Durée
moyenne
|
SD
|
Sondage vésical
|
|
36
|
14
|
42
|
15.39
|
5.206
|
|
|
Sondage urétéral
|
8
|
2
|
14
|
8.38
|
4.838
|
|
Hospitalisation
|
36
|
15
|
45
|
19.81
|
5.312
|
Il ressort de ce tableau 20 que :
La durée moyenne de séjour en
hospitalisation a été de 19 jours avec une DS 5,3 jours et les
extrêmes de15 et 45 jours.
La durée moyenne de sondage vésical a
été de 15,39jours avec une DS de 5,206 jours et des
extrêmes de 14 et 42 jours.
La durée moyenne du sondage urétéral
a été de 8jours avec une DS 4,8 jours et les extrêmes de 2
et 14 jours
Tableau 21: Le coût
moyen de la cure chirurgicale des FUG par personne à
l'hôpital
Ruhengeri :
|
Acte
ï Campagnes d'information, Services sociaux et
administratifs,
ï Transport (ticket aller et retour)
|
Coût moyen en Frws
3000
6000
|
|
ï Consultation médicale
ï Traitement des désordres généraux
et soins pré opératoires (Examens de laboratoire, Lavement
etc.)
|
750
3000
|
|
ï Séjour en hospitalisation
ï Nutrition pré et post -opératoire
|
20×250 = 5000
20×750 = 15000
|
|
ï Opération, équipements chirurgicaux,
anesthésiques et autres consommables
ï Coût des chirurgiens, locaux, expatriés
(transport, coût et accommodations)
ï Honoraires supplémentaires de motivation du
staff de l'hôpital.
|
11250
132690*
|
|
ï Soins post-opératoires (bains intimes dans
l'antiseptique, eau potable bouillie, test au bleu de méthylène
etc.)
|
3300
|
|
Sous total moins le coût d'experts
étrangers et honoraires supplémentaires.
|
47300
|
|
*Total avec le coût d'experts étrangers
et honoraires supplémentaires.
|
179990 Frws
|
De ce tableau 18, on voit que :
Le coût moyen habituel de la cure chirurgicale de
FUG d'une femme à l'hôpital de Ruhengeri revient à
47.300Frws Soit 84,46$ US (Taux de change 1$US=560 Frws.
Le coût du chirurgien expatrié et honoraires
supplémentaires du staff de l'hôpital
Elèveraient ce coût à 179990 Frws (soit
321,260$US).
VI. DISCUSSION DES
RESULTATS
6.1. Caractéristiques sociodémographiques des
femmes avec fistules obstétricales :
6.1.1 : L'âge des patientes
L'âge moyen auquel les femmes de notre série ont
été victimes de fistules obstétricales est de 26 ans
#177;7ans avec âges extrêmes de 15 et 42 ans.
Cette tranche d'âge représente les femmes en
activité génitale très active.
Nos résultats s'approchent de ceux trouvés par
des autres auteurs ayant mené des études presque similaires ici
dans notre pays et ailleurs.
Le tableau ci-dessous montre la comparaison des âges
de survenue des FUG
Tableau 22 :
Comparaison des âges des femmes au moment de l'apparition des
FUG
|
Auteurs
|
Année
|
Pays
|
Taille de l'échantillon
|
Type d'étude
|
Age moyen
|
Ages extrêmes
|
|
Gueyes, M.et al. (8)
|
1992
|
Sénégal
|
121
|
Rétrospective
|
27 ans
|
13-65 ans
|
|
Waaldijk, K. (36)
|
1994
|
Nigeria
|
170
|
Rétrospective
|
|
13-41ans
|
|
Mugwaneza, A. (19)
|
2004
|
Rwanda
|
111
|
Rétrospective
|
27 ans
|
18-35 ans
|
|
Nyamungu, C. (22)
|
2004
|
Rwanda
|
64
|
Rétrospective
|
26 #177;5,9 ans
|
|
|
Hategekimana, T. (10)
|
2005
|
Rwanda
|
112
|
Rétrospective
|
27 #177;7ans
|
|
|
Notre série
|
2006
|
Rwanda
|
36
|
Transversale de cohorte
|
26 #177;7ans
|
15-42 ans
|
Le mariage, la grossesse et la parité précoces
des jeunes filles avec un bassin encore
immature ont été rapportés par beaucoup
d'auteurs comme étant parmi des facteurs exposant aux FUG.
(4)
Ainsi, Dr Tahzib Farhang et al dans leur étude
menée au Nord du Nigeria et publiée en 1983, avaient
trouvé que 54,8% des 1.443 patientes étaient en dessous de 20 ans
et 52,1% des primipares. (26)
Dans l'étude du Dr Ampofo, KE et al au Nigeria en 1990
25% et 50% des femmes fistuleuses étaient mariées et
tombées enceintes respectivement avant l'âge de 15ans et 18
ans. (1)
L'équipe de Dr Zoung-Kanyi et al. au Cameroun
en 1991 avait trouvé que 58% des FUG se sont survenues
chez des primipares, et 10,1% chez les multipares.
(42)
Quant au Dr Nyamungu et al, (Rwanda, 2004)
avaient trouvé la survenue des FUG dans 43,8% et
42,2%respectivement chez les primipares et les paucipares.
(22)
Enfin le Dr Mugwaneza et al, au Rwanda en 2004
avaient trouvé les FO à 49%,14%,22%, 15%
respectivement chez des primipares, paucipares, multipares et grandes
multipares. (19)
Les résultats de notre série concordent avec
ceux de ces auteurs.
En effet, l'âge moyen auquel se sont mariées les
femmes fistuleuses de notre série était de 19 ans avec une DS de
2,84 ans. Les âges extrêmes étaient de 15 et 29 ans. Plus
de 51,4% s'étaient mariées avant l'âge de 20ans.
Ceci expliquerait la survenue des FUG dans 50 % à la
première parité où le bassin de la patiente était
encore immature.
6.1.2. Petite taille des patientes
fistuleuses :
Dans notre série d'étude, la
taille moyenne des femmes fistuleuses était de 151,17 cm avec
une DS de 6.501 cm et les extrêmes de135 à
164cm. Les moins de 150cm représentaient 50%. Pas de
différence statistiquement significative (p : 0,144).avec la
petite taille de femme à haut risque de petit bassin obstétrical
L'équipe des Dr Wall et Karshima à Jos au
Nigeria en 2004 avait trouvé presque la même chose.
Les femmes de très courte taille représentaient 80% des cas.
(40)
6.1.3. Bas niveau d'étude et du statut
socioéconomique des femmes fistuleuses:
Le niveau le plus élevé de formation est
l'école primaire et cela dans 11% des cas.
La non scolarisation expose au mariage précoce,
à la non complétude des consultations prénatales; à
l'ignorance des risques d'accouchement à domicile sinon à un
retard de la prise de décision pour aller accoucher dans un centre
spécialisé. C'est donc une population à risque.
Le Dr Mugwaneza, et al., (Rwanda, 2004)
avaient trouvé la même situation : 46%, 45%, 10%
respectivement d'illettrés, de niveau primaire et de secondaire.
(19)
Pour ce qui regarde le statut socio économique,
toutes nos patientes étaient de simples paysannes cultivatrices. Ceci
avait été également rapporté par d'autres
études comme celle de Wall, Karshima et al. à Jos au Nigeria en
2004 où ils les avaient trouvées a une proortion e 90 %
. (40)
6.2
.Survenue des Fistules Obstétricales et conséquences :
Survenue :
Dans les pays en voie de
développement surtout en Afrique, la durée du travail
d'accouchement prolongé = à 14 heures avec
enclavement de la tête dans la filière génitale de la
parturiente a été citée comme base de survenue de FUG
d'origine obstétricale dans 76 à 97% des cas par beaucoup
d'auteurs. En effet, le délai limite considéré comme la
durée normale du travail d'accouchement est de 10 heures pour les
multipares et de 14 heures pour les primipares.
L'étude du Dr Tahzib Farhang et al.
faite entre 1969 et 1980 avait montré les résultats
concordant en 1983. Sur 1443 fistuleuses opérées à
l'hôpital de l'Université Ahmadu Bello, dans l'Etat de Kaduna au
nord du Nigeria, il avait trouvé que 83,8% des FUG étaient
d'origine obstétricale de longue durée de travail
d'accouchement. (26)
Dr Kelly et Dr Kwast dans leur
étude menée à l'hôpital des fistules d'Addis Ababa
ont publié en 1993 les résultats concordants. La durée
moyenne du travail d'accouchement prolongé avec obstruction de la
tête était de 3, 9 jours avec des extrêmes de 1 et 6 jours.
(12)
Le Dr Harouna, YD et al., dans leur étude faite au
Niger en 2001, ont trouvé une durée moyenne du travail
d'accouchement de 4 jours. Selon leurs coutumes avec des centres de
santé souvent éloignés et non équipés de
personnel qualifié: le premier accouchement est dirigé, d'abord
par de vieilles matronnes du village, sous le toit des parents de la
femme. (9)
Nos résultats sont concordants avec ceux de ces
auteurs :
En effet, la durée moyenne du travail d'accouchement
dans notre échantillon a été de 37.53 heures (soit 2,5
jours) avec des extrêmes de 5 et 77 heures soit 0,4 et 4 jours.
Les femmes avaient tardé à domicile pendant
26,56 heures en moyenne avant de se rendre vers une FOSA avec les
extrêmes de 3 h et 72 heures.
En outre, elles avaient tardé dans la FOSA pendant
15,08 heures en moyenne avec les extrêmes de 1 h et 60 heures.
La marche à pied a été de 1,87 heure en
moyenne.
On expliquerait ce retard
par plusieurs causes notamment :
L'ignorance de certaines femmes
non instruites qui considèrent que le fait d'accoucher à domicile
constitue le signe d'une bravoure selon la vieille coutume rwandaise,
Le manque de moyens de transports
et de communication pendant la période critique de reconstruction du
pays après la tragédie du génocide de 1994.
Conséquences :
Dans notre série, on a trouvé que les
conséquences ont été presque similaires à celles
citées par d'autres auteurs, en effet :
Le travail d'accouchement prolongé avec
l'enclavement de la tête aboutissant à une FUG s'était
aussi soldé par des enfants morts nés dans 94,4% des cas.
Le Dr Mugwaneza et al ont trouvé 77% de
mort-nés à la naissance. Cette conséquence
inévitable des décès à la naissance est due
à la souffrance foetale aiguë, causée par la durée du
travail prolongée. Celle-ci étant à la base des
disproportions foeto-pelviennes non détectées pendant la phase
primordiale du travail d'accouchement. (19)
Dr Mabeya à Pokot au Kenya, elle avait
trouvé des morts nés dans 72% des cas en 2004.
(15)
Il y a eu une influence
statistiquement très significative (² : P : 0,000) de la
FUG sur le changement négatif d'état civil du couple surtout la
séparation après 14,38 mois en moyenne
(extrêmes de 0 et 60 mois) dans 36,1% des cas. Mais ce taux est
inférieur à celui rapporté par d'autres auteurs surtout
ceux d'où on trouve la polygamie. Au Rwanda, on expliquerait que c'est
à cause de la monogamie constitutionnelle que ces maris essayent de
sympathiser avec leurs femmes fistuleuses et on les a vus être leurs
gardes malades dans 36,1% des cas.
Dr Arrowsmith en Ethiopie
et une autre étude menée au Nigeria, en 1981 indiquent que ce
taux de séparation est à 50% des cas.
(38,39)
L'incontinence urinaire permanente a été
présente dans 97,2% et celle rectale dans 2,7%.
Les dermatites vulvaires et de la peau des faces internes des
cuisses ont été présentes dans100%.
La fréquence des rapports sexuels a connu une
diminution statistiquement significative après la fistulisation
(² : P : 0,038).
Dans notre série, la
sexualité a été possible malgré la FUG dans 75%
des cas et
ont été rapportées : La fibrose
vaginale (44,4%), la dyspareunie (40,7%) et la perte d'orgasme sexuel (51,9%).
Nous n'avons pas trouvé d'études comparatives sur cet aspect de
la sexualité avec FUG. Pourtant cette sexualité compromise serait
sans doute à la base de la séparation du couple vu qu'on retrouve
ces fibroses vaginales.
L'équipe du Dr Emembolu au Nigeria en 1992 avait
trouvé que 51% des femmes avec FUG avaient pu concevoir malgré
les FUG non réparées. (5)
Il y a eu appauvrissement statistiquement très
significatif (P: 0,001).
Le revenu mensuel moyen des femmes avant l'accident
était égale à 11667Frws soit 20,8$ US qui est loin
inférieur à celui du seuil international de la pauvreté de
1$US par jour soit 30 $ US par mois équivalent de 16800 Frws par mois
si on calcule avec un taux de change actuel de la Banque Nationale du Rwanda de
1$ US équivalent à 560Frws.
Le pire encore ce revenu mensuel a diminué très
sensiblement après la fistulisation passant de11.666,67 Frws à
4.361,11Frws soit respectivement de 20,8$ US à 7,7$US.
L'analyse montre donc l'appauvrissement statistiquement
très significatif (p : .000) par la FUG.
L'étude du Dr Kelly et Kwast faite en 1993 en Ethiopie
montre que 21,5% vivaient par la mendicité.
(12)
6.3. Démarche et aspects
thérapeutiques :
Dans notre série la fermeture de la FUG par suture
simple a été la plus
pratiquée (65,7%).La suture et la suspension de la
paroi vaginale dans 22,9%.
L'abord chirurgical le plus utilisé
est la voie vaginale (91,4%) sous épisiotomie dans 82.9%.
Le Dr Nyamungu, dans son étude menée au Rwanda
en 2004, avait trouvé que le recours à la voie vaginale avait
été de 64%.(22)
Résultats
opératoires :
A un mois et demi post opératoire, la guérison
a été très bonne avec un taux de fermeture de la FUG sans
incontinence dans 80% des cas, la fermeture avec l'incontinence d'effort a
été de 20%des cas.
Nos résultats sont comparables à ceux des autres
auteurs et c'est encourageant en général pour les interventions
de première main. Le Dr Hategekimana, T., avait trouvé 70% de
guérison sans incontinence d'effort. (10)
Dr Gweye et collaborateurs au
Sénégal, avaient trouvé en 1992 le taux de
guérison global de 86% des cas. (8)
Le Dr Nyamungu et al, dans leur étude l'avaient
globalement trouvée à 85,9% des cas.
(22)
Le Dr Arrowsmith dans son étude inédite de 26
patientes avec les fibroses vaginales, rapporte que l'incontinence urinaire de
stress est présente dans 57,7% des cas malgré la
réparation réussie de la FUG. (3)
Coût moyen de la cure chirurgicale de
FUG :
Dans des conditions habituelles locales, le coût moyen
de la cure chirurgicale de FUG d'une femme à l'hôpital de
Ruhengeri était revenu à 47.300Frws Soit 84,46$ US (Taux de
change 1$US=560 Frws).
Si on comptait le coût des chirurgiens
expatriés et honoraires de motivation supplémentaire du staff de
l'hôpital pendant la campagne, (ce qui ne serait pas toujours habituel
dans tous les cas par exemple si on avait assez d'experts nationaux dans des
hôpitaux de district), ce coût reviendrait à 179990 Frws
(soit 321,260$US).
Heureusement tout ce coût a été
subventionné pour la femme par les partenaires organisateurs de la
campagne de la cure chirurgicale des FUG.
Sinon, ce coût dépassait largement la
capacité financière des patientes. Cette situation est
comparable à celle remarquée par les autres auteurs.
Dr Mabeya, a trouvé un coût de 350-450 $US dans
son étude faite à Pokot au Kenya en 2004. (15)
Dr Mahendeka, parle d'un coût approximatif de 60-300 $US
dans son étude faite à Bugando, Mwanza en Tanzanie en 2004.La
nouvelle technique de suspension de la paroi vaginale à la place d'usage
de greffe de Martius a trouvé ce coût réduit de
45-70$US. (16)
VIII.CONCLUSION ET
RECOMMANDATIONS
8.1. Conclusion :
En général, ce sont des femmes de petite taille,
jeunes et/ou qui se sont mariées précocement, pauvres, peu ou pas
instruites qui risquent de développer une FUG.
On voit cette pathologie chez ces femmes si elles tardent
à demander de l'aide avec un travail d'accouchement prolongé
avec rétention de la tête.
C'est en améliorant ces caractéristiques qu'on
peut prévenir cette pathologie
Souvent non traitée, la FUG inflige à la
victime, des conséquences négatives sur le plan social,
économique, et clinique.
La chirurgie de réparation des FUG donne des
résultats très satisfaisants mais certaines conditions doivent
être assurées: du personnel entraîné, un centre
spécialisé et subventionné pour couvrir les frais du
traitement de la pauvre femme avec fistule
8.2. Recommandations :
8.2.1. Aux animateurs de santé et aux agents
des FOSA :
-Conscientiser les femmes et leurs familles
d'aller accoucher à temps à la maternité des FOSA.
8.2.2. Aux hôpitaux de district et des
hôpitaux de référence :
-Conscientiser les agents des FOSA à prendre à
temps des décisions appropriées pour l'accouchement ; entre
autres :
Faire le bon usage
du partogramme
Organiser des
transferts en temps adéquat
-Donner des soins exonérés par les mutuelles de
santé et par la multi partenariat des
ONG en matière de la santé aux femmes ayant
développé des fistules obstétricales.
8.2.3. Au MINISANTE et ses Partenaires :
1. Plaider au niveau national pour une attention accrue
à la fistule obstétricale en tant que problème de
santé en matière de la reproduction, notamment :
créer des messages de prévention de la fistule
obstétricale au sein de la communauté.
Rassurer la communauté qu'il y a des
possibilités préventives et curatives efficaces
2. Equiper des hôpitaux en matériels
adéquats pour la prise en charge de cette pathologie
3. Créer des unités spécialisées
(2 ou 3 dans les hôpitaux préexistants) pour la prise en charge
des fistules obstétricales qui aurait entre autres comme grandes
missions :
Formation continue sur
la maternité sans risque en général,
Thérapie
chirurgicale des fistules obstétricales.
4. Continuer à rechercher les femmes déjà
fistuleuses et les traiter avec l'appui conjoint des partenaires du domaine de
la santé.
IX.BIBLIOGRAPHIE
1. Ampofo, K.,Risk
factors of vesico vaginal fistula in Maiduguri,Nigeria :A case
control study,
Tropical Doctors,July1990,138-139.
2. Amr, M.F. Vesico-vaginal fístula in
Jordan. European
Journal of Obstetrics, Gynecology, and Reproductive
Biology
80: 201-203. 1998.
3. Arrowsmith, S., Hamlin, E.C., and Wall, L.L.
Obstructed labor injury
complex: Obstetric fistula formation and the
multifaceted morbidity of maternal birth
trauma in the developing world. Obstetrical and
Gynecological Survey 51:568-574.1996.
4. Cottingham, J. and Royston, E. Obstetric
fistula:
A review of available information. Geneva,
World Health
Organization (WHO), 1991. (Maternal Health and Safe
Motherhood Programme ) 39 p.
5. Emembolu, J., The obstetric fistula: Factors associated
with improved pregnancy outcome after
asuccessful repair.International journal of
Gynecology and obstetrics 39:205-212
6. Falandry, L., Traitement des fistules
uro-génitales post partum en Afrique, 261 cas observés en
10 ans. Prog. Urol. (Paris).1992, 2, 861-873
7. Goh, J.T. Genital tract fistula repair on 116
women. Australian and New Zealand Journal of
Obstetrics and Gynaecology 38: 158-161. 1998.
8. Gueyes, M., Diagne, B.A. et Mensah, A.,
Les fistules vésico-vaginales : Aspects étio-
pathogéniques et thérapeutiques au
Sénégal. Méd.d'Afr.Noire :1992,32(8).
9. Harouna Y.D et al., La fistule vésico-vaginale
de cause obstétricale : Enquête au près de 52
Femmes admises au village des fistuleuses.
Médecine d'Afrique Noire: 2001,48(2).
10.Hategekimana, T., Rwamasirabo E., Banamwana R., and Van Den
End J., Results and
predictions of success of vesico vaginal fistulas
repair at a national reference level in Rwanda.
African journal of urology Vol.11 (4) 2005, pp261-267
11.Hinrichsen, D., Fistule obstétricale, fin du
silence, moins de souffrance .Points
essentiels. INFO Reports, No. 2. Baltimore, Johns
Hopkins
Bloomberg School of Public Health, the INFO Project, Sept.
2004.pp 2-3
12.Kelly, J., Kwast, BE.,
Epidemiological study of vesicovaginal fistulas in
Ethiopia. International Urogynecology Journal
4:278-281.
13.Kelly, J. Vesico-vaginal and recto-vaginal
fistulae. Journal of the Royal Society of Medicine
85(5): 257-258. May 1992.
14. Kinzie, B. and Gomez, P. Basic maternal and newborn
care: A guide for skilled providers.
Baltimore, JHPIEGO, 2004.
15. Mabeya, M., Hillary, A.,
Characteristics
of women with obstetric fistula in
the rural hospitals in West Pokot, Kenya .
http://www.gfmer.ch/Medical_education_En/PGC_RH_2004/Pdf/Mabeya_Fistula.pdf
Consulté le 20 septembre 2006.
16.Mahendeka, M.,
A
comparative study of the management of vesico and/or recto vaginal
fistulae at Bugando Medical Centre, Mwanza, Tanzania,East Africa: A
retrospective study.
http://www.gfmer.ch/Medical_education_En/PGC_RH_2004/Pdf/Mahendeka_Fistula.pdf
Consulté le 20 septembre 2006.
17. Manouila, L., Manouila A., Lewalle A., Nicoulin M.,
Dictionnaire medical.9e
Ed.Masson.Paris 2001.P 193
18. Mbengue, T., Fistules obstétricales ou maladie de
la mère: une souffrance muette qui détruit
les femmes.
http://www.xalima.com/aufeminin/modules.php?name=news&new
_topic=7
Accessed May.18, 2006.
19. Mugwaneza, A., Van Damme J., Vyankandondera, J.,
Aspects épidémiologiques et
étiopathogéniques des fistules
obstétricales au Rwanda. UNR Butare,
2004<<Mémoire >>
20. Munane, B., Van Damme, J., Vyankandondera, J., Prise
en charge des échecs du traitement et
critères d'ouverture d'un centre de traitement
des fistules obstétricales au Rwanda, UNR Butare,
2004, << mémoire»
21. Murray, C. and Lopez, A., eds. Health dimensions of
sex and reproduction: The global burden
of sexually transmitted diseases, HIV, maternal
conditions, perinatal disorders, and Congenital
anomalies. Cambridge, MA, Harvard University Press
on behalf of the World Health
Organization and World Bank, 1998. 390 p.
22. Nyamungu, J.C., Prise en charge des
fistules vésico-vaginales obstétricales au
CHU-CHK, CHUB et l'hôpital de Ruhengeri,
UNR Butare, 2004<<Mémoire >>
23. Population Reference Bureau, Parvenir à la
santé pour tous : fiches d'information nationale
sur la population et la santé de la
reproduction, Mai 2004,
http : //WWW. prb.org.français,
Accessed September 18, 2006.
24. Population Reference Bureau, Parvenir
à la santé pour tous : fiches de données sur la
population mondiale 2005 et la santé de la
reproduction, Mai 2005,
http : //WWW. prb.org.français,
Accessed November 18, 2006.
25. Sanda, G., .Nafiou, I. et Mounkaila, A. La fistule
urogénitale au Niger : Aspects
épidémiologiques et
Conséquences.
African journal of urology Vol. 7, N°3,
Sept.2001 (103-108).
26. Tahzib Farhang, Epidemiological determinants of
vesicovaginal fistulas
British Journal of obstetrics and Gynecology, May
1983, vol.90, pp387-391
27. Thaddeus, S. and Maine, D., Too far to walk: Maternal
mortality in context. Social Science and
Medicine 38: 1091-1110. 1994
28. United Nations Population Fund (UNFPA).Campaign to end
fistula.
(Available :
<http://www.unfpa.org/fistula/index.htm> UNFPA, Accessed
Oct. 8, 2006.
29. United Nations Population Fund (UNFPA) and Engenderhealth,
Obstetric fistula needs
assessment report: Findings from nine African
countries. [Report]. New York,
United Nations Population Fund and Engender Health, 2003
95 p. (Available :
<http://www.unfpa.org/upload/lib_pub_file/186_Filename_fistula-needs-assessment.pdf>,
Accessed Sep. 17, 2006)
30.
UNFPA Worldwide:
Population, Health &
Socio-Economic Indicators / Policy
Developments .Available:
http://www.unfpa.org/profile/rwanda.cfm?Section=1,Accessed
November 20, 2006
31. Unated Nations (UN), Fistule
obstétricale : une maladie qui touche plus de deux
millions de femmes, Available :
http://www.un.org/fr/events/tenstories/2005
<
http://www.un.org/apps/newsFr/storyF.asp?NewsID=10323&Cr=Fistule&Cr1=Dix>
Consulté le 30 Septembre 2006.
32. United Nations Population Fund (UNFPA), campagne pour
éliminer les
fistules, Available :
http://www.endfistula.org/ ,
consulté le 30 septembre 2006.
33. Waaldijk, K. The (surgical) management of bladder
fistula in 775 women in
northern Nigeria. Doctoral thesis, University
of Utrecht, Utrecht, 1989. 85 p.
34. Waaldijk, K., Step-by-step surgery of vesico-vaginal
fistulas. Edinburgh, Scotland,
Campion Press Limited, 1994. 103 p.
35. Waaldijk, K.,
Surgical classification of obstetric fistula. International Journal of
Gynecology
and Obstetrics, 1995, 49:161-163.).
36. Waaldijk, K., The immediate
management of fresh obstetric fistulas with catheter and /or
early closure, International journal of
Gynecology and
obstetrics, 1994,45:11-16.
37. Wall, L.L. Dead mothers and injured wives: The social
context of maternal morbidity and
mortality among the Hausa of northern Nigeria.
Studies in Family Planning 29(4): 341-359.
Dec. 1998. (Available :
<http://www.wfmic.org/Dead%20mothers.pdf>, Accessed Sep. 28,
200
38. Wall, L.L., Arrowsmith, S., Briggs, N., Browning, A., and
Lassey, A. The obstetric
Vesicovaginal Fistula in the developing world
.Obstetrical and Gynecological survey, Volume
60.Number 7.Supplement S25
39. Wall, L.L., Arrowsmith, S., Briggs, N., and Lassey, A.
Urinary incontinence in the developing
world: The obstetric fistula. Proceedings of the
Second International Consultation on Urinary
Incontinence, Paris, Jul. 1-3, 2001.Committee on Urinary
Incontinence in the Developing World,
p.1-67. (Available:<
http://www.wfmic.org/chap12.pdf>,
Accessed Sep. 28, 2006)
40. Wall, L.L., Karshima and al. The obstetric
vesicovaginal fistula:
Characteristics of 899 patients from Jos, Nigeria.
American Journal of Obstetrics and
Gynecology 190: 1011-1019. 2004.
41. World Health Organization, Obstetric Fistula:Guiding
principles for clinical management and
programme development,Geneva 2005
42. Zoung -Kanyi, J., Sow, M., le point
sur les fistules vésico-vaginales à
l'hôpital central de Yaoundé. A
propos de onze cas observés en dix ans. Ann. Urol.,
1990,24(6) :457-461)
X. ANNEXES
10.1. Fiche de collecte de données
Sujet:
``FISTULES URO-GENITALES D'ORIGINE
OBSTETRICALE:
ASPECTS EPIDEMIOLOGIQUES, SOCIOECONOMIQUES CLINIQUES ET
THERAPEUTIQUES A L'HOPITAL DE RUHENGERI. ''
Adressé: A chacune des Patientes
opérées pour fistules obstétricales
pendant l'expérience de la campagne de cure chirurgicale à
l'hôpital de Ruhengeri.
On interviewera les malades et consultera leurs dossiers
médicaux sans oublier d'autres renseignements fournus par le suivi
clinique et thérapeutique.
Notes : Les renseignements
sollicités sont d'usage exclusivement académique et
scientifique ; la confidentialité est garantie.
Contact : SIBORUREMA LAURENT
Université Nationale du Rwanda
Faculté de Médecine
B.P : 30 Butare
Tél. : (250) 08458738
Email sibolaurent@yahoo.fr
I. I DENTIFICATION DE L'ENQUETEE
1.Nom et
Prénom :.....................................
2. No de l'enquêtée :
3. Age : ans
4. Taille : cm
5. Poids : kg
6. Provenance :
Province : ................District :................................Secteur :.......................cellule...................
7. Profession : 1.Cultivatrice,
2.Commerçante, 3.Militaire/policière,
4. Etudiante/Elève
5. Fonctionnaire secteur public, 6.Fonctionnaire
secteur privé, 7.Sans emploi
8. Autre
(préciser)...................................................................................................
Profession du
mari....................................................................
8. Revenu mensuel moyen (en francs
rwandais) : Avant la survenue de la
fistule...............et au moment de la réparation
actuelle................
9. Etat civil au moment de la survenue de la
fistule : et au moment de la réparation de
la fistule 0.Célibataire 1. Mariée, 2.
Séparée, 4 Divorcée, 5. Fille mère 6.Veuve
10. Niveau d'étude: Nombre
d'années .... 0. Illettrée, 1.Primaire incomplet 2.Primaire
complet 3.Secondaire (1er cycle), 4. Secondaire
(2ème Cycle) 5. Universitaire
11. Gestité :
12. Parité :
Nombre total d'accouchements par voie basse
Nombre d'accouchement(s) par Césarienne
:......
Motif de la
Césarienne.........................................
......................................................................
.......................................................................
Accouchement (s) prématuré(s)
Avortement(s)
Naissances vivantes
Mort né(s)
Enfant(s) vivant(s) à l'admission
Enfants mort(s) à l'admission
13. Autre (s) pathologie(s) majeure(s)
eue(s) dans les
antécédents :...........................
14. Connaissance de son état sérologique
VIH : Oui 2.Non ;
Résultat...........
15. Au moins une Méthode artificielle de PF
utilisée dans sa vie : 1.Oui
2. Non
II.CIRCONSTANCES DE SURVENUE DE LA
FISTULE :
1. L'âge au mariage...... ans.
2. L'âge à la première
grossesse........ans
3. L'âge à la survenue de la
fistule.......ans
4. Le type de la fistule
.........1.Vésicovaginale 2. Recto vaginale
3. Vésicorectovaginale, 4.
Uretérovaginale, 5.Uretrovaginale, 6.Uterovaginale
7. Autre
5. Classification de la fistule selon Waaldijk,
K.......... et la classification
simplifiée............
6. Le nombre chronologique de la grossesse dont
l'accouchement difficile a
donné lieu à la survenue de la
fistule........
7. Le nombre de consultations prénatales faites
.........
8. Durée effective en heures entre le début du
travail
d'accouchement à domicile et la
prise de décision d'aller à une FOSA .........
9. La durée du travail d'accouchement
.........heures total ; à
domicile ....... ;au
CS........,à l'hopital......
10. La présentation du pôle
foetal pendant l'accouchement : 1.
Céphalique
bloquée, 2. Siège avec rétention de la tête,
3.épaule négligée,
4. Transverse
11. La voie et le mode d'accouchement :
1. Voie basse Spontané 2.Voie
basse par Ventouse, 3. Voie basse par
Forceps 4.Voie haute par Césarienne
12. Le lieu d'accouchement :
1.Domicile, 2 Centre de santé, 3 Hôpital
13. Choix du lieu d'accouchement : 1.
par la femme elle-même, 2.Transfert par un
agent de santé
14. La durée mise entre le domicile et la
Formation Sanitaire (FOSA) lieu
d'accouchement à
pied :......heures
Par
véhicule :......heures
15. La personne responsable de
l'accouchement.....
1. sans assistance, 2.Accoucheuse
traditionnelle, Amis ou parents,
3. infirmiers auxiliaires, 4.infirmiers A3
,5.infirmiers ou sage femme
Étudiants certifiésA2,
6.Infirmiers ou sage femme A1,
7.étudiants médicaux/interne,
8.docteur ,9.Gynecologue obstétricien.
10. Autre
spécifique.....................
16. Le motif de
transfert.........................................................
17. Le motif de non transfert
...................................................
18. La vidange vésicale faite par sonde avant
l'accouchement dans une
FOSA...... . Oui, 2. Non
19. La durée du sondage vésical
gardé après l'accouchement difficile ou bien
après Césarienne de travail
d'accouchement difficile et/ou
prolongé.......jours
20. La durée en heures entre l'arrivée
de la parturiente à une FOSA et la prise
de décision effective pour
l'accouchement : Au Centre de Santé.......à
l'Hôpital.......
21. Les autres complications maternelles liées
à l'accouchement difficile.........
1. Déchirure du périnée ,2. Rupture
utérine, 3. Hémorragie abondante et choc,
4. Infection puerpérale, 5. Rien qu'une fistule
obstétricale 6.Autre
22. L'état de l'enfant à la
naissance : 1. Vivant, 2.Mort né
23. Poids de l'enfant en
grammes si connu...............
24. Durée entre accouchement et survenue de la
fistule.........jours
III.C ONSEQUENCES SOCIALES RELIEES A DES
FISTULES
1. Attitudes du mari envers sa femme qui
développe une fistule génito-urinaire:
1. Sympathie et rester en union dans leur domicile
2. Sympathie mais séparé de corps
3. L'abandonne dans leur domicile et se remarie avec une
autre femme ailleurs
4. La rejette et l'envoie chez ses parents et se remarie
avec une autre femme dans leur
domicile
5. rejette mais ne se remarie pas
6. Divorce,
7. Indifférent
8. Autres
détails...........................................................................,
2. Temps (en mois)
écoulé entre survenue de la fistule et l'abandon /divorce de la
femme fistuleuse par son mari :
.............
3. Etat civil du couple avant la survenue de la
fistule et au moment de la réparation :
Changement : 1.oui,
2.non
4. Domicile du couple avant la survenue de la fistule
et au moment de la réparation
Changement : 1.oui,
2.non
5. Emploi : Cessation de travailler en
public : 1.Oui 2.Non
6. Revenu mensuel moyen en Frws de la femme
fistuleuse avant et après la survenue de la
fistule jusqu'au moment de la réparation :
Appauvrissement : 1.oui, 2.non
7. Attitudes de beaux parents vis avis de la femme
fistuleuse :
1. Sympathie 2.Demandent à leur fils de
rejeter sa femme et se remarier,
3 Indifférents, 4.Autre ...
8. Attitudes des parents de la femme fistuleuse
envers elle :
1. sympathie, 2.rejection, 3.indifference,
4.autre...........................
9. Attitudes du reste de la communauté
envers la femme fistuleuse :
1. sympathie,2.rejection,3.indifference,4.autre.............................
10. Attitude de la femme
fistuleuse :
1. Prend le courage d'aller
consulter les services de santé
2. Demande de l'aide auprès des
guérisseurs traditionnels
3. Pense qu'elle a été
empoisonnée ``KUZINGWA'' et développe la haine
4. Eprouve de la honte de rencontrer les gens et
S'isole sur elle-même chez elle
5. A de la honte de coucher avec son mari et regagne
ses parents
6. Pense qu'elle a attrapé une maladie
incurable et se condamne a vie
7. Pense à l'auto suicide et devient
déprimée
8. Pense que c'est une volonté de Dieu et ne
fait rien
9. Autre attitude........................
IV.CONSEQUENCES OBSTETRICALES ET MEDICALES DES
FISTULES OBSTETRICALES :
1. 1. Fistule génito- urinaire avec
incontinence urinaire permanente : 1.Oui,
2.Non
2. Fistule recto vaginale avec incontinence des selles
1 .Oui 2.Non
3. Fistule mixte avec incontinence urinaire et des
selles 1 .Oui 2.Non
4. Durée de la fistule en mois
(durée de l'incontinence)...........
5. Sexualité : Possible
après la fistulisation : 1. Oui, 2.Non ,si oui
combien de temps en mois .........
6. Moyenne de rapports sexuels par semaine avant
Fistule... après F...
7. Orgasme: 1.Présent,
2.Perdu
8. Dyspareunie : 1
.Oui 2.Non
9. Sténose vaginale :
1 .Oui 2.Non
10. Aménorrhée :
1.Oui, 2.Non
11. Dermatite vulvaire : 1 .Oui,
2.Non
12. Dysménorrhée :
1 .Oui, 2.Non
13. Grossesse malgré la
fistule : 1. Oui 2. Non
14. Nombre d'enfants eus
malgré la fistule..........
15. Stérilité secondaire : 1
.Oui, 2.Non
16. Infections urinaires récurrentes :
1 .Oui, 2.Non
17. Atrophie vésicale : 1.Oui,
2.Non
18. Autre..................
V.DEMARCHES THERAPEUTIQUES DES FEMMES
FISTULEUSES
1. La source d'information de la possibilité du
traitement :
1. Son mari, 2. Ses parents, 3. Ses beau-
parents ,4.ses frères et/ ou soeurs,
5. Ses amis.6.Autorités administratives
,7.Animateur de santé ,8.Agent d'une
Formation Sanitaire, 9. Communiqués radio
diffusés 10.guerriseur traditionnel
2. A consulté (a demandé de l'aide
auprès) des guérisseurs traditionnels : 1
.Oui
2. Non
3. A pris le courage d'aller consulter les services
de santé en premier lieu :
1. Oui , 2. Non
4. La durée entre la
survenue de la fistule et la 1ère consultation d'une
Formation
Sanitaire................mois
5. Causes de retard pour la consultation :
1. Maladie débilitante, 2.manque de moyens
(Pauvreté), 3. Manque
d'information d'où se faire soigner, 4.Honte,
5.Découragée par un échec de
réparation antérieure, 6.Pense que
ça ne se traite pas
7.Autre cause .............................
6. Nombre de tentatives de réparation
chirurgicale antérieure
7.Où a lieu les dites
réparations:.................................
8 La (les) personne(s) qui a (ont) motivé la
femme fistuleuse pour
la consultation d'un service de
santé :
1. Son mari, 2. Ses parents, 3. ses beau- parents ,4.ses
frères et/ ou soeurs,
5. Ses amis.6.Personne sauf elle même,
7.Autorités administratives 8.Animateur de santé ,9.Agent d'une
formation sanitaire, 10 communiqués radio diffusés.
11. Autres ,12.En cas de 2 ou plus prévoir de
juxtaposer les codes
9. La (les) personne(s) qui a (ont) financé la
femme
Fistuleuse pour ses démarches
thérapeutiques antérieures : 1.Son mari,
2. ses parents, 3.Ses beau- parents ,4.ses frères et/
ou soeurs ,5. Ses amis.6.Personne autre sauf elle-même,
7.Autorités administratives 8.Partenaires de la prise en charge des
fistules.
10.La (les)personne(s) accompagnant la femme
fistuleuse................................
11. La personne ayant été garde malade
de la femme fistuleuse :
1. Son mari, 2. Ses parents, 3.
Ses beau- parents ,4.ses frères et/ ou soeurs ,5. Ses
amis.6.Personne autre sauf elle-même,
7.Autorités administratives 8.Partenaires de
la prise en charge des fistules.
VI. DESCRIPTION DES ASPECTS THERAPEUTIQUES DES
FISTULES
OBSTETRICALES
1. La répartition selon le type
d'intervention : 1.Suture simple,
2. Suture+suspension de la
paroi vaginale, 3.Reconstruction cervico vaginale,
4. Dérivation urinaire
2. La répartition selon la voie d'abord
chirurgical et le type de la fistule:
1. Voie vaginale avec épisiotomie
2. Voie vaginale sans épisiotomie
3. Voie abdominale avec cathétérisme
urétéral
4.Autre...............................
3. La répartition selon les
résultats de la cure chirurgicale de la
Fistule par le test au bleu de
méthylène au 14è jour post opératoire :
1. Continence par la fermeture de la fistule
(guérison)
2 Incontinence par la non fermeture de la
fistule (Echec)
3. Incontinence urinaire d'effort mais
fermeture de la fistule.
4. La répartition selon les
complications per et post opératoires :
1. Traumatisme
iatrogène d'un organe pelvien ou d'un viscère abdominal
2. Infection
3. Hémorragie
4. Incontinence d'effort
5. Autre complication(à
spécifier).....................................
5. La répartition selon le type
d'anesthésie donnée :
1. Rachianesthésie
2. Anesthésie Générale
6. La répartition selon la
durée du sondage vésical en jours :.........
càd
1. 14 jours
2.>14 jours
Durée exacte en jours de sondage
vésical...............
7. Sondage urétéral :
1.Oui 2.Non combien de jours si
oui................
8. Antibioprophylaxie par Gentamycine 160mg
et Ampicilline 2g : 1.Oui
2. Non
9. Antibiotiques après
l'opération : 1.Oui 2.Non
10. Durée de séjour en
hospitalisation...............jours

| 


