|

LYCEE MARIE CURIE
NOM: IVAHA Prénom: Amélie
PROMOTION : 2017/2020
L'anxiété du patient face à
l'utilisation du
masque de contention en
radiothérapie

SEM 6 UE 6.5
Mémoire de fin d'études pour l'obtention du
Diplôme de Technicien Supérieur en Imagerie
Médicale et Radiologique Thérapeutique
DATE DE REMISE : MAI 2020
« Il s'agit d'un travail personnel et il ne peut faire
l'objet d'une publication en tout ou partie
sans l'accord de son auteur »
Je tiens à remercier également mon copain pour
avoir été présent et un soutien irréprochable
durant ma formation.
Remerciements
Je tiens à remercier toutes les personnes qui ont
contribué au succès de ma formation et qui m'ont aidé lors
de la rédaction de ce mémoire.
Dans un premier temps, je voudrai remercier, ma directrice de
mémoire, Mme ROULPH Martine, pour sa patience, sa disponibilité
et surtout ses précieux conseils, qui ont contribué à
alimenter ma réflexion.
Je tiens à remercier, Madame ENRICO Marianne, notre
assistante de coordination du DTS IMRT, pour l'aide qu'elle a fourni et les
cours de radiothérapie qui m'ont beaucoup apporté dans mon
mémoire de fin d'année.
Je tiens à remercier également, Mme SALVADOR
Frédérique, ma tutrice de mémoire, pour son suivi, ses
critiques et son dévouement dans mon travail de recherche.
Je tiens à montrer ma gratitude à l'équipe
pédagogique du DTS IMRT pour leur contribution en termes de transmission
d'informations et pour la qualité des enseignements fournis tout au long
de mes trois ans de formation.
Je tiens à témoigner toute ma reconnaissance envers
Madame LASCAUD Marie, responsable manipulateur à la Clinique St
Clotilde, pour m'avoir accordé l'autorisation de distribuer mes
questionnaires à son équipe de manipulateurs. Ils ont
été d'une grande aide dans l'élaboration de ce
mémoire.
Un grand merci à ma mère et mon père, pour
leur amour, leurs conseils ainsi que leur soutien inconditionnel, à la
fois moral et économique, qui m'a permis de réaliser les
études que je voulais et par conséquent ce mémoire.
Sommaire
Introduction 8
I- Première Partie : Cadre
Contextuel 10
I- 1) Présentation de la situation d'appel 10
I- 2) Mes questionnements personnels 11
I- 3) L'élaboration de la problématique 12
I- 4) Les hypothèses de recherches 12
II- Deuxième Partie : Cadre
conceptuel 14
II- 1) L'anxiété : un sentiment constant chez le
cancéreux 14
II- 1.1) Définition de l'anxiété 14
II- 1.2) L'anxiété : un concept récent dans
le domaine de la pathologie 14
II- 1.3) Prévalence de l'anxiété des
patients face au masque de contention 17
II- 1.4) Les facteurs favorisant l'anxiété
liée au masque thermoformé 18
II- 2) Le masque de contention : un outil indispensable lors du
traitement ? 20
II- 2.1) Qu'est-ce que la contention ? 20
II- 2.2) L'historique de la contention mécanique 20
II- 2.3) Cadre législatif : Le masque de contention est-il
obligatoire ? 22
II- 2.4) Masque de contention : représentation «
positive » ou « négative » lors d'une
situation anxiogène 23
II- 2.5) HAS : Recommandations de l'utilisation des contentions
mécaniques 25
II- 3) La radiothérapie : une spécialité
associée à l'imagerie médicale 26
II- 3.1) Définition 26
II- 3.2) Indications 26
II- 3.3) Historique 27
II- 3.4) L'accélérateur de particules 29
II- 4) Le rôle du MERM dans la prise en charge du patient
anxieux 30
II- 4.1) Le MERM : son rôle de la consultation d'annonce
à la mise en place du
patient en radiothérapie 30
II- 4.2) Stratégies
des patients pour gérer l'anxiété durant le traitement
de
radiothérapie 31
II- 4.3) Prise en charge des troubles anxieux selon la HAS 32
II- 5) Des outils que disposent le MERM lors de la prise en
charge de l'anxiété 34
II-5.1) Outils de mesure de l'anxiété 34
II-5.2) L'Art thérapie pour réduire
l'anxiété 34
II-5.3) Autohypnose par l'ancrage 35
II- 5.4) Le masque thermoformé ouvert ? Une solution face
à l'anxiété 36
II- 5.5) L'aromathérapie comme soin de support 37
III- Enquête du terrain 42
III- 1) Choix de l'outil 42
III- 2) Population ciblée 42
III- 3) Le pré-questionnaire 42
III- 4) Les limites du questionnaire 43
III- 5) L'analyse de l'enquête 43
IV- Projet professionnel 52
IV-1) Le dépistage de l'anxiété 52
IV-2) L'accompagnement du patient dans sa gestion de
l'anxiété 53
IV- 3) Les limites du projet professionnel 54
Conclusion 56
Bibliographie 58
Annexe 63
« L'anxiété est au coeur de chaque homme,
de chaque civilisation et si les grandes découvertes de l'homme moderne,
à l'ère atomique et interplanétaire, sont de nature
à être génératrice d'angoisse, l'histoire nous
rappelle que l'anxiété est un phénomène de toujours
dans l'expérience humaine. »1
Daniel Wildocher
1 Source « Histoire et concepts de l'anxiété
» Dr Dominique SERVANT
http://www.soigner-le-stress.fr/wp-content/uploads/2010/08/Historique-et-concepts-anxi%C3%A9t%C3%A9-20141.pdf
Liste des abréviations
MERM : Manipulateur en électroradiologie
médicale
ORL : oto-rhino-laryngologie, cancer qui touche
particulièrement la bouche, le nez, l'oesophage.
MLC : MultiLeaf Collimateur ou collimateur
multi-lames, permet de moduler le faisceau pour prendre la forme voulue de la
tumeur.
CBCT : Appelé aussi cone beam ; c'est une
nouvelle technique de radiographie numérisée qui permet d'avoir
une reconstruction en 3D. Cela s'apparente à un scanner. (Source :
https://imageriemedicale.fr)
8
Introduction
L'anxiété est une émotion ressentie face
à un danger ou à un problème perçu comme attaque
physique ou mentale : mais la récurrence de l'anxiété peut
devenir pathologique et entraver le fonctionnement de l'individu au quotidien.
C'est pourquoi il existe une prévalence de l'anxiété chez
50% des patients cancéreux. Car ils ont un traitement de
radiothérapie lourd et fatiguant qui peut nécessiter le port d'un
masque de contention2.
La radiothérapie est une spécialité
médicale qui utilise les rayonnements ionisants pour les traitements.
C'est une méthode de traitement locorégional3 des
cancers, qui utilise des rayons X pour détruire les cellules
cancéreuses en bloquant leur capacité à se multiplier.
L'irradiation a pour but de détruire toutes les cellules tumorales tout
en épargnant les tissus sains périphériques. Pour
préserver ces tissus sains, il est important d'utiliser des moyens de
contentions tel que le masque pour que les séances soient
reproductibles4 et d'irradier toujours la tumeur.
En effet, pour le positionnement de ce masque, le MERM requiert
du patient une immobilité totale à la fois pour la qualité
des images de positionnement et pour le bon déroulement de la
séance de traitement. Cette immobilité nécessite un self
control car rester immobile pendant une quinzaine de minutes est
généralement intenable. C'est en ce sens que les masques de
contention vont aider les patients à rester immobile afin d'avoir un
positionnement reproductible.
Ainsi, l'utilisation du masque de contention est incontournable
dans les services de radiothérapie lors des traitements des cancers ORL
ou cérébrales. L'appréhension de ce masque peut alors
différer d'un patient à l'autre : pour certains, mettre ce masque
de contention est supportable, alors que pour d'autres, cela représente
une véritable épreuve : ils
2 Après avoir été chauffé
légèrement, le masque va être moulé facilement sur
la tête du patient, il épouse ainsi la forme, et
rapidement va devenir rigide. Il sera utilisé à
toutes les séances de traitement pour garder la tête immobile. Ils
sont
percés à différents endroits pour permettre
au patient d'être confortable. (source :
http://www.radio-oncologie.qc.ca)
3 Lorsque le traitement se porte sur une région
donnée
4 Fidélité des résultats d'une même
opération ou expérimentation répétée
à des moments, en des lieux ou avec des opérateurs
différents.
9
manifestent des signes d'anxiété qui peuvent les
conduire au refus du masque. Or on ne peut pas traiter un patient sans masque.
Le port du masque est capitale pour la réalisation du traitement.
C'est pourquoi dans ce mémoire de fin d'études, je
vais donc m'intéresser à l'anxiété du patient
liée à l'utilisation du masque de contention en
radiothérapie.
Durant ces 3 ans de formation pour l'obtention du diplôme
technicien supérieur en imagerie médicale et radiologie
thérapeutique, j'ai effectué des stages dans différentes
structures publiques ou privées. Dès mon premier stage de
radiothérapie, j'ai été confrontée à une
situation nécessitant l'utilisation du masque de contention. J'ai voulu
comprendre le dilemme suivant : comment en tant que manipulateur en
électroradiologie médicale, je peux traiter un patient anxieux
à cause du masque de contention alors qu'il est indispensable à
chaque séance. Un paradoxe que je souhaite comprendre car cette
utilisation de la contention est très peu abordée hors du champs
de la psychiatrie: c'est pourquoi il y a peu de recherches en France sur ce
sujet.
Ce mémoire aura donc pour objectif d'aborder l'importance
du rôle du manipulateur dans la gestion de l'anxiété chez
un patient cancéreux devant porter un masque de contention.
Dans quelle mesure la prise en charge des patients
anxieux liée à l'utilisation du
masque de contention requiert
-elle une démarche complexe par le MERM ?
Afin de répondre à notre problématique,
nous allons mettre en place un questionnaire pour faire un état des
lieux de l'utilisation du masque de contention en radiothérapie.
Nous verrons dans un premier temps le cadre contextuel pour
expliquer la situation d'appel et les questionnements qui se sont
émergés par la suite. Dans un second temps, nous verrons le cadre
conceptuel qui permet de montrer que l'anxiété peut devenir un
frein lors du traitement du patient, le rôle du MERM dans sa prise en
charge d'un patient anxieux et la technique de la radiothérapie. Dans un
troisième temps, nous allons parler de l'enquête de terrain
grâce à l'analyse des réponses du questionnaire.
Finalement, nous parlerons du projet professionnel qui permettra
d'étudier des pistes de réflexions pour améliorer les
pratiques sur le terrain.
I- 10
Première Partie : Cadre Contextuel
I- 1) Présentation de la situation d'appel
En tant qu'étudiante manipulatrice en radiologie, j'ai
pu prendre en charge des patients de différents horizons avec diverses
pathologies. Une situation m'a alors interpellée lors de la prise en
charge d'un patient anxieux liée à l'utilisation du masque de
contention.
Lors de mon deuxième stage de radiothérapie dans
une clinique privée, nous étions à 3 pour prendre en
charge ce patient : les deux manipulateurs et moi. J'ai fait l'accueil du
patient puis j'ai effectué son interrogatoire. Il était
traité pour un cancer ORL et avait déjà eu quelques
séances de radiothérapie, qui nécessitaient un masque de
contention thermoformé à 5 points (Voir annexe 1). Avant
l'installation du patient, les manipulateurs me préviennent qu'il faudra
prendre un temps lors de la mise en place du masque de contention. Ce patient
faisait un réel effort chaque jour pour venir à sa séance.
Avant la mise en place du masque, il prenait de grandes inspirations et nous
donnait son accord lorsqu'il était prêt pour mettre le masque de
contention. Après chaque séance, il savait combien de minutes
exactement durerait la séance car il comptait les secondes dans sa
tête. Lorsqu'il fallait faire un CBCT pour vérifier le
positionnement, on le prévenait qu'il y avait des images en plus et
ainsi la séance serait un peu plus longue que d'habitude. Cependant, au
fil des séances je faisais en sorte d'enlever au plus vite son masque
dès la fin du traitement.
Un jour, les manipulateurs et moi nous l'avions
installé sur la table avec son masque comme d'habitude. Lors de la
programmation des faisceaux au pupitre, l'accélérateur nous
transmet un message d'erreur au niveau des MLC. Les manipulateurs ont pris le
téléphone pour prévenir le radiophysicien5. En
attendant la venue du radiophysicien au poste de travail,
5 Professionnel de santé exerçant au sein d'une
équipe pluridisciplinaire dont l'activité consiste à
mettre en oeuvre ses connaissances en matière de rayonnements dans le
domaine médical. Il est notamment chargé de la qualité des
images, de la dosimétrie (étude quantitative de la radiation) et
s'assure de l'optimisation de l'utilisation des équipements à
rayonnements à des fins de diagnostiques ou thérapeutiques du
patient. (Source :
https://www.guichet-qualifications.fr)
11
les manipulateurs interpellent le patient au niveau de
l'interphone, en lui disant que l'on va avoir un peu de retard dans la
séance. Mais quelques instants plus tard, le patient nous appelle, en
levant la main car il ne supportait plus le masque sur son visage. Lorsqu'on
l'a enlevé de la table, il avait une respiration rapide et était
en sueur. Je suis restée un instant avec lui le temps que les
dosimétristes6 et les radiophysiciens réparent la
panne. Je lui ai alors demandé ce qu'il ressentait lorsqu'il
était dans le masque de contention. Il me disait que pour lui
c'était la pire situation qu'il ait jamais vécu, car il avait
l'impression qu'à chaque fois, quelqu'un mettait sa tête sous
l'eau de force. Il n'avait pas ressenti cela au scanner dosimétrique car
le masque était encore mou mais bien à la première
séance à blanc7. Il utilisait le temps comme moyens
pour contrôler sa peur mais cela avait des limites lorsque la
séance était trop longue.
Lorsque le problème fut résolu par les
radiophysiciens et les dosimétristes, on a pu replacer le patient et
reprendre son traitement.
Après cet évènement, j'ai consulté
le dossier patient. Ce patient avait eu quelques rendez-vous avec la
psychologue, elle expliquait que son anxiété diminuait
grâce aux points d'ancrage qu'il pouvait lui même installer lors de
ses séances de traitements. C'est-à-dire qu'il arrivait à
gérer son anxiété lorsqu'il comptait les secondes dans sa
tête. J'ai également demandé aux MERM comment ils avaient
aider le patient à gérer sa peur du masque thermoformé.
Ils me racontèrent alors qu'à la séance à blanc, il
avait une crise de panique dès la mise en place du masque de contention.
Pourtant lors du scanner de dosimétrie, il n'y avait aucun
problème. Ils ont alors utilisé la respiration profonde pour
qu'il puisse penser à autre choses. Il avait réussi à
faire sa première séance malgré tout. Et qu'ils ont
conseillés finalement au patient de voir le psychologue du service.
6 Personne qui participe, avec l'oncologue
radiothérapeute et le physicien, au calcul de la dose de rayons
nécessaire à une radiothérapie et à la
planification du traitement (Source :
https://www.e-cancer.fr)
7 Séance qui permet de vérifier tous les
paramètres de traitement et le positionnement du patient, avant le
début du traitement. (Source :
https://inis.iaea.org/collection/NCLCollectionStore/_Public/44/128/44128458.pdf
)
12
I.2. Mes questionnements personnels
Par la suite de ma réflexion sur cette situation, je me
suis posée beaucoup de questions. Dans cette situation, il est
compliqué pour le MER d'aider le patient à la mise en place du
masque. Cette peur du masque m'a interpellé lors de cet
événement. Ma représentation du masque est très
différente de ce patient. Personnellement, je trouve que le masque est
très maniable car il est en plastique avec des trous qui permet
d'être moins emprisonnée. Mais pour ce patient, cela est un objet
de torture qu'il doit subir tous les jours. Quel est le comportement du MERM
à adopter face à cette anxiété du masque de
contention ? Comment je peux comprendre la peur que ressent mon patient alors
que nous avons des représentations du masque tout à fait
différentes ? Comment faire en sorte que mon patient accepte de se faire
traiter malgré son anxiété ? Que puis-je faire pour
réduire cette anxiété ressenti par le patient ? Quels sont
les moyens dont dispose le MERM pour aider les patients anxieux ? Quels sont
les difficultés que peut rencontrer le MERM ?
I.3. L'élaboration de la problématique
Grâce aux différentes questions personnels,
à la situation et à ma réflexion personnel, j'ai pu
élaborer une problématique qui est :
Dans quelle mesure la prise en charge des patients
anxieux liée à l'utilisation du masque de contention
requiert-elle un démarche complexe par le MERM ?
I.4. Les hypothèses de recherches
Pour pouvoir répondre à cette
problématique, j'ai mis en place plusieurs hypothèses de
recherches qui sont :
- Est-ce que l'anxiété du patient serait
influencée par la représentation du masque ? Est-ce que le
discours du MER peut influencer cette représentation ?
- Est-ce que l'anxiété du patient liée au
cancer serait un obstacle pour la gestion de son anxiété face au
masque de contention ? Peut-on parler d'une double anxiété ?
13
- Peut-on diminuer l'anxiété du patient en
attachant partiellement le masque de contention ? - La formation du MER
peut-elle influer sur la gestion de l'anxiété du patient ?
14
II- Deuxième Partie : Cadre conceptuel
II- 1) L'anxiété : un sentiment constant chez
le cancéreux II- 1.1) Définition de l'anxiété
Le mot « anxiété » a pour origine
latine « anxius » qui veut dire « esprit troublé à
propos d'un événement incertain » et dérive
également d'une racine grecque ayant les notions «
d'étranglement » et « d'enserrement »
Selon le site de référence de
l'anxiété, l'anxiété est une émotion
ressentie face à un danger ou à un problème perçu
comme agression physique ou mentale. Elle peut être
désagréable comme émotion mais reste normal et commun
à tous les individus. Elle peut alors devenir pathologique lorsqu'il
prend un caractère excessif dans différents situations : on
parlera de troubles anxieux.
Les sujets atteints de troubles anxieux ressentent un
sentiment d'inconfort ou de peur secondaire à une anticipation excessive
d'éventuelles difficultés avant même que les
problèmes ne soient survenus, ou avant même que le sujet ait
repéré précisément ce qu'il redoute. Les
psychiatres parlent parfois de « peur sans objet ».
L'anxiété est très utile pour nous
prévenir du danger ou des situations à risques. Il sert à
prendre des précautions pour éviter ces risques. C'est pourquoi
un manque d'anxiété peut mettre en danger la personne mais un
surplus d'anxiété peut, à l'inverse, inhiber et
épuiser la personne.
II- 1.2) L'anxiété : un concept récent
dans le domaine de la pathologie.
Le terme « anxiété » est apparu au
XIIème siècle. Mais son usage a été très
rare .Les peurs irraisonnées était considérées
comme une expression quelconque parmi tant d'autres. Les descriptions
liées à l'anxiété et la dépression
étaient souvent expliquées par la théorie des
15
humeurs. Pendant des siècles, le Corpus Hippocraticum
et d'autres textes on regroupait ces affections dans le concept de «
mélancolie ». Ils expliquent que ce terme de «
mélancolie » est due à une désorganisation humorale
des différents fluides corporels : le sang, labile noire, la bile jaune
et la phlegme. Dans ses travaux, Galien définit l'anxiété
chez le mélancolique comme une vapeur noire qui provient de la bile
noire. Il dit alors : « Comme l'obscurité rend presque tout le
monde peureux, à l'exception de quelques naturels audacieux ou des
personnes entraînées, ainsi la bile noire provoquerait, selon lui,
la peur quand sa noirceur jette un ombre sur le terrain de la pensée(au
cerveau) ».
Ce n'est que dans la deuxième partie du XIXème
siècle que le psychiatre parisien Morel décrit le «
délire émotif » en 1866. Il montre qu'il y a un
désordre du système nerveux végétatif, ce qui
expliquerait l'ensemble des troubles anxieux et dépressifs.
Puis en 1895, Freud, fondateur de la psychanalyse, fait une
première description du principe de la névrose
d'angoisse. Il réussit à faire la distinction entre l'affect
d'angoisse, c'est-à-dire, l'incapacité pour le psychisme à
faire face à un danger extérieur et la névrose d'angoisse.
La névrose d'angoisse signifie l'impossibilité pour le psychisme
à faire face à une excitation interne sexuelle. La libido se
change en angoisse lorsque la pulsion n'atteint pas la satisfaction. L'affect
d'angoisse serait alors passager alors que la névrose d'angoisse serait
chronique. Il donne une description succincte sur les différentes
manifestations de l'anxiété : l'inquiétude chronique,
l'attaque d'angoisse, les équivalents physiques, les peurs
illégitimes et sélectives que l'on appelle phobies et les
obsessions.
Mais en 1915, Freud change sa théorie et fait la
distinction entre l'angoisse réelle et l'angoisse névrotique.
L'angoisse réelle serait le ressenti de l'individu dès qu'il est
en présence d'un danger extérieur. On parle alors de
réflexe d'autoconservation. Pour Freud, le concept de névrose
d'angoisse est le résultat du refoulement de la libido se transformant
en angoisse : "L'angoisse névrotique est un produit de la libido,
comme le vinaigre est un produit du vin" (Freud, 1920)
A partir de 1926, selon Freud, l'angoisse est
représentée comme une cause et non plus comme une
conséquence du refoulement. C'est un signal d'alarme du Moi et permet la
mise en place de mécanismes de défense. Il distingue alors
l'angoisse automatique qui est un signal
16
face à un danger sans peur de l'angoisse
névrotique qui est l'angoisse face à un danger inconnu.
L'association américaine de psychiatrie s'est
inspirée de sa contribution dans la description des symptômes et
dans la classification des troubles qui ont permis d'introduire dans le DSM
V8, différentes catégories de ces troubles anxieux.
Selon les systèmes de classifications, nous avons :
· Le trouble anxieux généralisé,
qui est caractérisé par une inquiétude excessive pour les
activités et les événements de la vie de tous les
jours.
· Le trouble panique, qui est la survenance
répétée de crises paroxystiques de peur ;
· L'agoraphobie, désigne une peur excessive et
l'évitement de situations où il pourrait être difficile de
s'échapper ou rendant impossible un secours immédiat en cas de
malaise ; ou plus communément la peur des espaces publics et espaces
ouverts.
· La phobie sociale, caractérisée par une
peur excessive et l'évitement de situations impliquant d'être
exposé en public ou évalué par les autres ;
· La phobie spécifique,
caractérisée par une peur excessive et l'évitement
d'objets ou de situations précises (par exemple, chien, dentiste,
araignée, orages) et n'entrant pas dans le cadre de la phobie sociale ou
de l'agoraphobie ;
· Le trouble obsessionnel compulsif,
caractérisé par la présence d'obsessions (des
pensées envahissantes sources d'anxiété) ou de compulsions
(comportement répétitif visant à diminuer
l'anxiété) ;
· L'état de stress post-traumatique,
caractérisé par un émoussement de la
réactivité générale à la suite d'un
événement traumatique hors du commun (par exemple, viol,
catastrophe naturelle) et la reviviscence de celui-ci à partir de
pensées ou d'images intrusives.
Dans ce mémoire, nous allons traiter plus
particulièrement de l'état de stress post-traumatique à la
suite de l'annonce du cancer avec la reviviscence de cette
évènement traumatique face au masque de contention.
8 Manuel diagnostique et statistique des troubles mentaux
17
II- 1.3) Prévalence de l'anxiété des
patients face au masque de contention
Bien que l'utilisation d'un masque de contention est
essentielle lors de la sécurité des soins du patient pendant le
traitement de radiothérapie. A ce jour, il y a peu d'études
concernant l'anxiété liée au masque de contention. Nous
avons peu de données concernant la prévalence et la
détresse liées au masque thermoplastique, surtout en France.
D'après une étude de S.OULTRAM en 2012, sur
« une comparaison entre l'auto-évaluation des patients et la
capacité des radiothérapeutes à identifier
l'anxiété et la détresse chez les patients atteints d'un
cancer de la tête et du cou nécessitant une immobilisation pour la
radiothérapie. », l'incidence du taux d'anxiété
liée au masque serait de 16 à 24 % (n= 70). Ils ont
utilisé deux méthodes, la première avec identification
à l'aide d'un outil de détresse générale et la
deuxième conduite par un radiothérapeute. : grâce à
l'outil de détresse générale, le taux
d'anxiété était de 16 % alors que l'identification par le
radiothérapeute était de 24 %.
Cependant dans une autre étude sur la «
Qualité de vie des patients sous radiothérapie pour cancers de la
tête et du cou. », ils ont étudié la perturbation
des séances lié à l'anxiété du masque
grâce à une échelle de 1 à 5. Le taux de
perturbation de la simulation, c'est-à-dire, le scanner
dosimétrique était de 11 %. Cependant, au jour 1 du traitement,
le taux de perturbation liée à l'anxiété du masque
est de 24 %. Toutefois, on a relevé que les patients ayant une phobie
préexistante étaient plus susceptibles de ressentir de la
détresse.
Selon l'étude de C. ARINO en 2014, sur le «
Le masque de contention en radiothérapie : une source
d'anxiété pour le patient ? »,relève plusieurs
aspects comme l'inconfort physique du masque, la perception mentale du masque
et la passivité d'accepter. Cependant, ils démontre que le taux
d'anxiété lié au masque était faible dans
l'échantillon qu'ils ont étudié.
D'après l'étude de J. Nixon en 2018, «
Exploring the prevalence and experience of mask anxiety for the person with
head and neck cancer undergoing radiotherapy », à l'aide d'un
outil de mesure, qui est le thermomètre de détresse (DT) (Voir
annexe 2), la prévalence de l'anxiété
déclarée par les patients liée au masque thermoplastique
était de 26 %. Avec 20 % des participants qui ont indiqué une
détresse modérée (score de 4 à 7 sur le DT
d'anxiété au
18
masque) et 6 % une détresse sévère (score
de 8 à 10 sur le DT d'anxiété au masque). Ainsi,
l'étude révèle que plus d'un quart des patients atteints
de cancer de la tête et du cou peuvent souffrir d'anxiété
liée au masque de contention.
Plusieurs études montrent que l'anxiété
peut toucher plus de patients que l'on croit. Malgré, le faible nombre
d'études sur le sujet, il est ainsi important de réfléchir
à l'évaluation des différentes stratégies pour
gérer l'anxiété du patient. Afin de pouvoir traiter les
patients et d'améliorer son expérience lors de son traitement en
radiothérapie. Le rôle du manipulateur est donc essentielle lors
de la prise en charge de ce type de patients. Il est important, en effet ,de
noter qu'il est présent à chaque étape du parcours du
patient, depuis la consultation d'annonce paramédicale jusqu'à la
dernière séance de traitement afin de déterminer les
déclencheurs de cette anxiété liée au masque.
II- 1.4) Les facteurs favorisant l'anxiété
liée au masque thermoformé
Dans la deuxième phase de l'étude de J. Nixon
(2018) , « Exploring the prevalence and experience of mask anxiety for
the person with head and neck cancer undergoing radiotherapy », des
entretiens semi-directifs ont été proposés aux
participants pour nous raconter leur expérience de
l'anxiété liée au masque thermoformé.
Ainsi, trois sous thèmes ont été
soulevé : le premier est la claustrophobie préexistante qui a
altéré la façon de gérer le confinement. Le
deuxième était la préexistence de problèmes de
santé psychologique et mentale ; et enfin les facteurs de stress
simultanés qui augmenteraient l'anxiété face au masque de
contention. Par exemple, les facteurs de stress peuvent être la peur de
la récidive, les effets secondaires du traitement.
Certains participants ont eu une combinaison de
réponses psychologiques et physiologiques. C'est-à-dire, le
participant a eu une visualisation mentale du masque et ainsi son corps a
répondu par des réponses physiologiques telles que la respiration
accélérée, la transpiration, ce qui contribue à
l'appréhension du masque de contention.
La réaction émotionnelle d'impuissance peut
contribuer également à l'anxiété liée au
masque. Ainsi, le patient perd son self-contrôle et peut avoir des
pensées morbides comme
19
l'impression, je cite d' « être enterré
vivant » ou « imaginer quelqu'un derrière vous avec
sa main serrée sur votre bouche et vous ne pouvez pas l'ouvrir ou vous
déplacer ».
Toutefois, les participants ont parlé également
de la sensation de ne pas être prêts. Certains ont avoué
qu'ils avaient consulté Internet pour en savoir plus sur le processus.
Et d'autres, parlent de la surprise de la perception du masque « je ne
savais que c'était si rigide et restrictif ».
Selon Rony Paz, les chercheurs ont constaté que les
patients anxieux ont une tendance à se tromper plus souvent. Ils
auraient de plus grandes difficultés à distinguer
l'agréable et le désagréable. Ainsi la perception de
l'environnement serait perçu comme anxiogène.
Cependant, l'anxiété associée au masque
de contention peut être influencée par le vécu du patient
mais aussi par d'autres préoccupations, qui apparaîtraient lors de
la mise en place du masque, ce qui peut révéler une double
anxiété du patient, la peur concernant son traitement, de sa
qualité de vie, de son espérance de vie mais concernant aussi sa
peur du masque qui peut lui rappeler des expériences traumatisantes
vécues auparavant.
20
II- 2) Le masque de contention : un outil indispensable
lors du traitement ?
II- 2.1) Qu'est-ce que la contention ?
D'après l'origine latine médiévale,
« contentio » « continere », cela veut
dire « maintenir ensemble ». La contention est un
moyen pour les MER d'immobiliser le patient dans un but de réduction des
mouvements pour une meilleure qualité d'images mais aussi pour respecter
la reproductibilité du traitement en radiothérapie.
Selon la Haute Autorité de la santé9,
il existe plusieurs types de contentions :
· La contention physique : Ce sont de méthodes de
maintien ou d'immobilité du patient grâce à la force
physique.
· La contention mécanique : «
l'utilisation de tous moyens, méthodes, matériels ou
vêtements empêchant ou limitant les capacités de
mobilisation volontaire de tout ou partie du corps dans un but de
sécurité pour un patient dont le comportement présente un
risque grave pour son intégrité ou celle d'autrui. »
Ainsi la contention mécanique représente tous
les moyens que nous allons utiliser pour garder l'immobilité du patient.
Le masque de contention est alors considéré comme une contention
mécanique.
II- 2.2) L'historique de la contention
mécanique
Depuis l'Antiquité, la contention mécanique est
un réel moyen de soigner la personne désorientée.
-200 avant J.C, la doctrine stoïcienne a
influencé énormément la médecine antique. Elle
considérait que la contention mécanique est un outil de soin dans
le traitement de la maladie mentale.
9 Source :
https://www.has-sante.fr/upload/docs/application/pdf/2017-08/contention_synthese_v3_actualisee.pdf
21
D'après la doctrine stoïcienne, « Si les
malades sont agités en voyant des gens, il faudra faire usage de liens,
mais sans leur faire de mal, en protégeant leurs membres de flocons de
laine d'abord, en plaçant le bandage sur eux après. ».
La doctrine stoïcienne a crée plusieurs écoles
médicales telles que l'école méthodiste de Soranos
d'Ephèse qui devient la première référence d'outils
de soin pour la contention mécanique.
A partir du Moyen - Age, la doctrine chrétienne prend
le dessus et stipule que les troubles mentaux sont envoyés par Dieu pour
éprouver la foi du malade. Ainsi, la contention mécanique devient
alors une mesure de protection. A cette époque, le malade était
soigné par sa famille. La famille utilisait alors les contentions
mécaniques pour assurer la sécurité du malade mais aussi
ses proches.
Il y a une rupture dans l'ère du « Grand
Renfermement » où on responsabilise le malade atteint de troubles
mentaux. Ainsi, il représente un danger dans l'ordre social. Dans les
structures dédiées, l'utilisation des moyens de contention
mécanique est dépourvue de but thérapeutique sans l'avis
d'un médecin.
A partir de la Révolution Française,
d'après le Décret du 27 mars 1970, l'arrivée des
médecins dans les structures dédiées aux patients atteints
de troubles mentaux marque la notion de soin dans la prise en charge. Pinel
recommande l'utilisation de la contention mécanique en tant qu'outil de
soins à but thérapeutique. Samuel Tuke sera influencé par
ce médecin et élabore un code de déontologie qui interdit
les contentions physiques sauf en cas d'agitation extrême. Ce code de
déontologie est appelé York Retreat en 1972.
L'utilisation des moyens de contrainte a diminué
à partir du XXème siècle grâce à 3 grandes
évolutions : l'avènement de la psychanalyse, la révolution
pharmacologique et l'expansion des positions antipsychiatriques.
· L'avènement de la psychanalyse a modifié
la vision de la maladie mentale et transforme la médecine des signes en
médecine de la relation.
· La révolution pharmacologique stabilise des
troubles mentaux et rend possible la réinsertion des malades mentaux
dans la société. Eux, qui ont toujours été
enfermés ou mis à l'écart dans la
société.
L'antipsychiatrie est un courant qui oppose la conception de
la folie et la fonction des psychiatre en Occident. Ce mouvement est né
à partir des années 1960. Les idées de Michel
22
Foucault par exemple montre que la maladie mentale n'est pas
une vraie maladie car elle est causé par la société. Ces
malades seraient « des déviants de la normale sociale ». Ils
veulent alors bannir toutes violences et toutes disciplines. Cependant en
France, il y a eu très peu d'influence de ce courant.
L'utilisation de la contention mécanique a
été remise en question durant plusieurs périodes.
Cependant, le masque de contention que l'on utilise en radiothérapie
peut être alors considéré comme un « outil de soins
» essentiel à la réalisation du traitement. Il permet alors
la reproductibilité de la séance. Cela permet de réaliser
les plusieurs séances dans la même position, dans le même
lieu et avec des opérateurs différents. Son utilisation restait
très flou concernant la législation en France. Comme nous pouvons
voir ci-dessus, plusieurs psychiatres se contre-disent. Il a fallu attendre de
nouvelles lois pour encadrer cette utilisation et limiter leurs utilisation
abusive.
II- 2.3) Cadre législatif : Le masque de contention
est-il obligatoire ?
Si on se réfère à la Déclaration
Universelle du droit de l'Homme et du Citoyen10, plusieurs articles
tels que le numéro 13 « 1. Toute personne a le droit de
circuler librement et de choisir sa résidence à
l'intérieur d'un État. » Ainsi, le MER porte atteinte
à la liberté d'aller et venir du patient pendant son traitement.
De nos jours, l'utilisation de la contention en service d'imagerie
médicale et plus précisément en radiothérapie est
quotidienne. L'application de la contention mécanique est un moyen de
limiter efficacement les mouvements du patient et ainsi éviter tout flou
cinétique11 ce qui permet alors une meilleure
interprétation du radiothérapeute, mais aussi de respecter la
reproductibilité du traitement.
Cette notion de reproductibilité est la base
même des traitements en radiothérapie. Ainsi, pour le bon
déroulement du traitement, on utilise des contentions mécaniques
pour les
10 Source :
https://www.un.org/fr/universal-declaration-human-rights/
11 Flou visible sur la radiographie à cause du mouvement
volontaire ou non du patient
23
traitements. Nous sommes ainsi dans le cadre d'un moyen
thérapeutique selon les recommandations de l'HAS.
Depuis la loi de modernisation de Janvier 2016, la contention
mécanique devient alors une exception dans le cas de l'atteinte de
l'intégrité du patient. D'après l'article L.3222-5-1 du
Code de la Santé, « l'isolement et la contention sont des
pratiques de dernier recours. Il ne peut y être procédé que
pour prévenir un dommage immédiat ou imminent pour le patient ou
autrui, sur décision d'un psychiatre, prise pour une durée
limitée. Leur mise en oeuvre doit faire l'objet d'une surveillance
stricte confiée par l'établissement à des professionnels
de santé désignés à cette fin ».
Depuis cet article de loi, l'organisation est dans la
réduction au maximum de l'utilisation de la contention mécanique.
Cependant dans le cadre des traitements de radiothérapie, pour avoir une
précision dans les traitements loco-régionales et la
reproductibilité, la contention mécanique tels que le masque de
contention qui permet d'avoir cette précision. Cette contention est
alors nécessaire, même obligatoire, pour la réalisation du
traitement. Nous pouvons dire que l'on considère comme un « outils
de soins » et qu'il participe à la continuité des soins.
II- 2.4) Masque de contention : représentation
« positive » ou « négative » lors d'une situation
anxiogène.
La représentation du masque de radiothérapie
peut être un déclencheur de l'anxiété du patient. Le
masque peut alors devenir oppressant et inconfortable.
Dans l'histoire de la dimension symbolique des masques
(mortuaire, de guérison ou théâtral), le masque
porté par le vivant est « un asile temporaire à l'esprit
d'un être mythique ou d'un ancêtre dont il est à la fois
l'expression et la manifestation concrète. », d'après
Crasbecu, « Bouche et visage dans le masque ». Le masque
mortuaire lui représente la fonction « d'être l'asile
permanent de son âme, de son esprit ». Enfin dans le domaine
théâtral, il permet d'effacer la personnalité du porteur et
d'intégrer une nouvelle.
24
Ainsi, en fonction de la multitude de significations du masque
selon les époques, la culture, cela peut devenir un moyen de mieux
intégrer le masque, mais à l'inverse celui-ci peut devenir une
entrave qui tétanise.
Selon l'article d' ARINO C. sur « le masque de
contention en radiothérapie: une source d'anxiété pour le
patient ? », la représentation du masque a un impact sur
l'anxiété ressentie. Sur les 19 patients de l'enquête, 12
avait une représentation dite « positive » du masque. 8
participants considérés le masque comme une protection, 2 comme
un ami, 2 comme un accessoire de guérison.
Dans cette étude, il y a eu un faible taux
d'anxiété liée au masque tout au long du traitement. Ils
ont constatés que la représentation dite « positive »
du masque diminuait l'anxiété. Ce que révèlent les
patients dans cette étude est l'importance de l'utilisation des mots
dans l'explication du masque thermoformé. Si le professionnel de
santé met davantage l'accent sur la fonction d'immobilité du
masque alors l'anxiété peut émerger.
Cependant, lorsqu'il met en avant cette fonction de protection,
le masque devient alors un outil au lieu d'une contrainte. Il est
nécessaire de noter que le MER doit être vigilant dans ses
explications face à la fonction du masque. Le pouvoir des mots peut
alors influencer la compliance du patient au port du masque.
Ce que nous avons également remarqué c'est que
l'anxiété est davantage provoquée par le traitement en
général que le masque de contention. Plus de 50 % des patients
ont évoqué des angoisses au niveau du traitement, du parcours de
soins, à la maladie ou à des évènements de vie
difficiles.
On pourrait alors réfléchir à une
amélioration du vécu du traitement par le patient.
C'est-à-dire à prendre conscience de la détresse
psychologique des patients, de la mesurer et de la diminuer. Il serait
intéressant pour le MER d'utiliser le temps d'échange comme lors
de la consultation d'annonce paramédicale, pour repérer les
différents éléments qui pourraient prédisposer le
patient à une angoisse.
Pour beaucoup de patients, à la fin de leur traitement, le
masque devient alors un trophée, une victoire dans ce combat face
à la maladie. Ils peuvent le ramener chez eux pour montrer à leur
famille et être fier de leur parcours. Il serait intéressant de
montrer cette victoire aux autres patients et ainsi donner espoir et confiance
lors de l'utilisation du masque.
25
II- 2.5) HAS : Recommandations de l'utilisation des
contentions
mécaniques.
D'après l'HAS, la contention mécanique est
préconisée pour :
· la « Prévention d'une violence imminente du
patient ou réponse à une violence immédiate, non
maîtrisable, sous-tendue par des troubles mentaux, avec un risque grave
pour l'intégrité du patient ou celle d'autrui. »
· Uniquement lorsque des mesures alternatives
différenciées, moins restrictives, ont été
inefficaces ou inappropriées, et que les troubles du comportement
entraînent un danger important et imminent pour le patient ou pour
autrui.
· Exceptionnellement, en dernier recours, pour une
durée limitée et strictement nécessaire, après une
évaluation du patient, et uniquement dans le cadre d'une mesure
d'isolement.
· Mesure pleinement justifiée par des arguments
cliniques »
Dans ces conditions, nous pouvons noter que l'utilisation du
masque de contention en radiothérapie entre dans le cadre des bonnes
recommandations de l'HAS. Il répond à « des mesures qui sont
justifiées par des arguments cliniques ». En effet, l'utilisation
des masques thermoformés répond à cette indication, il est
nécessaire car il devient une aide pour le patient et non un moyen de
punition pour le patient.
En radiothérapie, il est nécessaire de mettre
en place le masque de contention. Il est obligatoire dans le traitement des ORL
et des traitements cérébrales. Ce qui nous conduit, à ne
pas pouvoir traiter le patient sans masque même s'il ne le supporte pas
.
Pour réussir à traiter ces patients dans de
bonnes conditions, il est important de noter la possibilité de
réduire cette anxiété ressentie chez le patient
cancéreux. La solution pour que le patient diminue son
anxiété envers le masque de contention n'est pas de l'enlever car
il est obligatoire mais bel et bien de changer la représentation du
masque pour que le patient accepte le port du masque plus facilement.
26
II- 3) La radiothérapie : une
spécialité associée à l'imagerie
médicale
II- 3.1) Définition
La radiothérapie est une spécialité qui
utilise les rayonnements ionisants pour traiter les cancers. Son objectif est
de guérir ou soulager en bloquant la capacité des cellules
cancéreuses à se multiplier toute en préservant les tissus
sains. C'est un traitement dit locorégional. La radiothérapie
peut être utilisée seule ou associée à la chirurgie
la chimiothérapie et l'hormonothérapie en fonction du stade de la
tumeur, sa localisation, le type de la tumeur et à l'état
général du patient. La radiothérapie ne nécessite
pas d'hospitalisation car les séances sont de courte durée avec
des effets secondaires minimes comparés à la
chimiothérapie.
Il existe deux types de méthodes : nous avons tout
d'abord, la radiothérapie externe, c'est-à-dire lorsque la source
de rayonnement est à l'extérieur du patient. Cette
radiothérapie est réalisée grâce à un
accélérateur de particules. Enfin , nous avons la
curiethérapie, c'est-à-dire lorsque que la source de rayonnement
est placée au plus prés de la tumeur, pour une durée
limitée à l'intérieur du malade. Cette source peut
être dans la tumeur ou dans une cavité à son contact. Dans
ce mémoire, nous allons traiter exclusivement de la radiothérapie
externe.
La radiothérapie externe va alors utiliser plusieurs
faisceaux ou arcs d'irradiation. L'appareil va alors tourner tout autour du
patient. Chaque faisceau va délivrer à chaque fois une partie de
l'irradiation. Cela permet d'avoir une dose homogène dans un volume de
forme complexe. Ainsi, il limite les effets secondaires sur les tissus
sains.
II- 3.2) Indications
Cette spécialité concerne exclusivement les
pathologies cancéreuses. Cependant, l'utilisation du masque
thermoformé est exclusivement pour les cancers cérébrales,
ORL et lymphomes. Il permet de cibler la tumeur et de reproduire une position
à chaque séance. La
27
tête et le haut du corps sont les parties les plus
difficiles à garder immobile. Cela permet d'aider les patients.
Selon le guide des technologies de l'imagerie médicale et
de la radiothérapie, prés de 60 % des patients cancéreux
ont une radiothérapie. Selon le contexte de la maladie, il existe
plusieurs modalités :
- la radiothérapie curative, son but est
la guérison du patient. Elle permet de stériliser la zone des
cellules cancéreuses et de prévenir la
récidive12 et la dissémination13.
L'étalement14 du traitement sera plus long puisque les doses
seront plus élevées.
- la radiothérapie palliative, son but
est de freiner l'évolution de la maladie et d'assurer une
amélioration au niveau des signes cliniques, cela permet
d'améliorer la qualité de vie. L'étalement sera court mais
avec des doses délivrées dans la limites de la
tolérance.
- la radiothérapie symptomatique, son
but est de soulager le patient d'un symptôme gênant. La douleur est
le symptôme le plus fréquent mais il peut s'agir d'une compression
médullaire ou d'une hémorragie. L'étalement est plus court
de façon à ce qu'on concentre la dose sur la zone.
II- 3.3) Historique
La radiothérapie est née dès la
découverte des rayons X par W.C Roengten en 1895. Cela a
été une véritable évolution des techniques
médicales. Par conséquent, les effets des rayonnements ionisants
ont été observés sur la matière vivante pour les
traitements des tumeurs de la peau ou des tumeurs peu profondes. Grâce au
Docteur Victor Despeignes, en 1896, il annonce le premier traitement du cancer
par les rayons X.
Les premières séances de radiothérapie
utilisaient les rayons X émis par le radium. A cause de sa faible
pénétration dans les tissus, c'est-à-dire de l'ordre de 5
cm. La radiothérapie a été limitée au traitement
des tumeurs superficielles, telle que les tumeurs cutanées, du sein, de
quelques localisations ORL ou des traitements palliatifs. Cependant, la
collimation des rayons n'est pas assez précise en terme de ciblage de la
tumeur.
12 Réapparition d'une maladie dite guérie
13 Éparpillement des cellules tumorales
14 Période que dure le traitement de la première
séance à la dernière séance
28
Ce n'est que dans les années 50 qu'il y aura
l'arrivée des appareils de télécobalthérapie qui
améliorera véritablement la radiothérapie. Grâce
à l'énergie moyenne des rayonnements a 1,25 MeV, il y a alors une
augmentation du pouvoir de pénétration des rayonnements dans les
tissus . Ces appareils ont une meilleure collimation ce qui permet de cibler la
tumeur et d'épargner les tissus sains.
Les premiers accélérateurs d'électrons sont
apparus à la fin des années 60. Grâce à leur haute
énergie, les électrons peuvent être utilisés pour
traiter les tumeurs. Cependant, leur pénétration dans les tissus
est limitée à quelques centimètres. A partir de la
même machine, on peut avoir une production de photons par rayonnement de
freinage. Ce rayonnement de photons peut atteindre une haute énergie de
6MV à 25MV. La collimation de ces particules a été
améliorée par les MLC. Ces faisceau deviennent alors de plus en
plus fins et ainsi permettent de cibler au mieux les volumes cibles à
traiter.
La tomodensitométrie apparaît en 1974. Elle permet
une grande révolution de la radiothérapie avec la naissance de la
radiothérapie conformationnelle 3 D. Cette technique permet de
visualiser les dimensions de la tumeur et des organes avoisinants. Les
faisceaux sont ainsi configurer par rapport à la forme de la tumeur pour
réduire la dose reçue par les tissus sains avoisinant. Ce qui
permet d'introduire de nouveaux termes dans la balistique de l'irradiation
(forme, nombre, incidence et énergie des faisceaux).
Grâce aux développement de l'informatique dans les
années 90, le TPS15 permettra de calculer de la dose en
tridimensionnelle de la dose et donc de planifier les traitements de
manière plus précise en fonction de la morphologie du patient et
des contraintes de doses qui ne doivent pas être dépassées
sur certains OAR16
Au cours des années 2000, les traitements se modernisent.
L' apparition de la RCMI17 permet de modifier l'intensité du
rayonnement, il n'est plus constant à l'intérieur d'un même
faisceaux. Grâce aux mouvements des lames du MLC, de la variation du
débit de photons, cette technique peut s'appliquer pour les
localisations tels que les cancers de la prostate, de l'ORL. Le traitement
permet de mieux épargner les tissus sains localisés autour de la
tumeur.
15 Treatment Planning Systems
16 Organe à risque
17 Radiothérapie Conformationnelle avec Modulation
d'Intensité
29
En un siècle, la radiothérapie externe a pu
évoluer pour arriver à une haute précision dans ces
traitements. Cela a permis d'élaborer des stratégies
thérapeutiques en associant avec la chimiothérapie et les
interventions chirurgicales.
II- 3.4) L'accélérateur de particules
L'accélérateur de particules de type
médical permet de délivrer les doses que le
radiothérapeute a prescrites. Il utilise un champ
électrique alternatif pour accélérer les
électrons à la vitesse de la lumière et un
champ magnétique qui permet de focaliser les
électrons et de modifier leur trajectoire.
Il est composé de plusieurs structures avec des
rôles bien défini (Voir Annexe 3):
- le canon à électrons où sont produits les
électrons ;
- la cavité de regroupement qui regroupe les
électrons par « paquet » ;
- la section accélératrice dans laquelle passent
les électrons et l'onde électromagnétique ;
- le système qui permet de créer l'onde
électromagnétique (magnéton ou klystron) ;
- des dispositifs qui gèrent l'alimentation et le
contrôle du système ;
- des équipements assurant la création et
l'entretien du vide ;
- des dispositifs qui gèrent le tri des électrons,
les faisceaux d'électrons ou de photons,
- des instruments de mesures pour la qualité de
faisceaux.
30
II- 4) Le rôle du MERM dans la prise en charge du
patient anxieux.
II- 4.1) Le MERM : son rôle de la consultation
d'annonce à la mise en place du patient en radiothérapie.
Lors de la prise en charge d'un patient en radiothérapie,
le MERM est un des professionnels de santé qui va l'accompagner lors des
étapes du parcours.
Dans la première étape, la consultation d'annonce
médicale faite par le radiothérapeute. Il permet de faire
l'annonce de la maladie. Il va alors lui proposer les différents
traitements comme la chimiothérapie, la radiothérapie ou
l'hormonothérapie. Le radiothérapeute est là pour informer
le patient sur les différentes étapes du traitement de la
radiothérapie. Il est le premier acteur qui informe le patient dans la
mise en place du masque de contention et de détecter les
prédispositions à l'anxiété du patient.
Ensuite, au staff médico-technique18, le
radiothérapeute présente alors le dossier patient, le stade du
cancer et décide d'une décision collégiale de la dose et
des modalités du traitement.
Le patient revient alors pour effectuer la consultation
d'annonce paramédicale avec le MERM. Avec son vocabulaire plus
simplifié, il réexplique les conditions du traitements au
patient. Il s'assure que le patient a bien compris son traitement.
Également il évalue la douleur. Le MERM peut utiliser les
modèles de masque pour faire montrer l'aspect du masque, la
rigidité et ainsi avoir une approche réelle du masque
thermoformé. Le MERM s'assure de la désignation de la personne de
confiance et du consentement éclairé.
Puis, le patient va se diriger vers le scanner
dosimétrique. A ce moment, le positionnement du patient devra être
la même que pour le traitement. Il y aura la confection du masque
thermoformé. Le MERM va alors tremper le masque de contention dans de
l'eau
18 Réunion de plusieurs professionnels de santé
pour prendre une décision collégiale du traitement en
radiothérapie.
31
chaude ou dans un four. Il va alors mouler le masque sur le
visage du patient qui englobe la tête et les épaules pour les ORL
et que la tête pour les cancers cérébrales.
A la fin du scanner, le MER lui fait visiter le service, lui
donne son prochain rendezvous pour la séance à blanc.
Pendant ce temps, il va a avoir la préparation du dossier
par les dosimétristes et les radiophysiciens. Il décide de la
dose aux organes, de la planification du traitement, des paramètres des
faisceaux.
A la fin de la préparation du dossier patient, le patient
vient alors pour la séance d'imagerie de contrôle(séance
à blanc). C'est-à-dire, la séance où on va mettre
le patient en position de traitement, on va effectuer les images
KV-KV19. Lors de cette séance, on ne délivre pas de
doses pour traiter le patient. Dès cette séance, il peut y avoir
des perturbations liées à l'anxiété du patient.
II- 4.2) Stratégies des patients pour gérer
l'anxiété durant le traitement de radiothérapie
Selon l'étude, « Exploring the prevalence and
experience of mask anxiety for the person with head and neck cancer undergoing
radiotherapy », les participants ont révélés
plusieurs stratégies concernant la gestion de l'anxiété
liée à l'utilisation du masque pendant la séance de
radiothérapie.
Tout d'abord, 70 % du groupe propose des stratégies
pratiques tels que l'utilisation de la musique et couper le masque au niveau
des yeux et de la bouche.
Ils ont également parler d'un traitement
médicamenteux, ce qui leurs permettrait de faciliter le traitement.
Pourtant 5 participants sur 12 ont déclaré ne pas aimer prendre
des médicaments car ils n'aimaient pas la sensation qu'ils ressentaient.
Cela les empêchait de conduire et de prendre d'autres
médicaments.
Ils ont également trouvé des stratégies
psychologiques et cognitives. Par exemple, le soutien des autres, la
méditation, la pensée apaisante, l'utilisation de prière
ou de stratégies cognitives personnelles. Certains participants
soulignait l'importance de parler avec eux
19 Ce sont des images réalisé avec OBI. C'est une
image pour le repérage osseux.
32
durant le traitement. 15 % des participants ont trouvé
utiles de partager leurs expériences avec d'autres personnes.
Finalement, l'état d'esprit du patient devient alors un
point clé dans la gestion de l'anxiété. Plus de 50 % on
évoqué une réponse pragmatique d'autodétermination
: ils comprennent qu'ils étaient les seuls à pouvoir
désamorcer cette anxiété. D'autres participants ont
souligné la peur de l'expérience de craindre de l'inconnu avec
l'utilisation du masque. Et enfin , les autres participants disent qu'ils
n'avaient pas le choix .
II- 4.3) Prise en charge des troubles anxieux selon la
HAS
Lors de la prise en charge des troubles anxieux selon HAS, le
patient doit être informé dès le diagnostic posé. Il
doit savoir :
- la nature du trouble anxieux, ses manifestations, sa
fréquence, ses causes, les difficultés du diagnostic.
- les différents thérapies, incluant les
psychothérapies, avec leurs avantages et leurs inconvénients.
- la sensibilisation du patient, de sa famille et de ses aidants
sur l'existence d'associations de patients et de familles, et sur
l'intérêt de les contacter.
Nous pouvons donner des conseils au niveau des mesures
hygiéno-diététiques. Il doit y avoir une quantité
de sommeil suffisante à respecter, un bon équilibre alimentaire,
éviter l'alcool, le café, le tabac et les drogues. Il est
important également d'avoir une pratique régulière de
l'exercice physique.
Dans le traitement psychothérapie, il convient de
distinguer l'information et le soutien psychologique.
Les objectifs de la psychothérapie sont la gestion des
problèmes actuels et du futur grâce aux thérapies
comportementales et cognitives (TCC) qui constituent des options
thérapeutiques. L'utilisation de la psychothérapie d'inspiration
analytique et psychanalyse permet quant à elle de se centrer sur
l'individu et ses conflits psychiques.
Le psychiatre peut alors mettre en place la thérapie du
« self help » ou gestion de l'anxiété par
soi-même. Cela permet d'informer le patient et les moyens de changer par
lui-
33
même. Il propose des exercices concrets à faire
soi-même (relaxation, contrôle respiratoire, gestion
émotionnelle, d'exposition et d'affirmation de soi, etc).
La psychothérapie structurée doivent être
dirigée par des professionnels spécialement formés et
entraînés.
On peut également combiner avec les traitements
médicamenteux comme les antidépresseurs, les anxiolytiques.
34
II- 5) Des outils que disposent le MERM lors de la
prise en
charge de l'anxiété
II-5.1) Outils de mesure de l'anxiété
Pour réussir à déceler les signes de
l'anxiété, plusieurs auteurs ont mis en en place des
échelles d'évaluation, notamment en en France où plusieurs
tests d'évaluation de l'anxiété et stress ont
été conçus.
Premièrement, nous avons le Test HAD20: cette
échelle a été mise au point et validée pour des
médecins qui ne sont pas psychiatres. Elle permet, en effet, de faire
l'évaluation de l'existence d'une symptomatologie et de la
sévérité. Le questionnaire est composé de 14
questions (Voir Annexe 4).
Deuxièmement, il y a le test de STAI21 ou le
test d'anxiété Inventaire Anxiété Etat-Trait ( Voir
annexe 5). Ce test permet l'évaluation de l'anxiété
momentanée et de l'anxiété habituelle. Le STAY-Y comprend
2 échelles de 20 items chacune.
En troisième lieu, il existe l'échelle
d'anxiété de Hamilton (Voir Annexe 6) qui est la plus
utilisée pour évaluer l'intensité des symptômes
d'anxiété. Cette échelle utilise 14 items qui permettent
de dresser la liste des branches de l'anxiété telle que
l'anxiété psychique, somatique musculaire, viscérale, les
troubles cognitifs, les troubles du sommeil et l'humeur dépressive.
Grâce à ce nombre d'outils qu'on peut utiliser, le
MER peut ainsi distinguer les différents symptômes de
l'anxiété : celui-ci intervient de façon préventive
pour prendre en charge l'anxiété du patient.
II-5.2) L'Art thérapie pour réduire
l'anxiété
Selon le livre « Tout savoir sur l'art-thérapie
», l'arthérapie est une « exploitation du potentiel
artistique dans une visée thérapeutique et humanitaire ».
Cette thérapie se
20 Hospital Anxiety and Depression scale
21 Test Anxieté Etat Spielberg
35
caractérise par des concepts originaux, des
méthodes et des moyens spécifiques de nature a faire de cette
discipline une véritable activité paramédicale.
Les objectifs de l'art thérapie en cancérologie
sont multiples. Le temps d'une séance permet de mieux adhérer au
traitement, de reprendre confiance en soi, redynamise un quotidien
bouleversé par la maladie, un deuxième grand axe permet de
détourner l'attention de l'angoisse, de la peur de la mort et de la
douleur.
La séance d'art thérapie permet de capter l'esprit
afin de le mettre en repos de tout le stress ressenti par le patient.
L'Art est un excellent moyen de communication. Il permet de faire
exprimer de manière non verbale son affect. Les personnes
cancéreuses retrouvent alors une estime d'elle-même, une image de
soi plus belle. L'Art thérapie donne la possibilité à un
malade d'exceller dans un domaine et d'avoir une progression positive.
Cet accompagnement peut alors révéler un potentiel
artistique méconnu ou existant du patient. Cependant malgré la
mise en place de cette stratégie, elle est encore marginale dans la
prescription de ce soin à cause d'un manque de moyens financier.
II-5.3) Autohypnose par l'ancrage
Selon l'école Française d'hypnose, l'ancrage est
« une association, créée naturellement ou
volontairement, entre un stimulus ou plusieurs stimuli, et une réaction
(la réminiscence d'un souvenir, d'un état d'esprit ou
émotionnel, d'un comportement...) ». Ainsi cela consiste
à associer un acte ou une idée à un état de
bien-être. Par exemple, on peut demander au patient de serrer le poing
pour se souvenir d'une victoire sportive. Par autohypnose, le patient va alors
se mettre dans l'état d'esprit lié à
l'évènement. Cet apprentissage se fait en amont avec
l'hypnothérapeute. Il réalise un entretien de 20 minutes. Le
patient peut alors réaliser seul avant le scanner dosimétrique ou
alors avant chaque séance de traitement.
D'après l'article « Autohypnose par ancrage pour
la radiothérapie nécessitant une contention », il y a
dix patients qui ont répondu à l'autohypnose. Il a une
intervention unique de l'hypnothérapeute le jour du scanner
dosimétrique. Cette autohypnose par ancrage peut
36
devenir une solution pour les patients anxieux vis-à-vis
du masque. Il peut être ainsi mis en place dès la première
consultation d'annonce ou lors de la réalisation d'examen
complémentaire.
II- 5.4) Le masque thermoformé ouvert ? Une
solution face à
l'anxiété.
Comme le masque de contention est un objet essentiel à la
réalisation du traitement. Il serait judicieux de remplacer ce masque
par un masque ouvert pour les patients anxieux.
Selon l'étude, « Migration from full-head mask
to «open-face» mask for immobilization of patients with head and neck
cancer », ils ont voulu évalué l'efficacité du
masque à face ouverte.
Certes, le MERM peut décider de découper le masque
au niveau des yeux et de la bouche : cependant après le moulage, il est
difficile de découper le masque car il va y avoir des rebords
rêches.
D'après l'étude, plus de 80 % des volontaires ont
préféré le masque ouvert alors que les patients
claustrophobe n'ont pu tolérer que le masque ouvert.
Les limites du masque sont les mouvements de la tête lors
de la fixation du masque qui peuvent fausser le repositionnement de la
tête du patient. Ainsi, il est important de noter qu'il serait
préférable de faire trois essais de verrouillage pour ne plus
avoir ce déplacement de la tête.
Cette étude démontre que les patients anxieux
peuvent supporter le masque facial ouvert mais n'arrive pas a supporter le
masque thermoformé intégral. Ils ont également
démontré que les patients claustrophobes étaient moins en
détresse en portant le masque facial ouvert.
Cependant, les patients gravement atteints de claustrophobie
peuvent ne pas supporter le masque facial ouvert : c'est pourquoi il serait
préférable de les orienter vers un traitement
médicamenteux.
37
II- 5.5) L'aromathérapie comme soin de support.
· Définition
L'aromathérapie, la thérapie par les huiles
essentielles pourrait constituer un outil essentiel dans la prise en charge
d'un patient anxieux. Ce terme vient du grec « aroma » qui
signifie l'odeur et le terme « therapia » qui désigne
le soin. Une huile essentielle est la partie odorante extraite d'une plante
aromatique.
Grâce à René-Maurice Gattefossé,
chimiste français et ses recherches, le mot aromathérapie est
apparu en 1928. Sa découverte des vertus des huiles essentielles a
été fortuite. En effet, il se brûla la main lors d'une
explosion qui eu lieu dans son laboratoire. Il plongea alors sa main dans un
récipient rempli d'huile essentielle de lavande alors qu'il pensait que
c'était de l'eau. Il remarqua alors un soulagement immédiate et
une cicatrisation presque parfaite. Cela a été le point de
départ de l'étude des huiles essentielles.
D'après l' AFNOR22, les huiles essentielles
sont des « Produits obtenus à partir d'une matière
première naturelle (2,19) d'origine végétale, soit par
entraînement à la vapeur d'eau, soit par des
procédés mécaniques à partir de l'épicarpe
de fruits de citrus (agrumes), soit par distillation sèche, après
séparation de l'éventuelle phase aqueuse par des
procédés
physiques. »
Ses produits d'origine naturelle peuvent être alors
utilisés de différentes manières pour soulager
l'anxiété.
· Les différents modes d'utilisation des
huiles essentielles
On peut alors les utiliser par :
- voie orale, l'huile essentielle peut être
ingérée pure sur un comprimé neutre, du sucre, de la mie
de pain, ou encore du miel. Elle peut être également diluée
avec un soluté ou sous forme solide c'est-à dire des
gélules et des capsules molles.
- voie cutanée, l'huile essentielle peut
pénétrer les différentes couches cutanées
grâce à sa fonction lipophile. Elle se diffusera tout d'abord dans
la microcirculation périphérique puis
22 Association Française de NORmalisation
38
dans la circulation générale. Elle produit alors
deux actions à la fois locale et systémique dans l'organisme.
- voie respiratoire, l'huile essentielle sera inhalée par
les voies respiratoires.
Dans ce mémoire, je vais m'intéresser plus
particulièrement à l'aromathérapie par voie
respiratoire.
· Les différentes voies d'administration de
la voie respiratoire
Dans la voie respiratoire, il existe trois modes
d'administration différents :
- l'inhalation humide,
- l'inhalation sèche,
- la diffusion atmosphérique,
L'inhalation humide est l'entraînement des huiles
essentielles par vapeur d'eau. Son
action est cependant locale, elle est très
utilisée pour décongestionner les voies aériennes
supérieures.
L'inhalation sèche qui consiste à déposer
quelques gouttes sur un mouchoir et de respirer plusieurs fois dans la
journée.
La diffusion atmosphérique est souvent utiliser pour
aseptiser un environnement. Cela permet d'à la fois de parfumer et de
désodoriser mais cela représente aussi une arme contre les
insectes. Selon les huiles essentielles utilisées, elles favorisent la
relaxation ou le sommeil. Ce qui est intéressant dans cette technique
est qu'il n'y a pas de contre-indication majeure. Il serait intéressant
de mettre en place ce système dans les salles de traitements de la
radiothérapie. On peut ainsi utiliser une ou deux huiles essentielles ou
un complexe prêt à l'emploi. On limite la diffusion aux patients
anxieux qui durera le temps de la séance entre 5 à 20 minutes.
Nous pouvons utiliser la voie respiratoire pour un usage local
mais aussi systémique : les substances inhalées passent par les
alvéoles pulmonaires pour aller dans le sang et pour atteindre le
système nerveux central. Cela peut poser problèmes aux patients
épileptiques si il y la présence de certains
éléments neurotoxiques. Cependant c'est l'une des voies les plus
inoffensives si certaines précautions sont respectées :
- Pas d'exposition prolongée
39
- Pas d'exposition avec des niveaux élevés d'huiles
essentielles
- Pas d'exposition avec une huile essentielle constituée
de molécules neurotoxiques comme le pinocamphone ou la thuyone.
· Les limites de l'utilisation des huiles
essentielles
Il est alors déconseillé d'utiliser des huiles
essentielles irritantes telles que la cannelle, giroflier, la sarriette, le
thym, le thymol...), les huiles essentielles à cétones
monoterpéniques, car la diffusion en présence de très
jeunes enfants ou en présence de patients peuvent provoquer des
problèmes d'allergies respiratoires ou asthme.
Certes l'emploi de ces produits dits « naturels »
n'exclut pas le risque d'une toxicité. Cependant cela dépend de
la dose, de la concentration, de la fréquence d'administration, de la
biodisponibilité, de la toxicité intrinsèque de la
substance, d'interactions avec d'autres et de la sensibilité de
l'individu. En général, la toxicité aiguë est
généralement faible en voie aérienne mais la plupart des
empoissonnements proviennent de la voie orale. Les autres voies sont moins
susceptibles de représenter un risque mortel. Les toxicités sont
:
- la photosensibilisation, qui se caractérise par des
réactions érythémateuses sur le derme ou l'épiderme
en cas d'exposition solaire. Elle est majoritairement présente lors de
l'utilisation par voie cutanée.
- l'allergie, cela dépend du terrain allergique du
patient. Cependant sur une période trop longue, les huiles essentielles
peuvent devenir allergisante.
- la dermocausticité, c'est-à dire l'irritation de
la peau et des muqueuses par les huiles essentielles qui peuvent même
brûler la peau en cas de mauvaise utilisation.
- l'hépatotoxicité, les huiles contenant du
phénols peuvent interférer avec les enzymes hépatiques
entraînant une altération des fonctions de métabolisation
et conduire à de possibles dommages hépatiques.
- la neurotoxicité, les huiles riches en cétones
peuvent déclencher des dégradation du tissu neuronal et
provoquerdes convulsions.
- la cancérogenèse, certaines huiles essentielles
peuvent altérer la division ou la multiplication cellulaire et modifier
l'ADN. C'était le cas pour les huiles essentielles contenant du safrole.
Elles ne sont plus utilisées en milieu médical.
40
- la tératogénicité, les huiles peuvent
altérer le développement du foetus. Il faut être vigilant
pour la femme enceinte.
Ainsi, il est important de savoir quelles huiles à
proscrire. La liste est à voir dans annexe 8.
D'après la thèse de Desseaux A. «
Aromathérapie en cancérologie: rationnel, intérêt et
limites » (2018) , pour calmer le stress et les palpitations la
formule n° 81 (Voir Annexe 7). Cette formule est composée de
nombreuses molécules telles le linalol (Ylang-Ylang) ayant un effet
dépresseur sur le SNC23 de la souris. De même, l'huile
essentielle de petit grain bigarade a prouver une activité anxiolytique
et hypnotique sur la souris mâle.
Selon la thèse de Alice DUDOT, (26 septembre 2017),
« L'aromathérapie dans la prise en charge des états
dépressifs mineurs, états anxieux et troubles du sommeil. »
, il met en évidence l'exemple de six huiles essentielles pour la
prise en charge des troubles anxieux, dépressifs et des troubles du
sommeil.
Nous avons tout d'abord la camomille noble (Chamaemelum nobile)
(L.) All. [3] [27]. Son huile essentielle a des propriétés
sédatives, calmantes et relaxantes. On peut l'utiliser dans des cas
d'anxiété, d'angoisse et de troubles du sommeil. Elle favorise
l'endormissement. Cette huile peut être utilisé par voie
respiratoire, par diffusion atmosphérique, inhalation sèche ou
humide.
Ensuite, la marjolaine à coquilles (Origanum majorana L.)
[4] [3] [27], appelée également marjolaine des jardins ou origans
des jardins. Son huile essentielle a des propriétés calmantes qui
peuvent agir en cas d'état dépressif mineur, de fatigue
intellectuelle mais aussi en cas d'anxiété et de stress. La voie
cutanée et respiratoire est privilégiée pour cette
huile.
De plus, nous avons le Néroli (Citrus aurantinum L.
ssp.amara Engl) [4] [3] [27]) , appelé plus communément
bigaradier. Cette huile essentielle est connue pour ses
propriétés sédatives et antidépressives. Elle est
recommandée dans les cas de troubles du sommeil mais aussi
d'états dépressifs mineurs associés à de
l'anxiété et à l'angoisse. L'administration peut se faire
par voie respiratoire en diffusion atmosphérique ou par inhalation
sèche et humide.
Nous avons également les petits grains bigaradiers
(Citrus aurantinum L. ssp.amara Engl) [4] [3] [27]), cette huile est issue de
la même plante que la précédente. Cependant, la
23 Système nerveux central
41
distillation est faite par la vapeur des des feuilles, des
ramilles et des petits fruits verts immatures alors que la
précédente provient de la distillation des fleurs fraîches.
Elle a des propriétés calmantes, anxiolytiques et
sédatives en cas d'état anxieux, d'angoisse et de troubles du
sommeil.
Et enfin, l'Ylang-Ylang ( Cananga odorata Hook et
Thom.ssp.genuina) [3] [27] [33], cette huile essentielle fait l'objet de
plusieurs études. En effet, elle diminue le rythme respiratoire,
cardiaque et la pression sanguine. Elle est conseillée en cas de stress,
d'anxiété et de déprime. Elle peut être
administrée par voie en respiratoire par diffusion mais peut devenir
entêtante et provoquer des migraines et des nausées. Il faudra
l'utiliser avec précautions.
L'aromathérapie peut être un outil pour le MERM lors
de la prise en charge de patients anxieux. En effet, il serait important de
noter que la diffusion atmosphérique conviendrait lors de la
séance de radiothérapie. C'est un moyen également de ne
pas avoir recours au médicaments si elles sont bien utilisées.
42
III- Enquête du terrain
III- 1) Choix de l'outil
Pour mener mon enquête, j'ai décidé
d'utiliser le questionnaire (Voir annexe 9) en tant qu'outil. Le questionnaire
d'enquête permet de recueillir des informations de manière
méthodique. Les questions fermées accèdent à une
approche quantitative et statistique alors que les questions ouvertes
dispensent d'une approche qualitative. Il permet également de s'adapter
à l'emploi du temps et au rythme du questionné. J'ai
décidé de mettre ce questionnaire sous anonymat pour
sécuriser le questionné.
Ce questionnaire a pour objectif de confirmer ou non mes
hypothèses de recherches :
· comparaison entre la représentation du masque du
soignant et l'information qu'il donne au patient.
· A quel moment et dans quel lieu y-a-t-il la crise
d'angoisse ?
· La présence d'outil de dépistage de
l'anxiété dans le service
· La formation des professionnels qui diminuerait
l'anxiété des patients
III- 2) Population ciblée
J'ai réalisé ce questionnaire auprès de
vingt trois manipulateurs en radiologie exerçant dans le secteur de la
radiothérapie. J'ai fait le choix d'adresser ces questions à des
manipulateurs de sexes et d'anciennetés différents dans
l'objectif de réaliser une comparaison lors de mon analyse du
questionnaire. Ces professionnels interrogés doivent avoir
déjà eu une prise en charge des patients anxieux liés
à l'utilisation du masque de contentions.
III- 3) Le pré-questionnaire
Avant de publier mon questionnaire, j'ai réalisé un
pré-questionnaire sur un
échantillon de 9 manipulateurs en radiologie qui
exerçaient en radiothérapie. Cela m'a permis de peaufiner mon
questionnaire et également de compléter mon cadre conceptuel. On
m'a
43
conseillé de faire plus de questions à choix
multiples pour que mon questionnaire soit plus facile à traiter. J'ai pu
alors améliorer mon questionnaire grâce à cette
critique.
III- 4) Les limites du questionnaire
Malheureusement, je n'ai pas pu avoir plus de retour à
propos du questionnaires au vu de la pandémie de Covid-19 et du
confinement qui a d'une part limité mes déplacements et d'autres
part est une période très stressante pour les MERM.
J'ai décidé de publier mes questions en ligne
à l'aide de l'outil Google Forms, je l'ai ainsi partagé dans les
groupes de manipulateurs en radiologie sur les réseaux sociaux.
J'ai contacté également la direction des soins
du CHU SUD REUNION à l'île de la Réunion qui ne m'a pas
donné de réponses malgré deux tentatives.
La limite est le manque de questionnaire remplis à cause
de la crise sanitaire et économique de la pandémie de
Covid-19.
III- 5) L'analyse de l'enquête
Dans la première partie du questionnaire, j'ai voulu faire
une comparaison entre l'explication donnée au patient et la
définition du masque de contention qu'ont les MERM selon le nombre
d'années d'expérience. Je voulais savoir si avec les
années d'expérience, le MERM peut expliquer avec des mots
différents pour rassurer le patient. En effet , dans l'étude
d'ARINO C. (2014) « le masque de contention : une source
d'anxiété » , la représentation du masque est
influencée par l'information donnée au patient.
Il est intéressant de noter l'effort que les MERM font
pour adapter leurs explications du masque thermoformé avec le patient et
leurs connaissances du masque thermoformé quel que soit le nombre
d'années d'expérience.
Dans la représentation du masque de contention chez les
MERM ayant moins d'un an d'expérience (5), on retrouve des notions de
« reproductibilité », de « positionnement », de
« limiter les mouvements voulu et non voulu », de «
protéger les organes à risques ». On retrouve
également dans les explications données au patient, les notions
de « positions ». mais
44
on explique au patient les étapes de fabrication du
masque. Un des MERM caractérise le masque de contention comme «
moulage », « corset » dans son explication donnée au
patient. Il est important de noter la connotation d'être restreint que
peut dégager ces mots et ainsi favoriser l'état
d'anxiété du patient. Dans un des questionnaire, la
représentation du masque de contention est que, je cite, «
ça permet de travailler en sécurité pour protéger
les organes à risques » et les explications face au patient
sont : « C'est un accessoire qui permet de réaliser le
traitement avec assurance d'avoir une position parfaitement identique suite au
scanner de centrage. » Ici, on voit bien l'adaptation des
connaissance du MERM face au patient dans un but à la fois de rassurer
mais aussi d'expliquer. Cependant j'ai eu des difficultés pour analyser
les réponses d'un questionnaire avec des questions non
répondus.
Chez les MERM ayant 1 à 5 ans d'expérience (3), on
retrouve également des notions de « positionnement » et de
« reproductibilité ». Un des MERM montre l'importance du
masque dans ses explications au patient « c'est un passage difficile mais
on s'habitue et surtout c'est indispensable pour le traitement ». On voit
effectivement que le MERM essaie de banaliser le masque avec la notion
d'habitude, ce qui peut être un moyen de décrédibiliser le
masque et ainsi rassurer le patient.
Ensuite, chez les MERM ayant 5 à 10 d'expériences
(4), on retrouve bien les notions de «ne pas bouger », de «
moyens », « d'immobilisation » dans leurs connaissances face aux
masques de contention. De plus, dans les explications données au
patients, nous retrouvons une réponse qui montre l'importance de montrer
le masque au patient, probablement lors de la consultation d'annonce
paramédicale. Dans une des réponses, nous voyons qu'il y a
l'importance du choix du patient face à l'ouverture des yeux et de la
bouche « je lui dis que nous allons mouler un masque à son
visage,le pourquoi nous faisons un masque, nous lui montrons a quoi ça
ressemble, nous lui laissons la possibilité de choisir si grand ouvert
ou pas ( possibilité d'avoir des ouverture pour les yeux et la bouche)
». Il est important de noter ici la démarche destinée
à rendre le patient acteur de son traitement et ainsi cela pourrait
effacer ce sentiment d'impuissance, ou de subir le masque de contention.
45
Par rapport au MERM ayant 10 à 15 ans d'expérience
(8), on retrouve encore une fois les notions de « reproductibilité
», d'« immobilité », de « moyen de contention
», de « sécurité de soins ». dans la
représentation du masque des MERM. Pour un des MERM, il exprime la
difficulté de porter le masque mais également l'importance de le
mettre pour le patient, je cite, « Une épreuve mais aussi une
nécessité pour le traitement. » Pour donner les
informations aux masques du patient, on retrouve l'importance de montrer la
matière du masque, « Je lui montre la matière du masque
avant de le mouler sur la partie de son corps. » On remarque
également la notion « d'éviter de bouger » mais aussi
de montrer la manière dont le masque est fait : « La plus
simple possible: j'insiste sur la chaleur, la sensation
désagréable (sans employer ce mot), la nécessité de
respecter le temps de séchage et notre présence pendant tout ce
temps là ».
Dans la tranche des MERM ayant plus de 15 ans
d'expérience, on retrouve la représentation du masque comme
« un moyen sûr de maintenir le patient »,
« reproductibilité », « moyen de contention
». Il est important de noter que dans une réponse pour
l'explication donnée au patient, le MERM met l'accent sur l'aide que
peut apporter le masque de contention : « On leur dit que c'est avant
tout une aide pour ne pas bouger car sans cela c'est impossible... ».
Dans une autre réponse, on retrouve également la notion de
banaliser le masque : « D'une manière très souple et le
banaliser auprès du patient pour qu'il puisse l'accepter ».
Pour conclure, le temps d'expérience influence sur la
différence des mots employés pour l'explication donnée au
patient du masque et de sa représentation du masque. Les mots
employés par les MERM ayant plus de 15 ans sont plus accessibles et
rassurants que les MERM ayant moins de 1 an. Les MERM ayant moins d'un an
d'expérience montre plus la notion d'« immobilité », de
« reproductibilité » dans le discours face au patient. Tandis
que les MERM ayant entre 1 à 5ans, 5 à 10 ans, 10 à 15
ans. On note une similitude entre la représentation du masque et
l'explication donnée au patient avec des notions d'immobilisation et
reproductibilité. Ainsi, nous remarquons une légère
différence entre les MERM avec plus de 15 ans d'expérience et les
MERM avec moins d'un an d'expérience.
46
Deuxièmement, j'ai voulu quantifier la fréquence
des patients anxieux liés aux masques de contention en
radiothérapie.

Selon les MERM, 39,1 % ont répondu que le nombre de
patients anxieux liés par semaines est de 1, 34,8 % ont répondu 3
par semaines, 13 % ont répondu 5 par semaines et 13 % ont répondu
plus de 5 par semaines. J'ai eu une réponse intéressante d'un
MERM « une fois par semaine mais le même patient tous les jours
», en effet, en radiothérapie on voit les patients tous les jours
ainsi il y a bien un par semaines mais c'est le même patient qui revient
tous les jours. Ce qui explique le taux élevé des réponses
pour 1 par semaine.
On remarque alors que les patients anxieux sont pas très
fréquents mais qui nécessitent un temps en plus pour chaque
séance quotidienne. Ce qui montre l'impact que peut avoir un patient
anxieux face au masque dans l'organisation de la journée des salles de
traitement ou scanner et qu'il est quand même important de
dépister les signes d'angoisses pour prévenir d'une
éventuelle crise.
Ensuite, j'ai voulu savoir si les MERM ont déjà
vécu un cas de crise de panique et à quel moment du traitement
47
Plus de 95,7 % ont vécu une crise de panique dans leur
carrière. Contre, 4,3 % qui ne l'ont pas vécu.
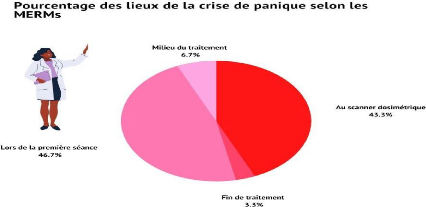
Près de 46,7 % des MERM ont eu un patient anxieux avoir
une crise de panique à la première séance. 45,3 % s'est
déroulé au scanner, 6,7 % au milieu du traitement et 3,3 %
à la fin du traitement. Cela nous montre que la crise de panique
survient généralement au début du traitement. Il est
important de noter ici le dépistage précoce des signes de
l'anxiété pour éviter cette crise de panique. En effet,
faire cette évaluation en consultation d'annonce paramédicale et
médicale serait à mon sens judicieux pour prévenir cette
crise. L'accompagnement de départ est alors essentielle face à
l'anxiété du patient.
Cependant, j'ai voulu savoir si dans les services, il y a la
présence d'outils de mesure de l'anxiété.
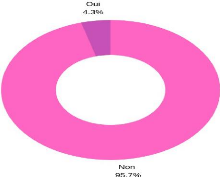
48
Un MERM m'a justifié qu'il utilisait sa propre analyse
pour mesurer l'anxiété. Toutefois, dans les services de
radiothérapie il est rare de voir des outils de mesures de
l'anxiété. En effet, dans mes différents stages, j'ai vu
utilisé l'EVA (Évaluation analogique de la douleur). Ce qui est
intéressant ici c'est de mettre en place un outil simple à
utiliser en pratique pour évaluer l'anxiété des patients
cela peut être utiliser avec les patients anxieux à cause de
l'utilisation du masque mais également pour d'autres patients
anxieux.
Ensuite j'ai voulu analyser les facteurs favorisant
l'anxiété lié à l'utilisation du masque selon les
MERM.
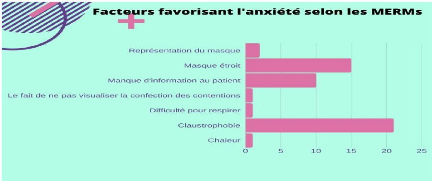
49
On remarque dans la majorité des propos des MERM la notion
de claustrophobie. Puis on retrouve de manière décroissante le
masque étroit, le manque d'information et la représentation du
masque. En effet, la claustrophobie fait partie des facteurs favorisant
l'anxiété liée à l'utilisation du masque. Ces
prédispositions amènent à une double anxiété
du patient. Ici, nous avons le point de vue des MERM mais cependant cela ne
reflète pas non plus ce que ressent le patient comme la crainte des
effets secondaires comme on a pu développer dans notre cadre
conceptuel.
De plus, grâce à mon pré-questionnaire et
quelques recherches sur les patients anxieux. J'ai remarqué que pour
diminuer l'anxiété du patient liée à l'utilisation
du masque de contention, les MERM peuvent attachés partiellement le
masque pour qu'il soit moins oppressant. J'ai voulu alors analyser si elle
était courante et sécurisée.

Sur les 23 MERM questionnés, plus de la moitié ont
déjà attaché un masque de contention partiellement. Parmi
ces MERM, plus de la moitié ont eu une validation médicale. Dans
certaines réponses, il est intéressant de noter que cette
pratique est accordé seulement pour la séance du jour. Cela
montre que cette pratique est un dernier recours face à
l'anxiété du patient.
En menant mon enquête de terrain, j'ai remarqué
une corrélation entre le ressenti du MERM et l'action de ne pas attacher
complètement le masque. Les MERM qui ont répondu de l'impuissance
à la question onze seraient plus susceptibles de ne pas attacher
50
complètement le masque de contention. Alors que les
personnes qui ressentent de la colère seraient plus susceptibles
d'attacher complètement le masque. Une des réponses d'un MERM m'a
interpelée, en effet pour lui, il ressenti cette envie de les aider et
la conviction que le patient va réussir à surmonter cela :
« Je me sens utile car je sais que c'est réalisable donc il
doivent y arriver et je les aide... ». Il a ainsi répondu non
au fait de ne pas attachés le masque partiellement. L'état
d'esprit de ce MERM peut ainsi encourager le patient a vaincre sa peur. Avec
une compréhension de la part du MERM et un discours rassurant, il serait
important de noter que les patients peuvent se sentir dans un climat de
confiance et d'évolution face à sa lutte contre sa peur.
Dans une partie du questionnaire, j'ai voulu savoir comment les
MERM prennent en charge les crises de paniques lors de la mise en place du
masque de contention. Dans la majorité des propos, on remarque
l'importance de rassurer le patient avec la communication « beaucoup de
communication », « beaucoup de discutions », « discours
positif »,
« rassurer ». Il est important également
d'inspirer la confiance « On peut appeler le médecin
référent pour qu'il ait un repère de confiance ».
Beaucoup de MERM utilisent la respiration pour calmer le patient.
On remarque beaucoup l'utilisation de l'hypnose. On remarque de plus la
recherche de la cause de la crise « on essaie de comprendre ce qui a
engendré la crise ». On note également le fait de leur
parler durant la séance « Je leurs parle pendant la séance
», c'est un moyen de faire penser au patient autre chose que le port du
masque. Ce que nous pouvons noter aussi, c'est que l'utilisation des
traitements médicamenteux comme les anxiolytiques sont un dernier
recours pour calmer la crise de panique « En dernier recours c'est les
anxiolytiques donné par son médecin. »
Pour conclure, ils existent différentes manières de
calmer une crise de panique en recherchant un climat de confiance ; faire
évader le patient par l'hypnose, la musique, la communication ; et enfin
les anxiolytiques en dernier recours si les méthodes alternatives ne
fonctionnent pas. Il est alors important de noter que les MERM sont plus
favorables à calmer les crises de paniques avec des méthodes plus
douces que de donner un traitement de plus à un patient
cancéreux. On note également que pour le MERM que cette peur est
surmontable, c'est une épreuve pour le patient mais avec le soutien et
l'accompagnement du MERM, il
51
réussit à vaincre sa peur. A noter qu'il aurait
était intéressant de savoir quels sont les méthodes qui
marchent le plus et qui ont le moins d'inconvénients pour le patient.
Ce questionnaire a pu répondre partiellement à mes
hypothèses de recherches. D'une part, on a pu montrer que l'utilisation
des mots dans l'explication du masque donné au patient pourrait
engendrer une anxiété face au masque de contention. Les patients
anxieux face au masque de contention sont pas très nombreux mais sont
fréquents, c'est-à-dire, qu'il peut y avoir un patient anxieux
à cause du masque par semaine mais comme nous le voyons tout les jours,
les MERM requiert un temps et une démarche adapté lors de la mise
en place de la contention. On a pu également montrer que la crise
d'angoisse survient le plus souvent au début du traitement lors du
scanner dosimétrique et la première séance. Cela nous
montre l'importance de savoir dépister ces signes
d'anxiété le plus tôt possible c'est-à-dire, lors
des consultations d'annonce médicales et paramédicales. Ce
dépistage est alors une démarche pluridisciplinaire qui
concernent le radiothérapeute, le MERM et l'infirmière du
service.
D'autres part, le questionnaire n'a pas permis de vérifier
si la formation des MERM face aux patients anxieux ont pu diminuer la
fréquence de patients anxieux dans le service. On ne peut pas non plus,
savoir si le fait de ne pas attachés le masque totalement pourrait
diminuer l'anxiété. Pour cela, on n'aurait dû avoir l'avis
d'un patient en entretien pour confronter le vécu des deux parties. Ce
qui a été difficile, c'est que certains MERM n'ont pas
répondu à certaines questions comme par exemple l'explication du
masque au patient. Ainsi, je voulais déceler si le discours se changeait
par rapport à leur connaissance du masque. On notait ainsi que les MERM
ayant moins d'an d'expérience ne changeait pas leurs vocabulaire alors
que les MERM ayant plus de 15 ans d'expérience, n'employait pas les
mêmes mots que leurs connaissance, on voit bien qu'il insiste sur la
notion d'aide et de protection du masque de contention.
Cependant, vu le nombre de questionnaires remplis (22), cela peut
avoir des biais et ainsi il serait intéressant et de le faire sur une
plus grande échelle.
52
IV- Projet professionnel
Le projet professionnel est le dernier chapitre de ce
mémoire. En effet, l'élaboration de celui-ci, suivant
l'unité d'enseignement 6.6 « Mise en oeuvre d'intervention en
fonction du projet professionnel » du référentiel de
formation, constitue la finalité du mémoire, car cette
dernière partie est essentielle pour élaborer une
réflexion concernant les moyens qui pourraient contribuer à
l'amélioration des pratiques professionnelles suite aux recherches et
aux observations mises en oeuvre au cours de ce travail de fin
d'études.
Je vais vous présenter dans ce projet trois axes
d'amélioration sur les thèmes suivants : la prévention de
l'anxiété, l'amélioration de la prise en charge des
patients anxieux et les limites du projet professionnel. Le but est donc de
repérer les premiers signes de détresses le plus tôt
possible et de pouvoir améliorer l'accompagnement du patient dans sa
gestion de l'anxiété face à l'utilisation du masque de
contention en radiothérapie.
IV-1) Le dépistage de
l'anxiété
Pour réussir à gérer
l'anxiété, il est important de pouvoir déceler les
premiers signes. Dans le parcours du patient en radiothérapie, plusieurs
acteurs peuvent ainsi avoir un rôle dans le dépistage de
l'anxiété.
En premier lieu, au moment de la consultation d'annonce
médicale, l'interrogatoire du patient pourrait comprendre un moyen de
prévenir ces signes grâce à l'utilisation de
l'échelle d'Hamilton, afin de mesurer l'anxiété et de
poser un premier diagnostic : en effet, cette échelle d'Hamilton est
l'échelle la plus utilisée par les psychologues, les psychiatres
et les infirmiers : en outre, elle peut servir à surveiller
l'évolution de l'anxiété lors de la consultation
hebdomadaire.
En deuxième lieu, le MERM pourrait également
pratiquer un interrogatoire du patient lors de la consultation d'annonce
paramédicale : il utiliserait alors le thermomètre de la
détresse morale, un outil de dépistage reconnu et validé
au niveau international.(Voir Annexe 10). Je me suis, pour cela, alors
inspirée du thermomètre de la détresse psychologique et
je
53
l'ai personnalisé pour mon sujet de mémoire :
au-delà d'un score de 4 , il faudrait ainsi diriger le patient vers un
spécialiste comme un psycho-oncologue par exemple.
Et en dernier lieu,à la première séance de
radiothérapie, le MERM pourrait aussi mesurer l'anxiété
grâce au thermomètre de détresse morale en même temps
que l'évaluation de la douleur et du poids : au moins une fois par
semaine, cette évaluation peut être incluse lors de
l'évaluation de la douleur et le poids.
IV-2) L'accompagnement du patient dans sa gestion de
l'anxiété
Tout d'abord, l'information au patient doit être
essentielle : lors de l'explication du masque, les mots pouvant jouer un
rôle dans l'apparition de l'anxiété. Ainsi, le MERM
orienterait son explication concernant le masque vers la notion de protection
au lieu de la notion d'immobilité. Insister sur la protection devient
alors un discours rassurant et permettrait de désamorcer toute
appréhension à propos de la représentation du masque chez
le patient. Le patient considérerait alors le masque comme un outil
d'aide et de protection au lieu de quelque choses d'étouffant.
Je propose également d'introduire l'art thérapie
dans les soins de support : lors de la consultation d'annonce
paramédicale, le professionnel de santé proposerait ainsi un
rendezvous avec un art thérapeute dans l'optique de diminuer
l'anxiété.(en focalisant l'attention du patient sur une
activité artistique).
Dans mon travail de recherche, j'ai découvert que la
perception du patient est influencée par l'anxiété ainsi
il a du mal à distinguer l'agréable du désagréable.
Pour rendre les séances de traitements plus agréables, je propose
la mise en place d'un diffuseur d'huile essentielle par
nébulisation24, de préférence dans la salle de
traitement. Ainsi, l'inhalation des huiles essentielles contribuerait à
réduire l'anxiété comme la camomille noble, la marjolaine
à coquilles, le néroli, le petit grain de bigadiers, et
l'Ylang-Ylang auxquelles on attribue des vertus relaxantes.
Cependant, pour utiliser ses huiles essentielles à bon
escient, nous pourrions mettre en place un protocole validé par un
pharmacien pour le dosage et la posologie afin de sécuriser cette
pratique : lors de la consultation d'annonce paramédicale, il serait
proposé au patient la
24 Dispersion des huiles essentielles par des fines
gouttelettes.
54
possibilité de donner son consentement
éclairé pour l'utilisation des huiles essentielles pour le
déroulement de la séance de traitement afin de diminuer son
anxiété. Mais les patients présentant des
contre-indications majeures comme l'épilepsie, l'asthme et
d'éventuelles allergies ne pourront bénéficier de ce
procédé. Enfin, si les conditions sont réunies, on peut
mettre en place cette diffusion atmosphérique dans la salle de
traitement.
Si au début du traitement, le patient présente un
score faible (c'est-à-dire moins de 4) au thermomètre de
détresse, il n'est pas conseillé de faire l'aromathérapie
durant les séances. Cependant, si lors du suivi de l'évolution de
l'anxiété du patient grâce à ce thermomètre
de détresse durant le traitement. Ainsi, lorsque son score
dépasse 4, les MERM peuvent recommander au patient
l'aromathérapie durant sa séance pour terminer son traitement.
Je propose également de valoriser la réussite du
patient à la fin de son traitement avec l'exposition des masques de
contention, décorés, sur un tableau, dans le service de
radiothérapie : ce serait non seulement un moyen de montrer les exemples
de réussite aux autres patients et ainsi de créer une
émulation qui tendrait à susciter l'envie de guérir, mais
aussi un moyen pour les professionnels de santé de saluer leur victoire
sur leur peur dans cette épreuve. Cela permettrait de changer la
représentation du masque comme une sorte de trophée et non plus
comme un élément de torture, symbole de victoire face à la
maladie. Ainsi, de proposer également de ramener leurs masques
décorés chez eux sur un tableau.
IV- 3) Les limites du projet professionnel
Pour que l'application du thermomètre de détresse
soit pratiquée dans le service, il faut sensibiliser l'équipe
soignante et faire en sorte que cela deviennent une habitude dans chaque
pratique pour les MERM.
Il serait difficile d'harmoniser les explications des MERM
destinées aux patients. On peut alors organiser des réunions ou
des formations avec les MERM pour démontrer les mots à proscrire
dans l'explication donnée au patient comme par exemple, « le masque
permet de garder l'immobilité ».
55
La mise en place de l'art-thérapie demande des ressources
économiques car soit on doit former un MERM ou soit on doit faire venir
un art-thérapeute de l'extérieur pour des consultations comme
c'est le cas pour les diététiciennes.
L'utilisation des huiles essentielles pour calmer
l'anxiété n'est pas sans risque. Le patient peut avoir une
allergie : cette situation compliquerait ainsi la séance de traitement
du jour. A la fin de la séance du patient ayant eu
l'aromathérapie, le patient suivant peut avoir les résidus de la
diffusion atmosphérique précédente. Cela pourrait
gêner le patient ou créer une réaction allergique : cela
aurait alors un impact sur l'organisation des séances de la
journée. Il est important de noter que les séances
d'aromathérapie seront plus réalisables en fin de vacation de la
matinée ou de l'après-midi.
Enfin, pour la mise en place de l'exposition des masques de
contention dans le service cela est dépendant de la volonté du
patient, il faudrait bénéficier de moyens financiers pour ouvrir
un atelier où les patients pourraient décorer leur masque.
56
Conclusion
Ce mémoire de fin d'études avait pour but de
traiter la thématique de l'anxiété du patient liée
à l'utilisation du masque de contention en radiothérapie, en se
demandant si la prise en charge de ce type de patient requiert une
démarche complexe pour le MERM.
Le cadre contextuel a ainsi permis de mettre en exergue que
l'anxiété du patient liée à l'utilisation du masque
devient un obstacle dans la réalisation de son traitement au quotidien.
Ce qui m'a permis d'émettre des hypothèses de recherches
destinées à élaborer une réflexion sur les moyens
pouvant être envisagés pour gérer ce type de situation.
A ce propos, il est important de noter que l'information
donnée par les MERM influence l'anxiété du patient face
à ce matériel inconnu. En effet, d'après l'étude de
C. ARINO, « Le masque de contention : une source
d'anxiété », nous pouvons faire le constat que sur le
plan informatif lorsque le MERM met davantage l'accent sur le
bénéfice procuré par la protection du masque que sur la
contrainte induite par l'immobilité requise, le patient est plus
réceptif à la contrainte du port du masque.
En outre, ce patient est déjà soumis à un
stress chronique dû à la maladie : ainsi c'est de façon
latente que l' anxiété peut s'accroître et jouer ensuite
sur la perception du masque. Il s'agit donc d'une « double
anxiété », c'est-à-dire, qu'à
l'anxiété causée préalablement par le cancer
s'ajoute l'anxiété liée à l'utilisation du masque
de contention. On peut dire métaphoriquement que l'anxiété
liée à l'utilisation du masque est la partie submergée de
l'iceberg alors que l'anxiété liée à la maladie
représenterait la partite immergée.
Grâce à notre questionnaire, on a pu constater que
la pratique consistant à attacher le masque de contention partiellement
est assez courante. Elle est généralement accompagnée
d'une vérification par le radiophysicien et/ou le
radiothérapeute. Cependant, il est difficile de savoir si cela joue sur
l'anxiété du patient. Il serait important de faire une
étude sur les ressentis des patients auxquels on a proposé cette
pratique.
De plus dans les services de radiothérapie, la
musicothérapie et l'hypnose sont aussi des pratiques courantes
destinées à diminuer l'anxiété chez les patients.
Cependant, il est également difficile d'évaluer si la formation
des MERM peut influer sur la gestion de l'anxiété du patient car
il n'y a pas la mise en place de procédures permettant de mesurer
57
l'anxiété du patient. Cette procédure
évaluative pourrait être un indicateur dans la prise en charge des
patients anxieux.
La démarche du MERM s'avère donc complexe car elle
doit à la fois permettre de déceler les signes de
l'anxiété, donner des informations rassurantes au patient, et
cerner de façon précise l'état d'anxiété du
patient afin de recourir à des outils alternatifs pour réduire
cette anxiété.
Ainsi, pour accompagner au mieux les MERM dans cette
démarche complexe, j'espère pouvoir mettre en place mon projet
professionnel, afin d'améliorer la prise en charge des patients anxieux
en raison de l'utilisation du masque de contention et afin de rendre celui-ci
rendre moins anxiogène. Il s'agit aussi de permette aux MERM
d'être plus à l'aise face à ce type de patients. Cependant,
il aurait été intéressant d'étudier le ressenti de
ces patients anxieux.
58
Bibliographie
Site de référence de l'anxiété,
Anxiété, [Date de consultation :
17/05/2020] Adresse URL: https ://
www.anxiete.fr/troubles-anxieux/trouble-anxieux-generalise/anxiete/
Dr Dominique SERVANT, Histoire et concepts de
l'anxiété, [Date de consultation : 17/05/2020] Adresse
URL:
http://soigner-le-stress.fr/wp-content/uploads/2010/08/Historique-et-concepts-anxiété-20141.pdf
ARINO Camille, (2013), LE MASQUE DE
CONTENTION : quel est le vécu psychologique des patients ?, [Date
de consultation : 17/05/2020] Adresse URL:
http://sffpo.fr/wp-content/uploads/2014/02/ARINO_Camille.pdf
AFSOS, (21/10/2014), Psycho-oncologie: anxiété
et troubles anxieux en cancérologie, [Date de consultation :
17/05/2020] Adresse URL:
https://www.afsos.org/wp-content/uploads/2016/09/anxiete_AFSOS_141021.pdf
SERVANT, Dominique , TCC des attaques de panique et
l'Agoraphobie, [Date de consultation : 17/05/2020] Adresse URL :
http://www.aftcc.org/sites/default/files/documents/servant1_0.pdf
KLUG Nathalie, BUTOW Phyllis N., BURNS Melissa, DHILLON Haryana
M., SUNDARESAN Purnima, (2019), Unmasking Anxiety: A Qualitative
Investigation of Health Professionals; Perspectives of Mask Anxiety in Head and
Neck Cancer, [Date de consultation : 17/05/2020] Adresse URL:
https://www.jmirs.org/article/S1939-8654(19)30542-9/fulltext
ARINO C. (2014), Masque thermoplastique en
radiothérapie : une source d'anxiété pour le patient ?
[Date de consultation : 17/05/2020] Adresse URL :
https://www.em-consulte.com/en/article/943484
59
NIXON Jodie, (30/10/2018), Exploring the prevalence and
experience of mask anxiety for the person with head and neck cancer undergoing
radiotherapy, [Date de consultation : 17/05/2020] Adresse URL:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6275267/
LANG Mary, (03/01/2020), Stategies for Patients with Mask
Anxiety in Radiation Oncology, [Date de consultation : 17/05/2020] Adresse
URL:
https://blog.beekley.com/strategies-for-patients-with-mask-anxiety-in-radiation-oncology
FOUCHEY Marlène, (8 juillet 2011),
Anxiété et troubles anxieux: de quoi parlons-nous? ,
[Date de consultation : 17/05/2020] Adresse URL:
http://psychologie-m-fouchey.psyblogs.net/?tag/anxi%C3%A9t%C3%A9
LI Guang, Lovelock Michael D., MECHALAKOS James, RAO Shyam,
DELLA-BIANCIA Cesar, AMOLS HOWARD, LEE Nancy, (6 septembre 2013), Migration
from full-head mask to « open-face » mask for immobilization of
patients with head and neck cancer, [Date de consultation : 17/05/2020]
Adresse URL:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5714571/
S. Oultram, N. Findlay, K. Clover, L. Cross, L. Ponman, C. Adams,
(2012), A comparison bewteen patient self-report and radiation therapist
ability to identify anxiety and distress in head and neck cancer patients
requiring immobilization for radiation therapy, [Date de consultation :
17/05/2020] Adresse URL:
https://www.cambridge.org/core/services/aop-cambridge-core/content/view/5745C40464B372180EE35DBA75D53DE3/
S1460396911000136a.pdf/
comparison_between_patient_selfreport_and_radiation_therapists_ability_to_identify_anxiety
_and_distress_in_head_and_neck_cancer_patients_requiring_immobilization_for_radiation_t
herapy.pdf
60
NIXON Jodie, (25 Juillet 2019), A prospective examination of
mask anxiety during radiotherapy for head and neck cancer and patient
perceptions of management strategies, [Date de consultation : 17/05/2020]
Adresse URL:
https://onlinelibrary.wiley.com/doi/10.1002/jmrs.346
BOLDERSTON Amanda, (7 janvier 2019), The Mask and How to
Help, [Date de
consultation : 17/05/2020] Adresse URL:
https://medradresearch.wordpress.com/2019/01/07/
the-mask-and-how-to-help/
HÔPITAUX UNIVERSITAIRE GENEVE, (22/11/2019), Aide-
mémoire destiné aux soignants, [Date de consultation :
17/05/2020] Adresse URL:
https://www.hug-ge.ch/soins-palliatifs-aide-memoire-destine-aux/prise-charge-0
HUGUET Alice. (2018), La contention psychique en psychiatrie
: étude du vécu soignant et persceptives actuelles. [Date de
consultation : 17/05/2020] Adresse URL :
https://dumas.ccsd.cnrs.fr/dumas-02115470/document
CARRE Raphaël, (29 Septembre 2014), Contention physique
: revue de la litterature et etude qualitative du vecu des patients, [Date
de consultation : 17/05/2020] Adresse URL :
http://thesesante.ups-tlse.fr/632/1/2014TOU31565.pdf
Haute Autorité de Santé, (Juin 2007),
Affections psychiatriques de longue durée Troubles anxieux grave,
[Date de consultation : 17/05/2020] Adresse URL:
https://www.has-sante.fr/upload/docs/application/pdf/guide_medecin_troubles_anxieux.pdf
Dr COLOMBAT Philippe, LARSONNEUR Elodie, Chapitre 12,
L'utilisation de l'art-thérapie dans les soins de support en
oncologie, [Date de consultation : 17/05/2020] Adresse URL:
http://art-therapie-tours.net/wp-content/uploads/2018/10/art-th%C3%A9rapie-et-oncologie.pdf
61
V. Hadrien, (15/03/2016), Le patient souffrant
d'anxiété perçoit le monde différemment, [Date
de consultation : 17/05/2020] Adresse URL:
https://www.anxiete.fr/patient-souffrant-anxiete-percoit-monde-differemment/
HOH Amanda, (10/06/2016), Cancer survivor calls for better
guidelines to prepare patients for radiation therapy, [Date de
consultation : 17/05/2020] Adresse URL:
https://www.abc.net.au/news/2016-06-10/cancer-survivors-turn-radiation-therapy-masks-into-artworks/7500550
Musée Curie, Histoire de la radiothérapie et
des applications biologiques de la radioactivité en quelques
dates
https://musee.curie.fr/decouvrir/documentation/histoire-radiotherapie
LARADIOACTIVITE.COM,
Histoire de la Radiothérapie, [Date de consultation :
17/05/2020] Adresse URL:
https://www.laradioactivite.com/site/pages/Historique_Radiotherapies.htm
Dillenseger, J.-P. D., Moerschel, E. M., & Zorn, C. Z.
(2016). Guide des technologies de l'imagerie médicale et de la
radiothérapie . Issy-les-Moulineaux, France : Elsevier Masson.
ENRICO, M. E. (2019), Référence du cours :UE
4.8 Introduction à la radiothérapie. DTS IMRT
LAGAISSE, M L. (2019), Référence du cours :UE
4.8 Introduction à la radiothérapie. DTS IMRT
Antoine Desseaux. Aromathérapie en cancérologie
: rationnel, intérêt et limites. Sciences pharmaceutiques.
2018. [Date de consultation : 17/05/2020] Adresse URL :
https://dumas.ccsd.cnrs.fr/dumas-01928000/document
62
Alice DUDOT, (26 septembre 2017), L'aromathérapie dans
la prise en charge des états dépressifs mineurs, états
anxieux et troubles du sommeil. [Date de consultation : 17/05/2020]
Adresse URL :
https://dumas.ccsd.cnrs.fr/dumas-01928000/document
Laurent Occhio. Mise en place de procédures
d'aromathérapie à l'Institut de Cancérologie de Lorraine
(ICL). Sciences pharmaceutiques. 2015. ffhal-01734048f [Date de
consultation : 17/05/2020] Adresse URL:
https://hal.univ-lorraine.fr/hal-01734048/document?
fbclid=IwAR1Bu0ip5HuMHTjTy0KI5fKfaDIDDS0MOEZvVAV86tkWR2lYx_11qxZfsgA
Bana, M. B. (2018). La consultation infirmière en
oncologie . [Date de consultation : 17/05/2020], Adresse URL:
https://www.heds-fr.ch/media/1925/onkologiepflege_article_201802.pdf
63
Annexe
Annexe 1 : Image d'un masque de contention en
radiothérapie 64
Annexe 2 : Thermomètre de détresse psychologique
65
Annexe 3 : Principaux constituants d'un
accélérateur de particules 66
Annexe 4 : Echelle HAD : Hospital Anxiety and Depression scale
67
Annexe 5 :Questionnaire d'anxiété de Spielberg
68
Annexe 6 : L'échelle d'Hamilton d'évaluation
d'anxiété 69
Annexe 7 : Formule n°81 de la thèse de Desseaux
74
Annexe 8 : Liste des huiles à ne pas utiliser par voie
interne ni par voie externe 75
Annexe 9 : Questionnaire 76
Annexe 10 : Thermomètre de détresse
psychologique personnalisé 79
64
Annexe 1 : Image d'un masque de contention en
radiothérapie.

Il est dit « 5 points » car les attaches sont
présentes en haut du crâne de chaque côté des
oreilles et chaque côtés des épaules. Cela fait 5 points
d'attaches.
Source : Google Images
65
Annexe 2 : Thermomètre de détresse
psychologique
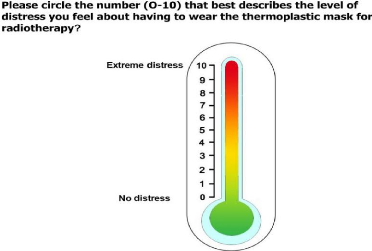
Source :J. Nixon (2018), « Exploring
the prevalence and experience of mask aniety for the person with head and neck
cancer undergoing radiotherapy »
66
Annexe 3 : Principaux constituants d'un
accélérateur de particules
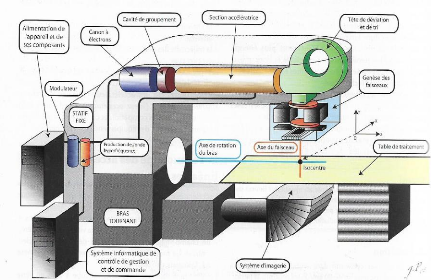
Source : Elsevier Masson, « Guide des technologies de
l'imagerie médicale et de la
radiothérapie. »
Annexe 4 : Echelle HAD : Hospital Anxiety and
Depression scale
Outil associé à la recommandation de bonne
pratique « Arrêt de la consommation de tabac :
du dépistag
maintien de l'abstinence »
Échelle HAD :
Hospital Anxiety and Depression scal
L'échelle HAD est un instrument qui permet de
dépister les troubles anxieux et dépressifs. Elle
comport
de 0 à 3. Sept questions se rapportent à
l'anxiété (total A) et sept autres à la dimension
dépressive (tot
ainsi l'obtention de deux scores (note maximale de chaque
score = 21).
1. Je me sens tendu(e) ou
énervé(e)
- La plupart du temps 3
- Souvent 2
- De temps en temps 1
- Jamais 0
2. Je prends plaisir aux mêmes
choses qu'autrefois
- Oui, tout autant 0
- Pas autant 1
- Un peu seulement 2
- Presque plus 3
3. J'ai une sensation de peur comme si
quelque chose d'horrible allait
m'arriver
- Oui, très nettement 3
J'éprouve des sensations de peur et
j'ai l'estomac noué
- Jamais 0
- Parfois 1
- Assez souvent 2
- Très souvent 3
4. Je ne m'intéresse plus à mon
apparence
- Plus du tout 3
- Je n'y accorde pas autant d'attention que j
devrais 2
- Il se peut que je n'y fasse plus autant atte
1 - J'y prête autant d'attention que par
le pas
0
67
- Oui, mais ce n'est pas trop grave 2
|
- Un peu, mais cela ne m'inquiète pas 1
- Pas du tout 0
4. Je ris facilement et vois le bon
côté des choses
- Autant que par le passé 0
- Plus autant qu'avant 1
- Vraiment moins qu'avant 2
- Plus du tout 3
|
11. J'ai la bougeotte et n'arrive pas à
tenir en place
- Oui, c'est tout à fait le cas 3
- Un peu 2
- Pas tellement 1
- Pas du tout 0
12. Je me réjouis d'avance à
l'idée de faire certaines
choses
- Autant qu'avant
0
|
|
5. Je me fais du souci
|
|
- Un peu moins qu'avant
|
|
|
- Très souvent
|
3
|
- Bien moins qu'avant
|
1
2
|
|
- Assez souvent
|
2
|
- Presque jamais
|
3
|
|
- Occasionnellement
|
|
|
|
|
- Très occasionnellement
|
1
0
|
13. J'éprouve des sensations soudaines
de
|
|
|
6. Je suis de bonne humeur
|
|
panique
- Vraiment très souvent 3
|
|
- Jamais
|
3
|
- Assez souvent
|
|
- Rarement
|
2
|
- Pas très souvent
|
2
|
|
- Assez souvent
|
|
- Jamais
|
1
|
|
- La plupart du temps
|
1
0
|
|
0
|
|
|
14. Je peux prendre plaisir à un bon livre
ou
|
|
7. Je peux rester tranquillement assis(e) à
ne rien faire et me sentir
décontracté(e)
- Oui, quoi qu'il arrive 0
- Oui, en général 1
- Rarement 2
- Jamais 3
8. J'ai l'impression de fonctionner au
ralenti
- Presque toujours 3
- Très souvent 2
- Parfois 1
- Jamais 0
HAS / Service des bonnes pratiques
professionnelles / octobre 2014
|
bonne émission de radio ou de
télévision
- Souvent 0
- Parfois 1
- Rarement 2
- Très rarement 3
|
(c) Haute Autorité de Santé -
2014
1
Source :
https://www.has-sante.fr/upload/docs/application/pdf/2014-11/outil__echelle_had.pdf
68
Annexe 5 :Questionnaire d'anxiété de
Spielberg
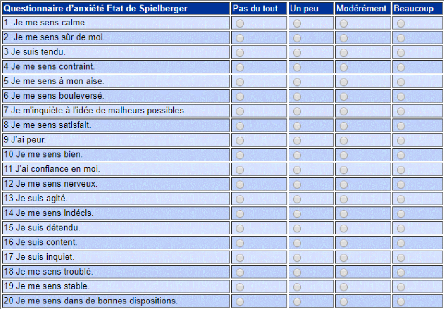
Source :
http://psychologie-ge.ch/Test_Anxiete_Etat_Spielberger.html
69
Annexe 6 : L'échelle d'Hamilton
d'évaluation d'anxiété
ECHELLE D'HAMILTON D'EVALUATION DE
L'ANXIETE
|
1. Humeur anxieuse
Cet item couvre la condition émotionnelle d'incertitude
devant le futur, allant de l'inquiétude, l'irritabilité, ainsi
que de l'appréhension à un effroi irrésistible.
|
|
0 - Le/la patient(e) ne se sent ni plus ni moins
sûr(e) de lui/d'elle et n'est ni plus ni moins irritable que
d'habitude.
|
|
1 - Que le/la patient(e) soit plus irritable ou
se sente moins sûr(e) de lui/d'elle que d'habitude est peu clair.
|
|
2 - Le/la patient (e) exprime plus clairement
qu'il/elle est dans un état d'anxiété,
d'appréhension ou d'irritabilité, qui peut lui sembler difficile
à contrôler. Néanmoins, l'inquiétude touche des
préoccupations mineures et ceci reste sans influence sur la vie
quotidienne du/de la patient(e).
|
|
3 - Quelques fois, l'anxiété ou le
sentiment d'insécurité sont plus difficiles à
contrôler car l'inquiétude porte sur des blessures graves ou des
menaces qui pourraient arriver dans le futur. Il est arrivé que cela
interfère avec la vie quotidienne du/de la patient(e).
|
|
4 - Le sentiment d'effroi est présent si
souvent qu'il interfère de manière marquée avec la vie
quotidienne du/de la patient(e) .
|
|
2. Tension nerveuse
Cet item inclut l'incapacité à se détendre,
la nervosité, la tension physique, les tremblements et la fatique
agitée.
|
|
0 - Le/la patient(e) n'est ni plus ni moins
tendu(e) que d'habitude
|
|
1 - Le/la patient (e) semble quelque peu plus
nerveux(nerveuse) et tendu(e) que d'habitude.
|
|
2 - Le/la patient(e) dit clairement être
incapable de se détendre et est empli(e) d'agitation intérieure,
qu'il/elle trouve difficile à contrôler, mais c'est toujours sans
influence sur sa vie quotidienne.
|
|
3 - L'agitation intérieure et la
nervosité sont si intenses ou fréquentes qu'elles
interfèrent occasionnellement avec le travail et la vie quotidienne
du/de la patient(e).
|
|
4 - Les tensions et l'agitation
interfèrent constamment avec la vie et le travail du/de la
patient(e).
|
|
3. Craintes
Cet item inclut la crainte d'être dans une foule, des
animaux, d'être dans des lieux publics, d'être seul(e), de la
circulation, des inconnus, du noir etc. Il est important de noter s'il y a eu
davantage d'anxiété phobique que d'habitude pendant cet
épisode.
|
|
0 - Absentes
|
|
1 - Il n'est pas clair si ces craintes sont
présentes ou pas.
|
|
2 - Le/la patient(e) vit de
l'anxiété phobique mais est capable de lutter contre.
|
|
3 - Surmonter ou combattre
l'anxiété phobique est difficile, ce qui fait qu'elle
interfère avec la vie quotidienne et le travail du/de la patient(e)
d'une certaine manière.
|
http://www.sommeil-mg.net
(copyleft)
4 - L'anxiété phobique
interfère clairement avec la vie quotidienne et le travail du/de la
patient(e).
|
4. Insomnie
Cet item couvre l'expérience subjective du/de la
patient(e) concernant la durée et la profondeur de son sommeil pendant
les trois nuits précédentes. A noter que l'administration de
calmants ou de sédatifs n'est pas prise en considération.
|
|
0 - Durée et profondeur du sommeil
habituelles
|
|
1 - La durée est peu ou pas
réduite (par exemple par de légères difficultés
d'endormissement), mais il n'y a pas d'altération de la profondeur du
sommeil.
|
|
2 - La profondeur du sommeil est
également diminuée, le sommeil étant plus superficiel.
L'entièreté du sommeil est quelque peu perturbée.
|
|
3 - La durée du sommeil et sa profondeur
sont altérée de manière marquée. Le total des
épisodes de sommeil n'est que de quelques heures sur 24.
|
|
4 - Le sommeil est si peu profond que le patient
parle de courtes périodes de somnolence mais sans vrai sommeil.
|
|
5. Troubles de la concentration et de la
mémoire
Cet item couvre les difficultés de concentration, ainsi
que celles à prendre des décisions dans des domaines quotidiens,
et les problèmes de mémoire.
|
|
0 - Le/la patient(e) n'a ni plus ni moins de
difficultés à se concentrer que d'habitude.
|
|
1 - Il n'est pas clair si le/la patient(e) a des
difficultés de concentration et/ou de mémoire.
|
|
2 - Même en faisant un gros effort, le/la
patient(e) éprouve des difficultés à se concentrer sur son
travail quotidien de routine.
|
|
3 - Le/la patient(e) éprouve des
difficultés prononcées de concentration, de mémoire, de
prise de décisions; par exemple, pour lire un article dans le journal ou
regarder une émission télévisée jusqu'à sa
fin.
|
|
4 - Pendant l'entretien, le/la patient(e) montre
des difficultés de concentration, de mémoire, ou à la
prise de décisions.
|
|
6. Humeur dépressive
Cet item couvre à la fois la communication non-verbale de
la tristesse, de la déprime, de l'abattement, de la sensation
d'impuissance, et de la perte d'espoir.
|
|
0 - Absente
|
|
1 - Il n'est pas clair si le/la patient(e) est
plus abattue ou triste que d'habitude, ou seulement vaguement.
|
|
2 - Le/la patient(e) est plus clairement
concerné(e) par des vécus déplaisants, bien qu'il/elle ne
se sente ni impuissant(e) ni sans espoir.
|
|
3 - Le/la patient(e) montre des signes
non-verbaux clairs de dépression ou de perte d'espoir.
|
|
4 - Le/la patient(e) fait des observations sur
son abattement ou son sentiment d'impuissance ou les signes non-verbaux sont
prépondérants pendant l'entretien, de plus, le/la patient(e) ne
peut pas être distrait(e) de son état
|
70
http://www.sommeil-mg.net
(copyleft)
http://www.sommeil-mg.net
(copyleft)
7. Symptômes somatiques généraux :
musculaires Faiblesse, raideur, allodynie ou douleurs, situées
de manière plus ou moins diffuse dans les muscles, comme de la douleur
à la mâchoire ou à la nuque.
|
|
0 - Le/la patient(e) n'est ni plus ni moins
douloureux(se) ni n'éprouve plus de raideurs dans les muscles que
d'habitude.
|
|
1 - Le/la patient(e) semble éprouver un
peu plus de douleurs ou de raideurs musculaires qu'habituellement.
|
|
2 - Les symptômes sont
caractéristiques de la douleur.
|
|
3 - Les douleurs musculaires interfèrent
jusqu'à un certain point avec la vie et le travail quotidiens du/de la
patient(e).
|
|
4 - Les douleurs musculaires sont
présentes la plupart du temps et interfèrent clairement avec la
vie quotidienne et le travail du/de la patient(e).
|
|
8. Symptômes somatiques généraux :
sensoriels
Cet item inclut une fatigabilité accrue ainsi que de la
faiblesse ou des perturbations réelles des sens, incluant
l'acouphène, la vision floue, des bouffées de chaleur ou de
froid, et des sensations de fourmillements.
|
|
0 - Absent
|
|
1 - Il n'est pas clair si les indications du/de
la patient(e) indiquent des symptômes plus prononcés
qu'habituellement.
|
|
2 - Les sensations de pression sont fortes au
point que les oreilles bourdonnent, la vision est perturbée et il existe
des sensations de démangeaisons ou de fourmillements de la peau.
|
|
3 - Les symptômes sensoriels en
général interfèrent jusqu'à un certain point avec
la vie quotidienne et le travail du/de la patient(e).
|
|
4 - Les symptômes sensoriels en
général sont présents la plupart du temps et
interfèrent clairement avec la vie quotidienne et le travail du/de la
patient(e).
|
|
9. Symptômes cardio-vasculaires
Cet item inclut la tachycardie, les palpitations, l'oppression,
la douleur dans la poitrine, la sensation de pulsations, de « cognement
» dans les vaisseaux sanguins, ainsi que la sensation de devoir
s'évanouir.
|
|
0 - Absents
|
|
1 - Leur présence n'est pas claire
|
|
2 - Les symptômes cardio-vasculaires sont
présents, mais le/la patient(e) peut les contrôler.
|
|
3 - Le/la patient(e) a des difficultés
occasionnelles à contrôler les symptômes cardio-vasculaires,
qui interfèrent donc jusqu'à un certain point avec sa vie
quotidienne et son travail.
|
|
4 - Les symptômes cardio-vasculaires sont
présents la plupart du temps et interfèrent clairement avec la
vie quotidienne et le travail du/de la patient(e).
|
71
http://www.sommeil-mg.net
(copyleft)
10. Symptômes respiratoires
|
Sensations de constriction ou de contraction dans la gorge ou la
poitrine et respiration soupirante
|
|
0 - Absents
|
|
1 - Présence peu claire
|
|
2 - Les symptômes respiratoires sont
présents, mais le/la patient(e) est toujours capable de les
contrôler.
|
|
3 - Le/la patient(e) a des difficultés
occasionnelles pour contrôler les symptômes respiratoires, qui
interfèrent donc jusqu'à un certain point avec sa vie quotidienne
et son travail.
|
|
4 - Les symptômes respiratoires sont
présents la plupart du temps et interfèrent clairement avec la
vie quotidienne et le travail du/de la patient(e).
|
|
11. Symptômes gastro-intestinaux
Cet item couvre les difficultés à avaler, la
sensation de « descente » brusque de l'estomac, la dyspepsie
(sensation de brûlant dans l'oesophage ou l'estomac), les douleurs
abdominales mises en relation avec les repas, la sensation d'être «
rempli », la nausée, les vomissements, les gargouillements
abdominaux et la diarrhée.
|
|
0 - Absents
|
|
1 - Il n'est pas clair s'il existe une
différence avec le vécu habituel.
|
|
2 - Un ou plusieurs symptômes
gastro-intestinaux sont présents mais le/la patient(e) peut encore les
contrôler.
|
|
3 - Le/la patient(e) a des difficultés
occasionnelles à contrôler les symptômes gastro-intestinaux,
qui interfèrent donc jusqu'à un certain point avec sa vie
quotidienne et son travail.
|
|
4 - Les symptômes gastro-intestinaux sont
présents la plupart du temps et interfèrent clairement avec la
vie quotidienne et le travail du/de la patient(e).
|
|
12. Symptômes urinaires et
génitaux
Cet item inclut des symptômes non lésionnels ou
psychiques comme un besoin d'uriner plus fréquent ou plus urgent, des
irrégularités du rythme menstruel, l'anorgasmie, douleurs pendant
les rapports (dyspareunie), éjaculation précoce, perte de
l'érection.
|
|
0 - Absents
|
|
1 - Il n'est pas clair si présents ou non
(ou s'il existe une différence avec le vécu habituel).
|
|
2 - Un ou plusieurs symptômes urinaires ou
génitaux sont présents mais n'interfèrent pas avec le
travail et la vie quotidienne du/de la patient(e).
|
|
3 - Occasionnellement, un ou plusieurs
symptômes urinaires ou génitaux sont présents au point
d'interférer à un certain dégré avec la vie
quotidienne et le travail du/de la patient(e).
|
|
4 - Les symptômes génitaux ou
urinaires sont présents la plupart du temps et interfèrent
clairement avec la vie quotidienne et le travail du/de la patient(e).
|
|
13. Autres symptômes du SNA Cet item
inclut la sècheresse buccale, les rougeurs ou la pâleur, les
bouffées de transpiration et les vertiges
|
|
0 - Absents
|
|
1 - Présence peu claire.
|
|
2 - Un ou plusieurs symptômes autonomes
sont présents, mais n'interfèrent pas avec la vie quotidienne et
le travail du/de la patiente.
|
|
3 - Occasionnellement, un ou plusieurs
symptômes autonomes sont présents à un degré tel
qu'ils interfèrent jusqu'à un certain point avec la vie
quotidienne et le travail du/de la patient(e).
|
|
4 - Les symptômes sont présents la
plupart du temps et interfèrent clairement avec la vie quotidienne et le
travail du/de la patiente.
|
|
14. Comportement pendant l'entretien
Le/la patient(e) peut paraître tendu(e), nerveux(se),
agité(e), inquiète, tremblant(e), pâle, en hyperventilation
ou en sueur, pendant l'entretien. Une estimation globale est faite sur base de
ces observations.
|
|
0 - Le/la patient(e) n'apparaît pas
anxieux(se).
|
|
1 - Il n'est pas clair si le/la patient(e) est
anxieux(se).
|
|
2 - Le/la patiente est modérément
anxieux(se).
|
|
3 - Le/la patient(e) est anxieux(se) de
façon marquée.
|
|
4 - Le/la patient(e) est submergé(e) par
l'anxiété; par exemple : il/elle tremble de tout son corps
|
<17: légère
18 - 24: légère à
modérée 25 - 30: moderée à grave
Remarque;
L'échelle d'hamilton est souvent suévaluée
dans les maladies qui s'accompagnent de nombreux troubles fonctionnel comme la
fatigue chronique ou la fibromyalgie.
De notre point de vue, elle est mise au pint à une
époque où les pathologies « somno-somatiques »
n'étaient pas comprises et où les troubles fonctionnels
étaient globalement considérés comme des «
somatisation » de troubles psychiatriques,
L'éclairage de la médecine du sommeil permet
d'avancer des hypothèses chronobiologiques à l'apparition de
nombreux troubles fonctionnels
73
http://www.sommeil-mg.net
(copyleft)
74
Annexe 7 : Formule n°81 de la thèse de
Desseaux

Source :
https://dumas.ccsd.cnrs.fr/dumas-01928000/document
Annexe 8 : Liste des huiles à ne pas utiliser par
voie interne ni par voie externe.
les es essentie les ne pas utrfiser, ni par voie
intorno ni par voie-externe
|
ilrrthrixws cereforWerr 04 1461% .2 [ferileil
|
Forte teneur en eslrarele, rendaml cette Fh1.
·
ementielle
poierrtiellernerittimEiriere.
|
|
Armorocio rraatiPtpre.11 Gaestn et nL
ilicines}
|
La tOrkile de aile huile esientielle i'enplique
er 1a firle terris!' en istrthiiry+ariete d'allyle qui la
rem! ittprepre JS h price traie {atteinte hepatitlue el r+fnelel et MW ibn p
iLrreir réiicartl, voire ntQOsent.
|
|
A rreire er dUCrnnturat L' (prertiei
Mriernttl
|
Huile esieraiellr pittnlielerrhent
cancerigine.
i'trplique par la hile teneur en mtragole et par la
prisent demEihydeug nol.
|
|
.itorummF tenolderriie L (racket, &da
rnei.
|
IFtrte torpeur en méthyrleugAnd, qui rend celle
FIL !.
&mentiele poierytiellern.errtemckigine.
|
|
BMriterterd ro [L.I K.Kbth geritLitiriv.nMi
[LI Caerrt
|
Li ttvsxilth de celle Mile eiiiertelle x.Kpiq'e i:.2.
1.1 'Flirte teneur en isothiocyariete d'allyle qui la rend
impropre la prise orale {atteinte I kpatique
et
renalel et par son pohrrOir Aiicanl, voire neaoserrt.
|
|
Cir4rlorhdroram btn7lphOrer 11L)1 h' ell CF
sair01E
(hti el gra alet)
|
Forte teneur en salrolc qui rend tette
huile
perteritiellerMerntartteriene.
|
|
Cn9rlOrh rrtarPr j w iurh [$rixb.F riilerm.,
Cirnarhdrti'9euh . t uh FLT.Charift D'adret)
|
+hile eiger11ieLe tertterigree, 3' implique par La
Ires l'Orle teneur tel Michèle.
|
|
Crkptoccuya egatlbophirtil? van der WerlF '
Cecbrce}
|
Forte teneur en estreigole. rendant cette h.
·
emerttielle
pàlentiellernerrtcancerienc.
|
|
Elppfaormi orrihraskiille3 014 Mbeyakin & CJemants
avties]
|
Heine. eisentielle tomititie et neurtlolaqu. S'em'igue
02r la preierc rfaitaridalc.
|
|
laakiperta dartBthil3 L IboiiM
|
Potentiellement caneerigene. Elle peut
contenir
juiqu'8 45prn de berizüi:nrrerbe.
Une l'aile euer5Felle rt[tiR6e eAile.
|
|
hukildertis tairirl L' I I
|
>hile emerttidk tepurnuiquer itrpliquintL
3e
earktre-irecitiOrÎ per O& L'huile e3ieritielle
eu
pneiMeaN trYle iogréderit deniki coirri luey
aux
4teli-kJrtid et au{ititlk
|
|
75
Source :
https://dumas.ccsd.cnrs.fr/dumas-01928000/document
76
Annexe 9 : Questionnaire
Bonjour, je m'appelle Amélie IVAHA, je suis
étudiante en 3ème année en DTS IMRT. Dans le cadre de mon
mémoire, je souhaiterai vous soumettre un questionnaire afin
d'approfondir mes recherches. Mon sujet de mémoire traite de
l'anxiété du patient liée à
l'utilisation du
masque de contention en
radiothérapie. J'aimerai interroger des manipulateurs en
radiologie qui ont pu prendre en charge ce type de patient et qui exerce dans
le domaine de la radiothérapie.
1) Depuis combien de temps travaillez- vous en service
de radiothérapie ? U Moins d'un an
U 1 à 5 ans
U 5 à 10 ans
U 10 à 15 ans
U Plus de 15 ans
2) Pour vous, que représente le masque de
contention?
3) De quelle manière, expliquez-vous le masque de
contention au patient ?
4) A quelles fréquences prenez-vous en charge un
patient anxieux ?
U Aucun
U 1 par semaines
U 3 par semaines
U 5 par semaines
U Plus de 10 par semaines
5) Avez-vous déjà eu un cas de crise de
panique lors de la mise en place du masque de contention?
U Oui U Non
6) Si oui, quand cette évènement est-il
survenu ?
77
U Au scanner dosimétrique U Lors de la première
séance U Au milieu du traitement U A la fin de traitement
UAutre :
7) Avez-vous un moyen de mesurer l'anxiété
des patients dans votre service ? UOui U Non
8) Si oui, lequel ?
9) De quelle manière prenez-vous en charge une
crise de panique d'un patient lors de la mise en place du masque de contention
?
10) Selon vous, quels sont les facteurs qui favorisent
l'anxiété face au masque de
contention?
U Masque étroit
U Représentation du masque
U Claustrophobie
U Manque d'information au patient
UAutres : .
11) Que ressentez-vous face à
l'anxiété du patient ?
U Impuissance
U Stress
U Tristesse
U Colère
UAutre : .
12) Avez-vous déjà fixer seulement
quelques attaches du masque pour réduire
l'anxiété
du
78
patient ?
UOui U Non
13) Si oui, il y a t'il eu une validation d'un
radiophysicien ? UOui
U Non , Pourquoi ?
14) De quels moyens disposez-vous dans votre service
pour réduire l'anxiété du patient ?
(Plusieurs choix possibles)
U Hypnose
U Musicothérapie
U Réalité virtuelle
U Découper le masque autour des yeux et de la bouche
U Traitement médicamenteux
U Autres :
15) Avez-vous suivi une formation pour prendre en charge
les patients anxieux ?
UOui U Non
16) Si oui, laquelle ?
79
Annexe 10 : Thermomètre de détresse
psychologique personnalisé

80
Résumé
Ce mémoire de fin d'étude traite de
l'anxiété du patient liée à l'utilisation du masque
de contention en radiothérapie chez les patients atteints de tumeurs
cérébrales ou de la sphère ORL.
Cette anxiété est fréquente et devient un
obstacle dans la mise en place du patient. Toutefois, le masque de contention
reste un élément obligatoire pour délivrer la dose
quotidienne du traitement.
Ce paradoxe m'a mené à me poser comme
problématique : Dans quelle mesure la prise en charge des patients
anxieux face à l'utilisation du masque de contention requiert -elle une
démarche complexe par le MERM ?
Afin de développer mon travail de recherche, je me suis
appuyée sur l'apparition de l'anxiété comme pathologie
dans l'histoire de la médecine, les facteurs prédisposant
à cette anxiété et des études sur la
représentation du masque auprès des patients.
Ensuite après avoir construit ce travail, j'ai
élaboré un questionnaire qui m'a permis d'interroger des MERM
travaillant dans les services de radiothérapie ayant déjà
pris en charge ces patients anxieux.
Ce que je relève dans ces questionnaires est
l'importance de capter l'attention du patient sur autres choses par des moyens
comme l'hypnose, les discours rassurant et la considération de cette
anxiété.
Mot-clés : anxiété, masque de
contention, MERM ,radiothérapie, reproductibilité.
Abstract
This dissertation deals with the patient's anxiety in regard
of the thermoplastic mask use in radiotherapy among patients with brain and ENT
tumours.
This anxiety is regular and becomes an obstacle in patient's
position. However, thermoplastic mask remains a mandatory element to deliver
the daily dose of treatment.
This paradox led me to ask myself :To what extent is the care
of the patient's anxiety related with thermoplastic mask requires a complex
approach for the x-ray technician in radiotherapy ?
In order to develop my research work, I relied on the
emergence of anxiety in the history of medicine, the predisposing factors for
this anxiety and studies on the representation of the thermoplastic mask with
patients.
Moreover, after this work was built, I developed a
questionnaire that allowed me to interview x-ray technicians working in
radiotherapy units who have already taken care of these anxious patients.
In these questionnaires, what I noticed, is the importance of
capturing the patient's attention on other things through such methods as
hypnosis, reassuring speeches and the consideration of anxiety.
Keywords : anxiety, radiotherapy, reproducible,
thermoplastic mask, x- ray technician.
| 


