|
|
Royaume du Maroc
Ministère de la santé
Institut National d'Administration Sanitaire Centre
collaborateur de l'OMS
|
|
Cours de Maîtrise en Administration Sanitaire et
Santé Publique
Promotion (2006-2008)
Modèle d'organisation de l'Offre de Soins d'une
Région
Sanitaire
République de Djibouti
Mémoire présenté pour l'obtention du
diplôme de Maîtrise en Administration
Sanitaire et Santé
Publique
Option : Administration Sanitaire
Elaboré par Mr Barreh Adaweh IBRAHIM
Juillet 2008
REMERCIEMENTS
Je voudrais remercier tout d'abord le ministre de la
santé S.E. Monsieur Abdallah Abdillahi Miguil pour son
soutien irréprochable et son appui durant toute la période de ma
formation.
Je ne manquerais pas aussi de remercie Pr
Abderahman Maaroufi pour son soutien constant et ses conseils
précieux. Dr. Tyane Mostafa, mon directeur de
mémoire pour sa grande disponibilité et ses conseils pleins
d'expériences tout le long de ce travail. Je citerais aussi l'ensemble
des responsables de l'INAS et en particulier Mme Drissi Amina
et ses collaborateurs de l'unité pédagogique pour leur appui
durant les deux années de formation.
Je voudrais également remercier mes collègues
au Ministère de la santé, notamment pour n'en cité que
:
- Dr. Salah Banoita Tourab
Secrétaire général de la santé,
- Mr Ali Sillaye Abdallah
inspecteur général de la santé,
- Mr Abdourahman Mohamed Directeur
de la planification,
- Mr Osman Miguil, Dr Mahyoub et
Mr Nasser Ousbo, Conseillés techniques du
Ministre
- Dr Tharcisse Barahuta
conseillé technique du Ministre de la santé
- Dr Nabieh Représentant de
JSI/USAID,
- Dr Alois Représentant de
l'UNICEF à Djibouti.
Ainsi que beaucoup d'autres amis qui m'ont apporté
de précieuses informations et un soutien constant durant toute la
période d'élaboration de ce mémoire.
Je voudrais enfin remercier tous mes amis étudiants
de l'INAS sans distinction qui m'ont soutenu moralement et qui m'ont
encouragé à aller au bout de ce travail.
Résumé
Les efforts engagés par le Gouvernement sous la
houlette de Son Excellence le Président de la République visent
l'amélioration de l'état de santé de la population et des
déterminants sociaux de la santé, dans le cadre de l'Initiative
nationale pour le développement social, lancée en janvier
2007.
L'avenir du secteur de santé fait l'objet d'un nouveau
Plan de développement sanitaire pour la période 2008-2012. Il
découle d'une planification à la fois stratégique et
opérationnelle, prenant en compte les paramètres de croissance
démographique, d'urbanisation galopante et répondant aux triples
orientations en matière de consolidation des acquis, d'initiation des
nouvelles priorités et de participation optimale aux Objectifs de
Développement du Millénaire à l'horizon 2015, relatifs
à la santé.
Partant de cet objectif, nous avons choisi comme thème
pour notre mémoire: « Modèle d'organisation de
l'Offre de soins d'une région sanitaire » comme
étant un mécanisme d'amélioration de l'accès et de
l'utilisation de services de santé pour répondre aux besoins de
la population.
L'approche utilisée pour la réalisation de cette
étude est une recherche de développement dont la
méthodologie adoptée consiste à analyser d'une part,
l'organisation actuelle du système de santé, le diagnostic
organisationnel d'une région sanitaire et des entrevues auprès
des acteurs du système de santé et des partenaires.
L'étude a montré que malgré l'existence
d'un engagement politique des instances centrales dans le processus des
réformes, on note une réticence de la part de ces
dernières à déléguer une partie de leurs
prérogatives au profit des entités régionales et
périphériques. L'organisation actuelle du système de
l'offre n'est pas conforme à la carte sanitaire.
Table de Matière
SOMMAIRE Page
Résumé 1
Table de Matière 2
Acronymes 5
Liste des tableaux et figures 7
Remerciement 8
Introduction 9
I. CONTEXTE ET JUSTIFICATION DE LA 11
PROBLEMATIQUE
1.1 Contexte général
11
1.2 Enoncé et justification de la
problématique 16
1.3 Objectif de l'étude
19
II. ETAT DE CONNAISSANCES 20
2.1 Définition « offre de soins »
20
2.1.1 Evolution historique du concept soins de
santé 20
2.1.2 Définition de l'offre de soins
21
2.1.3 organisation l'offre de soins
22
2.2 Définitions des concepts liés à
la régionalisation 27
2.2.1.1 Historique et définition duc
concept 27
2.2.1.3 L'évolution de la
régionalisation des pays en voix 33
développement : cas du royaume de Maroc
2.2.1.4 Etapes de mise en oeuvre
33
2.2.1.5 Mesures d'accompagnement
35
III. Cadre de référence de notre
étude 36
IV. Cadre conceptuel 36
V. Méthodologie 37
5.1 Stratégie de la Recherche
37
5.2 Méthodes de collecte de
données 38
5.3 Déroulement de l'étude
41
5.4 La pertinence de l'étude
43
5.5 La validité externe
42
5.6 Limite de l'étude
42
5.7 Les biais d'entretien 42
5.8 Les contraintes 42
VI. Présentation des résultats
44
6.1. Analyse Diachronique du système de
santé 44
6.2 L'organisation actuelle du système de
santé 47
6.3 Reforme du système
67
6.4 Présentation de la Région de Dikhil
69
6.4.1. Situation socio-économique 70
6.4.2. Diagnostic organisationnel de l'offre de soins
69
6.5 Les entrevues 76
6.5.1 Explication sur le contexte des entretiens
76
6.5.2 Résultats des entretiens 77
VII. Discussions des résultats 81
7.1 Analyse de l'organisation actuelle de
l'offre de soins 81
7.2 Les résultats des entretiens
81
7.3 Modelé d'organisation de l'offre de
soins au niveau d'une 82
région sanitaire adapté au contexte de
Djibouti.
RECOMMANDATIONS 88
CONCLUSION 89
ANNEXES
ACRONYMES
AFD Agence Française de
Développement
CYT Centre Yonis Toussaint
CDT Centre de Dépistage Tuberculose
CS Centre de Santé
CMH Centre Médical- Hospitalier
CSI Centre de Santé
Intermédiaire
CSC Centre de Santé Communauté
CFPS Centre de Formation du Personnel de
Santé
DRS Direction des Régions Sanitaires
DPS Direction de la Promotion de la
Santé
DPSP Direction des Programmes Sanitaires
Prioritaires
DEPCI Direction d'Etude de la Planification et
de la Coopération Internationale
DSME Direction de la Santé Mère et
Enfant
DAF Directeur Administratif et Financier
DMPL Direction des Médicaments de la
Pharmacie et des Laboratoires
DEIS Direction de l'Epidémiologie et de
l'Information Sanitaire
ECD Equipe Cadre du District
FNUAP Fond des Nations Unies pour la
Population
FAR Femmes en âge de Procréer
GPS Groupe des Partenaires de la Santé
HGP Hôpital Général
Peltier
HCR Haut Commissariat au Réfugier
ISSS Institut Supérieur des Sciences de
la Santé
IRA Infection Respiratoire Aigue
IST Infection Sexuellement Transmissible
MS Ministère de la Santé
MGF Mutilation Génitale
Féminine
OMS Organisation Mondiale de la Santé
ORS Observatoires Régionaux de la
Santé
PNDS Plan National de Développement
Sanitaire
PNUD Programme des Nations Unies pour le
Développement
PIB Produit Intérieur Brut
PMA Paquet Minimum d'Activité
PAM Programme Alimentaire Mondial
PS Poste de Santé
PCIME Prise en Charge Intégrée des
Maladies de l'Enfant
SROS Schéma Régional de l'Offre de
Soins
SR Santé de la Reproduction
SNIS Système National d'Information
Sanitaire
TB Tuberculose
USAID United States Agency International
Development
UNICEF Fond des Nations Unies pour l'Enfance
LISTE DES TABLEAUX ET FIGURES
LISTE Page
1.

LES SCHEMAS
L'évaluation d'Alma Ata à Harare
21
Organisation offre de soins par niveau 23
Différents niveaux et rôles
24/48
2.

Liste des tableaux
Tableau sur l'Espace de décision- modèle T.
Bossert 31
Chronologies des principales réalisations des structures
de l'offre de soins 44
Classification des prestataires par niveau
52
Répartitions des structures sanitaires fonctionnelles par
district (secteur public) 56
Répartition du personnel de santé du secteur
public et principaux ratios par district 61
Sanitaire
3.

Listes des figures
Pyramide de l'organisation de l'offre de soins,
49
Cadres conceptuels, modèle théorique d'un
système de soins de santé primaires 37
Introduction
Depuis la conférence d'Alma-Ata, en passant par celle
d'Harare et de Bamako, beaucoup des pays d'Afrique ont pris conscience de
l'importance de la décentralisation du système de santé et
son développement pour atteindre une couverture totale en matière
de soins ou « soins de santé pour tous » conformément
à l'objectif fixé par l'OMS.
C'est dans ce cadre-là que s'inscrit la politique de
réforme du secteur de la santé adoptée et
promulguée par le Gouvernement Djiboutien en 1999 par la Loi n°
48-AN-99-4ème L, du 3 juillet 1999. La mise en oeuvre progressive de
cette nouvelle politique qui désigne les priorités du
Gouvernement en matière de santé publique a débuté
en 2001. Le ministère de la santé s'est doté par la suite
d'un cadre institutionnel assorti d'un « Plan National de
Développement Sanitaire (PNDS) » qui décrit les axes
stratégiques de la politique sanitaire du pays.
Le but de la réforme sanitaire est principalement la
réduction des inégalités dans l'accès aux services
de santé, de promouvoir la couverture universelle et d'améliorer
la performance du système de santé conformément aux
objectifs de « la Déclaration du Millénaire » et aux
stratégies de réduction de la pauvreté. Un des objectifs
clés cité dans les axes stratégiques de cette
réforme est l'amélioration de l'organisation, la gestion et le
fonctionnement du système de santé, la redéfinition du
cadre législatif et réglementaire ainsi qu'une
déconcentration progressive du processus gestionnaire et
décisionnel du système de santé.
Malgré, des initiatives politiques qui ont abouti
à des progrès tangibles les structures de l'offre de soins sont
confrontées à de nombreuses difficultés surtout d'ordre
organisationnel et qui s'accentuent par l'absence d'une clarification des
rôles des acteurs du système sur tous les plans (technique et
administratif). La question relative à l'opérationnalisation des
régions
sanitaires pour assurer une couverture adéquate
à la population est une préoccupation majeure pour les
autorités politiques et les responsables concernés du
ministère de la santé.
Notre étude portera donc sur la proposition d'un
modèle d'organisation de l'offre de soins d'une région sanitaire
dans le cadre de la décentralisation. Le but est de contribuer à
l'initiative du ministère relatif à l'amélioration de
l'organisation et à faciliter ainsi la mise en oeuvre du processus de
décentralisation du système de santé.
Elle est composée de quatre parties, la première
partie concerne le contexte et justification de la problématique, la
deuxième partie porte sur l'état de connaissance, la
troisième partie concerne l'analyse de la situation actuelle et le
diagnostic organisationnel de l'offre de soins au niveau d'une région
sanitaire. Enfin, nous terminerons dans la quatrième partie la
proposition d'un modèle adapté suivi des recommandations et de la
conclusion.
I. CONTEXTE ET JUSTIFICATION DE LA PROBLEMATIQUE
1.1 Contexte général
1.1.1 Situation Socio-économique et
géographique
La République de Djibouti est située en Afrique
de l'Est, avec une superficie de 23.000 km2, c'est le plus petit
pays de la corne de l'Afrique. Djibouti est « une yille état
» dont la capitale se confond pratiquement avec le reste du pays. Le
pourcentage de la population vivant à Djibouti Ville est de 75%. Le
reste de la population est concentré dans les 5 chefs-lieux que compte
le pays : Ali-Sabieh, Dikhil, Arta, Tadjourah et Obock.
Près de 95% des denrées alimentaires sont
importés des pays voisins et de l'Europe. L'agriculture ne fournit
environ que 10% des besoins en fruits et légumes pour l'ensemble du
pays. Les terres arables sont peu étendues et pauvres, seule une faible
partie de la surface cultivable est exploitée. Le développement
de la pêche, bien que potentiellement importante, est limité par
la faiblesse des moyens de production de la filière.
1.1.2 Démographie
La population totale de la République de Djibouti est
estimée en 2007 à 734 000 habitants (PNUD, 2005). Elle atteindra
850 907 habitants en 2012 sur la base d'un accroissement moyen de 3% par an en
moyenne. La population est relativement jeune, les moins de 15 ans
représentent 40% de la population totale. Les jeunes de 10 à 24
ans représentent 33,5% de la population totale1.
L'espérance de vie à la naissance est
estimée à 49 ans pour les deux sexes.
La répartition
spatiale et les mouvements de populations sont très particuliers
1 PNDS 2002-2006
à Djibouti : plus de 80% de la population du pays vit en
milieu urbain et la ville de Djibouti détient à elle seule
près de 60% de population urbaine.
Le reste de la population est inégalement
répartie entre cinq régions de l'intérieur. La population
rurale est estimée à 15% de la population totale. La population
nomade représente 13% et celle des réfugiés 7 à 10%
de la population totale2.
1.1.2.1 Pauvreté
Le PIB classe la République de Djibouti parmi les pays
les moins avancés. En 1998, près de la moitié de la
population était classée par la Banque mondiale comme vivant en
dessous du seuil de pauvreté monétaire : 45% des Djiboutiens
sédentaires vivaient dans des ménages « pauvres » et
9,8% dans des ménages « indigents » (groupe inclus dans celui
des pauvres)3. En comptabilisant les nomades et les personnes sans
domicile fixe, cette proportion atteignait 60%.
1.1.2.2 Education
Au niveau de l'éducation, on constate une
évolution du taux d'alphabétisation des adultes, notamment pour
ce qui concerne les femmes (+ 21% pour les hommes et + 60% pour les femmes), le
taux d'analphabétisme reste encore très élevé : 72%
chez les femmes et 49% chez les hommes4. Le taux brut de
scolarisation dans le primaire est de 40% (mais seulement de 8,3% pour les
filles vivant en zones rurales) et il n'est plus que de 15,4% pour le niveau
secondaire.
2 Rapport HCR 2005
3 Le seuil de pauvreté relative est fixé
à 216 450 fdji (1.223 usd) par an et par adulte/équivalent ; le
seuil de pauvreté
extrême est fixé à 100.299 fdji (566 usd) ce
chiffre correspond au panier alimentaire de base permettant d'assurer la ration
énergétique recommandée de 2.100 calories par jour et par
adulte/équivalent.
4 Enquête Djiboutienne auprès des
Ménages, 1996.
1.1.3 Situation Sanitaire
L'état de santé des populations de Djibouti
demeure préoccupant. Il est caractérisé par des
mortalités et morbidités toujours élevées. La
mortalité maternelle est 546 pour 100 000 naissances
vivantes5. Les taux de mortalité infantile et infanto
juvénile sont respectivement de 67 et 94 pour 1 000 naissances
vivantes6. Les cinq principales causes de morbidités dans la
population générale issue des données de routine du
ministère de la santé sont les infections des voies
respiratoires, les fièvres d'origine inconnue, les anémies, les
diarrhées et les affections de la peau. Chez les enfants, les affections
les plus rencontrées sont par ordre d'importance : les infections des
voies respiratoires (surtout la pneumonie), les diarrhées, le paludisme,
la malnutrition et diverses causes néonatales. Les principales causes de
la mortalité maternelle intra hospitalière sont les
hémorragies, les infections et les éclampsies.
Le pays est confronté aux maladies infectieuses
à caractère épidémique et/ou endémique comme
le paludisme, le choléra, la fièvre typhoïde, les
diarrhées parasitaires et bactériennes, l'hépatite virale,
le VIH/SIDA-IST (séroprévalence VIH de 2,9% chez les 15-49 ans),
la tuberculose (121/100 000, une des prévalences les plus
élevées du monde)7. Et aux maladies non transmissibles
de 40% des admissions et 1/3 de décès intra hospitalier à
l'Hôpital Général Peltier8.
Les facteurs qui influencent l'état de santé des
populations de Djibouti sont
essentiellement, les mauvaises conditions de
vie caractérisées surtout par le
5 Rapport PAPFAM 2002
6 Rapport Enquête De ménage Indicateurs
Multiples 2006
7 Étude prévalence VIH/sida, TB et
Paludisme - CREDES 2002
8 Hôpital de référence national
manque d'hygiène, l'insuffisance alimentaire,
l'insuffisance de mesures préventives et la faible capacité du
système à apporter des réponses promptes et efficaces aux
problèmes de santé des populations.
1.1.4 Politique sanitaire
La politique nationale de santé repose sur les
principes fondamentaux d'équité, de justice, de
solidarité, de participation de la population et de la
société civile. Elle prend en compte les engagements
internationaux auxquels la République de Djibouti a souscrit.
Les autorités gouvernementales ont manifesté une
volonté de rénover leur politique de santé publique en
approuvant la mise en oeuvre d'un vaste chantier de réformes pour le
secteur qui s'est concrétisé notamment par :
+ L'adoption de stratégies pour la réforme du
secteur « Propositions pour la réforme du secteur santé
» par le Gouvernement en Conseil des ministres du 6 juin 1996.
+ L'adoption de la Loi n° 48/AN/99/4ème
L (3 juillet 1999) portant orientation de la politique de santé qui
désigne les priorités du Gouvernement en matière de
santé publique : (i) prévention des principales maladies (ii)
protection de la santé de la mère et de l'enfant (iii)
information et éducation sanitaire et nutritionnelle (iv) hygiène
publique.
Les six axes stratégiques principaux sont:
· La diversification de l'offre de soins, assurée
par des établissements publics, parapublics à gestion autonome ou
à but non lucratif reconnus d'utilité publique.
· La décentralisation :
- Réorganisation de l'administration centrale et
périphérique avec mise en place de districts
sanitaires découpés en secteurs ;
- Autonomie des principaux établissements publics ;
- Contractualisation ou conventions entre l'état et
les
services parapublics et privés.
· La participation financière des usagers aux
dépenses des services de santé.
· La mise en oeuvre d'une politique pharmaceutique et de
l'approvisionnement des structures de soins du secteur public en
médicaments essentiels et génériques.
· Le développement qualitatif et quantitatif des
ressources humaines.
· Le renforcement des programmes de santé
prioritaires : les maladies transmissibles dont les IST/SIDA et la santé
de la mère et de l'enfant.
A ce jour beaucoup de ces réformes sont en chantier.
1.2 Enoncé et justification de la
problématique
Selon un rapport du ministère de la santé
publié décembre 20019, la faible performance du
système de la santé s'expliquait essentiellement par diverses
causes. Il s'agit des infrastructures nécessitant des
réhabilitations ; un budget de fonctionnement insuffisant, non autonome,
et à faible taux d'exécution ; d'une carence du système de
recueil de données sanitaires ; d'une insuffisance de gestion des
ressources humaines favorisant des pratiques peu maîtrisables
(absentéisme, privatisation des actes, etc.) ; des ruptures
régulières d'approvisionnement en médicaments et d'un
faible niveau de la maintenance des matériels.
Face à ce constat, les autorités djiboutiennes
ont manifesté la volonté de rénover leur politique de
santé. Sur la base de la première Loi n°
48/AN/99/4ème L du 3 juillet 1999 portant orientation de la politique de
santé et qui désigne les priorités du gouvernement en
matière de santé, de nombreuses autres mesures ont
été prises :
+ En 2001, Adoption de la Loi n°118/4ème
L/2001 relative aux attributions du ministère de la santé.
+ Avec l'appui de la banque mondiale, deux plans nationaux de
développement de la santé ont vu le jour (le plan de
développement sanitaire à moyen terme 2002/2006, le plan de
développement sanitaire à long terme 2002/2011).
Dans le cadre de la mise en oeuvre du PNDS2002-2011, les
autorités sanitaires ont donné un coup
d'accélération depuis 2005 pour concrétiser les reformes
engagées. En matière d'amélioration de
l'organisation, de la gestion et du fonctionnement du système de
santé, les actions
9 Rapport d'Analyse du système de santé
Djibouti - CREDES -2001
entreprises concernent essentiellement le renforcement du
processus de décentralisation du système de santé et la
promulgation d'importants textes législatifs et règlementaires
afin d'asseoir les fondements juridiques et règlementaires de cette
décentralisation. Ce sont entre autres10 :
+ Adoption du Décret n°2007-0155/PR/MS du 16
juillet 2007, portant carte sanitaire, organisation et fonctionnement du
Ministère de la santé.
+ Création de trois nouvelles directions centrales ont
été créées (DSME, DPS et DPSP) et cinq autres
directions11 qui ont vu leurs capacités renforcées
à travers des appuis techniques externes et ou des dotations en
ressources (surtout en ressources humaines qualifiées et en
infrastructures et équipements).
+ Le renforcement du plateau technique et la
réhabilitation totale de toutes les structures de soins santé.
Malgré ces acquis, des insuffisances persistent notamment
au niveau organisationnel12 :
+ Les normes de fonctionnement ainsi que les procédures
réglementaires et juridiques des établissements et structures
sanitaires n'ont pas été actualisées pour les adapter au
processus de décentralisation.
+ Il n'y a pas un plan clair pour la mise en oeuvre de la
décentralisation.
10 Rapport evaluation du PNDS 2002-2006
11 DEPCI, D AF, DMPL, DEIS et DRS
12 Rapport évaluation du PNDS 2002-2006
+ La carte sanitaire a été adoptée en
conseil de ministres par décret n°2007-0155/PR/MS du 16 juillet
2007, mais, elle n'a pas été diffusée ni
communiqué.
+ Le processus de la programmation annuelle est limité au
niveau central et n'implique pas encore le niveau de
districts/Région.
+ Au niveau opérationnel, l'intégration des
structures de la zone de santé pose problème (l'hôpital
évolue à part et les centres de santé à part). Le
paquet minimum d'activité (PMA) au lieu d'être mis en oeuvre de
façon intégrée par une équipe polyvalente, devient
un PMA sélectif mis en oeuvre par du personnel spécialisé
(point focal du programme) et sans concertation avec le médecin chef.
Chaque programme a son système de recueil des données.
+ Le système de référence contre
référence pose beaucoup de problème entre les
différents niveaux.
La question principale qui va servir de fil conducteur au
développement de notre travail est : Quelle est la meilleure
façon d'organiser les services de soins de santé au niveau des
régions dans le cadre de la décentralisation en tenant compte du
contexte national et des moyens disponibles ?
Ainsi, à la lumière des connaissances
disponibles dans la littérature, nous fournirons des
éléments de réponse à cette question en se
référent également aux modèles d'organisation
utilisés dans d'autres pays en développement, nous proposerons
par la suite un modèle d'organisation de l'offre de soins adapté
à notre contexte en s'appuyant sur les textes officiels
existants13.
13 Loi sur la décentralisation
1.3 Objectif de l'étude
Notre étude a pour objectif général de
proposer une base de réflexion pour répondre aux questions
fondamentales en vue d'une meilleure organisation du système de
santé en particulier au niveau des régions.
+ Objectifs spécifiques :
1. Analyser l'organisation de l'offre de soins actuels et
établir un diagnostic organisationnel au niveau de la région de
Dikhil;
2. Explorer la perception des acteurs nationaux impliqués
dans la gestion du système de soins sur les caractéristiques de
l'organisation du système de l'offre de soins à mettre en place
au niveau d'une région sanitaire.
3. Proposer un modèle d'organisation de l'offre de soins
d'une région et définir ses architectures ou configuration, ses
fonctions et sa mission.
II. ETAT DE CONNAISSANCES
2.1 Définition « Offre de soins »
2.1.1 Evolution historique du concept soins de
santé
Dans cette partie, nous décrirons d'une manière
schématique l'évolution historique du concept soins de
santé, nous enchaînerons sur la définition de «
l'offre de soins », ensuite nous présenterons à travers les
connaissances disponibles dans la littérature, la structuration et
l'organisation de l'offre de soins sur le plan technique et administratif, au
niveau national puis les types de configuration qu'il pourrait y avoir au
niveau d'une région. Nous terminerons cette partie par la
présentation des outils de planification de
l'offre de soins en particulier le Schéma
Régional de l'Offre de Soins (SROS) qui nous semble selon la
littérature disponible l'outil adapté pour l'organisation de
l'offre de soins au niveau d'une région.
É Evolution historique du concept « soins de
santé »
Ci-dessous le schéma relatif à l'évolution
du système de santé depuis la conférence d'Alma Ata
à Harré.
Schema n°1 : L'évolution
d'Alma Ata à Hararé14

2.1.2 Définition de l'Offre de soins.
L'offre de soins est la traduction d'un ensemble de compromis
entre des
expressions de besoins (exprimés ou ressentis) et des
contraintes de
ressources. En l'absence d'une définition universelle,
on peut se contenter
14 Van Lerberghe W. : les politiques de santé africaines.
Bulletins des séances. Académie royale des sciences d'outre
mer.39 (1993-2) : 205-230 (1994).
de la définition suivante qui répond à
notre attente « l'offre de soins peut être définie comme un
ensemble des infrastructures, des ressources et des activités
mobilisées pour assurer des prestations de soins et de services en vue
de répondre aux besoins de la population15 ».
2.1.3 Organisation de l'offre de soins
Un système de santé est défini en
général à travers sa philosophie générale,
son principe, son organisation et ses résultats. L'organisation du
système de soins se caractérise en général par une
certaine pluralité de l'offre de soins dans le sens où il y a une
coexistence d'un système moderne de soins et un système
traditionnel. Elle peut être décentralisée et
hiérarchisée dans le sens où la base du système
moderne est constituée toujours par le centre de santé/poste ou
le médecin privé. Dans cette étude, c'est l'organisation
de l'aspect technique et administratif qui nous intéresse.
· Aspect Technique
En s'appuyant sur la figure n°1 de la page suivante,
on peut construire une configuration type de l'offre de soins, on observe 3
niveaux :
o Niveau 1 comprend: Les réseaux de soins
de santé de base et les hôpitaux locaux.
o Niveau 2 comprend : Les centres
hospitaliers en nombre plus réduits, qui servent les « pôles
ressources » des hôpitaux locaux, et doivent avoir souvent de
spécialités de base (médecin, chirurgie, gynéco
obstétrique) correspondant aux besoins de la population ainsi que les
Services des Urgences.
15 Dr Alaoui BELGHETI - Analyse du système de
santé
o Niveau 3 comprend: Les pôles de haute
technicité et spécialisé que sont les Centres Hospitaliers
tournés vers l'innovation.
schéma n°2: Organisation Offre
Soins

Pour conclure, on peut dire que l'un d'éléments
importants à prendre en considération dans la mise en place de
ces dispositifs, est la complémentarité des niveaux de recours
pour une meilleure intégration des soins.
A travers les différents documents consultés, on
peut noter : É Aspect Administratif
Il n'existe pas un modèle d'organisation universelle.
Chaque pays organise son système en fonction de sa politique en
matière de santé, les moyens existants, et en suivant le
découpage administratif du pays. Néanmoins, les structures
administratives de l'offre de soins peuvent êtres organisés en
trois niveaux : les directions centrales, les instances
régionales (niveau intermédiaire) et l'équipe cadre des
structures périphériques qui est responsable de la gestion
locale.
La mise en place d'une structure régionale de
santé implique impérativement
un changement de l'organisation
du ministère de la santé et par conséquent,
une redéfinition des rôles et missions
assignés à chaque partie pour garantir le bon fonctionnement du
système. A l'aide du schéma
n°3, on peut distinguer :

Niveau Rôle /Mission
Niveau Central : Orienter, contrôler,
coordonner et évaluer
(Politique de santé, planification nationale, gestion,
etc..)
Niveau Régional : planification,
coordination et pilotage au niveau
local
Niveau périphérique :
Planification locale et Exécution
Schéma N°3 : Différents niveaux
et roles
É Le type de configuration au niveau d'une
région :
L'adéquation entre besoin et offre de soins est une
problématique constante au niveau national comme régional.
Garantir une offre de soins satisfaisante pour l'ensemble de la population
nécessite un maillage territorial optimal et une répartition
équitable de l'activité de soins sur le territoire. Dans une
approche territorialisée de l'offre de soins, trois niveaux peuvent
être observés :
1. Le niveau de proximité, lui-même
organisé en deux niveaux :
É Le réseau des établissements de soins
de santé de base, il est conçu pour agir sur les conditions de
santé des habitants, est la base opérationnelle et la porte
d'entrée de toute l'action sanitaire.
· Le premier niveau d'hospitalisation
représenté par les hôpitaux locaux (HL) et les soins par
les unités mobiles dans lesquels la prise en charge repose
essentiellement sur les médecins généralistes et soins
préventifs.
2. Le niveau intermédiaire comprend
des centres de diagnostics techniques et de structures
polyvalentes définies selon son accessibilité aux
patients concernés du territoire, Il peut assurer la prise en charge des
urgences, de la chirurgie viscérale et orthopédique, de
l'obstétrique et de l'imagerie conventionnelle.
3. Le niveau régional est quant
à lui défini par rapport à un plateau technique hautement
spécialisé accessible à l'ensemble des patients
concernés de la région.
L'objectif premier est d'assurer des soins de qualité
à tous, tout en recherchant l'optimisation des ressources
allouées et sans éluder la réflexion sur l'aptitude de
chaque acteur ou institution à répondre aux besoins
réels.
· Outils de planification de l'offre de soins
: le SROS
La planification est une étape importante dans le
développement du système de santé. Il existe cependant
plusieurs outils qui peuvent êtres utilisés pour la planification
de l'offre de soins, mais, celui qui nous intéresse et qui convient plus
dans notre étude, est le Schéma Régional de l'offre de
soins (SROS).
Par définition, le SROS est un outil qui a pour
objet de prévoir et de susciter les évolutions nécessaires
de l'offre de soins, en vue de satisfaire de manière optimale la demande
de santé. Il constitue un outil de planification, pour les
établissements de santé publics et privés, afin
d'approuver les projets d'établissement, de conduire le processus de
contractualisation et d'orienter l'allocation de ressources.
La démarche de la mise en oeuvre du SROS est
considérée comme une approche qualitative de régulation de
l'offre de soins. L'analyse des besoins débouche sur la
définition du niveau de l'offre requise et il définit les mesures
à prendre.
É Principes généraux du
SROS
L'élaboration du SROS repose sur les principes
généraux suivants: La globalité
:
Le principe de globalité vise l'intégration de
toutes les composantes de l'offre de soins :
o Les trois niveaux de recours aux soins : primaire,
secondaire et tertiaire. Un rapprochement avec le découpage
administratif est nécessaire pour pouvoir inscrire la réalisation
du SROS dans la démarche d'aménagement du territoire et de
développement régional;
o Les différents types de prestations de soins : le
préventif, le curatif et le promotionnel;
o Les différentes composantes de l'offre de soins : les
infrastructures,
les équipements, les ressources humaines et les paquets
d'activités;
o Les différents secteurs d'activités
médicales : public, privé à but
lucratif ou non lucratif.
+ L'intégration : Le SROS doit
viser la construction d'un système de santé régional
intégré caractérisé par :
o Une complémentarité fonctionnelle des
différentes composantes de l'offre de soins; o Une absence de
chevauchement entre les niveaux de recours aux soins; o La disponibilité
d'un système d'orientation et de recours des patients
entre les différents établissements de santé
;
o Une parcimonie des échelons pour éviter de
rallonger les délais de recours et compromettre la continuité des
soins.
+ L'équité : Etant
donné qu'il est construit sur la base de l'analyse de besoins, le SROS
doit être un des instruments qui permettent d'assurer une
équité dans l'offre de soins.
+ La proximité : La dimension
géographique est présente dans toute démarche du SROS.
+ La viabilité : Pour être
viable, il doit tenir compte des capacités de mobilisation des
ressources.
É Structure du SROS
Le SROS a pris naissance en France dans les années 1980
en tant qu'outil de planification de l'offre hospitalière, selon
l'expérience de beaucoup de pays en développement, l'utilisation
du SROS suppose une adaptation selon la pyramide sanitaire et les objectifs
visés en matière d'organisation de l'offre de soins.
2.2 Définitions des concepts liés
à la
régionalisation
2.2.1.1 Historique et Définition du concept
La régionalisation est un concept nouveau au centre des
débats depuis les années 1980, aussi bien sur le plan national
que sur le plan international. Dans le secteur de la santé, la
régionalisation a démarré très timidement au milieu
des années quatre-vingt notamment en France, avec la mise en place des
observatoires régionaux de santé (ORS). Dans leur sillage
naissent les premières actions de santé publique au niveau
régional, la volonté étant d'impliquer tous les acteurs
régionaux de la santé : État, Assurance maladie,
collectivités territoriales, professionnels de santé,
institutions et associations d'usagers.
Dans le secteur de la santé, la littérature nous
rapporte que la régionalisation
a permis aux décideurs
d'appréhender, de façon cohérente, l'offre de soins
qui existe sur un territoire donné, c'est-à-dire
l'ensemble des moyens nécessaires à la prise en charge des soins
médicaux, paramédicaux, sociaux ou administratifs... . Par des
approches globales (sur les structures) et fonctionnelles (sur la prise en
charge des différentes pathologies), elle permettrait de définir
les caractéristiques quantitatives et qualitatives souhaitables de
l'offre de soins, en privilégiant le principe d'une
complémentarité des moyens au bénéfice des
patients.
La régionalisation est considérée
comme un moyen de maîtrise des dépenses de santé.
Face à une croissance rapide des dépenses de
santé et la difficulté d'assurer l'équilibre financier du
système de santé, le système de protection sociale
conduisent aux états à rechercher la mise en oeuvre de
méthode de régulation susceptible d'assurer l'utilisation la plus
efficace des ressources. Mr. Humbert16 explique
dans un rapport publié en 1986, « Une décentralisation du
contrôle et du financement des institutions sanitaires peut constituer
une des voies d'aménagement du système actuel et un moyen
d'harmoniser ses diverses composantes. »
Pour définir, on peut conclure que la
régionalisation désigne un transfert d'attribution
(responsabilités) d'une instance centrale à des instances
à l'échelon régional.
2.2.1.2 Définition et typologies de la
décentralisation.
É Décentralisation
La décentralisation peut être définie comme
une technique d'organisation
administrative se traduisant par la
répartition des pouvoirs entre différents
centres de
décisions autonomes dans un Etat unitaire. Elle a en effet, un
16 Rapport -Une décentralisation du
système de santé -publié en 1986
aspect spatial dans le sens où l'autorité et la
responsabilité sont transférées à des organisations
situées à des endroits physiques différents, du niveau
central au niveau local. Deux formes de décentralisation coexistent :
o La décentralisation
territoriale ; concerne le transfert de pouvoir du central
vers une collectivité organisée ayant des organes locaux
élus par le peuple. Cette forme de décentralisation est plus
politique et tend plus vers la démocratie puisqu'elle permet de renforce
les capacités locales.
o Et la décentralisation technique ou par
service, concerne les structures publiques qui
bénéficient d'une autonomie administrative et financière,
et qui sont dotés d'une personnalité morale différente de
la collectivité.
É Typologie de la
décentralisation
La décentralisation n'est donc pas une proposition du
style tout ou rien. Les systèmes administratifs peuvent combiner des
éléments décentralisés et d'autres
centralisés, souvent de manière complexe. La dose
appropriée de contrôle central et de gestion locale dépend
des facteurs politiques, techniques et institutionnels. Il est évident
qu'il n'est pas facile de classifier en typologies claires des
expériences diverses et réelles.
Pour l'OMS, la décentralisation est «un transfert
d'autorité ou un fractionnement de l'autorité publique entre le
niveau central et les niveaux sous nationaux, ou plus
généralement entre l'administration centrale et les
administrations régionales, locales etc. », et nous propose
ci-après quatre types de décentralisation.
É Typologie de décentralisation
développée par l'OMS17
|
o Déconcentration : désigne le
transfert de l'autorité du niveau central vers la région ou le
district.
o Dévolution : désigne lorsque le
transfert d'autorité se fait vers les autorités provinciales ou
municipales ;
o Délégation : lorsque des
instances locales se voient confier de nouvelles responsabilités ;
o Privatisation : lorsque l'autorité
est confiée au secteur privé.
|
Le processus de déconcentration permet la mise en place
d'instances de réflexion et de coordination. Il conduit les services
territoriaux de l'Etat à réformer leurs structures et à
les adapter aux réalités locales. Les représentants des
services techniques déconcentrés sont re-affectés dans les
régions et les départements (plus rarement dans les communes),
tout en continuant à dépendre du contrôle (et des fonds) du
gouvernement central. Le rôle des administrations centrales
s'infléchit vers des fonctions plus stratégiques et de
contrôle a posteriori.
É Espace de décision
Le processus de décentralisation peut alors être
compris comme un moyen d'élargir de manière sélective ce
que T. Bossert appelle « l'espace de décision »
ou éventail des choix que les autorités locales
possèdent pour un certain nombre de sphères de compétence.
Cet espace de décision est défini par la législation et
établit en général « les règles du jeu ».
Cependant, l'espace de décision réel (ou informel) peut aussi
être défini par la non
17 El-Farsaoui- Développement d'une fonction
administrative et financière régionale au niveau de la
région TADLAL-AZILAL- Juillet 2006
application de ces règles par les niveaux
périphériques. Le tableau n°1 décrit les fonctions et
le niveau de participation en matière de prise de décision des
services extérieurs selon le degré.
Tableau 1 : Espace de décision- Modèle T.
Bossert
|
Fonctions du SS
|
Éventail de choix
|
|
Court
|
modéré
|
Large
|
|
Niveau de participation des SE aux fonctions du
SS
|
|
Financement
|
|
|
|
|
|
|
|
Organisation des services
|
|
|
|
|
|
|
|
Ressources humaines
|
|
|
|
|
|
|
|
Accès
|
|
|
|
|
|
|
|
Gouvernance
|
|
|
|
|
|
|
ESPACE DE DECISION - MODELE T.
BOSSERT
É La Gouvernance
La gouvernance est un concept qui a beaucoup
évolué depuis sa sortie dans les débats entourant la
problématique du développement vers la fin des années 1980
en France. Dans les premiers essais classiques en sciences politiques sur le
sujet, on parlait du concept de «gouvernabilité», qui
plaçait le
18 Thomas Bossert-. Decentralization of health systems : decision
space, innovation and performance. Harvard University
«droit» et « l'ordre» au centre du
développement. Avec la fin de la guerre froide le concept de gouvernance
s'est substitué à celui de «gouvernabilité». Il
a été défini comme le remodelage ou la réinventions
de la gestion publique, dans le sens large du terme, pour faire face aux
nouveaux défis du développement à l'ère de la
globalisation. La gouvernance aborde maintenant les questions reliées
aux mécanismes nécessaires à la négociation des
différents intérêts dans la société. Elle est
de plus en plus perçue comme un concept englobant une série de
mécanismes et de processus susceptibles de maintenir le système,
de responsabiliser la population et de faire en sorte que la
société s'approprie le processus19. La gouvernance
peut être définie comme : Une façon dont un gouvernement
gère les ressources sociales et économiques d'un pays. Le bon
gouvernement (ou la saine gestion des affaires publiques) désigne un
exercice du pouvoir, à divers échelons du gouvernement, qui soit
efficace, intègre, équitable, transparent et comptable de
l'action menée.
2.2.2 L'évolution de la régionalisation des
pays en voix développement : cas du Royaume de Maroc
É Discours politique favorable et promulgation de
loi :
Selon le discours Royal du 11 octobre 1996, la région est
« ... Structure clé dans l'édifice de notre organisation
administrative, la région est destinée, à ce titre,
à devenir un levier essentiel de gestion et de planification à
l'échelon
19 UNDP, Report on the Workshop on Governance for
Sustainable Human Development, MDGD, New York, April 1996.
régional, à condition, toutefois, qu'elle soit
soutenue par une politique de déconcentration »20
« La volonté du ministère de la
santé, exprimée dans les objectifs du plan stratégique,
d'aller jusqu'au bout du processus de régionalisation, a
été finalement concrétisée par la promulgation
d'une décision ministérielle donnant naissance à
la 1ère direction régionale de la santé
(DRS), au niveau de la région de l'oriental (décision
n° 1 du 25/1/2005), en application de la loi 47/96, relative
à la région, promulguée par le dahir n°16-97-84 du 23
Kaada 1417 (2 Avril 1997), dans l'attente de l'édiction du texte
réglementaire portant réforme de l'organisation et des
attributions des services extérieurs du ministère de la
santé ».
2.2.2.1 Etapes de mise en oeuvre
Suite à la création des observatoires
régionaux d'épidémiologie en 1997, de nombreuses
initiatives ont été entreprises à savoir la
restructuration de la morasse budgétaire par région en 2001, la
création des commissions administratives paritaires, la création
des unités régionales de maintenance etc. Ce fut ensuite la mise
en place de la coordination régionale et la réalisation de
l'audit technique et organisationnel (achevé fin 2004).
En janvier 2005, il y a eu la Création de la
nouvelle région sanitaire de l'oriental par circulaire
ministérielle, puis la création des organes et la
définition des missions :
20 El-Farsaoui- Développement d'une fonction
administrative et financière régionale au niveau de la
région TADLAL-AZILAL- Juillet 2006
- La direction régionale de la
santé dans la willaya de la région de l'oriental composée
de la préfecture de Oujda-Angad et des provinces de Jerrada, Berkane,
Taourit, Figuig et Nador.
- Définition de la mission, les attributions et
l'organisation de la direction régionale de la santé
- Définition des attributions des structures de la
direction régionale de la santé
- Définition des attributions du directeur
régional,
2.2.2.2 Organisation administrative
L'organigramme de la région sanitaire21 (page
suivante) :
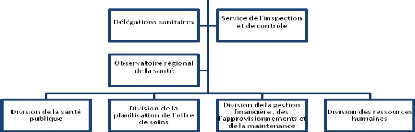
21 El-Farsaoui- Développement d'une fonction
administrative et financière régionale au niveau de la
région TADLAL-AZILAL- Juillet 2006
2.2.2.3 Mesures d'accompagnement
Les mesures d'accompagnement mise en place pour développer
les processus de la déconcentration au niveau des régions sont
entre autres22 :
- Mise en place les nouvelles institutions avec les ressources
nécessaires
- Mise en place les instances de décision et de
concertation (comité de pilotage,
- CRC etc )
- Planification le développement de la région/ plan
de déconcentration (partage des responsabilités et des
compétences)
- Avoir un statut motivant pour la région
22 El-Farsaoui- Développement d'une fonction
administrative et financière régionale au niveau de la
région TADLAL-AZILAL- Juillet 2006
III. CADRE DE REFERENCE DE NOTRE ETUDE
Le cadre de référence qui servira de base
à notre étude est le Décret
n°2007-0155/PR/MS23 portant Carte Sanitaire, Organisation et
Fonctionnement du système de santé en application de la Loi
n°48/AN/99 du 03 juillet 1999.
IV. CADRE CONCEPTUEL

Fig 2 : Cadre conceptuel : Modèle
théorique d'un système de soins de santé
primaires24
23 -Décret portant carte sanitaire -joint en
annexe
24 Système de santé de District -
Modèle OMS
De la nature du problème évoqué et de
l'état des connaissances sur l'organisation de l'offre de soins, nous
proposons le cadre conceptuel de l'organisation des établissements de
santé. Ce cadre conceptuel, nous est utile, il peut :
· Nous orienter dans la formulation de la question de
recherche.
· Nous aider à intégrer l'ensemble des
structures et l'ensemble des intervenants dans la mise en place des organes
décentralisés dans une région sanitaire.
V. METHODOLOGIE
5.1 Stratégie de la recherche
C'est une recherche de développement, dont le
but est d'analyser l'organisation actuelle du système de santé en
vue d'identifier les dysfonctionnements existants, d'une part, et le
compléter par la proposition d'un modèle d'organisation de
l'offre de soins au niveau d'une région sanitaire et définir ses
aspects, ses fonctions, ses missions. Les étapes de la démarche
:
- Une revue de la littérature qui porte
:
o sur la définition et l'organisation de l'offre de
soins (aspect technique et administratif), sur les concepts liés
à la régionalisation, sur la décentralisation, typologie
de la décentralisation, l'espace de décision et la gouvernance du
système, et enfin sur les conditions et les principes de réussite
d'un programme de décentralisation en s'appuyant sur l'exemple des pays
en développement;
o Une présentation de la loi
n°48/AN/99/4ème L (3 juillet 1999) portant orientation de
la politique de santé et le décret n°2007-
0155/PR/MS, portant Carte Sanitaire, Organisation et
Fonctionnement du système de
santé qui nous servira le cadre de référence pour
construire notre réflexion sur la définition du modèle
d'organisation à implanter.
- Entretiens semi directif sur le concept de la
décentralisation et la perception des acteurs:
o Nous avons effectué des entretiens avec des
personnes impliquées dans la gestion technique et administrative des
régions sanitaires, au niveau central et régional du
ministère de la santé, les acteurs autres ministères
techniques, les représentants de la collectivité locale et en fin
les partenaires au développement.
- Formulation de la proposition
o Sur la base des informations collectées, nous avons
formulé une proposition relative au type d'organisation de l'offre de
soins à mettre en place en tenant compte du contexte et des moyens
disponibles et des éléments de réflexion pour les
décideurs sur les préalables à la mise en place de ce
modèle aux niveaux des régions appelées à
s'intégrer dans la politique de régionalisation.
5.2 Méthodes de collecte de données
Nous avons utilisé essentiellement deux méthodes
de collecte de données : - Utilisation des documents
écrits et,
- Les entrevues.
Les données à recueillir seront de nature
qualitative, elles seront présentées sous le mode verbal (texte
d'entrevues et documents écrits), à partir d'une activité
de recherche inductive et de l'interprétation des données de
l'étude. Il s'agissait dans cette étude de construire une
explication et, non de soumettre à l'épreuve un modèle
théorique.
5.2.1 Utilisation des documents écrits
Les documents écrits utilisés sont choisis de
manière à éclaircir l'objet de notre étude. Il
s'agit des documents scientifiques et de la littérature internationale
traitant les méthodes d'organisation technique et administrative du
système de l'offre de soins. Nous avons utilisé aussi des
documents (rapport d'analyse) sur l'expérience des pays en
développement en matière d'organisation de l'offre de soins. Ceci
nous a permis aussi de s'inspirer sur leurs modèles pour
développer le modèle d'organisation projeté. Nous
utiliserons aussi les documents administratifs individualisés produits
par le Ministère de la Santé, les rapports de mission
réalisés par les consultants dans le cadre des différentes
études et les documents des partenaires en particulier l'OMS. Ces
documents seront présentés sous forme de dossiers dont le contenu
nous servira dans l'analyse de l'état actuel de l'organisation de
l'offre de soins et les dysfonctionnements existants.
5.2.2 Les entrevues
Des entretiens semi directifs
auprès des différents acteurs ont été
réalisés en vue d'avoir une vision plus réelle
des enjeux possibles à travers l'examen des perceptions des acteurs
locaux et du niveau central quant au développement du modèle
d'organisation et fonctionnement du système de soins au niveau d'une
région. Il s'agit d'établir une liste de thèmes et
sousthèmes centrés sur les axes d'exploration et de
l'opérationnalisation du modèle d'organisation de l'offre au
niveau d'une région sanitaire. L'utilisation du guide d'entrevue
nécessitera une prise de notes qui se veut aussi exhaustive que
possible. Au niveau du ministère de la santé Sept (7) personnes
ressources ont été sélectionnées parmi les cadres
des différents départements. Les critères de choix que
nous avons pris tiennent compte des considérations suivantes:
o Le niveau de la responsabilité des
interviewés;
o Le degré d'implication des interviewés dans
le processus de mise en place du modèle d'organisation, de gestion du
système de santé des régions en général et
dans le processus de régionalisation et renforcement de la
décentralisation/ déconcentration administrative et
financière au niveau régional,
o Et les principaux domaines d'intérêt qui seront
abordés avec ces responsables.
Nous allons enrichir cette partie par l'entrevue des cadres
des autres secteurs publics en particulier le secteur de l'éducation, le
ministère de finance et le ministère de l'intérieur
chargé de la décentralisation qui disposent des organes
déconcentrés ainsi que les partenaires au développement
qui apportent un appui au développement des systèmes :
o 3 cadres du secteur de l'éducation exerçant des
fonctions dans
les directions régionales de l'éducation ;
o 3 cadres du ministère de finance ;
o 2 cadres du département chargé de la
décentralisation du Ministère de l'intérieur.
o 2 représentants du conseil régional de Dikhil
(région cible de l'étude) o Et enfin
les responsables des agences internationales de
coopérations en particulier l'OMS, USAID, PNUD, PAM,
HCR,
UNICEF, Agence Française de Développement et le
FNUAP
5.3 Déroulement de l'étude
Notre étude se déroulera en quatre étapes
:
- Première étape :
o Analyse diachronique du système de santé
national (description sur l'évolution des politiques sanitaires et des
structures de l'offre de soins) et une analyse de l'organisation actuelle de
l'offre de soins national;
o Diagnostic organisationnel du système de
santé de la région cible à l'étude : analyse des
données se rapportant aux structures organisationnelles du
système de santé, et les processus des gestions techniques et
administratives existants au niveau des régions et plus
particulièrement le cas de la région de Dikhil.
o Présentation du décret n°2007-0155/PR/MS
portant Carte Sanitaire, Organisation et Fonctionnement du système de
santé.
- Deuxième étape, concernera la
réalisation d'une série
d'entretiens semi directifs auprès des
différents acteurs pour :
o Avoir une vision plus réelle des enjeux possibles
à travers
l'examen des perceptions des acteurs locaux et du niveau
central quant au développement du modèle
d'organisation et
fonctionnement du système de soins au niveau d'une
région. - Dans une 3ème étape on va discuter
et valider les résultats.
- Dans une quatrième étape on va
formuler nos propositions. L'échéancier des
activités liées à la réalisation de l'étude
est détaillé en annexes (annexe n°1).
5.4 La pertinence de l'étude :
La question relative à l'opérationnalisation
des régions sanitaires pour assurer une couverture adéquate
à la population, est une préoccupation majeure pour les
autorités politiques et les responsables concernés du
ministère de la santé.
Notre étude apportera non seulement des
éléments des réponses à ce souci,
mais aussi des
propositions concrètes qui aiderons les responsables
de
régions notamment la direction des régions sanitaires dans
la mise en oeuvre
de la déconcentration des services de santé au
niveau de région, ainsi notre étude contribuera au
développement du système national de santé.
5.5 La validité externe
Elle est faible puisqu'il s'agit d'une étude
spécifique à un contexte particulier, néanmoins les
résultats de cette étude peuvent servir de
référence et éclairer le processus de la
décentralisation de système de santé Djiboutien.
5.6 Limites de l'étude
La première concerne l'absence d'expérience au
système décentralisé/ déconcentré.
Une deuxième limite est celui de l'absence de
référentiels notamment en matière de gestion emplois et
compétences.
5.7 Les biais d'entretien
Le choix des répondants est un choix raisonné
et n'obéit pas cependant à une technique rigoureuse
d'échantillonnage susceptible de refléter objectivement les
points de vue de tous les membres de l'équipe des directions centrales
et l'équipe cadre de la région cible de l'étude.
5.8 Les contraintes
Les contraintes possibles qu'on pourrait rencontrer lors de
cette étude sont telles que l'indisponibilité de certains
responsables ou le désistement des personnes.
VI. PRESENTATION DES RESULTATS
6.1 Analyse Diachronique du système de
santé
Une approche diachronique sera utilisée en premier
lieu pour connaître l'évolution des politiques en matière
de santé de notre pays. Il n'est pas dans notre attention de s'attarder
sur ce chapitre parce que, d'une part, plusieurs personnes avant nous ont
donné avec force détails et beaucoup de compétence
l'évolution historique des politiques du système à
Djibouti. Cet aperçu est cependant nécessaire, à notre
point de vue, pour mieux comprendre l'évolution qu'à connu le
système de l'offre de soins A cet effet, il nous est apparu que cet
aperçu historique doit concerner deux étapes de
l'évolution des politiques et des structures de l'offre de soins dans la
période coloniale (1883- 1977) et postcoloniale
(1978- 2007).
6.1.1 Evolution des structures de l'offre de soins
L'évolution des structures
de l'offre de soins du Ministère de la Santé à Djibouti
date d'une centaine d'années. Nous décrivons dans le tableau 2
l'évolution historique des structures de l'offre de soins dans la
période coloniale et postcoloniale.
Tableau 2 : chronologie des
principales réalisations
Période
|
Nbre et type de structure
|
Implantation
|
1886- 1976
|
· 13 dispensaires et postes de santé
· 1 hôpital Général
|
9 dans les districts de l'intérieur
|
|
1977-1999
|
· 28 dispensaires et centres de santé
· Transformation des
dispensaires chefs lieux
districts en CMH
· 1 hôpital Général
· 1 hôpital local (spécialisé)
|
17 Dispensaires dans les
districts intérieurs
4 Centres médicaux hospitalier
|
2000-2007
|
· 1 hôpital national de
référence
· 3 hôpitaux (1 général et 2
spécialisés)
· Centre de diagnostic
|
· 5 hôpitaux dont 3 avec
modules chirurgie et
gynéco-obstétrical
· 24 structures de soins de base.
|
|
6.1.2 Evolution des politiques en matière de
santé
Dés le lendemain de son accession à
l'indépendance en 1977, la République de Djibouti a fait son
choix en matière de la politique sanitaire en adhérant en 1980
à la déclaration d'Alma Ata de 1978 visant par le
développement des soins de santé primaires, à la
santé pour tous.
Ce choix a été concrétisé par la
mise en place d'un cadre juridique favorable au développement du
système de santé à travers la promulgation des nombreuses
lois, entre autres :
- La loi N° 58/79 du 25 Janvier 1979
énonçant les conditions requises pour exercer les professions
paramédicales en République de Djibouti ;
- La loi N° 162/AN/85/1ère L du 29 Juin
1985 portant réorganisation du ministère de la santé
publique et des affaires sociales ;
- La loi N° 194/AN/86/1ère L du 03
Février 1986 relative à l'organisation et au fonctionnement du
Conseil national des professions médicales ;
- La loi N° 146/AN/91/2ème L du 03
Février 1991 énonçant les conditions requises pour exercer
les professions médicales en République de Djibouti
;
- La loi N° 145/AN/91/2ème L du 10
Février 1991 relative aux conditions d'exercice de la pharmacie en
République de Djibouti.
Cette politique avait pour objectif d'intégrer les
activités curatives et préventives par l'application judicieuse
de soins de santé primaires avec le plein consentement et la
participation totale et spontanée des collectivités humaines
concernées. La promulgation de la loi n°
48/AN/99/4ème L du 3 juillet 1999 portant orientation politique
de la santé fut une étape décisive pour le Gouvernement
Djiboutien. La particularité de cette loi est qu'elle consacre le droit
à la santé pour tous, adopte et soutient le principe de la
solidarité et de l'égalité en matière
d'accès et de dépenses de santé. L'autre aspect important
de cette loi est qu'elle garanti aussi l'accessibilité et
disponibilité des médicaments Essentiels. Partant de ce principe,
une contribution équitable à tout citoyen est
demandée. Toutefois, cette loi oblige l'Etat
d'apporter une assistance prioritaire aux enfants, aux mères, aux
personnes handicapées, aux groupes les plus vulnérables et aux
victimes des catastrophes naturelles. Les programmes nationaux prioritaires
reconnus par cette loi prennent en compte eux aussi les interventions
nécessaires pour l'amélioration de la santé de la
mère et de l'enfant, la santé scolaire ainsi que les autres
groupes vulnérables tels que les indigents dont la prise en charge est
gratuite. Cette initiative s'est concrétisée à travers la
mise oeuvre de la reforme du système de santé dont les objectifs
sont cités dans la partie introduction.
6.2.1 L'organisation actuelle du système de
santé.
6.2.1.1 Organisation administrative
É Organigramme
Dans le cadre de la mise en oeuvre de la politique de reforme du
système de santé et vue de répondre aux exigences
liées à la concrétisation de cette politique, le
ministère de la santé a mise en place à travers la Loi
n°173/AN/07/5ème L , portant réorganisation du
Ministère de la Santé, un nouveau cadre organisationnel.
Conformément à cette Loi, le ministre de la Santé dispose
des organes suivants:
- Un cabinet et d'un secrétariat particulier et des
organes qui lui sont rattachés à savoir les organes consultatifs
et l'Inspection Générale des Services de la Santé;
L'administration centrale est placée sous
l'autorité du secrétaire général, est
composée de huit (8) directions centrales. Conformément à
l'organigramme présenté en annexe n° 2.
É Rôles et Attributions des organes au
niveau central
Selon le décret n°2007-0155/PR/MS portant carte
sanitaire, organisation et
fonctionnement du système le
système administratif de santé est structuré en
trois niveaux : central, régional,
périphérique. L'administration centrale est composée du
Cabinet du Ministre, du Secrétariat Général et des
services centraux. Elle est chargée d'élaborer les
éléments de la politique nationale en matière de
santé et d'en assurer le contrôle de l'exécution, elle
assure la coordination et le contrôle technique des services
régionaux, des services rattachés, des établissements de
santé placés sous tutelle du Ministère de la Santé
et apporte un appui stratégique à l'ensemble des services de
santé.
Selon la carte sanitaire, l'administration régionale
est représentée par la Direction Régionale de la
Santé. Elle est chargée de la gestion administrative,
financière et technique de l'ensemble des établissements de
santé publics de la région et veille à l'exécution
des interventions sanitaires de la région. L'administration au niveau
périphérique est assurée par une équipe cadre
dirigée par un administrateur. Mais, compte tenu des moyens liés
à la disponibilité des ressources humaines, il a
été mis en place seulement deux sous directions qui ne

sont pas opérationnelles. On peut
schématiser les dispositifs de
fonctionnement du système comme
suit : Schéma 3 : organisation
différents
niveaux (ci-contre).
Dans l'état actuel du système, le niveau
intermédiaire n'est pas opérationnel. Une direction en charge des
régions sanitaires existe, mais, la mise en place des sous directions
prévues par la loi portant organisation du ministère, n'ont pas
été installées.
Les activités au niveau des régions sont
directement coordonnées par le niveau central. La loi relative à
l'organisation et attributions des organes ne précise pas clairement les
limites de chaque organe en termes d'attributions.
6.2.2 Organisation technique de l'offre de soins
Conformément à la Loi
n°173/AN/07/5ème L portant réorganisation du
Ministère de la Santé, l'organisation de l'offre de soins est
calquée sur le découpage administratif. Il est de type pyramidal
et comprend trois niveaux avec des caractéristiques administratives et
techniques.
Schéma organisationnel du système de
santé de Djibouti

3e Niveau :
Hôpital National de Ref Hôpitaux
spécialisés
Niveau 3
Niveau 2
Niveau périphérique
CSC et
Postes
de Santé
COMMUNAUTE
2ème Niveau :
Hôpital de référence
Région/district
1er Niveau
Services de base
É Le Niveau 3 :
Il englobe les structures suivantes : Un Hôpital
national de référence avec une capacité litières de
700 lits, Un hôpital général situé à Balballa
qui joue le rôle de deuxième pôle de référence
nationale après l'hôpital Général Peltier et
disposant d'une capacité litière de 200 lits, deux hôpitaux
et un centre de
référence spécialisés (IST/SIDA,
Tuberculose et maternité), une structure d'appui aux programmes de
santé publique et de surveillance épidémiologique
représentée par un laboratoire national de santé publique
et enfin les instituts de formations composées d'un Institut de science
sanitaire et d'une Ecole de médecine.
· Le Niveau 2 :
Les structures de soins sont représentées par 5
hôpitaux régionaux avec une capacité litière de 80
lits par hôpital. Trois d'entre eux sont capables d'offrir des
prestations complémentaires notamment en soins obstétricaux et de
chirurgie générale grâce à l'affectation
récente d'un chirurgien et d'un gynécologue. Ces structures ont
un double rôle celui de l'hôpital local en même temps celui
de niveau 2, mais le plateau technique ne correspond pas aux normes
définies dans la carte sanitaire tant sur le plan ressource humaine que
sur le plan des matériels médico-technique.
· Le Niveau 1 :
Les structures de soins de base fonctionnelles sont
représentées par 10 centres de santé et 2 postes de
santé situés dans la capitale dont 4 avec modules d'accouchement
avec 1 sage femme par centre. Les cinq régions de l'intérieur
totalisent 24 postes de santé ruraux dont 20 disposent un module
d'accouchement avec 1 ou 2 matrones par postes. Ces structures sont capables
d'offrir des prestations de soins primaires et la prise en charge des
accouchements normaux. A ce niveau s'ajoute les activités de soins des
équipes mobiles qui assurent la couverture médicale des
populations des zones rurales éloignées (nomades).
· Les autres secteurs
Les sous secteurs parapublic et privé se limitent
à Djibouti ville. Les structures parapubliques au nombre de sept sont
composées de quatre structures sanitaires des militaires, un
Hôpital de l'Armée Française stationnée à
Djibouti, une structure de la police nationale et de deux
structures sanitaires de l'organisme de la protection sociale
du ministère de l'emploi et de la solidarité nationale qui
offrent des soins uniquement ambulatoires à des groupes sociaux
spécifiques. L'offre de services privés est structurée
autour de trois polycliniques, cinq officines privées (pharmacies) et 10
cabinets médicaux.
L'offre de soins de la médecine
traditionnelle n'est pas encore structurée officiellement.
Toutefois la Loi n° 48/AN/99/4ème L portant Orientation de la
Politique de Santé reconnait la médecine traditionnelle comme
partie intégrante du système de santé et prévoit
une délivrance d'agréments aux cabinets et officines de
médecine traditionnelle.
6.2.2.1 Les prestations
Nous examinerons brièvement selon la carte sanitaire,
la couverture des activités du PMA illustrée à travers
quelques données des différentes structures et les normes de
personnel et d'équipement adoptées pour le pays. Le tableau
n°3, contient une description succincte des prestations offertes par les
différents niveaux de soins. Le premier niveau est défini

comme étant
l'ensemble des
structures où a lieu le premier contact de la
population avec le système de santé. Ce niveau
comprend les
Equipes Mobiles,
les Postes de Santé, les Centres de Santé
Communautaire et les Centres de Santé Intermédiaires.
Le poste de santé est l'une des unités de base
du service public de santé géré par un Technicien de
Santé. Il fournit des activités de soins, de prévention et
d'éducation pour la santé et assure la continuité de la
prise en charge. Il est l'instrument privilégié d'animation et
d'intégration des activités de santé des
communautés. Les postes de santé sont rattachés au Centre
de Santé Intermédiaire du Sous-District ou au Centre Hospitalier
Régional de la région.
Le centre de santé est géré par un
médecin et fait partie des structures de premier niveau qui assure des
activités de soins et de prise en charge, de prévention et
d'éducation pour la santé et l'Hôpital
Général du District leur servent de recours. Les centres de
santé du ministère de la défense, de la police nationale
et du secteur parapublic assurent les mêmes services que les centres de
santé sous tutelle du ministère de la santé.
La carte sanitaire prévoit également la
création de Centre de Santé dite « Intermédiaire
(CSI) » qui est un établissement de santé qui servira
d'interface entre l'hôpital régional et les postes de santé
du sous secteur sanitaire. Il sera crée dans chaque Sous-District
Sanitaire. Mais, cette structure qui offre selon la carte sanitaire des soins
et d'hospitalisation (médecine et maternité) des cas
référés par les postes de santé n'est pas encore
fonctionnelle.
· Référence contre
référence.
L'articulation entre les trois niveaux n'est pas encore
formalisée. Les formations sanitaires urbaines de niveau primaire ne
sont pas reliées officiellement à une structure de
référence. Les patients sont référés soit
dans l'hôpital de leur choix, soit vers le service de santé le
plus proche, en utilisant les moyens de bord (taxi, véhicule personnel
parfois). Peu de formations sanitaires disposent d'une ambulance pour les
évacuations surtout les zones urbaines.
Dans les zones rurales les évacuations pour les cas
nécessiteux se font par l'ambulance de la région. Les
procédures et outils d'orientation-recours sont insuffisamment
formalisés. Par ailleurs, il n'existe pratiquement aucune
rétroinformation sur les patients évacués.
6.2.2.2 Programmes sanitaires
La santé n'est pas seulement une affaire de la
médecine curative. Elle s'appuie aussi sur la politique de
prévention axée sur les besoins de la population et mise en
oeuvre à travers des programmes sanitaires spécifiques ;
1.

18,00%
16,00%
14,00%
12,00%
10,00%
4,00%
8,00%
6,00%
2,00%
0,00%
Source: MS/Djibouti Années
2002 2003 2004 2005 2006
Evolution de la prévalence contraceptive,
Djibouti
9,70% 9,20%
14,20% 15,10%
16,30%
Le programme de santé de la reproduction
(SR), intégrant la lutte contre les MGF, le planning familial, les
consultations pré et postnatales, la santé des jeunes et s'appui
sur l'ensemble des centres de santé, des maternités et des
espaces jeunes. Voir ci-contre,
quelques données relatives à
la contraception 2006.
2. Le programme de la prise en charge
intégré des maladies de l'enfant (PCIME) constitue une
stratégie de prévention qui consiste à prendre l'enfant
malade dans tous ses aspects et qui regroupe les anciens programmes (LMD,
nutrition, IRA). La malnutrition des enfants reste
préoccupante et demeure une cause sous jacente importante dans
la mortalité infantile. L'enquête EDIM réalisée en
2006 montre une prévalence de l'insuffisance pondérale de 28.9%
chez les enfants de moins de 5 ans dont 10.3% d'insuffisance pondérale
sévère. Le taux de retard de croissance est de 32.6% dont 19.7%
de taux de retard de croissance sévère.
3.

Le programme élargi de vaccination est
une priorité pour le Gouvernement de Djibouti. La couverture de la
vaccination de routine est faible notamment dans les régions de
l'intérieur comme on le constat au tableau25. Face à
cette situation le ministère de la santé organise
des
campagnes de rattrapage à raison de deux ou trois campagnes par
an.
4. Le programme de lutte anti-tuberculeux,
c'est un programme prioritaire car la prévalence de la tuberculose
à Djibouti est parmi les plus élevées dans le monde (121
pour 100. 000 habitants)26. Au regard de son ampleur, les
autorités sanitaires ont déployé
d'importants efforts
pour inverser cette tendance ces dernières années. En effet, un
processus de décentralisation du traitement directement supervisé
a débuté dans trois centres de santé communautaires de la
ville de Djibouti à partir du mois d'avril 2000. Il a enregistré
des résultats très satisfaisants. Le taux de succès du
traitement est passé de 65% pour la cohorte du 3ème
trimestre 2000 à 71% pour celle du 4ème trimestre
2000, puis à 76% pour celle du 1er trimestre 2001. Ces résultats
encourageants ont incité à décentraliser non seulement le
traitement supervisé, mais aussi le dépistage, dans
25 Données vaccinales- rapport u système
d'information sanitaire
26 Revue mensuelle du ministère de la
santé -Edition n° /2007
la ville de Djibouti. Ainsi, trois nouveaux CDT ont
été ouverts dans trois centres situés à
Djibouti-ville et à Balballa (Arhiba, Balbala2 et Einguella). s'appui
sur des structures de prise en charge et de dépistage
décentralisées à travers tout le pays.
5. Le programme de lutte contre le sida et les
IST, en charge de la
réponse du secteur de santé élargie dans le
cadre de la lutte
intersectorielle, en plus à tous les acteurs et
intervenants publics,
privés, communautaires et les partenaires
bilatéraux, multilatéraux.

Le programme de lutte contre le VIH/SIDA et IST est un de
programme national bien structuré qui
dispose un système de référence contre
référence. Comme explique les
données27, la réponse
nationale face au VIH/SIDAIST, Le dépistage volontaire est en
plein essor avec un nombre de personnes sollicitant ce service qui a
sensiblement augmenté passant de 1200 en 2002 à plus de 6000
personnes qui sollicitent ce service fin 2006. Nous présentons
ci-dessous quelques données relatives à l'évolution de la
prise en charge des patients sous ARV.
27 Rapport d'évaluation projet VIH/SIDA-
Djibouti- Avril 2007
6. Le programme de lutte contre le
Paludisme, chargé de la prévention, pour une lutte
anti-vectorielle et une prise en charge adéquate des cas, notamment des
enfants et des femmes enceintes.
7. Le programme des besoins essentiels de
développement (BED) est géré en partenariat avec
l'OMS et constitue un levier pour l'implication et la participation de la
communauté et les autres secteurs. Ce programme vise et agit
essentiellement sur les déterminants de la santé à savoir
:
- L'eau, l'environnement, l'éducation, la santé en
mettant l'accent sur la vaccination, l'aspect socio-économique.
6.2.3 Ressources sanitaires
6.2.3.1 infrastructures sanitaires
o Sectorisation et répartition spatiale des
structures de l'offre de soins
Selon la carte sanitaire l'offre de soins en République
de Djibouti est organisée en district sanitaire. Les limites
géographiques du District sanitaire sont celles de la région
administrative. Il existe au total 7 districts sanitaires à savoir
District de Djibouti, de Balballa, Dikhil, Arta, Ali Sabieh, Tadjourah et
Obock. Chaque district sanitaire se subdivise en sous-districts sanitaires qui
se subdivisent eux aussi en Secteurs Sanitaires.
Selon la sectorisation et la répartition des structures
de soins illustrées sur la carte (annexe n°3), nous
recensons dans le tableau n°4 ci-dessous le nombre des structures par
région.
Tableau 4 : Répartition des
structures sanitaires fonctionnelles par District (secteur public)
|
District sanitaire
|
hôpitaux
|
Centre de santé
|
Poste de santé
|
|
nbre lit
|
Lit/hab
|
nbre
|
struct/ hab
|
nbre
|
struct/ hab
|
|
Capital :
|
900
|
1,87/1000
|
10
|
0,2/10000
|
2
|
0,02/10
|
|
|
hab
|
|
hab
|
|
000 hab
|
|
Djibouti-ville &
|
|
|
|
|
|
|
|
Balballa
|
|
|
|
|
|
|
|
Dikhil
|
80
|
1,2/1000
|
0
|
|
5
|
0,7/100
|
|
|
hab
|
|
|
|
00 hab
|
|
TOTAL national
|
1225
|
1,6/1000
|
10
|
0,1/10000
|
28
|
0,4/100
|
|
|
hab
|
|
hab
|
|
00 hab
|
- en 1999, le ratio population par structure de santé
(OMS : 1/10.000) était de l'ordre de 16.000 habitants par structure
(8700 en rural et 22.000 en urbain)28.
- Hormis les zones rurales où la population est
très dispersée, en milieu urbain environ 90% de la population vit
à moins de 5 km d'un service de santé.
- Le ratio lit/population est de 1/680 (OMS : 1/1.000).
En termes de structures, ce ratio est proche des normes de
l'OMS, mais,
néanmoins, la qualité des services fait
défaut surtout en milieu rural. Le poste
de santé joue le
rôle de centre de santé, mais, il ne dispense toutes les
28 Les données démographies pose
problème pour compléter notre analyse. Il existe plusieurs
sources qui donnent des informations différentes. Pour ce raison, notre
analyse et commentaire ne peut être pertinent.
prestations notamment, les consultations médicales, la
consultation prénatale et autres activités de soins qui
nécessitent un médecin.
6.2.3.2 Ressources humaines
La politique de développement de ressources humaines
est érigée comme une priorité et constitue l'un de cinq
leviers d'intervention, avec la décentralisation et la
déconcentration des services de santé.
Tout d'abord, un projet de décret portant augmentation
des émoluments des médecins et des paramédicaux a
été adopté et appliqué dès le mois d'avril
2007, avec une incidence budgétaire de 350 millions de francs Djibouti
que compensait l'effet recherché de motivation par le gain d'un
personnel au pouvoir d'achat drastiquement diminué.
Par décision politique, les promotions des
élèves du Centre de Formation pour le Personnel de la
Santé ont vu le nombre d'inscrits augmenté
régulièrement depuis 2003, passant de 60 élèves par
cycle de formation à 120 par an, répartis dans les
différentes filières d'auxiliaire paramédical, d'infirmier
diplômé d'Etat, de sage femme, de laborantin et
dernièrement celle de gestionnaires de pharmacie.
Les formations à l'étranger ont augmenté
aussi de façon exponentielle depuis deux ans, et ce grâce aux
accords de coopération avec les pays du Maghreb qui accueillent à
eux seuls plus de 60 % de stagiaires dont 71 candidats ont été
accepté pour la seule année 2007, en majorité des
techniciens supérieurs dans les domaines d'anesthésie
réanimation, d'imagerie médicale et d'instrumentaliste.
Depuis 1999, 158 médecins et pharmaciens ont
été formés par les différentes universités
étrangères, dont une bonne quarantaine prendra du service en
même temps cette année. Toutefois, la pénurie de
médecins généralistes et de spécialistes ainsi que
de techniciens supérieurs de la santé reste de mise. Face
à cette situation, le gouvernement vient d'opter pour la solution d'une
formation locale, avec le lancement de l'Ecole de
médecine, dont la première promotion qui a fait
sa rentrée au mois de Novembre 2007, compte 36 étudiants, un
chiffre qui sera majoré à 50 dès la rentrée
prochaine.
Afin de pallier au besoin d'enseignants, un premier cadre de
partenariat est scellé avec le gouvernement tunisien qui a aligné
trois de ses meilleures facultés de médecines qui ont
octroyé des professeurs.
De même, les facultés du Maroc et de
l'Algérie se sont engagées à appuyer l'Ecole de
Médecine, tant en professorat qu'en appui technique pour mettre en place
des Centres hospitalo-universitaires. L'OMS et la Coopération
Française sont les autres partenaires clés dans la
réalisation de cette initiative.
Parallèlement à la mise en place de
l'école de médecine, le Ministère de la santé s'est
attelé à la transformation du Centre de Formation pour le
Personnel de la Santé (CFPS) en un Institut Supérieur des
Sciences de la Santé (ISSS), ouvrant ainsi les filières à
d'autres fonctions du secteur sanitaire, toutes aussi importantes que celles
d'infirmier et de sage femme. Ce qui donne la possibilité de former sur
place les techniciens supérieurs de la santé.
A ce jour, toutes professions confondues, l'effectif du
personnel de la santé est passé de 961 agents en mai 2005
à 2163 en fin 2007, ce qui montre l'effort exceptionnel de l'Etat pour
relancer ce domaine prioritaire.
Tableau 5 : Répartition
du personnel de santé secteur public et principaux ratios par district
sanitaire
|
National
|
|
Ressources
Humaines
|
Effectif
|
Population
|
Ratio
|
normes
OMS
|
|
Médecin
|
96
|
734.000
|
1/7645 hab
|
1/5000 ou
1/10.000
|
|
Infirmiers (DE,Ax)
|
293
|
1/2505 hab
|
1/1500
|
|
Sage femme
|
115
|
1/1085 FAR29
|
1 /300 FAR
|
En 2007, le ratio médecin (tous secteurs
confondus)/population est de 1 médecin pour 7645 habitants (6.800 en
2001) ; l'OMS préconise 1 médecin pour 10.000 habitants. Mais si
l'on prend en compte les seuls médecins de nationalité
Djiboutienne (58 médecins), le ratio devient 1 pour 12655 personnes
(18000 en 2001). Le ratio infirmier uniquement ministère de la
santé est de 1 infirmier pour 2505 habitants (si l'on inclut les «
aidesinfirmiers »).
6.2.4 Système d'information sanitaire.
Dans le secteur de la Santé on manipule un volume
très important d'informations, concernant les structures, les ressources
humaines, les équipements, les activités et surtout les patients
où on dénombre des milliers d'admissions par an selon les
établissements. L'exploitation à bon escient de toute cette masse
d'informations complexes, lourdes à gérer et coûteuses
à exploiter, nécessite la conception et l'installation d'un
système d'information global à l'échelle nationale.
Prenant en compte tous ces aspects, le Ministère de la Santé,
dans son constant souci de l'amélioration de la prise en charge
29 Selon la source de la DSME du Ministère de
la santé, les Femmes en Age de Procréer représentent 17%
de la population Totale soit 124780 FAR pour une population de 734000
habitants.
de la santé des Djiboutiens a lancé parmi les
nombreux chantiers en tant que domaine prioritaire le Système
d'Information Sanitaire en détaillant ces objectifs, son architecture,
ses fonctionnalités, et le rôle stratégique que peut jouer
la mise en place de ce système dans la conduite de cette réforme.
Dans ce sens, le SNIS auparavant sous la Direction de la Planification est
désormais sous l'autorité de la Direction de
l'Epidémiologie et de l'Information Sanitaire DEIS, et ce depuis la
loi30 portant Réorganisation du Ministère.
Le SNIS tente de répondre aux différents besoins
en organisant de façon structurée le recueil et le traitement de
l'information, pour que les décideurs selon leurs niveaux puissent en
disposer de manière utile au moment où ils en ont besoins. Ainsi,
le SNIS, s'est limité à ce jour au recueil de l'information
à travers les formations sanitaires du pays, en complément de ces
informations sanitaires, concernant les informations sur les ressources
humaines, les équipements et le paquets minimum d'activité, la
carte sanitaire adoptée en 2007 est un outil précieux et efficace
qui permettra de définir un ensemble d'information complète. En
effet, cette carte sanitaire, outil de planification, permet de mettre en
adéquation l'offre et la demande de services de santé qui
reposent entre autres sur trois principes : La globalité qui contribue
à la cohérence du système de soins concerne :
· Les trois niveaux de recours de la pyramide sanitaire
(primaire, secondaire et tertiaire) ;
· Les différents types de prestations de soins
(préventif, curatif et promotionnel) ;
· Les différentes composantes de l'offre de soins
(les infrastructures, les équipements, les ressources humaines et les
paquets d'activités) ;
· Les différents secteurs d'activités
médicales : public, privé à buts ou non lucratif.
30 Loi n°173/AN/07/5ème L portant
réorganisation du Ministère de la Santé
6.2.5 Médicaments
Djibouti dispose d'un document de Politique Pharmaceutique
Nationale examiné et approuvé par le conseil des ministres en sa
2ème séance du 9 février 1999. Un processus de
révision de cette politique est cours ; le projet de politique
pharmaceutique n'est pas encore adopté. Le système de
régulation et de contrôle du marché pharmaceutique est
embryonnaire et souffre surtout d'un déficit de cadres qualifiés
en nombre suffisant pour assurer le fonctionnement de la Direction des
Médicaments, de la Pharmacie et des Laboratoires. Aucune politique des
prix n'est appliquée à l'heure actuelle, les textes
réglementaires nécessitent une révision. La taxe
d'importation des médicaments est de 8% et celle du matériel,
consommables médicaux et vitamines de 33%31. Aussi, aucun
contrôle de qualité des médicaments n'est effectué
dans le pays.
Des efforts remarquables dans la disponibilité des
médicaments dans les différentes structures ont été
faits au cours de ces cinq dernières années. Selon une
enquête réalisée en mars 2006 en collaboration avec l'OMS,
Les indicateurs de disponibilité, de dispensation et d'utilisation des
médicaments sont satisfaisants à l'échelle nationale. Le
pourcentage des médicaments disponibles était respectivement de
100% à la CAMME ; de 86,7% dans les pharmacies communautaires et de
93,3% dans les pharmacies privées. Mais, par manque des
mécanismes d'approvisionnement organisé la période de
rupture des médicaments au niveau des structures reste importante avec
une moyenne de 14 jours au niveau national et de 33 jours pour les structures
des régions de l'intérieur.
La CAMME a été créée et assure la
disponibilité à des prix sociaux en milieu
urbain et
gratuitement en milieu rural. Une ligne budgétaire a été
mise en
31 Rapport de l'enquête sur la situation pharmaceutique ;
République de Djibouti, mars 2006
place pour compenser les pertes de la CAMME (liées
à la politique de gratuité des médicaments en milieu
rural, les soins des enfants de moins de 5 ans à tous les niveaux, les
soins d'urgence et ceux de certaines pathologies prioritaires tels que le
paludisme, la tuberculose...). Toutefois, des efforts doivent être faits
pour payer régulièrement des coûts de ces
médicaments par le trésor public à la CAMME afin de lui
permettre d'assurer sa mission de centrale d'approvisionnement.
Les capacités de stockage et la gamme des produits et
du petit matériel restent en deçà des besoins du
système de santé. Le circuit d'approvisionnement à
l'intérieur du district n'est pas officiellement structuré. Les
équipes des districts qui l'assurent souvent n'ont pas les ressources
nécessaires pour le faire.
6.2.6 Financement du système
Il existe en République de Djibouti plusieurs sources
de financement des dépenses de santé. Contrairement au
financement privé qui est assuré en majeure partie par les frais
générés par les services offerts, par les financements
propres des initiatives privées, le financement public des
dépenses de santé est essentiellement assuré par les
ressources du budget national et les ressources issues des prestations des
services et centres de santé. Selon le secteur, on distingue deux
sources de financement.
· Les ressources internes : Il
s'agit d'une partie des crédits ouverts dans le budget
générale de l'Etat et qui sont destinés à la
couverture des dépenses de fonctionnement et d'investissement
(dépenses en capital) de l'ensemble du secteur de la santé. Les
ressources internes sont en grande partie d'origine fiscale. Le trésor
public assure le paiement des dépenses engagées.
· Les ressources externes :
Elles relèvent aussi bien des accords bilatéraux que
multilatéraux. Elles constituent l'une des sources de
financement des dépenses du secteur notamment les
dépenses relatives aux infrastructures et aux équipements
sanitaires. Ces ressources sont utilisées dans le cadre des
activités des projets et des programmes sanitaires prioritaires.
Les comptes nationaux de la santé établis en
2002 montrent que les ménages (35%) sont les plus grands financeurs de
la santé suivi des acteurs financiers extérieurs (33%). Le budget
de l'Etat représente 25%. Les employeurs privés quant à
eux contribuent à hauteur de 7%. Le poids des dépenses de
santé sur les ménages s'est accentué avec l'instauration
de la tarification des actes à partir de 2007 surtout en milieu urbain
qui abrite paradoxalement plus de 50% des pauvres de la

population de Djibouti au regard de cet extrait du Cadre
Stratégique de lutte Contre la Pauvreté 2004 de
Djibouti32.
La part du budget du ministère de la santé dans
le budget total de l'Etat est en net amélioration au cours de la
période 2002-2006 passant de 8,26% en 2002 à 10,35% en
200633. Toutefois,
elle est en deçà des engagements pris à
Abuja à savoir porter à 15% la part du budget du ministère
de la santé dans le budget de l'Etat. La part des dépenses
publiques de santé par rapport au PIB évoluait à la baisse
au cours de la période 1999-2002, passant de 3,73% en 1999 à 2,8%
en 2002. Cette tendance a été inversée au cours de la
période du PNDS. En effet, la
32 Zine-Eddine EL IDRISSI- Rapport sur la
consultation comptes nationaux de la santé- OMS/EMRO- Fev 2006
33 Plan National de développement sanitaire
2008-2012
part des dépenses publiques de santé par rapport
au PIB est passée de 2,8% en 2002 à 4,47% en
200534.
Résultats des CNS en 1996 et
200235
|
|
|
|
|
1996
|
2002
|
|
|
Dépense globale de santé (DGS en FDJ)
|
6,051,589,000
|
5,772,841,207
|
DGS en % du PIB
|
7%
|
5.5%
|
Sources de financement:
|
|
|
|
Etat
|
27% 25%
|
|
Ménage
|
24% 35%
|
|
Employeurs
|
20% 7%
|
|
Reste du Monde36
|
29% 33%
|
|
Source : Ministère santé
Djibouti.
6.2.6.1 Financement des soins : recouvrement de
cout
En 1986, le Ministère de la santé a mis en
place un système de contribution financière directe des usagers
de services de santé qui s'applique exclusivement aux
établissements de référence : hôpital Peltier et
certaines prestations du service d'hygiène et
d'épidémiologie.
Depuis août 2000, la maternité Dar el
Hanan37 a mis en place un comité de
gestion et facture les
prestations rendues aux usagers de service de santé.
Cette
facturation est basée sur une tarification qui prend en compte une
part
34 Document : Budget 2007 de la République de
Djibouti
35 Comptes nationaux 1966 et 2002
36 Partenaires au développement tels que
l'OMS, BM etc...
37 Hôpital de référence de la
maternité.
marginale du coût. La politique de recouvrement partiel
des coûts officiellement mise en place en 2002 s'inscrit dans la
décentralisation du processus décisionnel du ministère de
la santé.
6.3.8 Collaboration intersectorielle : Partenariat
Dans le cadre de la coopération sanitaire, Djibouti
bénéficie de l'appui de plusieurs partenaires dans le domaine de
la santé.
Ainsi, l'on distingue les partenaires des coopérations
multilatérale et bilatérale et les ONGs.
Les mécanismes de concertation sont assurés
à travers les réunions
périodiques des
différentes instances de coordination. Il existe trois organes :
- Le CCMI qui est un organe de coordination en matière
de lutte
contre le sida, le paludisme et la tuberculose
- Le GPS qui est un organe de coordination des partenaires du
secteur de la santé ;
Parallèlement, les partenaires des coopérations
multilatérale et bilatérale organisent des rencontres
périodiques entre eux.
· Au niveau communautaire
Le système de santé seul ne pourra
améliorer l'état de santé de l'ensemble de la population
de Djibouti-ville. Dans ce milieu urbain et en particulier dans les zones
où vivent les plus déshérités
l'intersectorialité et la participation de la communauté
elle-même sont des conditions essentielles à la réussite de
toute action dans ce domaine. Les acteurs de la société civile,
isolés ou regroupés en associations, pourraient être les
seuls capables d'atteindre les populations les plus défavorisées
des quartiers urbains et de développer des activités
d'information et de conseil.
6.3 Reforme du système
6.3.1 La décentralisation du système de
santé
Comme le reste des pays d'Afrique et du monde arabe, la
décentralisation politique fut instaurer en République de
Djibouti en 2002 par Loi N° 174/ AN/02/ portant décentralisation et
statut des régions du 07 juillet 2002. Ensuite, fut la création
des Régions et des Communes dotés de la personnalité
morale et de l'autonomie administrative et financière
conformément à l'Article. 1er de la présente
loi.
· Bref aperçu de l'évolution de la
situation au niveau des autres secteurs
Au niveau national, la mise en oeuvre de la politique de la
décentralisation évolue très timidement. La loi relative
à la décentralisation prévoit la création de 5
régions et de trois communes. Une première élection
démocratique a été organisée en 2007 dans les
différentes régions et communes situées au niveau de la
capitale.
Les organes représentants de la communauté ont
été élus, mais les processus de la mise en place des
élus locaux sont en cours.
Au niveau des autres secteurs publics, il existe au niveau
des régions des organes déconcentrés des secteurs publics
notamment, le ministère de l'agriculture, l'éducation
nationale.
· Au niveau du Ministère de la
santé
La décentralisation du système de santé
étant généralement impulsée par
des
considérations politiques. La création des districts sanitaires
est l'une
des mutations les plus importantes dans le secteur de la
santé. Ainsi, la carte
sanitaire promulgué par décret
n°2007-0155/PR/MS38, organise le pays en 7 districts sanitaires
dont 5 sont administrés par une Equipe Cadre de District (ECD)
chargée de la gestion, des prestations des soins cliniques.
La nouvelle loi39 relative à l'organisation du
ministère promulguée en 2007 prévoit la création
d'une direction centrale chargée des régions sanitaires.
38 Décret n°2007-0155/PR/MS portant
Carte Sanitaire, Organisation et Fonctionnement du système de
santé en application de la Loi n°48/AN/99 du 03 juillet
1999
39 Loi n°173/AN/07/5ème L , portant
réorganisation du Ministère de la Santé
6.4 Présentation de la région de
Dikhil
6.4.1 Situation socio-économique et
démographique

La région de Dikhil est située
au sud-ouest du pays, sa superficie totale est estimée à 6800
km2, elle partage ses frontières à l'extérieur
du pays avec l'Ethiopie. Selon le découpage administratif, la
région est subdivisée en trois postes administratifs et le chef
lieu. La Population du district est estimée environ à 65000
habitants dont 60% vit en milieu rural (nomade). Les activités
économiques de la population sont essentiellement les échanges
commerciaux avec l'Ethiopie. Plus de 500 camionneurs Ethiopiens circulent
quotidiennement dans la région. Le chômage massif chez les jeunes
et le Taux élevé de l'analphabétisme (60%) rendent la
région particulièrement vulnérable.
En plus du contexte de vulnérabilité cité
ci-dessus, la région de Dikhil a quatre caractéristiques par
rapport aux autres régions :
- Au niveau démographique, elle est la
deuxième région la plus
peuplée après la capitale avec environ 12% de
la population
nationale40.
- C'est une région cosmopolite où
résident toutes les composantes de la communauté
nationale.
40 70% de la population nationale habite à la
capitale.
- Sur le plan géographique, elle abrite la plus
vaste superficie par rapport aux autres régions avec 6800/23700 soit 28%
de la superficie totale du pays.
- Sur le plan sanitaire, la mobilité de la
population transfrontalière et le manque des infrastructures dans les
zones limitrophes de la région, constituent source de contamination
d'épidémie importée et autres maladies transmissibles des
risques permanents sur le plan sanitaire.
Diagnostic organisationnel de l'offre de soins
6.4.2.1 Ressources sanitaires
a) Les Infrastructures sanitaires
Les structures de soins de la région de Dikhil sont
composées d'un Hôpital situé au chef lieu de la
région et de 5 postes reparties dans l'espace géographique de la
région. Le Ratio structures/ population est de :
- Hôpital : 1/65000hab
- Poste santé : 0,7/10.000 hab
- Le Ratio lit/ population est 1,2 lits pour 1000 habitants.
En tenant compte de la population nomade, on constat que les structures de base
sont insuffisantes comparé aux normes de l'OMS.
b) Prestations de soins de santé
Le district sanitaire de Dikhil est lui-même
subdivisé en aires de santé selon la carte sanitaire ; l'aire de
santé est constituée par un village et un secteur
géographique avec une population totale avoisinante de 5.000 à
10.000 habitants, avec un territoire bien défini, et desservie par un
poste de santé qui a la responsabilité des activités de
santé. Chaque poste de santé met à la disposition des
populations le "paquet minimum d'activités". La stratégie
mobile assure la couverture médicale de la population
nomade résidente dans les secteurs éloignés.
· Les activités de soins
curatifs
Le paquet minimum des activités défini par la
carte sanitaire selon le type de structure comprend, les activités de
soins curatifs, préventifs et promotionnels délivrées au
niveau des postes de santé et les activités de soins
complémentaires dispensées au niveau de l'Hôpital. Dans la
région de Dikhil comme dans le reste des autres régions,
l'hôpital a un double fonction, celle de l'hôpital local et celle
de l'hôpital régional.
|
niveau
|
Nbre des
structures
|
prestations offertes
|
|
niveau régional
|
1 Hôpital
|
|
|
|
Selon la carte sanitaire les normes en matière
de
prestations offertes au niveau de l'Hôpital régional
ou
du district en plus de l'offre du PMA de base comprend
|
|
|
:
|
|
|
I la gamme complète des soins de santé de
base telles que décrite dans les missions des structures
de premier niveau.
|
|
|
I l'hospitalisation dans les disciplines de
gynécologie obstétrique, de chirurgie de base,
de Médecine générale et de pédiatrie
;
|
|
|
I les activités continues de prise en charge des
urgences et des cas référés ;
|
|
|
I la supervision technique et la gestion des
structures publiques de prestation de soins de la région
;
|
|
|
I contribuer à la formation continue du
personnel de l'Hôpital Régional et des autres
structures de santé de la région.
|
|
périphérique
|
5 postes de santé
|
la liste de prestations par niveau et par structure est
|
|
et 1 Equipe Mobile
|
citée par décret41 (voir annexe4)
|
41 Décret n°2007-0155/PR/MS portant
Carte Sanitaire, Organisation et Fonctionnement du système de
santé en application de la Loi n°48/AN/99 du 03 juillet
1999
· Les activités préventives et
promotionnelles
Les activités préventives et promotionnelles
sont structurées en programmes et projets dont le but est de
prévenir et/ou de réduire de manière significative
l'acuité d'un certain nombre de problèmes majeurs de santé
dont l'incidence, surtout sur la mortalité maternelle et celles des
enfants, demeure encore préoccupante.
Les activités préventives
développées par les différents programmes au niveau de la
région se limitent au niveau de l'hôpital de la région.
Seul le programme de lutte contre le Sida dispose un certain d'association
locale intervenant dans la lutte contre la pandémie du VIH/SIDA.
La promotion de la santé est une composante essentielle
de l'amélioration de l'état de santé de la population. Au
niveau de la Participation Communautaire. Il n'y a pas à ce jour une
stratégie nationale sur le développement de cette approche, mais,
néanmoins, des nombreuses initiatives à caractères
ponctuelles ont été entreprises dans le cadre du projet
d'Extension de la Couverture Sanitaire essentielle. L'une de composante
essentielle de ce projet financé par l'USAID était la
mobilisation sociale. Dans la région de Dikhil, des comités de
santé ont été créés dans les
différentes localités. L'autre projet qui mérite
d'être cité est le projet dit « BED » Besoins Essentiels
de Développement financé par l'OMS.
c) Ressources humaines
En matière de ressources humaines, la Région
sanitaire de Dikhil disposait d'un effectif total, toutes catégories
confondues, de 41 personnes en 2006. Au 31 décembre 2007, le nombre du
personnel soignant se situe à 51 ; d'où une augmentation de 24 %.
Dans le cadre de la politique du ministère de la santé en
matière de développement des ressources humaines et en vue de
mieux répondre aux besoins de la communauté
locale, la région a bénéficié du
recrutement d'une vingtaine d'agents de santé communautaire issus des
différentes localités de la sous région. Sur la
formation, il n'existe pas de programme structuré de formation
de recyclage en dehors des séminaires de formation sur des
thèmes dispensés par les différents programmes
sanitaires.
d) Ratio population /Personnel
qualifié
1' 1 médecin pour 32032 habitants, or l'OMS
préconise 1 médecin pour 5000 à 10.000 habitants;
1' 1 infirmier y compris les aides-infirmiers pour 4004 habitants
(OMS: 1 infirmier pour 300 habitants) ;
1' 1 sage femme pour 10891 FAR (OMS : 1 sage femme pour 300
femmes en Age de Reproduction (FAR).
La couverture personnel/population telle que nous le constatons
ne répond nullement aux normes proposées par l'OMS.
6.4.2.2 Le système de gestion
La gestion technique et administrative de l'offre de soins au
niveau de la région est assurée par une équipe cadre
dirigée par un médecin assisté par un gestionnaires, un
infirmier chef, un infirmier major et une sage femme. Dans ce contexte, le
médecin cumule trois fonctions :
- Représentant du ministère de la santé ;
- Directeur de l'hôpital ;
- Et celui de médecin consultant.
Ces différentes fonctions ne confèrent aucun
pouvoir de décision, les décisions se prennent au niveau central
et remonte directement au niveau du district.
Le rôle du médecin-chef et de l'équipe cadre
se limite à la gestion du quotidien. Cette situation perturbe le bon
fonctionnement du système.
6.4.2.3 Médicaments
La gestion et l'approvisionnement des médicaments posent
problèmes au niveau de la région. Cette situation s'explique par
:
- La rupture de stock fréquent qui dure en moyenne 15
à 30 jours42 ;
- Le Médecin-chef ne dispose pas la liste des
médicaments disponibles au niveau de la CAMME ;
6.4.2.4 Financement
· Budget de fonctionnement
Les ressources budgétaires attribuées à
la région sanitaire est de 6.462.000Fdj soit 36508 $USA par
an43 . Le montant des crédits budgétaires
attribués aux districts sanitaires n'est pas basé sur un
critère stratégique d'activités ne justifient pas la
répartition inégale observée dans les dotations. Les
budgets sont alloués globalement et la répartition par structure
de soins est de la responsabilité du médecin-chef. C'est le
médecin-chef assisté d'un gestionnaire qui assure la gestion. Le
médecin-chef du district est un clinicien n'ayant aucune formation ni
à la santé publique ni à la gestion.
· Recettes des prestations services
Les recettes collectées au titre des activités
de soins, s'élèvent à 849.000Fdj soit 4796 $USA pour
l'année 2007. L'utilisation de ces fonds n'est pas encore
réglementée.
42 Etude sur la disponibilité et l'utilisation
des médicaments essentiels - MS- 2006
43 Dépenses liées au : Frais de transport des
évacuations sanitaire, Vidange, Pétrole, Gaz butane, Entretiens
etc Nettoyages des locaux, Alimentation des malades, Fournitures des bureaux,
Habillement, campement et couchage, Fournitures de bureau, Clinique mobile
6.4.2.5 Collaboration sectorielle
Pour le secteur de la santé, la coopération
intersectorielle concerne plus particulièrement les domaines des
affaires sociales, de l'éducation, de l'approvisionnement en eau, de
l'assainissement et de l'agriculture. On constate assez souvent des formes
spontanées de coopération plus ou moins étroite qui,
malheureusement, ne résistent généralement pas à
l'épreuve du temps. Au niveau de la région, il n'existe pas une
stratégie locale pour le développement de cette approche.
6.5 Les entrevues
6.5.1 Explication du contexte des entretiens
réalisés
Dans le cadre de la recherche portant sur les axes
d'exploration du modèle d'organisation de l'offre de soins au niveau
d'une région et dans le but de répondre à la question de
recherche, une enquête a été réalisée durant
le mois de mai 2008, auprès de 15 acteurs44, partenaires ou
intervenants potentiels dans la gestion du système de santé de
région sanitaire.
Ce nombre d'interviewés nous semble idéal pour un
entretien d'exploration et comprend les personnes suivantes :
- Les répondants aux questionnaires :
o Les responsables du ministère de la santé du
niveau central et régional;
o Les responsables du ministère de finance notamment pour
le volet lié au financement et budget ;
- Les personnes ressources pour avis
complémentaires :
o Les membres du conseil régional de DIKHIL ;
o Les responsables du ministère de l'intérieur
;
o Les responsables du ministère de l'éducation
pour apprécier leur expérience.
o Et enfin une personne de la coopération
multilatérale.
Par ailleurs les personnes rencontrées
présentent la particularité de ne pas exercer de profession
identique, ce qui nous a amené à diversifier nos questionnaires
en fonction des résultats recherchés. Cela peut présenter
quelques inconvénients notamment par rapport à
l'homogénéité des réponses.
44 Liste de personnes interviewées - annexe
5
Mais, toutefois les différents interlocuteurs ont
apporté chacun des éléments complémentaires par
rapport à notre question de recherche.
La durée moyenne était de 1h20' par personne
interviewée, vu la complexité du sujet abordé.
Pour la collecte des informations, nous avons utilisé
comme moyen technique de communication une grille de quatre thèmes et
des sous thèmes (voir Annexe n°4) afin de maximiser la part des
informations utiles et pertinentes. Cette grille porte essentiellement sur les
points suivants :
1) Faisabilité d'un modèle
d'organisation de l'offre de soins au niveau d'une région sanitaire :
spécifique aux cadres de la santé
2) Organisation et attributions de la Fonction de
la région sanitaire : spécifique au cadre de la santé et
ministère de finance
3) Gouvernance et pilotage : question
transversale
4) Possibilité de
généralisation selon le contexte actuel.
Nous reportons les réponses des personnes d'une
manière succincte dans la partie qui suit.
6.5.2 Résultats des entrevues
|
+ Faisabilité du modèle d'organisation de
l'offre de soins au niveau d'une région sanitaire :
Sur le plan juridique, La
majorité des personnes interviewées du ministère de la
santé comme les personnes des autres secteurs sont unanimes sur
l'importance de l'existence d'un cadre juridique pour la mise en place de toute
organisation.
|
Pour les personnes du secteur de la santé pensent que
la carte sanitaire qui définit clairement les régions selon le
découpage administrative ne pas suffisant en tant instrument juridique.
La décentralisation ou la déconcentration des services sanitaires
nécessiterait un cadre juridique plus clair qui soit axé sur la
décentralisation et les mécanismes de fonctionnement des
structures déconcentrées/décentralisée.

La forme de déconcentration adaptée,
selon les personnes interviewées, la forme de
déconcentration serait dans un premier temps la
délégation de signature à
l'autorité sanitaire de la région. Cette délégation
pourrait lui conférée le titre de sous ordonnateur
délégué dans le domaine de gestion du budget de la
région.
La personne du ministère de finance estime que la mise
en place d'une telle structure est d'importance capitale pour le fonctionnement
et l'efficacité du système de santé, mais néanmoins
elle nécessite la mise en place d'un cadre juridique. Le
ministère de finance pourrait encourager une telle initiative, mais du
point général, elle estime que le processus de la
décentralisation devait être accéléré dans la
mesure où il existe des élus locaux.

Les composantes du budget de la région,
les composantes du budget qui seraient mis à la
disposition d'une région, devaient comprendre dans un premier temps, un
Budget de fonctionnement suffisant et un budget d'investissement qui serait
octroyé d'une manière progressive par le niveau central.
+ Organisation et attributions de la Fonction de la
région sanitaire
Dans ce volet, les questions posées à nos
interlocuteurs ont porté essentiellement sur trois axes, organisation,
attributions et différentes fonctions qu'une région pourrait
avoir.
|
Au niveau Organisationnel, les responsables
des régions affirment l'existence de nombreux dysfonctionnements dans
l'organisation actuelle du système notamment en matière de
l'offre de soins et la gestion. Le médecin chef de la région
cible à l'étude appui la mise en place d'une structure de
gestion. Mais, pour lui et son équipe cadre, la mise en place d'un
organe de gestion est indispensable pour plusieurs raisons et entre autres, ils
citent :
o Développement et meilleur fonctionnement du
système de santé ;
o Etablissement d'un lien de relation de collaboration et de
communication avec les autorités administratives, les élus locaux
de la région et de la communauté ;
o Possibilité d'amélioration de la qualité
des services des soins
|
L'organe central de la région serait
composé des unités suivantes : - D'un
sous-directeur de la région sanitaire ;
- Directeur technique ;
- Administrateur gestionnaire ;
- Coordinateur des programmes sanitaires ;
- Unité des statistiques et
d'épidémiologique
- Unité d'hygiène de milieu
- Service des matériels et de la
maintenance
Les organes de gestion au niveau des postes de santé :
- L'infirmier major et ses personnels
- Le comité de gestion composé des
représentants de la communauté et le personnel de la
santé
Sur la question d'organisation les personnes
interviewées du niveau central, ont une autre vision,
elles pensent plus à un organe interrégional en exprimant comme
raison principale, l'insuffisance des ressources (humaines et
financière).
|
Au sujet de la question relative aux attributions et
les différentes Fonctions que doit avoir une région,
nous avons utilisé pour la collecte des informations le
Modèle « Espace de Décision »T. Bossert
(voir résultats dans la partie proposition du modèle)
|
+ La Gouvernance et le pilotage
La plupart des personnes interviewées n'ont pas une
idée claire sur la question de gouvernance. Néanmoins certains
responsables proposent la mise en place d'un comité de pilotage pour
coordonner le processus de mise en oeuvre. Il est important de concevoir un
mécanisme de gestion de ressources en parallèle avec la
délégation des responsabilités.
VII. DISCUSSIONS
Dans cette partie, les résultats, objet de la
discussion, aborderont d'une manière transversale les données de
l'analyse de l'organisation actuelle du système de l'offre de soins au
niveau national et le diagnostic régional qui seront utilisées
comme un descriptif de la situation actuelle du système. Les
données de la revue de la littérature et celles des entrevues
seront traitées avec un niveau d'approfondissement des thèmes
d'intérêt. Elles serviront d'éléments de base pour
orienter le choix du modèle d'organisation à proposer pour une
région sanitaire.
7.1 Analyse de l'organisation actuelle de l'offre de
soins (contexte).
Les résultats recueillis de l'analyse de l'état
actuel de l'organisation de l'offre nous donne un aperçu
général de la situation du système de l'offre de soins
à Djibouti et confirment l'existence des problématiques
soulevées dans la première partie de notre étude. Cette
analyse nous a permis aussi de comprendre le contexte et les moyens disponibles
et de faire d'autres constatations au niveau national et régional, on
constate :
- L'organisation actuelle du système de
l'offre n'est pas conforme à la carte sanitaire.
- L'insuffisance de la coordination entre les
différents niveaux,
- Le manque de communication, entre les
intervenants au niveau des différents niveaux de secours aux soins.
- Le manque de cohérence des ressources
et des initiatives développées dans ce domaine.
- Le manque des ressources humaines suffisantes
en quantités et en qualités surtout au niveau des
régions.
7.2 Les résultats des entretiens
Les entrevues réalisées, nous donnent une vision
claire de la perception des personnes interviewées quant au
modèle d'organisation à mettre en place. Les divergences
d'opinions observées chez nos interlocuteurs sur la perception de la
question, et les différents avis sur les points
évoqués45 lors de nos entretiens, nous amène
à établir la synthèse suivante :

Sur le plan institutionnel et organisationnel
o Malgré l'existence d'un engagement politique des
instances centrales dans le processus des réformes, on note une
réticence de la part de ces dernières à
déléguer une partie de leurs prérogatives au profit des
entités régionales et périphériques. Il existe
encore d'importants écarts entre la volonté affirmée de la
déconcentration.
o La résistance au changement, couplée à
une insuffisance de coordination entre le niveau central et le niveau
régional, et la coordination intra régionale, poserait des
problèmes de pilotage et de gouvernance.
45 Questionnaires d'entretiens
7.3 Modèle d'organisation de l'offre de soins au
niveau d'une région sanitaire adapté au contexte de Djibouti.
Il est pertinent de rechercher une application originale et
adaptée aux réalités locales et aux
spécificités de la République de Djibouti. A la
lumière des résultats obtenus à travers l'état des
connaissances, l'analyse de l'organisation actuelle du système de
santé Djiboutien (national et régional) et des résultats
des entretiens des acteurs locaux, nous essaierons de proposer selon notre
vision une réponse à la question principale de notre recherche :
Quelle est la meilleure façon d'organiser les services de
soins de santé au niveau des régions dans le cadre de la
décentralisation en tenant compte du contexte national et des moyens
disponibles ?
Compte tenu également du contexte actuel
caractérisé par des nombreux dysfonctionnements internes en
matière d'organisation de l'offre de soins. La proposition d'un
modèle d'organisation visant le renforcement du processus de
déconcentration et la mise en place d'une structure régionale
capable de répondre aux besoins locaux, doit éviter des nombreux
facteurs de risque comme : « Une décentralisation qui évolue
vers le renforcement de la centralisation ». Notre vision s'intègre
dans une perspective de rationalisation des moyens et développement du
système de l'offre de soins au niveau des régions.
Le choix du modèle d'organisation qui serait
adapté au contexte et au moyen disponible doit être clair
cohérent et explicite. Pour le cas de Djibouti, il serait important de
s'inspirer au départ du modèle du Royaume du Maroc. La mise en
place de la déconcentration pourrait débuter à travers le
choix d'une région pilote. Nous allons définir son architecture
ou configuration, les différentes fonctions et le niveau de prise de
décision.
+ L'organisation de la structure de région
sanitaire (voir schéma ci-dessous)

+ Les fonctions et niveau de prise de
décision46
|
Fonctions du SS
|
Éventail de choix
|
|
court
|
modéré
|
large
|
|
|
|
|
|
Financement
|
x
|
|
Organisation des
|
|
x
|
x
|
|
services
|
|
|
Ressources
|
|
x
|
x
|
|
humaines
|
|
|
Accès
|
|
x
|
x
|
|
|
|
Gouvernance
|
x
|
x
|
x
|
|
+ Missions
Conformément à l'article 77 de la Loi
n°173/AN/07/5ème L portant réorganisation du
Ministère de la Santé, sous la responsabilité du Directeur
des Régions Sanitaires, les sous-directions des régions
sanitaires seront chargées de :
- Assurer la représentativité du ministère
de la santé et à l'application de la politique de santé
dans les régions
46 Thomas Bossert-. Decentralization of health
systems: decision space, innovation and performance. Harvard University
- Promouvoir et superviser les activités de
santé dans les domaines de la médecine curative et de la
prévention ainsi que de la mobilisation sociale et participation
communautaire ;
- Veiller à la qualité et à
l'accessibilité des soins ;
- Décrire les postes de travail au sein des structures
placées sous leur autorité, déterminer leurs besoins en
personnels, gérer et évaluer les personnels affectés ;
- Recenser les infrastructures et les équipements
techniques du district sanitaire et proposer les investissements en ces
domaines;
- Veiller à la bonne exécution du budget et
suivre l'avancement des programmes de construction, de réhabilitation et
d'équipement des structures sanitaires ;
- Favoriser l'implication des autres secteurs (Promotion de la
Femme, Education nationale, Agriculture et Elevage, etc.)
représentés dans les régions, des Conseils
régionaux et la participation de la communauté, des acteurs de la
société civile dans les actions de santé ;
- S'assurer du bon entretien des locaux et équipements, et
;
- Recueillir, exploiter et transmettre les données
sanitaires à l'échelon central (SIS) ;
- Assurer la gestion des activités
opérationnelles.
- Etablir les comptes rendus, les rapports d'activités
trimestrielles à la DRS.
+ Facteurs de difficultés dans la mise en place
des structures :
Le principe d'organisation de l'administration, de la gestion,
de la mise en oeuvre des activités de santé dans chacun des
districts ruraux devra prendre en compte deux facteurs importants :
- La faible démographie de la population
;
- L'insuffisance des ressources humaines
qualifiées disponibles.
+ Facteurs de succès pour la mise en oeuvre du
modèle d'organisation de l'offre de soins au niveau d'une région
:
- La nécessité d'avoir une
compréhension commune du concept déconcentration du
système de santé et la définition de rôles de chaque
acteur ;
- Le renforcement de la collaboration du conseil
régional en vue d'obtenir leur soutien ;
- Le renforcement de la collaboration des
autres secteurs sociaux, tels que les ministères de l'éducation,
de la femme et des affaires sociales, de l'agriculture ;
- Le renforcement de la collaboration avec la
communauté et les associations à base communautaire.
RECOMMANDATIONS
Le Ministère de la santé comme le reste de ses
différents partenaires, accorde à la problématique de
déconcentration/décentralisation, un intérêt
particulier caractérisé par un besoin légitime de mettre
le secteur de la santé dans une situation confortable permettant
d'accueillir les différentes réformes dans une conjoncture
favorable pour mieux préserver les acquis et atteindre aussi rapidement
que possible les objectifs de la santé. C'est pourquoi le processus de
la déconcentration/décentralisation est long et difficile. Les
recommandations présentées ci-dessous sont relatives aux domaines
suivants :
- Le processus de mise en oeuvre ;
- Les mesures d'accompagnement pour la
concrétisation du modèle.
+ Le processus de mise en oeuvre
(étapes)
- Promulgation d'un arrêté
ministériel portant application de la carte sanitaire ;
- Mise en place des organes et rendre
opérationnel les unités de gestion ;
- Formation des responsables des unités
;
- Réalisation d'une étude sur la
situation épidémiologique au niveau de la région ;
- Organisation d'un atelier national sur
l'organisation et fonctionnement des régions sanitaires : le
schéma régional de l'offre de soins.
+ Mesures d'accompagnement pour la concrétisation
du modèle Comme mesures d'accompagnement, nous proposons :
- Mise en place d'un comité de
pilotage qui appui la direction des régions sanitaires dans la mise en
oeuvre du processus de la déconcentration ;
- Redéfinition des rôles des
différents niveaux du système ;
- Organisation de supervision d'appui
régulier au niveau des régions ;
- Mise en place d'un décret portant
organisation et fonctionnement des régions sanitaires ;
- Développement et standardisation des
outils de gestion et des protocoles de soins ;
- Formation des cadres responsables de
l'exécution du processus de la déconcentration au niveau des
régions.
CONCLUSION
La République de Djibouti a élaboré un
cadre juridique définissant les grandes orientations politiques en
matière de santé en 1999. La mise en oeuvre de cette politique se
justifie par la mise en place d'un plan sectoriel décennal de
développement sanitaire (PNDS 2001-2010) et d'un plan quinquennal (PNDS
2008-2012) axé sur les réformes du système de
santé.
Ces plans constituent un cadre cohérent et global pour
orienter et coordonner l'ensemble des interventions de tous les acteurs du
développement sanitaire, avec des objectifs clairs et acceptés
par l'ensemble de ses partenaires. Bien que des ressources considérables
aient été mobilisées pour la mise en oeuvre des
réformes, les performances du système de santé demeurent
faibles. Ceci se traduit par la faible couverture de service et problème
d'accessibilité ainsi que par une disponibilité et une
utilisation largement perfectibles des services de santé.
L'analyse de la situation réalisée du cadre de
cette étude nous a permis de faire ressortir que le système de
santé est confronté à un certain nombre des
dysfonctionnements d'ordre organisationnel.
La mise en oeuvre de la déconcentration dans le cadre
de la réorganisation du système est un défit parmi tant
d'autres pour le ministère de la santé. La proposition
formulée permettra au ministère de la santé de s'inspirer
pour mettre en place et accompagner les organes de décision au niveau
des régions sanitaires.
Bibliographie
1. Plan National de Développement Sanitaire 2002-
2006.
2. Rapport sur la situation des réfugiés- HCR
Djibouti-2005.
3. Enquête Djiboutienne auprès des
ménages 1996.
4. Rapport PAP/ FAM 2002.
5. Rapport Enquête des ménages à
indicateurs multiples 2006.
6. Étude Prévalence VIH-Sida, TB, Paludisme,
CREDES 2002.
7. Rapport D'analyse du système de santé de
Djibouti CREDES 2001.
8. Loi sur la Décentralisation politique-
Ministère de l'Intérieur et de la
décentralisation-République de Djibouti.
9. OMS, La décentralisation
des systèmes de santé. Concepts, problèmes et
expériences de quelques pays. Rédigé sous la direction d'
Anne Mills.
10. Mr.Humbert - Rapport -Une
décentralisation du système de santé -publié en
1986.
11. Thomas Bossert.
Decentralization of health systems: decision space, innovation and performance.
Harvard University.
12. Dennis A. RONDINELLI. John R. NELLIS. G
Shabbir. CHEEMA : Decentralization in developing countries.
The World Bank. Washington. DC. USA 1983.
13. Mohamed BRAHIMI.- Rôle
de la Région en matière de développement et
d'aménagement du territoire. REMALD-n° 31. Mars-Avril 2000.
14. El-Farsaoui-
Développement d'une fonction administrative et financière
régionale au niveau de la région TADLAL-AZILAL- INAS-MAS-Juillet
2006.
15. Anne Mills- J.P Vaughan Duane- L.
Smith : Décentralisation des systèmes de
santé- OMS-Généve.
16. J. Perrot & Eric de
Roodenbeke- : La contractualisation des systèmes de
santé.
17. Van Lerberghe W. : les
politiques de santé africaines. Bulletins des séances.
Académie royale des sciences d'outre mer.39 (1993-2) : 205-230
(1994).
18. UNDP, Report on the Workshop on
Governance for Sustainable Human Development, MDGD, New York,
April 1996.
19. Système de santé de district, Dr.
ALAOUI BELGHETI.
20. Revue mensuelle du ministère de la santé-
Edition spéciale n° 2007.
21. Rapport annuel 2007 de la DSME du ministère de la
santé,
22. Loi n° 173/AN/07/5 eme L portant
réorganisation du ministère de la santé.
23. Document Budget National -2007 de la République
de Djibouti.
24. Rapport sur les Comptes nationaux de la Santé
1966 et 2002. - ZINE-Eddine El IDRISS, -OMS/EMRO, février 2006.
25. Décret n°2007-0155/PR/MS portant carte
sanitaire, organisation et fonctionnement du système de santé en
application de la loi n° 48/AN/99/ du 03 juillet 1999.
| 


