INTRODUCTION
La trypanosomiase Humaine Africaine (THA) ou la maladie du
sommeil constitue un problème de santé en Afrique subsaharienne.
Cette maladie est endémique dans 36 pays africains, y compris certains
pays les plus défavorisés du monde. Elle est rencontrée
seulement dans les régions de distribution de la mouche
tsé-tsé. La THA frappe surtout les zones rurales et
reculées là où les systèmes de santé sont
les plus déficients ou inexistants, bien que les milieux urbains ne sont
plus épargnés de nos jours. Cattand
(1994) ; Ebeja & col (2003).
L'expansion de la THA est favorisée par des facteurs
socio économiques tels que l'instabilité politique, les
déplacements des populations, la guerre, la pauvreté et
l'interruption des activités de contrôle par manque de moyen
financier. Quant à la maladie, on distingue deux stades de la maladie.
Lors du premier stade, le parasite se multiplie dans la lymphe, le sang et les
organes sans atteindre le cerveau. Durant cette période, le tableau
clinique de la maladie ressemble plus aux accès répétitifs
du paludisme avec des céphalées et des fièvres
récurrentes. Lors du deuxième stade de la maladie quand le
parasite pénètre dans le système nerveux central, ce sont
des signes neurologiques qui dominent : troubles mentaux et de
comportement, tremblements, trouble de la marche, diminution des
résultats scolaires. Dans un stade plus avancé, somnolence la
journée et insomnie la nuit.
Finalement, le patient sombre dans un coma pour mourir dans
état de cachexie totale (affaiblissement profond de l'organisme).
· 1. ENONCE DU PROBLEME
La Trypanosomiase Humaine Africaine (THA), communément
appelée la «maladie du sommeil», est causée par des
trypanosomes transmis par la mouche tsé-tsé. Cette maladie, qui
est connue depuis des siècles, est la seule maladie parasitaire à
transmission vectorielle dont la distribution géographique est
limitée au continent africain.
Il y a eu trois épidémies sévères
: la première est survenue à la fin du 19ème
siècle, la deuxième pendant les années 1920, et la
dernière existe depuis 1970.
Des activités systématiques et approfondies de
prévention avaient permis de s'approcher de l'élimination de la
maladie du sommeil dans les années 1960. Toutefois, au cours des
années qui ont suivi, les activités de lutte se sont
détériorées et la prévalence de la maladie a
régulièrement augmenté, devenant une fois encore un
fléau de l'Afrique
La THA constitue un grave problème de santé
publique dans la région africaine. Étant donné la
résurgence des formes aussi bien humaine qu'animale de la
trypanosomiase, son potentiel épidémique, le taux
élevé de mortalité qui lui est attribuable, et son impact
considérable sur le développement socioéconomique, de
nombreux pays ont demandé à l'OMS de leur apporter un appui plus
actif pour leur permettre de lutter contre la maladie.
Aujourd'hui, l'Organisation Mondiale de la Santé
(l'OMS ; 1998) estime qu'entre 300.000 et 500.000
personnes sont touchées. Et plus de 60 millions de personnes dans 36
pays d'Afrique subsaharienne sont exposées au risque de contracter la
maladie, mais seule une petite partie des personnes à risque sont
surveillées, c'est-à-dire examinées
régulièrement, ont accès à un centre de
santé capable d'effectuer un dépistage ou sont
protégées par des interventions de lutte anti vectorielle.
Le dépistage exhaustif des populations exposées
suppose un investissement majeur en ressources humaines et matérielles.
En Afrique, ces ressources font souvent défaut, surtout dans les zones
peu accessibles, qui sont les plus touchées par la maladie. De nombreux
sommeilleux meurent donc avant de pouvoir faire l'objet d'un diagnostic ou
bénéficier de soins.
Selon OMS (Op. Cit), la République
Démocratique du Congo est le pays le plus fortement touché par la
THA, puisqu'elle signale 67 % du nombre total de cas de THA notifiés au
cours des dix dernières années. La transmission a lieu dans neuf
provinces : Bandundu, Bas Congo, Equateur, Kasaï Occidental, Kasaï
Oriental, Katanga Nord, Kinshasa, Maniema et Orientale.
Sur 385 zones sanitaires, 202 sont des zones de transmission
de la THA dont 33 dans la ville Province de Kinshasa : Bandalungwa, Barumbu,
Binza Météo, Binza Ozone, Biyela, Bumbu, Funa-Limete, Kalamu,
Kasa-Vubu, Kikimi, Kimbanseke, Kingabwa, Kingasani, Kinkole, Kinshasa,
Kintambo, Kisenso, Kitokimosi, Lemba, Makala, Maluku I, Maluku II, Masina I,
Masina II, Matete, Mont Ngafula I, Mont Ngafula II, Mont-Amba, Ndjili, Ngaba,
Ngiri Ngiri, N'sele, Selembao.
En février 2006, 227 Nouveaux cas ont
été déclarés dans la ville province de Kinshasa
dont 54 malades détectés par les unités mobiles (24%), 171
malades par les CDTC (75%) et 2 malades pour les autres Formations sanitaires
de la Ville province de Kinshasa (1% ). Ce même rapport nous signale que
sur les 227 NC, 21 NC étaient au stade 1 soit 9%, alors que 177
étaient déjà au stade deux soit 78% et 13% soit 29 malades
dont le stade n'était pas encore déterminé, sur une
population total examinée s'élevant à 86941 dont 84618 en
Dépistage Actif et 2323 en Passif ce qui représente un taux de
participation aux activités de lutte de 82% PNLTHA
(2006)
Dans l'évolution de cas, on constate que la proportion
de cas au stade deux ne fait qu'augmenter par rapport au stade un ;
d'où difficulté de contrôler la lutte. Or La
stratégie de lutte recommandée actuellement porte sur le
dépistage précoce de la maladie, la prise en charge de cas d'une
part et d'éviter la réinfection des malades traités et
guéris en éliminant au maximum la totalité de
tsé-tsé qu'elle soit ou non porteuse du parasite d'autre part.
Gonzalez (1971). L'Organisation Mondiale de
la Santé s'était faite l'avocate de l'intégration en
raison du manque d'efficience des programmes verticaux : Il n'est pas
possible en effet de créer une organisation pour chaque nouvelle
pathologie que l'on veut contrôler. Fort de ce soutien, on pourrait
penser que toutes les activités devraient être
intégrées au niveau des structures polyvalentes sans
problèmes
Bureau Central de la Trypanosomiase actuellement Programme
National de Lutte contre la Trypanosomiase Humaine Africaine dans son plan
à moyen terme de 1996 à 2000 prévoyait en dehors de ses
unités mobiles, l'intégration progressive des activités de
lutte dans les centres de santé fonctionnels Miaka,
(1997). Les responsables directs du bureau soutiennent le principe
d'intégration suivant le niveau de la fonctionnalité de chaque
centre de santé.
Les résultats en 2008 montrent :
- Une diminution des NC (237) par rapport à
l'année 2007 (NC = 399) c'est malgré la découverte d'un
micro foyer à Mwana mputu dans la ZS de Maluku II qui est située
à environ 270 Kms de la ville Province de Kinshasa.
- Une diminution de la population totale examinée (PTE
= 33158) par rapport à l'année 2007 (PTE = 42019)
expliquée par la suppression d'une unité mobile ;
- Une diminution du taux de couverture de la population
à risque de 7 % en 2007 à 6 % en 2008. Le taux de participation
en Dépistage actif est de 75 %, l'équipe était
orientée dans le nouveau foyer de Mwana mputu ce qui explique la
diminution de taux de participation à celui de l'année 2008.
PNLTHA (2008)
Mais dans ses perspectives pour 2009 les années
2010,2011 et 2012, les activités de lutte contre la THA seront
orientées vers une intégration des activités de lutte dans
les structures des Zones de santé, et le dépistage clinique est
une activité qui doit être intégrée par toute
structure sanitaire, l'attention au cours de consultation reste un
élément capital. Le traitement des malades du premier stade de la
THA doivent être inclus dans le paquet minimum d'activités (PMA)
pour un Centre de Santé et d'autre tel que la prise en charge des
malades du deuxième stade et des cas réfractaires dans le paquet
complémentaire d'activités (PCA) d'un hôpital
général. Le BCZS devra s'approprier de l'organisation de la lutte
contre la THA dans sa Zone de Santé. PNLTHA (Op. cit)
Le District Sanitaire de N'Sele est l'un de plus grand
district de la Ville Province de Kinshasa.
Il représente une superficie de 70% qui n'a qu'une
seule structure sanitaire de prise en charge de la THA, et la stratégie
de lutte contre la THA est inefficace a cause de faible niveau de
connaissances, attitudes et pratiques dans la prise en charge
Partant de tout ce qui précède et des
opportunités actuelles, il nous parait opportun de
réfléchir attentivement et systématiquement au pourquoi et
au comment de la lutte contre la trypanosomiase afin d'avoir le concours de
toutes les structures sanitaires dans le dépistage et prise en charge
intégrée de la maladie du sommeil.
· 2. QUESTION DE RECHERCHE
Quel est le niveau des connaissances, d'attitudes et des
pratiques des prestataires des soins dans la prise en charge de la
Trypanosomiase Humaine Africaine dans les activités de soins de
santé primaires des formations sanitaires des Zones de Santé du
District Sanitaire de N'Sele ?
· 3. BUT ET Objectifs DE L'ETUDE
· 3.1- BUT
Le but de notre étude est d'évaluer les
connaissances, attitudes et pratiques des prestataires des soins des formations
sanitaire existant dans les aires de santé des Zones de Santé du
District Sanitaire de N'Sele sur la prise en charge de la Trypanosomiase
Humaine Africain.
· 3.2- OBJECTIF GENERAL OU
GLOBAL
Pour atteindre ce but, notre étude voudrait contribuer
à l'amélioration de l'état de santé des populations
habitant les aires de santé, des Zones de Santé du District
Sanitaire de N'Sele sur la prise en charge de la Trypanosomiase Humaine
Africaine.
· 3.3- OBJECTIFS SPECIFIQUES
De façon spécifique, nous voulons :
1. Déterminer les caractéristiques
sociodémographiques, culturels, économiques, et
spatio-temporelles des prestataires des soins dans la prise en charge de la THA
dans les formations sanitaires des zones de santé se trouvant dans
District Sanitaire de la N'Sele.
2. Déterminer le niveau des connaissances, attitudes et
pratiques des prestataires des soins sur la Trypanosomiase Humaine
Africaine.
3. Etablir une relation entre les connaissances et les
attitudes des prestataires dans la prise en charge de la THA
intégrée dans le PMA
4. Identifier les forces favorables et celles
résistantes à la prise en charge intégrée de la THA
dans les formations sanitaires des Zones de Santé du District Sanitaire
de N'Sele.
· 4. JUSTIFICATION ET INTERRET DU
SUJET
La THA touche aussi bien les hommes que les femmes et les
enfants. La tranche d'âge économiquement la plus active est plus
touchée. Très peu d'études de terrain sur l'impact de la
THA au niveau des ménages ou des communautés atteintes ont
été menées Lutumba (2005b). Par ailleurs
la THA est une affection grave, car, non traitée, elle entraîne
dans son sillage tous les signes de la déchéance biologique et se
termine dans presque tous les cas par la mort. Elle est du reste, à la
base du dépeuplement des villages, des aires de santé de la zone
de santé de Maluku 1, Maluku 2, et N'Sele, où elle sévit
sévèrement.
La maladie frappe avec prédilection les personnes
adultes, dont la partie la plus active de la population. Bref, ceux qui une
fois malade, déstabilise la vie familiale et deviennent une charge pour
elle et pour la communauté tout entière dans le village Cette
maladie entraîne des conséquences graves, son dépistage
tardif risque d'augmenter la propagation dans les villages des Zones de
Santé du District Sanitaire de N'Sele qui aura pour
conséquence :
· La diminution de la capacité de production. Elle
touche plus la tranche d'âge de 15 à 50 ans qui constitue la
population d'agriculteurs et de pêcheurs.
· Le dépeuplement de certaines localités
suite à la recrudescence observée de 1945 à 1959 et de
1967 et de 1980
· Le rejet des malades par la communauté suite
à une mauvaise perception de la maladie tout en affirmant que :
o la maladie est causée par les sorciers qui envoient
des mauvais sorts ;
o C'est un mauvais sort jeté aux jeunes gens qui ne
respectent pas la tradition ;
o C'est le recensement médical des unités
mobiles qui réveille la maladie jadis vaincue par les ancêtres.
La maladie étant considérée comme
d'origine maléfique, certains malades préfèrent aller
d'abord se faire soigner chez les guérisseurs et se présentent
souvent tardivement au centre de santé de dépistage, de
traitement et de contrôle de la Trypanosomiase Humaine Africaine.
Partant des conséquences de la maladie du sommeil dans
les aires de santé des Zones de Santé du District Sanitaire de
N'Sele, il nous parait opportun de réfléchir attentivement au
pourquoi et au comment de la prise en charge de la THA, afin de
réduire les taux de morbidité et de mortalité liés
au dépistage tardif de la Trypanosomiase Humaine Africaine dans les
aires de santé des trois Zones de Santé du District Sanitaire de
la N'Sele.
Les résultats de ce travail vont nous permettre de
proposer au P N LT H A les niveaux de connaissances, d'attitudes et
des pratiques réelles aux prestataires des soins sur la prise en charge
de la THA.
· 5.- DOMAINE DE L'ETUDE
Notre étude est entreprise dans le domaine de la
santé publique ayant trait aux connaissances, attitudes, et pratiques
sur la prise en charge de la Trypanosomiase Humaine Africaine au niveau des
formations sanitaire localisés dans les aires de santé des
Zones de Santé du District Sanitaire de N'Sele.
· 6.- SUBDIVISION DU TRAVAIL
Notre travail s'articule autour de quatre chapitres dont le
premier est la Recension des écrits, le second expose la
méthodologie de l'étude, la troisième présente les
résultats de nos recherches, et enfin le quatrième est
consacré à la discussion. Une conclusion accompagnée des
recommandations met fin à notre étude.
CHAPITRE I. REVUE DE LITTERATURE
1.1- DEFINITION DES CONCEPTS DE BASE
· 1.1.1- Evaluation
MUTUMBI (2008) estime que l'évaluation
peut être défini comme un processus systématique qui
consiste à porter des jugements de valeur sur les éléments
ou les événements en référence et de s'en servir
pour améliorer les activités en cours et promouvoir une
planification plus efficace par un choix judicieux entre diverses actions
possibles. L'auteur ajoute en disant que l'évaluation est
l'appréciation périodique d'un projet en terme d'efficience,
d'efficacité, d'impact, de validité et de pertinence par rapport
aux objectifs fixés.
D'autre part, MANZAMBI (2008)
démontre que durant la phase d'évaluation, l'accent est mis sur
l'analyse de l'efficience et de l'efficacité de l'intervention et
spécialement sur le niveau des résultats atteints, sur l'objectif
spécifique et les objectifs globaux. Ceci s'explique spécialement
dans le cas de l'évaluation à mi - parcours. Si
l'évaluation ex-post est réalisée, elle se focalisera
également sur l'impact.
Pour OMANYONDO (2002), avant
d'évaluer, il faut se poser tout d'abord deux questions
fondamentales :
- Pourquoi l'évaluation ?
- Comment la faire ?
L'auteur conclut pour dire que l'évaluation est proche
de l'audit (comparaisons par rapport à un
protocole de référence)
· 1.1.2- Connaissance
Pour DEBOVER et coll.
(2000), BERNARD et coll. (2002), la
connaissance est une action qu'exerce une chose, un phénomène,
une situation sur quelqu'un ou quelque chose
Dans la présente étude le mot
Connaissance, est pris dans le sens d'un
ensemble de techniques permettant de dégager des
généralités de grands ensembles de données,
c'est-à-dire de décrire de manière utile et
compréhensible les régularités émergeant de ces
données.
AMULI Jiwe (2008) définit la
connaissance comme étant une notion qui implique diversité et
multiplicité, et qui donne lieu à des différences et
à des similitudes dans divers types du savoir
· 1.1.3- Attitudes
La notion d'attitude se définit comme un état
mental et neuropsychologique de préparation de l'action, organisé
à la suite de l'expérience et qui concerne une influence
dynamique sur le comportement de l'individu vis-à-vis de tous les objets
et de toutes les situations qui s'y rapportent
(http://fr.wilkipedia.org/wiki/attitude-(psychologie)
L'auteur définit l'attitude comme une opinion
adoptée par une personne ou par un groupe qui détermine une
façon d'agir.
· 1.1.4- Pratique
Selon Micro Robert, (1989), la pratique s'attache aux faits,
à l'action. Par contre l'auteur considère la pratique comme une
mise en application d'une activité, ou d'une théorie
· 1.1.5- Prestataires de soins
OMS (2001) soutient qu'un prestataire de
soins est une personne fournissant des services à la demande afin
d'aider d'autres personnes dans leurs activités quotidiennes et de les
soutenir dans leur performance au travail, dans l'éducation ou dans
d'autres situations de la vie, services fournis grâce aux fonds publics
ou privés ou sur une base volontaire, comme les prestataires de services
d'entretiens ménagers, assistants personnels, assistants au transport,
aides rémunérés.
Alors que dans notre étude, un prestataire de soins
est une personne qui bénéficie des attributions ou des
tâches nécessaires versées par un organisme public dans
un but social.
1.2- GENERALITES SUR LA THA
· 1.2.1- Introduction
La Trypanosomiase humaine africaine (THA) ou Maladie du
Sommeil est actuellement en recrudescence : c'est une maladie oubliée,
une maladie négligée. Soixante millions de personnes sont
menacées dans 36 pays d'Afrique sub-saharienne. On admet qu'il y a
actuellement 70 000 personnes infectées.
Le trypanosome est toujours aussi virulent : la
létalité est de 100% en l'absence de traitement. Le traitement
est toujours aussi toxique : le mélarsoprol est un composé
arsenical.
· 1.2.2- Définition
La THA est une maladie parasitaire due à
un protozoaire flagellé :
Le trypanosome est transmise par une mouche : la glossine
ou mouche tsé-tsé.
C'est aussi une maladie strictement africaine, due
à deux trypanosomes :
Trypanosoma brucei gambiense et Trypanosoma brucei
rhodesiense
Dans chaque pays, la distribution spatiale de la maladie est
très hétérogène et se répartit par foyers et
micro foyers.
C'est une maladie évoluant classiquement en
deux phases :
Après une période d'incubation, qui peut durer
des années en cas de THA à T b.
gambiense :
Ø Phase lymphatico-sanguine : envahissement du
système lymphatico-sanguin par les trypanosomes,
Ø Phase de polarisation cérébrale :
présence du trypanosome dans le système nerveux central avec
signes neurologiques et troubles du sommeil.
Ces deux phases peuvent s'imbriquer et on distingue sur le
plan thérapeutique deux stades dépendant de l'examen du liquide
céphalo-rachidien : stade 1, LCR normal; stade 2, LCR pathologique.
L'auteur définit la THA ou la maladie du sommeil comme
étant une affection endémo-épidémique propre
à l'Afrique intertropicale, causée en R.D.Congo par un parasite
flagellé appelé trypanosome brucei ganbiense, transmis à
l'homme d'un individu sain par la piqûre de la glossine ou mouche
tsé-tsé.
· 1.2.3- Rappel
épidémiologique
Il y a deux sortes de trypanosomiases.
· 1.2.3.1- Les parasites
Selon OMS (1998) nous avons deux types des
parasites :
· Trypanosoma brucei
gambiense : est responsable de la THA dans sa forme
chronique : un sujet peut être infecté pendant des mois, voire des
années, sans présenter le moindre symptôme de la maladie
qui est une fois déclarée constamment mortelle, si non
traitée. Il sévit en Afrique de l'ouest et centrale avec comme
réservoir de virus : hommes, animaux (porcs) ;
· Trypanosoma brucei rhodesiense : est
responsable de la forme aiguë d'évolution rapide, mortelle si non
traitée en quelques semaines ou quelques mois seulement. Il sévit
en Afrique de l'est et australe avec comme réservoir de
virus : animaux (antilopes), hommes.
· 1.2.3.2- Les vecteurs
Les glossines ou mouches tsé-tsé, sont des
diptères hématophages. Les mouches tsé-tsé vivent
en Afrique et leur distribution est liée à leur habitat : la
végétation au bord des cours d'eaux et des lacs, des
forêts-galeries et des vastes étendues de savane arbustive. On
distingue : Glossina palpalis, glossina tachinoides qui transmet
T. brucei gambiense et Glossina morsitans qui transmet T.
brucei rhodésiens. L'inoculation se fait par piqûre
infectante. (cfr Gentilini,1993).
La présence des glossines dépend de quatre
facteurs : la chaleur (température entre 25 et 30° C),
l'humidité, l'ombrage, la présence de nourriture. La limite de
distribution des glossines est entre deux lignes situées d'une part du
14e au 10e parallèle Nord (Sénégal /
Somalie) et d'autre part sur le 20e parallèle Sud, au nord du
désert du Kalahari.
· 1.2.3.4- Immunologie et
neurophysiologie de la THA
Selon Gentilini (Op. cit) l'immunologie
neurophysiologie de la THA est encore mal connue.
On sait actuellement que les trypanosomes secrètent un
facteur activant les lymphocytes T.
Ceux-ci libèrent alors de l'interféron gamma
(IFN gamma) qui favorise la croissance du parasite, active les macrophages et
participe à l'immunodépression. Chez les souris, les macrophages
activés par l'INF gamma synthétisent du monoxyde d'azote (No) qui
exerce un effet antiparasitaire et participe également à
l'immunodépression. Les trypanosomes possèdent une
glycoprotéine de surface variable (VSG).
Qui induit l'apparition d'auto anticorps anti-tryptophane
like par réaction croisée et de tumor necrosis factor alpha
(TNF). Celui-ci favorise la différenciation des lymphocytes B et le
passage des anticorps dans le SNC. Les anticorps
anti-galactocérébroside (Galc) et antineurofilaments (NF) sont
dirigés contre les constituants du SNC, respectivement la myéline
et le neurone. Ils seraient spécifiques de l'atteinte neurologique.
L'aboutissant est la méningo-encéphalite ou
pan-encéphalite trypanosomienne ou leucoencéphalite
démyélinisant par rupture de la barrière hémato
encéphalique.
· 1.2.4- Etude clinique de la THA
à T.b. gambiense
L'OMS (Op. cit), présente l'aspect
clinique de la THA de la manière suivante :
I.2.4.1. L'inoculation des trypanosomes :
Le chancre ou trypanome (furoncle sans tête) apparaît 8
à 10 jours après la piqûre.
I.2.4.2. La phase lymphaticosanguine
ou phase de généralisation : Le délai
d'apparition va de quelques semaines à plusieurs années
(jusqu'à 5 à 8 ans).
Quatre signes sont essentiels :
§ Fièvre irrégulière, avec
céphalées et arthralgies,
§ Prurit intense,
§ Trypanides : éruptions
érythémateuses, maculeuses ou papuleuses, de 5 à 10 cm,
disparaissant spontanément sans laisser de traces,
§ Adénopathies cervicales postérieures et
supra-claviculaires (triangle de Winterbotton), elles peuvent être
généralisées.
A ces 4 signes s'associent :
· Hépatomégalie,
splénomégalie,
· Troubles cardio-vasculaires : clinique et/ou
ECG : troubles de la conduction et de la dépolarisation,
· OEdèmes des bras et des jambes, souvent
associés à une anémie,
· Bouffissure du visage et des paupières,
· Manifestations neurologiques : latentes, mais
à rechercher de manière systématique :
- Par l'interrogatoire : paresthésies, crampes,
céphalées fronto-occipitales nocturnes, insomnie nocturne,
- Par l'examen clinique : réflexes anormaux, palmo
mentonnier, cheiro-oral (réflexes archaïques du tronc
cérébral).
I.2.4.3. Phase de
polarisation cérébrale
Aux signes de généralisation :
fièvre, prurit, ganglions s'ajoutent les signes de
méningo-encéphalite :
Ø Troubles de la vigilance, en particulier troubles du
sommeil : classiquement hypersomnie diurne, d'où le nom de
« Maladie du Sommeil », en fait, alternance veille sommeil
en cycles d'autant plus courts que les malades sont plus gravement
atteints ;
Ø Troubles moteurs, du tonus, des
réflexes : tremblements, mouvements anormaux, troubles de la
coordination (démarche ébrieuse, incoordination totale), hyper
réflectivité;
Ø Troubles sensitifs : hyperesthésie
cutanée et profonde (signe de la clé de
Kérandel) ;
Ø Troubles psychiatriques : hallucinations,
comportement imprévisible, asocial, troubles de l'humeur
(indifférence, excitation), perturbation des instincts.
Elle aboutit au coma et à la cachexie sommeilleuse
terminale.
· 1.2.5- Formes cliniques de la
THA
BCT (1995) stipule que la THA
à T. brucei gambiense est une maladie chronique, mais
constamment mortelle si non traitée, la THA à T.
brucei rhodesiense d'Afrique de l'Est
et d'Afrique australe est une maladie aiguë de début brutal, avec
atteinte cardiaque (myocardite) et rénale (protéinurie),
d'évolution rapidement fatale.
La forme de l'enfant se caractérise
par un début brutal à type de syndrome neurologique
fébrile (convulsions, coma) et des séquelles neuropsychiatriques
si le traitement est tardif.
Les formes selon la contamination l'infection
survient suite à la piqûre de la mouche tsé-tsé.
D'autres modes de contamination sont possibles : la contamination de la
mère à l'enfant et la contamination par contact accidentel :
manipulation de sang contaminé en laboratoire.
· 1.2.6- Diagnostic de la THA :
mise au point d'un arbre décisionnel
Selon BCT (Op. cit), le diagnostic de la THA
est basé sur un dépistage actif en quatre étapes.
I.2.6.1. Première
étape :
Diagnostic indirect par tri de la population par agglutination
sur carte ou CATT (Card Agglutination Test for Trypanosomiasis) sur sang
total, à lecture immédiate (sensibilité :
90,4%, spécificité : 95%).
I.2.6.2. Deuxième
étape :
Chez les sujets CATT positif (CATT +) :
palpation-ponction ganglionnaire (ppg). Résultats : si
présence de trypanosomes (T + à la ppg), le
diagnostic de THA est confirmé.
I.2.6.3. Troisième
étape :
Titration du CATT (dilution du CATT sur des dilutions
successives) si absence de trypanosomes à la ppg (T -
à la ppg). Si titration > 1/8
(spécificité : 99,5%), poursuivre le bilan par la recherche
des trypanosomes, si < 1/8 : sujet considéré comme
indemne.
I.2.6.4. Quatrième
étape :
Recherche parasitologique sur le sang veineux si CATT> 1/8
par centrifugation sur tube capillaire héparine (CTC). Si CTC
négative: recherche parasitologique par minicolonne échangeuse
d'anions (mini Anion Exchange Centrifugation Technique ou mAECT).
A l'issue de ces quatre étapes, quatre
catégories de sujets sont définies :
ü Sujets indemnes : CATT négatif, ou CATT
positif mais T - et titration du CATT < 1/8.
ü Sujets malades : T + à la
ppg, à la CTC ou à la mAECT,
ü Sujets malades : CATT > 1/8.
ü Sujets sérologiques : CATT = 1/8, T
-, sujets classés « à suivre ».
Le deuxième enjeu du diagnostic de laboratoire est le
diagnostic de l'atteinte neurologique. Le diagnostic de THA posé, le
diagnostic de stade détermine alors le traitement à prescrire
par l'examen du LCR. Trois paramètres conventionnels sont
utilisés sur le terrain : la cytorachie > 5 à 20
cellules/uL selon les équipes, protéinorachie > 37 mg/100 mL,
recherche directe du parasite. Pour simplifier, on retient : stade
1 : < 10 cellules/uL et stade 2 : > 10 cellules/uL.
Cet arbre décisionnel est bien adapté
actuellement aux conditions de terrain. Deux techniques ont
été développées récemment :
§ La recherche d'une synthèse intra-thécale
d'IgM par les techniques d'agglutination de particules de latex (positif si
> 1/8),
§ La recherche d'anticorps spécifiques de la phase
nerveuse : le dot-ELISA détecte les anti-Galc et les anti-NF
spécifiques de l'atteinte neurologique.
Ces techniques sérologiques ont montré une
sensibilité de 83,2% et une spécificité de 100% et
seraient applicables sur le terrain. En définitive, le diagnostic de la
THA par des analyses sérologiques, suivies d'un examen microscopique,
est basé sur une méthode laborieuse et coûteuse. La FNID
(Fondation pour l'Initiative en matière de Nouveaux Diagnostics) et
l'OMS concentrent leur action sur la mise au point d'outils simples d'emploi et
efficaces dans les conditions de terrain, là où la maladie a la
plus forte prévalence.
· 1.2.7- Traitement
Le type de traitement à administrer dépend du
stade de la maladie: les produits utilisés au cours de la
première période étant moins toxiques, plus faciles
à administrer et plus efficaces. Plus le diagnostic est précoce,
plus les perspectives d'une guérison sont bonnes. Le succès du
traitement au cours de la deuxième période dépend de
l'utilisation d'un médicament capable de franchir la barrière
hémato-encéphalique pour atteindre le parasite. De tels produits
sont plus délicats à administrer. Quatre d'entre eux sont
homologués pour le traitement de la maladie et fournis gratuitement aux
pays d'endémie dans le cadre d'un partenariat de l'OMS avec
Sanofi-Aventis (pentamidine, mélarsoprol et éflornithine) et avec
Bayer AG (suramine).
LAVEISSIERE.C. et coll. (1983) la
trypanosomiase évoluent en deux stades différents. Le choix du
traitement est basé sur les résultats de l'analyse du L.C.R. Le
patient ayant un GB normal, GB = 5 est considéré comme au
1er stade et pas de trypanosomes dans LCR ; alors que, si LCR
est anormal > 5, il est considéré au 2e stade et
présence des trypanosomes dans LCR.
1. Stade Lymphatico - Sanguine ou 1er
Stade
· Pentamidine : qui est un trypanocide actif au
stade Lymphatico - sanguine, la dose est de 4 mg/Kg/j/8jrs ne pas
dépasser. Chaque matin 1inj/j.
2. Stade Nerveux ou 2e Stade
· Arsobal : ce trypanocide en IV a la dose moyenne
de 10 jours associée à une corticothérapie, dose 0,04
mg/Kg/j/10 jours pratiqués en Kinshasa. La dose moyenne de 3 injections
de 3,6 mg/j ou 1ml /10 Kg/j en deux séries. trois injections
séparées par un repos de 7 jours à l'intérieur du
pays.
N.B. ARSOBAL habituellement comme
première ligne de traitement, mais devient traitement de la
deuxième ligne.
· DFMO ou EFLORITHINE : c'est un médicament
trypanostatique non trypanocide, la dose 400 mg/Kg/j/14jrs, 100 mg/ en IV
chaque 6 heures pendant 14 jours en IV, dans le sérum
physiologique ; 150 mg/Kg chez l'enfant.
· 1.2.8- Prise en charge et Conduite
pratique du traitement
La prise en charge comprend trois étapes :
· le dépistage qui permet d'opérer un
premier tri des personnes susceptibles d'être infestées. Il
s'effectue par des tests sérologiques et par la recherche de signes
cliniques - généralement la présence de ganglions
cervicaux enflés.
· le diagnostic montre la présence
éventuelle du parasite.
· le diagnostic de phase permet de connaître le
stade de la maladie. Il est basé sur l'examen du liquide
céphalorachidien après ponction lombaire et permet ainsi de
déterminer le traitement adéquat.
Le diagnostic doit être fait le plus précocement
possible et avant le stade neurologique, afin d'éviter le recours
à un traitement complexe difficile et présentant des risques. La
première phase asymptomatique prolongée de T.b.gambiense
est l'un des facteurs qui nécessitent le recours à un
dépistage actif et exhaustif de la population à risque afin de
repérer les sommeilleux à un stade précoce et de
réduire la transmission.
Selon l'OMS (2006) les traitements actuels
contre la THA au stade avancé sont les suivants :
v Melarsoprol :
Très toxique, à taux d'échec croissant,
administré à la majorité des patients au 2e stade de la
THA en 2007 ; Introduit dans les années 1940, ce médicament
à base d'arsenic demeure le plus utilisé dans le traitement de la
THA en stade 2, malgré un niveau élevé de toxicité
impliquant une létalité de 5 à 6 % liée notamment
à une encéphalopathie réactionnelle. Des taux croissants
d'échec thérapeutique sont signalés pouvant atteindre 50 %
dans certaines régions.
v Eflornithine (DFMO) :
Mieux toléré, efficace, mais exigeant
énormément de ressources, administré à environ 30 %
des patients en 2007. Dans les années 1980, ce médicament
anticancéreux à faculté trypanostatique fut
évalué puis recommandé en 1989 par l'Agence
américaine pour l'Alimentation et les Médicaments (FDA) comme
traitement contre la THA à Trypanosoma brucei gambiense au stade
avancé. L'expérience récente a montré que
l'éflornithine est un médicament de première ligne
très efficace et plus sûr que le mélarsoprol. Cependant son
utilisation généralisée, et notamment dans des
régions sans ressources, est compromise par la complexité de son
administration. Elle requiert des perfusions lentes, toutes les 6 heures, 4
fois par jour et durant 14 jours, du personnel infirmier, une supervision
médicale et du matériel accessoire en quantité (tel que
des solutions pour les perfusions, l'équipement pour effectuer ces
perfusions, des compresses stériles). Néanmoins, si dans les cinq
dernières années seuls 15 % des patients ont pu
bénéficier de ce traitement, le pourcentage ne cesse de
croître (atteignant 30 % en 2007) grâce à la mise au point
et à la distribution par l'OMS de kits de traitement à
l'éflornithine comprenant tout le matériel et les instructions
nécessaires.
v Nifurtimox :
Non coûteux, facile d'utilisation, mais une
efficacité limitée en monothérapie et non
enregistré contre la THA. Ce médicament
trypanocide à prendre par voie orale, enregistré comme traitement
contre la maladie de Chaggas, fut utilisé dans certains cas à
titre compassionnel pour soigner la THA en stade 2. Mais son efficacité
reste trop limitée pour qu'il soit utilisé en monothérapie
contre cette maladie mortelle.
MSF/Epicentre a étudié des
associations entre nifurtimox, eflornithine et mélarsoprol :
l'association nifurtimox + eflornithine (NECT) au stade 2, a la meilleure
tolérance et permet la réduction du nombre de perfusions
d'éflornithine (7 jours au lieu de 14). NECT s'adapte mieux au
fonctionnement des centres de santé car elle ne requiert que deux
perfusions quotidiennes, sans perfusions de nuit ; les résultats
positifs de cette étude clinique, portant sur une amélioration
thérapeutique contre la maladie du sommeil au stade avancé ont
été présentés au 57ème congrès annuel
de l'ASTMH (American Society of Tropical Médicine & Hygiène),
à la Nouvelle-Orléans. Les conclusions de cette étude
montrent que NECT est un traitement sûr, efficace et pratique.
(
http://www.epicentre.msf.org)
NB. Cette association de nifurtimox
et eflornitine (NECT) devient un traitement de première intension ou de
la première ligne.
· 1.2.9- PRISE EN CHARGE
D'EVENEMENTS INDESIRABLES
· 1.2.9.1- PRINCIPES GENERAUX
Ø Surveillance quotidienne des malades.
Ø Régularité dans la prise des signes
vitaux.
Ø Toujours explorer pour exclure les autres causes de
l'événement indésirable.
Ø Ne pas être trop interventionniste.
· 1.2.9.2- DEFINITION D'UN
EVENEMENT INDESIRABLE
OMS/TDR, défini un
événement indésirable comme toute manifestation
médicale indésirable (n'importe quel signe, symptôme, ou
maladie défavorable y compris des examens biologiques), associée
temporellement à l'usage du produit étudié et qui n'est
pas nécessairement liée au traitement par un lien de cause
à effet. (
http://www.chu-toulouse.fr/declaration-des-evenements)
· 1.2.9.3- PRINCIPAUX SYMPTOMES
DES Evénements Indésirable
JANNIN (2001), classe les principaux
symptômes d'événements indésirables de la
manière suivante :
1. CONVULSIONS
La plupart des malades ont un épisode isolé. Les
infusions rapides de DFMO augmentent le risque de convulsions ; dans la
plupart de cas il ne faut pas interrompre le traitement du DFMO et on peut
recommencer juste après la récupération clinique
- Conduite à tenir
Ø Position latérale de sécurité
Ø Prévention des escarres
Ø Diazépam 10 - 20 mg IV lente
Ø Phénobarbital 5mg/Kg en IV très lente
si les convulsions ne cessent pas malgré le diazépam
- S'il existe plus de deux épisodes de convulsion, on
administre Phénobarbital 50mg/jour per os, à
titre prophylactique.
2. ENCEPHALOPATIE REACTIONNELLE AIGUE
Les ERA sont très rares avec le DFMO, mais le
traitement est le même qu'avec le mélarsoprol
- Conduite à tenir
Ø La durée et l'intensité de ce
traitement seront adaptées à l'évolution de malade.
Ø Maintenir une voie veineuse pour l'administration des
solutions (saline et glucose 5%).
Ø Dexaméthazone 12 mg IV immédiatement et
après 4mg/8heures et après 4mg/8heures IV.
Ø Mannitol 20% très rapide (500cc en 20
minutes). Peut être répété toutes les 6 heures.
Ø Furosémide IV 20 mg/12 heures le premier jour.
Après 20 mg/24heures IV.
Ø Phénobarbital, IV très lente
50mg/4heures ; la fréquence s'élargira ou s'arrêtera
en fonction de la régression des convulsions.
Ø Diazépam 30 mg/6heures IV.
Ø Le malade doit rester avec une sonde vésicale
pour établir le bilan des liquides.
Ø Observer les signes vitaux toutes les heures.
3. TREMBLEMENTS
· Si tremblements incommodants
- Administrer artane 3x5mg/jr x 10jrs
- Vit B1, B6, B12
· Si pas incommodants
- Observer
- Vit B1, B6, B12
4. TROUBLE DE L'HUMEUR
· Surveiller le patient (fugue, idée de suicide,
arrachement du cathéter...)
- Diazépam 10 à 20 mg IM ou IV dilué si
patient agité
- Prométhazine
- Largatyle 100 à 150 mg/jr
5. INSOMNIE
§ Observer
§ Si insomnie incommodante
- Doses ponctuelles de diazépam 10 mg le soir
6. HYPOACOUSIE (baisse de l'audition)
- Observer
- Suivre l'évolution
- S'il ya persistance 10 jours après traitement :
envoyer le patient consulter le spécialiste en ORL
7. VERTIGES
- Contrôler les signes vitaux
- Doser l'hémoglobine
- Surveiller le malade (éviter la chute)
8. NEUROPATHIE PERIPHERIQUE
- Assurer un bon nursing
- Rassurer le patient que cela est passager
9. VOMISSEMENTS
· Si le patient vomit
- Moins de 30 minutes après la prise du
NIFURTIMOX ; répéter la dose
- Entre 30 minutes et moins d'une heure après la prise
du nifurtimox ; donner la moitié de la dose
· Surveiller l'état d'hydratation (SRO au besoin)
· Encourager l'alimentation
· Si persistance des vomissements
- Hydroxyde d'aluminium 30 minutes avant la prise du
nifurtimox
- Metoclopramide IM (selon le cas)
10. DIARRHEE
· Rechercher les causes possibles et traiter
· Surveiller l'état d'hydratation et au besoin
réhydrater le malade (SRO)
· Surveiller les signes vitaux
11. ANOREXIE
· Surveiller le malade
· L'encourager à manger
12. HOQUET
· Si incommodant
- Metoclopramide 2 x 10mg IM
· Si persistance
- Largatyl
13. DOULEURS ABDOMINALES
· Examiner le patient à la recherche des causes
possibles et les traiter
· Si pas de cause évidente
- Surveiller le malade
- Lui expliquer que cela est probablement dû au
traitement
14. CONSTIPATION
· Examiner le patient pour exclure les autres causes de
constipation
· Encourager le malade à avoir une diète
riche en légumes et en fruits, et boire suffisamment d'eau
15. OEDEMES
· Examiner le patient pour exclure les autres causes
d'oedème
· Si possible faire un bilan cardiaque et rénal
· Ensuite surveiller le patient
16. SECHERESSE BUCCALE
· Observer
· Encourager le malade à boire suffisamment
d'eau
17. ARYTHMIE
· Surveiller les signes vitaux
· Faire appel au médecin si nécessaire
18. HYPOTENSION/CHOC
· Remplissage vasculaire
· Examiner le malade pour exclure les autres causes
· Ensuite surveiller les signes vitaux
19. FIEVRE
En cas de fièvre pendant le traitement
· Paludisme ? si c'est le cas traiter
· Chercher les signes et symptômes d'une infection
bactérienne locale ou disséminée : abcès
superficiel (autour du cathéter) , parties molles profondes (palpation
des cuisse, bras, avant-bras, et mollet), pneumonie (auscultation pulmonaire),
arthrite septique (examen des articulations)
· Si le paludisme et l'infection bactérienne sont
exclus, administrer le paracétamol et réexaminer toutes les 6
heures (la fièvre pourrait être d'origine médicamenteuse)
· Si la fièvre est élevée
(>39°c), il faut interrompre l'administration de DFMO. Le traitement
pourra être repris selon l'évolution clinique du malade
20. HYPERTENSION
· Surveiller le malade
· Au besoin, administrer un diurétique (lasix)
· Si possible faire un bilan cardiaque et rénal
21. INFECTION
Ø Surinfection bactérienne :
- C'est la principale cause de décès parmi les
complications du traitement au DFMO
- L'infection bactérienne peut être locale ou
disséminée. Les foyers les plus fréquents sont :
§ Abcès superficiel
§ Parties molles profondes
§ Pneumonie
§ Arthrite septique
Ø En cas de suspicion d'infection de tissus
mous :
§ Cloxacilline 1gr/ 6heures
Ø En cas d'infection sévère ou pas de
réponse par voie orale, utiliser la cloxacilline intraveineuse plus
gentamicine 80mg/12heures IM (7 jours au minimum)
Ø S'il ya présence d'abcès, il faut
l'évacuer
Ø En cas de phlébite :
§ Si sévère ou avec de la fièvre
traiter avec cloxacilline, 1gr/6heures per os
Ø En cas d'infection sévère
(septicémie), utiliser les antibiotiques de large spectre.
Ø En cas de pneumonie d'aspiration, il faut
considérer le traitement contre les germes anaérobies et il
faudra une thérapie combinée.
22. MAUX DE TETE
§ Exclure les autres causes
§ Si céphalées incommodantes :
paracétamol
§ Surveiller les signes vitaux
NB : en dehors de ces effets
indésirables, s'ajoute :
- L'asthénie physique,
- La toux,
- Prurit,
- Rush cutané.
· 1.2.10- Prophylaxie de la
THA
BURKE (2000), quatre objectifs visent
à interrompre la transmission de la trypanosomiase par :
- La mise en place d'équipes mobiles pour un
dépistage actif
- Le traitement systématique des malades
- La lutte contre les glossines : pièges à
glossines, moyen rudimentaire, très actif. Mais la lutte anti
vectorielle ne semble pas être une stratégie préventive
actuelle.
- La protection individuelle contre les piqûres de
glossines.
En dehors de ces objectifs, l'auteur pense que la meilleure
prophylaxie de la THA serait d'une part d'élever le niveau des
connaissances, attitudes et pratiques de prestataires de soins dans le
dépistage précoce de cas, le traitement systématique des
malades, dans la lutte contre les glossines et la protection individuelle
contre les piqûres des glossines, et afin d'intégrer les
activités dans toutes les structures sanitaires d'autre part.
· 1.2.10.1- LUTTE CONTRE LE
VECTEUR
Selon OMS (1998), la lutte anti vectorielle
dans un foyer épidémique a pour objectif de réduire
drastiquement la population vectrice à un niveau tel que la
transmission de la maladie soit sensiblement réduite voir interrompue.
BELETE H. et col. (2004), GAUTEUX.
JP. et col. (1986) disent que les stratégies de contrôle
du vecteur sont multiples : insecticide au sol, spray aérien ou sur
du bétail, différentes sortes des pièges et écrans
imprégnés d'insecticides ou substances adurantes attractives pour
les glossines (acétone, urine des bovins...) écrans
électriques, la technique de lâcher des males stériles.
Pour BCT (1995), en R.D. Congo, on organise
une lutte anti vectorielle sélective à base communautaire
utilisant des pièges de type BCT.
Fig. n° I Le piégeage

· 1.3.- LES ETUDES ANTERIEURES
L'ambassade de France, en 2005 avait commandité une
étude sur l'évaluation du système de surveillance
épidémiologique (SSE) de la Trypanosomiase Humaine Africaine
(THA) dans la Province du Bandundu en R.D.Congo.
Les auteurs associés dans cette étude :
APLOGANA, N'DJOLOKO B. et OLIVIER G. le présentateur de
l'étude fut SESE Claude actuellement Médecin directeur adjoint
du Programme National de Lutte contre la Trypanosomiase Humaine Africaine
(PNTHA) en R.D.Congo.
Les objectifs de cette évaluation étaient de
décrire le fonctionnement du SSE au Bandundu et d'analyser ses
qualités. L'évaluation qui avait eu lieu du 17/01/2005 au
08/02/2005 à Kinshasa et dans le Bandundu, était basée sur
la revue documentaire, l'examen des supports, l'analyse des statistiques et
l'interview des acteurs du programme national de lutte contre la THA à
tous les niveaux de la pyramide sanitaire.
Le résultat de cette étude relève que le
fonctionnement réel du SSE de la THA dans la Province de Bandundu
était caractérisé par une intégration insuffisante
des activités de THA aux autres activités de la santé, une
capacité insuffisante de dépistage et de diagnostic de cas de
THA, une faible utilisation des supports de données proposées
liées à une absence de supports pré imprimés, des
retards de notification des cas dus aux difficultés logistiques de
transmission des données, une absence d'analyse des données de
THA aux niveaux périphériques et intermédiaires du
système de santé, une supervision insuffisante des
activités de surveillance de la THA et une communication insuffisante
en matière de la THA. Il avait remarqué que le SSE de THA dans
son fonctionnement actuel n'était pas simple en ce qui concerne le type
et la qualité d'informations, la collecte des données, les moyens
et le circuit de transmission des données ; il n'est pas souple car
basé essentiellement sur les unités mobiles.
En conclusion, en janvier 2005, ils ont remarqué que le
SSE de la THA en R.D.Congo présente des points forts qui méritent
d'être consolidés (sensibilité,
représentativité, réactivité). Il présente
aussi des insuffisances qui doivent être améliorées
notamment la simplicité, la souplesse, l'acceptabilité et
l'intégration au système de santé.
TSHIMUNGU K.et coll.(2008), dans leur
étude sur les Connaissances, comportements, pratiques et croyances des
habitants de Kinshasa (République Démocratique du Congo) face
à la trypanosomiase humaine dont l'objectif était de
déterminer, auprès des habitants de la zone endémique de
Kinshasa, le niveau de leurs connaissances, de leurs comportements de leurs
pratiques et de leurs croyances locales au sujet de la maladie du
sommeil ; et que les méthodes d'investigation portent sur une
étude cas/contrôle. Une méthode à la fois
quantitative et qualitative a été utilisée (questionnaire
structuré et focalisation sur des groupes de discussion). Les patients
étaient des malades atteints de trypanosomiase entre le 1er
janvier 2004 et le 31 décembre 2005 et enregistrés par le
Programme National de Lutte contre la Trypanosomiase Humaine (PNLTHA-RDC). Les
cas contrôlés étaient des résidents
séronégatifs pour la trypanosomiase (CATT négatif). Le
rapport cas/contrôle était de 1/2. Résultats : 437 malades
trypanosés et 874 contrôles sont inclus dans l'étude. Le
niveau des connaissances sur les notions élémentaires, à
propos de la trypanosomiase, est bas parmi les patients (44%). La proportion
de participants à l'étude ayant un niveau d'éducation bas,
est plus importante dans le groupe des malades (40 %) que dans le groupe
contrôle (25,6 %). L'origine supranaturelle de la trypanosomose est
évoquée comme divine, sous dépendance de sorcellerie et de
transgression aux règles. Des nombreuses réponses (31,4 %)
laissent entendre qu'un secours est recherché auprès des
églises quand les malades ne sont pas satisfaits des centres de
santé sensés assurer les premiers secours thérapeutiques.
Une forte proportion d'interrogés (87 %) sont favorables à une
détection passive. Après une étude statistiquement
significative, plusieurs facteurs apparaissent déterminants dans
l'acquisition des connaissances sur la trypanosomiase humaine dans la ville de
Kinshasa ; le niveau d'éducation : élevé 81 %, bas 19
%, (p < 0,0001); l'âge: > 20 ans, 89,9 %, < 20 ans, 10,1
% (p < 0,0001); le sexe: 57,2 % des malades sont des hommes et 42,8 %
des femmes (p < 0,001); le lieu de naissance: 51,4 % ne sont pas nés
à Kinshasa et 48,6 % sont autochtones ou nés à Kinshasa (p
<0,05); la mobilité dans les zones d'endémie: 56,3 % bougent,
43,7 % sont sédentaires (p < 0,0001). Conclusion: les connaissances
très restreintes des populations entraînent un manque
général d'intérêt pour la trypanosomiase. Leur
comportement illustre l'absence d'intérêt pour la lutte contre la
trypanosomiase. Les croyances et les pratiques des habitants de Kinshasa
(issues de leur conception de la maladie) et leurs comportements sont des
facteurs importants sur lesquels il faut peser afin d'assurer un suivi efficace
des programmes de lutte. En particulier il est nécessaire
d'apprécier dès le début le degré des connaissances
dans les stratégies de prévention et de lutter contre les
préjugés sociaux et les fausses croyances en informant et formant
les populations.
ODIIT M, et col. (2004), ont
démontré dans leurs études sur l'évaluation des
modèles de comportement en la matière et la sensibilisation des
patients à la maladie du sommeil en Ouganda que, pour ceux qui ont la
maladie du sommeil, les conséquences des retards de diagnostic sont des
mauvais pronostics au traitement et à un risque accru d'infection par la
mouche tsé-tsé.
Les Data on their sociodemographic and clinical
characteristics, health-seeking behaviour and delays in presentation and
diagnosis were collected from 119 patients with Trypanosoma
rhodesiense sleeping sickness who presented at the LIRI Hospital, Uganda,
between December 2000 and September 2002.données sur leurs
caractéristiques sociodémographiques et cliniques, la demande de
soins et des retards dans la présentation et le diagnostic ont
été recueillies auprès de 119 patients avec
Trypanosoma rhodesiense, la maladie du sommeil qui a
présenté à l'Hôpital de la Liri, l'Ouganda, entre
Décembre 2000 et Septembre 2002. The median total delay, from onset of
the illness to diagnosis, was 60 days. Le délai total médian,
entre l'apparition de la maladie au diagnostic, a été de 60
jours. The median service-provider delay (30 days) was markedly longer than the
median patient delay (17 days). Le service
médian-délai-fournisseur (30 jours) a été nettement
plus long que le délai moyen des patients (17 jours). Each of these
delays was, however, considerable and independently associated with patients
presenting with late-stage sleepness, giving odds ratios of 7.29 (95% CI:
3.10-17.14) and 2.98 (95% CI: 1.38-6.43), respectively.Chacun de ces retards
est toutefois considérable et associé de façon
indépendante avec les patients se présentant avec sleepness stade
tardif, ce qui donne les rapports de cotes de 7,29 (IC 95%: 3.10-17.14) et 2,98
(95% CI: 1.38-6.43), respectivement. Et l'Blood examination at the first visit
was also associated with the service-provider delay (odds ratio, 0.45; 95% CI:
0.22-0.95).examen sanguin à la première visite a également
été associé au service de retard fournisseur (odds ratio:
0,45; 95% CI: 0.22-0.95). Mais Most of the patients (77.4%) had either been
referred to the local sleeping-sickness hospital by other members of their
community or presented at the hospital on their own initiative; few had been
referred by other components of the local health system.La plupart des patients
(77,4%) avaient soit été renvoyés au sommeil locales
à l' hôpital de maladie par d'autres membres de leur
communauté ou présentés à l'hôpital de leur
propre initiative, peu avaient été renvoyés par d'autres
composantes du système de santé local. The results are
disappointing, not only in showing long delays in diagnosis (and therefore in
treatment) but also in indicating that much of the delay is attributable to the
service provider failing to diagnose sleeping sickness among symptomatic
individuals.Les résultats sont décevants ; pas seulement en
montrant des longs retards dans le diagnostic (et donc de traitement), mais
aussi en indiquant qu'une grande partie du retard est imputable au fournisseur
de services à défaut de diagnostiquer la maladie du sommeil chez
les patients symptomatiques.
PEPIN. J & Coll. (1989), dans leur
étude menée sur l'intégration de la lutte contre la THA
dans un réseau des centres de santé polyvalente, stipulent sans
équivoque que les centres de santé polyvalents peuvent apporter
une contribution significative au dépistage de la THA, et qu'au fur et a
mesure que personnel infirmier a été recyclé, la
proportion de NC dépistés par le CS est passée de 0
à 31,1% en 1987. La proportion de NC dépistés à
l'hôpital chez des habitants de NIOKI est restée stable pendant
cette période, aux environs de 20%, ainsi en 1987, 51% des NC de THA
ont été dépistés par des structures de
première ligne (CS ruraux, dispensaire).
La même étude démontre que, 83% de NC
dépistés par les CS l'on été grâce aux
examens très simples, la ponction ganglionnaire et la goutte
épaisse bien que la goutte épaisse, un examen un peu plus
difficile mais quand même accessible aux centres de santé et en
principe plus sensible que la goutte fraiche (GF), n'a été
positive que chez 24 de leur NC, et n'a été le seul examen
positif au niveau de centre de santé (CS) que chez 6 patients( parmi
les autres, 13 avaient un GF, positive, et 5 avaient un ponction ganglionnaire
(PG) positive). Jusqu'à preuve de contraire, nous croyons que ceci
reflète une sous utilisation de la GE et/ou une mauvaise technique
plutôt qu'une déficience intrinsèque du test.
Les mêmes auteurs signalent qu'à la
lumière de leurs résultats, ils pensent fermement que
l'intégration de la lutte antisommeileuse dans un réseau de soins
de santé primaire (SSP) est possible et souhaitable, et que les
organismes verticaux spécialisés dans la lutte contre la THA
devaient encourager matériellement et financièrement une telle
action.
· 1.4- MODELE CONCEPTUEL
· 1.5- HYPOTHESE DE LA
RECHERCHE
Nous postulons que :
Ø Il s'observerait un faible niveau des connaissances,
négatives attitudes et faible pratiques des prestataires des soins dans
la prise en charge de la Trypanosomiase Humaine Africaine.
Ø Ce faible niveau des connaissances, attitudes et
pratiques serait dû au faible niveau socio professionnel.
CHAPITRE II. METHODOLOGIE
2.1- TYPE D'ETUDE
Il s'agit d'une étude CAP, analytique transversale
réalisée dans les formations sanitaires (FOSA), des Zones de
Santé du District Sanitaire de N'Sele sur la prise en charge de
Trypanosomiase Humaine Africaine.
2.2 DESCRIPTION Du LIEU D'ETUDE
Notre étude est menée dans les formations
sanitaires des aires de santé des Zones de Santé du District
Sanitaire de N' Sele, qui est l'un de six Districts Sanitaire qui comporte la
Ville Province de Kinshasa.
Il a une population totale estimative au début de
l'année 2008 qui s'élève à 326.443 habitants avec
une superficie de 11.700 Km2. Il est limité au Nord par
la rivière N'Sele qui la sépare ainsi du District Sanitaire de
Ndijili et à l'Est, il est limité par le fleuve Congo qui au Sud
par de la Zone de Santé de Maluku I et II ; à l'Ouest par
les Zones de Santé de KINVULA et NSELO.
Se District dispose trois Zones de Santé
dont :
· Zone de Santé de Maluku 1 ;
· Zone de Santé de Maluku 2 ;
· Zone de Santé de N'Sele.
Aux seins de se trois Zones de Santé, il ya 39 aires de
santé planifiés dont 36 couvertes en PMA (soins curatifs,
préventifs et promotionnels) avec une population estimée à
283.884 habitants, et 5 structures offrant le PCA. Les Villages parsemés
qui habitent la population rurale ou elle s'occupent de l'agriculture et la
pêche ; et cette région contient des foyers important de
mouches Tsé-tsé qui pique à la longueur de la
journée les paysans autochtones et flottantes.
C'est au niveau de formation sanitaire (FOSA) qu'on retrouve
généralement un nombre très important des malades qui
proviennent de part et d'outre pour une prise en charge ; et plus part
des formations sanitaires n'ont pas intégrés les activités
de dépistage ni de prise en charge en THA.
Outre cette situation, le District Sanitaire de N'Sele dispose
de sites touristiques reconnus sur le plan National qu'International entre
autre : le plateau de Batéké avec tout ce qu'il regorge
comme plantations et fermes ainsi que le centre DAIPEN, N'Sele village,... qui
sont fréquentés régulièrement par la population
touristique.
Fig. 2 : Cartographie du district de la
N'Sele

2.3 POPULATION ET ECHANTILLON
2.3.1- POPULATION CIBLE
Les sujets qui constituent la population étudiée
comprennent tous les prestataires de soins oeuvrant dans les formations
sanitaires des Zones de Santé du District Sanitaire de N'Sele. Mais
Compte tenu des moyens, du temps prévus dans cette étude et
surtout de l'ampleur de la maladie du sommeil, nous nous sommes
décidés de travailler sur les vingt Aires de Santé
retenues comme cibles dans notre enquête, et qui satisferont aux
critères de sélection définis d'avance.
2.3.2- Population échantillonnée
AMULI Jiwe (2009), souligne qu'un
échantillon est un groupe de sujets tirés d'une population cible.
Il est destiné à fournir une information sur cette population.
Les individus sélectionnés sont réellement
observés. Les prestataires issus de 20 aires de santé et de 39
formations sanitaires des Zones de Santé du District Sanitaire de la
N'Sele déterminent ainsi notre population échantillonnée.
2.3.2.1- CRITERES D'Inclusion
La Population à l'étude se définit par
des critères d'inclusion. Ces derniers correspondent aux
caractéristiques essentielles d'éléments de la population.
Ainsi, pour qu'un sujet soit inclus dans notre étude, il doit
répondre aux critères suivants :
- Etre prestataire des soins dans les formations sanitaires
des Zones de Santé du District Sanitaire de N'Sele ;
- Faire partie de 20 Aires de Santé et de 39 formations
sanitaire des aires de santé des Zones de Santé du District
Sanitaire de N'Sele sélectionnées ;
- Etre actif et présent au moment de
l'interview ;
- Accepter de participer librement et volontairement à
l'enquête.
2.3.2.2- CRITERES D'EXCLUSION
Ces critères servent à déterminer les
individus qui ne feront pas partie de l'échantillon.
Pour notre étude, tout sujet ne répondant pas
aux critères d'inclusion décrits ci-haut a été
écarté de l'étude.
2.4- TAILLE De l'ECHANTILLON
La taille de l'échantillon de notre étude est le
nombre d'unités minimales auprès desquelles les données
doivent être collectées pour que les résultats soient
généralisables à la population dont l'échantillon a
été tiré ; Elle est fixée en tenant compte de
deux critères :
1. les ressources disponibles dont dépend la taille
maximum ;
2. les besoins du plan d'analyse prévu dont
dépend la taille minimum de l'échantillon.
Pour déterminer la taille de l'échantillon
à enquêter, nous avons utilisé la formule de Fisher qui
permet de déterminer la taille minimale en deçà de
laquelle l'échantillon ne peut être représentatif.
Soit,
N = taille de l'échantillon
Z = coefficient de confiance dont
l'écart est fixé généralement à 1,96.
P = proportion d'élément
possédant la même caractéristique ou la prévalence
du phénomène.
Dans notre étude il s'agit de la prévalence du faible
niveau des connaissances, attitudes et pratiques de prestataire sur la prise en
charge de la THA réalisé dans la pré enquête qui est
de 0,6
D = degré de précision ou
erreur standard.
Nous admettons une erreur standard de 0,05
Q = 1 - P qui détermine la population
des prestataires ayant un bon niveau de connaissance, attitude et pratique sur
la prise en charge de la THA.
N = =
= 368,793
= 368
Pour maintenir la puissance de l'étude nous avons
augmenté la taille de l'échantillon de 10% ce qui nous
ramène à 405 prestataires de soins.
Calcul du pas de sondage
Notre base de sondage a été
réalisée sur base d'une liste exhaustive de 420 prestataires de
soins de structures sanitaires et leurs aires de santé
sélectionnées dans notre étude ; nous avons
attribué un numéro à chaque prestataire.
Pour tirer notre échantillon, nous avons calculé
le pas de sondage ou l'intervalle de l'échantillon qui est la distance
standard entre les éléments (sujets) choisis de
l'échantillon.
K=
Soit K = pas de sondage = largeur de l'intervalle de
l'échantillon ;
N = taille de la population cible ;
n = taille désirée de
l'échantillon.
K =
= 1
Comme le pas de sondage ou l'intervalle de
l'échantillon qui est la distance standard entre les
éléments (sujets) choisis de l'échantillon est de 1, donc
tous les 405 premiers prestataires de soins se trouvant sur notre liste ont
été sélectionnés.
Tableau n° I : Taille de
l'échantillon
|
Population d'étude
|
Population
totale
|
Echantillon
|
|
Les prestataires de soins
|
420
|
405
|
|
TOTAL
|
420
|
405
|
2.5- METHODE D'ECHANTILLONAGE
Nous avons utilisé ici la méthode probabiliste.
Cette démarche se justifie par le fait que les sites ne sont que les
zones de santé avec lesquelles nous avons fait le travail. Elles
disposent d'Aires de Santés et des formations sanitaires qui
constituent le District Sanitaire de N'Sele. Pour ce faire, nous nous sommes
décidés de travailler sur les 20 aires de santés, et avons
procédé au tirage au sort sans remise sur les 57 formations
sanitaires viables et opérationnelles retenues pour notre étude
afin de déterminer les 39 formations sanitaires. Cette méthode a
l'avantage de faire participer toutes les structures sanitaires et d'accorder
la chance à toutes d'être sélectionnées afin
d'accroître la représentativité.
Tableau n° II.
Répartition des Prestataires par Aire de Sante, Formation
Sanitaire et Zone de Santé
|
ZONE DE SANTE
|
AIRES DE SANTE
|
FORMATION SANITAIRE
|
PRESTATAIRES
|
|
Z.S MALUKU I
Z.S MALUKU II
Z.S N'SELE
|
15
11
13
|
20
17
20
|
322
264
471
|
|
TOTAL
|
39
|
57
|
1057
|
.
Au regard de ce tableau, les données statistiques se
représentent de la manière suivante : sur 39 aires de
santé que regorgent le District Sanitaire de la N'Sele, nous avons
choisi 20 aires de santé soit 51%. Partant de ses 57 formations
sanitaires, nous avons prélevé 39 formations sanitaires soit 68%
de l'ensemble du District Sanitaire précité.
Tableau n° III : REPARTITION
PROPORTIONNELLE DES PRESTATAIRES DE SOINS SELON LES AIRES DE SANTES ET
SELON LES STRUCTURES SANITAIRES
|
N°
|
AIRES DE SANTES
|
STRUCTURES SANITAIRES
|
Nbres PREST.
|
PROPORTION
|
|
1
|
MONACO
|
CHM MALUKU
|
72
|
0,171428571
|
|
|
|
ARME DU SALUT
|
30
|
0,071428571
|
|
|
|
SIFORCO
|
27
|
0,064285714
|
|
2
|
MBAKANA
|
MBAKANA
|
27
|
0,064285714
|
|
|
|
LOBIKO
|
10
|
0,023809524
|
|
|
|
KINTA
|
5
|
0,011904762
|
|
|
|
IBI
|
5
|
0,011904762
|
|
|
|
NSUNI
|
6
|
0,014285714
|
|
|
|
BWATABA
|
6
|
0,014285714
|
|
3
|
MAMPU
|
MAMPU
|
17
|
0,04047619
|
|
|
|
KINZONO
|
3
|
0,007142857
|
|
|
|
MWANAMPUTU
|
3
|
0,007142857
|
|
|
|
MBALI
|
4
|
0,00952381
|
|
4
|
BIBWA
|
BIBWA
|
7
|
0,016666667
|
|
|
|
BON SECOUR
|
10
|
0,023809524
|
|
5
|
MANGENGENGE
|
SOCIDER
|
17
|
0,04047619
|
|
6
|
MALUKU
|
OMECO
|
4
|
0,00952381
|
|
|
|
CACODIME
|
5
|
0,011904762
|
|
|
|
BASUKU
|
3
|
0,007142857
|
|
7
|
N'SELE
|
BANGU 2
|
5
|
0,011904762
|
|
|
|
N'SELE DAIPEN
|
5
|
0,011904762
|
|
8
|
MIKONGA
|
CENTENAIRE
|
15
|
0,035714286
|
|
|
|
EMERAUDE II
|
10
|
0,023809524
|
|
9
|
MPASA 1
|
METHODISTE
|
7
|
0,016666667
|
|
|
|
Ste. LUCIE
|
6
|
0,014285714
|
|
10
|
MIKONDO
|
PCID
|
7
|
0,016666667
|
|
|
|
FRATERNITE
|
7
|
0,016666667
|
|
11
|
MPASA 2
|
N.D. JARDIN
|
8
|
0,019047619
|
|
12
|
KIKIMI
|
KIKIMI
|
38
|
0,09047619
|
|
13
|
DINGIDINGI
|
DINGIDINGI
|
8
|
0,019047619
|
|
|
|
ESPOIR
|
5
|
0,011904762
|
|
14
|
KINDOBO
|
KINDUNDU
|
3
|
0,007142857
|
|
|
|
St. RAYMOND
|
4
|
0,00952381
|
|
15
|
MENKAO
|
MENKAO
|
4
|
0,00952381
|
|
16
|
YOSSO
|
YOSSO
|
4
|
0,00952381
|
|
17
|
BITA
|
BITA
|
5
|
0,011904762
|
|
18
|
KIMPOKO
|
NGAMAZO
|
7
|
0,016666667
|
|
19
|
NGUMA 1
|
NDUNU
|
6
|
0,014285714
|
|
20
|
NGUMA 2
|
SAO
|
5
|
0,011904762
|
|
|
TOTAL
|
39
|
420
|
1
|
2.6- VARIABLE de l'ETUDE
2.6.1- VARIABLES INDEPENDANTES
2.6.1.1 Caractéristiques socioculturelles
de
l'enquêté
- Niveau d'étude
- Formation antérieure ou recyclage sur :
- la prise en charge médicale du malade ;
- les dépistages passifs de la maladie du
sommeil ;
- la lutte anti vectorielle.
2.6.1.3 Caractéristiques
socio-économique de
l'enquêté
- Prime d'encouragement
2.6.1.4 Caractéristique spatio-temporelle
de
l'enquêté
- Expérience professionnelle
2.7- VARIABLE Dépendantes
2.7.1 Caractéristiques liées à
la connaissance sur la
THA
- Définition des cas ;
- Mode de transmission ;
- Principaux symptômes ;
- Diagnostics différentiels ;
- Complication et/ou conséquence du retard du
diagnostic ;
- Facteurs de risque ;
- Mode de diagnostic ;
- Médicament de première intention (ligne).
2.7.2 CARACTERISTIQUES LIEES à la pratique
des
Prestataires sur la prise en charge de
la THA
- Dans la prise en charge médicale ;
- Dans la prise en charge en cas de d'encéphalopathie
arsenicale ;
- Dans la lutte contre les vecteurs ;
- Dans le mode de diagnostic selon l'arbre décisionnel
du PNLTHA ;
- Dans l'utilisation des pièges.
2.7.3 CARACTERISTIQUES LIEES aux attitudes
et
opinions des prestataires sur la prise en
charge de la THA
- Sur la prophylaxie de la maladie du sommeil ;
- Sur le mode de diagnostic ;
- Dans l'éducation pour la santé sur :
- La prévention de la maladie du sommeil ;
- Les facteurs de risques de la maladie du sommeil ;
- La lutte anti vectorielle.
- Dans la conduite à tenir en cas des
événements indésirables :
- Convulsion ;
- Fièvre ;
- Encéphalopathie réactionnelle aigue ;
- Tremblement ;
- Vomissement.
2.8- PERIODE DE L'ETUDE
Notre étude couvre une période allant du10 mars
au 18 mai 2010 ; elle est centrée sur les prestataires de soins
travaillant dans les formations sanitaires des Zones de Santé du
District Sanitaire de la N'Sele, en Ville Province de Kinshasa.
2.9- METHODE ET TECHNIQUE DE COLLECTE DE
DONNEES
2.9.1- METHODE DE COLLECTE DE DONNEES
La collecte des données peut se faire de plusieurs
manières. La méthode choisie pour notre étude
dépend d'objectifs, de la méthodologie de l'étude et des
disponibilités en matière de personnel, de temps et d'argent
d'une part, et du type des données à recueillir d'autre part,
à savoir, comme pour notre étude les données à
recueillir est du type qualitatif descriptif ; d'où la
méthode choisie est l'interview non structurées, qui consistent
à un questionnaire fermé. La méthode choisie est
l'enquête.
· 2.9.2 TECHNIQUES DE COLLECTE DES
DONNEES
Pour collecter les données, nous avons utilisé
comme la technique d'investigation l'interview face à face à
l'aide d'un guide d'interview.
· 2.9.2.1- L'interview face
à face
Elle nous a permis notamment de collecter des informations
auprès des prestataires des soins. Elle a été faite
à l'aide d'un guide d'interview structuré. Ce guide a
été élaboré par le chercheur sur base de la revue
de littérature et de l'expérience propre du chercheur dans le
domaine étudié par un questionnaire fermé.
2.10- INSTRUMENT DE COLLECTE DE DONNEES
L'instrument utilisé pour mesurer les variables de
notre étude est l'interview guide structurée.
2.10.1- ORIGINE de l'INSTRUMENT
Le chercheur a développé cet instrument sur base
de son expérience personnelle, de la revue de la littérature sur
les Trypanosomiases Humaines Africaines (THA). Ce genre d'interview a
été jugé nécessaire puisqu'il a l'avantage de
fournir plus d'informations qui permettent d'explorer valablement la prise en
charge intégrée de la maladie précitée dans les
formations sanitaires des Soins de Santé Primaire (SSP).
2.10.2- COMPOSITION De l'INSTRUMENT
Cet instrument comprend quatre parties :
Ø La première partie, récolte les
informations sociodémographiques.
Ø La deuxième, examine le niveau des
connaissances des prestataires des soins sur la THA.
Ø La troisième, identifie les attitudes des
prestataires des soins sur la prise en charge de la Trypanosomiase Humaine
Africaine.
Ø La quatrième, détermine les pratiques
sur la prise en charge de la THA.
2.10.2.1- VALIDITE ET FIABILITE DE
L'INSTRUMENT
2.10.2.1.1- VALIDITE
La validité est définie comme le degré avec
lequel un instrument de mesure remplit ses objectifs.
(http://www.zebrazone.eu/be/zz/application?language=FR&contentUrl=/be/website/zzbe/public/326F8896CA92B613C12573170051A96B_fr.html#topPage)
D'après AMULI JIWE (2007) un instrument
ou outil est valide lorsqu'il mesure ce qu'il est supposé mesurer.
L'auteur ajoute pour dire que la validité se
définit comme la capacité d'un instrument à mesurer le
phénomène étudié, c'est-à-dire
l'adéquation qui existe entre les variables retenues et le concept
théorique à mesurer.
A cet effet, un jury de deux experts en maladie du sommeil
avait été mis en place pour examiner et juger si le contenu du
questionnaire répondait aux questions de recherche et correspond au
domaine de recherche.
Les experts ont aussi vérifié si le contenu
était approprié, si la lecture des questions était facile
et compréhensible. Sur base des propositions et conseils des experts
certains changements ont été apportés à
l'instrument.
2.10.2.1.2- FIABILITE
La fiabilité ou fidélité est liée
à l'exactitude et à la précision d'un
instrument de mesure. Elle se rapporte au degré avec lequel une mesure
est indépendante d'erreurs fortuites. Elle constitue une condition
essentielle mais insuffisante à la validité. La
fidélité d'un instrument de mesure peut être définie
de différentes manières. Elle est fréquemment
décrite comme la mesure par laquelle un test peut être
répété tout en générant les mêmes
résultats.
(http://www.zebrazone.eu/be/zz/application?language=FR&contentUrl=/be/website/zzbe/public/326F8896CA92B613C12573170051A96B_fr.html#topPage)
L'instrument devrait alors être utilisé plusieurs
fois pour apprécier sa fidélité. Néanmoins, les
résultats de la pré-enquête et de l'enquête
proprement dite ont été presque similaires. Nous pouvons oser
dire que ces similarités témoignent de la fidélité
de l'instrument d'autant plus que l'instrument a été
administré à deux groupes de sujets qui répondaient aux
critères d'éligibilité et qui avaient les mêmes
caractéristiques.
2.11.1- DEMARCHE PRELIMINAIRE
a) Recrutement des enquêteurs
Pour mieux réaliser cette étude, nous avons
recruté les enquêteurs sur base des critères
ci-après :
§ Etre professionnelle de la santé
(infirmière A1)
§ Etre collaborant
§ Connaître le lieu de l'étude
C'est ainsi qu'après entretien, trois enquêteurs
ont été retenus.
b) Formation des enquêteurs
La formation avait porté sur les aspects
généraux de l'enquête à savoir : la
manière d'identifier l'enquêté, l'attitude de
l'intervieweur devant l'interviewé, l'expression verbale, les conditions
matérielles de l'entretien et la conduite de l'entretien. Elle a
porté également sur la compréhension des questions pour
une meilleure interprétation, et le remplissage des guides
d'interview.
Ces derniers ont eu à se faire expliquer sur la
procédure à suivre pour inclure et exclure les
enquêtés et la manière de contacter les prestataires de
soins pour un accueil favorable (salutation, auto-présentation de
l'enquêteur, brève explication du but de la visite et de
l'importance de la recherche), le contenu du questionnaire et le respect des
considérations d'ordre éthique. Ceci fait, ils ont reçu
chacun les documents de recherche : la lettre de recommandation de
recherche délivrée par l'ISTM et le guide de l'interview.
2.11.2- PRE ENQUETE
Pour Javeau, (1971), le questionnaire doit
être soumis à un nombre restreint d'individus,
généralement 1/10 de l'échantillon, représentant
des caractéristiques des membres de la population même de
l'enquête. Sachant bien que la THA constitue un problème de
Santé Publique et vu son ampleur dans la Ville Province de Kinshasa
surtout dans les aires des santés de formations sanitaires des Zones de
Santé du District Sanitaire de la N'Sele, et étant donner que la
prévalence de la connaissance, attitude et pratique des prestataires de
soins sur la prise en charge de la THA n'est pas connue à Kinshasa, une
pré-enquête a été réalisée du 01 au 03
Avril 2010.
L'univers statistique étant de 1057 prestataires, nous
avons tiré au hasard 106 prestataires soit 10% de notre univers
statistique afin de réalisée notre pré-enquête.
Il ressort de cette pré-enquête que 64
prestataires soit 60% avait un niveau de connaissance faible, et 42
prestataires soit 40% avait un bon niveau. De ce fait nous nous sommes
fixés un seuil d'acceptabilité en rapport avec le niveau des
connaissances, attitudes et pratiques des prestataires.
Tableau n° IV RESULTATS
DU PRE ENQUETE
|
Niveau de connaissance en classes
|
Effectif
|
Pourcentage
|
|
0 - 59
60 - 100
|
64
42
|
60
40
|
|
Total
|
106
|
100
|
Source : notre pré-enquête
Ces résultats montrent que sur les 100% de prestataires
enquêtés pour déterminer la prévalence sur la
connaissance, attitude et pratique dans la prise en charge de la THA, 60% de
prestataires n'ont pas une bonne connaissance.
Les résultats de la pré-enquête ont permis
de calculer la taille de notre échantillon et de reformuler certaines
questions sur base des réponses des participants.
Notre instrument a obtenu sa version finale sur base des
réponses de participants à la pré-enquête
2.11.3- CRITAIRE D'ACCEPTABILITE
80 % des réponses satisfaisantes obtenues auprès
des enquêtés sera jugé comme bon niveau de connaissance.
2.11.4- ENQUETE PROPREMENT DITE
Notre enquête s'est déroulée du15 Avril au
10 mai 2010 dans les formations sanitaires des aires de santé des Zones
de Santé du District Sanitaire de N'Sele précisément dans
les 39 formations sanitaires sélectionnées. La lettre autorisant
la recherche nous a facilitée la tâche avec les autorités
administratives du district sanitaire de N'Sele, le responsable de chaque
structure nous a permis après un long interrogatoire de mener nos
enquêtes à condition de respecter l'éthique. Les
enquêteurs interviewaient les prestataires pendant deux mois. La
participation à l'interview était volontaire. Au début de
chaque interview, l'enquêteur expliquait à chaque prestataire le
but et l'importance de l'étude. La confidentialité des
réponses était assurée. L'acceptation des sujets à
participer à l'interview faisait preuve de consentement. Les interviews
face à face étaient conduites. Elles ont eu lieu dans leurs
structures sanitaires. Le déroulement de l'interview par prestataire
variait de 10 à 15 minutes.
2.12- CONSIDERATION D'ORDRE ETHIQUE
L'aspect éthique est le premier à prendre en
considération lorsqu'on choisit un procédé de
recherche.
AMULI Jiwe (2008) pense que les
théories prescriptives sont contraignantes, elles disent ce qu'il
convient de faire à partir des données interprétatives. Il
faut toujours se référer à un système de valeur qui
veille au respect comme le cas de la prescription éthique.
Vis-à-vis du protocole d'enquête, nous avons pris
des précautions pour ne pas falsifier ou transformer les données
reçues pour un intérêt quelconque. Nous avons pris le temps
de montrer aux prestataires que les résultats de l'étude ne
publieront pas les noms, d'autant plus que leurs noms ne seront même pas
demandés, et que les raisons motivationnelles de chacune ne seront pas
analysées en bonne ou mauvaise réponse. Chaque entretien se fera
à l'écart, loin des oreilles indiscrètes, ce qui permettra
de renforcer le secret professionnel, l'anonymat, la confidentialité et
le consentement volontaire. Nous ferons tout pour garder la neutralité,
l'impartialité et éviter le jugement des valeurs pendant la
récolte des données. C'est avec courtoisie et dignité et
dans la confiance que tous ceux qui travailleront à la collecte
accompliront leur mission.
2.13- LIMITE DE L'ETUDE
Nous avons deux types de limites dans cette
étude : l'une liée à l'instrument et l'autre au plan
de l'étude.
Par ailleurs, le résultat permet d'identifier les
facteurs ou la détermination de l'impact du dépistage
précoce de la Trypanosomiase Humaine Africaine pour une prise en charge
intégrée par les prestataires de soins, dans les
différentes formations sanitaires des Zones de Santé du District
Sanitaire de N'Sele. Nous aurions souhaité que notre échantillon
fut lié à travers toute la Ville Province de Kinshasa,
malheureusement les facteurs temps et ressources financières ne nous ont
pas permis d'y parvenir. Nos résultats ne peuvent être
généralisés qu'au District Sanitaire de la N'Sele.
14- PLAN DE TRAITEMENT ET ANALYSE
Pour le traitement des informations recueillies, nous avons eu
à :
- Dépouiller les propos recueillis ;
- Procéder à la transcription intégrale
et au regroupement de toutes les données recueillies qui semblent
représenter le point de vue de l'ensemble des prestataires
interviewés ;
- Analyser le contenu et faire ressortir les grands centres
d'intérêts des résultats obtenus.
Les données de notre étude provenant de terrain
ont fait l'objet d'une vérification manuelle, d'abord pour se rendre
compte de la complétude des réponses. Elles ont été
ensuite saisies dans un fichier Excel où elles ont été
épurées, validées et codifiées avant d'être
exportées sur SPSS 12 (Gorinchem, Netherlands) pour l'analyse.
Les fréquences ont été
réalisées pour étudier les tendances et les tests
statistiques (Chi- deux et le test z) ont été
réalisées pour confirmer notre hypothèse.
2.14.1. Analyse descriptive
A. Etude de fréquence
§ La fréquence a été
réalisée pour observer le nombre des fois où une
observation a été faite dans une population
étudiée. Elle est utilisée dans cette étude pour
analyser les données qualitatives et quantitatives.

§ Le taux a été utilisé pour
transformer les fréquences en pourcentage
T = 
Le ratio a été utilisé pour exprimer la
relation entre deux nombres ou deux catégories sous forme de x et y.
Ratio = 
B. Mesure de tendance centrale
§ La moyenne (M) se calcule en
additionnant les valeurs observées qui sont ensuite divisées par
le nombre de valeurs relevées dans le groupe. Si l'on appelle chaque
observation individuelle x et le nombre total des observations N, la moyenne
(M) sera égale à :
Ì =
Où M = moyenne arithmétique d'une
série des données
Ó = la somme de, le total de.
÷ = chacun des résultats de la
série des données
N = le nombre des résultats dans la série
des données
Elle est utilisée dans les données quantitatives
(âge, expérience professionnelle) de cette étude pour
designer la tendance centrale de la distribution de séries des
résultats.
La médiane (Me) ou le médian
c'est le point sur l'échelle des résultats en dessous et au
dessus du quel il y a exactement la moitié des résultats.
Formule : Me = L + 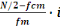 
Où
L = la limite exacte inférieur de
l'intervalle de classe médiane.
N/2= nombre total des résultats
divisé par 2 pour obtenir la médiane.
fcm= fréquence cumulée de
l'intervalle de classe immédiatement
inferieur
à la classe médiane.
fm = fréquence simple de la
classe médiane.
i = l'étendue ou la grandeur
de l'intervalle de classe.
§ Le mode désigne la valeur qui
est observée la plus souvent dans une série des données.
Ici il est utilisé pour donner les aperçus sur les données
qui s'observent le plus souvent dans une distribution des résultats.
Formule : Mo = 3Me - 2M
....D. Mesure de dispersion
§ Variance (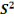 ) : ) : 
Où  la variance d'une grande population la variance d'une grande population
 = le carré d'un écart à la moyenne
arithmétique = le carré d'un écart à la moyenne
arithmétique
N= le
nombre des cas dans une série de données
Elle est utilisée pour mesurer valablement la
dispersion des résultats autour de la moyenne du groupe.
§ Ecart type (S) ou (ó)
=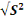
C'est la mesure la plus usuelle pour une variable continue qui
tient compte de la distance de chacun des résultats par rapport à
la moyenne du groupe, c'est-à-dire l'écart moyen des
données par rapport à la moyenne de la distribution de
fréquence.
§ Erreur standard (ES)
L'Erreur standard de la moyenne mesure la
variabilité de la moyenne de l'échantillon,
considérée comme la valeur réelle de la moyenne de la
population d'où provient l'échantillon. Dans cette étude,
elle est utilisée pour définir l'intervalle dans le quel nous
pouvons situer, avec un degré donné de certitude, la moyenne
réelle des paramètres comme nombre des partenaires sexuels,
âge, dépenses journalières.
Formule : ES = 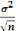
2.14.2. Analyse
inférencielle
A. Tests d'hypothèse
Nous avons recouru à deux différents tests
statistiques pour confirmer notre hypothèse notamment ;
1) Le test z vise à comparer la
proportion d'une population représentative qui a une valeur sur base des
résultats par rapport à la population totale.
La formule suivante est utilisée pour tester
l'hypothèse nulle qu'une proportion de la population a une valeur
pré spécifiée :
z = 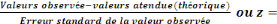 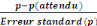
Où p (attendu) est le pré
spécifié ou la valeur de la proportion attendue. L'Erreur
standard de la proportion attendue est donc :
ES(p) = 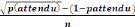
Interprétation de z :
- Si z 
- Si z 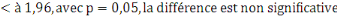
Test de Chi deux (÷2) de liaison :
Ce test vise à estimer la liaison entre la variable
dépendante (socio professionnelles et celle liée à la
formation ainsi qu'à la sensibilisation) et la variable
indépendante (connaissances, attitudes et pratiques sur la
Trypanosomiase Humaine Africaine).
Formule est la suivante:
Interprétation du test de chi deux
Si ÷2 < 3,84, la différence n'est pas
significative (à 5%)
Si ÷2 > 3,84, la différence est significative
et le degré de signification est fixé par le risque lu dans la
table de ÷2 pour un degré de liberté.
CHAPITRE III. PRESENTATION DES RESULTATS
Nous
rapportons les résultats d'évaluation des connaissances,
attitudes et pratiques des prestataires dans la prise en charge de la THA, sous
forme de tableau.
Tableau 1.
Répartition des enquêtés selon les caractéristiques
socio professionnelles
Variables
n %
1. Niveau d'étude
Ø A3 64 15,8
Ø A2 213 52,6
Ø A1 111 27,4
Ø Ao 17 4,2
Total
405 100
2. Expérience professionnelle
Ø 1 an à 8 ans 214 52,8
Ø 9 ans et Plus 191 47,2
Total 405
100
3. Formation Antérieure ou recyclage
sur le dépistage de la THA
Ø Oui 9 2,2
Ø Non 396 97,8 Total
405
100
4. Formation antérieure ou
recyclage
sur la prise en charge de THA
Ø Oui 4 1,0
Ø Non 401 99,0
Total
405 100
5. Prime d'encouragement pour
les activités de dépistage en
THA
Ø Oui 4 1,0
Ø Non 401 99,0
Total 405
100
Au regard de ce tableau, 213 sur 405 prestataires avaient un
niveau d'étude d'infirmier A2 ; et que 17 sur 405 prestataires
étaient de niveau Ao, c.à.d. licenciés en sciences
infirmières, soit 4,2% seulement.
S'agissant de la formation antérieure sur le
dépistage, il ressort que 396 sur 405 prestataires enquêtés
n'ont pas suivi une formation ou un recyclage en dépistage de la THA. de
même, il est à noter que 401 sur 405 prestataires
enquêtés n'ont pas bénéficiés d'une formation
ou d'un recyclage en prise en charge de THA.
Enfin, les prestataires au total 401 sur 405 n'ont eu pas de
prime d'encouragement pour les activités de prise en charge de la THA,
soit 99%.
Tableau 2. Connaissance des
enquêtés sur la prise en charge de la THA
Variables
n %
1. Cause de la THA
Ø Moustique et Mouche tsé-tsé
335 82,7
Ø Un parasite appelé trypanosome 70 17,3
Total
405 100
2. Mode de transmission de la THA
Ø Piqûre d'une mouche tsé-tsé
infectée et 175 43,2
non infectée
Ø Une tsé-tsé infectée
230 56,8
Total
405 100
3. Principaux symptômes de la THA
Ø Troubles de comportement et somnolence 350
86,4
Ø Fièvre chronique, ganglions cervicale, maux de
tête 55 13,6
Intenses
Total
405 100
4. Diagnostic différentiel de la THA
Ø Fièvre typhoïde et VIH/Sida 273
67,4
Ø Malaria 132 32,6
Total
405 100
5. Le lieu propice pour attraper la THA
Ø En habitant n'importe où à Kinshasa et
36 8,9
A l'école de Kikimi
Ø Campement (ferme, pêche, champ) 369
91,1
Total
405 100
6. les examens de laboratoire au premier stade de la
THA
Ø La ponction lombaire et test de Widal 253 62,5
Ø G.E, S.F, P.G 152 37,5
Total
405 100
Au regard de ce tableau, il se dégage que 335 sur 405
enquêtés, soit 82,7% ne connaissent pas l'agent causal de la
maladie du sommeil contre 17% qui savent (70 sur 405 prestataire).
Selon le mode de transmission de la THA, il ressort que 230
sur 405 prestataires enquêtés, soit 56,8% ont répondu que
la mouche Tsé-tsé infectée assure la transmission de la
THA.
S'agissant de principaux symptômes de la THA ou premier
stade, il se dégage que 350 sur 405 prestataires enquêtés,
soit 86,4% connaissent que la maladie a comme principaux symptômes les
troubles de comportement et se manifeste également par la somnolence
contre 13,6% qui n'ont répondu que ce sont la fièvre chronique,
ganglions cervicale, maux de tête intenses qui étaient les
principaux symptômes.
Concernant le lieu propice pour attraper la THA, 91,1%
d'enquêtés (369 sur 405 prestataires) ont reconnus que le lieu
comme le campement (ferme, champs, pêche) étaient favorable
à l'infection de la THA.
Enfin, c'est à partir de la ponction lombaire et le
test de Widal qu'on peut diagnostiquer la THA ont répondu 253 sur 405
soit 62,5%.
Tableau 3. Attitudes et
opinions des enquêtées sur la prise en charge de la THA
Variables
n %
1. Favorable au dépistage passif de la
THA
Ø Défavorable 296 73,1
Ø Favorable 109 26,9
Total
405 100
2. Favorable à l'intégration des
activités de
dépistage de la THA
Ø Défavorable 204 50,4
Ø Favorable 201 49,6
Total
405 100
3. Message acceptable : se présenter au
recensement
médical lors du passage de l'équipe
mobile du PNLTHA
Ø Désaccord 147 36,3
Ø D'accord 258 63,7
Total
405 100
4. Message acceptable : allez au CS lors
qu'on
sent faible
Ø Désaccord 310 76,5
Ø D'accord 95 23,5
Total
405 100
5. Message acceptable : suivre le traitement
spécifique et complet de THA
si vous êtes diagnostiqué
Ø Désaccord 46 11,4
Ø D'accord 359 88,6
Total
405 100
6. Message acceptable : mettre les pièges
pour
capturer les mouches
tsé-tsé
Ø Désaccord 221 54,6
Ø D'accord 184 45,4
Total
405 100
7. Message acceptable : débroussailler les
points de
contact homme-tsé-tsé
Ø Désaccord 229 56,5
Ø D'accord 176 43,5
Total
405 100
8. Avis lors de conduite à tenir en cas de
prise en charge des effets secondaires
Ø Surveiller le malade au besoin 378 99,3
Ø Prise des signes vitaux et explorer pour 27
0,7
exclure d'autres causes
Total
405 100
9. Comportement en cas de convulsion
chez un malade avec THA
Ø Mettre le malade en position latérale et
prévenir 231 57,0
Les escarres
Ø Administrer le diazépam et
phénobarbital 174 43,0
Total
405 100
10. Raison de défavorable au dépistage
passif de THA
Ø Manque de temps, d'information 296 73,1
et technique inconnue
Ø Autre (maladie contagieuse) 109 26,9
Total
405 100
11. Raison de défavorable à
l'intégration
des activités de dépistage du
THA
Ø Relation conflictuelle entre infirmier et
équipe mobile, 205 50,6
pas de subside au CS pour la prise en charge
Ø Autre (une spécialité)
200 49,4
Total
405 100
Pour répondre à la question des attitudes et
opinions des enquêtés sur la prise en charge de la maladie, les
données statistiques se présentent comme suit : 296
enquêtés, soit 73,1% sont défavorables au dépistage
passif de la trypanosomiase humaine africaine et, 109 enquêtés,
soit 26,9% ont un avis favorable au dépistage passif.
Concernant l'attitude des enquêtés sur
l'intégration d'activités de dépistage de la maladie, 204
sujets, soit 50,4% donnent l'avis défavorable contre 201 sujets, soit
49,6% ont l'avis favorable.
Pour situer l'attitude des prestataires sur le message
acceptable : 258 sujets, soit 63,7% soutiennent le dit message et, 147
sujets, soit 36,3% s'opposent. Dans le même ordre d'idée, le
message pour aller au centre de santé, 310 enquêtés, soit
76,5% ne sont pas d'accord du message contre 95 enquêtés, soit
23,5% donnent un avis favorable, quand il s'agit de suivre le traitement
spécifique et complet de THA, 359 enquêtés, soit 88,6%
soutiennent la proposition et 46 sujets soit 11,4% ne partagent pas l'avis.
A ce qui concerne les stratégies préventives
précisément le moyen de capturer les mouches
tsé-tsé et débroussailler les points de contact, 221
sujets, soit 54,6% ne sont pas de l'avis de capturer, 184 sujets, soit 45,4%
sont d'accord. Et 289 enquêtés soit 56,5% sont d'accord pour
débroussailler les points de contact homme-tsé-tsé contre
176, soit 43,5% ne digèrent pas la proposition.
Au regard de ce tableau sur la conduite à tenir en cas
de prise en charge des effets secondaires, 358 sujets, soit 99,3% pointent le
doigt à la surveillance du malade au besoin et, 27 sujets, soit 0,7%
proposent la prise des signes vitaux et explorer pour exclure d'autres
causes.
Par rapport au comportement en cas de convulsion, 231
enquêtés, soit 57% ont répondu qu'il faudrait mettre le
malade en position latérale et prévenir les escarres ; 174
enquêtés, soit 43% répondent par administrer le
diazépam et phénobarbital. Pour les raisons défavorables
du dépistage passif, 296 sujets soit 73,1% citent le manque de temps,
d'information et de technique inconnue, 109 sujets, soit 26,9% pensent qu'il
s'agit de maladie contagieuse.
Enfin, les raisons défavorables de l'intégration
des activités du dépistage, 205 sujets, soit 50,6% parlent de
relation conflictuelle entre infirmier et équipe mobile, pas de subside
au centre de santé pour la prise en charge contre 200 sujets, soit 49,4%
qui pensent qu'il s'agit d'une spécialité.
Tableau 4. Pratiques des
enquêtées sur la prise en charge de la THA
Variables
n %
1. Les thèmes aborder sur la THA
Ø Oui 101 24,9
Ø Non 305 75,1
Total
405 100
2. Le moment d'aborder le thème sur la THA
Ø Pendant la consultation et la visite à
domicile 302 74,6
Ø Pendant l'éducation sanitaire 103
25,4
Total
405 100
3. Le temps consacré au thème sur la
THA
Ø Une heure et plus 183 45,2
Ø De 30 à 60 minutes 222 54,8
Total
405 100
4. Usage de dépliant de THA
Ø Occasionnellement, rarement, jamais 402 99,3
Ø Toujours et souvent 3 7
Total
405 100
5. Usage de la bande dessinée de THA
Ø Occasionnellement, rarement, jamais 403 99,5
Ø Toujours et souvent 2 5
Total
405 100
6. La recherche de trypanosome dans la G.E
Ø Occasionnellement, rarement, jamais 400 98,8
Ø Toujours et souvent 5 1,2
Total
405 100
7. La recherche de trypanosome dans le S.F
Ø Occasionnellement, rarement, jamais 400 98,8
Ø Toujours et souvent 5 1,2
Total
405 100
8. La recherche de trypanosome dans la P.G
Ø Occasionnellement, rarement, jamais 403 99,5
Ø Toujours et souvent 2 5
Total
405 100
Il ressort de ce tableau que 305 enquêtés soit
75,1% ont répondu par non contre 101 enquêtés, soit 24,9%
qui répondent par oui. Concernant le moment d'aborder le thème
sur la THA, 302 sujets, soit 74,6% précisent que c'est pendant la
consultation et la visite à domicile tandis que pendant
l'éducation sanitaire nous avons enregistré 103 sujets, soit
25,4%
Pour ce qui est du temps consacré au thème sur
la THA, 222 soit 54,8% de nos enquêtés ont confirmé 30
à 60 minutes contre 183, soit 45,2% qui parlent d'une heure et plus.
La question de savoir si notre population utilise le
dépliant de THA, nous avons enregistré 402 sujets, soit 99,5%
utilisent occasionnellement, rarement, jamais avec une minorité de 3
sujets soit 7% qui utilisent toujours et souvent ; 403 soit 99,5%
utilisent occasionnellement et rarement la bande dessinée et 2 sujets,
soit 5% qu'utilisent souvent.
Pour l'installation correcte du piège de la mouche
tsé-tsé, la totalité de 405 sujets, soit 100% de nos
enquêtés ont avoué qu'ils pratiquent occasionnellement et
rarement l'installation correcte d'un piège. Quand à la recherche
de trypanosome dans la Goute épaisse, 400 enquêtés soit
98,8% affirment occasionnellement ou rarement contre 5 enquêtés,
soit 1,2% qui utilisent toujours et souvent. Et la recherche de trypanosome
dans le Sang frais ; les données statistiques
révèlent que 400 sujets, soit 98,8% utilisent occasionnellement
ou rarement et 5 sujets soit 1,2% l'utilisent toujours ou souvent ; 403
sujets, soit 99,5% pratiquent occasionnellement, rarement ou jamais la Ponction
ganglionnaire, alors que 2 sujets soit 5% pratiquent toujours et souvent.
Tableau 5. Appréciation
de niveau de connaissance des enquêtées sur la prise en charge de la
THA
|
Variables
|
Niveau d'appréciation
|
|
Réponse observées
n %
|
Réponse attendues
n %
|
|
1. Cause de la THA
2. Mode de transmission de la THA
3. Principaux symptômes de la THA
4. Diagnostic différentiel de la THA
5. Lieu propice pour attraper la THA
6. Les examens de labo au 1ér stade de la THA
|
70 17
230 56,8
55 13,6
132 32,6
369 91,1
152 37,5
|
405 100
405 100
405 100
405 100
405 100
405 100
|
|
Total
|
1008
|
2430 100
|
Moyenne :
1008 /2430 x 100 = 41,4%
Ce tableau montre que les prestataires enquêtés
avaient un niveau de connaissance faible sur la trypanosomiase humaine
africaine (THA).
Tableau 8 : Attitude des prestataires
des soins face au message acceptable d'aller au CS lorsqu'on se sent faible par
rapport à leur niveau de connaissance sur la THA
Aller au CS
Lorsqu'on se sent faible
Variables
RR, ÷2
p< s
Désaccord D'accord
n % n
%
1. Connaissance sur le diagnostic
différentiel de la THA au 1èr
Stade
Ø Fièvre typhoïde 224 72,3 49
51,6
et VIH/Sida
1,3[1,1-1,4] 14,2 0,000***
Ø Malaria 86 27,7 46
48,4
2. Connaissance sur les signes principaux de la THA au
1èr Stade
Ø Trouble de 275 88,7 75 78,9
Comportement
1,2[1,0-1,5] 5,9 0,015**
Et somnolence
Ø fièvre chronique 35 11,3 20
21,1
ganglions cervicale
maux de tête
intenses
La relation entre le message et la connaissance montre que 72%
des prestataires qui ne connaissaient pas le diagnostic différentiel de
la THA au 1ér stade n'étaient pas favorables au message
«d'aller au centre de santé lorsqu'on se sent faible«. Il y
avait une liaison hautement significative entre manque de connaissance du
diagnostic différentiel de la THA au 1ér stade et les attitudes
des prestataires [X2 : 14,2 ; P= 0,001]. Plus on a
observé également les avis défavorables au dit message
chez les prestataires qui ne connaissaient pas les principaux signes de la THA
au premier stade par rapport à ceux qui en ont la connaissance (88,7%
contre 11,3%) sur la THA.
La différence significative a été
observé entre les prestataires qui voudraient que les personnes qui se
sentent malades puisse se rendre au centre de santé et le niveau de
connaissance des signes de la THA au premier stade [RR : 1,2, I.C 95%
« 1,0 - 1,5 », X2 : 5,9, P< 0,05] en
fin, le risque de développé la maladie est plus grand chez les
malades qui ne fréquentent pas les services de santé.
Tableau 9 : Attitude des prestataires des
soins sur l' avis lors de CAT en cas de prise en charge des effets secondaire
par rapport à leur niveau de connaissance sur la THA
Avis lors de CAT en cas de prise
en charge des effets secondaire
Variables
RR, ÷2
p< s
Surveillance Prise des signes
de malade vitaux et exclure
au besoin les autres causes
n % n
%
1. Connaissance sur le diagnostic différentiel
de la THA au 1ère
Stade
Ø Fièvre typhoïde 261 69,0 12
44,4
et VIH/Sida
1,1[1,0-1,1] 6,9 0,008 **
Ø Malaria 117 31,0 15
55,6
La non connaissance de diagnostic différentiel de la
THA au 1ér stade par les prestataires influait négativement
leurs avis par rapport à la conduite à tenir en cas d'effets
secondaires des trypanocides administrés aux malades au niveau de
centre de santé où ils sont prises en charge [RR :
1,1 ; I.C 95% « 1,01 - 1,1 », X2 :
6,9 ; P : 0,008].
Tableau 10 : Attitude des prestataires
face au message de débroussailler les points de contact
homme-tsé-tsé par rapport à leur niveau de connaissance
sur la THA
Débroussailler les points
de contact homme-tsé-tsé
Variables
RR, ÷2
p< s
Désaccord D'accord
n % n
%
1. Connaissance sur l'agent causal de la
THA
Ø Moustique et 198 86,5 137 77,8
mouche tsé-tsé
1,3[1,0-1,7] 5,2 0,023 **
Ø Parasite : 31 13,5 39
22,2
Trypanosome
La non acceptation du message selon lequel il faut
débroussailler les points de contact homme-tsé-tsé afin de
réduire le taux de contamination de la maladie du sommeil
dépendait significativement du faible niveau de connaissance de
prestataires.
Le refus au dit message prédominait chez les prestataires
qui ne connaissaient pas le trypanosome comme agent causal de la THA, par
rapport à ceux qui en connaissaient (86,5% contre 13,5%). Par
ailleurs, Les avis défavorables au dit message se différaient
de manière significative selon le niveau de connaissance des
prestataires [X2 : 5,2 ; P = 0,023].
Tableau 11 : Attitude des prestataires
des soins face au message acceptable de suivre le traitement spécifique
et complet de la THA si vous êtes diagnostiqué par rapport
à leur niveau de connaissance sur la THA
Suivre le traitement spécifique
Et complet de la THA si vous êtes
diagnostiqué
Variables
RR, ÷2
p< s
Désaccord D'accord
n % n
%
1. Connaissance sur le diagnostic différentiel
de la THA au 1ér
stade
Ø Fièvre typhoïde 38 82,6 235
65,5
et VIH/Sida
2,3[1,1-4,8] 5,4 0,019 *
Ø Malaria 8 17,4 124
34,5
La probabilité que le malade ne puisse pas suivre le
traitement spécifique et complet de la THA est de 2,3 chez les
prestataires qui avaient le faible niveau de connaissance sur le diagnostic
différentiel de la THA [RR : 2,3 ; I.C 95% « 1,1 -
4,8 » ; X2 : 5,4 ; P= 0,019].
Tableau 12 : Attitude des prestataires
des soins face au dépistage passif de la THA par rapport à leur
niveau de connaissance sur la THA
Favorable au dépistage passif de la
THA
Variables
RR, ÷2
p< s
Défavorable Favorable
n % n
%
1. Diagnostic différentiel de la THA au
1èr stade
Ø Fièvre typhoïde 218 73,6 55
50,5
et VIH/Sida
1,4[1,2-1,6] 19,5 0,000 ***
Ø Malaria 78 26,4 54
49,5
Les avis défavorables des prestataires étaient
plus observés chez ceux qui ne connaissaient pas le diagnostic
différentiel de la THA au 1ér stade que dans les groupes qui en
connaissaient. (73,6% vers 26,4%). Ces avis différaient de
manière très significativement face au dépistage passif de
la THA. [X2 = 19,5 ; P = 0,000].
Tableau 13: Attitude des prestataires face à la
raison défavorable au dépistage passif de la THA par rapport
à leur niveau de connaissance sur la THA
Raison défavorable au
dépistage passif de la THA
Variables
RR, ÷2
p< s
Défavorable Favorable
n % n
%
2. Connaissance sur le mode principal de contamination
de la THA
Ø Piqure d'une 68 62,4 107 36,1
mouche Tsé-tsé
non infectée
2,2[1,6-3,0] 22,3 0,000 *** infectée et
Ø Une Tsé-tsé 41 37,6 189
63,9
Infectée
Les avis défavorables face au dépistage passif
de la THA étaient deux fois plus élevés chez les
prestataires qui ne connaissaient pas le mode principal de contamination de la
THA [RR : 2,2 ; I.C 95% « 1,6 - 3,0 » ;
X2 = 22, 3 ; P = 0,000].
Tableau 14 : Attitude des prestataires face
à l'avis favorable à l'intégration des activités
de dépistage passif de la THA par rapport à leur niveau de
connaissance sur la THA
Avis favorable à
l'intégration des
activités de dépistage de
la THA
Variables
RR, ÷2
p< s
Défavorable Favorable
n %
n %
1. Connaissance sur le diagnostic différentiel
de la THA au 1er stade
Ø Fièvre typhoïde 161 78,9
112 55,7
et VIH/Sida
1,8[1,4-2,4] 24,8 0,000 ***
Ø Malaria 43 21,1 89
44,3
2. Connaissance sur les examens de labo pour le
dépistage précoce de THA
Ø P.L et test de 145 71,1 108
53,7
Widal
1,5[1,2-1,9] 12,9 ; 0,000 ***
Ø G.E, S.F, P.G 59 28,9 93 46,3
3. Connaissance sur les signes principaux de la THA au
1èr Stade
Ø Trouble de 186 91,2 164
81,6
Comportement et
1,6[1,1-2,4] 7,9 0,005
Et somnolence
Ø fièvre chronique, 18 8,8
37 18,4
ganglions cervicale,
maux de tête
intenses
Les opinions défavorables des prestataires à
l'intégration des activités de dépistage passif de la THA
dans les formations sanitaires étaient statistiquement liées au
manque de connaissance de diagnostic différentiel de la THA au
1ér stade [RR : 1,8 ; I.C 95% ; « 1,1 -
2,4 » ; X2 = 24,8% ; P = 0,000].
Par ailleurs, les opinions défavorables à
l'intégration des activités de dépistage passif de la THA
prédominaient chez les prestataires qui ne connaissaient pas les examens
de laboratoire appropriés pour dépister précocement la
THA.
Le faible niveau de connaissance de prestataires sur les
principaux signes de la THA au 1ér stade multipliait par 2 la chance
d'être défavorable à l'intégration aux
activités de dépistage de la THA dans les formations sanitaire
[RR : 2,0 ; I.C 95% ; « 1,1 - 2,4 » ;
X2 = 7,9 ; P = 0,005].
Tableau 15 : Pratique des prestataires des soins
face à la fréquence avec la quelle ils utilisent la G.E lors
qu'ils cherchent les trypanosomes par rapport à leur niveau de
connaissance sur la THA
Fréquence avec la quelle vous
utilisez
La G.E lors que vous recherchez
Les trypanosomes
Variables
RR, ÷2
p< s
Occasionnellement, toujours
Rarement, jamais et souvent
n % n
%
1. Connaissance sur le diagnostic différentiel
de la THA au 1er stade
Ø Fièvre typhoïde 272 68,0
1 20,0
et VIH/Sida
1,5[1,2-1,9] 5,2 0,002 ***
Ø Malaria 128 32,0 4
80,0
La recherche occasionnelle de trypanosomes dans la G.E
était statistiquement liée au manque de connaissance de
diagnostic différentiel de la THA au 1ér stade [RR :
1,5 ; I.C 95% ; « 1,2 - 1,9 » ;
X2 : 5,2 ; P < 0,002].
Tableau 16 : Attitude des prestataires favorable au
message de placer le piège pour capturer les mouche
tsé-tsé par rapport à leur expérience
professionnelle
Mettre de Piège pour capturer les mouches
Tsé-tsé
Variables
RR, ÷2
p< s
Désaccord D'accord
n % n
%
1. Expérience Professionnelle
Ø 1 à 8 ans 129 58,4 85
46,2
1,3[1,0-1,5] 5,9 0,015 *
Ø 9 92 41,6 99 53,8
Il y avait une liaison statistiquement significative entre
l'expérience professionnelle de moins de 9 ans et les avis
défavorables des prestataires sur le message «placer les
pièges dans les points de contact
home-tsé-tsé » concernant le piégeage de mouche
tsé-tsé. [RR : 1,3 ; I.C 95% ; «1,0 -
1,5 » ; X2 = 5,9 ; P = 0,015].
CHAPITRE IV. Discussion et interprétation des
résultats
Ce chapitre présente les résultats des
données collectées lors de notre descente sur terrain. Il est
subdivisé en trois grandes sections dont le profil et la
présentation des enquêtées, la présentation des
résultats et une dernière section qui s'adresse à
l'interprétation des résultats.
Après la récolte des données, les
résultats suivants ont été enregistrés dans les
formations sanitaires des aires de santé des Zones de Santé du
District Sanitaire de la N'Sele:
4.1. PROFIL DES ENQUETES
4.1.1. Caractéristiques sociodémographiques
et professionnels
v 52,6% des prestataires enquêtés avaient un
niveau d'étude d'infirmier(e) A2 ;
v 52,8% avaient une expérience professionnelle de 1-8
ans ;
v 99% n'étaient pas former ou recycler sur la prise en
charge de la THA ;
v 97,8% n'avaient pas suivis une formation antérieure
ou recyclage sur le dépistage de la THA
4.1.2. Analyse mono variée
v 335 prestataires soit 82,7% ne connaissent pas les causes de
la THA
v 350 prestataires soit 86 ,4% affirment de ne rien
savoir sur les principaux symptômes de la THA ;
v 273 prestataires soit 67,4% ne savent pas le diagnostique
différentiel de la THA
v 296 prestataires soit 73,1% des enquêtés
étaient défavorable au dépistage passif de la THA ;
v 221 prestataires soit 54,6% étaient en
désaccord au message de mettre des pièges pour capturer les
mouches tsé-tsé ;
v 296 prestataires soit 73,1% avaient des raisons
défavorables au dépistage passif de la THA ;
v 75,1% des enquêtées n'aborder pas les
thèmes sur la THA ;
4.1.3. Analyse bi variée
v 72% des prestataires qui ne connaissaient pas le diagnostic
différentiel de la THA au 1ér stade n'étaient pas
favorable au message d'aller au centre de santé lorsqu'on se sent
faible.
v La non connaissance de diagnostic différentiel de la
THA au 1ér stade par les prestataires influait négativement
leurs avis par rapport à la conduite à tenir en cas d'effets
secondaires des trypanocides administrés aux malades [RR :
1,1 ; X2 : 6,9 ; P : 0,008]
v Les avis défavorables face au dépistage passif
de la THA étaient deux fois plus élevés chez les
prestataires qui ne connaissaient pas le mode principal de contamination de la
THA [RR : 2,2 ; X2 = 22, 3 ; P = 0,000]
v Les avis défavorables des prestataires étaient
plus observés chez ceux qui ne connaissaient pas le diagnostic
différentiel de la THA au 1ér stade que dans les groupes qui en
connaissaient. (73,6% vers 26,4%). Ces avis différaient de
manière très significativement face au dépistage passif de
la THA. [X2 = 19,5 ; P = 0,000]
· 4.2. INTERPRETATION DES RESULTATS
La présente partie constitue le centre de notre
réflexion.
Nous discutons les résultats obtenus sur terrain, les
rationnaliser c'est-à-dire y donner un sens scientifique afin de palper
du doigt le niveau réel des connaissances, attitudes et pratiques des
prestataires des soins dans la prise en charge de la trypanosomiase humaine
africaine dans les formations sanitaires des zones de santé du district
sanitaire de la N'Sele
En effet, nous dégageons quatre rubriques à cet
objet d'étude. Il s'agit :
· Du niveau de connaissance des prestataires ;
· De la cause de trypanosomiase humaine africaine et son
mode de transmission ;
· De l'attitude et pratiques des prestataires sur la
prise en charge de la THA ;
· Des solutions à proposer pour une meilleure
intégration des activités de lutte contre la THA dans les
formations sanitaires des zones de santé.
· 4.2.1. DU NIVEAU DE CONNAISSANCE
DES PRESTATAIRES
Nous illustrant Richard Mundele,(2009),
souligne que : « Avant la deuxième guerre mondiale,
la santé était considérée comme un patrimoine
exclusif des professionnels de santé qu'aucun de la
spécialité autre pouvait s'en occuper ; après la
deuxième guerre mondiale, les recherches sociologiques des grandes
universités du monde ont démontré les dégâts
causés par cette guerre et ont prouvé à suffisance que la
santé n'est pas une question singulière du professionnel de
santé mais, une question sociale qui doit ipso facto préoccuper
tout le monde, et le professionnel de santé et non professionnel de
santé. D'où, les résultats de ces recherches proposent
l'approche participative de la communauté elle-même à
l'auto prise en charge de sa santé par l'aide des formations sanitaires
en général, et les professionnels de santé en
particulièrement ».
Par là nous voulons démontrer combien
l'ignorance de la communauté sur les pratiques et préventions
pour sa santé est un indicateur majeur exposant celle-ci en permanence
au risque de la santé. L'ignorance de la communauté est à
la base de la naissance des maladies et épidémies qui rongent la
santé des communautés et d'autres parts, l'ignorance des
prestataires cause beaucoup des dégâts sur la santé des
patients en occurrence le taux élevé de morbidité et de
mortalité.
Pour nous rapprocher de l'objet d'étude, nous
réalisons que la trypanosomiase humaine africaine dans la Ville Province
de Kinshasa en général, et dans les aires de santé des
Zones de Santé du District Sanitaire de la N'Sele demeure encore
inconnue telle que montre les résultats obtenus
Dans les formations sanitaires en particulier, la
Trypanosomiase se constitue une singularisation c'est-à-dire, au niveau
de connaissance, elle est restée un domaine réservé d'une
poignée des personnes dont l'effectif est très moindre par
rapport à la composition du personnel de la structure sanitaire. Cette
minorité se constitue un luxe l'exposant aux caprices et excès
des ailes sachant qu'elle constitue une rareté de la
spécialité et la raison de son traitement spécial parmi
tant d'autres.
Pour nous prononcer par rapport à l'argumentation
ci-haute, les données statistiques du tableau n°1 est une preuve
éloquente qui justifie notre prise de position, où ces
données révèlent sur 405 prestataires qui constituaient
notre échantillon, 4 prestataires soit 1% seulement connaissent et ont
suivi la formation ou recyclage sur la prise en charge de la THA contre
401prestataires ignorants et n'ont jamais été recyclés sur
la prise en charge de la maladie précitée.
Cella est de même en ce qui concerne les
activités de dépistage de THA 396 sur 405 prestataires
enquêtés n'ont pas suivi une formation ou recyclage en
dépistage de la THA soit 2,2%. Au regard de ces données
statistiques, il est étonnant et suscite les questionnements comment une
structure sanitaire spécialisée dans la prise en charge de cette
maladie, le taux du niveau de connaissance de ses prestataires est très
faible ? et quelle est la raison justificative de cette faiblesse et
comment cette majorité ignorante s'attèle à cette
tâche noble ?
Parmi les facteurs qui expliquent d'une part le faible taux
des prestataires connaissant la prise en charge de la maladie du sommeil,
l'effectif limité pour la formation de ceux-ci par le PNLTHA
c'est-à-dire, toutes les formations sanitaires attendent l'appel de la
formation des prestataires au Bureau Central des Zones de Santé en cas
d'un financement du projet. Ce nombre moindre s'explique au niveau central
(BCZS) par les enjeux politiques des autorités qui font exécuter
les projets, car le financement n'est pas versé dans sa totalité
à l'activité prévue, minimisant l'effectif des
participants en vue de tirer leurs dividendes. Donc, ce que nous remarquons
également le sens du paternalisme des formations sanitaires
vis-à-vis du PNLTHA, aucune structure pense à monter la politique
locale pour la formation continue de son personnel afin d'augmenter l'effectif
des recyclés sur la prise en charge de la trypanosomiase humaine
africaine dont il est question dans ce débat ; jusques à
quand elles doivent attendre la formation organisée par PNLTHA ?
Donc nous confirmons que les résultats de notre enquête affirment
que le niveau de connaissance des prestataires est très faible soit
41,4% par rapport à notre seuil d'acceptabilité de 60% (Cfr.
Tableau 5).
Pour preuve TSHIMUNGU, et col (Op cit) dans
leur étude menée sur la réémergence de la THA dans
la province ville de Kinshasa avaient remarqué aussi ce faible niveau
des connaissances sur les notions élémentaires, à propos
de la trypanosomiase, dont le pourcentage s'est révélé
à (44%). La proportion de participants à l'étude ayant un
niveau d'éducation bas, est plus importante dans le groupe des malades
(40 %) que dans le groupe contrôle (25,6 %).
· 4.2.2. DE LA CAUSE DE LA
TRYPANOSAMIASE AFRICAINE ET SON MODE DE TRANSMISSION.
Certes, la santé communautaire qui découle de
l'approche sociale, singulièrement de la sociologie démontre
plusieurs facteurs expliquent l'apparition d'une maladie ou
épidémie dans un environnement social. D'où la
santé est complexe, parmi ces facteurs, nous avons l'environnement,
régime alimentaire, le comportement de la communauté
elle-même, etc.
Dans le cadre de notre dissertation, nous citons
l'environnement par la piqure de la mouche tsé-tsé comme porteuse
de la maladie.
Si nous pouvons nous référer aux données
référentielles, nous étions étonnés de
constater 335sur 405 prestataires soit 82,7% ont cité le moustique et
mouche tsé-tsé comme porteuse de la maladie du sommeil contre 70
soit 17,3% qui parlent du parasite appelé trypanosome qu'à notre
avis ont répondu positif à la question par rapport à la
majorité. Cela s'expliquerait aussi par le fait que le refus du
message « débroussailler les points de contact
home-tsé-tsé » prédominait chez les prestataires
qui ne connaissaient pas le trypanosome comme agent causal de la THA, par
rapport à ceux qui en connaissaient (86,5% contre 13,5%). Par
ailleurs, Les avis défavorables au dit message se différaient
de manière significative selon le niveau de connaissance des
prestataires [X2 : 5,2 ; P = 0,023] nous n'avons pas
pu comment ces prestataires majorité qu'ils étaient peuvent se
tromper pour cité le moustique et mouche tsé-tsé comme
source de la contamination de la maladie du sommeil. Le même constat
observé sur le mode de transmission où les données
statistiques indiquent 175 sur 405 prestataires soit 43,2% ont pointé le
doigt à la piqure d'une mouche tsé-tsé infectée et
non infectée contre 230 sur 405 prestataires soit 56 ,8% pensent
à une mouche tsé-tsé infectée. C'est ainsi que Les
avis défavorables face au dépistage passif de la THA
étaient deux fois plus élevés chez les prestataires qui ne
connaissaient pas le mode principal de contamination de la THA [RR :
2,2 ; I.C 95% « 1,6 - 3,0 » ; X2 = 22,
3 ; P = 0,000].
A cet instar, nous nous sommes sentis scandaleux à
constater que 175 prestataires confirment que la mouche tsé-tsé
non infectée est l'une de mouche tsé-tsé porteuse de la
trypanosomiase, en leur qualité du professionnel de santé, est un
manquement grave et une haute trahison à leur métier noble
d'ignorer même les notions élémentaires de microbiologie
de 4ém des humanités sur les espèces qui apportent des
maladie. Ceci dénote que le niveau de l'enseignement en
général, des sciences de santé en R.D.Congo s'est
dégringoler voire a baissé et expose les structures sanitaires en
particulier aux dégâts causés par ces prestataires qui sont
sensés à traiter la vie humaine ou de la communauté.
Nous rejoignons HULUTI. (Op cit) qui
confirme aussi que certains infirmiers responsables de centre de santé
n'ont pas une bonne maîtrise des techniques de la lutte complexe de la
trypanosomiase, car ces infirmiers ont une formation de base insuffisante
suite aux problèmes de nos écoles des infirmiers qui ont de moins
en moins de formateurs motivés. La formation continue ne se
réalise pas normalement par l'indisponibilité de l'équipe
mobile et des cadres du bureau de la zone de santé. Donc, cette
explication enrichi notre argumentation et témoigne notre prise de
position sur le niveau de connaissance très faible des prestataires sur
la prise en charge de la THA dans notre milieu d'étude ;
d'où les données du tableau 2 précisent avec tous les
détails où nous recommandons aux lecteurs à consulter ce
tableau énuméré ci-haut pour comprendre la profondeur de
l'ignorance dont il est objet reproché à nos
enquêtés sur la prise en charge de la THA.
· 4.2.2. DE L'ATTITUDE ET
PRATIQUES DES PRESTATAIRES SUR LA PRISE EN CHARGE DE LA THA
Un homme avisé que ça soit dans la vie courante
ou dans le domaine scientifique, il donne un point de vue favorable ou
défavorable à ce qu'il connait pour éviter de tomber dans
la spéculation et le tâtonnement.
Partant de notre objet d'étude, comme la
majorité est ignorante de la formation ou recyclage sur la prise en
charge de la THA, les fréquences du tableau 3 révèlent le
taux très élevé d'une attitude de résignation
qu'ils expriment par défavorable ce que nous avons qualifié
ci-haut, la spéculation et le tâtonnement.
Il est visible à constater cette attitude, il suffit de
voir la question posée au prestataire et les réponses qu'ils ont
proposées mettent en doute notre sens critique. A titre d'illustration
sur l'attitude favorable au dépistage passif da la THA ; favorable
à l'intégration des activités de dépistages de la
THA, la majorité de 296 sur 405 prestataires soit 73,1% et celle de 204
sur 405 prestataires soit 50,4% désavouent la proposition.
Au niveau des messages acceptables par le programme national
de lutte contre la THA tels-que :
- Allez au centre de santé lorsqu'on se sent faible ou
présence de signes de la THA notamment la fièvre chronique, maux
de tête intense, ganglion cervical, etc. ;
- Mettre les pièges pour capturer les mouches
tsé-tsé sur le lieu de contact homme-tsé-tsé
notamment dans des campements (ferme, champs, source etc.) ;
- Débroussailler les points de contact
homme-tsé-tsé.
La majorité écrasante désavoue. Ce qui
est étonnant, c'est de constater même les séries des
réponses positives mais les prestataires les rejettent ; ce qui
nous poussent à confirmer sans cesse l'ignorance de ce traitement
spécifique dans leur métier.
Concernant les bonnes réponses enregistrées,
nous les classons en deux catégories :
- La première est celle des 9 sur 405 prestataires
formés ou recyclés comme l'indique le tableau 1
- La deuxième est celle, ignorante c'est-à-dire
les prestataires qui n'ont jamais suivi la formation ou recyclage sur la prise
en charge, mais par hasard heureux sont arrivés à donner une
série des réponses vraies sur les questions leurs ont
été posées et surtout les questions qui abordaient sur les
notions élémentaires des sciences de santé et sur les
généralités.
Pour preuve, nous enregistrons à titre d'illustration
de la série des réponses sur l'avis lors de conduite à
tenir en cas de prise en charge des effets secondaire causés par les
trypanocide, comportement en cas de convulsion chez un malade avec THA sous
trypanocide, raison défavorable au dépistage passif et à
l'intégration des activités de dépistage constituent une
preuve éloquente justifiant notre affirmation du Tableau 3.
Donc pour clore, l'attitude de ces 9 prestataires
recyclés, est favorable et surtout ils sont traités d'une
manière spéciale dans leur qualité par rapport aux autres
personnels des formations sanitaires, pour preuve il n'ya que 4 prestataires
soit 1% qui jouissent de la prime, pour les détails referons-nous au
tableau statistique n°1 pour témoigner la thèse. D'où
sur 405 prestataires enquêtés, 4 soit 1% seulement qui
reçoivent la prime d'encouragement pour les activités de
dépistage ainsi que de prise en charge en THA contre 401 soit 99%.
· 4.3. FAIBLESSE DE L'ETUDE
Cette étude pouvait être menée dans toutes
les formations sanitaires des Zones de Santé de six Districts Sanitaires
de la Ville Province de Kinshasa, mais faute de moyen financier alloué,
et le facteur temps nous avons réalisé notre étude dans
des formations sanitaires des aires de santé des Zones Santé d'un
seul District Sanitaire.
Faute du temps nous avons utilisés un
échantillon représentatif pour afin généraliser nos
résultats.
CHAPITRE V. Conclusion, implication et
Recommandation
Cette étude relève du domaine de la santé
publique ayant trait aux connaissances, attitudes et pratiques sur la prise en
charge de la Trypanosomiase Humaine Africaine au niveau de formations
sanitaires des Zones de Santé du District Sanitaire de la N'Sele. Elle
a suscité la question de recherche de savoir le niveau de connaissances,
attitudes et pratiques des prestataires de soins dans la prise en charge de la
THA dans les activités de soins de santé primaires.
Le but de notre étude est d'évaluer les
connaissances, attitudes et pratiques des prestataires des soins des services
de santé existant dans les Zones de Santé du District Sanitaire
de N'Sele sur la prise en charge de la Trypanosomiase Humaine Africain. Et pour
atteindre notre but, notre étude voudrait contribuer à
l'amélioration de l'état de santé des populations habitant
les aires de santé des Zones de Santé du District Sanitaire de
N'Sele sur la prise en charge de la Trypanosomiase Humaine Africaine.
Il s'agit bien sûr d'une étude CAP, analytique
transversale réalisée dans les formations sanitaires des aires
de santé, des Zones de Santé du District Sanitaire de la N'Sele,
ou nous nous sommes décidés de travailler sur les 20 aires de
santés, et avons procédé au tirage au sort sans remise sur
les 57 structures sanitaires viables et opérationnelles retenues pour
notre étude afin de déterminer les 39 formations sanitaires.
L'instrument utilisé pour mesurer les variables de
notre étude est l'interview guide structurée.
L'échantillon probabiliste sur les prestataires en
utilisant la technique du tirage au sort sans remise, nous a permis d'obtenir
405 prestataires.
A l'issue de l'enquête, il ressort que, dans l'ensemble,
le niveau de connaissance sur la THA est faible soit 41,4% ; ce
pourcentage est inferieur à notre seuil d'acceptabilité qui est
de 80%.
La statistique descriptive et inférentielle ont
été utilisées pour analyser les données
recueillies.
Au terme de l'analyse, les résultats ci-dessus ont
été observés :
· Connaissance sur la cause de la THA 17%
· Connaissance sur les principaux symptômes de la THA
13,6%
· Connaissance sur le diagnostic différentiel de la
THA 32,6%
· Connaissance sur les examens de labo au 1ér stade
de la THA 37,5%
5.1. IMPLICATIONS DE L'ETUDE
Les résultats de cette étude ont des
implications en Santé Communautaire (Santé publique et
Financement des Systèmes de Santé), en éducation, pratique
et en recherche.
Dans cette étude, nous croyons que les prestataires de
soins seront informés sur la prise en charge de la Trypanosomiase
Humaine Africaine.
Au vu de ces résultats, les licenciés en
Santé Communautaire profiteront des résultats issus de ce travail
pour formuler plus des stratégies en vue de rendre intégrantes
les activités de lutte contre la Trypanosomiase dans des formations
sanitaires.
En effet, plus les licenciés sont instruits et
formés, mieux ils pourront davantage former et instruire les
prestataires de soins.
v Implication à la pratique et administration
des soins
Dans le cadre des soins de santé primaires, notre
étude se vaudra réveiller la conscience et la confiance de
prestataires dans l'exercice de ses fonctions.
Certes, la routine de la pratique prise par certains
prestataires tend à minimiser ou négliger l'essentiel tout en
courant le risque d'aggraver ce qui est évitable. Nous pensons que la
prise en charge de la Trypanosomiase Humaine Africaine devrait être
introduite dans le paquet minimum des formations en cours d'emploi au personnel
soignant et éviter des actes évasifs de routine.
5.2. RECOMMANDATIONS GENERALES
Toute recherche scientifique a la mission principale de
résoudre le problème qui se pose dans le secteur où elle
veut intervenir, pour ce, notre objet d'étude ne peut faire
exception.
De ce fait, et en référence aux résultats
obtenus sur le terrain d'enquête, nous suggérons aux
décideurs du gouvernement central et aux autorités du District
Sanitaire de N'Sele en général, les Zones de Santé ainsi
qu'aux prestataires des formations sanitaires en particulier ce qui
suit :
.1. Aux prestataires de soins nous recommandons une adaptation
structuro-fonctionnelle et pratique de soins et services dans la prise en
charge de la Trypanosomiase Humaine Africaine ;
.2. Au PNLTHA par le truchement du ministère de la
santé publique, nous recommandons de :
· renforcer d'urgence les capacités pour la lutte
contre la THA et d'organiser la formation de prestataires des formations
sanitaires des Zones de Santé du District Sanitaire de N'Sele comme
priorité.
· Décentraliser les activités de
dépistage et de la prise en charge de cas de manière à ce
que chaque formation sanitaire des Zones de Santé du District sanitaire
touché par la maladie puisse participer à la lutte contre la
THA. et Si nécessaire intégrée dans les autres formations
sanitaires les activités de lutte anti vectorielle.
.3. Au gouvernement par le truchement du Ministère de
la Santé Publique, nous recommandons
· de faire la mobilisation des ressources en faveur du
Programme National de lutte contre la THA, et de la coordination pour la
supervision, suivi et évaluation des activités.
· D'apporter un appui technique aux formations
sanitaires des Zones de Santé du District sanitaire et encourager
l'établissement de partenariat entre les secteurs public et
privé.
BIBLIOGRAPHIE
I. OUVRAGES ET ARTICLES DE REVUES
1. BURKE.J, (2000), La trypanosomiase humaine
africaine, Fonds Médical
Tropical, Bruxelles, 2éme
éd., 3-39
2. CATTAND. P. et col. (2001), Epidémiologie de la
trypanosomiase humaine :
une histoire
multifactorielle complexe, Méd.Trop.
61.4-5
3. CATTAND. P., (1994), THA: Situation
épidémiologique, une recrudescence
alarmante de la
maladie. Bull soc Pathol exot
87 :307- 310
4. GAUTEUX.JP et col, (1986), Un nouvel écran
piège pour la lutte anti -tsé-
tsé. Entomologia experimentolis et Applicata
41,297
5. GENTILINI. M, (1993); Trypanosomiase humaine: in
Médecine Tropicale 5th
edm (ed. Canale G et
Bargoro). Flamario, Turin, pp
123-139
6. JANNIN. J, et col. (2001) ; Lutte contre la
Trypanosomiase Humaine
Africaine : la boucle bouclée ? Méd. Trop.
61 ;
437- 440
7. LAVEISSIERE. C, et col. (1986) : Localisation et
fréquence du contact
homme/glossine en secteur humain et la
transmission de la trypanosomiase. Cah
ORTOM ser Ent
Méd parasitol 24 : 45-57
8. LAVEISSIERE. C. et col. (1991), Trypanosomiase humaine
en Afrique de
l'ouest : Epidémiologie et contrôle.
ORSTOM éd. Collection didactique, Paris,
p 157.
9. APLOGAN. A. et col. (2005), Evaluation du système de
surveillance
épidémiologique de la THA en R.D.Congo.
bull.
épidémiologique, n°41, Janvier.
10. EBEJA et col (2003), La maladie du sommeil dans la
région ville
de Kinshasa : Une
analyse rétrospective des données
de surveillance sur la période
1996-2000, Vol 8, n°10 p 949-955.
11. GONZOLZ, (1971), Mass campaigns and Health service.
WHO, Genève
12. JAVEAU. C. (1971), Enquête par questionnaire,
Bruxelles, EIS-ULB
13. LUTUMBA. P., ROBAYS.J., et al. (2005b) Trypanosomiasis
control,
Democratic Republic of Congo,
1993-2003
Emerg. Infct. Dis. 11, 1382-1389
14. ODIIT M. & col, (2004), Assessing the patterns of
health - seeking behavior
and awareness among
seeping sickness patients in
eastern Uganda. Annals
of tropical Medicine and
Parasitology 98,339-348.
15. OMS, (1998), La trypanosomiase Africaine : lutte et
surveillance. Rapport
d'un comité d'experts de
l'OMS 881,1 - 123
16. OMS, (2001), Classification internationale du
fonctionnement du handicap et
de la santé
(Genève)
17. OMS, (2006), Relevé
épidémiologique hebdomadaire Genève.
18. PEPIN. J. et col. (1989), Intégration de la
lutte contre la THA dans un
réseau de centre de
santé polyvalent. Bull. OMS vol 67
19. TSHIMUNGU. K. et col. (2008), Réémergence
de la trypanosomiase
humaine
africaine dans la province ville de
Kinshasa, R.D.Congo, Méd Mal infect (2010)
20. HULUTI (2003), Problématique de
l'intégration de la lutte contre la THA :
Cas de la Zone de Santé
Rurale de LUKOLELA
II. AUTRES DOCUMENTS
21. BCT, (1995), Guide technique du programme National de
lutte contre la
THA en R.D. Congo. Bureau Central de
la trypanosomiase
Kinshasa-Congo.
22. MIAKA .C(1997), Rapport sur la situation de la
trypanosomiase humaine en
23. PNLTHA, (2006), Canevas du Plan
d'activités de lutte contre la THA dans
une zone de santé.
24. PNLTHA, (2008), Rapport Annuel sur la trypanosomiase en
R.D.Congo,
Minisanté R.D.C
III. COURS ET SYLLABUS
25. AMULI. J. (2008), Méthodologie de la Recherche
en Santé Communautaire,
note de cours de 1ére
Licence doc inédit ISTM-Kinshasa.
26. MANZAMBI .J, (2008), La gestion du cycle des projets
socio-sanitaires et
cadre logique. Module
à l'usage des étudiants de L2
en santé
communautaire. Cours inédit. ISTM/KIN
27. MUTUMBI. A, (2008), Evaluation des structures
sanitaires et sociales.
Note de cours à
l'usage des étudiants de L2 en santé
communautaire. Cours
inédit. ISTM/KIN
28. OMANYONDO. M, (2002), Santé de la
Reproduction : Notes de Cours
29. MUNDELE. R, (2009), Sociologie Appliquée en
Santé : Notes de cours L2 Santé/EASI/Unicap.
IV. SITES WEB
30. http:// www. Epicentre. Msf.org
31. http://fr. wilkipedia.
Org/wiki/attitude-(psychologie)
32.
http://www.epicentre.msf.org
33.
http://www.zebrazone.eu/be/zz/application?language=FR&contentUrl=/be/ebsite/zzbe/public/326F8896CA92B613C12573170051A96B_fr.html#topPage)
| 


