|
REPUBLIQUE DEMOCRATIQUE DU CONGO
MINISTERE DE L'ENSEIGEMENT SUPERIEUR ET
UNIVERSITAIRE
UNIVERSITE CHRETIENNE DE KINSHASA
(UCKIN)
B.P. 2635 KINSHASA I
FACULTE DE MEDECINE
CAUSES DE DECES AUX SOINS INTENSIFS DE CHIRURGIE DE LA
CLINIQUE BONDEKO DE 2018 - 2019

Patrick MUSALA MEYA
Gradué en Sciences
Biomédicales
Mémoire présenté et défendu en vue
de l'obtention du titre de docteur en Médecine, Chirurgie et
Accouchement.
Directeur : Dr Etienne MAWEJA MUKUNA
Année Académique 2017-2018
DEDICACE
A mes parents : ma maman Mme Wivine MUSALA épouse MAKILA
et mon père M. Augustin MAKILA pour l'amour et surtout le soutien moral,
financier et spirituel que vous m'avez apporté, ils ont
été un atout indiscutable dans la réalisation de ce
travail. Je vous dis sincèrement merci.
REMERCIEMENTS
Ce travail n'aurait pu se faire sans l'assistance et la
santé que nous a apportées le DIEU Tout-Puissant, à qui
nous rendons infiniment grâce et aussi sans le soutien pluridimensionnel
des personnes très particulières. Nos remerciements vont
spécifiquement à :
Tout le staff médical de la clinique Bondeko :
Pour leur hospitalité et tous les moyens mis en jeux pour une bonne
formation pendant notre séjour pendant le stage interné.
Mon directeur : Dr Etienne MAWEJA MUKUNA qui a
accepté ce travail et qui en a assuré si efficacement la
direction, pour sa disponibilité et son aide. Qu'il soit assuré
de toute ma reconnaissance
A mon grand frère Costa MONZILI : Pour ton amour, tes
conseils, tes encouragements, ton soutien inconditionnel dont tu as toujours
fait preuve.
La grande famille Mayaya-Kwetho Pour les conseils fructueux
que vous m'avez en permanence prodigués durant la formation et vos
encouragements ainsi que le soutien.
A mes soeurs et frères: Nathan, Josué,
chrinovic et béni pour votre amour
A mes cousines et cousins: Joey mangenga, Giressenimi et
d'autre : vous avez toujours été présents
auprès de moi, tant sur le plan académique que sur le plan
fraternel.
A tous mes camarades de la promotion merci pour tous les bons
et heureux moments partagés ensemble Et sans aucun doute à
l'esprit de solidarité et de fraternité dont nous avons fait
preuve durant ces 7 ans.
A tous mes amis (Christian mokuba, Samuel basilua,
Orlynsonkole, Julio kiese, Sakivena love, Didier lemoupa, winner taghize,
merveiltutonda, Inesilenda, chadracomatuku, John ntumba, thomas oleko,
jamesrukera et bien d'autre)merci.
LISTE DES ABBREVIATIONS
APACHE :acute physiology and chronic health disease
ASA : american society of anesthesiologists
ASBL :association sans but lucratif
CPAP :continous positive airway pressure
IGAS :inspection générale des affaires
sociales
INSE :institut national de la statistique et des
études
ISRM : institut de sante et de recherche médicale
OMS : organisation mondiale de la sante
SC :soins continus
SDRA : syndrome de détresse respiratoire aigu
SI :soins intensifs
SICHI : soins intensifs de chirurgie
SOFA : sequentialorganfailureassesment
LISTE DES TABLEAUX
Tableau I. Liste de contrôle de
sécurité chirurgicale(5)
2
Tableau II. Dysfonctions et défaillances
viscérales en post opératoire (2)
19
Tableau III. Répartition des patients selon
le sexe
27
Tableau IV. Répartition des patients selon la
tranche d'Age
28
Tableau V. Répartition selon le motif
d'hospitalisation
29
Tableau VI. Répartition des patients selon la
durée d'hospitalisation
30
Tableau VII. Répartition des patients selon
le type de chirurgie
31
Tableau VIII.Répartition des patients selon
le moment de la survenue du décès
32
Tableau IX. Répartition des patients selon
les pathologies médicales associées potentiellement aggravant
33
Tableau X. Répartition des cas selon le mois
du décès
34
Tableau XI. Répartition des patients selon
les bilans para cliniques demandés en SICHI
37
Tableau XII. Répartition de patient selon la
durée de disponibilité des résultats.
38
Tableau XIII. Répartition de patient en
fonction de l'état civil
39
Tableau XIV. Répartition de patient selon le
type de traitement bénéficié
40
Tableau XV. Répartition de patients selon
lieu de provenance
41
Tableau XVI. Répartition de patient selon la
durée comprise entre le début de la maladie et le moment de la
consultation
42
Tableau XVII. Répartition des patients en
fonction de la cause du décès dans la période
post-opératoire
43
Tableau XVIII. Répartition des cas selon la
cause du décès en période préopératoire
44
Tableau XIX.Répartition des cas en fonction
des causes pour lesquelles le patient n'a pas été
opéré
45
LISTE DES FIGURES
Pages
|
Figure 1: Zone de provenance
..........................................................30
Figure 2: Période de décès
...............................................................31
|
RESUME
Ce travail étudie les causes des décès aux
soins intensifs de chirurgie
Qui est une unité de soins entre la réanimation et
les soins continus.
C'est donc un lieu de combat entre la vie et la mort, la mort
étant une cessation de toute fonction physiologique
Résultats : nous avons
enregistré 48 décès sur un total de 114 patients
hospitalisés aux soins intensifs de chirurgienotre étude
démontre que la cause la plus fréquente des décès
est la péritonite avec 19 cas soit près de 40% des cas de
décès.
Le type de chirurgie le plus concerné est la chirurgie
digestive avec 39 cas soit 81.25% des cas des décès.
La période la plus concernée et la période
post-opératoire avec 24 cas soit 50% des cas de décès.
La majorité des décès son survenus durant la
garde avec 38 cas soit environ 79% des cas de décès
La durée moyenne d'hospitalisation était de 2-3
jours.
Conclusion : ce travail nous a permis
d'avoir une vision détaillée de la mortalité à la
clinique BONDEKO au sein de son unité aux soins intensifs de
chirurgie
Mots clés : unité de soins
intensifs, causes de décès
TABLE DES MATIERES
REMERCIEMENTS
ii
LISTE DES TABLEAUX
iv
LISTE DES FIGURES
v
TABLE DES MATIERES
vii
INTRODUCTION
1
1. DEFINITIONS DES
TERMES
1
2.
PROBLEMATIQUE
2
3. OBJECTIFS
2
3.1.
Général :
2
3.2.
spécifiques :
3
CHAPITRE I. GENERALITES SUR LES CAUSES DES
DECES DES PATIENTS AUX SOINS INTENSIFS DE CHIRURGIE
4
I.1. Contexte
4
I.2. Types de mort en milieu
hospitalier :
5
I.3. Catégories des patients en
soins intensifs de
8
Chirurgie
8
Catégories des patients : les patients
hospitalisés en SICHI sont classés en 4
catégories :
8
I.3.1. Période
préopératoire
8
I.3.2. Période
peropératoire
9
I.3.3 Période
post-opératoire
14
I.4. Normes des unités des soins
intensifs
18
I.5. Equipements d'une unité de
SICHI :
20
CHAPITRE II. MATERIEL ET
METHODES
21
II.1 Cadre et type
d'étude
21
II.2 Site d'étude
21
II.2.1. Description du site
21
II.2.2. Personnel
21
II.3 Population d'étude
22
II.4 Critères
d'inclusion
22
II.5Critères d'exclusion
22
II.6 Collecte des
données
23
II.7 Méthode d'analyse
23
II.8 Echantillons
23
CHAPITRE III. RESULTATS
24
III.1. Sexe des patients
24
III.2. Age des patients
25
III.3. Motif d'hospitalisation
26
III.4. Durée
d'hospitalisation
27
III.5. Type de chirurgie
28
III.6. Moment de la survenue de
décès
29
III.7. Pathologies médicales
associées potentiellement aggravant
30
III.8. Mois du
décès
31
III.9. Zone ou district de
provenance
32
III.10. Période de
décès
33
III.10. Bilans para clinique demandé
durant le séjour
34
III.11. Durée de disponibilité
des résultats des bilans
35
III.12. Etat civil des patients
36
III.13. Type de traitement
37
III.14. Lieu de provenance
38
III.15. Durée entre le début
de la maladie et la consultation
39
III.16. Cause de décès en
période post-opératoire
40
III.17. Décès en
période préopératoire
41
III.18. Pourquoi les patients n'ont pas
été opérés
42
CHAPITRE IV. DISCUSSION
43
Une insuffisance équipementière...
47
CONCLUSION
50
RECOMMANDATIONS
51
BIBLIOGRAPHIE
52
INTRODUCTION
1. DEFINITIONS DES TERMES
1.1. L'unité des soins intensifs :
Est l'un des services de l'hôpital qui prodigue des
soins de suppléance à une défaillance vitale aigue ;
elle est la structure médiane entre le service de réanimation et
les unités des soins continus. (2)
Elle a pour but de prendre en charge les patients qui
présentent une défaillance d'une de plusieurs fonctions vitales,
ou qui sont à risque développer une complication
sévère ,le service des soins intensifs de chirurgie dispose des
moyens techniques très spécialisées celles-ci sont mis en
oeuvre de façon continue par une équipe multidisciplinaire afin
de déceler , prévenir et corriger les déséquilibres
aigus présumés réversibles liés à
l'affection sous-jacente (maladie ,chirurgie, traumatisme).(3)
L'unité des soins intensifs est complexe
Elle comprend certaines sous unités appelées
« unités spécialisées ».Nous
citons :
v Unité des soins intensifs spécialisée
en chirurgie cardio-vasculaire
v Unité des soins intensifs spécialisée
en chirurgie digestive
v Unité des soins intensifs spécialisée
en chirurgie pédiatrique
v Unité des soins intensifs spécialisée
en urologie
1.2. Décès :
Est un terme désignant la cessation de toute fonction
physiologique dans l'organisme et le début de la décomposition.
(1)
2. PROBLEMATIQUE
L'unité des soins intensifs est une structure
médiane entre les services de réanimation et les unités
des soins continus. Elle prend en charge une défaillance sur une
durée limitée et constitue avec l'unité des soins
continus, les unités intermédiaires entre la réanimation
et les services généraux hospitaliers. (1)
Une question se pose toujours devant un
décès : qu'est-ce qu'il fallait faire que l'on n'a pas
fait?
Les décès en soins intensifs de chirurgie
comprennent un vaste terrain, tel est l'impression d'être placé
dans une forêt et dont les fruits sont amers. (1)
Nous allons nous intéresser plus
particulièrement aux défaillances nécessitant une Prise en
charge chirurgicale ou qui sont consécutives à un traitement
chirurgical motif d'hospitalisation aux soins intensifs de chirurgie.
D'où la nécessité de décrire les
caractéristiques des patients décédés en terme
d'âge, de gravité initiale, de diagnostic d'entée en SICHI,
du sexe.
La connaissance des facteurs prédictifs des
décès intra hospitaliers et particulièrement en SICHI
permettrait la meilleure évaluation du pronostic des patients admis en
réanimation et permettrait aussi de mieux orienter les
thérapeutiques pour ces patients afin d'améliorer leur devenir
3. OBJECTIFS
3.1.
Général :
Analyser et améliorer la qualité de la prise en
charge des patients hospitalisés aux SICHI.
3.2.
spécifiques :
v Identifier la tranche d'âge la plus
concernée
v Identifier le sexe le plus concerné
v Identifier les diagnostics d'entrée en SICHI les plus
concernés
v Identifier le type de chirurgie le plus concerné
PLAN DE TRAVAIL
Notre travail comprend 4 chapitres
précédés d'une introduction, ces chapitres sont :
· Chapitre I : Généralité sur
les causes des décès aux soins intensifs de chirurgie
· Chapitre II : Matériel et
méthodes
· Chapitre III : Résultats
· Chapitre IV : Discussion
Le dernier point de notre travail porte sur la conclusion puis
des recommandations.
CHAPITRE I. GENERALITES SUR
LES CAUSES DES DECES DES PATIENTS AUX SOINS INTENSIFS DE CHIRURGIE
I.1. Contexte
Les soins intensifs sont considérés comme un
lieu de combat acharné contre les affections graves. Il arrive que les
patients meurent en SICHI ; en revanche, il est assez rare que la mort
surgisse de façon inattendue. Au contraire, elle survient
fréquemment à l'issue d'un processus organisé. Les
personnels soignant assurent l'accompagnement des patients et des familles en
privilégiant la dignité de cette période. (2)
L'arrêt du coeur est qualifié de mort clinique.
Le décès est constaté par un médecin sur un
certificat de décès, obéissant à des règles
de rédaction précises. Dans notre pays, la République
Démocratique du Congo, ce certificat comprend deux volets. Un volet
administratif comportant : le lieu du décès, la date,
l'heure, l'identité complète du patient (noms, date de naissance,
sexe...) Le volet médical est anonyme, relatif aux causes du
décès. (1)
Le certificat est signé par le médecin. Celui-ci
devra être parfaitement identifié.
Tandis que dans le passé, les gens mourraient à
domicile, et c'était considéré comme étant normal
.La mort était comprise comme une étape de la vie, ou alors on
incriminait un malfaiteur d'être à l'origine (conception
africaine) sans vouloir analyser les causes médicales qui seraient
à l'origine. (2)
Désormais, la mort s'est introduite à
l'hôpital et n'a plus sa place à la maison .Le plus souvent, pour
les patients en soins intensifs, la mort survient après un combat
acharné entre la vie et la mort ; Et les limites derniers jours de
vie peuvent être repoussés sans délai précis.
Toutefois, la mort est toujours présente, puisqu'elle ne peut à
l'évidence être supprimée (1)
De la part des soignants, aussi bien médecins
qu'infirmiers, les décès des malades admis aux soins intensifs
étaient des phénomènes vécus comme un échec
d'emblée. Cette perception de la mort teintée de
culpabilité survenait dans des circonstances désastreuses telles
qu'ils n'y étaient pas préparés, ni ne connaissaient
parfaitement le traitement administré. (1)
Aujourd'hui, cette perception d'échec a fait place
à l'acceptation de la mort. Mourir en soins intensifs est devenu une
réalité acceptée et bien gérée.
I.2. Types de mort en milieu
hospitalier :
· La mort prématurée inattendue : le
patient est admis aux soins intensifs avec une pathologie précise ou
encore non diagnostiquée, mais en fonction de son état, la
survenue de la mort est surprenante, même si elle est sous
entendue ; puisque sa prévention et l'instauration d'un traitement
immédiat sont les indications même de l'admission aux soins
intensifs.
· La mort attendue : c'est le décès du
patient qui survient lentement, avec une évolution défavorable
depuis l'admission du patient. Elle s'annonce suivant l'effondrement du patient
à petit feu. Généralement le patient meure en étant
équipé. C'est-à-dire ; avec les voies de Mayo
Taylor, les cathéters centraux et artériels, les
électrodes...
· La mort organisée : est celle qui
découle d'une décision de suspension ou de retrait
thérapeutique. (4)
L'enquête sur « les décès
en soins intensifs » de chirurgie »menée par
« l'IGAS » montre qu'au moment où plus de la
moitié d'européens meure en établissement des soins, le
taux est plus bas en Afrique où la prise en charge des
décès ne fait pas parti des missions reconnues à
l'hôpital. Pour les personnels soignants, la mort vécue jadis
comme un échec, est actuellement acceptée telle que
mentionné ci haut. Les exigences techniques emportent largement sur les
besoins de confort des malades et d'accueil des proches. Plusieurs
études montrent que le décès a lieu le plus souvent
après que le réanimateur ait décidé
d'arrêter les soins, lorsque les thérapeutiques aggravent
l'état du patient, et les gestes diagnostics invasifs
exagérément réalisés alors qu'il n'existe plus
d'espoir d'une amélioration clinique. (3)
Par ailleurs, la même enquête rapporte 26% des
patients décédés aux SICHI décèdent à
l'issue d'un séjour d'une durée inférieure à
24h ; soit avant ou après un acte chirurgical.
Ces dernières années, il a été
observé une décroissance de la mortalité aux SICHI ;
Selon les études de l'IGAS, cette baisse de mortalité peut
être mise en lien avec une amélioration de la qualité des
soins, et l'apparition des nouvelles technologies ; mais aussi du fait
d'une meilleure identification des patients éligibles à la
réanimation ou à une hospitalisation en SICHI. Les facteurs
associés aux décès ou à la survie en SICHI sont de
mieux en mieux identifiés.
Une bonne réanimation est gage de la survie en SICHI si
la prise en charge est correcte .Les réanimateurs ont
développé des scores de pronostic ou des indices de
gravité tels que : l'IGS II, le SOFA et l'APACHE afin de mieux
exploiter l'expérience clinique collective et prédire la
probabilité au cours de l'hospitalisation en SICHI.
L'âge élevé a été clairement
identifié comme associé à une surmortalité,
montrées dans les études menée par l'IGAS par un taux plus
élevé de la mortalité en SICHI .De même sur une
cohorte des patients de plus de 60 ans admis en SICHI, une étude
française a mis en évidence un taux d mortalité en soins
intensif de 37% et un taux de décès intra hospitalier de 53%.Ceci
s' explique notamment par un taux de morbidité plus fréquent.
Il est notable que l'amélioration de la
mortalité générale se fait alors que la population
générale tend à vieillir (l'Afrique est
épargné par ce constat).
Aux Etas unis, la proportion des patients âgés de
plus de 60 ans est estimée à plus de 20% de la population en 2006
et les projections pour la population de plus de 85 ans montre que celle -ci va
être multipliée par 5 d'ici 2050.
En France, l'augmentation de la population de plus de 75 ans
était de 3 millions puis de 4,5 millions en 2013.Les projections
prévoient 7 millions des personnes âgées de plus de 60ans
en 2025 (INSE) ; Ainsi, comme la population générale, la
population âgée (?65 ans) hospitalisée en soins intensifs
varie de 26-51 % selon les unités des soins.
En République Démocratique du Congo par contre,
selon une agence démographique du pays, les personnes âgées
de plus e 60 ans représentent 8,62% en 2016, alors que la proportion ne
représentait que 6% en 2014 et la projection de la dite population
serait de l'ordre de 10-12% d'ici 2020.Compte tenu de l'augmentation mondiale
de la population des personnes âgées de plus de 60 ans, doit-on
craindre une augmentation du nombre des décès à cause de
cette évolution? Sachant que l'âge représente une des
variables d'étude dans notre travail nous allons essayer de
répondre à cette question au fur et à mesure que nous
évoluons dans le travail. (5)
La plupart d'études épidémiologiques sur
les patients hospitalisés en SICHI portent sur la mortalité
à court terme ; soit 24h après administration en SICHI, mais
il apparait maintenant clairement qu'il existe une surmortalité
poursuivie plusieurs jours après un séjour et
particulièrement dans les 7 premiers jours.
Les études rapportent 15% des décès
supplémentaires dans les 7 premiers jours suivant une admission en
SICHI. En peropératoire, les études menées par l'IGAS
montrent que la durée de réanimation est souvent élargie
si les patients présentent un syndrome de détresse respiratoire
aigu ou un choc septique. Ces genres des patients voient leurs séjours
en SICHI élargie avant une éventuelle intervention chirurgicale
et avaient un taux de décès à court terme plus
élevé.
Un enjeu majeur réside donc dans l'amélioration
de cette mortalité après un court séjour en SICHI ;
ce qui passe par une meilleure connaissance épidémiologique, si
un nombre non négligeable des travaux sont regardés de 24h
après une admission en SICHI à 7 jours, très peu se sont
intéressé au décès tardifs au décours de
l'admission(6).
I.3. Catégories des
patients en soins intensifs de
Chirurgie
Catégories des patients :
les patients hospitalisés en SICHI sont classés en 4
catégories :
a) Patients en instance d'une intervention chirurgicale ou
période Préopératoire
b) Patients en Période Peropératoire
c) Patients en post opératoire
d) Patients avec traitement médical (1)
I.3.1. Période
préopératoire
Elle est sensible en 3 points :
Ø l'indication opératoire
Ø l'information du patient
Ø la Réanimation préopératoire
· L'indication opératoire : ne doit pas
être retardée.
· L'information du patient : est incontournable,
Elle devra notamment porter sur l'état de santé actuel et
prévisible du patient, sur la nature, les traitements envisagés,
les conséquences en cas de refus, les alternatives thérapeutiques
possibles, les risques fréquents ou graves normalement
prévisibles et les précautions à prendre. Il sera
également nécessaire de pouvoir fournir les preuves de
l'information, le mieux par écrit, aussi par les
témoignages ; Le recueil du consentement du patient à
l'intervention doit s'avérer indispensable. Et tout patient a le droit
de connaitre sa maladie, son stade et son évolution avec ou sans
traitement chirurgical. (7)
· La réanimation
préopératoire : ne doit pas être tardive, de
manière classique,...
I.3.2. Période
peropératoire
La check List au bloc opératoire est un outil
nécessaire pour localiser la cause, l'origine, la responsabilité
de la faute ayant causé le décès si elle existe ; si
elle existe. L'OMS a développé des recommandations de
sécurité chirurgicale ( guide lines for safesurgery) en
forme de check List simple, applicable en tout pays et contextes à
vérifier pour toute opération(comme le fait obligatoirement tout
pilote d'avion)
a) Quelques dysfonctionnements du bloc
opératoire responsables des cas des
décès :
Désorganisation interne du bloc
opératoire :
· Agitation et désordre (locaux
encombrés, « le salle » fréquente
« le propre »
· L'absence des règles de fonctionnement
clairement énoncées.
Baisse de la qualité de prestation du bloc
opératoire :
· Des retards et des durées prolongées de
séjour au bloc opératoire
· L'augmentation des risques d'infection et des
erreurs
· L'attention portée aux malades qui diminue
· La mauvaise gestion des personnels et du
matériel qui entraine un gaspillage et surcouts.
Baisse de la qualité de vie au travail :
· Des plaintes concernant la charge de travail et des
conditions de travail
· Les comportements de fuite de la situation de travail,
absentéisme, demandes de formations, des mutations, des
départs
· Le « burnout » out syndrome
d'épuisement professionnel qui apparait après l'accumulation
d'évènements professionnels aux quels l'individu ne peut faire
face. (5)
b). Quels sont les facteurs humains potentiels
à l'origine des dysfonctionnements?
Les difficultés liées à l'absence de
coordination du bloc opératoire :
· Activités administratives : coordination
entre chirurgien, anesthésiste et infirmier pour traiter les charges
administratives
· Activités des soins :
Globalement il est observé qu'un personnel infirmier
peu stable et peu formé freine toute coordination efficace. A
l'inverse, une coordination médiocre incite fortement l'infirmier
à chercher ailleurs.
Difficultés liées à l'exercice de
l'autorité :
· Difficultés d'ordre structurel
· Des faiblesses du management de la hiérarchie
· Des conflits de pourvoir
· Des défaillances du système de gestion
des ressources humaines
· Des incompétences dans l'environnement humain au
travail.
Difficultés individuelles :
· La faiblesse des aptitudes au commandement
· La faiblesse de la maitrise de l'environnement (gestion
du matériel et des locaux).
Autres facteurs humains :
· La fatigue : génératrice de stress,
d'inattention, d'erreurs et elle diminue les capacités de production
· Le stress : un niveau de stress
élevé et permanent est à l'origine d'une baisse des
performances
· Conditions de travail : charge de travail trop
lourde, horaires trop longs, matériels en mauvais état. (5).
c).Contrôle de sécurité
chirurgicale en per-
Opératoire
La liste de contrôle OMS pour la sécurité
chirurgicale réduit d'un tiers les décès (le 14 janvier
2009 à Genève) : données recueillies sur 7688
patients avant l'introduction de la liste et 3955 après. L'étude
a été appliquée dans les hôpitaux des pays à
revenus élevés et à faibles revenus à :
v Ifakara (Tanzanie République Unie)
v New Delhi (Inde)
v Amman (Jordanie)
v Auckland (Nouvelle Zélande)
v Manille (Philippine),...
Ces recommandations de l'OMS sont aussi un ensemble des moyens
pour prévenir les infections avant, pendant, et après l'acte
chirurgical, tout en mettant un accent sur la technique chirurgicale à
utiliser pour chaque acte. Mais pour la plupart des hôpitaux de notre
pays, ces techniques ne sont pas respectées. D'où le taux
élevé des décès consécutifs à l'acte
chirurgical mais ce taux reste inférieur à celui des patients
n'ayant pas subis d'intervention mais qui sont décédés aux
soins intensifs de chirurgie (5).
Tableau I.La liste de contrôle de
sécurité chirurgicale(5)
|
Avant l'induction de l'anesthésie
|
Avant l'incision de la peau
|
Avant de quitter la salle d'opération
|
|
1 .Patient : identité, site à
opérer, type d'intervention prévue, consentement
2 .site opératoire
3. Matériel et produit anesthésique
vérifiés
4. l'oxymètre fonctionnel
5. Patient allergique : oui ? non
6. Risque d'intubation difficile ou d'inhalation :
_non
_oui :l'équipement est fonctionnel?
7. Pertes sanguines prévues ?500ml :
_non
_oui : Prévoir les fluides.
|
1. Tous les membres de l'équipe sont
identifiés : leurs noms et rôles
2. le chirurgien l'anesthésiste et l'infirmier
confirment ensemble :
_le patient
_le site
_le type d'intervention
3. Anticiper les évènements critiques.
Le chirurgien passe en revue :
La durée d'intervention, les pertes de sang
estimées. l'équipe d'anesthésie fait de même,
l'infirmier vérifie la stérilité et les
matériels.
4. Antibioprophylaxie bien donnée dans les 60 minutes
précédentes?
5 .a-t-on regardé l'imagerie?
|
1. l'infirmier confirme verbalement à
l'équipe :
_le type de chirurgie enregistré
_le compte d'instruments : champs, éponges,
compresses...
_Gérance de la pièce opératoire
_Problèmes et matériels à signaler
2. le chirurgien, l'anesthésiste et l'infirmier passent
en revue les principaux points concernant les suites opératoires du
patient.
|
I.3.3 Période
post-opératoire
Elle est aussi sensible que les deux
précédentes. Elle doit être guidée par un protocole
opératoire complet où figurent les particularités
anatomiques ainsi que les difficultés qui ont pu survenir, de même
que les incidents peropératoires qui ne doivent pas être
occultés ni dissimulés. Le suivi post-opératoire doit
être assuré par le chirurgien qui délivrera les consignes
et recherchera sans tarder une éventuelle complication (en cas de
complication, transférer vers un centre des services
spécialisés, reprise opératoire selon le cas...), tout en
informant le patient ou sa famille de la situation.
Ø Quelques causes de mortalité en
post-opératoire
Pour rédiger un certificat de décès
post-opératoire, il faut rechercher les causes de la mortalité
.Ces causes sont nombreuses et peuvent être liées à la
pathologie du défunt, au type d'anesthésie selon l'état du
patient ou au chirurgien qui par son acte a entrainé le
décès.
Les décès liés à l'acte
chirurgical et à la pathologie sont :
· Décès par choc
cardiogénique :
C'est un choc dont le mécanisme initial est une
défaillance de la pompe cardiaque, la baisse du débit est
constante ainsi que l'élévation des pressions de remplissage et
des résistances artérielles systémiques, lorsqu'il s'agit
d'un choc « froid » ; ce qui est de loin le cas
le plus fréquent.
· Décès par choc
hémorragique :
L'hémorragie entraine un état de choc lorsque la
spoliation dépasse 30 à 50 % du volume sanguin total ;
ce qui entraine une diminution du retour veineux, un effondrement des pressions
de remplissage, une baisse du débit cardiaque et enfin une chute de la
pression artérielle. Et par conséquent, des troubles de la
perfusion tissulaire, qui seront à l'origine d'une hypoxie orientant
les cellules vers un métabolisme anaérobie avec acidose
métabolique.
La souffrance tissulaire s'exprime au niveau des
viscères : insuffisance rénale fonctionnelle puis organique,
oedème aigu pulmonaire du type lésionnel (SDRA), lésions
des muqueuses digestives, insuffisance hépatique, dépression
myocardique.
Les cellules ischémiées libèrent un grand
nombre de substances vasoactives qui diminuent d'avantage le retour veineux et
aggravent la défaillance circulatoire par séquestration
périphérique du sang et l'augmentation de la
perméabilité capillaire. (8)
· Décès par choc septique :
Elle est évaluée par la recherche des
dysfonctionnements ou défaillances viscérales. L'existence d'une
seule défaillance viscérale est associée à une
mortalité de 30 à 40%.Et l'existence de 3 défaillances
persistant plus de 3 jours indique une mortalité supérieure
à 90%.En réanimation, 25% des malades septiques
développent un syndrome de défaillance multi viscérale.
Au cours des foyers septiques intra-abdominaux
opérés, l'existence d'une défaillance poly
viscérale est associée à une mortalité de
60% ; alors qu'elle est de 3% en absence des tels signes.
La gravité d'un état septique est
dépendante du terrain sur lequel il survient, ainsi, sont de mauvais
pronostic Les infections qui surviennent chez les patients âgés de
plus de 60ans, recevant déjà des antibiotiques, des
corticoïdes, atteints d'une insuffisance cardiaque, d'une insuffisance
rénale chronique, d'un diabète ou d'une neutropénie
(<1500 éléments/mm). (2)
· Décès par syndrome de détresse
respiratoire aigu(SDRA) :
C'est l'une des complications sévères qui
menacent les patients en situation d'agression majeure, l'évolution du
SDRA se fait schématiquement en 3 stades.
Le plus important c'est Le troisième stade est
définit par la constitution d'une fibrose pulmonaire précoce
dès le cinquième ou sixième jour d'évolution,
c'est à cette période que surviennent les principales
complications infectieuses et traumatiques responsable de la majorité
des décès. (2)
· Décès par occlusion :
Elle peut être en rapport avec la persistance de la
cause de l'occlusion passée inaperçue au cours de l'intervention,
ou s'expliquent par une faute technique.
Les occlusions secondaires posent les problèmes de
diagnostics les plus délicats, un simple retard de transit, ou un
iléus paralytique d'origine métabolique vont céder sous
traitement médical, mais l'occlusion peut être le reflet d'une
complication chirurgicale qu'il faut dépister (abcès sous
phrénique, abcès du douglas, péritonite
post-opératoire localisée, fistules digestives).
Les occlusions tardives relèvent d'une cause
mécanique par brides, adhérences ou incarcération(2).
Tableau II. Dysfonctions et défaillances
viscérales en post opératoire (2)
|
Respiratoire
|
Polypnée, alcalose, hypoxémie
modérée, hypoxémie sévère imposant CPAP ou
ventilation assistée (oedème lésionnel)
|
|
Cardiovasculaire
|
Tachycardie, élargissement de la différentielle,
instabilité hémodynamique avec hypotension transitoire,
état de choc (PAS<80mmHg, PAM<60)
|
|
Rénale
|
Oligo ou anurie, insuffisance rénale fonctionnelle,
oligurie (<500mg ? 24h), insuffisance organique
|
|
Digestive
|
Hyper bilirubinémie, cholestase an ictérique,
ictère, hémorragie digestive de stress
|
|
Neurologique
|
Agitation, confusion, obnubilation, coma (score de
Glasgow<6)
|
|
Hématologique
|
Thrombopénie modérée, leucopénie
(1500élmts ? mm), thrombopénie (<200 ? mm), CIVD
|
· Décès liés à
l'anesthésie :
L'anesthésie parait être une cause mineure de
mortalité peropératoire par rapport à l'état du
patient (9).
· Décès liés à la chirurgie
- La prise en charge en urgence ; le retard dans la
réanimation préopératoire ou avant l'intervention s'est
toujours avérée fatal
- L'hémorragie si elle existe en pré, per ou
postopératoire(9)
· Décès par négligence
professionnelle et fautes techniques
L'étude des facteurs contributifs responsables de la
chaine d'événements conduisant à l'arrêt cardiaque
montre que l'erreur humaine parait être le facteur
prédominant ; les dysfonctionnements du matériel et les
effets adverses des produits anesthésiques étant plus rares.
Les erreurs de jugement, de technique ou un manque de
vigilance sont rapportées.
Ainsi 55 à 100% de leur survenue serait
évitable(1).
· Causes environnementales
Nous considérons qu'en matière de chirurgie
générale, le bloc opératoire a un grand rôle dans la
prise en charge des patients.
La désorganisation du bloc opératoire à
une grande part de responsabilité dans la survenue d'incidents
d'erreurs ayant causé le décès.
Le dysfonctionnement du bloc opératoire reste
problématique et est considéré comme le maillon faible de
la chaine des soins du patient opéré. Les dysfonctionnements
observés à ce niveau sont la cause des retards de report ou de
rajouts sur le programme opératoire et peuvent être une source
d'insécurité et d'insatisfaction pour le patient. Les
perturbations du programme opératoire retentissent sur le bon
fonctionnement des structures d'aval comme salle de réveil (10)
I.4. Normes des unités
des soins intensifs
Les unités des soins intensifs de chirurgie doivent
être soumises à un contrôle, Elles prennent en charge des
patients nécessitant une surveillance constante dans le but de
diagnostiquer et de traiter une défaillance viscérale, Tous les
moyens de la réanimation ne sont pas toujours disponibles dans une
unité des soins intensifs. (6)
Les unités de SICHI répondent à des
critères suivants :
· Les locaux spécialement aménagés,
avec un nombre de lits inférieur à huit,
· La spécialisation du matériel et la
nature du plateau technique dépendent de la pathologie traitée
dans l'unité,
· Une permanence médicale 24h ? 24
qualifiée, dans l'établissement et pas forcément dans
l'unité,
· Une permanence soignante assurée par du
personnel expérimenté en nombre suffisant et affecté
exclusivement à l'unité,
· Des indices de gravité et de charge en soins
plus importants
· Une durée d'assistance ventilatoire
inférieure ou égale à 24heures. L'assistance ventilatoire
doit se prolonger, le transfert vers une unité de réanimation
dans le même établissement ou dans des établissements
voisins dans le cadre d'un réseau de soins. Ces unités ne
sauraient fonctionner comme un service ou une unité de
réanimation déguisée et sans sécurité. Une
unité des SICHI non spécialisée ne peut exister qu'en
l'absence d'un service de réanimation médico-chirurgicale et elle
doit trouver une convention avec cette dernière ou avoir dans le
même établissement sa propre unité de réanimation
chirurgicale.
Dans la mesure où les anesthésistes
réanimateurs prennent en charge ces patients des soins intensifs
chirurgicaux, ces unités devraient préférentiellement
être rattachées au département ou service
d'anesthésie et réanimation chirurgicale ou faire l'objet d'une
convention avec le service d'anesthésie et réanimation
chirurgicale. (6)
Les structures de réanimation chirurgicale
reçoivent des patients qui présentent une ou plusieurs
défaillances viscérales aigues, mettant en jeu le pronostic vital
à court terme et ce pour une durée variable, imposant une
cohérence de suivi au quotidien, tout en sachant que ces
défaillances sont dues à un acte chirurgical ou
nécessitant ce dernier.
En préopératoire leur rôle est de ramener
le malade à un niveau plus ou moins stable pour permettre de faire face
à l'intervention chirurgicale. Dans ce cas cette dernière est
perçue comme une agression, tout en prévoyant dès la
survenue des complications due à l'acte chirurgical. (6)
I.5.Equipements d'une
unité de SICHI :
· Concentrateur d'oxygène de 10L ; 8L et 5L
· Défibrillateur manuel et semi-automatique
· Moniteur à 5 paramètres dont la
Température, la Pression artérielle, la saturation en
oxygène, la fréquence cardiaque et respiratoire
· La pompe à perfusion
· Un respirateur de réanimation
· Lits de soins intensifs
· Gaines de tète de lit
· Masques de réanimation
· Lunettes nasales
· Nébuliseurs et masque de nébulisation
· Inhalateurs
· Compresseurs médicaux
· Chambres hyperbares
· Bouteilles de gaz médicaux, mélangeurs de
gaz
· Humidificateurs
· Canules d'intubation, rectales, masque de
trachéotomie,
· Poches de sang
· Dialyseurs et matériels adaptés...(11)
CHAPITRE II. MATERIEL ET
METHODES
II.1 Cadre et type
d'étude
Il s'agit d'une étude rétrospective,Notre
étude a eu lieu dans le service de Chirurgie de la Clinique Bondeko de
la ville province de Kinshasa en République Démocratique du
Congo. Cetteétude s'est réalisée allant du 01 Avril 2018
au 01 Avril 2019
II.2 Site d'étude
Notre milieu d'étude est la Clinique Bondeko,
située dans la zone de santé de Funa sur l'avenue Yolo au
numéro 7259 sur la place jadis appelée Zamba avocat dans la
commune de Limeté. Elle est limitée au Sud par le quartier
industriel de la 7ième rue Limeté, on y accède à
partir du Boulevard Lumumba par la septième rue Limeté ou
à partir de l'avenue de l'Université par le rond-point Bongolo ou
Yolo médical. Située ainsi en plein milieu de la ville de
Kinshasa, la Clinique est facilement accessible à ses usagers.
II.2.1. Description du site
L'unité des soins intensifs de chirurgie
comprend :
Deux locaux d'hospitalisation se trouvant face à face
au bout du couloir du bâtiment du service de chirurgie
Chacune d'elles comprend 4 lits qui ne sont pas des lits de
réanimation moderne et elles ne contiennent pas de box d'observation
II.2.2. Personnel
Son personnel est composé d'un médecin
spécialiste et des médecins généralistes qui y
tournent continuellement, des infirmiers et des stagiaires des
différentes écoles de formation sanitaire.
a) matériel
· Deux insufflateurs type embu
· Un glucomètre
· Un aspirateur mobile
· Une boite ou trousse d'urgence
· Un moniteur sans batterie incorporée
· Sondesnasogastriques
· Sondes urinaires...
b) Consommables
· Stock de solutés ordinaires (glucosé 5%,
10%, 30%, ...)
· Stock de soluté de remplissage (ringer lactate,
sérum physio...)
· Stock de sérum bicarbonaté
· Stock de nutriments
· Stock des produits pharmaceutiques d'urgence
nécessaire à une réanimation
II.3 Population
d'étude
Tous les patients décédés au cours d'une
hospitalisation aux SICHI de la clinique Bondeko durant la période
ci-haut mentionnée.
II.4 Critères
d'inclusion
Tous les malades décédés au cours d'une
hospitalisation en soins intensifs de chirurgie de la clinique bondekodurant la
période d'avril 2018 au mois d'avril 2019 quelle que soit la
durée d'hospitalisation.
II.5Critères
d'exclusion
Tous les patients décédés avant son
entrée en soins intensifs de chirurgie ou après sa sortie quel
que soit la durée.
II.6 Collecte des
données
La collecte des données se fera à partir d'une
fiche d'enquête pour chaque patient, comportant essentiellement :
l'identité, le motif d'hospitalisation, les antécédents,
la durée d'hospitalisation,...
II.7 Méthode
d'analyse
La saisie a été faite sur Word Office XP 2010 et
l'analyse a été faite sur le logiciel SPSS version 10.0.
II.8 Echantillons
Nous avons eu 48 décès aux soins intensifs de
chirurgie sur un total de 114 Patients ayant séjournés en soins
intensifs de chirurgie.
II.10 Variables d'étude
Nous avons étudié comme variables :
l'âge et le sexe le motif d'hospitalisation, le type de
chirurgie, la période de décès, le moment de la survenue
de décès, les pathologies médicales associées,
bilan para clinique demandé, la durée de disponibilité des
résultats de labo, le temps écoulé entre le début
de la maladie et la consultation, période post-opératoire,
période pré opération, la raison du retardement ou de
report de l'intervention chirurgicale, équipements de l'unité des
soins intensifs de chirurgie, lieu de provenance et la durée
d'hospitalisation aux soins intensifs de chirurgie.
CHAPITRE III. RESULTATS
III.1.Sexe des patients
Tableau III.Répartition des patients
décédés selon le sexe
|
Sexe
Effectif Pourcentage
|
|
Masculin 32
66.7
Féminin
16 33.3
|
|
Total
48 100
|
Le sexe masculin est plus concerné par les
décès avec 32 cas soit environ 67% contre 16 cas soit près
de 33% pour le sexe féminin
Le sexe ratio était de 2/1 en faveur des hommes.
III.2.Age des patients
Tableau IV. Répartition des patients
décédés selon la tranche d'Age
|
Tranche d'âge
(ans)
|
Effectif
|
Pourcentage %
|
|
1-12
13-25
26-38
39-53
54-66
67-79
|
7
12
21
5
1
2
|
14.58
25.00
43.75
10.41
2.08
4.10
|
|
Total
|
48
|
100
|
La tranche d'âge la plus concernée a
été de 26-38 ans avec un total d'environ 44% avec comme
extrême de 3 ans et 78 ans.
III.3. Motif
d'hospitalisation
Tableau V. Répartition des patients
décédés selon le motif d'hospitalisation
|
Motif d'hospitalisation
|
Effectif
|
Pourcentage %
|
|
Traumatisme cranio-encéphalique
Surveillance Post-opératoire
Occlusions intestinales
Fistules digestives
Péritonites
Rétention urinaire
Hémopéritoine
Hernies
Autres (appendicite,...)
|
4
8
7
4
16
1
2
2
4
|
8.33
16.67
14.58
8.33
33.33
2.08
4.16
4.16
8.33
|
|
Total
|
48
|
100,0
|
Le motif le plus fréquent est la péritonite avec
16 cas soit près de 33 % des cas de décès
III.4. Durée
d'hospitalisation
Tableau VI. Répartition des patients
décédés selon la durée
d'hospitalisation
|
Durée de séjour
(en jours)
|
Effectif
|
Pourcentage %
|
|
1-3
4-5
6-8
9-11
12-14
|
20
7
18
2
1
|
41.67
14.58
37.51
4.16
2.08
|
|
Total
|
48
|
100.0
|
20 patients soit environ 42% de nos patients étaient
décédés entre 1à 3 jours
La durée moyenne d'hospitalisation était de 2
à 3 jours
III.5. Type de chirurgie
Tableau VII.Répartition des patients
décédés selon le type de chirurgie
|
Type de chirurgie
|
Effectif
|
Pourcentage %
|
|
Chirurgie digestive
Chirurgie orthopédique
Chirurgie gynéco-obstétrique
Chirurgie neurologique
Autres
|
39
1
1
3
5
|
81.25
2.08
2.08
6.25
10.41
|
|
Total
|
48
|
100.0
|
La chirurgie digestive a été la plus
concernée avec 39 cas soit à peu près 81% des cas des
décès
III.6. Moment de la survenue
de décès
Tableau VIII. Répartition des patients
décédés selon le moment de la Survenue
dudécès
|
Moment de la survenue du décès
|
Effectif
|
Pourcentage %
|
|
Pendant la garde
Pendant la journée
|
38
10
|
79.16
20.84
|
|
Total
|
48
|
100.0
|
La majorité des décès sont survenus
durant la garde avec 38 cas soit près de 79% des cas
III.7. Pathologies
médicales associées potentiellement aggravant
Tableau IX.Répartition des patients
décédés selon les pathologies médicales
Associées potentiellement aggravant
|
Pathologies médicales associées
|
Effectif
|
Pourcentage %
|
|
Hypertension artérielle
Diabète sucré
Pneumonie
Dysimmunité( VIH ,...)
Insuffisance Rénale
Décompensation cardiaque
Autres
|
16
12
2
9
4
1
4
|
33.34
25.00
4.16
18.76
8.33
2.08
8.33
|
|
Total
|
48
|
100.0
|
La pathologie médicale la plus concernée c'est
l'hypertension artérielle avec 16 cas soit environ 33 % des cas des
décès
III.8. Mois du
décès
Tableau X. Répartition des cas de
décès selon le mois du décès
|
Mois du décès
|
Effectif
|
Pourcentage %
|
|
Janvier
Février
Mars
Avril
Mai
Juin
Juillet
Aout
Septembre
Octobre
Novembre
Décembre
|
1
4
3
1
2
8
5
13
4
2
1
4
|
2.08
8.33
6.25
2.08
4.16
16.66
10.41
27.08
8.33
4.16
2.08
8.33
|
|
Total
|
48
|
100.0
|
Le mois le plus concerné c'est le mois d'aout avec
13 cas soit 27 % des cas des décès
III.9. Zone ou district de
provenance

Graphique 1. Répartition des cas de
décès selon le district de provenance
Le District de MONT AMBA est le plus concerné avec 22
cas soit près de 46% des cas des décès enregistré
à la CLINIQUE BONDEKO
III.10. Période de
décès
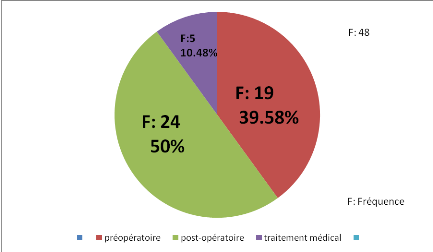
Graphique 2. Répartition des cas de
décès selon la période des décès
La période la plus concernée c'est la
période post-opératoire avec 24 cas soit 50% des cas
décès
III.10. Bilans para clinique
demandé durant le séjour
Tableau XI.Répartition des patients
décédés selon les bilans para cliniques
Demandés en SICHI
|
Bilan demandé
|
Effectifs
|
Pourcentage
|
|
Radiographie
ECG
EEG
Biologie
Scanner
Echographie
|
20
6
2
48
13
38
|
41.66
12.5
4.16
100
27.08
79.16
|
Le total des patients décédés à la
clinique bondeko avaient réalisé le bilan biologique, près
de 42% avaient réalisés le bilan radiographique, environ 12%
avaient réalisé l'ECG, 27% pour le bilan scénographique,
et à peu près 79% pour l'ultrasonographie
III.11. Durée de
disponibilité des résultats des bilans
Tableau XII.Répartition des patients
décédés selon la durée de
Disponibilité desrésultats.
|
Durées
|
|
Effectif
|
|
Pourcentage
|
|
= 1 heure
|
|
8
|
|
16.66
|
|
2 heures
|
|
10
|
|
20.83
|
|
>2 heures
|
|
30
|
|
62.5
|
|
Total
|
|
48
|
|
100.00
|
La durée de disponibilité de résultat la
plus répétée est de plus de deux heures avec près
de 62% de cas.
III.12. Etat civil des
patients
Tableau XIII. Répartition des patients
décédés en fonction de l'état civil
|
Etat civil
|
|
Effectif
|
|
Pourcentage
|
|
Célibataire
|
|
19
|
|
39.58
|
|
Marié
|
|
26
|
|
54.16
|
|
Divorcé
|
|
1
|
|
2.08
|
|
Veuf
|
|
2
|
|
4.16
|
|
Total
|
|
48
|
|
100.0
|
L'état civil le plus concerné est le statut
marié avec 26 cas soit environ 54.16% des cas
III.13. Type de
traitement
Tableau XIV.Répartition des patients
décédés selon le type de traitement
Bénéficié
|
Traitement
|
|
Effectif
|
|
Pourcentage
|
|
Chirurgicale
|
|
38
|
|
79.16
|
|
Médical
|
|
10
|
|
20.83
|
|
|
|
|
|
|
Total
|
|
48
|
|
100
|
Le type de traitement le plus utilisé était
chirurgical avec environ 79% des cas
III.14. Lieu de
provenance
Tableau XV.Répartition des patients
décédés selon lieu de provenance
|
Lieu de provenance
|
|
Effectif
|
|
Pourcentage
|
|
Services intra-hospitaliers
|
|
12
|
|
25.00
|
|
Domicile
|
|
20
|
|
41.66
|
|
Référés par un centre
périphérique
|
|
16
|
|
33.34
|
|
|
|
|
|
|
Total
|
|
48
|
|
100
|
Le lieu de provenance le plus concerné était le
domicile avec 20 cas soit environ 42% des cas des décès.
III.15. Durée entre
le début de la maladie et la consultation
Tableau XVI.Répartition des patients
décédés selon la durée entre le début De la
maladie et le moment de la consultation
|
Durées
|
|
Effectif
|
|
Pourcentage
|
|
Minutes
|
|
1
|
|
2.08
|
|
Heures
|
|
19
|
|
39.58
|
|
Jours
|
|
20
|
|
41.66
|
|
Semaines
|
|
6
|
|
12.5
|
|
Années
|
|
2
|
|
4.166
|
|
Total
|
|
48
|
|
100
|
La durée de début de la maladie jusqu'à
la consultation la plus répétée est de quelques jours avec
20 cas soit près de 42 %.
III.16. Cause de
décès en période post-opératoire
Tableau XVIIRépartition des patients
décédés en fonction de la cause du
Décès dans la période post-opératoire
|
Tableau clinique
|
Effectif
|
Pourcentage
|
|
Détresse respiratoire aigue
Choc septique
Choc cardiogénique
Choc hémorragique
Défaillance multi viscérale
Syndrome occlusif (occlusion post-opératoire
précoce
|
20
10
2
10
5
1
|
41.66
20.84
4.16
20.84
10.41
2.09
|
|
Total
|
48
|
100.0
|
En post-opératoire nous avons remarqué que la
détresse respiratoire est la cause la plus fréquente avec 20 cas
soit environ 42% de cas de décès.
III.17. Décès
en période préopératoire
Tableau XVIII.Répartition des cas de
décès selon la cause du décès en
Période préopératoire
|
Tableau clinique
|
Effectif
|
Pourcentage
|
|
Détresse respiratoire aigue
Choc septique
Choc cardiogénique
Choc hémorragique
Défaillance multi viscérale
Autres
|
1
12
1
1
4
1
|
5
60
5
5
20
5
|
|
Total
|
20
|
100.0
|
La cause la plus fréquente de décès
durant la période préopératoire est le choc septique avec
12 cas soit 60 % des cas et constitue 25% de cas de décès pour la
totalité
III.18. Pourquoi les
patients n'ont pas été opérés
Tableau XIX.Répartition des cas en fonction des
causes pour lesquelles les
Patients décédés n'ont pas
été opérés
|
Causes de décès
|
Effectif
|
Pourcentage
|
|
Indisponibilité des kits opératoires et
anesthésiques
Retard ou report de l'intervention
indisponibilité des acteurs de soins ou retard
absence d'une bonne réanimation
préopératoire
|
22
10
4
12
|
45.83
20.83
8.34
25.00
|
|
Total
|
48
|
100.0
|
L'indisponibilité des produits nécessaires
à la prise en charge des patients en pré et post
opératoire est la plus grande cause de décès avec
près de 46% de cas de décès
CHAPITRE IV. DISCUSSION
1. Sexe :
Dans notre étude on constate que le sexe masculin
était le plus représenté avec 22 cas soit 66.7% des cas
avec un sexe ratio à 2/1 en faveur des hommes contre 1.17(6) et 1.04
(4).
2. Age :
Le taux le plus élevé de décès se
situe dans la tranche de 41-60 ans avec 21 cas soit 43.75%
D'autres travaux ont trouvés dans la tranche de 61-80
ans soit 27.10% (4),
30-39 ans soit 18.70% (5) et 39-50 ans soit 20.42% (6).
3. Etat civil :
le statut marié est le plus atteint avec un effectif de
26 patients soit 54.16% suivi de célibataire avec 39.58% des cas
contrairement aux travaux de Mr SOUGANE MOUSSA (7) où le statut
célibataire occupe 59.5% des cas suivi du statut marié avec
40.2%.
4. Motif d'hospitalisation :
Sur les 48 patients décédés 16 ont eu
comme motif d'hospitalisation une péritonite soit 33.33% ;
contrairement aux travaux de Mr SOUGANE MOUSSA l'altération de la
conscience avait 76.96%(7).
Et à ceux de O. MAIGA (6) et de N. OUEDRAGO et AL (4)
et LEMESHOW (11) qui ont trouvés respectivement 483patients soit
54% ; 459 patients soit 58.27% et 378 patients soit 52.42%.
5. Durée d'hospitalisation en soins intensifs de
chirurgie :
Sur notre total de 48 patients décédés,
20 soit 41.67% ont eu lieu entre 1-3 jours d'hospitalisation avec une
durée moyenne de 1-3 jours ; contrairement aux travaux de N.
OUEDRAGO (4) où 96 patients soit 39% étaient
décédés dans les premières 24 heures après
l'admission en soins intensifs de chirurgie.
6. Type de chirurgie :
Dans notre étude le type de chirurgie le plus
concerné était la chirurgie digestive avec 39 cas soit 81.25% des
cas des décès alors que les études effectuées par
O. MAIGA(6) et LEMESHOW et al(11) où démontrent respectivement
une mortalité élevée à 55% pour la chirurgie
neurologique et 33.5% pour l'urologie.
7. Période de la survenue de
décès :
Dans notre étude la période durant laquelle il
y'a eu plus de décès c'était la période
post-opératoire avec 50% des cas des décès
enregistré en 12 mois contrairement aux études de N. OUEDRAGO (4)
et LEMESHOW (11) qui ont trouvés respectivement 33.2% et 29.5% en faveur
de la période préopératoire pour OUEDRAGO et les patients
avec traitement médical pour LEMESHOW.
8. Pathologies médicales
associées :
La pathologie médicale le plus concernée au
cours de notre étude est l'hypertension artérielle avec 16 cas
soit 33.33% des cas des décès ; mais les études
menées par menées par Mr SOUGANE MOUSSA (7) et N. OUEDRAGO (4)
ont trouvés comme pathologie médicale associées un
diabète sucré avec respectivement 45% et 33.9% de
décès.
9. Lieu de provenance :
Notre étude a retrouvé que le lieu de provenance
le plus concerné était le domicile avec 20 patients soit 41.66%
des cas des décès sur un total de 48 patients dans notre
étude ; les travaux de SOUGANE MOUSSA (7) et LEMESHOW (11) nous
démontrent le contraire parce qu'ils ont trouvés respectivement
40% et 36.8% des patients provenant des services intra-hospitaliers
10. Equipements de l'unité des soins intensifs
de chirurgie :
Dans notre étude nous constatons que l'unité des
soins intensifs de la clinique Bondeko est hors normes, sous
équipés et ne répond pas aux standards modernes d'une
unité des soins intensifs de chirurgie moderne tant sur le plan plateau
technique que sur le plan personnels , si on y va plus loin le bloc
opératoire de la clinique Bondeko ne respecte pas la check-list de
sécurité opératoire selon l'OMS(2) ; il en est de
même pour les études de Mr SOUGANE MOUSSA (7) et N. OUEDRAGO (4)
qui eux aussi ont concluent dans leurs études que les unités des
soins intensifs concernés ne respectaient pas les normes
internationales.
11. Le moment de la survenue de
décès :
Notre étude avec celles de N.OUEDRAGO(4) et O. MAIGA
(6) démontrent toutes que les décès surviennent le plus
souvent durant la garde, soit respectivement 38 cas soit 79.16% pour notre
étude et 53.5% pour OUEDRAGO et 60.2% pour MAIGA.
12. Temps écoulé entre le début de
la maladie et la consultation :
Les études de SOUGANE MOUSSA (7) et O. MAIGA (6) ont
trouvés un temps écoulé entre le début de la
maladie et la consultation de quelques heures pour respectivement 40.5% et
38.5% contrairement à notre étude qui démontre un temps
écoulé de quelques jours pour un total de 20 cas soit 41.66 %
des cas des décès.
13. Période post-opératoire :
Dans nos études nous avons trouvé qu'en
post-opératoire la détresse respiratoire est la cause la plus
fréquente avec 20 patients soit 41.66% de cas de
décès ; il en est de même pour les études de
SOUGANE 7. Contrairement à ROLANDE LALANDE 1. Qui lui a trouvé
comme cause de décès en post-opératoire une
défaillance cardiaque avec 28% des cas.
14. Pourquoi les patients décédés
n'ont pas été opérés ?
Les études d'O. MAIGA (6) et N. OUEDRAGO (4)
démontrent une prédominance de la désorganisation du bloc
opératoire comme première cause avec respectivement 38% et 29% de
cas de décès ; contrairement à notre travail qui
démontre que l'indisponibilité des kits nécessaires
à la prise en charge des patients en pré et post
opératoire est la plus grande cause de décès avec 22 cas
soit 45.83% de cas de décès.
15. Période
préopératoire :
Dans les études de ROLANDE LALANDE 1. On trouve que la
cause de décès la plus retrouvée était la
défaillance multi-viscérale avec 40% de cas de ces ; mais
notre travail prouve que c'est plutôt le choc septique avec 12 cas soit
25% de cas de décès.
16. Normes des unités de soins Intensifs de
chirurgie :
Les études de ROLANDE LALANDE 1. Décrivent les
normes des unités de soins intensifs de chirurgie telle que
répétée dans la première partie de notre travail,
ce pendant comparativement à ces normes internationales nous pouvons
malheureusement en déduire que l'unité de soins intensifs de
lacliniqueBondeko est hors normes nous pouvons citer :
· Une capacité d'accueil réduite avec
seulement deux salles pour l'unité de soins intensifs
· L'absence de matériels spécialisés
pour chaque pathologie, nous en déduisons qu'il s'agit d'un plateau
technique limité
· La non permanence des médecins
Réanimateurs ou autres personnels qualifiés
· L'absence d'une unité de Réanimation
spécialisée propre à la chirurgie
Une insuffisance
équipementière...
Cette étude prospective garde des insuffisances
inhérentes à cette méthodologie :
· Personnels qualifiés, équipements
limités ceci dit que l'unité des soins intensifs de la clinique
Bondeko ne répond pas aux normes internationales de service de soins
intensifs selon l'OMS tel que décrit dans la première partie de
ce travail
· Moyen de diagnostic pour déterminer les causes
de décès, car comme dans nos milieux certains malades
décèdent sans que l'on ne puisse mettre en lumière la
vraie cause du décès suite à l'insuffisance du plateau
technique
· L'absence d'un service de réanimation à
jour le quel service devrait être en étroite collaboration avec
l'unité des soins intensifs de chirurgie ou un service de
réanimation propre au service devrait exister
Cependant ayant été réalisé sur
une période de 12 mois, elle permet de dresser un éventail des
pathologies rencontrées dans le service ayant été les
principales causes de décès.
17. Temps écoulé entre le début de
la maladie et le moment de la consultation :
N. OUEDRAGO 4. Et O. MAIGA 6. Ont trouvé dans leurs
études un temps écoulé entre le début de la maladie
et la consultation allant de 1 à 5 semaines avec des extrêmes de
quelques minutes et 3 mois avec 36% et 27% contrairement à nous qui
avons trouvés La durée de début de la maladie
jusqu'à la consultation la plus répétée est de
quelques jours avec 20 cas soit 41.66 %
18. Durée de disponibilité de
résultats de labo :
Les études ROLANDE LALANDE (1). Révèlent
un temps de disponibilité des résultats des examens
demandés en urgences est de quelques minutes avec 67% des cas,
contrairement à notre travail qui montre que la durée de
disponibilité de résultat la plus répétée
est de plus de deux heures avec 30 cas soit 62.5%
19. Bilan para clinique demandé :
Selon nos études 100% soit 48 patients
décédés avaient tous réalisés un bilan
biologique, il en est de même pour les études de ROLANDE LALANDE
(1).
20. Période
préopératoire :
La cause la plus fréquente de décès en
période préopératoire était le choc septique avec
12 cas soit 60% de cas de décès en période
préopératoire et 25% sur l'ensemble de décès
enregistré alors que O. MAIGA a lui trouvé que la détresse
respiratoire aigüe était la plus incriminé avec 58% des
cas.
21. Type de traitement :
Le type de traitement le plus utilisé était
chirurgical avec un total de 38 cas soit 79.16% ; les études de N.
OUEDRAGO (4) montrent un pourcentage de 100% des patients ayant reçu un
traitement chirurgical.
22. Mois du décès :
Le mois le plus incriminé selon nos études
était le mois d'aout avec 13 cas soit 27.08% des cas, ROLANDE LALANDE
(1) a trouvé plutôt le mois de janvier avec 35% des cas.
CONCLUSION
Ce travail nous a permis d'apprécier de façon
détaillée la mortalité dans le service de chirurgie de la
clinique BONDEKO au sein de son unité de soins intensifs.
Notre étude montre que la cause la plus
fréquente est la péritonite avec 19 cas soit environ 40% des cas
de décès.
Le type de chirurgie le plus concerné est La chirurgie
digestive avec 39 cas soit 81.25% des cas des décès.
La période la plus concernée et la
période post-opératoire avec 24 cas soit 50% de cas des
décès.
La durée moyenne d'hospitalisation était de 2-3
jours.
Un taux de mortalité global de 42.1% soit 48 cas de
décès sur un total de 114 patients hospitalisés en soins
intensifs de chirurgie.
RECOMMANDATIONS
Au terme de notre étude, nous formulons les
recommandations suivantes :
Aux personnels sanitaires :
v Référer les patients à temps pour
réduire le taux de mortalité due à l'écart large
entre le début de la maladie et l'instauration d'une réanimation
adaptée ;
v Assurer une meilleure gestion des autres services
c.à.d. en amont de la réanimation car c'est de là que
provient le premier diagnostic et la première prise en charge ;
v Mettre à la disposition une trousse d'urgences
contenant tous les produits de première nécessité en
Réanimation ;
v Travailler en étroite collaboration pour le bien du
malade ;
v Les infirmiers doivent suivre à la lettre les
instructions du médecin et leurs demander si
incompréhension ;
v Mieux informer le patient ou son responsable de
l'état du malade, la prise en charge et le pronostic tout en les
conscientisant qu'il est impérieux de disponibilité en temps
voulu les produits nécessaires pour une prise en charge correcte
Aux autorités :
v Equiper l'unité de soins intensifs de chirurgie en
matériel de réanimation ;
v Former ou engager des personnels qualifiés,
compétents et en nombre suffisant ;
v Sensibiliser la population à améliorer son
style de vie car ces pathologies sont pour la plupart
évitables ;
v Veiller au respect des normes internationales dans la prise
en charge surtout chirurgicales et de nursing.
BIBLIOGRAPHIE
1. Rolande Lalande
La mort à l'hôpital ; rapport TOME I,
novembre 2019, Paris, France.page 210,215, 222 et 250.
2. Yannick Walrave
Causes et caractéristiques de décès aux
soins intensifs de chirurgie aux cliniques universitaires de NICE, France.
2016page 54, 57, 59 et 61.
3. IGAS et INSEE
Le pourcentage de décès en rapport avec la
chirurgie dans le monde, 2006, France, page 1110 et 1112
4. N. OUEDRAGO
Cahier d'étude et de recherche sur la mortalité
en chirurgie, FRANCOPHONIE SANTE. Numéro 12, volume 4, octobre-
décembre 2012.
5. OMS
Guidelines for safe surgery, 2012.
6. O. Maiga
Mortalité et morbidité dans le service des soins
intensifs de l'hôpital du point G : intérêt des scores
de gravité. Thèse de Médecine, Bamako, 1998, numéro
13.
7. Sougane M.
Mortalité au service de réanimation de chirurgie
de l'hôpital Gabriel Touré Bamako. 2018 pages 36, 38 et 46.
8. Kemer F.
Les causes les plus fréquentes de décès
en post- opératoire, France 2005, page 22 et 29
9. Tavernier B.
Etudes des décès liés à la
chirurgie et à l'anesthésie au service universitaire de chirurgie
générale, janvier 2000, pages 54-56.
10. Doumbouya N.
Les causes environnementales et fautes techniques à la
base des décès dans le service de soins intensifs de chirurgie de
CHU Donka, médecined'Afrique noire, Dakar 2015
11. Lemeshow
A method for predicting survival and mortality of IUC patients
using objectively derived weights, crit care medecine 2015, pages 24- 26.
| 


