|
BRISACK Marie
Promotion 2014-2017
Quand l'anxiété majore la
douleur
postopératoire
UNITE D'ENSEIGNEMENT 5.6 S6
Initiation à la démarche de recherche
COMPETENCE 8
Directeur de mémoire : Laurent LAMARGOT
Institut de Formation en Soins Infirmiers
Centre
Hospitalier Le Mans
Remerciements
Je tiens à remercier Laurent Lamargot. Ses conseils, sa
disponibilité, mais aussi sa gaieté et son soutien ont
été précieux dans l'élaboration de ce travail de
fin d'études. Merci.
Je souhaite remercier également les infirmières que
j'ai rencontrées au cours des entretiens, pour m'avoir accordé de
leur temps et avoir partagé avec moi leur expérience et leur
attrait pour la pédiatrie.
Aussi, je remercie le jury qui évaluera mon travail.
Enfin, je pense à ma famille et à mes amis.
Je les remercie infiniment pour tout leur soutien, et leurs
encouragements.
SOMMAIRE
1. Introduction 1
2. Situation d'appel et questionnement de départ 2
2.1 Récit de la situation d'appel 2
2.2 Questionnement de départ 3
3. Cadre théorique 5
3.1 Les caractéristiques du petit-enfant 5
3.1.1 Le développement de l'enfant 5
3.1.2 Le développement du petit-enfant 5
3.1.2.1 Le développement psycho-affectif du petit-enfant
6
3.1.2.1.1 Le stade oral (de 0 à 2 ans) 6
3.1.2.1.2 Le stade anal (de 2 à 4 ans) 6
3.1.2.1.3 Le stade phallique (de 4 à 7 ans) 7
3.1.2.2 Le développement psychomoteur et cognitif du
petit-enfant 8
3.1.3 La psychologie d'un petit-enfant hospitalisé en
chirurgie 8
3.2 L'infirmier 9
3.2.1 La définition et le rôle d'un infirmier 9
3.2.2 L'infirmier en service de chirurgie pédiatrique
10
3.2.2.1 La préparation préopératoire du
petit-enfant par l'infirmier 10
3.2.2.1 Le rôle de l'infirmier auprès des parents
11
3.2.3 L'expérience infirmière 11
3.1 La douleur postopératoire 13
3.1.1 La définition de la douleur postopératoire
et ses caractéristiques 13
3.1.2 L'amygdalectomie et la douleur postopératoire
induite chez le petit-enfant 14
3.1.1 Les réactions et les croyances du petit-enfant
face à la douleur 15
3.1.2 Les échelles d'évaluation de la douleur
postopératoire 15
3.1.2.1 Les échelles de douleur auto-évaluatives
16
3.1.2.2 Les échelles de douleur
hétéro-évaluatives 16
3.2 L'anxiété préopératoire du
petit-enfant 17
3.2.1 L'impact de l'anxiété
préopératoire sur le petit-enfant 17
3.2.2 L'évaluation de l'anxiété
préopératoire 18
3.2.3 Les moyens de prévention et de gestion de
l'anxiété préopératoire 19
3.2.3.1 L'approche pharmacologique 19
3.2.3.2 L'approche psychologique 19
4. Méthodologie de la recherche 22
4.1 Présentation de l'outil du recueil de données
22
4.2 Présentation de la population cible 22
4.3 Déroulement des entretiens 23
4.4 Critique de la méthodologie de recherche 23
5. Analyse des entretiens et résultats 24
5.1 Le niveau de compétences de l'infirmier en
service de chirurgie
pédiatrique 24
5.1.1 Le niveau de compétences de l'infirmier peu
expérimenté 24
5.1.2 Le niveau de compétences résultant de
l'expérience de l'infirmier 24
5.1.3 Les facteurs influençant le développement
du niveau de compétences 25
5.2 Les caractéristiques de l'anxiété
préopératoire du petit-enfant 26
5.2.1 Les signes d'anxiété
préopératoire manifestés par le petit-enfant 26
5.2.2 Les situations anxiogènes pour le petit-enfant
hospitalisé en chirurgie 26
5.2.3 Les facteurs limitant l'anxiété
préopératoire du petit-enfant 27
5.3 Le rôle et la place des parents dans la prise
en soin du petit-enfant
hospitalisé en chirurgie pédiatrique 30
5.4 La
prise en soin de la douleur postopératoire par l'infirmier en service
de
chirurgie pédiatrique 31
5.5 Les
caractéristiques de la douleur postopératoire induite par
l'amygdalectomie chez le petit enfant 32
5.5.1 La perception de la douleur chez le petit-enfant 32
5.5.2 Les facteurs pouvant majorer les scores de douleur
postopératoire 32
6. Discussion 34
6.1 Quel lien entre la douleur postopératoire
exprimée et le niveau d'anxiété
préopératoire manifesté chez un
petit-enfant ? 34
6.1.1 L'amygdalectomie, une intervention pas si anodine 34
6.1.2 Les facteurs psychologiques susceptibles de majorer les
scores de douleur
postopératoire 36
6.2 L'expérience de l'infirmier auprès du
petit-enfant anxieux et de ses
parents 37
6.2.1 L'expérience infirmière, synonyme de
maîtrise et de qualité des soins 38
6.2.2 Les compétences de l'infirmier
expérimenté dans la prévention et la gestion de
l'anxiété préopératoire du
petit-enfant 39
7. Conclusion 42
1
1. Introduction
La douleur est une expérience subjective et un
phénomène perceptif complexe.
En effet, il est aujourd'hui établi que
l'intensité ressentie de la douleur peut extrêmement varier d'un
individu à l'autre, et ce, sous l'influence de divers facteurs. Ainsi,
la perception de la douleur ne dépend pas seulement des
caractéristiques physiques propres à la stimulation
douloureuse... L'état affectif et cognitif du sujet joue un rôle
important dans la régulation de celle-ci.
Ce thème éveille en moi un intérêt
particulier. Effectivement, la prise en charge de la douleur est une
priorité dans notre métier de soignant et les moyens, dont nous
disposons, sont nombreux pour la combattre. C'est pourquoi, en tant que future
professionnelle de santé, je trouve intéressant de centrer mon
travail de fin d'études en lien avec ce phénomène, auquel
nous sommes si souvent confrontés. Le travail de recherche qu'implique
ce mémoire me permettra d'explorer ce sujet plus en profondeur, et, de
tirer des apprentissages utiles pour ma pratique future.
Je débuterai donc ce mémoire en exposant ma
situation d'appel et le questionnement de départ. De ces derniers, s'en
suivra l'élaboration de la question de départ de ce travail. La
recherche d'éléments théoriques à propos des
différents concepts, composant cette question, est nécessaire
à la maîtrise de mon sujet mais aussi pour la suite de ce travail.
Je développerai, ainsi, ces références dans le cadre
théorique. Ensuite, j'argumenterai mes choix quant à la
méthodologie de recherche adoptée dans le cadre de l'exploration
de la question. Puis, je présenterai les résultats obtenus de ma
recherche. Avant de finir, dans la discussion, par confronter ceux-ci aux
recherches précédemment réalisées, ce qui fera
alors émerger une question de recherche.
2
2. Situation d'appel et questionnement de
départ
La situation présentée ci-dessous se
déroule à l'entrée du semestre cinq. Etant alors en
3ème année de formation en soins infirmiers, j'ai effectué
un stage au bloc opératoire gynécologique et pédiatrique.
Il s'agit du bloc Aliénor, rattaché au Centre Hospitalier du Mans
(CHM).
2.1 Récit de la situation d'appel
Durant cette période de stage, j'ai passé une
première semaine à l'accueil du bloc opératoire. Il s'agit
notamment de l'endroit où les patients attendent avant d'entrer en salle
d'intervention. Régulièrement, plusieurs femmes et enfants y
patientent dans le même temps. L'infirmière diplômée
d'état (IDE), présente dans cette salle, veille à
l'identitovigilance et s'entretient avec les patients dans le but de
contrôler la complétude de leur dossier médical afin que
ceux-ci puissent entrer en salle d'intervention. C'est également
l'endroit où l'infirmière pose les voies veineuses
périphériques auxquelles sont adaptées les perfusions de
chlorure de sodium, utiles notamment pour l'anesthésie en salle.
A ce poste, j'ai ainsi pu observer la prise en charge de
nombreux enfants. La majorité d'entre eux étaient
hospitalisés pour subir des opérations telles que des
amygdalectomies, des adénoïdectomies (ablation des
végétations) ou bien encore des avulsions dentaires.
Généralement, leur prise en charge débute à leur
arrivée dans le sas, aussi appelé « salle de permutation
». Cette salle sépare l'accueil et l'enceinte du bloc
opératoire du couloir extérieur au bloc, et permet le transfert
des patients du lit dans lequel ceux-ci sont transportés depuis le
service, à un brancard de transfert appartenant exclusivement au bloc.
Tout ceci se justifie par la volonté d'instaurer une asepsie progressive
de l'extérieur du bloc jusqu'à la table d'opération. En
effet, les enfants sont dans leur lit, descendus du service et
accompagnés par les brancardiers. Les parents, ne pouvant pas entrer
dans l'enceinte, expliquent à leur enfant qu'ils le retrouveront
tout-de-suite après l'intervention, lui disent au-revoir et attendent
généralement à l'extérieur pour rencontrer le
médecin anesthésiste. De là, l'IDE demande aux enfants de
revêtir, en complément de leur blouse de bloc opératoire,
une charlotte et des « chaussons », puis de monter sur le brancard de
transfert pour les diriger vers l'accueil. A leur arrivée, ils semblent,
la plupart du temps, surpris, voire impressionnés par la tenue
portée par les professionnels du bloc opératoire et ne sont pas
tous ravis d'entrer dans un endroit qui leur est généralement
inconnu. En effet, j'ai pu constater en accompagnant ces enfants que,
malgré leur jeune âge, certains étaient « tout-sourire
», ne semblaient pas souffrir ou bien
3
avoir la moindre anxiété quant à
l'opération... Alors que d'autres, à l'inverse, étaient
inconsolables, inquiets et ne supportaient pas d'être
séparés de leurs parents. Lorsque cela arrivait, le recours aux
tablettes interactives ou encore aux jouets, disponibles à l'accueil,
suffisait parfois à capter leur attention et les apaiser. La distraction
par le jeu permettait de les tranquilliser pendant un certain temps. C'est
pourquoi ces tablettes sont systématiquement données par le
service de chirurgie pédiatrique aux enfants afin qu'ils puissent en
être accompagnés à chaque « étape » de la
prise en charge opératoire (descente du service vers le bloc
opératoire, salle de permutation, accueil, salle d'opération,
salle de réveil...). Néanmoins, cela n'était pas toujours
suffisant et plusieurs jeunes enfants n'étaient pas faciles à
tranquilliser. Par ailleurs, de mon côté, je pense que le fait de
ne pas avoir eu l'occasion de beaucoup côtoyer les enfants, tant dans ma
vie personnelle que professionnelle, a participé au fait que je ne sois
pas très sûre de moi dans mes prises en charge auprès
d'eux. En effet, j'éprouvais une certaine appréhension lorsqu'il
s'agissait de les rassurer ou de leur expliquer les raisons de leur
présence au bloc opératoire ainsi que les différents soins
que nous allions leur faire, par crainte de ne pas trouver les mots «
adéquats » et d'ainsi majorer leur angoisse. J'essayais pourtant de
m'inspirer de ce que mettait en oeuvre l'IDE d'accueil, en termes d'approche et
d'attitude, mais ne parvenais pas à être complètement
satisfaite de moi lorsque je tentais à mon tour de le reproduire. Puis,
quelques temps après, en discutant avec une jeune femme qui attendait
d'entrer en salle d'intervention : j'ai été interpellée.
Un petit enfant, d'environ trois ans, venait d'arriver, agité et en
sanglots. Nous observions les infirmières, postées dans sa salle
d'intervention, tenter de le rasséréner. Voir un enfant dans un
tel état d'angoisse a provoqué une sorte de gêne et
même d'impuissance chez moi... Quelques instants plus tard, la patiente
m'a dit : « Oh les miens, ça va, ils n'ont pas eu trop peur
lorsqu'il a fallu qu'ils se fassent opérer des amygdales. Je pense que
c'est parce que mon mari et moi leur avons bien expliqué... Du coup, ils
étaient en confiance avec les professionnels et n'ont pas trop souffert,
lors de la séparation et puis après l'opération.
».
2.2 Questionnement de départ
Après avoir vécu et analysé cette
situation, de nombreuses questions se sont présentées à
moi puisqu'en tant que future professionnelle, il me parait important
d'être capable de s'adapter à tout type de patient, et ainsi aux
enfants. En effet, je me demande si l'expérience de l'infirmier peut
influer, de façon méliorative, sur la prise de charge d'un enfant
angoissé et sur sa capacité à créer avec lui une
relation de confiance, dans un contexte de soin. J'ai des
4
difficultés à imaginer que les
compétences de l'IDE ne s'acquièrent pas au cours de
l'expérience professionnelle et que, au contraire, le seul fait d'avoir
une « bonne approche » avec les enfants suffise à faire la
différence pour aboutir à une prise en charge de qualité.
Par ailleurs, je me questionne sur le ressenti de l'enfant hospitalisé
depuis le service de chirurgie pédiatrique jusqu'au bloc
opératoire. Si certains ne semblent pas être angoissés, je
pense avoir perçu cette angoisse chez bon nombre d'enfants. A quoi
pourrait être liée cette angoisse ? Existe-t-il un moyen, autre
que la perception subjective, pour évaluer cette angoisse de
manière fiable ? Cette dernière peut-elle avoir des
répercussions sur la perception de la douleur postopératoire de
l'enfant ? Peut-elle être amplifiée ? Et, tout simplement, peut-on
déjà considérer cette angoisse comme une douleur ? La
douleur ne peut-elle être que physique ? J'entends par physique le fait
d'être provoquée par une « sensation ». Est-ce qu'elle
ne pourrait pas également être morale ? D'autre part, quelles sont
les techniques misent en place par les infirmiers pour évaluer et
prendre en charge l'angoisse, l'anxiété des enfants ? Est-ce que
tous les soignants y ont recours ? Ces techniques sont-elles « invariables
» ou bien s'adaptent-elles aux enfants rencontrés, tenant compte de
leur âge ou bien leur comportement ? De plus, par rapport aux dires de la
patiente avec qui j'ai pu dialoguer : est-ce qu'un enfant qui aura reçu
des explications, qui aura été informé des soins allant
lui être appliqués, sera moins anxieux ? Je me demande encore quel
rôle jouent les parents dans cette prise en charge de
l'anxiété. Les infirmiers incluent-ils les parents dans cette
démarche ? Aussi, est-ce que parfois le fait de rassurer les parents,
pouvant être inquiets eux-aussi, peut apaiser l'enfant ?
A partir de toutes ces interrogations se construit ma question de
départ :
« En quoi l'expérience de l'infirmier,
auprès d'un petit-enfant anxieux et de ses parents, en service de
chirurgie pédiatrique, influe sur la perception de la douleur
postopératoire induite par l'amygdalectomie ? »
5
3. Cadre théorique
Pour tenter d'obtenir des réponses à cette
question, la recherche d'éléments théoriques, sur lesquels
je pourrais m'appuyer dans la suite de ce mémoire, est
nécessaire. Cette recherche portera essentiellement sur les concepts
composant mon interrogation précédemment établie.
3.1 Les caractéristiques du petit-enfant
Pour débuter cette première partie, je
m'intéresserai tout d'abord à l'enfant au sens large, avant de me
centrer sur le petit-enfant, âgé de deux à sept ans. Alors,
je développerai ses caractéristiques, ses stades de
développement ou encore ses émotions en Centre Hospitalier.
3.1.1 Le développement de l'enfant
Pour Freud, l'être humain développe sa
personnalité tout au long de l'enfance et de l'adolescence. En effet,
dès sa naissance et à mesure qu'il grandit, l'enfant se trouve
dans un processus d'apprentissage continu. Avec le temps, les tâches
développementales qu'il accomplit se diversifient et ses besoins se
modifient. Avant d'atteindre sa majorité, celui-ci passe par
différents stades, définis comme suit : de nouveau-né, il
est considéré comme un nourrisson à partir de six mois
jusqu'à ses vingt-quatre mois. Il devient par la suite un petit-enfant
jusqu'à sept ans, puis un enfant jusqu'à douze ans, et enfin, un
adolescent jusqu'à dix-huit ans (Pichard-Léandri,
Gauvain-Piquard, 1989). Néanmoins, l'âge n'est qu'un indicateur.
Bien évidemment, l'accès à tel ou tel niveau
d'évolution dépend d'une grande variabilité entre
individus (Lehalle, Mellier, 2013). Durant sa croissance, l'enfant apprendra
à être peu à peu autonome et indépendant face
à ses parents. Avec l'adolescence, leurs relations prendront des
caractéristiques particulières, mais elles seront fondamentales
dans la construction de la personnalité. Celui-ci se sociabilisera, il
élargira son cercle social. Sa vision du monde deviendra plus
réaliste. Il acquerra enfin un système de valeurs et finira par
se projeter à l'âge adulte (Carpenito-Moyet, 2012).
3.1.2 Le développement du petit-enfant
Grâce aux recherches précédentes,
menées au sujet de l'enfant « au sens large ». J'ai pu
discerner à quel stade du développement se trouvait le petit
garçon, observé durant mon stage au bloc opératoire (le
dit petit-enfant qui est à l'origine de la question de départ de
ce travail). En cohérence avec cette question de départ, mon
choix est évident quant au fait de centrer dorénavant mes
recherches sur le petit-enfant, c'est-à-dire l'enfant âgé
de deux à sept ans.
6
Ainsi, dans la poursuite de ce travail, j'aborderai le
développement psychoaffectif du petit-enfant, étape importante
dans la construction de sa personnalité.
3.1.2.1 Le développement psycho-affectif du
petit-enfant
Le développement psycho-affectif du petit-enfant
s'accompagne du développement de sa personnalité mais aussi de sa
sexualité, tout au long de l'enfance et de l'adolescence. Freud (1905,
cité dans les stades Freud Piaget Wallon, s.d), qui a joué un
rôle fondamental dans l'élaboration de cette théorie, place
derrière la sexualité infantile un caractère tout autre
que la sexualité normale de l'adulte. Il s'agit là, selon Freud,
d'une sexualité primaire avec une organisation plus ou moins
marquée de la libido. Par ailleurs, le développement
psychoaffectif se construit de façon chronologique : l'on passe par les
stades dits prégénitaux, composés du stade oral et du
stade anal, puis par le stade phallique comprenant le conflit oedipien... Ce
sont ces étapes que je détaillerai par la suite.
3.1.2.1.1 Le stade oral (de 0 à 2 ans)
La première année, la vie affective du
nourrisson est organisée autour de la fonction alimentaire. Celle-ci
possède une fonction nutritionnelle, mais aussi libidinale. En effet, la
succion est un plaisir pour le nourrisson. C'est pourquoi même il en
vient généralement à sucer son pouce. La zone
érogène est la région buccale. Cependant, il est important
de rappeler qu'à chaque zone privilégiée du corps
correspond un conflit. Effectivement, durant le stade oral, le
nouveau-né doit gérer sa frustration de ne plus recevoir, peu
à peu, d'alimentation lactée au profit d'une alimentation plus
variée (légumes, fruits, etc). Cela provoque chez lui une
discontinuité, une frustration, induite par la séparation du sein
de sa mère... Ceci impose un maternage renforcé afin d'apaiser
progressivement son sentiment d'abandon, généré par ce
conflit. Dans cette situation, le doudou, ou autre objet transitionnel, est
généralement apprécié par l'enfant, car,
utilisé en tant que moyen de substitution à la mère, sa
présence est rassurante et symbolique (Les stades Freud Piaget Wallon,
s.d, Pichard-Léandri, Gauvain-Piquard, 1989).
3.1.2.1.2 Le stade anal (de 2 à 4 ans)
Le stade anal représente le second stade
prégénital. Celui-ci est caractérisé par
l'apprentissage de la propreté par le petit-enfant. La région
anale devient alors la zone érogène. Cela s'explique par le fait
que le petit-enfant éprouve du plaisir à retenir ou non ses
selles lorsqu'il se trouve sur le pot. En effet, dans le contexte de
l'éducation à la propreté, le petit-enfant perçoit
que ses parents, très investis, ont des attentes, et que ses selles
représentent l'objet de
7
négociation pour leur satisfaction. Ce type de plaisir
se retrouve dans l'apprentissage du langage, par exemple lorsque l'enfant
décide ou non de dire « papa »... Le bambin comprend par
là qu'il a une certaine maîtrise des choses et un pouvoir de
frustration sur ses parents. Néanmoins, il s'agit là pour lui
d'un conflit relationnel : ses parents désirent qu'il devienne propre,
mais lui s'y oppose car il reste partagé entre le souhait de grandir et
de rester petit (Les stades Freud Piaget Wallon, s.d, Pichard-Léandri,
Gauvain-Piquard, 1989).
3.1.2.1.3 Le stade phallique (de 4 à 7 ans)
Pour finir, le stade phallique est le troisième et
dernier stade du développement de la libido. Cette période est
notamment caractérisée par le conflit oedipien, qui est une
« phase du développement, souvent accompagnée de phobies
transitoires, de déplacements d'affects concernant l'un ou l'autre des
personnages parentaux, et d'angoisse de castration. En règle
générale, l'enfant de cet âge est très vite anxieux
et sujet à la peur » (Pichard-Léandri, Gauvain-Piquard,
1989, p. 31). Tout cela s'explique par le fait que le petit-enfant, qui
découvre une nouvelle zone de son corps : la zone génitale, croit
à l'universalité de la zone génitale. En effet, tant les
garçons que les filles, ils ne connaissent qu'un seul organe
génital qu'est le pénis (Les stades Freud Piaget Wallon, s.d). Le
petit-enfant s'interroge alors sur les différences entre homme et femme
et sur les origines de la vie. Cela suscite chez lui beaucoup
d'inquiétudes et de fantasmes. Il ne faut pas oublier que pour un
enfant, réalité et fantasmes s'imbriquent à l'infini. Il y
a, d'ailleurs, souvent plus de fantasmes par rapport à perception de la
réalité, notamment, lorsque les choses lui échappent...
Chez les garçons, le conflit oedipien se manifeste par l'angoisse de
castration. En effet, l'enfant a peur que son père le punisse
d'éprouver des sentiments pour sa mère... Il pense que les filles
sont castrées, qu'elles sont punies. Néanmoins, cela n'exclut pas
que le garçon éprouve des sentiments positifs envers son
père. D'ailleurs, voyant qu'il ne peut le mettre de côté
pour entretenir une relation privilégiée avec sa mère, il
va finir par s'identifier à lui et en faire son modèle. Les
filles, elles, n'ont pas à redouter la privation de pénis.
Cependant, elles ressentent un manque douloureux face à cette
inégalité. L'enfant souffre de cette dernière comme d'une
infériorité, dont serait également victime sa mère.
C'est pourquoi, à cet âge, elle considère son père
comme un être prestigieux, qui possède ce qui lui manque. A ce
moment-là, sa mère devient une rivale, mais, tout comme chez le
garçon, elle sera amenée à voir que son père n'est
pas à elle, et qu'il est vain de rivaliser. C'est pourquoi, elle
s'identifiera à sa mère en imitant son comportement. La sortie de
ce conflit est signée par ce processus d'identification. L'enfant qui a
dû renoncer à un désir incestueux interdit devra se tourner
vers les autres pour trouver de nouveaux objets
8
d'amour... Cela explique pourquoi les enfants tombent amoureux
à l'école maternelle. (Pichard-Léandri, Gauvain-Piquard,
1989).
3.1.2.2 Le développement psychomoteur et cognitif du
petit-enfant
Parallèlement à son développement
psycho-affectif, le petit-enfant de cet âge acquiert également une
certaine autonomie, grâce à l'amélioration progressive de
son habilité motrice et de sa coordination. C'est durant cette
période, par exemple entre trois et cinq ans, qu'il apprend à
rouler en tricycle ou à bicyclette. Il réussit à lancer
une balle, mais a encore des difficultés à la
réceptionner. Il améliore, de plus, son habilité
langagière et développe sa curiosité. Il s'interroge
beaucoup sur ce qui l'entoure, et pose des questions (Carpenito-Moyet, 2012).
Par ailleurs, entre deux et sept ans, selon Piaget, le petit-enfant est au
stade de la pensée dite pré-logique (ou stade
préopératoire). Cela signifie que son raisonnement logique n'est
encore mature. Sa pensée est intuitive. Il lui est impossible de se
distancier de son environnement, et est dans un contexte spatiotemporel d'ici
et maintenant, soit, en d'autres termes « hors de la vue, hors de la
pensée » (Pichard-Léandri, Gauvain-Piquard, 1989). Cela
démontre qu'il nécessite avant tout pour l'infirmier en
pédiatrie, de connaître les besoins de l'enfant exempt de
pathologie, en fonction de son âge, de son développement
psychomoteur et psycho-affectif, pour connaître les besoins de l'enfant
hospitalisé en vue de lui prodiguer une prise en soins de qualité
lors d'une éventuelle hospitalisation (Cohen-Salmon, 2007).
3.1.3 La psychologie d'un petit-enfant hospitalisé en
chirurgie
Par ailleurs, il faut savoir que l'univers de l'hôpital
est généralement étranger au petit-enfant, et
génère chez lui des perturbations : pertes des repères et
montée d'anxiété (Lanté, Benesse, 2017).
L'anxiété est « un état émotionnel f...]
qui est lié à l'appréhension d'un danger potentiel plus ou
moins subjectif. Il s'agit d'une dimension normale de la personnalité.
f...] Par exemple, l'anxiété préopératoire est un
malaise physique et psychologique dont l'apparition est consécutive
à la possibilité d'une intervention chirurgicale »
(Rousseau-Salvador, Maunoury, 2010). Si l'hospitalisation est
généralement plus difficilement vécue par l'adulte, car
l'enfant, fort d'insouciance à cet âge, ne mesure pas encore toute
la complexité qui se trouve derrière une hospitalisation...
L'ambiance de l'hôpital, les machines, les soins prodigués peuvent
être sources d'inconfort. Et, d'autres parts, son anxiété
est souvent renforcée par celle de ses parents. Par ailleurs, sa
perception de l'hospitalisation est particulière... Dans l'esprit de
l'enfant, la maladie serait une punition, en réponse à toutes ses
méchancetés, pensées, désobéissances, qu'il
estime mauvaises et dont il aurait fait preuve.
9
Cette pensée se nourrit de sa culpabilité,
générée par la situation oedipienne. L'enfant peut
associer ce qui lui arrive à un manque d'amour de la part de ses
parents, à une incapacité à le protéger. Et,
lorsqu'il se sent insécurisé, c'est-à-dire
séparé des repères que constituent ses parents, l'enfant
va exprimer un comportement inhabituel comme des colères, des exigences
inhabituelles, des pleurs, etc. D'autant plus si l'âge de l'enfant est
jeune (Wanquet-Thibault, 2015). Par ailleurs, ces perturbations peuvent
persister dans le temps (trois à six mois après
l'hospitalisation) et se manifester par « une augmentation de la
sollicitation parentale, des troubles du sommeil, [...] des terreurs nocturnes,
une régression possible des acquis (en matière de propreté
ou d'autonomie pour s'alimenter, par exemple) » (Wanquet-Thibault,
2015, p. 72). Il est donc très important de lui répéter
qu'il n'est pas responsable, et de maintenir autour de lui un climat affectif
sécurisant en évitant tant que possible les séparations
avec ses parents (Wanquet-Thibault, 2015).
3.2 L'infirmier
L'infirmier en service de chirurgie pédiatrique me
semble tenir un rôle clé dans la prise en soins du petit-enfant,
lors de son hospitalisation. C'est pourquoi il me parait primordial, pour
continuer, d'examiner de plus près les missions et les ressources de ce
professionnel.
3.2.1 La définition et le rôle d'un infirmier
Tout d'abord, l'infirmier se définit comme une «
personne qui, en fonction des diplômes qui l'y habilitent, donne
habituellement des soins infirmiers sur prescription ou conseil médical
ou bien en application du rôle propre qui lui est dévolu. En
outre, elle participe à différentes actions, notamment en
matière de prévention, d'éducation de la santé et
de formation ou d'encadrement » (Amiec recherche, 2005, p. 130). En
d'autres termes, les soins prodigués par l'infirmier découlent
soit directement d'une prescription lui étant faite par le
médecin, c'est ce que l'on appelle le rôle sur prescription de
l'infirmier, ou soit de sa propre initiative, il s'agit alors du rôle
propre de l'infirmier. Ce que l'on appelle le « rôle propre de
l'infirmier » représente donc sa « zone d'autonomie [...]
reconnue par les textes régissant l'exercice de la profession qui lui
permet de prendre des initiatives et accomplir les soins qu'il (elle) juge
nécessaire dans son champs de compétences » (Amiec
recherche, 2005, p. 240). Prenons pour exemple la gestion de la douleur
postopératoire du patient par l'infirmier. Selon l'article R4312-19 du
Code de la Santé Publique (Legifrance, s.d), il est du devoir du
professionnel infirmier de mettre en oeuvre tous les moyens appropriés
visant à soulager la douleur du patient en dispensant des soins qui,
s'ils dépassent son champs de compétences, doivent être
prescrits par le médecin (il peut s'agir par exemple de prescrire des
antalgiques), ou sinon qui
10
dépendent de ses compétences propres (il peut
s'agir alors d'apporter des conseils en terme de positions antalgiques,
d'apporter de la glace à placer sur la région douloureuse afin de
moduler la douleur, ou encore de pratiquer la relaxation etc.). Cela implique
de ce fait, vis-à-vis de sa responsabilité professionnelle, que
l'infirmier soit informé et conscient des actes qui entrent dans son
champs de compétences ou non (Legifrance, s.d). De plus, selon le
service où il exerce, les missions de l'infirmier ne sont pas toujours
identiques et peuvent différer.
3.2.2 L'infirmier en service de chirurgie
pédiatrique
En service de chirurgie pédiatrique, les missions de
l'infirmier se concentrent notamment autour de la prise en charge
préopératoire et postopératoire de l'enfant. La prise en
charge préopératoire consiste essentiellement en l'accueil du
petit et de ses parents, l'apport d'explications et de réponses aux
questions concernant le déroulement de l'hospitalisation, mais aussi en
la création d'un lien de confiance avec le soigné et son
entourage, afin de mettre l'enfant dans les conditions les plus confortables
avant l'intervention (Pédiadol, 2014). Ainsi, c'est durant la prise en
charge préopératoire que l'infirmier peut tenter de gérer
l'anxiété du petit-enfant dont celui-ci peut faire preuve avant
l'intervention Par rapport à cela, nous allons le voir, l'infirmier de
pédiatrie a un rôle à jouer auprès du petit-enfant,
mais aussi auprès de ses parents.
3.2.2.1 La préparation préopératoire du
petit-enfant par l'infirmier
L'information et la préparation de l'infirmer
auprès du petit-enfant et de son entourage est une étape
primordiale. En effet, il faut savoir que le fait qu'un enfant soit
correctement informé et préparé à une intervention
chirurgicale participe nettement à la diminution de son
anxiété préopératoire. Pour cela, l'information de
l'enfant peut se faire en amont (durant la consultation de chirurgie et
d'anesthésie) et à l'arrivée dans le service. Ceci
nécessite alors que l'infirmier connaisse le déroulement de
l'hospitalisation, des soins, et lui parle de ce qu'il va se passer comme : les
spécificités rattachées à l'intervention, le type
de douleur généralement provoquée, les moyens
d'évaluation de cette douleur et les traitements existants, mais aussi
les techniques d'endormissement lors de l'anesthésie
générale. (Pédiadol, 2014). Pour le petit-enfant, il est
essentiel que le professionnel s'adapte à lui et aille à son
rythme lorsqu'il lui délivre ses explications. En effet, ne rien lui
dire serait délétère : la dissimulation que l'enfant
arrive à percevoir aggrave son angoisse et peut même rompre son
lien de confiance envers les adultes... Cependant, trop en dire pourrait
également le submerger. C'est pourquoi, l'essentiel ne réside pas
tant dans le fait de tout dire à tout prix, mais plutôt dans le
fait de savoir rester disponible pour écouter et répondre
à ses questions (Wanquet-Thibault,
11
2015). De plus, il importe également que l'infirmier
adopte une posture rassurante à l'égard de l'enfant en lui
rappelant que l'intervention chirurgicale n'est pas une punition, et qu'il
rentrera à la maison avec ses parents dès que possible. Cela
participe au maintien de la sécurité affective, et à la
création d'un lien de confiance avec le soignant. En effet,
par-là, l'enfant comprend que ce dernier attache de l'importance
à sa compréhension et l'assiste dans sa crainte. L'ensemble de
cette démarche a bien un effet réducteur de
l'anxiété (Wanquet-Thibault, 2015, pédiadol, 2014).
3.2.2.1 Le rôle de l'infirmier auprès des parents
Le rôle de l'infirmier auprès des parents, et de
l'entourage d'une manière plus large, vise également à
fixer un cadre sécurisant afin de leur laisser la possibilité
d'exprimer leurs angoisses. En effet, comme évoqué
précédemment, à son âge, le petit-enfant a tendance
à calquer son attitude sur celle de ses parents... Ainsi,
généralement, le fait de gérer l'anxiété des
parents participe à diminuer celle de leur enfant. La relation
établie entre le soignant et les parents aide l'enfant à mieux
appréhender l'hospitalisation (Pichard-Léandri, Gauvain-Piquard,
1989). D'ailleurs, le premier temps fort de la prise en charge de l'infirmier
auprès des parents est l'accueil. Manu, aide-soignant à
l'hôpital Trousseau de Paris, ajoute même que l'accueil est «
peut-être le plus important » (Lanté, Benesse,
2017). En effet, cela permet, dès le début de la relation, de
mettre en confiance les parents avec l'équipe soignante. Il s'agit
par-là de leur montrer que les professionnels, qui vont prendre en soin
leur enfant durant l'hospitalisation, sont compétents, qualifiés,
et que de ce fait tout se passera bien. Cela passe tout d'abord par l'attitude
du soignant et l'image que cette dernière renvoie aux parents. Cela
passe aussi par l'apport d'informations, de repères (en termes de lieux,
de personnes, et du rythme)... Mais encore, par le fait de les intégrer
pleinement, par la suite, dans la prise en charge postopératoire de
l'enfant, en les faisant participer tant que possible à certains soins
comme la reprise de l'alimentation ou certaines surveillances. Cette
collaboration entre parents et soignants est dans l'intérêt
même de l'enfant. Cela permet aux parents d'apporter leur présence
rassurante à l'enfant, ce qui est capital (Lanté, Benesse, 2017,
Pichard-Léandri, Gauvain-Piquard, 1989). Ainsi, à partir de ce
constat, je me suis demandée si, parmi tous ces facteurs
caractérisant la qualité de la prise en charge infirmière,
l'expérience du soignant pouvait avoir son importance. C'est pourquoi je
développerai ce concept sans attendre.
3.2.3 L'expérience infirmière
L'expérience se définit comme la «
pratique de quelque chose, de quelqu'un, épreuve de quelque chose,
dont découlent un savoir, une connaissance, une habitude ; connaissance
tirée
12
de cette pratique. » (« Expérience
», s.d). Ainsi, et selon Benner (2003, citée dans Vanschoor, 2015),
l'on ne parle d'expérience infirmière seulement lorsque
l'évènement vécu par le soignant améliore,
élabore ou invalide une connaissance antérieure. L'on en
déduit par-là que l'infirmier, pour acquérir de
l'expérience, doit d'abord posséder des connaissances. Benner
(2003) parle même de compétences (compétences qu'elle
spécifie comme des actes qualifiés). Effectivement, le processus
d'acquisition de l'expérience infirmière se déroule de la
façon suivante : c'est en acquérant une compétence puis en
la développant, que l'étudiant, puis l'infirmier, acquiert de
l'expérience. En d'autres termes, l'expérience infirmière
croît de façon parallèle au développement, et donc
à la maîtrise, de ces compétences grâce à la
pratique, sur le terrain, de la théorie apprise à l'école.
De ce fait, il a été établi cinq niveaux de
compétences : novice, débutant, compétent, performant et
expert. Le professionnel qualifié comme novice n'a aucune
expérience. Ses actes ne dépendant que des règles qui lui
ont été enseignées. « Leur pratique est
limitée à gérer les paramètres mesurables (poids,
température...) ainsi qu'à mettre en oeuvre des règles
standards indépendantes du contexte ». (Benner, 2003,
citée dans Vanschoor, 2015). Cela signifie que le soignant applique,
sans vraiment prendre en compte le contexte de la situation,
c'est-à-dire sans s'y adapter. A ce niveau, ce dernier ressent ainsi une
profonde insécurité. En tant que débutant, le
professionnel possède toujours peu d'expérience (moins de deux
ans, dans un même service), il fait toujours vérifier ses soins
par ses collègues compétents, mais « a
déjà fait face à suffisamment de situations réelles
pour noter les facteurs signifiants qui ne se reproduisent pas dans les
situations identiques » (Benner, 2003, citée dans Vanschoor,
2015). Il ne devient enfin compétent que lorsqu'il a le sentiment de
maîtriser et de pouvoir faire face aux situations non prévues.
L'infirmier compétent, au bout de deux ou trois années
passées dans le même service, sait quels éléments
prioriser pour gérer de manière efficace la situation. Toutefois,
le soignant performant voit davantage la situation comme un ensemble, et
perçoit dans celle-ci des nuances imperceptibles pour ces
collègues moins expérimentés. «
L'infirmière performante apprend par l'expérience quels
évènements typiques risquent d'arriver dans une situation
donnée, et comment il faut modifier ce qui a été
prévu pour faire face à ces événements. »
(Benner, 2003, citée dans Vanschoor, 2015). Ainsi, performant et expert
se rejoignent... Effectivement, à son niveau, l'infirmier expert est
qualifié de connaisseurship. Son maître mot est
l'intuition. Il possède un véritable savoir, et sa façon
de traiter une situation, un cas, est comparable à celle d'un chercheur.
(Benner, 2003). Le niveau de la qualité des soins prodigués par
le professionnel infirmier semble donc avoir un lien direct avec le niveau de
compétence de celui-ci, et par conséquence, avec son niveau
d'expérience.
13
3.1 La douleur postopératoire
Faisons maintenant un virage à 180°. Avant
d'évoquer l'impact qu'a l'anxiété
préopératoire sur la perception de la douleur
postopératoire, il est avant tout nécessaire que je
précise le concept de la douleur postopératoire dans la partie
à venir.
3.1.1 La définition de la douleur postopératoire
et ses caractéristiques
Tout d'abord, selon Deymier et Wrobel (2000, p. 35) «
Il n'y pas une, mais des douleurs. ». Effectivement, l'on
pourrait classer ces différentes douleurs selon leur mécanisme
physiopathologique (par excès de nociception, neurogène, ou
psychogène), leur durée d'évolution (aigue ou chronique),
et le type de pathologie en cause (maligne ou non maligne). La douleur
postopératoire, à laquelle je m'intéresse, est «
souvent caractérisée par une forte intensité
évoluant sur une durée brève. ». (Deymier,
Wrobel, 2000, p. 91). La douleur postopératoire est une douleur
aigüe, par excès de nociception. Pour tenter de comprendre ce que
cela signifie, il importe d'apporter des précisions concernant
l'excès de nociception, le mécanisme physiopathologique à
l'origine de cette douleur aigue. Boussahira (2016) détaille ce
mécanisme grâce à cet exemple.
Exemple de la douleur aiguë provoquée par une main
posée par inadvertance sur une plaque brûlante : la brûlure
va stimuler des terminaisons nerveuses, localisées au niveau de la peau,
dans ce cas, mais que l'on retrouve dans d'autres tissus (muscles,
articulations, viscères...). De là, l'information va se propager
le long des nerfs nocicepteurs (récepteurs périphériques
de la douleur) pour être transmise à la moelle
épinière, puis au cerveau. Ce n'est qu'une fois arrivé au
cerveau que le signal est identifié comme une douleur, et que nous avons
mal.
L'illustration réalisée par Jacopin (2016) (cf.
Annexe I) permet également de visualiser le mécanisme de cet
influx douloureux. En faisant le rapprochement entre cet exemple et la douleur
postopératoire, l'on comprend alors que dans le mécanisme par
excès de nociception : la douleur est provoquée par le
traumatisme de l'intervention chirurgicale, qui induit un excès de
stimulations au niveau des nocicepteurs (nocicepteurs chargés de
transmettre le message sur la douleur au cerveau). D'autre part, la douleur
postopératoire se fait ressentir dès la levée de
l'anesthésie générale, ou locale, mais peut être
soulagée grâce aux antalgiques. Généralement, son
intensité atteint son pic après deux ou six heures
postopératoires, puis, décroit progressivement au bout de
quarante-huit heures, pour finir par disparaître totalement au bout de
dix jours (Haute Autorité de Santé, 2005). Néanmoins,
voyons plus en détails les
14
caractéristiques de cette douleur postopératoire
dans le contexte de l'amygdalectomie.
3.1.2 L'amygdalectomie et la douleur postopératoire
induite chez le petit-enfant L'amygdalectomie est une chirurgie
oto-rhino-laryngologique (ORL) qui consiste en l'ablation des amygdales
(appelées aussi tonsilles palatines) (cf. Annexes II). Les
amygdales sont des glandes, les plus connues sont situées au niveau du
pharynx et sont visibles au fond de la bouche. Mais, il en existe d'autres que
l'on ne voit pas. Toutes jouent un rôle de défense immunitaire.
Cependant, ces dernières peuvent s'infecter au contact des microbes, et
lorsque cela devient récurrent, que l'enfant présente des angines
à répétition, cela signifie que les amygdales ne jouent
plus correctement leur rôle de défense contre les maladies. De
plus, lorsque leur développement est trop important, naturellement ou
causé par une inflammation, l'augmentation de leur volume peut notamment
provoquer une obstruction des voies respiratoires et des apnées du
sommeil (Haute Autorité de Santé, 2005). Selon La
rédaction d'
Allodocteurs.fr. (2016), cela peut
être la cause, chez le petit-enfant, de troubles alimentaires, de
troubles de la concentration, d'une sur-agitation mais surtout d'une grande
fatigue. Dans ce cas, l'amygdalectomie est alors proposée, quand un
traitement par antibiotique ne suffit pas à éradiquer l'infection
(Eyriey, 2007). L'intervention chirurgicale consistant en l'ablation des
amygdales, réalisée sous anesthésie
générale, se déroule le plus généralement en
ambulatoire. Celle-ci ne dure qu'une dizaine de minutes en salle
d'opération, mais n'en est pourtant pas moins anodine (Dimov, Vouriot,
s.d Eyriey, 2007,). En effet, l'ablation des amygdales est une intervention
à risque hémorragique important, où l'hémorragie
peut atteindre jusqu'à dix pourcent du volume sanguin total de
l'organisme (Dimov, Vouriot, s.d.). La douleur postopératoire induite
est considérée comme forte, mais reste néanmoins
aujourd'hui très bien prise en charge grâce aux antalgiques.
L'inconfort occasionné reste peut-être le plus
désagréable. Avaler, par exemple, reste douloureux, et,
nausées et vomissements peuvent survenir (Ferragut, 2001). Il faut
savoir que des progrès considérables ont été faits
face à la prise en charge de l'amygdalectomie. Aujourd'hui,
l'anesthésie et la prise en charge de la douleur atténuent
grandement le traumatisme physique et psychologique, autrefois subi par les
patients. Auparavant, ces deux composantes étaient inexistantes ou
minimisées, ce qui a rendu cette intervention chirurgicale si
particulière dans les mémoires des adultes, l'ayant subi
étant enfants... (Pédiadol, 2000). Dans le cadre de sa prise en
soin postopératoire auprès du petit-enfant, l'infirmier aura donc
pour mission de prévenir et de soulager cette douleur. Pour cela, il
importe bien évidemment qu'il sache ce qui caractérise la douleur
postopératoire induite par l'intervention, mais aussi ce qui
caractérise un petit-enfant douloureux.
15
3.1.1 Les réactions et les croyances du petit-enfant
face à la douleur
L'association internationale pour l'étude de la douleur
(2016) redéfinit la douleur comme « une sensation et une
expérience émotionnelle désagréable en
réponse à une atteinte tissulaire réelle ou potentielle ou
décrites en ces termes ». Il faut ajouter qu'il s'agit
là d'une sensation subjective, dont l'intensité ressentie peut
extrêmement varier d'un individu à l'autre, sous l'influence par
exemple d'un contexte psycho-social. (Bouhassira, 2016). La façon de
reconnaître un enfant douloureux passe par son observation. Lorsqu'un
enfant est douloureux, celui-ci a tendance à se replier sur
lui-même. La douleur isole. Il se sent seul, ne joue plus, et a le regard
absent. Il peut entrer dans un mutisme. Ce comportement est instinctif.
L'organisme qui a mal, met en place des stratégies visant à
diminuer la douleur. Il peut notamment adopter des positions antalgiques comme
un repli sur lui-même, une rigidité d'une partie du corps, ou une
immobilité. Par rapport à l'expression verbale de la douleur et
de sa composante sensorielle, chez le petit-enfant, cette dernière reste
frustre et imprécise jusqu'à l'âge de six ou sept ans...
Cela s'explique par le fait que, malgré son accès au langage, le
petit-enfant, ne possède pas assez de vocabulaire pour que la
description de sa douleur soit suffisamment précise
(Pichard-Léandri, Gauvain-Piquard, 1989). C'est pourquoi il existe des
échelles d'évaluations de la douleur basées plutôt
sur des manifestations comportementales, permettant une évaluation de la
douleur de l'enfant par le soignant. Par ailleurs, il faut savoir que
même si l'enfant n'a pas d'expérience de soins : il anticipe et
craint les soins invasifs. En effet, il n'a pas de connaissance, mais son
vécu est grandement influencé par ses croyances et fantasmes. Par
exemple, à la réalisation d'un prélèvement veineux,
« les enfants imaginent des piqûres immenses, qui traversent
leur corps de part en part, ou qui restent à l'intérieur »
(Carbajal, 2006). Il est vrai que les adultes ont du mal à imaginer
les peurs des enfants... Cependant, ces dernières ne sont pas mettre de
côté, ou à minimiser, car ces soins peuvent
représenter pour eux un réel traumatisme physique et
psychologique (Carbajal, 2006). Les conséquences de souvenirs
d'expériences douloureuses chez l'enfant peuvent, à court et
moyen terme, se manifester par une sensibilisation à la douleur
suivante, une anxiété, voire, à plus long terme, une
phobie ou un évitement des soins chez l'adulte
(Fournier-Charrière, 2014). C'est pourquoi, il est d'autant plus
nécessaire si le but est de soulager efficacement la douleur de
l'enfant, d'en faire une évaluation qui soit la plus précise et
objective possible.
3.1.2 Les échelles d'évaluation de la douleur
postopératoire
L'amygdalectomie, comme évoqué
précédemment, est source de douleur postopératoire et
d'inconfort, lié à la gêne provoquée lors de la
déglutition, et aux nausées, vomissements
16
possibles. Pour tenter d'évaluer la douleur et
l'inconfort occasionnés, l'infirmier, et plus largement les parents,
disposent de nombreuses échelles d'évaluation de la douleur.
3.1.2.1 Les échelles de douleur
auto-évaluatives
La plus simple d'utilisation est peut-être
l'échelle verbale simple (EVS). Celle-ci consiste à demander
à l'enfant s'il a mal ou non, et s'il a mal, comment est-ce qu'il
qualifie sa douleur... Est-elle faible, modérée,
sévère, ou intolérable ? Un score se cache derrière
chaque réponse (douleur absente : 0, douleur faible : 1, douleur
modérée : 2, douleur sévère : 3, douleur
intolérable : 4), permettant, par la suite, la mise en place d'une
réponse adaptée. Cette échelle est auto-évaluative,
cela signifie que c'est l'enfant lui-même qui évalue sa douleur.
C'est le cas également pour l'échelle des visages (cf. Annexe V),
qui consiste à montrer à l'enfant une planche, sur laquelle sont
représentés six visages. Le plus à gauche montre quelqu'un
qui n'a pas mal du tout. Tandis qu'en se déplaçant de gauche
à droite, les visages montrent quelqu'un qui a de plus en plus mal.
L'attendu est que l'enfant montre, grâce à ces différents
visages, combien est-ce qu'il a mal, lui, à l'intérieur.
Cependant, bien que simplifiées pour faciliter la compréhension
et la participation du petit-enfant dans l'évaluation, dès ses
quatre ans environ... Ces échelles auto-évaluatives peuvent
être complétées, précisées, au moyen de
l'hétéro-évaluation des soignants (Pichard-Léandri,
Gauvain-Piquard, 1989).
3.1.2.2 Les échelles de douleur
hétéro-évaluatives
Effectivement, la douleur est une expérience
sensorielle que le petit-enfant, dans certains cas, n'est pas encore capable de
décrire suffisamment, de par son manque de vocabulaire. Ainsi, des
échelles destinées aux soignants existent dans le but
d'évaluer le plus précisément et objectivement possible
cette douleur postopératoire. On parlera ainsi
d'hétéro-évaluation, dans le cas où
l'évaluation est réalisée par un tiers. Ces
échelles sont alors basées sur l'observation comportementale,
mais également sur le recueil de paramètres physiologiques (comme
la pression artérielle ou la fréquence cardiaque par exemple),
et/ou le recueil de la consommation d'antalgiques. Ainsi, concernant les suites
opératoires de l'amygdalectomie, l'on dispose par exemple d'une grille
d'évaluation, permettant de jauger le confort ou l'inconfort de
l'enfant, comprenant 6 items : la douleur spontanée, et à la
déglutition, évaluée par l'EVS (cotée de 0 à
4), survenue de nausées/vomissements (0-1), qualité du sommeil
(0- 1), de l'alimentation (0-1) et du jeu (0-1), permettant de calculer, puis
d'établir un score de confort allant de 0 à 12 (en
considérant un score inférieur ou égal à quatre,
très satisfaisant) (Madadaki, 2002). Les échelles CHEOPS
(Children's Hospital of Eastern Ontario Postoperative Scale) (cf. Annexe III)
et OPS (Objective Pain Scale) (cf. Annexe IV) sont
17
également adaptées à un usage
auprès d'enfants âgés de un à cinq ou sept ans
environ. Qualifiées d'échelles comportementales, elles
comprennent la mesure de paramètres tels que les pleurs, l'expression
faciale, la verbalisation, l'attitude corporelle, le désir de toucher ou
non à la plaie, ou encore les mouvements des membres inférieurs,
côtés de 4 (normal) à 13 (maximum) dont 8 est le seuil de
traitement. OPS inclue, en plus de tout cela, le recueil de la pression
artérielle. Chez le petit-enfant, les paramètres comme
l'expression faciale et la consolabilité sont surement ceux étant
les mieux reliés à la douleur. En effet, il est difficile, chez
le petit-enfant de distinguer un comportement douloureux d'un comportement
induit par une autre expérience désagréable
(anxiété, faim etc)... Ces derniers sont
généralement similaires. Il est donc, dans un premier temps,
d'autant plus important de vérifier ces hypothèses, avant
d'évaluer ou même d'affirmer le diagnostic de douleur. D'autre
part, l'évaluation de la douleur se réalise
généralement en préopératoire et
postopératoire, afin d'en mesurer l'intensité et son
éventuelle évolution (avant/après l'intervention,
avant/après la prise d'antalgiques par exemple) (Gall, s.d,
pédiadol, 2015). Celle-ci peut également se faire à la
maison, par les parents, grâce à l'échelle PPMP
(Postoperative Pain Mesure for Parents) (cf. Annexe VI). Peu connue, cette
dernière comporte une quinzaine d'items comportementaux, semblables
à ceux déjà évoqués, cotés (de 0
à 15) présents ou absents, avec un score à six indiquant
une douleur significative. Cela permet de rassurer les parents dans
l'accompagnement et le soutien de leur petit après la chirurgie
ambulatoire (Pédiadol, 2012). Finalement, la diversité de ces
échelles permet avant tout de choisir laquelle semble être la plus
adaptée en fonction des capacités cognitives du patient, ce qui
est d'autant plus nécessaire chez le petit-enfant, de part de son
âge et son niveau de développement (Gall, s.d). Mais, voyons
alors, sans plus tarder, quel lien existe entre douleur postopératoire
et anxiété manifestée par le petit-enfant en
période préopératoire...
3.2 L'anxiété préopératoire du
petit-enfant
3.2.1 L'impact de l'anxiété
préopératoire sur le petit-enfant
L'anxiété préopératoire est un
concept désignant « une forme de malaise physique et
psychologique dont les manifestations et l'intensité sont variables
» (Amouroux, Rousseau-Salvador, et Annequin, 2009). Dans le cas de
l'anxiété préopératoire, l'apparition de cette
sensation de malaise est consécutive à la possibilité
d'une intervention chirurgicale. La nature de l'intervention, l'âge du
jeune enfant ou encore ses expériences chirurgicales et
anesthésiques préalables sont autant de facteurs pouvant causer,
chez lui, différentes réactions en période
préopératoire. Cependant, l'intensité de
l'anxiété a son importance. Effectivement,
18
si cette dernière reste faible ou
modérée, elle sera considérée comme une
appréhension normale... mais si elle s'avère être
importante, voire massive, elle peut alors représenter une réelle
attaque de panique. Chez le petit-enfant, la perte des repères et
l'ambiance de l'hôpital, plus que les spécificités propres
à l'intervention ou à l'anesthésie, peuvent être
à l'origine, dans ce cas, d'un débordement de sa capacité
d'adaptation, face à l'angoisse générée. Selon des
études, reprises par Amouroux, Rousseau-Salvador, et Annequin (2009), la
prévalence de l'anxiété préopératoire varie
entre 40 % et 60 %, en pédiatrie. Or, il est aujourd'hui établi
que cette dernière peut impacter significativement les suites
médicales et psychologiques de l'intervention. En effet, un niveau
important d'anxiété préopératoire majore le
ressenti de la douleur postopératoire, majore la consommation
d'antalgiques, et multiplie également, par trois, le risque de
développer des troubles comportementaux postopératoires
(Amouroux, Rousseau-Salvador, et Annequin, 2009, Haute Autorité de
Santé, 2005). Il faut savoir que les patients les plus à risque
de manifester ce type d'anxiété sont les jeunes enfants,
principalement âgés de moins de cinq ans. Aucune étude ne
permet de dire si le sexe de l'enfant est un facteur influençant...
Cependant, certains facteurs psychologiques comme le tempérament de
l'enfant (anxieux, timide, ou inhibé), ou sa tendance à recourir
aux stratégies d'évitement (retrait, pensée magique pour
faire face au stress) sont à prendre en compte, face à une
éventuelle apparition de cette anxiété lors de
l'hospitalisation (Amouroux, Rousseau-Salvador, et Annequin, 2009). Face
à ce constat, l'évaluation de ce phénomène par le
professionnel infirmier, comme l'évaluation faite pour la douleur,
semble indispensable pour permettre la mise en place de réponses
adaptées.
3.2.2 L'évaluation de l'anxiété
préopératoire
Finalement, il n'est pas rare pour un soignant de se retrouver
confronté au phénomène d'anxiété
préopératoire. Pourtant, malgré la prévalence et
les nombreuses conséquences qu'elle engendre sur les suites
opératoires... En France, l'infirmier ne dispose d'aucun outil
permettant d'en évaluer les manifestations cliniques auprès du
petit-enfant. Or, sans moyen de mesure suffisamment objectif, il reste alors
difficile de mettre en place des mesures de prévention réellement
efficaces. Néanmoins, il existe une échelle fiable,
adaptée au jeune-enfant, dont usent les Anglo-saxons. Il s'agit
là de l'échelle m-YPAS (modified Yale Preoperative Anxiety Scale)
(cf. Annexe VIII). Celle-ci a été traduite mais pas encore
validée en français. Pourtant, elle est une échelle
hétéro-évaluative connue et utilisée pour
évaluer l'anxiété préopératoire de l'enfant,
avant l'intervention. Cette dernière regroupe ainsi vingt-deux items,
classés selon cinq catégories (activité, comportement
verbal, expression, éveil, et
19
attitude avec les parents). Un score obtenu strictement
égal à vingt-quatre considère l'enfant comme anxieux
(Centre National de Ressources de lutte contre la Douleur, 2008). Mais, alors,
de quelles ressources disposent l'infirmier pour lutter contre ce
phénomène ?
3.2.3 Les moyens de prévention et de gestion de
l'anxiété préopératoire
Selon l'âge du petit-enfant et son niveau de
développement, diverses stratégies peuvent être mises en
place par les soignants pour diminuer voire éviter l'apparition de
manifestations anxieuses.
3.2.3.1 L'approche pharmacologique
Effectivement, il est fréquent de prévenir ou
même gérer l'anxiété préopératoire du
petit-enfant à l'hôpital par l'administration de
prémédications médicamenteuses. Ces dernières sont
systématiquement données à l'enfant, une heure avant que
celui-ci ne parte au bloc opératoire. Le plus couramment, il s'agit de
la molécule du midazolam, commercialisée sous l'appellation
Hypnovel (Centre National de Ressources de lutte contre la Douleur, 2008).
Celle-ci possède des propriétés anxiolytiques,
myorelaxantes, sédatives, hypnotiques, amnésiantes ou encore
anticonvulsives, qui permettent de réduire efficacement
l'anxiété préopératoire de l'enfant (Amouroux,
Rousseau-Salvador, et Annequin, 2009, Vidal, 2013). Toutefois, cette
prémédication n'est pas sans poser d'inconvénients... En
effet, « chez l'enfant, elle augmenterait la durée
d'hospitalisation, la fréquence des troubles comportementaux
postopératoires et l'amnésie » (Amouroux,
Rousseau-Salvador, et Annequin, 2009). C'est la raison pour laquelle, je
m'intéresserai, plus particulièrement, aux approches
psychologiques pouvant être mises place dans le cadre de la prise en
charge de l'anxiété préopératoire du
petit-enfant.
3.2.3.2 L'approche psychologique
Dans le cadre d'une approche psychologique, des moyens simples
existent pour prévenir et limiter l'anxiété
préopératoire de l'enfant. Cela semble évident pour un
grand nombre de soignants, mais il s'agit, pour commencer, d'accueillir le
petit-enfant et sa famille. Comme évoqué
précédemment, durant cet accueil, l'infirmier a un rôle
essentiel d'informateur, mais aussi d'accompagnant du soin, de
l'hospitalisation. Pour enrichir la qualité de sa prise en charge
préopératoire auprès du petit-enfant, les informations
dispensées par l'infirmier peuvent s'accompagner de démonstration
sur des poupées, ou s'illustrer au moyen de livres explicatifs,
adaptés à son âge et à l'intervention prévue.
Cela permet de respecter son rythme d'intégration, d'autoriser ainsi une
éventuelle répétition, d'exprimer ses émotions mais
aussi de rendre l'enfant actif et décisionnaire. Le jeu ou encore
l'usage de la distraction ont un réel
20
effet bénéfique sur le petit-enfant, mais
nécessitent, bien évidemment, de la part du professionnel, dans
sa relation à l'enfant, qu'il réussisse à capter son
attention pour obtenir sa participation (Centre National de Ressources de lutte
contre la Douleur, 2008, Pédiadol, 2014). Par ailleurs d'autres
approches, plus spécifiques, existent mais doivent être
officialisées avant d'être appliquées. Les programmes de
préparation psychologique, la musicothérapie, la «
Clown-thérapie » ou encore l'hypnose, par exemple, donnent des
résultats intéressants quant à l'anxiété
préopératoire (Amouroux, Rousseau-Salvador, et Annequin, 2009,
Centre National de Ressources de lutte contre la Douleur, 2008). Galy (2015, p.
40) reprend notamment la définition de l'hypnose dans son article.
L'hypnose est une modification de la conscience ordinaire ou
conscience critique et peut être un état de veille modifié.
C'est un phénomène naturel, qui n'appartient pas au sommeil. On
reconnait plusieurs situations de la conscience modifiée :
Les états spontanés naturels, être «
ici et ailleurs » en regardant la télévision ou en
conversant avec son voisin.
Les états spontanés induits par un
évènement extérieur, souvent de type émotionnel :
une mauvaise nouvelle ou de l'anxiété au moment d'une
hospitalisation. On ne sait plus où l'on est, on ne comprend ni ne
retient les explications que l'on donne
Enfin les états induits par un tiers, c'est l'hypnose,
ou par soi-même, on parle d'autohypnose.
Pour recourir à l'hypnose, l'infirmier doit
nécessairement suivre une formation dite continue, c'est-à-dire
obtenir un diplôme universitaire d'hypnose thérapeutique.
Cependant, ses avantages sont multiples quant à la diminution de
l'anxiété préopératoire. Effectivement, à
elle seule, l'hypnose présente davantage d'efficacité que le
midazolam. Elle permet ainsi d'éviter les effets secondaires liés
à la molécule et, de diminuer les troubles comportementaux
postopératoires de l'enfant (Centre National de Ressources de lutte
contre la Douleur, 2008, Galy, 2015). Il est également
intéressant de noter que l'hypnose permet de diminuer les drogues,
nécessaires lors de l'endormissement, durant l'anesthésie, et
ainsi la durée de l'hospitalisation de l'enfant... mais agit aussi
directement sur la perception de la douleur postopératoire grâce
à la diminution efficace de l'anxiété
préopératoire. Enfin, toujours selon Galy (2015, p.41) «
l'utilisation des moyens d'entrer en hypnose pendant un soin
procure,
21
aussi bien chez le patient que chez le soignant, un
état de relâchement qui s'associe à de la
compétence, à la confiance mutuelle, et au lien
thérapeutique ». Il est ainsi établi que ces outils, et
en particulier l'hypnose, participent à la qualité du soin et ont
un réel impact sur l'anxiété préopératoire
(Centre National de Ressources de lutte contre la Douleur, 2008).
22
4. Méthodologie de la recherche
Après avoir effectué la recherche
d'éléments théoriques, me permettant de mieux
maîtriser mon sujet... Il est temps de présenter, dans cette
partie, la méthode d'exploration que j'ai appliquée dans le cadre
de ce travail de mémoire. Celle-ci m'a permis de recueillir,
auprès des professionnels infirmiers, des propos conséquents et
exploitables pour la suite.
4.1 Présentation de l'outil du recueil de
données
Tout d'abord, j'ai mené une recherche qualitative.
Cette recherche, en comparaison à la recherche quantitative, m'a permis
d'explorer avec les participants, des sujets plus en profondeur et en
détails. Ainsi, je m'attendais à ce que les résultats
soient riches et conséquents. De plus, le travail de mémoire, ne
représentant pas une étude en tant que telle mais plutôt
son amorce, ne permettait pas d'interroger un grand nombre de participants. Le
nombre de sujets rencontrés se restreignant à trois, le choix de
la recherche qualitative s'imposait. Cette recherche, sur le terrain, s'est
traduite par la menée d'entretiens semi-directifs. Le choix de cette
technique qualitative s'explique par le fait qu'elle me permettait de centrer
le discours des participants autour des thèmes de mon mémoire,
tout en leur laissant la liberté de développer leurs propos. Pour
cela, j'ai eu recours à un guide d'entretien, sur lequel je me suis
appuyée pour orienter le discours des interrogés (cf. Annexe IX).
Grâce à cet outil, j'espérais recueillir des informations
de différentes natures comme des faits, des analyses, mais aussi des
opinions, des points de vue et des propositions.
4.2 Présentation de la population cible
En lien avec la question de départ établie
précédemment, j'ai mené mes entretiens auprès de
trois professionnels infirmiers. Ces derniers exerçaient tous dans un
service de chirurgie pédiatrique. Cependant, pour le choix de ces trois
professionnels, ma première idée était que deux d'entre
eux soient expérimentés et dits « performants », tandis
que le dernier ne soit que peu expérimenté, et dit «
débutant »... Seulement, cela n'a pas été
réalisable. Ainsi, les trois infirmières, avec qui j'ai eu la
chance d'échanger, étaient toutes expérimentées et
en poste dans le service depuis un certain temps. Par ailleurs, j'ai
tenté de diversifier tant que possible le profil des personnes
interrogées, dans le but d'enrichir le recueil de données
concernant la prise en charge du petit-enfant, sans que cela ne
représente un facteur pouvant fausser les résultats. Ainsi, j'ai
rencontré des soignantes exerçant dans des lieux d'exercice
différents. Effectivement, deux d'entre elles travaillaient en cliniques
privées et une autre à l'hôpital.
23
4.3 Déroulement des entretiens
Ces entretiens semi-directifs se sont déroulés
dans des endroits calmes, dans des bureaux et salles de réunion,
à distance d'éventuels bruits parasites. Cela a notamment permis
de nous mettre à l'aise. Par ailleurs, j'estime la durée moyenne
de ces entretiens à environ vingt-cinq minutes. Durant ces derniers,
j'ai eu recours à l'enregistrement de nos échanges, à
l'aide d'un dictaphone. Aussi, j'ai veillé à obtenir, au
préalable, l'accord des professionnels infirmiers et leur ai garanti de
respecter leur anonymat. Par conséquent, leur identité sera
modifiée, dans la suite de ce travail, lors de l'exploitation des
résultats. Cette dernière sera réalisée à
l'aide d'un tableau, qui me permettra d'analyser les propos de chaque
interrogé, de les classer, et d'en faire émerger les
thèmes majeurs pour pouvoir établir des résultats
précis et ordonnés.
4.4 Critique de la méthodologie de recherche
Les contraintes liées aux modalités de
réalisation du mémoire, comme par exemple le temps imparti, ont
contribué, comme évoqué précédemment,
à modifier mes premiers choix concernant la population à
interroger... Je n'ai pas pu confronter directement les propos
d'infirmières expérimentées avec ceux d'une soignante
débutante, comme je l'aurais souhaité. Cependant, toutes ont pu
néanmoins évoquer leur vécu en tant que jeune
diplômée et aborder l'évolution de leur prise en charge.
Ainsi, je ne pense pas que cela ait constitué un biais dans le cadre de
cette recherche. Toutefois, il est vrai que, lors de la menée
d'entretiens, les questions n'ont pas toutes été formulées
exactement de la manière lors des différentes entrevues.
Effectivement, la fluidité des échanges a été
privilégiée. Ainsi, certaines questions de relance ont
été omises, dont la question sur le suivie de formations
continues pour Léa par exemple. De plus, je m'aperçois
après analyse que certains aspects auraient pu être plus
approfondis, que d'autres questions auraient pu être posées pour
compléter le sujet, ou encore que certaines étaient
peut-être inductives. Néanmoins, il convient de préciser
que ce travail de mémoire consiste en l'appréhension d'un outil
de recherche. Il ne permet donc pas d'apporter des résultats affirmatifs
mais plutôt des réajustements et des axes de recherche dans le
contexte d'une éventuelle poursuite de cette dernière.
24
5. Analyse des entretiens et résultats
Après avoir mené un entretien d'une vingtaine de
minutes avec chacune des trois des soignantes, je me suis attelée
à retranscrire leurs propos (cf. Annexes X, XI et XII). J'ai, ensuite,
procédé à une analyse qualitative, en les triant et les
classant à l'aide d'un tableau d'analyse (cf. Annexe XIII). Celui-ci,
une fois établi, m'a permis de faire émerger les thèmes
que j'aborderai tout au long de cette partie.
5.1 Le niveau de compétences de l'infirmier en service de
chirurgie pédiatrique
5.1.1 Le niveau de compétences de l'infirmier peu
expérimenté
Tout d'abord, Léa juge que la formation en soins
infirmiers ne dispense que peu de connaissances aux étudiants, en
rapport à la pédiatrie. Elle explique cela en comparant la
formation infirmière initiale et la spécialisation de
puéricultrice qu'elle a suivie, un an après l'obtention de son
diplôme, : « Infirmière, on fait vraiment un tout petit
module sur la pédiatrie. Alors que là, on détaille
vraiment tout, de la naissance à dix-huit ans, et puis tous les domaines
». De plus, elle et Ninon n'avaient été que peu en
contact auprès de l'enfant, que cela soit durant les stages
effectués dans le cadre de la formation, ou bien, durant leur
carrière professionnelle, préalables à leur prise de poste
en pédiatrie. Ninon parle alors d'un temps d'adaptation. En effet, en
tant que jeune diplômée, elle s'est sentie comme «
propulsée » auprès des enfants, lors de son
arrivée en service de chirurgie pédiatrique. De ce fait, et
rejointe par Laurence, elle raconte que sa prise en charge était plus
difficile à ses débuts. Selon elle, elle mettait en place des
actions, : « un petit peu de manière aléatoire
», et les soins étaient plus compliqués. De même,
pour Laurence, il n'a pas été simple de, : « savoir
comment approcher les enfants » à son arrivée en
ambulatoire, malgré son parcours professionnel antérieur
infirmier conséquent auprès de l'adulte.
5.1.2 Le niveau de compétences résultant de
l'expérience de l'infirmier
Aujourd'hui, cela fait huit ans que Léa travaille en
ambulatoire. Quatorze ans, que Ninon travaille en service de chirurgie
pédiatrique. Et, Laurence a quitté l'ambulatoire au bout de
quatre ans d'exercice dans ce service. Alors, il s'avère que toutes
s'accordent sur le fait qu'elles maitrisent davantage les choses aujourd'hui,
qu'à leurs débuts. Léa relie directement ceci à son
ancienneté dans le service, : « Le fait d'être depuis un
certain temps dans le même service, ça... On fait que de la
chirurgie, donc c'est très ciblé quoi. Après, je pense que
dans
25
ce que je fais, du coup, je pense que je maitrise assez
bien.». Aussi, toutes se rejoignent sur le fait que, riches de leur
expérience, il est plus facile pour elles de créer une relation
de confiance avec l'enfant. D'ailleurs, pour cela, chacune a
développé ses propres astuces. Par exemple, Léa dialogue
avec l'enfant et le suit durant toute l'hospitalisation pour devenir presque
comme un repère pour lui. Ninon, elle, le distrait, : « Et
bien, moi je vais essayer de faire partir l'enfant sur des choses autre que
l'intervention quoi, « tiens t'as un beau pyjama etc ». Et puis,
éventuellement, lui proposer des jeux [...] je vais essayer de dialoguer
un peu plus, pour réussir à établir vraiment une relation
de confiance, et que ça se passe mieux quoi. »... Tandis que
Laurence invoque la magie et les fées. Léa et Ninon notent,
effectivement, une évolution dans leur pratique. « Et bien
c'est vrai que j'ai évolué depuis que j'ai commencé
à travailler », (Ninon). Léa a acquis une organisation
dans sa façon de faire les choses, : « Moi, je commence
toujours par la partie administrative parce que c'est plus enquiquinant. Et
après, il y a toujours un moment où je parle avec l'enfant. [...]
Je n'aime pas ne pas faire les entrées. ». Quant à
Ninon, celle-ci note, dans sa pratique actuelle, des changements concernant les
soins dispensés, : « C'est vrai que cela permet d'aborder le
soin différemment. Je note des changements. ». Aussi,
Léa et Laurence insistent à plusieurs reprises sur leur
perception et leur intuition des choses aujourd'hui. En effet, Laurence
pressent, avant qu'il ne parte, les réactions de l'enfant au retour du
bloc opératoire, : « En général, tu le
repères. Tu sais déjà comment il va être au retour
de bloc. ». Enfin, Ninon et Laurence considèrent
également qu'elles possèdent plus d'assurance. D'ailleurs,
Laurence attribue cela, sans aucun doute, à l'expérience, :
« Cette assurance découle directement de l'expérience
». Et, pour Ninon, cette dernière représenterait
même un facteur rassurant pour l'enfant, : « Avec
l'expérience, on réussit quand même mieux à les
rassurer, on sait de quoi on parle. ».
5.1.3 Les facteurs influençant le développement
du niveau de compétences
Léa, Ninon et Laurence assurent que les formations
qu'elles ont suivies respectivement, ciblées sur la pédiatrie,
leur ont apporté des connaissances nécessaires. « Je
pense qu'il y a de l'acquis. Ça veut donc dire que tu l'as appris. Moi,
je sais que mon DU douleur, parce que le DU douleur traite de la
pédiatrie, et la formation m'ont vachement apporté »
rapporte Laurence. Par ailleurs, la pratique sur le terrain est
également bénéfique quant au développement des
compétences. « J'ai appris beaucoup de choses parce que, de
travailler, ça permet quand même d'apprendre à gérer
son service, d'apprendre beaucoup de choses, etc. »
révèle Léa. Egalement, à cela, s'ajoute la
personnalité et le vécu personnel de l'infirmier. Selon Ninon,
« il y a une part de la personnalité, il y a le parcours, et ce
que j'ai
26
vécu aussi personnellement... ».
D'ailleurs, Laurence affirme « Alors, moi, j'ai toujours aimé
travailler avec des enfants, déjà. Et, je pense que pour
travailler avec des enfants : il faut avoir un profil. ». Les dires
de l'infirmière ne font pour autant aucun lien direct entre son attrait
pour la pédiatrie et le développement de son niveau de
compétences. Toutefois, il peut être bon de noter que les trois
infirmières ont évoqué leur attrait pour la
pédiatrie lors des entretiens.
5.2 Les caractéristiques de l'anxiété
préopératoire du petit-enfant
5.2.1 Les signes d'anxiété
préopératoire manifestés par le petit-enfant
Selon les dires des infirmières que j'ai
interrogées, il semble que les pleurs, le repli sur soi et l'absence de
communication soient les principaux signes d'anxiété
préopératoire manifestés par le petit-enfant.
Effectivement, Ninon et Laurence évoquent les pleurs et le mutisme du
petit-enfant anxieux. Ninon avoue que : « De toute façon, c'est
vrai qu'ils vont pleurer. », mais aussi : « on ne va pas du
tout réussir à communiquer avec eux ». A cela, Laurence
ajoute, de son côté, qu'il peut même s'agir d'un enfant qui
crie. Léa et Ninon soulignent la tendance qu'il a de se renfermer sur
lui lorsqu'il est pris d'anxiété. D'autre part, il importe
également à l'infirmière d'observer si l'enfant joue ou
non. Selon cette dernière : « Un enfant qui joue, c'est un
enfant qui est bien. Moi c'est plus là-dessus, sur le
comportement, s'il parle, s'il parle pas, s'il joue, si... C'est
révélateur ». Enfin, d'après Ninon, le
caractère d'opposition manifesté par un petit-enfant peut tout
aussi être la traduction chez lui d'un état de stress, : «
Et puis, le fait de leur mettre une blouse de bloc opératoire,
certains enfants veulent pas du tout la mettre quoi. ».
5.2.2 Les situations anxiogènes pour le petit-enfant
hospitalisé en chirurgie
Les soignantes se rejoignent, ici encore, sur le fait que le
manque de préparation du petit-enfant quant à l'hospitalisation
serait un facteur favorisant l'apparition d'anxiété
préopératoire chez celui-ci. Laurence assure que
l'appréhension de l'hospitalisation par l'enfant dépend
directement de, : « Comment ils ont été
préparés. Comment les parents les ont préparés.
Ça c'est d'une importance capitale. ». D'autres parts, selon
Léa, le fait d'être opéré, la séparation des
parents lors de l'entrée au bloc et l'attente en salle d'accueil avant
l'intervention, sont autant de situations anxiogènes pour le
petit-enfant. Effectivement, d'après Léa, plus les enfants sont
jeunes, et plus difficile la séparation est vécue, : «
Les petits surtouts ont du mal à se détacher des
parents. ». C'est pourquoi, les soignants du bloc opératoire
les prendraient en charge dès leur arrivée, : « Quand
ils font la séparation, quand les personnes du bloc opératoire
viennent chercher l'enfant, ils s'occupent de lui tout de suite. Ils ne le font
pas
27
attendre, comme les adultes peuvent attendre. Le fait
d'attendre peut être une situation anxiogène pour les enfants...
». Laurence évoque également la séparation des
parents comme un facteur d'anxiété préopératoire.
Cependant, elle rajoute que l'ambiance propre à l'hôpital et les
expériences préalables qu'il y a vécues peuvent
également être déterminantes. L'infirmière constate,
en rapport à l'atmosphère de l'hôpital, que le petit-enfant
« peut être très impressionné ». De ce
fait, elle explique : « Il faut savoir s'il est « vierge ou pas
d'hospitalisation ». S'il a déjà eu un contact avec des
blouses blanches ou pas. Il faut savoir que s'il n'a jamais eu de contact avec
les blouses blanches, ton premier contact sera hyper important pour sa vie
adulte et, la douleur, rentrer à l'hôpital, et tout ça.
S'ils ont eu une bonne expérience, ça se passera bien.
».
5.2.3 Les facteurs limitant l'anxiété
préopératoire du petit-enfant
Les infirmières s'accordent entres elles concernant la
préparation de l'enfant réalisée en amont de
l'intervention (notamment au cours des consultations chirurgicales et
anesthésiques) et sur l'importance que celle-ci peut avoir, afin de
limiter l'apparition d'anxiété préopératoire. En
effet, d'après Laurence, la préparation de l'enfant doit se faire
dès la consultation d'anesthésie, : « C'est pour
ça que, souvent en consultation d'anesthésie, je pense que c'est
là déjà que l'anesthésiste doit vachement lui
expliquer, le briffer... etc ». Ninon assure que
l'anxiété préopératoire de l'enfant est
limitée grâce aux moyens mis en oeuvre, en amont, pour le
préparer correctement, : « Et puis, c'est vrai que la prise en
charge au niveau de la consultation de l'anesthésie, là, il y a
l'association des Doudous d'Aliénor : ils donnent un masque, l'enfant le
garde, il met des gommettes dessus. Donc, il y a tout un travail qui est fait
en amont pour que l'enfant arrive aussi plus détendu pour le jour de
l'intervention ». Par ailleurs, toutes pensent également que
les informations dispensées par l'infirmier, le jour de l'intervention,
préviennent ou diminuent les angoisses du petit-enfant. D'après
Léa, : « Le fait de savoir comment ils vont s'endormir, etc,
c'est des petits détails mais ça permet de visualiser. Ça
permet de repérer un peu, ça dédramatise un peu
l'opération. ». C'est pourquoi cette dernière, dans le
cadre de sa prise en charge préopératoire, explique et
détaille à l'enfant le déroulement complet de
l'hospitalisation : la tenue de bloc opératoire à porter, chaque
étape à passer, la présence ou non des parents durant
celles-ci, l'endormissement ou encore le type de douleur postopératoire
auquel l'enfant doit s'attendre... C'est ainsi que le petit-enfant comprend les
raisons de l'hospitalisation, et qu'alors ses angoisses diminuent. « Ils
comprennent pourquoi ils sont séparés, ils savent qu'ils vont
retrouver les parents après, ça, ils comprennent bien.
», « Les enfants plus ils sont préparés, plus
ils sont rassurés. » (Léa).
28
Laurence est du même avis, : « Tu sais que un
enfant : il faut toujours le rassurer, lui parler, lui dire ce que tu vas
faire.». De ce fait, l'utilisation de livres explicatifs,
adaptés à l'enfant, peut, par exemple, être utile dans le
cadre de sa préparation. Léa et Ninon en disposent. « On
a des petits livrets SPARADRAP aussi que l'on peut leur donner. Ça
permet de repérer la tenue des personnes qui sont au bloc, sa petite
tenue à lui, le masque pour s'endormir, des petites choses comme
ça...Ça permet de leur montrer. » (Léa). Le
deuxième point, sur lequel les propos des soignantes concordent, est le
fait que la prévention et la gestion de l'anxiété
préopératoire chez le petit-enfant semble dépendre de
certaines compétences, propres à l'infirmier. Adopter une
attitude rassurante envers l'enfant, dans le cadre de l'établissement
d'une relation de confiance, est essentielle pour les trois infirmières.
D'après Laurence, l'efficience de cette attitude résulterait de
deux composantes : le verbal, : « Tu peux lui dire « Là,
tu vas partir, quand tu reviendras papa et maman seront là, ils
t'attendront, t'inquiète pas. » Tu vois ? Rassurant un petit
peu. » et le non-verbal, : « Tu peux essayer de te mettre
à sa hauteur par exemple, au lieu d'être grande... Tu peux essayer
de t'asseoir à côté de lui ». Léa ajoute
que la relation de confiance avec l'enfant ne peut être de qualité
si la création d'une relation avec ses parents ne se fait pas
également, : « Ce n'est pas un élément
précis, mais : mettre en place une relation, qu'ils aient confiance.
Avec l'enfant, mais avec les parents aussi du coup. ». Ninon, quant
à elle, établit un lien direct entre cette dernière et
l'expérience de l'infirmier, : « Mais après un enfant
qui est anxieux, il va rester anxieux. On va peut-être réussir
à diminuer l'anxiété mais il va rester anxieux. Avec
l'expérience, on réussit quand même mieux à les
rassurer [...] ». Par ailleurs, il importe tout autant aux
infirmières de s'adapter à l'enfant, à son âge et
à son niveau de développement. « On essaie de s'adapter
pour que les choses se passent mieux quoi. » (Ninon). Laurence
rajoute, : « L'adulte c'est l'adulte, l'enfant c'est autre chose quoi.
Un enfant, il comprend la magie, les fées, il croit en tout ça.
». Et, cela est d'autant plus essentiel lors de l'apport
d'informations par l'infirmier. Léa précise qu': « A
deux ans, ils ne se rendent pas bien compte... Mais à six ans, si on
leur explique avec le petit livret, qu'on leur détaille bien tout : ils
peuvent avoir peur, mais ils comprennent mieux ce qu'il se passe. ».
Toujours en rapport avec l'instauration d'un climat sécurisant pour le
petit-enfant, user de la distraction permet de détourner son attention
vers des choses moins anxiogènes que l'intervention chirurgicale. Ninon
et Laurence évoquent le recours à la distraction et leurs
astuces. « Il faut toujours être à côté
d'eux, toujours les distraire. Donc il faut apprendre des chansons pour les
enfants » (Laurence). « Et puis, éventuellement, lui
proposer des jeux. » (Ninon.). Elles évoquent, encore,
l'assurance dont elles font preuve. Effectivement, l'assurance que renvoie
l'infirmier participerait à la
29
mise en confiance du patient, et limiterait ainsi son niveau
d'anxiété. Laurence explique que, : « De toutes
manières, quelqu'un qui est stressé, c'est qu'il ne comprend pas.
Il faut qu'en face de lui, il ait quelqu'un qui lui explique comment ça
se passe, et quelqu'un qui soit sur de lui ». A ces conditions, la
soignante additionne la disponibilité physique : « L'enfant :
tu prends le temps », et psychologique, : « toi aussi, des
fois, tu as le droit d'être un peu... Tu ne peux pas toujours être
zen, cool, et tout ça. [...] Dans ce cas-là, c'est bien aussi de
passer la main, parce qu'il peut trouver une infirmière qui est plus
disponible ». La disponibilité psychologique peut
dépendre, selon Laurence, de l'état d'esprit dans lequel se
trouve l'infirmier, en lien avec sa vie personnelle ou en lien avec la charge
de travail qu'il doit assumer ce jour-là. Mais, elle cite aussi le suivi
et l'implication dont l'infirmier fait preuve tout au long de la prise en soin
du petit-enfant. Rejointe par Léa sur ce dernier point, Laurence affirme
que la relation de confiance établie avec l'enfant en dépend, :
« Déjà à partir du moment où tu prends en
charge un enfant, tu le prends du début à la fin. S'il doit
partir au moment où tu es encore là, c'est toi qui finis quoi. Tu
ne laisses pas des enfants. C'est la relation de confiance. ». Les
infirmières sont plus partagées concernant la présence des
parents auprès de l'enfant comme facteur limitant
l'anxiété préopératoire. Effectivement, Laurence et
Léa reconnaissent qu'ils restent tout de même pour le petit-enfant
une source rassurante. « Parfois, ils vont être dans les bras
des parents, ça les rassure plus. » (Léa). Toutefois,
Ninon semble plus sur la réserve... Elle insiste, en effet, à
deux répétition en rapportant que « les parents ne sont
pas forcément une aide ici ». Les trois soignantes admettent
qu'en cas de stress de leur part, il arrive aux parents de transmettre cette
angoisse à leur enfant. « Les parents peuvent très bien
augmenter l'anxiété de l'enfant parce qu'ils vont être
stressés. » (Ninon.). Dans ce cas de figure, la prise en
charge de Laurence s'adapte alors aux parents, : « notre rôle
c'est aussi de déstresser les parents, ce qui fait qu'ils
détressent l'enfant. » (Laurence). Ninon, de son
côté, explique tenter de dialoguer et de faire comprendre les
choses aux parents, mais semble moins convaincue du résultat, : «
Là, on essaie de leur faire comprendre, mais bon... Après si
l'enfant n'arrive pas à prendre un médicament par exemple, et que
le parent ne coopère pas, on va dire « bah vous sortez ».
». Enfin, autres facteurs abordés dans le cadre de la gestion
de l'anxiété préopératoire, les
prémédications médicamenteuses, l'utilisation de tablettes
tactiles offrant à l'enfant la possibilité de jouer, ou encore le
recours à l'hypnose auraient eux aussi des effets
bénéfiques sur le petit-enfant anxieux. Effectivement, l'approche
médicamenteuse possèderait, selon Léa et Laurence, des
propriétés anxiolytiques. « Le but principal, c'est de
déstresser dès le début. » (Laurence). Les
effets de la tablette, quant à elle, seraient immédiats. «
Là, quand un enfant on va faire
30
l'accueil, si c'est un peu difficile, on va sortir la
tablette : tout de suite, généralement, il commence à
sourire, il va aller sur la tablette, et on va le sentir beaucoup plus
détendu. » (Ninon). L'appareil jouerait aussi un rôle
important dans la gestion de l'anxiété
préopératoire générée par la
séparation des parents, à l'entrée du bloc
opératoire, car le fait de pouvoir prendre des photos avec les parents
et de les regarder, au bloc comme à chaque étape du parcours
d'hospitalisation, rassurerait le petit-enfant. « Les enfants se
prennent en photo avec les parents. Le but c'est qu'ils puissent regarder les
photos, qu'ils voient les photos de leurs parents, pour qu'ils soient
rassurés. Je pense que ça atténue leurs angoisses.
» (Ninon). Enfin, pour terminer, l'hypnose serait tout aussi efficace.
D'ailleurs, Laurence souhaiterait se former à ce procédé,
et Ninon en utilise déjà certaines propriétés comme
l'utilisation, dans ses propos, de métaphores. « Dans l'hypnose
conversationnelle, tu choisis un peu tes mots quoi. Tu fais attention à
ne pas utiliser de termes porteurs de sens négatifs, par exemple. Nous,
au bloc les anesthésistes sont beaucoup formés en hypnose pour
l'endormissement et la gestion de l'anxiété, mais les
infirmières ne sont pas formées en amont justement, c'est
dommage. », (Laurence).
5.3 Le rôle et la place des parents dans la prise en soin
du petit-enfant
hospitalisé en chirurgie pédiatrique
Les propos recueillis auprès des trois
infirmières révèlent que les parents tiennent un
rôle important dans la préparation préopératoire de
leur enfant. Léa et Ninon abordent l'aspect physique de la
préparation. « On leur donne tous les petits conseils :
d'être bien à jeun... » (Léa). Tandis que toutes
les trois appuient l'aspect psychologique. En effet, la façon dont les
parents préparent psychologiquement leur enfant à l'intervention
chirurgicale influencerait le niveau d'angoisse de ce dernier. Léa
affirme, : « Plus les parents sont informés, mieux ils
expliquent à l'enfant, et moins il y a d'inquiétude. ».
Ainsi, il semble que la condition sine qua none à une
préparation optimale de l'enfant est l'information du parent. De plus,
de ce fait, l'on note que, malgré que leur présence ne soit pas
toujours rassurante pour l'enfant, comme l'a suggéré l'analyse,
précédemment, les parents participent tout de même à
gérer l'anxiété de l'enfant. Par ailleurs, Laurence estime
que la majeure partie des parents n'intensifie pas l'angoisse de l'enfant, :
« Après, il y a un ou deux parents qui peuvent être
nocifs des fois... Des parents plus « porteurs de soucis » quoi.
». Autrement, chacune des soignantes voit en eux les accompagnants de
l'enfant dans le parcours de soin. « Ils les accompagnent
jusqu'à la porte du bloc et la séparation se fait avant qu'ils
soient endormis. Mais en salle de réveil, ils sont sans les parents...
» (Léa). Et, elles considèrent ces derniers comme
occupant une place
31
essentielle auprès de leur petit, dans sa prise en
soin. « Je pense qu'il faut totalement leur donner leur place dans le
service. » : Laurence justifie cela par le fait que ce sont les
parents qui connaissent le mieux leur enfant. En effet, l'infirmière
avertit, : « Et... les parents, ils le savent mieux que toi de toutes
manières. ». Selon la soignante, c'est en cela qu'ils
tiendraient leur rôle majeur, car représentant un réel
atout pour la prise en charge de l'enfant. Pour Léa, les parents ont
surtout une responsabilité importante au moment de la sortie et pour la
prise en charge postopératoire de l'enfant au domicile. C'est la raison
pour laquelle, elle collabore avec eux par rapport aux traitements. «
Tout ce qui est médicament per os, j'essaie de les responsabiliser
tout de suite dans la prise en charge et au traitement pour la sortie.
» (Léa).
5.4 La prise en soin de la douleur postopératoire par
l'infirmier en service de chirurgie pédiatrique
Les moyens utilisés par les infirmières, visant
à soulager la douleur postopératoire ressentie par le
petit-enfant, sont divers et variés. Pour commencer, Laurence explique
qu'elle évalue toujours la douleur de l'enfant avant de tenter de la
soulager. Pour cela, elle s'adapte et fait attention à l'âge de
l'enfant. Elle explique que, : « Après quand un enfant a mal,
il faut d'abord lui demander où il a mal... Parce que les enfants, en
fonction de l'âge ils ne savent pas trop comment s'exprimer, tout
ça.». Ensuite, les trois soignantes confient disposer
d'antalgiques, mais complètent toutes leur dispensation par une autre
composante. En effet, en plus de la dispensation de traitements antalgiques,
Léa sait que l'apport d'alimentation fraîche quelques heures
après l'opération participe à diminuer la douleur
perçue. Ninon et Laurence, elles, vont tenter de distraire l'enfant.
Ninon estime que cela permet d', : « essayer de les faire penser
à autre chose, de les faire sortir de la chambre pour qu'ils ne restent
pas centrés sur leur douleur. ». Et, Laurence s'adapte encore
une fois à l'enfant lorsque ce dernier revient du bloc et qu'elle lui
apporte les médicaments. En effet, l'infirmière lui explique les
effets du traitement, tout en le rassurant sur le fait que s'il a mal : il ne
restera pas avec sa douleur. Laurence conseille, : « Et quand tu lui
donnes le médicament, il faut savoir lui dire que ça va
guérir mais pas tout de suite, tu peux lui dire que c'est magique par
exemple, ça il comprend. », « Après tu lui dis
"t'inquiète pas, tes parents ne vont pas partir, ils restent maintenant
avec toi, le bloc s'est bien TRES bien passé, pas de souci, si tu as mal
: on te donnera un produit magique"voilà. Ce genre de choses.
».
32
5.5 Les caractéristiques de la douleur
postopératoire induite par l'amygdalectomie chez le petit enfant
5.5.1 La perception de la douleur chez le petit-enfant
Les trois infirmières interrogées ont
abordé l'intensité de la douleur perçue par l'enfant.
Effectivement, l'amygdalectomie induirait une douleur postopératoire
importante. Par exemple, Ninon compare l'amygdalectomie comme, : «
l'équivalence d'une angine. ». Léa la qualifie de,
« plutôt forte ». Néanmoins, selon les trois
infirmières, il semblerait que la douleur soit mieux
maîtrisée aujourd'hui, voire éradiquée, grâce
aux traitements antalgiques administrés au bloc opératoire, en
prophylaxie. Léa révèle, : « Mais c'est vrai que
la douleur est bien gérée maintenant. Ils n'attendent pas que
l'opération soit finie, que les enfants soient réveillés
pour donner des antalgiques, ils donnent dès le bloc opératoire.
Et, ils en redonnent en salle de réveil. ». A cela, Laurence
confirme, : « souvent en post-op, ils ont quand même tout ce
qu'il faut pour la douleur ». Pourtant, Ninon et Laurence
évoquent, tout de même, voir revenir du bloc opératoire des
enfants douloureux. « Le problème c'est qu'ils n'ont rien
(Ne sont pas douloureux à l'entrée), et quand ils
reviennent ils ont hyper mal... » (Laurence). D'autre part,
Léa remarque que les enfants sont, généralement, plus
douloureux le lendemain, à domicile, : « Ils sont plus
douloureux le lendemain, je trouve. Je pense qu'il n'y a pas eu tout ce qu'il y
a eu au bloc, le jour de l'opération. Des fois, ils dorment très
bien la nuit par exemple, donc ils ont eu un antalgique le soir mais rien
pendant la nuit donc... ». Et, Ninon, a pu observer une
différence de perception de la douleur en fonction de l'âge du
petit-enfant. En effet, plus l'enfant grandirait et plus l'intensité de
la douleur perçue serait augmentée. Ninon explique, : «
La douleur dépend complètement des enfants. A deux ans, les
enfants sont un peu moins douloureux. Plus ils grandissent, plus la douleur est
importante ».
5.5.2 Les facteurs pouvant majorer les scores de douleur
postopératoire
En plus de l'âge des enfants, évoqué par
Ninon précédemment... D'autres facteurs ont été
cités par les infirmières, comme pouvant majorer la perception de
la douleur postopératoire des jeunes enfants. A la question «
constatez-vous une douleur exprimée postopératoire en lien avec
le niveau d'anxiété préopératoire de l'enfant ?
», Laurence acquiesce, et en est convaincue : « Ah bah oui !
C'est quoi le but de la prémédication ? c'est que l'on sait que
les gens qui partent déstressés, quand ils reviennent ils sont
mieux. Plus les gens partent dans de bonnes conditions, et mieux est le retour.
Et ça, chez les enfants tout pareil. ». Pour Ninon,
l'évaluation de ce lien est moins aisée... Néanmoins, la
douleur postopératoire serait tout de même majorée par le
niveau d'anxiété préopératoire selon elle. Elle
explique cela par le fait
33
que si un enfant part très anxieux au bloc
opératoire, alors l'anxiété le suivra en
postopératoire. Ainsi, et si sa douleur n'est pas totalement
soulagée par les antalgiques, l'influence de l'anxiété
postopératoire majorera en conséquences ses scores de douleur.
Léa, quant à elle, n'établit pas de lien franc entre
anxiété préopératoire et douleur
postopératoire, mais plutôt entre tempérament de l'enfant
et douleur. Elle justifie cela par le fait qu'il y ait, : « vraiment
des différences de tempérament des enfants, plutôt.
». Elle ajoute, rejointe par Laurence sur ce point, que
l'éducation de l'enfant pourrait également influer sur les scores
de douleur. Laurence partage que, grâce à l'éducation
reçue de leurs parents, certains enfants seraient plus « durs
» à la douleur, : « Un enfant qui tombe ou qui se blesse,
à qui tu ne dis rien, tu dis « Boh, ça va, ça va
aller » tu vois, cet enfant là il sera plus dur à la
douleur. Donc, tu vois, en tout cas le rapport avec les parents et les
enfants... ». D'autres parts, Léa et Ninon évoquent
également une défiance du petit-enfant à l'égard
des cathéters. D'après Léa, l'anxiété
préopératoire ne majorerait pas forcément la douleur
postopératoire induite par l'amygdalectomie mais plutôt la douleur
ressentie au point d'injection de la perfusion. « Ils n'aiment pas la
perfusion, ça, ça peut leur faire peur. Et je dirais que leur
peur de ça, fait qu'ils vont avoir mal. Mais sur l'amygdalectomie en
elle-même pas franchement. » (Léa).
34
6. Discussion
Après avoir effectué la rédaction des
résultats, cette ultime partie est pour moi l'occasion
d'interpréter ces derniers en les confrontant directement avec le cadre
théorique. Ainsi, ceci me permettra, en fin de discussion, de poser une
question de recherche.
6.1 Quel lien entre la douleur postopératoire
exprimée et le niveau
d'anxiété
préopératoire manifesté chez un petit-enfant ?
Penchons-nous, tout d'abord, sur les caractéristiques
de l'amygdalectomie. Celle-ci, longtemps banalisée par les soignants et
les parents, figure, aujourd'hui, parmi les douleurs postopératoires les
plus importantes en chirurgie pédiatrique quotidienne (Pédiadol,
2004).
6.1.1 L'amygdalectomie, une intervention pas si anodine
A la question que je leur ai posée concernant les
aspects de leur prise en charge postopératoire, les trois
infirmières, avec qui j'ai pu échanger, ont tout de suite
répondu en abordant l'intensité importante de la douleur induite
par l'intervention. Ces résultats confirment ceux de la Haute
Autorité de Santé (2005). En effet, il faut savoir que cette
douleur est intense les deux premiers jours, puis elle s'atténue, et
disparait au bout de dix jours. Il est également admis par chacune des
professionnelles que cette douleur postopératoire est beaucoup mieux
maitrisée qu'auparavant, notamment grâce aux stratégies
antalgiques mises en places depuis le bloc opératoire jusqu'en en
chirurgie pédiatrique... Nous pouvons rappeler les propos de Léa
à ce sujet, : « c'est vrai que la douleur est bien
gérée maintenant. Ils n'attendent pas que l'opération soit
finie, que les enfants soient réveillés pour donner des
antalgiques, ils donnent dès le bloc opératoire. Et, ils en
redonnent en salle de réveil. ». Ferragut (2001) ajoute qu'il
perdure, néanmoins, chez l'enfant, un inconfort important après
l'intervention : la plaie opératoire, qui est sollicitée à
chaque déglutition, rend cette dernière très douloureuse,
et, des vomissements peuvent survenir. Ceci peut expliquer pourquoi,
malgré la prise en charge antalgique qui semble satisfaisante en
structure hospitalière, Laurence et Ninon évoquent, tout de
même, voir revenir du bloc opératoire des enfants douloureux.
Par ailleurs, au moment d'aborder les caractéristiques
de cette douleur, Ninon a partagé ses observations quant au fait
qu'« A deux ans, les enfants sont un peu moins douloureux. »
et que « Plus ils grandissent, plus la douleur est importante
». Ce résultat pose question. En effet, ce dernier est en
contradiction avec les recommandations de Centre National de Ressources de
35
lutte contre la Douleur (s.d). Il est établi que plus
l'enfant est jeune et plus ses réactions augmentent face à la
douleur. Bien que la douleur soit une sensation subjective, du fait de leur
incompréhension de ce qu'il leur arrive : les très petits-enfants
sont plus sujets à la peur, ce qui majore inévitablement leur
perception de la douleur. Léa explique d'ailleurs ce mécanisme,
dans ses propos, que l'on peut citer : « A six ans, si on leur
explique avec le petit livret, qu'on leur détaille bien tout : ils
peuvent avoir peur, mais ils comprennent mieux ce qu'il se passe. ».
Nous pouvons nous demander, devant ce constat fait par Ninon, si les jeunes
enfants sont ainsi mieux pris en charge. Les soignants et parents sont-ils plus
attentifs ? Les traitements antalgiques diffèrent-ils ?
D'autre part, aucune des soignantes n'a évoqué
avoir recours aux échelles auto et
hétéro-évaluatives de la douleur... Seule Laurence a
mentionné évaluer la douleur en demandant directement à
l'enfant où est-ce qu'il localisait sa douleur. Il aurait
été intéressant que je les relance sur cette question, car
l'on peut, encore, se demander dans quelles conditions est
réalisée l'évaluation de la douleur par Ninon. Il est vrai
qu'il faut se méfier d'un enfant « trop calme ». Cela peut
très bien cacher une douleur forte... La douleur isole, et pour la
combattre, l'enfant peut instinctivement se replier sur lui-même. Par
ailleurs, nous devons être d'autant plus vigilent quant à
l'âge de l'enfant, car plus ce dernier est jeune et plus l'expression
verbale de la douleur est encore frustre et imprécise
(Pichard-Léandri, Gauvain-Piquard, 1989). Face à la douleur
induite par l'amygdalectomie, l'utilisation de la grille d'évaluation
cotant le confort ou l'inconfort de l'enfant durant les suites
opératoires de l'amygdalectomie, ou encore l'utilisation
d'échelles comportementales, telles que CHEOPS et OPS, sont
adaptées et permettent une évaluation précise des
réactions manifestées par les enfants en période
postopératoire, et ce, tant par les soignants que par les parents,
(Gall, s.d, pédiadol, 2015).
L'amygdalectomie étant réalisée le plus
couramment en ambulatoire, Léa a soulevé le fait que les parents
avaient une responsabilité importante auprès de l'enfant, au
moment de la sortie. Or, il s'avère que grâce au rappel
téléphonique de l'infirmière, au domicile, le lendemain de
chaque intervention, la soignante a constaté que les enfants
étaient généralement plus douloureux le lendemain.
Léa explique cela par le fait qu'il « n'y a pas eu tout ce
qu'il y a eu au bloc, le jour de l'opération. », mais aussi
que « des fois, ils dorment très bien la nuit, par exemple,
donc ils ont eu un antalgique le soir mais rien pendant la nuit
donc...». Ces résultats sont notamment soutenus par
l'étude menée par Pédiadol (2004) concernant les suites
opératoires à domicile. Il apparait que la prescription du relais
antalgique à domicile n'est pas suffisante. De plus, selon
Pédiadol (2000), sans accompagnement, ni soutien et éducation
de
36
la part de l'équipe soignante envers les parents,
ceux-ci présentent des difficultés à soulager leur enfant.
Afin de les rassurer dans ce rôle, l'échelle PPMP et le disque
horaire (cf. Annexe VII), créés par l'association
Pédiadol, peuvent être des ressources utiles pour les parents. Par
ailleurs, il n'est pas exclu que les infirmières enseignent aux parents
quelques principes et astuces, qu'ils pourront appliquer à la maison,
comme distraire l'enfant, adopter une attitude rassurante en n'omettant pas de
lui expliquer les choses, ou encore lui apporter de la nourriture
fraîche, qui favorisera la cicatrisation. Toutes ces astuces sont mises
en place par les infirmières interrogées dans le cadre de leur
prise en soin de la douleur, et soutiennent les écrits de
Pédiadol (2015). En effet, les moyens non-médicamenteux,
comprenant les méthodes psychocorporelles et physiques, contribuent
à la diminution de la douleur et sont complémentaires des
thérapeutiques médicamenteuses.
Pour poursuivre ce travail, j'aborderai les facteurs
psychologiques susceptibles d'influencer négativement la perception de
la douleur postopératoire du petit-enfant.
6.1.2 Les facteurs psychologiques susceptibles de majorer les
scores de douleur postopératoire
Un des objectifs de l'exploration était de confirmer ou
d'infirmer l'existence d'un lien entre le niveau d'anxiété
préopératoire, manifesté par le petit-enfant, et les
scores de douleur postopératoire exprimés. Les résultats
obtenus auprès des infirmières ont montré que la
majorité d'entre elles constatait bien une corrélation entre ces
deux notions. Laurence en est particulièrement convaincue. Le fait de
limiter l'anxiété préopératoire a une incidence
directe sur la diminution des scores de douleur. D'après elle, : «
Plus les gens partent dans de bonnes conditions, et mieux est le retour. Et
ça, chez les enfants tout pareil ». Ces conclusions sont
confirmées par les travaux d'Amouroux, Rousseau-Salvador, et Annequin,
(2009). En effet, ces derniers démontrent que chez un petit-enfant, un
niveau important d'anxiété préopératoire majore le
ressenti de la douleur postopératoire et, par conséquent, sa
consommation d'antalgiques, mais multiplie aussi par trois le risque de
développer des troubles comportementaux postopératoires. Or, nous
nous apercevons que les situations anxiogènes pour l'enfant peuvent
être nombreuses en chirurgie pédiatrique. Tout d'abord, il ressort
des entretiens qu'un enfant sera plus inquiet, s'il n'a pas été
suffisamment préparé à l'intervention chirurgicale. A
cela, s'ajoute l'univers de l'hôpital qui peut être impressionnant,
d'autant plus s'il a le souvenir d'expériences négatives
préalables. De plus, toujours d'après les soignantes, la
séparation des parents, notamment chez les plus petits, et le fait
d'être opéré, sont loin de favoriser leur détente.
Ces résultats coïncident avec ceux de Pédiadol (2014) et du
Centre
37
National de Ressources de lutte contre la Douleur (2008). Il
est vrai que l'angoisse générée peut être à
l'origine d'un débordement de la capacité d'adaptation de
l'enfant, et peut le conduire à une réelle attaque de panique
(Amouroux, Rousseau-Salvador, et Annequin, 2009).
Sans aller jusqu'à une attaque de panique, les
résultats démontrent que les pleurs de l'enfant, les cris,
l'absence de jeu ou de communication, ainsi que le repli sur soi et le
caractère d'opposition doivent, déjà, alerter les
soignants quant à l'apparition d'anxiété. Ces signes
reprennent, en partie, ceux côtés par l'échelle mYPAS
(Centre Nationale de Ressources de lutte contre la Douleur, s.d). Celle-ci
rajoute la sollicitation accrue des parents et la possible sur-agitation, de
l'enfant anxieux. Cependant, nous pouvons noter que les propos des soignantes
laissent entendre que l'absence d'outils d'évaluation, ainsi que les
relèves infirmières, dépendantes de l'organisation du
service, peuvent représenter des freins, dans le cadre d'une
évaluation fiable et objective de ce phénomène et de son
impact.
Par ailleurs, Léa a considéré que le lien
entre les scores de douleur postopératoire et le tempérament de
l'enfant était lui aussi significatif. Ce résultat mérite
d'être investigué, car, effectivement, Quartier (2010) affirme
l'existence d'une multitude de caractéristiques, qui constitueraient et
différencieraient le tempérament de chacun. Ces
caractéristiques apparaitraient dès la naissance et,
persisteraient dans le temps et dans diverses situations. De ce fait, nous
pouvons nous demander si les traits de tempérament de l'enfant sont en
mesure de modifier son ressenti face à la douleur.
Enfin, Laurence a suggéré que
l'éducation, apportée par les parents, pouvait influencer les
réactions de l'enfant dans ce contexte. Sur ce point,
Pichard-Léandri et Gauvain-Piquard (1989) mettent en évidence,
effectivement, que la culture, l'environnement, influence la perception mais
aussi l'expression de la douleur. En effet, leurs études prouvent que
les réactions de l'enfant face à la douleur peuvent être
tolérées, voire suscitées, de façon
différente par les parents selon le milieu culturel.
Ainsi, nous pouvons considérer que
l'anxiété préopératoire mais aussi
l'éducation, et possiblement le tempérament de l'enfant, sont
autant de facteurs psychologiques susceptibles d'impacter négativement
les scores de douleurs postopératoires.
6.2 L'expérience de l'infirmier auprès du
petit-enfant anxieux et de ses parents
Le second objectif de ce mémoire était de
déterminer quels pouvaient être les apports de l'expérience
infirmière, auprès d'un petit enfant anxieux et de ses parents.
Ainsi, nous
38
verrons, par la suite, comment cette expérience modifie
la prise en charge du professionnel infirmier.
6.2.1 L'expérience infirmière, synonyme de
maîtrise et de qualité des soins
Les résultats obtenus démontrent que les
infirmières expérimentées ont développé
leurs compétences, et maîtrisent, de ce fait, davantage les choses
aujourd'hui, que lorsqu'elles ont débuté. En effet, une
réelle évolution de leur pratique est ressentie par les
professionnelles. Ce constat appuie la théorie de Benner (2003,
citée dans Vanschoor, 2015) qui identifie cinq niveaux de
compétences chez l'infirmier (novice, débutant, compétent,
performant et expert). Dans cette théorie, l'auteure considère,
en effet, qu'un infirmier n'a le sentiment de maîtriser et de pouvoir
faire face aux situations non prévues, que lorsqu'il devient
compétent. Avant cela, le professionnel n'est pas
considéré comme suffisamment expérimenté pour
être qualifié et efficace.
Les résultats font apparaître alors que
l'acquisition de connaissances théoriques, apportées notamment
par les formations continues ou diplômantes, l'ancienneté dans le
service, ainsi que la personnalité et le vécu personnel de
l'infirmier, sont des facteurs développant les compétences de ce
dernier. Ces apports n'appuient qu'en partie ceux de Benner (2003). En effet,
d'après les recherches de l'auteure, quel que soit le parcours
antérieur de l'infirmier, qu'il soit nouvellement diplômé
ou qu'il ait une carrière antérieure, dès lors qu'il ne
possède aucune ancienneté dans le service, ou le domaine, dans
lequel il prend son nouveau poste, celui-ci est considéré comme
débutant. Pour que sa pratique évolue, il est nécessaire
que le professionnel acquière des connaissances théoriques, un
« savoir », accompagnées de connaissances pratiques, un «
savoir-faire ». La théorie ne saurait se passer de connaissances
pratiques, et vice-versa. Seulement, il n'est abordé dans ce processus,
ni la personnalité ni le vécu personnel de l'infirmier, bien que
l'influence de ces deux facteurs ne paraisse pas illogique.
De plus, les résultats rapportent que la maîtrise
de l'infirmier se traduit par le développement de ses compétences
comme : l'aisance au cours des soins prodigués, l'organisation,
l'assurance, la perception des choses, ou encore, le relationnel dans le cadre
de l'établissement d'un lien de confiance avec l'enfant, et ses parents.
A nouveau, les résultats complètent ceux de Benner (2003), qui
n'établit, dans ce contexte, aucune liste définie de
compétences. Cependant, certaines d'entre elles semblent appartenir,
davantage, à un niveau de compétence cité qu'à un
autre. Il est également notable que les infirmières
développent, avec l'expérience, des astuces qui leur sont
propres. Cela laisse penser qu'elles ne se
39
contentent plus d'appliquer la théorie, mais qu'elles
se la sont appropriées pour enrichir leur pratique.
Tout ceci démontre que plus l'infirmier
développe ses connaissances pratiques, au travers de situations
réelles, plus il enrichit son « savoir-faire ». Ainsi, c'est
en cela que son expérience et son niveau de compétences
évoluent, traduisant qualité et maîtrise de ses actes.
6.2.2 Les compétences de l'infirmier
expérimenté dans la prévention et la gestion de
l'anxiété préopératoire du petit-enfant
Nous l'avons vu, les conditions psychologiques, dans
lesquelles se trouve le petit-enfant, ont un impact sur la façon dont il
perçoit la douleur postopératoire. Pour limiter l'impact de
l'anxiété préopératoire sur cette douleur, les
résultats obtenus montrent que la compréhension de l'enfant
concernant les raisons de son hospitalisation et le déroulement de
celle-ci, sa participation, ainsi que la collaboration avec ses parents et
l'accueil sécurisant, sont recherchés par les infirmières.
Les éléments de cette préparation sont capitaux chez le
petit-enfant, et lui permettent de « dédramatiser un peu
l'opération », pour reprendre les propos de Léa. Ces
résultats sont en accord avec ceux de Wanquet-Thibault (2015) et de
Pédiadol (2014). Ceux-ci affirment, de plus, que plus l'enfant est
informé et préparé, en amont, moins celui-ci est inquiet
le jour de l'intervention. Il s'agit d'un point, également,
abordé par les soignantes. En effet, elles jugent que le premier temps
de cette préparation doit avoir lieu lors dès les consultations
chirurgicales et anesthésiques, et suggèrent même, dans ce
contexte, que cette préparation soit pluridisciplinaire. L'on peut
rappeler le discours de Laurence, à ce sujet : «
L'appréhension des enfants dépend de comment ils ont
été préparés. C'est pour ça, je pense que
c'est là déjà que l'anesthésiste doit vachement lui
expliquer, le briffer... ».
Par ailleurs, toujours dans l'objectif de prévenir et
de gérer cette anxiété, il apparaît que les moyens
à disposition de l'infirmier sont nombreux. Ceux-ci peuvent être
médicamenteux, psychologiques, ou bien dépendent directement des
parents ou de l'infirmier.
Les résultats montrent que les compétences de ce
dernier, développées au cours de son expérience, sont
déterminantes et facilitent, entre autre, la création d'une
relation de confiance avec l'enfant. Cela confirme les propos de Formarier
(2007), et de Wanquet-Thibault (2015). Effectivement, le premier précise
que les attitudes relationnelles s'acquièrent au cours de
l'expérience, ou encore, grâce au suivi de formations continues,
plus que par la transmission directe d'une infirmière experte à
une collègue moins expérimentée, comme cela se fait pour
une grande partie de l'apprentissage des infirmières. De plus, le
deuxième confirme que l'enfant comprend, par les actions ciblées
que l'infirmier met en place, que ce dernier attache
40
de l'importance à sa compréhension et qu'il
l'assiste dans sa crainte. Cette démarche a ainsi un effet
réducteur de l'anxiété. Néanmoins, il
apparaît que cette confiance n'est pas donnée et que celle-ci,
pour se construire, s'appuie sur différents éléments de la
communication. Dans leurs échanges avec l'enfant, nous pouvons noter que
les infirmières ont recours à la communication verbale,
non-verbale et paraverbale. Dans leur communication verbale, celles-ci adoptent
des propos rassurants, choisis et adaptés à l'enfant. Dans leur
communication non-verbale, elles sont vigilantes à leur posture
vis-à-vis de l'enfant, ou à l'assurance qu'elles renvoient
à celui-ci et à ses parents. Elles essaient de se rendre
disponibles physiquement, mais aussi psychologiquement, en mettant de
côté la charge de travail ou leurs préoccupations
personnelles, et s'impliquent dans la prise en charge, en étant, tant
que possible, le professionnel « référent » durant son
hospitalisation. Leur communication paraverbale, qui se rapporte à leur
manière de s'exprimer (volume de la voix, le rythme des mots etc) a,
également, été mise en avant pendant les entretiens,
lorsqu'elles me décrivaient la façon dont elles dialoguaient avec
le petit. Il est, ici, intéressant de noter que leurs dires concordent
parfaitement avec les écrits de Galy (2015). En effet, celui-ci va
même jusqu'à décrire cette façon de communiquer
comme une « communication thérapeutique », plus adaptée
aux besoins du patient, qui reconsidère la relation
soignant-soigné actuelle.
Les résultats suggèrent également que
développement des connaissances de l'infirmier, déterminent
l'application de ses différentes approches psychologiques, dans le cadre
de la gestion de l'anxiété de l'enfant. La distraction par des
moyens simples est privilégiée à l'hypnose, par exemple,
surement car celle-ci nécessite, entre autre, une formation
préalable. Il apparait qu'elle n'est pas directement abordée par
les infirmières, bien que celles-ci jugent cette méthode tout
à fait adaptée pour réduire l'anxiété
préopératoire.
Par ailleurs, les résultats sont prometteurs quant
à la diminution de l'anxiété et le maintien de la
sécurité affective, induits par l'utilisation de la tablette
tactile. Cependant, Cano (2016) nous informe qu'une étude est en cours
concernant les effets de la tablette sur l'enfant, car nous ne possédons
aucune donnée objective à ce sujet. Il apparaît
néanmoins que celle-ci permet de rassurer, mais aussi de faire
participer l'enfant à sa prise en charge par le détournement de
son attention grâce au jeu. Par exemple, « le premier jeu a lieu
lors de la prise de tension ; l'enfant va gonfler un ballon pendant que le
brassard [du tensiomètre] gonfle. Cette agression va être
transformée en acte positif car l'enfant, en gonflant ce ballon gagne
des points. » (Cano, 2016, p.45).
41
Il apparait, à plusieurs reprises dans les
résultats, que l'apport des formations représente pour
l'infirmier un facteur important dans le développement de son
expérience, et de ses compétences. Ainsi, ces réflexions
m'ont permis d'élaborer une nouvelle question de recherche :
« En quoi la formation de l'infirmier,
auprès d'un petit-enfant anxieux et de ses parents, en service de
chirurgie pédiatrique, influe sur la perception de la douleur
postopératoire induite par l'amygdalectomie ? »
42
7. Conclusion
Ce travail de fin d'étude avait pour objectif de
déterminer en quoi l'expérience de l'infirmier, auprès
d'un petit-enfant anxieux et de ses parents, influençait la perception
de la douleur postopératoire induite par l'amygdalectomie, dans un
service de chirurgie pédiatrique.
En confrontant mes recherches théoriques avec les
résultats obtenus au travers des entretiens réalisés,
auprès des professionnelles, il apparait que l'infirmier tient un
rôle majeur dans la prévention et la réduction de
l'anxiété préopératoire, notamment chez les jeunes
enfants. Sa démarche consiste, en effet, à mettre l'enfant dans
les conditions les plus favorables, le jour de l'intervention. Son attitude
dans la communication à l'enfant se révèle avoir un impact
important sur la création d'un lien de confiance avec ce dernier, et
l'instauration d'un climat sécurisant dès l'accueil. De plus,
l'expérience, que celui-ci développe au cours de sa
carrière, s'accompagne, incontestablement, du développement de
ses compétences et de la qualité des soins qu'il prodigue. Il est
apparait alors que celui-ci acquiert davantage d'aisance, quant au fait de
rassurer l'enfant et sa famille. Nous avons pu noter, par ailleurs, que son
niveau de compétences, mais aussi de formation, déterminent le
choix de l'application de ses différentes approches psychologiques,
visant à limiter le niveau d'anxiété
préopératoire du petit. Or, il s'avère aujourd'hui que
gérer l'anxiété préopératoire aux moyens
d'approches psychologiques présentent de nombreux avantages. En plus de
diminuer les scores de douleur postopératoire et les besoins en
antalgiques de l'enfant, ces approches permettent de reconsidérer
l'utilisation des prémédications médicamenteuses avant
l'opération et de diminuer le traumatisme psychique induit par
l'hospitalisation, encore trop souvent sous-estimé. Ainsi,
l'anxiété préopératoire mérite d'être
considérée par les soignants, et reconnue comme un
phénomène pouvant avoir des conséquences lourdes sur les
suites opératoires.
Enfin, cette réflexion sur la prise en charge de
l'anxiété préopératoire et son impact m'a beaucoup
apportée en tant que future soignante. Effectivement, les recherches
réalisées m'ont permis d'enrichir mes connaissances au sujet de
la pédiatrie, mais aussi de développer mon esprit d'analyse. Les
enseignements tirés de la réalisation de ce travail de
mémoire sont nombreux, et m'accompagneront dans ma pratique future sans
nul doute.
BIBLIOGRAPHIE
- Amiec recherche (2005). Dictionnaire des soins
infirmiers et de la profession infirmière (3e
édition). Issy-les-Moulineaux, France : Masson.
- Amouroux, R., Rousseau-Salvador, C., Annequin, D. (2009).
L'anxiété préopératoire : manifestations cliniques,
évaluation et prévention. Repéré à
https://hal.archives-ouvertes.fr/hal-00682246/document
- Association internationale de l'étude de la douleur.
(2016). Définition de la douleur. Repéré à
http://www.iasp-pain.org/
- Benner, P. (2003). De novice à expert. Excellence en
soins infirmiers. Paris, France : Editions Masson.
- Berna, C., Desmeules, J. (2009). Modulation cognitive et
émotionnelle de la douleur : mécanismes de certaines approches
cliniques révélés par les neurosciences. Revue
Médicale Suisse (208), 1352-1355. Repéré à
http://www.revmed.ch/RMS/2009/RMS-208/Modulation-cognitive-et-emotionnelle-de-la-douleur-mecanismes-de-certaines-approches-cliniques-reveles-par-les-neurosciences
- Bouhassira, D. (2016). Douleur. Repéré
à
http://www.inserm.fr/thematiques/neurosciences-sciences-cognitives-neurologie-psychiatrie/dossiers-d-information/douleur
- Cano, A. (2016). A Rennes, des enfants soignés comme
des héros. Actusoins, (22), 4446.
- Carbajal, R. (2006). Prise en charge de la douleur en
pédiatrie. Repéré à
http://www.cnrd.fr/IMG/pdf/PC
D PED RC.pdf
-
Carpenito-Moyet, L. (2012). Manuel de diagnostics infirmiers
(13e éd.). Issy-les-
Moulineaux, France : ELSEVIER MASSON.
- Carrez, A., Ferdinand-Stomp, C., Thibault, P. (2013)
Situations douloureuses et anxiogène en pédiatrie, des progress
à réaliser. Soins Pédiatrie/Puériculture
(272), 3338.
- Centre National de Ressources de lutte contre la Douleur.
(2008). L'anxiété préopératoire.
Repéré à
http://www.cnrd.fr/L-anxiete-preoperatoire.html
- Cohen-Salmon, D. (2007). Le jeune enfant, ses
professionnels et la douleur. Ramonville Saint-Agne, France :
Erès.
- Deymier, V., Wrobel, J. (2000). L'infirmière et la
douleur (5ème ed.) Paris, France : Institut UPSA de la
Douleur.
- Dimov, E., Vouriot, D. (s.d). Amygdalectomie et
adénoïdectomie chez l'enfant. Centre Hospitalier Universitaire
d'Amiens.
- Douleur postopératoire. (s.d.). Dans
Encyclopédie Larousse en ligne. Repéré
à
http://www.larousse.fr/encyclopedie/medical/douleur_postop%C3%A9ratoire/12592
- Douleur, souffrance, démence et fin de vie. (s.d).
Repéré à
http://www.hopital-
amplitude.fr/sites/default/files/atelier
4 douleur souffrance demence et sp 0.pdf
- Elkaïm, S. (2011). Lutter contre la douleur sans
médicaments. L'infirmière libérale
(276), 10-10.
- Expérience. (s.d.). Dans Dictionnaire Larousse en
ligne. Repéré à
http://www.larousse.fr/dictionnaires/francais/exp%C3%A9rience/32237#DJrP3tvZYe
Y5cqwd.99
- Eyriey, M. (2007). Amygdalectomie. Repéré
à
http://www.oc-
sante.fr/upload/fiches
information patient/ORL/ORL%20Amygdalectomie.pdf
|
-
|
Ferragut, E. (2001). Psypathologie de la douleur. Paris
: Masson.
|
- Formarier, M. (2007). La relation de soins, concepts et
finalités. Recherche en soins infirmiers, 2 (89), 33-42.
-
-
Fournier-Charrière, E. (2014). La mémorisation
d'événements douloureux chez
l'enfant : quelles implications, quelles séquelles ?
France : Lavoisier.
Freud, S. (1905). Trois essais sur la théorie
sexuelle. Leipzig-Wien : Franz Deuticke.
- Gall, O. (s.d). Comment évaluer la douleur
postopératoire ? Repéré à
http://www.intercludvendee.fr/post-operatoire/evaluer-douleur-postoperatoire.pdf
- Galy, M. (2015). Hypnose et communication thérapeutique : des outils
pour les
soignants. Objectif SOINS &MANAGEMENT (232),
39-41.
- Haute Autorité de Santé. (2005).
Prévention et traitement de la douleur postopératoire
en chirurgie buccale. Repéré
à
http://www.has-
sante.fr/portail/upload/docs/application/pdf/douleur
chirurgie buccale rap.pdf
- Haute Autorité de Santé. (2006). Evaluation
des actes d'amygdalectomie à
l'amygdalotome. Repéré à
http://www.has-
sante.fr/portail/upload/docs/application/pdf/synthese
amygdalectomie amygdalotome .pdf
- Lanté, A., Benesse, J. O. (2017). Enfants à
l'hôpital : leur extraordinaire énergie pour guérir
[Reportage]. Paris, France : Zone Interdite C. Productions.
- La rédaction d'
Allodocteurs.fr. (2016). Pourquoi
opérer des amygdales ?. Repéré à
http://www.allodocteurs.fr/se-soigner/chirurgie/pourquoi-operer-des-amygdales_278.html
- Legifrance. (s.d). Article R4312-19 du Code de la
santé publique. Repéré à
https://www.legifrance.gouv.fr/affichCodeArticle.do;jsessionid=8B9CC622B200DED
EBDDE6611CFBEB09E.tpdila15v_1?idArticle=LEGIARTI000033496778&cidTexte
=LEGITEXT000006072665&dateTexte=20170126
- Legifrance. (s.d). Décret n°2002-194 du 11
février 2002. Repéré à
https://www.legifrance.gouv.fr/affichTexte.do?cidTexte=JORFTEXT000000410355
-
Lehalle, H., Mellier, D. (2013). Psychologie du
développement (3e éd.) Paris : Enfance
et adolescence.
- Les différents types de douleurs. (s.d.).
Repéré à http://www.institut-upsa-douleur.org/
- Les stades Freud Piaget Wallon. (s.d). Repéré
à
http://waren.free.fr/masterpsychonantes/d%E9veloppement/freud-piaget-wallon.pdf
- Madadaki, C. (2002). Évaluation du confort
postopératoire après amygdalectomie en ambulatoire chez l'enfant.
(Thèse de médecine, Université François Rabelais,
Tours).
- Ministère de la santé et des sports. (2013).
Profession infirmier : recueil des principaux textes relatifs à la
formation préparant au diplôme d'Etat et à l'exercice de la
profession. France : Berger-Levrault.
- Pédiadol. (2000). Amygdalectomie, approche
ethnologique. Repéré à
http://www.pediadol.org/Amygdalectomie-approche,262.html
- Pédiadol. (2004). La douleur de l'amygdalectomie chez
l'enfant : évaluation à la maison. Repéré
à
https://www.pediadol.org/La-douleur-de-l-amygdalectomie,221.html
- Pédiadol. (2012). PPMP (Postoperative Pain Measure for
Parents). Repéré à
http://www.pediadol.org/PPMP-Postoperative-Pain-Measure,188.html
- Pédiadol. (2014). Spécificités de la
douleur postopératoire chez l'enfant. Repéré à
https://www.pediadol.org/Specificites-de-la-douleur.html
- Pédiadol. (2015). CHEOPS (Children's Hospital of
Eastern Ontario Pain Scale). Repéré à
http://www.pediadol.org/Echelle-CHEOPS-Children-s-Hospital,187.html
- Pédiadol. (2015). La douleur de l'enfant :
stratégies soignantes de prévention et de prise en charge.
Repéré à
https://www.pediadol.org/IMG/pdf/LIVRET
INF.pdf
-
Pichard-Léandri, E., Gauvain-Piquard, A. (1989). La
douleur de l'enfant. Paris,
France : MEDSI/McGRAW-HILL.
- Quartier, V. (2010). Le tempérament de l'enfant et
ses réactions émotionnelles. Enfance&PSY, 4 (49),
31-39.
- Rousseau-Salvador, C., Maunoury, N. (2010). Peur, douleur :
peut-on savoir ? Repéré à
https://www.pediadol.org/IMG/pdf/U2010
CR NM.pdf
-
Schommer, M. (2012). Améliorer la prise en charge de la
douleur postopératoire de
l'amygdalectomie. Soins Pédiatrie/Puériculture
(264), 39-41.
- Société Française d'Etude et de Traitement
de la Douleur (s.d). La douleur aiguë. Repéré à
http://www.sfetd-douleur.org/la-douleur-aigue
- Vanschoor, M. (2015). De novice à expert : Excellence en
soins infirmiers. Théorie de
Patricia Benner. Repéré à
http://www.anfiide.com/Documents/AVIGNON2015/OUVERTURE/06
M VANSCH OOR.pdf
- Vidal. (2013). Midazolam. Repéré
à
https://www.vidal.fr/substances/2380/midazolam/
- Wall, P. D., Melzack, R. (1965). Pain Mechanisms: A New Theory.
Science, New Series, 150, (3699), 971-979.
- Wanquet-Thibault, P. (2015). L'enfant hospitalisé
: travailler avec la famille et l'entourage (2ème
éd.). Issy-les-Moulineaux, France : Elsevier Masson.
- Weil, D., Dohin, B., Mboyo, A., Fenni, T. (1997).
Pathologies courantes en chirurgie pédiatrique. Centre
Hospitalier du Mans.
SOMMAIRE DES ANNEXES
ANNEXE I. Le mécanisme de la douleur et sa
régulation............................................XLVIII
ANNEXE II. L'anatomie des
amygdales............................................XLIX
ANNEXE III. Echelle comportementale
CHEOPS............................................L
ANNEXE IV. Echelle comportementale
OPS............................................LI
ANNEXE V. Echelle de
visages............................................LII
ANNEXE VI. Echelle
PPMP............................................LIII
ANNEXE VII. Disque
horaire............................................LIV
ANNEXE VIII. Le score
mYPAS...........................................LV
ANNEXE IX. Le guide
l'entretien............................................LVII
ANNEXE X. Retranscription de l'entretien
n°1............................................LX
ANNEXE XI. Retranscription de l'entretien
n°2............................................LXVII
ANNEXE XII. Retranscription de l'entretien
n°3............................................LXXIV
ANNEXE XIII. Tableau
d'analyse............................................LXXXII
XLVIII
ANNEXE I. Le mécanisme de la douleur et sa
régulation.
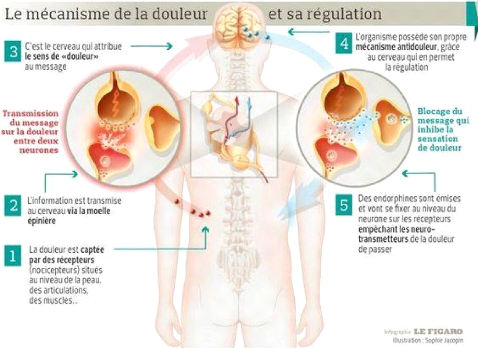
Jacopin, S. (2016). Le mécanisme de la douleur et sa
régulation. Repéré sur Le Figaro.fr :
http://sante.lefigaro.fr/actualite/2016/03/01/24691-douleurs-chroniques-rebelles-meilleures-prises-charge
ANNEXE II. L'anatomie des amygdales.
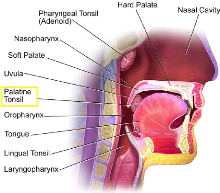
Blaus, B. (2014). Tonsilles and throat.
Repéré à
https://en.wikiversity.org/wiki/WikiJournalofMedicine/MedicalgalleryofBlausenMedical2014

XLIX
Dasic, J. (2007). Amygdalectomie. Repéré
à
http://www.oc-sante.fr/upload/fiches
information patient/ORL/ORL%20Amygdalectomie.pdf
L
ANNEXE III. Echelle comportementale CHEOPS.


Gall, O. (s.d) Echelle Chéops.
Repéré à
http://www.intercludvendee.fr/post-operatoire/evaluer-douleur-postoperatoire.pdf
LI
ANNEXE IV. Echelle comportementale OPS.

Gall, O. (s.d) Echelle OPS. Repéré
à
http://www.intercludvendee.fr/post-operatoire/evaluer-douleur-postoperatoire.pdf
LII
ANNEXE V. Echelle de visages.


Internationale Association for the Study of Pain (2001).
Echelles des visages. Repéré à
http://www.pediadol.org/IMG/pdf/FPS-R.pdf
LIII
ANNEXE VI. Echelle PPMP.

Chambers, C.T., Reid, G.J., Grath, M., Finley, G.A. (1996).
Echelle PPMP : pour l'évaluation de la douleur des parents.
Repéré à
http://www.pediadol.org/IMG/pdf/PPMP.pdf
LIV
ANNEXE VII. Disque horaire.
« Un outil original pour aider les parents à mieux
comprendre, retenir et respecter les principales consignes liées
à la prise en charge en ambulatoire de leur enfant (en particulier les
horaires du jeûne pré-opératoire), et pour pouvoir
anticiper le déroulement de la journée. » (Association
SPARADRAP).

Herrenschmidt, S. (s.d). Disque horaire pour la chirurgie
ambulatoire. Repéré à
http://www.sparadrap.org/Catalogue/Tout-le-catalogue/Disque-horaire-chirurgie-ambulatoire-Ref.P15
LV
ANNEXE VIII. Le score mYPAS
« La mYPAS comprend 22 items répartis en 5
catégories (activité, comportement verbal, expression,
éveil, attitude avec les parents). Dans toutes les catégories on
retient l'item correspondant au niveau d'anxiété de l'enfant.
Celles-ci ayant un nombre d'items différent (4 ou 6), des quotients sont
calculés puis additionnés afin d'obtenir un score total allant de
0 à 100. Par exemple, pour un protocole avec un score de 1 pour les 5
catégories le calcul est : (1/4 + 1/6+1/4 +1/4 +1/4) x 100/5 = score
total. Les enfants ayant un score inférieur ou égal à 24
sont considérés comme calmes, et ceux dont le score est
strictement supérieur à 24 comme anxieux. Cette échelle
n'a pas été validée en français. »
Centre Nationale de Ressources de lutte contre la Douleur.
(s.d) Qu'est ce que l'anxiété préopératoire
?. Repéré à
https://www.cnrd.fr/IMG/pdf/ANX
PREOP RES.pdf


LVI
Miller, K.M., Wysocki, T., Cassady, J.F., Cancel, D., Izenberg,
N. (1999) Le score myPAS. Repéré à
https://www.cnrd.fr/IMG/pdf/ANX
PREOP RES.pdf
LVII
ANNEXE IX. Le guide l'entretien.
« Bonjour,
Tout d'abord merci pour le temps que vous m'accordez. Comme
vous le savez, la réalisation de cet entretien se fait dans le cadre de
mon travail de fin de d'études. J'aimerais parler plus
particulièrement de la douleur post-opératoire induite par
l'amygdalectomie chez l'enfant, âgé entre deux et six ans.
»
Objectif principal : Déterminer
si l'expérience de l'infirmière, dans le cadre de sa prise en
charge de l'anxiété pré-opératoire, auprès
d'un petit-enfant et de ses parents, influe sur le score de sa douleur
postopératoire.
1er objectif : Connaître le
profil et le parcours du soignant interrogé, afin de déterminer
son niveau de compétences.
? Quel a été votre parcours professionnel
?
Date d'obtention du diplôme - diversité des
services - quelles populations rencontrées - spécialisation - DU
- formation continue ou diplômante suivie -
? Selon vous, que vous a apporté ce parcours
par rapport à votre prise en charge de l'enfant aujourd'hui
?
Acquisition de compétences - actes qualifiés
- expérience - insécurité - maîtrise - perception -
intuition - meilleure qualité de la prise en charge
Qu'est-ce que vous faites aujourd'hui différemment
de ce que vous faisiez au début de votre exercice professionnel
?
LVIII
2ème objectif : Repérer
les connaissances et les représentations du soignant, en lien avec la
psychologie du petit-enfant et l'anxiété
préopératoire.
- Selon vous, comment appréhendent-ils
l'hospitalisation / l'amygdalectomie ?
Imaginaire - fantasmes - pertes de repères - punition
- anxiété préopératoire - douleur de l'acte -
Séparation d'avec les parents
- Pouvez-vous me parler de votre prise en charge
préopératoire auprès du jeune-enfant ? Sur quoi porte-elle
?
Accueil - informer - prévenir - communication
adaptée - confiance - gestion de l'anxiété - protocoles -
signes d'anxiété (colères, pleurs, augmentation de la
sollicitation parentale) - échelle mYPAS -
- Parmi toutes ces actions, pensez-vous que certaines
sont fruits de l'expérience ?
3ème objectif :
Déterminer quelles ressources sont utilisées par
l'infirmière pour la gestion de l'anxiété
préopératoire, en fonction de son expérience.
- Quelles ressources utilisez-vous dans le service
dans le cadre de la prévention de l'anxiété
préopératoire ?
Distraction - jeu - communication thérapeutique -
hypnose - adapté à l'enfant - effets sur l'enfant - choix sur
quels critères ? - limites
- Pensez-vous avoir une approche différente de
celle de vos collègues ?
- Quelle est la place des parents dans le service ?
Quelle place leur donnez-vous ?
Relation - cadre sécurisant - anxiété
- collaboration - présence rassurante pour l'enfant -
insécurité affective - troubles du comportement -
anxiété renforcée - mimétisme
4ème objectif : Connaître
l'avis du soignant concernant le lien possible entre anxiété
postopératoire et score de douleur postopératoire.
Sur quoi porte votre prise en charge
postopératoire concernant la douleur ?
Surveillance - inconfort - douleurs postopératoire
- signes (repli, mutisme, absence du regard, ne joue plus) - échelle
(EVS, CHEOPS, EV, PPMP)- protocoles - prise en charge médicamenteuse et
non médicamenteuse
LIX
? Constatez-vous une douleur exprimée
post-opératoire en lien avec le niveau d'anxiété
préopératoire de l'enfant ?
Si oui, : revenir sur les actions mises en place pour
gérer, juguler autant que possible l'anxiété des
enfants.
? Quelle serait la « méthode », la «
stratégie », la plus efficace selon vous ?
Pourrait-être complémentarité de
l'expérience et des ressources ? Est-ce qu'il y a un « fil rouge
» pré-op post-op ?
Si non,
? Constatez-vous une corrélation entre la douleur
exprimée par l'enfant et un autre aspect de son comportement,
environnement matériel et humain (stress des parents, présence
d'un membre de la fratrie, objet transitionnel,...), une caractéristique
sociologique (liée à la culture de l'enfant par exemple)... ?
LX
ANNEXE X. Retranscription de l'entretien n°1.
Quel a été votre parcours professionnel
?
Alors, j'ai été diplômée en 2007.
J'ai travaillé un mois en chirurgie orthopédique, de jour et de
nuit. Et, ensuite, j'ai fait six mois à l'hôpital, en
dermatologie. Pendant, ces six mois, j'ai passé mes concours de
Puéricultrice, et je suis rentrée en école de
puéricultrice en 2008. J'ai suivi mes études janvier à
décembre moi. Et, du coup, je suis en ambulatoire depuis janvier
2009.
Qu'est ce qui a motivé votre projet de
puéricultrice ?
Ah euh... Ça, ça a toujours été.
J'ai toujours été beaucoup avec les enfants. Jeune, j'avais
passé mon BAFA... Voilà, j'ai toujours voulu faire ça. Et
puis, à la fin de mes études infirmières, j'ai
réussi à faire pas mal de stages avec les enfants. J'ai
passé mon diplôme en pédiatrie, néonatalogie... J'ai
fait de la maternité, j'ai été en halte-garderie. Et
d'autres encore, mais c'est tellement loin.
Selon vous, que vous a apporté ce parcours dans
votre pratique professionnelle actuelle ?
Je réfléchis parce que l'année de
puériculture est vraiment très serrée, on voit vraiment
beaucoup de choses... Alors moi, j'ai appris plein de choses parce que j'avais
quand même travaillé un petit peu, mais pas
énormément, au contact des enfants... Mais, je ne sais plus, du
coup, ce qui me sert au quotidien. Infirmière, on fait vraiment un tout
petit module sur la pédiatrie. Alors que là, on détaille
vraiment tout, de la naissance à dix-huit ans, et puis tous les
domaines. Ça passe du milieu hospitalier, à l'extrahospitalier...
On parle vraiment de tout, donc, c'est très complet. Il y a une partie
sur l'enfant sain, donc, tout son développement (à quel âge
il fait quoi, un peu tous les apprentissages). Et sur l'enfant malade,
hospitalisé, donc toutes les différentes pathologies qu'il peut y
avoir. Et après, il y a tout de la naissance en fait ; la partie
accouchement, nouveau-né, maternité, tout ça. C'est
vraiment global. Et ça va aussi jusqu'aux modes de garde, la
crèche, la PMI. C'est très complet, c'est beaucoup plus
détaillé que ce que l'on voit à l'école
d'infirmière. Moi j'ai appris énormément, après,
selon l'endroit où
LXI
l'on travaille, il y a des choses dont on se sert plus ou
moins...
Qu'est ce qui a motivé votre envie d'être
puéricultrice, en tant que jeune diplômée ?
Moi quand j'ai eu mon diplôme d'infirmière, je
voulais travailler pour avoir de l'argent... Et en fait, j'ai été
un mois ici, après à l'hôpital. J'ai dit que je voulais
être puéricultrice mais ils m'ont mise en dermatologie... donc,
j'étais avec les personnes âgées, ce qui n'était pas
mon truc. Après j'ai appris beaucoup de choses parce que, de travailler,
ça permet quand même d'apprendre à gérer son
service, d'apprendre beaucoup de choses, etc. Mais du coup, je me suis dit
« si j'attends qu'ils me mettent avec les enfants, avant de passer mon
concours, je vais attendre des années... ». Et je voulais vraiment
faire ça. Et comme j'ai réussi à avoir le concours
directement, j'y suis allée. Je me suis dit "au moins, une fois que je
serais puéricultrice, je serai avec les enfants quoi, je serais dans des
services euh...". Il y a des infirmières en pédiatrie à
l'hôpital mais ça dépend des besoins qu'il y a, quoi.
Donc, cela fait maintenant huit ans que vous avez le
diplôme de puéricultrice... Par rapport, à votre pratique
en tant que jeune diplômée et celle d'aujourd'hui, y a-t-il des
choses que vous faites différemment aujourd'hui ?
Il y a surement des choses qui ont changé, oui...
Après, je suis là depuis un moment. Du coup, j'ai l'impression de
moins évoluer maintenant. Il y a des choses qui ont changé dans
le service, mais j'ai l'impression de stagner un peu maintenant. Le fait
d'être depuis un certain temps dans le même service, ça...
On fait que de la chirurgie, donc c'est très ciblé quoi.
Après, je pense que dans ce que je fais, du coup, je pense que je
maîtrise assez bien. Mais, on me remettrait sur des choses que je n'ai
pas faites depuis longtemps, je pense que ça serait difficile, comme
tout le monde.
D'accord. Autrement, selon vous, comment les
petits-enfants appréhendent l'hospitalisation ?
Alors en fait, nous, ils sont envoyés par les
chirurgiens qui décident de l'opération. Ils voient ensuite,
systématiquement, l'anesthésiste, avant de se faire
opérer. Et, après, on a un parcours dans la clinique qui existe
pour l'instant, c'est le parcours "prévenance". En fait, les enfants
peuvent rencontrer l'infirmière, le jour où ils voient
l'anesthésiste. On fait les dossiers avec les
LXII
parents, on explique tous les papiers etc. Mais ça nous
permet de déjà rencontrer l'enfant, de lui expliquer la tenue,
lui expliquer un petit peu le déroulement, tout ça. On a des
petits livrets SPARADRAP aussi que l'on peut leur donner. Je ne sais pas si tu
connais... mais il y en a sur "je vais me faire opérer", où
déjà, ça permet de repérer la tenue des personnes
qui sont au bloc, sa petite tenue à lui, le masque pour s'endormir, des
petites choses comme ça... Voilà, ça leur permet de leur
montrer... Avant qu'il y ait ce parcours, moi j'étais vraiment là
que pour les enfants. Du coup, quand ils venaient réserver leur chambre,
les parents pouvaient venir me voir pour que je leur explique tout ça.
Mais avant c'était en tête à tête avec moi (moi et
l'enfant). Maintenant, c'est avec ce parcours là, mais il y en a qui ne
suivent pas ce parcours, qui n'ont pas ces informations-là. Par contre,
au téléphone, on a tous les patients la veille qui viennent se
faire opérer, où on leur dit à quelle heure rentrer, on
leur donne les petits conseils : d'être bien à jeun, les papiers,
s'ils ont des questions etc. Ceux que l'on rencontre ça peut aider
à préparer l'enfant, sinon c'est eux qui préparent seuls
mais...
Et avez-vous remarqué une différence de
comportements chez les enfants avant/après ce parcours
"prévenance" ?
Avant, quand ils me voyaient, moi, la première fois, et
qu'ils me voyaient, moi, après : je voyais vraiment une
différence, oui. Ils étaient contents de me voir, ils se
souvenaient de mon prénom, et du coup ils arrivaient plus
rassurés. Parce que là du coup, l'entretien c'est bien. Ca
explique bien aux parents, tout ça, mais ils ne revoient pas la
même personne le jour j. Moi, je voyais vraiment l'effet
bénéfique. Plus que là, où c'est plus niveau
administratif que pour l'anxiété de l'enfant par exemple. Ca a
beaucoup changé l'ambulatoire depuis quelques années
là...
Et, selon vous, comment les enfants
appréhendent-ils l'amygdalectomie ? Peuvent-ils redouter la douleur de
l'intervention par exemple...?
Alors, je ne sais pas... c'est plus, le fait d'être
opérer et la séparation des parents. Parce que là du coup,
ils sont installés en chambre directement. Souvent les parents sont avec
les enfants directement. Ils les accompagnent jusqu'à la porte du bloc
et la séparation se fait avant qu'ils soient endormis. Mais, en salle de
réveil, ils sont sans les parents... Après ça se passe
globalement bien, il y en a qui sont plus stressés que d'autres mais...
Il y a un anesthésiste, sur la clinique, qui fait venir les parents en
salle de réveil, une fois qu'ils sont ex-tubés. Il y en a
LXIII
qu'un seul qui le fait. Les autres ne le font pas car les
locaux ne sont pas du tout adaptés. C'est une grande salle commune la
salle de réveil. Tout le monde a vue sur tout le monde, alors ce n'est
pas évident niveau... Parfois, il y des parents qui ne sont pas bien, ce
n'est pas top.
Par rapport à votre prise en charge
préopératoire, y-a-t-il des actions que vous mettez en place dans
votre prise en charge qui seraient propre à vous, qui seraient fruits de
votre expérience ?
On est deux puéricultrices ici, on fait à peu
près pareil toutes les deux. C'est moi qui l'ai formée donc...
Moi, je commence toujours par la partie administrative parce que c'est plus
enquiquinant et tout ça. Et après, il y a toujours un moment
où je parle avec l'enfant. Selon son âge, je lui demande quel
âge il a... des petites questions simples, pour le faire parler un peu.
Et, je leur donne toujours mon prénom, pour qu'ils puissent m'appeler
par mon prénom, des petites choses comme ça. Dans le but,
d'établir un peu un lien de confiance. Les amygdales, ils sont là
toute la journée, donc ils me voient, moi, toute la journée en
fait. C'est la même personne qui est là toute la journée.
Ce suivi-là, que l'on met en place, c'est plus rassurant, de voir
toujours la même personne. Je pense que le fait de connaître mon
prénom, même les parents ils peuvent s'en servir... Alors, il y en
a qui ne s'en servent pas du tout, d'autres si. Ca dépend un peu de
chacun mais le fait de voir toujours la même personne, je trouve que
c'est un plus. C'est plus facile. Quand certains jours, pendant les vacances
par exemple, je vais en avoir quinze, c'est beaucoup. Les collègues
veulent venir m'aider, mais en fait, je n'aime pas ne pas faire les
entrées parce que ça permet de les repérer, et eux de me
repérer... Je trouve qu'après, je suis moins... J'ai plus de mal
dans la prise en charge, il n'y a pas eu ce lien depuis le début en
fait. Ca n'est pas un élément précis, mais : mettre en
place une relation, qu'ils aient confiance. Avec l'enfant, mais avec les
parents aussi du coup.
D'accord. Sinon, vous m'avez parlé des livres
SPARADRAP, disposez-vous d'autres ressources pouvant être mises en place
dans le cadre de la gestion de l'anxiété
préopératoire ?
Moi, j'explique le déroulement : qu'ils vont venir se
faire opérer etc... J'explique la petite tenue. Après, souvent il
y a l'anesthésiste qui passe les voir. Certains anesthésistes
mettent une prémédication. Soit en suppositoire, soit en sirop,
ça dépend. Après, je leur explique le parcours : que les
parents peuvent les accompagner jusqu'à la porte du bloc et puis
voilà.
LXIV
Comme ça, l'enfant n'attend pas tout seul. Parfois il
peut attendre un quart d'heure à la porte du bloc, donc, là du
coup, ils sont autour de lui. Mais en fait, quand ils font la
séparation, quand les personnes du bloc viennent chercher l'enfant, ils
s'occupent de lui tout de suite. Ils l'endorment rapidement après. Ils
ne le font pas attendre, comme les adultes peuvent attendre dans le couloir...
Le fait d'attendre peut être une situation anxiogène pour les
enfants...
Avez-vous recours à la distraction par exemple ?
ou à l'hypnose ?
Les petits, surtout, ont du mal à se détacher
des parents. Parfois, ils vont dans les bras des parents, ça les rassure
plus. Après il y a quelques temps, c'est moi qui les emmenais au bloc et
qui les ramenais. Et, du coup, comme je les avais déjà vus avant,
ça facilitait... Là, ce sont des brancardiers qui viennent les
chercher. Ça m'est arrivé de porter des enfants de huit ans parce
qu'ils ne voulaient pas aller dans le lit. Ils avaient trop peur. Maintenant,
je ne le fais plus car l'organisation fait que ça n'est plus possible.
La charge de travail...
La qualité de cette relation de confiance entre
vous et l'enfant, peut-elle être le fruit de votre expérience
?
Ah oui, oui, oui. Après, ça dépend.
Parfois, la relation passe tout de suite. D'autres fois, moins bien...
Après, ce n'est pas toujours facile de savoir pourquoi mais... D'un
enfant à l'autre, c'est très différent. Il y a ceux qui
parlent beaucoup, d'autres qui ne parlent pas. Il y en a pour leur faire
décrocher un mot de la journée, ce n'est pas facile. D'autres qui
parlent tout le temps... Ca dépend.
Oui. Disposez-vous, à la clinique, d'un moyen
d'évaluation de l'anxiété ? comme une échelle par
exemple ou... ?
Non, c'est plutôt subjectif... Chaque soignant juge
selon son observation. Après c'est comme la douleur, moi, je me fie
à l'échelle mais aussi beaucoup au comportement, hein. Chez
l'enfant, déjà, souvent ils dorment un peu... Après
suivant s'ils sont agités, s'ils sont au calme, s'ils jouent : il y en
ils passent leur après-midi à jouer. Un enfant qui joue, c'est un
enfant qu'est bien. Moi c'est plus là-dessus, sur le comportement, s'il
parle, s'il parle pas, s'il joue, si... C'est révélateur.
LXV
D'accord. Concernant les parents, quelle place leur
donnez-vous dans le service ?
Alors, on fait avec eux. Après, parfois, ils ne sont
pas du tout rassurants pour l'enfant... Mais, en ambulatoire, ils ont tendance
à être là de moins en moins de temps, donc il faut qu'ils
sachent gérer, après, pour la sortie. Les parents, on ne peut pas
les mettre de côté. Moi, du coup, je m'axe beaucoup sur les
parents parce que s'ils n'arrivent pas à lui donner un
médicament, par exemple, le jour de l'opération : à la
maison, ils n'y arriveront pas non plus. Donc, j'ai tendance à beaucoup
faire avec eux plutôt que de faire à leur place. Il y a des choses
que je n'ai pas le choix, que je fais moi-même : enlever la perfusion
etc. Tout ce qui est médicaments per os, j'essaie de responsabiliser
tout de suite dans la prise en charge et au traitement pour la sortie.
Après, surtout avant le bloc, je vois les parents qui pleurent juste
avant que l'enfant entre dans le bloc... c'est flagrant, ils stressent l'enfant
quoi. Les parents qui sont hyper inquiets, ils transmettent, sans le vouloir,
l'inquiétude aux enfants. Les enfants, plus ils sont
préparés, plus ils sont rassurés. Alors entre deux et six
ans, il y a une différence. A deux ans, ils ne se rendent pas bien
compte... Mais à six ans, si on leur explique avec le petit livret,
qu'on leur détaille bien tout : ils peuvent avoir peur, mais ils
comprennent mieux ce qu'il se passe. Ils comprennent pourquoi ils sont
séparés, ils savent qu'ils vont retrouver les parents
après, ça, ils comprennent bien. Mais voilà, plus les
parents sont informés, mieux ils expliquent à l'enfant, et moins
il y a d'inquiétude. Le fait de savoir comment ils vont s'endormir, etc,
c'est des petits détails mais ça permet de visualiser. Ca permet
de repérer un peu, ça dédramatise un peu
l'opération.
D'accord, très bien. Ensuite, sur quoi porte
votre prise en charge postopératoire concernant la douleur ?
La douleur postopératoire de l'amygdalectomie est une
douleur plutôt forte, mais qui est plutôt bien
maîtrisée en fait. Maintenant, il y a beaucoup de
médicaments qui sont donnés dès le bloc opératoire,
grâce à la perfusion. Tous les enfants sont perfusés. Ils
n'attendent pas que l'opération soit finie, que les enfants soient
réveillés pour donner des antalgiques, ils donnent dès le
bloc opératoire. Ils en redonnent en salle de réveil. Et en fait,
après, ils sont sous Dopliprane et ils ont du Topalgic en si besoin,
entre les doses du doliprane, ou en même temps, ça dépend.
Globalement, ils sont bien. Ils boivent et ils mangent quatre heures
après l'opération. Ça joue sur la douleur, le fait qu'ils
boivent ou mangent du frais... On en reloge certains, c'est à dire
qu'ils ne peuvent pas rentrer chez eux le soir, mais c'est rarement à
cause
LXVI
de la douleur.
Ah, quelle serait la cause ?
Parce qu'ils vomissent, parce qu'ils n'arrivent pas à
boire ou manger... Mais c'est rarement à cause de la douleur. Ils sont
parfois plus douloureux le lendemain, je trouve. Tous les enfants qui se font
opérer, on les rappelle le lendemain pour prendre des nouvelles, savoir
comment ils sont... Et en général, ils sont plus douloureux le
lendemain, je trouve. Je pense qu'il n'y a pas eu tout ce qu'il y a eu au bloc,
le jour de l'opération. Des fois, ils dorment très bien la nuit
par exemple, donc ils ont eu un antalgique le soir mais rien pendant la nuit
donc... Généralement, avec le Doliprane et Topalgic, c'est bien
géré je trouve.
D'accord, et, constatez-vous une douleur
postopératoire exprimée en lien avec le niveau
d'anxiété manifesté en préopératoire
?
Sur la gorge, pas vraiment... Sur la perfusion, peut
être plutôt. Par exemple, ils sont fixés sur la perfusion,
ils ne se plaignent que de la perfusion, en fait. Pour moi, c'est rassurant, je
me dis « la gorge, ils n'ont pas mal du tout en fait »... Ils
n'aiment pas la perfusion, ça, ça peut leur faire peur. Et je
dirais que leur peur de ça, fait qu'ils vont avoir mal. Mais sur
l'amygdalectomie en elle-même... pas franchement.
Si, vous ne constatez pas forcément de lien
entre douleur postopératoire exprimée et niveau
d'anxiété préopératoire, est ce que vous remarquez
un lien entre la douleur postopératoire et un autre facteur
?
C'est plus... Il y a vraiment des différences de
tempérament des enfants, plutôt. Il y en a qui vont pleurer en
salle de réveil, être agités... Dès qu'ils vont
retrouver les parents, ils vont se calmer tout de suite. Et l'inverse... C'est
plutôt l'inverse, on ne va pas les entendre, et dès qu'ils
retrouvent les parents, ils expriment tout ce qu'ils ont retenu en fait. C'est
comme s'ils se retenaient et, puis une fois qu'ils voient les parents : ils
s'autorisent à dire "j'ai mal je ne suis pas bien, j'ai ci, j'ai
ça". Du coup, ils pleurent un bon coup. Il y a un peu... Plus, je
dirais, oui, en fonction du tempérament, de l'éducation... Mais
c'est vrai que la douleur est bien gérée maintenant donc, c'est
difficile à expliquer, à évaluer.
ANNEXE XI. Retranscription de l'entretien n°2.
Pouvez-vous me décrire votre parcours
professionnel ?
Alors, moi, j'ai tenté les concours infirmiers
après l'obtention d'un bac SMS. Je ne les ai pas réussis donc,
j'ai fait une formation d'aide-soignante. J'ai travaillé pendant un an
en tant qu'aide-soignante, plutôt en service de gériatrie. Puis,
j'ai de nouveau tenté les concours infirmiers, que j'ai réussis.
Donc, j'ai obtenu mon diplôme d'état infirmier en 2003, et, je
suis arrivée ici en chirurgie pédiatrique. Ce n'était pas
vraiment mon choix de travailler avec les enfants à la base, mais bon,
voilà... Il a fallu un petit temps d'adaptation, quand on est jeune
diplômée, qu'on n'a pas fait trop de stage auprès des
enfants... J'avais juste fait un stage aux urgences pédiatriques, donc
lorsqu'on se trouve un peu propulsée auprès des enfants : bon
bah, il y a un petit temps d'adaptation ! Mais bon, après, c'est vrai
qu'un service de chirurgie pédiatrique, c'est vrai que c'est
agréable quoi, de travailler avec les enfants. Je me suis bien
habituée, et je ne regrette pas. Donc cela fait quatorze ans que je
travaille ici ! C'est vrai que je n'ai pas vadrouillé à droite
à gauche.
Durant votre parcours, avez-vous suivi des formations
diplômantes ? ou bien continues ?
Eh bien, oui. Moi, je suis correspondante douleur au sein du
service. J'ai fait la formation d'hypnoanalgésie comme beaucoup le font
aussi dans le service, maintenant. Je n'ai pas fait de formation de
puéricultrice, car je voulais rester travailler en chirurgie... Je
savais qu'à l'hôpital, les puéricultrices occupaient
souvent les postes de médecine, de réanimation ou aux urgences.
Ici, en chirurgie, ils ne prennent pas forcément de
puéricultrices, et je voulais garder ce poste.
D'accord. Pouvez-vous m'en dire plus sur
l'hypnoanalgésie ?
LXVII
Ça fait trois/quatre ans déjà que j'ai fait
cette formation, par l'Association SPARADRAP.
LXVIII
Ah. C'est une formation qui dure combien de temps
?
Ça doit être cinq jours en tout, entre deux
périodes. Ça doit être trois jours, et après on doit
se revoir un peu plus tard pour deux/trois jours, de nouveau.
C'est une formation qui a été
financée par l'hôpital ?
Ah oui oui. C'est une formation qui est prise en charge par
l'hôpital, oui. C'est une formation interne. Il y a un intervenant qui
vient. Et, du coup, le but c'était d'essayer de former le plus possible
de personnel du pôle.
D'accord. Pouvez-vous m'expliquer un peu en quoi
l'hypnoanalgésie consiste ?
Eh bien, l'hypnoanalgésie, ça permet de
distraire les enfants en leur faisant penser à différentes
sensations. Donc, il y a les couleurs déjà : les faire voyager
auprès des couleurs qui vont être différentes, les couleurs
de l'arc en ciel qui font un peu rêver. L'odeur : une odeur que l'enfant
aime bien, on va lui dire "bah oui regarde là t'es en train de manger
une glace à la vanille, tu sens l'odeur de la glace ?". Tout ça,
va essayer de les faire voyager... Il y a quatre accès : visuel ;
l'odorat ; le toucher... ça s'appelle le « VAGOG » je crois,
j'ai du mal avec le nom. Il y a quatre/cinq termes, qui correspondent chacun
à une sensation du corps, qui les fait penser à une sensation
agréable pour eux quoi. Donc, on essaie de faire des histoires sur les
thèmes qu'ils aiment bien, en intégrant ces différentes
valeurs dedans. Du coup, ils vont se sentir dans une atmosphère
agréable, et ça va les décontracter. On va aussi utiliser
des métaphores pour expliquer les choses. Par exemple, pour
prévenir d'une piqûre : on va dire "tu vas sentir le petit
papillon qui va se poser sur ta main".
Et donc, selon vous, ce parcours, que vous a-t-il
apporté dans votre pratique professionnelle actuelle ?
Et bien c'est vrai, que j'ai évolué depuis que
j'ai commencé à travailler, parce que l'hypnoanalgésie,
c'est vrai que l'on n'en parlait pas, moi quand j'ai commencé. On en
parle depuis trois/quatre ans à peu près. C'est vrai que cela
permet d'aborder le soin différemment : par le jeu, de faire distraire
les enfants, de leur faire penser à autre chose, et être moins
centrés sur le soin que l'on va faire. Je vois, les enfants de
quatre/cinq ans, ils aiment bien les dessins
LXIX
animés, la "pat'patrouille" par exemple pour les
garçons. Et c'est vrai que j'arrive à les faire partir un petit
peu dans des actions qu'ils vont imaginer lorsque je vais discuter avec eux
quoi...
D'accord. A quels moments avez-vous vous recours à
l'hypnoanalgésie ?
Généralement, je le fais plus pour un soin
douloureux, ou une prise de sang. Après, ça peut être des
pansements aussi, cela dépend de ce que l'on va faire comme soin. Et
puis, ça dépend de comment est l'enfant aussi... C'est vraiment
le soin, si je sens que ça va être difficile, je vais partir sur
ce qui a bien fonctionné. On essaie de faire une
traçabilité, si une collègue a travaillé sur tel
sujet, on va reprendre le même sujet parce qu'on sait que ça
marche bien quoi.
Oui. Par rapport à vos débuts en
pédiatrie, notez-vous des changements ? Que faites-vous aujourd'hui que
vous faisiez différemment de ce que vous faisiez au début
?
Oui, effectivement. Comme je le disais, j'arrive à les
faire voyager sur différents thèmes... C'est vrai que,
automatiquement, d'emblée, on met en place des choses, un petit peu de
manière aléatoire je dirais, sans penser que c'était de
l'hypnoanalgésie que je faisais. Je les faisais penser à autre
chose, mais je n'allais peut-être pas en profondeur du sujet, je
survolais le sujet. Et c'est vrai que là... J'étais plus dans les
soins compliqués, j'étais plus dans "il faut faire le soin, j'y
vais". Effectivement, c'était plus difficile quoi. Après tout
ça dépend de l'enfant, s'il adhère ou pas.
Oui... Selon vous, comment les enfants
appréhendent-ils l'hospitalisation ?
Alors, il y a des enfants, on va leur expliquer et ça
va très bien se passer. Ils ne vont pas être anxieux car les
parents ont bien expliqué. On a un petit livre que les parents ont en
consultation, qui explique l'anesthésie, ce qu'il va se passer, la
pommade, le masque etc. Et puis, c'est vrai que la prise en charge au niveau de
la consultation de l'anesthésie, là, il y a l'association des
Doudous d'Aliénor : ils donnent un masque, l'enfant le garde, il met de
gommettes dessus. Donc, il y a tout un travail qui fait en amont pour que
l'enfant arrive aussi plus détendu pour le jour de l'intervention quoi.
Il y a la tablette, qui est mise en place aussi, donc ça aide. Ca les
détend beaucoup aussi quoi. C'est vrai qu'avant, et bien on n'avait pas
de masque, pas la tablette... donc un enfant qui arrivait à reculons,
c'était plus difficile de rentrer
LXX
en contact avec lui. Là, quand un enfant on va faire
l'accueil, si c'est un peu difficile, on va sortir la tablette : tout de suite,
généralement, il commence à sourire, il va aller sur la
tablette, et on va le sentir beaucoup plus détendu. Les choses vont
mieux se passer. C'est vrai que l'on a des retours assez positifs. Je voyais
hier... j'avais une maman, son fils s'est fait opéré plusieurs
fois, et puis là du coup, elle appréhendait. Et en fait, le fait
qu'il y ait la tablette, bah l'enfant a mieux vécu les choses aussi
quoi.
Si un enfant arrive anxieux, comment est-ce qu'il
manifeste cette anxiété ?
De toute façon, c'est vrai qu'ils vont pleurer... Ils
vont être refermés sur eux-mêmes, on ne va pas du tout
réussir à communiquer avec eux. Et puis, le fait de leur mettre
une blouse de bloc opératoire, certains enfants veulent pas du tout la
mettre quoi. Donc c'est compliqué. On s'adapte à l'enfant. On dit
"bah cest pas grave, il l'a mise juste sur lui comme ça tant pis" ou
bien "il part avec son pyjama à lui quoi c'est pas grave" mais on essaie
de s'adapter pour que les choses se passent mieux quoi.
Par rapport à l'amygdalectomie, selon vous, les
enfants redoutent-ils la douleur ou bien n'en ont-ils pas conscience
?
Et bien, est-ce qu'ils redoutent la douleur ? Non. Mais
après ça dépend de comment ils ont été
informés par les parents et par le chirurgien... Mais c'est vrai
qu'à deux ans/cinq ans... A deux ans, ils n'ont pas encore la notion. Si
le médecin lui dit "ça va être une douleur comme une
angine" : il va pas trop comprendre, on va plutôt lui dire "tu vas avoir
mal à la gorge". A six ans, c'est vrai qu'il va mieux comprendre
déjà donc. On leur dit les choses... Mais, c'est qu'après
lorsqu'ils reviennent, qu'ils sentent vraiment la douleur. Donc après
soit, c'est les médicaments qu'il faut donner en systématique. Ou
bien en retour de bloc, bah, essayer de les faire penser à autre chose,
de les faire sortir de la chambre pour qu'ils ne restent pas centrer sur leur
douleur. Après c'est un petit peu un cercle vicieux : s'ils ont mal, ils
ne veulent pas manger. S'ils ne mangent pas, ils ont du mal à prendre
les médicaments pour les calmer... donc il faut essayer de les faire
sortir de leur environnement quoi.
LXXI
Oui, je comprends. Autrement, je me posais la question
: Avez-vous un moyen d'évaluation de l'anxiété
?
Ah. Non pas vraiment, c'est vrai, on remarque plutôt des
signes...
D'accord. Oui. Vous ne disposez pas d'échelle
par exemple qui permettrait une évaluation moins « aléatoire
»... c'est vrai que je n'en ai pas trouvé beaucoup au cours de mes
recherches. Alors, si je reprends ce dont vous m'avez déjà
parlé... Par rapport aux ressources dont vous disposez, vous me dites
que vous avez des tablettes, des livres pour informer enfants et parents... A
propos des parents, quelle place leur donnez-vous dans le service ?
Et bien, les parents ne sont forcément une aide ici.
Les parents peuvent très bien augmenter l'anxiété de
l'enfant parce qu'ils vont être stressés, par le fait d'être
à jeun, par exemple. Certains parents, ça les stresse
énormément. Ils disent "bah non, elle ne va pas supporter, elle
va avoir faim" alors que l'enfant s'adapte, et du coup, il réclame pas
du tout. Donc les parents ne diminuent pas forcément
l'anxiété de l'enfant. En tant que parents, on a tendance quand
même à transmettre... l'enfant sent plus ou moins nos
émotions. Après, les parents ont une place assez importante
auprès de leur enfant hein. Sauf si effectivement, ils sont angoissants
pour l'enfant. Là, on essaie de leur faire comprendre, mais bon...
Après si l'enfant n'arrive pas à prendre un médicament par
exemple, et que le parent ne coopère pas, on va dire "bah vous sortez".
On essaie de dialoguer avec eux pour que ça passe mieux quoi. En fait,
ils accompagnent l'enfant jusqu'à l'entrée du bloc
opératoire, ils voient l'anesthésiste. Et les parents remontent
après, ils ne peuvent pas l'accompagner dans le bloc même.
Comment est vécue la séparation des parents
par l'enfant ?
Et bien, on n'a pas trop de retour... Mais je pense que depuis
qu'il y a les tablettes... Ils se prennent en photo avec les parents les
enfants. Le but c'est qu'ils puissent regarder les photos, qu'ils voient les
photos de leurs parents, pour qu'ils soient rassurés. Je pense que
ça atténue leurs angoisses. Après je ne suis pas en bas,
pour voir vraiment comment cela se passe mais... et puis, on n'a pas
forcément de retour des parents...
LXXII
En préopératoire, par rapport à
ce vous mettez en place, pensez-vous avoir une approche différente de
celle de vos collègues ?
Et bien, moi je vais essayer de faire partir l'enfant sur des
choses autre que l'intervention quoi. "tiens t'as un beau pyjama etc". Et puis,
éventuellement, lui proposer des jeux donc... Et puis, c'est vrai que
maintenant on la tablette donc, effectivement, elle aide quand même bien
à diminuer l'anxiété en préopératoire.
Après...c'est vrai qu'on est toutes différentes aussi... Donc,
oui, j'ai surement une approche différente de mes collègues hein.
Moi, j'ai tendance à être assez patiente. J'ai des
collègues qui effectivement vont être moins patientes, qui vont
être plus "rentre dedans", en disant "ressaisis toi tout de suite" alors
que moi je vais essayer de dialoguer un peu plus, pour réussir à
établir vraiment une relation de confiance, et que ça se passe
mieux quoi. Mais, il y a une part de la personnalité, il y a le
parcours, ce que j'ai vécu aussi personnellement...
Après dans le service c'est vrai qu'on est toutes
expérimentées quoi... Ca ne tourne pas beaucoup. On a toutes au
moins cinq ans d'expérience avec les enfants !
D'accord... Vous ne m'en avez pas parlé, mais
utilisez-vous des techniques comme l'hypnose par exemple ?
Alors, du coup, ça va plutôt être de
l'hypnose analgésie que je vais faire. Après je vais le divertir,
est ce que l'on peut appeler ça de l'hypnose ? L'hypnoanalgésie
c'est quand même plus léger, ils sont toujours conscients quoi,
alors que l'hypnose ils se souviennent mais... Moi, c'est juste que leur esprit
aille sur des histoires de dessins animés par exemple, ou aller à
la mer, la sensation d'eau froide lorsqu'on fait un pansement, essayer de les
faire voyager avec ça mais ça n'est pas de l'hypnose. C'est un
degré un peu moins important que l'hypnose du coup.
Et, lorsque les enfants reviennent du bloc
opératoire... Sur quoi porte votre prise en charge postopératoire
?
Euhm, la douleur dépend complètement des
enfants. A deux ans, les enfants sont un peu moins douloureux. Plus ils
grandissent, plus la douleur est importante. Mais certains enfants, avec les
médicaments systématiques, ça va bien se passer. Et puis
d'autres, ça va être plus important. C'est quand même une
douleur assez importante, l'amygdalectomie, c'est de
l'équivalence d'une angine. Après, chaque
enfant... Voilà, ils ont leur seuil de sensibilité
différente de douleur. Il y en a qui vont vraiment se bloquer avec
l'alimentation. Et d'autres, où ça va bien se passer quoi.
Très bien. Et, constatez-vous une douleur
postopératoire exprimée en lien avec le niveau
d'anxiété manifesté en préopératoire
?
J'allais dire que on les a pas forcément en post-op...
Du coup, on ne les voit pas tout le temps. Après, ça
dépend des cas. Il y en a qui vont être super anxieux et ça
va très bien se passer. Et certains qui vont rester effectivement sur
leur anxiété, le moindre petit truc ça va être... Le
cathéter : ça va être immense... Tout va être
difficile à gérer.
Si je comprends bien, ça n'aurait donc pas
forcément de lien significatif avec le niveau d'anxiété
manifesté en préopératoire ?
Si ça peut avoir un lien avec l'anxiété
d'avant quand même mais... C'est vrai qu'un enfant qui est anxieux en
pré-op oui, ça va être plus difficile quand même je
pense... Il va rester avec cette anxiété-là. Sauf si,
finalement, il n'est pas douloureux et qu'il va réussir à se
détendre. Là ça va bien se passer. Chacun réagit
différemment aussi au traitement antalgique donc c'est un peu
compliqué du coup. On a pas forcément vu l'enfant en
pré-op et on ne le voit pas forcément en post-op non plus donc...
Mais après un enfant qui est anxieux, il va rester anxieux. On va
peut-être réussir à diminuer l'anxiété mais
il va rester anxieux. Avec l'expérience, on réussit quand
même mieux à les rassurer, on sait de quoi on parle, il faut qu'on
arrive à créer une relation de confiance en leur disant
"là, ça va vraiment être quelque chose qui va te faire
mal", "là, essaie de te ressaisir un petit peu, ça va aller", je
pense que ça joue.
Voyez-vous une autre corrélation entre la
douleur exprimée par l'enfant et un autre aspect ? Une
caractéristique comportementale, ou bien sociologique (liée
à sa culture par exemple) ou... ?
LXXIII
Euh... non.
LXXIV
ANNEXE XII. Retranscription de l'entretien
n°3.
Pour commencer, peux-tu me parler rapidement de ton
parcours professionnel ?
J'ai fait mes études à Paris. J'ai
été au bloc opératoire. Pendant que j'étais en bloc
opératoire, j'ai fait un DU de médecine tropicale. Après
mon DU, j'ai fait aussi une école. Ça s'appelle "Bioforce
développement", c'est une école pour l'humanitaire (logistique
humanitaire). Suite à ça, j'ai donc fait de l'humanitaire : je
suis partie avec médecins sans frontières pendant cinq ans. Puis,
je suis revenue, j'ai refait du bloc opératoire... En fait, en gros,
dans mes vingt-sept ans de carrière, j'ai dû faire six/sept ans de
bloc opératoire, six/sept ans d'urgence... Et le reste du temps, c'a a
été des années dans les services (cardiologie,
pneumologie...) mais de nuit. Là, à la clinique, j'ai fait de
l'ambulatoire, dernièrement. Et maintenant, je suis à la douleur
: j'ai fait un DU douleur, il y a deux ans. Je suis à 100% à la
consultation douleur, depuis janvier cette année.
Selon toi, qu'est-ce que t'a apporté ce
parcours dans ta pratique professionnelle au contact des enfants (en
ambulatoire) ?
Alors, moi, j'ai toujours aimé travailler avec des
enfants, déjà. Et, je pense que pour travailler avec des enfants
: il faut avoir un profil. N'importe qui ne travaille pas avec des enfants,
comme n'importe qui ne travaille pas avec des personnes âgées.
C'est très différent. Tu sais, toutes les infirmières ont
un profil. Soit tu aimes, soit tu n'aimes pas. Moi, les enfants, j'aime mais en
chirurgie par exemple. Je n'aurais pas pu faire infirmière en
médecine, chez les petits cancéreux, tout ça. Je n'aurais
pas pu. Mais, la chirurgie ça va. C'est vrai que moi, au début,
quand j'ai fait de l'ambulatoire avec les enfants, ce n'était pas facile
de savoir comment approcher les enfants. Donc, j'ai demandé une
formation ici. Et on a eu une formation, de un jour, sur l'approche des enfants
en chirurgie.
LXXV
D'accord, cela venait de toi ? Il s'agissait de ta propre
initiative ?
Ouais, j'ai demandé. Et, suite à ça,
c'est là que j'ai appris et compris la douleur. C'est de là, que
j'ai voulu faire un DU douleur. Donc tu vois ça fait vingt-sept ans que
je suis diplômée et ça fait trois/quatre ans seulement que
ça m'intéresse autant.
Qu'est-ce qu'a apporté cette formation à ta
pratique ? Comment cela s'est-il traduit ?
Je maitrisais plus, parce que je partais du principe qu'un
enfant : il faut savoir s'il est « vierge ou pas d'hospitalisation ».
D'accord. S'il a déjà eu un contact avec des blouses blanches ou
pas. Il faut savoir que s'il n'a jamais eu de contact avec les blouses
blanches, ton premier contact sera hyper important pour sa vie adulte et, la
douleur, rentrer à l'hôpital, et tout ça.
Déjà, tu le sais. Ca veut dire que toi, quand tu vas prendre en
charge un enfant, tu sais que tu es vachement importante quoi. Tu sais que un
enfant : il faut toujours le rassurer, lui parler, lui dire ce que tu vas
faire. Tout le temps. Et le dire en même temps aux parents. Dans la
formation, on te dit tout ça. Après en général, tu
le repères. Tu sais déjà comment il va être au
retour de bloc. Tu vois si les parents sont trop près de lui etc... Tu
vois comment il est. Donc au retour de bloc, tu vois un peu comme il va se
comporter. Après au retour du bloc opératoire, il ne faut jamais
les surprendre. Il faut toujours être à côté d'eux,
toujours les distraire. Dès que tu fais quelque chose, tu les distrais.
Moi, quand j'enlevais un cathéter à un enfant, je leur chantais
toujours une chanson ("la reine des neiges" parce qu'à l'époque
c'était la reine des neiges), donc il faut apprendre des chansons pour
les enfants, et voilà... Après tu apprends : pour les urgences,
il y a toujours le Kalinox, pour les actes, pour les enfants. Il y a la
distraction, les faire lire un livre, demander aux parents de raconter des
choses etc.
Oui, je comprends. Et, lorsqu'ils arrivent dans le
service, selon toi, comment est-ce qu'ils appréhendent l'hospitalisation
?
Ca dépend de :
_1) S'ils connaissent ou pas. S'ils ont eu une bonne
expérience ou pas. Ça, c'est déjà super important.
S'ils ont eu une bonne expérience, ça se passera bien.
_2) Comment ils ont été préparés.
Comment les parents les ont préparés. Ça c'est d'une
importance capitale. C'est pour ça que, souvent en consultation
d'anesthésie, je pense que c'est là déjà que
l'anesthésiste doit vachement lui expliquer, le briffer... etc.
LXXVI
Si je comprends bien, la consultation
d'anesthésie se fait donc en présence de l'enfant, c'est
ça ?
Ah ouais ! Ah oui, oui, oui. Ça c'est obligatoire.
L'enfant doit toujours être là.
Et puis, tu sais quand tu arrives : soit il se met à
crier parce qu'il te voit, ou alors sinon, il est très compatissant etc,
mais ça dépend de comment il a été
préparé avant. Il peut être très
impressionné. Tu sais, la douleur... On a tous une mémoire de la
douleur. Ça veut dire que quand t'es tout petit et que tu tombes, que tu
te blesses, si ta maman court et qu'elle est paniquée, l'enfant, il a
ça en mémoire. Ça veut dire qu'il sait, que lui, quand il
aura quelque chose... Ô là, il peut, il a le droit de pleurer. Un
enfant qui tombe ou qui se blesse, à qui tu ne dis rien, tu dis "boh
ça va, ça va aller" tu vois, cet enfant là il sera plus
dur à la douleur. Donc, tu vois, en tout cas le rapport avec les parents
et les enfants... tu vois un peu comment ça va se passer. Le rapport
qu'il a déjà eu, lui, à la douleur. Comment ses parents se
sont comportés quand il avait mal au ventre etc, ça c'est
vachement important aussi.
Tu évalues cela dès le premier contact
?
Tu essaies de voir....
En posant des questions...?
Euhm, surtout en regardant. Tu sais au premier contact, en
ambulatoire, tu ne leur poses même pas de cathéter. Tu ne fais
rien. Tu fais juste un questionnaire, déjà tu vois s'ils arrivent
à répondre/pas répondre, si la maman répond tout le
temps. Si... quand tu donnes la prémédication, tu vois si il la
prend ou pas... S'il dit qu'il en veut pas, et que la mère le laisse
dire qu'il n'en veut pas : bah non, t'as pas le choix, il y a une
prémédication, tu dois la prendre. Tu vois comment les parents se
comportent un peu. Si c'est lui le chef, que c'est lui qui décide...
Voila. Quand, au retour de bloc, tu vas lui dire "bah il faut prendre tel
médicament, tel truc pour la douleur", il en voudra pas hein.
Après quand un enfant a mal, il faut d'abord lui demander où il a
mal... Parce que les enfants, en fonction de l'âge ils ne savent pas trop
comment s'exprimer, tout ça. Il faut lui demander où il a mal. Et
quand tu lui donnes le médicament, il faut savoir lui dire que ça
va guérir mais pas tout de suite, tu peux lui dire que c'est magique par
exemple, ça il comprend. Un enfant, il comprend la magie, les
fées, il
croit en tout. Ça, tu peux lui dire. "Ca c'est un
produit magique" par exemple. Toutes ces petites astuces-là qui font
que...
Selon toi, ces astuces, sont-elles le fruit de ton
expérience ou bien est-ce plutôt instinctif ?
Je pense qu'il y a de l'acquis. Ça veut donc dire que
tu l'as appris. Moi, je sais que mon DU douleur, parce que le DU douleur traite
de la pédiatrie, et la formation m'ont vachement apporté.
Après, moi, je sais que j'adore m'occuper des gamins. Il y a un profil
hein. Moi, j'ai des collègues en ambulatoire, lorsqu'il y a des enfants
et qu'ils pleurent : elles n'aiment pas trop. Elles préfèrent les
adultes. Les amygdales, tout ça... Elles me disent "tu le fais quoi".
Donc, tu as un profil.
Par rapport à ta prise en charge
préopératoire : tu me disais que tu observais beaucoup au
début... Sur quoi encore porte-t-elle ?
En fait, il faut toujours essayer de rassurer l'enfant. Si tu
peux essayer de te mettre à sa hauteur par exemple, au lieu d'être
grande... Tu peux essayer de t'asseoir à côté de lui. Tu
peux essayer de jouer un peu avec lui, pendant le questionnaire... En
ambulatoire, le pré-op il est rapide. C'est un interrogatoire, t'as pas
beaucoup de temps : l'enfant est à peine arrivé, que cinq minutes
ou dix minutes après, on vient déjà te le chercher.
Ça veut dire que pour un enfant, même si on te presse, il ne faut
pas te presser. Jamais pour un enfant. Parce que le problème c'est que
le post-opératoire ne sera pas bon quoi. L'adulte c'est l'adulte,
l'enfant c'est autre chose quoi. L'enfant : tu prends le temps. Tu peux lui
dire "Là, tu vas partir, quand tu reviendras papa et maman seront
là, ils t'attendront, t'inquiète pas". Tu vois ? Rassurant un
petit peu.
Oui. Mais, comment ça ? Le fait de le tenter de
le rassurer par rapport à la présence postopératoire de
ses parents veut-il dire la séparation peut, possiblement,
représenter une situation anxiogène, pour l'enfant ?
LXXVII
Ouais... Tu vois, souvent, ils accompagnent.
LXXVIII
A la clinique, ici, leur accompagnement se fait
jusqu'à l'entrée du bloc ?
C'est ça. C'est pour ça que nous, il faut
à tout prix que les parents soient présents au retour de bloc. Il
ne faut pas que lorsque l'enfant revient dans le box, les parents soient partis
prendre un café quoi. Ça, ça ne le fait pas. C'est nul. Il
faut que tu leur dises "vous allez boire un café, trente minutes, et
vous remontez. ll faut que vous soyez là quand l'enfant remonte du bloc.
Il ne faut pas que l'enfant arrive et ne vous voit pas". Pour lui, ce sera
catastrophique.
Catastrophique ?
Oui. Déjà il part, il quitte ses parents. Il
revient, ses parents ne sont toujours pas là, alors que toi, tu lui dis
que les parents vont être là. Au niveau de la relation de
confiance, c'est pas ça. Après tu lui dis "t'inquiète pas,
tes parents ne vont pas partir, ils restent maintenant avec toi, le bloc s'est
bien TRES bien passé, pas de souci, si tu as mal : on te donnera un
produit magique" voilà. Ce genre de choses. Un enfant c'est du temps,
c'est important.
A quoi repères-tu l'anxiété chez un
enfant ?
Il crie. Un enfant qui crie, qui pleure.
Y-a-t-il, selon toi, des signes propres à
l'anxiété qui diffèrent de ceux de la douleur ? Dans le
cas de l'amygdalectomie, lors de leur arrivée, ils ne sont normalement
pas douloureux... Si ?
Non, ils n'ont rien. Ils sont comme toi et moi. Le
problème c'est qu'ils n'ont rien, et quand ils reviennent ils ont hyper
mal... En général, on essaie de leur donner les antalgiques qu'il
faut. Si c'est en ambulatoire, les enfants ne sont pas censés partir
avec une douleur importante. Donc, on peut leur rajouter ce qu'il faut. Un
enfant qui pleure tout le temps, tu lui donnes quelque chose, ça ne sert
à rien de le laisser. Il ne faut pas confondre, parce que des fois, au
retour de bloc il y a des mauvais réveils anesthésiques. C'est
à dire que les enfants : tu les endors, et après tu leur mets
quelque chose pour qu'ils se réveillent, pour les ex-tuber, sauf qu'ils
n'ont pas spécialement envie de se réveiller. Ça veut dire
que quand ils reviennent en ambulatoire, eux ils ont plutôt envie de
dormir, donc, ils sont grincheux, ils pleurent etc. Les parents disent «
il a mal », mais en fait c'est pas trop ça, c'est qu'il a un
mauvais réveil. Là, il
LXXIX
faut que leur dire « Ecoutez, il faut à tout prix
qu'il redorme, et qu'il se réveille de lui-même, de son propre
chef. Et vous allez voire, lorsqu'il va se réveiller il sera beaucoup
mieux, mais là, c'est le mal être qui est là ». Ils
sont pas bien quoi, donc, ca chouigne... Parce que souvent en post-op, ils ont
quand même tout ce qu'il faut pour la douleur. La douleur est
essentiellement gérée en salle de réveil.
Alors, pour poursuivre, tu m'as dit que tu utilisais
beaucoup la distraction... Est-ce que tu peux avoir recours à d'autres
ressources ? comme l'hypnose, par exemple ?
Non... Mais je veux me former en hypnose. En octobre/novembre
normalement. Parce que justement, je trouve que l'hypnose conversationnelle,
par exemple, avec des enfants, c'est super bien quoi. Nous, en douleur, c'est
pas mal aussi. Bon moi je fais pour la douleur mais...
Oui. En quoi consiste l'hypnose conversationnelle
?
Et bien, dans l'hypnose conversationnelle, tu choisis un peu
tes mots quoi. Tu fais attention à ne pas utiliser de termes porteurs de
sens négatifs, par exemple. Le but c'est de détourner l'attention
du patient sur un point de fixation.
Est-ce que selon toi, le recours à l'hypnose
conversationnelle auprès de l'enfant avant de partir au bloc
opératoire peut « faciliter » sa prise en charge à son
arrivée en salle de permutation ?
Ah bah oui. C'est sûr. Nous, au bloc opératoire,
les anesthésistes sont beaucoup formés en hypnose pour
l'endormissement et la gestion de l'anxiété, mais les
infirmières ne sont pas formées en amont, justement, c'est
dommage.
Autrement, de nouveau rapport aux parents... Quelle place
leur donnes-tu ?
Je pense qu'il faut totalement leur donner leur place dans le
service. Le parent : c'est lui qui connait. Donc, si toi tu sais pas, tu leur
dis "mais vous trouvez son comportement normal ? il pleure normalement ?
D'habitude il est fatigué comme ça ? Il chouigne comme ça
d'habitude ?" Et... les parents, ils le savent mieux que toi de toutes
manières.
LXXX
D'accord. Est-ce que cela signifie qu'ils
représentent un atout pour la prise en charge de l'enfant ?
Moi, j'aime qu'il y ait pas les parents. Il me faut les
parents. Après, il y a un ou deux parents qui peuvent être nocifs
des fois... Des parents plus « porteurs de soucis » quoi. Parce
qu'ils sont trop stressés, et qu'ils transmettent le stress à
l'enfant, donc, notre rôle c'est aussi de déstresser les parents,
ce qui fait qu'ils détressent l'enfant.
Comment est-ce que tu t'y prends dans ces cas-là
?
Je leur explique. Je recommence. De toutes manières,
quelqu'un qui est stressé, c'est qu'il ne comprend pas. Il faut qu'en
face de lui, il ait quelqu'un qui lui explique comment ça se passe, et
quelqu'un qui soit sur de lui. C'est à dire que si tu vas voir un
patient et que tu lui dis « Bon, voilà, je vais vous mettre du
Profenid : c'est un anti-inflammatoire. L'anti-inflammatoire, il va agir au
bout de trente minutes. D'accord. Au bout d'une heure, il sera à son
maximum. D'accord. Et, il va faire effet pendant deux ou trois heures.
Ça, c'est le protocole. Maintenant, si vous, vous estimez que ça
ne va pas, vous m'appelez il n'y a pas de souci.". Et ça, ça va
faire diminuer la douleur. Tu lui donnes et toi, quarante minutes après
tu repasses et tu vas voir... Il faut expliquer, et surtout montrer que tu
connais les choses. Si tu fais l'indécise : « je sais pas, est ce
que je donne un médicament ? est ce que je n'en donne pas ? est ce que
je préviens l'anesthésiste ? est ce que je ne préviens pas
? etc »... Cette assurance découle directement de
l'expérience, après hein. Mais, bon, après tu peux
toujours être une jeune diplômée, ne pas trop t'impliquer
dans ce que tu dis, et aller demander rapidement à une collègue
puis revenir. Ça c'est pas exclu.
Oui, je vois. Euhm, tu m'as parlé de ta prise
en charge post-opératoire... La question que je me pose en lien avec
cette dernière, c'est : Est-ce que tu constates une douleur
exprimée postopératoire en lien avec le niveau
d'anxiété préopératoire de l'enfant ?
Ah bah oui ! Quelqu'un qui part anxieux, on sait qu'il va
revenir : il va plus se plaindre. Le but principal, c'est de déstresser
dès le début. C'est quoi le but de la prémédication
? C'est que l'on sait que les gens qui partent déstressés, quand
ils reviennent ils sont mieux. Plus les gens partent dans de bonnes conditions,
et mieux est le retour. Et ça, chez les enfants tout pareil.
LXXXI
Pour toi, quelles sont les choses les plus
importantes, dans ton approche, pour justement gérer cette
anxiété ?
Déjà à partir du moment où tu
prends en charge un enfant, tu le prends du début à la fin.
Ça veut dire que même s'il est treize heure, que tu fais tes
entrées, que tu ne t'occupes plus des patients comme cela se passe en
général... Et bien, c'est toi, qui iras enlever le
cathéter au gamin que tu as suivi. S'il doit partir au moment où
tu es encore là, c'est toi qui finis quoi. Tu ne laisses pas des
enfants. C'est la relation de confiance. S'il doit rester un peu plus
longtemps, et que tu ne peux plus le suivre, tu préviens l'enfant "tiens
ça sera ma collègue ect" c'est important. Tu le connais, le lien
s'est instauré.
Après... c'est possible qu'avec un enfant, ça ne
se passe pas très bien, parce qu'il ne fait que de pleurer etc. Et toi
aussi, des fois, tu as le droit d'être « un peu... » : tu ne
peux pas toujours être zen, cool, et tout ça. Des fois tu peux te
dire "oh il m'énerve". Dans ce cas-là, c'est bien aussi de passer
la main, parce qu'il peut retrouver une infirmière qui est plus
disponible. Des fois, voilà, tu as plein de travail, et ta prise en
charge ne sera pas la même quoi.
LXXXII
ANNEXE XIII. Tableau d'analyse.
|
Catégories
|
Thèmes
|
Sous-thèmes
|
Léa
|
Ninon
|
Laurence
|
|
Le parcours
|
Les formations
|
Diplômantes
|
Je suis rentrée en école de
|
Je n'ai pas fait la formation
|
|
|
professionnel des
infirmières interrogées
|
suivies
|
|
Puéricultrice en 2008.
|
de puéricultrice car je
voulais rester travailler en chirurgie...
|
|
|
|
Continues
|
|
Moi je suis correspondante douleur au sein du service.
|
J'ai fait un DU de
médecine tropicale.
|
|
|
|
|
J'ai fait la formation
d'hypnoanalgésie comme
beaucoup le font aussi dans le
service, maintenant.
|
Après mon DU, j'ai fait
aussi une école «
Bioforce
developpement », cest une
école pour l'humanitaire
|
|
|
|
|
|
(logistique humanitaire).
|
|
|
|
|
|
J'ai fait un DU douleur, il y a deux ans.
|
|
|
|
|
|
J'ai demandé une
formation. Et, on a eu une formation, de un jour, sur
l'approche des enfants en chirurgie.
|
Profession exercée avant l'obtention du diplôme
d'état infirmier
Stages effectués en pédiatrie en tant qu'EIDE
Services rencontrés durant sa carrière
infirmière
LXXXIII
|
Leurs expériences professionnelles
|
A la fin de mes études infirmières, j'ai
réussi à faire pas mal de stages avec les enfants. J'ai
passé mon diplôme en pédiatrie, néonatalogie... J'ai
fait de la maternité, j'ai été en halte-garderie. Et
d'autres
encore, mais c'est
tellement loin.
j'avais quand même travaillé un petit peu, mais
pas énormément, au contact des enfants.
J'ai travaillé un mois en chirurgie
orthopédique, de jour et de nuit. Et ensuite, j'ai fait six mois
à l'hôpital, en dermatologie. Et aujourd'hui je suis en
ambulatoire, depuis huit ans.
J'ai fait une formation
d'aide-soignante. J'ai
travaillé pendant un an en tant
qu'aide-soignante.
|
J'avais juste fait un stage aux urgences pédiatriques.
|
J'ai travaillé pendant un an en tant qu'aide-soignante,
plutôt en service de gériatrie.
C'est vrai que je n'ai pas vadrouillé à droite
à gauche. Aujourd'hui je suis en chirurgie pédiatrique.
|
J'ai dû faire six/sept ans de bloc opératoire. Je
suis partie avec médecins sans frontières pendant cinq ans.
Six/sept ans d'urgences... Et le reste du temps, c'a a été des
années dans les
services (cardiologie,
pneumologie...) mais de nuit. A la
clinique, j'ai fait
|
LXXXIV
|
|
|
|
|
quatre ans d'ambulatoire
dernièrement. Et
maintenant, je suis en
consultation douleur.
|
|
Année d'obtention du diplôme d'état
infirmier
|
J'ai été diplômée en 2007.
|
J'ai obtenu mon diplôme d'état infirmier en 2003,
et
je suis arrivée ici en
chirurgie pédiatrique.
|
Dans mes vingt-sept ans de carrière.
|
|
Années
d'ancienneté dans
le service
pédiatrique
|
Je suis rentrée en école de puéricultrice en
2008. Et,
du coup, je suis en
ambulatoire depuis janvier 2009.
|
Donc cela fait quatorze ans que je travaille ici !
|
A la clinique, j'ai fait
quatre ans d'ambulatoire
dernièrement.
|
|
Catégorie
|
Thèmes
|
Sous-thèmes
|
Léa
|
Ninon
|
Laurence
|
|
Le niveau de
|
Le niveau de
|
Peu de
|
Infirmière, on fait vraiment
|
|
|
|
compétences de
|
compétences de
|
connaissances à
|
un tout petit module sur la
|
|
|
|
l'infirmier en
service de chirurgie pédiatrique
|
l'infirmier peu
expérimenté
|
propos de l'enfant
|
pédiatrie.
Alors que là, on détaille
vraiment tout, de la
naissance à dix-huit ans, et puis
tous les domaines.
|
|
|
LXXXV
|
|
Peu de contact avec l'enfant au cours de
|
j'avais quand même
travaillé un petit peu, mais
|
Quand on est jeune
diplômée, qu'on n'a pas
|
|
|
|
la formation et de
|
pas énormément, au
|
fait trop de stage auprès
|
|
|
|
la carrière
|
contact des enfants.
|
des enfants... lorsqu'on se
|
|
|
|
infirmière
|
|
retrouve un peu propulsée
auprès des enfants, bon
bah, il y a un petit temps
d'adaptation
|
|
|
|
|
|
J'avais juste fait un stage aux urgences pédiatriques.
|
|
|
|
Actes imprécis
|
|
C'est vrai que,
automatiquement,
d'emblée : on met en place des choses, un petit peu de
manière aléatoire je dirais
|
|
|
|
|
|
Je les faisais penser à autre chose mais je n'allais
pas en profondeur du sujet, je survolais le sujet.
|
|
|
|
Soins compliqués
|
|
J'étais plus dans les soins
compliqués. J'étais plus
dans « il faut
faire le soin,
j'y vais ». Effectivement,
|
|
LXXXVI
|
|
|
|
c'était plus difficile quoi.
|
|
|
Difficultés
d'approche auprès
des enfants
|
|
|
C'est vrai que moi, au
début, quand j'ai fait de
l'ambulatoire avec les
enfants. Ce n'était pas
facile de savoir comment
approcher les enfants
|
|
Temps d'adaptation
|
|
Il a fallu un petit temps d'adaptation
|
|
|
Le niveau de
compétences
résultant de
l'expérience de
l'infirmier
|
Evolution de la
prise en charge de l'enfant
|
Il y a surement des choses qui ont changé, oui.
|
Et bien c'est vrai que j'ai
évolué depuis que j'ai
commencé à
travailler
|
|
|
Maitrise des actes
|
Le fait d'être depuis un certain temps dans le
même service, ça... On fait que de la chirurgie, donc c'est
très ciblé quoi. Après, je pense que dans ce que je fais,
du coup, je pense que je maitrise assez bien.
|
Comme je le disais, j'arrive
à les faire voyager sur
différents
thèmes...
|
Je maitrisais plus
|
Moi, je commence toujours par la partie administrative parce
que c'est plus enquiquinant.
Et après, il y a toujours un moment où je parle
avec l'enfant.
Je n'aime pas ne pas faire les entrées. [...] Ca
dépend un peu de chacun mais le fait de voir toujours la même
personne, je trouve que c'est un plus. C'est plus facile.
LXXXVII
|
Aborde les soins différemment
|
|
Organisation
|
C'est vrai que cela permet
d'aborder le soin
différemment. Je note des
changements
|
Facilité dans la création d'un lien avec
l'enfant
|
Et après, il y a toujours un moment où je parle
avec l'enfant. Selon son âge, je lui demande quel âge il a... des
petites questions simples, pour le faire parler un peu. Et, je leur donne
Et bien, moi je vais essayer de faire partir l'enfant sur des
choses autre que l'intervention quoi. "tiens t'as un beau pyjama etc". Et puis,
éventuellement, lui proposer des jeux donc...
|
Un enfant, il comprend la magie, les fées, il croit en
tout. Ça, tu peux lui dire. Toutes ces petites astuces-là qui
font que...
|
moi je vais essayer de dialoguer un peu plus, pour
réussir à établir vraiment une relation de confiance, et
que ça se passe mieux quoi
Avec l'expérience, on réussit quand même
mieux à les rassurer, [...] il faut qu'on arrive à créer
une relation de confiance en leur disant "là, ça va vraiment
être quelque chose qui va te faire mal"...
LXXXVIII

Meilleure
perception des
choses
|
toujours mon prénom.
Je n'aime pas ne pas faire les entrées parce que
ça permet de les répérer et eux de me
répérer... Je trouve qu'après, je suis moins... j'ai plus
de mal dans la prise en charge, il n'y a pas eu ce lien depuis le début
en fait. Ca n'est pas un
élément précis mais :
mettre en place
une
relation, qu'ils aient
confiance.
Acquiesce à la question « la qualité de
cette relation de confiance entre vous et l'enfant, peut être le fruit de
votre expérience ? »
|
Je n'aime pas ne pas faire les entrées parce que
ça permet de les répérer et eux de me
répérer...
|
Acquiesce à la question « Selon toi, ces astuces,
sont-elles le fruit de ton expérience ou bien est-ce plutôt
instinctif ? »
C'est la relation de confiance. [...] Tu le connais, le lien
s'est instauré.
|
Après en général, tu le repères.
Tu sais déjà comment il va être au retour de bloc.
|
Les facteurs
influençant le
développement du
niveau de
compétences
|
|
L'année de puériculture est vraiment très
serrée, on voit vraiment beaucoup de chose... Alors moi, j'ai appris
plein de choses parce que j'avais quand même travaillé un petit
peu, mais pas énormément, au contact des enfants...
|
J'ai appris beaucoup de choses parce que, de travailler,
ça permet quand même d'apprendre à gérer son
service, d'apprendre beaucoup de choses, etc
Avec l'expérience, on réussit quand même
mieux à les rassurer, on sait de quoi on parle.
|
Et bien c'est vrai, que j'ai évolué depuis que
j'ai commencé à travailler, parce que l'hypnoanalgésie,
c'est vrai que l'on n'en parlait pas, moi quand j'ai commencé.
|
Mais, il y a une part de la
personnalité, il y a
le
parcours, et ce que j'ai vécu
Après en général, tu le repères
Cette assurance découle
directement de
l'expérience, après hein
|
Je pense qu'il y a de l'acquis. Ça veut donc dire que
tu l'as appris. Moi, je sais que mon DU douleur, parce que le DU douleur traite
de la pédiatrie, et la formation m'ont vachement apporté.
|

|
|
|
|
aussi personnellement...
|
|
|
|
Attrait pour la
|
Ca a toujours été. J'ai
|
Ce n'était pas vraiment
|
Alors, moi, j'ai toujours
|
|
|
pédiatrie
|
toujours été beaucoup avec
|
mon choix de travailler
|
aimé travailler avec des
|
|
|
|
les enfants. J'ai toujours
voulu faire ça.
J'ai dit que je voulais être puéricultrice mais ils
m'ont
mise en dermatologie.
Donc j'étais avec les
personnes âgées, ce qui
n'était pas mon
truc.
|
avec les enfants à la base, mais bon, voilà...
Mais bon, après, c'est vrai qu'un service de chirurgie
pédiatrique, c'est vrai que
c'est agréable quoi, de
travailler avec les enfants.
|
enfants, déjà. Et, je pense que pour travailler
avec des enfants : il faut avoir un profil
|
|
|
|
|
Je me suis bien habituée, et je ne regrette pas.
|
|
|
Catégories
|
Thèmes
|
Sous-thèmes
|
|
Léa
|
|
|
|
Ninon
|
Laurence
|
|
Les caractéristiques
de l'anxiété
préopératoire du
petit-enfant
|
Les signes
d'anxiété préopératoire
manifestés par le
petit-enfant
|
Cris
|
|
|
|
|
|
|
il se met à crier parce qu'il te voit
|
|
Pleurs
|
|
|
|
|
|
De toute façon, c'est vrai qu'ils vont pleurer.
|
Un enfant qui crie, qui pleure
|
|
Repli sur soi
|
|
Souvent peu.
|
ils
|
dorment
|
un
|
Ils vont être refermés sur eux-mêmes
|
|
|
Absence communication
|
de
|
|
|
|
|
on ne va pas du tout réussir à communiquer avec
eux.
|
Tu fais juste un
questionnaire, déjà tu vois
|

|
|
|
|
|
s'ils arrivent à
répondre/pas répondre...
|
|
Absence de jeu
|
Un enfant qui joue, c'est un enfant qui est bien.
|
|
|
|
Opposition
|
|
Et puis, le fait de leur
mettre une blouse de bloc opératoire, certains enfants
veulent pas du tout la
mettre quoi.
|
|
|
Les situations
anxiogènes pour le petit-enfant
hospitalisé en
chirurgie
|
La séparation des
parents avant
l'entrée dans le
bloc opératoire
|
Je ne sais pas... C'est plus
le fait d'être opérer, et
d'être
séparé des parents.
Les petits surtouts ont du
mal à se détacher des
parents. Parfois, ils vont
être dans les bras des
parents, ça les rassure
plus.
|
Et bien, on n'a pas trop de retour...
|
Ouais... Tu vois, souvent, ils accompagnent.
|
|
Le fait d'être opéré
|
Je ne sais pas... C'est plus
le fait d'être opérer, et
d'être
séparé des parents.
|
|
|
XCII
|
Le manque de
préparation des
parents à
l'hospitalisation
|
|
L'attente avant
l'intervention
|
Mais voilà, plus les parents sont informés,
mieux ils expliquent à l'enfant, et moins il y a d'inquiétude. Le
fait de savoir comment ils vont s'endormir, etc, c'est des petits
détails mais ça permet de visualiser. Ca permet de repérer
un peu, ça dédramatise un peu l'opération
|
Quand ils font la séparation, quand les
personnes du bloc
opératoire viennent
chercher l'enfant, ils
s'occupent de lui tout de suite. Ils ne le font pas attendre, comme les adultes
peuvent attendre. Le fait d'attendre peut être une situation
anxiogène pour les enfants...
|
|
Alors, il y a des enfants, on va leur expliquer et ça
va très bien se passer. Ils ne vont pas être anxieux car les
parents ont bien expliqué
|
|
[L'appréhension de
l'hospitalisation dépend de] Comment ils ont
été préparés. Comment les parents les ont
préparés. Ça c'est d'une importance capitale.
|
XCIII
|
|
Ses expériences
préalables
négatives à
l'hôpital
|
|
|
je partais du principe qu'un enfant : il faut savoir s'il
est « vierge ou pas
d'hospitalisation ». S'il a
déjà eu un
contact avec des blouses blanches ou pas. Il
faut savoir que s'il n'a
jamais eu de contact avec les
blouses blanches, ton premier contact sera hyper
important pour sa vie
adulte et, la douleur, rentrer
à l'hôpital, et tout ça. Déjà, tu le sais. Ca
veut dire que toi, quand tu vas prendre en charge un enfant, tu sais
que tu es vachement
importante quoi
S'ils connaissent ou pas.
S'ils ont eu une bonne
expérience ou pas. Ça,
c'est déjà super important. S'ils
ont eu une bonne
expérience, ça se passera
bien
|
|
L'ambiance propre à l'hôpital
|
|
|
Il peut
impressionné.
|
être très
|
XCIV
|
|
|
|
|
Il se met à crier parce qu'il te voit.
|
|
Catégories
|
Thèmes
|
Sous-thèmes
|
Léa
|
Ninon
|
Laurence
|
|
La préparation de
|
Lors des
|
On a un parcours dans la
|
Et puis, c'est vrai que la
|
C'est pour ça que, souvent
|
|
l'enfant en amont
|
consultations
|
clinique qui existe pour
|
prise en charge au niveau
|
en consultation
|
|
Les facteurs
|
|
chirurgicales ou
|
l'instant, c'est le parcours
|
de la consultation de
|
d'anesthésie, je pense que
|
|
limitant l'anxiété
|
|
anesthésiques
|
« prévenance ». En fait, les
|
l'anesthésie, là, il y a
|
c'est là déjà que
|
|
préopératoire du
|
|
|
enfants peuvent rencontrer
|
l'association des Doudous
|
l'anesthésiste doit
|
|
petit-enfant
|
|
|
l'infirmière, le jour où ils
voient l'anesthésiste. Ça
nous permet de déjà
rencontrer l'enfant, de
lui
expliquer la tenue, lui
expliquer un peu le
déroulement, tout ça.
|
d'Aliénor : ils donnent un masque, l'enfant le garde,
il met de gommettes dessus. Donc, il y a tout un travail qui est fait en amont
pour
que l'enfant arrive aussi
plus détendu pour le jour
de l'intervention quoi.
|
vachement lui expliquer, le briffer... etc
|
|
L'administration de prémédication
médicamenteuse
|
|
Certains anesthésistes
mettent une prémédication. Soit en suppositoire,
soit en sirop, ca dépend.
|
|
Le but principal, c'est de
déstresser dès le début.
C'est quoi le but de la
prémédication ? C'est
que l'on sait que les gens qui
partent déstressés, quand
ils reviennent ils sont
|

|
|
|
|
|
mieux
|
|
La préparation et
l'information de
l'enfant par
l'infirmier
|
Concernant le
déroulement de
l'hospitalisation
|
J'explique le déroulement : qu'ils vont venir se faire
opérer etc...
|
|
Tu sais que un enfant : il faut toujours le rassurer, lui
parler, lui dire ce que tu vas faire.
|
|
Concernant la tenue
à porter au bloc
opératoire
|
J'explique la petite tenue
|
|
|
|
Concernant la
présence des
parents durant
l'hospitalisation
|
Après j'explique le
parcours : que les parents peuvent les accompagner
jusqu'à la porte et puis
voila. Les enfants plus ils
sont préparés, plus ils sont rassurés.
Ils comprennent pourquoi ils sont séparés, ils
savent
qu'ils vont retrouver les
parents après, ça, ils
comprennent bien.
|
|
Tu peux lui dire "Là, tu vas
partir, quand tu
reviendras
papa et maman seront là,
ils t'attendront, t'inquiète
pas". Tu vois ? Rassurant
un petit peu
|
XCVI
|
|
Concernant l'endormissement
|
Le fait de savoir comment
ils vont s'endormir, etc,
c'est des petits détails
mais ça permet de visualiser. Ca permet de repérer un peu,
ça dédramatise un peu
l'opération.
|
|
|
|
|
Concernant le type
|
|
A deux ans, ils n'ont pas
|
|
|
|
de douleur
|
|
encore la notion. Si le
|
|
|
|
postopératoire
|
|
médecin lui dit "ça va être une douleur
comme une
angine" : il va pas trop
comprendre, on va plutôt lui
dire "tu vas avoir mal à la gorge". A six ans, c'est
vrai qu'il va mieux
comprendre déjà donc.
|
|
|
|
|
|
On leur dit les choses.
|
|
|
|
A l'aide de livres
|
On a des petits livrets
|
On a un petit livre que les
|
|
|
|
explicatifs
|
SPARADRAP aussi que
l'on peut leur donner.
Ça
permet de repérer la tenue
|
parents ont en consultation,
qui explique l'anesthésie,
ce qu'il va se passer, la
|
|
|
|
|
des personnes qui sont au bloc, sa petite tenue à lui,
le masque pour s'endormir, des petites choses comme
ça...Ça permet de leur
|
pommade, le masque etc.
|
|
|
montrer.
Le fait de savoir comment ils vont s'endormir, etc, c'est des
petits détails mais ça permet de visualiser. Ca permet de
repérer un peu, ça dédramatise un peu
l'opération.
|
|
L'attitude
rassurante de
l'infirmier envers l'enfant
|
XCVIII
|
|
|
précis, mais : mettre en
place une relation, qu'ils
aient confiance. Avec
l'enfant, mais avec les
parents aussi du coup.
|
|
exemple, au lieu d'être
grande... Tu peux essayer de t'asseoir à
côté de lui
Tu ne laisses pas des
enfants. C'est la relation de
confiance. S'il doit rester
un peu plus longtemps, et que
tu ne peux plus le suivre, tu préviens l'enfant "tiens ça sera ma
collègue ect" c'est important. Tu le
connais, le lien s'est
instauré.
|
|
Les compétences
|
La distraction de
|
|
Et bien, moi je vais essayer
|
Tu peux essayer de jouer
|
|
de l'infirmier
|
l'enfant par
|
|
de faire partir l'enfant sur
|
un peu avec lui, pendant le
|
|
|
l'infirmier
|
|
des choses autre que
l'intervention quoi. "tiens
t'as un beau pyjama etc". Et
puis, éventuellement, lui
proposer des jeux donc.
|
questionnaire...
Il faut toujours être à
côté
d'eux, toujours les distraire.
donc il faut apprendre des chansons pour les enfants, et
voilà
|
On s'adapte à l'enfant.
on essaie de s'adapter pour que les choses se passent mieux
quoi.
A deux ans, ils n'ont pas encore la notion (de la douleur). A
six ans, c'est vrai qu'il va mieux comprendre déjà donc. On leur
dit les choses...
L'adulte c'est l'adulte, l'enfant c'est autre chose quoi
Un enfant, il comprend la magie, les fées, il croit en
tout ça. Toutes ces petites astuces...
Ça veut dire que pour un enfant, même si on te
presse, il ne faut pas te presser. Jamais pour un enfant.
L'enfant : tu prends le temps
Un enfant c'est du temps, c'est important
Après c'est possible qu'avec un enfant, ça ne se
passe pas très bien, parce
XCIX
|
L'adaptation de
l'infirmier à
l'enfant
|
|
La disponibilité de l'infirmier auprès de
l'enfant
|
|
A deux ans, ils ne se rendent pas bien compte... Mais à
six ans, si on leur explique avec le petit livret, qu'on leur détaille
bien tout : ils peuvent avoir peur, mais ils comprennent mieux ce qu'il se
passe.
|
C
|
|
|
|
|
qu'il ne fait que de pleurer
etc. Et toi aussi, des fois,
tu
as le droit d'être un peu...
|
|
|
|
|
|
Tu ne peux pas toujours être zen, cool, et tout
ça.
|
|
|
|
|
|
Dans ce cas, c'est bien de passer la main, parce qu'il peut
trouver une infirmière plus disponible. Des fois, voilà, tu as
plein de travail, et ta prise en charge ne sera pas la même quoi.
|
|
|
Le suivi et
|
Les amygdales, ils sont là
|
|
Déjà à partir du moment où
|
|
|
l'implication de
|
toute la journée donc ils me
|
|
tu prends en charge un
|
|
|
l'infirmier dans la
|
voient, moi, toute la
|
|
enfant, tu le prends du
|
|
|
prise en soin de
|
journée en fait. C'est la
|
|
début à la fin
|
|
|
l'enfant tout au
|
même personne qui est là
|
|
|
|
|
long de la journée
|
toute la journée. Ce suivi-
|
|
S'il doit partir au moment
|
|
|
|
là, que l'on met en place, c'est plus rassurant, de
voir
|
|
où tu es encore là, c'est toi qui finis quoi. Tu ne
laisses
|
|
|
|
toujours la même personne.
|
|
pas des enfants. C'est la relation de confiance.
|
|
|
|
|
|
S'il doit rester un peu plus longtemps, et que tu ne
peux plus le suivre, tu
préviens l'enfant "tiens
ça sera ma collègue ect" c'est important. Tu le connais, le lien
s'est instauré.
|
La présence des parents auprès de l'enfant
CI
|
L'assurance que
renvoie l'infirmier à l'enfant
|
|
L'expérience de
l'infirmier
|
Après parfois ils ne sont pas du tout rassurants pour
l'enfant...
|
Avec l'expérience, on réussit quand même
mieux à les rassurer, on sait de quoi on parle
|
Avec l'expérience, on réussit quand même
mieux à les rassurer, on sait de quoi on parle, il faut qu'on arrive
à créer une relation de confiance en leur disant "là,
ça va vraiment être quelque chose qui va te faire mal",
"là, essaie de te ressaisir un petit peu, ça va aller", je pense
que ça joue
Et bien, les parents ne sont forcément une aide ici.
Les parents peuvent très bien augmenter l'anxiété de
|
De toutes manières, quelqu'un qui est stressé,
c'est qu'il ne comprend pas. Il faut qu'en face de lui, il ait quelqu'un qui
lui explique comment ça se passe, et quelqu'un qui soit sur de lui.
Il faut expliquer, et surtout montrer que tu connais les
choses
|
Moi, j'aime qu'il y ait pas les parents. Il me faut les
parents.
|
Après, surtout avant le bloc, je vois les parents qui
pleurent juste avant que l'enfant entre dans le bloc... c'est flagrant, ils
stressent l'enfant quoi. Les parents sont hyper inquiets, ils transmettent,
sans le vouloir, l'inquiétude aux enfants.
Les petits surtouts ont du mal à se détacher des
parents. Parfois, ils vont être dans les bras des parents, ça les
rassure plus.
|
|
l'enfant parce qu'ils vont être stressés.
En tant que parents, on a tendance quand même à
transmettre... l'enfant sent plus ou moins nos émotions. Après,
les parents ont une place assez importante auprès de leur enfant hein.
Sauf si effectivement, ils sont angoissants pour l'enfant. Là, on essaie
de leur faire comprendre mais bon...
|
|
Après, il y a un ou deux parents qui peuvent être
nocifs des fois... Des parents plus « porteurs de soucis » quoi.
Parce qu'ils sont trop stressés, et qu'ils transmettent le stress
à l'enfant, donc, notre rôle c'est aussi de déstresser les
parents, ce qui fait qu'ils détressent l'enfant
|
CII
L'utilisation de
|
tablettes tactiles
|
|
Là, quand un enfant on va faire l'accueil, si c'est un
peu difficile, on va sortir la tablette : tout de suite,
généralement, il commence à sourire, il va aller sur la
tablette, et on va le sentir beaucoup plus détendu.
Mais je pense que depuis
|
CIII
|
|
|
|
qu'il y a les tablettes... Ils se prennent en photo avec les
parents les enfants. Le
but c'est qu'ils puissent
regarder les photos, qu'ils
voient les photos de leurs parents, pour qu'ils soient rassurés. Je
pense que ça atténue leurs angoisses.
c'est vrai que maintenant
on la tablette donc,
effectivement, elle aide
quand même bien à
diminuer l'anxiété
en
préopératoire.
|
|
|
Le recours à
|
|
|
On va aussi utiliser des
|
Non... Mais je veux me
|
|
l'hypnose et
|
|
|
métaphores pour expliquer
|
former en hypnose.
|
|
l'hypnose
|
|
|
les choses.
|
|
|
conversationnelle
|
|
|
|
Parce que justement, je
trouve que l'hypnose
conversationnelle, par
exemple, avec des enfants, c'est super
bien quoi.
|
|
|
|
|
|
Dans l'hypnose
conversationnelle, tu
choisis un peu tes mots
|
|
|
|
|
|
quoi. Tu fais attention à ne
pas utiliser de termes
porteurs de sens négatifs,
par exemple. Le but c'est de détourner l'attention du
patient sur un point de
fixation.
|
|
|
|
|
|
Nous, au bloc les
anesthésistes sont
beaucoup formés en
hypnose pour
l'endormissement et la
gestion de l'anxiété,
mais les infirmières ne sont pas
formées en amont
justement, c'est dommage.
|
|
Catégories
|
Thèmes
|
Sous-thèmes
|
Léa
|
Ninon
|
Laurence
|
|
Le rôle et la place des parents dans la prise en charge du
petit-enfant
hospitalisé en
chirurgie
pédiatrique
|
La préparation
préopératoire de
l'enfant
|
Physique
|
On leur donne tous les petits conseils : d'être bien
à jeun...
|
Ils vont être stressés par le
fait d'être à jeun, par
exemple. Ils disent
« bah non, elle va pas supporter d'avoir faim ».
|
|
|
Psychologique
|
Ceux que l'on rencontre ça
peut aider à préparer
l'enfant, sinon c'est eux
|
Alors, il y a des enfants, on
va leur expliquer et ça
va
très bien se passer. Ils ne
|
Comment ils ont été
préparés. Comment les
parents les ont
préparés. Ça
|
qui préparent seuls mais...
Mais voilà, plus les parents sont informés,
mieux ils expliquent à l'enfant, et moins il y a d'inquiétude.
Ils sont installés en
chambre directement.
Souvent les parents sont
avec les enfants
directement. Ils les
accompagnent jusqu'à la porte
du bloc et la séparation se fait avant qu'ils soient endormis. Mais en
salle de réveil, ils sont sans les parents...
Il y a un anesthésiste qui fait venir les parents en
salle de réveil, une fois qu'ils sont ex-tubés. Il y en a qu'un
seul. Les autres ne le font pas car les locaux ne sont pas du tout
adaptés.


|
L'accompagnement de l'enfant dans le
déroulement de
l'hospitalisation
|
|
vont pas être anxieux car les parents ont bien
expliqué.
|
|
Après, les parents ont une place assez importante
auprès de leur enfant hein.
En fait, ils accompagnent l'enfant jusqu'à
l'entrée du bloc opératoire, ils voient l'anesthésiste. Et
les parents remontent après, ils ne peuvent pas l'accompagner dans le
bloc même.
|
|
c'est d'une importance capitale.
|
|
Accompagnement jusqu'au bloc opératoire.
Je pense qu'il faut totalement leur donner leur place dans le
service.
Moi, j'aime qu'il y ait pas les parents. Il me faut les
parents.
|
Les parents, on ne peut pas les mettre de côté.
Surtout avant le bloc, je vois les parents qui pleurent juste
avant que l'enfant entre dans le bloc... C'est flagrant, ils stressent l'enfant
quoi. Les parents qui sont hyper inquiets, ils transmettent sans le vouloir,
l'inquiétude aux enfants.
Mais voilà, plus les parents
Et bien, les parents ne sont forcément une aide ici.
Les parents peuvent très bien augmenter l'anxiété de
l'enfant parce qu'ils vont être stressés.
En tant que parents, on a tendance quand même à
transmettre... l'enfant sent plus ou moins nos émotions

|
L'apport d'informations concernant l'enfant auprès de
l'IDE
|
|
La participation à la gestion de
l'anxiété
préopératoire de
l'enfant
|
|
Le parent : c'est lui qui connait. Donc, si toi tu sais pas,
tu leur dis "mais vous trouvez son comportement normal ? il pleure normalement
? D'habitude il est fatigué comme ça ? Il
chouigne comme ça
d'habitude ?" Et... les
parents, ils le savent mieux que toi de toutes
manières.
|
|
Moi, j'aime qu'il y ait pas les parents. Il me faut les
parents.
Après, il y a un ou deux parents qui peuvent être
nocifs des fois...
Des parents plus « porteurs de soucis » quoi. Parce
qu'ils sont trop stressés, et qu'ils transmettent le stress à
l'enfant, donc, notre rôle
|
CVII
|
|
|
sont informés, mieux ils
expliquent à l'enfant, et
moins il y a
d'inquiétude.
|
|
c'est aussi de déstresser les parents, ce qui fait qu'ils
détressent l'enfant
|
|
|
|
Les petits surtouts ont du
mal à se détacher des
parents. Parfois, ils vont
être dans les bras des
parents, ça les rassure
plus.
|
|
|
|
La prise en charge
|
|
En ambulatoire, ils ont
|
|
|
|
postopératoire de
|
|
tendance à être là de moins
|
|
|
|
l'enfant à domicile
|
|
en moins de temps, donc il faut qu'ils sachent gérer,
après, pour la sortie.
|
|
|
|
|
|
Tout ce qui est médicament
per os, j'essaie de les
responsabiliser tout de
suite dans la prise en
charge et au traitement
pour la sortie.
|
|
|
CVIII
Catégories
|
Thèmes
|
Sous-thèmes
|
Léa
|
Ninon
|
Laurence
|
|
La prise en soin de
la douleur
postopératoire par
l'infirmier en
service de chirurgie pédiatrique
|
Les moyens utilisés par l'infirmier pour soulager la
douleur postopératoire
|
L'évaluation de la douleur
|
|
|
Après quand un enfant a
mal, il faut d'abord lui
demander où il a mal... Parce
que les enfants, en
fonction de l'âge ils ne
savent pas trop comment
s'exprimer, tout ça.
|
|
La dispensation
d'antalgiques
|
Et en fait, après, ils sont
sous Dopliprane et ils
ont
du Topalgic en si besoin,
entre les doses du
doliprane, ou en même
temps, ça dépend.
Globalement, ils sont bien
|
Donc après soit, c'est les
médicaments qu'il faut
donner en systématique
|
En général, on essaie de leur donner les
antalgiques qu'il faut.
|
|
L'apport
d'alimentation froide
|
Ils boivent et ils mangent
quatre heures après
l'opération. Ça joue
sur la
douleur, le fait qu'ils
boivent ou mangent du frais...
|
|
|
|
La distraction
|
|
Ou bien en retour de bloc,
bah, essayer de les
faire
penser à autre chose, de les
|
Après au retour du bloc opératoire, il ne faut
jamais
les surprendre. Il faut
|
|
|
|
|
|
faire sortir de la chambre pour qu'ils ne restent pas
centrés sur leur douleur.
|
toujours être à côté d'eux, toujours
les distraire. Dès que tu fais quelque chose, tu les distrais.
|
|
|
Le soutien
|
|
|
|
Après tu lui dis "t'inquiète pas, tes parents ne
vont pas
partir, ils restent
maintenant avec toi, le bloc s'est bien
TRES bien passé, pas de souci, si tu as mal :
|
|
|
|
|
|
|
on te donnera un produit magique" voilà. Ce genre de
choses.
|
|
|
L'adaptation
|
à
|
|
|
Après quand un enfant a
|
|
|
l'enfant
|
|
|
|
mal, il faut d'abord lui
demander où il a mal...
|
|
|
|
|
|
|
Parce que les enfants, en
fonction de l'âge ils ne
savent pas trop comment
s'exprimer, tout ça. Il faut lui demander où il a mal.
|
|
|
|
|
|
|
Et quand tu lui donnes le médicament, il faut savoir
lui dire que ça va guérir mais pas tout de suite, tu
peux lui dire que c'est
|

|
|
|
|
|
magique par exemple, ça il
|
|
|
|
|
|
comprend. Un enfant, il
|
|
|
|
|
|
comprend la magie, les
|
|
|
|
|
|
fées, il croit en tout
|
|
Catégories
|
Thèmes
|
Sous-thèmes
|
Léa
|
Ninon
|
Laurence
|
|
Les caractéristiques
|
Perception de la
|
Intensité ressentie
|
La douleur postopératoire
|
C'est quand même une
|
Le problème c'est qu'ils
|
|
de la douleur
postopératoire
induite par
l'amygdalectomie, chez le petit-enfant
|
douleur
|
par le petit-enfant
|
de l'amygdalectomie est
une douleur plutôt forte, mais qui est plutôt bien
maîtrisée en fait.
|
douleur assez importante,
l'amygdalectomie, c'est
de
l'équivalence d'une angine.
|
n'ont rien, et quand ils
reviennent ils ont hyper
mal...
|
|
|
|
Mais c'est vrai que la
douleur est bien gérée
maintenant donc, c'est
difficile à expliquer, à
évaluer.
En général ils sont plus douloureux le
lendemain, je trouve. Je pense qu'il n'y a pas eu tout ce qu'il y a au bloc, le
jour de l'opération.
|
Mais, c'est qu'après
lorsqu'ils reviennent, qu'ils sentent vraiment la douleur.
Mais certains enfants, avec
les médicaments
systématiques, ça va bien
se passer
|
|
|
|
|
Des fois, ils dorment très bien la nuit par exemple,
donc ils ont eu un
antalgique le soir mais rien pendant la
nuit donc...
|
|
|

|
|
Différences selon
l'âge des enfants
|
|
Euhm, la douleur dépend complètement des
enfants. A deux ans, les enfants sont un peu moins douloureux. Plus ils
grandissent, plus la douleur est importante
|
|
|
|
Atténuation grâce
|
La douleur postopératoire
|
Mais certains enfants, avec
|
Parce que souvent en post-
|
|
|
aux stratégies
|
de l'amygdalectomie est
|
les médicaments
|
op, ils ont quand même
|
|
|
antalgiques adaptées
|
une douleur plutôt forte, mais qui est plutôt bien
maîtrisée en fait.
|
systématiques, ça va bien se passer
|
tout ce qu'il faut pour la
douleur. La douleur est
essentiellement gérée en
salle de
réveil.
|
|
|
|
Maintenant, il y a
beaucoup de médicaments qui sont donnés dès
le bloc
opératoire, grâce à la
perfusion
|
|
|
|
|
|
Ils n'attendent pas que
l'opération soit finie, que les enfants soient
réveillés
pour donner des
antalgiques, ils donnent dès le bloc
opératoire. Ils en redonnent en salle de réveil
|
|
|
|
|
|
Généralement, avec le
|
|
|
|
|
|
Doliprane et Topalgic, c'est bien géré je
trouve.
|
|
|
J'allais dire que on les a pas forcément en post-op...
Du coup, on ne les voit pas tout le temps. Après, ça
dépend des cas. Il y en a qui vont être super anxieux et ça
va très bien se passer. Et certains qui vont rester effectivement sur
leur anxiété, le moindre petit truc ça va être...
Si ça peut avoir un lien avec l'anxiété
d'avant quand même mais... C'est vrai qu'un enfant qui est anxieux en
pré-op oui, ça va être plus difficile quand même je
pense... Il va rester avec cette anxiété-là. Sauf si,
finalement, il n'est pas douloureux et qu'il va réussir à se
détendre. Là ça va bien se passer.
CXII

|
Les facteurs
pouvant majorer les scores de douleur postopératoire
|
|
L'anxiété
préopératoire du petit-enfant
|
L'éducation du
petit-enfant
|
Sur la gorge, pas vraiment...
Mais sur l'amygdalectomie
en elle-même... pas
franchement.
|
Plus, je dirais, oui, en fonction du tempérament, de
l'éducation...
|
Quelqu'un qui part anxieux, on sait qu'il va revenir : il va
plus se plaindre. Le but
principal, c'est de
déstresser dès le
début
C'est quoi le but de la prémédication ? c'est
que l'on sait que les gens qui partent déstressés, quand ils
reviennent ils sont mieux. Plus les gens partent dans de bonnes conditions, et
mieux est le retour. Et ça, chez les enfants tout pareil.
|
Un enfant qui tombe ou qui se blesse, à qui tu ne dis
rien, tu dis "boh ça va, ça va aller" tu vois, cet enfant
CXIII
|
|
|
|
|
là il sera plus dur à la douleur. Donc, tu vois,
en tout cas le rapport avec les parents et les enfants... tu vois un peu
comment ça va se passer. Le rapport qu'il a déjà eu, lui,
à la douleur.
|
|
|
|
|
|
Comment ses parents se sont comportés quand il avait
mal au ventre etc, ça c'est vachement important aussi
|
|
|
Le tempérament du petit-enfant
|
Il y a vraiment des
différences de tempérament des enfants,
plutôt.
|
|
|
|
|
Les croyances du
|
Sur la perfusion, peut être
|
Le cathéter : ça va être
|
|
|
|
petit-enfant vis-à-
vis de la perfusion
|
plutôt. Par exemple, ils
sont fixés sur la perfusion, ils ne se plaignent que de la
perfusion, en fait
|
immense...
|
|
|
|
|
Ils n'aiment pas la
perfusion, ça, ça peut leur faire peur. Et je
dirais que leur peur de ça, fait qu'ils vont avoir mal
|
|
|
Résumé
Quand l'anxiété majore la douleur
postopératoire
Durant ma troisième année de formation en soins
infirmiers, j'ai vécu, lors d'un stage effectué au bloc
opératoire pédiatrique, une situation qui m'a marquée...
Au point, aujourd'hui de constituer le point de départ de ce
mémoire. Cela a été pour moi le premier contact
auprès de l'enfant hospitalisé. L'angoisse, manifestée
notamment par les jeunes enfants à leur arrivée au sein du bloc
opératoire, m'a interpellée en tant qu'étudiante, mais
surtout en tant que future soignante. Quelles sont les conséquences de
cette anxiété préopératoire sur le petit-enfant ?
L'infirmier de chirurgie pédiatrique a-t-il un rôle à jouer
dans la gestion de celle-ci ? De mon questionnement s'en ai suivi
l'établissement de la problématique suivante « En quoi
l'expérience de l'infirmier, auprès d'un petit-enfant anxieux et
de ses parents, en service de chirurgie pédiatrique, influe sur la
perception de la douleur postopératoire induite par l'amygdalectomie ?
». Pour tenter d'apporter des réponses à cette question,
j'ai choisi d'employer une méthodologie de recherche de type
qualitative. J'ai ainsi mené trois entretiens semi-directifs
auprès de professionnels infirmiers. Les résultats de nos
échanges montre qu'un lien significatif existe entre le niveau
d'anxiété préopératoire manifesté par le
petit-enfant et les scores de douleur postopératoire exprimés.
Par ailleurs, il ressort également que l'expérience de
l'infirmier, tant auprès de l'enfant et que de ses parents, permet de
limiter l'anxiété préopératoire du petit,
grâce, notamment, à la mise en place d'approches psychologiques et
l'attitude de l'infirmer dans la communication. Par ailleurs, il s'avère
que la prise en charge de l'anxiété préopératoire
présente bien des avantages pour l'enfant. Ainsi,
l'anxiété mérite d'être plus
considérée et ses moyens d'évaluation, plus
répandus.
Mots clés
petit-enfant ; anxiété préopératoire
; douleur postopératoire ; expérience infirmière ;
approches psychologiques
|
|



