Table des matières
Dédicace ....................................................................................................i
Remerciement.............................................................................................ii
SOMMAIRE
A.ÉTUDE PRÉLIMINAIRE
1. RAPPEL DE LA DEMANDE
2. MÉTHODOLOGIE DE L'ÉTUDE PRÉLIMINAIRE
3. CONTEXTE
4. LE PROCESSUS ET LE SYSTÈME DE GESTION DE LA FACTURATION
5. PROBLÈMES
6.ÉVALUATION DE LA FAISABILITÉ
7. RECOMMANDATIONS
8. PROPOSITION DE PROJET
9. ANNEXE 1 - FRONTIÈRE DU PROCESSUS
10. ANNEXE 2 - LISTE DES ÉVÉNEMENTS
11. ANNEXE 3 - DÉTERMINANTS DE LA FRONTIÈRE DU
PROCESSUS
B.DIAGNOSTIQUE DE L'EXISTANT
1. MODÈLE DU PROCESSUS D'AFFAIRES
2. FICHE DE DOCUMENTATION DE PROBLÈME
3. ANALYSE CAUSALE
4. TABLEAU SYNTHÈSE DE L'ANALYSE CAUSALE
C.PROPOSITION D'UN NOUVEAU PROCESSUS DE GESTION DE LA FACTURATION
1.ÉLIMINATION DES CAUSES DES PROBLÈMES ACTUELS
2. TIRER PROFIT DES NOUVELLES TECHNOLOGIES
3.ÉLÉMENTS DE SOLUTION
4. MODÈLE DU NOUVEAU PROCESSUS
D.PROPOSITION D'UN NOUVEAU SYSTEME D'INFORMATION
1. CONCEPTION DE LA BASE DE DONNÉES
1-MODEL CONCEPTUEL DE DONNEES
2-MODEL LOGIQUE DE DONNEES
3-SCRIPT SQL
2. FLUX SORTANTS
3. DIAGRAMME DE FLUX DE DONNEES (DFD
4. FLUX ENTRANTS
5. INTERFACES HOMME-MACHINE (IHM)
CONCLUSION
SOMMAIRE
Ce présent document engorgeles études portant
sur l'analyse et la conception d'un système d'information de gestion de
l'accueil/facturation, de la consultation et de l'hospitalisation du centre de
santé du10ème . Ces différentes parties sont :
l'étude préliminaire, le diagnostic de l'existant, la proposition
d'un nouveau processus de gestion de la facturation et la proposition d'un
nouveau système d'information.
Suite au vouloir de la direction du centre, de consommer une
rupture par rapport son mode mode de gestion archaïque et de revoir en
profondeur le processus d'affaire et le système d'information de gestion
de l'accueil/facturation, de consultation et de l'hospitalisation, une
équipe d'étudiants analystes a été mise sur pied,
afin de réaliser ce projet. Basé sur les recommandations de
l'équipe, les principaux problèmes ont été
identifiés comme suit :
v Processus de l'accueil/ facturation assez long ;
v Processus de consultation non dynamique avec leur outil
technique rudiment ;
v Erreurs et difficultés dans la conception manuelle
des fiches de consultation ;
v Lenteur et irrégularité dans l'attribution
salle et lit dans l'hospitalisation.
La méthodologie de l'étude préliminaire
est principalement basée sur la collecte d'informations à travers
les différentes interviews réalisées dans les
unités que forme l'hôpital.
Les objectifs d'un nouveau processus d'affaires (PA) et du
système d'information (SI) ont été établis comme
suit :
v Rendre le travail du personnel de l'accueil et facturation
facile, dans la procédure d'octroiement du ticket au patient;
v Réduire le temps et procéder plus de dynamisme
dans l'élaboration et la conception du document de
consultation ;
v Améliorer la qualité et rendre plus dynamique
la procédure d'attribution de salle et lit pour l'hospitalisation du
patient.
L'étude préliminaire réalisé,
nous a permis dedétecter les principaux problèmes qui,de leurs
origine est, la non-informatisation de son système de gestion. Les
aspects organisationnels, techniques et financiers semblent être
parfaitement en place pour la réalisation de ce projet. L'aspect
temporel sera gérer pour la réalisation technique du nouveau
système d'information et de gestion.
CHAPITRE 1 : DIAGNOSTIC DE L'EXISTANT
1. Rappel du mandat
Le centre de santé de 10eme Ex RIAOM, est une structure
d'un niveau plus élevé que le poste de santé. C'est une
entité, qui, par sa position géographique regorge de nombreuse
sollicitation en matière de soin. Ainsi, le nombre de patients est en
perpétuel évolution rendant le travail plus difficile à
gérer. Mais force est de constater que la structure ne dispose pas
d'un système d'information performant qui pourra répondre aux
impératifs de la demande de service de plus en plus croissante.
C'est dans cette logique et en étroite collaboration
avec la direction de la structure de santé qu'il est important de
diagnostiquer le processus d'affaire (PA) de l'accueil / facturation, de
consultation et de hospitalisation et d'en proposer un nouveau système
qui répondra aux impératifs de flexibilités et de
réactivités.
Ainsi, un nouveau processus d'affaire (PA)
doit être mise en place et qui se chargera avec l'appui du nouveau
progiciel identifié d'automatiser les traitements que nécessite
l'accueil / facturation, la consultation et l'hospitalisation. Ce processus
d'affaire doit être appuyé par la modernisation du système
d'information (SI) et de sa gestion. Ce nouveau processus sera d'une
importance capitale car elle aura comme objectifs de :
Ø Réduire le temps d'attente des patients ;
Ø Améliorer les conditions de travail de
l'ensemble du personnel opérationnel ;
Ø D'élaborer une très bonne gestion,
dans le cadre de l'accueil et facturation ;
Ø D'élaborer une très bonne gestion,
dans le cadre de la consultation ;
Ø Accorder un climat paisible dans la section de
l'hospitalisation ;
En outre, il s'agira également de réaliser,le
système d'information avec une gestion de sa base de donnée,
destiné à la gestion de sa couverture de l'entité
organisationnelle ; et la planification de l'activité
déroulante des procédures.
2 .Pose du Diagnostic
La pose du diagnostic constitue une étape fondamentale
dans la mise en valeur du SI.
Ce faisant, il consiste à donner un jugement dans les
dysfonctionnements.
1) problèmes des SI et PA actuel, leurs impacts
et leurs causes.
|
problèmes
|
causes
|
Conséquences
|
|
Difficulté et erreur pour gérer les tickets.
|
· Perte de temps dans le travail.
· Perte d'argent
· Risque d'erreur
|
· Risque d'erreur dans la comptabilité.
· Risque de provoquer un déficit dans son chiffre
d'affaire.
|
|
Difficulté dans le déroulement de la consultation;
car les matériels utilisés sont dérisoire.
|
· Insuffisance dans les résultats assortis de
consultation.
· Perte de temps en utilisant le Word.
· Risque d'erreur et de perte de donnée sur la
gestion du patient.
|
· Le traitement des consultations se fait avec un outil
technique peu performant.
· Le traitement des actes de consultation et
d'hospitalisation se fait sous Word.
· Absence de logiciel médical.
|
|
Peine pour l'obtention d'information dans l'attribution salle et
lit
|
· Retard dans la prise de décision.
· Lenteur dans la circularisassions des informations.
|
Absence de système de gestion coordonnée à
travers tout le centre de santé.
|
3. Recommandation et faisabilité.
Ø Suggestions et
recommandations.
De ce fait, après avoir eu connaissances de l'existence de
problème, nous recommandons des solutions:
v Développer un système de gestion qui prendra en
compte tout le secteur de soins et de gestion d'une manière globale avec
la démarche Merise dans l'étude de l'existence et Talbot/Rivard
dans le nouveau processus suivant la méthode UML qui sera
incrémenté dans une application gérant la base de
donnée.
v Impliquer tout le personnel qui a un rôle a joué
dans les unités de pointes du centre en leur offrant un cadre
d'accès direct au système.
v Former le personnel pour l'usage du système.
Ø Evaluation de la
faisabilité.
· Organisationnelle
Les membres de la direction sont, pour la plupart, en faveur
du changement et chacun est conscient que la situation actuelle ne peut se
perpétuer sans danger pour l'hôpital. La majorité des
employés sont d'accord pour le changement. La situation
organisationnelle nous apparaît donc favorable à la
réussite du projet.
Les employés de l'hôpital n'ayant pas une culture
informatique très poussée verront une capacité
d'adaptation aux nouvelles technologies de l'information et de la communication
plutôt difficile. Pour se faire, il leur faut d'acquérir une
formation ou séminaire, dans le but de comprendre l'utilisation du
nouveau système qui devrait être réalisé.
· Technologique
L'hôpital disposant presque dans chaque bureau un
Pentium4. Cependant, nous n'excluons pas de recommander à la direction
de l'hôpital d'effectuer un achat d'un serveur lors du déploiement
du nouveau système.
· Temporelle
Le délai accordé pour effectuer ce travail
semble acceptable, car il nous a permis de regrouper certaine donnée
nécessaire dans la réaliser de ce projet.
· Financière
L'environnement financière constitue
l'élément central pour la gestion de l'hôpital. De ce
fait, une bonne santé financière de l'hôpital et la
détermination des dirigeants sont propices, à la
réalisation du projet et, lui permettent de considérer un
emprunt bancaire et/ou de puiser à même ses fonds propres
pour financer la mise sur pieds de ce projet.
|
LES OUTILS D'ETUDE DE l'EXISTANCE
I. Tableau des déterminants de la
frontière.
A. Processus de gestion du service d'accueil et de
facturation.
|
composantes
|
Descriptions
|
|
input
|
filiation,
|
|
fournisseur
|
Patient,
|
|
output
|
Facture ticket
|
|
clients
|
Patient,
|
|
activités
|
Enregistrer demande, Enregistrer filiation, facturation du type
de ticket, réception facture, authentification des tickets,
|
|
Service impliqués
|
Service d'accueil, service de facturation,
|
|
|
|
Personnes impliqués
|
Caissier de ticket, comptable, caissier.
|
|
Interface avec d'autre processus
|
Agent de surface, relais communautaire.
|
|
Activités exclus du processus
|
Vérification de la conformité du ticket.
|
B. Processus de gestion de la consultation.
|
composantes
|
Descriptions
|
|
input
|
ticket consultation
|
|
fournisseur
|
Patient.
|
|
output
|
Bulletin d'ordonnance, fiche transfert
|
|
clients
|
Patient,
|
|
activités
|
recevoir ticket, consulter malade, établir dossier
médical, prescrire ordonnance, fixer les rendez-vous,
transférer malade.
|
|
Service impliqués
|
Service de consultation, service hospitalisation,
Service de transfert.
|
|
|
|
Personnes impliqués
|
Médecin, infirmier(e), aide et assistant infirmier,
pharmacien.
|
|
Interface avec d'autre processus
|
Agent de surface, relais communautaire.
|
|
Activités exclus du processus
|
Prise en charge du malade, paiement facture consultation.
|
3.processus de gestion de
l'hospitalisation:
|
composantes
|
Descriptions
|
|
input
|
Demande d'hospitalisation
|
|
fournisseur
|
Patient.
|
|
output
|
Fiche d'hospitalisation, accord TOM.
|
|
clients
|
Patient,
|
|
activités
|
Recevoir dossier, établir dossier médical,
vérifier disponibilité des salles et des lits, attribuer salle et
lit aux malades, enregistrer l'information sur le malade, facturer
l'hospitalisation accorder TOM.
|
|
Service impliqués
|
service d'attribution de lit, service de garde.
|
|
|
|
Personnes impliqués
|
Equipe garde (médecin, infirmier(e), aide et assistant
infirmier.)
|
|
Interface avec d'autre processus
|
Agent de surface, relais communautaire.
|
|
Activités exclus du processus
|
Réception de la facture, paiement facture consultation.
|
2.Diagramme de frontière.
a. Processus de gestion du service d'accueil et de
facturation.
PERSONNE EFFECTUANT LES TACHES :
Caissier
Comptable
SERVICES Impliqués :
Service d'accueille
Service de facturation
Patient
filiation
factureTicket patient
Fig.1 .Diagramme de frontière du processus de
gestion du service d'accueil et de facturation.
b. Processus de gestion de la consultation.
Personne effectuant des taches :
Médecin
Infirmier
Aide et assistant infirmier
Pharmacien
Services impliqués :
Service de consultation
Service de facturation
Service de transfert
Patient
fiche de transfert patient
Ticket consultation
Fig.2 .Diagramme de contexte du processus de gestion
de la consultation.
c. Processus de gestion de
l'hospitalisation.
Personnes effectuantfiche
d'hospitalisation
Demande Les taches:
patient
Patient d'hospitalisation médecin de
gardeAccorder TOM
Infirmier
Aide et assistant
Infirmier
Service impliqués:
Service d'attribution de lit
Service de garde
Fig.3 .Diagramme de frontière du processus de
gestion de l'hospitalisation.
3 .Diagramme de contexte.
a. Processus de gestion du service d'accueil et de
facturation.
Patient
filiation
SI DE LA
Facture Ticket GESTION DE
L'ACCUEIL ET
FACTURATION
Fig.4 .Diagramme de contexte du processus de gestion
du service d'accueil et de facturation.
b. Processus de gestion de la consultation.
Ticket consultation SI
Patient DE LA GESTION
Fiche d'ordonnance DE LA
CONSULTATION
Fig.5 .Diagramme de contexte du processus de gestion
de la consultation.
c. .Processus de gestion de
l'hospitalisation.
S I
Patientdemande d'hospitalisation
Du
Gestion de
Accorder un TOM L'hospitalisation
Fiche d'hospitalisation
Fig.6 .Diagramme de contexte du processus de gestion
de l'hospitalisation.
4)Liste des
événements.
1) fournir filiation au service d'accueil (I)
2) présenter le ticket de consultation au médecin
(I)
3) Demander une hospitalisation(I)
4) la facture du ticket valable pour 24/24h (T)
5) préparer bulletin d'ordonnance une fois par semaine
(T)
6) préparer la fiche de transfert (T)
7) établir la fiche d'hospitalisation (T)
8) accorder un TOM de séjour d'hospitalisation (T)
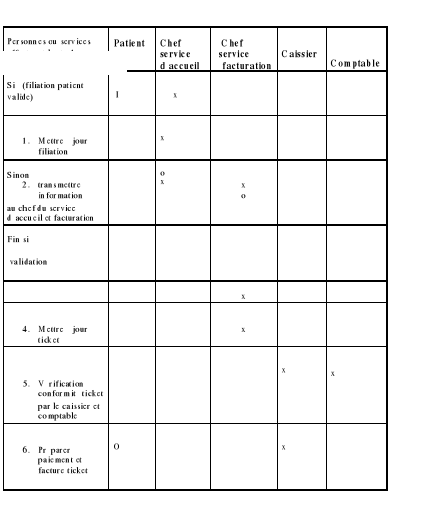
5.Matrice des responsabilités
a. Tableau : matrice de responsabilité de
la gestion du service d'accueil et de la facturation :
b. Tableau : matrice de responsabilité de
la gestion du service de consultation.
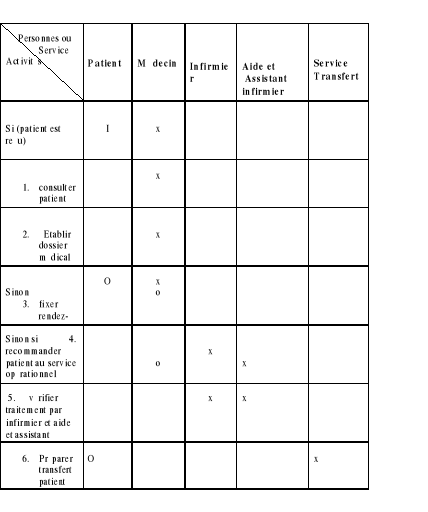
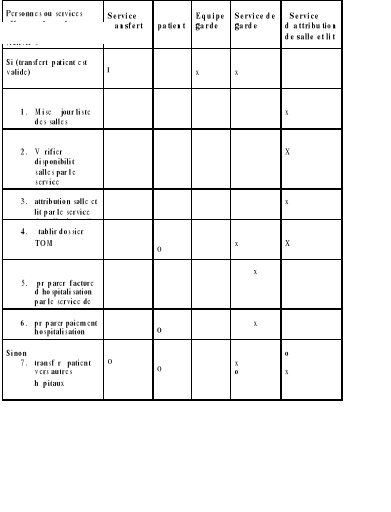
Tableau : matrice de responsabilité de la
gestion du service del'hospitalisation.
|
6 .Modèle ANSI du processus
étudié.

FIG:7 Modèle ANSI du processus de gestion du
service d'accueil et facturation.

|
FIG 8: Modèle ANSI du processus de gestion de
la consultation.

FIG 9: Modèle ANSI du processus de gestion
d'hospitalisation.
7.Fiches de documentation des
problèmes
|
FICHE DE DOCUMENTATION DE PROBLÈME
|
|
Système: Gestion de la l'accueil et
facturation
|
Analyste : Equipe d'étudiants
|
|
Énoncé du problème
· Enorme Perte de temps dans les procédures
d'attribution et de vente de ticket. Ceci entraîne des erreurs dans les
tickets, des redondances aussi sont observées, plusieurs patients sont
surpris de cette apparente négligence.
|
Sources
Analyses du groupe
|
|
Causes probables
ue
|
Sources
1. Caissier
2. Chef service accueil et facturation
3. comptable
|
I PROBLEMES
|
CAUSES
|
OBJECTIFS
|
SOLUTIONS
|
|
1. Erreur dans les tickets, perte d'argent
|
1. La date de validité des tickets
doit être mentionnée à chaque fois
|
1. Diminuer de 98% le nombre de ticket pour lesquelles on observe
des pertes d'argents et de 100% le nombre de ticket impayées
|
1. Faire générer automatiquement la date de
validité des tickets en mettant en place un système de gestion
automate.
|
|
FICHE DE DOCUMENTATION DE PROBLÈME
|
|
Système: Gestion de la consultation
|
Analyste : Equipe d'étudiants
|
|
Énoncé du problème
· Enorme perte de temps dans l'attente des
résultats après consultation. Ceci provoque ou bien occasionne
des erreurs ou fuite des malades, temps de traitement aussi long.
|
Sources
Analyses du groupe
|
|
Causes probables
1. Manque de logiciel informatique et
télémédecine
2. Absence de matériel technologique moderne.
Mama
que
|
Sources
1. médecin
|
II. PROBLEMES
|
CAUSES
|
OBJECTIFS
|
SOLUTIONS
|
|
1. lenteur dans l'attente de résultat
|
1. les résultats des diagnostics s
doit être su à temps réel.
|
1. Diminuer les pertes de temps dans les attentes de
résultat ;
2.établir un système automate de gestion.
|
1. concevoir un système informatique automate ;
renouveler le l'outil matériel.
|
|
FICHE DE DOCUMENTATION DE PROBLÈME
|
|
Système: Gestion de
l'hospitalisation
|
Analyste : Equipe d'étudiants
|
|
Énoncé du problème
· Enorme Perte de temps dans les procédures
d'hospitalisation. Ceci entraîne des erreurs dans l'attribution des
lits, des redondances aussi sont observées dans l'exécution de
certaine tache.
|
Sources
Analyses du groupe
|
|
Causes probables
1. Manque de logiciel informatique et
télémédecine
2. Absence de matériel technologique moderne.
|
Sources
1. Equipe garde.
|
II PROBLEMES
|
CAUSES
|
OBJECTIFS
|
SOLUTIONS
|
|
1. Erreur dans l'attribution de lit, perte de temps.
|
1. L'attribution de lit doit être
automatique a chaque demande d'hospitalisation.
|
1. Diminuer les pertes de temps dans les procédures
d'attribution de lit;
2.établir un système de gestion automate.
|
concevoir un système informatique automate ;
renouveler l'outil matériel.
|
a. Analyse causale du processus de consultation et
d'hospitalisation:
|
conséquences
causes deniveau1
causes de niveau2
causes fondamentales
|
|
b. Synthèse de l'analyse
causale :
|
Objectifs
|
Problèmes
|
Impacts
|
Causes
|
|
1-favoriser le climat de travail du caissier, de l'équipe
garde et de l'ensemble du personnel de soin
|
1- processus Long et
ennuyeux
|
Ø perte de temps
Ø démoralisation des patients
|
Ø saisie manuelle des Informations
Ø absence de logiciel
médical
|
|
2-réduire le temps d'attente des patients
|
2-procédures manuelle, longue et fastidieux dans la
consultation
|
Ø perte de temps
Ø démoralisation des employés
|
Ø saisie manuelle des Informations
Ø manque de logiciel
médical
|
|
3-améliorer les conditions de travail de l'équipe
garde et de l'ensemble du personnel de soin
|
3-production manuelle, longue et fastidieux
|
Ø perte de Temps
Ø démoralisation des patients
|
Ø saisie manuelle des Informations
Ø manque de logiciel
médical
|
1. Gestion des tickets:
a. Collecte de l'information sur les composantes des
tickets:
Tableau V :Collecte de l'information sur les
composantes
|
Composantes
|
Entrées
|
Fournisseurs
|
Sorties
|
|
Descriptions
|
Demande de ticket:
Volume : 100 / jour
Coût : 1000000FCFA
Demande de ticket consultation:
Volume : 600 / mois
Coût : 000000FCFA et plus
|
Caissier :
Service :
Fonction qui reçoit l'input : service Accueil
Fonction qui reçoit l'output : facturation
|
Ticket consultation:
Volume : 120/ jour
Commande :
Volume : 200
Facture :
Volume : 200 et plus
Acquisition du ticket:
Volume : 120/jour
Coût :
|
|
Composantes
|
Clients
|
Activités
|
Sources d'informations
|
|
Descriptions
|
Fournisseur :
Service : accueil
Fonction qui reçoit l'input : caissier
Fonction qui reçoit l'output : caissier
Service d'accueil :
Service : accueil
Fonction qui reçoit l'input : facturation
Fonction qui reçoit l'output : facturation
facturation :
Service : facturation
Fonction qui reçoit l'input : caissier
Fonction qui reçoit l'output : patient
|
? Emettre une demande ;
? Vérifier le coût du ticket
demandé ;
? Lancer une demande ;
? Payer le ticket acquis ;
? Affecter le ticket au service facturation;
? remplacer le ticket en cas d'erreur ;
.
|
Documents :
Registre des tickets ;
De vérification nature ticket ;
Fiche confection et facture le ticket.
Observations :
|
b. Collecte de l'information sur les consultations:
Ø En qualité :
Ce centre de santé vise à l'amélioration
l'outil de consultation pour assurer le bien-être des patients. Il
s'intéresse aussi à la satisfaction du besoin et désir des
malades tout en dispensant des soins de qualité.
Ø En productivité :
v Temps d'exécution:
Tableau :
Temps d'exécution :
|
Activités
|
TT
|
TAR
|
TAC
|
TI
|
Sources d'informations
|
|
Réception de la demande de consultation
|
2min
|
|
|
|
Questionnaires :
(voir annexe)
|
|
Vérifier le matériel et outil servant le
diagnostic
|
5min
|
|
|
|
|
Enregistrer l'information dans la fiche de consultation
|
3min
|
|
|
|
|
Prescrire médicament
|
3min
|
|
|
|
|
Recommander à l'infirmier le traitement
|
15min
|
|
|
|
|
Fixer le rendez-vous
|
5min
|
|
|
|
|
Transférer malade vers l'hospitalisation
|
10min
|
|
|
|
|
Total
|
45min
|
|
|
|
v Voir interview consultation dans l'annexe
|
Sans Valeur
Ajoutée
|
?Entreposage, attente, file d'attente
?Déplacement de matériel ou de documents
?Activité nécessaire afin de corriger des
erreurs
|
? Mettre au rebut le matériel
|
2. Gestion des salles:
a. Collecte de l'information sur les composantes :
Tableau V :Collecte de l'information sur les
composantes
|
Composantes
|
Entrées
|
Fournisseurs
|
Sorties
|
|
Descriptions
|
Demande d'hospitalisation:
Volume : 5 / jour
Coût : 500000FCFA
Demande d'hospitalisation
Demande d'hospitalisation:
Volume : 50 / mois
Coût : 1000000FCFA et plus
|
Service garde :
Service :
Fonction qui reçoit l'input : service garde
Fonction qui reçoit l'output : service attribution
salle et lit
|
Demande d'hospitalisation:
Volume : 10/ jour
demande :
Volume : 50
Facture :
Volume : 50 et plus
Acquisition de salles:
Volume : 120/jour
Coût :
|
|
Composantes
|
Clients
|
Activités
|
Sources d'informations
|
|
Descriptions
|
Fournisseur :
Service : garde
Fonction qui reçoit l'input : service d'attribution
salle
Fonction qui reçoit l'output : service d'attribution
salle
Service d'accueil :
Service : garde
Fonction qui reçoit l'input : facturation
Fonction qui reçoit l'output : facturation
facturation :
Service : facturation
Fonction qui reçoit l'input : service d'attribution
salle
Fonction qui reçoit l'output : patient
|
? Emettre une demande ;
? Vérifier le coût d'hospitalisation ;
? Lancer une demande ;
? Payer l'hospitalisation acquis ;
? Affecter le demande au service garde;
· Payer l'hospitalisation en TOM
? évacuer le malade avec la demande en cas de non
disponibilité salle ;
.
|
Documents :
Registre d'hospitalisation;
De vérification le temps d'hospitalisation
demandé ;
Fiche et facture hospitalisation.
Observations :
|
Le tableau ci-après énonce les activités
dont la valeur ajoutée réelle (VA) contribue aux objectifs
externes du centre de santé. ; il décrit également la
valeur ajoutée d'affaires (VAA) qui contribue aux objectifs de
l'établissement et les activités sans valeur ajoutée
(SVA).
1. L'analyse de la valeur
ajoutée
Ø Tableau : d'analyse des valeurs
ajoutées
|
Activités
|
Valeur Ajoutée
|
Justifications
|
|
Accueillir patient
|
V.A.A
|
|
|
Demander ticket de consultation
|
V.A.A.
V.A.A.
|
Activité permettant le service d'accueil et de la
facturation, de pouvoir gagner des retombés en termes d'argent.
|
|
Fournir au patient son ticket d'entrée.
|
V.A.A.
.
|
Activité qui permettra au patient, de faire son
entrée dans le centre de santé.
|
|
Diagnostiquer patient
|
V.A.A
|
Permettra au patient de pouvoir connaitre son état de
santé, et d'avoir un dossier médical.
|
|
Etablir dossier médical
|
V.A.A.
|
Aide le personnel de soin, de pouvoir suivre le patient.
|
|
Décider sur l'état du malade
|
V.A.A.
|
Faire le diagnostic nécessaire
|
|
Décider sur le dossier du malade
|
S.V.A.
|
Double tâche pour le médecin, une perte de
temps.
|
|
Vérifier conformité dossier
|
V.A.R.
|
Permet d'effectuer un contrôle.
|
|
Procéder au transfert
|
V.A.R.
|
Préparer dossier de transfert.
|
|
Accepter le transfert
|
V.A.R.
|
Activité qui permet d'évacuer le malade.
|
|
Accueillir malade par la garde
|
S.V.A.
|
Perte de temps dans une activité qui n'est pas
bénéfique.
|
|
Consulter malade
|
V.A.R
|
Activité qui permet au patient de suivre le traitement
prescrit.
|
|
Vérifier disponibilité lit
|
S.V.A.
|
La vérification dans le registre.
|
|
Transporter le malade dans un lit
|
V.A.R.
|
Activité qui consiste pour le magasiner de satisfaire
les besoins d'une structure.
|
|
Accorder TOM
|
V.A.R
|
Dossier qui permettra au malade de bénéficier
une durée de séjour dans le centre de santé.
|
|
Viser TOM
|
V.A.R.
|
Permettra de valider l'attribution de lit.
|
v Solutions :
Pour diminuer le coût des activités sans valeurs
ajoutées SVA il faut :
· Diminuer le temps d'attente des patients pour
l'octroiement du ticket;
· Diminuer le temps d'attente du patient pour être
consulté;
· Réduire le temps de réalisation des listes
de consultation;
· Diminuer le temps d'attente du patient pour être
transféré ;
· Diminuer le temps d'attente du patient pour être
hospitalisé ;
· Réduire le temps d'attribution de la durée
de séjours TOM.
Pour augmenter la performance des valeurs
ajoutées VA:
· Accueillir les patients dans de meilleurs conditions ;
· Remplir la fiche du patient de façon
informatisée ;
· Soigner le patient et suivre le traitement après
consultation ;
· Augmenter les salles et les lits dans le pavillon de
l'hospitalisation;
· Facturation rapide et à moindre coût de
l'hospitalisation.
CHAPITRE 2 : CONCEPTION DU SYSTEME
Introduction :
La conception du nouveau PA et SI, constitue une étape
fondamentale ; après l'identification des différents
dysfonctionnements.
L'objectif est, d'ailleurs d'éliminer les causes des
différents problèmes en mettant en place une nouvelle conception
à l'aide d'un système d'information relié à la base
de données par l'intermédiaire d'une application
préalablement développé dans la gestion du centre de
santé, pour rendre sa régie très efficace.
I. Conception du nouveau PA.
Cette partie, permet de déterminer l` analyse des
différents problèmes observes dans l'étude de l'existence
et proposer des solutions.
Pour se faire, nous allonsdans cette étape décrire
le nouveau SI et ses processus ;
Nous allons le présenter sous forme de tableau de
synthèse de l'analyse causale et d'éliminer leurs causes tout en
proposant un nouveau modèle ANSI.
1. Description du nouveau processus et son SI.
Vusles différents dysfonctionnements notés dans le
système ancien nous allons ainsi, procéder dans le but
d'améliorer ou bien de corriger les dysfonctionnements
signalés.
Dans ce système nous allons réduire le SVA et
augmenter le VAA et le VAR.
A) Dans le processus de gestion du service d'accueil
et de facturation.
Le mode de gestion actuel proposera une méthode beaucoup
plus fiable. Ainsi, lorsque le patient se présentera on lui enregistra
ces informations dans le standard d'accueil, puis sasera transmis dans le
dispositif du système du service de facturation qui sera
géré par un administrateur et le chef du service
d'accueil et de facturation ou on attribuera le ticket
demandé.
En effet, dans le processus actuel les tickets seront
spécifiés de manière automate ainsi que leurs couts dans
le but de répondre à l'efficacité et a l'efficience.
B) Dans le processus de gestion du service de
consultation.
Ce processus répondra à plus d'efficacité et
d'efficience dans le but d'améliorer et d'augmenter l'outil et le
matériel qui servent de test, de diagnostiquer et de faire traiter les
pathologies et les symptômes des maladies. Ainsi, pour répondre
à une bonne pratique en termes de gestion, l'équipe
constitutive du service répondra à plus de dynamisme dans
l'élaboration de l'examen et le suivi de traitement des patients.
C) Dans le processus de gestion de
l'hospitalisation.
On peut noter que les demandes d'hospitalisation sont très
importantes. Le chef du service admet chaque jour de nouveaux cas. Ainsi, avec
un dispositif assez performant, il élabore l'enregistrement des
dossiers des patients dans la base de données, puis, procède
à l'attribution de lit de manière efficient.
En somme, on note que le mode de travail va effectivement
changé. En effet, l'élimination ou suppression des taches
manuelle. L'accessibilité et le transfert des informations se feront de
manière fiable et rapide en temps voulu.
II. L'élimination des causes des
problèmes.
Tableau.
|
Objectifs
|
Problèmes
|
Evaluations/impacts
|
Causes
|
Solutions
|
|
Répondre à l'exigence des patients par rapport
àleurdemande
|
Retard dans l'attribution du ticket
|
Perte de temps et d'argent.
|
Risque :
Perte de temps et d'argent
|
o Posséder un dispositif dynamique.
o Remettre les tickets et aux patients et les validés a
leur date suite à leurs demandes
.
o S'approvisionner en ticket tout au long de la
journée.
|
|
Automatiser
le processus de consultation pour rendre le diagnostic plus
efficace et énergique.
|
La consultation se fait avec du matériel un peu
dépassé ; et la gestion se fait manuellement.
|
Perte de temps
Risque d'irrégularité.
Erreur dans l'élaboration du dossier médical
|
Système archaïque. absence de système de
gestion
|
o Posséder un dispositif dynamique.
o Veiller sur l'efficacité de l'équipe
médicale.
o Bénéficier d'un système qui gère
les informations et l'élaboration du dossier médicale
|
|
Fournir au pavillon d'hospitalisation un dispositif qui leur
permettra de suivre l'hospitalisation au niveaudes
chambreshospitalières.
|
Les patients ne sont pas suivis en temps réel.
|
Mauvaise prise en charge
|
Absence de système de gestion
|
o Suivre les patients
o Eviter les risques d'erreur
|
o 1. Description de l'élimination des causes des
problèmes actuels
Ø Lenteur dans le processus d'attribution des
tickets, de consultation et d'attribution de salle.
Dans le processus d'attribution des tickets,nous proposons les
solutions suivantes :
Informatiser le système d'information de gestion de
l'accueil et de la facturation, de consultation et d'hospitalisation ,en
mettant en place un logiciel qui gère les tickets, la procédure
des consultations médecin et l'élaboration de l'octroiement des
salles et lits ,qui par ailleurs, répondra à l'attente du ou
des patients depuis son enregistrement jusqu'à l'attribution du ticket
par le caissier.Ce qui permettra d'éliminer ou d'amoindrir les risques
d'erreurs et recours ; tout cela favorisera un gain de temps et d'argent
considérable. Le logiciel devra permettre :
Au caissier :
· De bien gérer son espace caissier afin de
procéder aux opérations de vente de ticket pour répondre
à l'exigence des patients ;
· De recevoir et de vendre les ticketsaux patients et
même de faire imprimer la liste des tickets vendus quotidiennement.
· Au Médecin :
· De bien gérer son espace
médecin ;
· De consulter et diagnostiquer les symptômes des
maladies des patients ;
· De prendre des décisions sur le suivi et le
traitement des malades, qu'il recommande aux infirmier(e) ;
· De gérer les rendez-vousdes malades;
· D'imprimer à la fin de chaque journée
laliste des patients du jour ;
· De recommander et d'ordonner le transfert du ou des
patients vers le pavillon d'hospitalisation.
Au service de l'hospitalisation :
· De gérer, vérifier et consulter la
disponibilité des salles ainsi que les lits d'hospitalisation;
· D'accorder le temps de séjours du malade ainsi
que leurs évacuations vers d'autres hôpitaux de la place.
III. Etude de la faisabilité :
A. Faisabilité organisationnelle
Le système qui est proposé va apporter un
changement dans l'univers du travail au sein de l'hôpital. Par ailleurs,
une rupture totale dans la gestion manuelle va être consommée. Par
contre, le personnel va être initié dans la démarche du
nouveau système. Ainsi, cela leur permettra d'acquérir les
informations en temps réel.
De ce fait, la direction accompagnera les changements, puis que,
c'est le centre d'impulsion du centre de santé; sachant que, c'est
là ou pratiquement l'importance des décisions sont prises.
B. Faisabilité financière
Le nouveau SI accompagnera tous ces changements dans le mode de
travail, dans le but d'éliminer le travail manuelle. Ceci étant
dit, l'hôpital aura plus de gain de temps et d'argent .Tout cela
rapportera à la caisse de l'hôpital beaucoup plus fonctionnel. Ce
qui leur permettra de bien gérer le personnel, l'équipement et
même les cas sociaux.
C. Faisabilité temporelle
En termes de délai, on peut dire que le tempsqui nous ait
alloué est raisonnable. Ce qui nous a permis d'effectuer des analyses
objectives, mais aussi d'initié quelque membre du personnel de
l'administration la mise au point de ce projet.
D. Faisabilité technique.
La réalisation technique répondra à son
terme ; car, la perfection pour la réalisation du projet se fera
comme prévu.
Les utilisateurs ont déjà un centre informatique,
ce qui leur permettra d'implanter le projet dans leur local.
IV. Modèle ANSI du processus de
gestion :ANSI nouvelle.
|
Modèle ANSI du processus de gestion de
l'accueil / facturation.
FIG:10 Modèle ANSI du processus de gestion du
service d'accueil et facturation.
Modèle ANSI du processus de gestion du
consultation.

FIG 11 : Modèle ANSI du processus de gestion de
la consultation.
a. Modèle ANSI du Processus de gestion de
l'hospitalisation
|
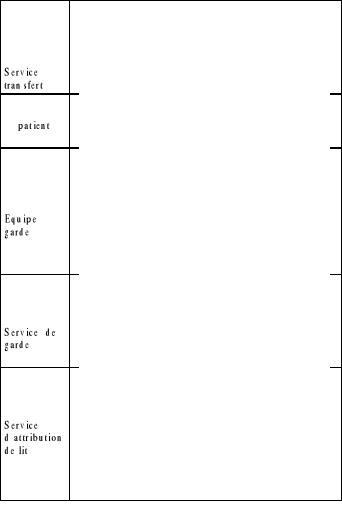
FIG 12 : Modèle ANSI du processus de gestion
de l'hospitalisation.
V. Architecture du système :
1. Conception du système :
2. Conception de la base de
données :
a. Méthode Entité-Association pour la
conception de la base de données :
La Modélisation Entité-Association est une
méthode de conception, de développement et de réalisation
des projets informatiques. L'objectif est la séparation des
données et des traitements à effectuer dans les modèles
conceptuels et physiques.
Nous allons travailler dans le développement des deux
modèles MCD (Modèle Conceptuel de Données) et MLD
(Modèle Logique de Données) qui peut décrire notre base de
données.
b. Modèle conceptuel de données :
MCD.
Le modèle conceptuel de données est une
représentation statique du système d'information de
l'entité organisationnelle qui met en évidence sa
sémantique. Le MCD ci-après a été
réalisé avec le logiciel de programmation Power AMC :

Fig. :13.Diagramme modèle conceptuel de
donnée MCD
c. Modèle logique de données :
MLD
Le modèle logique de données donne une vue de la
structure de la base de données et est obtenu à partir du MCD. Le
MLD ci-après est réalisé avec l'outil Power AMC :

Fig. :14.Diagramme modèle logique de
donnée MLD
3Flux sortant :
a) Les extrants fournis sont :
1 registre des tickets de consultation
2 fiches de consultation
3 dossiers de transfert
4 accords TOM
5 factures d'hospitalisation
1) Registre des tickets de
consultation :
|
NOM DU FLUX
|
Registre des tickets de consultation
|
|
DESCRIPTION
|
Le rapport des factures des tickets permet de savoir la somme
encaisser par le caissier et la vérification de l'état et
l'exactitude des montants encaissés.
|
|
IDENTIFICATION DU DFD
|
Nombre de tickets produit et vendus par le service de facturation
chaque jour au patient
|
|
DESTINATION
|
Caissier , Comptable
|
|
ELEMENT D'INFORMATION
|
Nom service, numéro service, somme vendu
|
2 )Fiches de consultation :
|
NOM DU FLUX
|
Fiche de consultation
|
|
DESCRIPTION
|
Le rapport de consultation permettra de pouvoir fixer les
rendez-vous ;de dresser des fiches de transfert vers d'autre service et de
produire des fiches de traitement.
|
|
IDENTIFICATION DU DFD
|
Mentionne les informations survie de la consultation,
|
|
DESTINATION
|
Patient, comptable, caissier
|
|
ELEMENT D'INFORMATION
|
Nom service, pathologie,
|
3) Dossiers de transfert :
|
NOM DU FLUX
|
Dossier de transfert
|
|
DESCRIPTION
|
Le rapport du dossier de transfert permet de transcrire les
informations sur l'état de santé du patient ;et de pouvoir
transférer le malade vers les pavillons d'hospitalisation.
|
|
IDENTIFICATION DU DFD
|
Récapitule les informations susmentionnées dans la
fiche de consultation
|
|
DESTINATION
|
Service de transfert
|
|
ELEMENT D'INFORMATION
|
Nom de service, numéro service
|
4) Accords TOM :
|
NOM DU FLUX
|
Accord TOM
|
|
|
|
DESCRIPTION
|
Le rapport de séjour permet de connaitre la durée
de séjour du patient dans l'hôpital.
|
|
|
IDENTIFICATION DU DFD ASSOCIEE
|
Emission de la durée de séjour de chaque patient
par le service de garde
|
|
|
DESTINATION
|
Patient
|
|
|
ELEMENT D'INFORMATION
|
Nom de service, numéro service
|
|
5) Factures d'hospitalisation :
|
NOM DU FLUX
|
Facture d'hospitalisation
|
|
|
DESCRIPTION
|
Le rapport d'hospitalisation permet de déterminer la somme
que le patient hospitalisé pourra payer tout au long de sa durée
de séjour.
|
|
IDENTIFICATION DU DFD ASSOCIEE
|
Production des factures d'hospitalisation par le service de
garde
|
|
DESTINATION
|
patient
|
|
ELEMENT D'INFORMATION
|
Nom de service, numéro de service,montant à
payée
|
5.Diagramme de flux de données
DFD :
a. DFD du traitement servant à produire les
.
Ø Diagramme de contexte :
Fig.15 : Diagramme de contexte gestion accueil et
facturation
SI GESTION
ACCUEIL ET
FACTURATION
CAISSIER
Facture tickets
PATIENT
Informations patient
COMPTABLE
FactureVérifie état des factures
Service sollicitéTickets
Fig.16 : Diagramme de contexte gestion
hospitalière :
SI
GESTION
HOSPITALISATION
PATIENT
Fiche d'hospitalisation
PATIENT
Demande
D'hospitalisation accord TOM
Fig.17 : Diagramme de contexte gestion
hospitalière :
1. Modélisation du SI :
v Diagramme de flux de
données.
Le DFD permet de modéliser le SI. Nous avons
conçu trois DFD de niveaux 1 ainsi que, leurs niveaux 2.
v DFD ACCUEIL ET FACTURATION NIVEAU 1

Fig.18 : DFD accueil et facturation niveau
1
v DFD ACCUEIL ET FACTURATION NIVEAU
2 :

Fig.19 : DFD accueil et facturation niveau 2
v DFD CONSULTATION NIVEAU 1

Fig.20 : DFD consultation niveau 1
v DFD CONSULTATION NIVEAU 2 :
Fig.21 : DFD consultation niveau 2
v DFD HOSPITALISATION NIVEAU 1

Fig.22 : DFD hospitalisation niveau 1
v DFD HOSPITALISATION NIVEAU 2
 4-4 4-4
Fig.23 : DFD hospitalisation niveau 2
III CHAPITRE 3 : REALISATION ET MISE
EN OEUVRE DU SYSTEME
I. Les maquettes d'écran, de rapport et du mode
d'interaction
Ici présent vous verrez quelque maquette d'écran
prise dans le progiciel du Système d'Information Hospitalière et
de la Gestion du centre de santé de 10ème.

Fenêtre de l'index de connexion
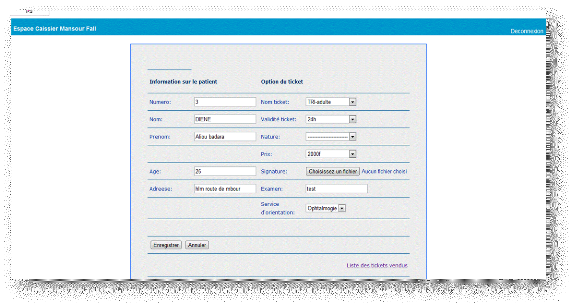
Fenêtre d'onglet de l'espace
caissier :

Fenêtre d'onglet de l'espace caissier nombre de
ticket vendus

Fenêtre d'onglet de l'espace caissier de la liste
des d'tickets vendus
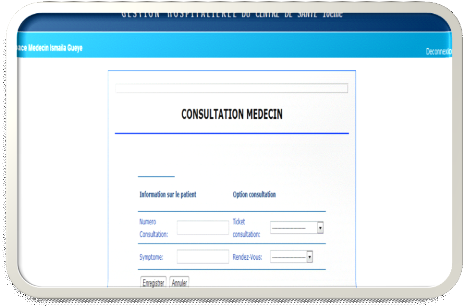
Fenêtre d'onglet de l'espace médecin
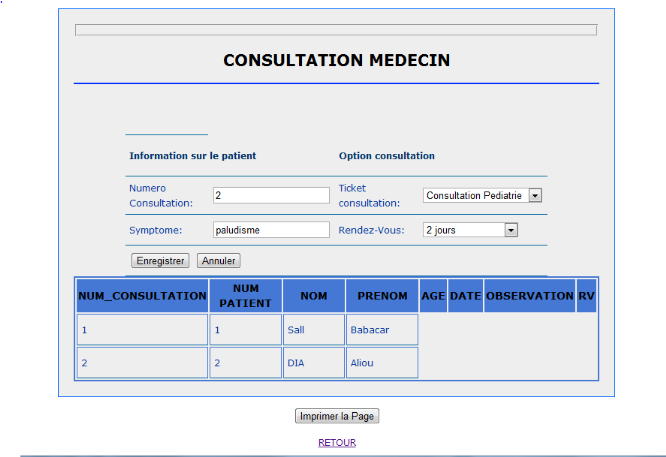
Fenêtre d'onglet de l'espace
médecin :consultation

Espace d'impression
III.1.1 II. Mise en oeuvre du
système :
La réalisation et la mise en place du nouveau
système l'ensemble des activitésréunissant l'ancien au
nouveau système.
1. Réalisation de la base de données
:
Pour adopter voire faire l'implémentation de la base de
données :
On réunira tous les processus depuis l'attribution du
ticket jusqu'à l'hospitalisation du patient, tout cela se fera à
travers un système de récupération dans une banque de
donnée ou les informations sont entreposées.
2. Installation de
l'application :
Pour assurer le bon fonctionnement du système, il faut
suivre les étapes suivantes:
v pour le serveur :
· installer le WampServer pour avoir le SGBD ;
· Lancer la création de la base de données.
v pour l'espace utilisateur :
· Installer l'application du nouveau
système ;
· Tester l'application par simulation des
données;
· Créer login et mot de passe pour les utilisateurs
en leurs donnants droit d'accès ;
· Former les utilisateurs.
3. Travail réalisé :
On a réalisé un système d'information pour
la gestion de l'accueil / facturation, la consultation et l'hospitalisation. Ce
système engorge dans sa presque totalité les informations
à savoir :
· L'enregistrement et l'attribution de ticket pour
lepatient à l'accueil et facturation ;
· Le nombre de ticket vendu quotidiennement ;
· Le nombre de patient vendu ticket dans la
journée ;
· La liste des patients vendu ticket ;
· Liste des vendus de ticket imprimé ;
· L'enregistrement du patient consulté par le
Médecin ;
· La liste des patients consultés dans la
journée ;
· L'information sur le patient consulté ;
· Les symptômes que le patient souffre ;
· L'information sur les salles et lits :
connaître l'information sur les patients hospitalisés;
· La disponibilité des salles et lits en cas de
présence d'un malade qui doit être hospitalisé ;
· Le nombre de patients dans le pavillon d'hospitalisation
;
IV Conclusion :
Tout au long de la réalisation de notre projet, ilest
aisé de constater que par rapport aux problèmes de
l'établissementdétecter ; nous avons proposé une
nouvelle conceptiondans la mise en place d'un logiciel de gestion
dusystème d'information qui est conçu par rapport aux besoins de
l'établissement. Malgré tout cela, il est primordial de signaler
qu'il existed'autresproblèmes que leurs solution vont être
apporté.
En perspective nous envisageons de concevoir une application
de progiciel pour permettre à l'ensemble des entités
opérationnelles d'avoir un très bon circuit en termes de
communication et de traçabilité dans le réseau de
l'information.
V Annexes
1. Méthodologie de l'étude
préliminaire
Ø Collecte de l'information
La collecte de l'information s'est effectuée à
travers des interviews et des entretiens.
Pour ce qui est des entretiens:
Nous l'avons fait avec les différentes services
notamment le service d'accueil, le service de facturation, le médecin du
bureau de consultation et avec le responsable du pavillon d'hospitalisation.
a. Entrevue avec le médecin
chef.
Etant, le responsable du centre de santé. Le
médecin joue un rôle prépondérant voire même
influent dans la gestion du centre de santé. Il est
considéré comme le chef d'orchestre dans structure de
santé. Après un long entrevu avec lui sur l'importance de notre
projet, il nous accueilli favorablement en nous mettant en collaboration avec
les différentes services.
b. Entrevue avec le chef du service d'accueil et
de la facturation.
Ø Description de la gestion de l'accueil et de
la facturation.
C'est un service qui fonctionne d'une manière pratique.
Car c'est l'élément déclencheur du processus.
Lorsque le patient arrive il est reçu par le service
d'accueil, qui répertorie sa filiation et lui demande le type de ticket
désiré.
Ici on a mentionné les différents types
de tickets :
VAT : Vaccin Anti tétanique.
PED: pédiatrie
TRI adulte=Médicine généraliste
Diabétologie
Cardiologie
Electrocardiogramme
Consultation gynécologie
Eco-d 'urgence
Ophtalmologie
SMI= (CPN (consultation prénatale)
PF=planification familiale
Consultation gynécologie = (sage-femme)
Odontologie=consultation dentaire ou traitement
Suivant le différent ticket leur prix diffère
aussi.
ü Si le patient reçoit le ticket demandé,
il procédera au paiement qui sera enregistré par le comptable
ü Après avoir payé le ticket le patient
reçoit un quitus qui lui permettra de poursuivre son entré dans
le centre.
ü L'autre exemplaire de ticket est conservé par le
comptable qui lui serve de référence et justificatif à la
fin de la journée.
c. Entrevue avec le médecin du bureau de
consultation
Ø Description de la gestion de la
consultation
Lorsque le patient demande une consultation quelconque, il est
reçu par un médecin pour effectuer l'état de sa
santé.
ü Le médecin établi un registre de
santé pour le malade. Ce dernier est suivi par l'infirmier en
collaboration avec un aide infirmier(e) et aussi un assistant(e)
infirmier(e).
ü Si le patient subit une consultation, les
symptômes liés a sa maladie sont mentionnés sur son carnet
de santé, le médecin donne son avis sur l'état de
santé du malade, en se focalisant sur les informations
prélevés ; le médecin lui prescrit une
ordonnance et lui fixe un rendez-vous pour qu'il suit son traitement ;
sinon si l'état de sa santé demande un traitement dans
l'immédiat on lui prescrit un ordonnance et lui recommande un(e)
infirmier(e) qui lui fournit le traitement nécessaire.
ü En fin de compte, si l'état de santé du
malade est grave le médecin lui élabore un dossier de suivi
médical, qui sera transférer vers le pavillon d'hospitalisation
ou le malade parviendra a être transporter dans les minutes qui
suivent.
d. Entrevue avec le responsable du pavillon
d'hospitalisation.
Ø Description de la gestion du pavillon
d'hospitalisation
C'est un service qui fonctionne pratiquement de la même
manière que celui de la consultation.
Mais, on note quelques différences, en effet, les
demandes d'hospitalisations reçues par l'infirmier qu'on recommande
sous la directive du médecin; de surveiller le traitement dans les 24h,
qui contrôle la prescription acheter ou susceptible d'être
acheterpar le patient, qui par ailleurs a l'obligation aussi de signaler toute
anomalie.
Après avoir reçu le malade, il subit aussi une
consultation dans le pavillon ou il sera hospitaliser. Par ailleurs l'acte
d'hospitalisation sera enregistré dans le registre ou on lui accorde un
TOM (temps moyen d'occupation du lit).
2. Documentations :
|
Tarifsdes prestation
|
Ticket de consultation
générale
|
|
|

FEUILLE D'OBSERVATION

TABLEAU DES FIGURES :
Fig.1 .Diagramme de frontière du processus de
gestion du service d'accueil et de facturation.
Fig.2 .Diagramme de contexte du processus de gestion de
la consultation.
Fig.3 .Diagramme de frontière du processus de
gestion de l'hospitalisation.
Fig.4 .Diagramme de contexte du processus de gestion du
service d'accueil et de facturation.
Fig.5 .Diagramme de contexte du processus de gestion de
la consultation.
Fig.6 .Diagramme de contexte du processus de gestion de
l'hospitalisation.
FIG:7 Modèle ANSI du processus de gestion du
service d'accueil et facturation.
FIG 8: Modèle ANSI du processus de gestion de la
consultation.
FIG 9: Modèle ANSI du processus de gestion
d'hospitalisation.
FIG:10 Modèle ANSI du processus de gestion du
service d'accueil et facturation.
FIG 11 : Modèle ANSI du processus de gestion de la
consultation.
FIG 12 : Modèle ANSI du processus de gestion de
l'hospitalisation.
Fig.13 : MCD
Fig.14 : MLD
Fig.15 : Diagramme de contexte gestion accueil et
facturation
Fig.16 : Diagramme de contexte gestion consultation.
Fig.17 : Diagramme de contexte gestion
hospitalière.
Fig.18 : DFD accueil et facturation niveau 1
Fig.19 : DFD accueil et facturation niveau 2
Fig.20 : DFD consultation niveau 1
Fig.21 : DFD consultation niveau 2
Fig.22 : DFD hospitalisation niveau 1
Fig.23 : DFD hospitalisation niveau 2
| 


