
 |
Etude d'un échographe: GE Vivid 3N Proexpertpar Tahar; Bachir; Salah Ait-Kaci-Ali ; Ben Rekia; Bakheti Institut national spécialisé en formation professionnelle de Médea - Technicien supérieur en maintenance des équipements médicaux 2008 |
Listes des figures : Chapitre I :
Chapitre II :
Chapitre III :
Chapitre IV :
Chapitre V :
Liste des tableaux :
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Fréquence |
Application |
|
0.5 MHz |
Osteodensitometrie |
|
1 MHz |
Echoencéphalographie Mode A |
|
2.25 MHz |
Echo abdominale (sujets corpulents), Doppler trans-crânien |
|
3.5 MHz |
Echo abdominale, Echo cardiaque |
|
4 MHz |
Doppler vaisseaux périphériques |
|
5 MHz |
Tissus superficiels, Echo abdominale (sujet minces), Thorax, seins, testicules, Gynécologie, thyroïde, cerveau de nouveau-nés ... |
|
7.5 -- 10 MHz |
Tissus très superficiels, oeil, hanche du nouveau-nés, sien, thyroïde... |
|
12 -- 20 MHz |
Biométrie en Mode A (Ophtalmologie) |
L'onde Ultrasonore à besoin d'un support matériel pour se propager, C'est-à-dire il ne se propage pas dans le vide.
Quand une onde ultrasonore se propage dans un milieu, les particules de ce dernier exécutent des oscillations autour de leur position d'équilibre, sans qu'il y ait mouvement de la matière.
Par ailleurs, l'ébranlement ultrasonore se propage dans le milieu.


L'onde sonore émis se propage dans l'air, pendant la période « T », elle parcourt une distance en mètres appelée longueur d'onde « ë ». Cette distance est parcourue avec une vitesse ou célérité « V » exprimé en `m/s'.
Les ultrasons se propagent en ligne droite comme les ondes hertziennes millimétriques et les infrarouges, dont la gamme de longueurs d'onde est la méme. Ils peuvent former des faisceaux d'une haute énergie.
Les lois qui régissent la propagation des ultrasons aux fréquences qui nous intéressent, sont très proches de celles qui régissent la propagation de la lumière : Absorption, Diffusion, Réflexion et Réfraction.
La vitesse de propagation des ultrasons varie avec le milieu traversé.
Voici un tableau qui nous montre la vitesse des ultrasons dans différents milieux :
|
Matériau Tissu |
Célérité m/s |
Impédance Acoustique « kg/m2/s x 106 |
|
Air |
330 |
0 ,0004 |
|
Graisse |
1450 |
1,38 |
|
Eau à 37° C |
1530 |
1,48 |
|
Sang |
1580 |
1,61 |
|
Tissu mou |
1540 |
1,3 - 1,63 |
|
Muscle |
1600 |
1,7 |
|
Os |
3000 à 4000 |
3,8 - 7,8 |
|
Foie |
1570 |
1,62 |
Tab. I.2 : Vitesse des ultrasons dans différents milieux.
Le corps humain est constitué d'une succession de milieux hétérogènes sur le plan de l'impédance acoustique. A chaque changement d'impédance, une partie de l'onde ultrasonore est réfléchie.
Il y a environ 4 célérités qui sont semblables et se rapprochent. Ces 4 matériaux constituent les tissus du corps humain : Graisse, L'Eau, Sang et Muscle.
Pour le corps humain, en exploration des tissus mous, les vitesses de propagation sont voisines de celles de l'eau, de l'ordre de 1540 m/s. Cette valeur est d'ailleurs généralement Utilisée pour l'étalonnage des appareils.


Les différents paramètres de l'onde sonore régissent à l'équation : C = ë . f
C : la vitesse de propagation (1540 m/s).
ë : la longueur d'onde (m).
f : la fréquence (Hz).
Pour « f = 2,5 MHz " - « ë = 0,616 mm ".
Pour « f = 13 MHz " - « ë = 0,12 mm ".
De nombreux système sont susceptibles de produire des ultrasons. Un appareil produisant des ultrasons est communément appelé transducteur ou convertisseur Ultrasonore.
Les transducteurs ultrasonores utilisent l'effet piézo-électrique. La technologie des transducteurs peut être basée sur des générateurs pneumatiques (sifflets, sirène...), électrodynamiques (haut-parleur) ou électriques. Dans ce dernier cas, on utilisera les propriétés des matériaux piézo-électriques pour convertir l'énergie mécanique ultrasonore.
Les matériaux les plus utilisés actuellement sont les matériaux piézo-électriques. Ces matériaux ont l'avantage par rapport aux autres systèmes, de présenter de bonnes performances et d'être disponibles dans des géométries très diverses.
L'effet piézo-électrique a été découvert en 1880 par Pierre et Jacques Curie. La piézo-électricité est l'application d'une force sur un matériau piézo-électrique (comme le cristal de quartz) entraine une déformation qui se manifeste sous forme d'une charge électriques et vice versa.

Energie mécanique Energie électrique
Fig. I.1 : Effet piézo-électrique.
`Piézo' C'est-à-dire pression, donc piézo-électricité signifie :
> Une pression générée lorsqu'un champ magnétique est appliqué.
> Une énergie électrique est générée lorsqu'une pression est appliquée.
Ainsi nous pouvons créer des vibrations mécaniques d'une certaine fréquence, si le courant appliqué est alternatif dont la fréquence est du même ordre que la fréquence de résonance du transducteur. I.1.3.1.1. Effet piézo-électrique directe
C'est l'apparition d'un courant électrique, lorsqu'on applique une force mécanique sur un matériau piézo-électrique.
Cette caractéristique est utilisée pour mesurer des pressions (la pression génère une contrainte mécanique sur un quartz, qui génère une charge, amplifiée par la suit). Une autre utilisation de cet effet est la création d'horloges : le quartz soumis à une charge à une certaine fréquence vibre à la fréquence propre du cristal, qui est utilisée comme référence de pulsation.

Fig. I.2 : Effet piézo-électrique directe I.1.3.1.2. Effet piézo-électrique inverse :
Lorsqu'on applique un champ électrique aux bornes d'un cristal, ce ci va se contracter et se détendre, il crée des vibrations mécaniques et émet un faisceau ultrasonore synchrone.
L'effet inverse est utilisé pour commander certains systèmes mécaniques, comme des injecteurs à commande piézo-électrique en automobile (les premiers arrivent chez siemens en 2004). Lorsque le déplacement est de l'ordre de quelques nanomètres, il permet des nano-manipulations en nanotechnologie.

Fig. I.3 : Effet piézo-électrique inverse
|
9 |
||||


> Il y a deux types de piézo-électricité
01 : piézo-électricité naturelle : Certaines cristaux tel que le quartz, sont naturellement piézoélectriques.
02 : piézo-électricité artificielle : la majorité des matériaux piézo-électriques utilisés dans la fabrication des transducteurs sont au départ des matériaux ferroélectrique.
Ces matériaux se présentent le plus souvent sous forme d'un disque ou d'un anneau sur les faces duquel sont déposées deux électrodes métallisées. Lorsqu'une tension électrique est appliquée sur ces deux électrodes, le matériau se dilate ou se comprime selon l'orientation de la tension par rapport à la polarisation.
Ces matériaux sont classés en quatre classes principales : les cristaux qui possèdent une piézoélectricité naturelle, les céramiques, les polymères et les composites qui doivent être polarisés.
Avant de les comparer il est nécessaire de définir les deux principales grandeurs physiques qui vont caractériser ces différents matériaux :
Z : impédance acoustique qui doit être la plus proche possible de celui des tissus biologiques, afin que les ultrasons se transmettent bien de la sonde au corps humain.
Kt : le coefficient de couplage électro-acoustique. Ce paramètre compris entre 0 et 1, caractérise l'aptitude du matériau a fin de convertir l'énergie électrique en une énergie mécanique ou inversement. Il doit être le plus élevé possible.
I.1.3.2.1. Les Cristaux :
Le cristal piézo-électrique le plus connu est le quartz (SiO2), le cristal se trouve naturellement dans la nature.
I.1.3.2.2. Les Céramiques :
Les céramiques piézo-électriques sont incontestablement les matériaux les mieux adaptés à l'heur actuel pour une utilisation échographique. Ils sont souvent utilisés tels quels, mais entrent également dans la fabrication des composites que nous décrivons plus loin. Ce succès peut sembler paradoxal car bien que les valeurs de Kt soient élevé, leur impédance acoustique est bien élevée que celui des tissus biologiques. Il est du au fait que ces matériaux sont d'un coüt relativement faible, qu'ils sont usinables et faciles à transformer et surtout qu'ils offrent un éventail très large performances. En effet, il existe de très nombreuses compositions différentes dont les propriétés diélectriques et mécaniques varient considérablement, de sorte que l'on trouve toujours une céramique adaptée à une application particulière.


Citons entre autres, les titanates de baryum qui sont les ancêtres des céramiques actuelles, la famille des PZT (Plomb. Zirconite. Titanate) qui compte à elle seule cinq à six compositions différentes et qui est la plus utilisée, les titanates de plomb qui tendent de plus à concurrencer les PZT et enfin les métaniobates de plomb utilisés pour l'imagerie haute résolution.
Notons que les céramiques sont des poly cristaux qui sont fabriqués par frittage d'un mélange d'oxyde et que leurs performances diélectriques, mécaniques et piézo-électriques.
I.1.3.2.3. Les Polymères :
Certains polymères tels que le PVDF (Poly Vynil Di Fluorure) et des polymères tels que le P(VDFTrFE) peuvent acquérir des propriétés piézo-électriques.
I.1.3.2.4. Les Composites :
Ces matériaux, d'abord développés pour des applications sonar, ont fait leurs apparitions aux débuts des années 80 et représentent l'avancée majeure dans le domaine des matériaux piézo-électriques, depuis l'apparition des PZT dans les années 60.
Leur origine provient du constat selon lequel aucun matériau existant n'avait à la fois une impédance acoustique assez faible pour bien transmettre son énergie aux tissus biologiques et une valeur de Kt élevé. En effet, les céramiques souffrent d'une impédance acoustique trop élevée et les polymères d'une valeur de Kt trop faible. L'idée est donc née qu'il fallait utiliser à la fois une céramique à Kt élevé, associée à un matériau passif de faible impédance acoustique de sorte que le matériau résultant ait une impédance acoustique plus faible tout en gardant un Kt comparable avec celui d'une céramique.
La pénétration des ultrasons dans les tissus dépend de deux éléments :
1. La fréquence des ultrasons :
Aux fréquences élevées, la pénétration est moins profonde. A une fréquence de 1GHz, la demidistance de pénétration dans les tissus (distance parcourue par le rayonnement pour prendre la moitié de son intensité) est d'environ 5 cm contre 1,5 cm pour une fréquence de 3 GHz.
2. La perméabilité ou l'impédance acoustique des tissus :
La perméabilité aux ultrasons diffère d'un milieu à un autre. Les ultrasons traversent mieux les tissus cutanés que les muscles, qui les absorbent davantage. Cette perméabilité musculaire est liée à leur structure et à leur contenu protéique. Les muscles bénéficient donc d'un réchauffement privilégié.


Les effets des ultrasons ne sont pas encore complètement élucidés mais il est clair, cependant, qu'ils ont des effets sur les tissus organiques.
On remarque que l'énergie mécanique est convertie en énergie thermique.
o Effet mécanique :
Les vibrations provoquent dans les tissus des compressions alternées à des expansions selon une périodicité correspondant à leur fréquence, ce qui cause des variations de pression. Cet effet mécanique provoque de véritables micro-massages qui peuvent aboutir à une dilacération des fibres du tissu conjonctif. Cet effet est appelé, effet fibrolytique ou scérolytique, mis a profit dans le traitement des adhérences et des cicatrices.
o Effet thermique :
La mesure de la température de la peau et du tissu sous-jacent montre qu'elle augmente au niveau du territoire soumis aux vibrations ultrasonores. Elle s'accompagne évidemment d'une vasodilatation c'està-dire d'une augmentation du calibre des vaisseaux sanguins.
Simultanément à cette augmentation de la température, se produit une modification de la perméabilité des membranes. L'effet thermique résulte perméabilité des membranes s'explique par ces mobilisations moléculaires.
Les réactions thermiques se produisent essentiellement aux sites de réflexion (C'est-à-dire aux niveaux des plans de séparation). Du fait des différences de coefficient d'absorption, des réflexions et des interférences.
La production de la chaleur dans le champ d'action des ultrasons n'est pas homogène. On compense cette absence d'homogénéité par un déplacement continu du projecteur. Il y a production de chaleur en particulier dans le tissu osseux, les cartilages, les tendons, le tissu musculaire et la peau.
o Effet antalgique :
La conductibilité nerveuse peut subir un ralentissement voire une interruption momentanée. Ceci s'expliquerait par une dépolarisation de la fibre nerveuse afférente due à l'effet thermique. Par contre l'effet des ultrasons sur le système nerveux central est assez néfaste. Il apparait que le système nerveux central est très sensible aux ultrasons, On peut observer des lésions allant jusqu'à destruction complète.
o Effet destructeur :
L'application des ultrasons, non plus sur un tissu humain, mais in vitro, fait apparaître, à condition d'augmenter considérablement la puissance par cm2, un effet destructeur important, avec libération de bulles gazeuses dans le tissu : c'est le phénomène de cavitation.


D'un point de vue général, on entend par l'imagerie médical l'ensemble des techniques permettant de visualiser une partie du corps humain ou d'un organe et d'en conserve une image, dans l'objectif de réaliser un diagnostic, de guider un geste thérapeutique tel qu'une ponction, ou de suivre à moyen terme les résultats d'un traitement.
Dans le domaine de l'imagerie médicale, deux facteurs ont considérablement contribué à développer les procédés : la mise en oeuvre d'un grand nombre de traitements divers et ensuite l'évolution des techniques de l'instrumentation, due aux progrès de la micro-électronique, ce qui entraîné :
> L'amélioration de l'image.
> L'amélioration du rapport signal/bruit.
> Des facilités d'extraction de l'information.
> Une meilleure reconnaissance des formes.
L'échographie utilise la réflexion des ultrasons par les organes. Lorsque les ondes ultrasonores atteignent un tissu, elles sont réfléchies en fonction de la densité et de l'élasticité du tissu. Le plus souvent, il s`agit d'échotomographie, fournissant des images en coupe. Avec un scalpel ultrasonique, un chirurgien peut pratiquer une incision plus fine qu'avec un scalpel conventionnel. De telles techniques sont utilisées pour la chirurgie du cerveau et de l'oreille.
Du point de vue thérapeutique, on peut retenir deux applications principales des ultrasons :
- La première, peu originale constitué une thermothérapie qui se distingue de celle produite par les infrarouges et même par les ondes électromagnétiques, par une profondeur d'action plus grande. La thermothérapie par ultrasons, également thermothérapie par conversion, présente la forme la plus profonde d'application de chaleur.
- La seconde propriété, tout à fait spécifique des ultrasons, est représentée par son action fibrolytique, qui résulte de ce micro-massage profond exercé dans les milieux biologiques. L'affinité particulière des ultrasons pour les processus inflammatoires ou dégénératifs péri-articulaires, tendineux ou aponévrotiques, relève probablement de cette propriété.
La sonde est la partie essentielle constituant l'échographie, elle est la source des ondes ultrasonores dans l'échographe, et elle convertit les échos en signaux électriques, un transducteur.
Alors un transducteur est un élément qui transforme une forme d'énergie en une autre. Un transducteur ultrasonore est un matériau piézo-électrique dont sa fonction est d'émettre et de recevoir les ondes ultrasonores.

Fig. I.4 : La sonde échographique
Le principe de fonctionnement d'un transducteur est basé sur le phénomène de la piézo-électricité, en appliquant un courant alternatif sur un cristal piézoélectrique, le cristal se comprime et se décomprime alternativement et émet un son dont la fréquence dépend des caractéristiques du cristal. Le même élément est utilisé pour transformer en courant électrique les ultrasons qui reviennent vers la sonde après été réfléchis.

Fig. I.5 : Principe de fonctionnement du transducteur
|
14 |
||||


La sonde n'émet pas donc des ultrasons en continu, mais en rafale. Pendant le reste du temps.
La sonde est `en attente' pour capter les ultrasons. La durée des rafales est très courte, de l'ordre de quelques microsecondes, et correspond à l'émission de 3 cycles environ en moyenne. La durée de la période d'attente est plus longue, de l'ordre de la milliseconde. La fréquence de répétition du cycle est donc de l'ordre du KHz, ce qui donne l'impression d'une imagerie en temps réel.
Les transducteurs contenus dans les sondes d'échographie sont généralement des céramiques de Plomb Zirconite de titane (PZT).
Une sonde doit contenir trois éléments essentiels : la céramique, la couche d'amortissement et l'adaptateur d'impédance.

Fig. I.6 : Construction de la sonde échographique. I.2.1.2.1. La Céramique :
La céramique est l'élément actif de la sonde, sa forme et sa structure varie considérablement d'une sonde à l'autre mais le principe reste le méme. Elle est constituée le plus souvent de Titanate ou de Zirconite de plomb (PZT) aux fortes propriétés piézo-électriques.
Chaque céramique se caractérise par la fréquence de résonance conditionnée par la nature du matériau et par son épaisseur :
f = K /E


Avec : f = fréquence de résonance
E = épaisseur
K = constante
Cette céramique est faite d'un ou de plusieurs éléments placés côte à côte et isolés acoustiquement les uns des autres. Leur taille est de 1 mn environ et ils sont séparés par une distance de 0,61 mm.
La face avant et la face arrière sont recouvertes d'une couche métallique : l'électrode antérieure est mise à la masse alors que l'électrode ou les électrodes postérieurs sont connectées à un générateur de courant électrique de haute fréquence.
I.2.1.2.2. Couche d'amortissement :
La couche d'amortissement est placée en arrière des céramiques, il est constituée par de l'araldite chargée d'une fine poudre de plomb ou de tungstène et maintient le ou les éléments piézo-électriques en place.
Elle a deux fonctions essentielles :
· Amortir les vibrations de la céramique après l'impulsion électrique (effet de la sonnette) afin d'obtenir un durée d'impulsion courte (pulse ultrasonore).
· Absorbe les rayonnements ultrasonores émis vers l'arrière car il entraînerait des échos parasites. Elle influe sur la bande passante de la sonde et sur son rendement :
· La bonde passent correspond aux fréquences du faisceau situées de part et d'autre de la fréquence de résonance, permettant de produire des ultrasons avec une perte d'intensité inferieur à 6dB. Plus fort est l'amortissement, plus large est la bonde passante mais moins bon est le rendement de la sonde.
· Le rendement correspond au rapport des énergies électrique et acoustique.
I.2.1.2.3. Adaptateur d'impédance :
Réalisé en matériau non conducteur, il isole la peau du sujet de l'électrode antérieure et protège la céramique. Mais surtout il est chargé d'éviter un trop grande réflexion du faisceau ultrasonore compte tenu de la forte différence d'impédance de la céramique et de la peau : il possède une impédance intermédiaire.
Z adaptateur vZ céramique . Z peau
Afin d'améliorer la sensibilité de la sonde, son épaisseur doit égal au quart de la longueur d'onde : cela assure l'équivalent optique d'un traitement antireflet.
E = ë / 4


Avec : E = épaisseur.
ë = longueur d'onde
De plus, la vitesse de propagation des ultrasons y étant différente de celle observée dans le corps humain, cet adaptateur d'impédance peut en fonction de sa forme modifier la géométrie du faisceau et assurer une focalisation mécanique (lentille acoustique).
On distingue 2 grandes types de sonde d'échographie :
> Les sondes pour les quelles chaque cristal ou groupe de cristaux émet des ultrasons toujours dans la méme direction. L'image est formée par la juxtaposition des lignes formée par l'excitation successive de chaque cristal ou groupe de cristaux.
> Les sondes pour les quelles les ultrasons sont envoyés dans une direction différente à chaque impulsion au moyen d'un balayage mécanique ou électrique : on les classe en fonction du procédé utilisé pour lire le plan de coupe : balayage de la coupe par le faisceau ultrasonore réalisé mécaniquement ou électriquement.
I.2.1.3.1. Sondes Linéaires Et Linéaires Courbes :
Les sondes linéaires et linéaires courbes sont des sondes constituées de plusieurs cristaux alignés en rangée linéaire ou légèrement courbées. L'image reconstituée est de forme rectangulaire (linéaire) ou cône (linéaire courbe).

Fig. I.7 : Sondes linéaire et linéaire courbe I.2.1.3.2. Sondes à balayages :
Les sondes à balayage sont des sondes constituées d'un ou de plusieurs cristaux pour les quelles la direction du faisceau ultrasonore varie afin de balayer la zone à explorer. Ce balayage n'est pas directement visible sur l'image reconstituée, car il est trop rapide pour l'être. Il existe deux grands types de balayage : le balayage mécanique et le balayage électronique :


I.2.1.3.2.1. Sondes à balayage mécanique :
Le déplacement de la sonde à la main n'était pas assez rapide pour former une image en 1/20e de seconde, une possibilité est de faire déplacer la sonde par un moteur. Dans ce cas, la sonde tourne ou oscille autour d'un axe et les lignes ultrasonores balayent un secteur angulaire dont le centre est l'axe de rotation de la sonde, il s'agit donc d'un balayage sectoriel mécanique.
Lorsque la sonde effectue un tour complet elle n'est «utile » (elle n'est orientée vers la peau) que pendant environ 1/3 du temps total. Or nous venons de voir que pour avoir une cadence d'image suffisante, on peut se permettre de perdre du temps (dans le cas ci-dessus on réduirait d'un facteur 3 la cadence d'image). La solution consiste à disposer dans la même tête de sonde plusieurs transducteurs qui sont actifs à la fois les uns après les autres lorsqu'ils sont bien orientés vers la région à explorer. Si l'image sectorielle couvre un angle de 90° et que la sonde comporte 3 transducteurs, on ne perd qu'un quart du temps total, ce qui reste acceptable. Dans ces systèmes rotatifs, les sondes peuvent être de faible rayon, ce qui permet d'avoir une surface de contact avec la peau très petite, ou au contraire, avoir un rayon beaucoup plus grand donnant une image sectorielle de format plus «trapézoïdal ».
Un autre procédé de balayage mécanique sectoriel consiste à utiliser un transducteur fixe, ce qui facilite le problème des connexions électroniques, un miroir acoustique oscillant qui défléchit le faisceau de façon à lui faire effectuer le balayage du secteur angulaire.
Dans tous ces appareils, une partie (le transducteur ou le miroir) est en mouvement très rapide et ne peut être en contact direct avec la peau : la tête de la sonde comportant les transducteurs est une enceinte hermétique remplie d'un liquide assurant la transmission des ultrasons jusqu'à la fenêtre qui est immobile et en contact de la peau.
I.2.1.3.2.2. Sondes à balayage électronique :
Les sondes à balayage électroniques sont constituées de plusieurs cristaux arrangés en ligne ou en anneau. Des interférences entre les faisceaux ultrasonores des cristaux élémentaires peuvent faire changer la direction générale du faisceau. Ces interférences peuvent être utilisées avantageusement pour orienter le faisceau ultrasonore résultant dans une direction donnée en décalant très légèrement la mise en charge des différents cristaux de la sonde. Le changement de direction du faisceau ultrasonore est obtenu en modifiant le décalage de la mise en charge des différents cristaux par un décalage de phase de l'impulsion électrique. Le balayage est réalisé soit de manière linéaire, soit de manière sectorielle.


I.2.1.3.2.2.1. Sondes à balayage électronique linéaire :

Fig. I.8 : Balayage électronique linéaire par décalage d'un élément.
Elles sont constituées d'un grand nombre d'éléments piézo-électriques (une centaine) de petite dimension, placés côte à côte sur une longueur de 5 à 15 cm: longue barrette. L'ouverture à l'émission et à la réception est représentée par quelques éléments (12 à 24).
Le balayage est réalisé par une translation de l'ouverture, élément par élément après chaque exploration d'une ligne du plan de coupe, de sorte que l'espace entre deux lignes ultrasonore est de l'ordre du mm.
La focalisation est assurée de manière mécanique perpendiculairement au plan de coupe et de manière électronique à l'émission et à la réception, dans le plan de l'image.

Fig. I.9 : Faisceau d'une sonde à balayage linéaire électronique et à focalisation mécanique
Son défaut majeur est représenté par son encombrement et la nécessité d'une fenêtre acoustique large (rarement rencontrée) l'image obtenue est rectangulaire pouvant contenir jusqu'à 256 lignes et la cadence image peut atteindre 100 images/sec ce qui est utile pour l'étude des organes mobiles (coeur foetal).
La résolution spatiale à bas contraste est moins bonne que dans les sondes sectorielles à large ouverture mais l'homogénéité de son champ, sans artefacts proximaux est utile pour l'étude des organes superficiels.
I.2.1.3.2.2.2. Sondes à balayage électronique sectoriel :
Le balayage est obtenu par décalage de phase et selon la forme de la sonde on distingue les barrettes planes et les barrettes radiales.


? Barrettes planes à décalage de phase : Elles utilisent plusieurs céramiques de petite taille (16 à 32) disposées côte à côte sur une petite longueur. La déflexion du faisceau est assurée par des décalages de phase (lignes à retard) pour obtenir une image sectorielle.

Fig. I.10 : Sonde plane à balayage électronique sectoriel
La totalité des éléments à l'ouverture participe à l'émission et à la réception : seuls changent entre deux lignes les retards électroniques. La focalisation est assurée mécaniquement dans le plan transversal perpendiculaire à l'image et électroniquement dans le plan de l'image.
? Barrettes radiales à décalage de phase : Elles utilisent une disposition convexe des éléments piézo-électriques pour assurer le "dépointage", c'est-à-dire le balayage sectoriel du plan image. Compte tenu de la forme de la barrette, il n'est plus nécessaire de recourir à de longs retards à l'excitation et à la réception. Selon la courbure on distingue les sondes à très fort rayon et les sondes à moyen rayon de courbure. l'ouverture acoustique n'utilise que quelques éléments à l'émission et à la réception avec glissement d'un élément pour chaque nouvelle ligne.

Fig. I.11 : Balayage sectoriel électronique
d'une sonde courbe par excitation des éléments
group par
group
La focalisation est assurée par une lentille acoustique perpendiculaire au plan image et de manière électronique à l'émission et à la réception dans le plan du balayage.


- En fonction du type d'examen à pratiquer : profondeur à explorer, résolution nécessaire, forme de l'organe. - En fonction de la pathologie observée.
La mesure des vélocités sanguines ou du débit est un terme fondamental de toute étude hémodynamique en expérimentation ou en pratique clinique et médicale. En fait, peu de méthodes sont disponibles pour de telles mesures, Nous citerons essentiellement la débitmétrie électromagnétique, l'anémométrie à films chauds, les méthodes ultrasonores et pour certaines expérimentations su modèles l'anémométrie laser et les techniques polarographiques.
Parmi ces techniques, les méthodes ultrasonores doppler sont apparues comme particulièrement intéressantes
La vélocimétrie Doppler est présentée comme une méthode semi-directe de la mesure de la vélocité du sang, mais avec une propriété très intéressante : les caractéristiques de propagation des ondes ultrasonores à travers les tissus et le sang permettent des mesures sans interférence avec l'écoulement sur des vaisseaux intacts et même dans nombre de cas, de façon transcutanée.
Lorsqu'un faisceau ultrasonore émis par une source, traverse des tissus biologiques, il rencontre un certain nombre de cibles, ou interfaces fixes. La fréquence réfléchie par ces cibles fixes est identique à la fréquence émise : on dit qu'il n'y a pas de différence entre la fréquence d'émission (Fe) et la fréquence de réception (Fr).
Si la cible se déplace, comme les globules rouges du sang circulant, il se produit une modification de la fréquence du faisceau réfléchi :
Fr = Fe + FD
La différence de fréquence FD est positive si la cible se rapproche de la source et négative si elle s'en éloigne. FD est appelé la fréquence Doppler. En exploration vasculaire, la valeur de FD se situe entre 50 Hz et 20 KHz ce qui, par chance, correspond à une gamme de fréquences perceptible par l'oreille humaine.
1 Johann Christian Doppler (1803 - 1853), un physicien autrichien.


Toute onde qui se réfléchie sur une cible mobile subit un léger changement de fréquence.

La fréquence Doppler (FD) est la différence entre la fréquence émise et la fréquence reçue (réfléchie). Cette différence est positive ou négative selon le sens de l'écoulement et la détection de son signe peut donc permettre une détection directionnelle de l'écoulement.
FD est exprimée en hertz (Hz). Elle est située dans un spectre audible.
Ainsi, l'effet Doppler permet de déceler le mouvement des hématies dans un vaisseau. La fréquence Doppler s'exprime par la relation suivante :

- Fe : fréquence d'émission de la sonde (comprise en général entre 2 et 10 MHz). - Fr : fréquence de réception de la sonde.
- V : vitesse des éléments figurés dans le vaisseau.
- è : angle entre l'axe du vaisseau et l'axe du faisceau ultrasonore.
L'effet Doppler peut être utilisé en pratique clinique sous deux modes: le mode continu et le mode pulsé. Le Doppler bidimensionnel ou Doppler couleur repose sur le principe du Doppler pulsé mais le traitement du signal est différent.


I.2.2.3.1. Doppler Continu :
Dans un Doppler continu une onde continue sinusoïdale est émise par un cristal en direction du territoire vasculaire à examiner. Un autre cristal reçoit en permanence les échos provenant des structures situées dans la zone d'action du capteur délimitée par son diagramme de rayonnement. L'information Doppler est extraite par un circuit détecteur. Les premiers détecteurs étaient non directionnels, c'est-à-dire ne permettant pas la reconnaissance du sens de l'écoulement. Ce type de circuit est encore utilisé dans des appareils simples permettant essentiellement une « auscultation vasculaire ». La détection directionnelle est par contre utilisée de façon générale pour l'enregistrement et l'analyse de la forme d'onde de vélocité.
Le Doppler continu est de pratique courante, surtout lorsque le vaisseau à étudier peut être facilement individualisé. En effet, tout mouvement de paroi ou de globules rouges situé dans le diagramme de rayonnement du capteur Doppler continu sera perçu. L'information disponible correspondra à une sorte de moyenne des différents mouvements avec une pondération due à l'atténuation de l'onde ultrasonore en fonction de la distance.

Fig. I.13 : Doppler continu.
Les avantages du Doppler continu sont : sa grande sensibilité pour détecter des flux lents, sa faible puissance acoustique, l'absence de limite pour calculer les flux rapides et son coût peu élevé. Il a cependant des limites : l'absence de résolution spatiale puisque le signal reçu est indépendant de la profondeur et la fréquence Doppler mesurée est la résultante des fréquences Doppler extraites du signal, moyenne des signaux venant de l'ensemble des vaisseaux traversés.
I.2.2.3.2. Doppler Pulsé :

Dans un Doppler pulsé une sonde à cristal unique qui alternativement émet un faisceau d'ultrasons et
reçoit le faisceau réfléchi.


Fig. I.13 : Doppler pulsé
Au niveau des différentes interfaces situées sur le faisceau ultrasonore, il y a réflexion partielle d'énergie ultrasonore. Entre deux impulsions, le capteur reçoit les échos correspondant à la paroi vasculaire et aux globules rouges. Une porte électronique permet de sélectionner un volume de mesure réglable en largeur et en position par rapport au capteur dans lequel l'information de vélocité est extraite avec son signe.
I.2.2.3.3. Systèmes Duplex :
L'intérêt du Doppler pulsé est de pouvoir focaliser l'examen en profondeur, ce qui nécessite bien sûr d'utiliser un repérage spatial morphologique, sous la forme d'une image échographique. Les systèmes duplex permettent l'acquisition alternée de l'image échographique et du signal Doppler, en combinant souvent les fréquences d'émission: nous utilisons en Doppler une fréquence plus basse que la fréquence nécessaire à l'acquisition de l'image.
L'optimisation des systèmes duplex résulte d'un compromis puisque la qualité de l'image ultrasonore est maximale lorsque les interfaces sont à 90° par rapport au faisceau d'ultrasons, alors qu'il faut un angle minimum pour le Doppler.


Les systèmes duplex permettent de visualiser les vaisseaux superficiels, ce qui facilite l'interprétation des signaux Doppler, et de repérer les lésions pariétales, ce qui permet de focaliser l'examen sur les zones pathologiques, en amont et en aval.
Les limites du système sont liées aux vaisseaux profonds, souvent non visibles, et pour lesquels nous ignorons la direction ou l'existence de lésions pariétales.
I.2.2.3.4. Doppler Bidimensionnel (Doppler Couleur) :
Le Doppler couleur permet d'analyser le signal Doppler dans un plan et ceci presque simultanément dans tous les points de ce plan. Il pourrait être assimilé à un système Doppler pulsé multi-porte et multiligne. En fait, grâce à un procédé d'analyse du signal appelé l'auto corrélation. Il est possible d'obtenir l'information Doppler sur toute la longueur d'une ligne, après deux impulsions, en analysant les modifications de la phase entre les deux signaux.
Cependant, le rapport signal/bruit est extrêmement faible, ce qui impose de répéter ces impulsions entre 16 et 32 fois pour chacune des lignes échantillonnées.
Ce procédé permet ainsi d'analyser, au niveau d'un ensemble de volumes d'échantillonnages disposés le long d'une ligne de tir, les trois paramètres du signal ultrasonore, à savoir :
- L'amplitude, qui permet de reconstituer l'image en échelle de gris.
- La phase qui détermine la direction du déplacement des structures circulantes.
- Et la fréquence Doppler qui traduit la vitesse circulatoire.
La résolution de l'image couleur dépend de la taille du volume d'échantillonnage sur chacune des lignes couleur et de la densité de lignes couleurs échantillonnées parmi l'ensemble des lignes échographiques de l'image noir et blanc. Le rapport signal/bruit (qui conditionne la qualité de l'information Doppler) dépend du nombre de tirs par ligne.
CONCLUSION:
Ce chapitre nous a permis de comprendre la physique des ondes ultrasonores ; leur utilisation dans le domaine médical et leur effet sur le corps humain (tissu biologique).
Grâce au phénomène de la piézo-électricité et aux matériaux piézo-électriques, nous avons pu générer et détecter ces ondes, c'est le rôle de la sonde échographique, qui est un rôle doubler, Voir à l'émission des ultrasons et la réception des échos.
Ceci fait, la suite à venir sur la compréhension de l'échographe ne peut être bien assimilée qu'avec le chapitre suivant.



L'échographie est un terme constitué de deux mots : écho et graphie qui signifie dessiner l'écho (l'onde réfléchie), qui est une technique d'imagerie permettant de visualiser sur écran des structures du corps humain en utilisant les ondes ultrasonores dont la qualité des images échographiques dépend de plusieurs caractéristiques.
II.1. PRINCIPE DE L'ECHOGRAPHIE :
L'échographie utilise les ondes ultrasonores qui ont une très bonne directivité et le pouvoir de réfléchir à l'interface de milieu ayant des impédances acoustiques différentes, ces ondes sont envoyée par une sonde présentant des fréquences variables en fonction de l'organe analyser et réceptionné par cette même sonde. Le signal transmis correspond aux différentes structures rencontrées (écho) sera analysé par un ordinateur et restitué en temps réel sur l'écran.
Les ultrasons sont émis par trains d'ondes successives de durée brève pour éviter au niveau du transducteur, les interférences entre les ondes qu'il émet et celles qu'il reçoit.
II.2. LES ORGANES POUVANT ÊTRE EXPLORES EN ECHOGRAPHIE ET SON RÔLE SUR CES ORGANES :
|
Organe |
Définition de l'organe |
Rôle de l'échographe sur
cet |
|
Le coeur |
Organe creux et musculaire, qui est le moteur de la circulation sanguine. |
Identifier des lésions valvulaires. |
|
La thyroïde |
Glande thyroïdienne située à la partie atéro- inférieure du larynx. |
Recherche de kystes ou tumeurs. |
|
Le foie |
Volumineux organe situé dans l'hypocondre droit avec les voies biliaires. |
Mettre en évidence des kystes vasculaires, steatosique (foie |
|
l'oeil |
organe de la vision. |
Chercher un hématome ou d'autre pathologie. |
|
Les reins |
Situés dans les fosses lombaires, dont leur fonction est la formation des urines. |
Apprécier leurs tailles, leur fonction et rechercher des |
|
Les seins |
Situés à la partie antérieure de la poitrine où se |
La recherche d'une masse |


|
trouvent les mamelons. |
(kyste ou tumeurs). |
|
|
La vessie |
Réservoir musculo-membraneux de l'urine. |
Recherche des tumeurs. |
|
Les ovaires |
Organe sexuel femelle au sein duquel se différencient les ovules. |
Recherche de kystes ou tumeurs. |
|
L'utérus |
C'est un organe creux contient l'oeuf fécondé pendant son évolution. |
Recherche un cancer ou fibrome et apprécier l'âge de la grossesse. |
|
Les veines |
Vaisseaux portant le sang non oxygéné. |
Apprécier le degré de la perméabilité vasculaire par |
|
Les artères |
Vaisseaux portant le sang oxygéné. |
|
|
Les testicules |
Glande génitale male, qui produit les spermatozoïdes et les hormones males. |
Recherche de kystes ou tumeurs. |
Tab. II.1: Les organes pouvant être explorés en échographie et son rôle sur ces organes.
Les modes d'utilisation des transducteurs permettent d'explorer les structures biologiques des organes invivo1, l'échographie mode A, l'échographie mode B, l'échographie mode TM et l'échographie 3D.
Ce mode de présentation de l'image est le mode le plus primitif car il a été le premier utilisé. Il consiste à afficher l'amplitude du signal recueilli par la sonde en fonction de la profondeur.
L'échelle verticale correspond à l'amplitude des échos et l'échelle horizontale au temps qui s'écoule à partir de l'émission.
Un seul faisceau ultrasonore de direction constante est utilisé, qui explore à la fois une seule ligne, les échos sont présentés sur l'écran d'un oscilloscope.
Ce mode est pratiquement abandonné à l'heure actuelle.
1 Invivo : toute application médicale ou clinique effectuée sur le patient même. Et on dit invitro qui est toute expérience médicale ou clinique effectuée à titre d'expérience au laboratoire.



Fig. II.1: Représentation de l'image échographique en mode A > Applications : Echoencéphalographie, ophtalmologie.
Dans ce mode d'exploitation, les différents échos sont représentés, en fonction du temps, sous forme de points lumineux, en principe. D'autant plus brillants que le coefficient de réflexion qui est plus grand.
Comme en échographie A, les structures peuvent titre localisées à partir de la mesure du temps entre l'émission et la réception.
Lorsqu'on déplace la sonde de telle sorte que le faisceau ultrasonore explore un plan, on peut alors obtenir une représentation des différentes structures échogène sous forme de coupe : c'est l'échotomographie1. Ceci suppose que, sur l'écran de visualisation, la droite où sont visualisés les échos se déplace de manière similaire au déplacement du faisceau ultrasonore. Il faut, d'autre part, que lors des déplacements de la sonde, les échos précédents ne soient pas effacés de l'écran.

Fig. II.2: Principe et Représentation de l'image échographique en mode B.
1 Echotomographie: c'est une succession d'échographie par déplacement de la sonde.
> Il existe deux types d'échographie B :
- L'une est à faible vitesse, elle ne permet que des échographies d'objets quasiment statiques au cours du temps. Le procédé ne permet pas d'obtenir des images nettes de structures qui se modifient rapidement au cours du temps.
- L'autre est à grande vitesse, dite échographie en temps réel, parmi ses techniques, le second type utilise le balayage électronique linéaire permet d'obtenir une image en environ 1 / 100 de seconde, il est particulièrement bien adaptée à l'étude des organes à mouvements rapides, elle est idéale pour suivre le déroulement d'une grossesse.
Ce mode sert à enregistrer le mouvement des structures situées sur une ligne d'exploration. Les échos de la ligne explorée sont représentés verticalement, la surface étant en haut de l'écran, la profondeur vers le bas. Les échos sont affichés en mode B.
Pour enregistrer les mouvements des structures situés sur cette ligne, nous la faisons défiler transversalement sur l'écran (écran à mémoire), la sonde reste en principe immobile.
Nous obtenons ainsi des courbes caractéristiques des structures situées sur cette ligne de tir. L'échelle verticale représente la profondeur.
Le mode TM est uniquement utilisé en échocardiographie unidimensionnelle « puisqu'il n'explore qu'une seule ligne » pour observer les mouvements des parois et des valvules cardiaques. Ce mode permet d'obtenir une résolution temporelle supérieure au mode B et de pouvoir observer des événements très rapides.



Fig. II.3 : (A+B)
A-Principe de représentation de B-image échographique typique du l'image
échographique en mode TM. mode M de ventricule gauche.
Lorsque le faisceau ultrasonore balaie un plan, l'échographie est bidimensionnelle et les structures visualisées sont celles qui se trouvent dans le plan de coupe balayé par le faisceau ultrasonore. Si le faisceau balaye un volume, l'échographie devient tridimensionnelle et on fait alors appel à des logiciels spécialisés dans la reconstruction d'image pour obtenir un rendu 3D de la surface ou du volume examiné ou pour sélectionner un plan de coupe d'orientation quelconque.



Fig. II.4: (A+B)
A-Principe de formation de l'image B-image échographique en 3D.
Échographique d'un plan de coupe.
L'image obtenue en échographie est celle d'une tranche d'un tissu dont la position et l'épaisseur sont déterminées par les caractéristiques de l'échographe. La position de la tranche est déterminée par le plan de balayage du faisceau ultrasonore utilisé. L'image formée représente ainsi les propriétés mécaniques des différents points de la tranche, moyennées sur son épaisseur.
Les échos provenant des différentes lignes du balayage qui composent le plan de coupe parviennent à la sonde et subissent une succession d'opérations pour fournir une image en temps réel en échelle de gris représentative des interfaces et de la diffusion.
Dans un premier temps nous ne s'intéressons qu'à la formation physique du signal échographique qui servira ensuite à former l'image, c'est-à-dire au résultat de l'interaction entre le faisceau ultrasonore incident et les tissus étudiés.


Une fois le signal ultrasonore est reçu par la sonde, les procédures suivantes sont applicables jusqu'àl'affichage des images en temps réel sur l'écran :
Le signal électrique analogique très faible est immédiatement amplifié. La fréquence ultrasonore "porteuse" est ensuite supprimée puis un redressement est effectué.

Fig. II.5: Démodulation du signal reçu.
Un convertisseur analogique/numérique assure ensuite sa numérisation comme suit : - l'échantillonnage est adapté au remplissage d'une matrice habituellement de 512
- la quantification s'effectue sur 16, 64 ou 256 niveaux.
- l'adressage dans la matrice dépend de la ligne ultrasonore étudiée et du temps de retour de l'écho.
Une même interface donne un écho dont l'amplitude, à cause de l'atténuation, dépend de sa profondeur : les échos provenant de la profondeur sont plus faibles que les échos superficiels. Pour homogénéiser le contraste en profondeur, il faut appliquer compensatrice de l'atténuation.
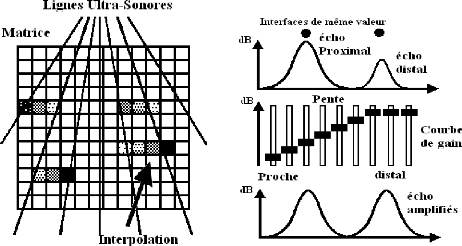


Fig. II.6: (A+B)
A-Rôle de la courbe de gain. B -Remplissage de la matrice par
Interpolation.
> On distingue :
- Le gain général agissant de manière identique sur tous les échos.
- La pente d'amplification ou courbe de gain qui peut être linéaire ou modulable zone par zone grâce à des potentiomètres.
- Le gain proche atténuant de manière sélective les échos proximaux souvent saturés.
Le nombre de lignes de tir est de l'ordre de 100 : pour remplir les 512 colonnes de la matrice, une interpolation à partir des échos les plus proches est réalisée. Ceci est particulièrement nécessaire en distalité pour les balayages sectoriels.
Afin de rendre moins brutales les variations d'amplitude d'échos voisins, un "moyennage1" est réalisé : lissage spatial.
De même, un lissage temporel est effectué entre deux valeurs successives d'un même point de l'image.
1 Moyennage fait partie des traitements d'image en informatique. Il consiste à faire une moyenne entre plusieurs pixels d'une image. Cette opération rend par conséquent l'image plus floue. On peut notamment l'utiliser afin d'afficher en noir et blanc une image qui est à la base en couleur.
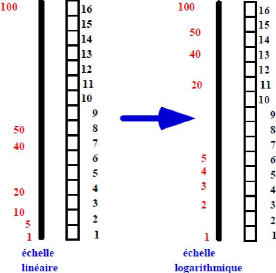


Entre les échos les plus faibles et les échos les plus forts, existe un rapport de l'ordre de 100. Afin de privilégier, sur une échelle de gris de 16, les échos les plus faibles (échos de structure), une fonction logarithmique leur est appliquée. La pente de cette fonction ou gamma peut être choisie par l'opérateur.
Fig. II.7: Compression logarithmique.
Il est possible de visualiser le tout ou une partie de la profondeur de l'image, ce qui réalise un effet d'agrandissement.
Il s'agit de traitements réalisables sur la ou les dernières images numériques stockées : zoom à la lecture, modification de la gamme, mesure des distances, des surfaces ...etc.
Elle est différente en échographie selon les trois axes :
> résolution axiale : c'est l'aptitude à différencier des détails placés dans l'axe de
propagation des ultrasons. Elle est de l'ordre du millimètre et dépend :
- de la longueur d'onde qui en est la limite théorique (elle diminue quand la fréquence augmente). - de la durée de l'impulsion (importance de l'amortisseur).
> résolution latérale : dans le plan de coupe ou aptitude à différencier les détails placés dans
le plan de coupe perpendiculairement à l'axe de propagation des ultrasons elle est moins bonne que la précédente et est liée :
- au diamètre du faisceau lui-même dépend de l'ouverture à l'émission, de la focalisation et de la profondeur.
- à la densité des lignes ultrasonores qui est de l'ordre de 250, limité par la profondeur d'exploration et le taux de renouvellement de l'image ou TRI.



Fig. II.8: (A+B)
A-Résolution axiale. B -Résolution latérale.
> Résolution transversale perpendiculairement au plan de coupe : c'est l'épaisseur de la
coupe qui dépend de la focalisation transversale.
L'aptitude à détecter de faibles différences d'amplitude est liée à la dynamique ou différence entre amplitudes maximale et minimale. Cette dynamique est excellente au niveau de la sonde où elle est liée à la qualité de l'amortissement. Elle est limitée en fait par la numérisation (quantification sur un nombre limité de niveaux de gris).
Des phénomènes physiques modifient les images échographiques en créant des fausses structures anatomiques par rapport aux coupes anatomiques correspondantes (Structures et caractéristiques dans l'image qui ne correspondent pas à l'objet réel.), ce qu'on appelle les artéfacts, dont ils sont dus à des problèmes d'absorption différents et à des réflexions inadéquates.
Les plus connus sont les cônes d'ombre observables après la traversée de structures tissulaires adjacents et les renforcements postérieurs rencontrés après la traversée de structures peu absorbantes en particulier les liquides.



Fig. II.9 : (A+B)
A- Les cônes d'ombre. B Les renforcements postérieurs.
>


Ces artéfacts en échographie B correspondent à : - - Echos absents.
- Déformations de l'image.
- Echos surajoutés.
> Cônes d'ombre de séparation : Un sillon en avant de la structure qui sépare deux milieux d'impédance acoustique différente, son origine est une double réflexion sur ces interfaces de séparation.
Fig. II.10 : Principe de la formation des cônes de séparation.
> Cônes d'ombre des parois latérales : Ils sont dus à la réflexion marquée ou totale des ultrasons sur des interfaces lisses et inclinées.

> Les artéfacts de vélocité Ces artéfacts sont dus à la différence de vitesse de
propagation des ultrasons dans les milieux biologiques par rapport à la vitesse moyenne (1530 m/s).


> Les images de dédoublement Ces artéfacts sont dus à la diffraction du faisceau
incident.

> Les échos retardataires (voir Fig. II.13.A)
Ils sont dus à des réflexions inappropriées sur des interfaces qui sont à l'origine des échos parasites qui arrivent en retard sur la sonde.
Leur apparition est favorisée par une trop forte puissance du faisceau d'ultrasons incident ainsi que par la présence d'interface séparant deux milieux d'impédance acoustique très différente. Selon la taille de l'interface, nous parlons d'échos de répétition (interface de grandes dimensions) ou d'échos de réverbération (interface de petites dimensions).
> Les artéfacts des lobes secondaires (voir Fig. II.13.B)
Les faisceaux d'ultrasons émis par la sonde sont composés d'un lobe principal et de lobes secondaires qui peuvent être à l'origine d'artéfacts de types faux cloisons plus facilement observables dans les structures liquidiennes. Elles proviennent de la réflexion des lobes secondaires sur des structures inclinées par rapport à la direction de propagation du lobe principal. Les échos produits sont pris en compte sur la ligne de tir principale : ils sont à l'origine d'un dédoublement de la structure réfléchissante créant ce que l'on appelle également un artéfact en chapeau chinois


> Les artéfacts en miroir (voir Fig. II.13.C)
Une image en miroir est formée en présence d'une interface linéaire très échogène, comme le
diaphragme. La présence d'un angiome hépatique hyperéchogène et peu atténuant se reflète parfaitement sur le diaphragme et crée une image en miroir.

Fig. II.13 :
A- Mécanisme de la B- Artéfacts des lobes C- Mécanisme de la formation
formation des échos Secondaires. des images en
miroir.
de répétition
> Volume partiel
Rencontré lorsque l'épaisseur du faisceau intéresse à la fois une structure liquidienne et les parties molles adjacentes, une fraction des parties molles sera intégrée à la structure liquidienne, introduisant faussement des échos dans cette structure.


L'échographe est l'appareil de l'échographie dont son schéma synoptique est comme suit :

Fig. II.14: Synoptique d'un échographe
On commence par une sonde de fréquence adaptée à l'examen pratiqué, un gel de contact entre la sonde et la peau assure une bonne transmission des ultrasons, les données échographiques détectées sont stockées sous forme numérique dans une mémoire d'image avant d'être affichées en échelle de gris. Sur tous les appareils existe la possibilité de réglage de la courbe de gain d'amplification en fonction de la profondeur (TGC : Time Gain Compensation). Le rôle de l'amplification est d'assurer une lecture satisfaisante des échos à toutes les profondeurs en compensant l'effet de l'atténuation. Bien qu'il existe une grande variété de réglage de la courbe de gain en fonction de l'appareillage, on peut schématiquement distinguer :
- Le gain général agit de façon identique à toutes les profondeurs.
- Le gain superficiel qui peut être utile pour diminuer le niveau d'amplification des échos et éviter la saturation de l'image dans les couches très superficielles.
- La pente de gain qui fixe l'accroissement du niveau de l'amplification en fonction de la profondeur et qui compense l'effet de l'atténuation.
La courbe de gain dépend des tissus traversés, de la fréquence de la sonde et de la corpulence du patient. Sur les appareils haut de gamme, ce réglage de la courbe de gain se fait de façon automatique.
Tous les appareils disposent actuellement de la possibilité de post-traitement sur l'image : zoom sur certaines régions de l'image, renforcement de contours, mesure de distance ou de surface ou encore réglage de contraste, en agissant directement sur la correspondance entre niveaux du signal mémorisé et niveaux de l'échelle de gris affichés sur l'image.


CONCLUSION :
Ce chapitre a fait l'objet d'une étude approfondie du traitement image préconisé en échographie. En un sens, les différents modes en sont énumérés et élucidés. De même que les résolutions spatiales et du contraste en sont discernés. Néanmoins, le principe d'échantillonnage a été si peu inclue. Ceci achève les notions de base sur l'échographie, et comme suite nous abordons l'échographe proprement dit : GE Vivid 3N ProExpert. C'est ce que nous commencerons par sa présentation.

Le GE Vivid 3N est de fabrication américaine, firme : General Electric. Il est de conception récente avec sa nouvelle technologie qui regroupe les dernières performances découvertes au profit du cardiovasculaire. Aussi, l'équipement présente l'exclusivité au fonctionnent jusqu'à 18 sondes adaptées. D'où l'éventail des applications médicales qui sont très étendues pour cet appareil.
Le GE Vivid 3N est un échographe cardiovasculaire qui apporte son post-traitement des données brutes, ses hautes cadences d'images, sa qualité d'image à haute résolution et sa vitesse de fonctionnement à toutes les applications comme : cardiologie, vasculaire, petits organes, pédiatrie, abdominale et monitoring endoscopique.



Fig. III.1: ! ue d'avant et de côP de ! Md M, 3 IRT [peIA
1-


Écran de visualisation : Pivotement à gauche et à droit et aux inclinaisons en haut et en bas.
2- haut-parleurs : Deux haut-parleurs pour le son Doppler.
3- supports de sondes et sondes : Situé de chaque côté du panneau avant.
4- Panneau de commande : Contient le clavier alphanumérique et les boutons utilisés pour actionner l'unité d'échographe.
5- Poignée Avant.
6- soulever / abaisser le poigné haut/bas de pupitre de commande : Allée centrale localisée sous la poignée avant. Pour soulever ou abaisser le pupitre de commande (panneau de commande et moniteur).
7- Filtre à air placé au-dessus de la caisse.
8- Ports de sondes :
- Trois connecteurs actifs de sonde (un pour une sonde de crayon), et un quatrième port inactif du côté droit de l'unité, qui est employée pour le stationnement.
9- Frein de pieds : Frein à trois positions, comme suit :
- La gauche (p) ferme les roues.
- Le milieu ouvre les roues.
- La droite (de doubles flèches) ferme l'action de pivot.
10- Interrupteur à pied : L'interrupteur à pied configurable s'est relié au module du patient I/O qui permet les commandes du clavier d'être fonctionnées par le pied.
11- Supports de gel : Situé de chaque côté du pupitre de commande, et sur la surface supérieure de chaque côté du moniteur.
12- compartiment facultatif du stockage.
13- Interrupteur Marche/Arrêt.
14- Clavier alphanumérique et les boutons d'opération.
15- Crochet de câbles.
16- Périphériques : le VCR et/ou l'imprimante noir et blanc et/ou l'imprimante couleur sont placés au dessus de la zone de stockage périphérique du pupitre de commande.
17- CD lecture/écriture (CDRW) et disque de MO (facultatif).
18- Roulettes Arrière.
19- Roulettes Avant.

Fig. III.2: Vue arrière de Vivid 3N Pro/Expert.
1- Moniteur.
2- Puits de gel.
3- Panneau de raccordement de moniteurs.
4- Panneau arrière gauche.
5- Panneau arrière droit.
6- Crochet de stockage de câble électrique.
7- Interrupteur Marche/Arrêt de disjoncteurs.
8- Vis de la terre.
9- Prise du cable d'alimentation
|
45 |
||||



Fig. III.3 : Connecteurs de panneau arrière droit.
1- Sortie auxiliaire AC. Pour l'usage avec les périphériques externes. Des tensions sont placées selon la Norme de tension locale de pays.
2- Sortie auxiliaire AC. Pour l'usage avec les périphériques externes. Des tensions sont placées selon la tension locale de pays.
3- Disjoncteurs thermiques, trois disjoncteurs thermiques pour la protection de fusible.
4- Réseau, pour la connexion de réseau.
5- Modem, pour l'usage avec la plateforme de service (iLinq).
6- RS 232, n'est pas utilisé.
7- USB, pour l'utilisation de service de GE.
8- Connecteur à broches parallèle, port 25 pour l'usage avec les périphériques externes.



Fig. III.4 : Connecteurs de panneau arrière gauche.
1- VCR-RS 232, une standard 9-Pins connecteur de RS232 (1) pour la commande de VCR (COM 1).
2- S-vidéo sortie.
3- S-vidéo entré.
4- Vidéo sortie B/W, BNC connecteur pour le rendement visuel composé de B/W à une imprimante.
5- Vidéo sortie 1, BNC connecteur pour le rendement composé de vidéo de couleur (pal ou NTSC).
6- Vidéo sortie 2, BNC connecteur pour le rendement composé de vidéo de couleur (pal ou NTSC).
7- Son entré (droit)
8-Son entré (gauche)
9- Son sortie (droit)
10- Son sortie (gauche)
11-MIC, entrée du microphone
12- Port d'imprimante

Fig. III.5 : Pupitre de Commande.
|
48 |
||||
1- Bouton On/Off.
2- Boutons Archiver et Rapporter.
3- TGC gain glisseurs.
4- Boutons de Système.
5- Boutons de sélection du Mode.
6- Ajustement rotariens des paramètres du Mode de base.
7- Boutons du format de l'exposition.
8- Boutons des mesures.
9- Boutons de contrôle du VCR et de l'impriment.
10- Boutons du gel.
11- Trackball opération
12- Clavier Alphanumérique.
13- Touches de fonction.
14- Boutons du Pré-examen.
15- Réécoute du VCR.
|
49 |
|||


CONCLUSION :
Par suite de notre présentation établie pour l'échographe GE Vivid 3N, On dit que cet équipement relève d'une technologie évoluée. Son Design est au complet pour pouvoir assurer de nombreuses applications médicales, plus particulièrement celles du cardiovasculaire.



L'étude technique est divisée en deux parties, dont, dans la première partie sera une étude technique du Vivid 3N. Et la deuxième partie sera une réalisation pratique d'un prototype de la sonde échographique.
Le Vivid 3N est un échographe évolué, la technologie détaillée de ce dernier reste un secret de fabrication, pour cette raison notre étude technique sur cette équipement sera en schémas fonctionnels bloc par bloc, de chaque unité.
Dans la partie pratique, nous allons réaliser un prototype d'une sonde échographique, avec un système de comptage qui détermine la position de l'organe du corps humain examiné dans le corps.
Le Vivid 3N est un échographe d'un procédé de balayage électronique sectoriel et linéaire, d'un système souple, qui dépend du logiciel utilisé.
Il peut être utilisé pour diverses applications :
- 2D d'échelle de gris et 2D image en couleur.
- Mode M d'échelle de gris.
- Mode M Couleur.
- Doppler.
- Un certain nombre de combinaisons des applications précédentes.
Un physio-module est incorporé dans le Back-End Processor (BEP), qui fourni des signaux d'ECG pour synchroniser l'acquisition de l'image échographique cardiaque.
En plus, d'autres entrées analogiques à partir des périphériques sont traitées (par exemple, ECG, phono).
Le Vivid 3N est un système de formation de faisceau numérique qui peut manipuler jusqu'à 192 éléments linéaires au moyen des sondes de multiplexage1.
Le signal parcourt de la sonde passant par des circuits d'électroniques de FE, au BEP, et finalement l'affichage sur le moniteur et les périphériques.
La configuration du système est stockée sur un disque dur et tout le logiciel nécessaire est chargé depuis ce disque dur dès la mise sous tension.
1 Multiplexage : division d'une voie de transmission commune en plusieurs voies distinctes pouvant transmettre simultanément des signaux indépendants dans le même sens.
> L'utilisateur lance le système d'exploitation par le pupitre de commande qui contient un clavier, panneau de configuration, et TGC.
> Les circuits électroniques de Vivid 3N sont divisés en deux compartiments de cartes : - Processeur Front End (FE), parfois désigné sous le nom du "compartiment de cartes". - Processeur Back End (BEP)
> L'interconnexion des signaux de la FE, BEP, console de contrôle, surveillance et sous systèmes de distribution d'énergie sont acheminés par des câbles.
> Les principaux blocs fonctionnels du Vivid 3N sont :
- Front End Processeur (FE).
- Back End Processeur (BEP).
- Console de contrôle.
- Distribution d'énergie.
- Périphériques.
- Modem.
IV.2.1. SCHEMAS FONCTIONNEL DU SYSTEME : Le système du Vivid 3N comporte deux Configuration:
Système avec une Configuration RFI (Radio Fréquence Interface) c'est une nouvelle configuration quia diminué le nombre de carte dans le Front End :

Fig. IV.1 : Schémas fonctionnel du système -Configuration RFI-.
|
53 |
||||


Le même système avec une Configuration RFT (Radio fréquence & Tissue processing), Dans cette ancienne configuration en trouve que la carte RFI est remplacée par trois d'autre cartes : FEC (Front End Contrôle), RFT et IP (Image Porte).

Fig. IV.2 : Schémas fonctionnel du système -Configuration RFT-.


Le Front End comprend l'ensemble des cartes dans la Cage de cartes Front End, selon la configuration comme suit:
> Configuration RFT :
- Carte de Front Board.
- Carte de MUX.
- BF (Beamformer Board) : Carte de formation du faisceau.
- FEC ((Front End Controller Board) : Panneau contrôleur de Front End.
- RFT (Radio Frequency & Tissue Board) : Panneau de radio fréquence et de tissu. - IMP (Image Port) : Port d'image.
- Power Supply.
> Configuration RFI :
- Carte de Front Board.
- Carte de MUX.
- BF (Beamformer Board) : Carte de formation du faisceau.
- RFI (Radio Frequency Interface Board) : Panneau d'interface de radio fréquence. - Power Supply.

Fig. IV.5 : Schéma fonctionnel de Front End-Configuration RFT.

Fig. IV.6 : Schéma fonctionnel de Front End-Configuration RFI.


> Le Front End peut être divisé en deux sous-systèmes, comme suit:
1. Le sous-système Front End qui comprend: - Front Board.
- MUX Board.
- BF (Beam Former board).
- FEC (Front End Controller board).
- RFI (à la place du FEC pour la 2eme configuration)
2. Le sous-système Mi Processeurs qui comprend: - RFT (Radio Frequency & Tissue Board) - IMP (Image Port).
- RFI (tout seul pour la 2eme configuration)
La plupart des cartes de FE sont contrôlées par le Front End Controller board par le bus frontal (FE_BUS). Le FE_BUS est un bus bidirectionnel synchrone, accumulé par des données de 16 bits.


Les sondes à balayage électronique sectoriel et linéaire sont composées de plusieurs transducteurs identiques (par exemple, 64, 128, 192). Trois sondes et une sonde de « crayon » peuvent être connectées au système. Les connecteurs sont physiquement situés dans FB carte, lorsque l'un d'eux est sélectionné et connecté à l'émetteur (TX) et le récepteur (RX) à travers un certain nombre de relais.
Selon le type de sonde et de la configuration du système, un certain modèle de numérisation est sélectionné sur la FEC carte. Cette carte charge les paramètres de balayage pour l'émetteur et la formation du faisceau (Beamformer : diriger et focaliser les retards) dans une RAM locale sur ces cartes.
Ainsi, lorsque la FEC commence une séquence de balayage, elle charge le contenu de la RAM dans le générateur des impulsions (TPG), ensuite une transmission d'impulsions à l'émetteur et de recevoir des impulsions de synchronisation (SYNC_L) pour le Beamformer, en tirant l'impulsion transmise des différents éléments à certains intervalles répétés de temps et avec différents retards, le faisceau d'ultrasons peut être orienté vers les directions désirées (au sujet des principes de fonctionnement) obtenant les modèles choisis de balayage (par exemple, 2D, 2D écoulement, etc.).
Les ultrasons en rafale sont produits sur la carte de TX, et initiés par l'impulsion de déclenchement de transmission (TXTRIG_L). Ce dernier, met en marche les générateurs d'impulsions de transmission (TPG) sur la carte de TX, chaque impulsion est produite avec un différent temps de retards. Les impulsions transmises sont alors conduites à des amplificateurs séparés, alimentés avec la tension HV1 et HV2, et sont contrôlés par le logiciel de gestion de puissance acoustique.
Les impulsions de transmission sont conduites à travers les panneaux TR4 situés sur les panneaux de Front End, où elles sont dirigées vers l'une des sondes choisies phased/linear array.
L'écho réfléchie des structures de corps examinées et des cellules de sang sont conduites de la sonde, par Front End à travers les panneaux TR4, où une pré amplification (20dB) et la compensation analogue de gain de temps (ATGC : Analog Time Gain Compensation) (-10 - +30 dB) est exécuté. Le gain est déterminé par un signal analogue (ATGC) produit par la carte FEC.
À l'entrée de la carte frontale il y a les commutateurs transmission/réception (T/R) pour empêcher les émetteurs de détruire les récepteurs. Avant la pré amplification, les signaux des différents canaux ont été également introduites par des relais.
Ceci fournit la possibilité aux échos d'itinéraire des sondes annulaires de rangée dans le récepteur, en plus d'injecter un signal test, TSIG.


Les canaux de sorties de la TR4 sont alimentés à la carte MUX par une carte Beamformer-64, la carte Beamformer exécute la conversion analogique-numérique de 64 canaux.
La carte Front End Controller contrôle toutes les cartes de Front End. Elle charge tous les paramètres au FB, MUX et les RAM de Beamformer, Elle lit l'identification de sonde, choisit le connecteur de sonde dans TR4 et commande le multiplexeur à haute tension dans les sondes linéaires. En outre, la carte produit ce qui suit :
- Une impulsion de déclenchement de transmission pour TR4.
- Une impulsion de synchronisation de réception (SYNC_L) qui est employée par le processeur de Beamformer et de RF et de tissu.
- Une tension du différentiel ATGC employée par TR4 et les signaux de commande pour le bloc THT. - L'horloge globale du système (40 mégahertz).
- Une impulsion de remise « reset » (SRES).
La carte de l'interface de la radio fréquence (RFI) commande toutes les cartes de Front End (sur des systèmes avec la configuration de RFI). Elle charge tous les paramètres au FB, MUX et les RAM de Beamformer, Elle lit l'identification de sonde, choisit le connecteur de sonde sur les panneaux TR4 et commande le multiplexeur à haute tension dans les sondes linéaires. Elle produit :
- Une impulsion de déclenchement de transmission pour TR4.
- Une impulsion de synchronisation de réception (SYNC_L) employée par le Beamformer et le processeur de RF et Tissu.
- Une tension ATGC différentiel, employée par TR4 et les signaux de commande pour le bloc HT (High Voltage Power Supply (HVPS)).
- Le générateur à horloge principal de système (40 MHz).
- Une impulsion de remise (SRES).
- Signal contrôle de la focalisation reçue.
- Générateur de signal de teste analogue.
- La détection de température pour les sondes TEE.
- La Commande de moteur pas à pas pour les sondes TEE.


Les émetteurs sur les panneaux TR4 (HVPS sur le FB) sont alimentés avec la HT de (TX Supply).Ce module se compose de trois alimentations linéaires, fournissant une tension symétrique de rendement s'étendant de 0 à +/- 80 V (HV1), une autre fournit une tension s'étend de 0 à +/- 40 V (HV2), et la troisième produit +/- 80 V pour les multiplexeurs dans les sondes linéaires. HV1 et HV2 sont programmables par une interface série du panneau FEC.
Le Vivid 3N Front End et le système de visualisation sont interconnectés par les modules de traitement de signal numérique, appelés les mi processeurs. Ces processeurs exécutent le traitement adéquat du signal pour les différents types de données : Tissu, Doppler et écoulement. Les mi processeurs courants sont les processeurs RF et de tissu (RFT) et le RFI (radio fréquence Interface) pour la 2 eme configuration.
IV.3.2.4.1. BUS DE PIPELINK
Les mi processeurs sont interconnectés par un système de bus de données appelé le Pipelink. C'est un bus unidirectionnel, transportant des données de l'expéditeur de Pipelink (RF et processeur de tissu) par le (accessed processor), à la destination (le port d'image). Le port d'image acheminera alors les données dans la mémoire d'image.
Les données partant de RF et le processeur de tissu savent quel type de données sont transportées ; par exemple, tissu, Doppler, 2D écoulement. Chacun des mi processeurs décode cette étiquette et quand elles assortissent leur propre adresse, les données sont traitées.
Dans le 2D, des données sont typiquement transférées dans des blocs de vecteur à partir de RFT. Dans Doppler et écoulement de couleur, des données d'une porte de gamme sont transférées.
IV.3.2.4.2. LE BUS MLA-0 et MLA-1 (configuration de RFI seulement) :
Les mi processeurs sont interconnectés par un système de bus de données appelé le MLA-0 et le MLA-1. Ce sont les bus unidirectionnels, transportant des données du Beamformer au démodulateur FPGA sur les RFI.
Les données partant du démodulateur FPGA savent également quel type de données transportées, par exemple, tissu, Doppler, 2D écoulement. Chacun des composants des mi-processeurs décodent cette information et quand elles assortissent leur propre adresse, les données sont traitées.
En mode 2D, des données sont typiquement transférées dans des blocs de vecteur à partir du démodulateur FPGA. Dans Doppler et modes d'écoulement de couleur, des données d'une porte de gamme sont transférées.
Le signal de transmission est configuré par le mode de fonctionnement qui a été choisi par l'utilisateur. Quand ce mode est choisi, il place ces paramètres d'emploi pour le FEC, et le FEC envoie un signal au bloc HT (HVPS) pour programmer une des alimentations (HVPS1 ou HVPS2).
Une fois le signal est transmis, il est reçu par le générateur d'impulsions de transmission (TP : transmit pulser) qui est un dispositif de commutation, cela propagera le signal entre différents éléments de la sonde. La propagation de ce signal dépend de la manière dans laquelle le FEC programme la table de RAM de panneau avant (Front Board RAM table).
Le signal du bloc HT entre au TP, ce dernier, produit alors un signal à la sonde (reliée au panneau avant), selon une commande produite dans le générateur d'impulsion de synchronisation (TPG). ce dernier, fonctionne selon des tables dans la table de RAM.



Fig. IV.7 : Schéma fonctionnel du chemin du signal émis.


Le signal reçu est programmé selon le mode de fonctionnement qui a été choisi par l'utilisateur. Dans certains cas le signal est reçu juste après qu'il a été transmis, parfois après un retard prescrit, et dans d'autres cas au même temps de transmission (transmission/réception simultanément).
Les éléments de sonde reçoivent les signaux d'écho de différentes profondeurs. Ces signaux sont amplifiés et conditionnés à la commande de (ATGC). Les différents modes de fonctionnement dictent dans quelle manière les signaux sont traduit :
> Mode continu (CW) : les échos sont transmis et reçus simultanément, et traduits par point d'écho pour une profondeur indiquée. Ceci fournit une image en temps réel.
> Mode 2D : des signaux sont reçus de chacun des 64 canaux (si une sonde a plus de 64 éléments, le MUX de la sonde est employé pour créer les canaux absents additionnels). Les signaux sont transmis en retarde prescrit entre les éléments, et juste après leur réception (tout le temps, visant un point à une profondeur spécifique). De cette façon, des signaux d'écho sont rassemblés de tous les points suivant une certaine ligne, de laquelle un vecteur est créé. Le vecteur est transmis au panneau de MUX, delà, à la formation du faisceau où il est amplifié et subit la conversion analogique-numérique. D'ici des signaux de RF sont transmis à RFT, où une image est créée.
> Mode d'écoulement de couleur (CFM : Color Flow Mode) : montrer le mouvement des particules (ce mode est habituellement employé avec le mode 2D). En mode CFM, l'écho reçu est employé pour mesurer la quantité de changement de phase de fréquence (degré de décalage), ceci désigné sous le nom de l'effet de Doppler. En utilisant CFM et mode 2D ensemble, au même temps que le signal est reçu, en parallèle il est employé pour produire un signal par un circuit qui traduit l'effet Doppler, et ce qu'il produit d'une image de couleur.



Fig. IV.8 : Schéma fonctionnel du chemin du signal reçu-Configuration RFI-.


Fig. IV.9 : Schéma fonctionnel du chemin du signal reçu-Configuration RFT-.
|
65 |
||||


Le FB a 64 canaux de réception identiques.
Le signal dans chaque canal est alimenté par le commutateur de la transmission/réception (T/R) à un préamplificateur. Suivi d'un amplificateur du gain commandé par temps (TGC : Time Controlled Gain) utilisé pour égaliser la force de signal du champ proche, du mi champ et du champ lointain.


Fig. IV.10 : Schéma fonctionnel de Composition de Front Board.


Le TR4 a quatre canaux de signaux Transmission/réception. Chaque canal a deux pulsars pour différentes tensions transmises de TX, et un amplificateur, récepteur de bas-signal. Tous les deux sont reliés à la même ligne d'entrée/sortie. Le récepteur est protégé de la tension transmise (jusqu'à 80V) par un commutateur électronique pour éviter la haute tension sur l'entrée de récepteur.

Fig. IV.11 : Schéma fonctionnel de TR4.
Le MUX reçoit 64 des canaux a l'entrée, et exécute les fonctions suivantes :
· Recevoir les canaux et les relie au BF.
· Augmenter les canaux bas/haut en mode CW.
· Commander le mouvement de TEE.
· Surveiller des mesures de la température et de tension par I2C.
·


Commuter bus FE. Pour réduire le bruit dans les cartes FE, le MUX coupe le bus de FE au FB pendant l'acquisition de données en mode CW.
· Surveiller le min/max d'entrer AC, toutes les dix secondes.

Fig. IV.12 : Schéma fonctionnel de la Carte MUX.
Le panneau Beamformer (BF) contient le convertisseur analogique-numérique (CNA), l'ASIC (appelé le focalisateur « FOC ») et un additionneur de faisceau (BA : Beam Adder).
Le panneau BF accepte les canaux d'entrée et convertit chaque canal en bits numériques. Le système exige un panneau de BF qui balaye 64 canaux.
Les échantillons digitalisés à la sortie de CNA sont introduites dans le FOC, dont les sorties vont à un BA. Le rendement du BA (niveau 1) est la somme des canaux d'entrée, plus le rendement de l'autre BA (niveau 2), (voir Fig. IV.13)
Ces ASICs ajouteront toute l'entrée et le rendement des canaux, avec un retard approprié, pour donner une focalisation optimale et direction de faisceau en fonction du temps. Tous les paramètres de focalisation et de direction pour un balayage sont stockés dans VRAM sur le panneau BF. Le rendement du BF est une mise à jour numérique à haute fréquence de mot.


Ce rendement peut être ajouté à n'importe quel panneau successif, si plus de canaux sont exigés.
> Calibrage de BF : Le système a un procédé de calibrage pour le panneau BF, qui place la tension offset pour le CAN sur le panneau BF. Si le panneau BF est remplacé, le procédé de calibrage doit être exécuté.

Fig. IV.13 : Schéma fonctionnel de BF (64 canaux).
Le RFI a été introduit dans la fabrication de Vivid 3N, en raison de certains composants de matériel étant devenu désuets. La RFI remplace le FEC, le RFT et les cartes d'IMP.
La fonctionnalité des cartes suivantes est mise en application sur la carte RFI : - Carte Front-End Controller (FEC).


- Carte du RF et Tissu (RFT).
- Carte du port d'image (IMP: Image Port).
- Le générateur à horloge principal de système. - Commande d'émetteur.
- Commande d'ATGC.
- Recevoir la commande de focalisation.
- Génération de « Signal Analogue Test ».
- Commande et surveillance de la haute tension. - Détection de sonde.
- Commande de MUX, de FB, et de BF.
- La détection de température pour les sondes TEE.
- Commande le moteur pas à pas pour les sondes TEE.
Les signaux digitalisés des BF sont reliés au module RFI. Le processeur de signal numérique sur la carte RFI, ainsi que le logiciel sur le BEP, exécute le signal adéquat pour les différents types de données ; Le tissu, le Doppler et l'écoulement de couleur.
En outre, le traitement audio de Doppler est effectué par la carte RFI. (Le traitement de spectre de Doppler est fait par le BEP).
La RFI extrait des données de tissu, des données de spectre et des données d'IQ et de couleur, à partir du flux de données numérique sur son entrée, et elles exécutent également le filtrage de RF et les différents types de traitement de tissu.
Différents types de traitement de RF sont exécuté, selon l'utilisation postérieure des données : - Démodulation de RF.
- Compensation de temps numérique du gain (Digital Time Gain).
- Filtrage.
- Décimation.


Après le filtrage de RF, les données sont écrites dans différents amortisseurs coulissants d'anneau, consacrés aux différents types de données. Tandis que les données sont écrites dans les amortisseurs, échantillon par échantillon dans les vecteurs, des échantillons multiples provenant de la même gamme (profondeur) peuvent être donnés en lecture.
Les deux adressages d'entrée (début et longueur) et l'adressage de sortie (par des rendements des événements) sont commandés par le RFI lui-même.
Un certain nombre de différents processus de tissu sont effectués sur le RFI :
- Premièrement, l'amplitude de signal est obtenue par détection.
- Puis les données sont comprimées pour atténuer les signaux forts et pour amplifier les échos de niveau bas.
- Après compression, "couture de zone" est exécuté. Couture de zone est employé pour combiner (transmettre) les zones focales de différents vecteurs dans un vecteur en pesant les transitions de zone, et s'applique seulement aux sondes à balayage sectoriel/linéaire où des vecteurs multiples peuvent être rassemblés en même direction. Pour le mode M, le perfectionnement maximal de détection et de bord est mis en application.
- En conclusion, dans certains cas, un offset peut être ajouté au signal et la coupure est exécutée.
Aucun procédé d'écoulement de couleur n'est effectué ici, excepté la démodulation de RF précédemment décrite.
Les données utilisées pour l'écoulement de couleur sont étiquetées avec les en-têtes et les queues appropriés et envoyées au Back-End Processor (BEP).
Sur la carte RFI, les données de Doppler sont passées par un filtre passe haut (pour enlever les forts basses fréquences retournées du mouvement de mur, les valvules et les feuillets) et puis envoyées au BEP, et aux circuits audio sur le tableau de commande de KB.


La RFI surveille la température dans le flux d'air à l'entrée d'air, et dans le flux d'air à la sortie d'air.
Ces mesures permettent à surveiller les conditions environnementales (la température) pour le module de balayage et empêchent la surchauffe.
La RFI exécute les fonctions suivantes de gestion de sonde : - Contrôler le choix d'un connecteur de sonde.
- Détecter le type de sonde.
- Détecter l'angle plat de balayage sur des sondes de MPTE et de PAMPTE. - Détecter la température de sonde.
- Eteindre la sonde si la température dépasse la température maximale. La température des références est programmée jusqu'à 41.3°C et 43.0°C.
- Eteindre la sonde si la lecture de la température diminue au-dessous de la température minimale. La température minimale de référence est réglée à 15°C. Une lecture de la température aussi basse que 15°C indique une erreur.
L'alimentation TX a deux sorties séparées de tension, comme suit :
- L'alimentation TX #1 (TX1) : produit des niveaux de tension pour des opérations pulsées de TX. - L'alimentation TX #2 (TX2) : produit des niveaux de tension pour des opérations pulsées CW.
La RFI fixe le niveau de tension pour les deux sorties d'alimentation d'énergie de TX (TX1 et TX2) et également mesure les niveaux de tension et le courant s'écoulant des deux sorties de TX. Si une de ces valeurs dépasse la limite pour un mode indiqué, la RFI arrête l'alimentation de la sonde.
La carte FEC commande d'autres cartes dans la caisse Front End. La commande est faite par un bus synchrone et bidirectionnel appelé le bus Front End.


Les tâches suivantes sont accomplies par le FEC :
- Génération d'horloge principale de système (incluant l'horloge d'IP). - Commande d'émetteur.
- Commande d'ATCG.
- Commande la focalisation reçue.
- Commande analogue de signal Test.
- Détection de sonde.
- Commande de la tension transmise.
- Commande de la commutation de Front Board.
- Détection de la température pour les sondes TEE.
- Commande de la régénération de la mémoire pour la carte BF. - Fournir l'horloge de 40 MHz à l'IP.

Fig. IV.14 : Schéma fonctionnel de Front End Controller.


La carte RFT, reçoit des données du BF1 dans Front End. Tous les deux types d'échantillons de données (RF_MODE) sont communiqués à la carte RFT du Front End Controller, par le bus FE.
La RFT a un DSP local avec un EPROM externe. Le DSP accomplit les tâches suivantes de commande :
- Manipuler les communications avec le BE par le bus de VME et le bus de PCI.
- mise à jour et filtre des coefficients et d'autres paramètres dans la circulation de données.
- Quand des événements externes sont reçus du FEC, la RFT installe le lien de pipe pour produire la commande, pour le repérage des données et le transfert.
- Pendant le transfert des données de mouvement de temps, la RFT crée un transfert de données (time slot : fente de temps), qui remplace le transfert d'événement principal.

Fig. IV.15 : la carte du processeur RFT.
La fonction du port d'image (IMP) est de recevoir des signaux du RFT (pendant le balayage) ou du VCR (pendant le playback), les capturer, et de les conduire au BEP par l'intermédiaire du bus PIP. L'IMP manipule toute la communication du BEP aux cartes Front End et retourne à travers le bus VME.
L'IP est employée comme raccordement à BEP. Toutes les instructions dans la caisse Front End sont envoyées par l'intermédiaire de l'IMP, et toutes les données sortantes sont transférées au BEP par PIM par le bus PCI.




Fig. IV.16 : Schéma fonctionnel d'une carte d'IMP. IV.3.10. LA CARTE PLATE ARRIERE (Carte mère) :
La carte plate arrière sert comme carte mère qui relie les signaux de toutes les cartes. Elle distribue également les basses tensions pour les cartes de caisse FE et les tensions TX. Elle accueille toutes les cartes FE.
IV.4. PROCESSEUR BACK END (BEP): IV.4.1. INFORMATION GENERALES :
Le processeur Back End (BEP) supporte l'opération de Vivid 3N, C'est le contrôleur principal de l'unité. Le BEP comporte les divers composants décrits dans les sections suivantes :
- Unité centrale de traitement (CPU : Central Processing Unit).
- Contrôleur du clavier.
- Frame Garber (Pour la configuration RFI seulement).
- PIP.
- La carte Plug & Scan, et la batterie.
- Carte Réseau.
- Carte de SCSI.
- Lecteur disquette.
- Disque dur.
- Lecteur Magnéto-optique (MOD).
- La carte Multifonction (O/I) entrée/sortie. (Pour la configuration RFT seulement).
- Lecteur/graveur CD (CDRW : CD Read Write).
- Module d'ECG.
- Modem.
- PC-VIC ou VIC.

Fig. IV.17 : Schéma fonctionnel du processeur Back End (Configuration RFI).
|
76 |
||||

Fig. IV.18 : Schéma fonctionnel du processeur Back End (Configuration RFI).
Le CPU commande et traite les opérations internes du processeur Back End. En plus, le CPU supporte la caisse de FE par la carte IP. Le CPU utilisé dans l'unité Vivid 3N est un Pentium 4, processeur de 4.2GHz Intel, ou plus nouvelle. Sur des unités plus anciennes (le Pentium III), le CPU est de I GHz.
|
77 |
||||


Le contrôleur de clavier commande toutes les opérations de clavier, le système de gestion de puissance et commande audio.

Fig. IV.19 : Schéma fonctionnel de contrôleur de clavier.
Le contrôleur de clavier contient l'amplificateur d'audio qui commande le volume des hautparleurs. Il contient également un système de gestion de puissance pour permettre trois modes d'arret :
> Arrêt forcé, en appuyant sur le bouton Marche/Arret sans interruption pendant 10 secondes. C'est pour des urgences seulement et ne devrait pas être employé dans des circonstances régulières.
> Mode mettre en veille, qui permet le démarrage de système en 30 secondes (cette option est permis si l'option de Plug et balayage est installée, vous permettra de déplacer l'unité d'un endroit à un autre).
> Arrêt complet, qui a besoin plus de 2 minutes pour démarrer. Il y a trois composants principaux de clavier :
- - Clavier Externe : Toutes les clefs douces, dont la fonctionnalité change selon le menu choisi.
- - Boule roulante (Trackball): Fonctionne d'une façon semblable à cela d'un indicateur de souris de PC.
- - Clavier Alphanumérique : Le clavier normal comprenant les touches et les nombres de fonction pour permettre l'écriture des textes et d'autres fonctions.


Le contrôleur multifonction d'I/O fournit deux additionnelle COM séries, COM3 et COM4, qui sont employés pour soutenir les fonctions de modem.
Il saisit le signal visuel YC du VCR et le convertit en données de PCI, permettant au système de présenter des images de playback de l'enregistrement de VCR.
Le PCI2IP permet le transfert et la réception des données et des signaux de commande entre la caisse Front End et le processeur Back End par la carte port d'image. Il adapte des données de l'IP au bus PCI du CPU. Le PCI2IP désigné parfois sous le nom du pont de PCI (PCI Bridge).
La carte Plug & Scan permet le mode "mettre en veille" pendant les opérations Plug & Scan, et exécute un arrêt complet du système d'exploitation quand les lignes de puissance vont au-dessous des valeurs préréglées. La P&S ne soutient pas l'opération de l'unité pendant une panne de courant, mais permet plutôt l'arrêt du processeur Back End au mode "mettre en veille" et soutient le mode "mettre en veille" tandis qu'il n'y a aucune alimentation. La batterie de la P&S se dégrade avec le temps et devrait être remplacée.
La Carte réseau permet le Vivid 3N de fonctionner dans un réseau standard de LAN (environnement d'Echo PAC), qui permet au système de se connecter aux applications externes, stockage ou récupération externe des données des utilisateurs de réseau.
La carte SCSI supporte l'opération du MOD. Elle est située sur le bus PCI du CPU, et commandée par CPU.


Le lecteur disquette soutient l'extraction de données de base à partir de Vivid 3N, tel que les dossiers de notation, exportation vers Microsoft Excel, de petits dossiers d'image et d'autres opérations de service. Le lecteur disquette est commandé par le CPU par des signaux du bus IDE.
Le disque dur est le mémoire centrale de Vivid 3N. Il est commandé par le CPU par des signaux du Bus IDE. Il est divisé en quatre partitions, dont chacune est indiquée pour différentes opérations, comme suit :
- Partition C : Exécution du logiciel d'exploitation et de l'application du logiciel, et préréglages d'usine. sa taille est de 2Gbyte.
- Partition D : Préréglages d'utilisateur et données. sa taille est de 1Gbyte.
- Partition E : Archivage de toutes les images et rapports. sa taille est normalement 15.5Gbyte, mais ceci dépend de la taille du disque dur.
- Partition F : une partition d'échange pour la future utilisation. sa taille est de 550Mbyte.
Le MOD est employé pour supporter des images et des rapports. Le soutien permet le stockage des images et des rapports pour la future revue sur les unités du Vivid 3N ou d'autres dispositifs compatibles d'EchoPAC. Il est commandé par CPU par la carte de SCSI.
Des médias Magnéto-optiques de n'importe quelle autre taille peuvent être employés pour le soutien (back up), mais seront seulement compatibles avec DICOM.
Le CDRW est employé pour soutenir des images et des rapports, de la manière semblable comme MOD. En plus, le CD est utilisé comme la source principale des mises à niveau du logiciel et autres opérations de service. Le CDRW peut écrire 24X à la vitesse du CD ou plus, et peut lire tous les types de CD. Il est commandé par CPU par le bus IDE.


Le module d'ECG I/O du patient est utilisé pour traiter le signal d'ECG interne ou le signal d'ECG externe. En plus, le module d'ECG fournit une interface à l'entrée du microphone et à la pédale. Le commutateur de pied est un pass-through aux fonctions de clavier, alors que les autres fonctions sont communiquées au BEP par le port série Com2 du BEP.

Fig. IV.20: Module d'ECG.
Le modem est un modem universel contrôlé par le CPU à travers le contrôleur multifonction d'I/O. Le modem est utilisé pour l'entretien à distance d'iLinq (InSite).C'est un modem standard de Multi Tech qui se connecte à une ligne téléphonique.
La PC-VIC comporte la carte PC-VIC et la carte I/O.
La carte I/O contient des entrées et des sorties, elle reçoit tous les signaux d'entrée, elle les filtre, et les transmit à un autre périphérique externe ou à la carte PC-VIC.


Le PC-VIC reçoit des signaux d'entrée du panneau VGA et du panneau PIP. Le panneau VGA transmit les signaux de SVGA qui sont filtrés et transmis au moniteur de pupitre de commande. Les signaux de SVGA RVB sont transmis dans l'entrée vidéo et le circuit de détection, où ils sont conditionnés, et seulement une partie de l'image transmise est capturée et transmise (dans le format de RGB) au circuit de convertisseur de C-Vidéo de S-Vidéo et au RGB au circuit de convertisseur d'imprimante couleur.
Le panneau PIP commande la mise sous tension de PC-VIC et commande également le fonctionnement de PC-VIC par le signal d'I2C produit du bus PCI du BEP. Le signal d'I2C détermine le fonctionnement de l'entrée vidéo et du circuit de détection et donne l'instruction de fonctionner sous PAL ou NTSC. Il définit également quelle région de l'image doit être capturée.
Le RGB au circuit de convertisseur d'imprimante couleur reçoit un signal de RGB de l'entrée visuelle et du circuit de détection et le convertit pour adapter le niveau des normes ,d'imprimante couleur de RGB.
Le circuit de convertisseur de C-Vidéo de S-Vidéo reçoit un signal de RGB de l'entrée vidéo et du circuit de détection et le convertit en C-Vidéo de S-Vidéo et envoie un signal de retour à l'entrée vidéo et au circuit de détection.

Fig. IV.21: Schéma fonctionnel de PC-VIC.
Reçoit le signale d'affichage SVGA qui parvient du BEP, et qui se divise en deux signaux :
1- Le 1er va au moniteur.
2- Le 2eme est convertie en parties suivantes :
- RGB Signale.
- COM Porte 1/2/3 Signale. - B/W signale.
- Y/C signale (NTSC) ou (PAL).
|
83 |
||||



Fig. IV.22: Schéma fonctionnel de VIC.
Ces périphériques suivants sont externes et ils sont utilisés avec le scanner à ultrasons VividTM 3: - VCR (Video Cassette recorder)
- Noir & Blanc Video Printer - Color Video Printer
- Imprimante jet d'encre couleur
Le fonctionnement du VCR est contrôlé à partir de la Carte de contrôle, par l'intermédiaire du clavier de contrôle via COM1.
Le VCR, reçoit et transmit les signaux vidéo Y/C, et il est utilisé pour enregistrer et re-lire les examens. Le type approprié du VCR doit être utilisé pour le signal vidéo local - PAL ou NTSC.


Elle reçoit le signale video N&B et le signale d'écoulement du PC-VIC ou du VIC, et elle est contrôlée par le console de contrôle.
Elle reçoit le signale video Couleur et le signale de synchronisation du PC-VIC ou du VIC, et elle est contrôlée par la console de contrôle.
Elle est utilisé pour imprimer les rapports et les examens, et elle est connectée au BEP par une entrée parallèle, dans le logiciel de l'impriment elle est désigné comme impriment PC
IV.6. DISTRIBUTION D'ENERGIE EN VIVID 3N : IV.6.1. COURANT ELECTRIQUE :
Le système de Vivid 3N peut être configuré pour fonctionner à partir des tensions AC suivantes à 50/60 hertz : 100V, 120V, 220V, 230V et 240V.
La tension d'entrée locale est convertie en tension interne de 230V, par un Transformateur.
Cette tension est distribuée à différents composants du système et converti en tensions DC dans le BEP et le Front End, pour soutenir leurs opérations. Le tableau suivant montre les tensions employées dans les divers composants du système, dans le BEP et le Front End.

Tab. IV.1 : Les tensions employées dans les divers composants du système. IV.6.2. SYSTEME AC :
Le système AC comporte les composants suivants :
- Transformateur d'isolement AC.
- Boîte de distribution AC.
- Boîte d'entrée AC.
- Fusibles thermiques.
|
86 |
||||




Fig. IV.23: Schéma fonctionnel du système AC-Configuration RFI-.


Fig. IV.24: Schéma fonctionnel du système AC-Configuration RFT-.
|
88 |
||||


L'armoire de distribution AC contient un panneau électronique qui donne la tension appropriée AC du système, les connecteurs de charge, et la basse tension 12 V. En plus, il commande le circuit "soft AC Start", le capteur de la température et le circuit de commande de ventilateur.

Fig. IV.25: Schéma de Bloc des connecteurs du boitier de distribution AC. IV.6.3.1. BOITE D'ENTREE AC :
Le fil d'entrée de tension AC est relié dans la boîte d'entrée à AC, Elle contient le disjoncteur duel 6A 200 - 240V ou 12A 100 - 120V.
Le système a trois fusibles thermiques internes AC, Un est relié à l'enroulement secondaire du transformateur et fournit 230V au système. Les deux autres fusibles sont reliés aux deux enroulements cela assure les tensions locales (100V, 120v, 220v-230v ou 230v- 240v). Les enroulements sont reliés en parallèle à la configuration locale de tension.
Les fusibles thermiques sont situés sur le panneau arrière gauche.
- La tension de Vivid 3N interne est de 220 V AC.
- Back End et Front End opèrent avec une tension de 220V AC.
- Le moniteur et les périphériques opèrent avec la tension locale du système.
|
90 |
||||
IV.7. REALISATION D'UN PROTOTYPE DE LA SONDE ECHOGRAPHIQUE : IV.7.1. INTRODUCTION :
L'échographie nous donne des informations sur :
- La densité des organes qui ont une surface perpendiculaire à la ligne d'attaque d'ultrasons. - La distance séparant l'organe de la peau.
Dans notre cas, la réalisation d'une carte électronique nous permet de mesurer le temps entre l'émission et la réception afin d'indiquer la position de l'organe. Par exemple pour le cas du foie qui contient des tumeurs avec une densité de tissu différent de celle du foie, cette méthode peut nous donner des informations sur l'existence de la lésion ainsi que de sa position, le résultat obtenu sera affiché dans une image en niveau de gris. (Voir fig. IV.18).



Fig. IV.26: Principe de reconstruction d'une image échographique.
IV.7.2. ETUDE DE LA CHAINE D'EMISSION ET DE RECEPTION : La chaine d'émission et de réception comprend :
- Deux détecteurs à ultrasons servant à l'émission et à la réception des ultrasons.
- Deux circuits d'horloges (NE555), un règle la fréquence d'émission et l'autre règle la fréquence du compteur.
- Un compteur.
IV.7.2.1. PRINCIPE DE FONCTIONNEMENT : (Voir schéma synoptique) :
Les deux circuits d'horloge commandent le début du cycle. A ce moment là, le circuit d'émission émet une trame d'onde commande l'émission en déclenchant le compteur à chaque front montant d'horloge du compteur, puis il s'incrémente de 1.
Dés la détection des échos, le circuit de réception émet un signal qui remet à zéro l'horloge du compteur, la valeur enregistrée représente la durée entre l'émission et la réception.
L'horloge du circuit d'émission sert à initialiser le compteur. Et le cycle recommence.



Fig. IV.27: Schéma synoptique de fonctionnement de la chaine d'émission et de réception.

IV.7.3. MONTAGE:
Fig. IV.28: Schema global.
|
93 |
||||


> Le chronogramme suivant représente les différentes étapes d'un cycle :

Fig. IV.29: Chronogramme de fonctionnement de la chaine d'émission et réception.


Notre objectif est de traiter le fonctionnement du circuit réalisé, qui comporte trois parties essentielles, comme suit :
- La partie d'émission. - La partie de réception. - La partie de comptage.
IV.7.4.1. LA PARTIE D'EMISSION : (voir Fig. IV.30) IV.7.4.1.1. Description :
Le circuit d'émission est constitué d'un émetteur ultrasonique qui est l'élément de base, avec un circuit de résonance servant à la génération de la fréquence de résonance d'émetteur de 40 KHz, avec une combinaison des inverseurs qui ont pour rôle de construire une alimentation alternative aux bornes de l'émetteur ultrasonore, car ce dernier ne fonctionne qu'avec une tension alternative.
Ce bloc sert à produire des ultrasons avec une fréquence bien déterminée (40 KHz).

Fig. IV.30: Circuit émetteur. IV.6.7.1.2. Fonctionnement :
Le circuit montré en (Fig. V.30) sert à la production des ultrasons dont la fréquence est de 40 KHz, cette fréquence est nominale pour l'émetteur.
L'oscillateur U1:A, U1:B, R3, R4 et C3 sert à produire une fréquence de 4O KHz, cette fréquence est relié à U1:C qui est une porte NAND à deux entrées laisse passer la fréquence à U1:D selon le signal de la broche 12 (signal de l'astable). Le `U1:D' et les avertisseurs servent à construire une tension alternative aux bornes de l'émetteur à une puissance acceptable.
REMARQUE :
Pour l'échographie la fréquence de l'émetteur est de l'ordre de quelque MHz. IV.7.4.2. TRANSMITION D'IMPULSION : (Voir Fig. IV.31) IV.7.4.2.1. Description :
La transmission d'impulsion est réalisé avec l'astable NE555 qui génère un signal de T=0.25 s, cet astable déclenche le circuit d'émission à chaque début de cycle.

Fig. IV.31: Circuit de transmission d'impulsions. IV.7.4.2.2. Choix de composant :
En échographie le médecin déplace la sonde sur le corps humain suivant une vitesse constante de telle sorte que la sonde reste 0.25s à chaque position.
T= 0.25
|
Donc : |
||


La fréquence d'horloge est déterminée par la formule suivante : Ou F= 4Hz
|
On choisie R1 = 3.3M2 |
R2 = 150 K2
Donc on détermine C2.

IV.7.4.3. LA PARTIE RECEPTION :(Voir Fig. IV.32) IV.7.4.3.1. Description :
Le circuit de réception est constitué de deux parties :
- La première partie est composée du condensateur C5, et la résistance R5 et du détecteur à ultrasons R, cette partie permet le filtrage du signal reçu.
- La seconde partie permet l'amplification du signal filtré, elle est composée d'un ensemble de résistance et de condensateur et d'un amplificateur LM308.
La sortie sera envoyée à l'horloge du circuit de comptage pour la remettre à zéro, pour que le compteur recommence une autre opération de calcul de temps entre le temps d'un signal émit et d'autre reçu. Cette sortie peut être envoyée aussi vers un autre circuit qui sert à calculer l'amplitude du signal.



Fig. IV.32: Circuit récepteur.


IV.7.4.4. CIRCUIT DE COMPTAGE : IV.7.4.4.1. Fonctionnement :
Le circuit de comptage est composé du compteur asynchrone 7490 et son horloge NE555 monté en astable, le compteur s'incrémente de 1 à chaque trame montant d'horloge.
La valeur finale donnée par le compteur représente le temps d'écoulement entre l'émission et la réception, à partir de celui-ci on pourra déduire la distance entre la sonde et l'extrémité de l'organe examiné.
IV.7.4.4.2. Choix du composant :
On détermine la fréquence d'horloge du compteur. Soit e : épaisseur du corps, e = 0.25 m
C : célérité des ultrasons dans le tissu C =1540 m/s Le temps maximal entre l'émission et la réception

D'où la période :
Avec 16 est le nombre d'état possible qui peut afficher un compteur à 4 bits.
La fréquence d'horloge est :

On choisie : R8 = 47 K2 C4 = 560 pF




Fig. IV.33: Circuit imprimé (face cuivre).

Fig. IV.34: circuit imprimé (face composants).


CONCLUSION :
En toute franchise, notre étude technique a fait l'objet d'un niveau supérieur à la compréhension. C'est sans autre choix par le fait de la densité d'informations à révéler inévitablement. Autrement dit, notre étude technique est beaucoup plus destinée aux spécialisés en échographie. Aussi, avons-nous appuyé la compréhension de cette étude du : GE Vivid 3N ProExpert, par une réalisation pratique.
Cette réalisation met en évidence le bon fonctionnement de la sonde échographique. En clair, elle nous a permis d'améliorer nos connaissances théoriques sur les différents types des sondes utilisées en échographie, elle nous a offert l'occasion de connaître l'application de l'électronique dans le domaine médical. Toutefois, cette réalisation reste incomplète au point de vue pratique, en raison de la difficulté de trouver le transducteur ultrasonore HF d'usage médical.



INTRODUCTION :
Le suivi, l'entretien, la maintenance préventive avec les procédures et protocoles préconisés par le fabricant sont les mots clés de bonne marche de l'échographe, de sa fiabilité et de sa longue durée de vie.
L'imagerie échographique occupe une place d'une importance élevée dans la démarche diagnostique, pour cela, la mise en oeuvre d'une politique de maintenance établie par un personnel qualifié est obligatoire, afin d'assurer l'application des différentes opérations de maintenance visant à garantir un fonctionnement optimal de l'échographe et l'amélioration des résultats obtenus.
V.1.1. DEFINITIONS ET OBJECTIFS DE LA MAINTENANCE : V.1.1.1. DEFINITION :
C'est l'ensemble des actions permettant de maintenir ou de rétablir un bien dans un état spécial ou en mesure d'assurer un service déterminé.
Maintenir, c'est donc effectuer des opérations (dépannage, graissage, visite, réparation, amélioration, etc.) qui permettent de conserver le potentiel du matériel pour assurer la continuité et la qualité de la production (ou d'un service).
Bien maintenir, c'est assurer ces opérations au coüt global optimum. V.1.1.2.OBJECTIFS DE FONCTION MAINTENANCE :
La fonction de maintenance se voit fixée généralement quatre objectifs:
· Augmentation de la disponibilité opérationnelle.
· Maintien ou rétablissement des performances d'origine de l'équipement.
· Diminution des coûts d'entretien.
· Amélioration éventuelle de la conception de l'équipement.
Entretien se résume aux actions physiques apportées aux biens durables pour assurer leur disponibilité selon les critères définis dans la politique de maintenance. Maintenance se résume à optimiser les paramètres de l'entretien. La maintenance introduit, par sa relation avec les objectifs de disponibilité, la notion de condition : le bon état est relatif et non absolu.
On peut faire du sous entretien ou du sur entretien. Dans l'un des cas, la démarche conduira à la dégradation prématurée du bien et dans l'autre, le surplus d'intervention inutile, conduira au gaspillage financier.
Bref; maintenance sous-entend entretien, l'inverse n'est pas le cas. V.1.3. DIFFERENTS TYPES DE LA MAINTENANCE : V.1.3.1. MAINTENANCE PREVENTIVE :
Maintenance effectuée selon des critères prédéterminés, dans l'intention de réduire la probabilité de défaillance d'un bien ou la dégradation d'un service rendu.
V.1.3.1.1. Buts de la maintenance préventive :
· Augmenter la durée de vie matérielle.
· Diminuer la probabilité des défaillances en service.
· Diminuer les temps d'arrêts en cas de révision ou de panne.
· Prévenir et prévoir les interventions de maintenance corrective coûteuse.
· Améliorer les conditions de travail du personnel de production.
· Faciliter les coûts de maintenance.
· Supprimer les causes d'accidents graves.
V.1.3.1.2-Maintenance préventive systématique :
Maintenance préventive effectuée selon un échéancier établi selon le temps ou le nombre d'unités d'usage.
V.1.3.1.3-Maintenance préventive conditionnelle :
Maintenance préventive subordonnée à un type d'événement prédéterminé (autodiagnostic, information d'un capteur, mesure d'une usure, etc.) révélateur de l'état de dégradation du bien.
Maintenance effectuée après la défaillance.
V.1.4.1. OPERATIONS DE LA MAINTENANCE PREVENTIVE :
Les trois premiers termes définis ci-après sont représentatifs des opérations nécessaires pour maîtriser l'évolution de l'état réel du bien, effectuées de manière continue ou à des intervalles prédéterminés ou non, calculés sur le temps ou le nombre d'unités d'usage.
V.1.4.1.1. Inspection :
Activité de surveillance s'exerçant dans le cadre d'une mission définie. Elle n'est pas obligatoirement limitée à la comparaison avec des données préétablies.
V.1.4.1.2. Contrôle :
Vérification de la conformité à des données préétablies, suivie d'un jugement. Le contrôle peut:
· comporter une activité d'information.
· inclure une décision : acceptation, rejet, ajournement.
· déboucher sur des actions correctives.
V.1.4.1.3. Visite de Maintenance :
Opération de Maintenance préventive consistant en un examen détaillé et prédéterminé de tout ou partie des différents éléments du bien et pouvant impliquer des opérations de Maintenance de premier niveau. Certaines opérations de Maintenance corrective peuvent être effectuées suite à des anomalies constatées lors de la visite proprement dite.
V.1.4.2. OPERATIONS DE LA MAINTENANCE CORRECTIVE : V.1.4.2.1. Détection :
Action de déceler au moyen d'une surveillance accrue - continus ou non- l'apparition d'une défaillance ou l'existence d'un élément défaillant.
V.1.4.2.2. Localisation :
Action conduisant à rechercher précisément l'élément ou les éléments par lequel ou pour les quelles la défaillance se manifeste.
V.1.4.2.3. Diagnostic :
Identification de la cause de la ou des défaillances à l'aide d'un raisonnement logique fondé sur un ensemble d'informations provenant d'une inspection, d'un contrôle ou d'un test.
V.1.4.2.4. Dépannage (palliative) :
Action sur un bien en panne, en vue de le remettre provisoirement en état de fonctionnement. V.1.4.2.5. Réparation (curative) :
Intervention définitive et limitée de maintenance corrective après défaillance.
Fig. V.1 : Organigramme de la maintenance.
La maintenance classe ses opérations en Cinque niveaux, en fonction de leur grandeur et des délais de réalisation.
Ce sont des réglages simples prévus par le constructeur au moyen d'organes accessibles sans aucun démontage ni de changement de l'élément. Ce type d'intervention peut être effectué par l'exploitation sur place sans outillage spéciaux et à d'instruction d'utilisation.
Ce sont des dépannages par échange standard des éléments prévus et des opérations mineures de la maintenance préventive telle que le graissage, contrôle, vérification. Ce type d'intervention peut être fait par un technicien de qualification moyenne sur place avec outillage portable défini par des instructions de la maintenance.
Ce sont l'identification et le diagnostic des pannes, les réparations par échange de l'élément.
Les réparations mineures et toutes les opérations courantes de la maintenance préventive. Ce type de maintenance peut être effectué par un technicien spécialisé prévu à cet essai. Ainsi par des appareils de réglage de contrôle, de vérification et de bandes d'essai.
Ce sont tous les travaux importants de maintenance préventive et corrective à l'exception de la rénovation et la construction. Ce niveau comprend aussi des réglages avec des appareils de mesure et de contrôle utilisé pour la maintenance éventuelle. Ce type d'intervention peut être effectué par une équipe qui comprend un couvrement technique très spécialisé et dans un atelier doté d'outillage général.
Ce sont des rénovations, des reconstructions et des exécutive de réparations importantes confiées à des ateliers extérieurs « le sous traitante ». Ce type de travail peut être effectué avec les gens de construction et des moyens définis en parallèle.
V.1.7. PROBLEMES DE LA MAINTENANCE : V.1.7.1. PROBLEMES DE DOCUMENTATION :
Le manque de la documentation laisse le technicien sans connaissance du matériel, le résultat est une mauvaise identification de la panne, on peut ajouter que la maintenance a aussi un autre problème très important c'est peu d'attention qui attribuent les directions à cette structure.
Les ressources humaines resteront toujours un facteur de base dans les domaines et très particulièrement dans les secteurs de maintenance parce qu'une main bien formée exécute un travail bien organisé avec un taux de rendement trop élevé.
Le manque d'outillage ou bien un outillage de mauvaise qualité peuvent être un mauvais facteur pour le déroulement des travaux de maintenance.
C'est un argument que se soit dans la grande entreprise ou dans les ateliers de fabrication, se manque résulte de peu des pièces sont fournies avec les machines.
Le flot d'information doit être conçu pour être au service de flot des produits, il doit en favoriser l'écoulement et non de perturber:
· Ordonnance des ordres et ajustement de la capacité pour les réaliser.
· Lancement au niveau de la cellule.
· Constitution des charges de travail pour chaque cellule par période.
La mauvaise manutention se pose comme problème en cas de déplacement d'un organe ou lors d'une réparation sachant que cela influe sur le temps de réparation.
La procédure de la réception de l'échographe par le technicien de maintenance incluant :
· Prélèvement du numéro de série de l'échographe, et vérification de la concordance de ce dernier avec le numéro fourni par le constructeur.
· Vérification de la disponibilité de tous les constituants de l'échographe.
· Contrôle de l'échographe sous tension suivant un protocole de test de recette, incluant la vérification des paramètres essentiels de l'échographe, à savoir :
- La vérification du moniteur.
- La vérification des sondes et des câbles.
- Le contrôle des paramètres physiques de l'image (échelle de gris, uniformité de l'image, résolution,...etc.).
· Vérification de la disponibilité de toute la documentation associée à la machine, comprenant : - Un manuel d'utilisation.
- Un manuel technique.
- Un protocole de contrôle de qualité.
- Un protocole de sécurité.
· Doit être établi un procès-verbal de réception et mise en service de l'échographe contrôlé, comprenant toutes les informations relatives à l'échographe (fiche d'identité de l'échographe).
· Refaire le contrôle de l'échographe sous tension, et vérifier la conformité de ce dernier.
· Effectuer une programmation de la console (programmation des menus et des raccourcis) selon la spécialité du médecin.
· Remplir une fiche technique de suivi de l'échographe, incluant le model, le numéro du série, et les informations concernant le client (nom, adresse, spécialité,...etc.).
· Préparation de l'outillage nécessaire pour l'installation.
· Prise de contact avec le client pour entamer la procédure de livraison et d'installation.
La maintenance doit s'assurer de plusieurs conditions avant l'installation de l'échographe :
· Vérification de la conformité des lieux de l'installation (hygiène et propreté, espace et aération, humidité,...etc.).
· Vérification de la conformité du réseau électrique.
· Installation de l'échographe, présentation et formation de l'utilisateur sur les différentes fonctions de l'échographe.
· Configuration (des menus et des raccourcis) de l'échographe selon les préférences du praticien.
· Créer une copie de sauvegarde du système sur un support magnéto optique (disc backup).
· Etablir une fiche de travail d'installation contenant : client, model, numéro du série, les différents périphériques installés,...etc.) Pour constituer un dossier de suivi et d'historique de l'échographe.
· Indiquer à l'utilisateur de l'appareil les consignes de maintenance préventives fournis par le Constructeur
· Etablir un PV d'installation en présence du praticien en indiquant toutes les recommandations pour un bon fonctionnement (usage d'un onduleur, éviter l'usage d'équipement de haute fréquence sur le méme réseau, assurer la maintenance préventive indiquée,... etc.).
V.2.3. MAINTENANCE PREVENTIVE :
· Afin d'assurer un bon fonctionnement de l'échographe, une maintenance préventive périodique doit être appliquée suivant un planning préétabli
· Dans le but d'assurer une assistance continue afin de permettre un usage optimal de l'échographe, et rendre l'environnement de travail des praticiens et des patients plus confortables et plus sur.
· Un dossier doit être créé contenant tous les documents établis, concernant chaque échographe fourni. Ainsi, ces dossiers vont constituer une base de données informatique pour permettre une bonne gestion de maintenance et de suivi des échographes.
· Une base de données des défaillances rencontrées avec leurs solutions est également établie, afin d'évaluer les fréquences de répétitions des défaillances et prévoir les maintenances nécessaires


|
Service au temps |
Quotidien |
Hebdomadaire |
Mensuel |
Annuellement |
Notes |
|
Nettoyage des sondes |
?* |
*Ou avant chaque |
|||
|
Nettoyer les supports des sondes |
? |
? |
|||
|
Nettoyer le filtre d'air |
?* |
*Plus fréquemment au besoin, selon l'environnement |
|||
|
Inspecter le câble principal AC |
* |
? |
*Contrôle l'unitémobile Hebdomadaire |
||
|
Inspecter les câbles et les connecteurs |
? |
||||
|
Nettoyer la console |
? |
||||
|
Nettoyer le moniteur |
? |
||||
|
Inspecter les roues, roulettes, freins et serrures de pivot |
* |
? |
*Contrôle l'unitémobile quotidienne |
||
|
Vérifier le mouvement de pupitre de commande |
* |
? |
|||
|
Contrôle courants de fuite de console |
? |
Aussi après la maintenance corrective. |
|||
|
Contrôle courants de fuite des périphériques |
? |
||||
|
Contrôle courants de fuite de la surface de la sonde. |
|||||
|
Contrôle courants de fuite de la sonde d'Endocavity (vaginal ou anal) |
Comme prescrit en manuel de sonde |
||||
|
Contrôle courants de fuite de la sonde Transesphongeal TEE |
Comme prescrit en manuel de sonde |


|
Contrôle courants de fuite de la sonde chirurgicale |
|||||
|
Contrôle d'exactitude de mesure |
? |
Aussi après la maintenance Corrective. |
|||
|
Contrôle de sonde/fantôme |
? |
||||
|
Contrôle fonctionnels |
? |
1. Inspection des sondes (vérification de l'état de l'enveloppe de la sonde, les félures et les chocs).
2. Inspection des cables (vérification de l'état du cable de la sonde et de l'alimentation de l'échographe)
3. Vérification de la propreté de l'échographe.
4. Vérification du bon fonctionnement du moniteur de l'échographe (pas de messages d'erreurs, luminosité et contraste réglés, ...etc.).
5. Vérification de la qualité d'enregistrement et de l'impression.
V.2.3.4. MAINTENANCE PREVENTIVE ANNUELLE DE L'ECHOGRAPHE : Avant toute intervention, l'appareil doit être éteint.
V.2.3.4.1. Contrôle générale de l'échographe : V.2.3.4.1.1. Préparation :
1- Nettoyage de l'échographe (capot, clavier, moniteur,... etc.).
2- Nettoyage et vérification de l'aspect général des sondes et leurs cables.
3- Nettoyage du filtre et l'intérieur de la cage.
4- Nettoyage du dispositif de navigation (la boule traçante ou trackball).
V.2.3.4.1.2. Contrôle mécanique :
1- Le moniteur (vérification de la bonne fixation du bras manipulateur, les fixations et les verrouillages).
2- Vérification du panneau principal.
3- Tester l'efficacité des verrouillages des roues.


V.2.3.4.1.3. Contrôle électronique :
1- Contrôle de l'état du cable secteur d'alimentation électrique.
2- Vérifier la mise à la terre de l'appareil.
3- Vérifier le bon fonctionnement des ventilateurs.
4- Vérifier que durant la phase d'initialisation, aucun message d'erreur n'apparait.
5- Effectuer un teste de sécurité.
V.2.3.4.1.4. Contrôle de fonctionnement :
1- Vérification de la date et heure et modification si nécessaire.
2- Effectuer la procédure de démagnétisation de l'écran.
3- Vérification des touches du panneau de commandes
4- Vérifier le bon fonctionnement de la boule traçante en effectuant des mesures.
5- Vérifier la qualité de l'impression des reprographes noirs et couleur.
6- Vérifier le fonctionnement de la pédale.
V.2.3.4.2. Contrôle de performance de l'image : V.2.3.4.2.1. Contrôle des sondes échographiques :
La sonde constitue le maillon essentiel de la chaine échographique, elle conditionne en effet la qualité de l'image.
> Contrôle de l'enveloppe de la sonde :
1. Vérification de l'étanchéité de la sonde (taches blanches au niveau de l'écran : bulles d'airs au niveau des cristaux).
2. Vérification de la membrane de la sonde.
> Contrôle des cristaux de la sonde :
1. Mettre du gel sur la membrane de la sonde.
2. Augmenter le gain dans la zone proximale.
3. Faire translater sur le long de la surface de la sonde un trombone. Si à un moment lors de la translation, on ne voit plus le trombone dans le champ proximal à l'endroit du passage, il y a un défaut au niveau des cristaux ou de la membrane.


V.2.3.4.2.2. Le fantôme :
Le fantôme d'échographie est un dispositif qui simule le corps humain pour faire le contrôle qualité image, il possède les mêmes caractéristiques physiologiques que les tissus humains et permet grâce à différents dispositifs de contrôler les performances de l'échographe.
L'utilisation du fantôme, pour le contrôle qualité en imagerie répond à la nécessité de pouvoir disposer d'une référence afin de toujours exprimer les performances d'un appareil en fonction de critères objectifs.
V.2.3.4.2.3. L'image échographique :
Les paramètres à évaluer lors du contrôle qualité de l'image doivent être significatifs, ils doivent tenir compte des besoins du milieu médical et permettre d'anticiper toutes dérives.
Nous devons vérifier :
1. L'uniformité de l'image.
2. La profondeur de pénétration.
3. La résolution latérale.
4. La résolution axiale.
5. La linéarité spatiale.
6. La zone kystique.
7. L'échelle de gris.
8. La zone morte.
V.2.3.4.2.3.1. Uniformité de l'image :
S'assurer que la sonde produit une image de méme aspect, en terme de brillance et de contraste, dans tout le secteur échographique.
> Méthode :
L'évaluation de l'uniformité de l'image s'effectue en identifiant toute modification de la texture du tissu et en recherchant s'il y a des lignes horizontales et/ou verticales noires.
> Procédure :
? La profondeur doit être ajustée de façon à ce que l'image perceptible remplisse le cône échographique.
·


L'axe du faisceau doit se trouver dans le plan perpendiculaire à l'axe ou au plan cible, de façon à obtenir un contraste maximal de l'image et une amplitude maximale de l'écho ultrasonore.
· Sélectionner une focalisation maximale pour obtenir une résolution optimale sur l'ensemble de l'image
· Geler l'image sur l'écran et faire une copie.
· Noter sur la fiche de contrôle la valeur :
- Image très uniforme.
- Uniformité moyenne et acceptable.
- Manque d'uniformité importante.
V.2.3.4.2.3.2. Profondeur de pénétration :
Valeur des profondeurs (maximales et minimales) de détection d'un obstacle obtenu en faisant varier les conditions expérimentales.
> Méthode
La profondeur de pénétration maximale est en mesurant la profondeur dans le fantôme à partir de laquelle l'écho ultrasonore disparait.
> Procédure
· La profondeur doit être ajusté de façon à ce que l'image perceptible remplisse le cône échographique.
· L'axe du faisceau doit se trouver dans le plan perpendiculaire à l'axe ou au plan cible, de façon à obtenir un contraste maximal de l'image et une amplitude maximale de l'écho ultrasonore.
· Sélectionner une focalisation maximale pour obtenir une résolution optimale sur l'ensemble de l'image.
· Ajuster l'échographe pour visualiser la pleine profondeur du fantôme. « Les échos de tissu près du fond fantôme s'effacent dans le bruit ».
· Geler l'image sur l'écran et faire une copie.
· Noter sur la fiche de contrôle la profondeur maximale de pénétration (cm).
V.2.3.4.2.3.3. Résolution latérale :
Le pouvoir de résolution latérale est la mesure de la largeur d'un objet situé perpendiculairement à l'axe du faisceau ultrasonore, que l'appareil peut séparer.
> Méthode
La résolution est déterminée de manière indirecte, en mesurant la largeur de la cible à trois profondeurs différentes : proximales, moyenne et distale.
> Procédure
? Prendre les réglages utilisés dans le contrôle l'uniformité de l'image échographique.
· Ajuster la profondeur de telle manière à ce que les cibles verticales du fantôme se retrouvent au centre de l'image
· Placer l'image des fils au milieu de l'image et effectuer un zoom sur les fils à contrôler.
· Ajuster la zone focale le gain sur le groupe de fils à contrôler afin d'obtenir les meilleures résolutions.
· Effectuer la mesure de la résolution latérale sur le fil choisi :
· Cible 1en zone proximale.
· Cible 2 en profondeur moyenne.
· Cible 3 en zone distale.
· Geler l'image sur l'écran et faire une copie.
· Noter la valeur de la profondeur (cm) et de largeur (mm) de la cible sur la fiche de contrôle.
V.2.3.4.2.3.4. résolution axiale :
Le pouvoir de résolution axiale est la distance séparant deux objets situés sur l'axe du faisceau ultrasonore, que l'appareil peut séparer.
> Méthode
Le groupe de cibles pour effectuer la vérification de la résolution axiale est composé de cinq cibles disposées de manière verticale et à des distances de plus en plus proches : 2mm/1mm/0.5mm/0.25mm. La résolution axiale de l'échographe est déterminée en observant deux cibles proches l'une de l'autre et sans qu'elles se touchent.
> Procédure
· Prendre les réglages utilisés dans le contrôle de l'uniformité de l'image échographique.
· Régler l'axe du faisceau acoustique pour que celui-ci se trouve dans un plan perpendiculaire à l'axe ou au plan de la cible et de façon à obtenir un contraste maximal de l'image et une amplitude maximale de l'écho ultrasonore.
· Ajuster la profondeur au-dessus du groupe de fils choisi en fonction de la fréquence de la sonde.
· Ajuster la zone focale sur le groupe de fils à contrôler pour obtenir les meilleures résolutions et effectuer un zoom.
· Geler l'image sur l'écran et faire une copie.
· Déterminer la résolution axiale en essayant de trouver les deux points cibles du groupe ayant le plus petit espacement vertical détectable et sans recouvrement de ces deux cibles (une ligne horizontale doit pouvoir être tracée entre les deux cibles consécutives sans que cette ligne touche les deux cibles).
· Effectuer la mesure de la résolution axiale sur le dernier fil séparé et enregistrer celle-ci sur la fiche de contrôle
· Noter la& résolution axiale sur la fiche de contrôle :
· Résolution axiale G3 situé à 3cm de profondeur.
· Résolution axiale G8 situé à 8cm de profondeur.
· Résolution axiale G14 situé à 14cm de profondeur.
V.2.3.4.2.3.5. linéarité spatiale (distance)
La vérification des distances consiste à mesurer la distance à l'aide d'un compas électronique entre deux cibles sélectionnées et à comparer ensuite cette valeur à la distance réelle séparant ces deux cibles.
> Méthode
Le contrôle de la linéarité spatiale consiste à vérifier la précision des mesures de distances verticales et horizontales, à l'aide du compas. Il s'agit de comparer la valeur mesurée entre deux cibles avec la distance réelle qui les séparent.
> Procédure : Distances verticales :
· positionner les cibles verticales au centre de l'image.
· Positionner la sonde de manière perpendiculaire à la surface du fantôme afin d'optimiser la qualité de l'image.
·


Ajuster les réglages afin que la qualité image visualisée soit la meilleure possible (focale, profondeur, gain, etc.).
· Geler l'image sur l'écran et faire une copie.
· Mesurer la distance verticale entre 2 cibles.
· Noter sur la fiche de contrôle les distances mesurées et les valeurs réelles (mm).
Distances horizontales :
· visualiser les cibles horizontales situées dans le champ proximal.
· Positionner la sonde de manière perpendiculaire à la surface du fantôme afin d'optimiser la qualitéde l'image.
· Ajuster les réglages afin que la qualité image visualisée soit la meilleure possible (focale, profondeur, gain, etc.).
· Geler l'image sur l'écran et faire une copie.
· Mesurer la distance entre 2cibles.
· Noter sur la fiche de contrôle les distances mesurées et les valeurs réelles (mm).
· Répéter la procédure pour les cibles horizontales dans le champ distal.
V.2.3.4.2.3.6. zone kystique :
Ce contrôle est l'évaluation des distorsions géométriques due à la présence de kyste en sélectionnant sur l'écran le plus petit kyste qui peut être visualisé, et l'évaluation de l'image du kyste se fait selon les critères suivants :
· forme : mesurer la hauteur et la largeur du kyste.
· bordure : les bordures du kyste doivent être bien définies.
· Texture : l'intérieur du kyste ne doit pas transmettre d'écho ultrasonore. > Méthode
Sélectionner sur l'écran le plus petit kyste qui peut être visualisé dans chaque groupe de kystes et faire l'évaluation de la structure kystique selon les critères énoncés.
> Procédure
· Sélectionner un groupe de kystes.
· Ajuster les réglages afin que la qualité image visualisée soit la meilleure possible.
·


Positionner la sonde de manière perpendiculaire à la surface du fantôme afin d'optimiser la qualité de l'image.
· Geler l'image sur l'écran et faire une copie.
· Evaluer le plus petit kyste visible selon les chiffres suivants :
· Pas de distorsion = 1.
· Faible distorsion = 2.
· Distorsion importante = 3.
· Présence de bruit = 4.
· Noter le résultat sur la fiche de contrôle (mm).
· Répéter pour les kystes situés à d'autres profondeurs :
· Kystes G3 situés à 3 cm de profondeur.
· Kystes G8 situés à 8 cm de profondeur.
· Kystes G14 situés à 14 cm de profondeur.
V.2.3.4.2.3.7. Echelle de gris :
Le contrôle de l'échelle de gris consiste à vérifier si les quatre niveaux de gris du fantôme qui sont visibles sur l'écran au niveau des cibles.
> Procédure :
· Visualiser les quatre cibles d'échelle de gris.
· Observer la différence dans leurs niveaux.
· Ajuster les réglages afin que la qualité image visualisée soit la meilleure possible (focalisation, gain,....).
· Geler l'image sur l'écran et faire une copie
· Noter sur la fiche de contrôle les niveaux de gris A, B, C, D correspondants aux cibles 1, 2, 3 et 4 (il y a 4 niveaux de noircissement A, B, C, D allant du noir au blanc).
V.2.3.4.2.3.8. Zone morte :
La zone morte est la zone la plus proche de la surface de pénétration du faisceau ultrasonore, c'est la zone proximale.
> Méthode :
La zone morte se mesure en déterminant la profondeur de la cible visible la plus proche de la sonde. > Procédure :
· Diminuer la profondeur d'image au minimum.
· Placer l'image du groupe de fils au milieu de l'image.
· Visualiser le groupe de fils de la zone morte.
· Ajuster les réglages afin que la qualité image visualisée soit la meilleure possible.
· Geler l'image sur l'écran et faire une copie.
· Déterminer la profondeur du fil visible le plus en surface.
· Mesurer la zone morte.
· Noter cette profondeur sur la fiche de contrôle (mm).
V.2.3.4.3. Test de sécurité électrique :
Il ne peut y avoir de contrôle qualité en matière d'échographie sans considérer la sécurité électrique. Les tests de sécurité électrique comprennent :
· L'inspection visuelle du bon état externe des cables d'alimentation et des connecteurs.
· Effectuer les tests spécifiques à l'aide d'un testeur approprié (Il en existe plusieurs marques sur le marche : BIOTEK, METRON, etc.
· La mesure porte sur trois points essentiels :
Mesure de la résistance de terre : C'est la résistance du conducteur de terre sous un courant de 1 ampere. Elle ne doit pas dépasser 0.2 ohms.
Mesure de la résistance d'isolement : L'appareil étant sous tension la valeur mesurée doit etre au moins égale à 50 méga ohms.
Mesure des courants de fuite : L'appareil sous tension est raccordé à l'ensemble des périphériques (sonde, reprographes, magnétoscope,.....etc.)
Ce contrôle doit être tres rigoureux pour les sondes endocavitaires du fait de leur mode d'utilisation


V.2.4. MAINTENANCE CORRECTIVE :
V.2.4.1. AVANT
L'INTERVENTION :
- Nous devons vérifier :
· Si le problème n'est pas du à une défaillance du réseau électrique ou un mauvais usage de l'onduleur électrique.
· Si le problème n'est pas du à une nouvelle installation d'un équipement de haute fréquence à proximité de l'échographe.
· S'il s'agit d'un problème intermittent le maintenancier demande à l'utilisateur de prendre un cliche quand le problème se présente.
- Vérifier l'état des lieux :
· Effectuer les tests de conformité des réseaux électrique.
· S'assurer de l'absence de source de perturbation électromagnétique.
· Faire une simulation du problème rencontré avec l'utilisateur afin d'isoler la défaillance.
· Déconnecter tous les périphériques de la machine : imprimantes, magnétoscope, ECG, etc. - S'il n'y a aucun affichage sur l'écran, et aucune LED (lampe témoin) ne s'allume.
· Vérifier l'alimentation électrique en testant toutes les tensions au niveau de la sortie de chaque bloc de l'alimentation, et les comparer avec les tensions d'alimentation fournit par le fabricant.
· Si l'alimentation est intacte, vérifier le moniteur en se référant à l'organigramme de contrôle du moniteur (voir Fig. V.2. page 129).
· Sinon, changer le/les blocs d'alimentation défectueux et voir le résultat.
- Si une image s'affiche sur l'écran, essayé de résoudre le problème sans ouvrir la machine :
· Dans le cas d'un problème dans la partie soft de la machine, une réinitialisation à l'aide du support de sauvegarde (Backup) sera effectuée.
· Vérifier le réglage du moniteur : luminosité et contraste.
· Vérifier la compatibilité des sondes avec la machine.
· Confirmer le résulta de l'auto test de la machine (auto diagnostic) : lire les codes et messages d'erreurs, et voir leur concordance avec l défaillance.
· Vérifier l'excitation des sondes : l'image doit être saturée en mettant une pièce de monnaie sur l surface de la sonde.
·


Essayer les sondes sur les différents connecteurs
· Balayer l'image linéaire et convexe pour toutes les sondes.
· Voir si le problème est indifférent dans tous les modes B, TM...etc.
· Voir s'il y'a une relation entre le problème et les différentes fonctions dans le menu : densité, rehaussement des contours, gamme dynamique...etc.
· Modifier les valeurs du STC (gain étagé) avec les curseurs et dans le menu, et voir leur influence sur l'image.
· Varier la valeur de la puissance acoustique et voir si l'image change.
· Exécuter le programme de diagnostics installé sur la machine et confirmer le problème. - - Si la procédure de maintenance sans ouverture de la machine échoue, le maintenancier doit suivre une deuxième procédure qui nécessite :
· L'ouverture de la machine : l'accès aux différentes cartes de la machine n'est possible qu'après l'ouverture.
· Après l'exécution du programme de test et voir localiser la/les cartes susceptibles d'être défectueuses, remplacer la/les avec de nouvelles cartes, et voir le résultat.
- Si la procédure de l'échange standard des cartes ne donne pas de résultats favorables, le maintenancier doit :
· Déconnecter toutes les cartes.
· Nettoyer et vérifier toutes les connexions (connecteurs et nappes).
· Reconstituer la machine avec une configuration minimale comprenant uniquement 03 unités :
· La carte CPU.
· La carte d'unité de contrôle de l'Emission / Réception.
· La carte d'interface de connexion arrière.
· Redémarrer la machine et voir le résultat.
· Si le problème n'apparaît pas, procéder à l'ajout des autres cartes ne par une, pour détecter celle qui engendre le problème, dans l'ordre suivant :
· La carte PBCNN PWB : connecteur de sonde.
· La carte générateur d'impulsions HV de la sonde (pulser).
· La carte de récepteur des signaux d'écho de retour (Receive).
· La carte d'unité de pré amplification des signaux.
· La carte d'unité de contrôle du panneau de commande.
· La carte d'unité traitement du signal pour mode bidimensionnel B.
· La carte d'interface de connexion des périphériques : ECG.
· Si, par contre, le problème persiste, donc l'une de ces cartes connectées est Défectueuse
· Le maintenancier doit relancer le programme de diagnostic de la machine avec cette configuration minimale et voir les codes et les messages d'erreurs.
· Procéder à l'échange standard de ces cartes une par une, pour localiser la carte défaillante.
· Refaire une auto diagnostic, après avoir changé la carte défectueuse pour s'assurer que le problème à été réglé.
Remarque :
· On ne doit jamais faire une opération de connexion ou de déconnexion de cartes tant que la machine est sous tension.
· Eviter les contacts directs des circuits intégrés et des connecteurs des cartes avec les mains (risque de destruction des circuits sous l'effet de l'électrostatique), maintenir toujours les cartes par les extrémités.


Pour le contrôle du moniteur, nous devons suivre l'organigramme suivant :

Fig. V.2 : Contrôle du moniteur.
|
123 |
||||
>


Après le rétablissement de l'échographe, un contrôle de qualité doit etre effectué (voir le contrôle des performances que nous avons expliqué précédemment), pour vérifier si la qualité des images obtenues n'a pas été atteinte.
> Un rapport d'intervention doit etre établi comprenant toutes les informations relatives aux opérations effectuées :
· Les cartes remplacées.
· La date et la durée de l'intervention.
· Les informations concernant l'échographe et le client (model de l'écho, numéro de série, les options disponibles sur l'échographe, le nom du client, l'adresse, des remarques,...etc.).
Nous avons vu dans le troisième chapitre que les artéfacts sont des phénomènes physiques modifient les images échographiques, alors, pour cela nous allons proposer quelques solutions pour les diminuer. Les artéfacts apparus sont liés à plusieurs causes :
> Artéfacts liés à la différence physique des tissus rencontrés
Pour ces artéfacts, l'utilisation du gel permet d'éliminer l'air entre la sonde et la peau, ainsi l'artéfact de réverbération sera probablement éliminé. Le choix de la sonde suivant l'examen pratiqué est aussi très important.
> Artéfacts liés à la technologie des capteurs et de l'échographe
Pour ces artéfacts, le bon réglage (contraste et gain) de l'appareil ainsi que le choix approprié de la sonde suivant l'organe exploré est nécessaire.
> Artéfacts liés au dysfonctionnement de l'appareil et ou panne de logiciel
Pour ces artéfacts, un contrôle journalier de l'appareil et des sondes ainsi qu'un contrôle qualité annuellement est nécessaire.
> Artéfacts liés à l'environnement
Pour ces artéfacts, des filtres secteur et si nécessaire un blindage style «cage de Faraday»dans la pièce de l'échographe sera à installer.


|
Etape |
Article |
Description |
||
|
1 |
Support de |
contrôler s'il n'y a aucune trace de gel sur les supports de sonde, nettoyer les supports de sonde avec l'eau chaude et un tissu humide pour enlever toutes les traces de gel (le trempage peut titre exigé pour enlever le gel excessif). |
||
|
2 |
Sondes |
|
||
Tab V. 2 : Contrôle des sondes
Toutes les sondes Vivid 3N Pro/Expert sont conçues et fabriquées pour fournir le service sans panne et fiable.
Pour assurer ceci, la manipulation correcte des sondes est importante et les points suivants devraient titre notés :
· Ne pas laisser tomber une sonde ou ne pas la frapper contre une surface dure, cela peut endommager les éléments de sonde et l'objectif acoustique, ou peut fendre le logement.
· Ne pas employer une sonde fondue ou endommagée.
· Exécuter un contrôle visuel des goupilles de sonde et des douilles de système avant le branchement de la sonde
· Éviter de tirer, pincer ou nouer le câble de sonde, puisqu'un câble endommagé peut compromettre la sûreté électrique de la sonde.
·


Pour éviter la chute de la sonde tombant accidentellement, ne pas laisser les câbles de sonde devenir empêtrés avec, ou être attrapés dans les roues du système.
· Protéger la sonde en déplaçant l'unité.
· Employer un tissu mou et une eau chaude et savonneuse pour nettoyer la sonde.
> Instructions générales :
Ne pas nettoyer ou immerger les sondes en utilisant un des produits suivants :
- Acétone.
- Chlorure d'ammonium.
- Alcool, éthanol, isopropanol, ou méthanol.
- Eau javel. - Détersif. - Peroxyde d'hydrogène.
- Iode.
- Acide parahydroxybenzoïque.
- Vera d'aloès, parfum, lanoline, ou huile minérale.
· Ne pas imbiber ou essuyer les lentilles de sonde avec aucun produit énuméré ci-dessus.
· Suivre les instructions de soin assurées avec chaque sonde. Afin de désinfecter ou stériliser les sondes sans les endommager :
- Employer la stérilisation de gaz d'une marque célèbre, stériles, pyrogène-libres de sondes utilisées pour la chirurgie.
- Employer la stérilisation chimique froide appropriée pour les dispositifs médicaux en plastique. - Éviter le nettoyage et le stockage avec la température plus de 60C (140F).


> Nettoyage et stériisation de la sonde :
|
Etape |
Description |
|
1 |
Pour se protéger contre les maladies sang-soutenues, porter les gants jetables approuvés et nonallergiques. |
|
2 |
Ne pas immerger le connecteur dans une solution. Employer les serviettes de nettoyage de sonde. Laver la sonde et le câble dans la solution chaude de savon et de l'eau (au-dessous de 80F). Utiliser seulement le savon non-abrasif doux. |
|
3 |
Suivre les instructions de la stérilisation froide du fabricant, pour désinfecter la sonde, y compris le temps de concentration et de trempage ; 10 minutes est une période de désinfection typique. |
|
4 |
Suivre l'étape 3 pour une durée beaucoup plus longue pour stériliser la sonde, 10 heures est une durée chimique froide typique de stérilisation. |
|
5 |
Si complet, rincer complètement les lentilles lavées dans l'eau claire. Appliquer l'eau distillée stérile pendant au moins 60 secondes. Air sec. |
|
6 |
Contrôler la lentille du cassage et l'isolation de câble pour la séparation. |
|
7 |
Stocker la sonde dans son boîtier portatif. |
Tab V. 3 : Nettoyage et stériisation de la sonde. V.2.6.4. TEST DU COURANT DE FUITE DE LA SONDE : o Définition
Cet essai mesure le courant qui coulerait vers le fil de terre (de n'importe quelle sonde) à travers le patient examiné, et qui devient mise sur la terre en touchant une autre surface mise sur la terre.
o Procédé générale
Les mesures devraient être faites avec la terre ouverte et fermée, avec la ligne de puissance polarité normale et être renversées, et avec l'unité mise hors tension et mise sous tension. Pour chaque combinaison, la sonde doit être active pour trouver la condition du cas le plus mauvais.

Fig. V. 3: Installation pour le Teste de courant de fuite de la sonde.
Remarque :
- Chaque sonde aura une certaine quantité de courant de fuite, selon sa conception. Les petites variations des courants de fuite de sonde sont normales d'une sonde à une autre.
- D'autres variations résulteront des différences de tension secteur et la place de fil de teste. > Test sans adaptateur de sonde :

Fig. V. 4 : Test sans adaptateur de sonde.
|
128 |
||||


> Suivre ces étapes pour examiner chaque capteur pour le courant de fuite :
1. Arrêter l'unité Vivid 3N Pro/Expert.
2. Brancher l'unité dans le multimètre, et le multimètre avec la sortie de prise AC.
3. Brancher la sonde externe dans le connecteur externe du multimètre.
4. Fixer le commutateur de la "FONCTION" du multimètre dans la position externe.
5. Relier la sonde pour le test au connecteur de la console.
6. Placer correctement la sonde à savoir le plat d'exploration baignée dans le bain salin.
7. Mettre sous tension l'unité pour la première partie; l'arrêter pour la deuxième moitié.
8. Appuyer sur le commutateur d'ISO TEST et enregistrer la lecture courante la plus élevée
9. Suivre les conditions de test pour chaque capteur.
10. Garder un disque des résultats.
Normalement le système Vivid 3N est fourni du logiciel par le fabricant. Dans certains cas, il est nécessaire de réinstaller le logiciel (par exemple, après remplacement du Processeur BE). L'installation du logiciel est montrée dans le tableau ci-dessous.
|
Etape |
Résultat prévu |
|
|
1 |
Appuyer sur le bouton 'Eject' de la commande de CD et enlever tout média si présent. |
Le lecteur CD s'ouvre. |
|
2 |
Insérer le CD équipé du logiciel kit, et appuyer le bouton `Eject' encore. |
le lecteur CD chargera le CD de logiciel. |
|
3 |
Maintenir le bouton `marche/arrét' pendant 5 secondes pour arrêter le système. |
Les options d'arrêt sont montrées sur l'écran. |
|
4 |
Choisir l'arrêt complet (Full shutdown). |
La mise hors tension de système. |


|
5 |
Maintenir le bouton `marche/arrét' pendant trois secondes |
Le mise sous tension du système et quand le démarrage du CD est complet, le message suivant est montré :
|
|
Choisir l'option A : Install Vivid 3 software. |
||
|
6 |
Appuyer sur entrer. |
Le CD commence le procédé d'installation du logiciel. Un message est montré sur l'écran vous incitez à appuyez 'Eject' et enlever le CD, puis appuyer `CTRL + ALT + DELETE' pour recharger le système. |
|
7 |
Appuyer sur `Eject' et enlever le CD. Appuyer sur 'CTRL+ALT+DELETE'. |
Le système redémarre. |
|
8 |
Suivre les instructions sur l'écran, en appuyant sur OK (ou cancel) une fois incité. |
- La machine exécute 4 redémarrages avant d'accomplir l'installation. Le procédé d'installation prendra entre 20 et 50 minutes. -Ne pas essayer d'arrêter l'installation avant accomplissement ! -Quand le procédé d'installation est complet, le système sera en mode d'affichage régulier (écran choisi de sonde). -Note : Si c'est une nouvelle version de logiciel, une plaque de contrôle adhésive est fournie avec le CD de logiciel adhèrent le plat en position appropriée sur la couverture en métal sous le pupitre de commande. |
Tab V. 4 : la procédure d'installation du logiciel.


CONCLUSION
Dans ce chapitre nous avons commencé par les notions de base à la maintenance. En l'occurrence ses objectifs, ses différents types et les problèmes de maintenance.
En ce qui nous concerne nous avons comme problème le manque de documentation technique indispensable pour notre étude.
Après la réception et l'installation de l'échographe, une maintenance préventive annuelle doit être appliquée pour garantir son bon fonctionnement.
La sonde est l'élément indispensable et le plus couteux de l'échographe. Pour cette raison, nous en avons beaucoup parlé de cette sonde, notamment comment la manipuler, la nettoyer et tester son courant de fuite.




Notre travail intitulé : Etude d'un échographe : GE Vivid 3N ProExpert a pour but d'éclairer tout lecteur intéressé à comprendre les problèmes qui peuvent surgir à l'échographe en général, et l'échographe GE Vivid 3N en particulier.
Notre mémoire a commencé par l'étude des ultrasons qui sont la base de la technique d'échographie. En suite, nous avons détaillé la technicité de la sonde.
Aussi, nous avons étudié la technique Doppler qui se réfère à l'examen cardio-vasculaire.
Ayant développé ces notions de base, dès lors, nous avons abordé l'échographe en question : GE Vivid 3N, commençant par un synoptique général de l'échographe. Suite à ça, la présentation du GE Vivid 3N.
Tenant compte de l'avarice des fabricants et aux trop d'informations à traiter, l'étude technique comporte plusieurs informations de différents types et se veut un référentiel pour nous tout d'abord et nos collègues qui veulent apprendre l'échographe en général et le GE Vivid 3N en particulier.
En vue d'une meilleure compréhension de notre étude, une réalisation pratique en est rajoutée plus en détail dans notre mémoire. Réalisation intitulée : Réalisation d'un prototype de la sonde échographique.
La partie maintenance en est essentielle dans tous travaux, nous avons inclus une partie maintenance résumant toutes les taches de maintenance que ce soit préventive ou curative que doit prendre en considération le technicien spécialisé de maintenance.
Enfin, Nous souhaitons que notre présent mémoire puisse servir d'outil de travail pour les étudiants successeurs, ainsi que pour les techniciens de maintenance de l'échographe. Aussi nous souhaitons que d'autres mémoires sur l'échographe s'y ajouteront à l'avenir afin de suivre les évolutions et les progrès sans cesse croissants de l'Echographe.

|
A.1-E |
: |
· 1794 : Expériences de Lazzaro Spallanzani sur les chauves souris
· 1822 Daniel Colladon, Physicien suisse utilise, une cloche sous-marine pour mesurer la vitesse du son dans l'eau sur le lac de Genève
· 1877 Lord Rayleigh (Angleterre) publie le fameux traité "The Theory of Sound" (la Théorie du Son) dans lequel sont décrits les principes fondamentaux de la physique des vibrations sonores (ondes), leur transmission et réflexion.
· 1880 Piézo-électricité P. & J. Curie
· 1883 l'invention du sifflet à ultrasons par le physiologiste anglais Francis Galton
· 1912 (1 mois après le naufrage du Titanic) L. F. Richardson soumet auprès du bureau des brevets britanniques le premier brevet pour un écho-radar sous-marin appelé SONAR (Sound Navigation Ranging).
· 1917 : Applications sous-marines des ultrasons
· 1918 Brevets sur les transducteurs (Sonar) Paul Langevin
· 1920 Premier rapport sur les effets biologiques RW Wood + AL Loomis
· 1928 Premières applications médicales suggérées
· 1932 Hyperthermie thérapeutique H. Freundlich
· 1933 Première évocation de thérapie du cancer A. Szent-Györgyi
· 1942 Karl Theodore Dusík, psychiatre Autrichien, publie un article sur "Hyper phonographie du cerveau". Il est considéré comme le premier médecin qui a utilisé les ultrasons pour le diagnostic médical. . 1942 Ultrasons focalisés haute intensité (H.I.F.U.) J.G. Lynn
? 1952 Wild et Reid publient les premières images 2D cliniques.
? 1958 Ian Donald, (Écosse), publie le premier article sur les ultrasons obstétriques dans le Lancet: «Investigation of Abdominal Masses by Pulse d'Ultrason ».
? 1961 Utilisation du premier système à ultrasons pour des images de fétus.
? 1972 en Europe, envolée de l'emploi des ultrasons comme outil diagnostique et fondation de la "European Federation of Societies for Ultrasound in Medicine and Biology"
? 1987 utilisations routinières du Doppler couleur
? 1990 Doppler duplex
A.2-Paramqtres physiques d'une onde ultrasonore
Soit une onde ultrasonore de fréquence f, période T=1/f, intensité I, soit un milieu de compressibilité ì, de densité ñ, d'élasticité E, nous avons :
- vitesse de propagation :
C=vE/ñ =?1/uñ ; ñC2/E=1 ; ñìc2=1
-amplitude des particules :
a= A0 sin ùt ; ù= 2ð ; f =2ð/T
-vitesse des particules :
v= v0 cos ùt ; v0 = A0 ù
-pression:
p= P0 cos ùt; P0 = (A0 ù)/(ìc)=V0 /ìc= f0 V0 -intensité (puissance par unité de surface): I= 1/2 ñ c ù2 A02
A.3- Matériaux piézo-électriques A.3.1-Les cristaux
Le cristal piézo-électrique le plus connu est le quartz, mais ses propriétés sont peu attrayantes pour les applications des transducteurs médicaux, son impédance acoustique est relativement élevée et son coefficient de couplage est très faible.
D'autres cristaux, tels que le niobate de lithium (LiNbO3) ou la tantalite de lithium (LiTaO3) affichent des valeurs de kt plus élevées. Le cout élevé est la fragilité de ces cristaux que l'on ne les retrouve peu dans les produits actuels.
Ils sont cependant utilisés en laboratoire dans des dispositifs à très haute résolution pour des raisons essentiellement technologiques.
A.3.2-Les polymères
Ils se caractérisent par une faible impédance et ils sont donc supérieurs à ce point de vue. Cependant jusqu'à une période récente, leurs coefficients de couplages étaient bien plus faibles que ceux des céramiques. L'amélioration des procédés de fabrication et plus particulièrement ceux des copolymères a abouti à des valeurs de kt de l'ordre de la moitié de ceux obtenues avec des céramiques. Les transducteurs à base de copolymères ont aujourd'hui des performances qui s'approchent de celles des capteurs à céramiques. Ils sont essentiellement utilisés dans les dispositifs hautes fréquences à cause d'avantages technologiques. Quelques barrettes expérimentales fonctionnant au dessus de 7 MHz ont étés réalisés, on peut les trouver dans des transducteurs pour l'échographie ophtalmologique, cutanée ou intra vasculaire. Ils se prêtent bien, en outre, à une miniaturisation des sondes.
A.3.3-Les matériaux suivants possèdent les propriétés piézoélectriques :
. le quartz (SiO2).

Fig. A.1 : Le quartz.
· la topaze.
· la tourmaline.
· La berlinite (AlPO4).
· L'ortho phosphate de gallium (GaPO4).
· les cristaux d'hydroxyde-apatite (formant la trame des os).
· L'arséniate de gallium (GaAsO4).
· Les céramiques de structure cristalline pérovskite ou de structures tungstène-bronze (BaTiO3, KNbO3, LiNbO3, LiTaO3, BiFeO3, NaxWO3, Ba2NaNb5O5, Pb2KNb5O15, Pb(Zr0.5Ti0.5) O3 désigné sous le nom de céramique PZT).
· les polymères à base de fibres de caoutchouc, laine, cheveux, bois et soie.
· le polymère Poly Vinylidine Di Fluoride (PVDF) a une piézoélectricité dépassant plusieurs fois celle du quartz.
· Les langasites (exemple : le composé Ba3NbFe3Si2O14).
ANNEXE B

B.1- Fiche technique de 7490 :


B.2- Fiche technique de NE555 :









B.3- Fiche technique de LM308 :




B.5- Fiche technique de 4049



B.6- Fiche technique de régulateurs de tension 7812 ET 7805

B.7- Fiche technique de RS502


ANNEXE C
C.1-Technologie du circuit imprimé :
Une plaque de circuit imprimé se présente généralement sous la forme d'une plaque isolante recouverte d'une couche de cuivre puis d'une couche photosensible (réagissant aux U.V.).

Fig. C.1 : Constitution de la plaque du circuit imprimé. C.1.1-L'isolant (Epoxy) :
L'isolant a une épaisseur courante de 1,6 mm, mais cette épaisseur peut varier de 0,2 mm à 6 mm selon le matériau employé et son utilisation. Les différents matériaux sont :
· Le verre époxy :
- pas cher.
- bonnes propriétés mécaniques.
- très abrasif (usure des outils).
· Le Téflon :
- excellentes propriétés mécaniques.
- excellente tenue aux agents extérieurs.
- très cher (emplois particuliers).
· Le mylar (ou polyester) : Utilisé en très faibles épaisseurs pour fabriquer des circuits souples.
C.1.2-Le cuivre :
C'est du cuivre pur, d'épaisseur 35 m. La largeur de la piste dépend de l'intensité du courant à véhiculer et de l'élévation de température admise pour ce conducteur.
C.1.3-La couche photosensible
Elle permet, par un procédé photographique, de distinguer puis d'éliminer les parties cuivrées inutiles grâce à sa réaction aux ultraviolets. Elle peut être de type positif ou négatif.
C.2- Différentes étapes de réalisation du circuit imprimé C.2.1-Réalisation du tracé
Une fois que nous avons terminé de dessiner notre schéma théorique par la main, nous utilisons un logiciel de dessin des circuits électronique (dans notre cas nous avons utilisé le Win Circuit) pour dessiner le schéma.
C.2.2-Impression du tracé
Moyennant une imprimante, nous imprimons notre tracé sur une feuille transparente. C.2.3-Insolation
Une plaque d'époxy avec cuivre et couche photosensible est soumise à un rayonnement d'UV.
La couche photosensible exposée aux U.V. est dégradée et pourra être éliminée par le révélateur. L'insolation se fait moyennant une machine appelée insoleuse.
· Avec une insoleuse
- Découper la plaque d'époxy à la taille du tracé en laissant une marge de 1 cm au moins. - Positionner le tracé dans le bon sens sur la vitre de l'insoleuse. (Vue coté composant).
- Retirer la pellicule protectrice de la plaque (au dernier moment).
- Poser la plaque avec le coté vert sur le tracé dans l'insoleuse et fermer le capot. - Insoler environ 1 à 5 minutes.
C.2.4-Révélation
Cette étape va dissoudre la résine qui à été exposé aux UV. Ce qui mettra le cuivre à nu et les pistes resteront protégé par la résine verte.
· Utilisation du révélateur
- Verser votre révélateur dans une cuvette en plastique.
- Plongez la plaque qui vient d'être insolé.
- Au bout d'une minute frotter de temps en temps avec un chiffon jusqu'à ce que le cuivre apparaisse.
- Rincer soigneusement la plaque sous le robinet en frottant avec les doigts jusqu'à ce qu'elle ne soit plus 'grasse' au toucher.
- La plaque est prête à être gravé. Notez que la résine protège encore les pistes. C.2.5-Gravure
La gravure consiste à plonger le circuit dans un bain d'acide (Perchlorure de fer). Le cuivre mis à nu lors de la révélation sera dissous. Seules les pistes protégées par la résine resteront.
> Procédure
- Plonger la plaque d'époxy dans le bain d'acide. Temps : 5 à 30min suivant la graveuse. - Lorsque tout le cuivre à disparu, sortez le circuit et rincez le sous l'eau.
- Frottez les pistes avec de l'acétone ou de l'alcool à brûler pour retirer la résine et ainsi apparaît les pistes de cuivres.
C.2.6-Perçage
L'opération de perçage est l'ultime étape dans la réalisation d'un circuit imprimé, si l'on fait abstraction de la mise en place des composants et du soudage. On utilise une perceuse miniature, ainsi que des forets tout aussi miniatures.
> Diamètre des perçages
0.6mm pour les circuits intégrés et les petits transistors, 0.8 mm pour les résistances et condensateurs. On peut essayer le diamètre unique de 0.8 mm pour tous les perçages sauf exception. Il faut également posséder quelques forets de 1.0, 1.2, 1.5, 2 mm pour des éléments particuliers.
C.2.7-Soudure des composants
L'opération de soudure est extrêmement délicate, elle doit être effectuée avec un très grand soin et en suivant un certain nombre de règles, car il est impératif que la fiabilité des soudures soit sans défaut.
> Les démarches à suivre
1. Appuyer le fer chaud à la fois sur la patte du composant et sur la pastille de cuivre, les deux
éléments doivent être chauffés en même temps, sinon la soudure ne tiendra pas.
2. Approcher l'extrémité du fil de soudure vers la base de composant du coté opposé à la pointe du fer, si la patte est à la bonne température, la soudure fuse fond toute seule et s'étale sur la patte et la pastille.
3. Couper l'excédant de la patte.

Fig. C.2 : Comment souder

Fig. C.3 : La bonne soudure et la mauvaise soudure C.2.8- Dernière étape
La dernière étape est de mettre la plaque dans un boitier approprié.

· Manual GE: Vivid 3N PRO-EXPERT.
.
· Livre: -Thomas L. Szabo- Diagnostic ultrasound imaging (Academic Press, 2004 - 549
pages).
· Livre : -André Dognon- Les ultrasons et leurs applications (Presses universitaires de France,
1953 - 181 pages).
· Livre : - A.Bonnin - C.bourousouloux - J.-P.Canavard - P.Legmann - G.Seguin - M.Bléry -
Echographie (Livre disponible sur le net au lien : http://books.google.com/books?id=SjKBEroSeSwC&lpg=PA11&dq=Mode%20%C3%A9chographique&hl=fr&pg=P P1#v=onepage&q=Mode%20%C3%A9chographique&f=false ).
· Le lien : http://xcotton.assoc.pagespro-orange.fr/electron/coursetdocs.htm





