DEPARTEMENT
CESAG-SANTEXVIIIÈME
PROMOTION D'ECONOMIE DE LA SANTE
Année académique :
2015-2016

Centre Africain d'Études supérieures en
Gestion

ÉTUDE COMPARATIVE DES COÛTS DE PRISE EN
CHARGE DE LA MALNUTRITION AIGUE SÉVÈRE AVEC COMPLICATION ENTRE LE
MILIEU RURAL ET LE MILIEU URBAIN AU MALI
MEMOIRE DE FIN D'ETUDE POUR L'OBTENTION DU MASTER EN
BUSINESS ADMINISTRATION EN ECONOMIE DE LA SANTE
THÈME :
Présenté et soutenu par : Sous
la direction de :
Alpha Mahamoud dit Karamoko TOURÉDr El Hadji
GUEYE
Chef de département
CESAG-Santé
HOMMAGE A ALLAH SOUB HANA WA TA ALLAH
Je rends grâce à Allah soubhana wa ta Allah, le
Grand et Tout-puissant Miséricordieux, de m'avoir donné la
santé et la force pour réaliser ce travail.
Hommage à son Messager, notre Grand prophète
MOHAMED (paix, salut et bénédictions d'Allah sur lui) et toute sa
famille.
DEDICACE
A mon père Feu Soumana TOURÉ :
Qu'Allah le Tout-puissant t'accorde sa grâce dans ton repos
éternel.
A ma très chère mère Aminata
Békaye FOFANA : Comme pour toujours, les mots me manquent
pour t'exprimer ce que je ressens. J'espère que ces quelques lignes
feront comprendre le fond de mon coeur. Qu'Allah le Tout-puissant t'accorde sa
bénédiction dans la santé et la
longévité.
A ma tante chérie Garantigui FOFANA :
Qu'Allah nous donne la longévité et sa grâce pour
que tu aies le centime de ton mérite.
A tontonMalamine TOGORA : Votre cher
ami, mon cher père, n'aurait pas fait mieux que ce que vous faites pour
moi aujourd'hui. Puisse Dieu vous accordez la longévité et nous
faire profiter d'avantages de vos conseils.
A mes frères Gaoussou TOURÉ et
Mambé dit Kokè TOURÉ : Il n'y a rien
à dire de meilleurs plus que ce que vous faites pour une meilleure
gestion de la famille. Puisse Allah assoupir d'avantages vos coeurs pour une
meilleure cohésion familiale.
A mes soeurs Mme TRAORE DiaharaTOURÉ et Mme
OUATTARA Fatoumata TOURÉ : Vos soutiens infaillibles de
chaque instant ont été un souffle pour la réalisation de
ce travail, que Dieu vous fasse don du bonheur conjugal.
A ma chère bien aimée épouse
TOURÉFatoumata DIALLO : Ces moments ont été
pires pour toi et que Dieu fasse que l'aboutissement de ce travail soit le
début de meilleurs et pour l'éternité.
A ma belle-soeur TOURÉ Hawa MAIGA :
Merci de nous avoir accepté pour le pire et le meilleur.
A mes chers bien aimés enfants : Soumana
SYLLA, Kadizétou SYLLA, Malamine Alpha TOURÉ, Garantigui Alpha
TOURÉ, Aissata TOURÉ : Mes chers enfants, que vos
sourires, vos chants, vos bruits, vos pleurs, vos plaintes et vos crism'ont
tant manqué pendant ces mois.Mais, ce travail a été fait
pour vous et puisse Dieu faire de ce travail une référence pour
vous et vous amenez plus loin qu'il ne vous le demande.
REMERCIEMENTS
Toute l'administration du CESAG : Merci
de nous avoir offert un environnement propice à notre apprentissage.
Département CESAG-Santé :
Dr El Hadji Gueye, Dr Amani Koffi, Mme Soukeyna Gueye, Mme Diop, M.
Yao Bilé : Merci de votre engagement sans faille pour la
réussite de notre formation.
Spécialement au Docteur El Hadji
GUEYE :
Nous avons été frappés par votre passion
pour le travail bien fait et par votre dévotion à votre travail,
l'honneur nous revenait que vous ayez accepté de diriger ce travail
malgré vos multiples fonctions, occupations et préoccupations.
Très cher Maitre, puisse Allah le Tout-puissant vous
accorder une très longue vie pour le bonheur des étudiants.
Service de logistique pédagogique du
CESAG : M. Kato Sow, les M. Malick Seck, M. Souleymane Seck, M.
Koffi Prosper KOUAMÉ, M. Moustapha CANDIDE : Merci d'avoir
facilité notre apprentissageen nous offrant des salles
d'étude.
Unité informatique du CESAG :M.
TAHIROU Abdoul Karim et son staff pour leur disponibilité à
régler nos problèmes informatiques.
La bibliothèque du CESAG :Tout le
personnel de la bibliothèque et plus particulièrement Mlle Fatou
Diop, pour toute votre disponibilité à nous satisfaire.
Médecin-Colonel Cheickna TOUNKARA :
Trouvez dans ce travail ma profonde gratitude pour n'avoir
ménagé aucun effort pour notre formation en économie de la
santé au CESAG.
Mes chers Amis Sanoussy TRAORE et Dr Boncana A.
TRAORE :Plus que des amis, vous êtes des frères pour
moi et du fond du coeur qu'Allah vous guide dans ce monde et dans
l'au-delà.
Le « Grin » (COAF :
Communauté Ouest Africaine): Dr Nouhoum Adamafing DIALLO, M.
Moustapha KONE, M. Lassine TOGOLA, M. Diakaridia TRAORE, M. Aliou DIANE, M.
Mody MAGASSOUBA, M. Youssouf HAIDARA, M. Fousseyni DIALLO : Merci pour ces
séances de causeries du samedi soir pour dissiper le stress de la
semaine.
L'ensemble des maliens managers de la santé de
l'année 2015-2016 : Dr Lassana DIARRA, Dr Safouna DIAKITE,
Dr Hawa Kamissa TRAORE, Dr Nouhoum Adamafing DIALLO, Dr Yacouba DIARRA, M.
Ousmane DIALLO, Mlle Astan DJIRE.
Toute la 18ème promotion de
l'Economie de la Santé au CESAG : DEFO GUISSI Leslie (Mon
binome), DIALLO Nouhoum Adamafing, DIARRA Yacouba, ISSOUFOU Kader, SEMONDJI
Martial Elvis, TOKPA Alfred Gueu, WATT Tané Dieynaba : Merci pour
le partage de connaissances et d'expériences.
Toute la 26ème promotion de la
« Gestion des Services de Santé » :
Merci à tous et chacun de nous avoir accepté en bon voisinage.
Au Médecin-chef de la Commune III Dr NDIAYE, au
Dr Coulibaly Hassane et tout leur staff : Merci pour votre
collaboration et votre disponibilité.
Au Médecin-chef de Bla Dr KANE Famakan, Son
Adjoint Dr Danyogo Souleymane et tout leur staff : Merci pour
votre collaboration et votre disponibilité
A tous ceux qui ont de près ou de loin
contribué à ma formation et à la réalisation de ce
travail dont les noms ne sont pas mentionnés, certainement pas parce que
ce n'est pas important mais parce que je suis tout simplement ½un
Homme Imparfait½
TABLE DES
MATIÈRES
DEDICACE
II
REMERCIEMENTS
III
TABLE DES MATIÈRES
IV
SIGLES ET ABREVIATIONS
VI
LISTE DES TABLEAUX
VIII
INTRODUCTION
1
PREMIÈRE
PARTIE : CADRE THÉORIQUE DE L'ÉTUDE
4
CHAPITRE I : CADRE DE L'ETUDE
5
1.1. Problématique
5
1.2. Objectifs
7
1.2.1. Objectif général
7
1.2.2. Objectifs spécifiques
7
1.3. Hypothèses
8
1.4. Présentation
générale du Mali sur le plan sanitaire
8
1.5. Présentation du cadre de
l'étude
11
1.5.1. Le district sanitaire de Bla (Milieu
rural)
11
1.5.2. Le district sanitaire de la commune
III (Milieu urbain)
12
1.6. La prise en charge de la malnutrition
aiguë sévère en soins intensifs
13
1.6.1. Prise en charge de la
malnutrition en général
13
1.6.2. Les étapes de prise en charge
en Unité de Récupération et d'Éducation
Nutritionnelle Intensive (URENI)
13
CHAPITRE II : REVUE DE LA
LITTÉRATURE
16
2.1. Détermination du coût par
calcul économique
16
2.2. Détermination du coût par
régression linéaire
17
2.3. Détermination du coût par
statistique descriptive
17
2.4. Détermination des facteurs de
coût
18
CHAPITRE III : MÉTHODOLOGIE
19
3.1. Type et méthode
d'étude
19
3.2. Évaluation économique des
coûts de prise en charge de la malnutrition aiguë
sévère avec complication.
20
3.2.1. Coût moyen total de la
malnutrition aiguë sévère
20
3.2.2. Coût par acteurs
20
3.3. Échantillonnage et source des
données
23
3.3.1. Taille de l'échantillon
23
3.3.2. Les sources de données
23
3.4. Méthode d'estimation du
modèle
23
3.5. Limites de l'étude
24
DEUXIÈME
PARTIE : ANALYSE ET INTERPRÉTATION DES RÉSULTATS DE
L'ÉTUDE
25
CHAPITRE IV : RÉSULTATS
26
4.1. Détermination des facteurs de
variation des coûts
26
4.1.1. Age des accompagnants
26
4.1.2. Niveau d'instruction des
accompagnants
27
4.1.3. Statut matrimonial des
accompagnants
27
4.1.4. Coût d'opportunité
28
4.1.5. Coût du transport
29
4.1.6. Coût de l'alimentation de
l'accompagnant
30
4.1.7. Nombre de jours d'hospitalisation
30
4.1.8. Coût des examens
complémentaires à la charge du ménage
31
4.1.9. Coût d'achat des
médicaments à la charge du ménage
32
4.1.10. Nombre de jour sur le lait F75
33
4.1.11. Nombre de jours sur le lait F100
33
4.1.12. Nombre de jour sur le Plumpy Nut
34
4.2. Analyse comparative des coûts
35
4.2.1. Coût moyen pour les
ménages
35
4.2.2. Coût moyen pour le centre de
santé (l'État)
36
4.2.3. Coût moyen pour le
partenaire
37
4.2.4. Coût moyen de la prise en
charge de la malnutrition aiguë sévère avec complication
38
4.3. Recommandations
39
4.3.1. A la communauté
39
4.3.2. Aux prestataires
40
4.3.3. Aux autorités
40
CONCLUSION
42
BIBLIOGRAPHIE
44
ANNEXES :
47
SIGLES ET
ABREVIATIONS
|
ATPE
|
Aliments Thérapeutiques Prêts à
l'Emploi
|
|
Ccsréf
|
Coût pour le Centre de Santé de
Référence
|
|
Cmas
|
Coût de la Malnutrition Aiguë
Sévère
|
|
Cmen
|
Coût pour les ménages
|
|
CMLN
|
Comité Militaire pour la Libération Nationale
|
|
Cpart
|
Coût pour le partenaire
|
|
CSCom
|
Centres de Santé Communautaire
|
|
CSRéf
|
Centre de Santé de Référence
|
|
DN
|
Division Nutrition
|
|
DNS
|
Direction Nationale de la Santé
|
|
EDSM V
|
Enquête Démographique et de Santé du Mali-
5ème Edition
|
|
EMOP
|
Enquête Modulaire Permanente auprès des
ménages
|
|
F CFA
|
Franc de la Communauté Financière d'Afrique
|
|
FANTA III
|
Food And Nutrition Technical Assistance - Project III
|
|
|
FAO
|
Organisation des Nations unies pour l'Alimentation et
l'Agriculture
|
|
MAM
|
Malnutrition Aiguë Modérée
|
|
MAS
|
Malnutrition Aiguë Sévère
|
|
OMD
|
Objectif du Millénaire pour le Développement
|
|
OMS
|
Organisation Mondiale de la Santé
|
|
PCMA
|
Prise en charge Communautaire de la Malnutrition Aiguë
|
|
PDDSS
|
Plan Décennal de Développement
Socio-Sanitaire
|
|
PEC
|
Prise en charge
|
|
PNSA
|
Programme National de Sécurité Alimentaire
|
|
PSNAN
|
Plan Stratégique National pour l'Alimentation et la
Nutrition
|
|
PVVIH
|
Personnes Vivant avec le Virus de l'Immunodéficience
Humaine
|
|
RDC
|
République Démocratique du Congo
|
|
RGPH
|
Recensement Général de la Population et de
l'Habitat
|
|
RUTF
|
Ready to Use Therapeutic Food
|
|
SMART
|
Standardized Monitoring and Assessment of Relief and
Transitions
|
|
|
SNISS
|
Système National d'Information Sanitaire et Social
|
|
UNICEF
|
Fonds des Nations Unies pour l'Enfance
|
|
|
UREN
|
Unités de Récupération et
d'Éducation Nutritionnelle
|
|
URENAM
|
Unité de Récupération et d'Education
Nutritionnelle en ambulatoire pour Modérées
|
|
URENAS
|
Unité de Récupération et d'Education
Nutritionnelle en Ambulatoire pour Sévères
|
|
URENI
|
Unité de Récupération et
d'éducation Nutritionnelle Intensive
|
|
URENI
|
Unité de Récupération et
d'Éducation Nutritionnelle Intensive
|
|
USAID
|
United States Agency for International Development
|
|
USD
|
United States Dollar
|
|
VIH/SIDA
|
Virus de l'Immunodéficience Humaine/Syndrome
Immunodéficience Acquis
|
|
$US
|
Dollar des Etats-Unis
|
LISTE
DES TABLEAUX
Tableau 1: Répartition des accompagnants en
fonction de leur âge en année et du milieu de résidence
426
Tableau 2 : Répartition des accompagnants
selon leur niveau d'instruction selon le milieu de résidence
27
Tableau 3 : Répartition des accompagnants
selon leur statut matrimonial et leur milieu de résidence
28
Tableau 4 : Répartition des accompagnants
selon leur revenu mensuel
29
Tableau 5 : Répartition des accompagnants
selon leurs dépenses en transport en fonction du milieu de
résidence
29
Tableau 6: Répartition des accompagnants
selon le coût moyen de leur ration alimentaire journalière en
fonction de la résidence
30
Tableau 7: Répartition des patients selon le
nombre de jour d'hospitalisation en fonction de la résidence
31
Tableau 8 : Répartition du coût des
examens complémentaires payés par ménages en fonction du
milieu de résidence.
32
Tableau 9: Répartition du coût des
médicaments payés les ménages en fonction du milieu de
résidence
32
Tableau 10 : Répartition des enfants selon
le nombre de jours de consommation du lait F75 et du milieu de
résidence
33
Tableau 11: Répartition des enfants selon le
nombre de jours de consommation du lait F100 et du milieu de
résidence
34
Tableau 12: Répartition des enfants selon le
nombre de jours de consommation du Plumpy Nut et du milieu de
résidence
34
Tableau 13 : Répartition des variables de
coût pour les ménages et de leur valeur en fonction du milieu de
résidence
36
Tableau 14: Répartition des variables de
coût pour le Centre de Santé de Référence de Bla
37
Tableau 15: Répartition des variables de
coût pour le partenaire à Bla
37
Tableau 16 : Coût moyen de la prise en charge
de la malnutrition aiguë sévère avec complication selon le
milieu
38
1 INTRODUCTION
Selon l'OMS, la malnutrition se caractérise par «
un état pathologique résultant de la carence ou de
l'excès, relatif ou absolu, d'un ou de plusieurs nutriments essentiels,
que cet état se manifeste cliniquement ou ne soit décelable que
par des analyses biochimiques, anthropométriques ou physiologiques
». Elle est aiguë et sévère chez les enfants de moins
de cinq ans lorsque le rapport poids/taille est très faible et
inférieur de -3 z-scores à la médiane des normes de
croissance de l'OMS ou si le périmètre brachial est
inférieur à 115mm. Cette malnutrition aiguë
sévèrese manifeste par une émaciation sévère
visible ou par la présence d'oedèmes nutritionnels.
La malnutrition est l'un des principaux problèmes de
santé qui affectent les enfants dans les pays en
développement.Selon Rice (2000), elle est responsable du
décès de plus de la moitié des enfants de moins de 5 ans
dans le monde et contribue, pour une grande part, à la mortalité
de cette tranche d'âge par une diminution de la résistance
à la maladie et un affaiblissement des fonctions immunitaires.
En 2008, la revue scientifique « The
Lancet », notait que 55 millions d'enfants à travers le monde
étaient émaciés avec 19 millions dans la forme
sévère. Le sud de l'Asie Centrale présentait la plus
grande prévalence de l'émaciation avec 29 millions de cas.
D'après une étude de l'
Organisation des Nations unies pour
l'Alimentation et l'Agriculture (FAO), la prévalence de
l'insuffisance pondérale était estimée en 2015 en Afrique
de l'ouest à 19,5% avec un intervalle de confiance [16,5-22,9]. Chaque
année, dans les pays endéveloppement de cette région, la
forme aiguë sévère de la malnutrition affecte environ
20 millions d'enfants de moins de cinq ans et serait la cause de
décès d'environ un million d'entre eux.
Depuis son indépendance en 1960 à nos jours, le
Mali est victime de sécheresses cycliques avec son corollaire de
déficit nutritionnel au sein de la population générale, et
plus particulièrement chez les enfants et les femmes enceintes. De
nombreux systèmes d'alerte et de prévention de la famine ont
été mis en place par le gouvernement et ses partenaires.
Malgré l'institution de ces efforts, le pays est toujours
confronté à des situations de déficits nutritionnels. En
outre, la détérioration de la situation sécuritaire ces
trois dernières années, a impacté sur l'état
nutritionnel de la population : celle restée au nord ne pouvant disposer
des produits alimentaires en provenance du sud et de l'Algérie et la
surpopulation du sud par des déplacés internes venus des zones
d'insécurité du nord du pays.
Lors de l'EDSM V (2012-2013), la prévalence de la
malnutrition aiguë a été considérée comme
élevée au Mali avec 13 % des enfants de moins de 5 ans atteints
de malnutrition aiguë. Parmi ceux-ci, 8 % présentait une maigreur
sous forme modérée et 5 % sous la forme sévère
tandis que les résultats de l'enquête SMART 2014 estimaient la
prévalence de la malnutrition aigüe globale à
13,3%[11,7-15,0] pour l'ensemble des régions et le district de
Bamako ; et les 2,9% [2,3-3,5] constituent la prévalence de la
malnutrition aigüe sévère.
Le Mali a adopté une politique nationale de nutrition
en 2013 qui s'inscrit dans la composante V du Programme National de
Sécurité Alimentaire (PNSA) pour la période 2006-2015 avec
un coût total estimé à 11,31 milliards de FCFA. Cette
politique de nutrition met en avant l'importance de la multisectorialité
de la nutrition avec des axes stratégiques qui concernent un grand
nombre de Ministères, de partenaires techniques et financiers, de la
société civile et du secteur privé. La Direction Nationale
de la Santé, à travers la Division Nutrition, est la garante de
la mise en oeuvre de cette politique qui se veut de lutter contre la
malnutrition à travers la prévention. Pour ce faire, elle a
élaboré un Plan d'Action Multisectoriel (2013-2017).
En marge de ces efforts du gouvernement, force est de
constater que le Mali vit une situation préoccupante de malnutrition
avec uncoût de prise en charge quivarie considérablement selon les
milieux, les conditions socio-économiques des populations,les diverses
interventions des partenaires. Le coût de la prise en charge de la
malnutrition est aussi fonction de la disponibilité des services de
prise en charge, leur accessibilité, leur utilisation par la population
et de la couverture detous les besoins de ces populationsen matière de
malnutrition.
Dans le domaine de la prise en charge des cas de malnutrition,
l'Organisation Mondiale de la Santé (2000) a élaboré un
document pour servir de directives. En référence à ces
directives, le Mali à l'instar des autres pays où la malnutrition
constitue un problème de santé publique, a conçu un
protocole national de prise en charge de la malnutrition aiguë.
L'application dudit protocole est différemment
appréciée par les acteurs selon le milieu quant à la
disponibilité, l'accessibilité, l'utilisation et la couverture
des services de prise en charge de la malnutrition aiguë
sévère ; et engendrerait une inégalité de
répartition de son coût.
Cette étude se veut de faire une analyse comparative du
coût moyen de prise en charge de la malnutrition aiguë
sévère chez un enfant de moins de cinq (5) ans dans le district
sanitaire de Bla en milieu rural et dans le district sanitaire de la commune
III de Bamako en milieu urbain. Cela permettra de donner un aperçu
général de la différence de coût de la prise en
charge de la malnutrition aiguë sévère avec complication
dans l'Unité de Récupération et d'Education Nutritionnelle
Intensive entre le milieu rural et le milieu urbain et sera, pour les
décideurs, un outil d'aide à la prise de décision. Ce
travail pourrait aussi être l'ébauche d'une recherche beaucoup
plus approfondie pour mieux cerner le problème de coût de la
malnutrition aiguë sévère entre le milieu rural et le milieu
urbain.
Dans la première partie de ce travail intitulé
le cadre théorique, au niveau dupremier chapitre « cadre de
l'étude »,seront abordées la problématique et la
justification de l'étude,puis les objectifs que l'étude doit
atteindre seront fixés, des hypothèses de recherche émises
et le pays et les centres abritant l'étude présentés
brièvement.Aussi dans ce chapitre, un point seraconsacré à
la description de la prise en charge de la malnutrition aiguë
sévère avec complication au niveau d'une Unité de
Récupération et d'éducation Nutritionnelle Intensive
(URENI).Dans le deuxième chapitre, les différents travaux
effectués sur le sujet seront étudiés, avant d'adopter une
méthodologie pour conduire l'étude au troisième
chapitre.
La seconde partie du travail sera consacrée à
l'analyse et l'interprétation des résultats dans le chapitre
IV.Et enfin,des recommandationsseront formulées à l'endroit des
différents acteursavant de procéder à une conclusion
générale de l'étude.
PREMIÈRE
PARTIE : CADRE THÉORIQUE DE L'ÉTUDE
CHAPITRE I : CADRE DE
L'ETUDE
Il sera question dans ce chapitre, de la problématique
de l'étude, des objectifs que l'étude se veut d'atteindre et des
hypothèses de recherche que l'étude permettra de vérifier.
Aussi, une brève présentation du pays sera faite sur le plan
sanitaire ainsi quecelledu cadre de l'étude, avant un aperçu
général sur la prise en charge de la malnutrition aiguë
sévère en soins intensifs.
1.1. Problématique
La malnutrition aiguë représente un énorme
fardeau mondial en termes de morbidité et de mortalité chez
l'enfant. En 2011, environ 52 millions d'enfants étaient malnutris et 19
millions très émaciés, entraînant chaque
année près d'un million de décès d'enfants qui
auraient pu être évités. Les enfants souffrant de
malnutrition aiguë sévère (MAS) sont neuf fois plus
susceptibles de mourir que les enfants en bonne santé (Black RE, et al,
2013)
La population du Mali est estimée à 17
951 487habitants suite au dernier Recensement Général de la
Population et de l'Habitat (RGPH 2009)et les enfants de moins de 5 ans (0-59
mois) y représentent 17 %. Ila été noté que 74,5 %
de cette population réside en milieu rural, letaux d'urbanisation
étant de 22,5 %. La mortalité infanto-juvénile est de 95%o
avec 64%o en milieu urbain et 113%o au niveau rural, alors que les statistiques
mondiales montrent que la malnutrition aiguë sévère est
responsable de 5% de ladite mortalité. L'analyse des résultats de
l'enquête SMART 2015au niveau des régions et le district de
Bamako, montre que la prévalence de la malnutrition aigüe
sévère est la même à Bamako que dans la
région de Ségou, soit un taux de 1,2%.
Le district sanitaire de Bla dans la région de
Ségou etl'une des plus pauvres du pays, reçoit dans son Centre de
Santé de Référence (CSRéf), les cas de malnutrition
aiguë sévère avec complications,
référés parles Centres de Santé Communautaire
(CSCom) ruraux, au niveau de son Unité de Récupération et
d'Éducation Nutritionnelle Intensive (URENI). Quant àla commune
III du district de Bamako, classée dans la catégorie de zone III
de pauvreté (zonela moins pauvre), son CSRéf reçoit les
références de cas de malnutrition des différents Centres
de Santé Communautaire (CSCom) urbain du district sanitaire au niveau de
l'Unité de Récupération et d'Éducation
Nutritionnelle Intensive (URENI).
La prise en charge de la malnutrition aiguë concerne
aussi bien la communautéque les services de santé. Elle fait
référence au concept de "la Prise en charge Communautaire de la
Malnutrition Aiguë(PCMA)", une approche novatrice qui, selon FANTA II et
USAID (2012), englobe unrelais communautaire, la prise en charge de la
malnutrition aiguë sévère sans complications en soins
ambulatoires (PEC MAS ambulatoire), la prise en charge hospitalière de
la MAS avec complications médicales (PEC MAS hospitalière) et la
prise en charge de la malnutrition aiguë modérée.
Les interventions de santé liées à la
prise en charge de la MAS ont été initialement mises en oeuvre
dans le cadre de soins hospitaliers et surtout dans les situations d'urgence.
La prise en charge de la MAM constitue généralement une
réponse à une situation d'urgence mise en oeuvre en soins
ambulatoires ou au sein de structures communautaires. À la fin des
années 1990, l'innovation des aliments thérapeutiques prêts
à l'emploi (ATPE) a permis aux enfants atteints de MAS sans
complications médicales d'être traités à domicile,
au lieu de devoir rester dans des centres de soins et hospitalisés
jusqu'à la guérison complète.(Nell Gray et al. 2014)
Au Mali, des difficultés ont été
observées en ce qui concerne l'application du protocole national de
prise en charge de la malnutrition à travers le milieu rural ou le
milieu urbain. Les statistiques données par le Système National
d'Information Sanitaire et Social (SNISS 2013) permettent d'avoir un
aperçu sur ces difficultés.
Pour la disponibilité des services de prise en charge
de la malnutrition aiguë sévère, le Ministère de la
Santé a oeuvré pour la création des centres de prise en
charge (Unité de Récupération et d'Éducation
Nutritionnelle Intensive) qui n'est pas effective au niveau des deux lieux
d'étude que sont le Centre de santé de Référence de
Bla et celui de la Commune III de Bamako. Certes, du personnel a
été dégagé pour le travail, mais leur
qualité et leur quantité diffèrent selon les milieux. Avec
l'aide du partenaire UNICEF, les districts disposent des produits et intrants
de prise en charge.
Pour l'accessibilité, il y a une grande
différence d'accès au service de nutrition entre les deux lieux
d'étude tant sur le plan géographique que financière. Si
ce service est situé à une distance de 1à 9 km pour la
Commune III de Bamako, il est à une distance de 1 à 85 km
à Bla.
Pour l'utilisation des services, l'annuaire statistique de
l'année 2014 a montré que les services de santé en
général, sont utilisés par la population de Bla à
un taux de 0,36 nouveau cas par an et par habitantcontre 0,66 nouveau cas par
an et par habitant en commune III. Aussi, la couverture des services de prise
en charge de la malnutrition aiguë est de 24% à Bamako et de 91%
à Ségou, la région dont fait partie le district de Bla. Ce
taux de couverture est calculé en rapportant à la population de
cas attendus, le nombre de cas enregistré au cours de l'année. Ce
qui sous-entend un faible dépistage de cas de malnutrition aiguë
sévère à Bamako, en rapport avec la disponibilité
du service notamment du personnel.
La prise en charge de la malnutrition aiguë
sévèreest donc tributaire d'une part de la
réactivité des services de santé en charge des soins et
d'autre part des conditions socio-économiques des populations.Selon les
données de l'Enquête Modulaire Permanente auprès des
ménages (EMOP 2015), le seuil de pauvreté au Mali est de 177 000
FCFA par an, ce qui ne représente que 484 FCFA soit 0,968$US par jour
pour vivre et faire face à toutes les dépenses de santé,
éducation, transport, logement, nourriture etc. Sur le plan de la
couverture en assurance médicale, 98% de la population rurale et 95,2%
de celle du milieu urbain n'en dispose aucune.
Ces différents constats, ont suscité un certain
nombre de questions quant au coût de prise en charge des enfants
malnutris aigus sévères. Ces problèmes engendreraient une
iniquité dans l'offre de soins et de répartition de coût
entre le milieu rural et le milieu urbain.D'où la motivationde la
présente étude.
1.2. Objectifs
1.2.1. Objectif général
L'objectif général de cette étude est
d'analyseret comparer les facteurs de coûts de la prise en charge de la
malnutrition aiguë sévère avec complication au niveau de
l'Unité de Récupération et d'Education Nutritionnelle
entrele milieu rural et le milieu urbain.
1.2.2. Objectifs spécifiques
Spécifiquement, lesobjectifs fixéspourcette
étude sont :
1°) Déterminer le coût moyen de prise en
charge par acteurs au niveau des Centres de Santé de
Référencede Bla (milieu rural) et de la commune III du district
de Bamako (milieu urbain) ;
2°) Déterminer le coût moyen totalde la
prise en charge d'un enfant de moins de 5 ans malnutris aigu
sévère avec complicationdans les Unités de
Récupération et d'Education Nutritionnelle des Centres de
Santé de Référence de Bla (milieu rural) et la commune III
du district de Bamako (milieu urbain) ;
3°) Comparer les coûts moyens de prise en charge de
la malnutrition aiguë sévère entre le milieu rural et le
milieu urbain ;
1.3. Hypothèses
En milieu rural, les structures de prise en charge de la
malnutrition aiguë sévère avec complication sont
éloignées des populations qui doivent payer plus cher pour s'y
rendre. Aussi, les soutiens de l'État et des partenaires sont
acheminés vers les structures en milieu rural à partir du milieu
urbain avec un certain coût. Ce qui suppose que « La prise en
charge de la malnutrition aiguë sévère avec complication
serait donc globalement plus couteuse en milieu rural qu'en milieu
urbain. »
1.4. Présentation générale du
Mali sur le plan sanitaire
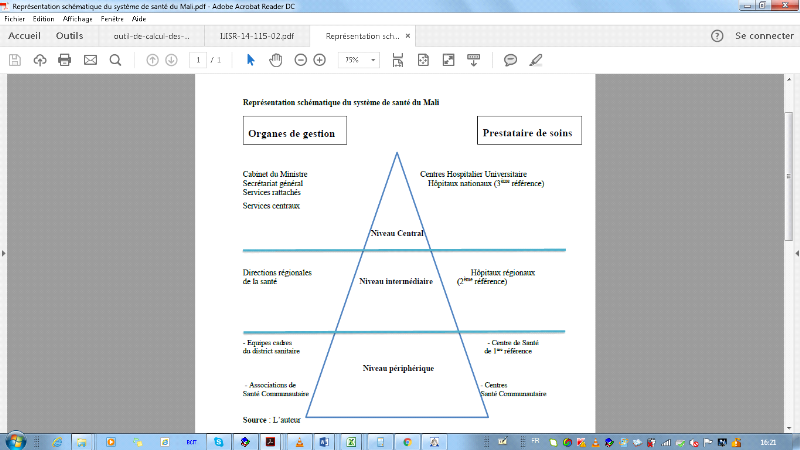
Suivant la loi 02-049/AN RM du 22 juillet 2002 portant loi
d'orientation sur la santé au Mali, le système de santé
est organisé de façon pyramidale en des niveaux central,
régional et subrégional. Chaque niveau présente des
organes de gestion de la santé et des prestataires de soins (cf. au
schéma ci-dessous).
v Le niveau central :Il
est placé sous l'autorité et la tutelle du ministère
chargé de la santé et est constitué sur le plan
gestionnaire par le cabinet du ministre, le secrétariat
général du ministre et les services centraux ; et sur le
plan de prestation de soins de sept (7) Centres hospitaliers Universitaireset
hôpitaux nationaux de troisième référence.
v Le niveau régional ou niveau
intermédiaire : Il est représenté par 9
régions sanitaires qui sont placées sous l'autorité
administrative du Gouverneur de région et l'autorité technique de
la Direction nationale de la santé qu'elles représentent. Les
Directions régionales de la santé y sont les organes
gestionnaires et sept(7) hôpitaux régionaux constituent les
structures de prestations de soins.
v Le niveau subrégional ou
opérationnel : Il est composé de soixante-cinq (65)
districts sanitaires, l'équipe cadre du district sanitaire inclut un
médecin-chef de district qui est sous l'autorité administrative
du Préfet du cercle et technique de la Direction régionale de la
santé qu'elle représente, et le personnel du Centre de
Santé de Référence (CSRéf) ou Hôpital de
district.
Par ailleurs, dans but de rapprocherles services de
santé des populations afin d'atteindre les objectifs du concept des
soins de santé primaire, mille cent dix-sept (1117) Centres de
Santé communautaire (CSCom) dirigés par les communautés,
contribuent à la promotion de la santé et à l'offre de
soins de santé.
Malgré les progrès enregistrés avec
certains indicateurs santé, la situation sanitaire du Mali reste encore
précaire. Le rapport d'évaluation de la mise en oeuvre du Plan
Décennal de Développement Socio-Sanitaire (PDDSS 1998-2011) a
souligné en 2010,l'évolution tant bien que mal desdits
indicateurs dans le cadre de l'atteinte des Objectifs du Millénaire pour
le Développement. Les résultats de ce rapport ont
étécorroborés par ceux del'Enquête
Démographique et de Santé de l'année 2012-2013.
Ainsi, le taux d'insuffisance pondérale chez les
enfants de moins de 5 ans est passé de 26,7% en 2006 à 25,5% en
2012 et celui de la couverture vaccinale des enfants de 12-23mois
(Rougeole), de 68,4% en 2006 à 71,7% en 2012. Dans cette même
lancée de couverture en troisième dose du couple de vaccin
antidiphtérique, antitétanique et anticoquelucheux le pays a
enregistré une diminution des indicateurs de 72,1% en 2006 à
63,1% en 2012. Sur le plan de la lutte contre la mortalité infantile et
infanto-juvénile, les efforts ont permis de passer respectivement de
95,8%o en 2006 à 56%o en 2012 et de 190,5%o en 2006 à 95%o
en 2012.
Pour ce qui concerne la santé maternelle, le taux de
mortalité maternelle a été amélioré de 464
en 2006 à 368 pour cent mille naissances vivantes en 2012, celui des
soins prénatauxa connu une baisse de 70,4% en 2006 à 49,1% en
2012. Des efforts doivent toujours être consacrés à
l'accouchement assisté bien que le pays ait enregistré une
augmentation de tauxde 49% en2006 à 56% en 2012 et aussi à la
maitrise de la natalité le taux de prévalence contraceptive
(femmes en union) ayant passé seulementde 6,9% en 2006 à 10,3% en
2012 ; quant au VIH/SIDA, il constitue toujours un problème de
santé publique avec une prévalence quia baissé de 1,3% en
2006 à 1,1% en 2012.
La crise sécuritaire et politique au Mali depuis 2012,
a eu des impacts négatifs sur la réalisation des Objectifs du
Millénaire pour le développement (OMD). Ces impacts
négatifs se sont traduits principalement par des pertes d'acquis
économiques et sociaux, ainsi que par un manque à gagner des
actions de développement.
Dans
le domaine de l'alimentation et de la nutrition, la situation au Mali est
dominée par une forte prévalence de la malnutrition qui constitue
un problème de santé publique. Le taux proportionnel de
mortalité dû à la malnutrition au Mali est de 56%. Pour
faire face à ces nombreux problèmes de nutrition qui affectent la
population, la Division Nutrition(DN) a été mise en place au sein
de la Direction Nationale de la Santé (DNS). Cette division est
chargée de définir les orientations stratégiques en
matière de nutrition, d'élaborer les normes et procédures
en matière de nutrition, d'assurer la coordination des actions des
différents intervenants dans le domaine de la nutrition, de participer
à la formation et à la recherche en matière de formation,
d'assurer le suivi et l'évaluation des programmes de nutrition, de
veiller à l'intégration de l'approche genre dans les programmes
de nutrition.
Ainsi, sous l'égide du Ministère de la
Santé et de ses partenaires, la Division Nutrition de la Direction
Nationale de la Santéa élaboré le Plan Stratégique
National pour l'Alimentation et la Nutrition (PSNAN). L'objectif
général du PSNAN est d'améliorer la cohérence et
l'efficacité des politiques et programmes sectoriels ayant un impact
direct ou indirect sur l'alimentation et la nutrition des populations en vue de
réduire la mortalité.Dans cette lancée, un protocole
national de prise en charge de la malnutrition aiguë a été
élaborépour permettred'atteindre des objectifs du PSNAN à
travers la coordination et l'harmonisation des actions de prise en charge de la
malnutrition aigüe.
1.5. Présentation du cadre de l'étude
1.5.1. Le district sanitaire de Bla
(Milieu rural)
C'est par l'ordonnance N°77-44 CMLN du 12 juillet 1977
que le cercle de Bla a été créé et rattaché
à la région de Ségou, 4ème région
administrative du Mali. Il est situé dans la partie sud de cette
dernière à 80 Km du chef-lieu de région. Il couvre une
superficie de 7 293 Km², représentant environ 11,5 % de l'ensemble
du territoire de la région, pour une population totale estimée
à 358 425 habitants selon la projection de la population suite au RGPH
2009. Le district compte deux cent douze (212) villages répartis entre
dix-sept (17) communes rurales et une trentaine de centres de santé
communautaire.
Sur le plan sanitaire, le district dispose d'un Centre de
Santé de Référence recevant les cas de
références et d'évacuations de 28 Centres de Santé
Communautaire (CSCom). Le centre ne dispose pas de service approprié
pour la prise en charge des enfants malnutris aigus sévères,
c'est-à-dire une Unité de Récupération et
d'Education Nutritionnelle Intensive (URENI). Le service de médecine,
où sont hospitalisés les malades présentant des affections
non chirurgicales, est utilisé pour ces fins et trois lits
d'hospitalisation sont affrétés à l'unité
nutrition. Il est à déplorer aussi la vétusté des
locaux, de la logistique, des immobilisations et des équipements.
Quant au personnel dédié à la prise en
charge de la malnutrition, il constitue un atout pour le district sanitaire. On
y dénombre trois médecins généralistes, quatre
infirmiers d'État, trois infirmiers de santé publique, deux
aides-soignants, qui ont tous suivi une formation dans le cadre de la prise en
charge de la malnutrition aiguë sévère. Le dépistage
des cas de malnutrition au sein de la communauté est assuré par
les relais communautaires. Ceux-ci orientent les patients vers les Centres de
Santé Communautaire (CSCom), qui réfèrent les cas avec
complications à l'Unité de Récupération et
d'Éducation Nutritionnelle du Centre de Santé de
Référence.
L'UNICEF est le seul partenaire qui appui la prise en charge
de la malnutrition dans le district en offrant des intrants et des
médicaments. Mais il est souvent constaté une rupture de produits
notamment des médicaments utilisés systématiquement chez
les enfants malnutris aigus sévères.L'Unité de
Récupération et d'Education Nutritionnelle Intensive couvre les
vingt-huit (28) Centres de Santé Communautaire repartis entre
deux-cent-douze (212) villages dont le plus rapproché est à 1 km
et le plus éloigné à 85 km.La forte mobilisation des
acteurs pour la prise en charge de la malnutrition au niveau du district
sanitaire durant l'année 2015 a permis d'enregistrer76% de cas sur le
nombre attendu.
1.5.2. Le district sanitaire de la commune
III (Milieu urbain)
Situé au centre-nord de la capitale malienne, la
commune III qui constitue un district sanitaire, couvre une superficie de 23
km² pour une population estimée à 162 772 habitants en
2016. Il est composé de 20 quartiers dont 6 situés à la
périphérie de Bamako.
Le district sanitaire dispose de huit (8) Centres de
Santé Communautaire (CSCom) et d'un Centre de Santé de
Référence (CSRéf) pour assurer la santé à la
population. Ce dernier reçoit les cas de références
notamment de malnutrition aiguë sévère avec complication.
L'Unité de Récupération et
d'Éducation Nutritionnelle Intensive (URENI)du centre était en
construction et les locaux qui étaient mis à la disposition du
service de prise en charge de la malnutrition, n'étaient pas
adaptés. Quant aux équipements, l'espoir de renouvellement du
matériel vétuste renait avec la construction de la nouvelle
unité.
Le district ne souffre pas de rupture d'intrants (Laits, ATPE,
autres médicaments et consommables médicaux), certainement due
à la proximité du bureau pays de l'UNICEF, le seul partenaire qui
appui le district sanitaire pour la prise en charge de la malnutrition à
travers la fourniture desditsintrants.
Pour ce qui concerne la disponibilité du personnel,
elle n'est pas à la hauteur desbesoinspour assurer une prise en charge
optimale de la malnutrition dans le district. Les agents qui sont
constitués d'un médecin, une technicienne supérieure, une
technicienne et deux aides-soignantes ont certes été tous
formés sur la prise en charge de la malnutrition, mais sont
occupés par d'autres fonctions du service et sont donc en
quantité insuffisante.Le personnel y exerce sans aucune forme de
motivationssupplémentaires qui pourraient souvent porter atteinte
à la qualité du travail.
Le district ne connait pas de problème
d'accessibilité en matière de prise en charge des cas de
malnutrition aiguë compliquée, car le Centre de Santé
Communautaire le plus éloigné est seulement à 9 km de
l'Unité de Récupération et d'Éducation
Nutritionnelle Intensive.Cependant, la couverture de la population en
matière de dépistage et d'admission de cas de malnutrition
aiguë sévère par rapport aux cas attendus est faible.
1.6. La prise en charge de la malnutrition
aiguë sévère en soins intensifs
Il s'agit de la prise en charge de la malnutrition aiguë
sévère compliquée suivant le protocole de prise en charge
au Mali.
1.6.1. Prise en charge de la
malnutrition en général
L'organisation de la prise en charge de la malnutrition
comprend quatre volets :Le dépistage, la prise en charge du
malnutri, le suivi, la référence/contre référence.
Elle s'effectue selon les trois types de prise en charge
suivant :
- URENI (Unité de Récupération et
d'Education Nutritionnelles Intensive) : pour les enfants souffrants d'une
malnutrition aiguë sévère avec un appétit
médiocre et/ou présentant des complications.
- URENAS (Unité de Récupération et
d'Education Nutritionnelle en Ambulatoire pour Sévères) : pour la
prise en charge de la malnutrition aiguë sévère et avec
appétit modéré ou bon et ne présentant pas de
complications médicales.
- URENAM (Unité de Récupération et
d'Education Nutritionnelle en ambulatoire pour Modérées) : pour
la prise en charge de la malnutrition aiguë modérée.
La mobilisation communautaire en est une composante
essentielle car elle est indispensable pour un bon dépistage actif des
personnes souffrant de malnutrition aiguë et pour leur suivi à
domicile durant leur traitement en ambulatoire (URENAS/URENAM).
L'organisation de la prise en charge requiert des
infrastructures ainsi que des ressources humaines, matérielles et
financières adéquates pour en garantir la réussite.
1.6.2. Les étapes de prise en
charge en Unité de Récupération et
d'ÉducationNutritionnelle Intensive (URENI)
Pour le cas de prise en charge en Unité de
Récupération et d'Éducation Nutritionnelle Intensive
(URENI), la réussite des activités nécessite une
restructuration des services de santé à savoir, la mise en
place d'une structure appropriée (une salle pour préparation des
laits thérapeutiques, une salle de stockage des intrants, une salle
d'hospitalisation), du personnel qualifié.
Afin d'assurer l'accessibilité financière,
l'hospitalisation et les soins de prise en charge totale de la malnutrition
(pour les modérés et les sévères) doivent
être gratuits à tous les niveaux de la pyramide sanitaire. Cette
gratuité totale concerne, les médicaments et les examens
complémentaires, les aliments thérapeutiques (lait F-75, F-100,
Plumpy nut,etc...), les aliments de supplémentation (farine + sucre +
huile). Ces aliments sont pour l'instant fournis par des partenaires de lutte
contre la malnutrition aiguë.
Au-delà de ces gratuités sur les soins, la
ration de protection du malade, la prise en charge alimentaire de la
mère ou de l'accompagnant lors de l'hospitalisation du malnutri et le
processus de transfert / évacuation doivent être gratuits.
v Phase aiguë
Il s'agit de la phase où les enfants présentent
des cas de pathologies graves ou une anorexie (test de l'appétit
mauvais) associées à l'état de malnutrition.
Le traitement de la Phase I doit toujours être
donné en centre de 24 h et en centre de jour (la matinée).Elle a
pour but d'apporter des éléments nutritifs à l'enfant afin
de rétablir l'équilibre hydro-électrolytique et
empêcher une altération de son état général.
Cette phase implique l'utilisation du lait thérapeutique F75 qui doit
être uniquement utilisé en milieu hospitalier ou Unité de
Récupération et d'Éducation Nutritionnelle Intensive
(URENI), mais aussi le traitement des infections associées à la
malnutrition.
Ce lait permet de rétablir le métabolisme de
base mais pas d'assurer une prise de poids. L'utilisation d'une sonde
nasogastrique s'impose pour les enfants qui n'arrivent pas à consommer
plus de la moitié de leur ration de lait.
Toutes fois, certains médicaments sont
administrés de façon systématique aux malnutris aigus
sévères. Il s'agit de la vitamine A, de l'acide folique,
d'un antibiotique (amoxicilline ou gentamycine ou ceftriaxone etc.), d'un
antipaludique selon le protocole national, du vaccin anti-rougeoleux.
v Phase de transition
Durant la phase de transition, un nouveau régime
diététique est introduit : le lait F100 ou un autre Aliment
Thérapeutique prêt à l'emploi (ATPE) tel que le
« Plumpy-Nut ».
Cette phase prépare le patient au traitement de la
phase II à l'Unité de Récupération et
d'Éducation Nutritionnelle Ambulatoire Sévère (URENAS),
qui peut se faire soit dans les Unités de Récupération et
d'Éducation Nutritionnelle (UREN), soit de préférence en
ambulatoire. La phase de transition dure entre 1 et 5 jours - en
général 2 à 3 jours.
La seule différence avec la phase intensive sur le plan
nutritionnel est le changement de régime.On passe alors de l'utilisation
du F75 au F100 ou ATPE.
Cependant l'apport calorique augmente automatiquement à
raison de 130 kcal / 130 ml / kg / jour et le F100 permet de gagner du poids
grâce à l'apport plus important en protéines, sodium,
lipides et à la densité des autres nutriments présents
dans le F100 (ce qui n'est pas le cas avec le F75 durant la phase intensive).
Au cours de la phase de transition, les oedèmes qui constituent une
forme de complication, peuvent disparaître sans que l'on ait une perte de
poids. On peut aussi avoir une augmentation du poids jusqu'à la fonte
totale des oedèmes (sans perte de poids).
CHAPITRE II : REVUE DE LA LITTÉRATURE
La recherche bibliographique concernant le sujet de recherche
a révélé qu'il n'existe pas d'écrits
rapportésquant à la comparaison de coût de prise en charge
de la malnutrition aiguë sévère entre un milieu rural et un
milieu urbain. Par contre, certaines études de calculs
économiques et d'évaluationsdes programmes et projets de prise en
charge de la malnutrition aiguë à travers l'application des
protocoles, ont permis de déterminer des coûts de prise en charge
de la malnutrition aiguë sévère par enfant.
2.1. Détermination du coût par calcul
économique
Bermadji T. (2015), a estimé le coût de prise en
charge d'un enfant malnutris sévère avec complication par la
méthode de calcul du coût économique à 54750 F CFA
au Centre Hospitalier Pédiatrique Albert Royer de Fann. La
détermination de ce coût a surtout fait référence
à la disponibilité du service en matière d'intrants, de
consommables, d'équipements et de personnel utilisé pour la prise
en charge des enfants malnutris sévères.
Dans la zone sanitaire de Banikoara (Bénin), LODJO J.C.
(2010) a trouvé par la méthode d'évaluation
économique que le coût par enfant pris en charge pour malnutrition
aiguë (en traitement hospitalier et ambulatoire) est de 91 244 francs CFA.
Cette étude s'est basée sur la disponibilité du service de
prise en charge en matière d'intrants, d'équipement, de
personnel. Par ailleurs, le taux de fréquentation moyenne des formations
sanitaires de la zone était estimé à 42% en 2010.
Pour ce qui concerne CassagnolR. (mai-juin 2013), cet auteur a
rapportéque le coût de prise en charge de la malnutrition
aiguë est de 190 USD par bénéficiaire en République
Démocratique du Congo. Ce coût tenant compte surtout de la
disponibilité des services en termesde coûts opérationnels
et de fonctionnement des partenaires de mise en oeuvre du programme de prise en
charge de la malnutrition aiguë sévère, des intrants et du
transport des intrants jusqu'aux dépôts provinciaux. Cette
étude s'est par ailleurs référée sur les lignes
directrices du « Cluster Nutrition » pour la RDC
élaboré en février 2011. Pour ce Cluster, le coût
unitaire pour la prise en charge des malnutris sévères
était estimé à 200 dollars par bénéficiaire
soit 100 dollars par bénéficiaire pour le fonctionnement et 100
dollars par bénéficiaire pour les intrants supportés par
l'UNICEF. L'évaluation a aussi souligné que le coût par
bénéficiaire diffère d'un partenaire à un autre vu
que ces activités ont été mises en oeuvre dans des zones
géographiquement différentes.
Quant à l'évaluation faite par l'UNICEF
(septembre 2012) au Tchad,elle a estimé le coût de prise en charge
de la malnutrition aiguë sévère à 196,6 USD par
bénéficiaire de ce service. Ce coût inclus les
dépenses d'investissement à traversla construction et/ou
réhabilitation, l'équipement de structure de prise en charge et
l'achat de matériels roulants afin d'assurer la disponibilité du
service, l'accessibilité et la couverture des cas par le programme. Il
inclut aussi les dépenses de fonctionnement qui concernent le personnel,
les médicaments, les consommables, etc. en vue d'atteindre les
mêmes objectifs de disponibilité, d'accessibilité, et de
couverture des services de prise en charge de la malnutrition aiguë
sévère.
Au Bengladesh, sur une année d'expérience en
matière de gestion de la malnutrition aiguë grave dans un centre
tertiaire, Iqbal Hossain Md., et all. (2006), ont estimé le coût
moyen du traitement global à US$ 14,6 par enfant. Ce coût ne
tenant pas compte de celui lié au personnel, mais plutôt de celui
des intrants, des équipements et autres matériels
utilisés.
Par ailleurs, dans le cadre de la prise en charge
nutritionnelle des Personnes Vivant avec le Virus de l'Immunodéficience
Humaine (PVVIH), Ndour J.D. a estimé par la méthode de calcul du
coût économique le coût par séance de suivi
nutritionnelle pour le patient à 5449,63 F CFA. Ce calcul de coût
a concerné la disponibilité des produits alimentaires
nécessaires au soutien nutritionnel des patients PVVIH.
2.2. Détermination du coût par régression
linéaire
RowellD. S. et JacksonT. J. (2011) dans
une étuderéalisée en Australie « Additional
costs of inpatient malnutrition »,ont trouvé par
régression linéaire que la malnutrition affecte le coût de
l'admission à l'hôpital à hauteur de $1,745 Australiens par
admission. Cette étude était axée sur l'estimation du
coût des déficits alimentaires à combler chez les patients
hospitalisés, donc sur la disponibilité des aliments de soutien
nutritionnels.
2.3. Détermination du coût par statistique
descriptive
ZOLA K. (2005), a déterminéle coût du
traitement d'un épisode de paludisme au Congo à partir
d'unestatistique descriptive.L'étude a concerné les
éléments de coût qui rentrent dans les soins au niveau d'un
centre de santé de la République Démocratique du Congo. Il
s'agit des médicaments, des soins, des frais de consultation, des
examens de laboratoire, du transport et des casses croûtes. Le coût
a été estimé à 9 405Fc=21$
US/malade/épisode paludisme pour le Centre de Santé
« Déborah ».
2.4. Détermination des facteurs de coût
Par ailleurs, certains facteurs entrainant l'abandon des
services de prise en charge de la malnutrition aiguë, peuvent influencer
le coût y afférents. Ainsi,Goumou E. et all. (2014) ont
noté que le modèle empirique d'enquête cas-témoins a
permis d'affirmer en Guinée, qu'il existe une relation entre abandon des
unités de prise en charge et des facteurs tels que les charges
familiales, les déplacements pour les soins, la distance séparant
la résidence et le centre de soins (plus de 5km), l'absence
d'amélioration de l'état nutritionnel de l'enfant. Cette
étude a noté que cet abandon n'avait aucune relation avec les
caractéristiques de l'enfant.
Au Gabon, Médard Toung Mvé et all. (2006),
signalaient dans leur étude comme facteurs d'abandon, l'insuffisance de
moyens financiers et une impression de guérison. Cette observation a
été notée dans le cadre de la recherche sur les
performances du Programme National de Lutte Contre la Tuberculose où
onenregistrait 45 % d'abandon de traitement par les patients.
Ainsi il ressort de l'analyse de la revue littéraire
que l'évaluation des coûts de prise en charge de la malnutrition,
a été abordée de diverses manières par les auteurs.
Dans cette étude, pour déterminer le coût de prise en
charge d'un enfant malnutris aigu sévère dans les Unités
de Récupération et d'Éducation Nutritionnelle Intensive
(URENI) en milieu rural et en milieu urbain, la méthode du calcul des
coûts économiques sera mise à profit.
CHAPITRE III : MÉTHODOLOGIE
L'étude s'est déroulée durant la
période de soudure (de juillet à Septembre), période
comprise entre le début de l'hivernage et le début de la nouvelle
moisson et où le stock alimentaire est insuffisant. Le mois de juillet a
été consacré à l'URENI de la commune III de Bamako
et celui d'août à l'URENI de Bla. Tous les enfants malnutris aigus
sévères ont été systématiquement
enregistrésà leur sortie de l'Unité de
Récupération et d'Éducation Nutritionnelle Intensive
(URENI) après quatre jours d'hospitalisation.
3.1. Type et méthode d'étude
Cette étude a ététransversale
systématique comparative, qualitative et quantitative entre le milieu
rural et le milieu urbain. Elle s'est dérouléede juillet à
aout 2016, au niveau des Unités de Récupération et
d'Éducation Nutritionnelle Intensive (URENI) du district sanitaire de
Bla et de la commune III du district de Bamako. L'Unité de
Récupération et d'Éducation Nutritionnelle Intensive
(URENI) de Blaest situé dans une zone rurale.Elle fait des admissions et
reçoit les références des cas de malnutrition aiguë
sévère avec complication en provenance des Centres de
Santé Communautaire (CSCom) ruraux. Quant à celle de la Commune
III du district de Bamako, elle fait aussi ses propres admissions et
hospitalise les références provenant des centres de santé
situés dans le milieu urbain de Bamako.
L'évaluation du coût de prise en charge de la
malnutrition aiguë sévère a été faite par la
méthode ducalcul des coûts économiques au niveau des
différentes structures. Tout enfant malnutris aigu sévère
de moins de 5 ans avec au moins unecomplication infectieuse et/ou anorexique,
ayant été hospitalisé pendant au moins quatre
jours1(*) à
l'Unité de Récupération et d'Éducation
Nutritionnelle Intensive (URENI) du Centre de Santé de
Référence, constituait l'unité statistique de
l'étude. Était donc omis de l'étude, tout enfant malnutris
aigu sévère de moins de 5 ans avec complications et qui n'a pas
fait quatre jours au niveau de l'Unité de Récupération et
d'Éducation Nutritionnelle Intensive (URENI) ; ou tout enfant
malnutris aigusévère de moins de 5 anssans complications ;
ou encore tout enfant malnutris aigu modéré.
3.2. Évaluation économique des coûts de
prise en charge de la malnutrition aiguë sévère avec
complication.
L'étude a été axéesurlecoût
moyentotal de prise en charge de la malnutrition aiguë
sévère avec complicationdéterminé parles
coûtspar acteursquesont le coût pour le ménage, le
coût pour le centre de santé de référence et le
coût pour le partenaire. Ces différents coûts par acteurs,
sont aussi constitués par des variables de coût incluant les
coûts directs et indirects de prise en charge de la malnutrition
aiguë sévère avec complication.
3.2.1. Coût
moyen total de la malnutrition aiguë sévère
Il s'agit du coût moyen de la prise en charge de la
malnutrition aiguë sévère (Cmas). Ilest fonction des
coûtsmoyens de la prise en charge par ménage, par centre de
référence(Unité de Récupération et
d'Éducation Nutritionnelle Intensive) et pour le partenaire d'appui. Ce
coût a été déterminédans chacun des districts
sanitaires. Son expression est :
Cmas= Cmen+Ccsréf+Cpart
Cmas = Coût moyen de la malnutrition
aiguë sévère avec complication ;
Cmen = Coût moyen ménage ;
Ccsréf = Coût moyen centre de
référence ; Cpart = Coût moyen
partenaire.
3.2.2. Coût
par acteurs
Ces différentes variables de coût incombent aux
ménages à travers les dépenses qu'ils font pour assurer la
prise en charge de leurs enfants, au centre de santé de
référence pour le personnel et les équipements et/ ou
matériels utilisés pour l'activité, aux partenaires pour
la fourniture des médicaments et intrants.
v Coût moyen pour les
ménages (Cmen)
Il regroupera :le coût moyen d'opportunité,
le coût moyen du transport, le coût de l'alimentation de
l'accompagnant, le coût des examens complémentaires à la
charge du ménage, le coût d'achats des médicaments à
la charge du ménage.
ü le coût moyen
d'opportunité :il s'agit durevenu que l'accompagnant est
susceptible de perdre en restant avec l'enfant au niveau de l'Unité de
Récupération et d'Éducation Nutritionnelle Intensive
(URENI). Le coût moyen d'opportunité par jour a été
déterminé en fonction du revenu mensuel moyen et exprimé
en fonction du nombre de jour d'hospitalisation faite pour chacune des
observations des échantillons. La moyenne des coûts moyens
d'opportunités,pour la période de prise en charge de l'enfant au
niveau de l'Unité de Récupération et d'Éducation
Nutritionnelle Intensive (URENI), a été calculée pour
chaque échantillon.
ü le coût moyen du
transport : il concerne les dépenses moyennes faites par
les ménages pour assurer le transport jusqu'au centre de soins. Il est
très variable entre le milieu rural et le milieu urbain, les structures
de santé étant relativement plus éloignée des
populations en milieu rural.
ü le coût de l'alimentation de
l'accompagnant :ce coût prend en compte lesfrais
journaliers moyensnécessaires à la ration alimentaire
journalière de l'accompagnant. Il est fonction du nombre de jours
d'hospitalisation effectué.
ü lecoût des examens complémentaires
à la charge du ménage : bien que ces examens
complémentaires soient gratuits, certains accompagnants affirment avoir
payé pour la réalisation desdits examens complémentaires.
Le coût moyen de ces examens complémentaires a été
évalué pour les deux échantillons.
ü lecoût d'achats de médicaments
à la charge du ménage : les médicaments sont
aussi fournis gratuitement, mais certaines dépenses ont
été faites par des ménages pour l'acquisition de
médicaments. Les frais d'achat moyens de ces médicaments ont
été estimésdans chaque district sanitaire.
v Coût pour le Centre de santé de
référence
Il s'agit de l'ensemble des coûts médicaux et non
médicaux directs et indirects nécessaires à la prise en
charge de la malnutrition aiguë sévère avec complication
chez un enfant, à savoir :
ü le coût lié au personnel:
pour déterminer ce coût, le salaire de chaque catégorie de
personnel impliqué a été exprimé en fonction du
temps moyen qu'elle passe avec un enfant malnutris aigu sévère
pourassurer sa prise en charge au niveau de l'Unité de
Récupération et d'Éducation Nutritionnelle Intensive
(URENI). Ce personnel est constitué de médecins, de techniciens
supérieurs de santé, de techniciens de santé,
d'aides-soignants, du personnel de nettoyage et du gardien. Le coût
lié au personnel a été calculé pour chaque
Unité de Récupération et d'Éducation Nutritionnelle
Intensive (URENI).
ü le coût des matériels etdes
équipements utilisés : le coût
d'amortissement desdits matériels et équipements utilisés
pour la prise en charge d'un enfant malnutris aigu sévère a
été exprimé en fonction du temps d'hospitalisation au
niveau de chaque centre2(*).
v Coût pour le partenaire d'appui3(*)
Il s'agit du coût de l'ensemble des intrants qui entrent
dans la prise en charge d'un enfant malnutris aigu sévère avec
complications au niveau de l'Unité de Récupération et
d'Éducation Nutritionnelle Intensive (URENI). Ces intrants
regroupent les Aliments Thérapeutiques Prêt à l'Emploi
(ATPE ou RUTF) et les intrants (médicaments et autres
matériels) :
ü Le coût des laits
thérapeutiques :au cours du stage dans les
différentes Unités de Récupération et
d'Éducation Nutritionnelle Intensive (URENI), il a été
constaté que les enfants consommaientun nombre moyende sachets de lait
F75 et de lait F100 par jour durant un nombre de jour moyen selon les
centres.Le coût moyen de ses aliments thérapeutiques a
été déterminé pour la prise en charge d'un enfant
malnutris aigu sévère en phase de complicationpour chaque
centre.
ü Le coût du plumpy Nut :il a
été noté qu'un enfant mangeun nombre moyen de sachets de
« Plumpy Nut » pendant un nombre de jour moyen avant de
sortir de l'URENI. Ces jours moyens sur cet ATPE et le coût que cela
engendre ont été déterminés pour chacune des
échantillons.
ü Le coût du traitement
systématique : selon le protocole national de prise en
charge, le traitement systématique inclus une antibiothérapie
d'une semaine au moins, un traitement antipaludique, la vitamine A et la
vaccination contre la rougeole à partir du neuvième mois de
l'enfant si cela n'est pas fait. Le coût moyen de ce traitement a
été évalué pour chacune des échantillons.A
noter que certaines complications nécessitent un traitement
spécifique associé plus ou moins au traitement
systématique.
Les coûts unitaires de ces différents produits
ont été pris dans la base de données de l'outil
« One Health Tools ».
3.3. Échantillonnage et source des
données
3.3.1. Taille de
l'échantillon
L'étude se faisant dans deux districts sanitaires, la
taille minimale de l'échantillon a été estimée
à dix-huit (18) enfants malnutris aigus sévèresde moins de
5ans pour chacun des districts sanitaires, Bla en zone rurale et la commune III
de Bamako en milieu urbain.La prévalence de la malnutrition aiguë
sévère étant la même dans les deux districts et
égale à 1,2% avec 
 le niveau de confiance à 95% et une marge d'erreur
le niveau de confiance à 95% et une marge d'erreur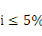


A cet effet, vingt-deux (22) patients ont constitué
l'échantillon au niveau du milieu rural tandis que le milieu urbain
présentait dix-neuf (19) cas d'enfants malnutris aigus
sévères avec complication.
3.3.2. Les sources
de données
Les données de cette étudeproviennent des
informations primaires,recueillies d'une part à travers un questionnaire
administré à la mère ou à l'accompagnant de
l'enfant au niveau des Unités de Récupération et
d'Éducation Nutritionnelle Intensive(URENI) des Centres de Santé
de Référence (CSRéf), et d'autre part une fiche de recueil
d'informations a été utilisée pour recenser tous les
produits entrant dans la prise en charge d'un enfant
malnutrissévère avec complication au niveau des centres. Les
dossiers des malades ont également servi à recueillir certaines
informations et l'observation du personnel à la tâche a aussi
permis de générer des données notamment le temps
estimé pour effectuer lesditestâches.
3.4. Méthode d'estimation du modèle
Le calcul du coût économique a permis de faire
une analyse succincte des variables de coût recueillies. Il s'agit
du :
ü Coût pour les ménages :
le coût moyen des dépenses effectuées par les
ménagespour assurer la prise en charge d'un enfant malnutris aigu
sévère est la somme des coûts d'opportunité, du
transport, de l'alimentation de la mère ou de l'accompagnant, des
examens complémentaires et des médicaments.
ü Coût pour les structures de
santé : coût de toutes les ressources engagées par
la structure de santé pour assurer la prise en charge d'un enfant
malnutris aigu sévère. Il est obtenu en additionnant le
coût lié au personnel et celui des équipements et
matériels.
ü Coût pour le partenaire : Le
calcul des coûts de toutes les ressources utilisées pour la prise
en charge d'un enfant malnutris aigu sévère. Ce coût est
obtenu par l'addition des montants injectés dans l'acquisition des
intrants, produits et médicaments.
3.5. Limites de l'étude
Certains éléments qui constituent des centres de
coûts pour la prise en charge de la malnutrition aiguë
sévère, n'ont pas été pris en compte dans
l'étude du fait des difficultés de recueil d'informations les
concernant. Il s'agit entre autres de :
ü la non prise en compte du coût de prise en charge
de l'enfant malnutris aigu sévère en ambulatoire, après la
phase de traitement en Unité de récupération et
d'Éducation Nutritionnelle Intensive (URENI) ;
ü la non prise en compte du coût des
immobilisations ;
ü la non prise en compte du coût de transport des
intrants ;
ü la non prise en compte du coût lié aux
différentes activités de coordination et de supervisions au
niveau de l'URENI.
Par ailleurs, la taille réduite de
l'échantillon constitue aussi une limite de l'étude avec de
possibles biais, bien qu'elle ait été obtenue suivant les
statistiques corroborées par les réalités du terrain.
Au plan de gestion des données de l'étude,
l'analyses et l'exploitation statistique ont été faites sur le
logiciel SPHINX plus², les calculs arithmétiques avec Microsoft
Office Excel 2007 et la saisie sur Microsoft Office Word 2007.
DEUXIÈME
PARTIE : ANALYSE ET INTERPRÉTATION DES RÉSULTATS DE
L'ÉTUDE
CHAPITRE IV :
RÉSULTATS
Bien que la taille minimale de l'échantillon ait
été estimée à dix-huit (18) cas d'enfants malnutris
aigus sévères dans chacun des deux districts, vingt-deux(22) cas
ont été enregistrés dans l'Unité de
Récupération et d'Éducation Nutritionnelle Intensive
(URENI) de Bla en milieu rural et dix-neuf (19) au niveau de l'Unité de
Récupération et d'Éducation Nutritionnelle Intensive
(URENI) de la commune III du district de Bamako en milieu urbain.
4.1. Détermination des facteurs de variation des
coûts
Il s'agit des facteurs susceptibles d'influencer le coût
de prise en charge de la malnutrition aiguë sévère avec
complication.
4.1.1. Age des
accompagnants
La tranche d'âge 15-49 ans est très propice
à l'activité professionnelle notamment en milieu rural où
l'étude a coïncidé avec la période d'intense
activité champêtre (Période hivernale). Le nombre de jour
à passer dans la structure de soins peut être
écourté et influencera le coût de prise en charge de la
malnutrition aiguë sévère avec complication.
La moyenne d'âge des accompagnants en milieu rural
était de 25,86 avec un écart-type de 7,42 et la classe modale
était [20-25[. En milieu urbain cette moyenne était de 27,11 avec
un écart-type de 11,12 et une classe modale de [16-20[.
Tableau 1: Répartition des accompagnants en
fonction de leur âge en année et du milieu de
résidence
|
Âge
|
Résidence
|
|
Rural
|
Urbain
|
Total
|
|
Effectif
|
%
|
Effectif
|
%
|
Effectif
|
%
|
|
Moins de 16
|
2
|
9,1%
|
1
|
5,3%
|
3
|
7,3%
|
|
De 16à 20
|
2
|
9,1%
|
5
|
26,3%
|
7
|
17,1%
|
|
De 20à 25
|
6
|
27,3%
|
3
|
15,8%
|
9
|
22,0%
|
|
De 25 à 30
|
4
|
18,2%
|
3
|
15,8%
|
7
|
17,1%
|
|
De 30 à 35
|
5
|
22,7%
|
3
|
15,8%
|
8
|
19,5%
|
|
De 35 à 40
|
2
|
9,1%
|
2
|
10,5%
|
4
|
9,8%
|
|
40 et plus
|
1
|
4,5%
|
2
|
10,5%
|
3
|
7,3%
|
|
TOTAL
|
22
|
100,0%
|
19
|
100,0%
|
41
|
100%
|
Source : L'auteur
La dépendance entre l'âge des accompagnante et
leur milieu de résidence n'est pas significative. Chi2 = 3,39, ddl = 6,
1-p = 24,20%.
4.1.2. Niveau
d'instruction des accompagnants
Le niveau d'instruction de l'accompagnant est un facteur
d'évaluation et de compréhension des risques liés à
la malnutrition chez les enfants de moins de 5 ans et du coup pour la prise de
décision dans la conduite des soins et les dépenses y
afférentes.Les accompagnants du milieu rural qui n'avaient aucun niveau
d'instruction représentaient 77,3% contre 22,7% qui avaient un niveau
primaire. Quant au niveau urbain, 52,6% des accompagnants n'y avaient aucun
niveau d'instruction, 42,1% avaient le niveau primaire d'instruction et 5,3% un
niveau universitaire.
Tableau 2 : Répartition des accompagnants selon
leur niveau d'instruction selon le milieu de résidence
|
Niveau d'étude
|
Résidence
|
|
Rural
|
Urbain
|
Total
|
|
Effectif
|
%
|
Effectif
|
%
|
Effectif
|
%
|
|
Aucun
|
17
|
77,3%
|
10
|
52,6%
|
27
|
65,9%
|
|
Primaire
|
5
|
22,7%
|
8
|
42,1%
|
13
|
31,7%
|
|
Universitaire
|
0
|
0%
|
1
|
5,3%
|
1
|
2,4%%
|
|
TOTAL
|
22
|
100%
|
19
|
100%
|
41
|
100%
|
Source : L'auteur
La dépendance entre le milieu de résidence et le
niveau d'instruction n'est pas significative. Chi2 = 3,31, ddl = 2, 1-p =
80,85%.
4.1.3. Statut
matrimonial des accompagnants
Des devoirs conjugaux sont souvent des contraintes à un
séjour prolongé dans l'unité de prise en charge de la
malnutrition aiguë sévère avec complication qui contribue
à la variation du coût de prise en charge. Seulement 9,1% des
accompagnants étaient célibataires en milieu rural contre 90,9%
et au niveau urbain, il a été noté que 15,8% des
accompagnants étaient des célibataires, 78,9% mariés et
5,3% veufs.
Tableau 3 : Répartition des accompagnants selon
leur statut matrimonial et leur milieu de résidence
|
Statut matrimonial
|
Résidence
|
|
Rural
|
Urbain
|
Total
|
|
Effectif
|
%
|
Effectif
|
%
|
Effectif
|
%
|
|
Célibataire
|
2
|
9,1%
|
3
|
15,8%
|
5
|
12,2%
|
|
Marié(e)
|
20
|
90,9%
|
15
|
78,9%
|
35
|
85,4%
|
|
Veuf(ve)
|
0
|
0%
|
1
|
5,3%
|
1
|
2,4%
|
|
TOTAL
|
22
|
100%
|
19
|
100%
|
41
|
100%
|
Source : L'auteur
Il n'y a pas de lien significatif entre le milieu de
résidence et le statut matrimonial des accompagnant. Chi2 = 1,70, ddl =
2, 1-p = 57,34%.
4.1.4. Coût
d'opportunité
La perte liée au coût d'opportunité est un
facteur de démotivation pour assurer la prise en charge adéquate
des enfants malnutris aigus sévères présentant des
complications au niveau des unités de récupération et
d'éducation nutritionnelle intensive. Parmi les accompagnants du milieu
rural, 81,8% avaient un revenu mensuel inférieur à
inférieur à trente mille francs (30 000) F CFA et 18,2 %
l'en ont compris entre trente mille francs et soixante mille francs
(30 000 et 60 000) F CFA ; tandis qu'au niveau urbain la
majorité des accompagnants soit 78,9%, avait un revenu mensuel faible et
inférieur à trente mille francs (30 000 F) CFA et ceux qui
avaient un revenu mensuel compris entre trente mille francs et soixante mille
francs (30 000 F - 60 000 F) CFA, représentaient 15,8% de
l'échantillon. Un revenu mensuel considéré comme
élevé et comprise entre cent vingt mille francs et cent cinquante
mille (120 000 F - 150 000 F) CFA, a été
enregistré chez seulement 5,3% des accompagnants.
Le coût moyen d'opportunité a été
estimé à environ huit mille quatre cent quarante-sept francs
(8 447) F CFA pour le milieu rural et à environ treize mille sept
cent soixante-seize francs (13 776) F CFA en milieu urbain.
Tableau 4 : Répartition des accompagnants selon
leur revenu mensuel
|
Coût opportunité
|
Résidence
|
|
Rural
|
Urbain
|
Total
|
|
Effectif
|
%
|
Effectif
|
%
|
Effectif
|
%
|
|
[0-30 000[
|
18
|
81,8%
|
15
|
78,9%
|
33
|
80,5%
|
|
[30 000-60 000[
|
4
|
18,2%
|
3
|
15,8%
|
7
|
18,1%
|
|
[120 000-150 000[
|
0
|
0%
|
1
|
5,3%
|
1
|
2,4%
|
|
TOTAL
|
22
|
100%
|
19
|
100%
|
41
|
100%
|
Source : L'auteur
L'étude n'a pas permis d'établir un lien de
dépendance significative entre le coût d'opportunité et le
milieu de résidence. Chi2 = 1,20, ddl = 2, 1-p = 45,19%.
4.1.5. Coût
du transport
En milieu rural, le coût du transport pour aller aux
soins a varié entre 1 000 et 1 500 F CFA pour 40,9% des
accompagnants et seulement 9,1% des accompagnants avaient un coût de
transport inférieur à 500 F CFA. Ce coût était
faible et inférieur à cinq cent franc (500F) CFA, pour 78,9% des
accompagnants du milieu urbain ; et supérieur à deux mille
francs (2 000 F) CFA pour 10,5% des accompagnants.
Par ailleurs, le coût moyen du transport pour les soins
était d'environ mille deux cent soixante-seize (1 276 F) CFA en
milieu rural contre six cent dix-huit francs (618 F) environ en milieu
urbain.
Tableau 5 : Répartition des accompagnants selon
leurs dépensesen transport en fonction du milieu de
résidence
|
Coût transport
|
Résidence
|
|
Rural
|
Urbain
|
Total
|
|
Effectif
|
%
|
Effectif
|
%
|
Effectif
|
%
|
|
[0-500[
|
2
|
9,1%
|
15
|
78,9%
|
17
|
41,5%
|
|
[500-1 000[
|
3
|
13,6%
|
1
|
5,3%
|
4
|
9,8%
|
|
[1 000-1 500[
|
9
|
40,9%
|
1
|
5,3%
|
10
|
24,4%
|
|
[1 500-2 000[
|
8
|
36,4%
|
0
|
0%
|
8
|
19,5%
|
|
[2 000 et plus[
|
0
|
0%
|
2
|
10,5
|
2
|
4,8%
|
|
TOTAL
|
22
|
100%
|
19
|
100%
|
41
|
100%
|
Source : L'auteur
Cependant, l'étude a montré une très
significative dépendance entre le coût du transport et le milieu
de résidence. Chi2 = 27,27, ddl = 4, 1-p = >99,99%.
4.1.6. Coût
de l'alimentation de l'accompagnant
La ration alimentaire journalière a coûté
en moyenne cinq cent treize (513,64 F) CFA avec un écart-type de 134,68
F CFA en milieu rural, tandis qu'elle a valu environ neuf cent vingt un
francs (921,05 F) CFA avec un écart-type de 504,79 en milieu urbain. A
noter que plus de la moitié des accompagnants, soit 59,1% ont
déboursé entre 400 F CFA et 600 F CFA pour leur alimentation,
alors que la somme de 600 F CFA et plus (de 600 F CFA à 5000 F CFA) a
été payé par 73,7% des accompagnants en milieu urbain.
Tableau 6: Répartition des accompagnants selon
le coût moyen de leur ration alimentaire journalièreen fonction de
la résidence
|
Coût alimentation de l'accompagnant
|
Résidence
|
|
Rural
|
Urbain
|
Total
|
|
Effectif
|
%
|
Effectif
|
%
|
Effectif
|
%
|
|
Moins de 400
|
3
|
13,6%
|
1
|
5,3%
|
4
|
9,8%
|
|
De 400 à 600
|
13
|
59,1%
|
4
|
21,1%
|
17
|
41,5%
|
|
De 600 à 800
|
5
|
22,7%
|
5
|
26,3%
|
10
|
24,4%
|
|
De 800 à 1000
|
1
|
4,5%
|
0
|
0,0%
|
1
|
2,4%
|
|
De 1000 à 1200
|
0
|
0,0%
|
5
|
26,3%
|
5
|
12,2%
|
|
1400 et plus
|
0
|
0,0%
|
4
|
21,1%
|
4
|
9,8%
|
|
TOTAL
|
22
|
100%
|
19
|
100%
|
41
|
100%
|
Source : L'auteur
Il a été noté que le coût de
l'alimentation dépendfortement de la résidence. Chi2 = 15,63, ddl
= 5, 1-p = 99,20%.
4.1.7. Nombre de
jours d'hospitalisation
Le nombre de jour d'hospitalisation peut faire varier le
coût de la prise en charge à travers l'offre de service. C'est
ainsi qu'en milieu rural le nombre moyen de jours d'hospitalisation a
été de de 8,68 jours avec un écart-type de 6,22 et de
10,05 jours avec un écart-type de 3,92 pour le milieu urbain.
La majeure partie des patients en milieu rural (36,4%) ont
passé un temps compris entre 6 et 8 jours dans l'Unité de
Récupération et d'Éducation Nutritionnelle intensive, ce
qui est superposable aux données du milieu urbain avec 36,8% pour le
même intervalle de temps.
Tableau 7: Répartition des patients selon le
nombre de jour d'hospitalisationen fonction de la résidence
|
Nombre jours d'hospitalisation
|
Résidence
|
|
Rural
|
Urbain
|
Total
|
|
Effectif
|
%
|
Effectif
|
%
|
Effectif
|
%
|
|
De 4 à 6
|
7
|
31,8%
|
1
|
5,3%
|
8
|
19,5%
|
|
De 6 à 8
|
8
|
36,4%
|
7
|
36,8%
|
15
|
36,6%
|
|
De 8 à 10
|
3
|
13,6%
|
2
|
10,5%
|
5
|
12,2%
|
|
De 10 à 12
|
0
|
0,0%
|
3
|
15,8%
|
3
|
7,3%
|
|
De 12 à 14
|
0
|
0,0%
|
2
|
10,5%
|
2
|
4,9%
|
|
De 14 à 16
|
1
|
4,5%
|
2
|
10,5%
|
3
|
7,3%
|
|
16 et plus
|
3
|
13,6%
|
2
|
10,5%
|
5
|
12,2%
|
|
TOTAL
|
22
|
100,0%
|
19
|
100,0%
|
41
|
100,0%
|
Source : L'auteur
Aussi, la dépendance entre le nombre de jour
d'hospitalisation et la résidence est peu significative. Chi2 = 10,13,
ddl = 6, 1-p = 88,09%.
4.1.8. Coût
des examens complémentaires à la charge du
ménage
Le coût moyen des examens complémentaires que les
ménages ont payés s'élevait à 368,18 F CFA en
milieu rural. On a noté un écart important de 517,67 entre cette
moyenne et les dépenses faites par les ménages dans ce sens. Les
ménages ont dépensé en moyenne 472,05 F CFA pour l'achat
des médicaments avec un écart-type de 757,09 F CFA.Quant au
coût moyen des examens complémentaires effectués par les
ménages au niveau urbain, il a été évalué
à environ cinq cent soixante-huit francs (568 F) CFA avec un
écart-type de 1 185,59. Parmi les accompagnant, 63,6% du milieu rural et
68,4% en milieu urbain ont affirmé avoir dépensé moins de
500 F CFA dans des examens complémentaires.
Tableau 8: Répartition du coût des
examens complémentaires payés par ménages en fonction du
milieu de résidence.
|
Coût examens complémentaires en F
CFA
|
Résidence
|
|
Rural
|
Urbain
|
Total
|
|
Effectif
|
%
|
Effectif
|
%
|
Effectif
|
%
|
|
Moins de 500
|
14
|
63,6%
|
13
|
68,4%
|
27
|
65,9%
|
|
De 500 à 1000
|
3
|
13,6%
|
4
|
21,1%
|
7
|
17,1%
|
|
De 1000 à 1500
|
4
|
18,2%
|
0
|
0,0%
|
4
|
9,8%
|
|
1500 et plus
|
1
|
4,5%
|
2
|
10,5%
|
3
|
7,3%
|
|
TOTAL
|
22
|
100,0%
|
19
|
100,0%
|
41
|
100,0%
|
Source : L'auteur
L'étude n'a pas révélé une
dépendance significative entre les dépenses effectuées par
les ménages pour réaliser des examens complémentaires et
le milieu de résidence. Chi2 = 4,32, ddl = 3, 1-p = 77,08%.
4.1.9. Coût
d'achat des médicaments à la charge du ménage
En milieu rural, les ménages ont dépensé
en moyenne 472,05 F CFA pour l'achat des médicaments avec un
écart-type de 757,09 F CFA, alors que l'achat des médicaments a
couté en moyenne aux ménages du milieu urbain environ deux mille
quatre cent quarante-cinq francs (2 445 F) CFA avec un écart-type de 4
089,80. Les ménages, ayant payé mille huit cent francs (1 800 F)
CFA et plus,représentaient respectivement en milieu rural et en milieu
urbain 9,1% et 36,8%.
Tableau 9: Répartition du coût des
médicaments payés les ménages en fonction du milieu de
résidence
|
Coût médicament en F CFA
|
Résidence
|
|
Rural
|
Urbain
|
Total
|
|
Effectif
|
%
|
Effectif
|
%
|
Effectif
|
%
|
|
Moins de 600
|
15
|
68,2%
|
8
|
42,1%
|
23
|
56,1%
|
|
De 600 à 1200
|
2
|
9,1%
|
3
|
15,8%
|
5
|
12,2%
|
|
De 1200 à 1800
|
3
|
13,6%
|
1
|
5,3%
|
4
|
9,8%
|
|
1800 et plus
|
2
|
9,1%
|
7
|
36,8%
|
9
|
22,0%
|
|
TOTAL
|
22
|
100,0%
|
19
|
100,0%
|
41
|
100,0%
|
Source : L'auteur
Statistiquement, la relation de dépendance entre le
coût des médicaments payés par les ménages et leur
milieu de résidence est peu significative. Chi2 = 5,92, ddl = 3, 1-p =
88,45%.
4.1.10. Nombre de jour sur le lait F75
Les enfants ont consommé le lait F 75 pendant 3,73
jours en moyenne en milieu rural, pendant que le nombre de jour moyen de
consommation du lait F75 en milieu urbain était d'environ 4,74 jours
avec un écart-type de 2,16. Le taux de consommation le plus
élevé se situait à l'intervalle de 2 à 4 jours avec
72,7% en milieu rural contre 42,1% en milieu urbain.
Tableau 10: Répartition des enfants selon le
nombre de jours de consommation du lait F75et du milieu de
résidence
|
Nombre de jours F 75
|
Résidence
|
|
Rural
|
Urbain
|
Total
|
|
Effectif
|
%
|
Effectif
|
%
|
Effectif
|
%
|
|
De 2 à 4
|
16
|
72,7%
|
8
|
42,1%
|
24
|
58,5%
|
|
De 4 à 6
|
3
|
13,6%
|
4
|
21,1%
|
7
|
17,1%
|
|
De 6 à 8
|
1
|
4,5%
|
5
|
26,3%
|
6
|
14,6%
|
|
De 8 à 10
|
1
|
4,5%
|
1
|
5,3%
|
2
|
4,9%
|
|
De 10 à 12
|
0
|
0,0%
|
1
|
5,3%
|
1
|
2,4%
|
|
12 et plus
|
1
|
4,5%
|
0
|
0,0%
|
1
|
2,4%
|
|
TOTAL
|
22
|
100,0%
|
19
|
100,0%
|
41
|
100,0%
|
Source : L'auteur
Au point de vue relationnel, il n'y a pas de dépendance
significative entre le nombre de jour sous le lait F75 et le lieu de
résidence des patients. Chi2 = 7,30, ddl = 5, 1-p = 80,04%.
4.1.11. Nombre de jours sur le lait F100
L'utilisation du lait F100 se fait durant une moyenne de 1,32
jour au niveau de l'URENI de Bla (milieu rural) et de 1,16 jour au niveau de
l'URENI de la commune III du district de Bamako (milieu urbain). La
durée maximale de l'utilisation du lait F100 est de deux (2) pour chacun
des deux centres et représente 78,9% et 77,3% respectivement pour le
milieu rural et le milieu urbain.
Tableau 11: Répartition des enfants selon le
nombre de jours de consommation du lait F100et du milieu de
résidence
|
Nombre de jours F 100
|
Résidence
|
|
Rural
|
Urbain
|
Total
|
|
Effectif
|
%
|
Effectif
|
%
|
Effectif
|
%
|
|
De 0 à 2
|
15
|
78,9%
|
17
|
77,3%
|
32
|
78,0%
|
|
De 2 à 4
|
4
|
21,1%
|
1
|
4,5%
|
5
|
12,2%
|
|
De 4 à 6
|
0
|
0,0%
|
3
|
13,6%
|
3
|
7,3%
|
|
6 et plus
|
0
|
0,0%
|
1
|
4,5%
|
1
|
2,4%
|
|
TOTAL
|
19
|
100,0%
|
22
|
100,0%
|
41
|
100,0%
|
Source : L'auteur - Moyenne = 1,32 ;
Ecart-type = 1,78
De même que pour le lait F75, la consommation du lait
F100 n'est pas significativement dépendante du milieu de
résidence. Chi2 = 6,18, ddl = 6, 1-p = 59,66%.
4.1.12. Nombre de jour sur le Plumpy Nut
Les enfants malnutris aigus sévères avec
complication, ont prisdu Plumpy Nut en moyennependant 4,05 jours au niveau de
l'URENI du milieu avec un écart-type de 2,15, tandis que cette moyenne a
été estimée à 4,21 jours avec un écart-type
de 1,55 en milieu urbain. La classe modale du nombre de jours de consommation
du Plumpy Nut était de 2 à 4 jours pour les deux localités
avec 59,1% en milieu rural et 47,4% en milieu urbain.
Tableau 12: Répartition des enfants selon le
nombre de jours de consommation du Plumpy Nutet du milieu de
résidence
|
Nombre de jour sur Plumpy Nut
|
Résidence
|
|
Rural
|
Urbain
|
Total
|
|
Effectif
|
%
|
Effectif
|
%
|
Effectif
|
%
|
|
De 2 à 4
|
13
|
59,1%
|
9
|
47,4%
|
22
|
53,7%
|
|
De 4 à 6
|
5
|
22,7%
|
5
|
26,3%
|
10
|
24,4%
|
|
De 6 à 8
|
2
|
9,1%
|
5
|
26,3%
|
7
|
17,1%
|
|
De 8 à 10
|
1
|
4,5%
|
0
|
0,0%
|
1
|
2,4%
|
|
10 et plus
|
1
|
4,5%
|
0
|
0,0%
|
1
|
2,4%
|
|
TOTAL
|
22
|
100,0%
|
19
|
100,0%
|
41
|
100,0%
|
Source : L'auteur
Aussi, la prise de Plumpy Nut ne dépend pas de
façon significative du milieu de résidence. Chi2 = 3,81, ddl = 4,
1-p = 56,82%.
4.2. Analyse comparative des coûts
4.2.1. Coût
moyen pour les ménages
La prise en charge d'un enfant malnutris aigu
sévère avec complication a couté en moyenne, aux
ménages, environ quinze mille cent quatre-vingt-seize francs
(15 196 F) CFA dans le district sanitaire de Bla en milieu rural et
vingt-six mille cent soixante-trois francs (26 163 F) CFA environ en
milieu urbain. Cette différence de coût est surtout liée
aux coûts d'opportunité et de restauration de l'accompagnant qui
sont plus élevés en milieu urbain qu'en milieu rural. Mais par
contre, le montant déboursé pour assurer le transport
jusqu'à l'unité de prise en charge est beaucoup plus grands en
milieu rural qu'en milieu urbain.
Quant aux coûts directs liés à l'achat des
médicaments et à la réalisation des examens
complémentaires, l'étude a révélé qu'ils
étaient considérablement plus soutenus en milieu urbain qu'en
milieu rural. Ceci s'explique en milieu urbain par la disponibilité
d'examens complémentaires plus spécialisés et plus
coûteux (la Numération Formule Sanguine, Taux d'Hématocrite
en urgence) et de prescriptions de médicaments en
spécialité pour pallier aux cas de rupture de médicaments
en Dénomination Commune Internationale (DCI).
Tableau 13: Répartition des variablesde
coût pour les ménageset de leur valeur en fonction du milieu de
résidence
|
Variables de coût
|
Montant
|
|
Milieu rural
|
Milieu urbain
|
|
Coût moyen d'opportunité
|
8 447,37
|
13 776,32
|
|
Coût moyen du transport
|
1 276,32
|
618,42
|
|
Coût moyen restauration de l'accompagnant
|
4 552,63
|
8 755,26
|
|
Coût moyen des examens complémentaires
|
373,68
|
568,42
|
|
Coût moyen des médicaments
|
546,58
|
2 445,00
|
|
TOTAL
|
15 196,58
|
26 163,42
|
Source : L'auteur
4.2.2. Coût
moyen pour le centre de santé (l'État)
L'État, à travers le Centre de Santé de
Référence de Bla (milieu rural), a dépensé en
moyenne environ quinze mille huit cent huit francs (15 808 F) CFA pour la prise
en charge d'un enfant souffrant de malnutrition aiguë sévère
avec complication, tandis que ces dépenses ont été
estimées à en moyenne à onze mille sept cent quinze francs
(11 715 F) CFA environ en Commune III du district de Bamako (milieu urbain). Le
milieu rural utilise beaucoup plus de personnel et du coup de matériel
pour la prise en charge d'un enfant malnutris aigu sévère avec
complication.
Tableau 14: Répartition des variables de
coût pour le Centre de Santé de Référencede
Bla
|
Variables de coût
|
Montant
|
|
Milieu rural
|
Milieu urbain
|
|
Coût moyen du personnel
|
8 086,59
|
5 958,10
|
|
Coût moyen d'usage des matériels et des
équipements
|
7 721,67
|
5 757,46
|
|
TOTAL
|
15 808,26
|
11 715,56
|
Source : L'auteur
4.2.3. Coût
moyen pour le partenaire
La part qui revient à l'UNICEF dans la prise en charge
d'un enfant malnutris aigu sévère en milieu rural a
été estimée à environ six mille trois cent
quarante-cinq francs (6 345 F) CFA dont la différence avec celle du
milieu urbain qui s'élève à six mille six cent
soixante-quatorze francs (6 674 F) CFA environ, est négligeable.
A noter que le coût du transport des intrants, qui
revient au partenaire UNICEF et qui inclue le coût du personnel
dédié à cela (logisticien, chauffeur, manoeuvre, etc.), du
véhicule en termes d'entretien, d'amortissement et du carburant
nécessaires n'ont pas été prise en compte.
Tableau 15: Répartition des variables de
coût pour le partenaireà Bla
|
Variables de coût
|
Montant
|
|
Milieu rural
|
Milieu urbain
|
|
Coût moyen des matériels
|
2 017,04
|
1 812,23
|
|
Coût moyen des médicaments et autres intrants ou
consommables
|
4 328,63
|
4 861,79
|
|
TOTAL
|
6 345,66
|
6 674,02
|
Source : L'auteur
4.2.4. Coût
moyen de la prise en charge de la malnutrition aiguë sévère
avec complication
Au total, le coût moyen global de prise en charge de la
malnutrition aiguë sévère avec complication chez un enfant
de moins de 5 ans au niveau du district sanitaire de Bla en milieu rural est
d'environ trente-sept mille trois cent cinquante francs (37 350,50 F) CFA.Pour
ce qui concerne le district sanitaire de la commune III de Bamako en milieu
urbain, ce coût est d'environ quarante-quatre mille cinq cent
cinquante-trois francs (44 553 F) CFA. Il s'exprime ainsi :
Cmas = Cmen + Ccsréf + Cpart
Coût milieu rural= 15 196,58 F CFA + 15 808,26 F CFA + 6
345,66 F CFA = 37 350,50 F CFA.
Coût milieu urbain = 26 163,42 F CFA + 11 715,56 F CFA +
6 674,02 F CFA = 44 553,00 F CFA.
Tableau 16 : Coût
moyen de la prise en charge de la malnutrition aiguë sévère
avec complication selon le milieu
|
Variables de coût
|
Montant
|
|
Milieu rural
|
Milieu urbain
|
|
Coût moyen pour les ménages
|
15 196,58
|
26 163,42
|
|
Coût moyen pour le Centre de Santé de
Référence (l'État)
|
15 808,26
|
11 715,56
|
|
Coût moyen pour le partenaire d'appui
|
6 345,66
|
6 674,02
|
|
Total
|
37 350,50
|
44 553
|
Source : L'auteur
En conclusion, l'hypothèse annoncée selon
laquelle la prise en charge de la malnutrition aiguë sévère
avec complications serait globalement plus couteuse en milieu rural qu'en
milieu urbain, n'a pas été vérifiée par cette
étude. Cela est due essentiellement aux coûts supportés par
les ménages. Une analyse fine de la structure desdits coûts laisse
apparaitre des différences notables au niveau du :
- coût d'opportunité : qui est beaucoup plus
élevé en milieu urbain, soit 1,6 fois qu'en milieu rural.Les
moyennes y sont respectivement detreize mille sept cent soixante-seize francs
(13 776,32 F) CFA environ et de huit mille quatre cent quarante-sept (8 447,37
F) CFA environ.
- coût de l'alimentation de l'accompagnant :
également plus élevé en milieu urbain avec des proportions
allant jusqu'à 1,9 plus que le milieu rural. Ainsi la population du
milieu urbain paye environ huit mille sept cent cinquante-cinq francs (8
755,26) CFA pour assurer la restauration journalière à
l'accompagnant tandis que celle du milieu rural en paye environ quatre mille
cinq cent cinquante-deux francs (4 552,63) F CFA.
- coût des médicaments : les ménages
du milieu urbain contribuent à l'achat des médicaments environ
4,5 fois plus qu'en milieu rural du fait de la prescription des
médicaments disponibles en spécialité en cas de rupture du
stock gratuit. Ces coûts ont été évalués
à deux mille quatre cent quarante-cinq francs (2445,00 F) CFA en milieu
urbain et à cinq cent quarante-six francs (546,58 F) CFA en milieu
rural.
- le coût du transport : Contrairement aux trois
précédentes variables de coût, le transport est un lourd
fardeau pour les populations rurales qui déboursent 2 fois plus que
celles du milieu urbain. Il a été estimé à environ
mille deux cent soixante-seize francs (1 276,32) F CFA et six cent dix-huit
francs (618,42) F CFA respectivement pour le milieu rural et le milieu
urbain.
4.3. Recommandations
Ces différentes recommandations sont faites à
certains acteurs suite aux résultats, observations et constats de
l'étude. Elles visent à améliorer d'avantages la prise en
charge de la malnutrition aiguë sévère avec complication
dans les districts sanitaires et dans les Unités de
Récupération et d'Éducation Nutritionnelle Intensive
(URENI) au Mali.
4.3.1. A la
communauté
Cette étude a révélé que les cas
de malnutrition aiguë sévère avec complication ne sont pas
assez détectés notamment en milieu urbain. Il a été
aussi noté que les accompagnants ont du mal à rester dans les
centres à causes des conditions socio-économiques qui s'y
présentent. A cet effet, il est recommandé à la
communauté :
- d'assurer le dépistage de la malnutrition aiguë
sévère en s'appropriant la lutte contre ce fléau par la
mise en place de relais communautaires dynamiques et actifs notamment en
milieu urbain ;
- d'encourager et accompagner les mères et/ou
accompagnants dans le suivi des soins de prise en charge de leurs enfants.
4.3.2. Aux
prestataires
Au cours de l'étude, bien que les patientes ne
déplorent pas beaucoup la qualité des services au niveau des
centres, les observations ont permis de découvrir des failles dans
l'accueil et l'organisation général du service aussi bien en
milieu rural qu'en milieu urbain. Aussi, les soins sont dispensés
différemment dans les centres sans alignement avec les directives du
protocole national de prise en charge de la malnutrition aiguë
sévère avec complication. Pour cela, les recommandations
suivantes sont faites aux prestataires de soins :
- Assurer la réactivité au niveau des services
de prise en charge de la malnutrition aiguë sévère afin
de fidéliser les accompagnants aux soins ;
- Faire le traitement des enfants conformément aux
instructionsdonnées dans le protocole national afin d'harmoniser et
d'uniformiser le mode d'utilisation des produits (Aliments
thérapeutiques, médicaments, consommables, ...) ce qui permettra
leur utilisation efficace et efficiente.
4.3.3. Aux
autorités
Par ailleurs, l'étude a permis de constater que des
avancées cliniques et thérapeutiques sur la prise en charge de
certaines pathologies de l'enfant malnutris aigu sévère, ne sont
pas pris en compte dans le protocole national. Elle a en outre noté que
les centres ne disposent pas de locaux appropriés pour assurer la prise
en charge de la malnutrition aiguë sévère avec complication
mais aussi, que les ménages peinent à se rendre dans les
structures très éloignées avec des difficultés de
prise en charge alimentaire notamment en milieu rural.Il revient donc de
recommander aux autorités d'une manière générale
:
- de réviser le protocole national de prise en charge
de la malnutrition aiguë sévère ;
- d'assurer la disponibilité du service par la
construction, la réhabilitation et l'équipement des Unités
de Récupération et d'Education Nutritionnelle Intensive à
travers tout le pays ;
Et plus particulièrement en milieu rural :
- despécialiser certains CSCom dans la prise en charge
de la malnutrition aiguë sévère avec complication afin
d'assurer une bonne accessibilité géographique et
financière du service à la population.
- d'instaurer la cantine hospitalière pour la prise en
charge de la malnutrition aiguë sévère avec complication
dans les structures de soins, afin d'assurer la restauration aux accompagnants
en plus de la gratuité des soins et des médicaments.
CONCLUSION
Cetteétude comparative transversale et
systématique a été menée de
juillet2016àaoût 2016au niveau des Unités de
Récupération et d'Éducation Nutritionnelle Intensive
(URENI) deBla en milieu rural et de la commune III de Bamako en milieu
urbain.Elle avait comme objectif général d'analyser les facteurs
de coûts de la prise en charge de la malnutrition aiguë
sévère au niveau de ces deux milieux et de les comparer.
L'hypothèse de recherche était que ce coût soit plus
élevé en milieu rural et pour les ménages, vu les
problèmes d'accessibilité qui s'y trouvent.
L'étude a donc concerné tout enfant malnutris
aigu sévère avec complication ayant fait au moins quatre (4)
jours d'hospitalisation. Elle a permis de déterminer le coût
global de la prise en charge de la malnutrition aiguë sévère
avec complication en milieu rural et en milieu urbain par enfant.
Ces différents coûts ont été
obtenus par la méthode de calcul du coût économique
permettant ainsi de calculer le coût total moyen de prise en charge d'un
enfant malnutris aigu sévère avec complication (Cmas) à
travers des variantes de coûts qui étaient le coût pour les
ménages (Cmen), le coût pour le Centre de Santé de
Référence (Ccsref) et le coût pour le partenaire
(Cpart).
Le coût pour les ménagesa été
mesuré par rapport aux dépenses moyennes effectuées par
ceux-ci afin d'assurer la prise en charge d'un enfant malnutris aigu
sévère avec complication. Il en a été de même
pour le Centre de Santé de Référence et le partenaire
d'appui a prise en charge d'un enfant malnutris aigu sévère avec
complication.
Contrairement à la principale hypothèse de
recherche, bien que les ménages payent un lourd tribut pour assurer la
prise en charge de leurs enfants malnutris aigus sévères avec
complication dans le transport en milieu rural, le coût y est
inférieur à celui du milieu urbain. Ce dernier milieu accuse une
perte considérable en termes de coût d'opportunité. Quant
aux dépenses effectuées par les centres et le partenaire, elles
ne présentent pas de très grandes différences entre le
milieu rural et le milieu urbain.
Par ailleurs cette étude a également permis de
constater que les facteurs d'abandon des soins de prise en charge de la
malnutrition aiguë sévère avec complication,
diffèrent selon le milieu. En milieu rural, l'absence de prise en charge
de l'accompagnant en matière de ration alimentaire est la
première cause évoquée, tandis que la perte estimée
en coût d'opportunité est beaucoup plus signalée en milieu
urbain.
Cependant, l'étude a été
émaillée de difficultés qui pourraient constituer des
biais. Ces difficultés résident dans l'obtention d'informations
critiques sur deséléments de coût et aussi la taille
réduite de l'échantillon même si cette dernière a
été calculée à partir de statistiques nationales
fiables sur la prévalence de la malnutrition aiguë
sévère avec complication.
BIBLIOGRAPHIE
1. Abidoye R.O., Tomin-West C.I. 1999, «The relationship
of poverty on malnourished children in lagos, Nigeria», Nutrition
Research. 1999; 19(10):1485-1495.
2. Ashworth A. 2006, «Efficacy and effectiveness of
community-based treatment of severe malnutrition» Food and Nutrition
Bulletin, vol. 27, no. 3 (supplement), The United Nations University.
3. Bachmann M. 2009, «Cost-effectiveness of
community-based therapeutic care for children with severe acute malnutrition in
Zambia: decision tree model», Cost, Effectiveness and Resource Allocation,
Vol. 7, Issue 2.
4. Bachmann M.O 2010, «Cost-effectiveness of
community-based treatment of severe acute malnutrition in children»,
Expert Rev. Pharmacoeconomics Outcomes Res. 10(5), 605-612
5. Badji S.M. et Boccanfuso D. Avril 2006, "Niveau de vie du
ménage et santé nutritionnelle des enfants âgés de 0
à 59 mois au Sénégal : Une analyse comparée
avant/après la dévaluation du franc CFA". Cahier de recherche
/ WorkingPaper, 06-14, Avril 2006
6. Bermadji T. 2015, Analyse de coût de la
gratuité de la prise en charge de la malnutrition aiguë
sévère chez les enfants de 06 à 59 mois dans un
hôpital de 3ème niveau : cas du centre hospitalier
national d'enfant Albert Royer de Dakar. Mémoire de fin d'étude,
CESAG 2015
7. Black R.E., 2008, «Maternal and child undernutrition
and overweight in low-income and middle-income countries», The Lancet,
Volume 382, Issue 9890, 3-9 August 2013, Pages 427-451, disponibleenligne 6
June 2013 sur
http://dx.doi.org/10.1016/S0140-6736(13)60937-X.
8. Caldwell R, Hallam A. 2004, «The cost of selective
feeding. In: Community-Based Therapeutic Care», Emergency Nutrition
Network Special Supplement 2. Khara T, Collins S (Eds). Emergency Nutrition
Network, Oxford, UK (2004).
9. Cellule de Planification et de Statistique Secteur
Santé, Développement Social et Promotion de la famille du Mali.
Annuaire 2013, Système national d'information sanitaire et sociale
(sniss 2013),
10. Cellule de Planification et de Statistique Secteur
Santé, Développement Social et Promotion de la famille du Mali.
Les comptes nationaux de la sante du Mali 1999-2004
11. Commissariat à la sécurité
alimentaire, juin 2005, « Programme national de
sécurité alimentaire (PNSA) de la période 2006-2015.
12. Dembélé J. 2013, Évaluation de la
prise en charge de la malnutrition aiguë au CREN du
CSPS-juvénat-filles de saint Camille à Ouagadougou,
Mémoire de Maîtrise des Sciences et Techniques, Option :
Technologie Alimentaire et Nutrition Humaine, Université de
Ouagadougou.
13. Diakité S. 2011, Étude ses
déterminants socio-économiques de la malnutrition des enfants de
moins de 5ans à Conakry en Guinée, Mémoire de fin
d'étude, CESAG-2011.
DOI : 10.3917/edd.181.0035.
14. FANTA III et USAID, Février 2012, « Guide
de l'utilisateur-Outil de calcul des coûts pour la PCMA : Un outil
pour déterminer les coûts de la prise en charge communautaire de
la malnutrition aiguë aux niveaux national, sous-national et de
district », Version 1.1
15. Goumou E., Kpoghomou M.A., Kpoghmou N.A., Soatiana J.E.,
BishwajitG.,Delpeuch F., and Mesenge C. (2014). "Facteurs d'abandon de la
récupération nutritionnelle des enfants de moins de cinq ans en
Guinée." International Journal of Innovation and Scientific Research,
ISSN 2351-8014, Vol. 2, No. 2, Jun 2014, pp. 198-207
16. Gray N., Bedford J., Deconinck H., Brown R., 2014
« Engagement communautaire : le « C » au coeur de la
PCMA », Dossier technique du forum PCMA août 2014. Disponible
sur
www.cmamforum.org
17. Gwatkin, D.R., Rutstwin S., Johnson K., Pande R.P. et
Wagstaff A., 2000. Socio-economics differences in health, nutrition and
poverty. HNP/Poverty Thematic Group of the World Bank.Washington, D.C: The
World Bank.
http://www.ijpediatrics.com
http://www.popline.org/node/530892#sthash.ZzQFxeok.dpuf
18. Institut National de la Statistique du Mali (INSAT),
2012-2013. Rapport de l'Enquête Démographique et de Santé
du MALI (EDSM-V).
19. Institut National de la Statistique du Mali (INSAT), 2013.
Rapport de l'enquête Nutritionnelle et de la Mortalité
Rétrospective (SMART).
20. Institut National de la Statistique du Mali (INSAT),
Janvier 2016. Enquête par grappes à indicateurs multiples (MICS)
2015, Rapport de résultats clés.
21. Institut National de la Statistique du Mali (INSAT),
Novembre 2011. Rapport de l'enquête par grappes à indicateurs
multiples (MICS)2010.
22. Institut National de la Statistique : INSTAT
(Septembre 2016), « Mali - Enquête Modulaire et Permanente
auprès des Ménages 2015 ».
23. Iqbal Hossain Md., Nina S. Dodd, Tahmeed Ahmed, Golam
Mothabbir Miah, Kazi M. Jamil, BaitunNahar, BadrulAlam and C.B. Mahmood, 2006,
«Experience in Managing Severe Malnutrition in a Government Tertiary
Treatment Facility in Bangladesh», Journal of Health, Population and
Nutrition, Vol. 27, No. 1 (February 2009), pp. 72-79
24. Lachaud J.P. 2000, "Urbanisation, malnutrition des enfants
et sexe au Burkina Faso : une analyse économétrique spatiale",
Revue d'économie du développement 1/ 2004 (Vol 12),
p.35-70.
25. Lodjo J.C, 2011, « Etude coût
efficacité de la prise en charge de la malnutrition aiguë
sévère chez les enfants de 6 à 59 mois dans la zone
sanitaire de Banikoara en 2010 », Mémoire pour le Master
Economie et Management de la Santé Publique dans les Pays en
Développement, Université de Paris Dauphine.
26. Mushagalusa S. P. 2005, « Étude des
déterminants socio - économiques de l'utilisation des services de
sante par les ménages de la zone de sante de kadutu/ province du sud -
kivu », mémoire non publié, Université de
Kinshasa, Faculté de Médecine, École de Sante
Publique Programme de DES en Économie de Santé
27. Mvé MT, Bisvigou U, Barry NCD, Ondo CE, Nkoghe D.
2006, Les causes d'abandon et les motivations d'une reprise de traitement au
Centre antituberculeux de Libreville (Gabon). Cahiers d'études et de
recherches francophones / Santé. 1 janv2010;20(1):31?34.
28. Ndour J.D. 2006, Analyse des coûts
socio-économiques supportés par les PVVIH dans la prise en charge
nutritionnelle : Cas du CTA de Fann à Dakar, Mémoire de fin
d'étude, CESAG-2006.
pISSN 2349-3283 | eISSN 2349-3291
29. Rachelle Cassagnol, Mai-Juin 2013, «Scaling up and
improving the integrated management of acute malnutrition treatment in
non-conflict areas in the Democratic Republic of Congo (Mai 2011-Avril
2013)», UNICEF-RDC.
30. Rice Amy L. (2000). La malnutrition : cause
sous-jacente des décès de l'enfant par maladies infectieuses dans
les pays en développement.
31. Rowell
D. S. , Jackson
T. J. , August 2011. «Additional costs of inpatient
malnutrition, Victoria, Australia»
The European Journal of Health
Economics, Volume 12,
Issue 4, pp
353-36, First online: 18 April 2010
Santé et développement Belgique, 2009.
32. Shah RH et al., 2014 «Management of children with
severe acute malnutrition: experience of nutrition rehabilitation center at
Baroda, Gujarat», International Journal of Contemporary Pediatrics., 2014
May; 1 (1):3-6
33. Sonde I. 2009, « Analyse de la prise en charge
d'enfants en malnutrition au centre de récupération
nutritionnelle (CREN) de Tenghin », master complémentaire en
sante publique :
34. The Lancet (2008), Série sur la malnutrition
maternelle et infantile. Vol. 1, N°7, PP 6-12
35. UNICEF-Evaluation report, September 2012,
« Évaluation de la prise en charge communautaire de la
malnutrition aiguë (PCMA) : étude de cas du Tchad »,
Evaluation office, September 2012.
URL:
www.cairn.info/revue-d-economie-du-developpement-2004-1-page-35.htm.
36. Walker D. G., Golden K., & Wilford R., 2007,
«Cost-effectiveness of community based management of acute malnutrition in
Malawi» , Health Policy and Planning, Vol. 27, Issue 2, pp.127-137, 2012,
première publication enligne le 4 mars 2011, voir p.133.
37. ZOLA K. 2005, Analyse comparative de la prise en charge
et du cout des soins d'un épisode du paludisme simple chez les
enfants de moins de 5 ans dans les centres de sante St Joseph, Esengo et
Deborah, mémoire non publié, Université de Kinshasa,
Faculté de Médecine, École de Sante
Publique Programme de DES en Économie de Santé.
2 ANNEXES :
Annexe A : District sanitaire de Bla
Annexe 1 : Variables de coût des ménages
à Bla
|
Numéro observation
|
Coût opportunité moyen
|
Coût moyen transport
|
Coût moyen nourriture
|
Coût moyen examens complémentaires
|
Coût moyen Médicaments
|
Total coût moyen
|
|
1
|
21 000
|
1 250
|
14 000
|
0
|
0
|
36 251
|
|
2
|
11 250
|
1 250
|
1 500
|
0
|
600
|
14 602
|
|
3
|
4 500
|
250
|
3 000
|
800
|
1 525
|
10 078
|
|
4
|
3 750
|
1 250
|
4 000
|
0
|
0
|
9 004
|
|
5
|
3 000
|
1 750
|
2 400
|
0
|
0
|
7 155
|
|
6
|
15 750
|
1 750
|
3 500
|
0
|
0
|
21 006
|
|
7
|
4 500
|
1 750
|
2 400
|
0
|
0
|
8 657
|
|
8
|
10 500
|
1 750
|
10 500
|
0
|
0
|
22 758
|
|
9
|
11 250
|
1 250
|
2 500
|
0
|
0
|
15 009
|
|
10
|
4 500
|
1 250
|
2 400
|
0
|
0
|
8 160
|
|
11
|
3 750
|
1 250
|
1 500
|
0
|
0
|
6 511
|
|
12
|
17 250
|
750
|
11 500
|
800
|
1 750
|
32 062
|
|
13
|
6 750
|
1 250
|
4 500
|
1 200
|
1 550
|
15 263
|
|
14
|
6 750
|
1 750
|
5 400
|
800
|
0
|
14 714
|
|
15
|
3 750
|
750
|
2 500
|
0
|
0
|
7 015
|
|
16
|
4 500
|
1 750
|
1 800
|
1 000
|
1 050
|
10 116
|
|
17
|
5 250
|
250
|
3 500
|
0
|
1 810
|
10 827
|
|
18
|
18 000
|
1 750
|
6 000
|
1 000
|
2 100
|
28 868
|
|
19
|
4 500
|
1 250
|
3 600
|
1 500
|
0
|
10 869
|
|
20
|
3 750
|
1 250
|
2 500
|
0
|
0
|
7 520
|
|
21
|
12 000
|
1 750
|
8 000
|
1 000
|
0
|
22 771
|
|
22
|
4 500
|
750
|
3 000
|
0
|
0
|
8 272
|
|
Moyenne
|
8 447
|
1 276
|
4 553
|
374
|
547
|
15 197
|
Annexe 2 : Variables de coût pour le CSRéf
à Bla
Annexe 2.1 : le personnel
|
Personnel
|
|
Catégorie
|
Salaire par minute en F CFA
|
Temps estimé dans la prise en charge d'un enfant durant
son séjour
|
Coût par enfant
|
|
Médecin
|
8,888888889
|
180,7727273
|
1606,868687
|
|
Médecin
|
8,159722222
|
60,77272727
|
495,8885732
|
|
Médecin
|
4,0625
|
60,77272727
|
246,8892045
|
|
Technicien Supérieur de Santé
|
7,291666667
|
180,7727273
|
1318,13447
|
|
Technicien Supérieur de Santé
|
3,680555556
|
180,7727273
|
665,3440657
|
|
Technicien de Santé
|
4,583333333
|
781,3636364
|
3581,25
|
|
Manoeuvre
|
1,296388889
|
130,2272727
|
168,8251894
|
|
Gardien
|
1,5625
|
2,170454545
|
3,391335227
|
|
Total
|
|
|
8 086,59
|
Annexe 2.2 : les équipements
|
Equipement
|
|
Equipement
|
Coût unitaire (A)
|
Durée de vie (B)
|
Amortissement annuel
(C)
|
Age (D)
|
valeur estimée journalière
(E) = [A-(C x D)]/365
|
Coût moyen pour le séjour d'un
enfant
(F)= E x Nombre moyen de jour
d'hospitalisation
|
|
Table d'examen
|
80000
|
10
|
8000
|
9
|
21,91780822
|
190,2864259
|
|
Bureau
|
120000
|
10
|
12000
|
9
|
32,87671233
|
856,2889166
|
|
Chaise
|
20000
|
10
|
2000
|
9
|
5,479452055
|
142,7148194
|
|
Armoire métallique
|
120000
|
10
|
12000
|
9
|
32,87671233
|
856,2889166
|
|
Lit avec matelas
|
110000
|
10
|
11000
|
9
|
30,1369863
|
261,6438356
|
|
Consommables
|
800
|
|
|
|
|
800
|
|
Total
|
|
|
|
|
|
3 107,22
|
Annexe 3 : Variable de coût pour le partenaire
à Bla
Annexe 3.1 : Les Matériels
|
Matériel
|
|
Matériel
|
Coût unitaire
(A)
|
Durée de vie (B)
|
Amortissement annuel
(C)= A/B
|
Age (D)
|
Valeur estimée journalière
(E)= [A-C x D]/365j
|
Coût moyen pour le séjour d'un enfant (F)=
E x Nombre moyen de jour d'hospitalisation
|
|
Balance pèse-personne
|
30000
|
5
|
6000
|
1
|
65,75342466
|
570,8592777
|
|
Balance pèse Bébé
|
40000
|
5
|
8000
|
0
|
109,5890411
|
951,4321295
|
|
Thermomètre
|
800
|
1
|
800
|
0
|
2,191780822
|
19,02864259
|
|
Stéthoscope
|
15000
|
3
|
5000
|
1
|
27,39726027
|
237,8580324
|
|
Toise
|
15000
|
3
|
5000
|
1
|
27,39726027
|
237,8580324
|
|
Total
|
|
|
|
|
|
2 017,04
|
Annexe 3.2 : Les médicaments et consommables
|
Médicaments et consommables
|
|
Produits
|
Nombre moyen de sachets pour le traitement
(A)
|
Nombre de jour de traitement en moyenne (B)
|
Coût unitaire (C)
|
Coût total
(D)= AxBxC
|
|
Lait F75
|
1,5
|
4
|
244,1
|
1494,058432
|
|
F100
|
0,5
|
1
|
323,44
|
154,4426
|
|
Plumpy Nut
|
3
|
4
|
153,63
|
1680,572536
|
|
TDR
|
|
|
|
227,42
|
|
Médicaments en moyenne
|
|
|
|
772,1336842
|
|
Total
|
|
|
|
4 328,63
|
Annexe B : District Sanitaire de la Commune III
de Bamako
Annexe 1 : Variables de coût des ménages
dans la commune III du district de Bamako
|
Numéro observation
|
Coût opportunité moyen
|
Coût moyen transport
|
Coût moyen nourriture
|
Coût moyen examens complémentaires
|
Coût moyen Médicaments
|
Total coût moyen
|
|
1
|
14 250
|
250
|
11400
|
0
|
0
|
25 900
|
|
2
|
11 250
|
250
|
4500
|
800
|
1000
|
17 800
|
|
3
|
5 250
|
750
|
7000
|
0
|
55
|
13 055
|
|
4
|
12 000
|
250
|
12000
|
0
|
7000
|
31 250
|
|
5
|
94 500
|
250
|
28000
|
0
|
0
|
122 750
|
|
6
|
9 750
|
250
|
6500
|
0
|
3000
|
19 500
|
|
7
|
8 250
|
250
|
8250
|
3800
|
17000
|
37 550
|
|
8
|
5 250
|
250
|
4200
|
0
|
0
|
9 700
|
|
9
|
15 750
|
3000
|
7000
|
3800
|
860
|
30 410
|
|
10
|
5 250
|
250
|
2800
|
0
|
0
|
8 300
|
|
11
|
5 250
|
250
|
7000
|
0
|
1075
|
13 575
|
|
12
|
20 250
|
250
|
9000
|
800
|
0
|
30 300
|
|
13
|
5 250
|
250
|
3500
|
800
|
1225
|
11 025
|
|
14
|
8 250
|
250
|
16500
|
0
|
5000
|
30 000
|
|
15
|
9 000
|
250
|
7200
|
0
|
3470
|
19 920
|
|
16
|
7 500
|
250
|
5000
|
800
|
4670
|
18 220
|
|
17
|
6 000
|
1250
|
8000
|
0
|
0
|
15 250
|
|
18
|
15 750
|
250
|
10500
|
0
|
0
|
26 500
|
|
19
|
3 000
|
3000
|
8000
|
0
|
2100
|
16 100
|
|
Moyenne
|
13 776,32
|
618,42
|
8 755,26
|
568,42
|
2 445,00
|
26 163,42
|
Annexe 2 : Variables de coût pour le CSRéf
de la commune III du district de Bamako
Annexe 2.1 : le personnel
|
Personnel
|
|
Catégorie
|
Salaire par minute en F CFA
|
Temps estimé dans la prise en charge d'un enfant durant
son séjour
|
Coût par enfant
|
|
Médecin
|
3,605069444
|
190,3684211
|
686,2913779
|
|
Technicien Supérieur de Santé
|
2,813229167
|
190,3684211
|
535,5499945
|
|
Technicien de Santé
|
2,646840278
|
904,7368421
|
2394,693914
|
|
Aide-soignante
|
2,227361111
|
904,7368421
|
2015,175658
|
|
Dame de ménage
|
1,840277778
|
50
|
92,01388889
|
|
Gardien
|
1,5625
|
150
|
234,375
|
|
Total
|
|
|
5 958,10
|
Annexe 2.2 : les équipements
|
Equipement
|
|
Equipement
|
Coût unitaire (A)
|
Durée de vie (B)
|
Amortissement annuel
(C)
|
Age (D)
|
valeur estimée journalière
(E) = [A-(C x D)]/365
|
Coût moyen pour le séjour d'un
enfant
(F)= E x Nombre moyen de jour
d'hospitalisation
|
|
Table d'examen
|
80000
|
10
|
8000
|
6
|
87,67123288
|
881,3266042
|
|
Bureau
|
120000
|
10
|
12000
|
6
|
131,5068493
|
1321,989906
|
|
Chaise
|
20000
|
10
|
2000
|
6
|
21,91780822
|
220,331651
|
|
Armoire métallique
|
120000
|
10
|
12000
|
6
|
131,5068493
|
1321,989906
|
|
Lit avec matelas
|
110000
|
10
|
11000
|
6
|
120,5479452
|
1211,824081
|
|
Consommables
|
800
|
|
|
|
|
800
|
|
Total
|
|
|
|
|
|
5 757,46
|
Annexe 3 : Variable de coût pour le partenaire au
niveau de la commune III du district de Bamako
Annexe 3.1 : Les Matériels
|
Matériel
|
|
Matériel
|
Coût unitaire
(A)
|
Durée de vie (B)
|
Amortissement annuel
(C)= A/B
|
Age (D)
|
Valeur estimée journalière
(E)=[A-C x D]/365j
|
Coût moyen pour le séjour d'un enfant (F)=
E x Nombre moyen de jour d'hospitalisation
|
|
Balance pèse-personne
|
30000
|
5
|
6000
|
2
|
49,31506849
|
495,7462149
|
|
Balance pèse Bébé
|
40000
|
5
|
8000
|
1
|
87,67123288
|
881,3266042
|
|
Thermomètre
|
800
|
3
|
266,6666667
|
0
|
2,191780822
|
22,0331651
|
|
Stéthoscope
|
15000
|
3
|
5000
|
1
|
27,39726027
|
275,4145638
|
|
Toise
|
15000
|
3
|
5000
|
2
|
13,69863014
|
137,7072819
|
|
Total
|
|
|
|
|
|
1 812,23
|
Annexe 3.2 : Les médicaments et consommables
|
Médicaments et consommables
|
|
Produits
|
Nombre moyen de sachets pour le traitement
(A)
|
Nombre de jour de traitement en moyenne (B)
|
Coût unitaire (C)
|
Coût total
(D)= AxBxC
|
|
Lait F75
|
1,5
|
4,736842105
|
244,1
|
1734,394737
|
|
F100
|
0,5
|
1,157894737
|
323,44
|
187,2547368
|
|
Plumpy Nut
|
3
|
4,210526316
|
153,63
|
1940,589474
|
|
TDR
|
|
|
|
227,42
|
|
Médicaments en moyenne
|
|
|
|
772,1336842
|
|
Total
|
|
|
|
4 861,79
|
Annexe C : Fiche d'enquête
FICHE D'ENQUÊTE DE L'ACCOMPAGNANT(E) SUR LE
COÛT DE PRISEEN CHARGE DE LA MALNUTRITION AIGUË SEVERE
Juillet à Août 2016 - Alpha Touré,
CESAG-Economie de la santé-18ème promotion
Bonjour Mme/Mlle/M.Dans le cadre d'une étude sur
les dépenses de prise en charge de la malnutrition aiguë
sévère, nous voudronsvous poser quelques questions.Cette
étude nous permettra de formuler des recommandations aux
différents acteurs afin d'assurer unemeilleure prise en charge de la
malnutrition aiguë sévère.Nous vous remercions d'avance pour
la sincérité des réponses dont vous aller nous faire
gratifier.
IDENTIFICATION DE LA PERSONNE ACCOMPAGNANT
1. Quel est votre âge?
2. Quel est votre genre?
1. Homme 2. Femme
3. Quel est votre lieu de
résidence?
1. Quartier de Ville(Urbain) 2. Village(rural)
4. Quel est votre niveau d'étude?
1. Aucun 2. Primaire 3. Secondaire 4. Universitaire
5. Quelle distance vous sépare du centre de
santé?
1. [0-5 Km[ 2. [5-10 Km[ 3. [10-15 Km[ 4. [15 Km et plus]
6. Quel est votre statut matrimonial ?
1. Célibataire 2. Vie en couple 3. Marié(e) 4.
Divorcé(e) 5. Veuf(ve)
7. Quel est votre revenu mensuel?
1. [0-30 000[ 2. [30 000-60 000[ 3. [60 000-90 000[
4. [90 000-120 000[
5. [120 000-150 000[ 6. [150 000 et plus]Ordonnez 3
réponses.
8. Combien de personnes constituent le
ménage?
DONNEES SOCIO-ECONOMIQUE SUR LE MENAGE
9. Combien d'enfants de moins de 5 ans malnutris il y
a-t-il dans le ménage?
10. A combien peut-on estimer les dépenses
mensuelles totales du ménage?
1. [0-30 000[ 2. [30 000-60 000[ 3. [60
000-90 000[ 4. [90 000-120 000[
5. [120 000-150 000[ 6. [150 000 et plus]
11. Quels sont les trois principaux moyens de
transport que vous empruntez pour vous rendre aux soins?
1. Aucun 2. Vélo 3. Moto 4. Voiture personnelle 5.
Transport en commun
12. A combien vous revient le transport pour assurer
les soins?
1. [0-500[ 2. [500-1 000[ 3. [1 000-1 500[ 4. [1
500-2 000[ 5. [2 000 et plus[
13. A combien vous revient approximativement votre
alimentation journalière?
14. Savez-vous de quel mal souffre votre
enfant?
1. Oui 2. Non La question n'est pertinente que si
Reconnaissance de la malnutrition = "Oui"
15. Si 'Oui', précisez : les signes de la
malnutrition aiguë sévère

16. Avez-vous entrepris des soins chez les
tradipraticiens?
1. Oui 2. Non La question n'est pertinente que si
Traitement non moderne = "Oui"
17. Si 'Oui', combien ce traitement a couté
à peu près?
CONDUITE DES SOINS
18. Quel a été le principal motif de
consultation qui a conduit à l'hospitalisation dans l'unité de
récupération et d'éducationnutritionnelle?
1. Fièvre 2. Diarrhée 3. OEdème des
membres inférieurs 4.Autre
19. Si 'Autre', précisez :
20. Combien de jour d'hospitalisation avez-vous
fait ? La réponse doit être supérieure
à 3.
21. Votre enfant a-t-il effectué ou
bénéficié des examens complémentaires durant ces
jours d'hospitalisation?
1. Oui 2. Non La question n'est pertinente que si
Examens complémentaires = "Oui"
22. Si 'Oui' Lesquels
23. A combien s'élève le coût de
ces examens complémentaires
24. Avez-vous acheté ou
bénéficié des médicaments pour les soins de votre
enfant pendant ces jours d'hospitalisation?
1. Oui 2. Non
25. A combien vous est revenu l'achat des
médicaments?
26. Quels sont les médicaments utilisés
pour le traitement des affections connexes
27. Combien de jours de traitement le patient a-t-il
fait sous le lait F 75
28. Combien de jours de traitement le patient a-t-il
fait sur F 100
29. Combien de jours de traitement le patient a-t-il
fait sur Plumpy Nut?
30. Parmi les facteurs suivants, quels sont ceux qui
peuvent vous poussez à abandonner les soins?
1. La distance Domicile-centre de santé
6. La rupture de vivre
2. Les occupations ménagères 7. Non
amélioration de l'état de santé de l'enfant
3. Les travaux de subsistance 8. Si vous estimez que
l'enfant est guéri
4. La mauvaise organisation du service de soins 9. S'il y a
une amélioration de l'état nutritionnel de l'enfant
5. Le mauvais accueil 10. Le problème de moyen de
transport
Vous pouvez cocher plusieurs cases (5 au maximum).La
réponse est obligatoire.
31. Globalement, que pensez-vous de votre prise en
charge au niveau du centre?
* 1. Le nombre jour d'hospitalisation en
URENI défini dans le protocole national de prise en charge se situe
entre 3 et 5, donc la moyenne a été estimé à 4
jours.
* 2. Par manque d'informations sur
l'âge et le coût des bâtiments au niveau des centres, leur
amortissement n'a pas été pris en compte.
* 3. Le coût du transport des
intrants jusqu'au différents centres, est à la charge du
partenaire.Pour indisponibilité du responsable de la question au niveau
du bureau pays de l'UNICEF, ce coût n'a pas été pris en
compte.



