|
TABLE DES MATIERES
ABREVIATIONS 2
INTRODUCTION 3
CHAPITRE I : GENERALITES 7
1- Définition 8
2-Historique 8
3-Epidémiologie 9
4- Physiopathologie de la rage humaine 11
II-CLINIQUE 12
1-TYPE DE DESCRIPTION : la rage humaine 12
2- Diagnostic de la rage humaine 13
3-Les formes cliniques 17
III- TRAITEMENT DE LA RAGE 19
CHAPITRE II : MATERIEL ET METHODES 24
CHAPITRE III : RESULTATS 30
CHAPITRE IV : COMMENTAIRES ET DISCUSSION 43
CONCLUSION ET RECOMMANDATIONS 50
REFERENCES 53
ANNEXE 57
ABREVIATIONS
ABL : Australian Bat Lyssavirus
ARN : Acide Ribonucléique
CAVET : Centrale d'Approvisionnement des
Intrants d'Elevage CMC : Centre Médical Communal
DSV : Direction des services
vétérinaires
EBL : European Bat Lyssavirus
LCR : Liquide Céphalo-rachidien
OMS : Organisation Mondiale de la
Santé
PED : Pays en développement
PCR : Polymérase chaine
réactive
PRSE : Programme de restructuration des services
de l'élevage RREID: Rapid Rabies Enzym Immuno
Diagnosis

INTRODUCTION
La rage est une anthropozoonose qui peut affecter tous les
animaux à sang chaud, à la fois réservoir et vecteur du
virus rabique. C'est une encéphalomyélite à issue fatale
dont les agents sont groupés au sein du genre lyssavirus[5].
C'est une zoonose d'origine virale que l'on retrouve chez les
animaux domestiques et sauvages [8].
Elle se transmet à l'homme ou à d'autres animaux
par la salive, les morsures, les griffures, le léchage sur les
excoriations et les muqueuses.
Une fois que les symptômes de la maladie sont apparus,
l'issue est fatale chez l'animal comme chez l'homme.
En 1885, le vaccin de Pasteur a été utilisé
pour un traitement après exposition avec un succès proche de
100%.
La rage sévit dans les pays en développement
d'Asie (90% des cas de rage humaine dans le monde, d'Afrique et
d'Amérique du sud (rage des chiens errants), en Europe (rage des
renards), en Amérique du Nord (la rage des chauves souris vampires)
[5].
La rage est classée au dixième rang des maladies
infectieuses mortelles dans le monde [8].
Selon l'OMS, la rage tue environs 55000 personnes par an dans le
monde .Cette mortalité est sous-estimée [24].
Dix millions de personnes reçoivent chaque année un
traitement antirabique de post-exposition après contact avec un animal
suspect [19].
La rage est encore à ce jour une maladie incurable.
Elle a aujourd'hui pratiquement disparue chez l'homme dans la plupart des pays
développés, mais représente toujours un problème de
santé publique dans beaucoup de pays d'Asie et d'Afrique [33] .La
vaccination contre la rage constitue le seul moyen de prévenir
efficacement la maladie. Elle peut être administrée à titre
préventif mais aussi à titre
curatif chez les personnes ayant été en contact
avec un animal potentiellement enragé. [12]
La Guinée, pays d'Afrique de l'ouest avec quatre zones
climatiques distinctes avec une population d'environ dix millions d'habitants
n'échappe pas à cette problématique de la rage [3].
Le problème de la rage en Guinée a toujours fait
l'objet de préoccupations des services de l'élevage et de la
santé mais reste une menace permanente pour la population [3].
la Direction Nationale de L'Elevage a mis sur pied une
politique de sensibilisation pour la vaccination des carnivores domestiques ,
la capture et l'abattage des chiens errants, la création du premier
central d'approvisionnement des intrants d'élevage, par la suite la mise
en place des officines privées répartitrice remplaçant la
CAVET, par la création d'un centre de contrôle contre la rage
aujourd'hui le centre des contrôle des zoonoses et des faunes sauvages et
enfin l'implication des cabinets vétérinaires privés
dès leur avènement dans la prévention [3].
Le problème de la rage ne peut demeurer l'apanage des
seuls services vétérinaires .Il devrait obligatoirement
intéresser la santé publique, tous les départements
ministériels les institutions nationales et internationales pour la
combattre afin de réduire son incidence sur la population et le
cheptel.[3]
La fréquence élevée des cas d'exposition
à la rage, la méconnaissance de la population sur le
problème de la rage, le nombre croissant de chiens errants dans la ville
de Conakry et surtout le manque d'études antérieures sur cette
question en milieux hospitaliers sont les principaux arguments qui ont
motivé le choix de ce thème libellé comme suit «
problématique de la lutte antirabique à Conakry
».
Pour la réalisation de ce travail nous nous sommes
fixés les objectifs suivants :
- Déterminer le profil épidémiologique des
patients exposés au risques rabique ; - Identifier les facteurs
d'exposition au risque rabique ;
- Evaluer la prophylaxie post-exposition.
Pour réaliser cette étude nous avons adopté
le plan suivant : CHAPITRE I : GENERALITES
CHAPITRE II : MATERIEL ET METHODE
CHAPITRE III : RESULTATS
CHAPITRE IV : DISCUSSION ET COMMENTAIRE CONCLUSION ET
RECOMMANDATIONS REFERENCES
ANNEXES

CHAPITRE I : GENERALITES
1- Définition
La rage est une encéphalomyélite animale touchant
les mammifères, transmise accidentellement à l'homme par
inoculation transcutanée en général par morsure [9].
2-Historique [11]
Le mot rage trouve son origine dans la langue Sanskrit, 3000
avant Jésus Christ : « Rabhas » signifie faire violence.
La maladie est décrite pour la première fois
dans le code Eshuma à Babylone au 23ème siècle
avant Jésus Christ. Elle sera ensuite décrite par Hippocrate,
Démocrite et Aristote dans l'antiquité puis par Gilolamo
FRACASTRO en 1530. A cette époque on a déjà fait le lien,
grâce à Celsius, entre la rage humaine et la rage due aux morsures
d'animaux comme le chien.
Au XIXème siècle, la rage canine (chien) et la
rage loupine (loup) sévissent, créant une véritable phobie
parmi les hommes : un humain mordu par un chien ou un loup se suicidait ou
était tué par ses pairs.
En 1810, dans la petite ville de Meuse, un loup enragé
mordit 40 personnes qui moururent toutes.
Duboue, qui avait compris qu'un micro-organisme chemine par
voie nerveuse depuis le lieu de la morsure jusqu'au cerveau, avait reproduit la
maladie chez le lapin en inoculant le virus dans le cerveau de celui-ci.
Louis Pasteur fut admiré de tous le 6 juillet 1885, quand
il soigna Joseph Meister, jeune berger mordu par un chien enragé.
La dernière épidémie de la rage et le
dernier cas de rage en France remonte à 1924 en côte d'Or.
La maladie est remarquée en 1920 au pôle Nord
où elle touche les chiens de traîneau, sous une forme un peu
différente du fait du climat ; cette forme selvatique passe au renard
polaire puis, se dirigeant vers le sud au renard roux.
En 1935, la rage est en Pologne, en 1939 dans la région
de l'Oder-Neisse, en 1951 en Allemagne de l'est, en 1955 en République
fédérale Allemande et franchit le Rhin en 1959.La Hollande est
touchée en 1962 ; en 1967 c'est le Danemark du nord, la Belgique, le
Luxembourg, la Suisse, l'Autriche du sud puis la France en 1968.
Le 28 mars 1968 à Montenach, petit village de Moselle
près de la frontière Allemande, un renard enragé est
tué. Cette même année d'autre seront abattus ou
retrouvés morts en Moselle et dans les Ardennes. En 1969 la rage gagne
la Meuse et la Meurthe et Moselle. De 200 cas de rage cette année
là on passera à 300 en 1970, 542 en 1971, 746 en 1972, 1719 en
1975. La rage se propage lentement du nord-est vers le sud-ouest : Depuis 1968,
elle aura avancé de 30 à 40 km par an, surtout en
septembre/octobre, moment où les jeunes quittent leurs familles et
devant conquérir un territoire, n'hésitent pas à se battre
avec leurs congénères
3-Epidémiologie
- la rage sauvage
Les virus de la rage se perpétuent dans deux grands cycles
naturels :
a- La rage des carnassiers sauvages [7].
Elle est présente sur tous les continents. Seuls
quelques pays sont préservés de leur insularité et de
mesures sanitaires draconiennes à leurs frontières : Grande
Bretagne, Japon, Australie, Ile du pacifique. Les vecteurs du virus varient
selon les régions.
- Europe c'est le renard roux
- Amérique du nord c'est le raton laveur et la
moufette
- Afrique c'est le chacal
- Moyen orient c'est le loup
- Afrique du sud c'est la mangouste
b- la rage des rues [7]
Elle s'attaque le plus souvent aux animaux domestiques plus
particulièrement au chien et est rependue partout où il y'a des
cas de rage dans le monde.
Le contrôle de la rage reste une priorité de
l'OMS. En effet, si la rage a régressé
en Europe du fait de la
vaccination orale des renards il ne faut pas sous-estimer la
gravité
de cette infection dans certaines parties du monde moins favorisées
[10,11]
La situation épidémiologique dans le monde reste
préoccupante. La rage est répandue dans le monde entier à
l'exception de quelque territoires isolés, en générale les
îles : l'Australie, la Nouvelle- Zélande, le Japon, l'Angleterre,
l'Irlande et quelques autres pays continentaux : Norvège,
Suède.
La rage canine reste encore très répandue en
Afrique, en Asie et dans certaines régions d'Amérique latine.
On distingue :
- La rage enzootique et la rage des rues, qui touchent les
chiens domestiques ou sauvages en ville ou à la campagne. Elles
sévissent surtout dans les pays en développement (PED) d'Afrique,
d'Asie et dans certaines régions d'Amérique latine. Elle est
à l'origine de plus de 90% des cas de rage humaine dans le monde[14]. En
Amérique du nord le réservoir du virus de la rage est
constitué par les coyotes, les chauves-souris vampires et de nombreuses
espèces insectivores qui sont responsables de nombreux cas de rage chez
les bovins et de contamination humaine [13.17].
- La rage des animaux sauvages ou selvatique dont le
réservoir est constitué par les renards. Elle sévit en
Europe, au Canada, aux Etats-Unis, en Ex-URSS et dans le nord de France.
Dans bien des régions de la planète, on manque de
données fiables sur la rage, d'où la difficulté de mesurer
son impact réel sur la santé humaine et animale [5].
L'OMS a demandé de procéder à une
réévaluation de la charge de la rage en 2004. Selon cette
étude, le nombre annuel estimatif de décès provoqué
par la rage est de 55000 dans le monde, pour la plupart dans les zones rurales
de l'Afrique et de l'Asie. Chaque année 10 millions de personnes
reçoivent un traitement après exposition à des animaux
chez lesquels on soupçonne la rage. L'évaluation montre que cette
charge pour la santé publique pèse en grande partie sur l'Asie
avec une estimation de 31000 décès bien que cette estimation pour
l'Afrique (24000) soit
beaucoup plus élevée que l'on pensait au
départ. C'est également l'Asie qui supporte 96,5% du poids
économique de la rage sur les PED en dépensant chaque
année 560 millions de dollars américains principalement pour la
prophylaxie post-exposition [24].
A la fin des années 90 et début des
années 2000, la rage a été éliminée chez les
animaux sauvages dans les pays d'Europe de l'ouest qui ont mené des
campagnes de vaccination orale (en Suisse en1999 ; en France en 2000 ; en
Belgique et Luxembourg en 2001 et en République Tchèque en 2004)
[19].
Sur le plan épidémiologique quatre notions sont
importantes :
- La rage humaine se contracte là où il y'a des
cas de rage animal. La vaccination des animaux sauvages constitue une
stratégie effective pour la protection des hommes.
- La contamination interhumaine est exceptionnelle, quoique
signalée, à l'occasion de greffe de cornée chez l'adulte.
Toute fois la transmission à partir d'un malade atteint de rage
clinique, au personnel soignant dans les unités de soins intensifs est
possible et impose la vaccination [13].
- La contamination aérienne n'a été
décrite que chez les personnes qui s'étaient introduites au Texas
dans les grottes, avec une pollution virale aérienne très
importante, occasionnées par les colonies de chauve-souris
infectées [13].
- Bien que toutes les classes d'âge soient
touchées, la rage frappe surtout les enfants, 35% des sujets
traités dans les centres antirabiques en France ont moins de 20 ans
[5].
4- Physiopathologie de la rage humaine
Dans l'organisme, l'infection va gagner le cerveau en
cheminant le long des nerfs, par voie axonale centripète : c'est la
neuroproblastie. Ce trajet correspond à la période de
l'incubation qui peut varier de 6 jours à 1 an ou plus. En effet le
virus de la rage est fortement attiré par les tissus nerveux, et se
réplique peu dans les muscles à proximité du site
d'inoculation. S'il n'a pas été inactivé par la
réponse immunitaire,
il progresse lentement vers le système nerveux central
de cellule nerveuse en cellule nerveuse et échappe ainsi à toute
reconnaissance immunitaire. Cette étape franchie, il est
considéré comme invulnérable à la réponse
immunitaire induite par la vaccination. Ultérieurement,
le virus diffuse à partir du cerveau par voie nerveuse centrifuge
à tout l'organisme : c'est la septinévrite qui fait que le virus
se retrouve alors au niveau de la peau, des muqueuses et des glandes salivaires
[9 ]. Ainsi, on peut subdiviser cette physiopathologie en 3 grandes
étapes à savoir :
a- La pénétration du virus :
Le virus de la rage est le plus souvent inoculé
à son hôte lors de la morsure par un animal contaminé. Il
se multiplie d'abord dans les cellules musculaires et pénètre
ensuite dans les cellules nerveuses par cytose au niveau des terminaisons
nerveuses libres et les jonctions neuromusculaires [13].
b- L'invasion centripète du système
nerveux :
Les virions sont transportés dans les axones par la
dynéine vers le corps cellulaire ou le virus se multiplie. Les virions
qui bourgeonnent du neurone infecté sont libérés dans
l'espace inter synaptique et infecte le neurone post synaptique suivant. Le
virus parvient au cerveau où il se réplique [13].
c- La diffusion centrifuge à partir du
cerveau
Le virus se dissémine ensuite dans tous les tissus par
voie centrifuge, infectant les glandes salivaires mais aussi l'oeil, les
follicules pileux, le pancréas et les reins [13].
II-CLINIQUE
1-TYPE DE DESCRIPTION : la rage humaine
De façon générale, c'est par la morsure
qu'un chien enragé transmet la maladie à l'homme. Très
rarement, un simple léchage des muqueuses (yeux, bouche) peut
entraîner la maladie. En revanche, les griffades ne sont pas dangereuses
sauf si elles sont en même temps souillées par la salive de
l'animal enragé [8].
La personne mordue ne va pas être malade
immédiatement. Il faudra un certains temps qui dépendra du
nombre, de la gravité et du siège de la morsure ; les morsures au
cou et à la tête sont plus graves et entraîneront la maladie
en moins de 20 jours [6]. Cependant, pour la plupart des morsures, des signes
de la maladie apparaîtront entre le 35ème et le
90ème jour après la morsure [8]. Pour la
symptomatologie de la rage il est important de reconnaître les signes
suivants :
- douleur au niveau de la région mordue ;
- abattement et tristesse caractérisés par
l'angoisse, les hallucinations, et les tremblements généraux. La
moindre excitation (lumière, bruit, toucher) va entraîner des
spasmes douloureux, surtout au niveau du larynx, avec modification de la voix
[1]
- hydrophobie : signe classique de la rage. C'est en relation
avec l'hyperesthésie pharyngo-laryngée, un spasme
pharyngo-laryngée à la déglutition des liquides (eau). Il
entraîne des étouffements par fausse route, s'étend
largement jusqu'à la musculature respiratoire, et tel un réflexe
pavlovien s'installe à la seule vue ou évocation de l'eau [8].
- aérophobie : c'est un spasme faciocervical extensif
déclenché par insufflation d'air derrière l'oreille [8]
- encéphalite proprement dite est plus tardive [8].
A noter que 10% des cas de rage humaine sont purement
paralytiques, sans hydrophobie, sous de paralysies ascendantes évoquant
une poliomyélite ou un syndrome de Guillain Barré [13]. C'est un
piège diagnostique auquel il faut penser.
La maladie n'est pas toujours facile à reconnaître,
surtout si elle se déclare plus de trois mois après une morsure
dont on a plus le souvenir.
Rappelons encore que jusqu'à nos jours tout malades qui
présente les premiers signes de la rage est condamné à la
mort.
2- Diagnostic de la rage humaine [4 ; 5 ;
6;7,24]
2-1- signes cliniques
Les prodromes peuvent être :
- la fièvre ;
- la nausée ;
- la douleur au niveau de la zone mordue ;
- l'insomnie ;
- l'hyperesthésie généralisé : le
sujet ne supporte pas le contact de ses vêtements ; il souffre parfois de
priapisme [5].
Ensuite apparaissent les signes généraux que sont
:
- l'hydrophobie s'expliquant par la présence d'un spasme
pharyngolaryngé à la déglutition ;
- l'aérophobie ;
- l'encéphalite proprement dite qui est tardive.
En effet, chez l'homme, la durée de l'incubation est
variable et dure en moyenne 30 à 45 jours. Il s'agit d'un tableau
d'encéphalite dont on distingue classiquement deux formes : l'une
paralytique et l'autre furieuse. Cependant le diagnostic clinique de la rage
(animale ou humaine) n'est jamais un diagnostic de certitude. Le seul
diagnostic indiscutable est biologique effectué au laboratoire [7].
Tableau II PROGRESSION DE LA MALADIE [7]
|
Phase
|
symptomatologie
|
incubation
|
Statut viral
|
Statut
immunologique
|
|
Incubation
|
asymptomatiques
|
60 -365
jours
|
Multiplication du virus dans le tissu musculaire
Peu de vibrion
|
0
|
|
Prodromes
|
- fièvre, nausées -anorexie
-douleur au niveau de la morsure
|
2- 10 jours
|
Peu de vibrions dans le SNC et dans le cerveau
|
0
|
|
Neurologique 1
Neurologique 2
|
Spasme pharyngé Hydrophobie Hyperactivité
Anxiété, dépression
Paralysie
|
2- 7 jours
|
Titre en vibrion
élevé
|
Anticorps dans
le sérum et le
SNC (LCR)
|
|
Coma
|
Coma
Arrêt cardiaque Hypotension hypoventilation
|
0 - 14 jours
|
Titre en vibrion
élevé
|
|
Problématique de la lutte anti-rabique à
Conakry
2-2- Au laboratoire
Tableau III Condition d'expéditions des
prélèvements [5]
|
· En phase tardive
d'exposition
|
|
|
|
Prélèvements
|
Durée d'évolution
clinique
|
|
Température
d'expédition
|
|
Salive
Urine
Biopsie de la peau
(au niveau de la nuque) Sérum
Liquide céphalorachidien
|
0-8 jours > 8 jours
+ + + + + +
+ + + ??
+ + + + +
+ ++
+ +
|
|
-20°C -20°C -20°C -20°C
-20°C
-20°C
|
· En post mortem
|
|
|
Biopsie cérébrale (diagnostic de certitude)
|
|
+4°C ou - 20°C
|
· Règle
d'expédition
|
|
|
|
|
Expédition avec un récipient agréé
(triple emballage) Classe 6.2 des matières dangereuses, risque 3
|
|
|
Les prélèvements peuvent s'effectuer chez
l'homme comme chez l'animal. Le choix des prélèvements
conditionne la sensibilité du diagnostic ainsi que les techniques de
diagnostic qui seront mises en oeuvre [5].
Chez l'homme, le diagnostic post mortem s'effectue à
partir du cortex, de l'hippocampe et du bulbe rachidien comme chez l'animal. En
revanche, le diagnostic intra vitam porte principalement sur la salive, le
sérum, l'urine et des biopsies cutanées (au niveau de la nuque)
[20].
Deux techniques de prélèvement rapide de biopsie
cérébrale sont applicables à l'homme et à l'animal
: la première par voie occipitale, la seconde par voie retroorbitaire.
Les sensibilités de ces deux techniques sont identiques à celle
de l'ouverture classique de la boite crânienne [23].
a- techniques de routine de diagnostic
biologique
Le diagnostic vise à détecter les composants
viraux ou les anticorps produits en réponse à ces composants
viraux.
Les cibles du diagnostic de la rage sont le virus infectieux,
la nucléocapside virale qui s'accumule dans le cytoplasme des cellules
infectées, les acides nucléiques viraux composés d'acides
ribonucléiques (ARN génomique, ARN anti-génomique et ARN
messagers) [18]. Les techniques de laboratoire
utilisées doivent permettre de donner un résultat dans un
délai bref, compatible avec l'urgence du traitement antirabique, ainsi
qu'avec l'application efficace des mesures de prophylaxies sanitaires et
médicales chez les animaux exposés. Trois types de techniques
sont employées pour le diagnostic de routine : l'immunofluorescence
directe sur empreinte de cerveau qui est la technique de
référence, l'isolement du virus rabique sur cellule en culture
(neuroblastomes murins) et la troisième technique de diagnostic (RREID :
rapid rabies enzym immuno diagnosis) qui est un ELISA sandwich basé sur
l'immuno-capture de la nucléocapside du virus rabique
[13;23].
b- la sérologie
Le titrage des anticorps rabiques permet d'apprécier
le degré de l'immunité chez les sujets en cours de traitement
antirabique ou vaccinés préventivement. Les experts de l'OMS
considèrent qu'un individu vacciné doit présenter un taux
d'anticorps supérieur à 0,5 unité internationale (UI)/ml
[5]. La détection des anticorps n'a en revanche qu'un
intérêt limité dans le diagnostic de la rage. En effet les
anticorps n'apparaissent qu'en phase ultime de l'évolution de la maladie
[20]. Le titrage des anticorps par séro-neutralisation s'effectue sur
culture cellulaire (épreuve rapide de réduction des foyers
fluorescents). Un délai de 24heures est nécessaire pour
l'obtention du résultat. Une technique de titrage des anticorps par
ELISA, moins lourde et plus rapide, est très largement utilisée
en routine [20].
c- Le diagnostic biologique portant sur la
détection des acides nucléique viraux
La technique de transcription inverse suivie de l'amplification
en chaîne par polymérase (RT-PCR)a aussi été
appliquée au diagnostic de la rage [15;20;21 ;22 ].
L'amplification du gène N par PCR présente une
corrélation parfaite avec les techniques usuelles de diagnostique.
Les amorces oligonucléotidiques nécessaires
à cette amplification sont définies dans des zones de la
séquence présentant une forte conservation afin d'obtenir un
spectre d'amplification le plus étendu possible au sein des
lyssavirus.
Cette technique, de part sa grande sensibilité, est
particulièrement adapté au diagnostic intra vitam chez l'homme
à partir d'échantillon de salive, d'urine, de LCR et biopsie de
peau (au niveau de la nuque) [20]
3-Les formes cliniques|
3-1-La rage du chien
En Afrique, au sud du Sahara, la rage du chien se
développe après morsure par un autre chien en
général. La maladie se déclare entre 3 semaines et 3 mois
après la morsure. Cependant, il faut parfois attendre 6 mois avant que
le chien mordu ne soit malade .Il faut donc surveiller de très
près et pendant longtemps un chien qui a été mordu par un
autre [1,30].
Le chien enragé change de comportement :
- il est abattu, épuisé, cherche le calme et
l'obscurité
- il est excité, se précipite sur tout ce qui
bouge et avale tout sorte de déchets. son regard est particulier : ses
yeux sont sans cesse en mouvements, louche parfois
- Très vite, en moins de deux jours, la maladie va
évoluer vers deux formes : - la rage furieuse et la rage paralytique.
· :
· La rage furieuse :
l'animal cherche à mordre tout ce qu'il trouve, même son
maître. Il s'enfuit souvent de la maison et attaque les passants qu'il
rencontre. Sa voix est rauque, de la bave coule sans arrêt de sa gueule
entrouverte, il est très maigre, puis les paralysies vont
apparaître et le chien va mourir en 2 à 8 jours [13].
· :
· La rage paralytique : la
paralysie va d'abord atteindre les pattes postérieures, puis les pattes
antérieures et la mâchoire. Le chien ne peut plus aboyer
ni mordre .il est donc moins dangereux pour l'homme mais il ne
faut pas quand même le toucher. Le chien va mourir en 2 à 8 jours
[13].
De toute façon, quelle que soit l'évolution de la
maladie, le chien deviendra paralysé et il mourra dans les deux cas
[1].
3-2 La rage du chat
La maladie se déclare en général 15 jours
à 1 mois après une morsure le plus souvent par un chien
enragé. Le chat va rechercher les coins sombres, sous les meubles, en
poussant de petits miaulements.
Si on le dérange il peut devenir très
excité et se jeter sur sa victime qu'il va mordre et griffer. Le
lendemain, l'animal est abattu, sa voie se modifie, les paralysies
apparaissent, il meurt en 3 à 4 jours [1].
3-3 la rage des bovidés
La maladie se déclare en moins de 2 mois après
la morsure par un animal enragé (le plus souvent le chien). L'animal
devient très excité, attaque les autres animaux et même
l'homme. Le mugissement est sourd et prolongé. Il a des
difficultés pour avaler. Les paralysies apparaissent en
commençant par les pattes de derrière. L'animal meurt en 3
à 6 jours [1].
3-4 La rage des équidés
Comme pour les bovidés la rage se déclare
environs 2 mois après une morsure par un animal enragé. Les
signes vont être à peu près les mêmes que pour les
autres mammifères :
- le changement de comportement de l'animal qui devient
excité, agressif avec des mouvements spasmodiques ; entre les
périodes d'excitation l'animal est inquiet, triste.
Puis vont apparaître les paralysies avec perte de
l'équilibre et la chute. La mort survient en 5 à 6 jours [1].
3-5 La rage des autres animaux
D'autres animaux comme le mouton, les chèvres, les
porcs et les singes peuvent aussi avoir la rage et peuvent contaminer si on ne
prend pas des précautions. Ces cas sont très rares, c'est avant
tout le chien qui transmet la rage à l'homme [1].
En résumé, tout animal qui après une morsure
de chien malade ou inconnu, présentant un ou plusieurs des signes
suivant :
- modification du comportement,
- excitation
- paralysies,
doit être considéré comme potentiellement
enragé et l'on doit éviter de s'en approcher[1].
III- TRAITEMENT DE LA RAGE
Il n'y a pas de traitement curatif de la rage une fois
celle-ci déclarée. Il existe par contre un traitement
après exposition au risque qui consiste en une vaccination et qui fait
apparaître une protection avant que la maladie ne se déclare. Dans
certain cas, on associera un traitement par immunoglobuline spécifique
[8]. Cependant, après exposition, c'est-à-dire
morsure par animal suspect, le traitement de première intention consiste
à nettoyer soigneusement la plaie causée par la morsure à
l'eau propre et au savon ou au détergent (virucide) puis à rincer
abondamment et à appliquer une solution antiseptique tel que l'alcool
à 70°, Bétadine, dakin, l'eau de javel diluée.
Il faut éviter l'eau oxygénée [8]
; éviter aussi de suturer la plaie en pensant à la
prévention du tétanos. Une antibiothérapie est prescrite
pour éviter l'infection de la blessure par d'autres agents
pathogènes comme la Pasteurella pouvant être transmise par
l'animal mordeur.
En effet, le traitement de la rage après exposition est
basé sur l'induction par des antigènes d'une immunité
actifs après la contamination. Les vaccins protègent surtout
contre le génotype 1, moins bien contre les génotypes 5,6, 7 et
pas contre les autres [5].
1- Les vaccins antirabiques [8]
Ils sont de deux types :
- Les vaccins non purifiés préparés sur
cerveau d'animaux adultes (vaccin de type Semple 1911), toujours
préparés et utilisés en Inde ou sur cerveau de souriceaux
nouveau-nés (vaccin de type Fuenzalida-Palacios 1955), vaccin
encéphalitogène, peu immunogène, utilisé dans les
PED car fournis à bas prix ou gratuitement [5].
- Les vaccins purifiés préparé à
partir de culture cellulaire dont le vaccin préparés sur cellules
VERO (1978), non encéphalitogène très immunogène
(efficacité à 100%) mais d'un coût prohibitif pour la plus
part des PED [5].
2-les protocoles thérapeutiques
Le traitement après exposition se fait classiquement par
voie intramusculaire (deltoïde) selon deux protocoles OMS :
- le protocole dit Essen repose sur cinq injections selon le
calendrier suivant : une injection à J0, J3, J7, J14, J28 [5, 8, 10, 11,
13,27] .
- le protocole simplifié dit de Zagreb ou protocole
réduit de l'institut Pasteur repose sur quatre injections à
savoir deux injections à J0, une à J7 et une à J21 [5, 8,
10, 11, 13,27].
Il existe aussi des possibilités de traitement par voie
intradermique. les protocoles par voie intradermique (ID) n'utilisent qu'une
faible quantité d'antigène (0,1ml au lieu de 1ml par voie IM)
d'où un coût réduit mais nécessitent une formation
du personnel des centres très fréquentés et une injection
à J90 :
- le protocole dit d'Oxford avec quatorze injections dont huit
(8) à J0,
quatre (4) à J7, une (1) à J28 et une (1) J90.
- le protocole de Thaï Red Cross avec huit (8) injections
dont deux (2) aux J0, J3, J7 et une (1) aux J28 et J90.
Les schémas vaccinaux par voie ID ont été
validés par l'OMS en 1996 selon l'indication suivante :
Tableau IV LES INDICATIONS DE TRAITEMENT
ANTIRABIQUE
POSTEXPOSITION [27]
|
catégorie
|
Nature du contact avec un animal
sauvage ou domestique présume enragé ou dont la
rage a été confirmée, ou encore un animal qui ne peut pas
être placé en observation
|
Traitement recommandé
|
|
I
|
- Contact ou alimentation de
l'animal
- léchage sur peau intacte
|
Aucun si une anamnèse fiable peut être obtenue
|
|
II
|
- Peau découverte mordillée
- griffures bénignes ou excoriation
sans saignement
- léchage sur peau érodée
|
Administrer le vaccin de suite. Arrêter le traitement si
l'animal est en bonne santé après 10jours d'observation ou, si
après
euthanasie, la recherche de la rage par les techniques de
laboratoire sont négatives.
|
|
III
|
- Morsure(s) griffure(s) ayant
traversé la peau
- contamination des muqueuses par
la salive (léchage)
|
Administrer immédiatement des immunoglobulines et le
vaccin antirabique. Puis même conduite qu'en II
|
IV- LES VIRUS DE LA RAGE
Les virus de la rage appartiennent au groupe des
Rhabdoviridae, du genre Lyssavirus, ils font parti de l'ordre des
Mononégavirales. Leur génome est un ARN négatif non
segmenté. C'est des virus enveloppés, par conséquent
fragiles. Le virus rabique est d'une grande fragilité. Il est
inactivé par la chaleur, les rayons ultraviolets, la dessiccation et les
solvants des lipides. Il est également inactivé par les pH
inférieur à 3 ou supérieur à 11, par l'alcool et
les ammoniums quaternaires [6, 8, 11, 13].
La détermination de la séquence du génome
viral codant la protéine N permet de définir 7 génotypes
:
- génotype 1 : virus classique de la rage ;
- génotype 2 : virus Lagos Bat ;
- génotype 3 : virus Mokola ;
Borah Cheick Dangba, thèse de doctorat en médecine,
42ème promotion FMPOS
Problématique de la lutte anti-rabique à
Conakry
- génotype 4 : virus Duvenhage ; - génotype 5 :
virus EBL 1 ;
- génotype 6 : virus EBL 2 ; - génotype 7 : virus
ABL.
La découverte des virus Mokola et Duvenhage est d'un
très grand intérêt car iifaut penser à
eux dans les cas de rage qui surviennent chez les chiens, des chats ou
chez l'homme qui a reçu un traitement antirabique correct.
Chaque génotype a une zone de prédilection dans le monde et
possède des caractéristiques plus ou moins spécifiques
à lui.
Le tableau suivant nous résume ces caractéristiques
:
Tableau I QUELQUES CARACTERISTIQUES DU VIRUS DE LA RAGE
[11 ;13 ].
|
Génotypes
|
Virus
|
Distribution
géographique
|
Espèces
concernées
|
Vecteurs
|
Efficacité
du vaccin
|
|
Génotype1
|
Rage
classique
|
Monde***
|
Homme,
Carnivores
domestiques et
sauvages
|
Carnivores (monde),
Chauve souris
hématophages
et
insectivores
|
Oui
|
|
Génotype 2
|
Lagos Bat
|
Afrique
Subsaharienne
|
Chauves-souris
frugivores, chat,
chien
|
Chauves souris
frugivores
|
Non
|
|
Génotype 3
|
Mokola
|
Afrique
Subsaharienne
|
Homme,
musaraignes,
chat, chien,
rongeurs
|
Mammifères
|
Non
|
|
Génotype 4
|
Duvenhage
|
Afrique du
Sud
|
Homme,
chauves-souris
insectivores
|
Chauves souris
insectivores
|
Non
|
|
Génotype 5
|
EBL1
|
Europe
|
Homme,
chauves-souris
insectivores
|
Chauves souris
insectivores
|
Partielle
|
|
Génotype 6
|
EBL2
|
Europe
|
Homme,
chauves-souris
insectivores
|
Chauves souris
insectivores
|
Oui
|
|
Génotype 7
|
ABL
|
Australie
|
Homme,
chauves souris
Frugivores et
insectivores
|
Chauves souris
frugivores et
insectivores
|
Non
|
Problématique de la lutte anti-rabique à
Conakry
V-MESURES PREVENTIVES EN CAS DE MORSURE D'UN ANIMAL
Si l'animal qui a mordu est connu et peut être mis en
observation, on le gardera attaché jusqu'à la fin de la
période de surveillance c'est-à-dire 15 jours.
Si l'animal qui a mordu est reconnu enragé ou si c'est
un animal inconnu, qu'on n'a pu retrouver les mesures de police sanitaires
prévoient l'abattage sans délais des animaux contaminés
sauf si bien sûr ils ont étés correctement vaccinés
auparavant. Ainsi« tout animal non vacciné mordu par un par un
animal enragé ou un animal inconnu non retrouvé doit être
abattu» car il devient un danger pour l'homme et les autres animaux
[1].
Borah Cheick Dangba, thèse de doctorat en médecine,
42ème promotion FMPOS

CHAPITRE II :
MATERIEL ET METHODES
1- CADRE
Les cinq centres médico-communaux (CMC) de la ville de
Conakry, les services de pédiatrie des hôpitaux nationaux de Donka
et Ignace Deen, les services de la prévention, les cabinets
vétérinaires, la direction nationale des services de
l'élevage du ministères de l'agriculture, de l'élevage et
des eaux et forêts et le Service des Maladies Infectieuses et Tropicales
(SMIT) ont servi de cadre pour la réalisation de cette étude.
2- MATERIEL
Ont servi de supports pour cette étude,
- Une fiche d'enquête ;
- Les registres de consultations et/ou les dossiers des services
sus cités ;
- Le support statistique du Ministère de l'Agriculture et
des Eaux et Forêt Direction Nationale de l'Elevage.
3- METHODOLOGIE
> Type d'étude
Il s'agissait d'une étude rétrospective, de type
descriptif, de 8 ans allant du 1er janvier 2000 au 31 décembre 2007.
> Population d'étude
Cette étude a concerné toutes les personnes qui
ont consulté dans l'un des services sus cités pour un cas
d'exposition à la rage durant la période allant du 1er janvier
2000 au 31 décembre 2007
> Critère d'inclusion
Ont été inclus dans notre étude tous les
patients pour lesquels le diagnostic d'exposition à la rage a
été retenu
> Critères de non
inclusion
N'ont pas été inclus dans notre étude, tous
les patients consultant pour morsure d'animaux chez lesquels le risque rabique
n'a pas été retenu.
Borah Cheick Dangba, thèse de doctorat en médecine,
42ème promotion FMPOS
Technique de collecte
Nous avons consulté les registres de consultation, les
dossiers des différents services cités et les supports
statistiques de la direction des services vétérinaires (DSV).
> Procédure de collecte
Nous avons collecté manuellement les données sur
des fiches individuelles d'enquête établies dans le cadre de notre
étude.
> Echantillonnage
Au total, un échantillon de 1294 cas d'exposition à
la rage a été retenu. > Variables
d'étude
Ils sont regroupés en variables
épidémiologiques, cliniques et thérapeutiques.
4-VARIABLES EPIDEMIOLOGIQUES
a- Concernant les hommes
-La fréquence : détermine le taux de cas
clinique de rage parmi les personnes ayant consultés pour morsure
d'animaux domestiques ou errants. Elle est exprimée en pourcentage
- Le sexe : c'est le genre du patient regroupé en deux
modalités :
· masculin
· féminin
- L'âge : c'est le nombre d'années vécus
par le patient et a été obtenu sur la base d'interrogatoire, il
est exprimé en année et regroupé par tranche d'âge
de 20 ans avec des extrêmes de 1-89 ans
- La profession : c'est l'activité exercée par le
patient, dans notre étude
elle à été regroupée en
catégories professionnelles dans le but de rechercher
une corrélation entre les cas d'exposition à la
rage et la catégorie
socioprofessionnel au cours de notre étude les
catégories rencontrées sont : Agents de santé,
agriculteurs et éleveurs, élèves et étudiants,
enfants non scolarisés, marchand, ménagères, sans
profession.
-La provenance : c'est le lieu de résidence du patient
et le lieu où l'exposition à la
rage s'est produite. Au cours
de notre étude la majorité des cas d'expositions était
Problématique de la lutte anti-rabique à
Conakry
de Conakry cependant certains cas enregistrés
étaient en provenance d'autres préfectures de l'intérieur
du pays;
Délais mis avant la consultation : c'est la
période écoulée entre le contact avec l'animal et la date
de consultation dans une structure sanitaire
b- concernant les animaux en cause
Pendant notre étude les animaux en cause étaient :
le chien, le chat, certains animaux autres que les canidés tels que les
herbivores domestiques (mouton, bovin)
-le mode de vie de l'animal : c'est le mode selon lequel
l'animal appartient ou
pas à une famille. Cette variable est regroupée en
deux modalités que sont :
· Domestique : il s'agit d'animaux appartenant à une
personne ou à une famille
· Errant : il s'agit d'animaux n'appartenant à
personne ou d'animaux dont le propriétaire n'est pas connu
-Le statut vaccinal de l'animal en cause : cette variable est
regroupée en deux modalités à savoir :
· Les animaux vaccinés : il s'agit d'animaux ayant
reçu un vaccin antirabique, il y a moins d'un an ou dont le carnet
vaccinal est à jour.
· Les animaux non vaccinés : il s'agit d'animaux
qui n'ont pas reçu de vaccins antirabique il y a moins d'un an ou dont
le carnet vaccinal n'est pas à jour.
5- VARIABLES CLINIQUES
+- Signes cliniques
- douleur : sensation désagréable, pénible
ou psychique chronique ou
aigue, secondaire à un traumatisme, une affection ou une
situation.
- Hallucination : perception pathologique de faits, d'objets qui
n'existent
pas, de sensation en l'absence de stimuli extérieurs.
- Agitation : état de trouble psychologique fait de
mouvements irréguliers dans divers sens.
- Hydrophobie : peur morbide de l'eau qui est un signe classique
de la rage elle est en relation avec une hyperesthésie
pharyngo-laryngée
Borah Cheick Dangba, thèse de doctorat en médecine,
42ème promotion FMPOS
- Abattement ou angoisse : anxiosité
- Aérophobie : spasme faciocervical extensif
déclenché par insufflation d'air derrière les oreilles
;
- Insomnie : manque de sommeil
- Hyperesthésie :
exagération de la sensibilité, elle entraîne
un abaissement du seuil de la douleur ressentie au moindre contact
+ Type de la lésion : c'est le
mode selon lequel l'exposition à la rage s'est produite. Cette variable
a été regroupée en trois modalités à savoir
:
- morsure - léchage
- griffure:
+ Siège de la lésion : c'est la
partie du corps qui a constitué la zone à partie de laquelle
s'est produit le contact
+ Evolution : c'est l'issue du traitement ou de
l'isolation des patients ; elle est repartie en quatre modalités savoir
:
Guéri (e) : Patient ayant subi le traitement normal avec
une bonne évolution clinique sans faire la rage.
Evadé (e) : Patient hospitalisé et disparu sans
avis médical
Décharge : Patient sorti contre avis médical sur
demande des parents Décédé (e) : Patient
décédé pendant son traitement ou son isolation.
6- VARIABLE THERAPEUTIQUE
+Nature du traitement : c'est le mode selon
lequel le patient a suivi son traitement ; cette variable est regroupée
en deux modalités que sont :
- patients ambulatoires : il s'agit des patients non
hospitalisés et
traité en ambulatoire avec le schéma de Zagreb ou
d'Essen.
- patients hospitalisés ou isolé : il s'agit des
patients qui sont venus
avec les signes de la rage et qui ont été mis en
quarantaine dans les différents services
Problématique de la lutte anti-rabique à
Conakry
+Type du traitement : c'est le schéma
thérapeutique suivi par le patient cette variable est regroupée
en deux modalités que sont :
- le schéma de Zagreb : schéma
thérapeutique dans la prévention post exposition de la rage ; il
repose sur quatre injections selon la formule (j0) 2-(j7)1-(21)1
- le schéma de Essen : schéma
thérapeutique dans la prévention post exposition de la rage ; il
repose sur cinq injections selon la formule (j0)1- (j3)1-(j7)1-(j14)1-(j28)1
7- L'ANALYSE DES DONNEES
Pour l'analyse des résultats nous avons utilisé
:
Le logiciel épi info version 3.3.2. 2006
Les logiciels Word et Excel ont été utilisés
pour la saisie du document et la conception des tableaux et figures.
Les résultats sont présentés sous forme de
tableaux et figures, comparés, commentés, et discutés
selon les données de la littérature.
8-DIFFICULTES DE L'ETUDE
- la faiblesse de la collaboration entre les services
vétérinaires et les
services sanitaires,
- l'absence de dossiers de certains patients,
- la mauvaise tenue de certains registres de consultation
Ont constitués les principales difficultés de notre
étude
Borah Cheick Dangba, thèse de doctorat en médecine,
42ème promotion FMPOS

CHAPITRE III : RESULTATS
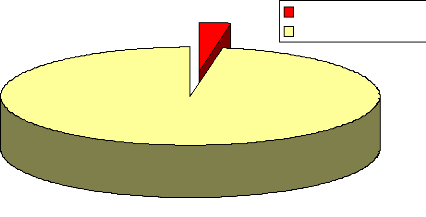
N = 97,20%
n = 2,80%
Rage déclarée Rage non
déclarée
Figure1 : Fréquence des cas de rage
déclarés parmi les cas d'exposition
Borah Cheick Dangba, thèse de doctorat en médecine,
42ème promotion FMPOS

42,40%
57,60%
Féminin Masculin
Figure 2 : Répartition des cas d'exposition
selon le sexe
Tableau I : Répartition des cas selon les
tranches d'age
|
TRANCHE D'AGE
(ans)
|
NOMBRE
|
POURCENTAGE
|
|
0-19
|
687
|
53,2
|
|
20-39
|
333
|
25,4
|
|
40- 59
|
198
|
15,4
|
|
60-79
|
71
|
5,5
|
|
80-100
|
5
|
0,5
|
|
TOTAL
|
1294
|
100
|
Borah Cheick Dangba, thèse de doctorat en médecine,
42ème promotion FMPOS
Tableau II : Répartition des cas selon la
provenance
|
PROVENANCE
|
EFFECTIF
|
POURCENTAGE
|
|
Commune de Ratoma
|
328
|
25,34
|
|
Commune de Matoto
|
271
|
20,94
|
|
Commune de Matam
|
115
|
8,88
|
|
Commune de Dixinn
|
95
|
7,34
|
|
Préfecture de Forecariah
|
52
|
4,01
|
|
Préfecture de Dalaba
|
51
|
3,04
|
|
Préfecture de Dubreka
|
50
|
3,86
|
|
Commune de Kaloum
|
49
|
3,78
|
|
Préfecture de Boffa
|
46
|
3,55
|
|
Préfecture de
Télémélé
|
46
|
3,55
|
|
Préfecture de Kindia
|
44
|
3,40
|
|
Préfecture de Pita
|
42
|
3,24
|
|
Préfecture de Mamou
|
36
|
2,78
|
|
Préfecture de Dabola
|
34
|
2,62
|
|
Préfecture de Kouroussa
|
26
|
2,00
|
|
Préfecture de Macenta
|
6
|
0,46
|
|
Préfecture de Lelouma
|
3
|
0,23
|
|
TOTAL
|
1294
|
100
|
Tableau III : Répartition des cas selon la
profession
|
Profession
|
Effectif
|
Pourcentage
|
|
Elève et étudiant
|
656
|
50,7
|
|
Ménagère
|
193
|
14,9
|
|
La petite enfance
|
156
|
12,1
|
|
Fonctionnaire
|
121
|
9,4
|
|
Marchand
|
72
|
5,6
|
|
Agriculteur
|
65
|
5,0
|
|
Sans emploi
|
24
|
1,9
|
|
Eleveur
|
5
|
0,4
|
|
Agent de santé
|
2
|
0,2
|
|
Total
|
1294
|
100
|
Tableau IV : Répartition des cas selon le
délai mis avant la consultation
DATE EFFECTIF %
Jour de la morsure 88 6,80
Au cours de la première semaine 109
8,42
Au cours de deuxième semaine 148 11,43
Au cours de troisième semaine 298
23,02
Au delà de troisième semaine 651
50,3
Borah Cheick Dangba, thèse de doctorat en médecine,
42ème promotion FMPOS
Tableau V : Répartition des cas selon les
sièges de la lésion
SIEGE DE LA
LESION EFFECTIF POURCENTAGE
Membre inférieur 754 58,3
Membre supérieur 359 27,7
Plus d'un siège 113 8,7
Tête 40 3,1
Dos 14 1,1
Abdomen 14 1,1
Total 1294 100
Tableau VI : Répartition des cas selon le type
de lésion
TYPE DE LESION NOMBRE POURCENTAGE
Griffure 9 0,7
Léchage 5 0,4
Total 1294 100
Tableau VII : Répartition des cas de rage selon
les signes cliniques N =36
SIGNES CLINIQUES EFFECTIF POURCENTAGE
Agressivité 22 61,11
Agitation 18 50
Hallucination 15 41,66
Hyperesthésie 12 33,33
Paralysé et calme 8 22,22
Borah Cheick Dangba, thèse de doctorat en médecine,
42ème promotion FMPOS

N = 97,20%
n = 2,80%
Décédé Guéri
Figure 3 : Répartition des cas selon
l'évolution après la conduite tenue dans une
structure
sanitaire

N = 97,20%
n = 2,80%
Isolation Ambulatoire
Figure 4 : Répartition des cas selon la nature du
traitement
Borah Cheick Dangba, thèse de doctorat en médecine,
42ème promotion FMPOS
Tableau VIII : Répartition des cas selon le
schéma thérapeutique
SCHEMA NOMBRE POURCENTAGE
Zagreb 1086 86,32
Essen 172 13,67
Total 1258 100
Tableau IX : Répartition des cas selon l'animal
en cause
ANIMAL EN CAUSE EFFECTIF POURCENTAGE
Chat 50 3,9
Autre (mouton ; boeuf) 2 0,2
Total 1294 100
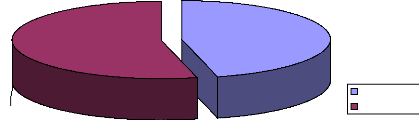
46%
54%
Domestique Errant
Figure 5 : Répartition des animaux selon leur
mode de vie
Borah Cheick Dangba, thèse de doctorat en médecine,
42ème promotion FMPOS
|
|
|
Vacciné
Non vacciné
|
|
|
|
|
n = 12,51%
|
|
|
|
|
|
N = 87,49%
Figure 6 : Répartition selon le statut vaccinal de
l'animal en cause

CHAPITRE IV :
COMMENTAIRES ET DISCUSSION
Borah Cheick Dangba, thèse de doctorat en médecine,
42ème promotion FMPOS
Nous avons réalisé une étude
rétrospectives de type descriptif au service des maladies infectieuses
et tropicales du CHU de Conakry, les cinq différents CMC de la ville de
Conakry en collaboration avec la direction des services
vétérinaires du ministère de l'agriculture et de
l'élevage et les cabinets privés de vétérinaires
sur une période de 8 ans allant du 1er janvier 2000 au 31
décembre 2007consernant la problématique de la lutte antirabique
à Conakry.
Dans notre étude nous avons enregistré 1294 cas
d'exposition à la rage parmi lesquels 36 soit un pourcentage de 2,8% ont
fait la rage.
Nos résultats sont différents de ceux de S. Dao et
coll. dans une étude réalisée au Mali entre 2000 et 2003,
qui ont trouvé sur 5870 cas de morsures, 10 cas de rage.
Cette différence pourrait s'expliquer soit par une
prise en charge précoce des cas de morsure au Mali soit par le fait que
ces animaux mordeurs étaient soit vaccinés soit sains. Aussi il
est à noter que les durées de nos études sont
différentes. En effet notre étude à été
réalisée sur 8 ans tandis que la leur s'est faite sur 3 ans
En Guinée cette fréquence élevée
de cas de rage pourrait s'expliquer par le manque de sensibilisation de la
population sur ce problème. A cela s'ajoute le manque de structures
spécialisées dans la prise en charge des cas d'expositions
à la rage car en effet, la structure de lutte anti rabique qui avait
été mise en place avant les années 2000 n'existe plus que
de nom de nos jours parce que n'ayant plus de local et de financement ; ainsi
les campagnes d'abattage d'animaux errants et de sensibilisation ont
pratiquement cessé. Sans oublier que le coût du traitement varie
entre 490000 et 500000 francs guinéens chose qui n'est pas à la
porté de tous.
Le sexe masculin a été le plus exposé
à la rage ; 745(57,60%) d'hommes pour 549(42,40%) de femmes soit un sex.
ratio de 1,35 pour les hommes.
Nos résultats sont superposables à ceux de
l'Institut Pasteur en France qui dans une étude réalisée
en 2003 à trouvé 55% d'hommes contre 44% de femmes et 1% pour qui
le sexe n'a pas été précisé.
Au Mali, S. Dao et coll. ont trouvé dans leur étude
que le sexe masculin était exposé à hauteur de 66% contre
34% de femme.
Il faut savoir sexe n'est pas un facteur prédisposant
aux expositions. Cependant cette prédominance masculine au cour de notre
étude se justifierai plutôt par le fait que les hommes sont plus
actifs en leur qualité de chef de famille ;ainsi ils sont contact avec
les animaux errant lors de l'exercice de leurs différents
métiers(chauffeur, marchand, éleveur...) .
L'âge de nos patients variait entre 1-89 ans.
Dans notre étude les tranches d'âges les plus
touchées sont respectivement celle de 0 à 15 ans (43,3%) suivie
de celle allant de 15 à 30 ans (25,5%).
Nos résultats sont comparables à ceux de S. Dao
et
coll. au Mali qui ont trouvé dans
leurs études que les tranches d'âges les plus touchées sont
celles allant de 0 à 10 ans (32,1%) et de 10 à 20 ans (29,5%).
La convergence de nos résultats pourrait être
liée par fait que nos conditions de vie sont sensiblement les
mêmes, ainsi la population de ces tranches d'ages n'évalue pas le
risque qu'il y a à s'approcher des animaux surtout errants. Aussi le
manque de vigilance des personnes responsables de la petite enfance dans leurs
jeux avec les animaux est à souligner. Les secondes tranches d'age qui
sont constituées d'adolescents, s'institue en cible
privilégiée des animaux errants en ce sens qu'ils s'amusent
à les provoquer.
La majorité de nos patients résidait à
Conakry, cependant certains de nos patients résidaient dans d'autres
villes du pays.
Dans notre étude la ville de Conakry a
enregistré le plus grand nombre de cas d'exposition rabique car sur 1294
cas d'exposition, 858 (66,30%) sont venus de Conakry.
Les communes de Ratoma et de Matoto sont les plus
touchées avec des pourcentages respectifs de 25,34%et de 20,94%. Les
raisons pourraient êtres que ces deux communes soient des cités
dortoirs où habite un nombre important de la population de la ville de
Conakry. En effet la commune de Ratoma étant la plus vaste, avec de
nombreux points de ventes de nourritures, entretient un nombre
élevé de carnivores dans la rue surtout autours de ces points de
ventes que fréquentent les personnes ; quant à la commune de
Matoto c'est la commune ou les décharges
Borah Cheick Dangba, thèse de doctorat en médecine,
42ème promotion FMPOS
publiques sont contiguës aux habitations, ainsi, pilule
autour de ces habitations un nombre élevé d'animaux errants qui
pourrait mettre la vie des riverains en danger.
En ce qui concerne les autres villes de Guinée, ce sont
les préfectures de Forécariah suivi de celle de Dalaba avec des
pourcentages respectifs de 4,01% et de 3,04% qui ont été les
zones les plus touchées dans notre étude. En fait dans ces zones,
l'agriculture et l'élevage sont les activités principales des
populations qui ; la plupart ayant des chien ou d'autres animaux susceptibles
de transmettre la rage et qui n'ont pas un suivi vaccinal.
Dans notre étude les faibles taux des
préfectures de Macenta et de Lélouma pourrait êtres
liés au fait que ces deux préfectures étant
éloignées de la ville de Conakry, tout les cas d'expositions
à la rage n'ont peut être pas pu être
référé à Conakry où notre étude s'est
réalisé, à cela il faut ajouter l'ignorance de la
population sur le danger des morsures domestiques ou errants non
vaccinés. Aussi nous pourront lier ces faibles taux à la
pauvreté des populations qui fait qu'il est parfois difficile pour ces
populations de se présenter dans une structure sanitaire pour une
prévention ou même pour une prophylaxie post exposition.
Les élèves et étudiants ont constitué
la couche socioprofessionnelle la plus touchée avec un pourcentage de
57,7% suivi des ménagères avec 14,9%.
Nos résultats pourraient êtres liés au
fait que les élèves et étudiants, chemin faisant dans les
deux sens, de la maison à l'école, rencontrent des animaux
errants et n'évaluent pas le risque qu'il y a les provoquer ou à
s'amuser avec eux. Quant aux ménagères, la plupart n'ayant pas un
bon niveau d'étude voir même analphabètes, ignorent la
réalité que constitue le problème de la rage.
Parmi les 1294 cas d'exposition à la rage, plus de la
moitié (651) soit 50,32% ont consulté dans une structure
sanitaire au delà de la troisième semaine après
l'exposition rabique, seulement 88 soit 6,80% ont consulté le jour
même de l'exposition.
Cette consultation tardive pourrait traduire l'ignorance des
populations sur le problème de la rage. A cela pourrai s'ajouter la
grande distance en ce qui concerne nos patient venant des autres villes du pays
et aussi les difficultés pour les
populations à consulter dans une structure sanitaire pour
une prophylaxie post exposition à cause de la pauvreté.
Le membre inférieur est le plus concerné, suivi du
membre supérieur avec des pourcentages respectifs de 58,3% et de
27,7%.
En effet le membre inférieur étant la partie la
plus exposée à la plus part des animaux en cause, il devient la
partie la plus facile à atteindre par ceux-ci ; quant aux membres
supérieurs ils sont atteints généralement lors de la
défense contre ces animaux mordeurs.
Des 1294 cas d'expositions, 1294 (98,9%) sont suite à une
morsure, 9 (0,7%) suite à une griffure 5 (0,4%) suite aux
léchages d'une excoriation ou d'une plaie.
L'on pourrait lier ces résultats au fait que la
majorité de la population ignore que les griffures et les
léchages sont des moyens de transmission de la rage ainsi les personnes
ne jugent pas nécessaires de se faire consulter dans une structure
sanitaire suite à un léchage ou une griffure.
Le nombre élevé de morsure pourrait s'expliquer par
le fait que ces animaux mordent pour se défendre.
Nos résultats sont différent de ceux de S. Dao et
coll. au Mali qui dans leur ont
trouvé que tous les cas d'exposition sont dues à des morsures
d'animaux
La majorité de nos patients qui étaient
enragés avaient présenté les signes cliniques de la rage
furieuse.
En effet, la plupart de nos patients ont
présenté l'agressivité (71,11%), l'agitation (50%), les
hallucinations (41,66%), tandis que 8 de nos patients ont
présenté des signes cliniques de la rage paralytique car ils
étaient calmes et paralysés à leur admission. Il est
à rappeler que tous nos patients se sont présentés avec
une hydrophobie.
Nos résultats sont différents de ceux de S.DAO
et
coll. au Mali dans leur étude qui
avaient rapporté que tous leurs patients malades se sont
présentés avec des signes de la rage paralytique [28].
Des 1294 cas d'exposition à la rage, nos 36 patients
qui ont présenté les signes confirmés de la rage en sont
tous décédés quelques heures à 2 jours après
leur
Borah Cheick Dangba, thèse de doctorat en médecine,
42ème promotion FMPOS
isolation dans l'une de nos structures sanitaires. Les 1258
autres qui se sont présentés dans nos structures sans signes de
rage et qui ont suivi correctement leur traitement post exposition sont tous
guéris. Nos résultats pourraient être liés au fait
que les animaux en cause seraient peut être sains ou peut être que
les génotypes rencontrés dans notre zone seraient sensibles aux
différents vaccins car le virus de la rage a 3 génotypes en
occurrence les génotypes 2 (Lagos bat virus) génotypes 3(Mokola)
et 4(Duvenhage) ne sont pas sensibles aux vaccins
Sur 1294 cas d'exposition à la rage, seulement les
patients qui ont fait la rage ont étés isolés dans nos
différentes structures, cependant tout les autres patients qui ont
été soumis à un traitement l'on été de
façon ambulatoire.
En effet, les patients enragés ont été
isolés dans nos différentes structures par mesure de
prévention car le malade laisser à lui-même dans les rues
peut mordre d'autre personnes qui automatiquement seraient exposés
à la rage. Cependant, les malades suivis en ambulatoire, ne
présentant pas de signes de la rage n'avaient pas besoin d'êtres
hospitalisés pour une prophylaxie post exposition.
La majorité de nos patients (1086) soit 86,32% a
reçu un traitement post exposition a été soumis au
schéma de Zagreb qui consiste en :
4 injections dont 2 le Premier jour du traitement 1 au
7ème jour et 1 au 21ème jour, tandis que
172(13,67%) de nos patients ont été soumis au schéma
d'Essen qui consiste en
5 injections dont 1 au premier jour du traitement, 1 au
3ème jour,1 au 7ème jour 1 au
14ème jour, et 1 au 30ème jour.
Le nombre élevé de patients soumis au schéma
de Zagreb pourrait s'expliquer par la facilité d'application de ce
schéma.
Le chien a été incriminé à hauteur de
96% à l'origine des cas d'exposition rabique suivi du chat avec une
proportion de 3,9%.
En effet le chien est pour la plus part des familles l'animal
le plus aimé car il serait l'ami le plus fidèle de l'homme en ce
sens qu'il le surveille et l'aide à la chasse et le défend ;
à cela il faudra ajouter le nombre élevé de chien errants
dans nos rues et
surtout le manque de vigilance et de surveillance des personnes
vis-à-vis de cet animal.
Nos résultats sont conformes à ceux de S. Dao au
Mali qui dans leur étude ont trouvé que le chien était
à l'origine des cas d'exposition à hauteur de 97,1% suivi du chat
qui était incriminé dans 1,6% des cas [28].
Ils sont aussi comparables à ceux de Rotivel et coll.
dans leur étude réalisée en 2001 en France qui
révélait que le chien était à l'origine des cas
d'exposition à hauteur de 88,09%. Cependant, Selly Essis A.M et coll. en
Côte d'Ivoire rapportaient dans leur étude que le chien
n'était responsable des cas d'exposition qu'à hauteur de 37,77%
[29].
Les animaux errants sont les plus incriminés dans le
processus d'exposition à la rage à hauteur de 53,9% contre 46,1%
d'animaux domestiques.
Nous pourrons lier le nombre élevé d'animaux
errant à l'origine des cas d'expositions rabiques au fait qu'ils ne
soient pas habitués aux passants qui ne sont pas
généralement vigilants face à eux et aussi à
l'absence de volonté politique pour juguler ce fléau .
S. Dao et coll. ; au Mali avaient dans leur étude
rapporté que les chiens errants étaient les plus grands suspects
dans la transmission de la rage.
R. Minkedem et coll. Au Tchad qui ont trouvé dans leur
étude réalisée en 2001 que la transmission de la rage
serait liée à la forte démographie de chiens errants
à N'djamena [2]].
Le constat a été que 87,5% des animaux
suspectés n'étaient pas vaccinés contre 12,5% d'animaux
vaccinés.
Ce qui pourrait s'expliquer dans un premier temps par le fait
que la plupart des animaux errants n'ont aucun suivi médical
vétérinaire et dans un deuxième temps par l'ignorance par
la négligence des propriétaires qui ne s'y intéressent
pas. A cela on pourrait ajouter le coût élevé du suivi
vaccinal de ces animaux qui oscille entre 50000 et 60000 francs
guinéens.
Nos résultats sont superposables à ceux de
l'institut Pasteur de France en 2003 qui trouvé que 85% d'animaux
mordeurs étaient vaccinal inconnu donc supposé non
vaccinés .ainsi de ces différentes études, il ressort que
tout animal errant est considéré comme non vaccinées,
d'où le lien entre la transmission de la rage, le statut vaccinal et le
mode de vie de l'animal en cause.
Borah Cheick Dangba, thèse de doctorat en médecine,
42ème promotion FMPOS

CONCLUSION
ET
RECOMMANDATIONS
CONCLUSION
Au moment où dans les pays développés les
cas de rage humaine sont pratiquement inexistants grâce à la
prophylaxie pré et post-exposition, dans les PED en
générale et particulièrement en Guinée ou notre
étude s'est réalisée, les cas de rage sont encore
d'actualité à cause de l'insuffisance de ces méthodes de
prophylaxies.
Au cours de notre étude les fréquences
d'exposition les plus élevés ont à Conakry,
Forécariah, et Dalaba avec une prédominance dans la tranche
d'âge de 0 à 19 ans.
L'ignorance des populations sur cette question, l'insuffisance
de structures spécialisées pour la prise ne charge et la
sensibilisation de la population surtout le coût élevé du
traitement post exposition, font que la rage devient un véritable
problème de santé publique en Guinée.
Notre étude, bien que connaissant des limites dans sa
réalisation, pourrait servir
de tremplin pour d'autres études couvrant l'ensemble du
pays, permettant ainsid'évaluer l'impact réel de la
rage en Guinée.
Borah Cheick Dangba, thèse de doctorat en médecine,
42ème promotion FMPOS
RECOMMANDATIONS
A la lumière de tout ce qui précède, et pour
essayer d'endiguer le problème de la rage en Guinée, nous
formulons les recommandations suivantes :
>Aux populations
- Eviter de s'approcher des animaux errants ;
- Vacciner les animaux domestiques et suivre leur calendrier
vaccinal ;
- Surveiller les enfants de bas âge dans leurs jeux avec
les animaux domestiques ;
- Consulter dans une structure sanitaire en cas d'exposition
à la rage. >Au personnel de santé
- Savoir les premiers gestes à pratiquer devant tout
cas d'exposition à la rage afin d'empêcher l'évolution vers
une rage (laver la plaie avec de l'eau et du savon détergent ;
- Reconnaître à temps les cas d'expositions à
la rage ;
- Etre capable de référer dans les services
spécialisés pour une prophylaxie post exposition.
>Aux autorités
- Inclure un programme de formation continue des agents de la
santé sur la prise en charge des cas d'exposition à la rage ;
- Faire des campagnes de sensibilisation afin d'informer les
populations sur la réalité de la rage ;
- Organiser des campagnes d'abattage des animaux errants et de
vaccination des animaux domestiques ;
- Insister sur l'importation de vaccins purifiés et les
rendre accessibles à toutes les bourses, dans les officines et dans les
hôpitaux ;
- Réhabiliter la direction des services
vétérinaires pour le bien être de la population ;
- Procéder à une vaccination orale des animaux
errants (appâts).

REFERENCES
Borah Cheick Dangba, thèse de doctorat en médecine,
42ème promotion FMPOS
1. YVES ROBIN Le guide de famille : la rage
numéro 163 Mai 1991 pp 3-31
2. R.MIDEKEM, U. KAYALI, N. YEMNDJ, A.G.NDOUTAMIA,
J.ZINSSTAG
Démographie canine et son importance pour la transmission
de la rage humaine
[MEDECINE TROPICALE 2005] pp53-58
3. FODE LAHYE KEITA ET SEYDOUBA CAMARA
Aperçu général sur la situation de la rage en
Guinée
Direction National de l'élevage ; laboratoire central
vétérinaire de diagnostique ; centre de contrôle des
zoonoses et faunes sauvages] octobre 2000 Pp1-3
4. DGS /BUREAU 5C MALADIES INFECTIEUSES ET
POLITIQUES VACCINALES ET BUREAU DES SYSTEMES
D'INFORMATIONS.8 AVENUE DE SEGUR 75007 PARIS REDACTION : JUILLET 2001 ET
ACTUALISATION JUIN 2005 La rage Pp 1-2
5. PIERRE AUBRY
la rage : Mise à jour du 01/07/2005 [MEDECINE TROPICALE]
PP 1-4
6. MEDESPACE/France-virus 2001 Virus de la
rage. Pp 1-4
7. HERVE BOURHY
Développements récents de
l'épidémiologie des infections à lyssavirus et
conséquence pour l'homme
MEMOIRE présenté le 15 mai 2003pp1-15
8. SANTE-MAYENNE ; WEBPUBLIC.AC-DIJON ; PAGE D'UNSITE
SANTE CANADA PAGE SUR LA SUR LA RAGE DE L'OMS, LISTE DE PLUS RECENTS TAUX
D'INCIDENCE DANS LE MONDE
Les maladies transmises de l'animal à l'homme. Mise
à jour du 13 juin 2003 Pp1-8
9. INTITUT PASTEUR
Epidémiologie et prophylaxie de la rage humaine en France
2003 Pp1- 12.
10. SANTE CANADA 2003 prévention de la
rage pp1-3
11. NIZAR AJJAN
La vaccination rabique
PEDIATRIE, PARIS 2001 PP 1-5.
12. SANOFI PASTEUR COTE D'IVOIRE Rabies PP
1-2.01/03/2000.
13. JC LEMAHIEU ET A.COSTER, FLM La rage.
[VIRUS DE LA RAGE] PP 1-17.
14. ROTIVEL Y., BOURHY H., ROUX A., SEVIN E.
La rage des chiroptères en France. Actualités et
importance en santé publique.
B.E.H., 2001, 39, pp189-190.
15. BOURHY H, SUREAU P (1991)
Méthodes de laboratoire pour le diagnostique de la
rage
Ed commission des laboratoires de Référence et
d'Expertise de l'Institut Pasteur, Institut Pasteur Paris, 197p.
16. BOURHY H, ROTIVEL Y (1995)
Récents développement diagnostiques et
épidémiologie concernant la rage .Le point
vétérinaire, 167, 23-34.52.
17. BROCHIER B.
Epidemiology and elimination of rabies in Western Europe [VET.J]
1998, 156 pp82-90.
18. DAVID D, YAKOBSON B, ROTENBERG D, DVERRES N,
DAVIDSON I, STRAM Y (2OO2)
Rabies virus detection by RT-PCR in decomposed naturally
infected brains .Vet. Microbiol. 87 111-118.56.
19. GOULD AR. HYATT AD. LUNT R, KATTENBELT JA,
HENGSTBERGER S, BLACKSELL SD (1998)
Characterisation of a novel lyssavirus isolated from Pteropid
bots in Australia .Virus. res. 54, 165-187.
Borah Cheick Dangba, thèse de doctorat en médecine,
42ème promotion FMPOS
20. GUYATT KJ, TWIN J, DAVID P, HOLMES EC, SMITH GA ,
SMITH IL, MACKENZIE JS, YOUNG PL ( 2003)
A molecular epidemiological study of Australian bat lyssavirus
J. Gen. Virol., 84, 485-496
21. HIROSE JA, BOURHY H, SUREAU P. (1991)
Retro-orbital route for brain specimen collection for rabies
diagnosis Vet .Record, 129, 291-292
22. JOHNSON N, SELDEN D, PARSON G, FOOKS AR
(2002) European bat lyssavirus type 2 found in Lancashire
Vet.Record 151, 445-446.
23. TORDO N, BOURHY H, SATHER S, OLLO R. (1993)
Structure and expression in baculovirus of mokola virus glycoprotein: an
efficient recombinant vaccine .194, 59-69.
24. WORLD HEATH ORGANIZATION - 1998 Rabies fact
Fact Sheet N° 99 revised June 2001.
25. MINISTERE DU PLAN ET DE LA COOPERATION, MINISTERE DE
L'INTERIEUR ET LA SECURITE
Recensement général de la population et de
l'habitat 1993, N'djamena, Tchad 1995 vol III, tome 9 ,185p
26. S. DAO, AM ABDILLAHI, F BOUGOUDOGO, K TOURE, C.
SIMBE:
Aspects épidémiologique de la rage humaine et
animal en milieu urbain à Bamako, Mali.pp1-4
27. SELLY ESSIS AM, CHAW E, DADOU G, ANGAH A , EDOH V ET
AL
Aspects épidémiologiques de la rage dans le
département d'Abidjan. Pub Mèd Af, 1991, 13-16
28. ROTIVEL Y, GOUDAL M ET SIMON DE FANT A :
Prophylaxie de la rage humaine en France. Mèd Mal inf,
2001, 31,197- 201
29. AUBRY P., ROTIVEL Y.
Comment protéger de la rage les populations vivant en
zone tropicale en 2002 ?
[BULL.SOC. PATHO. EXOT.] 2003, 56, pp52-53
30. E.PILLY 2006 La rage PP515-517
.
.

ANNEXE
Borah Cheick Dangba, thèse de doctorat en médecine,
42ème promotion FMPOS
FICHE D'ENQUETE
I RENSEIGNEMENT GENERAUX
Nom
Prénoms
Age
Sexe Profession
Provenance
Date de la morsure Date d'admission
II ASPECTS CLINIQUES
Motifs de consultations

Examen Physique :
Douleur au niveau de la zone mordue Abattement ou angoisse


Hallucination Aérophobie
Agitation Insomnie


Hydrophobie Hyperesthésie Encéphalite proprement
dite Type de la lésion
Morsure griffures léchage
III ANIMAL EN CAUSE
Chien Chat Autres à préciser

Domestique Errant
Vacciné : OUI NON




Mise en observation OUI NON


Signe de rage pendant la période d'observation OUI NON
Préciser
Période d'observation ;
IV ASPECT THERAPEUTQUE
Conduite tenue avant l'admission à
l'hôpital

Vétérinaire Tradipraticien médecin rien


Conduite tenue pendant l'hospitalisation
Vaccinothérapie Sérothérapie
Protocole


IM ESSEN ZAGREB

ID OXFORD THAI RED CROSS
V EVOLUTION

Guéri Evade Décharge DCD
Borah Cheick Dangba, thèse de doctorat en médecine,
42ème promotion FMPOS
| 


