|
|
Environnement
socioculturel et réflexion
éthique en médecine
néonatale
Mémoire de DIU Présenté par Mourad
Ouchtati
Sous la direction du Dr Perrine Malzac
|
|
Année 2008-2009
|
|
DIU Ethique et pratiques médicales Responsable Pr.
Jean-Robert Harlé
|
Faculté de Médecine de
Marseille

3
Mémoire de DIU
Présenté par Mourad Ouchtati
Environnement socioculturel et réflexion
éthique en médecine néonatale
Sous la direction du Dr Perrine Malzac
DIU Ethique et pratiques médicales Année 2008-2009
Faculté de Marseille Responsable Pr. Jean-Robert Harlé


65
Table des matières
|
Table des matières
|
3
|
|
|
Avant propos
|
|
4
|
|
Dédicaces
|
|
5
|
|
Remerciements
|
|
6
|
|
Résumé
|
|
8
|
|
Introduction
|
|
11
|
|
Anthropologie médicale
|
|
13
|
|
Concepts de représentation et de causes de la maladie
|
|
16
|
|
Itinéraires thérapeutiques
|
|
18
|
|
Description du milieu socioculturel de la Guadeloupe
|
|
19
|
|
Situation géographique
|
|
19
|
|
Histoire
|
|
21
|
|
Langues
|
|
23
|
|
Religions
|
|
25
|
|
Croyances et rites
|
|
25
|
|
Ethique en médecine néonatale
|
|
29
|
|
Particularités du nouveau-né
|
|
29
|
|
Obligations de l'équipe soignante
|
|
32
|
|
Situations rencontrées
|
|
32
|
|
Information des parents
|
|
33
|
|
Le cadre institutionnel
|
|
35
|
|
Découverte du service de néonatalogie par les
parents
|
|
36
|
|
Relation parent/enfant/soignant
|
|
37
|
|
Questionnement éthique
|
|
38
|
|
Expérience du service dans la prise en compte des
spécificités
|
|
42
|
|
socioculturelles
|
|
1ère étude concernant les parents
|
|
44
|
|
2ème étude concernant les soignants
|
|
46
|
|
Analyse et réflexion
|
|
50
|
|
Conclusion
|
|
54
|
|
Bibliographie
|
|
56
|
|
Annexe 1
|
|
59
|
|
Annexe 2
|
|
60
|
|
Annexe 3
|
|
64
|

Avant propos
Ce mémoire réalisé dans le cadre du DIU
« Ethique et pratiques médicales » est aussi pour moi
l'occasion de faire partager l'expérience formidable qui m'a
été donné d'exercer la pédiatrie néonatale
pendant près de 6 ans dans un environnement socio culturel qui
m'était totalement étranger, la Guadeloupe.
L'intérêt que j'accorde depuis toujours à la relation
soignant-soigné s'est trouvé confronté à un milieu
socio culturel spécifique et les soignants ou les parents que j'ai pu
côtoyer, m'ont enrichi en me faisant prendre conscience que la
médecine occidentale que j'avais apprise était incomplète
si on ne faisait pas l'effort, à chaque fois que l'on est
confronté à une demande médicale, de situer le contexte
environnemental. Il s'agit de privilégier l'écoute de l'autre.
Les quelques notions d'anthropologie, sont le fruit d'une
recherche autodidacte et je m'excuse par avance auprès des
anthropologues de métier des manquements à l'analyse des
données.

65
Dédicaces
Je dédie ce travail à mon épouse Nadia et ma
fille Myriam Inès.

Remerciements
Je remercie Le Dr Perrine Malzac pour son suivi et son
orientation tout au long de la réalisation de ce mémoire.
Je remercie les infirmières, puéricultrices,
auxiliaires de puériculture et cadres de santé qui ont bien voulu
participer à l'enquête concernant les soignants.
Je remercie le groupe de réflexion sur l'éthique
dont chaque membre, dans son domaine respectif et grâce à son
expérience, a permis de faire évoluer notre prise en charge des
situations difficiles.
Dr Aude Abrial, pédiatre;
Dr Henri Bataille, pédiatre;
Frédérique Bouyssou, juriste;
Christelle Cabrera, Secrétaire; Oliviane
Didon, cadre de santé; Dr Anne Dios,
pédiatre;
Michel Dorville, directeur de service
médico-social;
Dr Dany Ducosson, pédopsychiatre;
Jacques Dumont, historien;
Dr Abdellah Elgellab, pédiatre;
Sylvain Ferez, anthropologue-sociologue;
Albert Flagie, anthropologue;
Pr Eustase Janky,
gynécologue-obstétricien;
Dr Marylin Lackmy-Port-Lys,
généticienne; Dr Christophe Laplace,
chirurgien;
Marie Agnès Margotonne,
puéricultrice; Dr Sophie Monneret, pédiatre;
Aurore Nébor, secrétaire;
Jérôme Pruneau, ethnologue;
Maguy Pulval-Dady, psychologue clinicienne;
Dr Jean-Marc Rosenthal, pédiatre;
Dr Anna Sevestre, pédiatre;

65
Jihane Toughza, interne;
Laurence Veros, psychologue.
Karen Waloch, psychologue clinicienne;
Je remercie tous les intervenants au DIU dont les
présentations étaient d'un apport inestimable dans ma
réflexion sur la dimension humaine de mon métier et notamment les
Pr Harlé, Pr Le Coz et Pr Mattei.
Enfin, l'enquête concernant les parents n'aurait pu
être réalisée sans l'aide de Maguy Pulval-Dady psychologue
clinicienne, qui a conduit les entretiens et à ce titre, je la remercie
chaleureusement.

Résumé
La pratique médicale est le domaine où la
réflexion éthique est présente dés la rencontre
soignant-soigné. Celle-ci est un questionnement de tous les instants.
Elle débute depuis l'information du malade et tout au long du processus
décisionnel, jusqu'à la décision elle-même. Cette
décision n'est pas uniquement basée sur des données
scientifiques médicales pures mais tient compte de tout l'environnement
socioculturel et affectif du patient.
Nous rapportons notre expérience de la confrontation
d'un savoir médical avec un environnement composé de croyances et
de convictions religieuses qui pourrait nous déstabiliser dans notre
exercice. Le milieu choisi est le service de néonatalogie particulier
par la proximité de la pathologie et de la naissance et par la relation
triangulaire patient/parent/soignant.
Notre recherche de bienfaisance ne doit pas nous faire
considérer que les concepts de représentation de la maladie qui
sont différents des nôtres doivent être ignorés ou
combattus.
A partir de deux enquêtes réalisées
auprès des soignants et à partir d'une recherche bibliographique,
nous mettons en exergue le caractère multiculturel de la
société guadeloupéenne empreinte de religions mais aussi
de croyances d'origine Africaine, Indienne, Européenne et
Amérindienne.

65
Mots clés : Croyances, éthique, Guadeloupe,
néonatalogie, pratiques médicales, religion, rites.

La question
est de savoir sile principe de
bienfaisance
peut
transcender
les spécificités culturelles.
Didier Sicard Président
du Comité Consultatif National d'Ethique, Paris, France

65
Introduction
Lorsque l'on aborde la réflexion éthique en
médecine néonatale, on pense généralement aux
dilemmes suscités par les situations les plus cruciales : Interventions
aux limites de la viabilité, décision d'abstention ou
d'arrêt de soin. Dans la pratique quotidienne de cette discipline, on
constate qu'elle n'est pas confinée à cela mais qu'elle est une
réflexion de tous les instants. Elle impose un questionnement sur les
devoirs à l'égard des patients, la cohésion et la
cohérence des équipes, le souci de concilier les contraintes
socioculturelles et médicales.
Nous avons voulu par ce travail décrire notre
expérience de la confrontation de notre savoir médical avec un
milieu socioculturel qui nous était en partie inconnu.
Nous décrirons pour cela le cheminement qui nous a
amené à partir d'un groupe de réflexion au sein du service
de réanimation néonatale du CHU de Pointe à Pitre,
à créer une association dont la finalité est de structurer
notre démarche, la faire partager par tous les soignants et s'enrichir
de compétences et de points de vue extérieurs au monde
médical. De ces discussions et des échanges de nos
expériences est apparue la spécificité de l'environnement
socioculturel Guadeloupéen.
Nous rapportons également les résultats de deux
études
réalisées par questionnaire aux parents et aux
soignants

permettant de mieux comprendre la place des croyances et des
rites dans la pratique médicale.
Après une présentation de la Guadeloupe dans son
contexte historique géographique et socioculturel, nous avons par ce
travail, voulu faire le point sur l'importance de l'éthique en
médecine néonatale et répondre à 3 questions :
> Quelle est l'importance des rites et des croyances
chez les parents Guadeloupéens confrontés
à une pathologie grave à la naissance de leur enfant ?
> Y a-t-il une opposition entre la médecine
officielle et les interprétations ou soins prodigués faisant
appel à la culture traditionnelle ?
> Comment gérer les situations où
manifestement l'attitude parentale peut gêner la prise en charge
médicale classique ?

65
Anthropologie médicale
Fondée sur l'observation des comportements humains,
l'anthropologie révèle en effet une grande variété
dans la manière dont les hommes, d'une société à
l'autre, et même au sein d'une même société, se
représente la maladie.
Le principal apport de l'anthropologie n'est pas d'accumuler
des connaissances sur les autres mais plus, d'adopter une attitude de
distanciation par rapport à son propre environnement culturel.
Avec l'expérience, les soignants acquièrent un
savoir relationnel précieux bénéfique aux patients. Je
donnerai pour exemple, l'attitude que l'on peut avoir vis-à-vis des
situations de pathologies graves potentiellement mortelles. Quelles sont les
attitudes à adopter ? Quels sont les mots à ne pas dire car
certains peuvent avoir un impact important qui perdure à très
long terme, des attitudes vis-à-vis du toucher et de l'odorat par
exemple peuvent choquer les patients. Les parents qui nous présentent
leur enfant et à qui on passe la main sur la tête peuvent mal
percevoir ce geste interprété comme la tentative de lui prendre
son intelligence. De même certains pensent que couper les cheveux de leur
enfant, ce qui peut arriver lors du soin pour poser une voie veineuse sur le
cuir chevelu, risque de le rendre idiot.
Autre exemple, on devra éviter d'accueillir des parents
avec un « bonjour ! » alors que leur enfant vient de
décéder.


65
Les ethnologues de l'aire caraïbe témoignent de
modèles de salutations dont la forme est directement liée
à la peur de la sorcellerie ; Jean Benoist (1)dans « L'archipel
inachevé 1972 » dira qu'à Sainte-Rose, une commune de
Basse Terre, « un adulte qui voudra complimenter une mère sur
la beauté ou l'intelligence de son enfant devra éviter d'exprimer
directement sa pensée, dira plutôt son contraire, afin
d'écarter la possibilité qu'un esprit jaloux, se saisissant de la
parole prononcée, attire la malchance sur l'enfant et afin qu'il ne soit
pas suspect lui-même d'hostilité déguisée.
»
Ce savoir est à revaloriser car une mauvaise attitude
peut finir par devenir préjudiciable à la relation,
soignant-soigné. Cette démarche qui consiste de passer de
l'attitude de jugement par rapport à une croyance ou un rite à
l'observation et l'écoute est difficile à acquérir. Elle
est surtout déstabilisante pour le soignant car elle remet en cause ses
certitudes et sa suprématie. Didier Sicard (2) déclarait à
un colloque intitulé : Pratiques soignantes, éthique et
sociétés : impasses, alternatives et aspects interculturels,
« Le témoin de Jéhovah qui refuse la transfusion que je lui
propose, remet-il en question ma maîtrise médicale, ou blesse-t-il
mon altruisme ? La réponse n'est pas forcément du
côté de la prise en compte de l'Autre !, elle est plutôt
dans le rejet d'une altérité singulière bousculant mes
certitudes médicales alors qu'elle devrait peut être se situer du
côté de la souffrance
d'une décision de notre Humanité
brisée dans son unité indistincte. »
Cette difficulté est encore accentuée chez les
infirmières de part leur proximité des malades et de leurs
conditions de travail notamment dans les situations où le pronostic est
très défavorable et que le décès ne survient pas
rapidement. Si la cohésion de l'équipe n'est pas assurée
et que l'information ne circule pas correctement entre ses membres, certains
soignants peuvent ne pas comprendre la finalité des soins assurés
alors que le pronostic vital a été jugé comme compromis.
Ils ne peuvent parfois pas comprendre certains parents qui, malgré les
informations médicales données, se mettent à faire part de
croyances et de la mise en place de rites qui paraissent dérisoires.
Mais il faut distinguer le savoir et la croyance. Cette dernière est
nécessaire pour adhérer à la connaissance.
Pour Jean-Noël Dumont, philosophe, « la croyance
est toujours la rencontre d'une liberté et d'un abandon, c'est se mettre
en gage donc s'engager et ouvrir un espace de confiance sans soupçon ni
crainte. »
Nous avions eu à maintes reprises dans le service, le
sentiment que les soignants non seulement infirmières mais aussi
médecins avaient le souhait de hâter certaines décisions
médicales en raison de lésions neurologiques graves. Quand on
essaye de savoir la raison on retrouve comme réponse, la hantise de la
souffrance des parents,

l'idée de l'inutilité des soins apportés
et la peur que les parents s'attachent à leur enfant et qu'ils se
mettent à espérer une guérison.
Les parents ont dans ses situations, bien compris la
gravité de la pathologie mais ils mettent en place des mécanismes
pour surmonter cette souffrance. Ils parlent de destin et de volonté
divine, ils font appel à leur foi et à leur famille. Tant que la
décision d'arrêt de soin n'est pas décidée par les
soignants et n'a pas été envisagé avec les parents, ils
peuvent faire appel à diverses croyances pour expliquer et mettre en
place des traitements issus de la tradition.
Pour les soignants, ils se doivent d'écouter et
d'observer les patients et leurs représentants mais également
s'interroger sur le bien fondé de leurs propres modèles et
habitudes professionnelles. Ils ne doivent pas considérer comme
marginaux tous les aspects symboliques qui accompagnent le soin tant du
côté du soignant que du soigné.
Nous décrirons une partie de ces croyances et rites en
Guadeloupe.
Concepts de représentation et de causes de la
maladie
Dans chaque société humaine il existe une
conception du corps et des perturbations qui peuvent l'atteindre. La maladie
est le résultat d'une action qui peut être extérieure,
naturelle voire surnaturelle. Il en découlera un schéma
thérapeutique que nous aborderons dans le paragraphe suivant.

65
Nous allons tout d'abord décrire de façon
schématique cette conception en Guadeloupe en donnant quelques exemples.
Il existe en Guadeloupe, une conception humorale du corps reposant sur le
principe de la circulation des fluides et sur celui de classification des
éléments de l'univers selon la qualité chaud ou froid.
S'y ajoute une vision mécaniste du corps. La
cohésion interne du corps pouvant être ébranlée par
le déplacement d'un ou de plusieurs éléments de
l'organisme. Ceci peut survenir à la suite d'un choc ou d'un effort
physique.
Le « bouket » (boule de chair ou os situé au
niveau du plexus solaire à l'extrémité du sternum) peut
tomber ou s'enfoncer provoquant l'ouverture de « l'estonmak » (partie
pectorale comprenant le coeur et les poumons) et parfois l'écartement
des côtes et engendrant une maladie appelée « Blès
»).
Le corps est également soumis aux influences du monde
surnaturel. Là interviennent les tensions sociales et on retrouve la
jalousie déclenchée par une réussite sociale. L'individu
jaloux fait appel au voyant « gadédzafé » qui envoie
une maladie à l'individu jalousé (3)
On observe alors que, en plus des causes données par le
médecin (hypertension artérielle, intoxications, infection,
anomalies génétiques etc.) expliquant la survenue de la
pathologie, se glissent des théories étiologiques telles la
mauvaise relation avec son entourage, des causes religieuses (destin,
volonté ou punition divine, la

malédiction transgénérationnelle etc.)
mais également le « quimbois », la jalousie etc.
La maladie apparaît tantôt comme une agression
exogène, tantôt comme une punition. Dans cette perspective, la
santé devient alors un sujet d'interprétation morale et
religieuse (4).
Itinéraires thérapeutiques
En fonction des représentations de la maladie des
parents influencés par les croyances et la religion, de la pertinence de
l'information donnée aux parents, du discours médical, du type de
pathologie survenue, se met en place un itinéraire thérapeutique
particulier. C'est grâce à la qualité d'observation et
d'écoute du soignant que celui-ci pourra savoir si cet itinéraire
va favoriser la guérison sans déstabiliser la famille ou au
contraire la gêner.

65
Description du milieu socioculturel de la Guadeloupe
Pour une description plus complète on peut se
référer à l'article de Jean Benoist « Les Antilles
» (5).
La Guadeloupe est une île de métissage entre
l'Europe, l'Afrique et l'Inde.
Ce métissage n'est pas uniquement dans l'apparence
physique mais aussi dans l'art et la culture.
Situation géographique
La Guadeloupe est un archipel de l'hémisphère nord
situé dans les Caraïbes. (Annexe 1)
Avec une superficie de plus de 1600 km2 l'archipel de
la Guadeloupe se compose des îles suivantes : (Figure 1)
La Guadeloupe proprement dite qui est composée de 2
îles distinctes séparées par un bras de mer
n'excédant pas 200 mètres de large appelé la
Rivière salée, La Désirade, Marie Galante, Les Saintes et
Petite Terre.
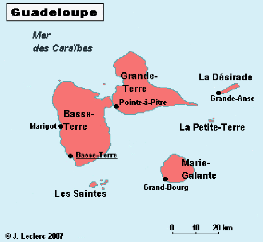

Figure 1: Archipel de la Guadeloupe (6)

65
Histoire
La Guadeloupe (Gwadloup en créole) fait partie des
Antilles françaises et constitue, depuis 1946, un département
français d'outre-mer.
Comme la plupart des îles des Petites Antilles, elle a
été visitée dés que l'homme a appris à
naviguer, c'est à dire il y a 4 000 à 5 000 ans. Des outils, dont
l'ancienneté est estimée à 4000 ans avant notre ère
et attribués aux « Ciboneys » (un peuple amérindien
venu de l'ouest du Venezuela et de l'île de Trinidad), ont
été retrouvés dans les Caraïbes et notamment en
Guadeloupe.
Les premiers signes d'occupation de la Guadeloupe datent
d'environ 300 avant JC : Ce sont les Arawaks qui furent ensuite
exterminés par les Caraïbes. Ces peuples sont tous deux originaires
du Venezuela. Les Indiens Caraïbes donnèrent le nom de «
Karukéra » à l'île (île aux belles eaux). Ces
tribus vont rencontrer les premiers Européens débarqués
sur l'île.
L'Amiral Christophe Colomb débarque le 4 Novembre 1493
et la baptise « Guadalupe » nom du monastère royal de
Santa-Maria de Guadalupe en Espagne. L'île n'est pas immédiatement
suivie d'une colonisation par les européens principalement en raison de
l'absence de gisements aurifères.
Les Français arrivés en 1635 vont quasiment
exterminer les

Amérindiens et en 1640, signent un traité de
paix avec les Caraïbes. Commence alors l'importation des esclaves par
centaines à partir de 1641. En 1656 la Guadeloupe compte 3000 esclaves
noirs et cette population va augmenter rapidement pour atteindre 6323 personnes
en 1664. De 1691 à 1703, les Anglais occupèrent la Basse-Terre et
Marie-Galante. Les nouveaux maîtres amenèrent en Guadeloupe 18 000
esclaves supplémentaires utilisés au développement de la
Grande-Terre. Après que la Guadeloupe fût dotée en 1787
d'une assemblée coloniale acquise aux intérêts des
planteurs, la population des esclaves noirs augmenta considérablement et
passa à 90 000 Noirs contre 14 000 Blancs et 3000 affranchis. On estime
que, entre 1650 et 1850, la France aurait importé 290 000 esclaves en
Guadeloupe.
Ces esclaves d'origines diverses apportent leurs langues et
leurs coutumes ancestrales qui au contact de la langue française
aboutissent à la création de la langue créole et de sa
culture.
La première abolition de l'esclavage eu lieu le 4
février 1794 mais elle fut remise en question par Napoléon
Bonaparte. Après une période de rébellion des
Guadeloupéens qui se battaient pour garder leur liberté, celle-ci
aboutit à la signature du décret d'abolition le 27 avril 1848.
La culture Guadeloupéenne contemporaine est devenue le
prototype de la société multiculturelle.

65
Langues
Selon les estimations d'Ethnologue (7), sur une
population de 444 515 habitants, les langues maternelles seraient
réparties de la façon suivante:
|
Langue
|
Locuteurs
|
Pourcentage
|
|
Créole guadeloupéen
|
430 000
|
96,7 %
|
|
Créole haïtien
|
12 000
|
2,7 %
|
|
Français
|
7 300
|
1,6 %
|
|
Anglais
|
200
|
0,0 %
|
Le groupe Joshua Project estime la population à
448 000 habitants en 2008, avec la répartition linguistique suivante:
|
Groupe ethnique
|
Langue maternelle
|
Locuteurs
|
Pourcentage
|
|
Guadeloupéens créoles
|
créole guadeloupéen
|
332 000
|
74,1 %
|
|
Guadeloupéens mixtes
|
créole guadeloupéen
|
88 000
|
19,6 %
|
|
Haïtiens
|
créole haïtien
|
12 000
|
2,6 %
|
|
Français (blancs)
|
français
|
8 800
|
1,9 %
|
|
Indiens tamouls
|
tamoul
|
4 400
|
0,9 %
|
|
Autres
|
----
|
2 000
|
0,4 %
|
|
Arabes syriens
|
arabe leventin du Nord
|
700
|
0,1 %
|
|
Dominicains
|
espagnol
|
500
|
0,1 %
|
|
Total
|
|
448 000
|
100 %
|
Il ressort de ces estimations que la grande majorité
des
habitants de la Guadeloupe parle le créole guadeloupéen

comme langue maternelle. En réalité, presque
tous les habitants parlent le créole guadeloupéen (et, pour les
immigrants, le créole martiniquais ou haïtien) comme langue
maternelle et le français comme langue seconde.
Le créole est omniprésent mais sociologiquement
minoritaire. Selon l'environnement social, l'attitude que prend chaque individu
face à lui varie.

65
Religions
La population est majoritairement catholique à 94 %, 3
% sont hindous et de cultes africains, 2% Témoins de Jéhovah et
1% protestants.
Nous citons ici quelques pratiques religieuses sans pour cela
revendiquer l'exhaustivité.
La Toussaint : Le soir, parents et amis se rendent au
cimetière et allument des milliers de cierges et de bougies. Noël :
Les rythmes créoles donnent aux chants religieux un accent très
particulier.
Pâques : Cette fête dure 3 jours ; Le Vendredi
Saint, de longues processions se déroulent en direction des calvaires.
Le Lundi de Pâques la famille et les amis se retrouvent au bord de l'eau
pour se baigner et jouer de la musique.
Les fêtes patronales : chaque année, les communes
célèbrent les Saints de leurs églises au rythme des
tambours
Les cérémonies hindoues : Même
christianisée la communauté hindoue a conservé un certain
nombre de rites sacrificiels (poules, cabris, moutons) dédiés
à la déesse « Mayinmin »
Croyances et rites
Les traditions africaines ont joué un rôle
prépondérant à
coté de la magie que les
Européens ont importée en même

temps que le christianisme.
La culture Caraïbe présente avant l'arrivée
des premiers explorateurs, résultait déjà d'un
métissage de la culture Arawak. La médecine d'inspiration magique
et sacrée avait pour conception que la maladie est un châtiment
infligé par un dieu ou un démon. La thérapeutique du
sorcier consistait à extraire du corps divers objets
matérialisant la possession démoniaque. Les Indiens Caraïbes
employaient des herbes dans des bains rituels qui sont encore utilisés
tels quels de nos jours.
Le brassage important entre les différentes ethnies de
l'ouest de l'Afrique ne permet pas de rapporter un élément
antillais à telle ou telle origine africaine. Il est noté la
croyance à des esprits humains ou non qui provoquent les maladies et qui
sont la résultante d'une agression, d'une punition ou d'une vengeance
d'un tiers.
Parmi les esclaves, des sorciers africains avaient repris leur
activité de manière clandestine et certains se
spécialisèrent ; Les « quimboiseurs » dans
l'utilisation des poisons et les « séanciers guérisseurs
» dans la guérison.
Les apports hindous arrivèrent quand les planteurs, en
manque de main d'oeuvre à l'abolition de l'esclavage firent appel
à des indiens. Pour ceux-ci, il n'y a pas opposition entre esprit et
matière. Certains séanciers invoquent des divinités
hindoues (Ganesha, Shiva, Bigma dans leurs rituels).
Actuellement la conception de la maladie est qu'elle n'est

65
pas fortuite et qu'elle peut être due à un
péché parfois commis par un membre de la famille, à une
malédiction ou au non respect de tabous.
Une des formes de sorcellerie admise par la population est le
quimbois (tchinbwa) (8) (9). Ce terme viendrait d'un mot africain,
kimboé, désignant des sortilèges.
Certains êtres ou objets surnaturels doivent être
connus car faisant partie de l'imaginaire collectif (10).
Les Zombis (morts vivants) : Individus mis en état de
mort apparente par les quimboiseurs et ramenés à la vie
après leur enterrement.
La diablesse : Femme d'une beauté exceptionnelle qu'on
peut rencontrer dans la forêt la nuit ou dans les bals nocturnes,
séduit les hommes jeunes et leur fait des demandes qu'ils doivent
satisfaire immédiatement sinon elle peut les tuer.
Les gens gagés : appelés ainsi car ils ont mis
en gage leur âme au diable
Les volants : désignent une vieille sorcière se
dépouillant de sa peau la nuit et s'envole comme une
boule de feu pour boire le sang de ses victimes. L'oiseau blanc est une autre
figure volante.
Le cercueil vivant : se déplace la nuit mais effraie.
Si on l'interrompt, l'objet se transforme en humain qui meurt dans d'atroces
souffrances à la lumière du jour.
Le morphoisé : est un homme ou une femme qui a

conclu un pacte avec le diable pour se transformer en un
animal de son choix.
Le lutin ti sapoti : est un enfant pleureur qui attire la
compassion des adultes mais s'il vient à être porté, il se
transforme en géant, assoiffé de vengeance et de pouvoir.
Le dorlis : être masculin invisible pouvant s'introduire
la nuit par le trou de la serrure dans les chambres des jeunes femmes. La
parade la plus célèbre est la culotte noire à l'envers.
Pour comprendre les thérapeutiques traditionnelles il
faut savoir que le « séancier » est celui qui peut
défaire le travail du « quimboiseur » par une
thérapeutique naturelle ou des actions magiques. Le séancier peut
être voyant et on le nomme « gadédzafé » (qui
regarde les affaires).
Les prescriptions associent le plus souvent des traitements
à base de plantes à des formules magiques : prières,
neuvaines, contre charme.
Les bains démarés sont des bains qui servent
à délier une personne d'un sort. Ils sont entourés de
rituels très importants.
Des rites de protègement, telle la plantation de
plantes autour des cases à la campagne, permettent d'éloigner les
malfaisants (11).
La grossesse et l'accouchement sont également
entourés de beaucoup de croyances, de légendes et de mythes.

65
Ethique en médecine néonatale
Particularités du nouveau-né
Il ne peut prendre de décision par lui-même.
Cela a des implications sur certaines décisions qui
impliquent le devenir à long terme. La poursuite d'une
réanimation en présence de lésions
cérébrales graves peut être prise en raison d'un refus des
parents de tout arrêt de soin. Le nouveau-né ne pouvant donner son
avis, si l'équipe médicale prend une décision contraire
elle le fera en pensant que le handicap que l'enfant aura ne justifie pas sa
survie.
De même on peut être devant une situation inverse
avec un risque de handicap qui pour les médecins n'est pas très
important mais qui est insupportable pour les parents qui vont demander
l'arrêt de « l'acharnement thérapeutique ». Le
nouveau-né est ici aussi sujet à la subjectivité des uns
et des autres mais son avis ne peut être obtenu.
Il peut être extrêmement prématuré
et donc la question de sa viabilité peut surgir (12).
La limite de viabilité est fixée par
l'Organisation Mondiale de la Santé à 22 semaines et/ou 500
grammes. Tous les prématurés naissant à ces termes ou
poids ne sont pas égaux et le contexte de la naissance (chorioamniotite,
retard de croissance associé, maturation pulmonaire etc.) va
également intervenir dans cette viabilité et la

décision d'une prise en charge active. Actuellement la
réanimation d'attente, en présence de signes de vitalité
à la naissance et d'un contexte favorable, est pratiquée dans
notre service pour les ages gestationnels compris entre 24 et 25 semaines. Au
delà de 25 semaines tous sont pris en charge. Avant 24 semaines le
contexte de naissance, l'histoire parentale et leurs souhaits sont pris en
compte tout en sachant que le pronostic vital à ces âges est
très compromis.
Des décisions peuvent avoir été prises
avant la naissance. Nous sommes parfois informés avant la naissance de
pathologies graves sans espoir thérapeutique (Anomalies
cérébrales ou cardiaques). La décision d'interruption
médicale de la grossesse est proposée au couple mais ils peuvent
demander à poursuivre la grossesse. Il s'agit parfois d'un déni
de la pathologie anténatale ou d'un espoir que les médecins se
soient trompés mais parfois il s'agit pour eux d'un refus du foeticide
qui est incompatible avec leurs convictions.
Une des particularités de la médecine
pédiatrique et surtout néonatale est que le soigné ne
décide pas pour lui. La prise de décision est rendue parfois
complexe par la relation triangulaire parent enfant soignant.
L'objectif du soin est de guérir le patient ou du moins
soulager sa souffrance mais aussi de s'assurer du bien être des parents.
On le voit bien dans les cas où l'enfant peut être sauvé
mais avec des séquelles tellement importantes

65
que les parents devront réorganiser complètement
leur vie pour s'en occuper. Le principe de bienfaisance à court terme
pour l'enfant, conduit à long terme à une situation de souffrance
pour les parents qui peuvent en vouloir à l'équipe
médicale de s'être acharnée pour rien.
Le statut juridique du nouveau-né, s'il est celui de
toute personne à partir du moment où il est déclaré
vivant et viable, a bénéficié de dispositions
particulières (Loi n° 2005-370 du 22 avril 2005 relative aux droits
des malades et à la fin de vie dite loi Leonetti et Décret
n°2006-120 du 6 février 2006)
Il existe donc toujours une séparation radicale entre
la condition foetale et la condition néonatale en droit français,
mais au-delà de cet aspect, la naissance permet la reconnaissance de
l'enfant par ses parents. Même si en période anténatale le
couple a pu déjà voir son futur enfant par le biais des
échographies, ce n'est vraiment qu'à la naissance, par le
croisement des regards entre l'enfant et ses parents, que sa condition va
changer. Emmanuel Lévinas (13) affirme qu'en définitive,
le surgissement du visage nous convoque à la responsabilité de ce
visage. « Autrui me concerne avant toute dette que j'aurais
contractée à son égard, je suis responsable de lui
indépendamment de toute faute commise vis-à-vis de lui. Cette
relation où l'obligation à l'égard d'autrui prime tout ce
que je pourrais attendre de lui est essentiellement asymétrique
». C'est donc la naissance et la rencontre avec

ce visage qui va changer la condition du foetus et non pas
l'âge gestationnel.
On passe par trois phases : la « naissance » quand
la mère sent son enfant bouger et le voit à l'échographie,
la « connaissance » au moment de l'accouchement et la «
reconnaissance » après avoir établi une relation avec
lui.
Cette reconnaissance est perturbée en période
néonatale si l'hospitalisation a eu lieu avant que l'enfant rentre
à domicile. Il peut y avoir alors des problèmes d'attachement
altérant le lien parent enfant.
De cette spécificité du nouveau-né
découle la notion que sa vie devrait toujours être
respectée, alors que celle du foetus peut être interrompue dans
certains cas.
Tous ces éléments font que la réflexion
éthique est unique dans ce domaine de la médecine.
Obligations de l'équipe soignante
Situations rencontrées
Nous n'aborderons pas ici la période anténatale
qui n'est pas le sujet de ce travail mais il faut garder à l'esprit que
les équipes en charge du nouveau-né ont pu déjà
entamer un travail auprès des parents pendant la grossesse pour les
informer d'éventuelles pathologies. La prise en charge post natale vient
poursuivre cette démarche.
On distinguera la période pernatale en salle de
naissance
où l'on peut être amené à
réaliser des manoeuvres de

65
réanimation pour un mauvais état à la
naissance ou du fait d'une prématurité parfois extrême.
Il peut s'agir également de la découverte d'une
malformation non diagnostiquée pendant la grossesse.
La période postnatale peut nécessiter des
techniques de soins sophistiquées parfois pendant plusieurs semaines.
Information des parents
Celle-ci commence des la première rencontre. Elle est
une obligation légale et doit permettre de situer les parents dans la
relation soignant/enfant/parent, favoriser l'attachement et éviter le
sentiment de culpabilité.
L'information doit être claire, loyale et
appropriée (Article 35 et 36 du code de déontologie et charte du
patient hospitalisé, titre 33).
Cette information doit se poursuivre tout au long de
l'hospitalisation permettant de s'assurer de la bonne compréhension des
parents et d'instaurer un climat de confiance permettant le dialogue. Le
respect de ces obligations est difficile. Plusieurs fois le fait d'aborder les
risques encourus par un prématuré (infection, hémorragie
cérébrale, leucomalacies, transfusions sanguines etc.) m'a
été reproché par des parents qui voyaient en moi celui qui
apportait que de mauvaises nouvelles. Ils préféraient
s'entretenir avec d'autres soignants qui ne leur montraient que les
éléments positifs. Dans d'autres cas, les parents peuvent se
fixer sur un élément de l'information. Il nous

arrive de signaler l'existence d'une hémorragie
cérébrale de grade I et de préciser que le pronostic est
favorable. Dans certains cas ils peuvent considérer que leur enfant sera
de toute façon handicapé et ce n'est que l'évolution
favorable à long terme et les consultations ultérieures qui vont
les rassurer.
La complexité de l'information en néonatalogie et
la nécessité de sa cohérence en font un exercice
difficile.
C'est au cours des différentes entrevues que l'on peut
connaître le cheminement des parents et parfois réaliser qu'ils
ont emprunté un itinéraire thérapeutique particulier. En
effet ils peuvent, malgré leur adhésion entière à
la médecine scientifique, avoir mis en place d'autres stratégies
thérapeutiques faisant appel à la culture traditionnelle.
Dans d'autres cas, certains traitements proposés
peuvent aller à l'encontre de convictions religieuses (Témoins de
Jéhovah et transfusion sanguine). Le risque alors est que le traitement
guérisse le patient mais l'exclut de son environnement social.
Dans la majorité des cas, les parents trouvent dans
leurs propres ressources, la religion qu'ils pratiquent, les moyens de
surmonter cette épreuve mais leur fragilité dans ces moments
difficiles fait qu'ils peuvent être l'objet de récupération
par des personnes peu scrupuleuses ou par des sectes.

65
Le cadre institutionnel
Le service de néonatalogie du CHU de Pointe à
Pitre est le plus important centre d'accueil de nouveau-nés de la
Guadeloupe. Il reçoit des enfants nouveau-nés de la
maternité qui se trouve dans le même bâtiment et des enfants
d'autres maternités de la région.
Il comporte des unités de soins adaptées
à des pathologies néonatales de sévérité
différentes.
Dix lits sont attribués à la réanimation
proprement dite, 12 lits forment l'unité de soins intensifs et 14
autres, l'unité de néonatalogie pour les enfants venant de
réanimation et qui se préparent à la sortie ou
présentant des affections peu sévères. Le service
accueille prés de 500 enfants par an dont environ 150 en
réanimation néonatale.
En réanimation sont admis des nouveau-nés en
détresse vitale dont beaucoup sont de grands prématurés.
Il faut dire que la Guadeloupe est caractérisée par une incidence
élevée de la prématurité puisqu'elle atteint
9,56 % versus 6,5 % en France métropolitaine.
Ces enfants font l'objet d'une stricte surveillance cardiaque
et respiratoire en permanence et bénéficient de contrôles
de certaines constantes biologiques parfois plusieurs fois par jour. L'univers
qui les entoure est d'une grande sophistication technologique.
Une rénovation complète des locaux a eu lieu
entre 2008

et 2009, permettant de mettre aux normes le service et
d'optimiser l'environnement du patient (chambres individuelles,
réduction des stimuli sonores et lumineux, pièce d'accueil pour
les parents qui peuvent se retrouver et échanger entre eux).
L'entrée des parents dans le service est libre en dehors des soins
stériles. Une psychologue clinicienne est venue renforcer
l'équipe apportant une aide précieuse auprès des parents
et des soignants.
Découverte du service de néonatalogie par
les parents
Pour un non initié, la première visite d'une
unité de réanimation néonatale est toujours
impressionnante. Après le rituel du lavage des mains et de l'habillage,
on entre dans le service.
A l'impression de ruche qui prévalait auparavant dans
ce type de service avec le bruit incessant des machines et le va-et-vient des
soignants, fait place maintenant une atmosphère moins agitée
grâce à la prise en compte de l'environnement dans les pratiques
de soins. On est frappé par la lumière bleue
(photothérapie pour traiter les ictères) au dessus des couveuses
et l'amoncellement d'appareils tout autour (scopes, respirateurs, seringues
électriques etc.). Il faut s'approcher pour entrevoir le
bébé à travers les parois en plexiglas.
S'il s'agit d'un grand prématuré, on
découvre un petit
être, à la tête couverte par un
bonnet, relié aux machines
par plusieurs fils, une sonde s'enfonce
dans leur bouche

65
et parfois dans la narine. Ses mensurations sont parfois
impressionnantes (quelquefois pas plus de 500 grammes). C'est le père
qui en général découvre cet univers en premier et qui
devra en faire part à la maman ne pouvant encore se déplacer.
Le médecin après avoir donné les
premières informations médicales laisse la place à
l'infirmière qui va expliquer en détail l'utilité de
toutes les machines et les soins prodigués.
Relation parent/enfant/soignant
A cette phase, les parents n'ont pas beaucoup de questions
étant encore sidérés par la naissance
prématurée ou par l'annonce de la pathologie justifiant une
réanimation.
Ce n'est qu'au cours des visites suivantes avec cette fois ci
les deux parents, que l'on devra répondre à des questions de plus
en plus précises sur la nature de la pathologie de l'enfant, les types
de soins réalisés, le pronostic ultérieur.
On peut à ce stade découvrir l'existence d'un
sentiment de culpabilité de la mère de n'avoir pas pu mener la
grossesse à son terme ou de n'avoir pas pu accoucher d'un enfant en
bonne santé.
On trouve également la recherche d'une
responsabilité extérieure. Le médecin qui a suivi la
grossesse ou la sage femme peuvent être mis en cause.
Il est rarement fait mention spontanément de
causes
surnaturelles telle la sorcellerie, mais les notions de
volonté
divine, hasard, angoisse ou problèmes familiaux
peuvent

êtres invoquées.
Le discours sur la sorcellerie est très difficile
à obtenir car il revient pour le parent à admettre son
implication dans un processus de persécution, en tant que victime ou
pire en tant qu'agresseur.
Si le diagnostic est certain avec une évolution
favorable, l'enfant sera rapidement transféré en unité de
soins intensifs puis en unité de néonatalogie.
Dans les situations où le diagnostic tarde à
être confirmé ou que l'évolution est défavorable,
les parents peuvent avoir des doutes sur la capacité de l'équipe
à prendre en charge leur enfant. Cette situation peut survenir
également si l'information n'a pas été bien transmise.
Dans les situations de pronostic défavorable avec un
risque neurologique à long terme la question de la poursuite d'une
réanimation peut se poser. Une discussion est alors entamée entre
les soignants puis avec les parents afin de se prononcer sur la démarche
à prendre.
Questionnement éthique
Ces situations très éprouvantes pour les
soignants et les parents se présentent régulièrement dans
le service et nous ont amené à faire un travail de
réflexion au sein de l'équipe.
Ce travail a commencé par la réunion d'un petit
groupe de
personnes, médecins infirmières, psychologue, qui
nous a
permis de faire le point sur ce qu'il y avait déjà en
place

65
comme moyen pour aider les soignants et les parents dans ces
situations.
A partir de cas réels, nous avons repris la
démarche ayant abouti à une décision médicale et
pointé à chaque fois les insuffisances et les points forts.
Nous avons pu constater alors que les décisions qui
avaient été prises pour certains patients étaient
basées sur des faits scientifiques avérés mais que la
dimension émotionnelle était toujours présente sans qu'une
analyse avec hiérarchisation des principes n'ait été faite
de façon consciente.
Nous avons alors, lors des staffs, essayé de nous
astreindre à ce travail d'analyse et justifier à chaque fois
notre décision par le choix d'un principe qui nous paraissait le plus
important. Nous nous sommes inspirés du livre de Pierre Le Coz «
Petit traité de la décision médicale »
(14).
Tous les soignants ont été également
conviés à s'exprimer à chaque fois et nous nous sommes
aperçu que chacun avait une vision du problème
légèrement différente. Ceci était lié au
type de relation qu'ils avaient pu nouer avec les parents et l'enfant malade
mais aussi à leur vécu personnel, leur croyance, leur religion et
leur conviction intime.
Le fait d'en parler librement a permis aux soignants de
confronter leurs analyses et faire entrevoir à chacun des points qui ne
leur étaient pas d'emblée apparus.
Une meilleure compréhension des mécanismes de
défense

et des recours thérapeutiques parentaux, a permis de
diminuer la tension liée aux décisions difficiles.
La nécessité de l'élargissement du groupe
de réflexion à d'autres services s'est vite fait sentir et nous
avons alors invités à nos réunions des soignants d'autres
services dans le but de partager notre expérience et d'avoir un regard
extérieur sur notre travail.
Il ne s'agissait pas de créer un comité
d'éthique qui prendrait des décisions pour des patients encore
hospitalisés mais d'élargir la discussion à d'autres
pathologies et d'autres groupes de patients.
Nous avons pu alors discuter de problèmes
éthiques posés par les examens de dépistage
(surdité, mucoviscidose etc.), la procréation médicalement
assistée, la chirurgie infantile, les soins palliatifs etc.
Par la suite des intervenants extérieurs à
l'hôpital, non soignants ont également pu participer à ce
groupe. Ils nous ont apportés leur vision de la médecine et les
éléments socioculturels liés à la pratique
médicale qui nous manquaient.
L'apport de l'anthropologue, de l'ethnologue, de l'historien,
du sociologue était très bénéfique dans ce
contexte.
Après cette approche de l'éthique dans nos
pratiques médicales au sein du groupe le besoin de structurer et de
pérenniser ce travail s'est fait sentir. Nous avons alors entamé
des démarches pour créer une association dans ce but.

65
Les statuts sont actuellement déposés et le
cadre pour un travail plus large et plus élaboré est actuellement
disponible.

Expérience du service dans la prise en compte
des spécificités socioculturelles
La fragilité des parents dans les moments où
leur enfant est hospitalisé pour maladie grave est telle qu'ils sont
souvent en situation de faiblesse sur tous les plans.
Les parents ont alors besoin de trouver du sens à
l'épreuve qu'ils vivent.
Le soignant est directement sollicité car pour peu que
le dialogue ait été établi avec les parents il deviendra
le confident qui sera au fait de ce qui a été entendu et compris
des discussions avec le médecin, des soutiens extérieurs tels la
famille, les amis, la religion et d'autres croyances.
Les parents peuvent demander de placer des objets ou des
prières auprès du bébé ce qui nous renseignent sur
les recours qu'ils ont pour surmonter cette souffrance.
Leur itinéraire thérapeutique peut alors
être mieux appréhendé.
Afin d'avoir une vue objective de l'aspect anthropologique de
la relation soignant-soigné, nous avons réalisé au sein du
service une enquête auprès des soignants et des parents. Nous
avons pu recueillir l'expérience des infirmières prenant en
charge des enfants gravement malades à la naissance et
confrontées quotidiennement aux questionnements des parents mais parfois
informées

65
de certains itinéraires thérapeutiques
empruntés par ces derniers.
Nous avons par ailleurs questionné huit couples de
parents dont l'enfant a été hospitalisé pour grande
prématurité ou pathologie grave mettant en jeu le pronostic vital
à court ou moyen terme.

1ère étude concernant les parents
Le questionnaire a été élaboré par
une psychologue du service en s'inspirant de EMIC (Explanatory Model Interview
Catalogue) développée par Weiss en 1997 (15).
Il se compose de questions à réponse libre et
d'autres nécessitant un choix parmi plusieurs possibilités.
Les parents étaient informés de la
finalité de l'interview et du caractère anonyme des
réponses. Leur consentement pour participer à l'étude
était à chaque fois demandé.
Les critères d'inclusions étaient les parents
dont l'enfant était en cours d'hospitalisation pour pathologie
néonatale grave dont au moins un des deux est originaire de la
Guadeloupe et ayant consenti à participer à l'étude.
Nous avons pu obtenir huit interviews.
Les questions étaient regroupées en trois
parties : Mode d'expression de la souffrance, les théories
étiologiques et le comportement de recherche d'aide. (Annexe
2)
Résultats de l'enquête :
La religion chrétienne est la plus
représentée quatre couples catholiques, un adventiste et un
évangélique. Une mère est musulmane.
Tous les interviewés sont originaires de Guadeloupe.
Deux couples sont mixtes Guadeloupe-Haïti.
La maladie n'est pas cachée à l'entourage,
même si dans
deux cas elle n'est divulguée qu'à la
famille. A l'exception

65
d'un cas il existe toujours un sentiment de culpabilité
chez la mère.
Les parents on été interrogé sur les
causes perçues (théories étiologiques).
Les causes psychologiques (stress, dépression
séparation) sont citées six fois, les causes culturelles
(volonté ou châtiment divin, destinée) six fois et les
explications telles la jalousie, la malédiction
transgénérationnelle et le quimbois six fois.
Les causes médicales telle la fatigue ou l'hypertension
artérielle cinq fois et les causes par ingestion alimentaire ou
médicamenteuse deux fois.
Les recours recherchés dans ces situations sont surtout
la religion et la famille qui sont évoquées dans sept cas. La
recherche d'un soutien médical ou par la lecture de livres et la
consultation d'internet est rapportée dans trois cas. Dans un cas une
mère signale que le père prend des potions
(préparée par sa mère) et qu'il porte des vêtements
de couleur blanc et bleu en sacrifice.
Quand on demande quel est le recours le plus aidant, la
religion arrive en premier dans cinq cas suivie de la famille dans trois
cas.
2ème étude concernant les soignants
Les soignants : Infirmières (IDE) et
Puéricultrices (IPDE), médecins, cadre de santé (CS) et
Auxiliaire de puériculture (ADP) ont été interrogés
par le biais d'un questionnaire comprenant neuf questions.
Il s'agit de questions à choix multiple (Annexe
3)
Les professions étaient réparties comme suit : 3
ADP, 23 IDE, 2 médecins et 11 IPDE.
Le degré d'ancienneté dans le service de
néonatologie va de 3 mois à 29 ans. La médiane
étant de 3 ans 1/2.
40 questionnaires ont été remplis de façon
anonyme.
Les soignants pensent que les parents sont satisfaits des
explications médicales données aux parents dans la
majorité des cas.

Est ce que les parents vous paraissent satisfaits par
les
explications médicales ?
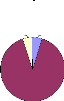
0%
0%
5%
toujours
le plus souvent rarement
jamais
NSPP

5%
90%
NSPP : Ne se prononcent pas
20 % des soignants déclarent que les parents invoquent
le plus souvent, des raisons à la maladie, autres que celles
données par le médecin. 60 % déclarent que c'est rare.
Est ce que les parents invoquent des causes à la
maladie, autres
que celle donnée par les médecins
?
toujours
le plus souvent rarement
jamais
NSPP

10%
10%
0% 20%
60%

Plus de 50 % des soignants entendent parler de causes religieuses
et 12 % de quimbois.
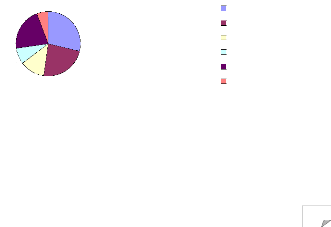
5% Destin, volonté divine
22% Hasard, pas de chance
Quimbois Angoisse Autres
12% 23% NSPP
30%
8%
65
Quels sont les causes invoquées les plus
fréquentes ? (2 réponses
possibles)
La religion est pour la moitié des soignants le recours
recherché par les parents, suivie de la famille pour 38 % d'entre
eux.
Quel recours est le plus souvent recherché ? (2
réponses
possibles)

Religion
Famille
Rites, sorcellerie Autres
NSPP
1%
4%
6%
51%
38%

Les aider Nous aider NSPP
47%
46%
7%

La majorité des soignants pensent que le fait d'aborder
les croyances avec les parents peut être une aide dans notre
démarche de soin et pour les parents.
Aborder les croyances et les pratiques rituelles avec
les parents
peut il nous aider ou les aider ?

65
Les soignants pensent dans plus de la moitié des cas
qu'il faut expliquer les traitements non acceptés par les parents mais
traiter quand même. Pour 45 % il faudrait avoir le consentement avant de
traiter.
Si les croyances des parents interdisent un traitement
médical que
faut-il faire ?
2% Ne pas en tenir compte

2%

45%

51%
Rechercher le consentement Expliquer mais traiter quand
même NSPP

Si les parents souhaitent pratiquer un rite sur leur
enfant
hospitalisé que faut-il faire ?
Les laisser faire meme s'il y a interférence avec les
soins
Les laisser faire s'il n'y a pas interférence avec les
soins
Leur interdire ces pratiques
Essayer de les convaincre de l'inutilité de ces
pratiques
NSPP
3%
0%
0%
0%
97%

A l'unanimité les soignants qui ont répondu,
pensent qu'il faut tolérer les pratiques rituelles sur les enfants du
moment qu'elles ne lui portent pas préjudice.

Analyse et réflexion
Nous avons montré l'importance des croyances, des rites
et de la spiritualité dans la vie quotidienne des Guadeloupéens.
Celle-ci se manifeste dans le travail, à l'école, et bien
sûr à l'hôpital.
Ceci n'est pas l'apanage des anciens mais perdure
également chez les jeunes comme l'ont montré deux enquêtes
réalisées en Guadeloupe par Christiane Bougerol en 1997
(16). Elle a également montré dans son travail, que
les relations de proximité (voisinage) sont marquées par la
surveillance et la jalousie qui a pour signification envie. Il existe alors
toute une panoplie de mesures qui sont prises pour se protéger. Elles
commencent par la surveillance de celui qui nous surveille, mais aussi par
toute une panoplie de préceptes qui impliquent le corps et l'espace dans
lequel on habite. L'individu doit se protéger du regard extérieur
pour ne pas exacerber l'envie. Il doit également s'assurer
quotidiennement que sa présentation (vêtement, coiffure, parties
visibles de son jardin etc.) est correcte. L'ordre, la propreté et le
rangement doivent caractériser ces éléments. Il s'agit
d'une purification symbolique du corps et de l'espace habité.
Dans ce contexte de relations sociales on comprend que
la
survenue d'une pathologie néonatale soit
interprétée
comme pouvant être le résultat d'un
acte hostile (acte de

65
sorcellerie par exemple). La jalousie ayant été la
raison de cet acte.
Dans l'enquête n°1, sur huit entretiens cette
catégorie de causes est citée à six reprises.
La religion peut avoir un effet positif sur le psychisme des
parents. Elle peut être une explication à la pathologie
(volonté ou châtiment divin, destin) mais également comme
recours plus fréquemment que la famille ou le médecin.
L'information que nous donnons aux parents parait
satisfaisante pour la majorité des soignants mais l'expérience
montre que d'une part cette information est incomplète mais qu'elle est
donnée différemment selon le type de pathologie et la
catégorie sociale des parents.
Lorsque quelques jours après un entretien, on interroge
les parents sur les informations qu'ils ont reçues, on est toujours
frappé par le fossé qui sépare ce que nous pensons avoir
transmis et ce qui a été réellement retenu ou compris.
Sylvie Fainzang (17), dans une enquête
ethnologique conduite pendant quatre ans dans divers services hospitaliers,
révèle que la manière de délivrer une information
dépend des soignants mais aussi des patients.
Dans l'enquête n°2, les soignants interrogés
sur les causes invoquées comme cause de la maladie, citent les causes
culturelles dans 65 % des cas.
Plus de la moitié pensent que la religion est le plus
grand


65
recours, avant la famille dans un tiers des cas.
Il faut garder à l'esprit que les parents
évitent en général de parler des recours à la
sorcellerie et aux autres pratiques traditionnelles.
Les soignants sont quasi unanimes (97%) pour laisser les
parents pratiquer les rites qu'ils souhaitent s'il n'y a pas danger pour leur
enfant.
En cas de refus des parents d'administrer un traitement pour
des convictions religieuses, le consentement doit toujours être
recherché mais dans le cas où la vie de l'enfant est en jeu, tout
le monde s'accorde à dire qu'il faut passer outre le refus parental. Le
médecin étant légalement couvert dans ce cas
précis. Les attentes religieuses peuvent être satisfaites si elles
n'interfèrent pas avec la médecine. Elles peuvent être
problématiques et doivent nous faire alors réfléchir sur
le concept de la laïcité.
Dans le parcours médical, le recours aux pratiques
traditionnelles ne devient délétère que s'il se substitue
au traitement médical scientifique. Cette situation peut survenir dans
les situations où l'autonomie n'a pas été respectée
et que l'information n'a pas été donnée correctement. Ce
problème peut également se poser en cas de
récupération des familles par des sectes. Un
phénomène de séduction peut aussi se voir pou certaines
médecine douces. Dans ce cas il faut s'assurer de l'absence
d'interférence entre ces thérapeutiques et la prise en charge
officielle.
Le discours sur la sorcellerie est rarement obtenu. Une des
explications est qu'il reviendrait pour le parent à admettre son
implication dans un processus de persécution, en tant que victime ou
pire en tant qu'agresseur.

Conclusion
Dans cette réflexion, notre projet était de
montrer que les croyances et les rites en Guadeloupe ont une importance
particulière face à l'irruption de la maladie chez le
nouveauné. Ces particularités de l'environnement socio culturel
doivent mener le soignant à repenser son rôle dans
l'itinéraire de soin du malade.
Qu'il y ait échec ou réussite du traitement
médical, le recours à des pratiques traditionnelles fait partie
de la mentalité populaire et le rôle du soignant n'est pas d'aller
à l'encontre de ces croyances car cela risque de déstabiliser les
parents.
Ces croyances populaires apportent des repères et
donnent un sens à leur épreuve. Les pratiques traditionnelles
donnent le sentiment aux parents qu'ils font quelque chose pour hâter la
guérison et leur donnent une place qu'ils avaient perdue à la
naissance de leur enfant dont ils ont été
dépossédés lors de son admission dans un milieu
médical utilisant des techniques sophistiquées.
Les rapports entre les principes constituant d'une
société et la pratique médicale scientifique doivent sans
cesse être réévalués.
L'éthique dans ce domaine ne doit pas être une
caution
humaniste permettant de se protéger des critiques mais
un
questionnement dont la finalité est de bien faire pour faire

65
du bien.
Le discours médical apporte des explications avec les
données de la science mais le patient peu avoir son explication (sort,
malédiction, etc.)
Nous terminerons par un écrit de Byron Good (18)
« notre certitude que la science médicale peut
prétendre à la vérité s'accorde mal avec
l'idée de notre propre historicité et avec notre désir de
respecter le savoir d'autres sociétés, ou d'autres groupes
sociaux. »(p.29)
« Tout à fait raisonnable (....) même si
c'est faux : c'est ainsi qu'apparaissent les croyances des autres. » (p.
56)

Bibliographie
1. Benoist Jean, (1972) : L'archipel inachevé, Culture
et société aux Antilles Françaises, Les presse de
l'université de Montréal
2. Sicard Didier, (2005) : Ethique médicale
interculturelle, Colloque «Pratiques soignantes,
éthique et sociétés : impasses, alternatives et aspects
interculturels», organisé sur l'initiative du PPF RISES de l '
Université Lyon 3 en collaboration avec l ' Université Lyon 1 et
les Hospices Civils de Lyon, avec la participation de l ' Université de
Marne La Vallée.
3. Bougerol Christiane, (1983) : Actualité de la
sorcellerie aux Antilles ; Cahiers d'études africaines p. 267 à
281)
4. Laplantine Françoise, (1986) : Anthropologie de la
maladie. Etude ethnologique des systèmes de représentations
étiologiques et thérapeutiques dans la société
occidentale contemporaine. [Note(s) : [411 p.] ] (bibl.: 18 p. 1/2)
5. Benoist Jean, (1978) : Les Antilles, Article publié
dans l'ouvrage sous la direction de Jean Poirier, Ethnologie régionale
II -- Asie - Amérique - Mascareignes, pp. 1372-1448. Paris :
édition Gallimard, 2076 pp. Collection : Encyclopédie de la
Pléiade, no 42
6. Leclerc Jacques, (1992) : Langue et société,
Laval, Mondia Éditeur, coll. "Synthèse", 708 p.
7.

65
Lewis M. Paul, (2009): Ethnologue: Languages of the World,
Sixteenth edition. Dallas, Tex.: SIL International.
http://www.ethnologue.com/
8. Bossuat Jean-Paul, (1976) : Magie blanche, magie noire et
troubles psychiatriques en Martinique, Thèse de doctorat en
Médecine, Académie d'Orléans
9. Leti Geneviève, (2001) :L'univers magico-religieux
antillais ABC des croyances et superstitions d'hier et d'aujourd'hui,
édition L'harmattan
10. Leiris M. (1955) : Contacts de civilisation en Martinique et
en Guadeloupe, Paris, U.N.E.S.C.O., 192 p.
11. Adams Angels, (2006) : Rituels secrets de magie pratique
antillaise, édition Bussière
12. Simeoni Umberto & all., (2004) :Ethical dilemnas in
extreme prematurity :recent answers ; more questions European Journal of
Obstetrics & Gynecology and Reproductive Biology 117S S33-S 36)
13. Lévinas Emmanuel, Dictionnaire d'éthique, p.
825.
14. Le Coz Pierre, (2007) : Petit traité de la
décision médicale, édition Seuil
15. Weiss Mitchell, (1997) :Explanatory Model Interview
Catalogue (EMIC): Framework for comparative study of illness, Transcultural
Psychiatry, 34, 235-263
16.

Bougerol Christiane, (1997) : Une ethnographie des conflits
aux Antilles. Jalousie, commérages, sorcellerie. Denys Cuche Journal de
la Société des Américanistes, Volume 83, Numéro 1
p. 350 - 355
17. Fainzang Sylvie, (2006) : La relation médecinsmalades
: information et mensonge, édition PUF
18. Good Byron J., (1988) : Comment faire de l'anthropologie
médicale ? Médecine, rationalité et vécu, , Le
Plessis-Robinson, Institut Synthélabo, Coll. « Les Empêcheurs
de penser en rond », 433 p.

65
Annexe 1

Jean Benoist, L'ARCHIPEL INACHEVÉ. Culture et
société aux Antilles françaises (1972)
Carte, p. 13: Les Antilles françaises (1)

Annexe 2 QUESTIONNAIRE N° 1
Activité professionnelle : Religion :
Origine :
Composition de la famille :
Mariée : Divorcée : FMP : Autre :
Nombre d'enfants :
Vivez-vous avec vos parents ?
Les conduites liées à l'occurrence d'une pathologie
néonatale
1-Mode d'expression de la souffrance (Retentissement perçu
par les parents)
Comment dénommez-vous cette affection ?
Quelles sont les répercussions somatiques observées
sur vous suite à cette malade ?
Quelles en sont les conséquences psychologiques ? Quelles
en sont les conséquences économiques ?
Selon vous quel est le niveau de gravité d'une telle
affection ?
Evaluation de la stigmatisation à cause de l'occurrence de
la maladie
Attitude vis-à-vis de la révélation à
autrui
La maladie de votre enfant a-t-elle fait l'objet d'un secret au
niveau de la famille des amis ou du voisinage ?
Ressentez vous une gêne vis-à-vis des autres en
raison de la maladie de votre enfant ?

65
Quelle perception avez-vous de l'opinion des autres par rapport
à cette maladie ?
Comment vivez-vous cette maladie ? (sentiments de honte,
sentiments de culpabilité)
Quel en est son retentissement sur l'estime que vous avez pour
vous ?
Quel est selon vous le retentissement sur l'entourage familier de
cette maladie ?
Pensez vous que la situation de votre enfant entraine des
conduites d'évitement chez vous ou chez les autres ? Lesquelles ?
2-Théories étiologiques (causes perçues)
Selon vous pourquoi et comment votre enfant est-il né avec
cette maladie ? (discours spontané)
Causes par ingestion
· Ingestion de nourriture /eau /tisane
· Malnutrition
· Alcool
· Tabac
· Abus de substances, usage de drogues
· Médicaments prescrits
· Autre
Causes médicales
Maternelle
· HTA-Pré éclampsie-Hellp syndrome
· RCIU
· Souffrance foetale aigue
· Souffrance foetale chronique
· Hématome rétro placentaire
· Génétique
Infectieuse
· MAP

· Rupture prématurée des membranes
· Infection
· Autre maladie maternelle
Causes environnementales et sociales
· Mauvaises conditions matérielles,
pauvreté
· Difficultés professionnelles
· Autre
Causes dépendantes de la mère
· Refus de se reposer
· Fatigue
· Chute traumatique
Causes psychologiques
· Tristesse, dépression
· Angoisse, peurs, soucis, stress
· Isolement
· Deuils traumas
· Violence physique
· Agression
· Deuil perte d'un proche
· Autre accident traumatisant
Membres de la famille
· Conflits avec le voisinage
· Problème dans la famille élargie
· Divorce /Séparation
· Souffrance psychologiques des parents
· Migration, exil
· Autre événement
Causes culturelles
· Destin
· Volonté divine
· Châtiment, punition divine /faute
· Malédiction transgénérationnelle
· Jalousie

65
· Quimbois
· Hasard (pas de chance)
· Ne sait pas
· Autre
3-Comportement de recherche d'aide
Quel est votre premier recours ?
· Soutien familial
· Recours personnels populaires (recueil spontané
puis ciblé)
· Recours au traditionnel
· Recours au professionnel
· Recours au religieux
· Quel est le recours que vous jugez plus aidant ?
· Quelle est votre appréciation de la prise en
charge hospitalière de cette problématique ?

Annexe 3 QUESTIONNAIRE N° 2
Pour toutes les questions il s'agit de parents
Guadeloupéens ayant un enfant gravement malade
à la naissance (grande prématurité, pathologies
malformatives, génétiques, etc. ...)
1. Quel est votre profession ?
2.Depuis combien d'années exercez-vous en
néonatalogie ?
3.Est-ce que les parents vous paraissent satisfaits par les
explications d'ordre médicales ?
· Toujours
· le plus souvent
· rarement
· jamais
4.Est-ce que les parents invoquent d'autres causes à la
maladie que celles données par les médecins ?
· Toujours
· le plus souvent
· rarement
· jamais
5. Est-ce les causes invoquées sont ( entourer les deux
plus fréquentes)
· dépression
· angoisse
· isolement
· violence physique
· accident traumatisant
· problème familial
· conflit de voisinage
· migration, exil
· destin, volonté divine
· punition divine
· malédiction transgénérationnelle
· jalousie
· quimbois
· hasard, pas de chance

65
6. Le recours recherché est le plus souvent (entourer les
deux plus fréquents)
· Religion
· Famille
· rites, sorcellerie
· autres croyances
7.Est-ce qu'il vous semble qu'aborder les croyances et les
pratiques rituelles avec les parents peut
· les aider
· nous aider dans notre pratique de soins
8. Si les croyances des parents interdisent un traitement
médical faut-il
· ne pas tenir compte de ces croyances et administrer le
traitement
· rechercher leur consentement par des explications
· expliquer et traiter même en cas de refus
9.Si les parents souhaitent pratiquer un rite sur
leur
enfant dans le service pour accéder la guérison
faut-il
· les laisser faire même si cela interfère
avec les soins médicaux
· les laisser faire si cela n'interfère pas avec les
soins médicaux
· leur interdire ces pratiques (car cela veut dire qu'ils
n'acceptent pas le traitement médical)
· essayer de les convaincre de l'inutilité de ces
pratiques
10. Pour vous qu'entendez vous par respect de l'autonomie du
patient ?

Merci pour le temps consacré aux réponses
| 


